Ацеклофенак (Aceclofenac)
💊 Состав препарата Ацеклофенак
✅ Применение препарата Ацеклофенак
Описание активных компонентов препарата
Ацеклофенак
(Aceclofenac)
Приведенная научная информация является обобщающей и не может быть использована для принятия
решения о возможности применения конкретного лекарственного препарата.
Дата обновления: 2016.01.20
Владелец регистрационного удостоверения:
Код ATX:
M01AB16
(Ацеклофенак)
Лекарственная форма
| Ацеклофенак |
Таб., покр. пленочной оболочкой, 100 мг: 10, 20, 30, 40, 60, 90 или 100 шт. рег. №: ЛП-005274 |
Форма выпуска, упаковка и состав
препарата Ацеклофенак
Таблетки, покрытые пленочной оболочкой белого цвета, круглые, двояковыпуклые; на поперечном разрезе ядро белого или почти белого цвета.
Вспомогательные вещества: целлюлоза микрокристаллическая — 82.6 мг, кроскармеллоза натрия — 8 мг, повидон К30 — 6.4 мг, натрия стеарилфумарат — 3 мг.
Состав оболочки: опадрай белый (03А280002) — 6 мг (гипромеллоза (гидроксипропилметилцеллюлоза) — 40%, целлюлоза микрокристаллическая — 32%, титана диоксид — 20%, макрогол (полиэтиленгликоль) — 8%).
10 шт. — упаковки ячейковые контурные (1) — пачки картонные.
10 шт. — упаковки ячейковые контурные (2) — пачки картонные.
10 шт. — упаковки ячейковые контурные (3) — пачки картонные.
10 шт. — упаковки ячейковые контурные (4) — пачки картонные.
10 шт. — упаковки ячейковые контурные (6) — пачки картонные.
10 шт. — упаковки ячейковые контурные (9) — пачки картонные.
10 шт. — упаковки ячейковые контурные (10) — пачки картонные.
Клинико-фармакологическая группа:
НПВС
Фармакологическое действие
НПВС, производное фенилуксусной кислоты. Оказывает противовоспалительное, анальгезирующее и жаропонижающее действие, что обусловлено ингибированием ЦОГ-1 и ЦОГ-2 и угнетением синтеза простагландинов.
При ревматических заболеваниях противовоспалительное и анальгезирующее действие ацеклофенака способствует значительному уменьшению выраженности боли, утренней скованности, припухлости суставов, что улучшает двигательную активность пациента.
Фармакокинетика
После приема внутрь абсорбция ацеклофенак высокая. Cmax достигается в течение 1.25-3 ч. Проникает в синовиальную жидкость, где его концентрация достигает 57% от уровня концентрации в плазме и время достижения Cmax на 2-4 ч позже, чем в плазме. Vd — 25 л. Связывание с белками плазмы (альбуминами) — 99%. Ацеклофенак циркулирует, главным образом, в неизмененном виде, основным его метаболитом является 4′-гидроксиацеклофенак. T1/2 составляет 4 ч. Выводится почками, преимущественно в виде гидроксипроизводных (около 2/3 введенной дозы).
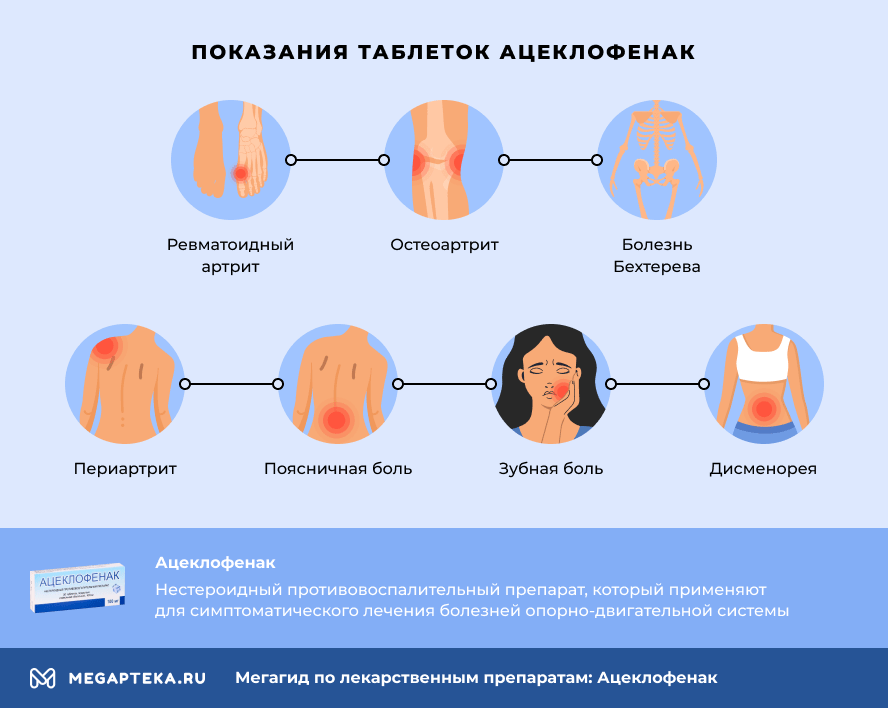
Показания активных веществ препарата
Ацеклофенак
Симптоматическое лечение заболеваний опорно-двигательного аппарата, в т.ч.: ревматоидный артрит; остеоартроз; анкилозирующий спондилит.
Для купирования воспаления и болевого синдрома: люмбаго; плече-лопаточный периартрит; ревматическое поражение мягких тканей; зубная боль.
Режим дозирования
Способ применения и режим дозирования конкретного препарата зависят от его формы выпуска и других факторов. Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования.
Ацеклофенак предназначен для симптоматической терапии, уменьшения боли и воспаления на момент использования, на регрессирование заболевания не влияет.
Для снижения риска развития нежелательных явлений ацеклофенак следует использовать в минимальной эффективной дозе минимально возможным коротким курсом.
Для приема внутрь — по 100 мг 2 раза/сут утром и вечером.
Продолжительность терапии без назначения врача составляет не более 7 дней.
У пациентов с печеночной недостаточностью начальная доза ацеклофенака составляет 100 мг/сут
Побочное действие
Определение частоты побочных реакций: очень часто (≥ 1/10); часто (от ≥ 1/100 до < 1/10); нечасто (от ≥ 1/1000 до < 1/100), редко (от ≥ 1/10 000 до < 1/1000), очень редко (< 1/10 000).
Со стороны крови и лимфатической системы: редко — анемия; очень редко — угнетение функции костного мозга, гранулоцитопения, тромбоцитопения, нейтропения, гемолитическая анемия.
Со стороны иммунной системы: редко — анафилактические реакции (включая шок), гиперчувствительность.
Со стороны обмена веществ и питания: очень редко — гиперкалиемия.
Со стороны психики: очень редко — депрессия, необычные сновидения, бессонница.
Со стороны нервной системы: часто — головокружение; очень редко — парестезия, тремор, сонливость, головная боль, дисгевзия (извращение вкуса).
Со стороны органа зрения: редко — расстройство зрения.
Со стороны органа слуха и лабиринтные нарушения: очень редко — головокружение, звон в ушах.
Со стороны сердечно-сосудистой системы: редко — повышение АД, ухудшение течения артериальной гипертензии, сердечная недостаточность; очень редко — гиперемия, «приливы», васкулит, ощущение сердцебиения.
Со стороны дыхательной системы, органов грудной клетки и средостения: редко — одышка; очень редко — бронхоспазм.
Со стороны пищеварительной системы: часто — диспепсия, боль в животе, тошнота, диарея; нечасто — метеоризм, гастрит, запор, рвота, язвенный стоматит; редко — мелена, образование язв желудка и кишечника, геморрагическая диарея, желудочно-кишечное кровотечение; очень редко — стоматит, рвота кровью, прободение кишечника, обострение болезни Крона и язвенного колита, панкреатит.
Со стороны печени и желчевыводящих путей: часто — повышение активности ферментов печени; очень редко — заболевание печени (включая гепатит), увеличение активности ЩФ.
Со стороны кожи и подкожных тканей: нечасто — зуд, сыпь, дерматит, крапивница; редко — отек Квинке; очень редко — пурпура, экзема, тяжелые кожно-слизистые реакции (включая синдром Стивенса-Джонсона и токсический эпидермальный некролиз).
Со стороны мочевыделительной системы: нечасто — повышение концентрации мочевины сыворотки крови, повышение концентрации креатинина в сыворотке; очень редко — нефротический синдром, почечная недостаточность.
Общие реакции: очень редко — отек, слабость, мышечные спазмы.
Прочие: очень редко — увеличение массы тела
Противопоказания к применению
Повышенная чувствительность к ацеклофенаку и другим НПВС; «аспириновая триада» (сочетание бронхиальной астмы, рецидивирующего полипоза носа и околоносовых пазух и непереносимости ацетилсалициловой кислоты и препаратов пиразолонового ряда); эрозивно-язвенные поражения ЖКТ (в фазе обострения); желудочно-кишечное кровотечение или подозрение на него; воспалительные заболевания кишечника; тяжелая почечная недостаточность (КК <30 мл/мин); прогрессирующие заболевания почек; активное заболевание печени; заболевания щитовидной железы; подтвержденная гиперкалиемия; острый инфаркт миокарда; период после проведения аортокоронарного шунтирования; артериальная гипотензия; артериальная гипертензия; острые нарушения мозгового кровообращения (ишемический, геморрагический инсульт); нарушения кроветворения и заболевания крови (лейкопения, в т.ч. в анамнезе, тромбоцитопения, гемофилия); выраженная миопатия, тяжелая миастения; беременность; период лактации (грудного вскармливания); детский и подростковый возраст до 18 лет.
Применение при беременности и кормлении грудью
Противопоказано применение при беременности и в период лактации (грудного вскармливания).
Клинические данные о применении ацеклофенака при беременности отсутствуют. Регулярное применение НПВС в III триместре беременности может приводить к снижению тонуса и более слабым сокращениям матки. Применение НПВС может приводить к преждевременному закрытию боталлова протока у плода и, возможно, к длительной легочной гипертензии у новорожденного, задержке начала родовой деятельности и увеличению продолжительности родов.
В эпидемиологических исследованиях у человека не было получено данных, указывающих эмбриотоксичность НПВС. Однако в экспериментальных исследованиях на кроликах при введении ацеклофенака (10 мг/кг/сут) в некоторых случаях наблюдались морфологические изменения у плода. Данные о наличии тератогенного эффекта у крыс отсутствуют.
Данные о выделении ацеклофенака с грудным молоком у человека отсутствуют. В экспериментальных исследованиях при введении радиоактивного 14C-ацеклофенака лактирующим крысам заметного переноса радиоактивности в молоко не наблюдалось.
НПВС способны влиять на фертильность и не рекомендуются к применению женщинам, планирующим беременность.
Применение при нарушениях функции печени
Противопоказан при активном заболевании печени.
С осторожностью применять при заболеваниях печени в анамнезе.Не имеется данных о необходимости изменения суточной дозы ацеклофенака при применении у пациентов с почечной недостаточностью. При назначении ацеклофенака этой категории пациентов, как и при применении других НПВС, требуется осторожность.
Применение при нарушениях функции почек
Противопоказан при выраженной почечной недостаточности, прогрессирующих заболеваниях почек.
С осторожностью применять при заболеваниях почек в анамнезе.
Из-за важной роли простагландинов в поддержании почечного кровотока следует проявлять особую осторожность при назначении пациентам с умеренной почечной недостаточностью.
Применение у детей
Противопоказано: детский и подростковый возраст до 18 лет.
Применение у пожилых пациентов
Для пациентов пожилого возраста не требуется изменения суточной дозы ацеклофенака или частоты его применения.
Особые указания
С осторожностью применять при заболеваниях печени, почек и ЖКТ в анамнезе, бронхиальной астме, артериальной гипертензии, ИБС, указаниях в анамнезе на развитие язвенного поражения ЖКТ, при наличии инфекции Helicobacter pylori, при цереброваскулярных заболеваниях, дислипидемии/гиперлипидемии, сахарном диабете, заболеваниях периферических артерий, у курящих, у пациентов пожилого возраста, при длительном приеме НПВС, при частом употреблении алкоголя, при тяжелых соматических заболеваниях.
Простагландины играют важную роль в поддержании почечного кровотока, поэтому следует проявлять особую осторожность при назначении пациентам с сердечной или почечной недостаточностью, пожилого возраста, принимающих диуретики, и больных, у которых по какой-либо причине наблюдается снижение ОЦК (например, после крупного хирургического вмешательства). Если в таких случаях назначают ацеклофенак, рекомендуют в качестве меры предосторожности контролировать функцию почек. У пациентов с печеночной недостаточностью (хронический гепатит, компенсированный цирроз печени) кинетика и метаболизм не отличаются от аналогичных процессов у пациентов с нормальной функцией печени. При проведении длительной терапии необходимо контролировать функцию печени, картину периферической крови, анализ кала на скрытую кровь.
Влияние на способность к управлению транспортными средствами и механизмами
В период лечения необходимо воздерживаться от занятий потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Лекарственное взаимодействие
Дигоксин, фенитоин, препараты лития — возможно повышение концентрации в плазме крови этих лекарственных средств.
Диуретики, антигипертензивные средства — возможно ослабление действия диуретиков и антигипертензивных средств.
Калийсберегающие диуретики – возможно развитие гипергликемии. При данной комбинации необходим контроль уровня калия в плазме крови.
Другие НПВС, ГКС для приема внутрь (преднизолон) – повышение риска возникновения побочных явлений со стороны ЖКТ.
Селективные ингибиторы обратного захвата серотонина (циталопрам, флуоксетин, пароксетин, сертралин) – повышение риск развития желудочно-кишечных кровотечений.
Циклоспорин, такролимус — возможно повышение токсического действия препаратов па почки.
Гипогликемические средства – возможна как гипогликемия, так и гипергликемия. При данной комбинации необходим контроль содержания глюкозы в крови.
Метотрексат — прием ацеклофенака в течение 24 ч до или после приема метотрексата может привести к повышению его концентрации в плазме и усилению токсического действия.
Ацетилсалициловая кислота — снижение концентрации ацеклофенака в плазме крови.
Антиагреганты и антикоагулянты (варфарин, клопидогрел) – повышение риска риска кровотечений При данной комбинации необходим регулярный контроль свертывания крови.
Мифепристон — не следует принимать ацеклофенак, как и другие НПВП, в течение 8-12 дней после применения мифепристона из-за риска снижения его действия.
Противомикробные средства группы фторхинолонов — увеличение риска развития судорог.
Зидовудин — повышение риска кровотечений, возможно появление гемартроза и гематом.
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код
Аналоги препарата
Аленталь®
(ВЕРТЕКС, Россия)
Аленталь
(ВЕРТЕКС, Россия)
Асинак
(MEDLEY PHARMACEUTICALS, Индия)
Ацеклагин®
(Teva Pharmaceutical Industries, Израиль)
Ацеклофенак
(Березовский фармацевтический завод, Россия)
Ацеклофенак
(БРАЙТ ВЭЙ ИНДАСТРИЗ, Россия)
Ацеклофенак
(ВЕЛТРЭЙД, Россия)
Ацеклофенак
(БРАЙТ ВЭЙ, Россия)
Ацеклофенак Авексима
(АВЕКСИМА, Россия)
Ацеклофенак Велфарм
(ВЕЛФАРМ, Россия)
Все аналоги
Таблетки Ацеклофенак инструкция по применению
Дата публикации: 10.01.2022
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.Боль в суставахВоспаление суставовГоловная больМази от воспаленияСвечи от воспаленияТаблетки от воспаления
Содержание статьи
- От чего помогают таблетки «Ацеклофенак»?
- Является ли «Ацеклофенак» антибиотиком?
- Как применять «Ацеклофенак» при остеохондрозе?
- Сколько дней принимать «Ацеклофенак»?
- Терапевтические дозировки «Ацеклофенака»
- Поможет ли «Ацеклофенак» от зубной боли?
- «Ацеклофенак» и алкоголь: совместимость
- «Ацеклофенак» и «Диклофенак»: в чем разница?
- Что лучше – «Ацеклофенак» или «Аэртал»?
- Что лучше – «Ацеклофенак» или «Нимесулид»?
- Задайте вопрос эксперту по теме статьи
Хронические заболевания структур опорно-двигательного аппарата отличаются тяжелым и болезненным течением. Некоторые воспалительные процессы обусловлены аутоиммунными и другими нарушениями, которые не поддаются терапии и требуют постоянного контроля. Боли в суставах и мышцах приносят сильный дискомфорт и существенно снижают качество жизни. И если повлиять на само заболевание сложно, необходимо хотя бы воздействовать на его признаки, чтобы облегчить состояние больного. На помощь в этой ситуации приходят нестероидные противовоспалительные препараты, одним из которых является «Ацеклофенак».
От чего помогают таблетки «Ацеклофенак»?
«Ацеклофенак» применяют при следующих заболеваниях:
- ревматоидный артрит;
- анкилозирующий спондилит (болезнь Бехтерева);
- остеоартроз;
- плечелопаточный периартрит;
- люмбаго;
- кривошея;
- периартрозы;
- травмы (бытовые, производственные, спортивные и другие).
Его можно принимать при острой боли различной локализации, включая зубную и поясничную, а также при первичной дисменорее.
Хотите разбираться в аналогах лекарств, чтобы умело подбирать препараты на свой бюджет? Наша методичка от экспертов-провизоров «Аналоги популярных лекарств» поможет вам в этом! Получить методичку просто: подпишитесь на наши соцсети и напишите в сообщения «аналоги».
Мегаптека в соцсетях: ВКонтакте, Telegram, OK, Viber
Является ли «Ацеклофенак» антибиотиком?
«Ацеклофенак» — не антибиотик. Он относится к группе нестероидных противовоспалительных препаратов. Он не подходит для лечения патологий, связанных с бактериальными инвазиями. Хотя «Ацеклофенак» могут включить в комплексное лечение с целью устранения болевого синдрома и воспаления.
Как применять «Ацеклофенак» при остеохондрозе?
При болях в спине, ассоциированных с остеохондрозом, «Ацеклофенак» принимают по обычной схеме – 1 таблетку (с содержанием действующего вещества 100 мг) 1-2 раза в сутки, в зависимости от выраженности симптома.
Людям, страдающим остеохондрозом, следует проконсультироваться с врачом относительно этиотропной терапии, массажей и физиотерапевтических процедур.
Вам может быть интересно: Остеохондроз? Само не «рассосётся»!
Сколько дней принимать «Ацеклофенак»?
Принимать «Ацеклофенак» нужно в минимальной эффективной дозе минимальным курсом. В противном случае повышается риск обострения язвы желудка и кишечника, повышение артериального давления и других побочных эффектов.
Терапевтические дозировки «Ацеклофенака»
Каждая таблетка «Ацеклофенака» содержит 100 мг действующего вещества. Максимальная суточная доза составляет 200 мг.
Принимать препарат следует по одной таблетке утром и вечером.
Людям с нарушениями функции печени следует ограничиваться 100 мг «Ацеклофенака» в сутки. При необходимости дозу можно повысить, но постепенно и только с разрешения врача.
Поможет ли «Ацеклофенак» от зубной боли?
«Ацеклофенак» используют при острой зубной боли для быстрого снятия симптома. Но препарат не поможет избавиться от причины симптома, поэтому принимать его целесообразно в качестве экстренной помощи. Затем следует посетить стоматолога для диагностики и лечения.
«Ацеклофенак» и алкоголь: совместимость
Таблетки «Ацеклофенак» нельзя сочетать с употреблением спиртных напитков. Препарат с большой осторожностью назначают людям, которые хронически злоупотребляют алкоголем. Алкоголизм служит противопоказанием к применению «Ацеклофенака». Это связано с токсическим влиянием на печень и снижением эффективности препарата.
Единственное исключение – применение местных препаратов на основе ацеклофенака (мази, кремы, гели). В этом случае взаимодействие компонента с алкоголем маловероятно из-за низкой системной абсорбции.
«Ацеклофенак» и «Диклофенак»: в чем разница?
«Ацеклофенак» и «Диклофенак» имеют похожие по химической структуре действующие вещества. Механизм действия и лечебный эффект препаратов идентичны. И для «Ацеклофенака», и для «Диклофенака» характерны одинаковые побочные эффекты и противопоказания.
Стоимость «Ацеклофенака» и «Диклофенака» в таблетках также различается – не более чем на 50 рублей.
Выбирать препарат следует совместно с врачом, который опирается на индивидуальные особенности, клинический анамнез и показатели диагностики. «Ацеклофенак» и «Диклофенак» являются взаимозаменяемыми препаратами, но выбор должен сделать специалист.
Вам может быть интересно: Боль в коленях: что делать
Что лучше – «Ацеклофенак» или «Аэртал»?
«Аэртал» – это препарат на основе ацеклофенака венгерского производства. Лекарство содержит ту же концентрацию действующего вещества, что и отечественный «Ацеклофенак». Он обладает теми же терапевтическими действиями, показаниями и противопоказаниями, хотя является более популярным.
Стоимость импортного «Аэртала» в среднем в 1,5-2 раза выше стоимости «Ацеклофенака».
Что лучше – «Ацеклофенак» или «Нимесулид»?
«Нимесулид», как и «Ацеклофенак», принадлежит к категории нестероидных противовоспалительных препаратов. Однако имеет в основе другое активное вещество – нимесулид. «Нимесулид» отличается большим числом показаний, чем «Ацеклофенак». Он работает более избирательно, поэтому реже вызывает побочные эффекты.
Помимо противовоспалительного, обезболивающего и жаропонижающего действия, «Нимесулид» обеспечивает антиагрегантный эффект.
Учитывая сходства и различия между «Ацеклофенаком» и «Нимесулидом», выбор в пользу того или иного средства должен сделать врач, знакомый с клиническим случаем. С точки зрения безопасности и универсальности «Нимесулид» лидирует в этом сравнении.
«Ацеклофенак» – это эффективное средство, способное купировать боль и снять воспаление. Лекарство работает только симптоматически и не оказывает влияния на причину патологии. Применять его можно и в случаях острой боли – при травмах, зубной боли, послеоперационных осложнениях. Прием препарата должен согласовываться с врачом, а сам доктор должен наблюдать пациента в процессе лечения.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.
Выпускающий редактор
Эксперт-провизор
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда
Цены на товар Ацеклофенак:
Мегаптека,
Цены на Ацеклофенак в Санкт-Петербурге, Цены на Ацеклофенак в Новосибирске, Цены на Ацеклофенак в Екатеринбурге, Цены на Ацеклофенак в Казани, Цены на Ацеклофенак в Нижнем Новгороде, Цены на Ацеклофенак в Челябинске, Цены на Ацеклофенак в Самаре, Цены на Ацеклофенак в Уфе, Цены на Ацеклофенак в Ростове-на-Дону, Цены на Ацеклофенак в Омске, Цены на Ацеклофенак в Красноярске, Цены на Ацеклофенак в Воронеже, Цены на Ацеклофенак в Перми, Цены на Ацеклофенак в Волгограде, Цены на Ацеклофенак в Краснодаре, Цены на Ацеклофенак в Тюмени, Цены на Ацеклофенак в Саратове, Цены на Ацеклофенак в Тольятти, Цены на Ацеклофенак в Ижевске, Цены на Ацеклофенак в Барнауле
Гид по аналогам за подписку
подпишитесь на соцсети и напишите в сообщения «аналоги»
Остеоартроз (ОА) — заболевание, которое развивается в результате взаимодействия различных механических и биологических факторов, нарушающих существующее в норме равновесие между процессами деградации и синтеза всех компонентов матрикса и прежде всего суставного хряща [1]. В настоящее время ОА рассматривают как органное заболевание, поскольку в патологический процесс вовлекается не только хрящ, но и субхондральная кость, синовиальная оболочка, мениски, связки и периартикулярные мышцы.
Распространенность этого заболевания в популяции коррелирует с возрастом, достигая максимальных значений в возрасте старше 65 лет. Женщины болеют почти в 2 раза чаще мужчин. Развитие заболевания приводит к ухудшению качества жизни пациентов, ограничивает их физические возможности, а зачастую и социальные функции, является причиной инвалидности. По последним данным эпидемиологического исследования в России ОА с преимущественным поражением коленных и/или тазобедренных суставов страдает 13,0% населения [2].
Ведущим клиническим симптомом при ОА является боль, которая служит непосредственной причиной обращения больного к врачу. Ревматические заболевания (РЗ) отличаются по патогенезу и клинической картине, но имеют одно общее проявление — болевой синдром. С учетом патофизиологических механизмов предложено различать три основные группы болей: ноцицептивные, нейропатические и психогенные. Для ОА наиболее характерна ноцицептивная боль, которая возникает при раздражении периферических болевых рецепторов — «ноцицепторов», локализованных практически во всех органах и системах. Нейропатическая боль возникает вследствие повреждения различных отделов (периферической и центральной) соматосенсорной нервной системы и также может наблюдаться при ОА. Ноцицептивные болевые синдромы чаще всего являются острыми (ожог, порез, ушиб, ссадина, перелом, растяжение), однако при ОА они носят хронический характер. Ноцицепторами обильно снабжены ткани суставов: синовиальная мембрана, капсула сустава, связочный аппарат, периартикулярные мышцы, субхондральная кость, которые становятся источниками хронической боли при ОА. Одной из особенностей хронических болевых синдромов является рефлекторное вовлечение мышц, сначала на сегментарном поражению уровне, затем более диффузно, формирующем мышечно-тонический синдром, возникающий вследствие ноцицептивной импульсации, идущей от пораженных тканей. При длительной ноцицептивной импульсации тонически напряженная мышца сама становится источником боли и потенциально готова к формированию миофасциального болевого синдрома. Помимо возбуждения афферентными стимулами, мышечные ноцицепторы активируются эндогенными веществами, формирующимися при ее длительном напряжении и вызывающими ощущение боли, типа брадикинина, серотонина и высоких концентраций ионов калия. Брадикинин и серотонин тоже оказывают влияние на кровеносные сосуды и вызывают изменение локального состояния васкуляризации. Длительное напряжение мышц через механизмы нейрогенного воспаления способствует появлению локусов болезненных мышечных уплотнений, что еще более усиливает афферентный поток ноцицептивных импульсов в структуры ЦНС и как следствие этого, сенситизируется большее количество центральных ноцицептивных нейронов. Этот порочный круг играет важную роль в хронизации боли [29]. Интенсивность ее при ОА может зависеть от многих факторов, и, как показали последние исследования, одним из них является нарастание минеральной плотности субхондральной большеберцовой кости [3, 4].
Ведущее место в лечении ОА занимают нестероидные противовоспалительные препараты (НПВП), относящиеся к классу симптом-модифицирующих препаратов. В ревматологии НПВП рассматриваются как необходимый компонент комплексного лечения, что патогенетически обосновано, так как постоянно присутствующий воспалительный процесс является причиной болевого синдрома и прогрессирования заболевания. Обладая противовоспалительными, анальгетическими и жаропонижающими свойствами, они широко используются для уменьшения боли, воспаления, скованности и улучшения функции суставов, не влияя на исход заболевания, но значительно улучшая качество жизни больных. Как показали данные большого числа клинических исследований, при ревматических заболеваниях (РЗ) НПВП значительно эффективнее, чем высокие дозы парацетамола (4 г/сут), и не уступают опиоидным анальгетикам (таким как трамадол) [5, 6]. Однако даже кратковременный прием НПВП у определенной группы больных может приводить к развитию серьезных нежелательных явлений.
Разнонаправленность биологического действия НПВП объясняет не только их противовоспалительное действие, но и определенный спектр класс-специфических осложнений, возникающих на фоне их приема. Наиболее частые побочные эффекты НПВП — поражение желудочно-кишечного тракта (ЖКТ), негативное влияние на систему кровообращения, снижение агрегации тромбоцитов. Потенциально важными осложнениями являются также нефро- и гепатотоксичность.
Развитие НПВП-индуцированных гастропатий определяется в первую очередь системным воздействием НПВП, связанным с подавлением активности циклооксигеназы-1 (ЦОГ-1), определяющей синтез «цитопротективных» простагландинов (ПГ), что приводит к существенному снижению ее защитного потенциала и способствует повреждению слизистой. Снижение агрегации тромбоцитов, ухудшение капиллярного кровотока в слизистой, блокада NO-синтетазы и ферментных систем митохондрий эпителиоцитов, усиление клеточного апоптоза, влияние на желудочную секрецию и нарушение процессов репарации связаны с блокадой ЦОГ-2 и являются дополнительными факторами, связанными с системным воздействием НПВП [8]. НПВП-гастропатии возникают в хронологической связи с приемом НПВП и проявляются эрозиями и язвами верхних отделов ЖКТ, на фоне которых возможны такие осложнения, как желудочно-кишечное кровотечение и перфорация. Негативное влияние этих препаратов может отмечаться во всех отделах ЖКТ, от полости рта до прямой кишки. Поражения печени, ассоциированные с регулярным приемом НПВП, проявляются бессимптомным повышением трансаминаз у 1–5% больных. Клинически выраженные гепатотоксические реакции встречаются существенно реже — около 1 случая на 10 000 больных. Больным, регулярно принимающим НПВП и имеющим возможные факторы риска поражения печени, требуется регулярный контроль биохимического анализа крови.
Кардиоваскулярные побочные эффекты НПВП особенно выражены у лиц пожилого возраста и у больных, страдающих сопутствующими заболеваниями (ишемическая болезнь сердца, сахарный диабет), а также ревматическими воспалительными заболеваниями (в первую очередь ревматоидный артрит (РА)). НПВП являются независимым фактором риска развития артериальной гипертензии (АГ). Результаты рандомизированных клинических исследований и метаанализов свидетельствуют, что прием неселективных (нНПВП) и селективных НПВП (сНПВП) приводит к повышению АД и имеет существенное значение у больных, исходно имеющих АГ [9]. Особое внимание привлечено к потенциальным кардиоваскулярным осложнениям на фоне приема сНПВП, что связано с возможностью этих препаратов снижать ЦОГ-2-зависимый синтез простациклина (РGl2) клетками сосудистого эндотелия и отсутствием влияния на ЦОГ-1-зависимый синтез тромбоксана (ТхА2) тромбоцитами, что потенциально может приводить к нарушению баланса РGl2/ТхА2 и, следовательно, к активации агрегации и адгезии тромбоцитов и увеличению риска тромбообразования. Необходимо отметить, что НПВП, как класс, способны повышать риск развития кардиоваскулярных осложнений, однако этот фактор существенно уступает по значению другим, таким как курение, дислипидемия, ожирение [8, 27].
Тем не менее, при грамотном назначении НПВП можно снизить риск развития нежелательных явлений. При индивидуальном подборе НПВП необходимо учитывать анальгетический эффект препарата, индивидуальный риск развития нежелательных явлений со стороны ЖКТ и сердечно-сосудистой системы. Опасность ЖКТ-осложнений снижается при назначении ингибиторов протонной помпы (ИПП), а кардиоваскулярный риск — при использовании низких доз ацетилсалициловой кислоты [10]. Необходимо помнить, что основными факторами риска являются пожилой возраст (старше 65 лет), наличие в анамнезе язвенной болезни, длительный прием высоких доз НПВП и одновременное применение двух и более различных НПВП, а также сочетанный прием НПВП и гормональных препаратов. В последних международных рекомендациях по лечению больных ОА говорится о том, что терапию НПВП необходимо проводить в минимальных эффективных дозах и, по возможности, не назначать их длительно [7].
В России имеется широкий спектр НПВП и закономерно возникает вопрос о рациональном выборе препарата. Несомненно, он должен основываться на объективном сравнении достоинств и недостатков различных представителей этой группы препаратов. Доказано, что в эквивалентных дозах и при достаточном времени наблюдения все НПВП (селективные и неселективные) демонстрируют одинаковую эффективность [28].
Основной принцип действия НПВП заключается в подавлении ЦОГ — фермента метаболизма арахидоновой кислоты в простагландины. Особое место среди НПВП занимает ацеклофенак (Аэртал), который обладает многокомпонентным действием на воспаление. Ацеклофенак ингибирует и ЦОГ-1 (синтез физиологических ПГ), и ЦОГ-2 (синтез провоспалительных ПГ), приближаясь к селективным НПВП, и поэтому является более безопасным в отношении ЖКТ. Препарат ингибирует синтез провоспалительного цитокина интерлейкина IL-1-бета, который подавляет пролиферацию хондроцитов и активизирует деградацию хряща. Важной способностью ацеклофенака является подавление синтеза фактора некроза опухоли альфа (ФНО-альфа), оксида азота. Кроме этого, препарат угнетает экспрессию молекул клеточной адгезии (L-селектин), подавляет адгезию нейтрофилов к эндотелию, что обеспечивает выраженный противовоспалительный эффект [14, 15]. В настоящее время особое внимание уделяется влиянию НПВП на метаболизм хрящевой ткани. Условно НПВП можно разделить на три группы: хондронегативные, нейтральные по отношению к хрящевой ткани и хондропротективные. Вопрос о негативном влиянии некоторых препаратов из этой группы на прогрессирование ОА широко обсуждается [11–13]. Так, в исследованиях in vitro было показано, что индометацин и салицилаты ингибируют синтез компонентов матрикса хряща, способствуя прогрессированию заболевания, а индометацин оказывает прямое негативное действие, снижая содержание протеогликанов в гиалиновом хряще и повышая потерю вновь образованных протеогликанов. В то же время некоторые НПВП повышают синтез компонентов матрикса и тормозят апоптоз хондроцитов. Ацеклофенак в эксперименте продемонстрировал способность повышать синтез протеогликанов и гиалуроновой кислоты в культуре клеток хряща больных ОА, а также снижать продукцию металлопротеиназ, вызывающих деструкцию костной и хрящевой ткани [14, 15]. Blot L. и соавт., изучая изменения в метаболизме протеогликанов и гиалуронана под влиянием ацеклофенака, диклофенака и мелоксикама в эксплантах хряща, полученных от больных среднетяжелым и тяжелым гонартрозом, показали, что при лечении диклофенаком метаболический баланс между содержанием протеогликанов и гиалуроновой кислоты в экстрацеллюлярном матриксе гиалинового хряща оставался без изменений. Ацеклофенак и мелоксикам, напротив, обладали дозозависимым эффектом и повышали синтез протеогликанов и гиалуроновой кислоты при среднетяжелом ОА [15].
Клиническая эффективность ацеклофенака доказана в 132 опубликованных клинических исследованиях. Переносимость и эффективность этого препарата изучалась в сравнительных исследованиях с различными анальгетиками и НПВП. Так, Battle-Gualda E. и соавт. в двойном слепом рандомизированном 6-недельном исследовании у 168 больных с ОА коленных суставов показали, что ацеклофенак в дозе 200 мг/сут был эффективнее в отношении купирования болевого синдрома при лучшей переносимости по сравнению с парацетамолом 3 г/сут [16]. В более длительном исследовании (период наблюдения составил 12 недель) у больных с гонартрозом, ацеклофенак 200 мг/сут сравнивали с напроксеном 1 г/сут. Оба препарата обладали равным анальгетическим эффектом, однако у ацеклофенака было отмечено значительно меньшее количество нежелательных явлений со стороны ЖКТ [17]. Результаты метаанализа 13 рандомизированных двойных слепых исследований у пациентов с РЗ показали, что при приеме ацеклофенака в течение длительного времени (3–6 месяцев) побочные реакции развивались в 1,38 раза реже, чем при приеме других НПВП [18]. Эффективность ацеклофенака оценивалась в рандомизированных исследованиях и при других РЗ: при РА ацеклофенак в дозе 200 мг/сут был сопоставим с диклофенаком в дозе 150 мг/сут, кетопрофеном в дозе 150 мг/сут, пироксикамом в дозе 20 мг/сут. Также было отмечено, что положительная динамика быстрее развивалась у больных, получавших ацеклофенак. У больных с анкилозирующим спондилоартритом (АС) в сравнительных исследованиях ацеклофенака 200 мг/сут, теноксикама 20 мг/сут, напроксена 1 г/сут и индометацина 100 мг/сут были получены сходные результаты [19].
Больные РЗ, как правило, вынуждены принимать НПВП длительное время, поэтому очень важна хорошая переносимость препарата. Результаты проспективного, открытого, многоцентрового 12-месячного исследования SAMM (Safety Assessment of Marketed Medicines), в котором оценивалась безопасность ацеклофенака и диклофенака у 10 142 больных, страдающих РА, ОА, АС, подтвердили хорошую переносимость ацеклофенака [20]. Ацеклофенак в дозе 200 мг/сут получали 7890 человек и диклофенак 150 мг/сут — 2252 пациента. Исследователями была проанализирована частота побочных реакций: нежелательные явления возникли у 22,4% больных, получавших ацеклофенак, и у 27,1% — принимавших диклофенак. Наиболее частыми из них были реакции со стороны ЖКТ (диспепсия, боли, диарея, тошнота) — в 10,6% и 15,2% (р < 0,05) соответственно. Не было отмечено тяжелых нежелательных явлений со стороны гепатобилиарной системы. Таким образом, применение ацеклофенака сопровождалось меньшим риском развития НПВП-гастропатий и лучшей переносимостью, при этом ацеклофенак не уступал стандартным НПВП по эффективности. Эффективность ацеклофенака при острой и хронической боли воспалительного происхождения и его хорошая переносимость позволили повысить степень удовлетворенности пациентов и лечащих врачей результатами терапии, что подтверждается Европейским когортным исследованием, проведенным в Австрии, Бельгии, Германии, Греции [21]. В исследование было включено 23 407 пациентов, страдавших ОА, РА, АС, болями в шейном отделе позвоночника и в нижней части спины, болями после травм. Пациенты с ОА составляли большинство (80,2%). Критериями оценки служили удовлетворенность терапией больных и лечащих врачей. Пациентов переводили на прием ацеклофенака из-за отсутствия эффекта предыдущего НПВП — у 45,5% больных, плохой переносимости — у 35% и у 19,5% — при комбинации этих причин. Ацеклофенак назначался больным в дозе 200 мг/сут, диклофенак в дозе 150 мг 2 раза в сутки (соотношение больных было 3:1 соответственно). Длительность терапии составила 12 месяцев. Высокую эффективность ацеклофенака, общую удовлетворенность терапией подтвердили при клинической оценке 90% пациентов и 84% врачей. Авторы также отметили высокую приверженность к лечению (94%).
Одним из самых важных показателей для препарата, претендующего на выбор при лечении хронических РЗ, является безопасность. В большом количестве исследований, проведенных в общей сложности на нескольких тысячах пациентов, получены доказательства безопасности ацеклофенака. Так, прием препарата в течение 1 месяца по безопасности был эквивалентен приему плацебо, повреждения со стороны ЖКТ аналогичны повреждениям на фоне плацебо. Эндоскопическая оценка показала, что ацеклофенак вызывает меньше повреждений слизистой ЖКТ по сравнению с диклофенаком. У больных, принимающих ацеклофенак, потеря крови с калом оказалась достоверно меньше по сравнению с диклофенаком. Данные метаанализа подтвердили безопасность ацеклофенака. В сравнительных исследованиях отмечена высокая комплаентность препарата по сравнению с диклофенаком и другими НПВП [22–26].
В 2010–2011 гг. в России проведено многоцентровое открытое рандомизированное сравнительное исследование эффективности и безопасности ацеклофенака в сравнении с диклофенаком у пациентов с ОА коленных суставов в 5 центрах.
Цель исследования: оценить эффективность, переносимость, безопасность ацеклофенака по сравнению с диклофенаком у больных гонартрозом.
Материалы и методы
Включено 200 амбулаторных пациентов (средний возраст 62,6 ± 7,1 года) с ОА коленных суставов 2–3 стадии по Келгрену (по 100 больных в каждой группе) с болью при ходьбе > 40 мм по ВАШ. По демографическим и клиническим параметрам группы были сопоставимы (табл. 1). Первая группа принимала ацеклофенак (Аэртал) 200 мг/сут, вторая — диклофенак 100 мг/сут. Длительность исследования составила 3 месяца. Оценивались: индекс WOMAC, тест «встань и иди», опросник EQ-5D, общий и биохимический анализы крови.
Результаты исследования и обсуждение
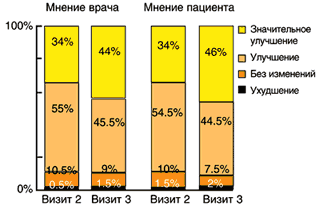
Достоверное уменьшение интенсивности боли и улучшение функции суставов, уменьшение суммарного индекса WOMAC отмечалось через месяц терапии в обеих группах больных и сохранялось весь период наблюдения (табл. 2). Более быстрое снижение скованности отмечалось у больных, принимавших ацеклофенак, когда уже на втором визите были получены статистически значимые показатели, к концу лечения отмечалось достоверное снижение скованности в обеих группах больных. Достоверное улучшение показателей общего состояния здоровья и EQ-5 D, а также уменьшение затрачиваемого времени при выполнении теста «встань и иди» наблюдалось в обеих группах со второго визита.
Через месяц «значительное улучшение» и «улучшение» чаще наблюдалось на фоне приема ацеклофенака (86,3%), чем на диклофенаке (66%), через 3 месяца терапии — у 95,8% и у 76,2% соответственно (р < 0,05). Переносимость терапии была хорошей. Нежелательные явления отмечались существенно реже в группе больных, получавших ацеклофенак (5%), по сравнению с диклофенаком (16%), особенно со стороны ЖКТ (табл. 3).
Таким образом, на основании полученных результатов можно заключить, что ацеклофенак обладает равной с диклофенаком эффективностью по влиянию на боль и функциональное состояние суставов. Отмечено более быстрое уменьшение скованности на фоне приема ацеклофенака. Ацеклофенак обладает более высокой безопасностью по сравнению с диклофенаком: вызывает достоверно меньшее число побочных реакций со стороны ЖКТ, кроме того, ассоциируется с меньшей частотой прерывания лечения из-за других нежелательных явлений.
Литература
- Насонова В. А. Проблема остеоартроза в начале XXI века // Consilium medicum. 2000, 2, 6.
- Галушко Е. А. Медико-социальная значимость ревматических заболеваний. Автореф. дис. д-ра мед. наук. М., 2011.
- Bruyere O., Dardenne C., Lejeune E. et al. Subchondraltibial bone mineral density predicts future joint space narrowing at the medial femoro-tibial compartment in patients with knee osteoarthritis // Bone. 2003, v. 32 (5), p. 541–545.
- Зайцева Е. М., Алексеева Л. И., Смирнов А. В. Причины боли при остеоартрозе и факторы прогрессирования заболевания // Научно-практическая ревматология. 2011, № 1, 50–57.
- Boureau F., Schneid H. et al. The IPSO study: ibuprofen, paracetamol study in osteoarthritis. A randomized comparative clinical study comparing the efficacy and safety of ibuprofen and paracetamol analgesic treatment of osteoarthritis of knee or hip // Ann. Rheum. Dis. 2004, 63, 1028–1035.
- Zhang W., Jones A., Doherty M. Does paracetamol (acetaminophen) reduce pain of osteoarthritis? A meta-analysis of randomized controlled trials // Ann. Rheum. Dis. 2004, 63, 901–907.
- Рекомендации OARSI по лечению остеоартроза коленных и тазобедренных суставов. Часть III. 2010.
- Насонов Е. Л., Каратеев А. Е. Применение нестероидных противовоспалительных препаратов. Клинические рекомендации // Русский медицинский журнал. 2006, т. 14, № 25, 3–11.
- Sowers J. R., White W. B., Pitt B. et al. The effects of cyclooxygenase-2 inhibitors and nonsteroidalanty-inflammatory therapy on 24-hour blood pressure in patients with hypertension, osteoarthritis and type 2 diabetes mellitus // Arch. Intern. Med. 2005, vol. 165, № 2, p. 161–168.
- Каратеев А. Е., Яхно Н. Н., Лазебник Л. Б. и др. Применение нестероидных противовоспалительных препаратов. Клинические рекомендации. М.: ИМА-ПРЕСС, 2009, 167 с.
- Ding С. Do NSDIDs affect the progression of osteoarthritis? // Inflammation. 2002; 26: 139–142.
- Dingle J. T. The effect of nonsteroidal anti-inflammatory drugs on human articular cartilage glycosaminoglycan synthesis // Osteoarthritis Cartilage. 1999; 7: 313–314.
- Mastbergen S. C., Jansen N. W. D., Bijlsma J. W. J. et al. Differential direct effects of cyclo-oxygenase-1/2 inhibition on proteoglycan turnover of human osteoarthritis сartilage: an in vitro study // Arthritis Research and Therapy. 2006; 8: R2 doi: 1186/ar1846.
- Akimoto H., Yamazaki R. et al. A major metabolite ogaceclofenac 4-hydroxyaceclofenac suppresses the interleukin-1 induced production of promatrixmetalloprpteinases and relese of sulfated- glycosaminoglycans from rabbit articular chondrocytes // Eur. J. Pharmacol. 2000, 401 (3), 429–436.
- Blot L., Marselis A., Devogelaer J.-P. et al. Effects of diclofenac, aceclofenac and meloxicam on the metabolism of proteoglycans and hyaluronan in osteoarthritic human cartilage // British J. Pharmacol. 2000, 131, 1413–1421.
- Battle-Gualda E., Rom n Ivona J., Mart n Mola E. et al. Aceclofenacvsparacetamol in the management of systematic osteoarthritis of the knee: a double blind 6 week randomized controlled trial // Osteoarthritis Cartilage. 2007; 15 (8), 900–908.
- Korsanoff D., Frericck H., Bowdler J. et al. Aceclofenac is well-tolerated alternarive to naproxen in the treatment osteoarthritis // Clin. Rheumatol. Inflamm. 1997, 16: 32–38.
- Peris F., Bird H., Semi U. et al. Treatment compliance and safety of aceclofenac versus standard NSAIDs in patients with common arthritic disorders: a meta-analysis // Eur. J. Rheumatol. Inflamm. 1996, 16, 37–45.
- Wsijon-Bahos J., Bernstein R. Efficacy of aceclofenac: indications and analgeticporency // Eur. J. Rheumatol. Inflamm. 1996, 16, 9–12.
- Huskisson E., Irani M., Murray F. A large prospective open-label, multicentre SAMM study, comparing the safety of aceclofenac with diclofenac in patientswithrheumatic disease // Europ. J. Rheumatol. Inflamm. 2007, 7 (1), 1–7.
- Lemmel E., Leeb B., De Bast J. Patients and physician satisfaction with aceclofenac: results of the Evropean Observational Cohort Study Aceclofenac is the treatment of choice for patients and physicians in the management of inflammatory pain // Curr. Med. Res. Opin. 2002, 18 (3), 146–153.
- ZabalaGamarra M. Efficacy and tolerability of aceclofenac in a 3-month open trial in the treatment of gonarthrosis // Dolor Inflamation. 1993; 1: 3–7.
- Diaz C., Rodriguez A., Geli C. et al. Efficacy and tolerability of aceclofenac versus diclofenac in the treatment of knee osteoarthritis. A multicenter study // Eur J Rheumatol. Inflamm. 1996, 16: 17–22.
- Calin A., Murrey F. E. Aceclofenac: side effects and safety // Eur J Rheumatol. Inflamm. 1996, 16: 13–16.
- Korsanoff D., Frerick H., Bowdler J. et al. Aceclofenac is well-tolerated alternative to naproxen in the treatment osteoarthritis // Clin Rheumatol. 1997; 16: 32–38.
- PereяBusquer M., Calero E., Rodriguez M. et al. Comparison of aceclofenac with piroxicam in the treatment of osteoarthritis // Clin Rheumatol. 1997; 16: 154–159.
- Ray W. A. et. al. // Circ. Cardiovasc. Qual. Outcomes. 2009, v. 2, p. 155.
- Каратеев А. Е. Целекоксиб, эторикоксиб, мелоксикам и нимесулид: достоинства и недостатки // Эффективная фармакотерапия. 2011, № 1, с. 28–36.
- Алексеев В. В. Современные представления и основные принципы терапии боли // РМЖ, 2011, т. 19, спец. выпуск, с. 6–11.
Е. П. Шарапова*, кандидат медицинских наук
Е. А. Таскина*
Т. А. Раскина**, доктор медицинских наук
И. Б. Виноградова***, кандидат медицинских наук, доцент
О. Н. Иванова****, кандидат медицинских наук
Л. В. Меньшикова*****, доктор медицинских наук, профессор
Л. И. Алексеева*, доктор медицинских наук, профессор
*ФГБУ НИИ ревматологии РАМН, Москва
**ГБОУ ВПО КемГМА Минздравсоцразвития России, Кемерово
***ГУЗ ОКБ, Ульяновск
****ГУЗ ОКБ № 1, Воронеж
*****ГБОУ ДПО ИГМАПО Минздравсоцразвития России, Иркутск
Контактная информация об авторах для переписки: Alekseeva@irramn.ru
Введение
Нестероидные противовоспалительные препараты (НПВП) хорошо зарекомендовали себя в терапии боли воспалительного происхождения. Действительно, НПВП образуют краеугольный камень терапии острых и хронических состояний, включающих воспалительные и дегенеративные скелетно–мышечные расстройства и послеоперационную боль. Поскольку большинство пациентов с воспалительной болью нуждаются в длительном лечении, для успешной терапии необходимы эффективные и хорошо переносимые НПВП с благоприятным профилем побочных эффектов. Тем не менее многие НПВП обладают побочными эффектами, в особенности со стороны верхних отделов желудочно–кишечного тракта (ЖКТ), такими как раздражение желудка, язвообразование или кровотечения, и диспепсия [1]. Такие побочные реакции – хорошо знакомая в ежедневной практике проблема. Снижение риска развития побочных реакций со стороны ЖКТ – это перспектива как для пациентов с необходимостью длительной противовоспалительной терапии, так и для врачей, у которых появляется возможность более эффективно и длительно контролировать боль. Ацеклофенак является такой терапией, поскольку он обладает лучшим по сравнению с другими альтернативными НПВП терапевтическим индексом.
естероидные противовоспалительные препараты (НПВП) хорошо зарекомендовали себя в терапии боли воспалительного происхождения. Действительно, НПВП образуют краеугольный камень терапии острых и хронических состояний, включающих воспалительные и дегенеративные скелетно–мышечные расстройства и послеоперационную боль. Поскольку большинство пациентов с воспалительной болью нуждаются в длительном лечении, . Тем не менее многие НПВП обладают побочными эффектами, в особенности со стороны верхних отделов желудочно–кишечного тракта (ЖКТ), такими как раздражение желудка, язвообразование или кровотечения, и диспепсия [1]. Такие побочные реакции – хорошо знакомая в ежедневной практике проблема. Снижение риска развития побочных реакций со стороны ЖКТ – это перспектива как для пациентов с необходимостью длительной противовоспалительной терапии, так и для врачей, у которых появляется возможность более эффективно и длительно контролировать боль. Ацеклофенак является такой терапией, поскольку он обладает лучшим по сравнению с другими альтернативными НПВП терапевтическим индексом.
Ацеклофенак, производное фенилацетиловой кислоты (2–[(2,6–дихлорфенил)амино]фенилацетоуксусная кислота) – это новый НПВП, показанный для симптоматического лечения боли и воспаления при остеоартрите, ревматоидном артрите и анкилозирующем спондилите. Ацеклофенак быстро и эффективно абсорбируется при пероральном приеме, период полувыведения – 4 часа [2].
Многочисленные двойные слепые, рандомизированные сравнительные исследования показали, что ацеклофенак по своей эффективности и переносимости сопоставим с диклофенаком [3–7], кетопрофеном [8,9], индометацином [10,11], напроксеном [12,13], пироксикамом [14,15] и теноксикамом [16,17].
Ацеклофенак является специфическим противовоспалительным средством, поскольку воспаление значительно усиливает активность препарата. Вследствие этого он высоко эффективен в местах воспаления и в то же время в целом хорошо переносится организмом и имеет очень незначительные побочные реакции в сравнении с другими НПВП. Превосходство ацеклофенака над другими НПВП и его переносимость со стороны ЖКТ была продемонстрирована в мета–анализе 13 сравнительных исследований с диклофенаком, напроксеном, пироксикамом, индометацином, теноксикамом и кетопрофеном у 3574 пациентов [18]. Более того, предварительные детализированные результаты сравнения частоты кровотечений в верхних отделах ЖКТ, связанных с приемом распространенных НПВП (ацеклофенак, кетопрофен, напроксен, диклофенак, ибупрофен, теноксикам, нифлуминовая кислота, пироксикам и индометацин) у 142776 пациентов показали более низкую частоту развития этого побочного эффекта для ацеклофенака [19].
Однако специфика проведения клинических испытаний не полностью отражает условия повседневной практики из–за строгости критериев включения/исключения и четкого следования протоколу, а следовательно, опыт, полученный в клинических испытаниях, не всегда переходит в клиническую практику. Большие исследования по применению препаратов в рутинной практике дают возможность оценить клинический профиль эффективности и переносимости препарата в клинических условиях, что в гораздо большей степени соответствует тому, как в действительности врачи и пациенты используют препарат. Переносимость ацеклофенака была оценена в недавнем исследовании SAMM (Оценка Безопасности Маркетинговых Препаратов) с учетом 10142 пациентов [20,21]. Это исследование на большой выборке из популяции и в условиях рутинной клинической практики подтвердило, что ацеклофенак по сравнению с диклофенаком обладает значительно лучшей переносимостью, лучшим спектром побочных реакций со стороны ЖКТ и лучшей комплаентностью. Подобные результаты уже были описаны и в других клинических исследованиях.
Тем же образом, что и оценка переносимости в исследовании SAMM в клинических условиях, было проведено Европейское когортное исследование по оценке эффективности и переносимости ацеклофенака. Исследование было осуществлено с целью получения практического опыта по применению ацеклофенака, с наблюдением большого числа пациентов с острой и хронической болью воспалительного происхождения, а также с целью оценки степени удовлетворенности пациентов и врачей проводимой терапией.
Методы
Исследование представляло собой Общеевропейскую программу с участием Австрии, Бельгии, Германии и Греции, которое началось в 1999 году и продолжалось до 2000 года. Все врачи (как узкие специалисты, так и врачи первичной медицинской помощи), вовлеченные в работу с пациентами с болевыми состояниями вследствие различных воспалительных и дегенеративных процессов, имели право принять участие в этм исследовании. Включение пациентов, начало терапии и наблюдение за пациентом (включая количество посещений и интервалы между ними) проводились по усмотрению самих врачей, принимавших участие в исследовании, согласно протоколу для каждой страны.
Во всех странах использовалась единая форма для заполнения данных о пациенте, давая возможность проведения общего анализа данных. В зависимости от местных требований в каждой отдельной стране были сделаны минимальные поправки (например, по зарегистрированным показаниям к применению).
Пациент мог быть включен врачом в исследование, если у него наблюдались симптомы острой и/или хронической боли воспалительного происхождения и/или вследствие ревматического заболевания – таких как остеоартрит (ОА), ревматоидный артрит (РА), анкилозирующий спондилит (АС), послеоперационная боль, посттравматическая боль и боль в нижних отделах спины – и если не было специфических противопоказаний к назначению ацеклофенака, указанных в местном информационном листе.
Время между визитами наблюдения широко варьировало по причине большой вариабельности патологических состояний. Для того чтобы точно отобразить использование ацеклофенака в ежедневной клинической практике, не были лимитированы ни количество визитов, ни временные интервалы между ними, и они устанавливались по усмотрению врача. На начальном этапе (визит1) и при каждом последующем визите пациентов просили регистрировать степень выраженности боли по четырехбалльной шкале (отсутствующая, легкая, умеренная и сильная). При каждом визите в период наблюдения как врача, так и пациента просили оценить эффект лечения: шкала описывала состояние от «ухудшения» (1) до «значительного улучшения» (4). Пациентов также просили указать их общую удовлетворенность терапией («удовлетворен» и «неудовлетворен»). И, наконец, врач оценивал в баллах уровень комплаентности пациента при каждом визите, как «хорошую со времени последнего визита» или «плохую со времени последнего визита».
Статистический анализ
Анализ был проведен по имевшимся в распоряжении данным, и его результаты выражались в процентном отношении от имевшихся данных. Анализ был только описательным и применялся только для данных с достаточным количеством. Поскольку не проверялось никаких гипотез, для оценки данных не использовались анализ логической регрессии или анализ парных сравнений.
Результаты
Результаты, представленные в этой публикации, касаются данных, полученных из четырех стран–участниц за период с 1999 по начало 2000 года. Данные для Австрии, Бельгии и Германии были сопоставимы и поэтому представлены подробно в виде «международных когортных» данных. Из–за масштабности охваченной популяции (в противном случае, обобщенные данные всей когорты отражали бы ситуацию только в Греции) и различий в программных методах (в Греции число визитов по протоколу равнялось двум, в отличие от трех для Австрии и Германии и четырех для Бельгии) для Греции был проведен отдельный анализ данных. Данные по Греции представлены, как «когортные данные Греции». Данные, касающиеся четвертого визита в Бельгии, не представлены из–за малого количества пациентов, имевших этот визит.
Пациенты оценивали терапию ацеклофенаком по параметрам: купирование боли, общее состояние пациента и общая удовлетворенность лечением. Врачи оценивали терапию по параметрам: общее состояние и комплаентность каждого пациента.
Демография
Всего в исследование было включено 23407 пациентов: 819 в Австрии, 740 в Бельгии, 1261 в Германии и 20587 в Греции. Во всех странах наблюдалось примерно одинаковое соотношение полов 50/50, а ограничений по возрасту не было (большой разброс по возрасту обусловлен вариабельностью показаний к терапии).
В «международной когорте» в среднем 10% пациентов имели небольшие симптомы со стороны ЖКТ (в основном, боли в эпигастрии и диспепсия) и менее 6% – признаки серьезных желудочно–кишечных осложнений (желудочно–кишечное кровотечение, эзофагит или язва). В целом пациенты в Германии изначально имели больше заболеваний ЖКТ в анамнезе, а для пациентов в «когорте из Греции» характерными были легкие симптомы со стороны ЖКТ, имеющиме сходную картину с «международной когортой», а серьезные расстройства оказались менее значительными, чем в «международной когорте».
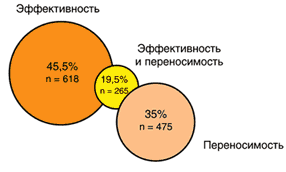
Почти 50% пациентов в «международной когорте» (1358 человек) и треть пациентов в «когорте Греции» (5937 человек) ранее принимали другие НПВП. В «когорте Греции» средняя продолжительность предыдущего приема НПВП была короче (70% пациентов лечились менее одного года), чем в «международной когорте» (соответствующее количество пациентов составило 42%). Пациенты были переведены на терапию ацеклофенаком либо потому, что предыдущий прием НПВП был неэффективен, либо из–за плохой переносимости препарата, либо из–за комбинации этих двух причин. В «международной когорте» 45,5% пациентов (618 человек) перешли на прием ацеклофенака из–за неэффективности стандартного НПВП и 35% (475) – из–за проблем, связанных с переносимостью; 19,5% (265) пациентов имели сочетание обеих причин (рис. 1). В «когорте Греции» недостаточная эффективность предшествующего НПВП оказалась более выраженной, поскольку 57% пациентов (3374) сообщили именно об этой причине перехода на терапию ацеклофенаком. В целом 34% пациентов (2032) изменили терапию в связи с плохой переносимостью и только 9% (531) перешли на прием ацеклофенака из–за того, что их предыдущая терапия была одинаково неэффективна и плохо переносима.
Рис. 1. Частота и причины смены терапии предшествующим НПВП среди пациентов из Австрии, Бельгии и Германии: <международная когорта>.
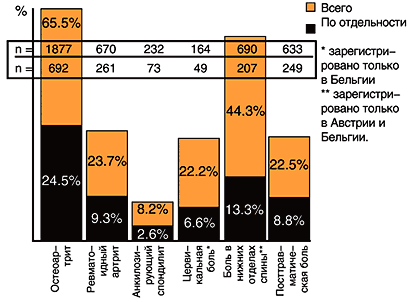
В среднем половина пациентов, включенных в исследование, имели два или более патологических состояния. Чаще всего в общей популяции встречались ОА, РА, АС, цервикальная боль, боль в нижних отделах спины и посттравматическая боль. В «международной когорте» самыми частыми являлись остеоартрит и боль в нижних отделах спины (рис. 2). В «когорте Греции» было меньше пациентов с заболеваниями суставов (49%) и чаще наблюдались острые состояния. Это нашло свое отражение в более коротких сроках терапии по сравнению с другими странами–участницами.
Рис. 2. Частота встречаемости основных показаний, наблюдавшихся в «международной когорте».
В целом распространенность тех или иных состояний среди обследованных пациентов, как по одному, так и в сочетании (например, пациент с артритом имеет боль в нижних отделах спины и цервикальную боль), была репрезентативной для ревматических заболеваний в популяции и отражала широкий спектр показаний к назначению ацеклофенака, используемого в обычной практике даже шире своих официальных показаний. Действительно, врачам была предоставлена свобода для назначения ацеклофенака при альтернативных состояниях, если это было оправдано с точки зрения пользы для пациента.
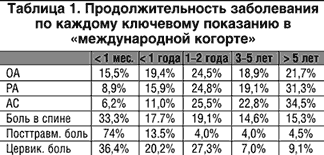
Для детального анализа купирования боли были отобраны три показания, в соответствии с их встречаемостью в клинической практике. Это ОА, боль в нижних отделах спины и посттравматическая боль, отмечаемая хронически, семихронически или остро. Продолжительность заболевания для каждого ключевого показания, наблюдавшаяся в «международной когорте», представлена в таблице 1.
В среднем в Австрии, Бельгии и Германии два из трех пациентов страдали ОА, 40% этих пациентов были больны более трех лет. В Греции половина пациентов страдали ОА с аналогичной длительностью заболевания. Боль в нижних отделах спины встречалась менее чем у половины всех пациентов. В «международной когорте» половина из этих пациентов имели острую боль в спине, половина – хроническую, в то время как в Греции подавляющее большинство страдало от острой боли в спине. И, наконец, купирование посттравматической боли, которая встречалась в 22,5% и 12% в «международной когорте» и в «когорте Греции», соответственно, было расценено как эффективный параметр для оценки анальгетической способности при остром заболевании, поскольку 75% пациентов в обеих когортах страдали от этой боли менее месяца.
Что касается наблюдения пациентов, между первым и вторым визитом отмечалось очень небольшое количество выходов из исследования. Между 2 и 3 визитами частота выбывания увеличилась до 13%, в основном вследствие купирования боли и выздоровления пациента. Результаты представлены в процентах от количества пациентов для каждого визита.
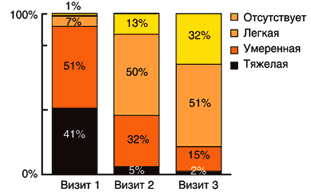
Эффективность в отношении боли
В «международной когорте» 41% пациентов в начале исследования (визит 1; рис. 3) оценили боль, как тяжелую. Уже при втором визите этот показатель снизился до 5%, на третьем визите – до 2%. Аналогичное снижение наблюдалось у пациентов, которые в начале исследования оценивали боль, как умеренную. До начала терапии 99% пациентов испытывали боль, ко второму визиту половина всех пациентов оценивали боль как легкую, а 13% не испытывали боли вообще. Анализ третьего визита продемонстрировал, что эффективность ацеклофенака сохранялась на протяжении всего периода исследования; 32% пациентов отмечали отсутствие боли и более половины считали ее легкой. В начале исследований общее количество пациентов, не испытывавших боли, составляло 1%, и, возможно, что именно эти пациенты были включены в исследование в связи с непереносимостью ими предшествующего НПВП. Результаты «когорты Греции» были схожи с результатами «международной когорты» (данные не изображены), и высокая степень эффективности, продемонстрированная ацеклофенаком при терапии боли воспалительного происхождения, не зависела от острого или хронического характера боли.
Рис. 3. Оценка боли по шкале для всех показаний, наблюдавшаяся в «международной когорте» за три визита.
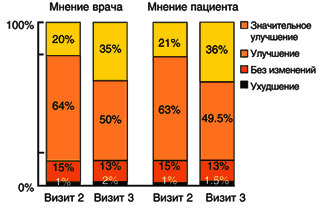
Влияние на состояние пациента
По оценке врачей и самих пациентов из «международной когорты», терапия ацеклофенаком значительно улучшила состояние больных (рис. 4). При втором визите как пациенты, так и врачи оценили состояние пациентов, как улучшенное или значительно улучшенное в 84% случаев. При третьем визите этот показатель был таким же (85%), причем пациентов, отметивших «значительное улучшение», было больше. Аналогичная тенденция в улучшении состояния пациентов наблюдалась и в «когорте Греции». Состояние пациента является качественным параметром оценки клинического действия ацеклофенака, вбирающим в себя как эффективность в отношении воспалительной боли, так и переносимость терапии. Совпадение оценок состояния пациента врачом и самим пациентом совершенно очевидно подчеркивает объективность и ценность данного метода оценки.
По оценке врачей и самих пациентов из «международной когорты», (рис. 4). При втором визите как пациенты, так и врачи оценили состояние пациентов, как улучшенное или значительно улучшенное в 84% случаев. При третьем визите этот показатель был таким же (85%), причем пациентов, отметивших «значительное улучшение», было больше. Аналогичная тенденция в улучшении состояния пациентов наблюдалась и в «когорте Греции». Состояние пациента является качественным параметром оценки клинического действия ацеклофенака, вбирающим в себя как эффективность в отношении воспалительной боли, так и переносимость терапии. Совпадение оценок состояния пациента врачом и самим пациентом совершенно очевидно подчеркивает объективность и ценность данного метода оценки.
Рис. 4. Оценка состояния пациентов в «международной когорте» самими пациентами и врачами при всех показаниях.
При рассмотрении показаний к терапии в отдельности для острых и хронических показаний в «международной когорте» были отмечены сходные тенденции в улучшении состояния пациентов. В ходе лечения ОА во время второго визита состояние у каждых 8 из 10 пациентов как врачами, так и самими больными было оценено, как «улучшенное» или «значительно улучшенное» (рис. 5). К третьему визиту наблюдался еще более отчетливый сдвиг от «улучшенного» к «значительно улучшенному» состоянию.
Рис. 5. Оценка состояния пациентов в «международной когорте» самими пациентами и врачами при хроническом заболевании РА.
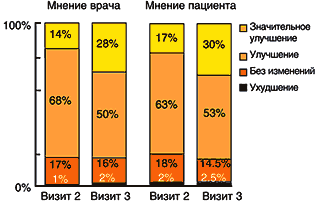
При терапии полухронического состояния боли в нижних отделах спины при втором визите у 85% пациентов состояние было «улучшенным» или «значительно улучшенным» (рис. 6). Пациенты оценивали свое состояние так же, но с более быстрым наступлением улучшения, поскольку 27% пациентов отметили выраженное улучшение уже при первом повторном визите. И как и прежде, эффект препарата сохранялся на протяжении всего периода исследования.
Рис. 6. Оценка состояния пациентов в «международной когорте» самими пациентами и врачами при полухроническом показании боли в спине.
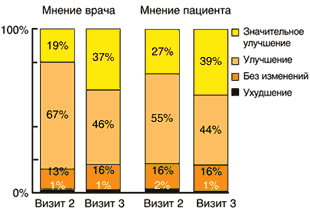
Максимальные различия в терапии относились к пациентам, страдающим от острых заболеваний, таких как посттравматическая боль: почти 9 из 10 пациентов (>89%) по их собственной оценке и оценке врачей отметили значительное улучшение при первом повторном визите (рис. 7).
Рис. 7. Оценка состояния пациентов в «международной когорте» самими пациентами и врачами при остром показании посттравматической боли.
Аналогичная ситуация наблюдалась и в «когорте Греции» при терапии ОА, боли в спине и посттравматической боли (результаты не изображены).
Удовлетворенность пациентов
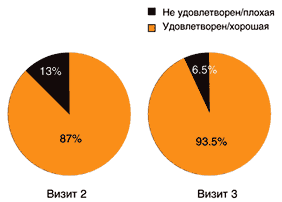
При каждом повторном визите пациентов просили оценить степень их удовлетворенности терапией ацеклофенаком. При помощи только одного балла и эффективность, и переносимость оценивались пациентами очень субъективно. Результаты «международной когорты» показали, что при 2–м визите 87% пациентов были удовлетворены терапией ацеклофенаком. К третьему визиту более 90% пациентов выразили свою удовлетворенность (рис. 8). Аналогичные результаты были получены и в «когорте Греции». Следовательно, вне зависимости от места жительства, продолжительности терапии или показаний к ней, удовлетворенность приемом ацеклофенака за время исследования возросла.
Рис. 8. Оценка степени удовлетворенности пациентов терапией ацеклофенаком в «международной когорте»
Комплаентность пациентов
Следующим параметром, оценивавшимся в исследовании, была комплаентность, которая отражает аккуратность приема и приемлемость терапии пациентом. При каждом повторном визите врач оценивал комплаентность пациента, как «хорошую» или «плохую». Рекомендуемая дозировка в 100 мг 2 раза в день поддерживалась большинством пациентов (94%) вне зависимости от страны исследования и показаний к приему препарата. Хорошая комплаентность сохранялась при различных повторных визитах.
Следующим параметром, оценивавшимся в исследовании, была комплаентность, которая отражает аккуратность приема и приемлемость терапии пациентом. При каждом повторном визите врач оценивал комплаентность пациента, как «хорошую» или «плохую». Рекомендуемая дозировка в 100 мг 2 раза в день поддерживалась большинством пациентов (94%) вне зависимости от страны исследования и показаний к приему препарата. Хорошая комплаентность сохранялась при различных повторных визитах.
Обсуждение результатов
Ацеклофенак широко исследовался в различных клинических испытаниях и продемонстрировал свою эффективность при терапии как хронических, так и острых воспалительных и дегенеративных заболеваний, со значительно меньшим количеством побочных реакций по сравнению с другими НПВП [18].
Результаты Европейского обсервационного когортного исследования, представленные в этой статье, посвящены опыту применения ацеклофенака вне условий контролируемых клинических испытаний. Большая когорта пациентов в 23407 человек подтвердила демографические признаки воспалительных заболеваний и отразила спектр повседневного назначения терапии НПВП. Ацеклофенак подтвердил свою эффективность в терапии, которой очень удовлетворены пациенты. Анальгетическая активность, продемонстрированная ацеклофенаком и оценивавшаяся при помощи оценки боли в баллах, была впечатляющей, с быстрым наступлением эффекта и длительной продолжительностью на протяжении всего периода исследования. При терапии различных воспалительных заболеваний, разной степени тяжести и продолжительности было отмечено (как пациентами, так и врачами) заметное и неослабевающее улучшение состояния пациентов. В дополнение к этому прекрасная комплаентность (94%) отображает приемлемость пациентами терапии ацеклофенаком. Результаты, полученные в популяции из 23407 человек, выявляют бесспорные преимущества терапии воспалительных заболеваний ацеклофенаком в повседневной клинической практике.
Обобщенные данные из различных стран, собранные с целью увеличения размера когорты, являются тем более ценными, поскольку позволяют получить опыт по наблюдению за большим количеством пациентов, получающих терапию ацеклофенаком. Тем не менее, несмотря на то, что в каждой стране–участнице использовались единые формы документации, позволяющие проводить обобщенный анализ данных, сбор всех данных воедино не улучшает качества информации от отдельных пациентов в отдельных странах. Еще одним ограничением, порождающим предвзятое отношение к результатам больших когортных исследований, является сложность наблюдения за пациентами и их «потеря». Однако маловероятно, что этот фактор смог повлиять на ценность результатов данного исследования, поскольку в нем отмечалась очень малая частота выпадения из исследования, и то лишь по причине выздоровления пациентов. Тем не менее результаты настоящего исследования несомненно говорят в пользу данных клинических испытаний и вносят свой вклад в клинический опыт применения ацеклофенака. Точное отображение отдаленных исходов ревматоидного артрита обычно затруднено в контролируемых клинических исследованиях [22]. Дальнейший опыт по лечению хронических заболеваний, приобретаемый в ходе исследований с более продолжительным периодом наблюдения, позволит более точно делать прогноз по исходам для пациентов и более точно оценивать эффективность терапии.
В клинические испытания противовоспалительных препаратов редко включают шкалу оценки степени удовлетворенности пациентов, возможно, в связи с тем, что этот параметр обладает невысокой степенью научной количественной оценки. Однако недавняя научная работа продемонстрировала значительную неудовлетворенность обычно используемых режимов терапии заболеваний суставов, как с точки зрения пациентов, так и врачей [23]. Высокий и устойчивый уровень удовлетворенности терапией ацеклофенаком в нашей большой когорте делает перспективным использование этого препарата в лечении воспалительных и дегенеративных заболеваний с болевым синдромом, когда часто приходится менять терапию.
Ацеклофенак был разработан с целью создания высокоэффективной болеутоляющей терапии с сокращенным спектром побочных реакций, особенно со стороны ЖКТ, что часто встречается при приеме НПВП. Механизм у ацеклофенака, ответственный за улучшенный профиль побочных реакций со стороны ЖКТ, сложен и, вероятно, связан с высокой аффинностью ЦОГ–2 и его воспалительной специфичности, который направлен на различные медиаторы воспаления [24]. Аналогичное исследование SAMM проводило оценку безопасности и переносимости терапии ацеклофенаком в сравнении с диклофенком в группе из более 10000 пациентов [20]. Это исследование продемонстрировало, что в столь большой популяции людей, страдающих различными воспалительными заболеваниями, терапия ацеклофенаком сопровождалась лучшим спектром побочных реакций со стороны ЖКТ и лучшей переносимостью. В дополнение к этому, частота развития абдоминальной боли, диареи и тошноты, которые вели к прекращению лечения, для диклофенака была в два раза больше, чем для ацеклофенака [20]. Такое улучшение профиля переносимости, не влияющее на эффективность, является неоценимым при терапии хронических и острых заболеваний и, вероятно, увеличит желание врачей назначать и продолжать лечение ацеклофенаком.
Заключение
Результаты, полученные в этой большой популяции пациентов с воспалительными и дегенеративными заболеваниями из разных стран Европы, показывают, что терапия ацеклофенаком является эффективной и сопровождается высоким уровнем удовлетворенности пациентов и врачей. Более чем 9 из 10 пациентов выразили свою удовлетворенность от приема ацеклофенака, тогда как в начале более 50% пациентов были недовольны ранее применявшимися ими НПВП. Эти результаты в сочетании с лучшими показателями переносимости по сравнению с другими препаратами группы НПВП, что было установлено в других исследованиях (SAMM), показывают, что повышенный терапевтический индекс терапии ацеклофенаком удовлетворяет всем ранее не выполнявшимся требованиям по терапии боли воспалительного характера с использованием НПВП. Наши данные позволяют считать ацеклофенак терапией выбора при болевых воспалительных заболеваниях, как со стороны врачей, так и со стороны пациентов.
По мнению академика РАМН, профессора В.А. Насоновой, проведенное исследование представляет безусловный интерес. В данном исследовании показана объективная эффективность и хорошая переносимость ацеклофенака. Высокий и устойчивый уровень удовлетворенности терапии ацеклофенаком у 23407 пациентов делает перспективным использование ацеклофенака при ревматических заболеваниях. Особую важность представляет факт удовлетворительной переносимости ацеклофенака, что делает этот препарат терапией выбора при болевых воспалительных ревматических заболеваниях.
По материалам Current medical Research and Opt. 2002, Vo. 18, 3: 146-153.
Ацеклофенак Велфарм — инструкция по применению
Синонимы, аналоги
Статьи
Регистрационный номер
ЛП-002871
Торговое наименование препарата
Ацеклофенак Велфарм
Международное непатентованное наименование
Ацеклофенак
Лекарственная форма
таблетки, покрытые пленочной оболочкой
Состав
На одну таблетку:
|
Действующее вещество: |
|
|
Ацеклофенак |
— 100 мг |
|
Вспомогательные вещества: |
|
|
Состав ядра: |
|
|
Кальция стеарат |
— 3 мг |
|
Тальк |
— 9 мг |
|
Кремния диоксид коллоидный (аэросил) |
— 1,5 мг |
|
Целлюлоза микрокристаллическая |
— 85 мг |
|
Кроскармеллоза натрия (примеллоза) |
— 10,5 мг |
|
Лактозы моногидрат (сахар молочный) |
— 91 мг |
|
Масса ядра |
— 300 мг |
|
Состав оболочки: |
|
|
Опадрай белый 03F180011 (гипромеллоза — 60,0%, титана диоксид — 25,0%, макрогол — 15,0%) |
— 10 мг |
|
Масса таблетки |
— 310 мг |
Описание
Круглые таблетки двояковыпуклой формы, покрытые плёночной оболочкой белого или почти белого цвета. На поперечном разрезе — ядро белого или почти белого цвета.
Фармакотерапевтическая группа
НПВП
Код АТХ
M01AB
Фармакодинамика:
Ацеклофенак является производным фенилуксусной кислоты, ингибирует циклооксигеназу I и II типов.
Обладает противовоспалительным, обезболивающим и жаропонижающим действием.
Угнетает синтез простагландинов и, таким образом, влияет на патогенез воспаления, возникновения боли и лихорадки. При ревматических заболеваниях противовоспалительное и анальгезирующее действие ацеклофенака способствует значительному уменьшению выраженности боли, утренней скованности, припухлости суставов, что улучшает функциональное состояние пациента.
Фармакокинетика:
Ацеклофенак быстро и полностью всасывается после приема внутрь. Время достижения максимальной концентрации — 1,25-3 ч. Проникает в синовиальную жидкость, где его концентрация достигает 57% от уровня концентрации в плазме и время достижения максимальной концентрации на 2-4 ч позже, чем в плазме. Объем распределения — 25 л.
Связь c белками плазмы (альбуминами) — 99%. Ацеклофенак циркулирует главным образом в неизмененном виде, основным его метаболитом является 4′-гидроксиацеклофенак.
Период полувыведения — 4 ч. Выводится почками, преимущественно в виде гидроксипроизводных (около 2/3 введенной дозы).
Показания:
Симптоматическое лечение ревматоидного артрита, остеоартроза, анкилозирующего спондилита.
Купирование воспаления и болевого синдрома при люмбаго, зубной боли, плечелопаточном периартрите, ревматическом поражении мягких тканей.
Препарат предназначен для симптоматической терапии, уменьшения боли и воспаления на момент использовании, на прогрессирование заболевания не влияет.
Противопоказания:
— Эрозивно-язвенные поражения желудочно-кишечного тракта в фазе обострения, желудочно-кишечное кровотечение или подозрение на него;
— полное или неполное сочетание бронхиальной астмы, рецидивирующего полипоза носа и околоносовых пазух и непереносимости ацетилсалициловой кислоты или др. нестероидных противовоспалительных препаратов (в т.ч. в анамнезе);
— повышенная чувствительность к ацеклофенаку или компонентам препарата;
— период после проведения аортокоронарного шунтирования;
— выраженная печеночная недостаточность или активное заболевание печени;
— выраженная почечная недостаточность (клиренс креатинина менее 30 мл/.мин), прогрессирующие заболевания почек, гиперкалиемия;
— воспалительные заболевания кишечника (болезнь Крона, язвенный колит) в фазе обострения;
— декомпенсированная сердечная недостаточность;
— нарушения кроветворения и коагуляции;
— беременность и период грудного вскармливания;
— дефицит лактозы, непереносимость лактозы, глюкозо-галактозная мальабсорбция;
— детский возраст до 18 лет.
С осторожностью:
Заболевания печени, почек и желудочно-кишечного тракта в анамнезе, бронхиальная астма, артериальная гипертензия, снижение объема циркулирующей крови (в т.ч. после оперативных вмешательств), ишемическая болезнь сердца, хроническая почечная недостаточность легкой и средней степени тяжести (КК от 30 до 60 мл/мин), печеночная недостаточность легкой и средней степени тяжести, хроническая сердечная недостаточность, цереброваскулярные заболевания, дислипидемия/гиперлипидемия. сахарный диабет, заболевания периферических артерий, курение, пожилой возраст, длительное использование НПВП в анамнезе, наличие инфекции Helicobacter pylori, частое употребление алкоголя, сопутствующая терапия следующими препаратами:
- антикоагулянты (например, варфарин);
- антиагреганты (например, ацетилсалициловая кислота, клопидогрел);
- пероральные глюкокортикостероиды (например, преднизолон);
- селективные ингибиторы обратного захвата серотонина (например, циталопрам, флуоксетин, пароксетин, сертралин).
Беременность и лактация:
Применение препарата при беременности и в период грудного вскармливания противопоказано.
Способ применения и дозы:
Препарат следует принимать в минимально эффективной дозе, в течение как можно более короткого периода времени.
Внутрь. Таблетки проглатывают целиком, запивая достаточным количеством жидкости.
Доза препарата по всем показаниям:
Взрослым назначают по 100 мг 2 раза в сутки, 1 таблетка утром, и 1 — вечером.
Курс лечения назначается врачом индивидуально.
Печеночная недостаточность
Пациентам с печеночной недостаточностью средней степени тяжести необходимо снижать дозу ацеклофенака. Рекомендуемая первоначальная доза составляет 100 мг ежедневно.
Почечная недостаточность
Нет доказательств, что дозу ацеклофенака необходимо снижать больным с почечной недостаточностью легкой степени тяжести, но рекомендуется прием с осторожностью.
Побочные эффекты:
Наиболее часто выявляемые в ходе клинических исследований побочные реакции были со стороны желудочно-кишечного тракта (диспепсия — 7,5%; боли в животе — 6,2%; тошнота — 1,5%; диарея — 1,5%); иногда — головокружение. Также отмечались зуд, сыпь и изменения активности «печеночных» ферментов и концентрации креатинина крови.
Нежелательные эффекты, перечисленные ниже, представлены по системно-органным классам в соответствии с классификацией MedDRA со следующей частотой: часто: ≥1/100 до <1/10; нечасто: ≥1/1000 до <1/100; редко: ≥1/10000 до <1/1000; очень редко: <1/10000.
Аллергические реакции: кожная сыпь, крапивница, экзема, эритродермия, системные анафилактоидные реакции, бронхиальная астма, в отдельных случаях — васкулит, пневмонит, полиморфная экссудативная эритема (в т.ч. синдром Стивенса-Джонсона), токсический эпидермальный некролиз (синдром Лайелла).
Со стороны иммунной системы: редко — анафилактическая реакция (включая шок), гиперчувствительность.
Со стороны желудочно-кишечного тракта: часто — диспепсия, боли в животе, тошнота, диарея; нечасто — метеоризм, гастрит, запор, рвота, изъязвление слизистой оболочки полости рта; редко — мелена, изъязвление желудочно-кишечного тракта, диарея с кровью, желудочно-кишечное кровотечение; очень редко — стоматит, рвота кровью, язва желудка, перфорация тонкой кишки, ухудшение течения болезни Крона и язвенного колита, панкреатит.
Со стороны сердечно-сосудистой системы: редко — сердечная недостаточность, повышение артериального давления; очень редко — тахикардия, «приливы», васкулит.
Со стороны печени и желчевыводящих путей: часто — увеличение активности «печеночных» ферментов; очень редко — повреждение печени (включая гепатит), увеличение активности щелочной фосфатазы крови.
Со стороны нервной системы: часто — головокружение; очень редко — парестезии, тремор, сонливость, головная боль, повышенная утомляемость, дисгевзия.
Нарушения психики: очень редко — депрессия, нетипичные сновидения, бессонница.
Со стороны кожи и подкожной клетчатки: нечасто — зуд, сыпь, дерматит, уртикарная сыпь; редко — ангионевротический отек; очень редко — пурпура, реакции со стороны кожи и слизистых оболочек, буллезные кожные реакции.
Со стороны органов кроветворения: тромбоцитопения, лейкопения, агранулоцитоз, гемолитическая анемия, апластическая анемия.
Со стороны крови и лимфатической системы: редко — анемия; очень редко — угнетение костного мозга, гранулоцитопения, нейтропения, гемолитическая анемия.
Со стороны почек и мочевыводящих путей: нечасто — повышение концентрации мочевины крови, повышение концентрации креатинина крови; очень редко — интерстициальный нефрит, нефротический синдром, почечная недостаточность.
Со стороны дыхательной системы, органов грудной клетки и средостения: редко — одышка; очень редко — бронхоспазм.
Со стороны органа зрения: редко — нарушения зрения.
Со стороны органа слуха и лабиринта: очень редко — вертиго, звон в ушах.
Со стороны обмена веществ и питания: очень редко — гиперкалиемия, увеличение массы тела.
Системные нарушения: очень редко — спазмы мышц нижних конечностей.
Передозировка:
Симптомы: головокружение, головная боль, гипервентиляция легких с повышенной судорожной готовностью, тошнота, рвота, боли в области живота.
Лечение: промывание желудка, введение активированного угля, симптоматическая терапия. Специфического антидота нет. Форсированный диурез, гемодиализ, переливание крови малоэффективны.
Взаимодействие:
Исследования лекарственных взаимодействий не проводились, за исключением варфарина.
Ацеклофенак метаболизируется системой цитохрома Р450 — CYP2C9, и данные invitroуказывают на то, что ацеклофенак может являться ингибитором данного энзима. Поэтому возможен риск фармакокинетического взаимодействия с фенитоином, циметидином, толбутамидом, фенилбутазоном, амиодароном, миконазолом и сульфафеназолом.
Как и в случае других НПВП, существует риск фармакокинетического взаимодействия с лекарственными средствами, метаболизм которых протекает в печени, такими как метотрексат и препараты лития.
Ацеклофенак почти полностью связывается с белками плазмы, и, следовательно, необходимо учитывать возможность замещения другими препаратами, в сильной степени связывающимися с белками плазмы.
Ввиду отсутствия исследований фармакокинетического взаимодействия, следующие сведения основываются на информации, полученной но другим НПВП:
Следует избегать следующих сочетаний
НПВП подавляют тубулярную секрецию метотрексата, и при этом также может наблюдаться метаболическое взаимодействие, приводящее к снижению клиренса метотрексата. Поэтому во время лечения большими дозами метотрексата (более 20 мг/неделю) всегда следует избегать назначения НПВП.
Некоторые НПВП подавляют выведение лития почками, что приводит к повышенным концентрациям лития в сыворотке крови. Следует не допускать данное сочетание, если нельзя проводить частый контроль концентрации лития в сыворотке крови.
НПВП подавляют агрегацию тромбоцитов и повреждают слизистую оболочку желудочно-кишечного тракта, что может повысить активность антикоагулянтов и увеличить риск кровотечений из слизистой оболочки желудочно-кишечного тракта у пациентов, принимающих антикоагулянты.
Следует избегать сочетания ацеклофенака с пероральными антикоагулянтами группы кумарина, тиклопидином, тромболитиками и гепарином при отсутствии тщательного контроля.
При следующих сочетаниях может потребоваться коррекция дозы и соблюдение мер предосторожности:
Необходимо учитывать возможное взаимодействие НПВП и метотрексата, особенно больным с почечной недостаточностью. При приеме обоих препаратов необходим контроль функции почек.
Следует принимать меры предосторожности при одновременном приеме НПВП и метотрексата в течение 24 ч, т.к. концентрация метотрексата может увеличиться, приводя к повышенной токсичности метотрексата. Предполагается, что прием НПВП вместе с циклоспорином или такролимусом увеличивает риск нефротоксичности ввиду снижения синтеза простациклина в почках. Поэтому при одновременном приеме препаратов важно контролировать функцию почек.
Одновременный прием ацетилсалициловой кислоты и других НПВП может увеличить частоту развития побочных реакций, и, следовательно, требуется осторожность при их совместном приеме.
НПВП могут снижать мочегонное действие фуросемида, буметанида и гипотензивное действие тиазидных диуретиков. Одновременное лечение калийсберегающими диуретиками может быть связано с повышением концентрации калия в сыворотке крови, поэтому необходим контроль содержания калия в крови.
НПВП также могут снижать действие некоторых гипотензивных лекарственных препаратов.
Ингибиторы ангиотензинпревращающего фермента или антагонисты рецепторов ангиотензина II в сочетании с НПВП могуч приводить к возникновению почечной недостаточности. Риск развития острой почечной недостаточности, которая обычно носит обратимый характер, может увеличиваться у некоторых пациентов с нарушением функции ночек, например у пожилых пациентов или пациентов, испытывающих дефицит жидкости. Поэтому сочетание таких препаратов с НПВП должно применяться с осторожностью, пациенты должны получать достаточное количество жидкости с пищей, и следует проводить контроль функции почек.
Не было выявлено влияние ацеклофенака на артериальное давление, когда он принимался одновременно с бендрофлуметиазидом, хотя нельзя исключить взаимодействие с другими гипотензивными препаратами, такими как бета-адреноблокаторы.
Другие возможные взаимодействия
Сообщалось об отдельных случаях гипогликемии и гипергликемии. Поэтому для ацеклофенака необходимо корректировать дозу препаратов, вызывающих гипогликемию.
При одновременном применении с препаратом Ацеклофенак Велфарм:
— дигоксина, фенитоина или препаратов лития — может повышаться концентрация в плазме этих лекарственных средств;
— диуретиков и гипотензивных средств — может ослабляться действие этих лекарственных средств;
— калийсберегающих диуретиков — может приводить к развитию гипергликемии и гиперкалиемии;
— других НПВП или глюкокортикостероидов — повышается риск возникновения побочных явлений со стороны желудочно-кишечного тракта;
— селективных ингибиторов обратного захвата серотонина (циталопрам, флуоксетин, пароксетин, сертралин) — повышается риск развития желудочно-кишечных кровотечений;
— циклоспорина — можетповышаться токсическое воздействие последнего на почки;
— гипогликемических средств — может вызвать как гипо-, так и гипергликемию. При этой комбинации средств необходим контроль содержания сахара в крови;
— ацетилсалициловой кислоты — снижается концентрация ацеклофенака в крови;
— антиагрегантов и антикоагулянтов — повышается риск кровотечений (необходим регулярный контроль показателей свертываемости крови);
— зидовудина — повышается риск гематологической токсичности.
Особые указания:
Выраженность побочных реакций можно скорректировать путем снижения эффективной однократной дозы, необходимой для контроля симптомов.
Пациентам с артериальной гипертензией и/или хронической сердечной недостаточностью I-II функционального класса по NYMA в анамнезе требуется надлежащий контроль и консультации врача, т.к. сообщалось о задержке жидкости и отеках при лечении НПВП. Данные клинических и эпидемиологических исследований дают основание предполагать, что использование некоторых НПВП (особенно в больших дозах и при длительном приеме) может увеличивать риск тромбозов артерий (например, инфаркт миокарда или инсульт). Нет достаточных данных, позволяющих исключить такой риск для ацеклофенака.
Пациенты с неконтролируемой артериальной гипертензией, застойной сердечной недостаточностью, ишемической болезнью сердца, патологией периферических артерий и/или цереброваскулярными заболеваниями должны принимать ацеклофенак только после тщательного анализа клинической ситуации. С такой же осторожностью нужно принимать решение перед началом длительного лечения пациентов с риском сердечно-сосудистого заболевания (например, с артериальной гипертензией, гиперлипидемией, сахарным диабетом и курящих).
Ацеклофенак необходимо принимать с осторожностью и под пристальным медицинским контролем пациентам, с заболеваниями желудочно-кишечного тракта, пептической язвой в анамнезе, после острого нарушения мозгового кровообращения, системной красной волчанкой, порфирией, нарушениями со стороны системы кроветворения и нарушениями свертываемости крови.
Ацеклофенак может вызывать обратимое угнетение агрегации тромбоцитов.
Пациентам с болезнью Крона, язвенным колитом препарат назначать не рекомендуется. Необходимо проявлять осторожность пациентам с печеночной, почечной, сердечной недостаточностью, а также пациентам с другими заболеваниями, предрасположенными к развитию отеков. Прием НПВП этой категорией пациентов может привести к ухудшению почечной экскреции и возникновению отеков.
Пациентам, принимающим мочегонные препараты, или с повышенным риском развития гиповолемии, также необходимо проявлять осторожность при приеме препарата Ацеклофенак Велфарм.
Необходимо проявлять осторожность пожилым пациентам, т.к. у них чаще наблюдаются побочные явления. Кровотечения из желудочно-кишечного тракта и/или прободение могут быть во время лечения, особенно если в анамнезе есть заболевания желудочно-кишечного тракта. Кроме того, у пожилых пациентов больше вероятность возникновения нарушения работы печени, почек, сердечно-сосудистой системы.
Всем пациентам, получающим длительное лечение НПВП, необходим мониторинг с целью снижения риска развития побочных реакций (например, общий анализ мочи, общий и биохимический анализ крови).
Одновременный прием препарата Ацеклофенак Велфарм с любым лекарственным препаратом, подавляющим синтез циклооксигеназы/простагландина, может снизить фертильность и не рекомендуется женщинам, планирующим беременность.
Женщинам с бесплодием в анамнезе следует прекратить прием препарата Ацеклофенак Велфарм.
Влияние на способность управлять транспортными средствами и механизмами:
В период лечения необходимо соблюдать осторожность при управлении транспортными средствами и занятии другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Форма выпуска/дозировка:
Таблетки, покрытые плёночной оболочкой, 100 мг.
Упаковка:
По 10, 20 таблеток помещают в контурную ячейковую упаковку из пленки поливинилхлоридной и фольги алюминиевой печатной лакированной.
По 10, 20, 30, 40, 60, 90, 100, 200 таблеток помещают в банки полимерные. При отсутствии уплотнителя пробки свободное пространство в банке заполняют ватой медицинской гигроскопической или амортизатором.
Каждую банку, 1, 2, 3, 4, 6, 9, 10 контурных ячейковых упаковок вместе с инструкцией по применению помещают в пачку из картона.
Условия хранения:
В защищенном от света месте, при температуре не выше 25 °С.
Хранить в местах, недоступных для детей.
Срок годности:
3 года.
Не использовать по истечении срока годности, указанного на упаковке.
Условия отпуска
По рецепту
Производитель
Общество с ограниченной ответственностью «Велфарм» (ООО «Велфарм»), г. Курган, проспект Конституции, д.11, Россия
Владелец регистрационного удостоверения/организация, принимающая претензии потребителей:
ООО «Велфарм»
Купить Ацеклофенак Велфарм в planetazdorovo.ru
*Цена в Москве. Точная цена в Вашем городе будет указана на сайте аптеки.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)