Амиодарон, несомненно, является самым эффективным из существующих антиаритмических препаратов (ААП). Его даже называют «аритмолитическим препаратом». Хотя амиодарон был синтезирован в 1960 г., а сообщения о его антиаритмической активности впервые появились в 1969 г., до настоящего времени ни один из новых ААП не может сравниться с ним по эффективности. На долю амиодарона приходится около 25 % от общего числа назначений всех ААП.
Амиодарон обладает свойствами всех четырех классов ААП и, кроме того, оказывает умеренное a-блокирующее и антиоксидантное действие. Однако основным антиаритмическим свойством амиодарона является удлинение потенциала действия и эффективного рефрактерного периода всех отделов сердца.
Вместе с тем отношение кардиологов к амиодарону с самого начала его использования для лечения аритмий было очень противоречивым. Из-за большого списка экстракардиальных побочных эффектов амиодарон, несмотря на то что его высокая антиаритмическая эффективность уже была известна, достаточно долго считали препаратом резерва: рекомендовали применять только при опасных для жизни аритмиях и лишь при отсутствии эффекта от всех остальных ААП. Препарат завоевал «репутацию» «последнего средства», применяющегося «только для лечения опасных для жизни аритмий», «препарат резерва» (L. N. Horowitz, J. Morganroth, 1978; J. W. Mason, 1987; J. C. Somberg, 1987).
После ряда исследований, в том числе CAST, было выявлено, что на фоне приема ААП I класса смертность у больных с органическим поражением сердца может вырасти более чем в 3 раза; оказалось, что амиодарон является не только самым эффективным, но и самым безопасным (после β-блокаторов) ААП. Многочисленные крупные контролируемые исследования эффективности и безопасности применения амиодарона не только не выявили увеличения общей смертности — напротив, было установлено снижение данного показателя и частоты аритмической и внезапной смерти. Частота возникновения аритмогенных эффектов, в частности желудочковой тахикардии типа «пируэт», на фоне приема амиодарона составляет менее 1 %, что гораздо ниже, чем при приеме других ААП, удлиняющих интервал QT. Для сравнения: аритмогенный эффект соталола гидрохлорида у больных с желудочковыми аритмиями составляет 4–5 %, а аритмогенный эффект зарубежных препаратов Iс класса достигает 20 % и более. Таким образом, амиодарон стал препаратом первого выбора при лечении аритмий. Амиодарон является единственным ААП, назначение которого, по мнению известных кардиологов, считается наиболее безопасным при амбулаторном лечении даже у больных с органическим поражением сердца. Аритмогенный эффект амиодарона наблюдается редко, и это не позволяет выявить достоверную связь между возникновением аритмогенных эффектов и наличием органического поражения сердца (E. M. Prystovsky, 1994, 2003; L. A. Siddoway, 2003).
Следует подчеркнуть, что амиодарон является единственным препаратом, применение которого безопасно при сердечной недостаточности. При любых требующих лечения аритмиях у больных с сердечной недостаточностью в первую очередь показано назначение амиодарона. Более того, при острой сердечной недостаточности или декомпенсации хронической сердечной недостаточности с высокой частотой сердечных сокращений (ЧСС) (синусовая тахикардия или тахисистолия при мерцательной аритмии), когда применение β-блокаторов противопоказано, а назначение дигоксина малоэффективно и приводит к опасным последствиям, урежения ЧСС, улучшения гемодинамики и состояния больного можно добиться с помощью амиодарона.
Побочные эффекты амиодарона
Как уже было отмечено, основным недостатком амиодарона является вероятность развития множества экстракардиальных побочных эффектов, которые при длительном приеме препарата наблюдаются у 10–52 % больных. Однако необходимость в отмене амиодарона возникает у 5–25 % больных (J. A. Johus et al., 1984; J. F. Best et al., 1986; W. M. Smith et al., 1986). К основным побочным эффектам амиодарона относятся: фотосенсибилизация, изменение цвета кожи, нарушение функции щитовидной железы (как гипотиреоз, так и гипертиреоз), повышение активности трансаминаз, периферические нейропатии, мышечная слабость, тремор, атаксия, нарушения зрения. Практически все эти побочные эффекты обратимы и исчезают после отмены или при уменьшении дозы амиодарона.
Нарушения функции щитовидной железы наблюдаются в 10 % случаев. При этом намного чаще наблюдается субклинический гипотиреоз. Гипотиреоз можно контролировать с помощью приема левотироксина. При гипертиреозе требуется отмена амиодарона (за исключением опасных для жизни аритмий) и лечение гипертиреоза (I. Klein, F. Ojamaa, 2001).
Наиболее опасным побочным эффектом амиодарона является поражение легких — возникновение интерстициального пневмонита или, реже, легочного фиброза. По данным разных авторов, частота поражения легких составляет от 1 до 17 % (J. J. Heger et al., 1981; B. Clarke et al., 1985, 1986). Однако эти данные были получены в 1970-е годы, когда амиодарон назначали длительно и в больших дозах. У большинства больных поражение легких развивается только при длительном приеме сравнительно больших поддерживающих доз амиодарона — более 400 мг/сут (до 600 или даже 1200 мг/сут). В России такие дозы применяют крайне редко, обычно поддерживающая суточная доза составляет 200 мг (5 дней в неделю) или даже меньше. В настоящее время частота «амиодаронового поражения легких» составляет не более 1 % в год. В одном из исследований частота поражения легких на фоне приема амиодарона и при приеме плацебо не различалась (S. J. Connolly, 1999; M. D. Siddoway, 2003). Клинические проявления «амиодаронового поражения легких» напоминают острое инфекционное заболевание легких: самая распространенная жалоба — одышка, одновременно наблюдаются небольшое повышение температуры, кашель, слабость. Рентгенологически отмечается диффузная интерстициальная инфильтрация легочной ткани, могут наблюдаться локализованные изменения, в том числе так называемые «воздухосодержащие затемнения» (J. J. Kennedy et al., 1987). Лечение «амиодаронового поражения легких» заключается в отмене амиодарона и назначении кортикостероидов.
Основные схемы терапии амиодароном
Cледует отдельно остановиться на некоторых особенностях применения амиодарона. Для наступления антиаритмического эффекта амиодарона необходим период «насыщения».
Прием амиодарона внутрь. В России наиболее распространенной схемой назначения амиодарона является прием по 600 мг/сут (по 3 таблетки в день) в течение 1 нед, далее по 400 мг/сут (по 2 таблетки в день) еще 1 нед, поддерживающая доза — длительно по 200 мг в день (по 1 таблетке в день) или менее. Более быстрого эффекта можно добиться при назначении препарата в дозе по 1200 мг/сут в течение 1 нед (по 6 таблеток в день), далее — постепенное снижение дозы до 200 мг в день и менее. Одна из схем, рекомендуемых в международном руководстве по кардиологии Heart Disease (2001 г.): прием амиодарона в течение 1–3 нед по 800–1600 мг/сут (т. е. по 4–8 таблеток в день), далее прием по 800 мг (4 таблетки) в течение 2–4 нед, после этого — по 600 мг/сут (3 таблетки) в течение 1–3 мес и затем переход на поддерживающие дозы — 300 мг/сут и менее (титрование в зависимости от чувствительности пациента до минимальных эффективных доз).
Есть сообщения об эффективном применении высоких нагрузочных доз амиодарона — по 800–2000 мг 3 раза в день (т. е. до 6000 мг/сут — до 30 таблеток в день) у больных с тяжелыми, рефрактерными к другим способам лечения, опасными для жизни желудочковыми аритмиями с повторными эпизодами фибрилляции желудочков (N. D. Mostow et al., 1984; S. J. L. Evans et al., 1992). Однократный прием амиодарона в дозе 30 мг/кг веса официально рекомендован в качестве одного из способов восстановления синусового ритма при мерцательной аритмии.
Таким образом, использование больших нагрузочных доз амиодарона является сравнительно безопасным и эффективным. Чтобы добиться антиаритмического эффекта не обязательно добиваться достижения устойчивой концентрации препарата в организме. Кратковременное назначение больших доз, возможно, даже более безопасно, чем длительный прием препарата в меньших суточных дозах, и позволяет быстро оценить антиаритмическую эффективность средства (L. E. Rosenfeld, 1987). Можно рекомендовать в период «насыщения» прием амиодарона в дозе 1200 мг/сут в течение первой недели. После достижения антиаритмического эффекта дозу постепенно уменьшают до минимально эффективной. Показано, что эффективными поддерживающими дозами амиодарона могут быть 100 мг/сут и даже 50 мг/сут (A. Gosselink, 1992; M. Dayer, S. Hardman, 2002).
Внутривенное введение амиодарона. Эффективность внутривенного применения амиодарона менее изучена. При болюсном внутривенном введении амиодарон обычно назначают из расчета 5 мг/кг веса в течение 5 мин. В последние годы рекомендуют более медленное внутривенное введение амиодарона. При быстром введении может происходить уменьшение эффективности препарата вследствие вазодилатации, снижения артериального давления и активации симпатической нервной системы. Одна из наиболее популярных схем внутривенного введения амиодарона: болюс 150 мг за 10 мин, затем инфузия со скоростью 1 мг/мин в течение 6 ч (360 мг за 6 ч), далее — инфузия со скоростью 0,5 мг/мин. Однако есть данные о безопасном и эффективном внутривенном введении амиодарона в дозе 5 мг/кг веса в течение 1 мин или даже 30 с (R. Hofmann, G. Wimmer, F. Leisch, 2000; D. E. Hilleman et al., 2002). Антиаритмическое действие амиодарона начинает проявляться в течение 20–30 мин. Побочные явления при внутривенном введении встречаются редко и, как правило, не имеют симптомов. У 5 % больных отмечается брадикардия, у 16 % — снижение АД (L. E. Siddoway, 2003).
Интересно, что внутривенное введение амиодарона по влиянию на электрофизиологические показатели резко отличается от приема нагрузочной дозы препарата внутрь. При проведении электрофизиологического исследования после внутривенного введения отмечаются только замедление проведения по АV-узлу (увеличение интервала АН) и увеличение рефрактерного периода АV-узла. Таким образом, при внутривенном введении амиодарона возникает только антиадренергическое действие (нет эффекта III класса), в то время как после приема нагрузочной дозы амиодарона внутрь, кроме замедления проведения по АV-узлу, наблюдается увеличение продолжительности интервала QT и эффективных рефрактерных периодов во всех отделах сердца (предсердия, АV-узел, система Гиса–Пуркинье, желудочки и дополнительные пути проведения). На основе этих данных эффективность внутривенного введения амиодарона при предсердных и желудочковых аритмиях трудно объяснить (H. J. J. Wellens et al., 1984; R. N. Fogoros, 1997).
Внутривенно амиодарон вводят в центральные вены через катетер, так как при длительном введении в периферические вены возможно возникновение флебитов. При введении препарата в периферические вены надо сразу же после инъекции быстро ввести 20 мл физиологического раствора.
Опубликованные данные свидетельствуют о том, что при желудочковых тахиаритмиях внутривенное введение амиодарона более эффективно, чем применение лидокаина, бретилия тозилата и прокаинамида.
Принципы подбора эффективной антиаритмической терапии
При отсутствии противопоказаний амиодарон является препаратом выбора практически при всех аритмиях, требующих проведения антиаритмической терапии. Применение амиодарона целесообразно при всех вариантах наджелудочковых и желудочковых аритмий. Эффективность ААП при лечении основных клинических форм нарушений ритма примерно одинакова: при лечении экстрасистолии у большинства из них она составляет 50–75 %, при терапии с целью предупреждения рецидивирования наджелудочковых тахиаритмий — от 25 до 60 %, при тяжелых желудочковых тахикардиях — от 10 до 40 %. При этом один препарат более эффективен у одних больных, а другой — у других. Исключением является амиодарон — его эффективность нередко достигает 70–80 % даже при аритмиях, рефрактерных к другим ААП в этой группе больных.
У больных с аритмиями, но без признаков органического заболевания сердца считается допустимым назначение любых ААП. У больных с органическим заболеванием сердца (постинфарктный кардиосклероз, гипертрофия желудочков и/или дилатация сердца) препаратами первого выбора являются амиодарон и β-блокаторы. Многочисленные исследования установили, что применение ААП I класса у больных с органическим поражением сердца сопровождается значительным увеличением смертности. Таким образом, амиодарон и β-блокаторы являются не просто препаратами выбора у больных с органическим поражением сердца, а практически единственными средствами для лечения аритмий.
С учетом безопасности ААП оценку их эффективности целесообразно начинать с β-блокаторов или амиодарона. При неэффективности монотерапии оценивают действенность сочетания амиодарона и β-блокаторов. Если нет брадикардии или удлинения интервала РR, можно сочетать с амиодароном любой β-блокатор.
У больных с брадикардией к амиодарону добавляют пиндолол (вискен). Показано, что совместный прием амиодарона и β-блокаторов в значительно большей степени снижает смертность у пациентов с сердечно-сосудистыми заболеваниями, чем каждый из препаратов в отдельности. Некоторые специалисты даже рекомендуют имплантацию двухкамерного стимулятора (в режиме DDD) для безопасной терапии амиодароном в сочетании с β-блокаторами. Только при отсутствии эффекта от β-блокаторов и/или амиодарона применяют ААП I класса. При этом препараты I класса, как правило, назначают на фоне приема β-блокатора или амиодарона. Исследование CAST показало, что совместный прием β-блокаторов устраняет отрицательное влияние ААП I класса на выживаемость больных с аритмиями. Кроме препаратов I класса, возможно назначение соталола гидрохлорида (β-блокатора со свойствами препарата III класса).
Комбинации амиодарона и других ААП
При отсутствии эффекта от монотерапии назначают комбинации амиодарона не только с β-блокаторами, но и с другими ААП. Теоретически, естественно, наиболее рациональным считается сочетание препаратов с различными механизмами антиаритмического действия. Например, амиодарон целесообразно сочетать с препаратами Ic класса: пропафеноном, лаппаконитина гидробромидом, этацизином. Препараты Iс класса не удлиняют интервал QT. Одновременное назначение препаратов, обладающих одинаковым влиянием на электрофизиологические свойства миокарда, представляется опасным. Например, амиодарон и соталола гидрохлорид удлиняют интервал QT, поэтому считается, что при одновременном приеме этих препаратов риск увеличения интервала QT и возникновения связанной с этим желудочковой тахикардии типа «пируэт» возрастает. Однако при комбинированной терапии ААП их назначают в уменьшенных дозах. Поэтому можно ожидать как отсутствия влияния комбинированной терапии на частоту аритмогенного действия, так и снижения частоты нежелательных эффектов. В этом плане представляют интерес результаты одного исследования, в ходе которого ибутилид (препарат, удлиняющий интервал QT, на фоне введения которого частота возникновения тахикардия типа «пируэт» достигает 8 %) вводили больным с рецидивом мерцательной аритмии, постоянно принимавшим амиодарон. Восстановления синусового ритма удалось достичь у 54 % с трепетанием предсердий и у 39 % с мерцанием предсердий. При этом у 70 больных был отмечен только один случай тахикардии типа «пируэт» (1,4 %). Следует отметить, что в этом исследовании введение ибутилида не прекращали при удлинении интервала QT или возникновении брадикардии (K. Glatter et al., 2001). Таким образом, амиодарон, возможно, даже уменьшает риск возникновения тахикардии типа «пируэт», при сочетании с препаратами III класса. В таком случае получают объяснение сообщения о случаях купирования амиодароном тахикардии типа «пируэт», в том числе у больных с врожденными вариантами удлинения интервала QT. Кроме того, удлинение интервала QT на 15 % и более является одним из предикторов эффективности амиодарона при его длительном приеме.
Примерную последовательность подбора ААТ при рецидивирующих аритмиях у больных с органическим поражением сердца можно представить в следующем виде:
- β-блокатор или амиодарон;
- β-блокатор + амиодарон;
- соталола гидрохлорид;
- амиодарон + ААП Ic (Ib) класса;
- β-блокатор + любой препарат I класса;
- амиодарон + β-блокатор + ААП Iс (Ib) класса;
- соталола гидрохлорид + ААП Iс (Ib) класса.
Применение амиодарона при отдельных клинических формах аритмий
Поскольку амиодарон является наиболее эффективным препаратом практически при всех вариантах нарушений ритма сердца, и особенно в случае необходимости предупреждения рецидивирования аритмий, схема подбора противорецидивной ААТ применима для всех рецидивирующих аритмий, начиная от экстрасистолии и заканчивая опасными для жизни желудочковыми тахиаритмиями, вплоть до «электрического шторма».
Мерцательная аритмия. В настоящее время в связи с высокой эффективностью, хорошей переносимостью и удобством приема все большую актуальность приобретает восстановление синусового ритма при мерцательной аритмии с помощью приема внутрь однократной дозы амиодарона. Рекомендуемая доза для однократного приема препарата составляется из расчета 30 мг/кг веса. Среднее время восстановления синусового ритма после приема такой дозы — около 6 ч.
G. E. Kochiadakis и соавторы (1999) сравнивали две схемы применения амиодарона для восстановления синусового ритма при мерцании предсердий: 1) в первый день — прием внутрь 2 г амиодарона (по 500 мг 4 раза в день), во второй день — 800 мг (по 200 мг 4 раза в день); 2) внутривенное капельное введение амиодарона: 300 мг за 1 ч, далее — 20 мг/кг в течение первых суток, вторые сутки — 50 мг/кг.
Восстановление синусового ритма было отмечено у 89 % больных на фоне приема амиодарона внутрь (первая схема), у 88 % — при внутривенной инфузии амиодарона (вторая схема) и у 60 % на фоне плацебо. При внутривенном введении отмечались несколько случаев снижения АД и возникновения тромбофлебитов. Прием амиодарона внутрь не вызвал каких-либо побочных явлений.
На кафедре терапии РГМУ изучалась эффективность применения однократного приема внутрь амиодарона (кордарона) в дозе 30 мг/кг веса при мерцании предсердий. Восстановление синусового ритма было достигнуто у 80 % больных. При этом существенных побочных эффектов не отмечалось (Джанашия и соавт., 1995, 1998; Хамицаева и соавт., 2002).
Амиодарон является наиболее эффективным препаратом для предупреждения рецидивирования мерцательной аритмии. В ходе прямого сравнения с соталола гидрохлоридом и пропафеноном оказалось, что эффективность амиодарона в 1,5–2 раза выше, чем соталола гидрохлорида и пропафенона (исследования CTAF и AFFIRM).
Есть сообщения об очень высокой эффективности амиодарона даже при назначении его больным с выраженной сердечной недостаточностью (III, IV классы по NYHA): из 14 больных синусовый ритм сохранялся в течение 3 лет у 13 пациентов (93 %), а из 25 больных — у 21 (84 %) в течение 1 года (A. T. Gosselink et al., 1992; H. R. Middlekauff et al., 1993).
Желудочковая тахикардия. Для купирования желудочковой тахикардии рекомендуется использовать: амиодарон — 300–450 мг внутривенно, лидокаин — 100 мг внутривенно, cоталола гидрохлорид — 100 мг внутривенно, прокаинамид — 1 г внутривенно. После восстановления синусового ритма при необходимости проводят инфузию эффективного ААП.
Интервалы между введением каждого препарата зависят от клинической ситуации. При выраженных нарушениях гемодинамики на любом этапе проводят электрическую кардиоверсию. Правда, авторы международных рекомендаций по сердечно-легочной реанимации и неотложной кардиологии (2000 г.) не рекомендуют вводить более одного препарата, а при отсутствии эффекта от первого препарата считают целесообразным сразу применять электрическую кардиоверсию.
Клиническая эффективность амиодарона в предотвращении рецидивирования желудочковых тахиаритмий составляет от 39 до 78 % (в среднем — 51 %) (H. L. Greene и соавт., 1989; Голицын и соавт., 2001).
Для характеристики особенно тяжелого течения желудочковых тахиаритмий иногда используют некоторые «жаргонные» определения, например «электрический шторм» — рецидивирующая нестабильная полиморфная желудочковая тахикардия и/или фибрилляция желудочков. Количественные определения, по данным разных авторов, включают от «более 2 раз в течение 24 ч» до «19 эпизодов в течение 24 ч или более 3 эпизодов в течение 1 ч» (K. Nademanee et al., 2000). Больным с «электрическим штормом» проводятся повторные дефибрилляции. Одним из наиболее эффективных способов преодоления этого тяжелого осложнения является назначение β-блокаторов в сочетании с внутривенным введением и приемом внутрь больших доз амиодарона (до 2 г и более в сутки). Есть сообщения об успешном использовании очень больших доз амиодарона. При тяжелых рефрактерных к медикаментозной терапии (неэффективность лидокаина, бретилия тозилата, прокаинамида и других ААП) угрожающих жизни рецидивирующих желудочковых тахиаритмиях («электрический шторм») с успехом назначался амиодарон внутрь до 4–6 г в сутки (50 мг/кг) в течение 3 дней (т. е. по 20–30 таблеток), далее по 2–3 г в сутки (30 мг/кг) в течение 2 дней (по 10–15 таблеток) с последующим снижением дозы (S. J. L. Evans et al., 1992). Если у больных с «электрическим штормом» отмечается эффект от внутривенного введения амиодарона, который сохраняется при переходе на прием амиодарона внутрь, выживаемость таких больных составляет 80% в течение первого года (R. J. Fogel, 2000). При сравнении эффективности амиодарона и лидокаина у больных с рефрактерной к электрической кардиоверсии и дефибрилляции желудочковой тахикардии амиодарон оказался существенно более эффективным в плане увеличения выживаемости таких пациентов (P. Dorian et al., 2002).
Вторым термином, употребляющимся для обозначения тяжелого течения тахикардии, является термин incessant («непрерывная», «упорная», «трудноизлечимая», «непрекращающаяся») — непрерывно-рецидивирующая мономорфная желудочковая тахикардия тяжелого течения. При этом варианте течения желудочковой тахикардии применяют комбинации ААП, например амиодарон в сочетании с лидокаином, мексилетином или антиаритмиками класса Iа и Iс. Есть сообщения об эффективности блокады левого звездчатого ганглия. Имеются также данные о высокой эффективности применения внутриаортальной баллонной контрпульсации. При проведении этой процедуры полное прекращение рецидивирования тахикардии достигается у 50 % пациентов, а заметное улучшение контроля тахикардии — у 86 % (E. C. Hanson et al., 1980; H. Bolooki, 1998; J. J. Germano et al., 2002).
Повышенный риск внезапной смерти. В течение продолжительного периода времени основным способом терапии больных с повышенным риском внезапной смерти являлось применение ААП. Наиболее эффективным способом подбора антиаритмической терапии считалась оценка ее эффективности с помощью внутрисердечного электрофизиологического исследования и/или повторного суточного мониторирования ЭКГ до и после назначения ААП.
В ходе исследования CASCADE у больных, перенесших внезапную смерть, эмпирическое назначение амиодарона также было признано намного более эффективным, чем применение препаратов I класса (хинидин, прокаинамид, флекаинид), подобранных с помощью повторных электрофизиологических исследований и мониторирования ЭКГ (соответственно 41 и 20 %).
Установлено, что для предотвращения внезапной смерти наиболее целесообразно назначать β-блокаторы и амиодарон.
В исследовании CAMIAT применение амиодарона у постинфарктных больных сопровождалось достоверным снижением аритмической смертности на 48,5 % и сердечно-сосудистой смертности — на 27,4 %. В ходе исследования EMIAT отмечалось достоверное снижение аритмической смертности на 35 %. При проведении метаанализа 13 исследований эффективности амиодарона у постинфарктных больных и больных с сердечной недостаточностью (АТМА) было выявлено достоверное снижение аритмической смертности на 29 % и общей смертности на 13 %.
Еще более эффективно одновременное назначение β-блокатора и амиодарона. На фоне приема β-блокатора и амиодарона у больных, перенесших инфаркт миокарда, отмечалось дополнительное снижение аритмической смертности в 2,2 раза, сердечной смертности — в 1,8 раза и общей смертности — в 1,4 раза (исследования EMIAT и CAMIAT). В некоторых группах больных эффективность амиодарона в снижении общей смертности не уступает имплантируемым кардиовертерам-дефибрилляторам (ИКД).
Разряды ИКД очень болезненны (боль, испытываемую больным во время разряда ИКД, принято сравнивать с «ударом копытом лошади в грудную клетку»). Назначение амиодарона больным с ИКД значительно снижает частоту разрядов дефибриллятора — за счет снижения частоты аритмий. В недавнем исследовании OPTIC сравнивались эффективность использования β-блокаторов, сочетания амиодарона и β-блокаторов, соталола гидрохлорида с целью снижения частоты разрядов ИКД. Назначение сочетания амиодарона и β-блокаторов было в 3 раза более эффективным, чем применение β-блокаторов в виде монотерапии, и более чем в 2 раза по сравнению с приемом соталола гидрохлорида (S. J. Connolly et al., 2006).
Таким образом, несмотря на ряд недостатков препарата, амиодарон по-прежнему представляет собой ААП первого выбора.
Следует отметить, что применение дженерических форм амиодарона чревато отсутствием эффективности лечения и развитием осложнений (J. A. Reiffel и P. R. Kowey, 2000). Исследование С. Г. Канорского и А. Г. Старицкого выявило увеличение в 12 раз частоты рецидивов мерцания предсердий при замене оригинального препарата на дженерики.
В США и Канаде ежегодно примерно 20 000 госпитализаций можно было бы избежать, так как они являются следствием замены амиодарона на дженерические копии (P. T. Pollak, 2001).
П. Х. Джанашия, доктор медицинских наук, профессор
Н. М. Шевченко, доктор медицинских наук, профессор
Т. В. Рыжова
РГМУ, Москва
Амиодарон (Amiodarone)
💊 Состав препарата Амиодарон
✅ Применение препарата Амиодарон
Описание активных компонентов препарата
Амиодарон
(Amiodarone)
Приведенная научная информация является обобщающей и не может быть использована для принятия
решения о возможности применения конкретного лекарственного препарата.
Дата обновления: 2020.02.27
Владелец регистрационного удостоверения:
Лекарственная форма
| Амиодарон |
Таб. 200 мг: 30 шт. рег. №: ЛС-000392 |
Форма выпуска, упаковка и состав
препарата Амиодарон
10 шт. — упаковки ячейковые контурные (3) — пачки картонные.
Фармакологическое действие
Антиаритмическое средство класса III, обладает антиангинальным действием.
Антиаритмический эффект связан со способностью увеличивать длительность потенциала действия кардиомиоцитов и эффективного рефрактерного периода предсердий, желудочков сердца, AV-узла, пучка Гиса, волокон Пуркинье. Это сопровождается снижением автоматизма синусового узла, замедлением AV-проводимости, снижением возбудимости кардиомиоцитов. Полагают, что механизм увеличения продолжительности потенциала действия связан с блокадой калиевых каналов (снижается выведение ионов калия из кардиомиоцитов). Блокируя инактивированные «быстрые» натриевые каналы, оказывает эффекты, характерные для антиаритмических средств I класса. Тормозит медленную (диастолическую) деполяризацию мембраны клеток синусового узла, вызывая брадикардию, угнетает AV-проведение (эффект антиаритмиков IV класса).
Антиангинальный эффект обусловлен коронарорасширяющим и антиадренергическим действием, уменьшением потребности миокарда в кислороде. Оказывает тормозящее влияние на α- и β-адренорецепторы сердечно-сосудистой системы (без полной их блокады). Уменьшает чувствительность к гиперстимуляции симпатической нервной системы, тонус коронарных сосудов; увеличивает коронарный кровоток; урежает ЧСС; повышает энергетические резервы миокарда (за счет увеличения содержания креатинсульфата, аденозина и гликогена). Снижает ОПСС и системное АД (при в/в введении).
Полагают, что амиодарон может повышать уровень фосфолипидов в тканях.
Содержит йод. Влияет на метаболизм гормонов щитовидной железы, ингибирует превращение T3 в T4 (блокада тироксин-5-дейодиназы) и блокирует захват этих гормонов кардиоцитами и гепатоцитами, что приводит к ослаблению стимулирующего влияния тиреоидных гормонов на миокард (дефицит T3 может привести к его гиперпродукции и тиреотоксикозу).
При приеме внутрь начало действия — от 2-3 дней до 2-3 мес, длительность действия также вариабельна — от нескольких недель до нескольких месяцев.
После в/в введения максимальный эффект достигается через 1-30 мин и продолжается 1-3 ч.
Фармакокинетика
После приема внутрь медленно абсорбируется из ЖКТ, абсорбция составляет 20-55%. Cmax в плазме крови достигается через 3-7 ч.
Вследствие интенсивного накопления в жировой ткани и органах с высоким уровнем кровоснабжения (печень, легкие, селезенка) имеет большой и вариабельный Vd и характеризуется медленным достижением равновесной и терапевтической концентраций в плазме крови и к длительному выведению. Амиодарон определяется в плазме крови до 9 мес после прекращения его применения. Связывание с белками высокое — 96% (62% — с альбумином, 33.5% — с β-липопротеинами).
Проникает через ГЭБ и плацентарный барьер (10-50%), выделяется с грудным молоком (25% дозы, полученной матерью).
Интенсивно метаболизируется в печени с образованием активного метаболита десэтиламиодарона, а также, по-видимому, путем дейодирования. При продолжительном лечении концентрации йода могут достигать 60-80% концентрации амиодарона. Является ингибитором изоферментов CYP2C9, CYP2D6 и CYP3A4, CYP3A5, CYP3A7 в печени.
Выведение имеет двухфазный характер. После приема внутрь T1/2 в начальной фазе составляет 4-21 день, в терминальной фазе — 25-110 дней; десэтиламиодарона — в среднем 61 день. Как правило, при курсовом пероральном применении T1/2 амиодарона составляет 14-59 дней. После в/в введения амиодарона T1/2 в терминальной фазе составляет 4-10 дней. Выводится главным образом с желчью через кишечник, может наблюдаться небольшая энтерогепатическая рециркуляция. В очень небольших количествах амиодарон и десэтиламиодарон выводится с мочой.
Амиодарон и его метаболиты не выводятся при диализе.
Показания активных веществ препарата
Амиодарон
Лечение и профилактика пароксизмальных нарушений ритма: угрожающие жизни желудочковые аритмии (в т.ч. желудочковая тахикардия), профилактика фибрилляции желудочков (в т.ч. после кардиоверсии), суправентрикулярные аритмии (как правило, при неэффективности или невозможности другой терапии, особенно связанные с синдромом WPW), в т.ч. пароксизм мерцания и трепетания предсердий; предсердная и желудочковая экстрасистолия; аритмии на фоне коронарной недостаточности или хронической сердечной недостаточности, парасистолия, желудочковые аритмии у больных с миокардитом Шагаса; стенокардия.
Режим дозирования
Способ применения и режим дозирования конкретного препарата зависят от его формы выпуска и других факторов. Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования.
При приеме внутрь для взрослых начальная разовая доза составляет 200 мг. Для детей доза составляет 2.5-10 мг/сут. Схему и длительность лечения устанавливают индивидуально.
Для в/в введения (струйно или капельно) разовая доза составляет 5 мг/кг, суточная доза — до 1.2 г (15 мг/кг).
Побочное действие
Со стороны сердечно-сосудистой системы: синусовая брадикардия (рефрактерная к м-холиноблокаторам), AV-блокада, при длительном применении — прогрессирование ХСН, желудочковая аритмия типа «пируэт», усиление существующей аритмии или ее возникновение, при парентеральном применении — снижение АД.
Со стороны эндокринной системы: развитие гипо- или гипертиреоидизма.
Со стороны дыхательной системы: при длительном применении — кашель, одышка, интерстициальная пневмония или альвеолит, фиброз легких, плеврит, при парентеральном применении — бронхоспазм, апноэ (у больных с тяжелой дыхательной недостаточностью).
Со стороны пищеварительной системы: тошнота, рвота, снижение аппетита, притупление или потеря вкусовых ощущений, ощущение тяжести в эпигастрии, боль в животе, запоры, метеоризм, диарея; редко — повышение активности печеночных трансаминаз, при длительном применении — токсический гепатит, холестаз, желтуха, цирроз печени.
Со стороны нервной системы: головная боль, слабость, головокружение, депрессия, ощущение усталости, парестезии, слуховые галлюцинации, при длительном применении — периферическая невропатия, тремор, нарушение памяти, сна, экстрапирамидные проявления, атаксия, неврит зрительного нерва, при парентеральном применении — внутричерепная гипертензия.
Со стороны органов чувств: увеит, отложение липофусцина в эпителии роговицы (если отложения значительные и частично заполняют зрачок — жалобы на светящиеся точки или пелену перед глазами при ярком свете), микроотслойка сетчатки.
Со стороны системы кроветворения: тромбоцитопения, гемолитическая и апластическая анемия.
Дерматологические реакции: кожная сыпь, эксфолиативный дерматит, фоточувствительность, алопеция; редко — серо-голубое окрашивание кожных покровов.
Местные реакции: тромбофлебит.
Прочие: эпидидимит, миопатия, снижение потенции, васкулит, при парентеральном применении — жар, повышенное потоотделение.
Противопоказания к применению
Синусовая брадикардия, СССУ, синоатриальная блокада, AV-блокада II-III степени (без использования кардиостимулятора), кардиогенный шок, гипокалиемия, коллапс, артериальная гипотензия, гипотиреоз, тиреотоксикоз, интерстициальные болезни легких, прием ингибиторов МАО, беременность, период лактации, повышенная чувствительность к амиодарону и к йоду.
Применение при беременности и кормлении грудью
Противопоказано применение при беременности и в период лактации.
Амиодарон и десметиламиодарон проникают через плацентарный барьер, их концентрации в крови плода, составляют соответственно 10% и 25% от концентрации в крови матери.
Амиодарон и десметиламиодарон выделяются с грудным молоком.
Применение при нарушениях функции печени
C осторожностью применять при печеночной недостаточности.
Применение у детей
C осторожностью применять в возрасте до 18 лет (эффективность и безопасность применения не установлены).
Применение у пожилых пациентов
C осторожностью применять у пациентов пожилого возраста (высокий риск развития тяжелой брадикардии).
Особые указания
C осторожностью применять при хронической сердечной недостаточности, печеночной недостаточности, бронхиальной астме, у пациентов пожилого возраста (высокий риск развития тяжелой брадикардии), в возрасте до 18 лет (эффективность и безопасность применения не установлены).
Не следует применять у пациентов с тяжелой дыхательной недостаточностью.
Перед началом применения амиодарона следует провести рентгенологическое исследование легких и функции щитовидной железы, при необходимости, провести коррекцию электролитных нарушений.
При длительном лечении необходим регулярный контроль функции щитовидной железы, консультации окулиста и рентгенологическое исследование легких.
Парентерально можно применять только в специализированных отделениях стационаров под постоянным контролем АД, ЧСС и ЭКГ.
Пациенты, получающие амиодарон, должны избегать прямого воздействия солнечного света.
При отмене амиодарона возможны рецидивы нарушений сердечного ритма.
Может оказывать влияние на результаты теста накопления радиоактивного йода в щитовидной железе.
Не следует применять амиодарон одновременно с хинидином, бета-адреноблокаторами, блокаторами кальциевых каналов, дигоксином, кумарином, доксепином.
Лекарственное взаимодействие
Лекарственное взаимодействие амиодарона с другими препаратами возможно даже через несколько месяцев после окончания его применения за счет длительного T1/2.
При одновременном применении амиодарона и антиаритмических средств класса I А (в т.ч. дизопирамида) увеличивается интервал QT вследствие аддитивного действия на его величину и увеличивается риск развития желудочковой тахикардии типа «пируэт».
При одновременном применении амиодарона со слабительными средствами, которые могут вызывать гипокалиемию, повышается риск развития желудочковой аритмии.
Средства, вызывающие гипокалиемию, включая диуретики, кортикостероиды, амфотерицин В (в/в), тетракозактид при одновременном применении с амиодароном вызывают увеличение интервала QT и повышение риска развития желудочковой аритмии (в т.ч. типа «пируэт»).
При одновременном применении средств для общей анестезии, оксигенотерапии возникает риск развития брадикардии, артериальной гипотензии, нарушений проводимости, уменьшения ударного объема сердца, что, по-видимому, обусловлено аддитивным кардиодепрессивным и вазодилатирующим эффектами.
При одновременном применении трициклические антидепрессанты, фенотиазины, астемизол, терфенадин вызывают увеличение интервала QT и повышение риска развития желудочковой аритмии, особенно типа «пируэт».
При одновременном применении варфарина, фенпрокумона, аценокумарола усиливается антикоагулянтное действие и повышается риск развития кровотечений.
При одновременном применении винкамина, сультоприда, эритромицина (в/в), пентамидина (в/в, в/м) повышается риск развития желудочковой аритмии типа «пируэт».
При одновременном применении возможно повышение концентрации декстрометорфана в плазме крови вследствие уменьшения скорости его метаболизма в печени, что обусловлено ингибированием активности изофермента CYP2D6 системы цитохрома P450 под влиянием амиодарона и замедлением выведения декстрометорфана из организма.
При одновременном применении дигоксина значительно повышается концентрация дигоксина в плазме крови за счет снижения его клиренса и, вследствие этого, увеличивается риск развития дигиталисной интоксикации.
При одновременном применении дилтиазема, верапамила усиливается отрицательное инотропное действие, брадикардия, нарушение проводимости, AV-блокада.
Описан случай повышения концентрации амиодарона в плазме крови при его одновременном применении с индинавиром. Полагают, что ритонавир, нелфинавир, саквинавир будут оказывать подобное действие.
При одновременном применении колестирамина уменьшается концентрация амиодарона в плазме крови вследствие его связывания с колестирамином и уменьшения абсорбции из ЖКТ.
Имеются сообщения о повышении концентрации лидокаина в плазме крови при одновременном применении с амиодароном и развитии судорог, по-видимому, вследствие ингибирования метаболизма лидокаина под влиянием амиодарона.
Полагают, что возможен синергизм в отношении угнетающего действия на синусовый узел.
При одновременном применении лития карбоната возможно развитие гипотиреоидизма.
При одновременном применении прокаинамида увеличивается интервал QT вследствие аддитивного действия на его величину и риск развития желудочковой тахикардии типа «пируэт». Повышение концентрации в плазме крови прокаинамида и его метаболита N-ацетилпрокаинамида и усиление побочных эффектов.
При одновременном применении пропранолола, метопролола, соталола возможны артериальная гипотензия, брадикардия, фибрилляция желудочков, асистолия.
При одновременном применении тразодона описан случай развития аритмии типа «пируэт».
При одновременном применении хинидина увеличивается интервал QT вследствие аддитивного действия на его величину и риск развития желудочковой тахикардии типа «пируэт». Повышение концентрации хинидина в плазме крови и усиление его побочных эффектов.
При одновременном применении описан случай усиления побочных эффектов клоназепама, что, по-видимому, обусловлено его кумуляцией вследствие ингибирования окислительного метаболизма в печени под влиянием амиодарона.
При одновременном применении цизаприда значительно увеличивается интервал QT вследствие аддитивного действия, риск развития желудочковой аритмии (в т.ч. типа «пируэт»).
При одновременном применении повышается концентрация циклоспорина в плазме крови, риск развития нефротоксичности.
Описан случай легочной токсичности при одновременном применении циклофосфамида в высоких дозах и амиодарона.
Повышается концентрация амиодарона в плазме крови вследствие замедления его метаболизма под влиянием циметидина и других ингибиторов микросомальных ферментов печени.
Полагают, что вследствие ингибирования под влиянием амиодарона ферментов печени, при участии которых происходит метаболизм фенитоина, возможно повышение концентрации последнего в плазме крови и усиление его побочных эффектов.
Вследствие индукции микросомальных ферментов печени под влиянием фенитоина повышается скорость метаболизма амиодарона в печени и происходит уменьшение его концентрации в плазме крови.
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код
Аналоги препарата
Амиодарон
(АВВА РУС, Россия)
Амиодарон
(БОРИСОВСКИЙ ЗАВОД МЕДИЦИНСКИХ ПРЕПАРАТОВ, Республика Беларусь)
Амиодарон
(АТОЛЛ, Россия)
Амиодарон
(АЛТАЙВИТАМИНЫ, Россия)
Амиодарон
(ВЕЛФАРМ, Россия)
Амиодарон
(ОРГАНИКА, Россия)
Амиодарон Фармасинте…
(ФАРМАСИНТЕЗ-ТЮМЕНЬ, Россия)
Амиодарон-OBL
(ФП ОБОЛЕНСКОЕ, Россия)
Амиодарон-Акри®
(Химико-фармацевтический комбинат АКРИХИН, Россия)
Кардиодарон®
(ВАЛЕНТА ФАРМАЦЕВТИКА, Россия)
Все аналоги
Амиодарон инструкция по применению
Дата публикации: 18.04.2023
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.АритмияДля сердца и сосудовСтенокардияТаблетки
Автор статьи
Диплом о фармацевтическом образовании: 105924 1197876, рег. номер 30353
Все авторы
Содержание статьи
- Амиодарон: РЛС
- Амиодарон: механизм действия
- Амиодарон: инструкция по применению и для чего
- Амиодарон: противопоказания
- Амиодарон: дозировка
- Амиодарон: побочные эффекты
- Амиодарон или Кордарон: что лучше?
- Краткое содержание
- Задайте вопрос эксперту по теме статьи
Человек живет, пока бьется его сердце. Частота сердечных сокращений (ЧСС) показывает, как оно работает. У взрослого человека норма ЧСС составляет 60-90 ударов в минуту. Другие цифры говорят о нарушениях сердцебиения, которые делят на три вида: слишком быстрое — тахикардия, замедленное — брадикардия и неритмичные сокращения — аритмия.
Как правило, аритмии возникают у пациентов с заболеваниями сердечно-сосудистой системы: гипертонией, стенокардией, сердечной недостаточностью, кардиомиопатией, пороками сердечных клапанов и др. Они опасны тем, что могут привести к летальному исходу.
Мерцательная аритмия предсердий является причиной образования тромбов и развития инсульта и инфаркта миокарда. Еще более опасна фибрилляция желудочков, которая останавливает кровоток в организме. В этом случае желудочки «трепещут», но не качают кровь. При отсутствии помощи приводит к смерти из-за остановки сердца.
Для профилактики приступов используют четыре класса антиаритмических средств. Провизор рассказывает о представителе III класса Амиодароне: его составе, действии, показаниях, дозировке и побочных эффектах. Проводит сравнение с Кордароном.
Амиодарон: РЛС
В состав препарата Амиодарон входит одноименное действующее вещество. Лекарственное средство выпускают в двух формах:
- Амиодарон ампулы с концентратом для приготовления раствора для внутривенного введения, 50 мг/мл
- Амиодарон таблетки, 200 мг
Амиодарон: механизм действия
Амиодарон относится к III классу антиаритмиков, замедляющих реполяризацию. Но в то же время обладает свойствами всех четырех классов. Его антиаритмическое действие заключается в уменьшении времени, за которое электрический импульс по проводящей системе сердца достигает рабочего миокарда желудочков. Это приводит к урежению ЧСС.
Амиодарон снижает давление, улучшает кровоснабжение и энергетические резервы миокарда, уменьшает его потребность в кислороде. Также он уменьшает влияние тиреоидных гормонов на миокард, так как по химической структуре похож на тиреоидные гормоны и содержит йод.
Амиодарон: инструкция по применению и для чего
Амиодарон — лекарство для лечения и профилактики внезапных нарушений ритма, таких как:
- угрожающие жизни желудочковые аритмии;
- желудочковая тахикардия;
- предупреждение повторной фибрилляции предсердий и желудочков;
- аритмии, связанные с синдромом WPW (Вольфа-Паркинсона-Уайта)
- состояния аритмии при неэффективности или невозможности другой терапии;
- мерцания и трепетания предсердий;
- предсердная и желудочковая экстрасистолия;
- аритмии на фоне коронарной недостаточности или хронической сердечной недостаточности;
- желудочковые аритмии у больных с миокардитом Шагаса;
- состояние после инфаркта миокарда при наличии эпизодов аритмий;
- стенокардия.
Также Амиодарон назначают при нарушении ритма у пациентов с ишемической болезнью сердца и с нарушенной функцией левого желудочка.
Амиодарон: противопоказания
Амиодарон запрещен для применения в следующих случаях:
- гиперчувствительность к действующему веществу, йоду и другим компонентам препарата;
- атриовентрикулярная блокада и нарушение проводимости при отстуствии кардиостимулятора;
- слабость синусового узла при отсутствии кардиостимулятора;
- брадикардия;
- сердечная недостаточность;
- коллапс, кардиогенный шок, гипотензия;
- гипотиреоз и гипертиреоз;
- одновременный прием с другими антиаритмиками и некоторыми препаратами другого действия (указаны в инструкции);
- пониженное содержание калия в крови;
- беременность и лактация;
- детский возраст до 18 лет.
Прием препарата под наблюдением врача рекомендуется при применении у пациентов с печеночной недостаточностью и бронхиальной астмой. У лиц пожилого возраста Амиодарон может вызвать брадикардию.
Амиодарон: дозировка
Лечащий врач назначает и корректирует режим дозирования Амиодарона. Особенность применения Амиодарона состоит в том, что в начале лечения используется насыщающая доза. Она может достигать 1200 мг в сутки, разделенных на 3 приема, и дается коротким курсом и под контролем ЭКГ.
После появления признаков насыщения переходят на поддерживающую дозу, которая не превышает 400 мг в сутки в 1-2 приема. По возможности при приеме Амиодарона рекомендуют делать через каждые пять дней перерыв на два дня.
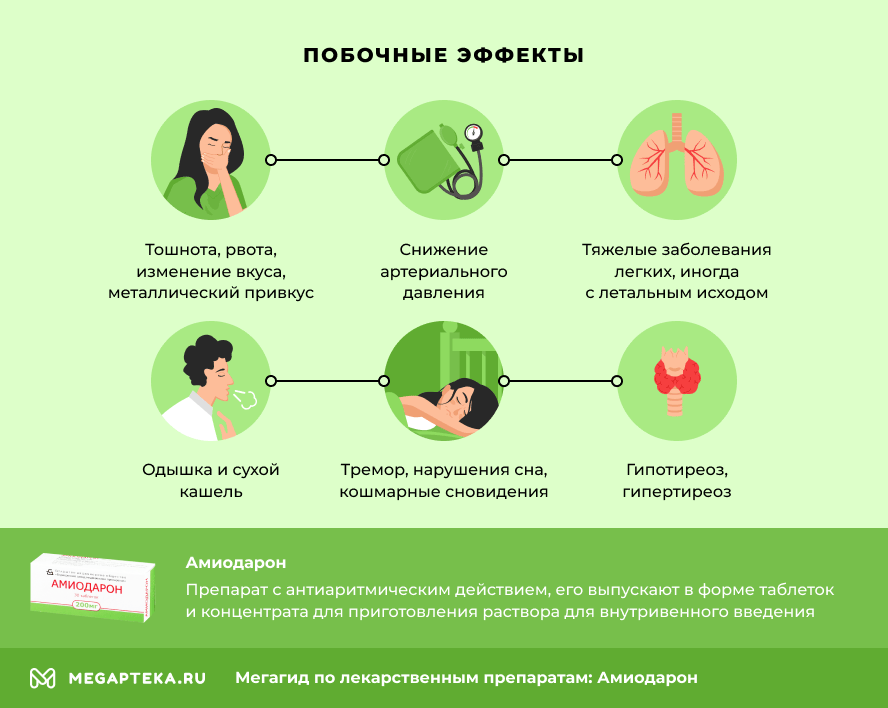
Амиодарон: побочные эффекты
Амиодарон оказывает достаточно серьезные побочные действия, частота и выраженность которых зависит от дозировки. Поэтому рекомендуют принимать минимально эффективные поддерживающие дозы. Препарат часто вызывает:
- умеренную брадикардию, особенно при высоких дозировках;
- снижение артериального давления;
- тошноту, рвоту, изменения вкуса, металлический привкус, тяжесть в эпигастрии;
- повышение активности печеночных ферментов;
- острое поражение печени и печеночную недостаточность;
- тяжелые заболевания легких,иногда с летальным исходом;
- одышку и сухой кашель;
- липидные отложения в эпителии роговицы, изменения поля зрения;
- гипотиреоз, гипертиреоз;
- фоточувствительность, пигментацию кожи (при высоких дозах);
- тремор, нарушения сна, кошмарные сновидения.
Амиодарон или Кордарон: что лучше?
Кордарон — это первый оригинальный препарат с амиодароном в составе. Его выпускает французская компания Санофи-Авентис в виде таблеток с дозировкой 200 мг. Инъекционной формы Кордарона нет. Раствор Амиодарона незаменим при кардиореанимации при остановке сердца при фибрилляции желудочков.
Кордарон и Амиодарон в таблетках — полные аналоги, у них одинаковые показания, побочные эффекты и противопоказания к применению. Они отличаются производителями субстанций и вспомогательными веществами. В Кордароне используют действующее вещество, синтезированное во Франции, в Амиодароне — в Индии и Китае.
В состав таблеток Кордарона входит молочный сахар лактоза, а в Амиодароне некоторых производителей (например, Акрихина) она отсутствует. Поэтому пациентам с лактазной недостаточностью, непереносимостью галактозы, глюкозо-галактозной мальабсорбцией Кордарон нужно заменять на Амиодарон-Акри или другой, уточнив состав в инструкции.
Кроме этого исключения, таблетки Кордарона и Амиодарона пациент может заменять исходя из своих предпочтений.
Хотите разбираться в аналогах лекарств, чтобы умело подбирать препараты на свой бюджет? Наша методичка от экспертов-провизоров «Аналоги популярных лекарств» поможет вам в этом! Получить методичку просто: подпишитесь на наши соцсети и напишите в сообщения «аналоги».
Мегаптека в соцсетях: ВКонтакте, Telegram, OK
Краткое содержание
- Амиодарон выпускают в двух лекарственных формах: таблетки и концентрат для приготовления раствора для внутривенного введения.
- Антиаритмическое действие препарата заключается в уменьшении времени, за которое электрический импульс по проводящей системе сердца достигает рабочего миокарда желудочков.
- Амиодарон — лекарство для лечения и профилактики внезапных нарушений ритма.
- У препарата много противопоказаний. Под наблюдением врача его рекомендуется принимать пациентам с бронхиальной астмой и печеночной недостаточностью. У лиц пожилого возраста Амиодарон может вызвать брадикардию.
- Лечащий врач назначает и корректирует режим дозирования Амиодарона.
- Амиодарон оказывает достаточно серьезные побочные действия, частота и выраженность которых зависит от дозировки. Поэтому рекомендуют принимать минимально эффективные поддерживающие дозы.
- Кордарон и Амиодарон в таблетках — полные аналоги, у них одинаковые показания, побочные эффекты и противопоказания к применению.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же вы можете поделиться своим опытом с другими читателями Мегасоветов.
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда
Цены на товар Амиодарон:
Мегаптека,
Цены на Амиодарон в Санкт-Петербурге, Цены на Амиодарон в Новосибирске, Цены на Амиодарон в Екатеринбурге, Цены на Амиодарон в Казани, Цены на Амиодарон в Нижнем Новгороде, Цены на Амиодарон в Челябинске, Цены на Амиодарон в Самаре, Цены на Амиодарон в Уфе, Цены на Амиодарон в Ростове-на-Дону, Цены на Амиодарон в Омске, Цены на Амиодарон в Красноярске, Цены на Амиодарон в Воронеже, Цены на Амиодарон в Перми, Цены на Амиодарон в Волгограде, Цены на Амиодарон в Краснодаре, Цены на Амиодарон в Тюмени, Цены на Амиодарон в Саратове, Цены на Амиодарон в Тольятти, Цены на Амиодарон в Ижевске, Цены на Амиодарон в Барнауле
Гид по аналогам за подписку
подпишитесь на соцсети и напишите в сообщения «аналоги»
Одна таблетка содержит:
активное вещество — амиодарона гидрохлорид (в пересчете на 100 % вещество) 200 мг,
вспомогательные вещества: лактозы моногидрат, крахмал картофельный, повидон, кальция стеарат.
Таблетки белого или почти белого цвета, плоскоцилиндрические, с риской и фаской.
Препараты для лечения заболеваний сердца. Антиаритмические препараты III классов. Амиодарон.
Код ATХ C01BD01.
Фармакокинетика
Абсорбция медленная и вариабельная — 30-50 %, биодоступность — 30-50 %. Максимальная концентрация в плазме крови отмечается через 3-7 ч. Диапазон терапевтической плазменной концентрации — 1-2,5 мг/л (но при определении дозы необходимо иметь в виду и клиническую картину). Объем распределения — 60 л, что свидетельствует об интенсивном распределении в ткани. Обладает высокой жирорастворимостью, в высоких концентрациях находится в жировой ткани и органах с хорошим кровоснабжением (концентрация в жировой ткани, печени, почках, миокарде выше, чем в плазме, соответственно в 300, 200, 50 и 34 раза). Особенности фармакокинетики амиодарона обусловливают необходимость применения препарата Амиодарон в высоких нагрузочных дозах. Проникает через гематоэнцефалический барьер и плаценту (10-50%), секретируется с грудным молоком (25% дозы, полученной матерью). Связь с белками плазмы — 95% (62% — с альбумином, 33.5% — с бета-липопротеинами).
Метаболизируется в печени. Основной метаболит — дезэтиламиодарон фармакологически активен и может усиливать антиаритмический эффект основного соединения. Возможно, метаболизируется также путем дейодирования (при дозе 300 мг выделяется примерно 9 мг элементарного йода). При продолжительном лечении концентрации йода могут достигать 60-80 % концентрации амиодарона. Является ингибитором ферментной системы CYP2C9, CYP2D6 и CYP3A4, CYP3A5, CYP3A7 в печени.
Учитывая способность к кумуляции и связанную с этим большую вариабельность фармакокинетических параметров, данные по периоду полувыведения противоречивы. Выведение амиодарона после перорального приема осуществляется в 2 фазы: начальный период — 4-21 ч, во второй фазе период полувыведения — 25-110 дней. После продолжительного перорального приема средний период полувыведения — 40 дней (это имеет важное значение при выборе дозы, т.к., возможно, необходим по крайней мере 1 мес для стабилизации новой плазменной концентрации, в то время как полное выведение может продлиться 61 день (более 4 мес).
Выводится с желчью (85-95%), почками выводится менее 1 % принятой внутрь дозы (поэтому при нарушенной функции почек нет необходимости в изменении дозировки). Амиодарон и его метаболиты не подвергаются диализу.
Фармакодинамика
Антиаритмический препарат III класса (ингибитор реполяризации). Обладает также антиангинальным, коронародилатирующим, альфа- и бета-адреноблокирующим и гипотензивным действием.
Антиангинальный эффект обусловлен коронарорасширяющим и антиадренергическим действием, уменьшением потребности миокарда в кислороде.
Оказывает тормозящее влияние на альфа- и бета-адренорецепторы сердечно-сосудистой системы (без полной их блокады). Уменьшает чувствительность к гиперстимуляции симпатической нервной системы, тонус коронарных сосудов; увеличивает коронарный кровоток; урежает частоту сердечных сокращений; повышает энергетические резервы миокарда (за счет увеличения содержания креатин сульфата, аденозина и гликогена).
Антиаритмическое действие обусловлено влиянием на электрофизиологические процессы в миокарде; удлиняет потенциал действия кардиомиоцитов, увеличивая эффективный рефрактерный период предсердий, желудочков, атриовентрикулярного узла, пучка Гиса и волокон Пуркинье, добавочных путей проведения возбуждения.
Блокируя инактивированные «быстрые» натриевые каналы, оказывает эффекты, характерные для антиаритмических лекарственных средств I класса.
Тормозит медленную (диастолическую) деполяризацию мембраны клеток синусного узла, вызывая брадикардию, угнетает атриовентрикулярное проведение (эффект антиаритмиков IV класса).
По своей структуре подобен тиреоидным гормонам. Содержание йода составляет около 37% его мол. массы. Влияет на обмен тиреоидных гормонов, подавляет превращение Т4 в Т3 (блокада тироксин-5-дейодиназы) и блокирует захват этих гормонов кардиоцитами и гепатоцитами, что приводит к ослаблению стимулирующего влияния тиреоидных гормонов на миокард.
Начало действия (даже при использовании «нагрузочных» доз) — от 2-3 дней до 2-3 месяцев, длительность действия варьирует от нескольких недель до месяцев (определяется в плазме на протяжении 9 месяцев после прекращения его приема).
Терапия амиодароном может осуществляться только в стационарах или амбулаторно под наблюдением кардиолога.
— для лечения тяжелых аритмий, не поддающихся терапии другими лекарственными средствами, или когда другие лекарственные средства не могут быть назначены.
— тахиаритмии, связанные с синдромом Вольфа-Паркинсона-Уайта.
— мерцание и трепетание предсердий, в случае, если не могут быть назначены другие лекарственные средства.
— тахиаритмии пароксизмального характера, включая предсердную, атриовентрикулярную и желудочковую тахикардии, фибрилляция желудочков, когда другие лекарственные средства не могут быть назначены.
Начальное лечение
Обычный режим дозирования 600 мг/сут — 3 таблетки в сутки, разделенная на 2-3 приема, в течение 8-10 дней.
В некоторых случаях в начале лечения могут применяться более высокие дозы (4 или 5 таблеток в сутки), но только в течение короткого времени и при электрокардиографическом контроле.
Поддерживающее лечение
Следует определить минимальную эффективную дозу, в соответствии с индивидуальным ответом, она может находиться в пределах от ½ таблетки в сутки (по 1 таблетке через день) до 2 таблеток в сутки.
Средняя разовая терапевтическая доза – 200 мг, средняя терапевтическая суточная доза – 400 мг, максимально разовая доза – 400 мг, максимальная суточная доза – 1200 мг.
Частота: очень часто (10 % и более), часто (1 % и более; менее 10 %), нечасто (0,1 % и более; менее 1 %), редко (0,01% и более; менее 0,1 %), очень редко (менее 0,01 %, включая отдельные случаи), частота неизвестна (по имеющимся данным частоту определить нельзя).
Очень часто (10 % и более)
— тошнота, рвота, снижение аппетита, притупление или потеря вкусовых ощущений, ощущение тяжести в эпигастрии, изолированное повышение активности «печеночных» трансаминаз (в 1,5 — 3 раза выше нормы)
— микроотложения в роговице, почти всегда присутствуют у взрослых, и обычно локализуются в зоне под зрачком и не являются противопоказанием к продолжению лечения. В исключительных случаях могут сопровождаться восприятием цветного и ослепляющего света или затуманивания зрения. Микроотложения в роговице, которые образованы комплексом липидов, всегда исчезают после прекращения лечения.
— фотосенсибилизация. Пациентам рекомендуется избегать действия прямых солнечных лучей (и УФ-излучения вообще) во время лечения.
— в отсутствии каких-либо клинических симптомов дистиреоза уровень «диссоциированного» гормона щитовидной железы (увеличение уровня Т4 при нормальном или несколько сниженном уровне Т3) не является основанием для прерывания лечения.
Часто (1 % и более; менее 10 %)
— умеренная брадикардия (дозозависима);
— острый токсический гепатит с повышением активности «печеночных» трансаминаз и/или желтухой, включая развитие печеночной недостаточности, в т.ч. фатальной;
— интерстициальный или альвеолярный пневмонит, облитерирующий бронхиолит с пневмонией, в т.ч. с летальным исходом, плеврит, легочный фиброз;
При длительном применении возможно развитие гипотиреоза, гипертиреоза (возможно с летальным исходом, требуется отмена препарата);
— сероватая или голубоватая пигментация кожи (при длительном применении; исчезает после прекращения приема препарата);
— тремор и др. экстрапирамидные симптомы, нарушения сна, в т.ч. «кошмарные» сновидения
Нечасто (0,1 % и более; менее 1 %)
— SA и AV блокада различных степеней, проаритмогенное действие (возникновение новых или усугубление имеющихся аритмий, в т.ч. с остановкой сердца);
— нарушения проводимости (синоаурикулярная блокада разной степени)
Редко:
— периферическая нейропатия (сенсорная, моторная, смешанная) и/или миопатия
Очень редко (менее 0,01 %, включая отдельные случаи)
— выраженная брадикардия, остановка синусового узла (у пациентов с дисфункцией синусового узла и пожилых пациентов);
— хроническая печеночная недостаточность (псевдоалкогольный гепатит, цирроз), в т.ч. фатальная;
— бронхоспазм у пациентов с тяжелой дыхательной недостаточностью (особенно у пациентов с бронхиальной астмой), острый респираторный синдром, в т.ч. с летальным исходом;
— неврит зрительного нерва/зрительная нейропатия.
— синдром неадекватной секреции АДГ CHCAD/RSIADH (гипонатриемия)
— эритема (при одновременной лучевой терапии), кожная сыпь, эксфолиативный дерматит (связь с приемом препарата не установлена), алопеция.
— мозжечковая атаксия, доброкачественная внутричерепная гипертензия (псевдоопухоль мозга), головная боль, вертиго;
— васкулит;
— эпидидимит;
— нарушение потенции (связь с приемом препарата не установлена);
— при длительном применении тромбоцитопения, гемолитическая и апластическая анемия;
— почечная недостаточность с умеренным повышением креатинина;
Частота неизвестна (по имеющимся данным частоту определить нельзя)
— легочное кровотечение;
— случаи гранулемы костного мозга;
— случаи ангионевротического отека.
— гиперчувствительность (в т.ч. к йоду);
-синдром слабости синусового узла;
— синусовая брадикардия;
— синоатриальная блокада;
— атриовентрикулярная блокада II-III ст. (без использования кардиостимулятора);
— кардиогенный шок;
— гипокалиемия;
— коллапс;
— артериальная гипотензия;
— гипотиреоз;
— тиреотоксикоз;
— интерстициальные болезни легких;
— детский и подростковый возраст до 18 лет;
— прием ингибиторов моноаминоксидазы.
Двух- и трехпучковые блокады (без использования кардиостимулятора);
— гипомагниемия;
— гипотиреоз;
— гипертиреоз;
— врожденное или приобретенное удлинение интервала Q-T;
— одновременный прием лекарственных средств, удлиняющих интервал Q-T и вызывающих пароксизмальную тахикардию (в т.ч. полиморфную желудочковую типа «пируэт»);
— беременность и период лактации.
С осторожностью: хроническая недостаточность III и IV степени, AV блокада I стадии, печеночная недостаточность, бронхиальная астма, пожилой возраст (высокий риск развития тяжелой брадикардии)
Противопоказанные комбинации (риск развития полиморфной желудочковой тахикардии типа «пируэт»): антиаритмические лекарственные средства 1а класса (хинидин, гидрохинидин, дизопирамид, прокаинамид), III класса (дофетилид, ибутилид, бретилия тозилат), соталол; бепридил, винкамин, фенотиазины (хлорпромазин, циамемазин, левомепромазин, тиоридазин, трифлуоперазин, флуфеназин), бензамиды (амисульприд, сультоприд, сульпирид, тиаприд, вералиприд), бутирофеноны (дроперидол, галоперидол), сертиндол, пимозид; трициклические антидепрессанты, цизаприд, макролиды (эритромицин в/в, спирамицин), азолы, противомалярийные лекарственные средства (хинин, хлорохин, мефлохин, галофантрин, лумефантрин); пентамидин (парентерально), дифеманила метилсульфат, мизоластин, астемизол, терфенадин, фторхинолоны (в т.ч. моксифлоксацин).
Нерекомендуемые комбинации: бета-адреноблокаторы, блокаторы медленных кальциевых каналов (верапамил, дилтиазем) — риск нарушения автоматизма (выраженная брадикардия) и проводимости; слабительные лекарственные средства, стимулирующие перистальтику кишечника – риск развития желудочковой тахикардии типа «пируэт» на фоне гипокалиемии, вызываемой слабительными лекарственными средствами, сердечные гликозиды — нарушение автоматизма (выраженная брадикардия) и AV проводимости (повышение концентрации дигоксина);
Комбинации, требующие применения с осторожностью:
— диуретики, вызывающие гипокалиемию, амфотерицин В (в/в), системные глюкокортикостероиды, тетракозактид – риск развития желудочковых нарушений ритма, в т.ч. желудочковой тахикардии типа «пируэт»;
— прокаинамид — риск развития побочных эффектов прокаинамида (амиодарон повышает плазменную концентрацию прокаинамида и его метаболита N- ацетилпрокаинамида);
— антикоагулянты непрямого действия (варфарин) – амиодарон повышает концентрацию варфарина (риск развития кровотечений) за счет ингибирования изофермента CYP2C9;
— эсмолол — нарушение сократимости, автоматизма и проводимости (подавление компенсаторных реакций симпатической нервной системы);
— фенитоин, фосфенитоин — риск развития неврологических нарушений (амиодарон повышает концентрацию фенитоина за счет ингибирования изофермента CYP2C9);
— флекаинид — амиодарон повышает его концентрацию (за счет ингибирования изофермента CYP2D6);
— лекарственных средств, метаболизирующихся с участием изофермента CYP3A4 (циклоспорин, фентанил, лидокаин, такролимус, силденафил, мидазолам, триазолам, дигидроэрготамин, эрготамин, статины, в т.ч. симвастатин — амиодарон повышает их концентрацию (риск развития их токсичности и/или усиления фармакодинамических эффектов);
— орлистат снижает концентрацию амиодарона и его активного метаболита; клонидин, гуанфацин, ингибиторы холинэстеразы (донепезил, галантамин, ривастигмин, такрин, амбенония хлорид, пиридостигмин, неостигмин), пилокарпин — риск развития выраженной брадикардии;
— циметидин, грейпфрутовый сок замедляют метаболизм амиодарона и повышают его плазменную концентрацию;
— лекарственные средства для ингаляционного наркоза – риск развития брадикардии (резистентной к введению атропина), снижения АД, нарушения проводимости, снижения сердечного выброса, острого дыхательного дистресс-синдрома, в т.ч. фатального, развитие которого связывают с высокими концентрациями кислорода;
— радиоактивный йод — амиодарон (содержит в своем составе йод) может нарушать поглощение радиоактивного йода, что может искажать результаты радиоизотопного исследования щитовидной железы;
— рифампицин и препараты зверобоя продырявленного (мощные индукторы изофермента CYP3A4) снижают концентрацию амиодарона в плазме; ингибиторы протеазы ВИЧ (ингибиторы изофермента CYP3A4) могут повышать плазменные концентрации амиодарона;
— клопидогрел — возможно снижение его плазменной концентрации;
— декстрометорфан (субстрат изоферментов CYP3A4 и CYP2D6) — возможно повышение его концентрации (амиодарон ингибирует изофермент CYP2D6).
Хроническая сердечная недостаточность (III-IV ФК по классификации NYHA), AV блокада I ст., печеночная недостаточность, бронхиальная астма, пожилой возраст (высокий риск развития тяжелой брадикардии).
Перед началом терапии необходимо провести ЭКГ, рентгенологическое исследование легких, оценить функцию щитовидной железы (концентрация гормонов), печени (активность трансаминаз) и концентрацию электролитов (калия) плазмы.
В период лечения периодически проводят анализ трансаминаз (при повышении в 3 раза или удвоении в случае исходно повышенной их активности дозу уменьшают, вплоть до полного прекращения терапии) и ЭКГ (ширина комплекса QRS и длительность интервала QT). Допустимым является увеличение интервала QTc не более 450 мс или не более чем на 25 % от первоначальной величины. Эти изменения не являются проявлением токсического действия препарата, однако требуют контроля для коррекции дозы и оценки возможного проаритмогенного действия амиодарона.
Рекомендуется ежегодное рентгенологическое исследование легких, исследование функции внешнего дыхания 1 раз в полгода, проведение анализа на тиреотропный гормон перед началом лечения и затем на регулярной основе во время лечения и через несколько месяцев после прекращения лечения. При отсутствии клинических признаков дисфункции щитовидной железы лечение прекращать не следует. Появление одышки или непродуктивного кашля может быть связано с токсическим действием амиодарона на легкие. Нарушения со стороны дыхательной системы в основном обратимы при ранней отмене амиодарона. Ранняя отмена амиодарона ассоциированная с терапией глюкокортикостероидами или не связанная с ней приводит к регрессии нарушений. Клинические симптомы обычно проходят в течение 3-4 недель, а затем происходит более медленное восстановление рентгенологической картины и функции легких (несколько месяцев).
Для профилактики развития фотосенсибилизации рекомендуется избегать пребывания на солнце или пользоваться специальными солнцезащитными кремами.
При появлении нечеткости зрения или снижения остроты зрения на фоне приема амиодарона, рекомендуется провести полное офтальмологическое обследование, включая фундоскопию. Случаи невропатии и/или неврита зрительного нерва требуют решения вопроса о целесообразности применения амиодарона.
При отмене возможны рецидивы нарушений ритма.
В связи с наличием в составе препарата лактозы его не рекомендуется принимать пациентам с врожденной непереносимостью галактозы, недостаточностью лактазы Лаппа, мальабсорбацией глюкозы-галактозы.
После отмены фармакодинамический эффект сохраняется в течение 10-30 дней.
Содержит йод (в 200 мг – 75 мг йода), поэтому может оказывать влияние на результаты тестов накопления радиоактивного йода в щитовидной железе.
При проведении хирургических вмешательств следует поставить в известность анестезиолога о приеме препарата (возможность развития острого респираторного дистресс-синдрома у взрослых непосредственно после хирургического вмешательства).
В случае одновременного применения амиодарона и симвастатина доза симвастатина не должна превышать 10 мг в день в связи с потенциальным риском развития рабдомиолиза у таких пациентов. В случае одновременного применения амиодарона и ловастатина доза последнего не должна превышать 40 мг в сутки. Пациент также должен быть проинформирован о необходимости незамедлительного обращения к врачу в случае появлении любой неожиданной мышечной боли, мышечной слабости.
Беременность и лактация
Применение при беременности и лактации возможно только при угрожающих жизни нарушениях ритма при неэффективности др. антиаритмической терапии (вызывает дисфункцию щитовидной железы плода). Безопасность и эффективность применения у детей не определена.
Особенности влияния лекарственного средства на способность управлять транспортным средством или потенциально опасными механизмами
В период лечения необходимо воздерживаться от управления автотранспортом и занятий потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Симптомы: брадикардия, атриовентрикулярная блокада, снижение артериального давления, пароксизмальная тахикардия типа «пируэт», усугубление имеющейся ХСН, нарушение функции печени, остановка сердца.
Лечение: назначение активированного угля, промывание желудка, назначение колестирамина; при брадикардии — бета-адреностимуляторов или установка кардиостимулятора; при тахикардии типа «пируэт» — в/в введение солей магния, кардиостимуляция. Кардиомониторинг в течение 1 мес. Гемодиализ неэффективен.
По 10 таблеток в контурной ячейковой упаковке из пленки поливинилхлоридной и фольги алюминиевой. По 3 контурные ячейковые упаковки вместе с инструкцией по применению на государственном и русском языках в пачке из картона.
Хранить в сухом, защищенном от света месте, при температуре не выше 25 °С.
Хранить в недоступном для детей месте.
3 года
Не применять после истечения срока годности.
Открытое акционерное общество «Борисовский завод медицинских препаратов», Республика Беларусь, Минская обл., г. Борисов, ул. Чапаева, 64,
тел/факс +375(177)734043.
Амиодарон — инструкция по применению
Синонимы, аналоги
Статьи
Международное непатентованное наименование:
амиодарон
Лекарственная форма:
концентрат для приготовления раствора для внутривенного введения
Состав на 1 мл:
Действующее вещество: амиодарона гидрохлорид — 50,0 мг
Вспомогательные вещества: полисорбат-80 — 100,0 мг, бензиловый спирт — 20,0 мг, вода для инъекций — до 1,0 мл.
Описание:
прозрачный раствор светло-желтого цвета.
Фармакотерапевтическая группа:
антиаритмическое средство.
Код ATX:
C01BD01
Фармакологическое действие
Фармакодинамика
Амиодарон относится к III классу антиаритмических средств (класс ингибиторов реполяризации) и обладает уникальным механизмом антиаритмического действия, так как помимо свойств антиаритмиков III класса (блокада калиевых каналов) он обладает эффектами антиаритмиков I класса (блокада натриевых каналов), антиаритмиков IV класса (блокада кальциевых каналов) и неконкурентным бета-адреноблокирующим действием. Помимо антиаритмического действия у него имеется антиангинальный, коронародилатирующий, альфа- и бета-адреноблокирующий эффекты.
Антиаритмические свойства обусловлены:
— Увеличением продолжительности 3-й фазы потенциала действия кардиомиоцитов (в основном за счет блокирования ионного тока в калиевых каналах — эффект антиаритмического средства III класса по классификации Вильямса);
— Уменьшение автоматизма синусового узла, приводящее к уменьшению частоты сердечных сокращений (ЧСС);
— Неконкурентной блокадой альфа- и бета-адренергических рецепторов;
— Замедлением внутрисердечной (синоатриальной, предсердной и атриовентрикулярной (AV)) проводимости. Это действие более выражено при тахикардии. Существенного влияния на внутрижелудочковую проводимость амиодарон не оказывает;
— Увеличением длительности рефрактерного периода и уменьшением возбудимости миокардиоцитов предсердий и желудочков, а также увеличением продолжительности рефрактерного периода AV узла;
— Замедлением скорости проведения и увеличением продолжительности рефрактерного периода в дополнительных пучках предсердно-желудочкового проведения.
Другие эффекты амиодарона:
— Снижение потребления кислорода миокардом за счет умеренного снижения общего периферического сосудистого сопротивления (ОПСС) и ЧСС, а также уменьшения сократимости миокарда за счет бета-адреноблокирующего действия;
— Увеличение коронарного кровотока за счет прямого воздействия на тонус коронарных артерий;
— Сохранение величины сердечного выброса, несмотря на некоторое уменьшение сократимости миокарда (за счет снижения ОПСС и постнагрузки);
— Влияние на обмен тиреоидных гормонов: ингибирование превращения Тз в Т4 (блокада тироксин-5-дейодиназы) и блокирование захвата этих гормонов миокардиоцитами и гепатоцитами, приводящее к ослаблению стимулирующего влияния тиреоидных гормонов на миокард;
— Восстановление сердечной деятельности при остановке сердца, вызванной фибрилляцией желудочков, резистентной к дефибрилляции.
Фармакокинетика
При внутривенном введении амиодарона его активность достигает максимума через 15 минут и исчезает приблизительно через 4 часа после введения. После введения амиодарона его концентрация в крови быстро снижается в связи с поступлением амиодарона в ткани. В отсутствие повторных инъекций амиодарон постепенно выводится. При возобновлении его внутривенного введения или при применении амиодарона внутрь он накапливается в тканях. Амиодарон имеет большой объем распределения и может накапливаться почти во всех тканях, в особенности в жировой ткани и кроме нее в печени, легких, селезенке и роговице.
Связь с белками плазмы крови составляет 95% (62% — с альбумином, 33% — с бета-липопротеинами).
Амиодарон метаболизируется в печени с участием изоферментов CYP3A4 и CYP2C8. Его главным метаболит — дезэтиламиодарон — фармакологически активен и может усиливать антиаритмический эффект основного соединения.
Амиодарон и дезэтиламиодарон in vitro обладают способностью ингибировать изоферменты CYP1A1, CYP1A2, CYP2C9, CYP2C19, CYP2D6, CYP3A4, CYP2A6, CYP2B6 и CYP2C8. Амиодарон и дезэтиламиодарон также способны ингибировать некоторые транспортеры (Р-гликопротеин — Pg) и переносчик органических катионов (ПОК2). In vivo наблюдалось взаимодействие амиодарона с субстратами изоферментов CYP3A4, CYP2C9, CYP2D6 и Pg.
Выводится очень медленно, в основном с желчью и калом через кишечник. Амиодарон и его метаболиты определяются в плазме крови на протяжении 9 месяцев после прекращения лечения. Амиодарон и его метаболиты не подвергаются диализу.
Показания к применению
Купирование приступов пароксизмальной тахикардии:
— купирование приступов желудочковой пароксизмальной тахиаритмии;
— купирование приступов наджелудочковой пароксизмальной тахикардии с высокой частотой сокращения желудочков, в особенности на фоне синдрома Вольфа-Паркинсона-Уайта.
Купирование приступов пароксизмальной и постоянной формы мерцательной аритмии (фибрилляция предсердий) и трепетания предсердий.
Кардиореанимация при остановке сердца, вызванной фибрилляцией желудочков, резистентной к дефибрилляции.
Противопоказания
Все нижеперечисленные противопоказания не относятся к применению препарата при проведении кардиореанимации при остановке сердца, вызванной фибрилляцией желудочков, резистентной к дефибрилляции.
Внутривенное струйное введение противопоказано в случае артериальной гипотензии, тяжелой дыхательной недостаточности, кардиомиопатии или сердечной недостаточности (возможно утяжеление этих состояний).
— Повышенная чувствительность к йоду, амиодарону или вспомогательным веществам препарата;
— Синдром слабости синусового узла (синусовая брадикардия и синоатриальная блокада), за исключением случаев применения электрокардиостимулятора (опасность «остановки» синусового узла);
— Атриовентрикулярная блокада II-III степени в отсутствии постоянного электрокардиостимулятора;
— Нарушения внутрижелудочковой проводимости (двух- и трехпучковые блокады) в отсутствии постоянного электрокардиостимулятора. При таких нарушениях проводимости применение препарата Амиодарон внутривенно возможно только в специализированных отделениях под прикрытием электрокардиостимулятора;
— Одновременное применение с препаратами, способными удлинять интервал QT и вызывать развитие пароксизмальных тахикардий, включая полиморфную желудочковую тахикардию типа «пируэт» (см. раздел «Взаимодействие с другими лекарственными средствами»):
— антиаритмические препараты: IA класса (хинидин, гидрохинидин, дизопирамид, прокаинамид); антиаритмические препараты III класса (дофетилид, ибутилид, бретилия тозилат), соталол; бепридил;
— другие (не антиаритмические) препараты, такие как винкамин, некоторые нейролептики: фенотиазины (хлорпромазин, циамемазин, левомепромазин, тиоридазин, трифлуоперазин, флуфеназин), бензамиды (амисульприд, сультоприд, сульпирид, тиаприд, вералиприд), бутирофеноны (дроперидол, галоперидол), сертиндол, пимозид, цизаприд; трициклические антидепрессанты; макролидные антибиотики (в частности эритромицин при внутривенном введении, спирамицин); азолы; противомалярийные препараты (хинин, хлорохин, мефлохин, галофантрин); пентамидин при парентеральном введении; дифеманила метилсульфат; мизоластин; астемизол; терфенадин; фторхинолоны.
— Врожденное или приобретенное удлинение интервала QT;
— Выраженное снижение артериального давления, кардиогенный шок, коллапс;
— Гипокалиемия, гипомагниемия;
— Дисфункция щитовидной железы (гипотиреоз, гипертиреоз);
— Беременность, период грудного вскармливания (см. раздел «Применение при беременности и в период грудного вскармливания»);
— Возраст до 18 лет (эффективность и безопасность не установлены).
С осторожностью
Артериальная гипотензия, тяжелая декомпенсированная сердечная недостаточность (III-IV функциональный класс по классификации Нью-Йоркской ассоциации кардиологов (NYHA)), сердечная недостаточность, тяжелая дыхательная недостаточность, печеночная недостаточность, бронхиальная астма, у пациентов пожилого возраста (высокий риск развития выраженной брадикардии), атриовентрикулярная блокада I степени.
Применение при беременности и в период грудного вскармливания
Беременность
Доступная в настоящее время клиническая информация недостаточна для определения возможности или невозможности возникновения пороков развития у эмбриона при применении амиодарона в I триместре беременности.
Поскольку щитовидная железа плода начинает связывать йод только с 14-ой недели беременности, то не ожидается влияния амиодарона в случае его более раннего применения. Избыток йода при применении препарата после этого периода может привести к появлению лабораторных признаков гипотиреоза у новорожденных или даже к формированию у него клинически значимого зоба.
Ввиду возможного воздействия на щитовидную железу плода амиодарон противопоказан во время беременности, за исключением особых случаев, когда ожидаемая польза его применения у беременной женщины превышает риски для плода (при жизнеугрожающих желудочковых нарушениях ритма сердца).
Период грудного вскармливания
Амиодарон выделяется в грудное молоко в значительных количествах, поэтому препарат противопоказан к применению в период грудного вскармливания (препарат следует отменить или прекратить грудное вскармливание).
Способ применения и дозы
Препарат Амиодарон предназначен для применения в тех случаях, когда требуется быстрое достижение антиаритмического эффекта, или если невозможно применение препарата внутрь.
За исключением неотложных клинических ситуации препарат должен применяться только в стационаре в блоке интенсивной терапии под постоянным контролем ЭКГ и артериального давления.
При внутривенном введении препарат Амиодарон нельзя смешивать с другими лекарственными препаратами. Не следует вводить другие лекарственные препараты в одну и ту же линию инфузионной системы, что и препарат Амиодарон. Применять только в разведенном виде. Для разведения препарата Амиодарон следует использовать только 5% раствор декстрозы (глюкозы).
В связи с особенностями лекарственной формы препарата не рекомендуется вводить инфузионный раствор с концентрацией меньше, чем концентрация инфузионного раствора получаемая при разведении 2 ампул в 500 мл 5% раствора декстрозы (глюкозы).
Во избежание реакций в месте введения амиодарон должен вводиться через центральный венозный катетер, за исключением случаев кардиореанимации при фибрилляции желудочков, резистентной к дефибрилляции, когда, при отсутствии центрального венозного доступа, для введения препарата могут быть использованы периферические вены (самая крупная периферическая вена с максимальным кровотоком) (см. раздел «Особые указания»).
Тяжелые нарушения ритма сердца, в случаях, когда невозможен прием препарата внутрь (за исключением случаев кардиореанимации при остановке сердца, вызванной фибрилляцией желудочков, резистентной к дефибрилляции)
Внутривенное капельное введение через центральный венозный катетер
Обычно нагрузочная доза составляет 5 мг/кг массы тела в 250 мл 5% раствора декстрозы (глюкозы) и вводится по возможности с использованием электронной помпы в течение 20-120 минут. Внутривенное капельное введение может повторяться 2-3 раза в течение 24 часов. Скорость введения препарата корректируется в зависимости от клинического эффекта. Терапевтическое действие появляется в течение первых минут введения и постепенно уменьшается после прекращения инфузии, поэтому при необходимости продолжения лечения препаратом Амиодарон в лекарственной форме концентрат для приготовления раствора для внутривенного введения рекомендуется переходить на постоянное внутривенное капельное введение препарата.
Поддерживающие дозы: 10-20 мг/кг/24 часа (обычно 600-800 мг, но могут быть увеличены до 1200 мг в течение 24 часов) в 250 мл 5% раствора (глюкозы) в течение нескольких дней. С первого дня инфузии следует начинать постепенный переход на прием амиодарона внутрь (3 таблетки по 200 мг в сутки). Доза может быть увеличена до 4 или 5 таблеток по 200 мг в сутки.
Внутривенное струйное введение
Внутривенное струйное введение обычно не рекомендуется из-за гемодинамического риска (возможны резкое снижение артериального давления, коллапс); предпочтительным является инфузионное введение препарата, если только это возможно.
Внутривенное струйное введение должно проводиться только в неотложных случаях при неэффективности других видов лечения и только в отделениях интенсивной терапии под постоянным мониторингом ЭКГ, артериального давления.
Доза составляет 5 мг/кг массы тела. За исключением случаев кардиореанимации при фибрилляции желудочков, резистентной к дефибрилляции, внутривенное струйное введение амиодарона должно проводиться в течение не менее 3-х минут. Повторное введение амиодарона не должно проводиться ранее, чем через 15 минут после первой инъекции, даже если при первой инъекции вводилось содержимое только одной ампулы (возможность развития необратимого коллапса).
Если есть необходимость в продолжении введения препарата Амиодарон, он должен вводиться в виде инфузии.
Кардиореанимация при остановке сердца, вызванной фибрилляцией желудочков, резистентной к дефибрилляции
Внутривенное струйное введение (см. раздел «Особые указания»)
Первая доза составляет 300 мг (или 5 мг/кг препарата Амиодарон) после разведения в 20 мл 5% раствора декстрозы (глюкозы) и вводится внутривенно струйно.
Если фибрилляция не купируется, то возможно дополнительное внутривенное струйное введение препарата Амиодарон в дозе 150 мг (или 2,5 мг/кг).
Побочное действие
Частота побочных реакций определялась в соответствии с рекомендациями Всемирной организации здравоохранения: очень часто (≥1/10); часто (≥1/100, <1/10); нечасто (≥1/1000, <1/100); редко (≥1/10000, <1/1000); очень редко (<1 /10000), включая отдельные сообщения; частота неизвестна (частота не может быть подсчитана по доступным данным).
Нарушения со стороны крови и лимфатической системы: частота неизвестна -нейтропения, агранулоцитоз.
Нарушения со стороны иммунной системы: очень редко — анафилактический шок; частота неизвестна — ангионевротический отек (отек Квинке).
Нарушения со стороны эндокринной системы: очень редко — синдром неадекватной секреции антидиуретического гормона; частота неизвестна — гипертиреоз.
Нарушения психики: частота неизвестна — состояние спутанности сознания/делирий, галлюцинации.
Нарушения со стороны нервной системы: очень редко — доброкачественная внутричерепная гипертензия (псевдоопухоль головного мозга), головная боль.
Нарушения со стороны органа зрения: частота неизвестна — нейропатия зрительного нерва/неврит, которые могут прогрессировать до развития слепоты (см. раздел «Особые указания»).
Нарушения со стороны сердечно-сосудистой системы: часто — брадикардия, обычно умеренная, снижение артериального давления, обычно умеренное и преходящее. При передозировке или слишком быстром введении препарата наблюдались случаи выраженного снижения артериального давления или коллапса; очень редко — аритмогенное действие (возникновение новых нарушений ритма, или усугубление существующих нарушений ритма, в некоторых случаях с последующей остановкой сердца), выраженная брадикардия, остановка синусового узла, требующие прекращения лечения амиодароном, особенно у пациентов с дисфункцией синусового узла и/или пациентов пожилого возраста, «приливы» крови к кожным покровам, сопровождающиеся чувством жара; частота неизвестна — полиморфная желудочковая тахикардия типа «пируэт» (см. раздел «Взаимодействие с другими лекарственными средствами», подраздел «Фармакодинамическое взаимодействие», раздел «Особые указания»).
Нарушения со стороны дыхательной системы, органов грудной клетки и средостения: очень редко — интерстициальный пневмонит или фиброз, иногда с летальным исходом (см. раздел «Особые указания»), тяжелые респираторные осложнения (острый респираторный дистресс-синдром взрослых), иногда с летальным исходом (см. разделы «Особые указания», «Взаимодействие с другими лекарственными средствами»), бронхоспазм и/или апноэ у пациентов с тяжелой дыхательной недостаточностью, особенно у пациентов с бронхиальной астмой.
Нарушения со стороны желудочно-кишечного тракта: очень редко — тошнота; частота неизвестна — панкреатит/острый панкреатит.
Нарушения со стороны печени и желчевыводящих путей: очень редко — изолированное повышение активности «печеночных» трансаминаз в сыворотке крови, обычно умеренное (превышение верхней границы нормы от 1,5 до 3 раз), наблюдавшееся в начале лечения. Активность «печеночных» трансаминаз может вернуться к нормальным значениям при уменьшении дозы или даже спонтанно; острое поражение печени с повышением активности «печеночных» трансаминаз и/или желтухой, включая развитие печеночной недостаточности, иногда с летальным исходом (см. раздел «Особые указания»).
Нарушения со стороны кожи и подкожных тканей: очень редко — повышенное потоотделение; частота неизвестна — экзема, крапивница, тяжелые кожные реакции, иногда фатальные, включая токсический эпидермальный некролиз, синдром Стивенса-Джонсона, буллезный дерматит, лекарственная реакция с эозинофилией и системными симптомами.
Нарушения со стороны скелетно-мышечной и соединительной ткани: частота неизвестна — боли в поясничном и пояснично-крестцовом отделе позвоночника.
Нарушения со стороны половых органов и молочной железы: частота неизвестна -снижение либидо.
Общие расстройства и нарушения в месте введения: часто — реакции в месте введения, такие как боль, эритема, отек, некроз, экстравазация, инфильтрация, воспаление, уплотнение, тромбофлебит, флебит, целлюлит, инфекция, изменения пигментации кожи.
Передозировка
Информации по передозировке амиодарона (концентрат для приготовления раствора для внутривенного введения) нет. Описано несколько случаев острой передозировки амиодарона, принимаемого внутрь, проявлявшейся синусовой брадикардией, полиморфной желудочковой тахикардией типа «пируэт», остановкой сердца, нарушениями кровообращения и функции печени, выраженным снижением артериального давления.
Лечение: симптоматическое (при брадикардии — применение бета-адреномиметиков или установка электрокардиостимулятора, при полиморфной желудочковой тахикардии типа «пируэт» — внутривенное введение солей магния, проведение урежающей кардиостимуляции). Ни амиодарон, ни его метаболиты не удаляются в ходе гемодиализа. Специфического антидота нет.
Взаимодействие с другими лекарственными средствами
Фармакодинамическое взаимодействие
Лекарственные средства, способные вызывать полиморфную желудочковую тахикардию типа «пируэт» или увеличить продолжительность интервала QT
Лекарственные средства, способные вызывать полиморфную желудочковую тахикардию типа «пируэт»
Комбинированная терапия с лекарственными средствами, которые могут вызывать полиморфную желудочковую тахикардию типа «пируэт» противопоказана, так как увеличивается риск развития потенциальной летальной полиморфной желудочковой тахикардии типа «пируэт».
К ним относятся:
— антиаритмические препараты: IA класса (хинидин, гидрохинидин, дизопирамид, прокаинамид); соталол; бепридил;
— другие (не антиаритмические) препараты, такие как винкамин; некоторые нейролептики: фенотиазины (хлорпромазин, циамемазин, левомепромазин, тиоридазин, трифлуоперазин, флуфеназин), бензамиды (амисульприд, сультоприд, сульпирид, тиаприд, вералиприд), бутирофеноны (дроперидол, галоперидол), сертиндол, пимозид; цизаприд; трициклические антидепрессанты; макролидные антибиотики (в частности эритромицин при внутривенном введении, спирамицин); азолы; противомалярийные препараты (хинин, хлорохин, мефлохин, галофантрин, лумефантрил); пентамидин при парентеральном введении; дифеманила метилсульфат; мизоластин; астемизол; терфенадин.
Лекарственные средства, способные увеличивать продолжительность интервала QT
Одновременный прием амиодарона с препаратами способными увеличивать продолжительность интервала QT, должен основываться на тщательной оценке для каждого пациента соотношения ожидаемой пользы и потенциального риска (возможность возрастания риска развития полиморфной желудочковой тахикардии типа «пируэт»); при применении таких комбинаций необходимо регулярно контролировать ЭКГ пациентов (для выявления удлинения интервала QT), а также содержание калия и магния в крови. У пациентов, принимающих амиодарон, следует избегать применения фторхинолонов, включая моксифлоксацин.
Лекарственные средства, урежающие сердечный ритм или вызывающие нарушения автоматизма или проводимости
Комбинированная терапия с этими препаратами не рекомендуется. Бета-адреноблокаторы, блокаторы «медленных» кальциевых каналов, урежающие сердечный ритм (верапамил, дилтиазем), могут вызывать нарушения автоматизма (развитие чрезмерной брадикардии) и проводимости.
Лекарственные средства, способные вызвать гипокалиемию
Нерекомендуемые комбинации
— Со слабительными средствами, стимулирующими перистальтику кишечника, которые могут вызывать гипокалиемию, увеличивая риск развития полиморфной желудочковой тахикардии типа «пируэт». Одновременно с амиодароном следует применять слабительные средства других фармакологических групп.
Комбинации, требующие осторожности при применении
— С диуретиками, вызывающими гипокалиемию (в монотерапии или в комбинациях с другими лекарственными средствами).
— С системными кортикостероидами (глюкокортикостероидами, минералокортикостероидами) и тетракозактидом.
— С амфотерицином В (внутривенное введение).
Необходимо предотвращать развитие гипокалиемии, а в случае ее возникновения, восстанавливать до нормальных значений содержание калия, контролировать содержание электролитов в крови и ЭКГ (на предмет возможного удлинения интервала QT), а в случае возникновения полиморфной желудочковой тахикардии типа «пируэт», не следует применять антиаритмические препараты (должна быть начата желудочковая кардиостимуляция; возможно внутривенное введение солей магния).
Лекарственные средства для общей анестезии
Сообщалось о возможности развития следующих тяжелых осложнений у пациентов, принимающих амиодарон, при проведении общей анестезии: брадикардия (резистентная к введению атропина), артериальная гипотензия, нарушения проводимости, снижение сердечного выброса.
Наблюдались очень редкие случаи тяжелых осложнений со стороны дыхательной системы, иногда с летальным исходом (острый респираторный дистресс-синдром взрослых), который развивался непосредственно после хирургического вмешательства, возникновение которого связывается с взаимодействием с высокими концентрациями кислорода.
Лекарственные средства, урежающие сердечный ритм (клонидин, гуанфацин; ингибиторы холинэстеразы (донепезил, галантамин, ривастигмин, такрин, амбенония хлорид, пиридостигмина бромид, неостигмина бромид), пилокарпин)
Риск развития чрезмерной брадикардии (кумулятивные эффекты).
Влияние амиодарона на другие лекарственные средства
Амиодарон и/или его активный метаболит дезэтиламиодарон ингибируют изоферменты CYP1A1, CYP1A2, CYP3A4, CYP2C9, CYP2D6 и P-gp и могут увеличивать системную экспозицию лекарственных препаратов, являющихся их субстратами. В связи с продолжительным периодом полувыведения амиодарона данное взаимодействие может наблюдаться даже через несколько месяцев после прекращения его приема.
Лекарственные средства, являющимися субстратами P-gp
Амиодарон является ингибитором P-gp. Ожидается, что его совместный прием с препаратами, являющимися субстратами P-gp, приведет к увеличению системной экспозиции последних.
— Сердечные гликозиды (препараты наперстянки)
Возможность возникновения нарушений проводимости (выраженная брадикардия) и предсердно-желудочковой проводимости. Кроме того, при комбинации дигоксина с амиодароном возможно увеличение концентрации дигоксина в плазме крови (из-за снижения его клиренса). Поэтому при сочетании дигоксина с амиодароном необходимо определять концентрацию дигоксина в крови и контролировать возможные клинические и электрокардиографические проявления дигиталисной интоксикации. Может потребоваться снижение доз дигоксина.
— Дабигатран
Необходимо соблюдать осторожность при одновременном применении амиодарона с дабигатраном из-за риска возникновения кровотечения. Может потребоваться коррекция дозы дабигатрана в соответствии с указаниями в его инструкции по медицинскому применению.
Лекарственные средства. являющиеся субстратами изофермента CYP2C9
Амиодарон повышает концентрацию в крови препаратов, являющихся субстратами изофермента CYP2C9, таких как варфарин или фенитоин, за счет ингибирования изофермента CYP2C9.
— Варфарин
При комбинации варфарина с амиодароном возможно усиление эффектов непрямого антикоагулянта, что увеличивает риск развития кровотечения. Следует регулярно контролировать протромбиновое время (Международное нормализованное отношение (МНО)) и проводить коррекцию доз непрямых антикоагулянтов, как во время лечения амиодароном, так и после прекращения его приема.
— Фенитоин
При сочетании фенитоина с амиодароном возможно развитие передозировки фенитоина, что может приводить к появлению неврологических симптомов; необходим клинический мониторинг и, при первых же признаках передозировки, снижение дозы фенитоина, желательно определение концентрации фенитоина в плазме крови.
Лекарственные средства, являющиеся субстратами изофермента CYP2D6
— Флекаинид
Амиодарон повышает плазменную концентрацию флекаинида за счет ингибирования изофермента CYP2D6, в связи с чем, требуется коррекция доз флекаинида.
Лекарственные средства, являющиеся субстратами изофермента CYP3A4
При сочетании амиодарона, ингибитора изофермента CYP3A4, с этими препаратами возможно повышение их плазменных концентраций, что может приводить к увеличению их токсичности и/или усилению фармакодинамических эффектов и может потребовать снижения их доз. Ниже перечислены такие препараты:
— Циклоспорин
Сочетание циклоспорина с амиодароном может увеличить концентрации циклоспорина в плазме крови, необходима коррекция дозы циклоспорина.
— Фентанил
Комбинация с амиодароном может увеличить фармакодинамические эффекты фентанила и увеличить риск развития его токсических эффектов.
— Ингибиторы ГМГ-КоА-редуктазы (статины) (симвастатин, аторвастатин и ловастатин)
Увеличение риска мышечной токсичности (рабдомиолиза) при одновременном применении амиодарона и статинов, метаболизирующихся с помощью изофермента CYP3A4.
Рекомендуется применение статинов, не метаболизирующихся с помощью изофермента CYP3A4.
— Другие лекарственные средства, метаболизирующиеся с помощью изофермента CYP3A4: лидокаин (риск развития синусовой брадикардии и неврологических симптомов), такролимус (риск нефротоксичности), силденафил (риск увеличения его побочных эффектов), мидазолам (риск развития психомоторных эффектов), триазолам, дигидроэрготамин, эрготамин, колхицин.
Лекарственные средства, являющиеся субстратами изофермента CYP2D6 и CYP3A4
— Декстрометорфан
Амиодарон ингибирует изоферменты CYP2D6 и CYP3A4 и может теоретически повысить плазменную концентрацию декстрометорфана в крови.
— Клопидогрел
Клопидогрел является неактивным тиенопиримидиновым лекарственным средством, метаболизирующимся в печени с образованием активных метаболитов. Возможно взаимодействие между клопидогрелом и амиодароном, которое может привести к снижению эффективности клопидогрела.
Влияние других лекарственных средств на амиодарон
Ингибиторы изоферментов CYP2C8 и CYP3A4 могут иметь потенциал ингибирования метаболизма амиодарона, увеличения его концентрации в крови и, соответственно, риска увеличение его фармакодинамических и побочных эффектов.
Рекомендовано избегать приема ингибиторов изофермента CYP3A4 (например, грейпфрутового сока и некоторых лекарственных средств, таких как циметидин и ингибиторы ВИЧ-протеазы (в том числе индинавир) во время лечения амиодароном.
Ингибиторы ВИЧ-протеазы при одновременном применении с амиодароном могут повышать концентрацию амиодарона в крови.
Индукторы изофермента CYP3A4
— Рифампицин
Рифампицин является мощным индуктором изофермента CYP3A4, при совместном применении с амиодароном он может снижать плазменные концентрации амиодарона и дезэтиламиодарона.
— Препараты Зверобоя продырявленного
Зверобой продырявленный является мощным индуктором изофермента CYP3A4. В связи с этим теоретически возможно снижение плазменной концентрации амиодарона и уменьшение его эффекта (клинические данные отсутствуют).
Другие лекарственные взаимодействия с амиодароном (см. раздел «Особые указания»)
— С софосбувиром в монотерапии или в сочетании с другими противовирусными препаратами прямого действия против вирусного гепатита С, такими как даклатасвир, симепревир, ледипасвир
Не рекомендуется одновременное применение амиодарона с софосбувиром в монотерапии или в комбинации с другими противовирусными препаратами прямого действия против вирусного гепатита С, такими как даклатасвир, симепревир, ледипасвир, так как это может приводить к тяжелой протекающей с клинической симптоматикой брадикардии.
Механизм развития этой брадикардии неизвестен. Если одновременного применения этих препаратов избежать нельзя, рекомендуется проведение мониторинга сердечной деятельности (см. раздел «Особые указания»).
Особые указания
Внутривенное струйное введение препарата Амиодарон обычно не рекомендуется из-за гемодинамических рисков (развитие выраженного снижения артериального давления, сосудистого коллапса), предпочтительным является внутривенное капельное введение препарата.
Внутривенное струйное введение препарата Амиодарон должно проводиться только в блоке интенсивной терапии при постоянном контроле ЭКГ (в связи с возможностью развития брадикардии и аритмогенного действия) и артериального давления (в связи с возможностью снижения артериального давления).
Для того, чтобы избежать возникновения реакций в месте введения (см. раздел «Побочное действие»), препарат Амиодарон рекомендуется вводить через центральный венозный катетер. Только в случае кардиореанимации при остановке сердца, вызванной фибрилляцией желудочков, резистентной к дефибрилляции, при отсутствии центрального венозного доступа (отсутствии установленного центрального венозного катетера) препарат Амиодарон можно вводить в крупную периферическую вену с максимальным кровотоком. При необходимости продолжения лечения препаратом Амиодарон после кардиореанимации препарат Амиодарон следует вводить внутривенно капельно через центральный венозный катетер под постоянным контролем артериального давления и ЭКГ. Препарат Амиодарон нельзя смешивать в одном шприце или капельнице с другими лекарственными препаратами. Не следует вводить другие препараты в одну и ту же линию инфузионной системы, что и препарат Амиодарон (см. раздел «Способ применения и дозы»).
Реакции со стороны сердца
Сообщалось о возникновении новых нарушений ритма или утяжелении уже имеющихся нарушений ритма, иногда с летальным исходом. Очень важно, но сложно, проводить дифференциальный диагноз между недостаточной эффективностью препарата и его аритмогенным действием, сочетающимися или нет с усугублением тяжести сердечнососудистой патологии. При применении препарата Амиодарон об аритмогенном действии сообщалось значительно реже, чем при применении других антиаритмических препаратов и, как правило, оно наблюдалось при наличии факторов, увеличивающих продолжительность интервала QT, таких как взаимодействие с другими лекарственными средствами и/или нарушения содержания электролитов в крови (см. разделы «Побочное действие», «Взаимодействие с другими лекарственными средствами»). Несмотря на способность амиодарона увеличивать продолжительность интервала QT, он показал низкую активность в отношении провоцирования полиморфной желудочковой тахикардии типа «пируэт».
Выраженная брадикардия (см. раздел «Взаимодействие с другими лекарственными средствами»)
При применении амиодарона в комбинации с софосбувиром в комбинации с другими противовирусными препаратами прямого действия против вирусного гепатита С, такими как даклатасвир, симепревир, ледипасвир, наблюдались случаи развития выраженной, потенциально угрожающей жизни, брадикардии, а также блокады сердца. Поэтому одновременное применение этих препаратов с препаратом Амиодарон не рекомендуется. Если нельзя избежать одновременного применения этих препаратов с препаратом Амиодарон, рекомендуется тщательное наблюдение за пациентами после начала приема софосбувира в комбинации с другими противовирусными препаратами прямого действия. После начала одновременного применения софосбувира пациенты, которые относятся к группе высокого риска развития брадиаритмии, должны непрерывно наблюдаться в условиях стационара в течение не менее 48 часов.
Вследствие длительного периода полувыведения амиодарона, также следует проводить соответствующий мониторинг у пациентов, которые прекратили прием препарата Амиодарон в течение последних нескольких месяцев до начала лечения софосбувиром в монотерапии или в комбинации с другими противовирусными препаратами прямого действия.
Пациенты, принимающие вышеуказанные лекарственными препараты против вирусного гепатита С в сочетании с препаратом Амиодарон, как одновременно с другими лекарственными препаратами, замедляющими сердечный ритм, так и без сочетания с такими лекарственными препаратами, должны быть проинформированы о симптомах, указывающих на развитие брадикардии и блокады сердца. В случае их появления они должны немедленно обратиться за медицинской помощью.
Легочные нарушения
Появление одышки или сухого кашля может быть связано с легочной токсичностью, в частности, с развитием интерстициального пневмонита. В очень редких случаях развитие интерстициального пневмонита наблюдалось после внутривенного введения амиодарона. При подозрении на развитие интерстициального пневмонита у пациентов, у которых возникает сильная одышка, как изолированная, так и в сочетании с ухудшением общего состояния (повышенная утомляемость, снижение массы тела, лихорадка), следует провести рентгенологическое исследование легких. Следует провести переоценку необходимости применения препарата Амиодарон, так как при ранней отмене препарата интерстициальный пневмонит обычно является обратимым (клинические симптомы обычно разрешаются в течение 3-4 недель с последующим более медленным улучшением рентгенологической картины и функции легких в течение нескольких месяцев). Следует рассмотреть вопрос о лечении глюкокортикостероидами.
Кроме того, у пациентов, которым вводился амиодарон, в очень редких случаях, обычно после хирургического вмешательства, наблюдалось серьезное дыхательное осложнение (острый респираторный дистресс-синдром взрослых), иногда с летальным исходом; предполагается возможность связи его развития с взаимодействием с высокими концентрациями кислорода (см. раздел «Побочное действие»).
Нарушения со стороны печени
Рекомендуется тщательный мониторинг функциональных «печеночных» тестов (контроль активности «печеночных» трансаминаз) перед началом применения препарата Амиодарон и регулярно во время лечения препаратом. В течение первых 24 часов после внутривенного введения препарата Амиодарон может развиться острое поражение печени (включая гепатоцеллюлярную недостаточность или печеночную недостаточность, иногда с летальным исходом) и хроническое поражение печени. Поэтому при повышении активности «печеночных» трансаминаз, в 3 раза превышающем верхнюю границу нормы (ВГН), дозу препарата Амиодарон следует снизить или прекратить его прием.
Клинические и лабораторные признаки хронической печеночной недостаточности при применении препарата Амиодарон внутрь могут быть минимально выраженными (гепатомегалия, повышение активности «печеночных» трансаминаз, в 5 раз превышающие ВГН) и обратимыми после отмены препарата, однако сообщалось о случаях смертельного исхода.
Нарушения со стороны органа зрения
Если наблюдается ослабление остроты зрения или возникновение нечеткости зрения, необходимо немедленно провести полное офтальмологическое обследование, включая фундоскопию (осмотр глазного дна). Проявление нейропатии и/или неврита зрительного нерва требует отмены амиодарона из-за возможного развития слепоты.
Тяжелые буллезные реакции
Лечение амиодароном следует немедленно прекратить при появлении симптомов и проявлений, угрожающих жизни или даже фатальных реакций в виде синдрома Стивенса-Джонсона, токсического эпидермального некролиза, а именно: появление прогрессирующей кожной сыпи, часто с образованием пузырей, или появление повреждений слизистых оболочек.
Лекарственное взаимодействие
Не рекомендуется одновременное применение препарата Амиодарон со следующими лекарственными средствами: бета-адреноблокаторами, блокаторами «медленных» кальциевых каналов, урежающими сердечный ритм (верапамил, дилтиазем), слабительными, стимулирующими перистальтику кишечника, которые могут вызвать гипокалиемию.
Гипокалиемия
Гипокалиемия должна быть скорректирована до начала применения препарата Амиодарон.
Дети
У детей безопасность и эффективность амиодарона не изучалась. В ампулах препарата Амиодарон содержится бензиловый спирт.
Сообщалось о развитии у новорожденных резкого удушья со смертельным исходом после внутривенного введения растворов, содержащих бензиловый спирт. Симптомами развития этого осложнения являются: острое развитие удушья, снижение артериального давления, брадикардия и коллапс.
Общая и местная анестезия
Перед хирургическим вмешательством врача-анестезиолога следует поставить в известность о том, что пациенту вводился препарат Амиодарон. Лечение препаратом Амиодарон может усилить гемодинамический риск, присущий местной или общей анестезии (в особенности это относится к урежению сердечного ритма, замедлению проводимости и снижению сократимости сердца).
Нарушение функции щитовидной железы
Амиодарон может вызывать нарушения функции щитовидной железы, особенно у пациентов с нарушениями функции щитовидной железы в собственном или семейном анамнезе. Поэтому, в случае перехода с внутривенного введения амиодарона на прием препарата внутрь, как во время лечения, так и в течение нескольких месяцев после окончания лечения, следует проводить тщательный клинический и лабораторный контроль функции щитовидной железы. При подозрении на дисфункцию щитовидной железы следует проводить определение концентрации ТТГ (тиреотропный гормон) в сыворотке крови (с помощью сверхчувствительного анализа на ТТГ).
Препарат Амиодарон содержит в своем составе йод и поэтому может нарушать поглощение радиоактивного йода, что может искажать результаты радиоизотопного исследования щитовидной железы, однако его применение не влияет на достоверность определения ТЗ, Т4 и ТТГ в плазме крови.
Влияние на способность управлять транспортными средствами, механизмами
Отсутствуют доказательства того, что амиодарон нарушает способность управлять транспортными средствами или заниматься другими потенциально опасными видами деятельности. Однако, в качестве меры предосторожности, пациентам с пароксизмами тяжелых нарушений ритма в период лечения препаратом Амиодарон желательно воздержаться от управления транспортными средствами и занятий потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Форма выпуска
Концентрат для приготовления раствора для внутривенного введения 50 мг/мл.
По 3 мл препарата в ампулы бесцветного нейтрального стекла с цветной точкой и насечкой или с цветным кольцом излома. На ампулы дополнительно может наноситься одно цветное кольцо.
По 3 или 5 ампул помещают в контурную ячейковую упаковку из пленки поливинилхлоридной.
1 или 2 контурные ячейковые упаковки вместе с инструкцией по применению помещают в картонную упаковку (пачку).
Условия хранения
В защищенном от света месте при температуре не выше 25 °С. Не замораживать.
Хранить в недоступном для детей месте.
Срок годности
2 года.
Не применять по истечении срока годности, указанного на упаковке.
Условия отпуска
Отпускают по рецепту.
Держатель регистрационного удостоверения и производитель
Держатель РУ: ООО «Атолл»,
Юридический адрес: 445351, Россия, Самарская обл., г. Жигулевск, ул. Гидростроителей, д. 6. Производитель, ответственный за выпускающий контроль качества: ООО «Озон», Россия, Самарская обл., г. Жигулевск, ул. Гидростроителей, д. 6.
Все претензии потребителей следует направлять представителю держателя регистрационного удостоверения: ООО «Озон»
445351, Россия, Самарская обл., г. Жигулевск, ул. Гидростроителей, д. 6.
Купить Амиодарон в planetazdorovo.ru
*Цена в Москве. Точная цена в Вашем городе будет указана на сайте аптеки.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)