Состав
В состав одной таблетки Белары входят 2 мг ацетата хлормадинона и 30 мкг этинилэстрадиола.
Дополнительные компоненты: моногидрат лактозы, К30 повидон, кукурузный крахмал, стеарат магния.
Состав пленочной оболочки: макрогол 6000, гипромеллоза, тальк, моногидрат лактозы, пропиленгликоль, диоксид титана, краситель красный оксид железа.
Форма выпуска
Противозачаточные таблетки Белара покрыты светло-розовой оболочкой, круглые, двояковыпуклые с цвет белым ядром. 21 такая таблетка в блистере, один или три блистера в пачке из картона.
Фармакологическое действие
Противозачаточное действие.
Фармакодинамика и фармакокинетика
Фармакодинамика
Комбинированный препарат для контрацепции, принимаемый внутрь.
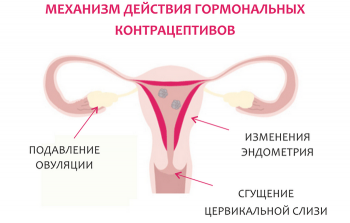
Длительное использование препарата приводит к снижению секреции фолликулостимулирующего гормона и лютенизирующего гормона, а, следовательно, к подавлению процесса овуляции. Одновременно имеет место пролиферация и секреторная трансформация эндометрия, препятствующие закреплению оплодотворенной яйцеклетки. Увеличивается вязкость слизистых выделений из шейки матки, что проходит с затруднением прохождения мужских половых клеток через канал шейки и торможением их подвижности.
Входящий в препарат ацетат хлормадинона является гестагеном, обладающий противоандрогенными свойствами. Его эффект основано на способности конкурировать с андрогенами в специфических рецепторах, ослабляя эффект андрогенов. Индекс Перля (вероятность забеременеть за 12 месяцев) колеблется в пределах 0.291-0.698 и зависит от тщательности соблюдения женщиной режима приема средства.
Для полного блокирования овуляции требуется примерно 1.7 мг ацетата хлормадинона ежедневно. Необходимая дозировка на цикл составляет 25 мг.
Фармакокинетика
Хлормадинона ацетат. Быстро и полностью абсорбируется. Максимальная концентрация наступает полтора часа. 95% связывается с белками крови человека, в основном с альбумином.
В процессе трансформации образуется множество метаболитов, основными из которых являются 3-бета- и 3-альфа-гидрокси-хлормадинона ацетат.
Средний период полувыведения из крови составляет 34 часа. Ацетат хлормадинона и его метаболиты выделяются в приблизительно одинаковых количествах с мочой и через кишечник.
Этинилэстрадиол. Быстро и практически полностью всасывается из кишечника, достигая максимальной концентрации в плазме через полтора часа. Абсолютная биодоступность – около 40%.
Около 98% вещества связывается с протеинами крови. Этинилэстрадиол трансформируется посредством гидроксилирования ароматического кольца. Основным производным является 2-гидрокси-этинилэстрадиол.
Средний период полувыведения этинилэстрадиола из крови составляет 13 часов. Выводится почками и с фекалиями в пропорции 2:3.
Показания к применению
Необходимость пероральной контрацепции.
Противопоказания
Использование препарата противопоказано при нижеперечисленных заболеваниях:
- наличие начальных признаков тромбофлебита, тромбоза либо симптомов эмболии (включая, временные ишемические атаки);
- тромбозы и тромбоэмболии в ходу или в анамнезе (инфаркт миокарда, эмболия легочной артерии, тромбозы вен, цереброваскулярные изменения);
- планируемое оперативное вмешательство (за 4 недели перед) и период иммобилизации;
- неконтролируемая артериальная гипертония;
- острые или хронические тяжелые поражения печени (до нормализации функции печени);
- неконтролируемый сахарный диабет;
- предрасположенность к появлению венозных и артериальных тромбозов: АРС-резистентность, дефицит протеина S, дефицит протеина С, дефицит антитромбина 3, антифосфолипидные антитела и гипергомоцистеинемия;
- зуд всего тела, холестаз, особенно во время предыдущей беременности либо использования половых гормонов в прошлом;
- опухоли печени, в том числе в анамнезе;
- сильная боль в эпигастрии, гепатомегалия или признаки внутрибрюшного кровотечения;
- синдром Ротора, синдром Дубина-Джонсона, замедление оттока желчи;
- порфирия в любых формах и проявлениях;
- гормонозависимые злокачественные опухоли или подозрение на их наличие;
- панкреатит, в сочетании с тяжелой гипертриглицеридемией;
- выраженные изменения метаболизма липидов;
- приступы мигрени;
- сенсорные нарушения острого характера;
- увеличение частоты приступов эпилепсии;
- двигательные нарушения;
- тяжелая депрессия;
- осложнение течения отосклероза в период предыдущих беременностей;
- гиперплазия эндометрия;
- криптогенная аменорея;
- влагалищное кровотечение неясной этиологии;
- период лактации;
- беременность и подозрение на нее;
- пристрастие к курению в возрасте от 35 лет;
- дефицит лактазы, непереносимость лактозы, глюкозо-галактозная мальабсорбция;
- присутствие множественных факторов риска артериального либо венозного тромбоза;
- сенсибилизация к компонентам препарата.
Необходимо с осторожностью назначать препарат при наличии нижеперечисленных заболеваний (в том числе в анамнезе):
- рассеянный склероз, эпилепсия;
- бронхиальная астма;
- судорожный синдром;
- мигрень без неврологической симптоматики;
- почечная либо сердечная недостаточность;
- неосложненный сахарный диабет;
- малая хорея;
- нетяжелые заболевания печени;
- дислипопротеинемия, нарушение обмена липидов;
- аутоиммунные заболевания;
- ожирение;
- эндометриоз;
- контролируемая артериальная гипертония;
- флебит поверхностных вен ног, варикозная болезнь;
- изменение свертывания крови;
- миома матки;
- мастопатия;
- герпес беременных;
- хронические болезни кишечника воспалительного характера;
- депрессия.
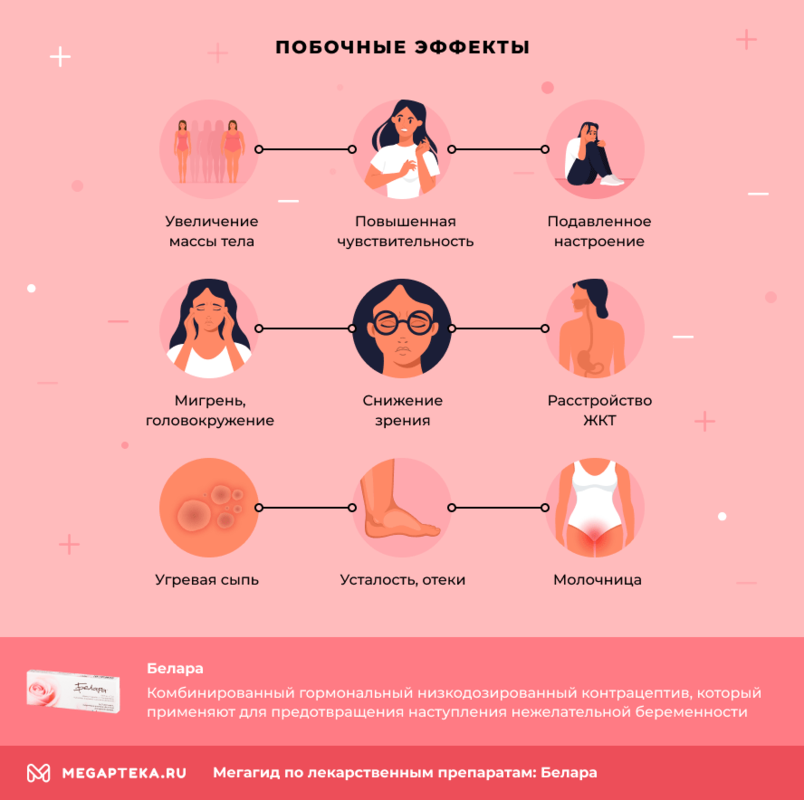
Побочные действия
- Реакции со стороны психики: нервозность, подавленное настроение, раздражительность, ослабление либидо.
- Реакции со стороны иммунитета: повышенная чувствительность к составляющим препарата.
- Реакции со стороны метаболизма: изменения жирового состава крови, повышение аппетита.
- Реакции со стороны нервной системы: мигренозные боли, головокружение.
- Реакции со стороны органов чувств: непереносимость контактных линз, конъюнктивит, расстройства зрения, потеря слуха, шум в ушах.
- Реакции со стороны системы кровообращения: повышение давления, артериальная гипотензия, артериальная гипертензия, варикозная болезнь, коллапс, тромбоз вен.
- Реакции со стороны системы пищеварения: метеоризм, тошнота, рвота, абдоминальные боли, диарея.
- Реакции со стороны кожи: угри, хлоазма, нарушения пигментации, выпадение волос, гипергидроз, сухость кожи, крапивница, эритема, экзема, зуд, гипертрихоз, узловатая эритема.
- Реакции со стороны опорно-двигательной системы: чувство тяжести, люмбалгия, мышечные расстройства.
- Реакции со стороны мочеполовой системы: дисменорея, усиление выделений из влагалища, аменорея, боли внизу живота, фиброаденома молочной железы, галакторея, вагинальный кандидоз, меноррагия, вульвовагинит, предменструальный синдром.
- Реакции общего характера: отеки, усталость, увеличение веса.
При применении Белары также были выявлены следующие побочные эффекты:
- повышение риска появления болезней желчевыводящих путей;
- увеличение риска артериальной и венозной тромбоэмболии;
- повышение риска появления доброкачественных опухолей в печени; в единичных случаях возможно развитие внутрибрюшных кровотечений;
- обострение хронических заболеваний кишечника воспалительного характера.
Белара, инструкция по применению (Способ и дозировка)
Инструкция по применению Белары предписывает принимать противозачаточные таблетки внутрь. Их следует извлечь из блистера и проглотить целиком, если необходимо запив малым количеством жидкости. Таблетки следует употреблять каждый день в одинаковое время (лучше вечером) 21 день подряд, потом следует прервать прием на 7 дней; примерно через 2-4 суток после употребления последней таблетки развивается кровотечение отмены, похожее на менструальное.
После завершения 7-дневного перерыва необходимо приступить к использованию препарата из следующей пачки, вне зависимости от того, остановилось ли кровотечение.
Первую таблетку обязательно необходимо выпить в первый день физиологического цикла женщины (первые сутки следующей менструации). В этом случае контрацептивный эффект начинается с первых суток приема и длится в течение недельного перерыва в приеме.
Первая таблетка может быть выпита на 1-5 сутки менструального кровотечения (неважно прекратилось кровотечение или нет). В этом случае во время первых семи суток приема нужно использовать еще и барьерные способы контрацепции.
В случае если менструальное кровотечение появилось более 5 суток назад, рекомендовано ждать начала следующей менструации, а затем приступить к циклу приема препарата.
Переход от иного гормонального контрацептива (комбинированного) к Беларе
Переход со средств, содержащих 21-22 таблетки. Необходимо закончить использование всех таблеток из прошлой упаковки. Далее первую таблетку Белары необходимо выпить на следующие сутки. Не должно возникать перерыва в использовании таблеток, а женщине не советуется наступления следующей менструации. Дополнительные способы контрацепции в данном случае не требуются.
Переход от средств, содержащих один гестаген (мини-пили)
В этом случае первую таблетку Белары следует выпить на следующие сутки после использования последней таблетки, включающей только гестаген. Во время первых семи суток рекомендуется использовать еще и барьерные способы контрацепции.
Переход от гормональных контрацептивов инъекционного введения или имплантата
Прием Белары можно начать в первые сутки удаления имплантата или в первые сутки запланированной инъекции. Во время первых семи суток советуется использовать барьерные противозачаточные способы.
После аборта (самопроизвольного или медицинского) в первые 3 месяца беременности
Использование Белары можно начать в день аборта. В этом случае можно не применять дополнительные способы предотвращающие беременность.
После родов либо аборта (самопроизвольного или медицинского) на 3-6 месяце беременности
Прием Белары рекомендуется начать на четвертой неделе после родов, если не производится лактация, или после аборта на втором триместре беременности. В данном случае не обязательно использование дополнительных методов контрацепции.
Если применение препарата начато позже четвертой недели после родов либо аборта, то рекомендуется использовать дополнительные способы контрацепции во время первой недели.
Если половой акт уже был, то желательно исключить беременность или подождать следующий менструальный цикл перед приемом препарата.
Если женщина забыла выпить таблетку, но приняла ее через 12 часов, контрацептивный эффект может быть ослаблен.
Если прием таблетки был пропущен, то необходимо следовать нижеуказанным правилам:
- нельзя останавливать прием лекарства более чем на неделю;
- 7 суток непрерывного приема лекарства необходимо для достижения уверенного подавления регуляции системы гипоталамус-гипофиз-яичники.
Пропущенную таблетку советуется принять немедленно, даже в случае, если это означает, что необходимо выпить две таблетки единовременно. Затем руководствоваться стандартной схемой. В течение последующей недели необходимо использовать барьерные способы контрацепции.
Если в пачке осталось меньше семи таблеток, сразу же после окончания употребления таблеток из этой пачки необходимо начать употреблять таблетки из новой упаковки – не должно быть никакого перерыва между упаковками. Кровотечение отмены обычно не возникнет, пока не будут использованы все таблетки из второй упаковки, однако возможны исключения. Если кровотечение отмены не появляется после окончания цикла приема второй упаковки, то нужно выполнить тест на беременность.
Передозировка
Обычно при передозировке не наблюдается тяжелых токсических явлений. Симптомы: возможны рвота, тошнота, выделения кровянистого характера из влагалища.
Лечение: симптоматическое. Селективного антидота нет.
Взаимодействие
Следующие вещества могут понизить концентрацию этинилэстрадиола в крови и ослабить противозачаточную активность:
- все лекарственные препараты, усиливающие моторику кишечника или тормозящие абсорбцию;
- вещества, активирующие микросомальные печеночные ферменты, такие как Рифабутин, Рифампицин, барбитураты, Гризеофульвин, противосудорожные средства, Барбексаклон, Модафинил, ингибиторы протеаз, Примидон, препараты зверобоя;
- ряд антибиотиков (например, Тетрациклин, Ампициллин).
При одновременном использовании подобных препаратов необходимо применять дополнительные барьерные способы контрацепции во время терапии и в течение недели после нее. При приеме веществ, понижающих концентрацию этинилэстрадиола в крови за счет активации микросомальных ферментов печени, дополнительные барьерные способы следует использовать в течение четырех недель после окончания терапии.
Следующие вещества могут увеличивать концентрацию этинилэстрадиола в крови:
- вещества, тормозящие сульфатирование этинилэстрадиола в кишечнике (Аскорбиновая кислота, Парацетамол);
- вещества, блокирующие активность микросомальных ферментов печени (противогрибковые имидазолы, индинавир, тролеандомицин);
- аторвастатин.
Условия продажи
По рецепту.
Условия хранения
Беречь от детей и хранить при температуре до 25 градусов.
Срок годности
Два года.
Особые указания
Препарат не влияет на способность к управлению автомобилем.
Аналоги
Совпадения по коду АТХ 4-го уровня:
Аналоги Белары: Видора, Видора Микро, Дайла, Дарилия, Джес, Джес Плюс, Дифенда, Евра, Жанин, Жастинда, Линдинет 20, Линдинет 30, Логест, Марвелон, Мерсилон, Мидиана, Миланда, Моделль Анти, Моделль Тин, Наадин, Новинет, Регулон, Ригевидон 21 +7, Силест, Симициа, Фемоден, Ярина, Ярина Плюс.
При беременности и лактации
В период лактации или беременности противопоказано использовать препарат Белара.
Отзывы о Беларе
Отзывы врачей о противозачаточных таблетках Белара свидетельствуют, что препарат зарекомендовал себя как надежное средство контрацепции. Отзывы о Беларе сообщают также о частых нежелательных явлениях: женщины набирают вес, для кожи препарат также вреден (многим приходится впоследствии принимать средства от прыщей).
Цена Белары, где купить
Цена Белары в аптеках России (21 таблетка в упаковке) составляет 491-536 рублей. Цена таблеток № 63 начинается от 710 рублей.
Купить подобные противозачаточные таблетки №21 на Украине обойдется в 250-650 гривен, а минимальная стоимость упаковки №61 составит 910 гривен.
- Интернет-аптеки РоссииРоссия
ЗдравСити
-
Белара таблетки 63штGrunenthal GmbH/Гедеон Рихтер ОАО
-
Белара таблетки 21штGrunenthal GmbH/Гедеон Рихтер ОАО
Аптека Диалог
-
Белара таблетки №21х3Gedeon-Richter
-
Белара таблетки №21х3Grunenthal GmbH
-
Белара таблетки №21Gedeon-Richter
показать еще
Белара® (Belara®) инструкция по применению
📜 Инструкция по применению Белара®
💊 Состав препарата Белара®
✅ Применение препарата Белара®
📅 Условия хранения Белара®
⏳ Срок годности Белара®
Описание лекарственного препарата
Белара®
(Belara®)
Основано на официальной инструкции по применению препарата, утверждено компанией-производителем
и подготовлено для электронного издания справочника Видаль 2023
года, дата обновления: 2023.03.22
Владелец регистрационного удостоверения:
Контакты для обращений:
ГЕДЕОН РИХТЕР ОАО
(Венгрия)
Код ATX:
G03AA15
(Хлормадинон и этинилэстрадиол)
Лекарственная форма
| Белара® |
Таб., покр. пленочной оболочкой, 2 мг+0.03 мг: 21 или 63 шт. рег. №: ЛП-(000127)-(РГ-RU) Предыдущий рег. №: П N014429/01 |
Форма выпуска, упаковка и состав
препарата Белара®
Таблетки, покрытые пленочной оболочкой светло-розового цвета, круглые, двояковыпуклые; цвет ядра таблетки: белый или почти белый.
Вспомогательные вещества: повидон-К30, крахмал кукурузный, лактозы моногидрат, магния стеарат.
Состав пленочной оболочки: гипромеллоза-6мПа.с, лактозы моногидрат, макрогол-6000, пропиленгликоль, тальк, титана диоксид, краситель железа оксид красный.
21 шт. — блистеры (1) — пачки картонные.
21 шт. — блистеры (3) — пачки картонные.
Фармакологическое действие
Белара® — комбинированный пероральный низкодозированный контрацептивный препарат (КОК).
Контрацептивный эффект комбинации хлормадинон + этинилэстрадиол осуществляется посредством взаимодополняющих механизмов: подавление овуляции, повышение вязкости секрета шейки матки (в результате чего затрудняется прохождение сперматозоидов через цервикальный канал), пролиферации и секреторной трансформации эндометрия (препятствующих имплантации оплодотворенной яйцеклетки).
Входящий в состав препарата гестаген хлормадинон обладает антиандрогенными свойствами. Его действие основано на способности замещать андрогены на специфических рецепторах, предотвращая и ослабляя эффект эндогенных и экзогенных андрогенов.
При правильном применении индекс Перля (показатель, отражающий частоту наступления беременности у 100 женщин в течение года применения контрацептива) составляет менее 1 (0.291-0.698, в зависимости от того, насколько тщательно женщина соблюдает режим приема препарата).
Фармакокинетика
Хлормадинона ацетат
Всасывание
После приема внутрь хлормадинона ацетат быстро и полностью всасывается. Системная биодоступность хлормадинона ацетата высокая, поскольку он не подвергается первичному метаболизму в печени. Сmax достигается через 1-2 ч.
Распределение
Более 95% хлормадинона ацетата связывается с белками плазмы крови, в основном с альбумином. Хлормадинона ацетат не связывается с глобулином, связывающим половые гормоны, или с глобулином, связывающим кортизол. Хлормадинона ацетат накапливается преимущественно в жировой ткани.
Метаболизм
Различные процессы восстановления, окисления и связывания с глюкуронидами и сульфатами приводят к образованию множества метаболитов. Основными метаболитами в плазме крови являются 3-альфа- и 3-бета-гидрокси-хлормадинона ацетат с Т1/2, существенно не отличающимся от неметаболизированного хлормадинона ацетата. 3-гидрокси-метаболиты имеют антиандрогенную активность, схожую с активностью самого хлормадинона ацетата. В моче метаболиты содержатся в основном в форме конъюгатов. После ферментативного расщепления основным метаболитом становится 2-альфа-гидрокси-хлормадинона ацетат, также образуются 3-гидрокси-метаболиты и дигидроксиметаболиты.
Выведение
Средний Т1/2 хлормадинона ацетата из плазмы крови составляет примерно 34 ч (после приема однократной дозы) и около 36-39 ч (при многократном применении). При применении внутрь хлормадинона ацетат и его метаболиты выводятся в приблизительно в равных количествах почками и через кишечник.
Этинилэстрадиол
Всасывание
Этинилэстрадиол быстро и практически полностью всасывается после приема внутрь, достигая Сmax в плазме крови через 1.5 ч. Вследствие пресистемного связывания и метаболизма в печени абсолютная биодоступность составляет около 40% и подвержена сильной индивидуальной вариабельности (20-65%).
Распределение
Имеющиеся в литературе сведения о концентрации этинилэстрадиола в плазме крови сильно варьируют. Около 98% этинилэстрадиола связывается с белками плазмы крови, практически исключительно с альбумином.
Метаболизм
Как и естественные эстрогены, этинилэстрадиол биотрансформируется через гидроксилирование ароматического кольца (посредством системы цитохрома Р450). Основным метаболитом является 2-гидрокси-этинилэстрадиол, который трансформируется до других метаболитов и конъюгатов. Этинилэстрадиол подвергается пресистемному связыванию, как в слизистой оболочке тонкого кишечника, так и в печени. В моче определяются, в основном, глюкурониды, а в желчи и плазме крови — сульфаты.
Выведение
Средний Т1/2 этинилэстрадиола из плазмы крови составляет приблизительно 12-14 ч. Этинилэстрадиол выводится почками и через кишечник в соотношении 2:3. Сульфат этинилэстрадиола, выводимый с желчью после гидролиза кишечными бактериями, подвергается кишечно-печеночной рециркуляции.
Показания препарата
Белара®
- пероральная контрацепция.
Перед назначением препарата Белара® следует оценить наличие у женщины индивидуальных факторов риска развития тромбозов и тромбоэмболий, особенно венозной тромбоэмболии (ВТЭ), а также сравнить риск ВТЭ при приеме препарата Белара® с другими комбинированными гормональными контрацептивами (КОК) (см. разделы «Противопоказания» и «Особые указания»).
Режим дозирования
Препарат следует принимать внутрь. Таблетку, обозначенную соответствующим днем недели, следует извлечь из блистерной упаковки и проглотить целиком, не разжевывая и запивая небольшим количеством воды. Следует принимать по 1 таб. ежедневно, в одно и то же время (предпочтительно вечером) в течение 21 дня подряд, затем следует сделать 7-дневный перерыв в приеме таблеток. Через 2-4 дня после приема последней таблетки должно начаться менструальноподобное кровотечение. После окончания 7-дневного перерыва следует приступить к приему препарата из следующей упаковки, независимо от того, прекратилось кровотечение или нет.
Начало приема препарата (если никакое гормональное контрацептивное средство не применялось в течение последнего менструального цикла)
Прием препарата следует начинать в первый день менструального цикла (т.е. в первый день менструального кровотечения), согласно дню недели, указанному на упаковке препарата. Далее следует принимать таблетки по порядку. Допускается начало приема препарата на 2-5 день менструального цикла, но в этом случае в течение первых 7 дней приема таблеток препарата Белара® рекомендуется дополнительно использовать барьерный метод контрацепции (например, презерватив).
Если менструальное кровотечение началось более 5 дней назад, женщине следует рекомендовать подождать начала следующего менструального кровотечения, чтобы приступить к приему препарата.
При переходе с других комбинированных контрацептивных препаратов (КОК, вагинального кольца или трансдермального пластыря)
Начинать прием препарата рекомендуется на следующий день после приема последней таблетки из предыдущей упаковки (для препаратов, содержащих 21 таблетку) или на следующий день после приема последней таблетки с гормонами из предыдущей упаковки (для препаратов, содержащих 28 таблеток в упаковке). Дополнительные контрацептивные меры при этом не требуются. Прием препарата Белара® следует начинать в день удаления вагинального кольца или пластыря, но не позднее дня, когда должно быть введено новое кольцо или наклеен новый пластырь.
Переход от препаратов, содержащих только гестаген («мини-пили», инъекционные формы, имплантат), или с внутриматочной терапевтической системы с высвобождением гестагена
Перейти с «мини-пили» на препарат Белара® можно в любой день (без перерыва), с имплантата или внутриматочного контрацептива с гестагеном — в день его удаления, с инъекционной формы — со дня, когда должна быть сделана следующая инъекция. Во всех случаях — в течение первых 7 дней приема таблеток препарата Белара® необходимо дополнительно использовать барьерный метод контрацепции (например, презерватив).
После самопроизвольного или медицинского аборта в I триместре беременности
Прием препарата Белара® можно начать сразу же. В этом случае применения дополнительных мер контрацепции не требуется.
После родов (при отсутствии грудного вскармливания) или прерывания беременности (в т.ч. самопроизвольного) во II триместре
Начинать прием препарата рекомендуется на 21-28 день после родов (при отсутствии грудного вскармливания) или сразу после прерывания беременности (в т.ч. самопроизвольного) во II триместре. Если прием препарата начат позднее, необходимо использовать дополнительно барьерный метод контрацепции в течение первых 7 дней приема таблеток. Если половой контакт имел место до начала приема контрацептива, необходимо исключить беременность.
После прекращения приема препарата Белара® текущий цикл может удлиниться примерно на одну неделю.
Рекомендации в случае пропуска приема препарата
Если опоздание в приеме препарата составило менее 12 ч, контрацептивная защита не снижается. Нужно принять пропущенную таблетку как можно скорее, следующая таблетка принимается в обычное время. Если опоздание в приеме препарата составило более 12 ч, контрацептивная защита может быть снижена.
В случае пропуска таблетки необходимо помнить:
1) прием препарата Белара® никогда не должен быть прерван более чем на 7 дней;
2) 7 дней непрерывного приема препарата требуются для достижения адекватного подавления гипоталамо-гипофизарно-яичниковой системы.
Соответственно, если опоздание в приеме таблеток составило более 12 ч и интервал с момента приема последней таблетки больше 36 ч, женщине необходимо соблюдать следующие рекомендации:
- необходимо принять последнюю пропущенную таблетку незамедлительно, даже если это означает прием двух таблеток одновременно. Следующая таблетка принимается по обычной схеме. В течение последующих 7 дней необходимо дополнительно использовать барьерный метод контрацепции (например, презерватив). Если половой контакт имел место в течение недели перед пропуском таблетки, необходимо учитывать возможность наступления беременности.
Если в текущей упаковке осталось менее 7 таблеток, сразу же после окончания приема таблеток препарата Белара® следует начинать принимать таблетки из новой упаковки — т.е. без обычного 7-дневного перерыва. Вероятно, обычное кровотечение «отмены» не возникнет, пока не закончатся таблетки из второй упаковки. Однако во время приема таблеток из новой упаковки возможно появление «прорывного» кровотечения или «мажущих» кровянистых выделений из влагалища. Если кровотечение «отмены» не возникнет после окончания приема таблеток из второй упаковки, то следует сделать тест на беременность.
Рекомендации в случае желудочно-кишечных расстройств
При тяжелых желудочно-кишечных расстройствах всасывание препарата может быть неполным, поэтому следует использовать дополнительные методы контрацепции. Если в течение 3-4 ч после приема таблетки произошла рвота или была диарея, в зависимости от недели приема препарата следует ориентироваться на рекомендации при пропуске таблеток, указанные выше.
Отсрочка начала менструальноподобного кровотечения
Для того, чтобы отсрочить начало менструальноподобного кровотечения, необходимо продолжить дальнейший прием таблеток из новой упаковки препарата без обычного 7-дневного перерыва. Таблетки из новой упаковки можно принимать так долго, как это необходимо, в т.ч. до окончания упаковки. На фоне приема препарата из второй упаковки могут отмечаться «мажущие» кровянистые выделения из влагалища и/или «прорывные» кровотечения. Возобновить прием препарата из очередной упаковки следует после обычного 7-дневного перерыва.
Изменение дня начала менструальноподобного кровотечения
Для того, чтобы перенести день начала менструальноподобного кровотечения на другой день недели, женщине следует сократить ближайший 7-дневный перерыв в приеме таблеток на столько дней, на сколько она хочет. Чем короче перерыв в приеме таблеток, тем выше вероятность, что менструальноподобное кровотечение не наступит, и во время приема таблеток из второй упаковки будут наблюдаться «мажущие» кровянистые выделения и/или «прорывные» кровотечения.
Побочное действие
При приеме препарата Белара® наиболее часто встречающимися нежелательными реакциями (более 20% случаев) являются «прорывные» кровотечения, кровянистые выделения из влагалища, головная боль и неприятные ощущения в области молочных желез. Частота ациклических кровотечений обычно уменьшается по мере увеличения продолжительности приема препарата Белара®.
Частота возникновения нежелательных реакций указана согласно рекомендациям ВОЗ: очень часто (≥1/10), часто (≥1/100, <1/10), нечасто (≥1/1000, <1/100), редко (≥1/10000, <1/1000), очень редко (<1/10000).
Могут наблюдаться побочные реакции со стороны следующих органов и систем.
Инфекционные и паразитарные заболевания: нечасто – кандидоз влагалища; редко — вульвовагинит.
Доброкачественные, злокачественные и неуточненные новообразования (включая кисты и полипы): нечасто – фиброаденома молочной железы.
Со стороны иммунной системы: нечасто — гиперчувствительность к компонентам препарата, включая аллергические реакции со стороны кожи.
Со стороны обмена веществ и питания: редко — повышение аппетита.
Со стороны психики: часто — подавленное настроение, нервозность, раздражительность.
Со стороны нервной системы: часто — головокружение, мигрень (и/или ее усиление).
Со стороны органа зрения: часто — расстройства зрения; редко — конъюнктивит, непереносимость контактных линз.
Со стороны органа слуха и лабиринтные нарушения: редко — внезапная потеря слуха, шум в ушах.
Со стороны сосудов: редко — повышение АД, снижение АД, сердечно-сосудистый коллапс, варикозная болезнь вен, тромбоз вен, венозная тромбоэмболия, артериальная тромбоэмболия* (* см. подраздел «Описание отдельных нежелательных реакций»).
Со стороны пищеварительной системы: очень часто — тошнота; часто — рвота; нечасто — боли в животе, вздутие живота, диарея.
Со стороны кожи и подкожной клетчатки: часто — угревая сыпь; нечасто — нарушения пигментации, хлоазма, алопеция, сухость кожи, повышенная потливость; редко — крапивница, экзема, эритема, зуд кожи, усиление псориаза, гипертрихоз; очень редко — узловатая эритема.
Со стороны костно-мышечной системы: часто — чувство тяжести; нечасто — боль в спине, мышечные расстройства.
Со стороны половой системы и молочной железы: очень часто — выделения из влагалища, дисменорея, аменорея; часто — боль в нижних отделах живота; нечасто — галакторея; редко — увеличение молочных желез, меноррагия, предменструальноподобный синдром.
Общие расстройства: часто — усталость, отеки, увеличение массы тела.
Лабораторные и инструментальные данные: нечасто – изменение концентрации липидов в крови, включая гипертриглицеридемию.
В пострегистрационном периоде применения комбинации хлормадинона и этинилэстрадиола сообщалось о следующих нежелательных реакциях: астения и аллергические кожные реакции, не связанные с нарушениями со стороны иммунной системы.
Описание отдельных нежелательных реакций
При применении КОК, в т.ч. комбинации хлормадинон + этинилэстрадиол, также сообщалось о следующих нежелательных реакциях:
- повышенный риск артериальных и венозных тромбозов и тромбоэмболии, включая инфаркт миокарда, инсульт, ТИА, венозный тромбоз, ТЭЛА, наблюдался у женщин, принимавших КОК (см. раздел «Особые указания»);
- по данным некоторых исследований, длительное применение КОК повышает риск развития заболеваний желчевыводящих путей;
- в редких случаях после приема КОК регистрировались случаи возникновения доброкачественных опухолей печени, еще реже регистрировались злокачественные опухоли, которые могут приводить к угрожающему жизни внутрибрюшному кровотечению (см. раздел «Особые указания»);
- обострение хронических воспалительных заболеваний кишечника (болезнь Крона, язвенный колит; см. раздел «Особые указания»).
Информация о других серьезных нежелательных реакциях, таких как рак матки или рак молочной железы, представлена в разделе «Особые указания».
Взаимодействие
«Прорывные» кровотечения и/или неэффективность контрацепции могут быть следствием взаимодействия других лекарственных средств (индукторов печеночных ферментов) с КОК (см. раздел «Лекарственной взаимодействие»).
Противопоказания к применению
Применение комбинации хлормадинон + этинилэстрадиол противопоказано при наличии любого из нижеперечисленных заболеваний/состояний или факторов риска:
- венозный тромбоз или ВТЭ, в т.ч. тромбоз глубоких вен (ТГВ), тромбоэмболия легочной артерии (ТЭЛА), в настоящее время или в анамнезе;
- артериальный тромбоз или тромбоэмболия (АТЭ), в т.ч. инфаркт миокарда, инсульт или продромальные состояния (в т.ч. транзиторная ишемическая атака (ТИА), стенокардия) в настоящее время или в анамнезе;
- выявленная наследственная или приобретенная предрасположенность к ВТЭ или АТЭ, включая резистентность к активированному протеину С, гипергомоцистеинемию, дефицит антитромбина III, дефицит протеина С, дефицит протеина S, антифосфолипидные антитела (антитела к кардиолипину, волчаночный антикоагулянт);
- наличие множественных факторов высокого риска развития ВТЭ или АТЭ (см. раздел «Особые указания») или одного серьезного фактора риска, такого как:
- сахарный диабет с диабетической ангиопатией;
- тяжелая дислипопротеинемия;
- неконтролируемая артериальная гипертензия (АД 160/100 мм рт.ст. и выше).
- мигрень с очаговой неврологической симптоматикой в анамнезе;
- впервые появившиеся приступы мигренозной боли или появление необычно сильной головной боли;
- обширное оперативное вмешательство с длительной иммобилизацией;
- панкреатит в настоящее время или в анамнезе, сопровождающийся выраженной гипертриглицеридемией;
- неконтролируемый сахарный диабет;
- тяжелые нарушения липидного обмена;
- острые или хронические заболевания печени тяжелой степени (до нормализации показателей функции печени), в т.ч. в анамнезе;
- генерализованный зуд, холестаз, особенно во время предшествующей беременности или приема половых гормонов в анамнезе;
- нарушение экскреторной функции печени, в т.ч. синдром Дубина-Джонсона, синдром Ротора;
- опухоли печени (доброкачественные и злокачественные), в т.ч. в анамнезе;
- сильная боль в эпигастрии, увеличение печени или симптомы внутрибрюшного кровотечения;
- гормонозависимые злокачественные новообразования половых органов или молочной железы (в т.ч. подозрение на них);
- острые сенсорные нарушения, например, нарушения зрения или слуха;
- двигательные нарушения (в частности, парезы);
- порфирия, возникшая впервые или рецидивирующая (все 3 формы, особенно — приобретенная);
- отосклероз, прогрессировавший во время предыдущих беременностей;
- тяжелая депрессия;
- увеличение частоты судорожных приступов при эпилепсии;
- гиперплазия эндометрия;
- аменорея неясной этиологии;
- кровотечение из половых путей неясной этиологии;
- совместное применение с противовирусными препаратами прямого действия, содержащими омбитасвир/паритапревир/ритонавир и дасабувир (см. разделы «Лекарственное взаимодействие» и «Особые указания»);
- беременность (в т.ч. предполагаемая);
- период грудного вскармливания;
- возраст до 18 лет (в связи с отсутствием данных по эффективности и безопасности применения комбинации хлормадинон + этинилэстрадиол у девочек-подростков в возрасте до 18 лет);
- непереносимость лактозы, дефицит лактазы, синдром глюкозо-галактозной мальабсорбции;
- гиперчувствительность к хлормадинону и/или этинилэстрадиолу, или к любому из вспомогательных веществ в составе препарата.
При возникновении любого из данных заболеваний/состояний или факторов риска на фоне применения контрацептива, прием препарата следует немедленно прекратить.
С осторожностью
При наличии следующих состояний/заболеваний/факторов риска, в настоящее время или в анамнезе, применение комбинации хлормадинон + этинилэстрадиол требует тщательного медицинского наблюдения и оценки потенциального риска и ожидаемой пользы: эпилепсия, рассеянный склероз; судорожный синдром (тетания); мигрень без очаговой неврологической симптоматики; бронхиальная астма; хроническая сердечная или почечная недостаточность; малая хорея; сахарный диабет с неосложненным течением; хронические заболевания печени при нормальных показателях функциональных проб печени; аутоиммунные заболевания (включая системную красную волчанку); ожирение; дислипопротеинемия; контролируемая артериальная гипертензия; эндометриоз; варикозная болезнь, флебит поверхностных вен нижних конечностей; нарушение свертывающей системы крови; мастопатия; миома матки; гестационный герпес; депрессия; хронические воспалительные заболевания кишечника (болезнь Крона, язвенный колит).
Применение при беременности и кормлении грудью
Беременность
Прием комбинации хлормадинон + этинилэстрадиол в период беременности противопоказан. В случае наступления беременности применение препарата Белара® следует немедленно прекратить. Многочисленные эпидемиологические исследования не выявили ни увеличения риска возникновения дефектов развития у детей, рожденных женщинами, получавшими половые гормоны до беременности, ни наличия тератогенного действия, когда половые гормоны принимались по неосторожности в ранние сроки беременности.
Период грудного вскармливания
Применение препарата Белара®, как и других КОК, может уменьшать количество грудного молока и изменять его состав, поэтому прием препарата противопоказан до прекращения грудного вскармливания. Небольшое количество входящих в состав контрацептива гормонов и/или их метаболитов может проникать в грудное молоко и оказывать влияние на здоровье ребенка.
Применение при нарушениях функции печени
Применение препарата противопоказано при острых или хронических заболеваниях печени тяжелой степени (до нормализации показателей функции печени), при наличии опухолей печени в настоящее время или в анамнезе.
С осторожностью следует применять препарат при хронических заболеваниях печени при нормальных показателях функциональных проб печени.
Применение при нарушениях функции почек
С осторожностью следует применять препарат при хронической почечной недостаточности.
Применение у детей
Противопоказано применение препарата в возрасте до 18 лет (в связи с отсутствием данных по эффективности и безопасности применения комбинации хлормадинон + этинилэстрадиол у девочек-подростков в возрасте до 18 лет).
Особые указания
Курение
Курение увеличивает риск серьезных сердечно-сосудистых осложнений, связанных с приемом КОК. Риск повышается с возрастом, при увеличении количества выкуриваемых сигарет и является высоким у женщин старше 35 лет. Курящие женщины в возрасте старше 35 лет должны использовать другие методы контрацепции.
Применение КОК связано с повышенным риском различных серьезных заболеваний, таких как инфаркт миокард, тромбоэмболия, инсульт или новообразования печени. Другие факторы риска, такие как артериальная гипертензия, гиперлипидемия, ожирение и сахарный диабет существенно увеличивают риск осложнений и смертности.
При наличии одного из следующих заболеваний/состояний или факторов риска необходимо взвесить потенциальный риск и ожидаемую пользу от применения комбинации хлормадинон + этинилэстрадиол, а также обсудить это с женщиной до того, как она начнет прием данного препарата. В случае обострения заболеваний, ухудшения состояния или появления первых симптомов состояний/заболеваний или факторов риска женщине следует немедленно обратиться к врачу для решения вопроса о прекращении приема препарата.
Тромбоэмболия или другие сосудистые заболевания
Результаты эпидемиологических исследований показывают, что имеется взаимосвязь между приемом КОК и увеличением риска венозных и артериальных тромбоэмболических заболеваний, например, инфаркта миокарда, кровоизлияния в головной мозг; ТГВ и ТЭЛА. Эти заболевания развиваются редко. Крайне редко у пациенток, принимающих КОК, сообщалось о развитии тромбозов других кровеносных сосудов, например, печеночных, брыжеечных, почечных или вен и артерий сетчатки глаза.
Риск развития ВТЭ и АТЭ
Результаты эпидемиологических исследований указывают на наличие взаимосвязи между применением КОК и повышением частоты развития венозных и артериальных тромбозов и тромбоэмболий (таких как ТГВ и ТЭЛА, инфаркт миокарда, цереброваскулярные нарушения). Данные заболевания отмечаются редко. Риск развития ВТЭ максимален в первый год приема таких препаратов. Повышенный риск присутствует после первоначального применения КОК или возобновления применения после перерыва между приемами препарата в 4 недели и более. Данные крупного проспективного исследования с участием 3 групп пациенток показывают, что этот повышенный риск присутствует преимущественно в течение первых 3 месяцев. Лекарственные препараты, содержащие в качестве прогестагенного компонента левоноргестрел, норгестимат или норэтистерон, имеют самый низкий риск развития ВТЭ. Неизвестно, насколько риск развития ВТЭ при приеме комбинации хлормадинон + этинилэстрадиол превышает риск данного осложнения при приеме препаратов левоноргестрела, норгестимата или норэтистерона. ВТЭ может оказаться жизнеугрожающей или привести к летальному исходу (в 1-2% случаев).
ВТЭ, проявляющаяся в виде ТГВ или ТЭЛА, может произойти при применении любых КОК.
Симптомы ТГВ: односторонний отек нижней конечности или по ходу вены, боль или дискомфорт только в вертикальном положении или при ходьбе, локальное повышение температуры, покраснение или изменение окраски кожных покровов пораженной нижней конечности.
Симптомы ТЭЛА: затрудненное или учащенное дыхание; внезапный кашель, в т.ч. с кровохарканием; острая боль в грудной клетке, которая может усиливаться при глубоком вдохе; чувство тревоги; сильное головокружение; учащенное или нерегулярное сердцебиение. Некоторые из этих симптомов (например, одышка и кашель) являются неспецифическими и могут быть истолкованы неверно как признаки других более часто встречающихся и менее тяжелых заболеваний (например, инфекция дыхательных путей). АТЭ может привести к инсульту, окклюзии сосудов или инфаркту миокарда.
Симптомы инсульта: внезапная слабость или потеря чувствительности в области лица, конечностей, особенно с одной стороны тела, внезапная спутанность сознания, одно- или двухсторонняя потеря зрения, нарушение походки, головокружение, потеря равновесия или координации движений, сильная или продолжительная головная боль без видимой причины; проблемы с речью и пониманием, потеря сознания или обморок с судорожным приступом или без него.
Другие признаки окклюзии сосудов: внезапная боль, отечность и незначительная синюшность конечностей, симптомокомплекс «острый живот».
Симптомы инфаркта миокарда: боль, дискомфорт, давление, тяжесть, чувство сжатия или распирания в груди или за грудиной, с иррадиацией в спину, челюсть, верхнюю конечность, область эпигастрия; холодный пот, тошнота, рвота или головокружение, выраженная слабость, тревога или одышка; учащенное или нерегулярное сердцебиение.
АТЭ может оказаться жизнеугрожающей или привести к летальному исходу.
У женщин с сочетанием нескольких факторов риска или высокой выраженностью одного из них следует рассматривать возможность их взаимоусиления. В подобных случаях степень повышения риска может оказаться более высокой, чем при простом суммировании факторов. В этом случае прием комбинации хлормадинон + этинилэстрадиол противопоказан.
Риск развития венозного и/или артериального тромбоза, или тромбоэмболии или цереброваскулярных нарушений повышается:
- с возрастом;
- у курящих (риск увеличивается в большей степени у женщин старше 35 лет);
- при наличии в семейном анамнезе венозного или артериального тромбоза, или тромбоэмболии у братьев, сестер или у родителей в возрасте менее 50 лет (в случае предполагаемой наследственной предрасположенности перед началом приема КОК следует проконсультироваться со специалистом);
- при ожирении (ИМТ более чем 30 кг/м2);
- при дислипопротеинемии;
- при артериальной гипертензии;
- при мигрени;
- при заболеваниях клапанов сердца;
- при фибрилляции предсердий;
- в случае длительной иммобилизации, серьезного хирургического вмешательства, любой операции на нижних конечностях, в области таза или нейрохирургического оперативного вмешательства, обширной тяжелой травмы. В этих ситуациях следует прекратить прием КОК (в случае планируемой операции, по крайней мере, за 4 недели до нее) и не возобновлять его в течение 2 недель после окончания иммобилизации.
Временная иммобилизация (например, авиаперелет длительностью более 4 ч) может также являться фактором риска развития ВТЭ, особенно при наличии других факторов риска.
Вопрос о возможной роли варикозного расширения вен и поверхностного тромбофлебита в развитии ВТЭ остается спорным.
Следует учитывать повышенный риск развития тромбоэмболических осложнений в послеродовом периоде.
Нарушения периферического кровообращения также могут отмечаться при сахарном диабете, системной красной волчанке, гемолитико-уремическом синдроме, хронических воспалительных заболеваниях кишечника (болезнь Крона или язвенный колит) и серповидно-клеточной анемии.
Увеличение частоты и тяжести мигрени на фоне приема комбинации хлормадинон + этинилэстрадиол (что может предшествовать цереброваскулярным нарушениям) является основанием для немедленного прекращения приема этих препаратов.
К биохимическим показателям, указывающим на наследственную или приобретенную предрасположенность к развитию венозного или артериального тромбоза относятся: резистентность к активированному протеину С, гипергомоцистеинемия, дефицит антитромбина III, дефицит протеина С, дефицит протеина S, антифосфолипидные антитела (антитела к кардиолипину, волчаночный антикоагулянт).
При оценке соотношения «польза-риск» следует учитывать, что терапия данных состояний/заболеваний может снизить связанный с ними риск развития тромбоэмболических осложнений.
Женщины, принимающие комбинацию хлормадинон + этинилэстрадиол, должны быть проинформированы о том, что в случае возникновения возможных симптомов тромбоза им следует немедленно обратиться к врачу, прием препарата следует прекратить.
Опухоли
Наиболее существенным фактором риска развития рака шейки матки (РШМ) является персистирующая папилломавирусная инфекция. Имеются сообщения о некотором повышении риска развития РШМ при длительном приеме КОК. Связь с приемом КОК не доказана. Однако до настоящего времени существуют противоречия относительно степени влияния на эти данные различных факторов, в частности скрининговых обследований шейки матки или особенностей полового поведения женщины (количества сексуальных партнеров или использования барьерных методов контрацепции), а также причинно-следственной взаимосвязи этих факторов.
По данным мета-анализа результатов 54 эпидемиологических исследований было выявлено небольшое повышение (в 1.24) риска развития рака молочной железы (РМЖ) у женщин, применяющих КОК. Повышенный риск постепенно уменьшается в течение 10 лет после прекращения приема КОК. В связи с тем, что РМЖ отмечается редко у женщин до 40 лет, увеличение количества случаев РМЖ у женщин, принимающих КОК в настоящее время или принимавших его недавно, является незначительным по отношению к общему риску этого заболевания. Его связь с приемом КОК не доказана. Наблюдаемое повышение риска может быть также следствием более ранней диагностики РМЖ у женщин, принимающих КОК (у них диагностируются более ранние клинические формы РМЖ, чем у женщин, не принимавших КОК), биологическим действием КОК или сочетанием обоих этих факторов.
Крайне редко при применении КОК наблюдались случаи развития доброкачественных, и еще более редко — злокачественных опухолей печени. В отдельных случаях, эти опухоли приводили к представляющим угрозу для жизни внутрибрюшному кровотечению.
В случае появления сильных болей в области живота, увеличения печени или признаков внутрибрюшного кровотечения, следует учитывать это при проведении дифференциального диагноза.
Другие состояния
У женщин с гипертриглицеридемией или соответствующим семейным анамнезом повышен риск развития панкреатита при приеме КОК.
Несмотря на то, что незначительное повышение АД было описано у многих женщин, принимающих КОК, клинически значимое повышение отмечалось редко. Тем не менее, если на фоне приема КОК развивается стойкое клинически значимое повышение АД, прием комбинации хлормадинон + этинилэстрадиол необходимо прекратить и начать антигипертензивную терапию. После нормализации АД, прием контрацептива может быть продолжен.
У женщин с наличием в анамнезе гестационного герпеса на фоне приема КОК возможен рецидив этого заболевания.
При острых или хронических заболеваниях печени может потребоваться прекращение приема препарата до нормализации показателей функции печени.
Рецидив холестатической желтухи, развившейся впервые во время предшествующей беременности или предыдущего приема половых гормонов, требует прекращения приема КОК.
Прием комбинации хлормадинон + этинилэстрадиол может оказывать влияние на периферическую инсулинорезистентность и толерантность к глюкозе, женщины с сахарным диабетом должны находиться под тщательным медицинским наблюдением во время приема препарата.
В редких случаях возможно появление хлоазмы, особенно у женщин с хлоазмой беременных в анамнезе. Женщины со склонностью к хлоазме во время приема КОК должны избегать длительного пребывания на солнце и воздействия ультрафиолетового облучения.
Сообщалось об обострении эндогенной депрессии, эпилепсии, болезни Крона и язвенного колита на фоне приема КОК.
Подавленное настроение и депрессия являются общеизвестными нежелательными реакциями при применении гормональных контрацептивов. Депрессия может быть серьезной и является широко известным фактором риска суицидального поведения и суицида. Женщинам следует обратиться к своему врачу в случае возникновения перепадов настроения и появления депрессивных симптомов, в т.ч. вскоре после начала лечения.
У женщин с наследственными формами ангионевротического отека экзогенные эстрогены могут вызывать или усиливать симптомы ангионевротического отека.
Прием препаратов, содержащих эстроген или эстроген + прогестаген, может отрицательно повлиять на некоторые заболевания и состояния, требуется тщательное медицинское наблюдение:
- рассеянный склероз;
- тетания;
- бронхиальная астма;
- хроническая сердечная или почечная недостаточность;
- хорея;
- сахарный диабет;
- заболевания печени;
- дислипопротеинемия;
- артериальная гипертензия;
- эндометриоз;
- порфирия;
- варикозное расширение вен;
- тромбофлебит;
- нарушения свертываемости крови;
- мастопатия;
- аутоиммунные заболевания, включая системную красную волчанку;
- гестационный герпес;
- миома матки.
Медицинские осмотры
Перед началом или возобновлением приема комбинации хлормадинон+ этинилэстрадиол необходимо ознакомиться с анамнезом жизни, семейным анамнезом женщины, провести общемедицинское (включая измерение АД, определение ИМТ) и гинекологическое обследование (включая обследование молочных желез и цитологическое исследование эпителия шейки матки), исключить беременность. Объем дополнительных исследований и частота контрольных осмотров определяются индивидуально не реже 1 раза в 6 месяцев. Следует сообщить женщине, что препарат не предохраняет от ВИЧ-инфекции (СПИД) и других инфекций, передающихся половым путем.
Снижение эффективности
Пропущенный прием таблеток (см. подраздел «Рекомендации в случае пропуска приема препарата»), рвота или кишечные расстройства, включая диарею, длительный сопутствующий прием некоторых лекарственных препаратов (см. раздел «Лекарственное взаимодействие») или, в очень редких случаях, нарушение обмена веществ могут снизить контрацептивную эффективность препарата.
Влияние на контроль менструального цикла
«Прорывные» кровотечения и незначительные кровянистые выделения. Применение КОК может приводить к кровотечениям из влагалища («прорывным» кровотечениям и незначительным кровянистым выделениям), особенно в течение первых циклов приема препарата. Поэтому медицинская оценка нерегулярных циклов должна проводиться только после периода адаптации, составляющего около трех циклов. Если на фоне приема комбинации хлормадинон + этинилэстрадиол постоянно наблюдаются или впервые появляются «прорывные» кровотечения, хотя ранее цикл был регулярным, следует провести обследование с целью исключения беременности или органических заболеваний. После исключения беременности или органического заболевания можно продолжить прием комбинации хлормадинон + этинилэстрадиол или перевести пациентку на прием другого контрацептива.
Межменструальные кровотечения могут быть признаком снижения контрацептивной эффективности (см. подраздел «Рекомендации в случае пропуска приема препарата», «Рекомендации в случае желудочно-кишечных расстройств» и раздел «Лекарственное взаимодействие»).
Отсутствие кровотечения «отмены». Как правило, через 21 день приема препарата возникает кровотечение «отмены». Иногда, особенно в течение первых месяцев приема препарата, кровотечение «отмены» может отсутствовать. Тем не менее, это не обязательно говорит о снижении контрацептивного эффекта.
Если кровотечение отсутствовало после одного цикла приема, в течение которого женщина не нарушала режим дозирования препарата (не пропускала прием таблеток, не превышала 7-дневный перерыв в приеме), у пациентки не было рвоты или диареи, то оплодотворение яйцеклетки является маловероятным и прием комбинации хлормадинон + этинилэстрадиол может быть продолжен.
Если до первого отсутствия кровотечения «отмены» прием комбинации хлормадинон + этинилэстрадиол происходил с нарушением инструкции или кровотечение «отмены» отсутствует в течение двух циклов, то следует исключить беременность до продолжения приема препарата.
Не следует принимать лекарственные препараты растительного происхождения, содержащие зверобой продырявленный {Hypericum perforatum), совместно с комбинацией хлормадинон + этинилэстрадиол (см. раздел «Лекарственное взаимодействие»).
Повышение активности АЛТ
Во время клинических исследований лечения гепатита С с применением омбитасвира/паритапревира/ритонавира/дасабувира с рибавирином или без него было выявлено повышение активности АЛТ более чем в 5 раз выше ВГН, возникающее чаще у женщин, получающих КОК с ЭЭ (см. разделы «Противопоказания» и «Лекарственное взаимодействие»). До начала приема данной комбинации женщинам, принимающим комбинацию хлормадинон + этинилэстрадиол, следует перейти на альтернативный метод контрацепции (например, на контрацептивные препараты, содержащие только прогестаген или негормональные методы). Прием комбинации хлормадинон + этинилэстрадиол можно возобновить через 2 недели после завершения комбинированной терапии указанными лекарственными препаратами.
Данный препарат содержит лактозу (в виде лактозы моногидрата). Пациентам с такими редкими наследственными заболеваниями, как непереносимость галактозы, лактазная недостаточность или синдром глюкозо-галактозной мальабсорбции, не следует принимать данный препарат.
Влияние на способность к управлению транспортными средствами и механизмами
Данные о негативном влиянии приема КОК на способность к управлению транспортными средствами и механизмами отсутствуют.
Передозировка
Данные о серьезном токсическом действии препарата при передозировке отсутствуют.
Могут наблюдаться следующие симптомы: тошнота, рвота, и, особенно у молодых девушек, незначительные кровянистые выделения из влагалища.
Лечение: специфического антидота нет; проводят симптоматическую терапию. В редких случаях может быть необходим контроль показателей водно-электролитного баланса и функции печени.
Лекарственное взаимодействие
В случае одновременного приема комбинации хлормадинон + этинилэстрадиол и других лекарственных средств для выявления возможного лекарственного взаимодействия также следует анализировать информацию, представленную в инструкциях по медицинскому применению этих препаратов.
Фармакодинамическое взаимодействие
Совместное применение с лекарственными препаратами, содержащими омбитасвир/паритапревир/ритонавир и дасабувир, с рибавирином или без него, может увеличить риск повышения активности АЛТ.
Фармакокинетическое взаимодействие
Влияние других лекарственных средств на комбинацию хлормадинон + этинилэстрадиол
Возможно взаимодействие с лекарственными средствами, индуцирующими микросомальные ферменты печени, в результате чего может увеличиваться клиренс половых гормонов, что, в свою очередь, приведет к «прорывному» кровотечению и/или утрате контрацептивного действия комбинации хлормадинон + этинилэстрадиол.
Индукция микросомальных ферментов печени может наблюдаться уже через несколько дней приема препарата. Максимальная индукция ферментов обычно наблюдается в течение нескольких недель. После отмены препарата индукция ферментов может сохраняться до 4 недель.
Краткосрочное лечение
Женщинам, которые получают индукторы микросомальных ферментов печени одновременно с КОК, рекомендуется временно использовать барьерный или другой негормональный метод контрацепции. Барьерный метод контрацепции следует использовать в течение всего периода сопутствующей терапии и еще в течение 28 дней после прекращения применения препарата-индуктора. Если применение индуктора продолжается после приема последней таблетки КОК из текущей упаковки, следует начать прием таблеток из новой упаковки, пропустив перерыв в приеме.
Долгосрочное лечение
Женщинам, получающим длительную терапию индукторами микросомальных ферментов печени, рекомендовано использовать другой надежный негормональный метод контрацепции.
Известные виды взаимодействия
Вещества, приводящие к увеличению клиренса КОК (снижение эффективности КОК за счет индукции микросомальных ферментов печени), например: барбитураты, бозентан, карбамазепин, барбексаклон, фенитоин, примидон, модафинил, рифампицин, рифабутин и препараты для лечения ВИЧ (ритонавир, невирапин и эфавиренз) и, возможно, фелбамат, гризеофульвин, окскарбазепин, топирамат и препараты, содержащие зверобой продырявленный (Hypericum perforatum).
Лекарственные средства/действующие вещества, которые могут снижать концентрацию этинилэстрадиола в сыворотке крови: все лекарственные средства, усиливающие моторику ЖКТ (например, метоклопрамид) или нарушающие абсорбцию (например, активированный уголь).
Вещества, оказывающие различное влияние на клиренс КОК: при одновременном назначении с КОК многие комбинации ингибиторов протеазы ВИЧ и ненуклеозидных ингибиторов обратной транскриптазы, включая комбинации с ингибиторами протеазы вируса гепатита С, могут увеличивать или уменьшать концентрацию эстрогенов или прогестагенов в плазме крови. Общий эффект таких изменений может быть в некоторых случаях клинически значимым.
Для выявления возможного лекарственного взаимодействия и связанных с этим рекомендаций следует проводить анализ информации, представленной в инструкциях по медицинскому применению сопутствующих препаратов, предназначенных для лечения ВИЧ-инфекции/гепатита С. В случае любых сомнений женщинам, получающим ингибиторы протеазы или ненуклеозидные ингибиторы обратной транскриптазы, следует использовать дополнительный барьерный метод контрацепции.
Следующие лекарственные средства/действующие вещества могут повышать концентрацию этинилэстрадиола в сыворотке крови:
- вещества, подавляющие сульфатирование этинилэстрадиола в стенке кишечника, например, аскорбиновая кислота или парацетамол; аторвастатин (увеличивает AUC этинилэстрадиола на 20%);
- вещества, подавляющие активность печеночных микросомальных ферментов печени, такие как противогрибковые средства, являющиеся производными имидазола (например, флуконазол), индинавир или тролеандомицин.
Влияние комбинации хлормадинон + этинилэстрадиол на другие лекарственные средства
- путем подавления активности микросомальных ферментов печени повышает концентрации в сыворотке крови таких веществ, как диазепам (и других бензодиазепинов, метаболизм которых осуществляется посредством гидроксилирования), циклоспорин, теофиллин и преднизолон;
- путем индуцирования глюкуронизации в печени и, соответственно, снижения концентрации в сыворотке крови таких веществ, как ламотриджин, клофибрат, парацетамол, морфин и лоразепам.
Комбинация хлормадинон + этинилэстрадиол влияет на толерантность к глюкозе, поэтому может измениться потребность в инсулине и пероральных гипогликемических средствах.
Следует изучать инструкцию по применению каждого назначаемого лекарственного препарата для выявления возможного взаимодействия с комбинацией хлормадинон + этинилэстрадиол.
Лабораторные исследования
Показатели некоторых лабораторных исследований могут изменяться на фоне приема КОК, например, биохимические показатели функции печени, щитовидной железы, надпочечников, содержание транспортных белков в плазме крови (например, глобулина, связывающего кортикостероидные гормоны, фракций липидов и липопротеинов), а также показатели углеводного обмена, коагуляции и фибринолиза. Обычно изменения остаются в пределах нормальных показателей.
Условия хранения препарата Белара®
Препарат следует хранить в недоступном для детей месте при температуре не выше 25°C.
Срок годности препарата Белара®
Срок годности — 3 года. Не применять по истечении срока годности, указанного на упаковке.
Условия реализации
Препарат отпускается по рецепту.
Контакты для обращений
ГЕДЕОН РИХТЕР ОАО
(Венгрия)

|
|
Организация, принимающая претензии от потребителей |
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.Кассетные тестыКлассические презервативыПланшетные тестыПрезервативы со вкусомСтруйные тестыТонкие презервативыЦветные презервативы
Содержание статьи
- Гормональные таблетки «Белара»
- Состав противозачаточных таблеток «Белара»
- Противопоказания
- Побочные эффекты таблеток «Белара»
- Как принимать «Белара»
- «Белара» при поликистозе яичников
- Аналоги
Нерегулярные менструации доставляют массу неудобств. Начиная от неизвестности, где и когда тебя «настигнет», заканчивая невозможностью подстроить отпуск под свой цикл.
Гинекологи назначают препарат «Белара». Давайте вместе изучим этот препарат. Какие гормоны входят в состав, какие имеет противопоказания и побочные эффекты, как правильно принимать таблетки, и сравним с несколькими популярными аналогами.
Гормональные таблетки «Белара»
«Белара» — комбинированный гормональный низкодозированный контрацептив, применяющийся для предотвращения наступления нежелательной беременности. Иногда препарат используют для нормализации менструального цикла. Однако после отмены цикл станет таким же, каким он был до начала приема «Белары».
Его контрацептивный эффект осуществляется при помощи:
- подавления овуляции;
- повышения вязкости секрета шейки матки (в результате чего затрудняется прохождение сперматозоидов через цервикальный канал),
- пролиферации и секреторной трансформации эндометрия (препятствующих имплантации оплодотворенной яйцеклетки).
Состав противозачаточных таблеток «Белара»
В составе «Белары» — комбинация из этинилэстрадиола и хлормадинона. Оба вещества комплексно обеспечивают контрацептивный эффект.
- Хлормадинон — это прогестаген, он подавляет овуляцию.
- Этинилэстрадиол — синтетический эстроген, его систематическое применение ведет к подавлению овуляции и изменению вязкости выделяемого каналом женского секрета.
Противопоказания
Препарат «Белара» имеет внушительный список противопоказаний к применению. Назначать препарат должен только врач, учитывая все заболевания и состояния пациента.
Такими состояниями являются:
- наличие в анамнезе проявлений тромбоэмболии, риск возникновения тромбозов;
- сахарный диабет с ангиопатиями;
- нарушения функций печени, наличие в печени опухолевых образований, в том числе в анамнезе;
- синдром Дубина-Джонсона;
- синдром Ротора;
- серповидно-клеточная анемия;
- порфирия;
- выраженные нарушения липидного обмена (избыточный вес, ожирение);
- серьезное повышение артериального давления;
- атеросклероз;
- частые и сильные мигрени;
- эпилепсия;
- гормонозависимые злокачественные заболевания половых органов или молочных желез — как диагностируемые, так и подозреваемые;
- вагинальные кровотечения, причина которых не выяснена;
- идиопатическая желтуха или зуд во время предшествующей беременности;
- отосклероз со снижением слуха во время предшествующей беременности;
- беременность или подозрение беременности;
- лактация (грудное вскармливание);
- повышенная чувствительность к компонентам препарата.
В случае, если в период применения препарата, наступила беременность, препарат стоит незамедлительно отменить.
Побочные эффекты таблеток «Белара»
На фоне приема препарата «Белара» часто возникают «прорывными» кровотечения, кровянистые выделения из влагалища, головная боль и неприятные ощущения молочных желез. Кровотечения обычно уменьшается по мере увеличения продолжительности приема средства Белара.
Помимо этого частыми побочными эффектами являются:
- молочница;
- повышенная чувствительность к компонентам препарата;
- подавленное настроение, нервозность и раздражительность;
- мигрень, головокружение;
- снижение зрения;
- расстройство ЖКТ (тошнота, рвота);
- угревая сыпь;
- чувство тяжести;
- усталость, отеки;
- увеличение массы тела.
Как принимать «Белара»
Перед назначением «Белара» первоначально оценивают наличие у женщины индивидуальных факторов риска развития тромбозов и тромбоэмболий, особенно венозной тромбоэмболии (ВТЭ).
Принимают таблетки внутрь, запивая достаточным количеством воды, не разжевывая. Пьют по 1 таблетке ежедневно, в одно и то же время — вечером, в течение 21 дня подряд. После чего делают 7-дневный перерыв. Через 2-4 дня после приема последней таблетки начинается менструальноподобное кровотечение. После окончания 7-дневного перерыва следует приступить к приему препарата из следующей упаковки, независимо от того, прекратилось кровотечение или нет.
«Белара» при поликистозе яичников
Производитель не указывает информации о назначении препарата при синдроме поликистозных яичников. Одна из причин обращения женщин к врачу по поводу СПКЯ — проблемы с зачатием. «Белара» подавляет овуляцию, а значит снижает вероятность наступления беременности на 99%. Для лечения СПКЯ используют другие препараты.
Аналоги
Рассмотрим аналогичные препараты и сравним их между собой.
| Название | Действующее вещество | Страна |
| «Белара» | Хлормадинон, Этинилэстрадиол | Венгрия |
| «Джес» | Дроспиренон, Этинилэстрадиол | Германия |
| «Ярина» | Дроспиренон, Этинилэстрадиол | Германия |
| «Клайра» | Диеногест, Эстрадиола валерат | Германия |
| «Силуэт» | Диеногест , Этинилэстрадиол | Венгрия |
Все приведенные препараты являются комбинированными оральными контрацептивами. Как видно из таблицы, действующие вещества у всех препаратов разные. В связи с чем, их действие на организм разнятся, кроме итогового противозачаточного действия. О выборе препарата, стоит консультироваться с врачом, так как у всех средств разные противопоказания.
Изучив препарат «Белара», мы узнали, что это комбинированный гормональный низкодозированный контрацептив. Его применяют для предотвращения нежелательной беременности. Действие препарата основано на подавлении овуляции и повышении вязкости секрета шейки матки.
Подбирать препарат должен врач, исходя из индивидуальных особенностей пациента и противопоказаний. Препарат принимают в вечернее время по 1 таблетке в сутки, на протяжении 21 дня, после чего делают перерыв на 7 дней.
Выпускающий редактор
Эксперт-провизор
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда
Каждая таблетка, покрытая пленочной оболочкой, содержит:
Действующие вещества: хлормадинона ацетат — 2,00 мг, этинилэстрадиол — 0,03 мг.
Вспомогательные вещества: магния стеарат, повидон-КЗ 0, крахмал кукурузный, лактозы моногидрат.
Пленочная оболочка:
краситель железа оксид красный (Е172), пропиленгликоль, макрогол- 6000, тальк, титана диоксид (Е171), лактозы моногидрат, гипромеллоза.
Светло-розовые, круглые, двояковыпуклые таблетки, покрытые пленочной оболочкой. Ядро белого или почти белого цвета.
Половые гормоны и модуляторы половой системы. Фиксированные комбинации прогестогенов и эстрогенов.
Код АТХ: G03AA15
Фармакодинамика
Механизм действия
Непрерывное применение препарата Белара в течение 21 дня подавляет секрецию фолликулостимулирующего гормона (ФСГ) и лютеинизирующего гормона (ЛГ) гипофизом и, как следствие, подавляет овуляцию. Наблюдается пролиферация эндометрия и его секреторная трансформация. Также изменяется консистенция цервикальной слизи. Это затрудняет прохождение сперматозоидов через цервикальный канал и приводит к нарушению их подвижности.
Минимальная доза хлормадинона ацетата, обеспечивающая полное подавление овуляции, составляет 1,7 мг. Доза, необходимая для полной трансформации эндометрия, составляет 25 мг на цикл.
Хлормадинона ацетат является прогестагеном с антиандрогенными свойствами. Механизм его действия основан на способности замещать андрогены на специфических рецепторах.
Клиническая эффективность
В ходе клинических исследований, в которых применение таблеток, покрытых плёночной оболочкой, содержащих 0,03 мг этинилэстрадиола и 2 мг хлормадинона проводилось с участием 1655 женщин в течение максимум 2 лет на примере более 22000 циклов, было зарегистрировано 12 беременностей. В 7 случаях следующие факторы имели место в период оплодотворения яйцеклетки: ошибки в приеме препарата, сопутствующие заболевания, сопровождающиеся тошнотой или рвотой, или одновременное применение с лекарственными препаратами с известным снижающим контрацептивный эффект действием.
|
Тип применения |
Количество беременностей |
Индекс Перля |
95% доверительный интервал |
|
Обычное применение |
12 |
0,698 |
[0,389; 1,183] |
|
Безупречное применение |
5 |
0,291 |
[0,115; 0,650] |
Фармакокинетика
Хлормадинона ацетат (ХМА)
Всасывание
После приема внутрь ХМА быстро и практически полностью всасывается. Системная биодоступность ХМА высокая, поскольку он не подвергается первичному метаболизму в печени. Максимальная концентрация в плазме крови достигается через 1-2 часа.
Распределение
Более 95% ХМА связывается с белками плазмы крови, в основном с альбумином. ХМА не связывается с глобулином, связывающим половые гормоны или с глобулином, связывающим кортизол. ХМА накапливается преимущественно в жировой ткани.
Биотрансформация
Различные процессы восстановления, окисления и связывания с глюкуронидами и сульфатами приводят к образованию множества метаболитов. Основными метаболитами в плазме крови являются Зα- и Зβ -гидрокси-ХМА с периодом полувыведения, существенно не отличающимся от неметаболизированного ХМА. 3-гидрокси-метаболиты имеют антиандрогенную активность, схожую с активностью самого ХМА. В моче метаболиты содержатся в основном в форме конъюгатов. После ферментативного расщепления основным метаболитом становится 2 α-гидрокси-ХМА, также образуются 3-гидрокси- метаболиты и дигидроксиметаболиты.
Выведение
Средний период полувыведения ХМА из плазмы крови составляет примерно 34 часа (после однократной дозы) и около 36-39 часов (после многократного применения). После перорального применения ХМА и его метаболиты выводятся в приблизительно равных количествах, как через почки, так и через кишечник.
Этинилэстрадиол (ЭЭ)
Всасывание
ЭЭ быстро и практически полностью всасывается после приема внутрь, достигая максимальной концентрации в плазме крови через 1,5 часа. Вследствие пресистемного связывания и метаболизма в печени абсолютная биодоступность составляет лишь около 40%, показывая сильную индивидуальную вариабельность (20-65%).
Распределение
Имеющиеся в литературе сведения о концентрации ЭЭ в плазме крови сильно варьируют. Около 98 % этинилэстрадиола связывается с белками плазмы крови, практически исключительно с альбумином.
Биотрансформация
Как и естественные эстрогены, ЭЭ биотрансформируется через гидроксилирование ароматического кольца (медиатором является система цитохрома Р-450). Основным метаболитом является 2-гидрокси-ЭЭ, который трансформируется до других метаболитов и конъюгатов. Этинилэстрадиол подвергается пресистемному связыванию как в слизистой оболочке тонкого кишечника, так и в печени. В моче находят, в основном, глюкурониды, а в желчи и плазме крови — сульфаты.
Выведение
Средний период полувыведения ЭЭ из плазмы крови составляет приблизительно 12-14 часов. ЭЭ выводится почками и через кишечник в соотношении 2:3. Сульфат ЭЭ, выводимый с желчью после гидролиза кишечными бактериями, подвергается кишечно¬печеночной циркуляции.
Гормональная контрацепция.
Перед назначением препарата Белара следует оценить наличие у женщины индивидуальных факторов риска, особенно касающихся венозной тромбоэмболии (ВТЭ), а также сравнить риск венозной тромбоэмболии при приеме препарата Белара с другими комбинированными гормональными контрацептивами (КГК) (см. разделы „Противопоказания” и „Меры предосторожности”).
Комбинированные гормональные контрацептивы (КГК) не следует принимать при наличии заболеваний, указанных ниже. При возникновении одного из следующих состояний на фоне приема препарата Белара, прием препарата следует немедленно прекратить:
— Потеря контроля над сахарным диабетом.
— Неконтролируемая артериальная гипертензия или значительное повышение артериального давления (значения, постоянно превышающие 140/90 мм рт.ст.).
— Наличие или риск возникновения венозной тромбоэмболии:
Венозная тромбоэмболия (ВТЭ) — наличие венозной тромбоэмболии в настоящее время (на фоне антикоагулянтов) или в анамнезе (например, тромбоз глубоких вен [ТГВ] или тромбоэмболия легочной артерии [ТЭЛА]). Установленная отягощенная наследственность или приобретенная предрасположенность к венозной тромбоэмболии, например, резистентность к активированному протеину С (включая фактор V Лейдена), недостаточность антитромбина III, недостаточность протеина С или протеина S. Обширные оперативные вмешательства с длительной иммобилизацией (см. раздел „Меры предосторожности”).
Высокий риск венозной тромбоэмболии из-за многочисленных факторов риска (см. раздел „Меры предосторожности”).
— Наличие риска развития артериальной тромбоэмболии (АТЭ): Артериальная тромбоэмболия — наличие артериальной тромбоэмболии в настоящее время или в анамнезе (например, инфаркт миокарда) или предшествующих ей состояний (например, стенокардия).
— Нарушение мозгового кровообращения — наличие инсульта в настоящее время или в анамнезе или предшествующих ему состояний (например, транзиторная ишемическая атака, ТИА)
— Установленная отягощенная наследственность или приобретенная предрасположенность к артериальной тромбоэмболии, например, гипергомоцистеинемия и антитела к фосфолипидам (антитела к кардиолипину, волчаночный антикоагулянт).
— Наличие в анамнезе мигрени с очаговой неврологической симптоматикой.
— Высокий риск развития артериальной тромбоэмболии из-за многочисленных факторов риска (см. радел „Меры предосторожности”) или наличия одного серьезного фактора риска из нижеперечисленных:
сахарный диабет с сосудистыми проявлениями;
тяжёлая артериальная гипертензия;
тяжелая дислипопротеинемия;
— Гепатит, желтуха, нарушения функции печени до нормализации показателей функции печени.
— Генерализованный зуд, холестаз, в частности во время предыдущей беременности или терапии эстрогенами.
— Синдром Дубина-Джонсона, синдром Ротора, нарушения выделения желчи.
— Опухоли печени в анамнезе или существующие.
— Сильная боль в эпигастрии, увеличение печени или симптомы внутрибрюшного кровотечения (см. раздел „Побочное действие”).
— Порфирия, возникшая впервые или рецидивирующая (все три формы, в особенности приобретенная порфирия).
— Злокачественные гормонозависимые опухоли в анамнезе или существующие, например, опухоли молочных желез или матки.
— Серьезные нарушения обмена липидов.
— Панкреатит в анамнезе или текущий, сопровождающийся тяжелой гипертриглицеридемией.
— Впервые возникшие симптомы мигрени, а также более частая и необычайно сильная головная боль.
— Внезапные нарушения со стороны органов чувств, например, нарушения зрения или слуха.
— Двигательные нарушения (в частности, парезы).
— Усиление эпилептических припадков.
— Тяжелая депрессия.
— Отосклероз, прогрессировавший в течение предыдущих беременностей.
— Аменорея неясной этиологии.
— Гиперплазия эндометрия.
— Кровотечения из влагалища неясной этиологии.
Повышенная чувствительность к действующим веществам или к любому из вспомогательных веществ, перечисленных в разделе «Состав».
Противопоказанием является наличие одного серьезного или нескольких факторов риска развития тромбоза вен или артерий (см. раздел „Меры предосторожности”).
Препарат Белара противопоказан для совместного применения с лекарственными препаратами, содержащими омбитасвир/ паритапревир/ ритонавир и дасабувир (см. разделы „Меры предосторожности” и „Взаимодействие с другими лекарственными средствами”).
Не рекомендуется прием препарата Белара во время беременности. До начала приёма препарата следует исключить беременность. Если беременность возникла на фоне применения препарата Белара, следует немедленно прекратить прием препарата. На данный момент большинство эпидемиологических исследований не показали доказательств того, что прием эстрогенов в комбинации с другими прогестагенами в дозах схожих с теми, что содержатся в препарате Белара, по неосторожности на фоне беременности, приводил к тератогенным или фетотоксичным эффектам. Хотя, исследования на животных выявили токсическое воздействие на репродуктивную функцию, данные, собранные в отношении 330 беременных женщин не обнаружили какого-либо эмбриотоксического действия хлормадинона ацетата.
При повторном назначении препарата Белара следует учитывать повышенный риск развития ВТЭ в раннем послеродовом периоде (см. разделы „Способ применения и дозы” и „Меры предосторожности”).
Кормление грудью
Эстрогены могут влиять на лактацию, а именно: приводить к снижению количества и изменять состав грудного молока. Малые количества контрацептивных стероидов и/или их метаболитов могут выделяться в молоко и оказывать воздействие на ребенка. По этой причине не следует принимать препарат Белара при кормлении грудью.
Одну таблетку, покрытую пленочной оболочкой, следует принимать каждый день в одно и то же время (предпочтительно вечером) в течение 21 дня подряд, затем следует сделать 7- дневный перерыв в приеме таблеток; через два-четыре дня после приема последней таблетки, покрытой пленочной оболочкой, возникнет кровотечение «отмены», подобное менструальному кровотечению. После окончания семидневного перерыва следует приступить к приему препарата Белара из следующей пачки, независимо от того, прекратилось кровотечение или нет.
Таблетку, покрытую пленочной оболочкой, помеченную соответствующим днем недели, следует извлечь из блистерной упаковки и проглотить целиком, при необходимости запив небольшим количеством воды. Таблетки, покрытые пленочной оболочкой, следует принимать каждый день, следуя по направлению, указанному стрелкой.
Начало приема таблеток, покрытых пленочной оболочкой
Если гормональные контрацептивы ранее не применялись (в течение последнего менструального цикла)
Первую таблетку, покрытую пленочной оболочкой, следует принять в первый день естественного цикла женщины, т.е. в первый день следующего менструального кровотечения. Если первая таблетка принята в первый день менструации, контрацептивное действие препарата начинается с первого дня приема и продолжается в течение семидневного перерыва в приеме таблеток.
Первая таблетка, покрытая пленочной оболочкой, также может быть принята на 2-5 день менструации, независимо от того, прекратилось кровотечение или нет. В этом случае в течение первых семи дней приема необходимо использовать дополнительныебарьерные методы контрацепции.
Если менструация началась более пяти дней назад, следует отложить начало приёма препарата Белара до начала следующей менструации.
Переход от другого гормонального контрацептива к приему препарата Белара
Переход от другого комбинированного перорального контрацептива
Женщине следует начать прием препарата Белара на следующий день после семидневного перерыва в приеме таблеток или приема таблеток-плацебо из упаковки ранее используемого комбинированного перорального контрацептива.
Переход от препаратов, содержащих только прогестаген («мини-пили»)
Первую таблетку препарата Белара, покрытую пленочной оболочкой, необходимо принять на следующий день после приема последней таблетки, содержащей только прогестаген. В течение первых семи дней необходимо использовать дополнительные барьерные методы контрацепции.
Переход от гормональных контрацептивных инъекций или контрацептивного импланта
Прием препарата Белара можно начать в день удаления импланта или в день изначально запланированной инъекции. В течение первых семи дней необходимо использовать дополнительные барьерные методы контрацепции.
После самопроизвольного или медицинского аборта в первом триместре
Прием препарата Белара можно начать сразу же после самопроизвольного или медицинского аборта в первом триместре. В этом случае нет необходимости в применении дополнительных мер контрацепции.
После родов, самопроизвольного или медицинского аборта во втором триместре
Женщины, не кормящие грудью, могут начать прием препарата на 21-28 день после родов. В этом случае нет необходимости в применении дополнительных барьерных методов контрацепции.
Если прием препарата был начат более чем через 28 дней после родов, следует использовать дополнительные барьерные методы контрацепции в течение первых семи дней.
Поэтому, если у женщины уже был половой акт, следует исключить наличие беременности, или подождать начала следующего менструального цикла, прежде чем начать приём препарата.
Лактация (см. раздел „Применение при беременности и в период грудного вскармливания ”)
Женщинам, кормящим грудью, не рекомендуется принимать препарат Белара.
После прекращения приема препарата Белара
После прекращения приема препарата Белара текущий цикл может удлиниться примерно на одну неделю.
Нерегулярный прием таблеток
Если пациентка забыла принять таблетку, покрытую пленочной оболочкой, но приняла её в течение следующих 12 часов, дополнительных мер контрацепции не требуется. Пациентка должна продолжить прием препарата в обычном режиме.
Если пациентка забыта принять таблетку, покрытую пленочной оболочкой, но приняла ее по истечении 12 часов, контрацептивная защита может быть снижена. В случае пропуска таблетки следует действовать, руководствуясь следующими двумя основными правилами:
1. никогда нельзя прерывать прием таблеток более чем на семь дней
2. 7-дневный перерыв в приеме таблеток необходим для достижения достаточного подавления оси гипоталамус — гипофиз — яичник.
Последнюю (забытую) таблетку, покрытую пленочной оболочкой, следует принять немедленно, даже если это значит, что необходимо принять 2 таблетки одновременно. Следующие таблетки следует принимать как обычно. В течение следующих семи дней необходимо дополнительно использовать барьерные методы контрацепции, например, презервативы. Если прием таблеток был пропущен в течение 1-й недели цикла, а в течение семи дней до пропущенных таблеток был половой акт (включая семидневный перерыв в приеме таблеток), следует учитывать вероятность развития беременности. Чем большее количество таблеток было пропущено, и чем ближе по срокам они были к обычному перерыву в приеме таблеток, тем выше вероятность беременности.
Если в используемой пачке осталось менее семи таблеток, сразу же после окончания приема таблеток из используемой пачки следует начать принимать таблетки из новой упаковки препарата Белара, т.е. не должно быть перерыва между двумя упаковками. Вероятно, обычное кровотечение «отмены» не возникнет, пока не закончатся таблетки из второй упаковки; однако, во время приема таблеток из новой упаковки возможно появление прорывного или мажущего кровотечения. Если кровотечение «отмены» не возникнет после окончания приема таблеток из второй упаковки, следует сделать тест на беременность.
Рекомендации в случае рвоты или диареи
Если рвота или сильная диарея возникла в течение 4 часов после приёма таблетки, всасывание препарата может быть неполным, следовательно, надежность контрацепции не может быть гарантирована. В этом случае следует действовать в соответствии с рекомендациями, приведёнными в разделе «Нерегулярный прием таблеток» (см. выше). Следует продолжить прием препарата Белара.
Как отсрочить кровотечение «отмены»
Чтобы отсрочить кровотечение, женщина должна продолжить прием таблеток из следующей упаковки препарата Белара, не делая перерыва. Продолжать прием таблеток можно по желанию до тех пор, пока не закончатся таблетки из второй упаковки. Во время приема таблеток из второй упаковки возможно появление незначительных кровянистых выделений или прорывного кровотечения. После обычного 7-дневного перерыва в приеме таблеток следует возобновить регулярный прием препарата Белара. Чтобы сдвинуть начало кровотечения на другой день недели, отличный от дня начала кровотечения по действующей схеме, женщине можно рекомендовать сократить следующий семидневный перерыв на желаемое количество дней. Чем короче перерыв в приеме таблеток, тем выше риск отсутствия кровотечения «отмены» и прорывного кровотечения или незначительных кровянистых выделений во время приема таблеток из следующей упаковки (так же, как и при отсрочивании кровотечения)
a) В ходе клинических исследований препарата Белара было установлено, что наиболее частыми побочными эффектами препарата ( > 20 %) являлись прорывное кровотечение, незначительные кровянистые выделения, головная боль и болезненность молочных желез. Вероятность нерегулярных кровотечений снижается при длительном приёме препарата Белара.
b) В рамках клинического исследования, проведенного с участием 1629 женщин, сообщалось о следующих нежелательных реакциях, возникших после применения препарата Белара.
|
Частота нежелательных побочных реакций/ Класс систем органов (MedDRA 17.1) |
Очень часто ( ≥ 1/10) |
Часто (≥ 1/100 и < 1/10) |
Нечасто < 1/100) |
Редко (≥ 1/10 000 и |
Очень |
|
Инфекционные и паразитарные заболевания |
вагинальный кандидоз |
вульвовагинит |
|||
|
Новообразования доброкачественные, злокачественные |
фиброаденома молочных желёз |
||||
|
Нарушения со стороны иммунной системы |
гиперчувствительность к препарату, включая кожные |
||||
|
Нарушения со стороны обмена веществ и питания |
изменения содержания липидов в крови, включая |
||||
|
Психические нарушения |
подавленное настроение, нервозность, раздражительность |
снижение либидо |
|||
|
Нарушения со стороны нервной системы |
головокружение, мигрень (и/или усиление мигрени) |
||||
|
Нарушения со стороны органа зрения |
нарушения зрения |
конъюнктивит, непереносимость контактных линз |
|||
|
Нарушения со стороны органа слуха и лабиринтные |
внезапная потеря слуха, шум в ушах |
||||
|
Нарушения со стороны сосудов |
артериальная гипертензия, артериальная гипотензия, сердечнососудистый |
||||
|
Нарушения со стороны желудочно- кишечного тракта |
тошнота |
рвота |
боль в животе, вздутие живота, диарея |
||
|
Нарушения со стороны кожи и подкожной клетчатки |
Акне |
нарушения пигментации, хлоазма, алопеция, сухость |
уртикарная сыпь, экзема, покраснение кожи, зуд, гипертрихоз |
узелковая эритема |
|
|
Нарушения со стороны костномышечной системы и |
ощущение тяжести |
боль в спине, мышечные нарушения |
|||
|
Нарушения со стороны репродуктивной системы и |
выделения из влагалища, дисменорея, аменорея |
боль внизу живота |
галакторея |
увеличение молочных желез, меноррагия, предменструальный |
|
|
Общие расстройства и нарушения в месте введения |
усталость, отеки |
усиление аппетита |
|||
|
Лабораторные и инструментальные данные |
повышение артериального давления |
* cм. раздел «Описание отдельных нежелательных эффектов».
Также, следующие побочные эффекты были связаны с применением этинилэстрадиола и хлормадинона в пострегистрационном периоде: астения и аллергические реакции, не связанные с нарушениями со стороны иммунной системы.
Описание отдельных нежелательных эффектов
При применении комбинированных гормональных контрацептивов, включавших 0,030 мг этинилэстрадиола и 2 мг хлормадинона ацетата, также сообщалось о следующих побочных эффектах:
— Повышенный риск артериальных и венозных тромбозов и тромбоэмболий, включающих инфаркт миокарда, инсульт, преходящие нарушения мозгового кровообращения, тромбозы вен, эмболию легочной артерии, наблюдался у женщин, принимавших КГК, который более подробно описан в разделе „Меры предосторожности”.
— По данным некоторых исследований, длительное применение КГК повышает риск развития заболеваний желчевыводящих путей.
— В редких случаях после приема пероральных контрацептивов регистрировались случаи возникновения доброкачественных опухолей печени, еще реже регистрировались злокачественные опухоли, в отдельных случаях приводящие к угрожающему жизни внутрибрюшному кровотечению (см. раздел „Меры предосторожности”).
— Обострение хронических воспалительных заболеваний кишечника (болезни Крона, язвенного колита; см. раздел „Меры предосторожности”).
Информация о других серьезных побочных эффектах, таких как рак матки или рак молочной железы, представлена в разделе „Меры предосторожности”.
Взаимодействие
«Прорывные» кровотечения и/или неэффективность контрацепции могут быть следствием взаимодействия пероральных контрацептивов с другими лекарственными средствами (фермент-индуцирующие препараты) (см. раздел „Взаимодействие с другими лекарственными средствами”).
Сообщения о предполагаемых нежелательных лекарственных реакциях
Сообщения о предполагаемых нежелательных лекарственных реакциях, получаемые после регистрации лекарственного средства, крайне важны. Это позволяет продолжать мониторинг соотношения польза/риск. Работников здравоохранения просят сообщать о любых предполагаемых нежелательных реакциях, используя национальную систему отчетности.
Информация о серьезном токсическом действии препарата при передозировке отсутствует. Могут наблюдаться следующие симптомы: тошнота, рвота, и, особенно у молодых девушек, незначительные кровянистые выделения из влагалища. Специфического антидота нет; проводят симптоматическую терапию. В редких случаях может быть необходим контроль показателей водно-электролитного обмена и функции печени.
Примечание: Для выявления возможных лекарственных взаимодействий следует проводить анализ информации, представленной в инструкциях по медицинскому применению сопутствующих препаратов.
Фармакодинамические взаимодействия
Совместное применение с лекарственными препаратами, содержащими омбитасвир/ паритапревир/ ритонавир и дасабувир, с рибавирином или без него, может увеличить риск возвышения АЛТ (см. разделы „Противопоказания” и „Меры предосторожности”). Таким образом, пациенткам, принимающим препарат Белара, следует перейти на альтернативный метод контрацепции (например, на контрацептивные препараты, содержащие только прогестаген или негормональные методы) до начала терапии по схеме применения комбинированных препаратов. Прием препарата Белара можно возобновить через 2 недели после завершения терапии по схеме применения комбинированных препаратов.
Фармакокинетические взаимодействия
Влияние других лекарственных препаратов на препарат Белара
Возможно взаимодействие с лекарственными средствами, индуцирующими микросомальные ферменты, в результате чего может увеличиваться клиренс половых гормонов, что, в свою очередь, приведет к «прорывному» кровотечению и/или несостоятельности контрацептивного эффекта.
Тактика
Индукция ферментов может наблюдаться уже через несколько дней приема. Максимальная индукция ферментов обычно наблюдается в течение нескольких недель. После отмены препарата индукция ферментов может сохраняться до 4 недель.
Краткосрочное лечение
Женщинам, которые получают лечение препаратами-индукторами микросомальных ферментов, в дополнение к КОК рекомендуется временно использовать барьерный метод контрацепции или иной метод контрацепции. Барьерный метод контрацепции следует использовать в течение всего периода сопутствующей терапии и еще в течение 28 дней после ее отмены. Если применение препарата-индуктора продолжается после приема последней таблетки КОК из текущей упаковки, следует начать прием таблеток из новой упаковки, попустив перерыв в приёме.
Долгосрочное лечение
Женщинам, получающим длительную терапию препаратами, индуцирующими ферментную систему печени, рекомендовано использовать другой негормональный надежный метод контрацепции.
В литературе описаны следующие взаимодействия.
Субстанции, приводящие к увеличению клиренса КОК (снижение эффективности КОК за счет индукции микросомальных ферментов), например:
барбитураты, бозентан, карбамазепин, фенитоин, примидон, рифампицин, рифабутин и препарат для лечения ВИЧ ритонавир, невирапин и эфавиренз и возможно также фелбамат, гризеофульвин, окскарбазепин, топирамат и препараты, содержащие зверобой продырявленный (Hypericum perforatum).
Следующие лекарственные средства/действующие вещества могут снизить концентрацию этинил эстрад ио л а в сыворотке крови:
• все лекарственные средства, усиливающие моторику желудочно-кишечного тракта (например, метоклопрамид) или нарушающие абсорбцию (например, активированный уголь).
Субстанции, оказывающие вариабельный эффект на клиренс КОК:
при одновременном назначении с КОК многие комбинации ингибиторов протеазы ВИЧ и ненуклеозидных ингибиторов обратной транскриптазы, в том числе комбинации с ингибиторами протеазы вируса гепатита С, могут увеличивать или уменьшать концентрацию эстрогенов или прогестинов в плазме крови. Эффект данных изменений может быть в некоторых случаях клинически значимым.
Для выявления возможных лекарственных взаимодействий и связанных с этим рекомендаций следует проводить анализ информации, представленной в инструкциях по медицинскому применению сопутствующих препаратов, предназначенных для лечения ВИЧ-инфекции/гепатита С. В случае любых сомнений женщинам, получающим ингибиторы протеазы или ненуклеозидные ингибиторы обратной транскриптазы, следует использовать дополнительный барьерный метод контрацепции.
Следующие лекарственные средства/ активные вещества могут повышать концентрацию этинилэстрадиола в сыворотке крови:
• действующие вещества, подавляющие сульфатирование этинилэстрадиола в стенке кишечника, например, аскорбиновая кислота или парацетамол;
• аторвастатин (увеличивает AUC этинилэстрадиола на 20%);
• действующие вещества, подавляющие активность печеночных микросомальных ферментов, такие как противогрибковые средства, являющиеся производными имидазола (например, флуконазол), индинавир или тролеандомицин.
Влияние препарата Белара на другие лекарственные препараты
• Путём подавления активности микросомальных ферментов печени и, соответственно, повышения концентрации в сыворотке крови таких действующих веществ, как диазепам (и других бензодиазепинов, метаболизм которых осуществляется посредством гидроксилирования), циклоспорин, теофиллин и преднизолон.
• Путём индуцирования глюкуронизации в печени и, соответственно, снижения концентрации в сыворотке крови таких веществ, как клофибрат, парацетамол, морфин и лоразепам.
Может измениться потребность в инсулине и пероральных противодиабетических средствах, так как препарат оказывает влияние на толерантность к глюкозе (см. раздел „Меры предосторожности”).
Это также может относиться к лекарственным препаратам, которые применялись в последнее время.
Следует изучить краткую характеристику прописываемого лекарственного препарата (SPC) с целью выявления возможного взаимодействия с препаратом Белара.
Лабораторные исследования
Показатели некоторых лабораторных исследований могут измениться на фоне приема контрацептивных стероидов, например, биохимические показатели функции печени, щитовидной железы, надпочечников, уровни белков переносчиков в плазме (например, глобулина, связывающего кортикостероидные гормоны, и фракций липидов и липопротеинов), а также параметры углеводного обмена, параметры коагуляции и фибринолиза. Обычно изменения остаются в пределах нормальных лабораторных показателей.
Курение увеличивает риск серьезных сердечно-сосудистых осложнений, связанных с приемом комбинированных гормональных контрацептивов (КГК). Риск повышается с возрастом и при увеличении количества выкуриваемых сигарет и является высоким у женщин старше 35 лет. Курящие женщины старше 35 лет должны использовать другие методы контрацепции.
Применение КГК связано с повышенным риском различных серьезных заболеваний, таких как инфаркт миокарда, тромбоэмболия, инсульт или новообразования печени. Другие факторы риска, такие как артериальная гипертензия, гиперлипидемия, ожирение и диабет существенно увеличивают риск осложнений и смертности.
При наличии одного из следующих заболеваний/факторов риска следует обсудить приемлемость применения препарата Белара с женщиной. Если эти заболевания или факторы риска прогрессируют или впервые возникают, пациентке следует рекомендовать обратиться к своему лечащему врачу. Врач должен принять решение о том, следует ли продолжить или прекратить применение препарата Белара.
Тромбоэмболия и другие сосудистые осложнения
Результаты эпидемиологических исследований показывают, что существует связь между применением гормональных контрацептивов и повышенным риском венозных или артериальных тромбоэмболических осложнений, например инфаркт миокарда, апоплексия, тромбоз глубоких вен и эмболия лёгочной артерии. Эти осложнения
развиваются редко. Чрезвычайно редко сообщалось о развитии у пациенток, принимающих КГК, тромбозов других кровеносных сосудов, например, печеночных, брыжеечных, почечных или ретинальных вен и артерий.
Риск возникновения венозной тромбоэмболии (ВТЭ)
Применение комбинированных гормональных контрацептивов повышает риск венозной тромбоэмболии (ВТЭ) у пациентов, принимающих их, по сравнению с теми, кто не принимает данные препараты. Препараты, содержащие левоноргестрел, норгестимат или норэтистерон, ассоциированы с наименьшим риском ВТЭ. Неизвестен риск препарата Белара по сравнению с этими препаратами с низким риском. Решение о применении препарата, не входящего в список с наименьшим риском ВТЭ, следует принимать только после беседы с женщиной. Необходимо убедиться, что она понимает риск ВТЭ при приеме препарата Белара, какое влияние на него оказывают имеющиеся у нее факторы риска, и о том, что наибольший риск развития ВТЭ отмечается в первый год применения препарата. Кроме того, существуют данные, согласно которым риск повышается при возобновлении приема КГК после перерыва в течение 4 недель и более.
За год ВТЭ развивается примерно у 2 из 10 000 женщин, небеременных и не принимающих комбинированные гормональные контрацептивы. Однако индивидуальный риск у женщины может оказаться гораздо выше, учитывая имеющиеся у нее факторы риска (см. ниже).
Эпидемиологические исследования, проведённые у женщин, применяющих низко дозированные комбинированные гормональные контрацептивы (<50 мкг этинилэстрадиола) показали, что из 10 000 женщин развивается 6-12 случаев ВТЭ в год.
Из 10 000 женщин, принимающих левоноргестрел-содержащие КГК, у около 61 в год развивается ВТЭ.
Неизвестен риск хлормадинон-содержащих КГК по сравнению с риском левоноргестрел¬содержащих КГК.
В обоих случаях количество ВТЭ за год оказывается меньшим, чем количество, ожидаемое во время беременности или в послеродовом периоде.
ВТЭ может закончиться летальным исходом в 1-2 % случаев.
1 Медиана диапазона 5-7 на 10 000 женщин-лет, основанная на относительном риске для КГК, содержащих левоноргестрел, в сравнении с не использованием, составляет приблизительно 2,3-3,6.
Факторы риска развития ВТЭ
Риск развития венозных тромбоэмболических осложнений при применении КГК может значительно вырасти у женщин с дополнительными факторами риска, в частности, с множественными факторами риска (см. таблицу).
Препарат Белара противопоказан женщинам с множественными факторами риска, которые обуславливают попадание пациентки в группу высокого риска развития венозного тромбоза (см. раздел „Противопоказания”). При наличии у женщины более одного фактора риска может сложиться ситуация, при которой риск повышается в
большей степени, чем при простом суммировании индивидуальных файторов, в таком случае следует учитывать общий риск развития ВТЭ. Если соотношение польза-риск при оценке оказывается неблагоприятным, от назначения КГК следует отказаться (см, раздел „Противопоказания”).
Таблица: Факторы риска развития ВТЭ
|
Фактор риска |
Примечание |
|
Ожирение (индекс массы тела превышает 30 кг/м2) |
С Очень важно учитывать при наличии также других |
|
Длительная иммобилизация, обширное оперативное Примечание: временная иммобилизация, включая |
В таких ситуациях рекомендуется прекратить |
|
Отягощенный семейный анамнез (случаи венозной |
Если возникает подозрение о наследственной |
|
Любые патологии, ассоциированные с ВТЭ |
Онкологическое заболевание, системная красная |
|
Возраст |
Особенно после 35 лет |
Нет единого мнения о возможной роли варикозного расширения вен и тромбофлебита поверхностных вен в развитии или прогрессировании венозного тромбоза.
Следует учитывать повышенный риск развития тромбоэмболии во время беременности и особенно в первые 6 недель послеродового периода (см. раздел „Применение при беременности и в период грудного вскармливания”).
Симптомы ВТЭ (тромбоз глубоких вен и тромбоэмболия легочной артерии)
Женщины должны быть проинформированы о том, что в случае возникновения симптомов им нужно обратиться за неотложной медицинской помощью и сообщить медицинскому работнику о применении КГТ.
Симптомы тромбоза глубоких вен (ТГВ) могут включать в себя:
— Односторонний отек ног и/или ступней, или отек вдоль вены ноги.
— Боль или болезненность в ноге, которая ощущается только в положении стоя или во время ходьбы.
— Повышение температуры пораженной ноги; покраснение или изменение цвета кожи ноги.
Симптомы тромбоэмболии легочной артерии (ТЭЛА) могут включать в себя:
— Внезапно начавшуюся беспричинную одышку или частое дыхание. Внезапный кашель без очевидной причины, может быть с кровью. Острую боль в груди.
— Выраженную дурноту или головокружение.
— Частое или неритмичное сердцебиение.
Некоторые из приведенных симптомов (например, одышка, кашель) неспецифичны и могут быть ошибочно приняты за более распространенные или менее тяжелые патологии (например, инфекционные заболевания дыхательных путей).
Прочие признаки закупорки сосудов могут включать в себя внезапную боль, отек и слабовыраженный цианоз конечности.
В случае развития закупорки сосудов в глазу симптомы могут варьировать от нечеткости зрения (без болевых ощущений) до (при прогрессировании) потери зрения. В отдельных случаях потеря зрения может развиться практически сразу.
Риск развития артериальной тромбоэмболии (АТЭ)
Результаты эпидемиологических исследований позволили связать применение КГК с повышенным риском развития артериальной тромбоэмболии (инфаркт миокарда) или нарушением мозгового кровообращения (например, транзиторное нарушение мозгового кровообращения, инсульт). Случаи артериальной тромбоэмболии могут иметь летальный исход.
Факторы риска развития АТЭ
Риск развития артериальных тромбоэмболических осложнений или нарушений мозгового кровообращения при применении КГК возрастает у женщин с факторами риска (см. таблицу). Препарат Белара противопоказан женщинам с одним серьезным фактором риска или множественными факторами риска развития АТЭ, которые обуславливают попадание пациентки в группу высокого риска развития артериального тромбоза (см. раздел „Противопоказания”). При наличии у женщины более одного фактора риска может сложиться ситуация, при которой риск повышается в большей степени, чем при простом суммировании индивидуальных факторов: в таком случае следует учитывать общий риск. Если соотношение польза-риск при оценке оказывается неблагоприятным, от назначения КГК следует отказаться (см. раздел „Противопоказания”).
Таблица Факторы риска развития АТЭ
|
Фактор риска |
Примечание |
|
Возраст |
Особенно после 35 лет |
|
Курение |
Женщинам, желающим применять КГК, рекомендуется Женщинам старше 35 лет, не отказавшимся от курения, |
|
Артериальная гипертензия |
|
|
Ожирение (индекс массы тела превышает 30 кг/м2) |
С повышением ИМТ риск возрастает значительно. Это особенно важно для женщин с дополнительными |
|
Отягощенный семейный анамнез (случаи артериальной |
Если возникает подозрение о наследственной |
|
Мигрень |
Повышение частоты или степени тяжести мигрени во |
|
Любые состояния, ассоциированные с нежелательными |
Сахарный диабет, гипергомоцистеинемия, порок сердца |
Симптомы АТЭ
Женщины должны быть проинформированы о том, что в случае возникновения симптомов им следует обратиться за неотложной медицинской помощью и сообщить медицинскому работнику о применении КГК.
Симптомы нарушения мозгового кровообращения могут включать в себя:
— Внезапную слабость или онемение лица, руки или ноги, особенно с одной стороны тела.
— Внезапные сложности при ходьбе, головокружение, потерю равновесия или координации.
— Внезапно возникшую спутанность сознания, нарушения речи или восприятия речи.
— Внезапное нарушение зрения в одном или обоих глазах.
— Внезапную, выраженную или длительную головную боль без известных причин.
— Потерю сознания или обморок с судорогами или без.
— Временный характер симптомов позволяет предположить транзиторную ишемическую атаку (ТИА).
Симптомы инфаркта миокарда (ИМ) могут включать в себя:
— Боль, дискомфорт, давление, тяжесть, ощущение стеснения или переполнения в груди, в руке или за грудиной.
— Дискомфорт с иррадиацией в спину, нижнюю челюсть, горло, руку, желудок.
— Ощущение переполнения, нарушения пищеварения или удушья.
— Потливость, тошноту, рвоту или головокружение.
— Крайнюю степень слабости, тревожность или одышку.
— Частое или неритмичное сердцебиение.
Пациентки, принимающие КОК, должны быть проинформированы о том, что в случае возникновения возможных симптомов тромбоза им следует обратиться, к врачу. При подозрении или подтверждении тромбоза прием препарата Белара следует прекратить.
Опухоли
Некоторые эпидемиологические исследования свидетельствуют о том, что длительный приём пероральных контрацептивов является фактором риска развития рака шейки матки у женщин, инфицированных вирусом папилломы человека (ВПЧ). Однако, этот вопрос является спорным, так как неясно, до какой степени другие факторы влияют на полученные результаты (например, различия в количестве сексуальных партнеров или применение барьерных методов контрацепции) (также см. раздел «Медицинское обследование»). Мета-анализ 54 эпидемиологических исследований показал, что относительный риск развития рака груди несколько выше у женщин, принимающих КГК (RR = 1.24). Этот повышенный риск постепенно снижается в течение 10 лет после прекращения приема КОК. Однако, эти исследования не подтвердили наличия причинно-следственной связи между заболеванием и приемом препарата. Наблюдаемый повышенный риск может объясняться тем, что у женщин, принимающих КГК, рак груди диагностируется на более ранней стадии, чем у тех, кто их не применяет, а также биологическим действием КГК или комбинацией обоих факторов.
В редких случаях после приема пероральных контрацептивов регистрировались случаи возникновения доброкачественных опухолей печени, еще реже регистрировались злокачественные опухоли. В отдельных случаях эти опухоли могут спровоцировать угрожающее жизни внутрибрюшное кровотечение. В случае сильной боли в области живота, которая не исчезает самостоятельно, гепатомегалии или признаках внутрибрюшного кровотечения, следует учитывать вероятность развития опухоли печени, а прием препарата Белара следует прекратить.
Другие заболевания
У многих женщин, принимающих пероральные контрацептивы, отмечается незначительное повышение артериального давления. Клинически значимое повышение АД наблюдается редко. Взаимосвязь между применением гормональных контрацептивов и клинически проявляющейся артериальной гипертензией в настоящий момент не подтверждена. Если на фоне приема препарата Белара наблюдается клинически значимое повышение артериального давления, следует прекратить прием препарата и проводить лечение артериальной гипертензии. Как только показатели артериального давления нормализуются после проведения гипотензивной терапии, прием препарата Белара может быть продолжен.
У женщин, имеющих в анамнезе герпес беременных, на фоне приема КГК возможен рецидив этого заболевания. У женщин, в анамнезе или семейном анамнезе которых есть указания на гипертриглицеридемию на фоне приема КГК, повышается риск развития панкреатита. При острых или хронических нарушениях функции печени может потребоваться прекращение приема КГК до нормализации функциональных показателей печени. При рецидиве холестатической желтухи, впервые диагностированной в течение беременности или приема половых гормонов, необходимо прекратить прием КГК.
Прием КГК может влиять на периферическую инсулинорезистентность или толерантность к глюкозе. Поэтому следует тщательно наблюдать за состоянием пациенток, страдающих диабетом и принимающих пероральные контрацептивы.
В редких случаях возможно появление хлоазмы, особенно у женщин, имеющих в анамнезе хлоазму беременных. Женщинам, предрасположенным к хлоазме, следует
избегать пребывания на солнце, а также ультрафиолетового излучения во время приёма пероральных контрацептивов.
Прием препаратов, содержащих эстроген или эстроген/прогестин, может отрицательно повлиять на некоторые заболевания/состояния. В следующих случаях необходимо тщательное медицинское наблюдение:
• эпилепсия;
• рассеянный склероз;
• тетания;
• мигрень (также см. раздел „Противопоказания”);
• астма;
• сердечная или почечная недостаточность;
• хорея;
• сахарный диабет (см. раздел „Противопоказания”);
• заболевания печени (см. раздел „Противопоказания”);
• дислипопротеинемия (см. раздел „Противопоказания”);
• аутоиммунные заболевания (включая системную красную волчанку);
• ожирение;
• гипертензия (см. раздел „Противопоказания”);
• эндометриоз;
• варикозное расширение вен;
• тромбофлебит (см. раздел „Противопоказания”);
• нарушения свертываемости крови (см. раздел „Противопоказания”);
• мастопатия;
• миома матки;
• герпес беременных;
• депрессия (см. раздел „Противопоказания”);
• хронические воспалительные заболевания кишечника (болезнь Крона, язвенный колит: см. раздел „Побочное действие”).
Медицинское обследование
До начала применения или повторного назначения препарата Белара следует провести тщательный сбор анамнеза (включая семейный анамнез) и исключить беременность. Следует измерить артериальное давление, провести физикальное обследование, руководствуясь информацией о противопоказаниях (см. раздел „Противопоказания”), особых указаниях и мерах предосторожности (см. раздел „Меры предосторожности”). Это следует повторить во время применения препарата Белара. Регулярное медицинское обследование также необходимо, так как возможно, что некоторые противопоказания (например, транзиторные ишемические атаки) или факторы риска (например, венозный или артериальный тромбоз в семейном анамнезе) возникают впервые или становятся очевидными во время применения гормонального контрацептива. Медицинское обследование должно включать измерение артериального давления, осмотр молочных желёз, брюшной полости, внутренних и наружных половых органов, цитологическое исследование мазка шейки матки и соответствующие лабораторные анализы.
Важно обратить внимание женщины на риск возникновения венозного и артериального тромбоза, включая риск от применения препарата Белара по сравнению с другими КГК, на симптомы ВТЭ и АТЭ, а также на установленные факторы риска и предпринимаемые действия в случае подозрения на развитие тромбоза.
Необходимо, чтобы женщина внимательно прочитала листок-вкладыш с информацией для пациента и следовала представленным в нём рекомендациям. Частота и вид осмотров должны основываться на разработанных практических рекомендациях с их адаптацией для каждой конкретной женщины.
Следует проинформировать женщину о том, что прием пероральных контрацептивов, включая препарат Белара, не защищает от ВИЧ инфекции (СПИДа), а также от других заболеваний, передающихся половым путем.
Снижение эффективности
Пропущенный прием таблетки, покрытой пленочной оболочкой, (см. раздел «Нерегулярный прием таблеток») рвота, или кишечные расстройства, включая диарею, длительный прием некоторых сопутствующих лекарственных препаратов (см. раздел „Взаимодействие с другими лекарственными средствами”), или, в очень редких случаях, нарушения обмена веществ могут снизить контрацептивную эффективность препарата.
Воздействие на контроль менструального цикла
Прорывные кровотечения и незначительные кровянистые выделения
Применение всех пероральных контрацептивов может приводить к вагинальным кровотечениям (прорывным кровотечениям и незначительным кровянистым выделениям), особенно в течение первых циклов приема препарата. Поэтому медицинская оценка нерегулярных циклов должна проводиться только после периода адаптации, длящегося около трех циклов. Если на фоне прима препарата Белара постоянно наблюдаются или впервые появляются прорывные кровотечения, хотя ранее цикл был регулярным, следует провести обследование с целью исключения беременности или органических заболеваний. После исключения беременности или органического заболевания, можно продолжить прием препарата Белара или перейти на прием другого препарата.
Межменструальные кровотечения могут быть признаком снижения контрацептивной эффективности (см. раздел «Нерегулярный прием таблеток», «Рекомендации в случае рвоты…» и раздел «Взаимодействие с другими лекарственными средствами»).
Отсутствие кровотечения «отмены»
Как правило, через 21 день приема препарата возникает кровотечение «отмены». Иногда, особенно в течение первых месяцев приема препарата, кровотечение «отмены» может отсутствовать. Тем не менее, это не обязательно говорит о снижении контрацептивного эффекта. Если кровотечение отсутствовало после одного цикла приема, в течение которого пациентка не забывала принимать таблетки, покрытые пленочной оболочкой, семидневный период перерыва в приеме таблеток не удлинялся, у пациентки не было рвоты или диареи, то оплодотворение яйцеклетки является маловероятным и прием препарата Белара может быть продолжен. Если до первого отсутствия кровотечения «отмены» прием препарата Белара происходил с нарушением инструкции или отсутствие кровотечения «отмены» наблюдается в течение двух циклов, следует исключить беременность до того, как продолжить прием препарата.
Совместно с препаратом Белара не следует принимать лекарственные препараты растительного происхождения, содержащие зверобой продырявленный (Hypericum perforatum) (см. раздел „Взаимодействие с другими лекарственными средствами”).
Повышение АЛТ
Во время клинических испытаний с пациентами, применявшими для лечения инфекций вирусного гепатита С (HCV) лекарственные средства, содержащие омбитасвир/ паритапревир/ ритонавир и дасабувир с рибавирином или без него, было выявлено повышение трансаминазы (АЛТ) более, чем в 5 раз, превышающее верхний предел нормы и возникающее чаще у женщин, использующих этинилэстрадиолсодержащие препараты, такие как комбинированные гормональные контрацептивы (КГК) (см. разделы „Противопоказания” и „Взаимодействие с другими лекарственными средствами”).
Данный препарат содержит лактозу (в виде лактозы моногидрата).
Пациенткам с такими редкими наследственными заболеваниями, как непереносимость галактозы, лактазная недостаточность Лаппа или синдром глюкозо-галактозной мальабсорбции не следует принимать данный препарат.
Нет данных свидетельствующих о том, что комбинированные пероральные контрацептивы оказывают негативное влияние на способность управлять автомобилем и механизмами.
21 таблетка, покрытая пленочной оболочкой, в блистере (ПВХ/ПВДХ — алюминиевая фольга).
1 или 3 блистера вместе с инструкцией по медицинскому применению в картонной коробке.
Хранить при температуре не выше 25 °C.
Хранить в недоступном для детей месте.
3 года.
Не применять после истечения срока годности, указанного на упаковке.
По рецепту.
Информация о производителе
ОАО «Гедеон Рихтер»
1103 Будапешт, ул. Дёмрёи, 19-21, Венгрия
Компания, представляющая интересы производителя и заявителя:
ОАО «Гедеон Рихтер»
1103 Будапешт, ул. Дёмрёи, 19-21, Венгрия
Телефон горячей линии (звонок бесплатный): 7-800-555-00777 Электронный адрес: drugsafety@g-richter.ru
Курение повышает риск развития тяжелых сердечно-сосудистых побочных эффектов КПК, риск повышается с возрастом и в зависимости от количества выкуриваемых сигарет и более выражен у женщин в возрасте старше 35 лет, курящим женщинам в возрасте более 35 лет следует использовать другие методы контрацепции.
При применении КПК увеличивается риск развития серьезных заболеваний: инфаркта миокарда, тромбозов/тромбоэмболий, инсульта и новообразований печени.
Другие факторы риска, такие как гипертензия, гиперлипидемия, ожирение и сахарный диабет отчетливо увеличивают риск заболеваемости и смертности.
При наличии одного из вышеперечисленных заболеваний/факторов риска необходимо взвесить возможную пользу от назначения препарата Белара® против рисков, и это следует обсудить с женщиной перед началом приема ею препарата. Если эти заболевания или факторы риска начнут проявляться или прогрессировать во время приема препарата, необходимо обратиться к врачу.
Врач должен принять решение о том, следует ли остановить прием данного препарата.
Тромбоэмболии и другие сосудистые заболевания
Отмечено, что существует взаимосвязь между приемом КПК и повышенным риском возникновения заболеваний, вызванных венозными или артериальными тромбоэмболиями, например, инфаркта миокарда, инсульта головного мозга, тромбоза глубоких вен или эмболии легочной артерии. Эти осложнения встречаются редко.
Прием КПК приводит к повышению риска возникновения венозных тромбоэмболий (ВТЭ). Риск ВТЭ наибольший в течение первого года приема. Степень такого риска меньше, чем при беременности, когда частота ВТЭ составляет 60 случаев на 100000 беременностей. ВТЭ приводит к смертельному исходу в 1–2 % случаев. Нет данных об оценке развития риска ВТЭ при приеме Белары® в сравнении с другими КПК.
Риск развития венозных тромбоэмболических осложнений при приеме КПК увеличивается:
- с возрастом
- при наличии тромбоэмболий у родственников (венозные тромбоэмболии у одного из родных братьев, сестер или родителей в относительно молодом возрасте). Если предполагается наличие, наследственной предрасположенности, рекомендуется направить женщину на консультацию к специалисту до принятия решения о назначении КПК
- при длительной пониженной подвижности
- при ожирении (индекс массы тела > 30 кг/м2).
Риск развития артериальных тромбоэмболических осложнений при приеме КПК увеличивается: - с возрастом
- у курящих
- при дислипопротеинемии
- при ожирении (индекс массы тела > 30 кг/м2)
- при гипертензии
- при пороках сердца
- при фибрилляции предсердий
при наличии тромбоэмболий у родственников (артериальные тромбоэмболии у одного из родных братьев, сестер или родителей в относительно молодом возрасте). Если хронические воспаления кишечника (болезнь крона и язвенный колит), серповидная анемия. При оценке риск/польза следует помнить, что адекватное лечение выше перечисленных заболеваний может снизить риск тромбоза. Необходимо принимать во внимание повышенный риск развития тромбоэмболических осложнений в послеродовом периоде.
Нет единого мнения о том, существует ли взаимосвязь между тромбофлебитом поверхностных вен и/ или варикозным расширением вен и этиологией венозных тромбоэмболий.
При развитии венозного или артериального тромбоза могут возникнуть следующие симптомы: - боль в ногах и/или отек
- внезапная сильная боль в грудной клетке, с иррадиацией или без иррадиации в левую руку
- внезапная одышка, кашель без видимой причины
- неожиданная сильная продолжительная головная боль
- частичная или полная потеря зрения, диплопия/нарушения речи или афазия
- головокружение, коллапс, в некоторых случаях сопровождающиеся фокальным эпилептическим приступом
- внезапная слабость или дизестезия (извращение чувствительности) с одной стороны или в одной части тела
- двигательные нарушения
- острая боль в животе.
Женщины, принимающие КПК, должны быть информированы о том, что при появлении симптомов, напоминающих симптомы тромбоза, необходимо обратиться к лечащему врачу. Белара® должна быть отменена при подозрении или подтверждении диагноза тромбоза.
Учащение или нарастание тяжести приступов мигрени во время приема КПК (которая может быть предвестником развития или симптомом цереброваскулярного заболевания) может быть причиной для их отмены.
Опухоли
Отмечено, что применение КПК является: фактором риска развития рака шейки матки у женщин, инфицированных вирусом папилломы человека (ВПЧ). Однако пока остается спорным вопрос о степени влияния на результаты этого наблюдения других сопутствующих факторов (например, числа сексуальных партнеров или использования механических контрацептивных средств) (см. также «Медицинское обследование»).
Имеются данные о том, что относительный риск (RR=1.24) развития рака молочной железы у женщин, которые принимают КПК, незначительно выше. В течение 10 лет после прекращения приема КПК уровень риска постепенно снижается и возвращается к возрастному. Поскольку рак молочной железы встречается редко у женщин в возрасте до 40 лет разница между степенью риска рака молочной железы у принимающих в настоящее время и недавно принимавших КПК женщин и степенью общего риска развития заболевания невелика.
Имеются сообщения о развитии в редких случаях доброкачественных, еще в более редких случаях злокачественных опухолей печени во время приема КПК. В отдельных случаях эти опухоли являются причинами развития угрожающих жизни внутибрюшных кровотечений. В случае появления сильной боли в животе, которая не проходит самостоятельно, гепатомегалии или признаков внутрибрюшного кровотечения, необходимо принять во внимание возможность опухоли печени, и отменить Белару®.
Другие заболевания
У многих женщин, принимающих пероральные контрацептивы, появляется незначительное повышение артериального давления; однако, клинически значимое повышение встречается редко. Взаимосвязь между назначением пероральных контрацептивов и клинической манифестацией гипертензии до настоящего времени не подтверждена. Если во время приема Белары® появляется клинически значимое повышение артериального давления, то препарат следует отменить и провести лечение гипертензии. Как только показатели артериального давления возвратятся к норме на фоне гипотензивной терапии, прием Белары® можно продолжить.
У женщин, с герпесом беременности в анамнезе, на фоне приема КПК может быть рецидив заболевания. У женщин с гипертриглицеридемией в анамнезе или таковым семейном анамнезе возрастает риск развития панкреатита во время приема КПК. Острые или хронические нарушения функции печени могут потребовать отмены КПК до нормализации показателей функции печени. Рецидив холестатаческой желтухи, которая впервые возникла во время, беременности или предыдущего приема половых гормонов, требует отмены КПК.
КПК могут оказывать действие на резистентность периферических тканей к инсулину или толерантность к глюкозе.
Поэтому больные диабетом во время приема пероральных контрацептивов должны находиться под постоянным наблюдением.
В редких случаях может развиться хлоазма, прежде всего у женщин, перенесших хлоазму беременных. Женщинам с риском развития хлоазмы следует избегать пребывания на солнце и ультрафиолетового излучения во время приема пероральных контрацептивов.
Пациенткам с редкой врожденной патологией — непереносимостью галактозы, дефицитом лактазы Лаппа или синдромом мальабсорбции глюкозы-галактозы — не следует принимать этот препарат.
Медицинское обследование
Перед назначением пероральных контрацептивов необходимо собрать полные данные о здоровье женщины и ее родственников, чтобы выявить противопоказания (см. раздел «Противопоказания») и факторы риска (см раздел «С осторожностью»). Женщина должна пройти медицинское обследование.
Медицинское обследование должно проводиться ежегодно во время приема препарата Белара®. Регулярное медицинское обследование также необходимо в связи с тем, что заболевания, являющиеся противопоказаниями (например, транзиторные ишемические атаки), или факторами риска (например, венозные или артериальные тромбозы у родственников), могут впервые произойти на фоне приема пероральных контрацептивов. Медицинское обследование должно включать в себя измерение артериального давления, осмотр молочных желез, живота, внутренних и наружных половых органов, взятие мазка с шейки матки и проведение соответствующих лабораторных тестов.
Женщина должна быть предупреждена о том, что назначение пероральных контрацептивов, в том числе и препарата Белара®, не защищает ее от инфицирования ВИЧ-инфекцией (СПИДом) или другими заболеваниями, передающимися половым путем.
Недостаточная эффективность
Пропуск приема таблетки (см. раздел «Способ применения и дозы», «Пропуск приема препарата»), тошнота или симптомы нарушения пищеварения, в том числе диарея, длительный одновременный прием определенных лекарственных препаратов (см. раздел «Применение в случае диареи, рвоты», «Взаимодействие с другими лекарственными препаратами») или, в очень редких случаях, метаболические нарушения могут снизить эффективность контрацепции.
Влияние на менструальный цикл
Кровотечения или кровянистые выделения «прорыва» (межменструальные)
Все пероральные контрацептивы могут вызывать нерегулярные вагинальные кровотечения (кровотечения/кровянистые выделения «прорыва»), особенно в течение первых нескольких циклов на фоне приема препарата. Поэтому проведение медицинского обследования по поводу нерегулярных циклов должно проводиться только после периода адаптации, который продолжается обычно в течение 3 циклов. Если во время приема Белара® появление внеочередных кровотечений продолжается или появилось впервые у женщины с регулярным циклом, необходимо провести обследование для исключения беременности или органической патологии; После исключения беременности и органической патологии прием Белары® можно продолжить или перейти на прием другого препарата.
Кровотечения, появляющиеся между циклами, могут быть признаком недостаточной контрацептивной эффективности.
Отсутствие менструальноподобного кровотечения (кровотечения отмены)
Через 21 день после приема препарата обычно возникает кровотечение отмены. Иногда, особенно в первые, несколько месяцев приема препарата, кровотечения отмены могут отсутствовать. Однако это не является свидетельством недостаточного контрацептивного эффекта. Если кровотечения не наступает после приема препарата в течение одного цикла, при условии что не был пропущен ни один прием таблетки с пленочным покрытием, период после завершения приема препарата не превышал 7 дней, не принимались одновременно другие лекарственные препараты, отсутствовала тошнота или диарея, оплодотворение вряд ли произошло, и прием Белары® беременности или органической патологии. После исключения беременности и органической патологии прием Белары® может быть продолжен. Если при приеме Белары® инструкции не выполнялись перед первым отсутствием кровотечения отмены, или кровотечение отмены отсутствовало в течение двух последовательных циклов, необходимо исключить наличие беременности для решения вопроса о продолжении приема препарата.
Одновременно с приемом препарата Белара не следует принимать растительные лекарственные средства, содержащие зверобой (Hypericum perforatum).
Лабораторные показатели
Во время приема КПК могут произойти изменения некоторых лабораторных показателей, в том числе функциональной активности печени, надпочечников и щитовидной железы, уровня связанных белков в плазме (например, SHBG (ГСПГ), липопротеинов), показателей углеводного обмена, коагуляции и фибринолиза.
Характер и степень изменений частично определяются характером и дозой принимаемых гормонов.
ВЛИЯНИЕ НА СПОСОБНОСТЬ УПРАВЛЯТЬ АВТОМОБИЛЕМ ИЛИ РАБОТАТЬ НА ТОЧНЫХ ПРИБОРАХ
Не влияет.


Товары из категории — Лекарства от гинекологических заболеваний
Инструкция по применению
Цена в интернет-аптеке WER.RU: от 1 055
Немного фактов
Гормональные контрацептивы до 99% способны предотвратить нежелательную беременность. Это искусственно синтезированные аналоги женских половых органов эстрогена и прогестагена, которые подавляют овуляцию и исключают возможность оплодотворения яйцеклетки.
Белара это комбинированный препарат из группы оральных контрацептивов. Его применение вызывает угнетение овуляции и нарушает подвижность сперматозоидов, препятствуя их проникновению через цервикальный канал, тем самым препятствуя зачатию. Помимо своего прямого предназначения, средство имеет положительные побочные эффекты, такие как стабилизация нормального менструального цикла, снижение и даже подавление болевых ощущений до и во время менструации, а также следующие показания: для профилактики гинекологических заболеваний.
Состав и форма выпуска
Состав характеризуется двумя основными компонентами:
- хлормадинона ацетат (2 мг);
- этинилэстрадиол (0,03 мг).
Вспомогательные вещества:
- повидон К30;
- лактозы моногидрат;
- кукурузный крахмал;
- магния стеарат.
Медикамент выпускается в твердой лекарственной форме – круглые таблетки, покрытые пленочной оболочкой светло-розового цвета. Оболочка состоит из красного красителя, пропилен-гликоля, талька, макрогола и т.д. Пилюли запаяны в блистер в количестве 21 штуки. В продаже можно приобрести один или три блистера в картонной упаковке.
Фармакологические свойства
Хлормадинон ацетат является прогестиновым веществом, которое обладает противоандрогенными свойствами. Природа его действия основана на конкурентном вытеснении андрогенных гормонов на специфических рецепторах, ослабляя выраженность эффектов эндогенных и экзогенных гормонов. Ежедневный прием 1,7 мг хлормадинона способствует полному подавлению овуляции при условии непрерывного соблюдения цикла в 21 день. Концентрация хлормадинона достигает максимума в кровообразующей субстанции спустя два часа после принятия таблетки. В процессе преобразования компонента высвобождаются активные и неактивные производные. Хлормадинон накапливается в жировой ткани, постепенно интегрируя в систему кровообращения. Полувыведение вещества происходит через 34 часа при однократном приеме, и в среднем 38 часов при систематическом использовании препарата.
Этинилэстрадиол оказывает ингибирующее действие на секрецию потовых желез кожи. Как и хлормадинона ацетат, он провоцирует глобулиновую выработку, связывающую половые гормоны, вследствие чего уровень тестостерона в плазме крови существенно снижается. Этинилэстрадиол активно взаимодействует с эстрогенными рецепторами в трубах и шейке матки, наружных половых органах, активизирует пролиферацию эндометрия. Полувывод метаболитов происходит в течение 14 часов через почки и кишечник.
Белара надежное монофазное противозачаточное средство. Кроме того, регулярное применение нормализует гормональный фон, убирая такие факторы, как сбои менструального цикла, предменструальный синдром, заболевания яичников (кисты), воспаления органов малого таза. Значительно снижается риск появления злокачественных и доброкачественных образований. Назначение Белары может быть связано с этими проблемами в обход главной функции препарата предотвращения беременности.
Показания
Необходимость пероральной контрацепции.
Способ и особенности применения
В каждой упаковке содержится подробная инструкция с дозировкой таблеток. Перед тем, как начать пить Белару, необходимо внимательно ознакомиться с правилами приема. Для удобства все таблетки в блистере маркированы по дням месяца.
Согласно аннотации, контрацептивы следует принимать ежедневно, не делая пропусков, в одно и то же время (рекомендуется вечер). Если препарат был назначен впервые, первую пилюлю необходимо выпить с небольшим количеством жидкости на начальный день цикла, но не позднее пятого дня. Курс длится двадцать один день, затем нужно прерваться на семь дней. На вторые-третьи сутки после окончания курса начинается кровотечение по типу менструального. По истечении недели, даже если кровотечение не прекратилось, следует снова приступать к приему.
При переходе с другого контрацептивного средства к Беларе есть несколько нюансов. Так, в случае отмены препаратов, содержащих гестаген, перерыв между ними и использованием Белары не требуется. То же самое касается медикаментов в дозировке 21-22 штуки. Их нужно употребить до конца, на следующие сутки приступить к новому назначению. Переход от контрацепции инъекционного характера или имплантата осуществляется на первые сутки после удаления местного контрацептива или запланированной инъекции, в течение недели во избежание риска зачатия лучше задействовать дополнительные способы.
После аборта в первом триместре можно начинать принимать Белару в день прерывания беременности. Если срок превышает три месяца, или произошли роды, лекарство назначают на четвертую неделю. В ситуации пропуска сроков обязательно нужно использовать барьерные методы контрацепции или дождаться наступления следующего цикла. При осуществлении в этот период полового акта желательно убедиться в отсутствии беременности. Случай, когда женщина забыла принять очередную пилюлю, не является основанием для прекращения приема препарата. Правила восстановления курса:
- Нельзя делать перерыв сроком больше чем на неделю.
- Контрацептивные свойства возобновляются через семь дней непрерывного употребления лекарственного средства.
- Допускается доза в две таблетки при единоразовом пропуске, дальше по стандартной схеме.
Беременность и лактация
Оральные противозачаточные средства противопоказаны при беременности. Ее наступление служит причиной отмены препарата. Прерывание беременности не требуется, если Белара принималась на момент зачатия.
Вещества в составе медикамента имеют свойство проникать в грудное молоко, изменяя его количество и качество. Поэтому совместить кормление грудью и употребление лекарства нельзя.
Алкоголь
Прямых запретов в инструкции по применению не указано, однако следует понимать, чем чревато комбинирование медикаментозных средств и спиртных напитков. Это: повышенная нагрузка на печень; интоксикация и отравление, как следствие, рвота, из-за чего действие контрацептива будет ослаблено; отсутствие действия в связи с одновременным приемом лекарства и алкоголя.
Побочные явления
Белара, как и подавляющее большинство контрацептивных средств, может вызвать головную боль, слабость, кровянистые выделения. Кроме этого известны такие симптомы:
- расстройства органов восприятия (слуха, зрения);
- боли в спине, мышцах; аллергические кожные реакции;
- отекание нижних конечностей;
- усиление аппетита, увеличение веса;
- гиперфункция потовых желез;
- нарушение работы кишечника, тошнота;
- угнетение эмоционального состояния, раздражительность.
В редких случаях отмечены признаки заболеваний, вызванные назначением таблеток:
- варикоз;
- новообразования в области молочных желез и печени;
- кандидоз;
- заболевания желчного пузыря и выводящих путей;
- тромбоэмболия.
При проявлении вышеуказанной симптоматики необходима отмена препарата, консультация с врачом, и при необходимости, лечение.
Противопоказания и передозировка
Назначение лекарственного средства запрещено, если имеются следующие противопоказания:
- сахарный диабет в неконтролируемой фазе;
- печеночная дисфункция, спровоцированная различными болезнями;
- гипертензия, нестабильность артериального давления;
- панкреатит;
- воспалительные патологии женских половых органов;
- эпилепсия; злокачественные опухоли;
- аутоиммунные процессы;
- сердечно-сосудистые недуги;
- склероз.
Нельзя прописывать лечение и при индивидуальной непереносимости компонентов.
Проявлениями передозировки могут быть тошнота и рвота, а также кровянистые выделения. Они купируются симптоматически.
Взаимодействие
На снижение противозачаточной активности явно влияют все лекарства, стимулирующие кишечную моторику. Рифабутин, барбитураты, противосудорожные, Модафинил, средства на основе зверобоя снижают концентрацию этинилэстрадиола, равно как и антибиотики Тетрациклин, Ампициллин и производные.
Увеличение уровня этинилэстрадиола возникает в результате одновременного приема Аскорбиновой кислоты, Парацетамола, блокаторов активности микросомальных ферментов печени, Аторвастатина.
Условия хранения
Хранить при температурном режиме до 25 градусов, и обеспечить недоступность детям.
Условия продажи и аналоги
Отпускается по рецепту врача. Из аналогов наиболее распространены Видора, Джес, Жанин, Ярина, Новинет, Регулон, Лидинет.
Цены на Белара в Москве
Заберите заказ в в аптеке
WER (г. Москва)
Цена: от 1 055 руб.
Сертификаты и лицензии
Одним из наиболее значимых научных достижений прошлого века признано открытие синтеза женских половых стероидов – гормонов, отвечающих за репродуктивную функцию. Открытие половых гормонов стало новым этапом в развитии контрацепции. 38 лет прошло с момента, когда впервые в 1923 году австрийский физиолог Ludwig Haberlant предложил использовать гормоны для «гормональной стерилизации», и до появления в 1961 году первого, одобренного Управлением по контролю за качеством продуктов питания и лекарственных средств США, противозачаточного средства Enovid, содержащего 150 мкг местранола и 10 мг норэтинодрелацетата. Внедрение в клиническую практику оральных контрацептивов (ОК) связано с именем американского ученого G. Pincus (1960), который показал, что комбинированные эстроген–гестагенные препараты подавляют овуляцию у 100% женщин.
Создание оральных гормональных контрацептивов (ОГК) стало революцией в контрацепции, так как они обладали почти 100–процентной эффективностью. Сегодня во всем мире ОГК принимают приблизительно 80 миллионов женщин. За прошедшие десятилетия число женщин, использующих гормональные контрацептивы, увеличилось в несколько раз, что, в свою очередь, привело к активному росту рынка противозачаточных препаратов.
История существования ОГК характеризуется непрерывным развитием, поиском новых средств. В процессе усовершенствования менялся их количественный и качественный состав. Первые ОГК содержали высокие дозы как эстрогенов, так и прогестагенов. Учитывая, что эстрогены при их приеме способны повышать прокоагуляционные факторы системы гемостаза, в 60–е годы XX века это привело к увеличению частоты тромбозов и тромбофлебита у женщин, принимавших ОГК, а риск смерти от тромбоэмболии возрастал на 40%. Снижение дозы этинилэстрадиола до 50 мкг сопровождалось значительным уменьшением этих побочных действий [Inman W. et al., 1990]. Однако последние данные показали, что гестагены играют роль также в возникновении осложнений со стороны сердечно–сосудистой системы. Поэтому исследователи пришли к выводу, что целесообразно снижение дозы обоих гормонов. Особого внимания заслуживают прогестагены нового поколения: дезогестрел, гестоден, норгестимат. Высокое сродство к рецепторам прогестерона позволило использовать их в низких дозах для надежной контрацепции. Основное их достоинство заключается в незначительном воздействии на липидный спектр крови. Это позволяет обеспечить практически полную безопасность современных низкодозированных оральных контрацептивов с учетом противопоказаний к их применению. Стало очевидным, что для надежной контрацепции нет необходимости в использовании высоких доз стероидных компонентов, а метаболические и другие неблагоприятные влияния на функциональное состояние различных органов и систем женского организма значительно уменьшаются при снижении дозы стероидов в ОК. В настоящее время дозы эстрогенного компонента в контрацептивах снижены в 3–5 раз, а гестагенного в 5–20 раз по сравнению с монофазными контрацептивами первого поколения. В настоящее время, по рекомендациям ВОЗ, доза эстрогенного компонента в КОК не должна превышать 35 мкг этинилэстрадиола.
КОК при правильном применении обладают практически 100–процентной контрацептивной эффективностью. А наиболее объективным показателем контрацептивной эффективности является индекс Перля, отражающий частоту наступления беременности у 100 женщин в течение 1 года применения препаратов. При использовании КОК индекс Перля колеблется от 0,05 до 0,04.
Наибольшее распространение получили комбинированные препараты. Они являются самым популярным методом контрацепции. В 2002 году в Германии эти препараты использовали более 30% женщин в возрасте от 15 до 45 лет, в Нидерландах более 40% женщин, в Бельгии и Франции 50%.
Механизм действия КОК достаточно сложен. На сегодняшний день общепризнанным является утверждение об оказании действия КОК на 5 различных уровнях: прямого на ЦНС и опосредованного – на яичники, маточные трубы, цервикальную слизь и эндометрий.
1. КОК действуют центрально на уровне гипоталамо–гипофизарной системы. Известно, что эстрогенный компонент КОК, являющийся супрессором овуляции, подавляя циклическую секрецию гонадотропин–релизинг–гормона в гипоталамусе, подавляет в дальнейшем секрецию гонадотропного гормона ФСГ, что приводит к снижению овариальной активности и созреванию фолликулов. В результате такого действия эстрогенов отсутствует и циклический подъем уровня эстрадиола в плазме крови. Как следствие этого, не происходит стимуляция пика ЛГ в середине цикла, что совместно с отсутствием зрелых фолликулов и обусловливает подавление овуляции. Рядом исследований также показана корреляция между способностью стероидов активировать обмен дофамина в дофаминергических нейронах тубероинфундибулярной зоны гипоталамуса и их свойством блокировать овуляцию (Fuxe K. et al., 1971). Эти данные позволяют рассматривать КОК как препараты нейротропного действия.
2. КОК оказывают непосредственное влияние на яичники («овариальный механизм действия»). Секреция эстрогенов снижается в 2 раза. Содержание в плазме эстрадиола очень низкое и обычно соответствует ранней пролиферативной фазе. Внешний вид яичников сходен с таковым у постменопаузальных женщин – они уменьшены в размерах и содержат много атретических фолликулов. Прямое действие ОК на яичник доказывается тем, что на фоне их приема нарушается ответная реакция на введение экзогенных гонадотропинов и, как правило, исчезают фолликулярные кисты.
3. КОК замедляет перистальтику маточных труб и прохождение по ним яйцеклетки.
4. Под влиянием КОК снижается содержание сиаловой кислоты в слизи цервикального канала, что способствует изменению ее биохимических свойств. Слизь становится более вязкой и резистентной для пенетрации сперматозоидов.
5. КОК могут влиять на эндометрий, нарушая имплантацию бластоцисты. Под влиянием КОК эндометрий подвергается быстрой регрессии в пролиферативной фазе, и в нем появляется преждевременная секреторная трансформация желез, а иногда и атрофические изменения; в строме отмечается децидуальноподобная трансформация. При воздействии КОК на эндометрий стромальный компонент всегда преобладает над железистым. Железы не достигают полного развития, как это имеет место в нормальном менструальном цикле, что приводит к появлению абортивной секреции в эпителии. Подвергается значительным изменениям и сосудистая сеть эндометрия: имеет место полное угнетение развития спиральных артерий, а вместо них развивается разветвленная сеть капилляров, особенно в поверхностных слоях слизистой матки. Все эти изменения приводят к тому, что эндометрий становится малопригодным для имплантации и развитию бластоцисты.
Гормональные контрацептивы влияют также и на другие системы организма, оказывая биохимическое, метаболическое и иммунологическое воздействие.
Химическая структура гормональных контрацептивов близка к натуральным эстрогенам и прогестерону и представляют из себя полициклические структуры с циклопентано–пергидрофенантреновой основой молекулы, состоящей из 17 атомов углерода, помимо органических боковых цепей. Синтетические эстрогены, используемые в настоящее время в ОК, представлены этинилэстрадиолом (взамен устаревшего местранола). Это обусловлено тем, что более 80% активного вещества местранола (3–метил деривата ЕЕ) претерпевало метаболические изменения, что делало его менее активным. А конечным результатом метаболических превращений местранола являлся именно этинилэстрадиол. Синтетические прогестагены не обладают всеми характеристиками натурального прогестерона – они обладают в 80–300 раз большей биологической активностью по сравнению с натуральным прогестероном из–за их меньшей способности к окислению. Различия в структуре и действии различных стероидов заключаются в наличии гидрокси–, кето–, метиловых и других группах, связанных с основной структурой молекулы, а также положением и числом двойных связей в боковых цепочках. Таким образом, изменяя эти параметры, получают стероиды с различным биологическим действием, которое может быть преимущественно эстрогенным, антиэстрогенным, прогестагенным, андрогенным, глюкокортикоидным, анаболическим. Этот эффект напрямую зависит от изменения химической структуры гормона. Итак, эстрогенная активность линестренола обусловлена отсутствием кето–группы у атома углерода, находящейся в 3–м положении, наличием двойной связи в этой позиции кольца А и длиной боковой цепи атома углерода в положении 17. А анаболический эффект связан с наличием боковой цепи С17 метиловых или этиловых групп.
Эффективность прогестагенов определяется по следующим параметрам: способности блокировать овуляцию, связывать рецепторы прогестерона, вызывать гистологические изменения в тканях матки и задержку менструации. Все прогестагены, поступая в кровь, связываются с рецепторами к прогестерону, тестостерону, эстрогену, минералокортикоидам и тем самым оказывают свое биологическое действие.
Эстрогены всасываются в верхней части тонкого кишечника и через портальную систему попадают в печень. В печени образуются метаболиты этих гормонов (сульфаты и глюкурониды) (эффект первичного прохождения). Несвязанные эстрогены попадают в общий кровоток и являются биологически активными. А конъюгированные эстрогены (до 40% этинилэстрадиола) попадают с желчью обратно в кишечник. До 40% этинилэстрадиола проходит через печень и возвращается в кишечник, где кишечные бактерии отделяют сульфатные и глюкуроновые группы от этинилэстрадиола и происходит повторное всасывание активного гормона. Медикаменты, которые подавляют бактериальную флору кишечника (антибиотики широкого спектра действия и др.), могут снизить количество активного этинилэстрадиола и, следовательно, могут снизить уровень его в крови и эффективность.
Прогестагены – производные 19–нортестостерона (линестренол, норэтистерон, норэтинодрел) – при первичном прохождении через печень теряют до 40% своей активности, в отличие от гонанов (левоноргестрел, норгестимат, гестоден), на которые практически не влияет обмен веществ в печени. Эти прогестагены сохраняют свою активность в течение 24 часов. По своей активности норгестрел почти в 9 раз сильнее прогестерона и в 80 раз сильнее норэтистерона. В то же время левоноргестрел в 10 раз активнее норэтинодрона и этинодиол ацетата. В дальнейшем около 21% прогестагенов элиминируется в течение недели с мочой, 33% с желчью и 17% – с фекалиями. Конечным продуктом метаболизма является 17–этинил–3–бета, 17–дигидрокси–5(10)–эстроген. Около 3% прогестагенов в процессе метаболизма превращается в эстрогены. На активность прогестагенов оказывает влияние их связывание с альбуминами и глобулинами. Связываясь с глобулинами, стероиды становятся неактивными. Связывание с альбуминами неспецифично и непрочно. Только свободный прогестаген может связываться с рецепторами того или иного органа и оказывать на него то или иное воздействие (табл. 1).
В литературе существует различное деление контрацептивных средств по их эффективности, составу, приемлемости и т.д.
Все гестагены, входящие в состав ОК, являются дериватами 19–нортестостерона или 17a–гидроксипрогестерона.
Производные 19–нортестостерона наиболее широко используются в гормональной контрацепции. Все прогестагены из подгруппы норэтистерона в организме превращаются в норэтистерон. Обмен веществ в печени уменьшает их биологическую активность на 40%. Наиболее сильно действующим 19–норстероидом является левоноргестрел. У него более длительный период полураспада, так как на него не влияет обмен веществ в печени, что делает его 100% биологически активным. Оральные норстероиды сохраняют активность в течение 24 ч. Продолжительный их прием ведет к относительной атрофии желез эндометрия. Некоторые производные 19–нортестостерона обладают незначительным андрогенным действием (левоноргестрел). Однако дозы прогестагенов, применяемые в гормональной контрацепции, не вызывают вирилизации. Прогестагены в больших дозах представляют собой слабые анаболики и могут способствовать появлению угрей, гипертрихоза. В отличие от тестостерона они не усиливают либидо.
Существует также большая группа производных 17a–гидроксипрогестерона, которые хоть и реже, но применяются в некоторых гормональных контрацептивах. Сам 17a–гидроксипрогестерон, являясь натуральным гормоном, при оральном приеме не обладает контрацептивным действием. Для этого применяют синтетические производные, которые способны подавлять овуляцию без андрогенного или анаболического эффекта. Их также можно разделить на 2 подгруппы:
1) производные 17–оксипрогестерона: хлормадинон ацетат, 17–оксипрогестерон капронат, медроксипрогестерон ацетат, ципротерон ацетат, мегестрол ацетат.
2) производные ретропрогестерона: дидрогестерон
Синтетические производные 17–оксипрогестерона блокируют овуляцию без андрогенного, анаболического или эстрогенного воздействия.
На сегодняшний день особое место среди гестагенов, входящих в состав КОК, занимают прогестагены – производные 17a–гидроксипрогестерона. В отличие от других гестагенов, являющихся производными нортестостерона они представляют собой производное прогестерона с антиандрогенными свойствами, которые потенцируют защитное действие эстрогенов на сердечно–сосудистую систему. В дополнение к этому позитивному эффекту производные 17a–гидроксипрогестерона (как антиандрогены) способны уменьшать клинические проявления андрогенизации.
В 2003 году немецкая фармацевтическая компания Грюненталь ГмбХ выпустила на российский рынок новый низкодозированный монофазный комбинированный оральный контрацептив «Белара», содержащий 30 мкг этинилэстрадиола (ЭЭ) и 2 мг хлормадинона ацетата. Дозировка ЭЭ в 30 мкг является оптимальной и практически не вызывает эстроген–зависимых побочных эффектов, таких как повышение массы тела, ухудшение состояния варикозных вен, психоэмоциональных нарушений, мастодинии. Более низкая ежедневная доза ЭЭ не всегда обеспечивает адекватный контроль цикла и может вызывать побочные эффекты, связанные с недостаточностью эстрогенов (головную боль, снижение либидо, уменьшение молочных желез, сухость влагалища и др.). Содержащийся в препарате хлормадинон – гестаген с улучшенными клинико–фармакологическими свойствами. Особенностями фармакокинетики хлормадинона являются 100%–ная биодоступность, отсутствие первичного метаболизма в печени и антиандрогенный эффект.
На сегодняшний день современный КОК «Белара» благодаря высокой эффективности, а также минимальному биохимическому, метаболическому и иммунологическому воздействию на организм достойно занимает лидирующее место среди ОГК. Благодаря практически полной безопасности Белара, как и все современные низко– и микродозированные КОК, может быть использована и женщинами старше 40 лет (с учетом противопоказаний к его применению).
Исследования, проведенные в последние годы, указывают на положительное лечебное и профилактическое действие КОК «Белара», которое непосредственно не связано с его контрацептивным эффектом. В связи с тем, что Белара, как и все КОК, состоит из синтетических аналогов естественных половых стероидов, обладающих способностью оказывать влияние на гипоталамо–гипофизарную и половую систему женщины, она нашла широкое применение для лечения различной гинекологической патологии. Как контрацептивный, так и лечебный эффект КОК «Белара» обусловлены одним и тем же механизмом действия, основанном на подавлении овуляции в результате снижения циклической секреции гонадотропинов. В связи с тем, что механизм действия КОК «Белара» на отдельные звенья репродуктивной системы неоднозначен и может варьировать в зависимости от длительности приема и исходного состояния гипоталамо–гипофизарно–яичниковой системы, клинические аспекты его применения различны. В настоящее время наиболее хорошо изученными являются лечебные аспекты КОК «Белара»:
• Был изучен «ребаунд»–эффект после отмены его приема, что позволило использовать этот КОК для лечения эндокринного бесплодия, обусловленного неполноценной лютеиновой фазой. Идея приема КОК с этой целью заключается в кратковременном торможении всей кольцевой гипоталамо–гипофизарно–яичниковой системы с последующим восстановлением ее функции. Это явление получило название «ребаунд», что в переводе с английского означает «отдача, рикошет». Период приема КОК с этой целью составляет 2–3 менструальных цикла.
• Снижает частоту внематочной беременности.
• Снижает частоту воспалительных заболеваний органов малого таза. Это происходит благодаря воздействию гестагенного компонента препаратов на цервикальную слизь, которая затрудняет восходящее проникновение различных возбудителей инфекции в матку, маточные трубы, яичники.
• Снижает частоту развития ретенционных образований яичников, доброкачественных новообразований и рака яичников. Известно, что фактором риска для возникновения рака яичников является «непрерывная овуляция». Часто повторяющаяся повторная травматизация поверхностного эпителия яичников в результате овуляций с последующей репарацией эпителия на протяжении всего репродуктивного периода может стать фактором, предрасполагающим к развитию опухоли. Учитывая, что при применении КОК происходит блокирование овуляции, вполне логично профилактическое действии в отношении развития рака яичников.
• Снижает риск развития и частоты доброкачественных новообразований молочных желез в связи с его ингибирующим влиянием на пролиферативные процессы в этом органе.
• Снижает риск развития рака эндометрия. Это связано не только со специфическим антипролиферативным воздействием КОК на эндометрий, но и с непосредственным тормозящим влиянием КОК на митотическую активность клеток эндометрия.
• Снижает риск развития колоректального рака.
• Снижает частоту дисфункциональных маточных кровотечений. Использование КОК приводит к морфологическим изменениям в эндометрии: уменьшается митотическая активность клеток, количество и диаметр желез, снижается отек стромы.
• Облегчает симптомы дисменореи. В развитии дисменореи ведущую роль играет локальное увеличение простагландинов F2a и Е2, метаболитов арахидоновой кислоты, тромбоксана А2, а также вазопрессина. КОК приводит к снижению эстрогенного влияния на эндометрий и уменьшению выделения вышеперечисленных субстратов.
• Купирует симптомы манифестной овуляции.
• Уменьшает проявления предменструального синдрома за счет стабилизации уровня яичниковых стероидов на протяжении менструального цикла.
• Положительно влияет на течение железодефицитной анемии. Это обусловлено уменьшением потери крови во время менструальноподобных реакций, которые, как правило, значительно короче и менее обильны, чем менструации.
• Обладает терапевтическим воздействием при гиперандрогении и связанных с ней патологических состояний кожи женщин (гирсутизм, акне, аллопеция, себорея).
• Положительно влияет на минеральный обмен костей. Женщины, использующие КОК, имеют большую массу костной ткани, что связано с повышением концентрации Cа2+ в плазме крови и его отложением в костях, что способствует профилактике постменопаузального остеопороза.
• Является оптимальным методом ведения пациентов с врожденными и наследственными коагулопатиями: болезнь Виллебрандта, дефицит фактора VII, носительство гемофилии А, тромбоцитопатия. Применение КОК уменьшает геморрагические проявления заболевания, в том числе гиперменорею и частоту апоплексии яичника, снижая уровень нетрудоспособности таких больных.
• Положительно влияет при пептической язве желудка, язве 12–перстной кишки, ревматоидном артрите, идиопатической тромбоцитопенической пурпуре.
В настоящее время более 90% женщин, применяющих ОГК, используют именно низко– и микродозированные ОК. Среди них одним из перспективных можно считать современный КОК «Белара» благодаря его эффективности, безопасности, хорошей переносимости.
Литература
1. Прилепская В.Н., Куземин А.А., Назарова Н.М. Оральные контрацептивы нового поколения. //Гинекология. 1999, №1, 4–5.
2. Baird D.T., Glasier A.F. Hormonal contraception.//N.Eng.J.Med. 1993, Vol.328, 1543–9.
3. Newton J.R. Classification and comparison at per oral contraceptives containing new generation progestins.//Human Reproduction Update. 1995, Vol.1, №3, 231–63.
© 2014-2023, ООО «МедРейтинг» ОГРН 1122311003760
Зарегистрировано Федеральной службой по надзору в сфере связи, информационных технологий и массовых коммуникаций (Роскомнадзор). Свидетельство Эл № ФС77-71779 от 08.12.2017 г. Учредитель — ООО «МедРейтинг». Адрес редакции:
350015, Краснодарский край, г. Краснодар, ул. Буденного, д. 182, офис 87
. Телефон: 8 (495) 374-93-56. E-mail: help@medrocket.ru. Главный редактор — C.Р. Федосов.
Информация, представленная на сайте, не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.