Приложение Г3. Дифференциальная диагностика болезни Лайма с другими спирохетозами
| Заболевание | Клинические критерии дифференциальной диагностики |
|---|---|
|
Сифилис |
Половой путь передачи, поражение половых органов, твердый шанкр с |
|
Лептоспироз |
Водный, контактно-бытовой и пищевой пути передачи, острое начало, |
Приложение Г4. Дифференциальная диагностика подострой и хронической формы болезни Лайма
|
Система, органы, вовлеченные в патологический процесс |
Спектр заболеваний |
|
Кожные покровы |
Инфекционные эритемы (Розенберга, многоформная экссудативная эритема и |
|
Сердечно-сосудистая система |
Ишемическая болезнь сердца, миокардиты, перикардиты, плевриты, |
|
Опорно-двигательный аппарат |
Ревматический, ревматоидный артрит, коллагенозы, псориатический |
|
Нервная система |
Серозные менингиты различной этилогии, полирадикулонейропатии |
Приложение Г5. Перечень лекарственных препаратов для медицинского применения, зарегистрированных на территории Российской Федерации, используемых для лечения детей больных болезнью Лайма
|
Лекарственная группа |
Лекарственные средства |
Показания |
Уровень* доказатель ности |
|
|
Производные пропионовой кислоты |
Ибупрофен** |
При повышении температуры |
2+ |
|
|
Анилиды |
Парацетамол** |
При повышении температуры более 38,00С |
2+ |
|
|
Производные уксусной кислоты и родственные соединения |
Диклофенак# |
Противовоспалительное, при болевом синдроме |
2+ |
|
|
Пиразолоны |
Метамизол натрия# |
обезболивающая, жаропонижающая терапия |
2+ |
|
|
Антибиотики |
||||
|
Пенициллины, чувствительные к бета-лактамазам** |
Бензилпенициллин Амоксициллин+клавулановая кислота |
Химиопрофикактика, терапия ЛБ |
1+ |
|
|
Цефалоспорины 3-го поколения** |
Цефотаксим Цефтриаксон |
Химиопрофикактика, терапия ЛБ |
1++ |
|
|
Тетрациклины |
Тетрациклин Доксициклин# |
Болезнь Лайм Iст Дети старше 9 лет |
2+ |
|
|
Производные триазола |
Флуконазол |
При присоединении грибковой инфекции |
2+ |
|
|
Глюкокортикоиды** |
Преднизолон |
Противовоспалительное, при ОГМ, |
2+ |
|
|
Дексаметазон |
ОГМ, лекарственная аллергия, при неврологических осложнениях |
2+ |
||
|
Другие ирригационные растворы |
Калия хлорид + Натрия ацетат + Натрия хлорид |
С целью дезинтоксикации |
2+ |
|
|
Натрия хлорида раствор сложный [Калия хлорид + Кальция хлорид +Натрия |
С целью дезинтоксикации |
2+ |
||
|
Декстроза |
С целью дезинтоксикации |
3 |
||
|
Растворы электролитов |
Натрия хлорид |
Восполнение электролитных |
2+ |
|
|
Калия хлорид |
Восполнение электролитных нарушений |
2+ |
||
|
Прочие препараты для лечения заболеваний нервной системы |
Инозин+ Никотинамид+ Рибофлавин +янтарная кислота |
Метаболическая терапия, нейропротекция |
3 |
|
|
Антигистаминные препараты |
Хлоропирамин Дифенгидрамин Лоратадин |
Десенсибилизирующая терапия |
2+ |
|
|
Стимуляторы моторики желудочно-кишечного тракта |
Метопрокламид |
При |
2+ |
|
|
Производные жирных кислот |
Вальпроевая кислота и ее производные |
Антиэпилептический препарат (нейроборрелиоз) |
1++ |
|
|
Ингибиторы карбоангидразы |
Ацетозоламид |
При внутричерепной гипертензии, профилактика отёка мозга |
3 |
|
|
Пробиотики |
Лактобактерии ацидофильные; Бифидобактерии лонгум+Энтерококкус фэциум |
При нарушении дисбиоза кишечника с развитием диспепсических проявлений |
3 |
|
|
Производные бензодиазепина |
Диазепам |
При наличии судорожного синдрома |
1+ |
|
|
Петлевой диуретик, натрийуретик |
Фуросемид |
С целью дегидратации, при |
1++ |
|
|
Осмотический диуретик |
Маннитол |
С целью дегидратации при ОГМ (нейроборрелиоз) |
1+ |
|
|
Другие психостимуляторы и ноотропные препараты Психоаналептик |
Пирацетам Гопантеновая кислота |
С нейропротекторной целью. Нейроборрелиоз |
3 |
Примечание: * – Уровень доказательности в соответствии с уровнями
достоверности доказательств (Приложение А2).
Приложение Г6.Клиническая характеристика основных проявлений болезни Лайма.
Манифестная форма характеризуется клиническими симптомами боррелиоза и
наличием персистенции возбудителя, латентная инфекция — лишь
персистенцией боррелий.
Манифестная форма по течению может быть: острой — продолжительность
болезни до 3 мес., подострой — от 3 до 6 мес., хронической — сохранение
симптомов более 6 месяцев.
По клиническим признакам, при остром и подостром течении, выделяют
эритемную форму (при наличии мигрирующей эритемы) и безэритемную (при
наличии лихорадки, интоксикации, но без эритемы). Каждая из этих форм
может протекать с симптомами поражения нервной системы, сердца,
суставов, кожи и других органов.
Хроническая инфекция может характеризоваться как непрерывным, так и
рецидивирующим течением.
Манифестная и латентная формы заболевания.
ЛБ может протекать в субклинической форме ( при отсутствии клинических
проявлений инфекционного процесса с купированием заболевания за счет
собственной резистентности макроорганизма) и в манифестной форме. По
длительности сохранения клинических проявлений манифестные формы могут
быть разделены на острое, подострое и хроническое течение. В ряде
случаев хронизация инфекции наблюдается после наличия клинической стадии
острого и подострого боррелиоза. Однако ИКБ может впервые
манифестировать и спустя несколько месяцев и даже лет после
инфицирования, когда наблюдаются клинические проявления и закономерности
характерные уже для хронической инфекции.
Особенностью ИКБ является наличие латентной инфекции, когда клинические
проявления отсутствуют или не обнаруживаются доступными диагностическими
методами при сохраняющейся персистенции возбудителей. В этом случае
сохранение титров антител не меньше диагностических величин на
протяжении 6 месяцев при трехкратном исследовании в динамике или
выявление боррелий прямыми микробиологическими методами свидетельствует
о латентной инфекции.
Острое и подострое течение. Инкубационный период при ИКБ составляет от
2 до 30 дней, в среднем — две недели.
Заболевание может начинаться с появления мигрирующей эритемы или
симптомов общей инфекционной интоксикации. Во втором случае, синдром
интоксикации в последствии может либо дополняться эритемой, либо в
случаях безэритемных форм оставаться ведущим синдромом начального
периода. Синдром общей интоксикации проявляется головной болью,
ознобами, тошнотой, мигрирующими болями в костях и мышцах, артралгиями,
общей слабостью, быстрой утомляемостью, лихорадкой от субфебрильной до
40°С. Лихорадочный период может продолжаться несколько дней (обычно не
превышает 15 дней). В большинстве случаев синдром общей инфекционной
интоксикации выражен умеренно.
В месте присасывания клеща в конце инкубационного периода больные
отмечают небольшой зуд, иногда боль и наблюдается покраснение кожи с
небольшой инфильтрацией подкожной клетчатки. Пятно гиперемии кожи
постепенно увеличивается по периферии, достигая размеров 5-15 см, иногда
до 50 см и более. Форма эритемы округлая или овальная, очень редко
неопределенная. Наружный край воспаленной кожи более гиперемирован,
несколько возвышается над уровнем здоровой кожи. Часто, через несколько
дней, центральная часть эритемы бледнеет или приобретает синюшный
оттенок, создается форма кольца; в месте первичного аффекта, в центре
эритемы, может сохраняться корочка или при длительном инкубационном
периоде — рубец. Появление эритемы может сопровождаться субъективными
ощущениями (зуд, боль, жжение), в 10-15% случаев наличие эритемы –
долгое время остается незамеченным из-за отсутствия каких-либо
субъективных жалоб.
Эритемная форма ИКБ у детей характеризуется преимущественно (56,7%)
легким течением, проявляющимся развитием МЭ в месте присасывания клеща
и общеинфекционным синдромом. Начало ИКБ в ½ случаев острое и
проявляется подъемом температуры тела от 37,5°С до 39,5°С (в 50% случаев
имеет место фебрильный характер температурной реакции), а появление МЭ в
месте укуса клеща наблюдается через 1,6+0,1 дней с постепенным
увеличением ее в течение 1–5 суток. При этом у 75% пациентов, имеющих
подострое начало заболевания (изолированная МЭ на фоне нормальной
температуры), развитие общеинфекционного синдрома наблюдается в течение
последующих 6,9+1,1 суток. Длительность температурной реакции
составляет в среднем 2-5 дней. У 15,6 % пациентов общеинфекционный
синдром отсутствует.
В ряде случаев, кроме эритемы, в области присасывания клеща, эритемы
меньших размеров появляются на других участках тела вследствие
распространения боррелий из первичного очага лимфогенным или
гематогенным путем. Вторичные (дочерние) эритемы отличаются от основной
отсутствием первичного аффекта. Эритема без лечения сохраняется 3-4
недели, затем исчезает, редко она существует более длительный срок
(месяцы). На месте бывшей эритемы часто наблюдается шелушение кожи,
гиперпигментация, зуд, чувство покалывания, снижение болевой
чувствительности.
Эритема может сопровождаться регионарным лимфаденитом или реже —
лимфаденопатией. Лимфатические узлы увеличены, незначительно болезненные
при пальпации. Лимфангоита не бывает.
В остром и подостром периодах ЛБ развитие доброкачественной лимфоцитомы
кожи или появление множественных эритем (вне области первичного аффекта)
наблюдается относительно редко (5-10% больных). У четверти больных
выявляются признаки увеличения печени, повышается уровень активности
печеночных ферментов [3,4].
Боррелиоз может протекать без поражения кожи (до 30%), но с синдромом
общей интоксикации и лихорадкой. В 12-15% случаев заболевание
манифестирует симптомами или синдромами поражения внутренних органов,
без предшествующей эритемы и заметного лихорадочного периода. В таких
случаях, с учетом эпидемиологических данных (присасывание клеща в
анамнезе или частые посещения лесных массивов эндемичных по ИКБ в
эпидсезон (апрель-октябрь) и лабораторного подтверждения (прямые и
непрямые микробиологические методы), диагностируется безэритемная форма
ИКБ.
Дальнейшее развитие инфекционного процесса связано с диссеминацией
боррелий из первичного очага (кожи) в различные органы. В большей части
случаев через 2-10 недель после начала болезни клиническое течение
характеризуется исчезновением мигрирующей эритемы и развитием
патологических признаков со стороны внутренних органов: нервной системы
(периферического и центрального ее звеньев), суставов, сердца, глаз и
др.
На коже могут появляться множественные элементы эритематозного
характера, вызванные распространением возбудителей из первичного очага
инфекции (диссеминация). Одним из таких кожных проявлений, обычно при
подостром течении ИКБ, кроме МЭ является доброкачественная лимфоцитома
(синонимы: лимфаденоз кожи Беферштедта, саркоид Шпиглера-Фендта,
лимфоплазия кожи). Клинически лимфаденоз кожи (одиночная и
диссеминированная формы) представляет собой изменения в виде пастозных,
синюшно-красного цвета узелков или бляшек, болезненных при пальпации, с
появлением регионарного лимфаденита. Наиболее частая локализация: лицо,
мочка уха, околососковая зона молочной железы. Очаги существуют
длительно (до нескольких месяцев) и разрешаются без атрофии. При
гистологическом исследовании участков измененной кожи — эпидермис не
изменен. В дерме вокруг сосудов и нередко в гиподерме отмечается
очаговый инфильтрат из лимфоцитов, гистиоцитов, могут встречаться
эозинофилы и плазматические клетки. Часто инфильтрат имеет фолликулярное
строение, т.е. напоминает структуру фолликула лимфоузла. При длительном
существовании очагов структура характерная для фолликулов исчезает.
Симптомы органного поражения могут появляться в различные сроки ЛБ.
Чаще всего наблюдаются поражения нервной системы: менингит (редко
менингоэнцефалит), невропатия черепных нервов, радикулоневрит. При
развитии серозного (бактериального) менингита появляются головная боль
различной интенсивности от слабой до мучительной, тошнота, рвота,
светобоязнь, повышенная чувствительность к звуковым и световым
раздражителям, болезненность при движении глазных яблок. Выявляется
умеренная ригидность затылочных мышц, другие оболочечные симптомы
выявляются относительно редко. Снижены или отсутствуют брюшные рефлексы.
Цереброспинальная жидкость прозрачная, давление ее в пределах нормы,
часто наблюдается умеренный лимфоцитарный плеоцитоз (100-300 клеток в 1
мкл) на фоне повышенного содержания белка (до 0,66-1,0 г/л) и
нормальной или несколько повышенной концентрации глюкозы. У одной трети
больных наблюдаются признаки астено-невротического синдрома,
проявляющиеся нарушением сна, отмечается рассеянность, снижение памяти,
повышенная возбудимость, эмоциональная неустойчивость, тревожность. Эти
признаки вовлечения в патологический процесс головного мозга выявляются
независимо от тяжести течения заболевания и сохраняются достаточно долго
после окончания лечения, имитируя «синдром хронической усталости» ( до
12 месяцев и более). У детей в 32% случаев имеет место синдром
Баннварта, включающий триаду симптомов, таких как серозный менингит,
невропатию лицевого нерва и полиневропатию. Учитывая частоту менингитов
боррелиозной этиологии среди сезонных серозных менингитов, всех
пациентов с подозрением на серозный менингит, поступающих с апреля по
октябрь месяц, рекомендуется обследовать на ИКБ [4].
Диссеминированный энцефаломиелит (ДЭМ) боррелиозной этиологии у детей
занимает первое место среди всех бактериальных ДЭМов. Симптоматика может
возникать как остро, так и подостро, достигая максимума в течение
нескольких суток. Постепенное начало характеризуется последовательным на
протяжении 5-7 суток появлением очаговых неврологических нарушений,
возникающих на фоне нормальной или субфебрильной температуры тела.
Общемозговые явления наблюдаются у трети больных в виде угнетения
сознания до уровня сомнолентности, сильной головной боли, которые
сохраняются на протяжении нескольких суток. Менингеальный синдром
выявляется в 10-20% случаев.
Острое начало заболевания характеризуется появлением неврологических
нарушений, возникающих в течение 1-3 суток на фоне лихорадки до
38,5оС, наличием общемозговой симптоматики в виде сомнолентности,
сильных головных болей и повторной рвоты. В ряде случаев заболевание
может дебютировать с эпилептического генерализованного приступа.
Очаговые неврологические нарушения при ДЭМ характеризуются сочетанием
выраженной мозжечковой атаксии и пирамидных гемипарезов. Синдром
мозжечковой атаксии в 1/3 наблюдений является основным проявлением
заболевания. Характерно преобладание туловищной атаксии при сравнительно
меньшей выраженности координаторных нарушений в конечностях.
Атактические нарушения регрессируют на протяжении 3-4 недель.
Двигательные расстройства при диссеминированных энцефалитах встречаются
реже координаторных и характеризуются развитием гемипареза с повышением
мышечного тонуса по пирамидному типу, с полной регрессией без
остаточного двигательного дефицита на фоне терапии. Психические
изменения проявляются распадом сложных видов праксиса и гнозиса.
Расстройства высшей нервной деятельности отличаются стойкостью и
медленным восстановлением на протяжении нескольких месяцев. Поражения
черепных нервов при ДЭМ чаще проявляются двусторонней недостаточностью
функции VΙΙ пары по центральному типу и межъядерной офтальмоплегией
[4,9].
Невропатии черепных нервов встречаются примерно у половины больных с
неврологическими расстройствами. Наиболее часто поражается VII пара,
нередко с парезом лицевых мышц. Кожная чувствительность обычно не
нарушена. Парез лицевых мышц не достигает степени полного паралича.
Онемение и покалывание (парестезии) пораженной половины лица, боли в
области уха и нижней челюсти свидетельствуют о вовлечении в
патологический процесс V пары черепных нервов.
Могут также поражаться глазодвигательные нервы с нарушением
конвергенции, зрительные — с нарушением зрения, слуховые — с нарушением
слуха, реже языкоглоточный и блуждающий нервы. Симптомы воспаления
черепных нервов, как правило, носят нестойкий характер и быстро исчезают
на фоне этиотропной терапии.
Нарушения со стороны периферических нервов наблюдается у трети больных с
неврологической симптоматикой поражения периферической и центральной
нервных систем. Невропатия может наблюдаться как при остром, так и
хроническом течении ИКБ.
В настоящее время о достоверности диагноза можно говорить лишь при
сочетании невропатии с патогномоничным проявлением ИКБ (мигрирующая
эритема, хронический атрофический акродерматит). Вовлечение в
патологический процесс какого-либо нерва может проявляться невропатией
кожных веточек нервов: либо как поражение нерва на периферии, либо в
нервном сплетении со всеми характерными признаками. При гистологическом
изучении можно выявить периваскулярные лимфоидные инфильтраты малых
периневральных и эндоневральных сосудов среднего размера.
Возникают корешковые расстройства по чувствительному типу в шейном,
грудном, поясничном отделах позвоночника, или двигательному —
радикулоневриты, поли-, мононевриты, плечевые плекситы и др. Грудные
радикулиты проявляются выраженным болевым синдромом, чувством сжатия,
сдавления. Могут наблюдаться смешанные типы невропатий. В зоне
расстройств появляются сильные боли, онемение, неприятные ощущения.
Выявляется слабость определенных групп мышц и снижение рефлексов. У
больных с парезами мышц может развиться мышечная атрофия.
При определении чувствительности в зонах поражения выявляются как гипо-,
так и гиперестезии.
Неврологические симптомы при лечении обычно полностью исчезают через
несколько месяцев, но могут рецидивировать, и заболевание приобретает
затяжное или хроническое течение.
Поражения сердца появляются обычно на 5-6 неделе от начала заболевания.
Больные предъявляют жалобы на неприятные ощущения и боли в области
сердца, сердцебиение, одышку, головокружение. Физикально выявляется
брадикардия, увеличение размеров сердца, приглушение сердечных тонов,
расщепление 1 тона, систолический шум на верхушке сердца.
На 1-2 неделе болезни у некоторых больных на ЭКГ могут выявляться
изменения гипоксического характера (уплощение и инверсия зубца Т,
удлинение интервала Q-T) и при лечении они исчезают вместе с синдромом
инфекционной интоксикации.
В более поздние сроки заболевания, у больных с вовлечением в
патологический процесс сердца, на ЭКГ отмечаются изменения
дистрофического характера, а также определяется атриовентрикулярная
блокада, степень которой может меняться неоднократно в течение суток (1
или 2 степени, иногда полная), внутрижелудочковые нарушения
проводимости по ножкам пучка Гиса, уширение комплекса QRS, нарушение
ритма сердечных сокращений (экстрасистолии). В некоторых случаях
развиваются более выраженные диффузные поражения сердца —
миоперикардит.
В России частота артритов боррелиозной этиологии находится в пределах
2-10% в зависимости от географического региона регистрации случаев.
Сроки появления первых воспалительных изменений в суставах после
инфицирования отмечаются в пределах от нескольких дней до одного года —
двух лет.
Артрит развивается обычно через несколько недель (4-6) от начала болезни
или после мигрирующей эритемы, которая наблюдается только у 40% больных
с поражением опорно-двигательного аппарата. Реже признаки суставного
синдрома выявляются тогда, когда еще сохраняется эритема и синдром
инфекционной интоксикации. Поражения суставов нередко могут быть
признаками безэритемной формы ИКБ. Наиболее часто вовлечение суставов в
патологический процесс отмечается в первые 3 месяца заболевания (в 65%),
в последующем первичное поражение суставов боррелиозного генеза
наблюдается значительно реже. Клинически артрит при ИКБ проявляется в
виде моно- или олигоартрита, обычно крупных суставов: до 50% — это
коленные суставы, 30% — плечевые, 20-25% локтевые и голеностопные.
Значительно реже поражаются мелкие суставы кистей и стоп (до 10%).
Вовлечение в процесс одного сустава отмечается у трети больных, в
несколько большем проценте имеется одновременное поражение двух-трех
суставов (до 40%).
Одним из первых проявлений суставного синдрома практически у всех
пациентов являются артралгии. Артралгии, которые очень часто наблюдаются
при остром ИКБ (от 20 до 60% больных), не являются признаками
воспалительных изменений в суставе, поэтому иногда выделяют
артралгический и артритический клинические варианты течения острого
(подострого) боррелиоза. Возможно, что артралгии при ИКБ являются менее
выраженным, субклиническим отражением однотипного процесса воспаления,
что и при артритах.
Патоморфологическая и клиническая характеристика суставного синдрома
при ИКБ практически не отличается от наблюдаемой при острых артритах
другой этиологии.
Изменения в суставах характеризуются динамичностью, а степень их
выраженности варьирует в зависимости от давности суставного синдрома и
предшествующего лечения. Без этиотропного лечения артрит принимает
хроническое непрерывное или рецидивирующее течение.
Хроническое течение. Течение заболевания расценивается как хроническое
в случаях, когда клинические проявления ИКБ сохраняются более 6 месяцев.
Для этой стадии болезни характерно развитие прогрессирующего
хронического воспаления в коже, суставах или нервной системе, реже в
других органах, приводящее к атрофическим и дегенеративным изменениям в
этих органах.
При хроническом ИКБ возможно прогредиентное течение, когда признаки
болезни в динамике непрерывно прогрессируют без ремиссий, или
рецидивирующее течение с периодами ремиссии разной продолжительности.
При отсутствии в анамнезе острого манифестного течения ИКБ клиническая
диагностика хронической формы бывает затруднительна, так как
утрачивается связь болезни с присасыванием иксодовых клещей, а наличие
неспецифичных клинических проявлений не позволяет заподозрить
боррелиозную инфекцию.
Как правило, на первый план выступает какой-либо ведущий синдром,
обусловленный поражением нервной системы, кожи, суставов или сердца,
реже других органов и систем.
Поражение центральной нервной системы может проявляться длительно
сохраняющейся головной болью, быстрой утомляемостью, снижением памяти,
нарушением сна, что укладывается в клинику астено-вегетативного
синдрома. Появляются симптомы энцефаломиелита, рассеянного склероза,
могут развиваться психические нарушения, эпилептиформные припадки.
Иногда отмечаются поражения черепных нервов со стойкими нарушениями
функции. Клинических проявлений, патогномоничных для боррелиозной
инфекции, при поражении черепных нервов нет. Однако отмечается
преимущественное поражение вестибулокохлеарного нерва (от 15% до 80%
случаев), а также зрительного нерва в 5%-10%.
Прогрессирующий энцефаломиелит наблюдаемый при хроническом течении ИКБ
был первоначально описан Ackermann в 1985 году. Частота его составляет
от 4% до 20% всех случаев ИКБ с поражением нервной системы. Он
наблюдается обычно у пациентов в 40-60 летнем возрасте.
Продолжительность болезни до установления диагноза может быть от 6
месяцев до 25 лет (в среднем 14 месяцев). Может развиться и в первый
год после мигрирующей эритемы.
В отличие от поражения ЦНС при остром течении ИКБ редко наблюдается
предшествующий корешковый синдром, головные боли и клинические признаки
инфекции. Более типично медленно прогрессирующее течение без болевого
синдрома, который иногда может наблюдаться при обострениях заболевания.
Обычно не бывает бессимптомных периодов. Может быть спинальный и
церебральный тип поражений. Ведущие признаки — спастический пара- или
тетрапарез, спинная или мозжечковая атаксия, психоорганический синдром,
гемипарез, экстрапирамидные моторные признаки. Все эти симптомы могут
наблюдаться как изолированно, так и в различных сочетаниях.
Сопутствующее поражение корешков спинномозговых нервов наблюдается у
четверти больных.
При ЭЭГ часто выявляются патологические изменения, подтверждающие
многоочаговый характер поражения нервной системы. Обычно определяются
легкие диффузные изменения корковой ритмики со снижением регулярности
альфа-ритма, сглаженность зональных различий, умеренное увеличение
индекса медленно-волновых компонентов тета- и дельта-диапазона,
выраженные диффузные нарушения биоэлектрической активности на
диэнцефально-стволовом уровне.
На компьютерной томографии и МРТ у ряда больных выявляются признаки
атрофии коры головного мозга, дилятации желудочковой системы мозга,
арахноидит. МРТ выявляет неопределенные воспалительные изменения в
веществе головного и спинного мозга в половине случаев.
Воспалительный синдром цереброспинальной жидкости с умеренным
лимфоплазматическим плеоцитозом, признаками нарушения
гематоэнцефалического барьера и часто выявляемым повышенным
интратекальным синтезом IgG, IgA, IgM позволяет проводить
дифференциальную диагностику между острым и хроническим течением или
обострением процесса. Анализ цереброспинальной жидкости достоверно
отличает проявления боррелиозного прогрессирующего энцефаломиелита от
рассеянного склероза.
Цереброваскулярный нейроборрелиоз проявляется умеренными признаками
менингеального синдрома, постоянными или преходящими парезами черепных
нервов и медленно прогрессирующим психоорганическим синдромом с
изменениями личности, нарушениями памяти. Могут быть преходящие
ишемические нарушения в различных сосудистых ассоциированных зонах или
мозговые инсульты. Все эти симптомы наблюдаются через 3-7 месяцев от
начала болезни.
Энцефалопатия рассматривается как одно из проявлений хронического
течения боррелиоза. Явления энцефалопатии нередко выступают на первый
план среди других симптомов, причем почти в половине случаев они
проявляются синдромом пирамидной недостаточности или рассеянной
органической симптоматикой. Энцефалопатия сопровождается мозжечковыми
нарушениями, пароксизмальными расстройствами сознания, астеническим
синдромом и интеллектуально-мнестическими расстройствами. У больных
могут возникать изменения психики в виде депрессии, раздражительности
или паранойи.
Нарушение памяти и восприятия, синдром патологической усталости могут
сохраняться после острого боррелиоза или же развиваются в течение
последующих месяцев, и даже лет. В половине случаев у больных с
боррелиозной энцефалопатией отмечается повышенный уровень белка в
спинномозговой жидкости, но воспалительные изменения в ликворе не
обнаруживаются.
Неврологические дефициты у больных с энцефалопатией могут быть выявлены
при нейрофизиологических обследованиях. Вызванные потенциалы и МРТ
иногда выявляют повреждения белого вещества головного мозга в виде
многоочаговых изменений.
При поражении периферической нервной системы наблюдаются
полирадикулоневриты, полиневропатия. Чаще развиваются радикулоневриты
шейного, грудного и поясничного отделов позвоночника с нарушением
чувствительности и двигательными расстройствами. В зонах иннервации
пораженных нервов наблюдается атрофия мышц. Хроническая
радикулоневропатия проявляется болями или нарушением функции в шейном,
грудном или люмбосакральном сегментах. Больные с хронической
радикулоневропатией часто жалуются на корешковые боли или дистальные
парастезии в конечностях, реже на боли в области туловища, иногда эти
явления сопровождаются умеренно выраженной мышечной слабостью. Больные
полиневропатией могут иметь симптомы нарушения чувствительности по типу
носков, перчаток, как симметричные, так и односторонние.
Признаки неврита с нарушениями кожной чувствительности и парестезиями
наблюдаются почти у 40-60% больных с хроническим атрофическим
акродерматитом (ХААД). Иногда умеренно выраженная хроническая
аксональная полинейропатия может наблюдаться у пациентов с боррелиозным
поражением нервной системы и без сопутствующих изменений кожи и других
органов [10,11].
Артриты при хроническом ИКБ чаще характеризуются поражением одного или
двух крупных суставов. Обычно это один или оба коленных сустава.
Течение болезни характеризуется обострениями и ремиссиями.
Продолжительность обострений может длиться от нескольких дней до
месяцев, в среднем до недели. Без лечения самостоятельная ремиссия
(длительная) обычно наступает через 6-7 месяцев активного процесса. В
период ремиссий иногда больными отмечаются артралгии, которые носят
мигрирующий характер с распространением болевого синдрома на несколько
суставов. Пораженные суставы в этот период, как правило, внешне не
изменены или определяется их незначительное увеличение за счет отечности
окружающей ткани. При длительном течении артрита примерно у 10%
пациентов развиваются небольшие сгибательные контрактуры, обусловленные
изменениями связочного аппарата пораженных суставов. В ряде случаев
хроническое течение может привести к анкилозу.
Поражения других органов, при наличии ведущего суставного синдрома в
клинике ИКБ, встречается достаточно часто. У одной трети больных
имеются признаки сочетанного поражения опорно-двигательного аппарата и
нервной системы. Причем эти симптомы могут появляться в любом порядке
как в первые дни после присасывания клеща, так и через 3-6 месяцев после
инфицирования.
Признаки поражения сердечно-сосудистой системы у больных с проявлениями
суставного боррелиозного синдрома выявляются в 20% случаев.
Сопутствующие признаки поражения других органов у детей с артритами
боррелиозгой этиологии наблюдаются значительно реже, чем у взрослых.
Специфические поражения кожи такие как хронический атрофический
акродерматит (ХААД), анетодермия (пятнистая атрофия кожи) в детском
возрасте встречаются крайне редко.
При при хроническом течении ЛБ могут наблюдаться и неспецифические
поражения кожи: узловатая эритема, распространенный капиллярит
(экзематидоподобная пурпура) и др.[3,4,5].
Особенности клинических проявлений при смешанной инфекции (клещевой
энцефалит и болезнь Лайма).
Инкубационный период при смешанной инфекции (боррелиоз и клещевой
энцефалит) в среднем составляет 10-12 дней (1-35 дня), причем у
большинства он не превышает 15 дней.
Отсутствие в анамнезе указаний на присасывание иксодовых клещей не
исключает ни боррелиоза, ни тем более клещевого энцефалита, так как
заражение этими инфекциями возможно при употреблении в пищу козьего
молока (возможность заражения боррелиозом через коровье молоко не
исключается). При алиментарном пути заражения отмечается более тяжелое
течение микс-инфекции.
Клиническая картина смешанной инфекции у детей характеризуется в
большинстве случаев доминированием признаков ЛБ, однако, в редких
случаях преобладает клиника КЭ. Начало заболевания характеризуется
появлением общеинфекционной симптоматики, сочетающейся с головной болью
различной интенсивности. Пациенты жалуются на общее недомогание,
нарушения сна, озноб, тошноту, головокружение, разнообразные по
локализации миалгии. Лихорадка в большинстве случаев фебрильная. В
30-50% случаев при микстовых формах отмечается двухволновый характер
лихорадки в течение 3-7 дней с периодами апирексии от 4-х до 20 дней.
Для смешанных форм, по сравнению с » изолированным» клещевым энцефалитом
характерно более легкое течение с частой регистрацией заболевания в
стертой форме.
При смешанной инфекции боррелиоз чаще протекает в безэритемной форме.
При наличии боррелиозного поражения органов отмечается более длительное
сохранение симптомов органных поражений, чем при моноинфекции [4,5].
Наибольшую диагностическую трудность представляют случаи при сочетании
лихорадочной формы клещевого энцефалита и безэритемной формы болезни
Лайма.
Приложение Г 7. Шкала ком Глазго/Glasgow Coma Scale/ (Teasdale G.M.,Jennett В., 1974)
|
Признак |
Балл |
|
Открывание глаз |
|
|
* отсутствует |
1 |
|
* как реакция на боль |
2 |
|
* как реакция на голос |
3 |
|
* спонтанное |
4 |
|
Двигательная реакция (наилучший ответ в непораженных конечностях) |
|
|
* отсутствие движений |
1 |
|
* патологическое разгибание в ответ на болевое раздражение |
2 |
|
* патологическое сгибание в ответ на болевое раздражение |
3 |
|
* отдергивание конечности в ответ на болевое раздражение |
4 |
|
* целесообразное движение в ответ на болевое раздражение (отталкивание) |
5 |
|
* выполнение движений по команде |
6 |
|
Вербальная реакция |
|
|
* отсутствует |
1 |
|
* нечленораздельные звуки |
2 |
|
* бессвязные слова, ответ по смыслу не соответствует вопросу |
3 |
|
* спутанная речь |
4 |
|
* норма |
5 |
|
Шкала ком Глазго модифицированная, для детей младше 4-х лет |
Балл |
|
Открывание глаз |
|
|
* отсутствует |
1 |
|
* как реакция на боль |
2 |
|
* как реакция на голос |
3 |
|
* спонтанное |
4 |
|
Двигательная реакция (наилучший ответ в непораженных конечностях) |
|
|
* отсутствие движений |
1 |
|
* патологическое разгибание в ответ на болевое раздражение |
2 |
|
* патологическое сгибание в ответ на болевое раздражение (декортикация) |
3 |
|
* отдергивание конечности в ответ на болевое раздражение |
4 |
|
* целесообразное движение в ответ на болевое раздражение (отталкивание) |
5 |
|
* выполнение движений по команде |
6 |
|
Вербальная реакция |
|
|
* плач и интерактивность отсутствуют |
1 |
|
* не успокаивается при плаче, беспокоен |
2 |
|
* при плаче успокаивается, но ненадолго, стонет |
3 |
|
* ребёнка при плаче можно успокоить, интерактивность неполноценная |
4 |
|
* ребёнок улыбается, ориентируется на звук, следит за объектами, |
5 |
Интерпретация результатов:
|
5 баллов — сознание ясное. 14-13 баллов — 12—11 баллов — 10—8 |
7-6 баллов — 5-4 баллов — 3 балла — |
Приложение Г 8.Противопоказания для проведения люмбальной пункции
-
нарушение уровня сознания (ШКГ менее 9 баллов), или флюктуирующее
сознание -
относительная брадикардия и гипертензия,
-
очаговая неврологическая симптоматика,
-
судороги
-
нестабильная гемодинамика,
-
Неадекватная реакция зрачков на свет,
-
синдром «кукольных глаз»,
-
септический шок,
-
прогрессирующая геморрагическая сыпь,
-
нарушения гемостаза
-
Уровень тромбоцитов менее 100 х109/л
-
Проводимая антикоагулянтная терапия
-
Локальная инфекция кожи и мягких тканей в зоне проведения СМП.
-
Дыхательная недостаточность
Дата публикации 2 июля 2018Обновлено 24 ноября 2022
Определение болезни. Причины заболевания
Болезнь Лайма (иксодовый клещевой боррелиоз) — опасное инфекционное трансмиссивное заболевание острого или хронического течения, вызываемое бактериями рода Borrelia, которые поражают кожу, суставы, сердце и нервную систему. Клинически характеризуется полиморфизмом проявлений и без лечения приводит к стойкому нарушению жизнедеятельности и инвалидизации человека.
Краткое содержание статьи — в видео:
Возбудитель боррелиоза
Царство — бактерии
род — Borrelia (тип Спирохет)
виды — более 10, из них наиболее этиологически значимые Borrelia burgdorferi (наиболее распространён), Borrelia azelii, Borrelia garinii.
Впервые данная группа заболеваний официально зарегистрирована в США в районе города Лайм (штат Коннектикут) — отсюда и название — в 1975 году исследователем Алленом Стиром. Переносчик был выявлен в 1977 году, а в 1982 году биологом Вилли Бургдорфером выделен возбудитель.
Грамм-отрицательны. Культивируются в видоизменённой среде Kelly (селективная среда BSK-KS). Любит жидкие многокомпонентные среды. Жгутиконосцы. Небольшого диаметра, что позволяет им обходить большинство бытовых бактериальных фильтров. Borrelia burgdorferi состоит из плазмоцилиндра, покрытого клеточной мембраной, имеющей в составе термостабильный ЛПС. Температурный оптимум — 33-37°С. Сходствует со штопорообразной извитой спиралью. Вид завитков неравномерный, вращательные движения медленные.
Группы антигенов: поверхностные Osp A, Osp B, Osp С (обуславливают различия штаммов). Этиологические агенты генетически гетерогенны (то есть комплекс Borrelia burgdorferi sensu lato — вызывает группу этиологически самостоятельных иксодовых боррелиозов).
Хорошо красятся анилиновыми красителями. Неплохо выдерживают низкие температуры. Фенол, формалин, спирт и другие обеззараживающие вещества, а также ультрафиолетовое излучение вызывают быструю гибель. Является внутриклеточным паразитом.[2][3][5]
Эпидемиология
Природно-очаговое заболевание. Источник инфекции — различные животные (олени, грызуны, волки, домашние и дикие собаки, еноты, овцы, птицы, крупный и мелкий рогатый скот и другие). Переносчики — иксодовые клещи (таёжный и лесной): Ixodes demine (США), Ixodes ricinus и Ixodes persulcatus (Россия и Европа).
Род Ixodes — это темно-коричневый клещ с твёрдым, чуть больше булавочной головки телом, похож на корочку на ссадине или кусочек грязи. В тканях животных возбудитель присутствует в очень небольшом количестве (сложно обнаружить). Исходя из географии заболевания боррелии расселяются с мигрирующими птицами, прикрепившись к ним. Возможен симбиоз нескольких видов боррелий в одном клеще. Возбудитель передаётся среди клещей трансовариальным способом, то есть от самки к потомству. Живут клещи до 2 лет, часто находятся на кустарниках не выше одного метра от земли. Перезимовать способны только самки, самцы погибают после спаривания. В эндемичных районах заражённость клещей достигает 70%, в остальных регионах — от 10%. Высокая частота инфицированности клеща не является постулатом высокой заболеваемости людей после укуса, так как лишь у немногих клещей боррелии находятся в слюнных железах. Сосание крови осуществляется длительное время и боррелии поступают в ткани не сразу, поэтому ранее удаление клеща существенно снижает риск передачи.
Восприимчивость всеобщая.
Заразен ли боррелиоз
Механизмы передачи инфекции:
- трансмиссивный (инокуляция — при укусе; очень редка контаминация — при втирании остатков клеща в рану);
- вертикальный (трансплацентарно — от матери к плоду);
- алиментарный путь (через молоко больного животного).
Между людьми боррелиоз не распространяется (исключая вертикальный механизм). Через грудное молоко, слюну и половые жидкости боррелиоз не передаётся.
Распространённость
География распространения достаточно широкая: США, Прибалтика, лесная Европа, Северо-Запад и Центр России, Предуралье, Урал, Западная Сибирь, Дальний Восток.
Сезонность весенне-летняя и осенняя (то есть во время тепла, когда клещи активны). Иммунитет нестерильный. Повторные заболевания возможны через 5-7 лет.[1][4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
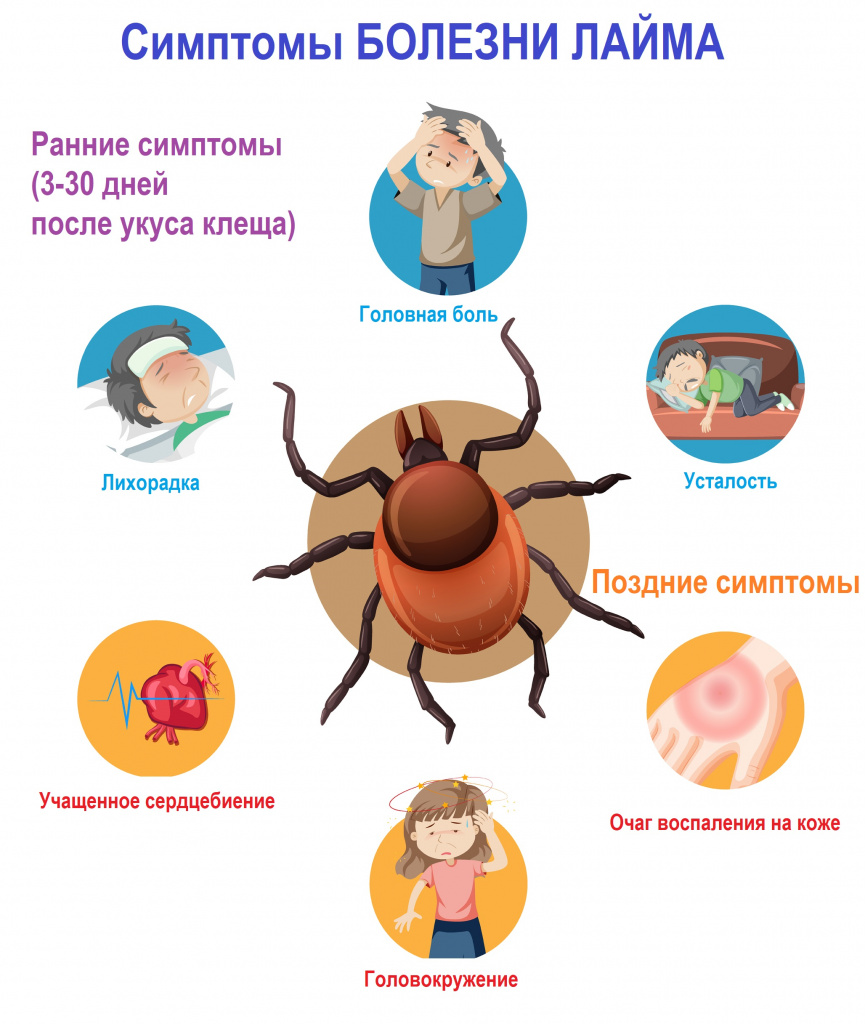
Симптомы болезни Лайма
Инкубационный период в различных источниках колеблется от 1 до 50 дней (в практической деятельности следует придерживаться срока 1-30 дней).
Синдромы заболевания:
- общей инфекционной интоксикации;
- эритемы (покраснение кожи);
- артрита;
- регионарной лимфаденопатии (увеличение лимфоузлов);
- поражения нервной системы;
- поражения сердечно-сосудистой системы;
- гепатолиенальный (увеличение печени и селезёнки).
Периоды развития заболевания имеют достаточно условный характер, в основном ограничены лишь временными рамками:
- ранний (локализованная и диссеминированная стадии);
- поздний;
- резидуальный.
Локализованная стадия раннего периода
Начинается остро или подостро с невысокой лихорадки (субфебрильная температура тела — 37,1-38°C), головной боли, слабости, дискомфорта в мышцах и суставах. Редко бывает тошнота и рвота. Катар (воспаление) верхних дыхательных путей возникает очень редко, иногда бывает регионарная лимфаденопатия, гепатолиенальный синдром.
Самым ярким признаком данной фазы болезни (однако не всегда!) является выход на поверхности кожи мигрирующей кольцевидной эритемы (патогномоничный признак заболевания). Вначале в месте локализации укуса клеща возникает первичный аффект (покраснение 2-4 мм красноватого цвета), затем появляется пятно или папула интенсивного розово-красного цвета, в продолжении нескольких суток распространяющаяся во все стороны на много сантиметров в диаметре. Края пятна становятся чётко очерченными, ярко-красными, чуть возвышающимися над уровнем неизменённой кожи. Чаще в центре пятно медленно бледнеет, становится цианотичным (синеет), и образование приобретает характерный вид кольцевидной эритемы овальной или округлой формы.
В месте локализации эритемы не исключается зуд, слабая болезненность. При отсутствии антибиотикотерапии эритема визуализируется в течение нескольких дней, при их отсутствии может держаться до двух месяцев и более. В исходе — слабая непродолжительная пигментация, шелушение. У части больных появляется несколько эритем меньшего диаметра (обычно в более поздний период).
Диссеминированная стадия раннего периода
Эта стадия начинается на 4-6 неделе болезни (при отсутствии профилактической и лечебной терапии предшествующего периода). В этот период происходит угасание предшествующей симптоматики (синдрома общей инфекционной интоксикации, лихорадки и эритемы). Выявляются неврологические нарушения:
- мягкотекущий энцефалит,
- мононевропатии,
- серозные менингиты,
- энцефаломиелит с радикулоневритическими реакциями,
- лимфоцитарный менингорадикулоневрит, характеризующийся болями в месте укуса, сильными корешковыми болями с нарушением чувствительности и двигательной функции шейного и грудного отделов спинного мозга — так называемый синдром Бэннуорта, включающий триаду: корешковые боли, периферический парез (чаще лицевого и отводящего нервов) и лимфоцитарную клеточную реакцию с содержанием клеток от 10 до 1200 в мм3) при выполнении люмбальной пункции.
Возможно поражение сердечно-сосудистой системы — кардиалгии, сердцебиения, повышение артериального давления, миокардиты, AV-блокады (нарушения передачи нервного импульса в проводящей системе сердца).
Иногда бывают поражения кожи (уртикарные и другие высыпания). Может наблюдаться боррелиозная лимфоцитома (доброкачественный лимфаденоз кожи) — синюшно-красный кожный инфильтрат с лимфоретикулярной пролиферацией, преимущественно располагающийся на мочке уха или соске груди. Редко возникают поражения глаз в виде конъюнктивита, хориоидита, ирита.
Не исключаются лёгкие гепатиты, нарушение работы почек.
Поражения суставов в виде реактивного артрита (в основном крупные суставы) в виде болей и ограничения подвижности, без внешних изменений, длительностью от недели до трёх месяцев. При отсутствии лечения болезнь Лайма переходит в хроническую форму.
Поздний период лаймборрелиоза
Начинается спустя 1-3 месяца после раннего и более. Напоминает астеноневротический синдром: слабость, повышенная утомляемость, снижение мнестических функций (памяти и интеллекта), краниалгия (головная боль), нарушения сна, повышенная нервная возбудимость или депрессия, боли в мышцах. Присуще поражение опорно-двигательного аппарата (вначале мигрирующие артралгии без явного воспаления), затем доброкачественные повторяющиеся артриты с воспалением и медленным переходом в хроническое прогрессирующее течение (с необратимым изменением структуры суставов — краевые и кортикальные узуры (эрозии), остеофиты, склероз). Могут быть дерматиты, склеродермия, парапарезы, невриты, расстройства памяти. Характерным поражением является атрофический акродерматит — постепенное появление цианотично-красных пятен на разгибательных поверхностях конечностей, узелки, инфильтраты, иногда кожа приобретает вид «папиросной бумаги».
Описана реинфекция — «свежая» ползучая эритема, врождённый боррелиоз Лайма.
Боррелиоз у беременных
Заражение женщины во время беременности (и до неё при отсутствии лечения) повышает риск гибели плода и выкидыша. Возможно внутриутробное поражение плода с развитием энцефалита и кардита, однако величина риска этого остаётся неясна.
Отличия боррелиоза у детей
Болезнь Лайма у детей чаще всего развивается в возрасте от 3 до 10 лет. При этом часто появляется мигрирующая эритема (покраснение кожи), расположенная в верхней половине тела. Интоксикация, как правило, сильнее, чем у взрослых. Могут увеличиваться лимфатические узлы возле места укуса клеща. Без лечения до 20 % случаев болезни Лайма переходит в хроническую форму.
Дифференциальный диагноз:
- в первую фазу — лихорадочные состояния с экзантемой, клещевой энцефалит, рожистое воспаление, эризипелоид, целлюлит;
- во вторую стадию — серозные менингиты другой этиологии, клещевой энцефалит, ревмокардит;
- в третью стадию — ревматизм и сходные заболевания, ревматоидный артрит, болезнь Рейтера.[3][6]
Отличия от клещевого энцефалита
При клещевом энцефалите присутствует выраженная лихорадка, общемозговая и неврологическая симптоматика, при боррелиозе — поражения кожи, суставов и сердца.
Патогенез болезни Лайма
Входные ворота — кожа в месте укуса клеща (развивается кольцевидная эритема — инфекция локализована в течение 5 дней). Далее происходит лимфо- и гематогенное распространение боррелий во внутренние органы, суставы, лимфатические образования, мозговые оболочки (диссеминация инфекции). В этот период происходит частичная гибель спирохет с высвобождением ими эндотоксина и запуском иммунопатологических реакций. Происходит активное раздражение иммунной системы и генерализованная гиперагрессия местного гуморального и клеточного звена иммунитета. На появление флагеллёзного жгутикового антигена начинается выработка антител классов М и G. На данном этапе при адекватности иммунной системы, своевременно начатом лечении имеются все шансы на полную элиминацию возбудителя и регресс всех иммунопатологических сдвигов.
В случае прогрессирования боррелиоза (отсутствия лечения) происходит дальнейшее размножение боррелий, расширение спектра антител к антигенам спирохет и их длительная выработка (хронизация инфекции). Появляются циркулирующие иммунные комплексы, усиление продукции T-хелперов, лимфоплазматические инфильтраты (уплотнения ткани) в органах.
Ведущую роль в патогенезе артритов несут липополисахариды, стимулирующие синтез ИЛ-1 клетками моноцитарно-макрофагального ряда, Т- и В-лимфоцитов, простагландинов и коллагеназы синовиальной тканью (то есть происходит активация воспаления в полости суставов). Циркулирующие иммунные комплексы накапливаются в органах, привлекают нейтрофилы, которые вырабатывают медиаторы воспаления, вызывая воспалительные и дистрофические изменения в тканях. Возбудитель может сохраняться в организме десятилетия, поддерживая иммунопатологический процесс.[2][3][6]
Классификация и стадии развития болезни Лайма
1. По форме:
- манифестная;
- латентная (симптомы отсутствуют, только лабораторные изменения);
2. По течению:
- острое (до трёх месяцев)
- подострое (от трёх до шести месяцев);
- хроническое (более шести месяцев) — непрерывное и рецидивирующее.
3. По периодам:
- ранний (острая и диссеминированная стадии);
- поздний;
- резидуальные явления.
4. По клиническим признакам (при остром и подостром течении):
- эритемная форма;
- безэритемная форма.
5. По преимущественному поражению какой-либо системы:
- нервной системы;
- опорно-двигательного аппарата;
- кожных покровов;
- сердечно-сосудистой системы;
- комбинированные.
6. По степени тяжести:
- лёгкая;
- среднетяжёлая;
- тяжёлая.[1][2]
Осложнения болезни Лайма
Осложнения не характерны, но существуют резидуальные (остаточные) явления заболевания — стойкие, необратимые изменения органического характера (кожи, суставов, сердца, нервной системы при отсутствии явного воспалительного процесса и зачастую самого возбудителя). Они возникают не во время разгара болезни, а спустя длительное время (годы) и снижают работоспособность человека, вплоть до инвалидности. К ним относятся деформирующие артриты с органическими изменениями суставов, истончение кожи, нарушение мнестических функций, памяти, снижение работоспособности.
Симптомы клещевого боррелиоза остаются, как и его возбудители, только если болезнь не долечили или не лечили совсем, но они возникают не всегда. Всё зависит от тяжести заболевания, состояния организма и того, как быстро начали лечение.
Признаки болезни Лайма также могут возникнуть и после исчезновения инфекции. Они связаны с аутоиммунной перестройкой организма, причина которой до конца не ясна. Такое состояние называют пост-боррелиозом. Оно может длиться годами, хотя симптоматика чаще ослабевает (или человек привыкает к ней). Такое состояние в основном характерно для хронических, суставных или нервных форм боррелиоза. К симптомам пост-боррелиоза относят боли в теле, повышенную усталость и затруднённое мышление.
Диагностика болезни Лайма
К какому врачу обращаться при подозрении на боррелиоз
При укусе клеща и подозрении на клещевой боррелиоз необходимо обратиться к инфекционисту.
Какие исследования может назначить врач
- общеклинический анализ крови с лейкоцитарной формулой (нейтрофильный лейкоцитоз, повышение СОЭ);
- биохимический анализ крови (повышение островоспалительных белков, РФ, сиаловых кислот);
- серологические тесты (ИФА классов IgM и IgG, при сомнительных данных выполнение иммуноблоттинга. ПЦР крови, синовиальной жидкости, ликвора).
- МРТ ГМ (признаки атрофии коры головного мозга, дилатации желудочковой системы, воспалительные изменения, арахноидит).
В практической деятельности следует подходить к диагностике комплексно, учитывая совокупность данных, а не только результаты одного вида исследований. Например, в случаях, когда у пациентов при регулярных исследованиях неоднократно выявляются изолированные повышенные титры IgM (даже при подтверждении иммуноблоттингом) при отсутствии IgG, то это следует расценивать как ложноположительный результат. Причинами этого явления могут быть системные аутоиммунные заболевания, онкология, иные инфекционные заболевания, туберкулёз и другие, зачастую причины остаются невыясненными.[1][4]
Через какое время после укуса клеща сдавать анализ на боррелиоз
Анализы следует сдавать сразу после укуса клеща и повторно три недели спустя.
Лечение болезни Лайма
Может проводиться как в инфекционном отделении больницы (при тяжёлом процессе), так и в амбулаторных условиях.
Показана диета № 15 по Певзнеру (общий стол). Режим отделения.
Медикаментозное лечение. Антибактериальная терапия
Наиболее важным и эффективным является применение этиотропной терапии (устраняющей причину) в как можно более ранние сроки от момента укуса клеща. Является достаточно дискутабельным вопрос о применении антибактериальной терапии в ранние сроки (до пяти дней от момента укуса) у необследованных лиц (или до момента получения результатов обследования клеща). Однако с практической точки зрения, учитывая возможность полиэтиологического характера возможного заражения человека (клещевой боррелиоз, моноцитарный эрлихиоз, гранулоцитарный анаплазмоз и другое) и серьёзные прогнозы при развитии системного клещевого боррелиоза, данное превентивное (профилактическое) лечение вполне обосновано. Применяются препараты широкого спектра действия, например, тетрациклинового, цефалоспоринового и пенициллинового рядов.
При развитии поздних стадий системного клещевого боррелиоза эффективность антибиотикотерапии существенно снижается (однако показания сохраняются), так как основное значение приобретают процессы аутоиммунных поражений при малоинтенсивном инфекционном процессе. Курсы лечения длительные (до одного месяца и более), в совокупности с препаратами улучшения доставки антибиотиков в ткани, десенсибилизирующей, противовоспалительной, антиоксидантной терапией.
В случае развития гипериммунного аутопроцесса (патологически усиленного иммунитета) назначаются средства, снижающие реактивность иммунной системы.
После перенесённого заболевания устанавливается диспансерное наблюдение за человеком до двух лет с периодическими осмотрами и серологическим обследованием.[1][5]
Пробиотики
При лечение антибактериальными препаратами следует принимать пробиотические средства.
Дезинтоксикационная терапия
Выраженная интоксикация при болезни Лайма встречается редко, поэтому дезинтоксикационная терапия обычно не требуется.
Симптоматическое лечение
Для уменьшения симптомов боррелиоза могут применяться нестероидные противовоспалительные средства и противоаллергические препараты.
Общеукрепляющая терапия и физиотерапия
При лечении хронических форм боррелиоза можно применять средства общеукрепляющей терапии: витамины и иммуностимуляторы. Также могут назначаться физиотерапевтические процедуры: электрофорез, УФ-облучение, магнитотерапия, УВЧ, парафиновые аппликации, массаж, ЛФК. Эти методы популярны в России, однако исследований, подтверждающих их эффективность при восстановлении после болезни Лайма, недостаточно.
Прогноз. Профилактика
Неспецифическая профилактика — использование защитной плотной одежды при посещении лесопарковой зоны, отпугивающих клещей репеллентов, периодические осмотры кожных покровов (раз в два часа). Централизованная обработка лесных и парковых угодий акарицидными средствами. При обнаружении присосавшегося клеща незамедлительно обратиться в травматологическое отделение для удаления клеща и отправки его на обследование и параллельно обратиться к врачу-инфекционисту для наблюдения, обследования и получения рекомендаций по профилактической терапии.
Специфическая — профилактическое использование антибиотиков в ранние сроки после укуса клеща по назначению врача.[4][5]
Создаётся ли иммунитет после перенесённого боррелиоза
Повторно заболеть можно через 5-7 лет, в некоторых случаях раньше.
Существует ли прививка от боррелиоза
Вакцины от болезни Лайма сейчас нет. Компании Valneva, Pfizer и MassBiologics разработали вакцины-кандидаты, которые проходят клинические испытания [7].
Категория:
Обзор мировой медицинской периодики 2020
Обзор
30 ноября 2020 г. опубликован совместный документ Infectious Diseases Society of America, American Academy of Neurology, и American College of Rheumatology по профилактике, диагностике и лечению клещевого боррелиоза (болезни Лайма).
Рекомендации:
— Для профилактики укусов клещами рекомендуется применять N, N-диэтил-m-толуамид (DEET), пикаридин, этил-3-[М-бутилацетамидо]-пропионат (ИР3535), масло лимонного эвкалипта, п-ментан-3,8-диол, 2-ундеканон, или перметрин.
— Для удаления присосавшегося клеща рекомендуется механическое удаление пинцетом. Не рекомендуется прижигание присосавшегося клеща, либо нанесение ядовитых химикатов или нефтепродуктов, чтобы клещ отвалился.
— Рекомендуется сдать клещ для идентификации вида клеща.
— Не рекомендуется тестирование удаленного клеща на Borrelia burgdorferi. Наличие или отсутствие Borrelia burgdorferi у иксодового клеща, удаленного от пациента, не прогнозирует вероятность клинического инфицирования.
— Не рекомендуется тестирование бессимптомных пациентов на Borrelia burgdorferi после удаления иксодового клеща.
— Рекомендуется применение профилактической антибиотикотерапии только у взрослых и детей в течение 72-х часов после удаления клеща высокого риска, но антибиотико-профилактика не рекомендуется при укусах клеща сомнительного риска или низкого риска. Если укус клеща не может быть классифицирован с уверенностью, что это укус высокого риска, то рекомендуется выжидательный подход.
Укус клеща считается высоким риском только, если он соответствует следующим критериям: клещ идентифицирован как иксодовый вид клеща, укус произошел в высоко-эндемичной зоне, и клещ был присосан в течение ≥ 36 часов.
— При укусах иксодовых клещей высокого риска рекомендуется применение одной дозы перорального доксициклина для всех возрастных групп в течение 72-х часов после удаления клеща. Однократная доза для взрослых составляет 200 мг и для детей 4,4 мг/кг (вплоть до максимум 200 мг).
— У пациентов с потенциальным укусом клеща в эндемичной по клещевому боррелиозу зоне, у которых имеется 1 или более кожных участков, соответствующих мигрирующей эритеме, рекомендуется клиническое диагностирование, нежели чем лабораторное тестирование.
— У пациентов, у которых имеется 1 или более кожных участков предполагающих, но атипичных для мигрирующей эритемы, рекомендуется тестирование антител сыворотки в остром периоде (с последующим тестированием сыворотки в фазе выздоровления, если изначальный тест был отрицателен), нежели чем прямые методы, такие как ПЦР или посев на крови или кожных пробах. Забор сыворотки в фазе выздоровления должен быть выполнен как минимум через 2-3 недели после тестирования сыворотки в острой фазе.
Автор обзора
Автор обзоров мировой медицинской периодики на портале MedElement — врач общей практики, хирург Талант Иманалиевич Кадыров.
Закончил Киргизский Государственный медицинский институт (красный диплом), в совершенстве владеет английским языком. Имеет опыт работы хирургом в Чуйской областной больнице; в настоящий момент ведет частную практику.
Регулярное повышение квалификации: курсы Advanced Cardiac Life Support, International Trauma Life Support, Family Practice Review and Update Course (Англия, США, Канада).
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Болезнь Лайма: причины появления, симптомы, диагностика и способы лечения.
Определение
Болезнь Лайма — инфекционное трансмиссивное природно-очаговое заболевание, вызываемое спирохетами и передающееся иксодовыми клещами, имеющее тенденцию к хроническому и рецидивирующему течению и преимущественному поражению кожи, нервной системы, опорно-двигательного аппарата и сердца.
Причины появления болезни Лайма
Болезнь Лайма вызывают грамотрицательные спирохеты рода Borrelia burgdorferi. Переносят инфекцию иксодовые клещи, чаще всего они присасываются в области шеи, груди, подмышечных впадин, паховых складок, т.е. в местах с тонкой кожей и обильным кровоснабжением. У детей относительно частым местом прикрепления клеща является волосистая часть головы.
С момента попадания клеща на одежду человека до момента его присасывания проходит примерно 1-2 часа.
Со слюной клеща возбудитель болезни Лайма проникает в организм. На коже, в месте присасывания клеща, развивается мигрирующая кольцевидная эритема. От места внедрения с током лимфы и крови возбудитель попадает во внутренние органы, суставы, лимфоузлы и мозговые оболочки. Погибая, боррелии выделяют эндотоксин, который обуславливает каскад иммунопатологических реакций.
Описаны еще несколько путей передачи боррелий:
- алиментарный путь – при употреблении в пищу козьего молока, не прошедшего термическую обработку;
- внутриутробное заражение (от матери – плоду), сопровождающееся врожденным аномалиями развития плода, выкидышами и гибелью плода – особенно при заражении в ранний период беременности. Восприимчивость людей к боррелиям высокая, если не абсолютная. Стойкий иммунитет не формируется – переболевшие могут заражаться многократно.
Классификация заболевания
Болезнь Лайма может протекать в острой, подострой и хронической форме.
Выделяют эритемную (с поражением кожи) и безэритемную формы с преимущественным поражением нервной системы, сердца, суставов.
По степени тяжести различают тяжелое, средней тяжести и легкое течение боррелиоза.
Симптомы болезни Лайма
Острое и подострое течение
Инкубационный период составляет от 3 до 30 дней, в среднем – две недели. Начало заболевания, как правило, имеет характерные черты инфекционного процесса и часто протекает с поражением кожи. Одним из первых симптомов является мигрирующая эритема вокруг того места, где присосался иксодовый клещ, и интоксикация. При безэритемной форме боррелиоза ведущим симптомом становится интоксикация (головная боль, озноб, тошнота, мигрирующие боли в костях и мышцах, артралгия, общая слабость, быстрая утомляемость, лихорадка от субфебрильной до 40°С).
Лихорадочный период может продолжаться несколько дней (обычно не более 15 дней). В большинстве случаев синдром общей интоксикации выражен умеренно.
В месте присасывания клеща в конце инкубационного периода больные отмечают небольшой зуд, иногда боль, покраснение кожи (эритему) с небольшой инфильтрацией подкожной клетчатки. Эритема постепенно увеличивается, достигая размеров 5-15 см, редко – до 50 см и более. Пятно имеет округлую или овальную форму с сильно гиперемированным и возвышающимся над уровнем окружающей кожи наружным краем. Через несколько дней центральная часть эритемы бледнеет или приобретает синюшный оттенок.
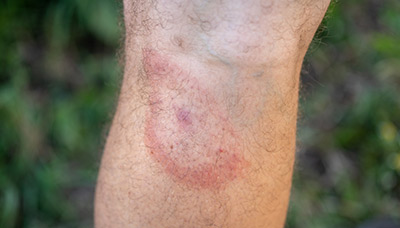
Нередки атипичные варианты мигрирующей эритемы:
- диаметр пятна менее 5 см;
- эритема имеет форму полосы или полукольца;
- центральная часть эритемы покрыта чешуйками, везикулами, эрозиями, геморрагическими высыпаниями, особенно при локализации на задней поверхности голеней.
Болезнь Лайма, протекающая без поражения кожи, характеризуется развитием патологических признаков со стороны внутренних органов (нервной системы, суставов, сердца, глаз и др.) через 2-10 недель после начала болезни. Чаще всего наблюдается поражение нервной системы: менингит (менингоэнцефалит), неврит черепных нервов, радикулоневрит. При менингите пациенты испытывают головную боль различной интенсивности (от слабой до невыносимой), светобоязнь, повышенную чувствительность к звуковым и световым раздражителям, болезненность при движении глазных яблок, их мучают тошнота и рвота, выявляется умеренная ригидность (скованность) затылочных мышц.
Невриты черепных нервов встречаются примерно у половины больных с неврологическими расстройствами и проявляются нарушением функции лицевых мышц, онемением и покалыванием пораженной половины лица.
Боль в области уха и нижней челюсти свидетельствует о вовлечении в патологический процесс V пары черепных нервов. Могут также поражаться глазодвигательные, зрительные, слуховые нервы, реже – языкоглоточный и блуждающий нервы. Неврологические симптомы при правильном лечении обычно исчезают через несколько месяцев, хотя могут рецидивировать, что говорит о хронизации заболевания.
Поражения сердца появляются обычно на 5-6-й неделе от начала заболевания. Больные жалуются на неприятные ощущения и боль в области сердца, учащенное сердцебиение, одышку, головокружение.
Артрит, как правило, развивается через 4-6 недель от начала болезни или после мигрирующей эритемы, которая наблюдается примерно у 40% больных с поражением опорно-двигательного аппарата.
При болезни Лайма артрит поражает крупные суставы: коленные, плечевые, локтевые и голеностопные.
Хроническое течение
Течение заболевания расценивается как хроническое, когда клинические проявления болезни Лайма сохраняются более 6 месяцев. В этом случае прогрессирующий хронический воспалительный процесс развивается на коже, в суставах или нервной системе, реже – в других органах.
О поражении центральной нервной системы говорят длительно сохраняющиеся головные боли, быстрая утомляемость, снижение памяти, нарушение сна, что укладывается в клинику астено-вегетативного синдрома.
Энцефалопатия рассматривается как одно из проявлений хронического течения болезни Лайма.
Поражение периферической нервной системы обычно затрагивает шейный, грудной и поясничный отделы позвоночника. Больные жалуются на боль или дистальные парастезии в конечностях, иногда сопровождающиеся умеренно выраженной мышечной слабостью. У пациентов могут присутствовать симптомы нарушения чувствительности по типу носков, перчаток, как симметричные, так и односторонние.
Приблизительно у 10-15% больных с явлениями острого артрита заболевание приобретает хроническое течение. Артриты при хроническом боррелиозе обычно затрагивают один или два крупных сустава (чаще всего коленных). Нередко при наличии ведущего суставного синдрома в клинике боррелиоза поражения распространяются на сердечно-сосудистую систему и кожу в виде различных дерматитов.
Диагностика болезни Лайма
Диагностические мероприятия при подозрении на болезнь Лайма включают лабораторные и инструментальные методы обследования.
Лабораторная диагностика:
- определение повышенного уровня антител класса IgM к боррелиям (с 3-6-й недели болезни);
К каким врачам обращаться
При обнаружении на теле присосавшегося клеща лучше всего обратиться в ближайший травматологический пункт, где его удалят и решат вопрос об экстренной профилактике болезни Лайма.
Если обращение за медицинской помощью невозможно, то клеща следует удалить самостоятельно, поместить его в герметичную банку с маленьким кусочком ваты, смоченным в воде, и отнести в лабораторию для исследования на боррелиоз и другие инфекции. Если по результатам лабораторного анализа клещ оказался переносчиком боррелиоза, необходимо проконсультироваться с врачом-инфекционистом для определения дальнейшего алгоритма действий.
При первых клинических проявлениях заболевания нужно обратиться к врачу общей практики,
терапевту
. При наличии неврологических симптомов требуется консультация
невролога
.
Лечение болезни Лайма
Основное лечение при болезни Лайма – антибактериальная терапия. Для достижения максимального эффекта требуется как можно более раннее назначение антибактериальных препаратов. Это позволяет значительно снизить риск развития неврологических, кардиальных и суставных осложнений.
Осложнения
Болезнь Лайма опасна тем, что она гораздо чаще, чем клещевой энцефалит, приобретает хроническое течение. Особенно тяжело переносят заболевание пожилые люди, что объясняется наличием сопутствующей хронической патологии – атеросклероза, гипертонической болезни и др.
После перенесенной инфекции может развиться нарушение высших психических функций, вплоть до слабоумия, паралича периферических нервов, потери слуха и зрения, тяжелой сердечной аритмии.
К числу осложнений болезни Лайма относят множественные артриты, доброкачественные опухоли кожи в месте внедрения клеща.
Летальные случаи от болезни Лайма до настоящего времени не зарегистрированы.
Профилактика болезни Лайма
Специфическая профилактика болезни Лайма отсутствует.
Неспецифические меры профилактики сводятся к предупреждению присасывания клеща. Следует избегать посещения мест обитания клещей (лес и луга с высокой травой, кустарником) в период их максимальной активности (в средней полосе России это май-июнь). В другое время надевать одежду с длинными рукавами, брюки заправлять в длинные носки, волосы прятать под головной убор. Чтобы было легче обнаружить клеща, предпочтение стоит отдавать светлой одежде. Во время пребывания в лесу нужно регулярно осматривать одежду, а по возвращении домой проводить осмотр тела. Одежду рекомендуется постирать в горячей воде.
При обнаружении присосавшегося клеща следует немедленно его удалить – чем раньше, тем меньше вероятность заражения. Удалять клеща можно маникюрным пинцетом или нитью, обвязав ее вокруг головы паразита. Клещ удаляется раскачивающе-выкручивающими движениями. Ранку на теле необходимо обработать дезинфицирующим раствором хлоргексидина, йодом или спиртом.
Экстренная антибиотикопрофилактика болезни Лайма проводится не позднее 5-х суток с момента присасывания клеща, если по результатам лабораторных анализов обнаружено, что клещ являлся переносчиком Borrelia burgdorferi.
Источники:
- Болезнь Лайма. Клинические рекомендации // – Некоммерческое партнерство «Национальное научное общество инфекционистов» (ННОИ). – 2019. – 50 с.
- Бутов Ю.С. Дерматовенерология. Национальное руководство. Краткое издание / под ред. Ю. С. Бутова, Ю. К. Скрипкина, О. Л. Иванова // – Москва: ГЭОТАР-Медиа. – 2020. – 896 с.
- Неврология. Национальное руководство. Краткое издание / под ред. Е. И. Гусева, А. Н. Коновалова, А. Б. Гехт // – М. : ГЭОТАРМедиа. – 2018. – 688 с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Боррелиоз: определение болезни
Болезнь Лайма (Лайм-боррелиоз, иксодовый клещевой боррелиоз) — это острая бактериальная инфекция, которая передаётся человеку со слюной заражённого иксодового клеща при укусе.
Первые случаи заболевания выявили в 1976 году в городке Лайм (штат Коннектикут, США), поэтому инфекцию назвали болезнью Лайма.
Возбудители клещевого боррелиоза — бактерия Borrelia burgdorferi и ещё несколько видов боррелий (Borrelia garinii и Borrelia afzelii).
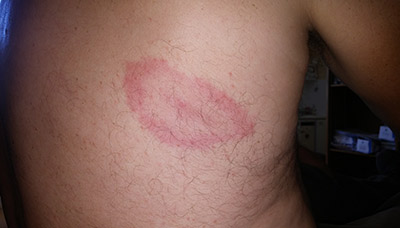
Характерный ранний симптом инфекции — мигрирующая эритема: сыпь в форме кольца с ярким центром, которая в начальном периоде заболевания разрастается, а затем постепенно угасает.
Мигрирующая эритема выглядит как красное кольцо на коже, которое появляется вокруг места укуса клеща
На любой стадии боррелиоз поддаётся терапии антибиотиками, но риск осложнений или хронического течения ниже, если лечение начато раньше.
Код МКБ
В Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) болезнь Лайма обозначается кодом А69.2.
Источник инфекции
Возбудитель клещевого боррелиоза — грамотрицательная спиралевидная бактерия-спирохета (Spirochaetales) рода Borrelia трёх видов: B. burgdorferi (доминирует в США), B. garinii и B. afzelii (преобладают в Европе и России).
Возбудитель клещевого боррелиоза — спиралевидная бактерия Borrelia burgdorferi
Естественные природные хозяева боррелий — животные: крупный рогатый скот, овцы, собаки, птицы, грызуны, олени.
Бактерии попадают в кишечник клещей рода Ixodes (иксодовых клещей), когда паразит сосёт кровь животного. В большинстве случаев в организм человека возбудитель попадает со слюной инфицированного клеща при укусе.
Причины болезни Лайма
Причина заболевания — бактерия боррелия, которая живёт в кишечнике иксодового клеща и при укусе передаётся человеку.
Когда клещ пьёт кровь, боррелия активизируется в кишечнике паразита и проникает в слюнные железы. Примерно через 2 часа после того, как клещ присосался к коже, бактерия выделяется в рану вместе со слюной паразита. Так она попадает в кровь и перемещается во внутренние органы, суставы, лимфоузлы и мозг.
Чем дольше клещ пьёт кровь, тем выше вероятность инфицирования
Кроме того, возможные способы инфицирования боррелиозом включают:
- употребление не до конца термически обработанного козьего или коровьего молока;
- случайное втирание в кожу содержимого кишечника клеща (при расчёсах);
- неосторожная помощь животным (например, собакам), укушенным клещом: боррелии могут попасть в организм через микротравмы кожи или конъюнктиву глаз;
- внутриутробное инфицирование (от заражённой матери бактерия передаётся плоду).
Группы риска по заражению болезнью Лайма
Главный фактор риска заражения болезнью Лайма — пребывание в лесу в период наибольшей активности клещей, с апреля по октябрь.
Группы риска по заражению болезнью Лайма:
- охотники;
- фермеры;
- люди, которые живут в эндемичных по клещевому боррелиозу районах или путешествуют в такие места.
Пути передачи боррелиоза
Боррелиоз — это зоонозная инфекция, которая может передаваться человеку от животных.
Как правило, люди заражаются, когда их кусает инфицированный боррелиями иксодовый клещ.
Для того чтобы бактерия попала к человеку, клещ должен присосаться к коже и пить кровь. Причём чем дольше паразит пил кровь, тем выше вероятность инфицирования. Так, некоторые клещи могут присосаться на 24–36 часов и более.
Иксодовых клещей в быту называют энцефалитными, по сравнению с остальными они гиганты — размером до 4 мм
Болезнь Лайма имеет сезонный характер: период наибольшей вероятности заражения совпадает с активностью иксодовых клещей. Первых пациентов обычно регистрируют в марте — апреле, пик заболеваемости приходится на май — июнь (эпидсезон продолжается до октября).
Заразиться можно и при попадании фекалий или слюны клеща на кожу, если человек расчешет её и вотрёт бактерии внутрь. Кроме того, возбудитель может попасть в открытую рану при неправильном удалении клеща.
Редко возможен алиментарный путь заражения (при употреблении не до конца термически обработанного коровьего или козьего молока) и трансплацентарная передача боррелий от заражённой матери к ребёнку.
Распространённость боррелиоза
Впервые боррелиоз был обнаружен в 1976 году в американском городе Лайм (штат Коннектикут, США).
В настоящее время наибольшая активность клещей, инфицированных боррелиозом, отмечается в 49 штатах Америки, но большинство случаев фиксируют в штатах Мен, Виргиния, Висконсин, Миннесота и Мичиган.
На западном побережье большинство случаев регистрируют в Северной Калифорнии и штате Орегон.
Болезнь Лайма также выявляют в Европе, на территории бывшего Советского Союза, в Китае и Японии.
Заразен ли боррелиоз
Больной клещевым боррелиозом не опасен для окружающих, потому что боррелии не передаются воздушно-капельным или контактно-бытовым путём при поцелуе, половом контакте, использовании общей посуды, полотенец.
Известны случаи передачи инфекции от матери к ребёнку через плаценту во время беременности.
Боррелиоз в России
В России клещевой боррелиоз распространён в Северо-Западном и Центральном регионах, на Урале, в Западной Сибири, на Дальнем Востоке.
В западной Сибири и на Урале болезнь Лайма диагностируют у 90 из 100 тысяч человек (данные на 2007 год)
Как отличить боррелиоз от клещевого энцефалита
Клещевой энцефалит и боррелиоз (болезнь Лайма) — заболевания, которыми человек заражается после укуса инфицированного клеща. Несмотря на общий источник заражения, болезни существенно различаются.
|
Клещевой энцефалит |
Клещевой боррелиоз |
|
Вирусная инфекция |
Бактериальная инфекция |
|
Поражает преимущественно центральную нервную систему (ЦНС) |
Поражает (ЦНС), а также суставы, кожу, сердце |
|
Протекает преимущественно в острой форме |
Склонен к хронизации заболевания |
|
Стойкий продолжительный иммунитет после болезни |
Нестойкий иммунитет, повторное заражение возможно уже через 2 года |
|
Характерные начальные симптомы — лихорадка, головокружение, нарушение координации движений |
Характерный начальный симптом — мигрирующая эритема (сыпь в форме кольца, которая со временем разрастается) |
Виды болезни Лайма
По степени тяжести болезнь Лайма может протекать в лёгкой (слабовыраженные кожные проявления), среднетяжёлой (кроме патологических элементов на коже, появляется лихорадка, слабость), тяжёлой (кожные проявления и гриппоподобные симптомы сочетаются с поражением внутренних органов) и крайне тяжёлой форме (поражение распространяется на центральную нервную систему).
По характеру течения клещевой боррелиоз может быть острым (до 3 месяцев), подострым (от 3 до 6 месяцев) и хроническим (более 6 месяцев).
Кроме того, формы боррелиоза различаются в зависимости от симптомов. Так, выделяют клещевой боррелиоз с мигрирующей эритемой (эритемная форма) и без неё (безэритемная форма).
Выделяют локализованную форму, при которой ведущее и почти единственное проявление болезни — мигрирующая эритема, и диссеминированную, при которой поражается не только кожа, но и скелет, внутренние органы. Отдельно выделяют нейроборрелиоз, который может протекать в виде невропатии (повреждения одного нерва), полиневропатии (повреждения множественных нервов), радикулопатии (сдавливания корешков спинного мозга), миелита (воспаления спинного мозга), менингита (воспаления головного и спинного мозга) и их сочетаний (менингорадикулоневрит — синдром Баннварта, миелорадикулоневрит). Для боррелиоза характерно одно- или двухстороннее поражение черепно-мозговых нервов, особенно лицевого.
Симптомы болезни Лайма
Наиболее распространённый симптом болезни — специфическая сыпь, которую также называют мигрирующей эритемой.
Мигрирующая эритема
Сыпь круглой или овальной формы, которая появляется вокруг укуса клеща примерно через 7–14 дней после того, как человек встретился с паразитом. В некоторых случаях сыпь может появиться через месяц после укуса.
Мигрирующая эритема имеет форму мишени и появляется примерно у 90% инфицированных
Обычно центр мигрирующей эритемы яркий и имеет чётко очерченные края, а красная или бордовая сыпь постепенно расползается от него в виде кольца. Между центром и кольцом кожа светлая. Как правило, сыпь не причиняет дискомфорт, но некоторые пациенты отмечают зуд или жар.
На смуглой коже мигрирующая эритема может выглядеть как гематома (синяк).
Через несколько недель после появления первого очага эритемы сыпь может распространиться на другие части тела, где клещ не кусал.
Гриппоподобные симптомы
Как правило, симптомы, похожие на грипп или ОРВИ, появляются через несколько недель после укуса: высокая температура, озноб, головная боль, боль в мышцах и суставах, увеличение лимфатических узлов.
В отличие от обычных респираторных вирусных инфекций, симптомы болезни Лайма сохраняются более 2 недель или могут то появляться, то вновь исчезать и не сопровождаются катаральными проявлениями (заложенностью носа, кашлем, слезотечением).
Редкие симптомы
Как правило, такие симптомы появляются, если человек не прошёл курс антибактериальной терапии.
Редкие симптомы клещевого боррелиоза:
- сильная головная боль (возможны менингеальные знаки — так называемая боль по типу мигрени, когда сильно болит с одной стороны головы, как правило в районе виска);
- невропатия (паралич) лицевого нерва;
- воспаление и отёк суставов;
- нарушения сердечного ритма;
- одышка;
- стреляющая боль в спине и шее;
- онемение в руках и ногах;
- тошнота и рвота.
Стадии боррелиоза
В течении клещевого боррелиоза различают четыре стадии, или периода: инкубационную, локальную, диссеминированную и стадию персистенции.
Инкубационная стадия
Инкубационный период — время от момента попадания бактерии в организм до появления первых симптомов. Инкубационный период при клещевом боррелиозе, как правило, составляет от 7 до 14 дней, но может достигать и 3 месяцев.
Стадия локальной инфекции
Обычно наступает через 2 недели после укуса клеща. В это время на коже появляется характерная сыпь в форме мишени, которая постепенно разрастается (мигрирующая эритема). Также человек может чувствовать беспричинную слабость, общее ухудшение самочувствия.
Среди других симптомов выделяют воспаление глаз (конъюнктивит), увеличение лимфатических узлов, заложенность носа.
Диссеминированная стадия
Если человек не прошёл курс антибактериальной терапии, бактерии распространяются по организму и поражают внутренние органы и системы. Чаще всего страдает нервная и сердечно-сосудистая система.
Поражения нервной системы при болезни Лайма:
- менингит — воспаление оболочек головного мозга;
- радикулоневрит — поражение корешков спинного мозга и периферических нервов;
- невропатия лицевого нерва — поражение лицевого нерва;
- миелит — воспаление спинного мозга.
Такие поражения, как правило, проявляются следующими симптомами: пульсирующей головной болью, светобоязнью, невропатической болью и подёргиваниями конечностей, нарушениями сна, памяти и слуха, онемением и кратковременным или стойким параличом конечностей, головокружением.
Поражения сердечно-сосудистой системы при болезни Лайма:
- атриовентрикулярная блокада — нарушение электрической проводимости из предсердий в желудочки;
- нарушения ритма сердца;
- миокардит — воспаление мышечной оболочки сердца (миокарда);
- перикардит — воспалительный процесс наружной оболочки сердца (перикарда);
- кардиомиопатия — первичное поражение миокарда, протекающее с нарушениями электрической проводимости и двигательной активности сердечной мышцы, сопровождающееся избыточным утолщением его стенок или растяжением полостей сердца.
Такие поражения проявляются общим ухудшением самочувствия, изменением сердцебиения и пульса, прогрессирующей слабостью.
Кроме того, клещевой боррелиоз приводит к поражению суставов, органов мочеполовой системы, дыхательных путей, органов пищеварения.
Стадия персистенции (хроническая)
Обычно в хроническую стадию заболевание переходит через 1–2 года после периода локальной инфекции, если человек не получал никакого лечения. В это время обостряются все симптомы: на коже формируются участки атрофии, бляшки и пятна, язвы, воспаляются суставы, кости становятся хрупкими (развивается остеопороз), прогрессируют неврологические нарушения, поражаются внутренние органы.
Боррелиоз поддаётся лечению антибиотиками на любой стадии, но риск осложнений или хронического течения ниже, если начать терапию раньше.
Осложнения болезни Лайма
Артрит
После нескольких месяцев болезни (если человек не получает лечения) развиваются хронические артриты с повторяющимися приступами ноющей боли в суставах, которые могут длиться от пары часов до нескольких месяцев.
Артрит может переходить с одного сустава на другой, чаще всего поражаются коленные суставы.
Неврологические нарушения
Наиболее распространённые осложнения при болезни Лайма со стороны нервной системы:
- невропатия (паралич) лицевого нерва,
- менингит,
- онемение рук и ног,
- корешковые боли
- нарушение координации движений,
- потеря памяти,
- сложности с концентрацией внимания,
- нарушения сна.
Около 20% инфицированных, не получавших лечение от клещевого боррелиоза, сталкиваются с неврологическими нарушениями.
Сердечно-сосудистые нарушения
Примерно у 1% заболевших развиваются проблемы с сердцем и сосудами: нарушения ритма сердца, головокружение, одышка и другие.
Висцеральные нарушения
В редких случаях у заболевших развивается гепатит. Обычно он протекает в безжелтушной форме, иногда возможны жалобы на снижение аппетита, боль и тяжесть в правом подреберье (связаны с увеличением печени).
Кроме того, при боррелиозе у части заболевших развивается спленомегалия (увеличение селезёнки), потому что этот орган активно включается в патологический процесс.
Ассоциированные с боррелиозом гепатит и спленомегалия, как правило, проходят сразу после курса антибактериальной терапии.
Диагностика болезни Лайма
К какому врачу обращаться при подозрении на боррелиоз
Если человек обнаружил на теле присосавшегося клеща, следует как можно скорее обратиться за помощью в ближайший травмпункт. Врачи могут правильно и безопасно удалить паразита.
Если обратиться за помощью нет возможности, следует удалить клеща самостоятельно.
Чтобы удалить клеща, следует захватить его пинцетом как можно ближе к коже и потянуть ровно вверх, не прокручивая. Место укуса можно протереть спиртом или водой с мылом
Если через несколько дней или недель после укуса человек ощущает ухудшение самочувствия, на коже появляется необычная сыпь или возникают другие симптомы, следует обратиться за консультацией к терапевту или сразу записаться к профильному специалисту, который занимается лечением инфекционных заболеваний, — инфекционисту.
На консультации врач проведёт опрос и осмотр и, возможно, направит на инструментальные и лабораторные исследования.
Обратиться за консультацией к врачу также следует, если после присасывания клеща:
- на месте укуса появилась характерная мигрирующая эритема;
- нарушается координация движений, походка;
- возникли корешковые боли в виде прострелов;
- развилась асимметрия лица, немеют руки или пальцы ног.
Нужно ли сдавать клеща на анализ
Иксодовые клещи переносят опасные заболевания: вирусный энцефалит, боррелиоз, анаплазмоз, эрлихиоз. Заразиться этими инфекциями можно при укусе.
Лучший способ быстро и точно выявить инфекцию — исследовать самого клеща, поэтому при укусе необходимо как можно скорее сдать его на анализ. Внешне здоровый клещ ничем не отличается от заражённого.
19.106. 
Кач. 2 дня

Дифференциальная диагностика
Дифференциальная диагностика — способ диагностики, исключающий заболевания со сходными симптомами.
Заболевания и состояния, по проявлениям похожие на болезнь Лайма:
- грипп,
- инфекционный мононуклеоз,
- ревматоидный артрит,
- фибромиалгия,
- синдром хронической усталости,
- рассеянный склероз,
- болезнь Альцгеймера,
- туннельная невропатия лицевого нерва,
- радикулопатии,
- грибковые инфекции кожи с кольцевидной эритемой,
- мигрень.
Проводить дифференциальную диагностику, ставить точный диагноз и назначать лечение должен только врач.
Осмотр
Обычно врач диагностирует клещевой боррелиоз по характерной сыпи — мигрирующей эритеме. Для того чтобы отличить инфекцию от других схожих заболеваний (провести дифференциальную диагностику) и подтвердить диагноз, назначают лабораторные и инструментальные исследования.
Лабораторная диагностика
Для диагностики клещевого боррелиоза, оценки общего состояния и иммунного статуса назначают клинические и биохимические исследования крови, анализы на антитела к боррелиям, ПЦР-тесты.
Клинический анализ крови проводят, чтобы оценить общее состояние заболевшего.
3.9.1. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Биохимический анализ крови позволяет оценить состояние печени и почек на фоне болезни и избежать развития осложнений. При типичном неосложнённом течении болезни в результатах анализа не будет существенных отклонений.
28.339. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Диагностика с помощью полимеразной цепной реакции (ПЦР) в режиме реального времени позволяет выявить генетический материал (ДНК) бактерии в крови, моче, спинномозговой жидкости (ликворе).
19.91.1. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 2 дня

19.56.2. 
2 дня

19.116. 
1 день

Чтобы понять, болел ли человек клещевым боррелиозом, или уточнить стадию инфекции, используют тесты на антитела. При острой фазе болезни (3–6-я неделя после укуса) в крови выявляют повышенный титр антител класса IgM, а при недавно перенесённой инфекции — повышенный титр антител класса IgG.
20.11. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

20.10. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 4 дня

Кроме того, анализы на антитела и ПЦР-тесты используют, чтобы оценить эффективность антибактериальной терапии.
Инструментальная диагностика
Врач может направить пациента на инструментальные обследования, чтобы оценить тяжесть поражения внутренних органов и нервной системы.
Как правило, для диагностики используются:
- рентгенография и диагностическая пункция суставов — позволяют оценить степень поражения соединительной ткани;
- электрокардиография (ЭКГ) — диагностика поражений сердца;
- электроэнцефалография (ЭЭГ), КТ и МРТ головного/спинного мозга и люмбальная пункция с исследованием ликвора — диагностика неврологических нарушений.
Лечение болезни Лайма
Антибактериальная терапия
Для лечения болезни Лайма, как правило, назначают курс антибактериальной терапии. Такое лечение помогает пациентам на любой стадии болезни.
Курс лечения длительный и составляет в среднем 21 день. Чем тяжелее стадия — тем дольше терапия.
Симптоматическое лечение
Для уменьшения симптомов боррелиоза врач может назначить симптоматические лекарственные средства: от зуда — антигистаминные препараты, от боли — нестероидные противовоспалительные.
Пробиотики
Антибактериальная терапия, которая применяется для лечения боррелиоза, приводит к гибели не только патогенных, но и полезных бактерий. Особенно страдают представители нормальной микрофлоры кишечника. В результате после курса антибактериальной терапии у человека могут появиться симптомы дисбактериоза: диарея или запор, вздутие живота. Чтобы восстановить баланс полезных бактерий в кишечнике, врач может рекомендовать пробиотики.
Но у врачей и учёных нет единого мнения о том, нужно ли принимать пробиотики с антибиотиками. Чтобы сделать однозначное заявление, необходимы дополнительные исследования.
Прогноз при болезни Лайма
Клещевой боррелиоз, диагностированный на ранней стадии, хорошо поддаётся лечению антибиотиками — прогноз благоприятный. По мере прогрессирования болезни возможно увеличение продолжительности приёма препаратов, но шанс на выздоровление всё равно большой.
Без лечения клещевой боррелиоз может приводить к массивному разрушению внутренних органов, суставов, костей и центральной нервной системы: развиваются деформирующие суставы артриты, человеку становится сложно двигаться и брать в руки предметы, истончается кожа, снижается память.
Профилактика боррелиоза
Чаще всего клещи встречаются в лесах и парковых зонах с высокой травой, поэтому наиболее эффективный способ профилактики боррелиоза — избегание мест обитания клещей в пик их активности (с апреля по октябрь).
Если от походов или прогулок в лесу отказываться не хочется, следует правильно одеваться в лес, чтобы клещ не смог присосаться к коже.
Правильная одежда для лесных прогулок в пик активности клещей:
- длинные брюки;
- рубашка или футболка с длинным рукавом;
- высокие носки, в которые следует заправить брючины;
- закрытая обувь (ботинки или кроссовки, лучше сапоги);
- кепка или панама, полностью закрывающая волосы.
Кроме того, следует выбирать светлую или белую одежду: на ней легче заметить клеща. Края одежды не должны свисать, брюки лучше заправлять в штаны. Можно пользоваться специальными костюмами с противоклещевой пропиткой.
Место для размещения вещей и палаток надо выбирать на поверхности без травяного покрова. Кроме того, не нужно приносить домой букеты полевых цветов и трав: на них могут оказаться клещи.
Ещё один способ профилактики — репелленты. Они продаются в аптеках и магазинах и эффективно отпугивают мошек, комаров, клещей. Нужно следить, чтобы они содержали компоненты, снижающие способность клещей ползать и присасываться. К таким веществам относятся циперметрин и альфа-циперметрин.
Репелленты следует наносить на одежду и обувь, избегая попадания средства на открытые участки кожи.
После посещения леса обязательно проводить само- и взаимоосмотры, проверять домашних животных. Если клещ присосался к коже человека, нужно обратиться в травмпункт или аккуратно удалить паразита пинцетом самостоятельно (если медицинская помощь недоступна).
Животное необходимо отвезти к ветеринару, либо, если это невозможно, аккуратно удалить клеща самостоятельно, соблюдая все те же правила. Клеща нужно посадить в баночку с ваткой, смоченной водой, и травинкой, закрыть двумя слоями марли, зафиксировать марлю резинкой или плотной крышкой (тогда травы можно положить больше) и отвезти на исследование в лабораторию при первой возможности. Желательно сохранить клеща живым для лабораторного исследования.
Создаётся ли иммунитет после боррелиоза
После перенесённой инфекции вырабатывается нестойкий иммунитет. Повторное заражение возможно уже через 5 лет или раньше
Существует ли прививка от боррелиоза
Вакцины от клещевого боррелиоза нет. Фармацевтические компании разрабатывают вакцины от болезни Лайма, которые сейчас находятся на этапе клинических испытаний.
Боррелиоз у беременных
Возбудители клещевого боррелиоза — бактерии рода Borrelia — могут проникать через плаценту и инфицировать плод.
Заражение женщины боррелиозом во время вынашивания ребёнка повышает риск развития акушерских осложнений: преждевременных родов, выкидыша. Кроме того, внутриутробное заражение может привести к патологиям развития нервной и сердечно-сосудистой системы плода.
Боррелиоз у детей
В начале заболевания у детей могут развиваться гриппоподобные симптомы (высокая температура, слабость, кашель, насморк).
У детей чаще, чем у взрослых, укус клеща остаётся незамеченным, поэтому первым проявлением боррелиоза может быть поражение суставов (артрит) или другие осложнения со стороны внутренних органов.
В большинстве случаев детская иммунная система может самостоятельно справиться с боррелиозом. Но иногда спустя 5–10 лет после такой нелеченной болезни у ребёнка может развиться хронический артрит и энцефалопатия (нарушение памяти, головная боль, слабость).
Источники
- Болезнь Лайма / ФБУЗ «Центр гигиенического образования населения» Роспотребнадзора.
- Клещевой боррелиоз (болезнь Лайма) / Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Республике Адыгея.
- Кашуба Э. А., Дроздова Т. Г., Ханипова Л. В. и др. Иксодовые клещевые боррелиозы (обучающий модуль) // Инфекционные болезни: Новости. Мнения. Обучение. 2014. № 4(9). С. 57–81.
- Мурзабаева Р. Т., Шарифуллина Л. Д., Мавзютов А. Р. и др. Иксодовый клещевой боррелиоз: клинико-лабораторные особенности // Клиническая лабораторная диагностика. 2018. № 63(11). С. 711–716.
- Антелава О. А., Ушакова М. А., Ананьева Л. П. и др. Клиническая манифестация нейроинфекции при болезни Лайма на фоне иммуносупрессивной терапии // Русский медицинский журнал. 2014. № 7. С. 558.




![Эритема [8] Эритема [8]](https://probolezny.ru/media/bolezny/bolezn-layma/eritema-8_s.jpeg)
![Боррелиозная лимфоцитома [9] Боррелиозная лимфоцитома [9]](https://probolezny.ru/media/bolezny/bolezn-layma/borrelioznaya-limfocitoma-9_s.jpeg)
![Атрофический акродерматит [10] Атрофический акродерматит [10]](https://probolezny.ru/media/bolezny/bolezn-layma/atroficheskiy-akrodermatit-10_s.jpeg)