Dezpapilon – натуральная трёхфазная амфифильная формула на основе мицелл нативных масел растений, биогенных концентратов природных компонентов и диатомовых водорослей, направленная на штаммы папилломавируса человека, симптомы распространения инфекции (бородавки, папилломы, кондиломы), сопутствующие нарушения эпителиального слоя, генитальных органов, дефекты клеток тканей и органов.
Нативный биогенный комплекс «Dezpapilon» предназначен для одновременного применения внутрь и наружно в качестве комплексной биогенной нативной формулы общего и локального противовирусного, противовоспалительного, регулирующего обменные процессы клеток эпителия действия.
Нативный биогенный комплекс «Dezpapilon» содержит активные структуры органелло-элементов растений в их природной неизменённой форме, обладающей совместимостью с тканями клеток, полным растворением в межклеточных жидкостях и крови, оптимальным проникающим действием через тканевые барьеры, биологической доступностью и направленным действием на нарушения клеток эпителия и очаги локализации источников инфекции папилломавируса.
Нативные компоненты трёхфазного концентрата обладают интенсивным комплексным противовирусным, регенерирующим, иммуновосстанавливающим, очищающим действием. Рекомендуется строгое соблюдение дозировок и способа применения.
Три раздельных фазы концентрата предназначены для направленного действия на вирус, для очищения от мутагенных штаммов и сопутствующих инфекций, нормализации обменных процессов, на устранение сопутствующих осложнений и регенерацию тканей, способствуют:
- разрушению белковой оболочки вируса и устранению инфекции;
- очищению базального слоя эпителия от бородавок и кондилом;
- устранению поражения аногенитального тракта;
- предотвращению эписональной и интегрированной форм поражения одновременно;
- очищению органов пищеварительной системы, крови и лимфы от сопутствующих инфекционных, бактериальных, грибковых возбудителей инфекций (включая хеликобактерии, клебсиеллы), других условно-патогенных бактерий и грибов;
- нормализации иммунного статуса организма;
- нормализации функций и состояния органов эндокринной системы;
- предотвращению нарушений функций и состояния урогенитальных органов;
- предотвращению гнойных процессов во внутренних органах, слизистых оболочек лор-органов, на коже;
- предотвращению распространения вируса при половом, бытовом способе заражения, при родах;
- нейтрализации токсинов в клетках органов, кожи, крови, лимфе, выведению паразитов, чужеродных клеток, лекарств, пестицидов;
- улучшению пищеварительных процессов;
- очищению кожи;
- нормализации гормонального фона;
- росту и укреплению костей, волос, ногтей;
- устранению окислительных процессов в организме, обновлению клеточной популяции здоровых клеток;
- улучшению усвоения кальция;
- предотвращению хронических воспалительных и инфекционных процессов на фоне снижения иммунитета;
- предотвращению аллергических реакций;
- предотвращению астматических процессов;
- предотвращению диспластических процессов матки;
- предотвращению онкогенных процессов шейки матки;
- предотвращению онкогенных процессов горла, вызванных папилломавирусной инфекцией.
Нативный комплекс не содержит синтетических, лекарственных, генномодифицированных веществ и консервантов, не оказывает тератогенного действия, возможно применение детям и женщинам при беременности для предотвращения заражения плода при родах.
Состав:
Нативные концентраты кордицепса, биогенного прополиса, Rhododendron adamsii, Caragana jubata, чеснока, прополиса, чистотела, диатомовых водорослей, красного перца, топинамбура, листа брусники, семян грейпфрута, молочая, туи, шелковицы, окопника, расторопши, ореха кукуй, шиитаке, лиственничной губки, рейши, падуба, лапачо, гвоздики, пижмы, полыни, тысячелистника, зверобоя, каштана, облепихи, сока алоэ, леспедецы, уснеи, ивы, лавра, сока бузины, грушанки, живицы кедровой, нативное конопляное масло, нативное масло чайного дерева, облепиховое масло, нативное масло розмарина, нативное масло тимьяна, нативное масло орегано, нативное мумиё, нативный дёготь берёзовый, бобровая струя, Galleria mellonella, каменное масло, подмор пчелиный, пчелиное маточное молочко.
Концентрат состоит из трёх раздельных фаз, укомплектован тремя специальными насадками для каждой фазы для применения наружно и внутрь, специальными биогенными пластырями для предотвращения растекания средства при нанесении на бородавку, гелем-активатором, предназначенным для нанесения непосредственно на бородавку.
Способ применения и дозировка
Способ применения взрослым и детям с 12 лет:
1. При помощи насадки на флаконе №1 отобрать среднюю фазу концентрата в пипетку и нанести 1 каплю на основание бородавки (папилломы, кондиломы) по окружности и в центр, не вытирать, при необходимости наложить биогенный пластырь против растекания.
2. Через 15 минут при помощи насадки-распылителя №2 одним нажатием на клапан распылителя нанести диатомовую нижнюю фазу на те же области поражения на коже и интенсивными массажными движениями тщательно втереть в бородавку до полного впитывания. Остатки вытирать не рекомендуется.
3. Через 15 минут на область поражения нанести 1 каплю верхней фазы концентрата, при помощи насадки №3, распределить по области поражения и вокруг лёгкими массажными движениями.
4. После нанесения верхней фазы использовать гель-активатор: при помощи специального аппликатора осторожно нанести гель на основание бородавки по окружности, наклеить биогенный пластырь. Оставить на 5 минут. После удаления пластыря нанести 1 каплю верхней фазы при помощи насадки №3.
ВНИМАНИЕ НЕ РЕКОМЕНДУЕТСЯ ПРИМЕНЯТЬ ГЕЛЬ АКТИВАТОР НА ОБЛАСТЬ ЛИЦА И ГЛАЗ. При наличии бородавок на лице – использовать схему применения в соответствии с п 1,2 и 3 инструкции по применению.
После трехразового наружного применения рекомендуется надеть на флакон насадку №1, тщательно встряхнуть концентрат, отобрать смешанную массу в пипетку №1 – 5 капель, растворить в 50 мл очищенной воды и выпить за один раз. Приём внутрь рекомендуется 1 раз в сутки после применений наружно. Наружное применение трех фаз рекомендуется 2 раза в день с интервалом не менее 3 часов. После приёма внутрь концентрат закрыть насадкой №1 и оставить для разделения фракций до следующего дня.
При распространении бородавок по всему телу рекомендуется наносить смешанную фазу при помощи распылителя по всей области распространения 2 раза в день и принимать средство внутрь 1 раз в день.
Курс – 10 дней. Рекомендуется 3 курса подряд с интервалом 5 дней.
Биогенная формула является натуральным продуктом, не содержит консервантов, лекарственных, синтетических, генномодифицированных веществ, возможно применение детям с 3 лет при папилломавирусной инфекции.
Способ применения детям с 3 до 6 лет:
1. При помощи насадки на флаконе №1 отобрать среднюю фазу концентрата в пипетку и нанести 1 каплю на основание бородавки (папилломы, кондиломы) по окружности и в центр, не вытирать, при необходимости наложить биогенный пластырь против растекания.
2. Через 10 минут при помощи насадки-распылителя №2 одним нажатием на клапан распылителя нанести диатомовую нижнюю фазу на те же области поражения на коже и интенсивными массажными движениями тщательно втереть в бородавку до полного впитывания. Остатки вытирать не рекомендуется.
3. Через 15 минут на область поражения нанести 1 каплю верхней фазы концентрата при помощи насадки №3, распределить по области поражения и вокруг лёгкими массажными движениями.
Рекомендуется применять 1 раз в день.
Приём внутрь не требуется. Для эффективного устранения папилломавирусной инфекции и сопутствующих осложнений на фоне снижения иммунитета детям с 3 лет рекомендуется применять «Dezpapilon» совместно с приёмом нативного смузи-концентрата «Бобродок» с жиром барсука.
Способ применения детям с 6 до 12 лет:
1. При помощи насадки на флаконе №1 отобрать среднюю фазу концентрата в пипетку и нанести 1 каплю на основание бородавки (папилломы, кондиломы) по окружности и в центр, не вытирать, при необходимости наложить биогенный пластырь против растекания.
2. Через 10 минут при помощи насадки-распылителя №2 одним нажатием на клапан распылителя нанести диатомовую нижнюю фазу на те же области поражения на коже и интенсивными массажными движениями тщательно втереть в бородавку до полного впитывания. Остатки вытирать не рекомендуется.
3. Через 15 минут на область поражения нанести 1 каплю верхней фазы концентрата при помощи насадки №3, распределить по области поражения и вокруг лёгкими массажными движениями.
4. После нанесения верхней фазы использовать гель-активатор: при помощи специального аппликатора осторожно нанести гель на основание бородавки по окружности, наклеить биогенный пластырь, оставить на 5 минут. После удаления пластыря нанести 1 каплю верхней фазы при помощи насадки №3.
ВНИМАНИЕ! НЕ РЕКОМЕНДУЕТСЯ ПРИМЕНЯТЬ ГЕЛЬ-АКТИВАТОР НА ОБЛАСТЬ ЛИЦА И ГЛАЗ. При наличии бородавок на лице – использовать схему применения в соответствии с п 1,2 и 3 инструкции по применению.
Приём внутрь не требуется. Для эффективного устранения папилломавирусной инфекции и сопутствующих осложнений на фоне снижения иммунитета детям с 6 лет рекомендуется применять «Dezpapilon» совместно с приёмом органелло-капель «Натуроник® органелло-капли Мастер-иммунитет».
Трёхфазный концентрат является натуральным продуктом, не содержит стабилизаторов, консервантов. Возможны выпадение осадка, опалесценция, незначительное смешение фаз, что не влияет на качество, действие и безопасность концентрата.
Условия хранения:
Хранить при температуре не выше 25°С. После вскрытия хранить при комнатной температуре в удалённом от прямого солнечного света месте.
Срок годности после вскрытия:
6 месяцев.
Срок годности:
2 года.
Концентрат пищевой на основе растительного сырья «Лигурикс» Dezpapilon (Дезпапилон).
Масло косметическое нативное для тела с антисептическим эффектом Dezpapilon (Дезпапилон).
Объём: 50 мл.
Производитель:
Сашера-Мед, Россия.
- Показания к применению
- Способ применения
- Форма выпуска
Dezpapilon (Дезпапилон) — натуральная трёхфазная амфифильная формула на основе мицелл нативных масел растений, биогенных концентратов природных компонентов и диатомовых водорослей, направленная на штаммы папилломавируса человека, симптомы распространения инфекции (бородавки, папилломы, кондиломы), сопутствующие нарушения эпителиального слоя, генитальных органов, дефекты клеток тканей и органов.
Нативный биогенный комплекс Dezpapilon предназначен для одновременного применения внутрь и наружно в качестве комплексной биогенной нативной формулы общего и локального противовирусного, противовоспалительного, регулирующего обменные процессы клеток эпителия действия. Нативный биогенный комплекс Dezpapilon содержит активные структуры органелло-элементов растений в их природной неизменённой форме, обладающей совместимостью с тканями клеток, полным растворением в межклеточных жидкостях и крови, оптимальным проникающим действием через тканевые барьеры, биологической доступностью и направленным действием на нарушения клеток эпителия и очаги локализации источников инфекции папилломавируса. Нативные компоненты трёхфазного концентрата обладают интенсивным комплексным противовирусным, регенерирующим, иммуновосстанавливающим, очищающим действием. Рекомендуется строгое соблюдение дозировок и способа применения.
Три раздельных фазы концентрата предназначены для направленного действия на вирус, для очищения от мутагенных штаммов и сопутствующих инфекций, нормализации обменных процессов, на устранение сопутствующих осложнений и регенерацию тканей, способствуют: разрушению белковой оболочки вируса и устранению инфекции; очищению базального слоя эпителия от бородавок и кондилом; устранению поражения аногенитального тракта; предотвращению эписональной и интегрированной форм поражения одновременно; очищению органов пищеварительной системы, крови и лимфы от сопутствующих инфекционных, бактериальных, грибковых возбудителей инфекций (включая хеликобактерии, клебсиеллы), других условно-патогенных бактерий и грибов; нормализации иммунного статуса организма; нормализации функций и состояния органов эндокринной системы; предотвращению нарушений функций и состояния урогенитальных органов; предотвращению гнойных процессов во внутренних органах, слизистых оболочек лор-органов, на коже; предотвращению распространения вируса при половом, бытовом способе заражения, при родах; нейтрализации токсинов в клетках органов, кожи, крови, лимфе, выведению паразитов, чужеродных клеток, лекарств, пестицидов; улучшению пищеварительных процессов; очищению кожи; нормализации гормонального фона; росту и укреплению костей, волос, ногтей; устранению окислительных процессов в организме, обновлению клеточной популяции здоровых клеток; улучшению усвоения кальция; предотвращению хронических воспалительных и инфекционных процессов на фоне снижения иммунитета; предотвращению аллергических реакций; предотвращению астматических процессов; предотвращению диспластических процессов матки; предотвращению онкогенных процессов шейки матки; предотвращению онкогенных процессов горла, вызванных папилломавирусной инфекцией.
Нативный комплекс не содержит синтетических, лекарственных, генномодифицированных веществ и консервантов, не оказывает тератогенного действия, возможно применение детям и женщинам при беременности для предотвращения заражения плода при родах.
Трёхфазный концентрат состоит из трёх раздельных фаз, укомплектован тремя специальными насадками для каждой фазы для применения наружно и внутрь, специальными биогенными пластырями для предотвращения растекания средства при нанесении на бородавку, гелем-активатором, предназначенным для нанесения непосредственно на бородавку.
Показания к применению
Средство Dezpapilon (Дезпапилон) рекомендовано к применению для лечения папилломавируса человека, симптомов распространения инфекции (бородавки, папилломы, кондиломы), сопутствующие нарушения эпителиального слоя, генитальных органов, дефекты клеток тканей и органов.
Способ применения
Dezpapilon (Дезпапилон) применять взрослым и детям с 12 лет
1. При помощи насадки на флаконе № 1 отобрать среднюю фазу концентрата в пипетку и нанести 1 каплю на основание бородавки (папилломы, кондиломы) по окружности и в центр, не вытирать, при необходимости наложить биогенный пластырь против растекания.
2. Через 15 минут при помощи насадки-распылителя №2 одним нажатием на клапан распылителя нанести диатомовую нижнюю фазу на те же области поражения на коже и интенсивными массажными движениями тщательно втереть в бородавку до полного впитывания. Остатки вытирать не рекомендуется.
3. Через 15 минут на область поражения нанести 1 каплю верхней фазы концентрата, при помощи насадки № 3, распределить по области поражения и вокруг лёгкими массажными движениями.
4. После нанесения верхней фазы использовать гель-активатор: осторожно нанести гель на основание бородавки, наклеить биогенный пластырь. Оставить на 10 минут. После 3-разового наружного применения рекомендуется надеть на флакон насадку № 1, тщательно встряхнуть концентрат, отобрать смешанную массу в пипетку № 1 – 5 капель, растворить в 50 мл очищенной воды и выпить за один раз.
Приём внутрь рекомендуется 1 раз в сутки после применений наружно. Наружное применение 3 фаз рекомендуется 2 раза в день с интервалом не менее 3 часов. После приёма внутрь концентрат закрыть насадкой № 1 и оставить для разделения фракций до следующего дня. При распространении бородавок по всему телу рекомендуется наносить смешанную фазу при помощи распылителя по всей области распространения 2 раза в день и принимать средство внутрь 1 раз в день. Курс – 10 дней. Рекомендуется 3 курса подряд с интервалом 5 дней. Биогенная формула является натуральным продуктом, не содержит консервантов, лекарственных, синтетических, генномодифицированных веществ, возможно применение детям с 3 лет при папилломавирусной инфекции.
Способ применения детям с 3 до 6 лет
1. При помощи насадки на флаконе № 1 отобрать среднюю фазу концентрата в пипетку и нанести 1 каплю на основание бородавки (папилломы, кондиломы) по окружности и в центр, не вытирать, при необходимости наложить биогенный пластырь против растекания.
2. Через 10 минут при помощи насадки-распылителя № 2 одним нажатием на клапан распылителя нанести диатомовую нижнюю фазу на те же области поражения на коже и интенсивными массажными движениями тщательно втереть в бородавку до полного впитывания. Остатки вытирать не рекомендуется.
3. Через 15 минут на область поражения нанести 1 каплю верхней фазы концентрата при помощи насадки № 3, распределить по области поражения и вокруг лёгкими массажными движениями. Рекомендуется применять 1 раз в день.
Приём внутрь не требуется. Для эффективного устранения папилломавирусной инфекции и сопутствующих осложнений на фоне снижения иммунитета детям с 3 лет рекомендуется применять «Dezpapilon» совместно с приёмом нативного смузи-концентрата «Бобродок» с жиром барсука.
Способ применения детям с 6 до 12 лет
1. При помощи насадки на флаконе № 1 отобрать среднюю фазу концентрата в пипетку и нанести 1 каплю на основание бородавки (папилломы, кондиломы) по окружности и в центр, не вытирать, при необходимости наложить биогенный пластырь против растекания.
2. Через 10 минут при помощи насадки-распылителя № 2 одним нажатием на клапан распылителя нанести диатомовую нижнюю фазу на те же области поражения на коже и интенсивными массажными движениями тщательно втереть в бородавку до полного впитывания. Остатки вытирать не рекомендуется.
3. Через 15 минут на область поражения нанести 1 каплю верхней фазы концентрата при помощи насадки № 3, распределить по области поражения и вокруг лёгкими массажными движениями.
4. После нанесения верхней фазы использовать гель-активатор: осторожно нанести гель на основание бородавки, наклеить биогенный пластырь. Оставить на 10 минут. Рекомендуется применять 1 раз в день.
Приём внутрь не требуется. Для эффективного устранения папилломавирусной инфекции и сопутствующих осложнений на фоне снижения иммунитета детям с 6 лет рекомендуется применять Dezpapilon совместно с приёмом органелло-капель «Натуроник® органелло-капли Мастер-иммунитет».
Трёхфазный концентрат является натуральным продуктом, не содержит стабилизаторов, консервантов. Возможны выпадение осадка, опалесценция, незначительное смешение фаз, что не влияет на качество, действие и безопасность концентрата.
Условия хранения:
Dezpapilon (Дезпапилон) хранить при температуре не выше 25 °С. После вскрытия хранить при комнатной температуре в удалённом от прямого солнечного света месте.
Срок годности после вскрытия: 6 месяцев.
Срок годности: 2 года.
Форма выпуска
Dezpapilon (Дезпапилон) — масло косметическое нативное для тела с антисептическим эффектом Dezpapilon (Дезпапилон).
Объём: 50 мл.
Состав:
Dezpapilon (Дезпапилон) содержит: нативные концентраты кордицепса, биогенного прополиса, Rhododendron adamsii, Caragana jubata, чеснока, прополиса, чистотела, диатомовых водорослей, красного перца, топинамбура, листа брусники, семян грейпфрута, кордицепса, молочая, туи, шелковицы, окопника, расторопши, ореха кукуй, шиитаке, лиственничной губки, рейши, падуба, лапачо, гвоздики, пижмы, полыни, тысячелистника, зверобоя, каштана, облепихи, сока алоэ, леспедецы, уснеи, ивы, лавра, сока бузины, грушанки, живицы кедровой, нативное конопляное масло, нативное масло чайного дерева, облепиховое масло, нативное масло розмарина, нативное масло тимьяна, нативное масло орегано, нативное мумиё, нативный дёготь берёзовый, бобровая струя, Galleria mellonella, каменное масло, подмор пчелиный, пчелиное маточное молочко.
Основні параметри
В последние годы в России, как и во многих странах мира, увеличивается заболеваемость папилломавирусной инфекцией. Проблема ее диагностики и лечения привлекает внимание врачей различных специальностей: дерматологов, гинекологов, урологов, онкологов, патоморфологов, иммунологов, вирусологов. Это объясняется высокой контагиозностью и тенденцией к росту частоты данного заболевания, а также способностью некоторых разновидностей вируса папилломы человека (ВПЧ) инициировать злокачественные процессы. Последнее большей частью касается генитальных проявлений папилломавирусной инфекции.
Папилломавирус человека (ПВЧ) является эпителиотропным и обнаруживается в кожном покрове, слизистой оболочке рта, конъюнктиве, пищеводе, бронхах, прямой кишке.
В литературе имеются сведения о том, что внедрение ПВЧ-инфекции происходит на уровне незрелых клеток эпителия кожи и слизистых оболочек (базальный слой). Результатом этого внедрения является пролиферация клеток, но без продукции вирусных частиц, поскольку пролиферирующие клетки эпителия не способны поддерживать жизненный цикл вирусов. Полная репликация ПВЧ происходит только в высокоспециализированных клетках многослойного плоского эпителия: зернистых, шиповатых клетах кожи, поверхностных эпителиоцитах слизистой шейки матки. В настоящее время описано порядка 100 типов папилломавирусов. Следует отметить их ткане- и видоспецифичность. Различные типы ПВЧ связаны с различными видами поражений. Установлено, что с урогенитальной областью ассоциированы определенные типы ПВЧ. Выделяются разновидности:
- низкого онкологического риска;
- среднего онкологического риска;
- высокого онкологического риска.
Структура вирусного генома
Вирусы папиллом относятся к семейству паповавирусов (Papovaviridae), поражающих крупный рогатый скот, птиц, а также человека и способных инфицировать базальные клетки кожи и плоского эпителия. Папилломавирусы — эта одна из наиболее гетерогенных групп вирусов, критерием дифференциации которой является степень генетического родства вирусов по данным молекулярной гибридизации: она колеблется от 10 до 85%. Диаметр вирусных частиц составляет 55 нм. Вирус не имеет внешней оболочки. Капсид вируса состоит из 72 капсомеров. Детальный анализ молекулы ДНК ВПЧ стал возможен после разработки методики расщепления ДНК с использованием эндонуклеаз и анализа этих фрагментов с помощью гель-электрофореза.
При изучении препаратов, окрашенных по Папаниколау, определен специфический комплекс признаков, характеризующих ядро и цитоплазму эпителиальных клеток (койлоцитарная атипия клеток), обусловленных цитопатическим действием вирусов папиллом.
Специфической клеткой для этой инфекции является койлоцит, представляющий собой оксифилтноокрашенную клетку эпителия с четкими границами и ясно выраженной перинуклеарной зоной просветления и многочисленными вакуолями в цитоплазме.
Термин «койлоцитарная дисплазия» введен H. S. Stegner в 1981 г. Предполагается, что эти изменения являются следствием репродукции вируса, вызывающего нарушение метаболизма клеток, приводящие к их частичному некрозу с образованием баллоноподобных клеток.
Цитологическое исследование очагов, вызванных ПВЧ-инфекцией, показало, что в клеточном материале находятся большей частью безъядерные, или ортокератотические, клетки. Около 20% чешуек содержат ядра — т. наз. «паракератотические клетки».
Следует помнить, что для выявления ПВЧ одной морфологии недостаточно. В этой связи целесообразно использовать метод полимеразной цепной реакции (ПЦР), гибридизацию in situ. В литературе все чаще появляются сообщения об определении ПВЧ-инфекции в моче с помощью ПЦР как альтернативном методе тестирования образцов из шейки матки. Наряду с этим используется гнездовая ПЦР в одной пробирке и типоспецифическая гибридизация нуклеотидов.
Метод ПЦР используется при малосимптомных или асимптомных формах заболевания, вызванного ПВЧ-инфекцией.
Иммунохимическими методами удается выявить антигены ПВЧ в тканях остроконечных кондилом в 71,4% случаев, методом гибридизации — в 96,5% и с помощью ПЦР — в 10% случаев.
Эффективность ДНК-гибридизации не превышает эффективности гистологического исследования, но позволяет выявить пациентов с высокой степенью этой инфекции.
Клиника ПВЧ-инфекции
Клинические проявления ПВЧ-инфекции гениталий очень вариабельны. В настоящее время они подразделяются на остроконечные кондиломы, папиллярные разновидности кондилом (с выраженным экзофитным ростом), а также плоские и инвертированные (внутриэпителиальные) с эндофитным ростом. Последний вариант, известный также под названием «субклиническая ПВЧ-инфекция», наиболее сложен в диагностическом плане, поскольку отсутствуют четкие микроскопические изменения эпителия. В этом случае для определения четких границ поражения требуются специальные скрининговые приемы.
Своеобразным вариантом остроконечных кондилом является бовеноидный папуллез и гигантская кондилома Бушке — Левенштейна. Остроконечные кондиломы (ОК) представляют собой фиброэпителиальное образование на поверхности кожи и слизистых, с тонкой ножкой или широким основанием в виде единичного узелка или множественных эпителиальных выростов, напоминающих по своему виду петушиные гребни или цветную капусту. Диагностика крупных кондилом затруднений не вызывает. Генитальные кондиломы локализуются в основном в местах мацерации: малые половые губы, влагалище, шейка матки, устье уретры, область ануса, кожные покровы. У мужчин ОК располагаются в области крайней плоти, на головке полового члена, перинатальной области, реже эндоуретально. Инкубационный период колеблется от одного до 12 месяцев (в среднем 3-6 месяцев).
Исследования последних десятилетий свидетельствуют о том, что 85% пациенток с типичным ОК вульвы и промежности имеют дополнительные очаги ПВЧ-инфекции во влагалище или шейке матки, и почти у каждой четвертой из них выявляются ассоциированные ПВЧ-инфекцией заболевания — цервикальные интраэпителиальные неоплазии (ЦВН) различной степени тяжести. Одной из клинических разновидностей заболеваний, вызываемых ПВЧ-инфекцией, являются боуэноидные папулы, связанные с ПЧ 16, иногда пигментированные на коже и слизистых оболочках представителей обоих полов, чаще напоминающие обычные бородавки или себорейный кератоз. В противоположность болезни Боуэна, боуэноидные папулы доброкачественные и спонтанно регрессируют, хотя изредка могут озлокачествляться. Течение бессимптомное.
Некоторые авторы к этой группе заболеваний относят верруциформную эпидермодисплазию Левандовского — Лютца. В основе этого заболевания лежат локальные и генетические нарушения, ассоциирующиеся с хронической ПВЧ-инфекцией.
J. M. Handley и W. J. Dinsmore (1994) на основании литературных данных, а также своих собственных исследований предложили классификацию клинических форм ПВЧ-инфекции и ассоциированных с ней заболеваний (табл.1).
В подавляющем большинстве случаев манифестные формы ПВЧ-инфекции сочетаются с другими заболеваниями, передающимися половым путем. По данным Бернарда К. и Муги К. (1996), манифестные формы ПВЧ-инфекции возникают, как правило, в результате действия ряда факторов:
- социальных;
- инфекционных, связанных с ассоциациями заболеваний, передающихся половым путем (ЗППП);
- связанных с изменением иммунного статуса.
Наиболее существенным является влияние ассоциированных с ПВЧ-поражениями инфекций урогенитального тракта: урогенитального хламидиоза, микоплазмоза, цитомегаловирусной и герпетической инфекции, дисбиотических состояний. Результатом их влияния на течение ПВЧ-инфекции является хронизация процесса, формирование стойких, как правило уже неспецифических воспалительных изменений со стороны мочеполовой сферы и значительные трудности в проведении терапевтических мероприятий.
Значимость наличия сопутствующей инфекции для лечения кондиломатоза объясняется следующими обстоятельствами.
- Наличие ЗППП, ассоциированных с ПВЧ-инфекцией, удлиняет срок лечения последних в среднем в три раза.
- В большинстве случаев рецидивы связаны с вышеуказанной причиной.
- Эпителизация эрозий шейки матки после разрушения кондилом может быть достигнута только при наличии предварительного сканирования по поводу сопутствующих ЗППП и бактериального вагиноза.
В течение многих лет обсуждалась возможность существования взаимосвязи между неоплазиями шейки матки с венерическими заболеваниями. В группе женщин, страдающих инвазивным раком шейки матки (РШМ), отмечена более высокая частота выявления неспецифической микрофлоры, включая трихомонадные и гарднереловые инфекции. Примеры такого влияния обсуждались в отношении Treponema pallidum, Neisseria gonorrhoeae, Chlamidia trachomatis, вируса простого герпеса типа 2, цитомегаловируса, вируса папилломы человека. Эпидемиологические исследования убедительно показали, что неоспоримым фактором риска возникновения предраковых изменений и рака шейки матки является генитальная ПВЧ-инфекция.
Принципы лечения ПВЧ-инфекции
Учитывая тот факт, что специфические противовирусные препараты и вакцины, действующие на ПВЧ, пока отсутствуют, принято считать, что полного устранения вируса из организма достичь невозможно. Задача терапии — устранение клинических и субклинических форм ВПЧ-инфекции.
На сегодняшний день в арсенале практикующих врачей имеется множество методов удаления аногенитальных бородавок. Эффективность их варьирует от 30 до 90%, но ни один из методов не является панацеей, так как частота рецидивов достаточно высока при любом способе лечения. Лечение должно быть строго индивидуальным: необходимо подбирать наиболее оптимальное решение в каждом конкретном случае, иногда учитывая пожелания самого пациента. Проблема рецидивов не зависит от выбора терапии. Рецидивы аногенитальных бородавок связаны чаще всего не с реинфекцией от полового партнера, а с реактивацией инфекции. Существуют три пути развития событий при отсутствии лечения:
- бородавки могут разрешаться самостоятельно;
- оставаться без изменений;
- прогрессировать.
При этом всегда нужно принимать во внимание возможность персистенции вируса при отсутствии каких-либо клинических проявлений.
Выбирая наиболее оптимальный в каждом конкретном случае метод, необходимо руководствоваться четырьмя основными характеристиками:
- эффективность при данной патологии;
- частота рецидивов после лечения;
- переносимость (минимум побочных эффектов);
- простота выполнения процедур.
Помимо удаления аногенитальных бородавок необходимо решать следующие немаловажные задачи:
1. Выявлять и лечить у больных с аногенитальными бородавками (и их половых партнеров) другие заболевания, передающиеся половым путем (ЗППП).
2. Проводить скрининг всех женщин с бородавками аногенитальной области на цервикальную внутриэпителиальную неоплазию (ЦВН) с применением цитологического исследования и кольпоскопии.
3. Поддерживать дальнейшее наблюдение за очагами ЦВН на ранних стадиях для своевременного выявления их прогрессирования или развития микроинвазивной карциномы.
4. Проводить активное лечение аногенитальных бородавок, неоплазий на ранних стадиях, протекающих с развернутой клинической картиной, неоплазий на поздних стадиях и плоскоклеточной карциномы.
5. Давать больным рекомендации по использованию презервативов и ограничению случайных половых контактов для предотвращения инфицирования (и реинфицирования) ВПЧ-инфекцией и другими ЗППП.
По сути, лечение аногенитальных ВПЧ-поражений направлено либо на разрушение папилломатозных очагов тем или иным методом, либо на стимуляцию противовирусного иммунного ответа, возможно сочетание этих подходов.
Деструктивные методы
Физические деструктивные методы
Хирургическое иссечение. В настоящее время применяется нечасто, в основном используется при лечении злокачественных новообразований, когда необходимо широкое иссечение. Данный метод может потребовать госпитализации в связи с тем, что при проведении иссечения может возникнуть достаточно сильное кровотечение, а длительный послеоперационный период потребует специальной терапии.
Электрохирургические методы. К ним относят электрокоагуляцию, электроакустику, фульгацию, электрохирургическое иссечение (электроэксцизия) с использованием электроножа. Не так давно в медицине стали использовать плазму. Нашими учеными был разработан оригинальный плазменный коагулятор (плазмаскин) ЭКХ-1, не имеющий зарубежных аналогов. Измерения температуры в плазме показали, что она может достигать 2000-2500°С. Такие высокие значения температуры, в свою очередь, обеспечивают возможность работать в бесконтактном режиме, существенно снижается время операции и тем самым уменьшается зона некроза. Кроме того, при таком воздействии в большинстве случаев не превышается болевой порог. Данный температурный режим обеспечивает практически полное сжигание новообразований.
Достоинства данного метода:
- доступность;
- дешевизна;
- достаточно высокая эффективность;
- возможность применения в амбулаторных условиях;
- снижена опасность кровотечений.
Недостатки:
- необходимость обезболивания
- при использовании данного метода происходит выделение инфекционной ДНК ВПЧ вместе с образующимся дымом, поэтому необходимо создание адекватных условий для работы — вакуум-экстракция дыма, применение защитных масок.
Лазерное иссечение. Достаточно эффективным и безопасным методом является иссечение бородавок с помощью лазера. В практике применяют неодимовый и СО-лазеры. При использовании СО-лазера меньше повреждаются окружающие ткани, а неодимовый лазер дает лучший гемостатический эффект. Помимо того что лазер физически удаляет поражения, исследования показали, что лазерное излучение оказывает на ВПЧ токсическое действие. Для выполнения процедур требуется хорошо обученный персонал. При использовании лазеров необходимо обезболивание — чаще достаточно местной или локальной анестезии, что позволяет проводить процедуры в амбулаторных условиях. Лазерное иссечение и хирургические методы примерно одинаково эффективны. Лазеротерапию можно успешно применять для лечения распространенных, устойчивых к другой терапии кондилом. Она позволяет прекратить рецидивирование примерно у 40% больных. Исследования показали, что столь малоэффективный результат связан с тем, что СО-лазер неэффективен, когда речь идет об устранении генома из поражений, устойчивых к лечению (по данным метода ПЦР, молекулярно-биологическое излечение наступает у 26% больных).
Использование СО-лазера представляет собой метод выбора при лечении ЦВН. Применяют лазерную конизацию шейки матки. Рецидивы наблюдаются у 2% больных. Мягким методом лазеротерапии является вапоризация, не вызывающая практически никаких осложнений. Лазерная вапоризация успешно применяется при лечении ЦВН низкой степени. Рецидивы наблюдаются у 4% больных.
Лазеротерапия успешно используется для лечения остроконечных кандилом у беременных. Имеются сообщения о лечении беременных на 28–35-й неделе беременности. У большинства пациенток излечение наступало после первого сеанса. Каких-либо осложнений в родах или у новорожденных не выявлено.
Из побочных эффектов следует отметить изъязвление, кровотечение, вторичное инфицирование, рубцевание. Как и при использовании электрохирургических методов, происходит выделение ДНК ВПЧ с дымом, что также требует мер предосторожности.
Лазеротерапия не используется достаточно широко в связи с высокой стоимостью оборудования и необходимостью подготовки опытного персонала.
Криотерапия. Достаточно эффективный и безопасный метод, предполагающий использование в качестве хладагента жидкого азота, оксида азота и диоксида углерода. При этом происходит быстрое замораживание как внутри-, так и внеклеточной жидкости, приводящее к лизису и гибели клеток при оттаивании. Проведение криотерапии обычно не требует обезболивания, хотя при необходимости можно использовать местные анестетики. Криотерапию можно применять при лечении не очень больших бородавок различной локализации. Если же бородавки множественные, то удаление должно проводиться в несколько этапов. Для данного метода характерны следующие побочные явления: развитие местного покраснения, припухлости с последующим образованием пузырей и их изъязвлением. Для уменьшения повреждения окружающих тканей перед процедурой поверхность бородавок обрабатывают KY-гелем, который при замораживании дает возможность осторожно приподнять и отделить очаг поражения от подлежащего эпителия.
Метод может быть использован в гинекологической практике.
Чрезвычайно перспективным нам представляется сочетанное применение криодеструкции и плазменной коагуляции, позволяющее избежать недостатков, присущих вышеописанным методам в отдельности.
Химические деструктивные методы. Данная группа средств включает в себя растворы кислот, щелочей, солей. Среди них можно упомянуть ферезол, пероксид водорода, растворы акрихина и хингамина, препараты ртути и мышьяка, висмута, препараты на основе салициловой и молочной кислот, уксусную и азотную кислоты, соки туи и чистотела. Все эти средства легко доступны, однако обладают невысокой, плохо прогнозируемой эффективностью, дают многочисленные побочные эффекты.
Изопринозин следует применять в сочетании с местнодеструктивными методами лечения.
Эффективность комбинированного лечения ИП, по литературным данным, составляет от 38 до 96%.
Комбинированные методы лечения. Для лечения проявлений ПВЧ-инфекции предлагаются различные методики, основанные на использовании иммунных препаратов в сочетании с лазерным, электрохирургическим и криодеструктивным воздействием.
Сочетанное применение вышеуказанных методов позволяет уменьшить число рецидивов и тем самым повысить эффективность лечения.
Получены хорошие результаты при использовании комбинированного метода лечения кондилом, включающего разрушение очагов с помощью криодеструкции (температура воздействия от –160 до –180°С, экспозиция 40–120 с, двукратно) в сочетании со стимуляцией иммунитета. Для стимуляции местного иммунитета область поражения обрабатывали эмульсией, содержащей интерферон (ИФ), а для стимуляции иммунной системы всего организма назначали препарат кемантан по 0,2 г три раза в день внутрь в течение 10 дней.
Возможно сочетание различных деструктивных методов. При наличии проявлений ПВЧ-инфекции на коже и слизистых оболочках предварительно производят криораспыление в течение 10–30 с, позволяющее четко выявить границы поражения за счет характерной сосочковой поверхности поражений, которая при этом белеет. Затем область поражения подвергается воздействию плазмы (с помощью аппарата плазмаскин).
Ряд исследователей лучшим способом лечения аногенитальных бородавок признают хирургическое удаление всех видимых поражений с последующим местным введением ИФ. В некоторых случаях целесообразно общее и местное применение ИФ перед хирургическим иссечением обширных кондилом.
Терапевтический эффект от применения ИФ отсутствует, если заболевание длится более одного года, а также при иммунодефиците.
В настоящее время существует не так много средств, которые можно использовать после применения деструктивных методов. В частности, сейчас появился препарат импран для местного применения в области очагов поражения после деструктивного воздействия.
Специфическая противовирусная терапия
В настоящее время не существует препаратов, оказывающих специфическое действие на ВПЧ. Известные средства, подавляющие репликацию вируса простого герпеса (ацикловир, ганцикловир), оказались неэффективны при лечении аногенитальной ВПЧ-инфекции.
Теоретически вакцинация представляет собой идеальный метод лечения и профилактики аногенитальных бородавок.
Есть сообщения об эффективном применении индукторов ИФ. Представляет интерес местное применение низкомолекулярного производного имиквидахинолинамина — имиквимода, который является индуктором цитокинов и, в частности, Л-ИФ. Его используют в виде 5%-ного крема три раза в неделю либо ежедневно на ночь до полного исчезновения высыпаний (но не более 4 месяцев). Полное исчезновение кондилом наблюдается в 13–56% случаев. При ежедневном применении чаще развивались местные побочные эффекты: покраснение, отечность, эрозии. Крем особенно показан для лечения субклинической ВПЧ-инфекции. Возможно применение виразола.
Эффект от использования монотерапии ИФ все-таки недостаточно изучен и не очень высок, кроме того, необходимо принимать во внимание высокую стоимость такого лечения. В связи с этим данный метод не получил широкого распространения в практике.
Изопринозин. В последние годы пристальное внимание иммунологов привлек новый иммуномодулятор изопринозин, представляющий собой комплекс инозина и соли N,N-диметиламина-2-пропанола и Р-ацетаминобензойной кислоты. Препарат может применяться в виде таблеток либо раствора для парентерального инъецирования. Активным веществом в этом комплексе, по-видимому, является инозин, а соль аминоспирта стимулирует его проникновение через мембрану лимфоцитов и других клеток.
Изопринозин обладает мощным и широким иммуномодулирующим действием. Многочисленные данные и обширная литература свидетельствуют о том, что in vitro препарат существенно усиливает пролиферацию Т-лимфоцитов, индуцированную митогенами или специфическими антигенами, а также дифференцировку пре-Т-лимфоцитов в более зрелые Т-лимфоциты, сопровождающуюся появлением на их поверхности соответствующих антигенов. ИП также стимулирует индуцированную митогеном пролиферацию В-лимфоцитов. Доказано стимулирующее действие изопринолина на активность натуральных киллерных клеток (НК-клеток) у здоровых людей и функциональную способность цитотоксических Т-лимфоцитов. Препарат улучшает соотношение CD4+/CD8+; повышает выработку Т-лимфоцитами ИЛ-2; содействует созреванию и пролиферации Т-клеток; активизирует синтез ИЛ-1 макрофагами. ИП обладает противовирусным действием и препятствует использованию рибосомальной РНК для размножения вируса. Следует отметить, что в случае применения изопринолина с другими иммунокорректорами он существенно усиливал противовирусное действие последних.
Приняты различные схемы лечения с применением изопринолина в зависимости от размеров кондилом, их локализации и степени малигнизации.
Схема 1: лечение мелких, множественных остроконечных кандилом с низкой степенью малигнизации.
Препарат принимают по 2 табл. три раза в день в течение 14–28 дней.
Схема 2: лечение множественных кондилом с отдельными крупными кондиломами или плоской кондиломы шейки матки.
Среди применяемых в нашей стране и за рубежом химических препаратов, оказывающих деструктивное действие, можно выделить ТХУ и азотную кислоту, а также комбинированный кислотный препарат — солкодерм.
ТХУ и азотная кислота. ТХУ применяется в 80-90%-ной концентрации и вызывает образование локального коагуляционного некроза. Аналогичное действие оказывает раствор азотной кислоты. В силу своей дешевизны и доступности оба метода достаточно широко распространены и по сей день. Кислоты эффективны для лечения кондилом вульвы, препуциального мешка, венечной борозды, головки полового члена, особенно в тех случаях, когда противопоказано применение ПФ и ПФГ. Прижигания проводят один раз в неделю в течение 5-6 недель. Эффективность применения ТХУ и азотной кислоты составляет примерно 70-80%. В некоторых случаях может развиться местная реакция в виде мокнутия и изъязвления.
Солкодерм. Солкодерм — водный раствор, в качестве активной составляющей которого выступают продукты взаимодействия органических кислот (уксусной, щавелевой и молочной) и ионов металлов с азотной
кислотой. Раствор содержит нитриты в количестве 0,02 мг/мл.
Ниже перечислены свойства и механизм действия солкодерма, которые выделяют его среди других препаратов этой группы, использующихся в рамках деструктивных методов:
- при местном применении солкодерм вызывает немедленную прижизненную фиксацию ткани, на которую он наносится;
- действие препарата строго ограничивается местом применения;
- признаком немедленного эффекта является изменение окраски обрабатываемого участка;
- девитализированная ткань высыхает и темнеет (эффект мумификации);
- «мумифицированный» струп отторгается самостоятельно;
- процесс заживления непродолжителен, а осложнения (вторичная инфекция или рубцевание) редки.
Общая характеристика лечения солкодермом:
- препарат оказывает точно ограниченное местное действие на патологически измененную ткань, на которую он наносится, окружающая ткань при этом не повреждается;
- метод пригоден для лечения различных новообразований кожи;
- лечение безболезненно;
- быстрое заживление, отсутствие осложнений;
- лечение проводится амбулаторно и не требует специальной аппаратуры;
- отсутствие каких-либо ограничений для больного.
Показания к применению солкодерма: простые бородавки, подошвенные бородавки, аногенитальные бородавки (остроконечные кондиломы), себорейные кератозы, актинокератозы, базально-клеточные эпителиомы (базалиомы).
Солкодерм очень удобен в применении и достаточно эффективен для лечения кондилом любой локализации. В большинстве случаев достаточно однократного применения.
Цитотоксические препараты
Подофиллин (ПФ). Пофиллин — смола, полученная из растений P.pelatum и P.emodi, растущих в Северной Америке и Гималаях. Для лечения бородавок аногенитальной области применяют 10-25%-ный раствор ПФ в этаноле или настойке бензоина. Он связывается с аппаратом микротрубочек клетки и ингибирует митозы, а также подавляет транспорт нуклеиновых кислот, в результате чего происходит ингибирование синтеза ДНК и клеточного деления.
Применение ПФ является простым, доступным, достаточно безопасным методом лечения, который может быть использован в амбулаторных условиях, а также самостоятельно пациентами. Препарат наносят один-два раза в неделю в течение максимум 5 недель в количестве не более 0,5 мл за одну процедуру. Больному необходимо следить, чтобы вода не попадала на обработанное место в течение 4-6 часов после процедуры. ПФ не рекомендуется применять при вагинальных, цервикальных и внутриэпителиальных бородавках. По сведениям ряда авторов, частота рецидивирования варьирует от 0 до 67%.
Примерно у 10-15% больных развиваются местные побочные реакции в виде мокнущего контактного дерматита. Особенно тяжелые осложнения в виде множественных изъязвлений возникают при неправильном самостоятельном применении. В результате длительного или неправильного применения ПФ у больных могут возникать различные побочные реакции, такие как тошнота, рвота, боли в животе, диарея, симптомы поражения почек, миокарда, печени, ЦНС и костного мозга.
Применение ПФ противопоказано при беременности, т. к. были отмечены случаи тератогенного действия на плод и внутриутробной гибели плода.
Многие исследователи считают ПФ недостаточно изученным и грубоочищенным растительным экстрактом, в связи с чем рекомендуют использовать только высокоочищенные подофиллотоксины, причем самостоятельное применение препарата самими больными нежелательно в силу вышеуказанных осложнений.
Подофиллотоксин (ПФТ) (кондилин). ПФТ — наиболее активная в терапевтическом отношении фракция ПФ. Выпускается в виде растворов 0,25, 0,3 и 0,5%, а также в виде крема 0,15, 0,3 и 0,5%.
Обычно его назначают два раза в день в течение трех дней в неделю подряд на протяжении 4-5 недель.
Несмотря на то что ПФТ лучше очищен по сравнению с ПФ, сообщается о большой частоте побочных явлений при использовании ПФТ, особенно его 0,5%-ного раствора. Наиболее часто в результате применения ПФТ наблюдаются следующие побочные эффекты: местные воспалительные реакции (эритема, жжение, болезненность, зуд, мокнутие и эрозии в области аппликации). Хотя в литературе не описано системных побочных эффектов, рекомендуется ограничивать применение ПФТ дозой 0,2 мл за одну процедуру.
Недостатками ПФТ являются его высокая стоимость и большая длительность лечения.
5-фторурацил (5-ФУ). 5-фторурацил (5-ФУ) является антагонистом пиримидина и обладает способностью нарушать синтез как клеточной, так и вирусной ДНК. Для лечения бородавок аногенитальной области его назначают в виде 5%-ного крема. При лечении интравагинальных бородавок препарат назначается один раз на ночь в течение недели или один раз в неделю в течение 10 недель. Степень эффективности препарата, по мнению различных исследователей, составляет 85-90%. При применении 5-ФУ могут возникнуть мокнущие эрозии на слизистой влагалища, вплоть до развития тяжелого мокнущего контактного дерматита. При лечении бородавок терминальной части уретры крем вводится сразу после мочеиспускания на ночь в течение 3-8 дней. Полное излечение внутриуретральных бородавок наблюдается у 90-95% мужчин. Однако при лечении наблюдается множество побочных эффектов: стеноз и стриктуры уретры, дизурия, изъязвления. Препарат противопоказан при беременности.
Иммунологические методы
Интерферон. Поскольку вирус папилломы человека сохраняется в эпителиальных клетках и использование деструктивных методов не гарантирует от рецидивов, перспективным в этом плане является применение ИФ как в качестве монотерапии, так и в сочетании с другими методами лечения.
ИФ являются эндогенными цитокинами, обладающими противовирусными, антипролиферативными и иммуномодулирующими свойствами. Существуют три основных класса ИФ: лейкоцитарный (Л-ИФ), фибробластный (Ф-ИФ) и Т-лимфоцитарный (Т-ИФ). ИФ можно применять местно, внутриочагово и системно (подкожно, в/м или в/в). Установлено, что при использовании ИФ у пациентов в очагах поражения снижается количество вирусной ДНК (по данным ПЦР), что коррелирует с клиническим улучшением или исчезновением поражения.
Имеются данные, касающиеся использования для лечения кондилом отечественного ИФ — человеческого лейкоцитарного интерферона (ЧЛИ). Его применяли внутриочагово (под папиллому) в дозе 100 000-500 000 МЕ, на курс 3-6 процедур в сочетании с нанесением на поражения интерфероновой мази с активностью 40 МЕ. ЧЛИ можно назначать системно и при лечении распространенных поражений в сочетании с деструктивными методами.
Наиболее эффективным препаратом при различных способах, схемах и дозах введения можно считать Л-ИФ. При системном применении Л-ИФ полное исчезновение бородавок наблюдали у 11–100% пациентов. Эффективность применения Ф-ИФ составила 45–82%. Эффективность Т-ИФ, показанная в разных исследованиях, гораздо ниже, чем у Л-ИФ и Ф-ИФ, и варьирует от 7 до 57%.
Следует помнить, что бессистемное использование различных методов лечения приводит к высокому проценту рецидивов, однако разработка определенных алгоритмов, учитывающих пол больных, локализацию и количество высыпаний, позволяет существенно снизить количество рецидивов.
Таблица 1. Аногенитальная ВПЧ-инфекция и ассоциированные с ВПЧ заболевания
ВПЧ-инфекция
Развернутые клинические формы (видимые невооруженным глазом или не видимые, но определяющиеся при наличии соответствующей симптоматики):
- бородавки (остроконечные кондиломы, плоские кондиломы, вульгарные бородавки)
- симптоматические внутриэпителиальные неоплазии на ранних стадиях — койлоцитоз, дискератоз при отсутствии дисплазии (плоские кондиломы)
Субклинические формы (не видимые вооруженным глазом и бессимптомные, выявляемые только при кольпоскопии и/или цитологическом или гистологическом исследовании
- бессимптомные внутриэпителиальные неоплазии (ВН) на ранних стадиях — койлоцитоз, дискератоз при отсутствии дисплазии (плоские бородавки)
Латентные формы (отсутствие морфологических или гистологических изменений при обнаружении ДНК ВПЧ)
назад
Таблица 2. Заболевания, ассоциированные с ВПЧ
Клинические и субклинические формы:
- ВН на ранних стадиях — слабовыраженная дисплазия, /+-/ койлоцитоз, дискератоз (ВН 1 стадия)
- ВН на поздних стадиях — выраженная дисплазия, /+-/ койлоцитоз, дискератоз (ВН 2 стадия)
- ВН на поздних стадиях — тяжелая дисплазия или карцинома in situ /+-/ койлоцитоз, дискератоз (ВН 3 стадия, или CIS)
Микроинвазивная сквамозноклеточная карцинома:
- клинически видимые или невидимые, но при наличии соответствующей симптоматики
- субклинические, не видимые невооруженным глазом и бессимптомные, выявляющиеся только при цитологическом и гистологическом исследовании
- латентные — отсутствие морфологических и гистологических изменений при обнаружении ДНК ПВЧ-инфекции методом молекулярной гибридизации
- внутриэпителиальная неоплазия
Таблица 3. Классификация методов лечения аногенитальных бородавок
Деструктивные методы
- физические
- хирургическое иссечение
- электрохирургические методы
- криотерапия
- лазеротерапия
- химические
- азотная кислота
- трихлоруксусная кислота (ТХУ)
- солкодерм
Цитотоксические методы
- подофиллин (ПФ)
- подофиллотоксин (ПФТ)
- 5-фторурацил
Иммунологические методы
- интерфероны
- изопринозин
Комбинированные методы
- сочетанное применение различных методов
Дюспаталин® (Duspatalin®) инструкция по применению
📜 Инструкция по применению Дюспаталин®
💊 Состав препарата Дюспаталин®
✅ Применение препарата Дюспаталин®
📅 Условия хранения Дюспаталин®
⏳ Срок годности Дюспаталин®
Описание лекарственного препарата
Дюспаталин®
(Duspatalin®)
Основано на официальной инструкции по применению препарата, утверждено компанией-производителем
и подготовлено для электронного издания справочника Видаль 2023
года, дата обновления: 2023.02.28
Лекарственная форма
| Дюспаталин® |
Капс. с пролонгированным высвобождением 200 мг: 10, 20, 30, 50, 60 или 90 шт. рег. №: П N011303/01 |
Форма выпуска, упаковка и состав
препарата Дюспаталин®
Капсулы с пролонгированным высвобождением твердые желатиновые, размер №1, непрозрачные, белого цвета, с маркировкой «245» на корпусе капсулы; содержимое капсул — белые или почти белые гранулы.
Вспомогательные вещества: магния стеарат — 13.1 мг, метилметакрилата и этилакрилата сополимер [1:2] 30% дисперсия (30% дисперсия полиакрилата) — 10.4 мг, тальк — 4.9 мг, гипромеллоза — 0.1 мг, метакриловой кислоты и этилакрилата сополимер [1:1] 30% дисперсия — 15.2 мг, триацетин — 2.9 мг.
Состав твердой желатиновой капсулы: желатин — 75.9 мг, титана диоксид (Е171) — 1.5 мг, чернила (шеллак (Е904), пропиленгликоль, аммиак водный, калия гидроксид, краситель железа оксид черный (Е172)) — около 0.15 мг.
10 шт. — блистеры (1) — пачки картонные.
10 шт. — блистеры (2) — пачки картонные.
10 шт. — блистеры (3) — пачки картонные.
10 шт. — блистеры (5) — пачки картонные.
15 шт. — блистеры (2) — пачки картонные.
15 шт. — блистеры (4) — пачки картонные.
15 шт. — блистеры (6) — пачки картонные.
Фармакологическое действие
Спазмолитик миотропного действия, оказывает прямое действие на гладкую мускулатуру ЖКТ без влияния на нормальную перистальтику кишечника.
Многочисленные механизмы, такие как снижение проницаемости ионных каналов, блокада обратного захвата норадреналина, местное анестезирующее действие, а также изменение абсорбции воды, могут вызвать местное действие мебеверина на ЖКТ, однако точный механизм действия не известен. Посредством этих механизмов мебеверин обладает спазмолитическим действием, нормализуя перистальтику кишечника и не вызывая постоянной релаксации гладкомышечной ткани ЖКТ («гипотонию»). Системные побочные эффекты, в т.ч. антихолинергические, отсутствуют.
Продолжительность применения препарата не ограничена. В первые 2-4 недели терапии отмечается стойкое улучшение симптомов. Наиболее выраженная эффективность может наблюдаться после 6-8 недель терапии. При выборе длительности курса терапии необходимо учитывать индивидуальные особенности течения заболевания и выраженность симптомов.
С целью дальнейшего улучшения симптомов при синдроме раздраженного кишечника рекомендовано продолжение лечения под наблюдением врача в течение 12 месяцев при непрерывной схеме терапии или в течение 6 месяцев при терапии «по требованию».
Результаты клинических исследований подтвердили улучшение симптомов со стороны ЖКТ и качества жизни пациентов в течение 2-4 недель с последующим улучшением при пролонгации лечения до 6-8 недель.
Фармакокинетика
Всасывание
Мебеверин быстро и полностью всасывается после приема внутрь. Лекарственная форма модифицированного высвобождения позволяет использовать схему дозирования 2 раза/сут.
Распределение
При приеме повторных доз препарата значительной аккумуляции не происходит.
Метаболизм
Мебеверина гидрохлорид в основном метаболизируется эстеразами, которые на первом этапе расщепляют эфир на вератровую кислоту и спирт мебеверина. Основным метаболитом, циркулирующим в плазме, является деметилированная карбоновая кислота. T1/2 в равновесном состоянии деметилированной карбоновой кислоты составляет приблизительно 5.77 ч. При приеме повторных доз (200 мг 2 раза/сут) Cmax деметилированной карбоновой кислоты в крови составляет 804 нг/мл, время достижения Cmax деметилированной карбоновой кислоты в крови (Тmax) – около 3 ч.
Среднее значение относительной биодоступности препарата в капсуле с модифицированным высвобождением составляет 97%.
Выведение
Мебеверин как таковой не выводится из организма, но полностью метаболизируется; его метаболиты практически полностью выводятся из организма. Вератровая кислота выводится почками. Спирт мебеверина также выводится почками, частично в виде карбоновой кислоты и частично в виде деметилированной карбоновой кислоты.
Показания препарата
Дюспаталин®
- симптоматическое лечение боли, спазмов, дисфункции и дискомфорта в области кишечника, связанных с синдромом раздраженного кишечника;
- симптоматическое лечение спазмов органов ЖКТ (в т.ч. обусловленных органическими заболеваниями).
Режим дозирования
Для приема внутрь.
Капсулы необходимо проглатывать, запивая достаточным количеством воды (не менее 100 мл). Капсулы не следует разжевывать, так как их оболочка обеспечивает длительное высвобождение препарата.
По одной капсуле 2 раза в сутки, одна – утром и одна – вечером, до еды. В начале применения препарата продолжительность терапии должна составлять не менее 6-8 недель с целью адекватной оценки эффективности лечения.
Продолжительность приема препарата не ограничена.
Если пациент забыл принять одну или несколько доз, прием препарата следует продолжать со следующей дозы. Не следует принимать одну или несколько пропущенных доз в дополнение к обычной дозе.
Исследования режима дозирования у пожилых пациентов, пациентов с почечной и/или печеночной недостаточностью не проводились. Доступные данные о постмаркетинговом применении препарата не выявили специфических факторов риска при его применении у пожилых пациентов и пациентов с почечной и/или печеночной недостаточностью. Изменения режима дозирования у пожилых пациентов и пациентов с почечной и/или печеночной недостаточностью не требуется.
Побочное действие
Сообщения о следующих нежелательных явлениях были получены в период постмаркетингового применения и носили спонтанный характер; для точной оценки частоты случаев имеющихся данных недостаточно.
Аллергические реакции наблюдались преимущественно со стороны кожных покровов, но отмечались также и другие проявления аллергии.
Со стороны кожных покровов: крапивница, ангионевротический отек, в т.ч. лица, экзантема.
Со стороны иммунной системы: реакции гиперчувствительности (анафилактические реакции).
Противопоказания к применению
- гиперчувствительность к любому компоненту препарата;
- беременность (в связи с недостаточностью данных);
- возраст до 18 лет (в связи с недостаточностью данных по эффективности и безопасности).
Применение при беременности и кормлении грудью
Беременность
Имеются только крайне ограниченные данные о применении мебеверина беременными женщинами. Проведенных исследований на животных недостаточно для оценки репродуктивной токсичности. Не рекомендуется применять Дюспаталин® во время беременности.
Период грудного вскармливания
Информации об экскреции мебеверина или его метаболитов в грудное молоко недостаточно. Исследования экскреции мебеверина в молоко у животных не проводились. Не следует принимать Дюспаталин® во время кормления грудью.
Фертильность
Клинические данные по влиянию препарата на фертильность у мужчин или женщин отсутствуют, однако известные исследования на животных не продемонстрировали неблагоприятных эффектов препарата Дюспаталин®.
Применение при нарушениях функции печени
Изменения режима дозирования у пациентов с печеночной недостаточностью не требуется.
Применение при нарушениях функции почек
Изменения режима дозирования у пациентов с почечной недостаточностью не требуется.
Применение у детей
Противопоказан в возрасте до 18 лет (в связи с недостаточностью данных по эффективности и безопасности).
Применение у пожилых пациентов
Изменения режима дозирования у пациентов пожилого возраста не требуется.
Особые указания
Влияние на способность к управлению транспортными средствами и механизмами
Исследования влияния препарата на способность к управлению автомобилем и другими механизмами не проводились. Фармакологические свойства препарата, а также опыт его применения не свидетельствуют о каком-либо неблагоприятном влиянии мебеверина на способность к управлению автомобилем и другими механизмами.
Передозировка
Симптомы: теоретически, в случае передозировки возможно повышение возбудимости ЦНС. В случаях передозировки мебеверина симптомы либо отсутствовали, либо были незначительными и, как правило, быстро обратимыми. Отмечавшиеся симптомы передозировки носили неврологический и сердечно-сосудистый характер.
Лечение: специфический антидот неизвестен. Рекомендуется симптоматическое лечение. Промывание желудка необходимо только в случае, если интоксикация выявлена в течение приблизительно 1 ч после приема нескольких доз препарата. Мероприятия по снижению абсорбции не требуются.
Лекарственное взаимодействие
Проводились только исследования по изучению взаимодействия препарата Дюспаталин® с этанолом. Исследования на животных продемонстрировали отсутствие какого-либо взаимодействия между препаратом Дюспаталин® и этиловым спиртом.
Условия хранения препарата Дюспаталин®
Препарат следует хранить в недоступном для детей месте при температуре не выше 25°C.
Срок годности препарата Дюспаталин®
Срок годности — 3 года. Не применять по истечении срока годности.
Условия реализации
Препарат отпускают по рецепту.
Контакты для обращений
ЭББОТТ ЛЭБОРАТОРИЗ ООО
(Россия)
|
|
125171 Москва, |
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код
Аналоги препарата
Веремед
(ДЖОДАС ЭКСПОИМ, Россия)
Дюспаталин®
(ABBOTT HEALTHCARE PRODUCTS, Нидерланды)
Дютан®
(АЛИУМ, Россия)
Мебеверин
(ВЕЛФАРМ, Россия)
Мебеверин
(БИОКОМ, Россия)
Мебеверин-Вертекс
(ВЕРТЕКС, Россия)
Мебеверин-СЗ
(СЕВЕРНАЯ ЗВЕЗДА, Россия)
Меберин МЛ
(MICRO LABS, Индия)
Мебеспалин
(АТОЛЛ, Россия)
Мебеспалин ретард
(АТОЛЛ, Россия)
Все аналоги
Принято считать, что около 93% населения земного шара являются носителями вируса папилломы человека. Однако лишь у небольшой части людей заболевание проявляется появлением папиллом. Сегодня мы поговорим о том, как можно лечить папилломы и что можно сделать если они появились вновь после удаления.
Как на самом деле они выглядят?
Очень часто пациенты, которые приходят ко мне на приём, просят удалить им папиллому или несколько и указывают на пигментный невус, фибропапиллому или бородавку. Один раз в качестве папилломы для удаления мне предложили клеща (не шучу):
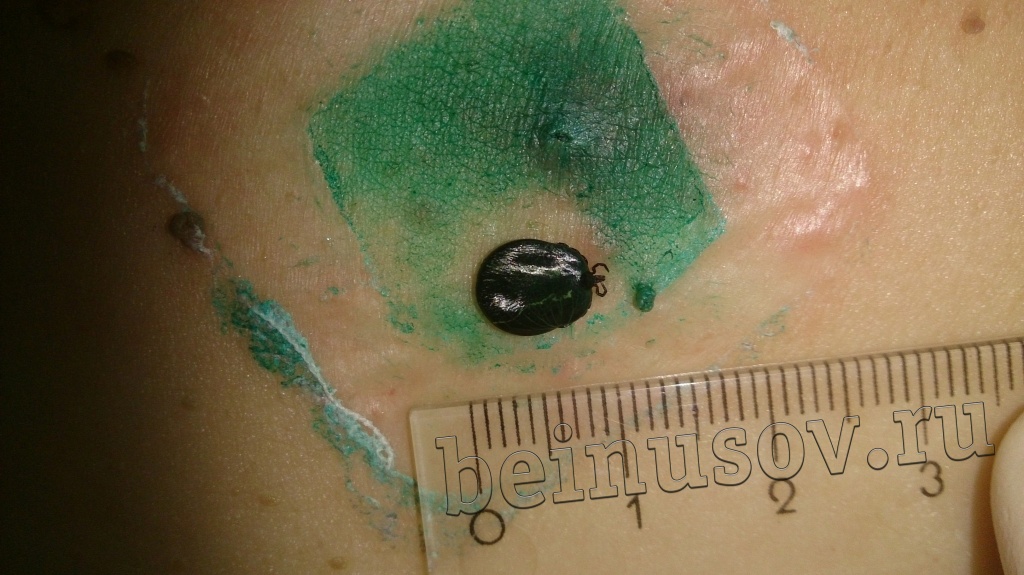
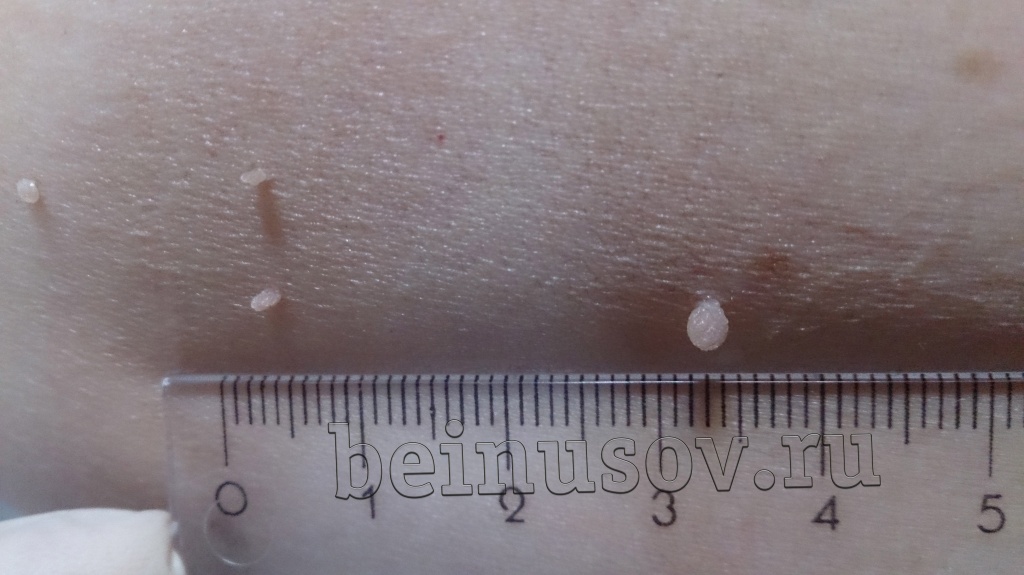
Считаю необходимым чётко обозначить, что такое папиллома и чем она отличается от остальных кожных новообразований. Чаще всего это небольшое, размерами 1-3 мм кожное образование на тонкой ножке. Основных отличий папилломы от остальных образований кожи три. Первое — ножка всегда тоньше, чем верхняя часть. Второе — консистенция папилломы всегда мягче окружающей кожи. Третье — размер папилломы, как правило, небольшой — не более 5 мм. На фотографии ниже — типичная папиллома.
Как избавиться от папиллом?
Существует всего два основных метода лечения папиллом
- Наиболее простым и эффективным методом лечения является удаление папиллом различными методами (лазер, радиоволновая хирургия, электрокоагуляция и т.п.). В большинстве случае однократного полного удаления папиллом со всего тела бывает достаточно. Более подробно о том, как папилломы удаляются методом радиоволновой хирургии в нашей клинике, я расскажу чуть ниже.
- Очень популярным методом в последнее время стало удаление папиллом в домашних условиях. Чаще всего, это происходит с помощью двух видов препаратов — растворы кислот с названием вроде «Супер чистотел» и смесь диметилового эфира и пропана (популярный препарат «Криофарма»). Ничего не могу сказать об эффективности этих двух способов, т.к. никогда не удалял папилломы таким образом.
ВАЖНО!!!! Пожалуйста, не ставьте себе диагноз «папиллома» самостоятельно на основании изучения интернета. Перед применением указанных выше препаратов всегда стоит показаться онкологу и убедиться, что то, что Вы собираетесь удалить в домашних условиях — действительно папиллома. Если диагноз поставлен не верно и на пигментный невус будет нанесена любая из этих жидкостей — последствия могут быть крайне печальными.
Если папилломы появились вновь после удаления?
К сожалению, ни один из перечисленных выше методов не даёт 100% гарантии исчезновения папиллом. В очень редких случаях, даже при удалении у квалифицированного доктора они могут появиться снова. Если это произошло в течение короткого срока (полгода или несколько месяцев) нужно проверить состояние иммунитета — проконсультироваться с иммунологом. Как правило в таких ситуациях назначаются иммуномодуляторы, которые помогут организму бороться с вирусом папилломы человека.
Как проходит удаление папиллом?
В нашей клинике удаление папиллом производится методом радиоволновой хирургии.
Просто посмотрите это короткое видео и многие вопросы отпадут сами собой.
Папиллома фиксируется специальным пинцетом, после чего инструментом в виде петли отсекается от кожи у основания. В момент соприкосновения с кожей на конце инструмента концентрируется радиоволна высокой частоты, которая испаряет клетки папилломы и одновременно «склеивает» кровеносные сосуды. Как правило обезболивание при такой процедуре не требуется — болезненные ощущения сравнимы с эпиляцией пинцетом. В редких случаях производится обезболивание кремом ЭМЛА.
Коротко о главном:
Если Вы решили избавиться от папиллом — есть 2 способа:
Первый — удалить папилломы в клинике, желательно у онколога. Плюсы этого метода очевидны — максимальная эффективность и безопасность.
Второй способ — удаление в домашних условиях с помощью препаратов, которые можно купить в аптеках. Преимуществом этого метода является невысокая стоимость, однако для безопасного удаления я рекомендую предварительно проконсультироваться с врачом-онкологом.
Если лечение папиллом ни одним из указанных способов не эффективно — стоит проверить иммунитет. Для этого лучше проконсультироваться у иммунолога.
Решили расстаться с Вашими папилломами? Это можно сделать по адресам в Санкт-Петербурге (Асафьева 7/1)

