Инструкция препарата ТАЛС™ (раствор для подкожного введения, 80 мг/мл), согласована компанией-производителем в 2022 году
Дата согласования: 01.08.2022
Особые отметки:
Содержание
- Фармакотерапевтическая группа
- Описание
- Код АТХ
- Фармакологические свойства
- Показания к применению
- Противопоказания
- Применение при беременности и в период грудного вскармливания
- Способ применения и дозы
- Побочное действие
- Передозировка
- Взаимодействие с другими лекарственными средствами
- Особые указания
- Форма выпуска
- Условия хранения
- Срок годности
- Условия отпуска
- Производитель
- Отзывы
Описание
Раствор, от прозрачного до опалесцирующего, от бесцветного до слегка желтого цвета, до слегка коричневого цвета.
Код АТХ
L04AC13
Фармакологические свойства
Фармакодинамика
Иксекизумаб представляет собой гуманизированное моноклональное антитело к цитокину интерлейкин 17А (ИЛ-17А и ИЛ-17А/F) из подкласса иммуноглобулинов G4 (IgG4). Повышение концентрации ИЛ-17А участвует в патогенезе псориаза посредством стимуляции пролиферации и стимуляции кератиноцитов, а также в патогенезе псориатического артрита, анкилозирующего спондилита, нерентгенологического спондилоартрита посредством воспаления, которое приводит к эрозивному поражению костной ткани и патологическому образованию новой костной ткани. Иксекизумаб селективно связывается с ИЛ-17А и подавляет его действие за счет нейтрализации активности. Иксекизумаб не связывается с лигандами ИЛ-17В, ИЛ-17С, ИЛ-17D, ИЛ-17Е и ИЛ-17F.
В ходе исследований in vitro было доказано, что иксекизумаб не связывается с I, IIa и IIIa Fcγ-рецепторами человека или C1q компонентом комплемента.
Иксекизумаб модулирует биологические реакции, которые индуцируются или регулируются посредством ИЛ-17А. Результаты биопсии кожи больных псориазом, полученные в ходе исследования I фазы, свидетельствуют о дозозависимой тенденции к уменьшению толщины эпидермиса, а также к снижению количества пролиферирующих кератиноцитов, Т-лимфоцитов, дендритных клеток и локальных маркеров воспаления относительно исходных значений к 43-му дню наблюдения. Как следствие, терапия иксекизумабом уменьшает покраснение, уплотнение и шелушение кожного покрова на участках, пораженных бляшечным псориазом.
В течение первой недели применения препарата Талстм было продемонстрировано снижение уровня С-реактивного белка (СРБ), являющегося маркером воспаления.
Бляшечный псориаз у взрослых пациентов
Применение препарата Талстм у пациентов с бляшечным псориазом обеспечивает выраженное очищение кожных покровов по сравнению с плацебо и этанерцептом с максимальным эффектом к 12 неделе. После первой недели наблюдалось значительное снижение зуда у пациентов, получавших терапию препаратом Талстм. Были продемонстрированы эффективность и безопасность препарата Талстм вне зависимости от возраста, пола, расы, массы тела, исходного значения индекса тяжести поражения псориазом, расположения бляшек, сопутствующего псориатического артрита и предшествующей терапии биологическими препаратами. Препарат показал эффективность у пациентов, ранее не получавших системную терапию, у пациентов, не получавших терапию биологическими препаратами, у пациентов, получавших терапию биологическими препаратами/ингибиторами фактора некроза опухоли (ФНО), а также у пациентов с отсутствием эффекта от применения биологических препаратов/ингибиторов ФНО.
Также была показана эффективность препарата Талстм в отношении псориаза ногтей, псориаза волосистой части головы и ладонно-подошвенного псориаза. Применение препарата Талстм было связано со значительным улучшением качества жизни пациентов. Во всех исследованиях наблюдалось статистически значимое снижение зуда.
У высокой доли пациентов, получавших терапию препаратом Талстм, удалось добиться уменьшения степени тяжести боли в гениталиях, генитального зуда, влияния генитального псориаза на сексуальную активность и индекса качества жизни при заболеваниях кожи.
Бляшечный псориаз у детей и подростков (от 12 до 18 лет)
У пациентов в группе применения препарата Талстм по сравнению с группой плацебо былo продемонстрировано клинически более значимое снижение индекса площади поражения и тяжести псориаза, улучшение результатов показателей общей оценки врача, а также выраженное улучшение индекса качества жизни при заболеваниях кожи. Различие между группами было значимо уже на 4 неделе терапии.
На 12 неделе применения препарата Талстм наблюдалось большее улучшение по сравнению с плацебо при псориазе ногтей, псориазе волосистой части головы и ладонно-подошвенном псориазе.
Псориатический артрит
У пациентов с псориатическим артритом на фоне терапии препаратом Талстм наблюдалось значительное снижение активности заболевания. Схожие клинические ответы отмечались у пациентов с псориатическим артритом вне зависимости от сопутствующего приема базисных противовоспалительных препаратов (БПВП), включая метотрексат. Эффективность и безопасность препарата Талстм были продемонстрированы вне зависимости от возраста, пола, расы, длительности заболевания, исходной массы тела, исходной площади псориатического поражения, исходного уровня СРБ, исходного уровня активности заболевания, сопутствующего приема кортикостероидов и предыдущей терапии биологическими препаратами. Препарат Талстм продемонстрировал эффективность у пациентов, получавших терапию биологическими препаратами, у пациентов, не получавших терапию биологическими препаратами, а также у пациентов без ответа на терапию биологическими препаратами.
Рентгенологические признаки подавления прогрессирования повреждения суставов отмечались на 24 неделе терапии. Наблюдалось значительное улучшение физической функции и качества жизни по сравнению с пациентами, принимавшими плацебо.
Анкилозирующий спондилит
Применение препарата Талстм у пациентов с анкилозирующим спондилитом приводило к выраженному уменьшению активности заболевания по сравнению с применением плацебо на 16 неделе терапии. Клинические ответы были одинаковыми у пациентов, независимо от сопутствующей терапии. У пациентов, получавших иксекизумаб после предшествующей терапии одним или двумя ингибиторами ФНО, клинический ответ наблюдался независимо от количества предшествующих ингибиторов ФНО.
Аналогичный клинический ответ наблюдался у пациентов независимо от исходных уровней СРБ, индекса активности заболевания и оценки состояния по данным магнитно-резонансной томографии позвоночника. Эффективность препарата Талстм при лечении анкилозирующего спондилита была продемонстрирована независимо от возраста, пола, расовой принадлежности, длительности заболевания, исходной массы тела, исходного показателя по Батскому индексу функциональных нарушений при анкилозирующем спондилите и предшествующей терапии биологическими препаратами.
Наблюдались статистически значимые улучшения в отношении боли в спине (уже на 1 неделе) и утомляемости (уже на 8 неделе).
Нерентгенологический аксиальный спондилоартрит
Применение препарата Талстм у пациентов с аксиальным спондилоартритом приводило к выраженному уменьшению активности заболевания по сравнению с применением плацебо на 16 неделе терапии. У пациентов, принимавших Талстм, отмечалось улучшение общего состояния и качества жизни по сравнению с плацебо. Уже на 1 неделе наблюдалось статистически значимое улучшение в отношении боли в спине.
Фармакокинетика
Всасывание
После однократного подкожного введения пациентам с псориазом иксекизумаба в диапазоне доз от 5 до 160 мг средняя максимальная концентрация препарата достигалась между 4 и 7 днем после начала терапии. Средняя максимальная концентрация (Сmax) иксекизумаба в плазме крови после введения начальной дозы 160 мг составляла 19,9 мкг/мл.
После введения начальной дозы 160 мг равновесное состояние достигалось к 8-й неделе при режиме введения 80 мг 1 раз в 2 недели. Средние значения максимальной концентрации в равновесном состоянии (Сmax, ss) и минимальной концентрации в равновесном состоянии (Ctrough, ss) составляли 21,5 мкг/мл и 5,23 мкг/мл, соответственно.
После перехода с режима введения препарата в дозе 80 мг 1 раз в 2 недели в течение 12 недель на режим 80 мг 1 раз в 4 недели равновесное состояние достигалось приблизительно через 10 недель. Средние значения Сmax, ssи Ctrough, ss составляли 14,6 мкг/мл и 1,87 мкг/мл, соответственно.
Биодоступность иксекизумаба при подкожном введении составляла в среднем от 54 до 90 %.
Распределение
По данным популяционного фармакокинетического анализа средний общий объем распределения в равновесном состоянии составлял 7,11 л.
Метаболизм
Так как иксекизумаб является моноклональным антителом, предполагается, что он, как и эндогенные иммуноглобулины, будет расщепляться на небольшие пептиды и аминокислоты по катаболическому пути.
Выведение
По данным популяционного фармакокинетического анализа средний клиренс в сыворотке крови составлял 0,0161 л/час. Клиренс не зависит от дозы препарата. У пациентов с бляшечным псориазом средний период полувыведения, рассчитанный с помощью популяционного фармакокинетического анализа, составляет 13 дней.
Линейность
Площадь под кривой «концентрация-время» (AUC) при подкожном введении увеличивалась пропорционально дозе в диапазоне от 5 до 160 мг.
Фармакокинетические свойства при различных показаниях препарата
Фармакокинетические параметры иксекизумаба были схожими у пациентов с бляшечным псориазом, псориатическим артритом, анкилозирующим спондилитом и нерентгенологическим аксиальным спондилоартритом.
Особые группы пациентов
Пациенты пожилого возраста
По результатам популяционного фармакокинетического анализа клиренс иксекизумаба у пациентов в возрасте 65 лет и старше и пациентов в возрасте до 65 лет был схожим.
Пациенты с нарушением функции печени или почек
Исследования по изучению влияния нарушения функции печени и почек на фармакокинетику иксекизумаба не проводились. Предполагается, что выведение иксекизумаба в неизмененном виде и моноклональных антител IgG почками минимально; аналогично, поскольку моноклональные антитела IgG выводятся, главным образом, за счет внутриклеточного катаболизма, предполагается, что наличие нарушения функции печени не влияет на клиренс иксекизумаба.
Пациенты детского и подросткового возраста
Пациентам детского и подросткового возраста (от 6 до 18 лет) с псориазом вводили препарат Талстм в соответствии с рекомендуемой схемой дозирования в течение 12 недель. У пациентов с массой тела более 50 кг и с массой тела от 25 до 50 кг средние значения Ctrough, ssсоставляли 3,8 мкг/мл и 3,9 мкг/мл, соответственно.
Показания к применению
Лечение взрослых пациентов и детей и подростков от 12 до 18 лет с массой тела от 50 кг со среднетяжелой или тяжелой степенью бляшечного псориаза при необходимости проведения системной терапии.
Лечение взрослых пациентов старше 18 лет с активным псориатическим артритом в качестве монотерапии или в комбинации с метотрексатом при недостаточном ответе на предшествующую терапию одним или несколькими БПВП или ее непереносимости.
Лечение взрослых пациентов старше 18 лет с активным аксиальным спондилоартритом, включая анкилозирующий спондилит и нерентгенологический аксиальный спондилоартрит с объективными признаками воспаления.
Противопоказания
Гиперчувствительность к иксекизумабу или любому из вспомогательных компонентов препарата.
Беременность и период грудного вскармливания.
Серьезные инфекционные заболевания в острой фазе, в том числе туберкулез.
Детский возраст: до 12 лет и массой тела менее 50 кг у пациентов с бляшечным псориазом (для препарата в данной форме выпуска), до 18 лет у пациентов с псориатическим артритом и активным аксиальным спондилоартритом (эффективность и безопасность не установлены).
С осторожностью
Хронические и рецидивирующие инфекционные заболевания вирусной, грибковой или бактериальной природы, злокачественные опухоли в анамнезе, пациенты с воспалительными заболеваниями кишечника (см. раздел «Особые указания»).
Применение при беременности и в период грудного вскармливания
Женщинам детородного возраста необходимо применять эффективные методы контрацепции во время терапии препаратом Талстм и на протяжении как минимум 10 недель после введения последней дозы иксекизумаба.
Беременность
Данные о применении иксекизумаба у беременных женщин ограничены. Исследования на животных не выявили прямого или косвенного неблагоприятного воздействия на течение беременности, развитие плода, роды или постнатальное развитие. В качестве меры предосторожности применение препарата Талстм не рекомендуется во время беременности.
Период грудного вскармливания
Неизвестно, выделяется ли иксекизумаб в грудное молоко, или всасывается в желудочно-кишечном тракте новорожденного. Данные, полученные при проведении исследований на животных, свидетельствовали о наличии иксекизумаба в небольшом количестве в молоке самок яванских макак. При принятии решения о прерывании кормления грудью или отмене терапии препаратом Талстм следует принимать во внимание пользу от грудного вскармливания для ребенка и пользу от продолжения терапии для матери.
Фертильность
Данные о влиянии иксекизумаба на фертильность человека не изучались. Исследования на животных не выявили прямого или косвенного неблагоприятного воздействия на фертильность.
Способ применения и дозы
Применение препарата Талстм должно осуществляться под наблюдением врача, имеющего опыт диагностики и лечения состояний, при которых показан препарат Талстм.
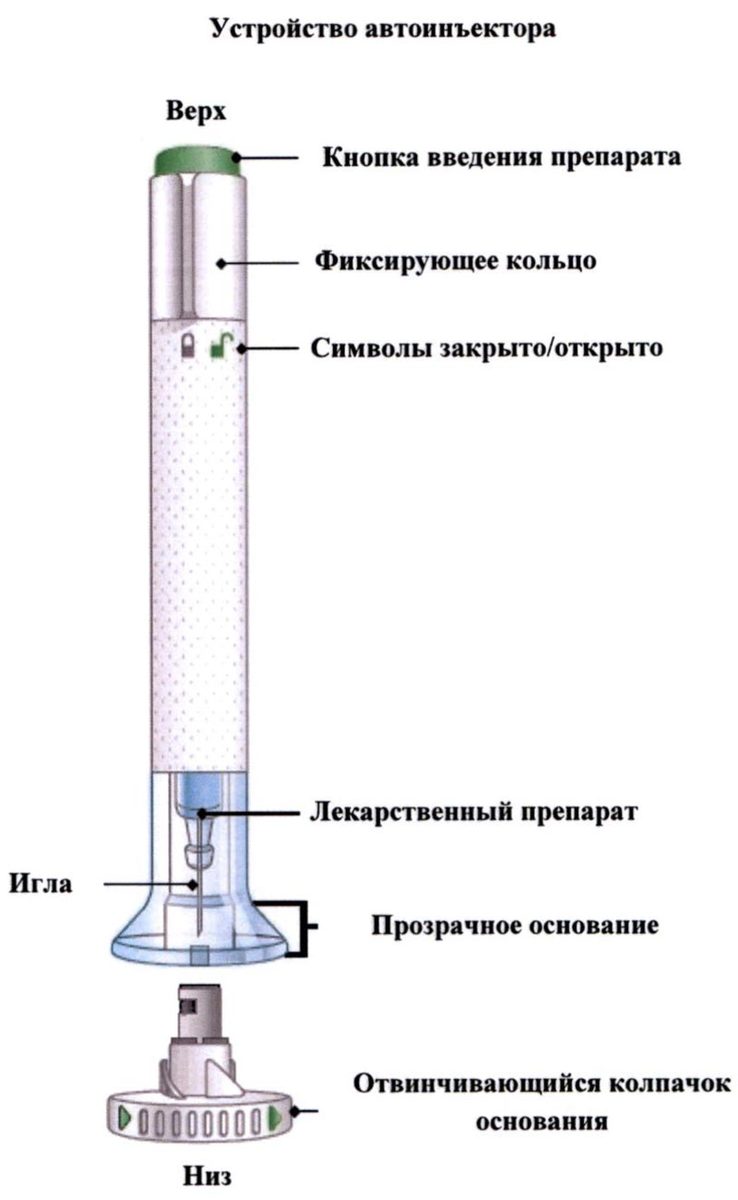
Препарат Талстм вводят подкожно с использованием автоинъектора. Каждый автоинъектор предназначен для однократного применения. Перед введением препарата проведите визуальную оценку автоинъектора на наличие механических включений и изменение окраски раствора. Нельзя использовать препарат в случае его помутнения, наличия механических включений и (или) изменения окраски на коричневую. Хранить автоинъектор вдали от прямого светового и теплового воздействия. Препарат не замораживать и не встряхивать. Не использовать, если препарат был заморожен.
Необходимо строго следовать указаниям Руководства по использованию автоинъектора.
После прохождения обучения технике подкожных инъекций пациенты могут самостоятельно вводить препарат Талстм, если врач считает это возможным. Однако врачу следует надлежащим образом контролировать состояние пациента.
Рекомендуется чередовать места инъекции. По возможности следует избегать в качестве места для инъекции участки кожи, пораженные псориазом.
Бляшечный псориаз у пациентов старше 18 лет
В первый день начала лечения препарат вводят в дозе 160 мг (две инъекции по 80 мг каждая). Следующее введение препарата осуществляют через 2 недели: проводится одна инъекция в дозе 80 мг. В последующем препарат вводится 1 раз в 2 недели в дозе 80 мг через 4, 6, 8, 10 и 12 недель с момента первого введения. После 12 недель лечения рекомендуется введение 80 мг (одна инъекция) каждые 4 недели в качестве поддерживающей терапии.
Бляшечный псориаз у детей и подростков от 12 до 18 лет и с массой тела от 50 кг
В первый день начала лечения препарат вводят в дозе 160 мг (две инъекции по 80 мг каждая). Спустя 4 недели с момента первого введения препарат вводится 1 раз каждые 4 недели в дозе 80 мг (одна инъекция).
Применение препарата у детей младше 12 лет с массой тела менее 50 кг с бляшечным псориазом среднетяжелой или тяжелой степени тяжести противопоказано (см. раздел «Противопоказания»). Данные об эффективности и безопасности применения лекарственного препарата Талстм у детей младше 6 лет отсутствуют. Массу тела следует записывать и регулярно проверять перед введением препарата.
Псориатический артрит
В первый день начала лечения препарат вводят в дозе 160 мг (две инъекции по 80 мг каждая). Спустя 4 недели с момента первого введения препарат вводится 1 раз каждые 4 недели в дозе 80 мг (одна инъекция). У пациентов с сопутствующим псориазом среднетяжелой или тяжелой степени тяжести рекомендуемый режим дозирования соответствует таковому для бляшечного псориаза.
Псориатический артрит у детей и подростков
Безопасность и эффективность препарата Талс™ при применении у детей и подростков в возрасте от 2 до 18 лет с псориатическим артритом (категория ювенильного идиопатического артрита) не установлены, данные отсутствуют. Применение препарата Талс™ у детей в возрасте до 2 лет с псориатическим артритом нецелесообразно.
Аксиальный спондилоартрит
Анкилозирующий спондилит
Рекомендуемая доза составляет 80 мг каждые 4 недели.
Для пациентов с недостаточным ответом или непереносимостью как минимум одного ингибитора фактора некроза опухоли (ФНО) следует рассмотреть следующий режим введения: в первый день начала лечения препарат вводят в дозе 160 мг (две инъекции по 80 мг), далее препарат вводят в дозе 80 мг каждые 4 недели.
Нерентгенологический аксиальный спондилоартрит
Рекомендуемая доза составляет 80 мг каждые 4 недели.
При аксиальном спондилоартрите наряду с препаратом Талстм могут применяться традиционные БПВП (например, сульфасалазин), кортикостероиды, нестероидные противовоспалительные препараты (НПВП) и/или обезболивающие.
При отсутствии ответа на терапию препаратом Талстм при любом из показаний через 16–20 недель следует рассмотреть необходимость отмены препарата. Однако у некоторых пациентов с изначально частичным ответом возможно улучшение состояния при продолжении терапии более 20 недель.
Особые группы пациентов
Пациенты пожилого возраста
Коррекции дозы у пациентов в возрасте 65 лет и старше не требуется (см. раздел «Фармакологические свойства»).
Данные о применении препарата у пациентов в возрасте 75 лет и старше ограничены.
Пациенты с нарушением функции печени или почек
Исследований применения препарата Талстм у пациентов с нарушением функции печени или почек не проводилось. Рекомендации относительно коррекции дозы отсутствуют.
Бляшечный псориаз у детей младше 6 лет с массой тела менее 25 кг
Опыт применения препарата Талстм у детей младше 6 лет с массой тела менее 25 кг с бляшечным псориазом среднетяжелой или тяжелой степени тяжести отсутствует.
Псориатический артрит у детей и подростков
Безопасность и эффективность препарата Талстм при применении у детей и подростков в возрасте от 2 до 18 лет с псориатическим артритом (категория ювенильного идиопатического артрита) не установлены, данные недоступны. Опыт применения препарата Талстм у детей в возрасте до 2 лет с псориатическим артритом отсутствует.
Побочное действие
Наиболее распространенными нежелательными реакциями являются реакции в месте введения (15,5%) и инфекции верхних дыхательных путей (16,4%) (чаще всего назофарингит).
Нежелательные реакции, выявленные в ходе клинических исследований и постмаркетингового применения препарата, приведены в соответствии с классами систем органов, представленными в Медицинском словаре для нормативно-правовой деятельности (MedDRA). В каждом классе систем органов нежелательные реакции распределены и представлены по частоте развития (начиная с самых частых) и степени тяжести (в порядке убывания степени тяжести): очень частые (≥1/10), частые (от ≥1/100 до <1/10), нечастые (от ≥1/1000 до <1/100), редкие (от ≥1/10000 до <1/1000), очень редкие (<1/10000):
Инфекции и инвазии
Очень часто: инфекции верхних дыхательных путей.
Часто: дерматофитные инфекции, простой герпес (кожи и слизистых оболочек).
Нечасто: гриппоподобные реакции, ринит, кандидоз полости рта, конъюнктивит, целлюлит.
Нарушения со стороны крови и лимфатической системы
Нечасто: нейтропения, тромбоцитопения.
Нарушения со стороны иммунной системы
Нечасто: ангионевротический отек.
Редко: анафилактический шок.
Нарушения со стороны дыхательной системы, органов грудной клетки и средостения
Часто: боль в ротоглотке.
Нарушения со стороны желудочно-кишечного тракта
Часто: тошнота.
Нечасто: воспалительное заболевание кишечника.
Нарушения со стороны кожи и подкожных тканей
Нечасто: крапивница, сыпь, экзема.
Общие расстройства и реакции в месте введения
Очень часто: реакции в месте введения1.
1 – см. подраздел «Описание отдельных нежелательных реакций».
Описание отдельных нежелательных реакций
Реакции в месте введения
Наиболее частыми реакциями, наблюдавшимися в месте инъекции, были эритема и боль. Большинство реакций в месте инъекций оценивались как легкие или умеренные и не требовали прекращения приема препарата. В исследованиях у взрослых пациентов с бляшечным псориазом реакции в месте введения чаще встречались у пациентов с массой тела <60 кг, в исследованиях у пациентов с псориатическим артритом и аксиальным спондилоартритом — у пациентов с массой тела <100 кг. Повышенная частота реакций в месте введения не приводила к увеличению случаев прекращения приема препарата в исследованиях бляшечного псориаза, псориатического артрита или аксиального спондилоартрита.
Инфекции
В течение плацебо-контролируемого периода клинических исследований (наблюдение до 12 недель) инфекции были выявлены у 27,2 % взрослых пациентов с бляшечным псориазом, получавших терапию препаратом Талстм, и у 22,9 % пациентов, получавших плацебо.
В большинстве случаев инфекции оценивались как несерьезные и легкие или умеренно выраженные и не требовали прекращения приема препарата. Серьезные инфекции были зарегистрированы у 0,6 % пациентов, получавших терапию препаратом Талстм, и у 0,4 % пациентов, получавших плацебо. За весь период лечения инфекции наблюдались у 52,8 % пациентов, получавших терапию препаратом Талстм. Серьезные инфекции отмечались у 1,6 % пациентов, получавших препарат Талстм.
Частота возникновения инфекций была схожей в ходе клинических исследований у пациентов с бляшечным псориазом, псориатическим артритом и аксиальным спондилоартритом, за исключением частоты развития гриппоподобных реакций и конъюктивита, которые у пациентов с псориатическим артритом отмечались часто.
Лабораторные показатели: нейтропения и тромбоцитопения
Нейтропения развивалась у 9 % пациентов с бляшечным псориазом, получавших препарат Талстм в ходе клинических исследований. В большинстве случаев число нейтрофилов составляло ≥1000/мм3 крови. Выраженность нейтропении могла сохраняться, изменяться или носить транзиторный характер. У 0,1 % пациентов число нейтрофилов составляло <1000/мм3. В большинстве случаев нейтропения не требовала отмены препарата. У 3 % пациентов, получавших терапию препаратом Талстм, наблюдалось отклонение числа тромбоцитов от <150 000/мм3 до ≥75 000/мм3. Выраженность тромбоцитопении могла сохраняться, изменяться или носить транзиторный характер.
Частота развития нейтропении и тромбоцитопении была схожей в клинических исследованиях у пациентов с бляшечным псориазом, псориатическим артритом и аксиальным спондилоартритом.
Иммуногенность
Антитела к иксекизумабу были выявлены у 9–17 % взрослых пациентов с бляшечным псориазом, получавших терапию препаратом Талстмв соответствии с рекомендуемым режимом дозирования. Титр большинства антител был низким, и снижения клинической активности не наблюдалось при длительности терапии до 60 недель. При этом у 1 % пациентов были обнаружены нейтрализующие антитела к иксекизумабу, что было сопряжено с более низкой концентрацией препарата и снижением клинического ответа.
Антитела к иксекизумабу были выявлены у 11 % пациентов с псориатическим артритом, получавших терапию препаратом Талстм в соответствии с рекомендуемым режимом дозирования при длительности терапии до 52 недель. Титр большинства антител был низким, при этом у 8 % пациентов были обнаружены нейтрализующие антитела к иксекизумабу. Очевидной взаимосвязи между наличием нейтрализующих антител и влиянием на концентрацию или эффективность препарата выявлено не было.
Антитела к иксекизумабу были выявлены у 18 % детей и подростков с бляшечным псориазом, получавших терапию препаратом Талстм в соответствии с рекомендуемым режимом дозирования до 12 недель. Примерно в половине случаев титр антител был низким, при этом у 4 % пациентов были обнаружены нейтрализующие антитела к иксекизумабу, ассоциированные с низкими концентрациями лекарственного препарата. Взаимосвязи с клиническим ответом или нежелательными явлениями выявлено не было.
Антитела к иксекизумабу были выявлены у 5,2 % пациентов с анкилозирующим спондилитом, получавших терапию препаратом Талстм в соответствии с рекомендуемым режимом дозирования при длительности терапии до 16 недель. Титр большинства антител был низким, при этом у 1,5 % пациентов (3 пациента) были обнаружены нейтрализующие антитела к иксекизумабу. У этих пациентов с нейтрализующими антителами отмечалась низкая концентрация иксекизумаба, и никто из них не достиг ответа по ASAS40 (ASAS – Assessment of SpondyloArthritis International Society, Международное общество по изучению спондилоартрита). Антитела к иксекизумабу были выявлены у 8,9 % пациентов с нерентгенологическим аксиальным спондилоартритом, получавших терапию препаратом Талстм в соответствии с рекомендуемым режимом дозирования при длительности терапии до 52 недель, при этом титр антител был низким. Нейтрализующих антител выявлено не было. Очевидной взаимосвязи между наличием антител к иксекизумабу и концентрацией препарата, его эффективностью или безопасностью выявлено не было.
Очевидной взаимосвязи между иммуногенностью и возникшими нежелательными явлениями выявлено не было ни для одного из показаний препарата.
Пациенты детского и подросткового возраста
Профиль безопасности, наблюдаемый у детей с бляшечным псориазом, получавших терапию препаратом Талстм каждые 4 недели, сопоставим с профилем безопасности у взрослых пациентов с бляшечным псориазом, за исключением частоты развития конъюнктивита, гриппоподобных реакций и крапивницы, которые встречались часто. Воспалительные заболевания кишечника также чаще встречались у пациентов детского и подросткового возраста, хотя по-прежнему были нечастыми. В клиническом исследовании у детей и подростков болезнь Крона встречалась у 0,9 % пациентов в группе препарата Талстм и у 0 % пациентов в группе плацебо в течение 12-недельного плацебо-контролируемого периода. Болезнь Крона возникла в общей сложности у 2,0 % пациентов, получавших препарат Талстм в течение плацебо-контролируемого периода и периода поддерживающей терапии в клиническом исследовании у детей и подростков.
Передозировка
В клинических исследованиях случаев дозолимитирующей токсичности при подкожном введении препарата в дозах до 180 мг не отмечалось. В клинических исследованиях сообщалось о случаях передозировки без развития серьезных нежелательных явлений при однократном подкожном введении препарата до 240 мг. В случае передозировки рекомендуется мониторировать любые признаки и симптомы побочных реакций и немедленно проводить соответствующее симптоматическое лечение.
Взаимодействие с другими лекарственными средствами
В клинических исследованиях у пациентов с бляшечным псориазом безопасность применения препарата Талстм в комбинации с другими иммуномодулирующими средствами или фототерапией не изучалась.
По данным популяционного фармакокинетического анализа клиренс иксекизумаба не менялся при сопутствующем применении пероральных кортикостероидов, НПВП, сульфасалазина или метотрексата.
Субстраты изоферментов цитохрома P450
Результаты исследования лекарственных взаимодействий у пациентов с псориазом умеренной и тяжелой степени тяжести показали, что в течение 12 недель введения иксекизумаба с препаратами, метаболизируемыми изоферментами CYP3A4 (например, мидазоламом), CYP2C9 (например, варфарином), CYP2C19 (например, омепразолом), CYP1A2 (например, кофеином) или CYP2D6 (например, декстрометорфаном) не было выявлено клинически значимого влияния на фармакокинетику этих препаратов.
Особые указания
Инфекции
Терапия препаратом Талстм связана с повышенной частотой развития инфекций, таких как инфекции верхних дыхательных путей, кандидоз полости рта, конъюнктивит и дерматофитные инфекции (см. раздел «Побочное действие»).
С осторожностью следует назначать препарат пациентам с клинически выраженными, хроническими или рецидивирующими инфекциями. Пациентов следует проинформировать о необходимости обращения за медицинской помощью при возникновении признаков и симптомов, свидетельствующих о развитии инфекции. При возникновении признаков инфекции необходимо тщательное наблюдение за состоянием пациента. В случае отсутствия ответа на стандартную терапию или в случае осложнения течения инфекции необходимо прекратить терапию препаратом Талстм до устранения инфекции.
Не рекомендуется проведение терапии препаратом Талстм пациентам с активным туберкулезом. Пациентам с латентным туберкулезом рекомендуется пройти стандартный курс противотуберкулезной терапии перед началом лечения препаратом Талстм.
Гиперчувствительность
Отмечались случаи серьезных реакций гиперчувствительности, включающие анафилактический шок, ангионевротический отек, крапивницу и, редко, отсроченные, развивающиеся на 10–14 день после инъекции, серьезные реакции гиперчувствительности (включающие обширную крапивницу, диспноэ, высокие титры антител). При возникновении серьезных реакций гиперчувствительности терапию препаратом Талстм следует незамедлительно прекратить и начать соответствующую терапию.
Воспалительное заболевание кишечника (включая болезнь Крона и язвенный колит)
Отмечались случаи развития или обострения воспалительного заболевания кишечника при применении препарата Талстм. Препарат Талстм не рекомендуется для применения пациентами с воспалительным заболеванием кишечника. В случае развития у пациента признаков и симптомов воспалительного заболевания кишечника или при обострении ранее наблюдавшегося воспалительного заболевания кишечника, следует прекратить терапию препаратом Талстм и начать соответствующее лечение.
Иммунизации
Не следует проводить иммунизацию живыми и инактивированными вакцинами одновременно с терапией препаратом Талстм. Отсутствуют данные об адекватности иммунного ответа на живые вакцины у пациентов, применяющих препарат Талстм. Недостаточно данных об адекватности иммунного ответа на инактивированные вакцины у пациентов, применяющих препарат Талстм.
Вспомогательные вещества
В составе препарата содержится менее 1 ммоль натрия (23 мг) на дозу 80 мг, т.е. фактически он является безнатриевым.
Влияние на способность управлять транспортными средствами и механизмами
Препарат Талстм не влияет или оказывает незначительное влияние на способность управлять транспортными средствами, механизмами.
Форма выпуска
Раствор для подкожного введения 80 мг/мл.
По 1 мл препарата в шприц из бесцветного стекла типа I с небольшим ободком, укупоренный с одной стороны резиновым плунжером, а с другой стороны снабженный иглой для инъекций 27G с защитным колпачком. Шприц встраивают в автоинъектор.
По 1, 2 или 3 автоинъектора вместе с инструкцией по применению препарата и руководством по использованию автоинъектора в пачке картонной.
Условия хранения
В защищенном от света месте при температуре от 2 до 8 °С.
Не замораживать и не встряхивать.
Не использовать, если препарат был заморожен.
Допускается хранить препарат вне холодильника до 5 дней при температуре не выше 30 °С.
Хранить в местах, недоступных для детей.
Срок годности
2 года.
Не применять по истечении срока годности.
Условия отпуска
Отпускают по рецепту.
Производитель
Произведено:
Эли Лилли энд Компани, США
Eli Lilly and Company, USA
Корпоративный центр Лилли, Индианаполис, Индиана 46285, США
Lilly Corporate Center, Indianapolis, Indiana 46285, USA
Упаковано:
Эли Лилли энд Компани, США
Eli Lilly and Company, USA
Корпоративный центр Лилли, Индианаполис, Индиана 46285, США
Lilly Corporate Center, Indianapolis, Indiana 46285, USA
или
ОАО «Фармстандарт-УфаВИТА», Россия
450077, Республика Башкортостан, г. Уфа, ул. Худайбердина, д. 28
Представительство в России/Организация, принимающая претензии потребителей
Представительство АО «Эли Лилли Восток С.А.»
123112, Москва, Пресненская наб., д. 10
Тел. +7 (495) 258-50-01
факс +7 (495) 258-50-05
Rec.INN
зарегистрированное ВОЗ
Входит в состав препаратов:
список
Фармакологическое действие
Средство для лечения псориаза. Представляет собой гуманизированное моноклональное антитело к цитокину интерлейкин 17А (ИЛ-17А и ИЛ-17A/F) из подкласса иммуноглобулинов G4 (IgG4).
Повышение концентрации ИЛ-17А стимулирует пролиферацию и активацию кератиноцитов и, таким образом, играет ключевую роль в патогенезе псориаза и псориатического артрита. Иксекизумаб селективно связывается с ИЛ-17А и подавляет его действие за счет нейтрализации активности, в результате чего не происходит взаимодействия между ИЛ-17А и его рецептором. Иксекизумаб не связывается с лигандами ИЛ-17В, ИЛ-17С, ИЛ-17D, ИЛ-17Е и ИЛ-17F.
В ходе исследований in vitro было доказано, что иксекизумаб не связывается с I, IIa и IIIa Fcγ-рецепторами человека или С1q компонентом комплемента.
Иксекизумаб модулирует биологические реакции, которые индуцируются или регулируются посредством ИЛ-17А. Терапия иксекизумабом уменьшает покраснение, уплотнение и шелушение кожного покрова на участках, пораженных бляшечным псориазом.
В течение первой недели применения иксекизумаба отмечается снижение уровня С-реактивного белка, являющегося маркером воспаления.
Антитела к иксекизумабу были выявлены у 9-17 % пациентов с бляшечным псориазом, получавших терапию иксекизумабом в соответствии с рекомендуемым режимом дозирования. Титр большинства антител был низким, и снижения клинической активности не наблюдалось при длительности терапии до 60 недель. При этом у 1 % пациентов были обнаружены нейтрализующие антитела к иксекизумабу, что было сопряжено с более низкой концентрацией иксекизумаба и снижением клинического ответа.
Антитела к иксекизумабу были выявлены у 11 % пациентов с псориатическим артритом, получавших терапию иксекизумабом в соответствии с рекомендуемым режимом дозирования при длительности терапии до 52 недель. Титр большинства антител был низким, при этом у 8 % пациентов были обнаружены нейтрализующие антитела к иксекизумабу. Очевидной взаимосвязи между наличием нейтрализующих антител и влиянием на концентрацию или эффективность иксекизумаба выявлено не было.
Очевидной взаимосвязи между иммуногенностью и возникшими нежелательными явлениями выявлено не было.
Фармакокинетика
После однократного п/к введения пациентам с псориазом иксекизумаба в диапазоне доз от 5 до 160 мг средняя Cmax достигалась между 4 и 7 днем после начала терапии. Средняя Cmax иксекизумаба в плазме крови после введения начальной дозы 160 мг составляла 19,9 мкг/мл. После введения начальной дозы 160 мг равновесное состояние достигалось к 8-й неделе при режиме введения 80 мг 1 раз в 2 недели. Средние значения Cmax в равновесном состоянии (Cmax, ss) и минимальной концентрации в равновесном состоянии (Cthrough, ss ) составляли 21,5 мкг/мл и 5,23 мкг/мл, соответственно.
После перехода с режима введения иксекизумаба в дозе 80 мг 1 раз в 2 нед в течение 12 нед на режим 80 мг 1 раз в 4 нед равновесное состояние достигалось приблизительно через 10 нед. Средние значения Cmax, ss и Cthrough, ss составляли 14.6 мкг/мл и 1,87 мкг/мл, соответственно.
Биодоступность иксекизумаба при п/к введении составляла в среднем от 54 до 90 %.
По данным популяционного фармакокинетического анализа средний общий Vd в равновесном состоянии составлял 7,11 л.
Так как иксекизумаб является моноклональным антителом, предполагается, что он, как и эндогенные иммуноглобулины, будет расщепляться на небольшие пептиды и аминокислоты по катаболическому пути.
По данным популяционного фармакокинетического анализа средний клиренс в сыворотке крови составлял 0,0161 л/ч. Клиренс не зависит от дозы. У пациентов с бляшечным псориазом средний T1/2, рассчитанный с помощью популяционного фармакокинетического анализа, составляет 13 дней.
AUC при п/к введении увеличивалась пропорционально дозе в диапазоне от 5 до 160 мг.
Фармакокинетические параметры иксекизумаба у пациентов с псориатическим артритом и бляшечным псориазом были схожими. По данным популяционного фармакокинетического анализа биодоступность иксекизумаба у пациентов с псориатическим артритом была в диапазоне 61-84 %.
Показания активного вещества
ИКСЕКИЗУМАБ
Лечение бляшечного псориаза среднетяжелой или тяжелой степени при необходимости проведения системной терапии; лечение активного псориатического артрита — в качестве монотерапии или в комбинации с метотрексатом при недостаточном ответе на предшествующую терапию одним или несколькими базисными противовоспалительными препаратами (БПВП) или ее непереносимости.
Режим дозирования
Вводят п/к. Режим дозирования и схему применения определяют индивидуально, в зависимости от показаний и клинической ситуации.
Иксекизумаб следует применять под наблюдением врача, имеющего опыт диагностики и лечения заболеваний, при которых это средство показано к применению.
Побочное действие
Инфекционные заболевания: очень часто: инфекции верхних дыхательных путей (в т.ч. назофарингит); часто — инфекции, вызванные вирусом Herpes Simplex типов 1 и 2; нечасто — гриппоподобные реакции (чаще у пациентов с псориатическим артритом), ринит, кандидоз полости рта (или грибковая инфекция полости рта), конъюнктивит (чаще у пациентов с псориатическим артритом), целлюлит.
Со стороны системы кроветворения: нечасто — нейтропения, тромбоцитопения.
Со стороны иммунной системы: нечасто — ангионевротический отек; редко — анафилактический шок.
Со стороны дыхательной системы: часто — боль в ротоглотке.
Со стороны пищеварительной системы: часто — тошнота.
Со стороны кожи и подкожных тканей: нечасто — крапивница, сыпь, экзема.
Местные реакции: очень часто — эритема, боль в месте введения.
Противопоказания к применению
Повышенная чувствительность к компонентам средства; беременность, период грудного вскармливания; серьезные инфекционные заболевания в острой фазе, в т.ч. туберкулез; детский возраст до 18 лет.
С осторожностью: хронические и рецидивирующие инфекционные заболевания вирусной, грибковой или бактериальной природы, злокачественные опухоли в анамнезе, пациенты с воспалительными заболеваниями кишечника.
Применение при беременности и кормлении грудью
Противопоказано применение при беременности и в период грудного вскармливания.
Женщинам детородного возраста необходимо применять эффективные методы контрацепции во время терапии иксекизумабом и на протяжении как минимум 10 недель после введения его последней дозы.
Применение у детей
Противопоказано применение у детей в возрасте до 18 лет.
Применение у пожилых пациентов
Коррекции дозы у пациентов в возрасте 65 лет и старше не требуется.
Особые указания
С осторожностью следует назначать иксекизумаб пациентам с клинически выраженными, хроническими инфекциями. При возникновении признаков инфекции необходимо тщательное наблюдение за состоянием пациента. В случае отсутствия ответа на стандартную терапию или в случае осложнения течения инфекции необходимо прекратить лечение иксекизумабом до устранения инфекции.
Пациентам с латентным туберкулезом рекомендуется пройти стандартный курс противотуберкулезной терапии перед началом лечения иксекизумабом. В ходе терапии, а также после нее необходимо тщательное наблюдение за признаками активного туберкулеза.
Отмечались случаи серьезных реакций гиперчувствительности, включающие анафилактический шок, ангионевротический отек, крапивницу и, редко, отсроченные, развивающиеся на 10-14 день после инъекции, серьезные реакции гиперчувствительности (включающие обширную крапивницу, диспноэ, высокие титры антител). При возникновении серьезных реакций гиперчувствительности лечение иксекизумабом следует незамедлительно прекратить и начать соответствующую терапию.
Отмечались случаи развития или обострения болезни Крона и язвенного колита. Следует соблюдать осторожность при назначении иксекизумаба пациентам с воспалительным заболеванием кишечника, а также необходимо тщательное наблюдение за состоянием таких пациентов.
Не следует проводить иммунизацию живыми и инактивированными вакцинами одновременно с терапией иксекизумабом. Отсутствуют данные об адекватности иммунного ответа на живые и инактивированные вакцины у пациентов, получающих иксекизумаб.
Лекарственное взаимодействие
Нельзя исключить клинически значимое влияние на препараты с узким терапевтическим индексом, которые являются субстратами ферментов системы цитохрома, и доза которых подбирается индивидуально (например, варфарин). Следует рассмотреть возможность проведения клинического контроля при инициации терапии иксекизумабом у пациентов, получающих лечение препаратами вышеуказанных групп.
Талс — инструкция по применению
Синонимы, аналоги
Статьи
Регистрационный номер
ЛП-005200
Торговое наименование
Талс™ (TALTZ®)
Международное непатентованное наименование
Иксекизумаб
Лекарственная форма
Раствор для подкожного введения
Состав
1 мл препарата содержит:
действующее вещество: иксекизумаб – 80 мг;
вспомогательные вещества: натрия цитрата дигидрат – 5,11 мг, лимонная кислота безводная – 0,51 мг, натрия хлорид – 11,69 мг, полисорбат 80 – 0,30 мг, вода для инъекций q.s. до 1 мл.
Описание
Раствор, от прозрачного до опалесцирующего, от бесцветного до слегка желтого цвета, до слегка коричнего цвета.
Фармакотерапевтическая группа
Иммуносупрессанты, ингибиторы интерлейкина
Код АТХ
L04AC13
Фармакологические свойства
Фармакодинамика
Иксекизумаб представляет собой гуманизированное моноклональное антитело к цитокину интерлейкин 17А (ИЛ-17А и ИЛ-17A/F) из подкласса иммуноглобулинов G4 (IgG4). Повышение концентрации ИЛ-17А стимулирует пролиферацию и активацию кератиноцитов и, таким образом, играет ключевую роль в патогенезе псориаза. Иксекизумаб селективно связывается с ИЛ-17А и подавляет его действие за счет нейтрализации активности. В результате чего не происходит взаимодействия между ИЛ-17А и его рецептором. Иксекизумаб не связывается с лигандами ИЛ-17В, ИЛ-17С, ИЛ-170, ИЛ-17Е и KJI-17F, а также с I, IIа и IIIа Fcγ-рецепторами человека или Clq компонентом комплемента.
Иммуногенностъ
Как и все терапевтические протеины, иксекизумаб обладает потенциальной иммуногенностью. Антитела к иксекизумабу были выявлены у 9-17% пациентов, получавших терапию препаратом Талс™. Титр большинства антител был низким, и снижения клинической активности не наблюдалось. При этом у 1% пациентов были обнаружены нейтрализующие антитела к иксекизумабу, что было сопряжено с более низкой концентрацией препарата и снижением клинического ответа. Очевидной взаимосвязи между иммуногенностью и возникшими нежелательными явлениями выявлено не было.
Фармакокинетика
Всасывание
После однократного подкожного введения пациентам с псориазом иксекизумаба в диапазоне доз от 5 до 160 мг средняя максимальная концентрация препарата достигалась между 4 и 7 днем после начала терапии. Средняя максимальная концентрация (Сmax) иксекизумаба в плазме крови после введения начальной дозы 160 мг составляла 19,9 мкг/мл. После введения начальной дозы равновесное состояние достигалось к 8 неделе при режиме введения 80 мг 1 раз в 2 недели. Средние значения максимальной концентрации в равновесном состоянии (Сmax, ss) и минимальной концентрации в равновесном состоянии (Cthrough, ss) составляли 21,5 мкг/мл и 5,23 мкг/мл, соответственно.
После перехода к введению препарата в дозе 1 раз в 4 недели равновесное состояние достигалось спустя приблизительно 10 недель. Средние значения Сmax, ss и Cthrough, ss составляли 14,6 мкг/мл и 1,87 мкг/мл, соответственно.
Биодоступность иксекизумаба при подкожном введении составляла в среднем от 54 до 90%.
Распределение
По данным популяционного фармакокинетического анализа средний общий объем распределения в равновесном состоянии составлял 7,11 л.
Метаболизм
Так как иксекизумаб является моноклональным антителом, предполагается, что он, как и эндогенные иммуноглобулины, будет расщепляться на небольшие пептиды и аминокислоты по катаболическому пути.
Выведение
По данным популяционного фармакокинетического анализа средний клиренс в сыворотке крови составлял 0,0161 л/час. Клиренс не зависит от дозы препарата. У пациентов с бляшечным псориазом средний период полувыведения, рассчитанный с помощью популяционного фармакокинетического анализа, составляет 13 дней.
Линейность
Площадь под кривой «концентрация-время» (AUC) при подкожном введении увеличивалась пропорционально дозе в диапазоне от 5 до 160 мг.
Особые группы пациентов
Пациенты пожилого возраста
По результатам популяционного фармакокинетического анализа отличия между клиренсом у пациентов в возрасте 65 лет и старше и пациентов в возрасте до 65 лет отсутствуют.
Пациенты с нарушением функции печени или почек
Исследования по изучению влияния нарушения функции печени и почек на фармакокинетику иксекизумаба не проводились. Предполагается, что выведение иксекизумаба в неизменном виде почками минимально; аналогично, поскольку моноклональные антитела выводятся, главным образом, за счет внутриклеточного катаболизма, предполагается, что наличие нарушения функции печени не влияет на клиренс иксекизумаба.
Показания к применению
Лечение пациентов старше 18 лет со среднетяжелой или тяжелой степенью бляшечного псориаза при необходимости проведения системной терапии.
Противопоказания
- Гиперчувствительность к иксекизумабу или любому из вспомогательных компонентов препарата.
- Клинически выраженные, активные инфекции (см. раздел «Особые указания»).
- Беременность и период грудного вскармливания.
- Серьезные инфекционные заболевания в острой фазе, в том числе туберкулез.
- Детский возраст до 18 лет (эффективность и безопасность не установлены).
С осторожностью
Хронические и рецидивирующие инфекционные заболевания вирусной, грибковой или бактериальной природы, злокачественные опухоли в анамнезе, пациенты с воспалительными заболеваниями кишечника (см. раздел «Особые указания»).
Применение при беременности и в период грудного вскармливания
Женщинам детородного возраста необходимо применять эффективные методы контрацепции во время терапии препаратом Талс™ и на протяжении как минимум 10 недель после введения последней дозы иксекизумаба.
Беременность
Данные о применении иксекизумаба у беременных женщин ограничены. Исследования на животных не выявили прямого или косвенного неблагоприятного воздействия на течение беременности, развитие плода, роды или постнатальное развитие. В качестве меры предосторожности применение препарата Талс™ не рекомендуется во время беременности.
Период грудного вскармливания
Неизвестно, выделяется ли иксекизумаб в грудное молоко, или всасывается в желудочно-кишечном тракте новорожденного. Данные, полученные при проведении исследований на животных, свидетельствовали о наличии иксекизумаба в небольшом количестве в молоке самок яванского макака. При принятии решения о прерывании кормления грудью или отмене терапии иксекизумабом следует принимать во внимание пользу от грудного вскармливания для ребенка и пользу от продолжения терапии для матери.
Фертильность
Данные о влиянии иксекизумаба на фертильность человека не изучались. Исследования на животных не выявили прямого или косвенного неблагоприятного воздействия на фертильность.
Способ применения и дозы
Применение препарата Талс™ должно осуществляться под наблюдением врача, имеющего опыт диагностики и лечения псориаза.
Препарат Талс™ вводят подкожно с использованием автоинъектора. Каждый автоинъектор предназначен для однократного применения. Нельзя использовать препарат в случае его помутнения, наличия механических включений и (или) изменения окраски на коричневую. Препарат не замораживать и не встряхивать.
Необходимо строго следовать указаниям Руководства по использованию автоинъектора. После прохождения обучения технике подкожных инъекций пациенты могут самостоятельно вводить препарат Талс™, если врач считает это возможным.
Рекомендуется чередовать места инъекции. По возможности следует избегать в качестве места для инъекции участки кожи, пораженные псориазом.
В первый день начала лечения препарат вводят в дозе 160 мг (две инъекции по 80 мг каждая). Следующее введение препарата осуществляют через 2 недели: проводится одна инъекция в дозе 80 мг. В последующем препарат вводится 1 раз в 2 недели в дозе 80 мг через 4, 6, 8, 10 и 12 недель с момента первой инъекции. После 12 недель лечения рекомендуется введение 80 мг (одна инъекция) каждые 4 недели в качестве поддерживающей терапии.
При отсутствии ответа на терапию препаратом через 16-20 недель следует рассмотреть необходимость отмены препарата. Однако у некоторых пациентов с изначально частичным ответом возможно улучшение состояния при продолжении терапии более 20 недель.
Особые группы пациентов
Пациенты пожилого возраста
Коррекции дозы у пациентов в возрасте 65 лет и старше не требуется (см. раздел «Фармакологические свойства»).
Данные о применении препарата у пациентов в возрасте 75 лет и старше ограничены.
Пациенты с нарушением функции печени или почек
Исследований применения препарата Талс™ у пациентов с нарушением функции печени или почек не проводилось. Рекомендации относительно коррекции дозы отсутствуют.
Дети и подростки до 18 лет
Безопасность и эффективность препарата Талс™ при применении у детей и подростков в возрасте до 18 лет не установлены.
Побочное действие
Наиболее распространенными нежелательными реакциями являются реакции в месте введения и инфекции верхних дыхательных путей (чаще всего назофарингит).
Нежелательные реакции, выявленные в ходе плацебо-контролируемых клинических исследований, приведены в соответствии с классами систем органов, представленными в Медицинском словаре для нормативно-правовой деятельности (MedDRA). В каждом классе систем органов нежелательные реакции распределены и представлены по частоте развития (начиная с самых частых) и степени тяжести (в порядке убывания степени тяжести): очень частые (≥1/10), частые (от ≥1/100 до <1/10), нечастые (от ≥1/1000 до <1/100), редкие (от ≥1/10000 до <1/1000), очень редкие (<1/10000).
Инфекции и инвазии
Очень часто: инфекции верхних дыхательных путей (включая назофарингит и инфекции верхних дыхательных путей).
Часто: дерматофитные инфекции.
Нечасто: гриппоподобные реакции, ринит, кандидоз полости рта (или грибковая инфекция полости рта), конъюнктивит, целлюлит (включая целлюлит стафилококковый, целлюлит наружного уха и рожистое воспаление).
Нарушения со стороны крови и лимфатической системы
Нечасто: нейтропения (на основании сообщений о нежелательных явлениях), тромбоцитопения (на основании сообщений о нежелательных явлениях).
Нарушения со стороны дыхательной системы, органов грудной клетки и средостения
Часто: боль в ротоглотке.
Нарушения со стороны желудочно-кишечного тракта
Часто: тошнота.
Нарушения со стороны кожи и подкожных тканей
Нечасто: крапивница.
Общие расстройства и реакции в месте введения
Очень часто: реакции в месте введения (чаще встречались у пациентов с массой тела менее 60 кг).
Реакции в месте введения
Наиболее частыми реакциями, наблюдавшимися в месте инъекции, были эритема и боль. Большинство реакций в месте инъекций оценивались как легкие или умеренные и не требовали прекращения приема препарата.
Инфекции
В течение плацебо-контролируемого периода клинических исследований (наблюдение до 12 недель) инфекции были выявлены у 27,2% пациентов с бляшечным псориазом, получавших терапию препаратом Талс™, и у 22,9% пациентов, получавших плацебо.
В большинстве случаев инфекции оценивались как несерьезные и легкие или умеренно выраженные и не требовали прекращения приема препарата. Серьезные инфекции были зарегистрированы у 0,6% пациентов, получавших терапию препаратом Талс™ и у 0,4% пациентов, получавших плацебо. За весь период лечения инфекции наблюдались у 52,8% пациентов, получавших терапию препаратом Талс™. Серьезные инфекции отмечались у 1,6% пациентов, получавших препарат Талс™.
Лабораторные показатели: нейтропения и тромбоцитопения
Нейтропения развивалась у 9% пациентов, получавших препарат Талс™. В большинстве случаев число нейтрофилов составляло ≥1000/мм³ крови. Выраженность нейтропении могла сохраняться, изменяться или носить транзиторный характер. У 0,1% пациентов число нейтрофилов составляло <1000/мм³. В большинстве случаев нейтропения не требовала отмены препарата.
У 3% пациентов, получавших терапию препаратом Талс™, наблюдалось отклонение числа тромбоцитов от <150000/мм³ до ≥75000/мм³. Выраженность тромбоцитопении могла сохраняться, изменяться или носить транзиторный характер.
Постмаркетинговый опыт применения
Нарушения со стороны иммунной системы
Редко: анафилактический шок.
Передозировка
В клинических исследованиях случаев дозолимитирующей токсичности при подкожном введении препарата в дозах до 180 мг не отмечалось. В клинических исследованиях сообщалось о случаях передозировки без развития серьезных нежелательных явлений при однократном подкожном введении препарата до 240 мг. В случае передозировки рекомендуется мониторировать любые признаки и симптомы побочных реакций и немедленно проводить соответствующее симптоматическое лечение.
Взаимодействие с другими лекарственными препаратами
Безопасность применения препарата Талс™ в комбинации с другими иммуномодулирующими средствами или фототерапией не изучалась.
Соответствующих исследований in vivo по изучению лекарственных взаимодействий не проводилось. Нет данных, свидетельствующих об участии ИЛ-17 в регуляции ферментов системы цитохрома CYP450. Повышенная концентрация цитокинов в условиях хронического воспалительного процесса подавляет образование некоторых ферментов системы цитохрома CYP450. Таким образом, противовоспалительная терапия, в том числе иксекизумабом, ингибитором ИЛ-17А, может привести к нормализации активности ферментов цитохрома CYP450, которая может сопровождаться снижением эффективности одновременно применяемых препаратов, метаболизм которых осуществляется с участием указанных ферментов. Таким образом, не может быть исключено клинически значимое влияние на препараты с узким терапевтическим индексом, которые являются субстратами ферментов системы цитохрома, и доза которых подбирается индивидуально (например, варфарин). Следует рассмотреть возможность проведения клинического контроля при инициации терапии иксекизумабом у пациентов, получающих лечение препаратами вышеуказанных групп.
Особые указания
Инфекции
Терапия препаратом Талс™ связана с повышенной частотой развития инфекций (см. раздел «Побочное действие»).
С осторожностью следует назначать препарат пациентам с клинически выраженными, хроническими инфекциями или инфекциями в активной форме. При возникновении признаков инфекции необходимо тщательное наблюдение за состоянием пациента. В случае отсутствия ответа на стандартную терапию или в случае осложнения течения инфекции необходимо прекратить терапию препаратом Талс™ до устранения инфекции.
Не рекомендуется проведение терапии препаратом Талс™ пациентам с активным туберкулезом. Пациентам с латентным туберкулезом рекомендуется пройти стандартный курс противотуберкулезной терапии перед началом лечения препаратом Талс™. В ходе терапии препаратом Талс™, а также после нее необходимо тщательное наблюдение за признаками активного туберкулеза.
Гиперчувствительность
Отмечались случаи серьезных реакций гиперчувствительности, включающие ангионевротический отек, крапивницу и, редко, анафилактический шок и отсроченные, развивающиеся на 10-14 день после инъекции, серьезные реакции гиперчувствительности (включающие обширную крапивницу, диспноэ, высокие титры антител). При возникновении серьезных реакций гиперчувствительности терапию препаратом Талс™ следует незамедлительно прекратить и начать соответствующую терапию.
Воспалительное заболевание кишечника
Отмечались случаи развития или обострения болезни Крона и язвенного колита. Следует соблюдать осторожность при назначении препарата Талс™ пациентам с воспалительным заболеванием кишечника, а также необходимо тщательное наблюдение за состоянием таких пациентов.
Иммунизации
Не следует проводить иммунизацию живыми и инактивированными вакцинами одновременно с терапией препаратом Талс™. Отсутствуют данные об адекватности иммунного ответа на живые вакцины у пациентов, применяющих препарат Талс™. Недостаточно данных об адекватности иммунного ответа на инактивированные вакцины у пациентов, применяющих препарат Талс™.
Рекомендуется до начала терапии препаратом Талс™ пройти вакцинацию в соответствии с национальным календарем прививок.
Влияние на способность управлять транспортными средствами и механизмами
Препарат Талс™ не влияет или оказывает незначительное влияние на способность управлять транспортными средствами, механизмами.
Форма выпуска
Раствор для подкожного введения 80 мг/мл.
По 1 мл препарата в шприц из бесцветного стекла типа I с небольшим ободком, укупоренный с одной стороны резиновым плунжером, а с другой стороны снабженный иглой для инъекций 27G с защитным колпачком. Шприц встраивают в автоинъектор.
По 1, 2 или 3 автоинъектора вместе с инструкцией по применению препарата и руководством по использованию автоинъектора в пачке картонной.
Условия хранения
В защищенном от света месте при температуре от 2 до 8°С.
Не замораживать и не встряхивать.
Не использовать, если препарат был заморожен.
Хранить в местах, недоступных для детей.
Срок годности
2 года.
Не применять по истечении срока годности, указанного на упаковке.
Условия отпуска
Отпускают по рецепту.
Название и адрес производителя
Эли Лилли энд Компани,
США Eli Lilly and Company, USA
Корпоративный центр Лилли, Индианаполис, Индиана 46285, США
Lilly Corporate Center, Indianapolis, Indiana 46285, USA
Представительство в России/Организация, принимающая претензии потребителей:
Московское Представительство АО «Эли Лилли Восток С.А.», Швейцария
123112, Москва, Пресненская наб., д. 10
Руководство по использованию автоинъектора Талс™
Иксекизумаб
Раствор для подкожного введения 80 мг/мл в автоинъекторе для однократного применения

Перед использованием автоинъектора, пожалуйста, внимательно прочитайте данное Руководство и следуйте его рекомендациям.
ВАЖНО ЗНАТЬ
- Сохраните данное руководство и обращайтесь к нему в случае необходимости.
- Автоинъектор содержит 1 дозу препарата Талс™.
- Автоинъектор предназначен только для однократного применения.
- Автоинъектор содержит стеклянные части, которые требуют осторожного обращения с ними. Если Вы уронили автоинъектор на твердую поверхность, не используйте его. Возьмите новый автоинъектор.
- Ваш лечащий врач может помочь Вам выбрать место для инъекции, которое подходит Вам наилучшим образом. Также Вы можете обратиться к разделу «ПОДГОТОВКА К ВВЕДЕНИЮ ПРЕПАРАТА» настоящего руководства с целью выбора места инъекции.
- ПОДГОТОВКА К ВВЕДЕНИЮ ПРЕПАРАТА
- Достаньте автоинъектор из холодильника и оставьте при комнатной температуре примерно на 30 мин.
НЕ ИСПОЛЬЗУЙТЕ никакие источники тепла (микроволновая печь, горячая вода, прямые солнечные лучи). - Подготовьте спиртовую салфетку и ватный тампон (или марлевую салфетку).
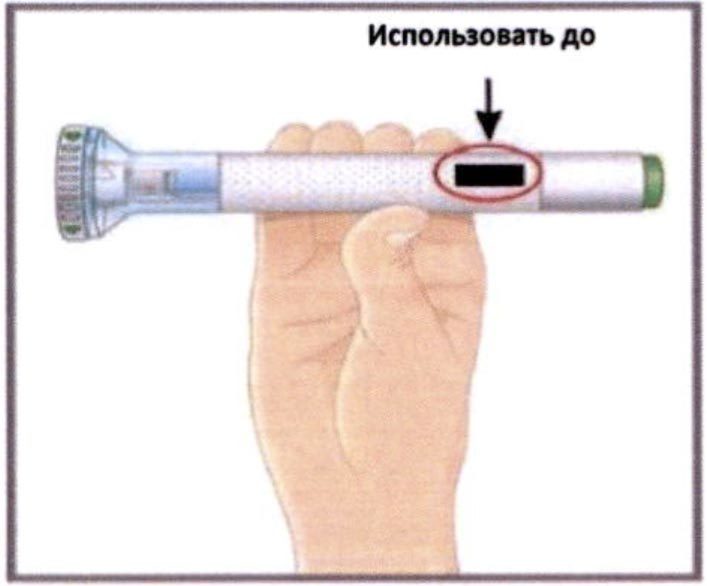
- Осмотрите автоинъектор. Проверьте маркировку. Убедитесь, что на этикетке указано верное наименование препарата «Талс™», а также, что не истек срок годности препарата. Раствор препарата должен быть прозрачным. Цвет раствора может варьироваться от бесцветного до слегка желтого.
НЕ ИСПОЛЬЗУЙТЕ автоинъектор, если:
• истек срок годности препарата.
• на нем имеются какие-либо повреждения.
• препарат мутный, коричневого цвета или содержит мелкие частицы. - Вымойте руки перед проведением инъекции.
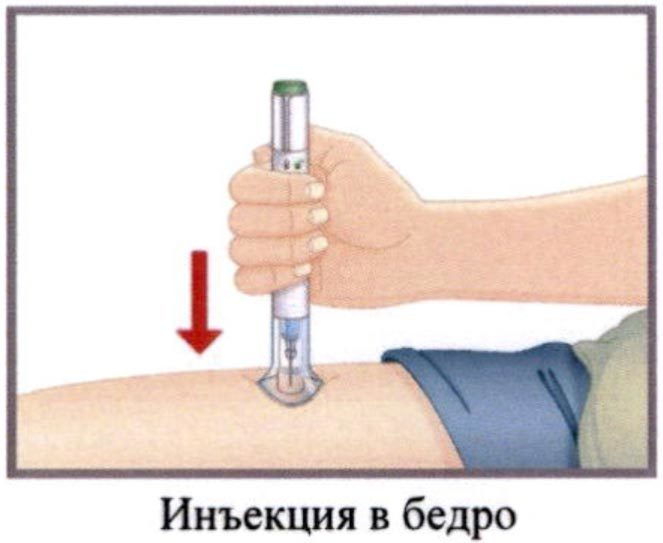
- Выберите место для введения препарата.
Вы можете вводить препарат в область живота, бедра или плеча. Для инъекции в область плеча Вам потребуется помощь другого человека.
НЕ ВЫБИРАЙТЕ места повышенной чувствительности, области, где имеются синяки, покраснения или уплотнения, или те области, где имеются рубцы или растяжки. НЕ вводите препарат в радиусе 2,5 сантиметров от пупка.
Проконсультируйтесь со своим лечащим врачом относительно места инъекции, которое подходит Вам наилучшим образом.
Меняйте (чередуйте) места инъекций. НЕ ВВОДИТЕ препарат каждый раз в одно и то же место. Например, если последний раз инъекция была сделана в левое бедро, в следующий раз инъекцию следует сделать в правое бедро, живот или заднюю часть плеча любой руки. - Подготовьте место инъекции. Обработайте место инъекции спиртовой салфеткой, дайте высохнуть.
- Достаньте автоинъектор из холодильника и оставьте при комнатной температуре примерно на 30 мин.
- ВВЕДЕНИЕ ПРЕПАРАТА
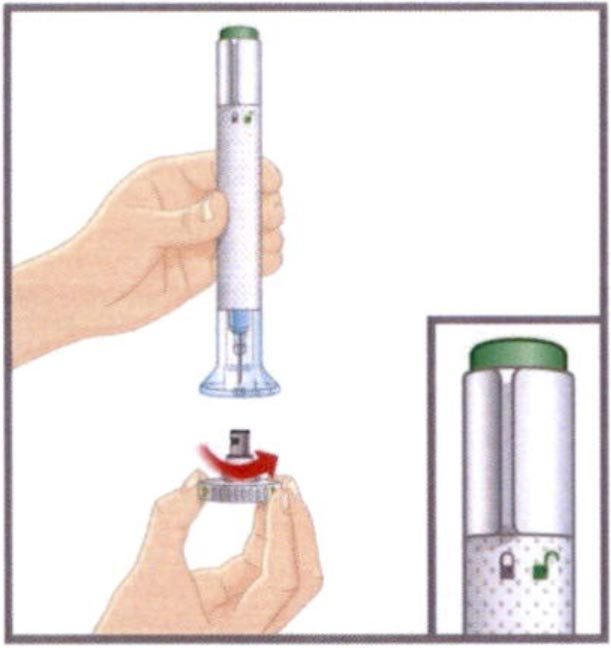
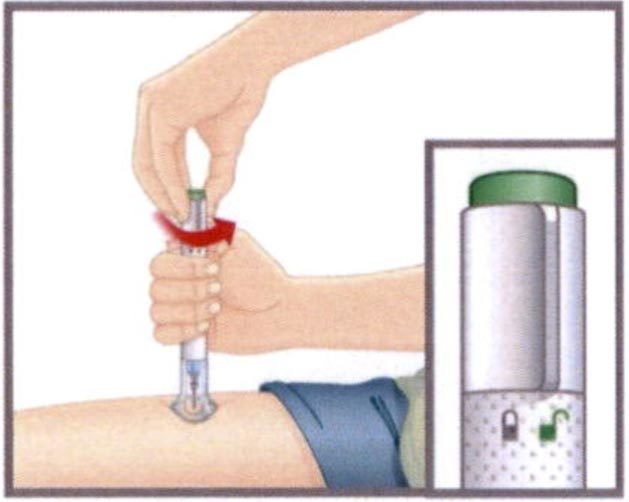
- Убедитесь, что фиксирующее кольцо находится в положении «закрыто» (символ закрытого замка).
НЕ СНИМАЙТЕ колпачок основания до момента введения препарата. НЕ КАСАЙТЕСЬ иглы.
Снимите колпачок основания.
Выбросьте колпачок. Не надевайте колпачок обратно. Это может повредить иглу, или Вы можете случайно пораниться ею. - Плотно прижмите прозрачное основание автоинъектора к поверхности кожи.
- Удерживая автоинъектор плотно прижатым к коже, разблокируйте его, повернув фиксирующее кольцо в положение «Открыто».
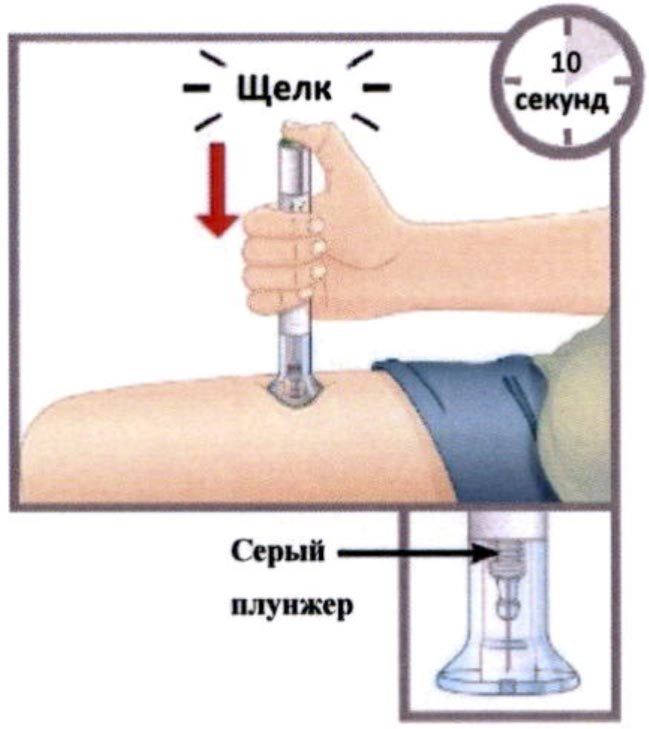
- Нажмите зеленую кнопку введения препарата.
Вы услышите громкий щелчок.
Продолжайте плотно прижимать автоинъектор к коже. Вы услышите второй щелчок через 10 сек после первого. Второй щелчок означает, что инъекция завершена.
Вы также увидите серый плунжер наверху прозрачного основания.
Уберите автоинъектор от кожи.
Прижмите ватный тампон (или марлевую салфетку) к месту инъекции. НЕ трите место инъекции, т.к. это может привести к образованию синяков. Место инъекции может немного кровоточить, что нормально.
- Убедитесь, что фиксирующее кольцо находится в положении «закрыто» (символ закрытого замка).
- ЗАВЕРШЕНИЕ
Выбросите автоинъектор в контейнер для мусора или утилизируйте его согласно рекомендациям Вашего врача. Не надевайте колпачок основания обратно.
Рекомендации по технике безопасности
- Если у Вас возникнут вопросы или Вам понадобится помощь в обращении с автоинъектором, обратитесь к Вашему лечащему врачу.
- Если у Вас имеются проблемы со зрением, используйте автоинъектор ТОЛЬКО В ТОМ СЛУЧАЕ, если Вам может помочь хорошо видящий человек, умеющий обращаться с ним.
- Храните автоинъектор в недоступном для детей месте.
Часто задаваемые вопросы
Что делать, если я вижу в автоинъекторе пузырьки воздуха?
Препарат Талс™ вводится подкожно. При таком способе введения пузырьки воздуха не являются проблемой. Они не повлияют на Вашу дозу и не причинят Вам вреда.
Что делать, если при снятии колпачка с прозрачного основания на кончике иглы появилась капля жидкости?
Капля жидкости на кончике иглы не является чем-то необычным. Это не повлияет на Вашу дозу и не причинит Вам вреда.
Что делать, если я разблокировал автоинъектор и, не открутив колпачок прозрачного основания, нажал на зеленую пусковую кнопку?
Не отвинчивайте колпачок прозрачного основания. Свяжитесь со своим лечащим врачом.
Нужно ли удерживать кнопку введения препарата в нажатом состоянии до тех пор, пока инъекция не будет завершена?
Это не обязательно, однако удерживание кнопки введения препарата способствует фиксации автоинъектора к поверхности кожи.
Что делать, если после введения препарата игла не втянулась обратно в автоинъектор?
Не трогайте иглу и не надевайте колпачок прозрачного основания обратно на автоинъектор. Поместите автоинъектор в безопасное место.
Во время инъекции было слышно больше двух щелчков: два громких щелчка и один тихий. Завершилась ли моя инъекция?
В некоторых случаях непосредственно перед вторым громким щелчком раздается один тихий щелчок, что является нормой для автоинъектора. Продолжайте прижимать автоинъектор к поверхности кожи, пока не услышите второй громкий щелчок.
Как понять, что инъекция завершена?
После нажатия зеленой кнопки введения препарата Вы услышите два громких щелчка.
Второй щелчок означает, что инъекция завершена. Кроме того, в верхней части прозрачного основания будет виден серый плунжер.
Если у вас возникнут иные вопросы или проблемы при использовании автоинъектора для однократного применения препарата Талс™, свяжитесь с Московским Представительством АО «Эли Лилли Восток С.А.», Швейцария или с Вашим лечащим врачом.
Хранение автоинъектора
Храните автоинъектор в холодильнике при температуре от 2 до 8 °С.
Оставьте автоинъектор при комнатной температуре примерно на 30 мин перед его применением.
Не замораживайте автоинъектор. Если автоинъектор был заморожен, не используйте его.
Не нагревайте автоинъектор в микроволновой печи, не удерживайте под струей горячей воды, не оставляйте под действием прямых солнечных лучей.
Не встряхивайте автоинъектор.
Название и адрес производителя:
Эли Лилли энд Компани, США Eli Lilly and Company, USA
Корпоративный центр Лилли, Индианаполис, Индиана 46285, США
Lilly Corporate Center, Indianapolis, Indiana 46285, USA
Представительство в России:
Московское Представительство АО «Эли Лилли Восток С.А.», Швейцария
123112, Москва, Пресненская наб., д. 10
Автоинъектор для однократного применения препарата Талс™ соответствует текущим требованиям к точности дозировки и функционированию согласно ISO 11608-1:2012 и 11608-5:2012.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Наиболее распространенными нежелательными реакциями являются
реакции в месте введения и инфекции верхних дыхательных путей (чаще
всего назофарингит).
Нежелательные реакции, выявленные в ходе клинических
исследований и постмаркетингового применения препарата, приведены в
соответствии с классами систем органов, представленными в
Медицинском словаре для нормативно-правовой деятельности (MedDRA).
В каждом классе систем органов нежелательные реакции распределены и
представлены по частоте развития (начиная с самых частых) и степени
тяжести (в порядке убывания степени тяжести): очень частые (≥1/10),
частые (от ≥1/100 до
Инфекции и инвазии
Очень часто: инфекции верхних дыхательных путей (включая
назофарингит и инфекции верхних дыхательных путей).
Часто: дерматофитные инфекции, простой герпес (кожи и слизистых
оболочек), включая герпес полости рта, простой герпес, генитальный
герпес, герпес кожи и простой генитальный герпес.
Нечасто: гриппоподобные реакции1, ринит, кандидоз полости рта
(или грибковая инфекция полости рта), конъюнктивит1, целлюлит
(включая целлюлит стафилококковый, целлюлит наружного уха и
рожистое воспаление).
1 — У пациентов, получавших терапию иксекизумабом по показаниям
бляшечный псориаз и псориатический артрит в ходе клинических
исследований, нежелательные реакции были схожими, за исключением
частоты гриппоподобных реакций и конъюктивита, которые у пациентов
с псориатическим артритом отмечались часто.
Нарушения со стороны крови и лимфатической системы
Нечасто: нейтропения (на основании сообщений о нежелательных
явлениях), тромбоцитопения (на основании сообщений о нежелательных
явлениях).
Нарушения со стороны иммунной системы
Нечасто: ангионевротический отек.
Редко: анафилактический шок (на основании постмаркетингового
опыта применения).
Нарушения со стороны дыхательной системы, органов грудной клетки
и средостения
Часто: боль в ротоглотке.
Нарушения со стороны желудочно-кишечного тракта
Часто: тошнота.
Нарушения со стороны кожи и подкожных тканей
Нечасто: крапивница, сыпь, экзема.
Общие расстройства и реакции в месте введения
Очень часто: реакции в месте введения (в исследованиях у
пациентов с бляшечным псориазом чаще встречались у пациентов с
массой тела менее 60 кг, в исследованиях у пациентов с
псориатическим артритом чаще встречались у пациентов с массой тела
менее 100 кг). Более высокая частота развития реакций в месте
введения не приводила к увеличению числа случаев прекращения приема
препарата.
Реакции в месте введения
Наиболее частыми реакциями, наблюдавшимися в месте инъекции,
были эритема и боль. Большинство реакций в месте инъекций
оценивались как легкие или умеренные и не требовали прекращения
приема препарата.
Инфекции
В течение плацебо-контролируемого периода клинических
исследований (наблюдение до 12 недель) инфекции были выявлены у
27,2% пациентов с бляшечным псориазом, получавших терапию
препаратом Талc™, и у 22,9% пациентов, получавших плацебо.
В большинстве случаев инфекции оценивались как несерьезные и
легкие или умеренно выраженные и не требовали прекращения приема
препарата.
Серьезные инфекции были зарегистрированы у 0,6% пациентов,
получавших терапию препаратом Талc™, и у 0,4% пациентов, получавших
плацебо. За весь период лечения инфекции наблюдались у 52,8%
пациентов, получавших терапию препаратом Талc™. Серьезные инфекции
отмечались у 1,6% пациентов, получавших препарат Талc™.
Частота возникновения инфекций была схожей в ходе клинических
исследований у пациентов с бляшечным псориазом и псориатическим
артритом, за исключением частоты развития гриппоподобных реакций и
конъюктивита, которые у пациентов с псориатическим артритом
отмечались часто.
Лабораторные показатели: нейтропения и тромбоцитопения
Нейтропения развивалась у 9% пациентов с бляшечным псориазом,
получавших препарат Талc™ в ходе клинических исследований. В
большинстве случаев число нейтрофилов составляло ≥ 1000/мм3 крови.
Выраженность нейтропении могла сохраняться, изменяться или носить
транзиторный характер. У 0,1% пациентов число нейтрофилов
составляло
Частота развития нейтропении и тромбоцитопении была схожей в
клинических исследованиях у пациентов с бляшечным псориазом и
псориатическим артритом.
В последние годы в Российской Федерации фиксируется стабильно высокий уровень заболеваемости псориазом (ПсО), в том числе и среди лиц молодого возраста, и увеличение частоты формирования распространенных тяжелых форм заболевания, резистентных к различным методам лечения, в том числе к цитостатической и иммуносупрессивной терапии, а также учащение случаев длительной нетрудоспособности и инвалидизации пациентов [1–3]. У 5–42% пациентов с ПсО развивается псориатический артрит (ПсА), что чаще наблюдается после кожных манифестаций (70%) и характеризуется разнообразными клиническими поражениями опорно-двигательного аппарата, в том числе дистальных межфаланговых суставов кистей и стоп, появлением моно- и олигоартритов, полиартритов, спондилитов [4].
По данным глобального Европейского исследования больных псориазом (European Psoriasis Patient Study — EUROPSO) значительная часть из них страдает данным заболеванием в тяжелой форме. В европейских странах от 12% до 27% всех опрошенных пациентов с ПсО расценивают его как тяжелый, а 51% больных сообщают о крайне значимом снижении качества своей жизни, ассоциированном с ПсО [5]. По данным анализа рутинной клинической практики дерматовенерологов в крупных городах РФ более половины пациентов с ПсО, обращающихся за амбулаторной специализированной помощью, имеют среднетяжелый и тяжелый ПсО по критериям индекса PASI [6].
Совершенствование терапии больных ПсО и ПсА остается важной медико-социальной проблемой и для отечественных специалистов. Общие подходы к терапии ПсО с учетом особенностей клинических форм и проявлений заболевания, степени тяжести процесса и коморбидной патологии представлены в отечественных клинических рекомендациях, в руководствах по лечению ПсО европейских стран и Европейской академии дерматологии и венерологии, а реализация современных рекомендаций по лечению возможна в том числе при оказании высокотехнологичной медицинской помощи (ВМП) больным с тяжелыми формами ПсО и ПсА в большинстве регионов на территории РФ [7–10].
В структуре госпитализаций в клинику ГБУ СО УрНИИДВиИ на долю больных с различными формами ПсО приходилось в разные годы от 19,8% до 42% случаев, абсолютное количество госпитализированных увеличилось в период 2000–2018 гг. в 2,9 раза. Проведенные исследования показали, что у пациентов профильного стационара с тяжелыми формами ПсО и высокими значениями индекса PASI имеется крайне выраженное снижение качества жизни, связанное с заболеванием. Наиболее выраженным влияние болезни на качество жизни оказалось у пациентов с псориатической эритродермией и ПсА [3].
Введение генно-инженерных биологических препаратов (ГИБП) в клиническую практику в течение последнего десятилетия привело к существенному сдвигу в парадигме лечения ПсО и ПсА. На сегодняшний день в России перечень разрешенных препаратов для терапии ГИБП ПсО и ПсА достаточно широкий и постоянно увеличивается при актуализации соответствующих Клинических рекомендаций [7, 8].
В течение ряда лет комплексная оценка эффективности, безопасности и исходов терапии больных ПсО и ПсА проводится в рамках глобального международного проспективного наблюдательного исследования PSOLAR (Psoriasis Longitudinal Assessment and Registry), которое объединяет в единый регистр более 12 тысяч больных ПсО, получающих системную, в том числе генно-инженерную биологическую терапию (ГИБТ). Исследования показали, что ГИБП эффективны на начальных стадиях заболевания, однако с течением времени клинический ответ может уменьшаться, что даже при модификации терапии в конечном итоге приводит к ее приостановке или переключению на ГИБП другого механизма действия [11]. В условиях отечественной клинической практики чаще всего стартовая терапия ПсО и ПсА проводится с использованием препаратов анти-ФНО-α (инфликсимаб, адалимумаб, этанерцепт), а при утрате эффективности назначается лечение устекинумабом [7, 8].
В ГБУ СО УрНИИДВиИ лечение пациентов с тяжелыми, резистентными формами ПсО и ПсА с применением ГИБП осуществляется с 2006 г., за 12-летний период проведено более 2500 введений биологических препаратов. С 2006 г. по настоящее время жители Свердловской области получают ГИБТ в рамках ВМП, включенной в базовую программу обязательного медицинского страхования (ОМС). Кроме этого, Приказом министерства здравоохранения Свердловской области от 27 июня 2014 г. № 819-п определены дополнительные меры и схемы оказания медицинской помощи больным тяжелыми, распространенными, торпидно протекающими формами ПсО с использованием генно-инженерных биологических фармацевтических препаратов. Для этой цели определены клинико-статистические группы (КСГ) для оказания специализированной медицинской помощи больным в условиях дневного стационара с учетом конкретного ГИБП, кратности его введения и стоимости [12, 13].
С 2016 г. совместно с территориальным фондом ОМС в Свердловской области проводится работа по изменению и дополнению КСГ (подгрупп) с учетом регистрации в РФ новых и расширения показаний к уже зарегистрированным ГИБП, что позволяет увеличивать объемы оказания специализированной медицинской помощи пациентам с тяжелыми формами ПсО, торпидными к традиционным и резервным методам терапии [12, 13].
В федеральных клинических рекомендациях, которые рецензированы независимыми экспертами и рассмотрены членами рабочей группы (экспертным советом) Российского общества дерматовенерологов и косметологов, представлены современные взгляды (консенсус) экспертов, данные клинических исследований, обзоры опубликованных метаанализов этиологии, патогенеза, клиники, методов системной и топической терапии, профилактики болезней кожи, ранжированные согласно рейтинговой схеме оценки силы рекомендаций (от А до D). Клинические рекомендации обновляются раз в 3 года и дополняются новыми зарегистрированными на территории РФ лекарственными препаратами, в том числе для ГИБТ. Однако до 2019 г. нормативно-правовая база предусматривала ведомственный контроль за соответствием соблюдения только порядка и стандартов оказания медицинской помощи, что создавало определенные трудности в оказании специализированной помощи больным хроническими дерматозами.
Все изменилось с принятием 19 декабря 2018 г. Государственной Думой и одобрением 21 декабря 2018 г. Советом Федерации Федерального закона от 25 декабря 2018 г. № 489-ФЗ «О внесении изменений в статью 40 Федерального закона «Об обязательном медицинском страховании в Российской Федерации» и Федерального закона «Об основах охраны здоровья граждан в Российской Федерации» по вопросам клинических рекомендаций». Вступивший в силу с 1 января 2019 г., этот Федеральный закон ориентирует врачей на выполнение актуальных клинических рекомендаций по соответствующим нозологиям, что во многом облегчает формирование комплекса терапевтических мероприятий при хронических дерматозах, в том числе для больных ПсО и ПсА, нуждающихся в проведении ГИБТ.
С июля 2016 г. в России зарегистрирован новый ГИБП — секукинумаб (Козэнтикс). Это полностью человеческое антитело — иммуноглобулин G1 (IgG1), которое таргетно ингибирует провоспалительный цитокин — интерлейкин-17A (ИЛ-17A), уменьшает степень его взаимодействия с рецепторами ИЛ-17, которые экспрессируются активированными лимфоцитами, кератиноцитами и синовиоцитами, определяющими развитие псориатического процесса, то есть обеспечивает селективное влияние на ключевую причину развития симптомов ПсО и ПсА [14, 15]. Клинические исследования препарата секукинумаб (Козэнтикс) показали, что он обеспечивает быстрое наступление клинического эффекта с уменьшением выраженности воспаления и инфильтрации псориатических бляшек уже на третьей неделе лечения; терапия больных ПсО препаратом секукинумаб в течение 5 лет определяет состояние «чистой» или «почти чистой» кожи у подавляющего числа из них с достижением показателя PASI — 90 у 8 из 10 и PASI — 100 — у 4 из 10 пациентов с ПсО. Секукинумаб демонстрирует благоприятный профиль безопасности как в клинических исследованиях, так и в реальной клинической практике у больных ПсО и ПсА [14, 15].
В ноябре 2018 г. Минздравом РФ зарегистрирован еще один ГИБП, направленный на блокирование ИЛ-17, — иксекизумаб, показания к применению которого — среднетяжелый и тяжелый ПсО, а с апреля 2019 г. — и ПсА.
Препарат иксекизумаб представляет собой моноклональное антитело гуманизированного иммуноглобулина G подкласса 4 (IgG4), которое обладает высоким сродством к интерлейкину-17A (также известному как ИЛ-17) и нейтрализует его действие, а кроме того, препарат имеет высокую специфичность по отношению к ИЛ-17A при отсутствии перекрестной реактивности по отношению к другим членам семейства ИЛ-17 (ИЛ-17B-F) [16]. Эффективность и безопасность препарата изучали в рамках трех крупных рандомизированных, двойных слепых, плацебо-контролируемых исследований III фазы у взрослых пациентов с бляшечным ПсО среднетяжелой и тяжелой степени: UNCOVER-1, UNCOVER-2 и UNCOVER-3 [17]. Помимо этого эффективность и безопасность препарата исследовали в сравнении с этанерцептом и устекинумабом в исследовании IXORA-S [17, 18]. При этом прямые сравнительные исследования между устекинумабом и секукинумабом, а также между устекинумабом и иксекизумабом показывают статистически достоверно большую эффективность препаратов класса ингибиторов ИЛ-17 по сравнению с устекинумабом. По данным непрямого сравнения с препаратом секукинумаб для иксекизумаба получена более высокая частота ответов PASI — 90 и PASI — 100 на 12-й неделе при использовании метода непрямых сравнений с поправкой на сопоставимость [19, 20]. Анализ данных из регистра DERMBIO за 2019 г. по оценке выживаемости при терапии с применением ингибиторов ИЛ-17 показал, что при использовании иксекизумаба по сравнению с секукинумабом она была выше в течение 12 месяцев как у пациентов, ранее не применявших ГИБП, так и ранее получавших препараты для системной биологической терапии среднетяжелого и тяжелого ПсО [21].
Согласно действующему на территории РФ законодательству, лекарственный препарат иксекизумаб может быть назначен пациенту до включения в клинические рекомендации по решению врачебной комиссии в случае непереносимости или неэффективности предшествующей терапии.
Приводим клиническое наблюдение эффективной терапии блокатором ИЛ-17А (иксекизумабом) у пациентки с тяжелым ПсО и ПсА, резистентными к стандартной терапии, а также с зафиксированной недостаточной (краткосрочной) эффективностью предшествующих ГИБП.
Клинический случай
Пациентка К., 40 лет, больна с 2009 г., когда впервые появились выраженные боли и отечность суставов кистей и стоп, боли в поясничном отделе позвоночника, которые очень быстро прогрессировали, сопровождались повышением температуры до фебрильных цифр, выраженной слабостью и ознобом. Госпитализирована с подозрением на сепсис в отделение гнойной хирургии ГАУЗ СО СОКБ № 1, где в процессе обследования, уточнения диагноза и подбора терапии появились обильные высыпания на коже и изменение всех ногтевых пластинок. Осмотрена ревматологом. Установлен диагноз: «Псориатическая артропатия (левый тазобедренный сустав, межфаланговые суставы кистей и стоп, спондилит)». Получала цитостатическую терапию метотрексатом и плазмаферез без эффекта — сохранялся выраженный болевой синдром, прогрессировали кожные высыпания. Пациентка была госпитализирована в клинику ГБУ СО УрНИИДВиИ, где установлен диагноз: «Распространенный экссудативный псориаз с поражением ногтевых пластинок, псориатический полиартрит с преимущественным поражением дистальных межфаланговых суставов кистей и стоп, псориатический спондилит. Сопутствующие диагнозы: узловой зоб, эутиреоз, миома матки, ожирение III степени, желчекаменная болезнь, хронический калькулезный холецистит. Язвенная болезнь двенадцатиперстной кишки, ремиссия».
При использовании стандартных методов базисной терапии ПсО и ПсА в клинике ГБУ СО УрНИИДВиИ, как и специалистам-ревматологам, добиться выраженной положительной динамики по кожному и суставному процессам не удалось. Пациентке была установлена II группа инвалидности.
Учитывая выраженность клинических проявлений заболевания, тяжесть поражения кожи и суставов, торпидность процесса к проводимым методам лечения, в том числе цитостатической терапии, противопоказания к светолечению по сопутствующей соматической патологии (узловой зоб, эутиреоз, миома матки), с 2009 по 2010 г. получала лечение ГИБП инфликсимаб в дозе 5 мг/кг. В начале терапии — с выраженным клиническим эффектом как по кожному, так и по суставному процессам. В дальнейшем (через 11 месяцев) отмечалось резкое снижение эффективности лечения ГИБП. Подключение цитостатической терапии метотрексатом в дозе 20 мг в виде внутримышечных инъекций еженедельно не дало прироста эффективности ГИБП. С ноября 2010 г. препарат был отменен. До 2013 г. отмечались умеренно выраженные эпизоды рецидивов заболевания, получала амбулаторное лечение у ревматолога — метотрексат в дозе 10 мг в неделю, внутрисуставные инъекции бетаметазона (Дипроспан)) и стандартную терапию у дерматовенеролога по месту жительства. В январе 2013 г. вновь — крайне выраженное обострение с распространением высыпаний, покрывших до 40% поверхности кожи, утяжеление суставного процесса. Под контролем дерматовенеролога по месту жительства начала прием циклоспорина в дозе 450 мг в сутки: на 3-й неделе терапии отмечена положительная динамика псориатического процесса. Постепенно дозу циклоспорина снизили до 200 мг в сутки, а прием препарата продолжался до февраля 2017 г. (общая продолжительность лечения составила 3 года). В феврале 2017 г. в связи с отсутствием препарата в аптечной сети прекратила прием и через 14 дней отметила ухудшение по кожному и суставному процессам — распространение высыпаний, боли в суставах. По рекомендации ревматолога ГАУЗ СО СОКБ № 1 начала прием НПВП и метотрексата в дозе 25 мг в сутки 1 раз в неделю, но после первого приема отметила ухудшение общего состояния, озноб, рвоту. Метотрексат был отменен. Ревматологом по месту жительства проведено двукратное внутрисуставное введение бетаметазона (Дипроспан), положительный эффект по кожному и суставному процессу продолжался около месяца, затем вновь появились распространенные высыпания, отечность и боли в суставах. В июле 2017 г. получала лечение в стационаре ГБУ СО УрНИИДВиИ, где повторно начата терапия иммуносупрессивным препаратом (циклоспорин в дозе 450 мг) с учетом выраженности клинических проявлений дерматоза и поражения суставов. На фоне приема препарата достигнута хорошая положительная динамика по псориатическому процессу, но в октябре 2017 г. произошло резкое снижение эффективности — распространение высыпаний и новое обострение суставного процесса. В январе 2018 г. дерматовенеролог ГБУ СО УрНИИДВиИ вновь назначил метотрексат инъекционно — 20 мг в неделю; лечение проводилось под контролем дерматовенеролога по месту жительства с умеренным эффектом, однако с апреля 2018 г. больная вновь отметила обострение псориатического процесса.
В течение 2018 г. получала терапию ГИБП ингибитором ИЛ-23 (гуселькумаб). Введение переносила без осложнений и побочных действий. Отмечен регресс более 70% высыпаний после третьего введения препарата. После четвертого введения отметила практически полное обратное развитие высыпаний. Лечение было прекращено из-за невозможности дальнейшего обеспечения пациентки препаратом. Учитывая анамнестические данные и недостаточную эффективность предшествующей терапии, после консилиума врачебной комиссией ГБУ СО УрНИИДВиИ было принято решение о проведении пациентке ГИБТ препаратом секукинумаб в дозе 300 мг. Терапию переносила хорошо, ремиссия кожного процесса сохранялась до сентября 2019 г., однако при этом появились выраженная отечность, боль и ограничение движений в правом коленном и голеностопном суставах. Учитывая нарастание выраженности псориатических высыпаний и поражение суставов на фоне ГИБТ, препарат был отменен в связи с неэффективностью.
При плановой госпитализации в отделение ревматологии в декабре 2019 г. с диагнозом: «Псориатический спондилоартрит, мутилирующая форма, с двусторонним сакроилиитом, вовлечением коленных суставов, активность III, ФН II–III». Уровень СОЭ — 50 мм/час, СРБ — 103,7 мг/мл. Площадь поражения кожи — 10%. Пациентка получила НПВП, инъекцию метотрексата в дозе 20 мг в/м (№ 1), внутрисуставное введение глюкокортикостероида (Дипроспан) однократно, плазмаферез (№ 1), мини-пульс-терапию преднизолоном в/в в дозе 240 мг (№ 3), дезинтоксикационную терапию. Неполная клиническая ремиссия как по кожному, так и по суставному процессам после выписки из стационара сохранялась лишь в течение 7 дней, несмотря на выполнение пациенткой рекомендаций ревматолога: НПВП, введение в/м метотрексата (20 мг в неделю). Однако в процессе амбулаторного лечения больная отмечала выраженные тошноту и рвоту, диспепсические расстройства, повышение температуры тела до 38,5° С. Пациентка самостоятельно прекратила лечение метотрексатом. Кожный и суставной процессы прогрессировали, ногтевые пластинки были поражены тотально (рис. 1). Пациентка передвигалась только с опорой на костыли на очень короткие расстояния, не могла себя обслуживать и заниматься трудовой деятельностью, была вынуждена уволиться с работы, отмечалось резкое снижение качества жизни с признаками депрессии.
Учитывая тяжесть кожного процесса (прогрессирующую стадию заболевания, площадь поражения — около 25%, тотальное поражение ногтевых пластинок, индекс PASI — 32,3 балла, поражение суставов), торпидность к проводимым ранее традиционным методам лечения, в том числе иммуносупрессивной и цитостатической терапии, резистентность к терапии резерва (инфликсимаб и секукинумаб), после консилиума врачебной комиссией ГБУ СО УрНИИДВиИ было принято решение о проведении пациентке терапии ГИБП иксекизумаб.
На фоне инициирующего курса достигнут регресс более 70% высыпаний и значительная положительная динамика со стороны суставного процесса (рис. 2). В настоящее время пациентка продолжает лечение ГИБП иксекизумаб в стандартном режиме введения в течение 4 месяцев. Достигнута динамика индекса PASI — 90. Качество жизни пациентки полностью восстановлено, передвигается самостоятельно, без опоры, вернулась к трудовой деятельности.
Отмечается хорошая переносимость терапии препаратом иксекизумаб, нежелательные явления отсутствуют; лабораторный мониторинг гемограммы и биохимической гепатограммы в динамике лечения не выявил отклонений, уровень СРБ снизился до 10,3 мг/мл.
Обсуждение и заключение
В повседневной клинической практике нередки случаи развития тяжелых форм ПсО и ПсА у лиц молодого и среднего возраста, когда процесс имеет непрерывно рецидивирующее течение, критично снижает качество жизни и определяет длительную потерю трудоспособности или инвалидизацию. Терапия таких больных проводится системными патогенетически ориентированными препаратами, обладающими противовоспалительным и иммуносупрессирующим действием: фототерапия и ее комбинированные варианты, фотохимиотерапия, метотрексат, синтетические ретиноиды, циклоспорин, ГИБП [7]. Однако даже после использования всего доступного арсенала средств лечения остаются пациенты, у которых не удается контролировать псориатический процесс на приемлемом уровне.
Перспективным для такой когорты больных является использование новых таргетных высокоэффективных и безопасных препаратов, к которым относятся ГИБП. Но реальная клиническая практика свидетельствует о развитии вторичной неэффективности (ускользание эффекта) при длительном применении ГИБП различных классов, что связано, по общему мнению, с формированием «противолекарственных» антител, нейтрализующих молекулы вводимых препаратов [22, 23]. Тактика дальнейшего ведения таких пациентов включает модификацию терапии с возможной эскалацией дозы, сокращением интервалов между введениями, присоединением метотрексата и других опций, а также переключением пациента на другой ГИБП [22, 23]. Однако четкие рекомендации по выбору другого ГИБП после неэффективности предшествующей терапии биологическим препаратом до настоящего времени отсутствуют [7].
В этой связи актуальным для специалистов-дерматовенерологов является накопление и обобщение собственного клинического опыта.
Литература
- Кубанова А. А., Кубанов А. А., Мелехина Л. Е., Богданова Е. В. Организация оказания медицинской помощи по профилю «дерматовенерология» в Российской Федерации. Динамика заболеваемости инфекциями, передаваемыми половым путем, болезнями кожи и подкожной клетчатки, 2013—2015 гг. // Вестник дерматологии и венерологии 2016; (3): 12–28.
- Бакулев А. Л. Псориаз: клинические особенности, факторы риска и ассоциированные коморбидные состояния // Клин. фармакол. тер. 2019; 28 (1): 35-39.
- Гришаева Е. В., Кохан М. М., Кениксфест Ю. В., Засадкевич Ю. М., Толстая А. И. Позитивная динамика качества жизни больных псориазом, как показатель эффективности госпитального этапа лечения // Современные проблемы дерматовенерологии, иммунологии и врачебной косметологии. 2010; 5: 36–41.
- Коротаева Т. В., Корсакова Ю. Л. Псориатичеcкий артрит: фокус на таргетную терапию // Эффективная фармакотерапия. 2019; 15 (8): 42–50.
- Dubertret L., Mrowietz U., Ranki A., van de Kerkhof P. C., Chimenti S., Lotti T., Schäfer G. European patient perspectives on the impact of psoriasis: the EUROPSO patient membership survey // Br J Dermatol. 2006; 155 (4): 729–736.
- Кохан М. М., Самцов А. В., Перламутров Ю. Н., Соколовский Е. В. Анализ структуры и подходов к терапии распространенных дерматозов при оказании специализированной медицинской помощи по профилю «Дерматовенерология» // Вестник дерматологии и венерологии. 2016; 6: 79–93.
- Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. 5-е изд., перераб. и доп. М.: Деловой экспресс, 2016. 768 с.
- Бакулев А. Л., Фитилева Т. В., Новодережкина Е. А., Гиллотю И., Тиан Х., Ховэ Т., Петри Г. Псориаз: клинико-эпидемиологические особенности и вопросы терапии // Вестник дерматологии и венерологии. 2018; 94 (3): 67–76.
- Кунгуров Н. В., Кохан М. М., Кениксфест Ю. В. Биологическая терапия больных тяжелыми формами псориаза // Вестник дерматологии и венерологии. 2012; 4: 91–95.
- Kungurov N. V., Keniksfest Y. V., Kokhan M. M., Syrneva T. A., Grishaeva E. V. Experience of using secukinumab in treatment of severe refractory psoriasis: a clinical case // Russian Open Medical Journal. 2019; 8 (2): e0209. DOI: 10.15275/rusomj.2019.0209.
- Strober B. E., Bissonnette R., Fiorentino D., Kimball A. B., Naldi L. et al. Comparative effectiveness of biologic agents for the treatment of psoriasis in a real-world setting: Results from a large, prospective, observational study (Psoriasis Longitudinal Assessment and Registry [PSOLAR]) // J Am Acad Dermatol. 2016; 74 (5): 852–861.
- Приказ Минздрава Свердловской области от 27 июня 2014 г. № 819-п «О внесении изменений в приказ Министерства здравоохранения Свердловской области от 23.09.2009 г. № 900-п «О совершенствовании организации медицинской помощи больным в условиях дневного стационара», приложение 49 «Схема оказания медицинской помощи больным с тяжелыми, распространенными, торпидно протекающими формами псориаза с использованием генно-инженерных фармацевтических препаратов».
- Приказ Минздрава Свердловской области и ТФОМС Свердловской области от 23.01.2015 г. № 73-п/17 (в ред. от 19.04.2016 г. № 591-п/178, от 15.08.2017 г. № 1380-п/363) «О формировании и ведении территориальных регистров пациентов с отдельными заболеваниями, требующими применения дорогостоящих лекарственных препаратов».
- Mease P. J., McInnes I. B., Kirkham B. et al. Secukinumab inhibition of interleukin-17A in patients with psoriatic arthritis // N Engl J Med. 2015; 373 (14): 1329–1339.
- McInnes I. B., Mease P. J., Kirkham B. et al. Secukinumab, a human anti-interleukin-17A monoclonal antibody, in patients with psoriatic arthritis (FUTURe 2): a randomised, doubleblind, placebo-controlled, phase 3 trial // Lancet. 2015; 386 (9999): 1137–1146.
- Инструкция по медицинскому применению лекарственного препарата Талс (TALZ®). Доступно на: http://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=cab501b4-3d29-4ba3-bee8-9060cffd19cd&t=.
- Gordon K. B. Phase 3 Trials of Ixekizumab in Moderate-to-Severe Plaque Psoriasis // N Engl J Med. 2016; 375: 345–356.
- Paul C., Griffiths C. E., van de Kerkhof P. C., Puig L., Dutronc Y. et al. Ixekizumab provides superior efficacy compared with ustekinumab over 52 weeks of treatment: Results from IXORA-S, a phase 3 study // JAAD. 2018; 80 (1): 70–79.
- Blauvelt A., Reich K., Tsai T. F., Tyring S., Vanaclocha F. et al. Secukinumab is superior to ustekinumab in clearing skin of subjects with moderate-to-severe plaque psoriasis up to 1 year: Results from the CLEAR study // JAAD. 2017; 60–69. DOI: 10.1016/j.jaad.2016.08.008.
- Warren R. B., Brnabic A., Saure D., Langley R. G., See K. et al. Matching-adjusted indirect comparison of efficacy in patients with moderate-to severe plaque psoriasis treated with ixekizumab vs. secukinumab // Brit. J Dermatol. 2018; 178 (5), 1064–1071.
- Egeberg A., Bryld L. E., Skov L. Drug survival of secukinumab and ixekizumab for moderate-to-severe plaque psoriasis // JAAD. 2019; S0190-9622(19)30886-2. DOI: 10.1016/j.jaad.2019.05.082. [Epub ahead of print].
- Smith C. H., Jabbar-Lopez Z. K., Yiu Z. Z., Bale T., Burden A. D. British Association of Dermatologists guidelines for biologic therapy for psoriasis 2017 // Br J Dermatol. 2017; 177 (3): 628–636.
- Puig L., Warren R., From registry data to real-life experiences: A holistic perspective of psoriasis treatment // EMJ. 2018; 3 (1): 30–37.
Н. В. Кунгуров, доктор медицинских наук, профессор
Ю. В. Кениксфест1, доктор медицинских наук
Е. В. Гришаева, кандидат медицинских наук
М. М. Кохан, доктор медицинских наук, профессор
ГБУ СО УрНИИДВиИ, Екатеринбург
1 Контактная информация: keniksfest@mail.ru
DOI: 10.26295/OS.2020.20.45.008
Клинический опыт применения препарата иксекизумаб в терапии пациентки с тяжелым псориазом и псориатическим артритом, резистентными к терапии/ Н. В. Кунгуров, Ю. В. Кениксфест, Е. В. Гришаева, М. М. Кохан
Для цитирования: Лечащий врач № 5/2020; Номера страниц в выпуске: 42-47
Теги: кожа, дерматоз, артрит, качество жизни