Термические ожоги кожи: как оценить степень поражения
По статистике, большая часть ожогов происходит в бытовых условиях и вызвана воздействием пламени, кипятка, горячего пара или раскаленных предметов. И – увы! – их нередко получают дети. Именно поэтому каждый взрослый человек должен ориентироваться в определении степени ожогов, так как от этого зависит выбор способа оказания первой помощи, метода дальнейшего лечения ожога и оценка необходимости во врачебной (в том числе, стационарной) помощи.
Итак, в связи с тем, что при термических ожогах (в отличие от химических ожогов и ожогов глаз) определить их степень достаточно легко, это должен уметь делать каждый человек. Для начала следует, по возможности, уточнить у пострадавшего или окружающих, что произошло, для того, чтобы убедиться в том, что у пострадавшего именно термический ожог, затем осмотреть пораженную поверхность и оценить площадь ожога и степень.
Выделяют 4 степени ожога:
1. Первая степень: покраснение и отек кожи в месте термического ожога. Возможно появление мелких пузырей с прозрачным содержимым.
2. Вторая степень: покраснение и отек кожи в месте термического ожога, а также напряженные или вскрывшиеся пузыри и тонкий струп, который начинает формироваться.
3. Третья степень. При третьей степени термического повреждения имеется глубокий ожог до мышц и костей с формированием струпа. Пузыри при третьей степени, как правило, уже лопнувшие. При этом вокруг зоны глубокого ожога могут быть мелкие пузыри с прозрачным содержимым (вторая степень ожога), покраснение (первая степень ожога).
4. Четвертая степень. При четвертой степени ожога происходит обугливание обожженной части тела. Возможно комбинирование четвертой степени с первой, второй и третьей.
То есть, у одного пострадавшего могут быть ожоги разной степени. При этом тяжесть состояния пострадавшего оценивают по наиболее глубоким ожогам в зависимости от площади пораженной поверхности.
Термические ожоги кожи: как оценить площадь поражения
Уметь определять площадь термического ожога крайне важно – это позволяет выбрать правильную тактику лечения и порой даже спасти жизнь пострадавшему. Один из самых простых способов оценки площади ожога – «правило ладони». Площадь ладони человека составляет в среднем 1% площади его тела. Так, с помощью ладони можно определить, сколько процентов тела поражено.
Существует также правило «девятки» для взрослых: рука, половина ноги, половина спины, грудь, живот, голова – по 9%, и промежность – 1%. Но у детей голова с шеей составляет около 21% площади тела.
Термические ожоги кожи: как выбрать правильную стратегию оказания первой помощи.
При поверхностных термических ожогах более 10% площади тела взрослых (у детей – более 5%) и при более глубоких ожогах от 5% тела взрослого человека (соответственно, более 2,5% тела ребенка) после оказания первой помощи требуется обязательная врачебная помощь с последующей госпитализацией. Такие ожога приводят к нарушению общего состояния, угрожают жизни пострадавшего и в последующем могут потребовать оперативного вмешательства.
Кроме этих случаев, обязательной госпитализации подлежат пострадавшие с глубокими ожогами кистей рук и стоп и поверхностными обширными ожогами кистей рук и стоп, с ожогами глаз, ушей, лица и промежности, а также с предполагаемыми ожогами дыхательных путей из-за вдыхания крайне горячего воздуха.
Термические ожоги кожи: как оказать первую помощь
Алгоритм оказания само- и взаимопомощи при любых термических ожогах кожи таков:
— Немедленно погасить пламя на одежде и коже пострадавшего, для чего накрыть его тканью (это приведет к прекращению поступления воздуха), или сбросить горящую одежду. Можно погасить пылающий участок одежды, забросав его землей, песком или снегом, облив водой или опустив в воду.
— Успокоить пострадавшего и окружающих.
— Осторожно снять с пострадавшего тлеющие остатки одежды, которые не зафиксировались в ране. Запрещено отдирать от раны прилипшие остатки одежды. Прикасаться к обожженной поверхности руками тоже нельзя.
— При солнечных ожогах следует просто перенести пострадавшего в тень.
— Если вы не знаете, что произошло, кратко и быстро уточнить обстоятельства («ребенок вылил на себя чашку горячего бульона», «загорелась одежда от пламени костра»).
— Держать в течение 10-20 минут пораженную поверхность тела под струей проточной холодной воды (можно в емкости с чистой прохладной водой). Это необходимо для того, чтобы предупредить дальнейшее углубление и расширение раны за счет нагрева обожженной зоны. Также это улучшит кровообращение в ране. Но ни в коем случае нельзя использовать для охлаждения зоны ожога лед, так как, помимо имеющегося ожога, у пострадавшего возникнет дополнительная травма – обморожение. В экстремальных случаях (при полном отсутствии проточной воды) возможно охлаждение раны с помощью мочи, но в реальной жизни поводов для применения этого способа практически никогда не бывает.
— На обожженную поверхность нанести Солкосерил® гель, затем наложить сверху сухую стерильную повязку. Ни в коем случае не использовать вату: можно применять только бинт, марлю – тканевые материалы. Если нет поблизости ни одного средства для экстренной помощи при ожогах и стерильных бинтов нет, нужно просто наложить чистую сухую повязку. Запрещается наносить на обожженную кожу мази, кремы, растительное масло, взбитое яйцо, сметану, кефир, спиртовые растворы и прочие средства, а также прикладывать к ране листья алоэ, сок каланхоэ, золотой ус и прочие. При легких ожогах первой степени без обширного повреждения кожи и пузырей можно не накладывать повязку, а только нанести гель.
— При обширных ожогах рук и ног надо зафиксировать конечность с помощью шины или подручных средств и придать конечности возвышенное положение.
— При обширных ожогах и при возникновении признаков ожогового шока (бледность, слабость, беспокойство, холодный пот, тахикардия, падение артериального давления, нарушение сердечной деятельности и дыхания) дать пострадавшему пить много жидкости – чистую воду, чай, компот. Жидкость уменьшает интоксикацию, которая возникает из-за всасывания в кровь продуктов распада обожженной кожи, подкожной клетчатки, мышц.
— При сильных болях для предупреждения болевого шока пострадавшему дают любое обезболивающее средство (анальгин, парацетамол и пр.).
— Приступить к проведению сердечно-легочной реанимации (искусственному дыханию и непрямому массажу сердца) при отсутствии у пострадавшего дыхательной и (или) сердечной деятельности.
— При показаниях для госпитализации вызвать «Скорую помощь» или доставить пострадавшего в лечебное учреждение. Лучше все же воспользоваться услугами «Скорой помощи», так как обычно мы не знаем, в каком отделении какой больницы производят лечение ожогов. По возможности, это должна быть специализированная клиника или специализированное отделение.
Когда можно лечить термические ожоги кожи в домашних условия.
Далеко не все ожоги требуют дальнейшего лечения в стационаре и даже поликлинике. В домашних условиях самостоятельно можно лечить поверхностные небольшие ожоги без инфицирования (без красных отечных краев раны, без гнойного отделяемого из раны, повышения температуры тела, озноба, усиления болей в ране, появления дергающих болей в ране и т.д.).
Взрослым можно начинать лечить дома ожоги площадью до 1% тела (размером с ладонь этого человека), если только это не обширные ожоги кисти, стопы, лица, половых органов. Это важно знать, так как при заживлении могут образовываться рубцы, которые нарушат функцию этих частей тела. В домашних условиях можно лечить только неинфицированные ожоги кисти, стопы или лица (размером приблизительно с монету).
Следует помнить о том, что в случае длительно незаживающего ожога, особенно нижних конечностей при сопутствующей нервно-сосудистой патологии ног, углублении раны, появлении гнойного отделяемого, неприятного запаха из раны, при усилении болей и нарушении общего состояния следует обязательно обратиться к хирургу поликлиники.
Любые ожоги у новорожденных требуют врачебной помощи и, как правило, лечения в стационаре.
Если в рану во время ожога попала земля, или ожог был получен на природе, следует в тот же день обратиться в любой травмпункт или к хирургу поликлиники, чтобы сделать прививку от столбняка – опасного инфекционного заболевания. Хорошо, если врач еще и обработает эту ожоговую поверхность. В дальнейшем можно будет продолжать лечение в домашних условиях.
Что необходимо приготовить для лечения ожогов в домашних условиях
— Стерильный бинт – 1-2 упаковки в день (размер и объем – в зависимости от площади ожога).
— Средство для обработки рук (антисептик).
— Стерильные медицинские перчатки – 1 пара перчаток на одну перевязку.
— Перекись водорода (3%-раствор) – 1-2 флакона на перевязку.
— Спиртовые растворы йода или бриллиантового зеленого (так называемая «зеленка») – 1 флакон.
— Ватные палочки – 1 упаковка.
— Тампоны из марли (для обработки раны) – их можно сделать самостоятельно из стерильного бинта, надев стерильные перчатки. Хранят их в упаковке от стерильного бинта. Лучше готовить новые тампоны из марли перед каждой перевязкой.
— Ножницы.
— Пластырь (иногда бывает необходим для фиксации повязки к неповрежденной коже).
Как лечить термические ожоги кожи в домашних условиях
Внимание! Нельзя самостоятельно вскрывать ожоговые пузыри и использовать вату и пластырь при обработке раневой поверхности. Максимум, что допустимо – наполненный содержимым плотный пузырь можно осторожно надрезать по одному из краев стерильным лезвием или проколоть стерильной иглой.
Перевязки (обработку ожога) производят 1- 2 раза в день. Предварительно надо подготовить все материалы и обработать руки того, кто будет это делать. Если была наложена повязка, следует ее снять. Если внутренняя часть повязки зафиксировалась на ране, смочить ее 3%-ной перекисью водорода и дождаться ее отделения от раны.
Неповрежденную кожу вокруг раны необходимо обработать раствором йода или бриллиантового зеленого, а на рану нанести препарат, который улучшит питание тканей и активизирует заживление раны.
Дата публикации: 09.07.2020
Дата обновления: 08.02.2023
Содержание:
-
Причины и особенности травмы
-
Симптомы
-
Диагностические меры
-
Первая помощь
-
Стадии лечения
-
Методы лечения
-
Домашняя терапия
-
Вероятные осложнения и последствия
-
Меры профилактики
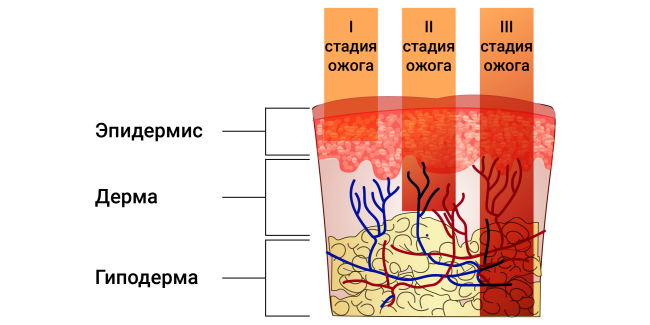
В классификации повреждений кожи ожогом 2 степени называют частично нарушенную целостность эпидермиса под воздействием химического или температурного воздействия. Повреждение охватывает эпидермис и дерму, капилляры, роговые клетки и нервные окончания. При таком поражении ростковый слой не поражается, что позволяет рассчитывать на самостоятельную регенерацию кожи. От грамотного и своевременного оказания первой помощи при ожогах второй степени зависит скорость выздоровления и тяжесть последствий.
Причины и особенности травмы
Поражение кожи при ожоге 2 степени происходит под воздействием одного из следующих факторов:
- термический (кипяток, раскаленные предметы);
- электрический (электроприборы);
- химический (кислота, щелочь и пр.);
- лучевой (ионизирующее, ультрафиолетовое излучение).
Сопутствующие симптомы
При ожоге 2 степени чаще всего возникает гипертермия, припухлость, покраснение пораженного участка. Возможно образование пузырьков с жидкостью. Когда волдыри вскрываются, образуются ранки. На их заживление понадобится около 2 недель. К перечисленным симптомам могут добавиться боль и повышенная чувствительность в месте поражения. Если площадь повреждения обширная, возможно возникновение рвотных позывов, слабости, головокружения, лихорадки. Особенно тяжелые симптомы при ожоге 2 степени проявляются у детей.
Диагностические меры

- Поражено более 5 % поверхности кожи (у детей — более 2 %).
- Локализация — на лице или в промежности либо затронуты дыхательные пути и пищевод.
- Боль со временем только усиливается.
- Появляется отечность, развиваются очаги нагноения.
При ожоге 2 степени обычно появляются пузырьки с прозрачным содержимым. Чтобы определить площадь поражения, используют правило ладони, суть которого в том, что площадь ладони считают за 1 %. Исходя из этого, определяют, насколько распространяется пораженный участок, и делают вывод о том, нужна ли госпитализация. Даже при небольшой степени ожога, но значительной площади поражения есть риск возникновения болевого шока.
Грамотное оказание первой помощи
От того, насколько грамотным будет оказание первой помощи при ожоге 2 степени, зависит дальнейшее выздоровление. Порядок действий следующий:
- Удалить источник поражения.
- Промыть поврежденный участок под проточной холодной водой.
- Обработать кожу антисептиком без спирта.
- Наложить стерильную повязку.
- Дать обезболивающее по необходимости.
А вот то, что делать при ожоге 2 степени категорически нельзя:
- срывать одежду, прилипшую к ране;
- охлаждать ожог льдом;
- туго бинтовать рану или использовать вату в перевязке;
- смазывать место повреждения маслом, сметаной или спиртом.
После оказания первой помощи нужно обратиться к врачу. Только специалист определит, как лечить ожог 2 степени, и даст индивидуальные рекомендации. Как правило, такие поражение лечат дома. Исключение — ожоги дыхательной системы и пищевода.
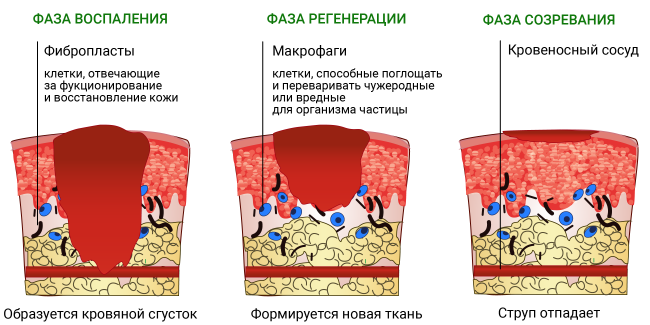
Стадии лечения

- Отторжение некротических тканей. Проводится обработка антисептиком и комплексными противовоспалительными средствами.
- Грануляция. Пузыри с жидкостью вскрываются, воспаление постепенно сходит на нет, однако рана открытая. На этом этапе продолжается обработка антисептиком, показаны перевязки с ранозаживляющими составами.
- Эпителизация. Боли почти нет, рана затягивается свежей кожей. Применяются составы, улучшающие обмен веществ и стимулирующие регенерацию.
Мочить рану до полного заживления не рекомендуется. Перевязки проводятся по графику. Врач ведет наблюдение, чтобы вовремя заметить ухудшение ситуации. Восстановление кожи длится около 2 недель.
Методы лечения
Ожог 2 степени с площадью пораженной поверхности менее 10–15% хорошо поддается лечению в амбулаторных и домашних условиях. Успех лечения и скорого заживления в большой степени зависит от того, насколько быстро и грамотно была оказана первая помощь при ожогах второй степени.
Амбулаторное лечение направлено на создание оптимальных условий для заживления раны, защиту пораженной области от механического повреждения и инфицирования, а также стимуляцию процессов регенерации.
Первая помощь при ожоге 2 степени предусматривает следующую очередность действий:
- удалить источник поражения;
- охладить место ожога под струей холодной воды в течение 10–15 минут. Таким образом предотвращается распространение ожога вглубь дермы;
- аккуратно очистить место ожога с помощью антисептических средств щадящего действия, например раствора перекиси водорода;
- закрыть место ожога стерильной повязкой;
- при необходимости дать пострадавшему обезболивающее, обеспечить покой и обильное питье.
Местное лечение можно проводить открытым и закрытым способами. Первый чаще всего применяют при локализации поражения на лице и в паховой области, чтобы не затруднять физиологические процессы.
Лечение закрытым способом предполагает наложение атравматичных повязок, например повязки с перуанским бальзамом «Бранолинд-Н». При ожогах 2 степени обычно однократного наложения повязки достаточно для начала процесса эпителизации.
Медикаментозная терапия предполагает применение антигистаминных, противовоспалительных и антисептических препаратов. Антисептики применяются в первые дни лечения, они предотвращают вторичное инфицирование раны. Антигистаминные средства устраняют зуд и способствуют снятию отека. Любые препараты вам может назначить только врач, не подбирайте лекарства самостоятельно, предварительно проконсультируйтесь с врачом!
При надлежащем уходе полное заживление происходит в течение двух-трех недель. При каждой обработке обожженной поверхности необходимо обращать внимание на ее состояние. Если усиливается боль, отек не спадает, а наоборот нарастает, выделяется гной, необходимо максимально быстро обратиться за врачебной помощью.
Ожоги легких степеней не предусматривают лечения антибиотиками, за исключением случаев, когда зона поражения занимает обширную поверхность. Антибиотики также может назначить только врач.
Особенности проведения домашней терапии
После оказания первой помощи при ожоге 2 степени необходимо ответственно подойти к прохождению курса лечения, назначенному врачом. Правила, которые рекомендуется соблюдать:
- исключить тяжелый физический труд, поскольку чрезмерная нагрузка провоцирует воспалительные процессы в организме;
- избегать работы на пыльных и грязных объектах во избежание инфицирования открытой раны;
- следить за стерильностью повязок, соблюдать график их замены.
Новые ткани регенерируют быстро, если не будет осложнений из-за внешних раздражителей. Восстановление займет около 2 недель, но у некоторых может продлиться до 3 недель. Заживление замедляется у возрастных пациентов, при наличии хронических болезней. При успешной терапии восстановление происходит без шрамов и рубцов.
Вероятные осложнения и последствия
Наиболее опасным из возможных осложнений ожога 2 степени считают инфицирование раны. Возможно развитие флегмоны, пиодермии. Если ожог охватывает более 20 % поверхности кожи, есть угроза жизни пострадавшего, поскольку травма сопровождается обезвоживанием и отравлением организма продуктами распада. Частые последствия: сухость кожи, обезвоживание организма, инфицирование раны. Если затронуты нервные окончания, возникают спазмы.
Меры профилактики
Профилактика ожогов подразумевает осторожное обращение с химическими веществами, электробытовыми и нагревательными приборами. Если речь о ребенке, его нужно оградить от опасности — держать подальше потенциально небезопасные предметы и жидкости. Если травма случилась, необходимо незамедлительно оказать помощь, по необходимости вызвать врача.
Профилактикой осложнений является аккуратное соблюдение рекомендаций врача в процессе лечения, своевременный уход за раной, использование стерильных материалов. Лучше применять специализированные мазевые повязки, ускоряющие заживление и не прилипающие к раневой поверхности. Следует также ограничить механическое и физическое раздражение травмированного участка, соблюдать гигиену, наладить питьевой режим и питаться сбалансированно, а остальное организм сделает сам.
Оглавление
- Классификация ожогов
- Доврачебная помощь при термических ожогах
- Ожог первой и второй степени
- Ожог третьей степени
- Ожог четвертой степени
- Что нельзя делать при термических ожогах
- Доврачебная помощь при химических ожогах
- Первая помощь при электрических ожогах и электротравмах
- Первая помощь при лучевых ожогах
- Действия при солнечных ожогах
Ожог – это повреждение тканей организма под влиянием высокой температуры, электрического тока, химических веществ или ионизирующего излучения. Если человек получил любой ожог, важно оказать своевременную доврачебную помощь, чтобы не возник ожоговый шок, а период восстановления был короче. Как это сделать, расскажем в нашем материале.
Классификация ожогов
Есть несколько классификаций ожогов. В зависимости от обстоятельств возникновения, их подразделяют на:
- бытовые,
- производственные,
- военные.
В зависимости от причины (действующего фактора), выделяют ожоги:
- термические,
- химические,
- электрические,
- лучевые,
- сочетанные.
Термический ожог возникает в результате действия высокой температуры: пламени, кипятка, горячего пара, контакта с раскаленной поверхностью. Наиболее распространенный тип. Поражает кожу и слизистые оболочки, в отдельных случаях – мышечную и костную ткань.
Химический ожог – результат действия кислот, солей тяжелых металлов и щелочей. В первом и втором случае поражение тканей относительно неглубокое. Щелочь, наоборот, поражает ткани быстро и глубоко.
Электрический ожог – следствие воздействия тока. Возникает в местах входа и выхода заряда из тела, поэтому отличается небольшой площадью и большой глубиной. При коротких замыканиях ток через тело не проходит, а сам ожог больше похож на термический.
Лучевой ожог возникает в результате действия излучения: солнечного, ионизирующего, радиоактивного, электромагнитного. В двух первых случаях поражения, как правило, неглубокие, в двух последних – наоборот.
Сочетанный ожог возникает в результате действия нескольких разных причин: например, действия кислоты и горячего пара.
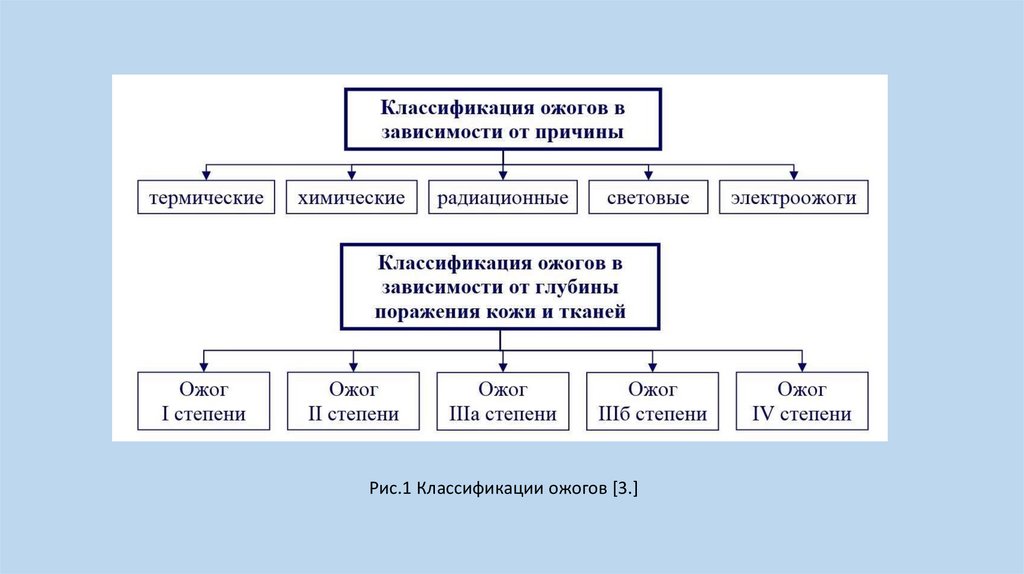
В зависимости от степени повреждения тканей ожоги могут быть:
- первой,
- второй,
- третьей (А, В),
- четвертой степени.
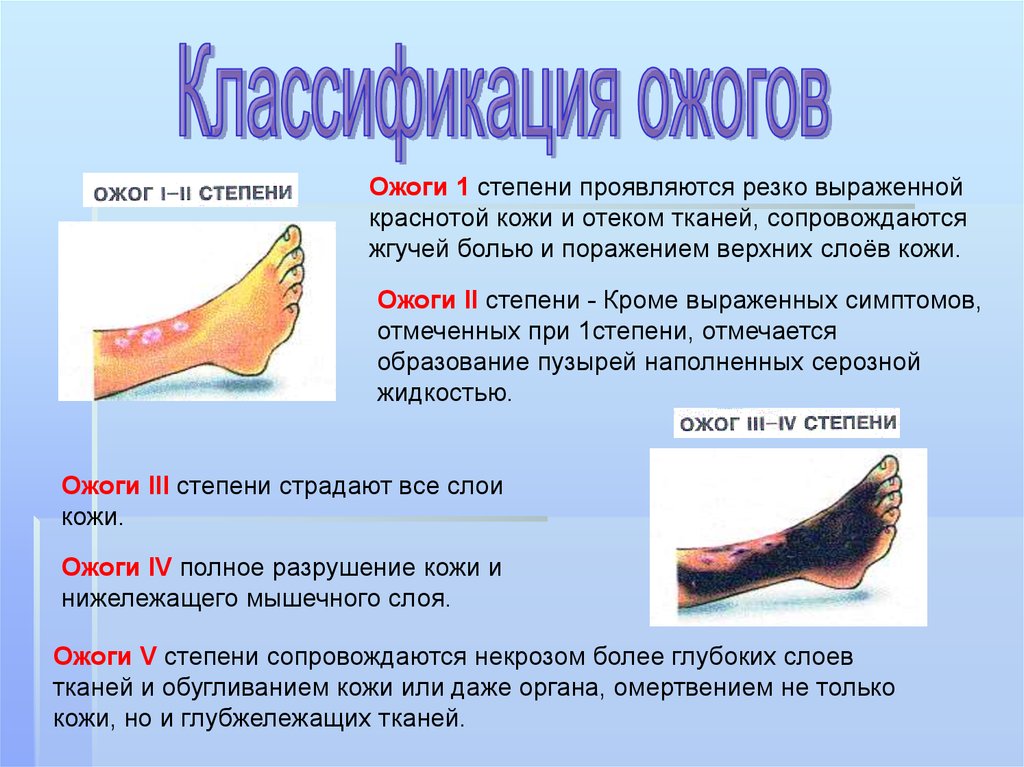
При ожоге первой степени отмечается небольшое покраснение и отечность кожи, умеренная боль. Страдает только верхний слой эпителия. Полностью кожа восстанавливается через 2-4 дня. Следов не остается.
Для ожога второй степени, помимо покраснения и отека, характерно появление небольших пузырей, заполненных жидкостью. Полностью кожа восстанавливается за 1-2 недели.
Ожог третьей степени затрагивает не только поверхностные, но и глубокие слои кожи (дерму). Выделяют третью А-степень, при которой не повреждена нижняя часть дермы с волосяными луковицами, сальными и потовыми железами, и третью В-степень, при которой кожа пострадала полностью до подкожно-жировой клетчатки.
Ожог четвертой степени характеризуется повреждением кожи, подкожно-жировой клетчатки, мышц и костей.
Степени 1, 2 и 3А относятся к поверхностным поражениям, 3В и 4 – к глубоким.
Доврачебная помощь при термических ожогах
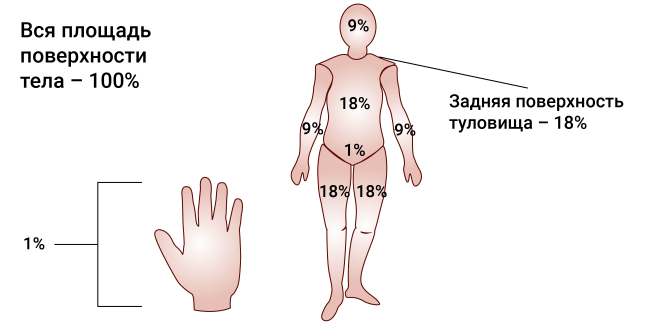
В первую очередь необходимо оценить степень и площадь поражения – от этого будет зависеть алгоритм оказания первой помощи. Есть два способа ее быстрого определения – «правило ладони» и «правило девятки». Размер ладони – это примерно 1 процент площади тела человека. Каждая указанная ниже зона составляет около 9 процентов:
- голова и шея;
- руки;
- грудь;
- живот;
- спина;
- голень;
- бедро;
- гениталии.
Ожог первой и второй степени
- Устраните действие фактора, вызвавшего ожог: погасите пламя на одежде и коже, помогите сбросить горящую одежду. Одежду можно гасить землей, водой, снегом или песком.
- Аккуратно снимите с пострадавшего остатки тлеющей одежды. Важно! Если они прилипли к ране, то их трогать не нужно.
- Охладите обожженную поверхность под струей холодной воды (примерно 10-20 минут) – это остановит углубление и расширение раны.
- Закройте ожог бинтом или чистой тканью. Можно обработать рану мазями «Пантенол», «Алазол», «Солкосерил», «Спасатель».
- Если есть признаки ожогового шока – слабость, бледность, холодный пот, нарушение дыхания и сердечной деятельности – вызовите врача и во время ожидания поите пострадавшего жидкостью (водой, теплым чаем, компотом). Она уменьшает интоксикацию организма.
Вызывать скорую помощь при ожогах первой-второй степени нужно:
- если площадь поражения свыше 10 процентов тела у взрослого;
- если пострадал ребенок,
- если повреждены органы дыхания, голова и гениталии (независимо от площади, такие повреждения нужно лечить в стационаре);
- если есть признаки ожогового шока.
Небольшие и неглубокие ожоги допускается лечить в домашних условиях.
Ожог третьей степени
- Устраните действие вызвавшего ожог фактора. Охладите рану при помощи чистой ткани, смоченной в холодной воде.
- Оцените состояние пострадавшего – есть ли дыхание и пульс, реагирует ли на внешние раздражители.
- Вызовите «скорую помощь».
- Чтобы не возник ожоговый шок, по возможности дайте таблетку обезболивающего и обильное питье.
- Контролируйте состояние пострадавшего до прибытия медиков. При необходимости (нет дыхания и пульса) проведите сердечно-легочную реанимацию.
Ожог четвертой степени
- Устраните действие вызвавшего ожог фактора.
- Немедленно вызовите скорую помощь.
- Оцените состояние пострадавшего.
- Снимите с пострадавшего одежду, не трогая оплавившиеся участки, прилипшие к коже.
- Оберните пострадавшего одеялом или курткой, чтобы избежать теплопотери, которая опасна при данной глубине ожога.
- Дайте обезболивавшее и обильное питье (чай, минеральную воду).
- Следите за состоянием пострадавшего до приезда врачей. При отсутствии дыхания и пульса, проведите сердечно-легочную реанимацию.
Что нельзя делать при термических ожогах
- Срывать остатки одежды, прилипшие к ране.
- Использовать для охлаждения обожжённой поверхности лед – так вы, помимо ожога, получите еще и обморожение тканей.
- Обрабатывать рану ватой – разрешено применять только тканевые материалы (бинт или чистую повязку).
- Наносить на ожог масла, кремы, сметану, кефир, спиртовые растворы, прикладывать листья растений – каланхоэ, алоэ и т.д., использовать другие методы народной медицины.
- Вскрывать волдыри.
Доврачебная помощь при химических ожогах
Особенностью химических ожогов является то, что они быстро вызывают омертвение кожи и слизистых оболочек. Химические вещества быстро проникают в ткани и поражают весь организм, вызывая отравление, нарушения функций кровеносной системы и работы внутренних органов. Большинство химических ожогов кожи возникают в условиях производства, ожоги слизистых – чаще в бытовых условиях.
Алгоритм первой помощи будет зависеть от того, какое вещество вызвало ожог:
- При химических ожогах немедленно вызовите «скорую помощь».
- Снимите одежду с пострадавшего и как можно быстрее уберите вещество с кожи сухой тканью.
- Если ожог вызвала кислота: 15-20 минут лейте на кожу раствор соды из расчета 1 чайная ложка на стакан воды или холодную мыльную воду. При ожоге плавиковой кислотой промывайте рану проточной водой в течение 2-3 часов.
- Если ожог вызвала щелочь: промойте кожу проточной водой, а после обработайте раствором лимонной или борной кислоты (1/2 чайной ложки на стакан воды) или разбавленным наполовину водой столовым уксусом.
- Если ожог вызвала негашеная известь: удалите вещество с кожи при помощи чистой сухой ткани. Влажную ткань и воду использовать нельзя, так как начнется выделение тепла, что усилит повреждение. После обработайте любым растительным маслом и наложите сухую стерильную повязку.
- Если ожог вызвал фосфор: сначала удалите вещество пинцетом, а затем промойте поврежденный участок под сильной струей воды. Имейте в виду, что фосфор загорается на воздухе. Обработайте рану 5-процентным раствором медного купороса и закройте чистой сухой тканью. Нельзя смазывать ожог жиром, маслом, мазью, так как в этом случае фосфор всасывается в кожу.
По возможности поместите небольшое количество химического вещества в баночку и передайте врачам. Это поможет им точнее определить причину ожога и подобрать наиболее эффективную схему лечения.
Первая помощь при электрических ожогах и электротравмах
- Оцените обстановку. Не стоит сразу дотрагиваться до пострадавшего – он еще может быть под действием тока. Прикоснувшись к нему, вы тоже попадете под удар. По возможности отключите источник электроэнергии (рубильник, пробки). Если такой возможности нет, отодвиньте источник тока от себя и от пострадавшего. Это можно делать сухим, непроводящим ток предметом (деревянная палка, ветка и т. д.)
- Если отодвинуть пострадавшего от электропровода, не дотрагивайтесь голыми до открытых частей тела – они проводят ток. Можно касаться только сухих частей его одежды. По возможно используйте резиновые перчатки или оберните руки сухой шелковой тканью.
- После того, как действие электричества прекращено, оцените состояние пострадавшего: есть ли дыхание и пульс. Если нет, необходимо срочно провести реанимационные мероприятия: закрытый массаж сердца и искусственную вентиляцию легких.
- Проведите осмотр открытых участков тела пострадавшего. Найдите 2 ожога — места входа и выхода электрического разряда. Наложите на них стерильную салфетку без ворса. Не используйте полотенца или одеяла – их волокна могут прилипнуть к ожогу.
- Уложите человека так, чтобы грудь находилась немного ниже ног – это увеличит приток крови к сердцу и улучшит его работу.
- Как можно быстрее госпитализируйте пострадавшего в стационар.
Важно! Перед тем, как оказать помощь, убедитесь, что на вас нет металлических предметов. Не прикасайтесь к пострадавшему голыми руками, когда он находится под напряжением. Избегайте контакта с водой.
Первая помощь при лучевых ожогах
Степень поражения при лучевых ожогах зависит от длительности облучения и плотности потока ионизирующих частиц. Наиболее опасны травмы, вызванные радиоактивным излучением. Оно разрушает не только кожные покровы, но и внутренние органы, нарушают обменные процессы в организме.
Действия при ожогах, вызванных радиацией:
- Удалите радиоактивные вещества – смойте их с поверхности кожи струей воды или специальным растворителем.
- Наложите асептическую повязку на пораженную поверхность.
- Дайте пострадавшему радиозащитные средства (радиопротектор – цистамин).
- Срочно доставьте человека в медицинское учреждение.
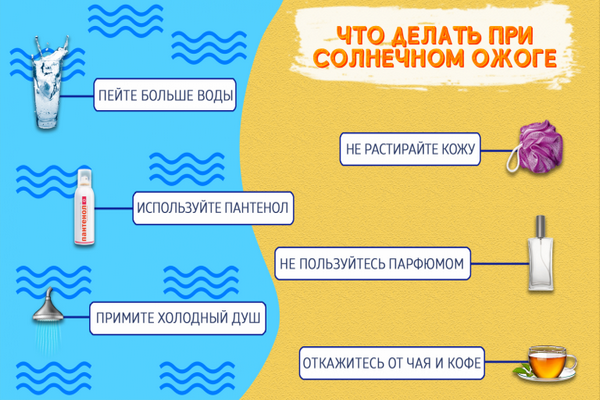
Действия при солнечных ожогах
- При первых признаках поражения отведите пострадавшего в тень и остудите кожу холодной водой. Лучше всего принять прохладный душ в течение 15-20 минут, затем наложить на кожу охлаждающий компресс.
- Нанесите лекарственное средство, желательно в виде спрея. Например, препараты, содержащие пантенол.
- Давайте пострадавшему обильное питье.
- Наблюдайте за его состоянием. Если появилось головокружение, тошнота, рвота, озноб, поднялась температура – вызовите врача. Также стоит вызывать врача при обширном поражении кожи.
Для профилактики солнечных ожогов перед выходом на солнце обязательно используйте средства с SPF и откажитесь от приема солнечных ванн в опасное время – с 11 до 15 часов.
Независимо от вида и степени поражения, даже если это небольшой термический ожог, необходимо наблюдать за состоянием пострадавшего. В случае потери сознания, проблемах с дыханием и пульсом незамедлительно вызывайте врача.
При оказании первой помощи не забывайте о собственной безопасности и используйте латексные перчатки. Если в процессе давали пострадавшему какие-то лекарства, например, обезболивающие – обязательно передайте информацию врачу, указав название препарата.
Версия: Клинические протоколы МЗ РК — 2016 (Казахстан)
Категории МКБ:
Термические и химические ожоги головы и шеи (T20), Термические и химические ожоги запястья и кисти (T23), Термические и химические ожоги области голеностопного сустава и стопы (T25), Термические и химические ожоги области плечевого пояса и верхней конечности, исключая запястье и кисть (T22), Термические и химические ожоги области тазобедренного сустава и нижней конечности, исключая голеностопный сустав и стопу (T24), Термические и химические ожоги туловища (T21), Термический ожог 10-19% поверхности тела (T31.1), Термический ожог 20-29% поверхности тела (T31.2)
Разделы медицины:
Комбустиология
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения и социального развития Республики Казахстан
от «28» июня 2016 года Протокол № 6
Ожоги – повреждение тканей организма, возникающее в результате воздействия высокой температуры, различных химических веществ, электрического тока и ионизирующего излучения.
Поверхностные и пограничные ожоги (II – IIIA ст.) – повреждение, с сохранением дермального или сосочкового слоя, с возможностью самостоятельного восстановления кожных покровов.
Глубокие ожоги – поражение кожи на всю толщу. Самостоятельное заживление не возможно. Для восстановления кожи необходимо хирургическое вмешательство – пересадка кожи, некрэктомия.
Ожоговая болезнь – это патологическое состояние, развивающееся как следствие обширных и глубоких ожогов, сопровождающееся своеобразными нарушениями функций центральной нервной системы, обменных процессов, деятельности сердечно-сосудистой, дыхательной, мочеполовой, кроветворных систем, поражением ЖКТ, печени, развитием ДВС-синдрома, эндокринными расстройствами и т. д.
Дата разработки протокола: 2016 год.
Пользователи протокола: врачи общей практики, врачи скорой медицинской помощи хирурги, травматологи, комбустиологи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
Таблица 1
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С |
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
Классификация ожогов по 4 степеням (принята на ХХХVII Всесоюзном съезде хирургов в 1960 году) [4]
· I степень– покраснение кожи с четкими контурами, иногда на отёчной основе, эпидермис не поражён. Исчезает через несколько часов или 1-2 суток.
· II степень– наличие тонкостенных пузырей с прозрачным жидким содержимым. Обильная экссудация сохраняется 2-4 суток. Самостоятельная эпителизация возникает через 7-14 дней.
· III-А степень– наличие толстостенных пузырей с желеобразным плазматическим содержимым, частично вскрывшихся. Обнаженное дно раны влажное, розовое, с участками белого и красного цвета – сосочковый слой собственно кожи, часто покрытый тонким, белесовато-серым, мягким струпом, петехиальными кровоизлияниями, болевая чувствительность сохранена, сосудистая реакция чаще отсутствует. Самостоятельная эпителизация происходит через 3-5 недель.
· III-Б степень – поражение всей толщи кожи с образованием коагуляционного (сухого) или колликвационного (влажного) некроза. При сухом некрозе струп плотный, сухой, темно-красный или буро-жёлтый, с узкой зоной гиперемии, небольшим перифокальным отеком. При влажном некрозе погибшая кожа отёчна, тестоватой консистенции, сохранившиеся толстостенные пузыри могут содержать геморрагический экссудат, дно раны – пёстрое, от белого до тёмно-красного, пепельного или желтоватого, имеется распространённый перифокальный отёк. Сосудистая и болевая реакция отсутствуют.
· IV степень – сопровождается омертвением не только кожи, но и образований, расположенных ниже подкожной клетчатки – мышц, сухожилий, костей. Характерно образование толстого, сухого или влажного, белесого, желтовато-коричневого или черного струпа тестоватой консистенции. Под ним и в окружности резко выражен отёк тканей, мышцы имеют вид «варёного мяса».
Классификация степени (глубины) ожога по МКБ-10
Соотношение классификации степеней ожога по МКБ-10 с классификацией XXVII съезда хирургов СССР 1960 г
Таблица 2
| Характеристика | Классификация XXVII съезда хирургов СССР | Классификация по МКБ-10 | Глубина ожога |
| Гиперемия кожи | І степень | І степень | Поверхностный ожог |
| Образование пузырей | ІІ степень | ||
| Частичный некроз кожи | ІІІ-А степень | ІІ степень | |
| Полный некроз кожи | ІІІ-Б степень | ІІІ степень | Глубокий ожог |
| Некроз кожи и подлежащих тканей | IV степень |
Классификация ожоговой болезни (ОБ)
1. Ожоговый шок (ОШ) – длится до 12-72 часов в зависимости от тяжести травмы, преморбидного фона, продолжительности догоспитального этапа, проводимой терапии.
2. Острая ожоговая токсемия (ООТ) – протекает со 2-3-х до 7-14 суток с момента травмы.
3. Септикотоксемия – длится с момента нагноения струпа до полного восстановления кожного покрова.
4. Реконвалесценция – начинается после полного восстановления кожного покрова и продолжается в течение нескольких лет.
Течение ОБ.
Выделяют три степени течения периода острой ожоговой токсемии (как при ожоговом шоке) и септикотоксемии – лёгкую, тяжёлую и крайне тяжёлую).
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ**
Диагностические критерии:
Жалобы:
· На жгучие боли в области воздействия термического агента, химических веществ.
Анамнез:
· Воздействия высоких температур, кислоты, щёлочи.
Физикальное обследование:
· Проводится оценка общего состояния; внешнего дыхания (частота дыхания, оценка свободы дыхания, проходимости дыхательных путей); определяется частота пульса, измеряется артериальное давление.
Локальный статус:
· Оценивается внешний вид ран, наличие отслоения эпидермиса, участков деэпителизации, струпа (описывается характер струпа – влажный, сухой), давность происхождения раны, локализация, площадь.
Лабораторные исследования: нет.
Инструментальные исследования: нет.
Диагностический алгоритм:
· Анамнез – обстоятельства и место получения ожогов.
· Внешний осмотр.
· Определение частоты дыхания, частоты сердечных сокращений (ЧСС), артериального давления (АД).
· Определение затруднения дыхания или осиплости голоса
· Определение глубины и площади ожогов.
Диагностика (скорая помощь)
ДИАГНОСТИКА НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия:
· сбор жалоб и анамнеза;
· физикальное обследование (измерение АД, температуры, подсчет пульса, подсчет ЧДД) с оценкой общего соматического статуса;
· осмотр места поражения с оценкой площади и глубины ожога;
· Наличие или отсутствие признаков термоингаляционной травмы: Осиплость голоса, гиперимия слизистых облочек ротоглотки, закопчение слизистых оболочек носовых ходов, ротовой полости, дыхательная надостаточность.
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии на стационарном уровне:
Жалобы:
· на жжение и боли в области ожоговых ран, озноб, повышение температуры;
Анамнез:
· Наличие в анамнезе воздействия высоких температур, кислоты, щёлочи. Необходимо выяснить вид и продолжительность действия повреждающего агента, время и обстоятельства получения травмы, сопутствующие заболевания, аллергический анамнез.
Физикальное обследование:
· Проводится оценка общего состояния; внешнего дыхания (частота дыхания, оценка повреждений и свободы дыхания, проходимости дыхательных путей), аускультация лёгких; определяется частота пульса, аускультация, измеряется артериальное давление. Осматривается ротовая полость. Описывается вид слизистой оболочки, наличие копоти в дыхательных путях, полости рта, наличие ожога слизистой.
Лабораторные исследования:
Взятие крови на лабораторные исследования проводятся в отделение реанимации или в палате интенсивной терапии приёмного отделения.
Общий анализ крови, определение глюкозы, времени свертываемости капиллярной крови, группы крови и резус-фактора, калия/натрия крови, общего белка, креатинина, остаточного азота, мочевины, коагулограмма (протромбиновое время, фибриноген, тромбиновое время, фибринолитическая активность плазмы, АЧТВ, МНО), КЩС, гематокрит, микрореакция, общий анализ мочи, кал на яйца глист.
Инструментальные исследования:
· ЭКГ — для оценки состояния сердечно-сосудистой системы и обследование перед оперативным вмешательством ( УД А);
· рентгенография грудной клетки – для диагностики токсических пневмоний и термоингаляционных поражений ( УД А);
· Бронхоскопия — при термоингаляционных поражениях ( УД А);
· УЗИ брюшной полости и почек, плевральной полости– для оценки токсического поражения внутренних органов и выявления фоновых заболеваний ( УД А);
· ФГДС — для диагностики ожоговых стрессовых язв Курлинга, а так же для постановки транспилорического зонда при парезе ЖКТ (УД А).
Другие методы исследования.
· По показаниям при наличие сопутствующих заболеваний и повреждений. Кровь на ВИЧ, гепатиты В, С (для реципиентов препаратов и компонентов крови). Бакпосев из раны на микрофлору и чувствительность к антибиотикам, бактериальный посев крови на стерильность.
Диагностический алгоритм
· Анамнез – обстоятельства и место получения ожогов – оказанная первая помощь, наличие прививок от столбняка.
· Анамнез жизни и наличие соматических заболеваний.
· Внешний осмотр.
· Определение затруднения дыхания или осиплости голоса, частоты дыхания, аускультация лёгких.
· Определение пульса, АД, ЧСС, аускультация.
· Осмотр полости рта, языка, оценка состояния слизистой оболочки, пальпация живота.
· Определение глубины и площади ожогов.
· Интерпретация лабораторных анализов
· Интерпретация результатов инструментальных обследований
Перечень основных диагностических мероприятий:
1. Общий анализ крови, определение глюкозы, времени свертываемости капиллярной крови, группы крови и резус-фактора, калия/натрия крови, общего белка, креатинина, мочевины, коагулограмма (протромбиновое время, фибриноген, тромбиновое время, АЧТВ, МНО), КЩС (по показаниям), гематокрит, микрореакция, общий анализ мочи, кал на яйца глист, ЭКГ.
2. Определение глубины и площади ожога.
3. Диагностика поражения дыхательных путей
4. Диагностика ожогового шока
Перечень дополнительных диагностических мероприятий:
· Бактериальный посев из ран – по показаниям или при смене антибактериальной терапии (УД А);
· Рентген грудной клетки по показаниям – для диагностики токсических пневмоний и термоингаляционных поражений (УД А);
· ФБС – при термоингаляционных поражениях (УД А);
· ФГДС – для диагностики ожоговых стрессовых язв Курлинга, а так же для постановки транспилорического зонда при парезе ЖКТ (УД А).
Определение площади ожога
Наиболее приемлемы и достаточно точны простые способы определения величины обожженной поверхности методом, предложенной А.Wallace (1951), — так называемое правило девяток, а также правило ладони, площадь которой равна 1-1,1% поверхности тела.
«Правило девяток» (метод предложен А.Wallace, 1951 г.)
Основано на том, что площадь каждой анатомической области в процентах составляет число, кратное 9:
— голова и шея — 9%
— передняя и задняя поверхности туловища – по 18%
— каждая верхняя конечность – по 9%
— каждая нижняя конечность – по 18%
— промежность и половые органы – 1%.
«Правило ладони» (J. Yrazer, 1997 г.)
В результате проведения антропометрических исследований J. Yrazer с соавторами пришли к выводу, что площадь ладони взрослого человека составляет 0,78% от общей площади поверхности тела.
Количество ладоней, укладывающихся на поверхности ожога, определяет количество процентов пораженной площади, что особенно удобно при ограниченных ожогах нескольких участков тела. Эти способы просты для запоминания и могут применяться в любой обстановке.
Для измерения площади ожогов у детей предложена специальная таблица, в которой учитываются соотношения частей тела, различные в зависимости от возраста ребенка (Таблица 1).
Таблица
Площадь в процентах от общей площади поверхности тела поверхности анатомических областей в зависимости от возраста
| Анатомическая область | Новорождённые | 1 год | 5 лет | 10 лет | 15 лет | Взрослые пациенты |
| Голова | 19 | 17 | 13 | 11 | 9 | 7 |
| Шея | 2 | 2 | 2 | 2 | 2 | 2 |
| Передняя поверхность тела | 13 | 13 | 13 | 13 | 13 | 13 |
| Задняя поверхность тела | 13 | 13 | 13 | 13 | 13 | 13 |
| Ягодица | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
| Промежность | 1 | 1 | 1 | 1 | 1 | 1 |
| Бедро | 5,5 | 6,5 | 8 | 8,5 | 9 | 9,5 |
| Голень | 5 | 5 | 5,5 | 6 | 6,5 | 7 |
| Стопа | 3,5 | 3,5 | 3,5 | 3,5 | 3,5 | 3,5 |
| Плечо | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
| Предплечье | 3 | 3 | 3 | 3 | 3 | 3 |
| Кисть | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
Диагностика ОШ
Все пациенты с общей площадью ожогов более 50%, глубокими ожогами более 20% поступают с клиникой тяжёлого или крайне тяжёлого ожогового шока (таблица).
Степени тяжести ожогового шока у взрослых
| Тяжесть ОШ | Лёгкий | Тяжёлый | Крайне тяжёлый | |
| Взрослые | Площадь поверхностного ожога (%) | ≥ 15 | ≥ 40 | ≥ 60 |
| Площадь глубокого ожога (%) | ≥ 10 | ≥ 20 | ≥ 40 |
ОШ относится к гиповолемическому типу гемодинамических нарушений. Для ожогового шока характерны:
1. Стойкая гемоконцентрация, обусловленная потерей жидкой части объёма циркулирующей крови («белое кровотечение»).
2. Плазмопотеря происходит постоянно на протяжении всего периода ожогового шока (от 12 до 72 часов).
3. Выраженная ноцицептивная импульсация.
4. В большинстве случаев проявляется гипердинамический тип гемодинамики.
5. В первые 24 часа значительно возрастает проницаемость сосудистой стенки, сквозь которую способны проходить крупные молекулы (альбумин), что приводит к интерстициальному отёку зоны паранекроза, «здоровых» тканей и усугубляет гиповолемию.
6. Деструкция клеток (в том числе до 50% всех эритроцитов) сопровождается гиперкалиемией.
При легкой степени шока (площадь ожога менее 20%) больные испытывают сильную боль и жжение в местах ожогов. В первые минуты и часы может быть возбуждение. Тахикардия до 90. АД нормальное или незначительно повышено. Одышки нет. Диурез не снижен. Ели лечение запаздывает на 6-8 ч или не проводится, могут наблюдаться олигурия и умеренная гемоконцентрация.
При тяжелом шоке (20-50% п. т.) быстро нарастают заторможенность, адинамия при сохраненном сознании. Тахикардия более выражена (до 110), АД стабильно только при инфузионной терапии и введении кардиотоников. Больные испытывают жажду, отмечаются диспептические явления (тошнота, рвота, икота, вздутие живота). Часто наблюдается парез ЖКТ, острое расширение желудка. Уменьшается мочеотделение. Диурез обеспечивается только применением медикаментозных средств. Выражена гемоконцентрация — гематокрит достигает 65. С первых часов после травмы определяется умеренный метаболический ацидоз с респираторной компенсацией. Больные мерзнут, температура тела ниже нормы. Шок может продолжаться 36-48 ч и более.
При 3-й (крайне тяжелой) степени шока (ожоге более 50% п. т.) состояние крайне тяжелое. Через 1-3 ч после травмы сознание становится спутанным, наступают заторможенность и сопор. Пульс нитевидный, АД снижается до 80 мм рт. ст. и ниже (на фоне инфузионной терапии, введения кардиотонических, гормональных и других средств). Одышка, дыхание поверхностное. Часто наблюдается рвота, которая может быть многократной, цвета «кофейной гущи». Выраженный парез ЖКТ. Моча в первых порциях с признаками микро- и макрагематурии, затем темно-коричневого цвета с осадком. Быстро наступает анурия. Гемоконцентрация выявляется через 2-3 ч, гематокрит повышается до 70 и более. Нарастает гиперкалиемия и декомпенсированный смешанный ацидоз. Температура тела падает ниже 36°. Шок может продолжаться до 3 сут. и более, особенно при ОДП.
Диагностика термоингаляционной травмы (ТИТ)
Диагностические критерии ТИТ по частоте встречаемости:
· Данные фибробронхоскопии (ФБС) – в 100% случаев.
· Анамнез (замкнутое помещение, сгоревшая одежда, утрата сознания во время пожара) – в 95% случаев.
· Ожоги лица, шеи, полости рта – в 97%.
· Опаление волос носовых ходов – в 73,3%.
· Кашель с копотью в мокроте – в 22,6%.
· Дисфония (осиплость голоса) – в 16,8%.
· Стридор (шумное дыхание), бронхоспазм, тахипное – в 6,9% случаев.
Обеспечение и показания к диагностической ФБС при поступлении в стационар (категория доказательности А) [1,2,4,5,7,9,10,11,13], (УД А)
Таблица 6
| Показания | Обеспечение |
| Анамнестические данные ТИТ |
Под местной анестезией, кроме случаев непереносимости местных анестетиков, выраженных алкогольного опьянения, психомоторного возбуждения, астматического статуса и аспирационного синдрома |
| Дисфония | |
| Копоть в ротоглотке или мокроте | |
| Сознание < 9 баллов по шкале Глазго | С интубацией трахеи |
| Стридор, одышка | |
| Глубокие ожоги на лице и шее | |
| РaО2/FiО2< 250 |
Степени тяжести ТИТ по данным ФБС
(Институт хирургии им. А.В. Вишневского, 2010 г.):
1. Гиперемия и незначительный отёк слизистой, подчёркнутость или «смазанность» сосудистого рисунка, выраженность колец трахеи, слизистый секрет (в незначительном количестве).
2. Выраженная гиперемия и отёк слизистой, эрозии, единичные язвы, налёт фибрина, копоти, слизистый, слизисто-гнойный или гнойный секрет (кольца трахеи и главные бронхи не прослеживаются из-за отёка слизистой).
3. Выраженная гиперемия и отёк слизистой, рыхлость и кровоточивость, множественные эрозии и язвы со значительным количеством фибрина, сажа, слизистый, слизисто-гнойный или гнойный секрет, участки бледности и желтушности слизистой.
4. Тотальное поражение трахеобронхиального дерева, бледно-жёлтая слизистая, отсутствие сосудистого рисунка, плотный, спаянный с подлежащими тканями налёт сажи, возможна ранняя (1-2 суток) десквамация.
Диагностические мероприятия в ОРИТ (ПРИТ) [1,2,4,5,7,9,10,11,13], (УД А):
| Мероприятие | Категория пациентов | |||
| 1-е сутки после травмы | 2-е сутки после травмы | 3-е сутки после травмы | 4-е и последующие сутки | |
| Сбор жалоб | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| Сбор анамнеза | Все пациенты | – | – | – |
| Оценка площади и степени ожога | Все пациенты | Все пациенты | – | – |
| Оценка сознания по шкале Глазго | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| Оценка влажности и тургора кожных покровов | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| Термометрия тела | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| ЧД, ЧСС, АД | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| ЦВД | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| SpO2 | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| Диурез | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
|
ЭКГ |
Все пациенты | По показаниям | По показаниям | По показаниям |
|
Рентгено- графия ОГК |
Все пациенты | Пациенты с ТИТ, СОПЛ | Пациенты с ТИТ, ОРДС | Пациенты с ОРДС |
| Диагности-ческая ФБС | По табл. 3 | – | – | – |
| Диагности-ческая ФГДС | – | – | Пациенты с ЖКК | Пациенты с ЖКК |
| Общий анализ крови | Все пациенты | – | Все пациенты | Все пациенты |
| Hb, Ht крови каждые 8 часов | Все пациенты | Все пациенты | Пациенты с ЖКК | Пациенты с ЖКК |
| Общий анализ мочи | Все пациенты | – | Все пациенты | Все пациенты |
| Удельный вес мочи каждые 8 часов | Все пациенты | Все пациенты | – | – |
| АЛТ, АСТ крови | Все пациенты | – | Пациенты с сепсисом | Пациенты с сепсисом |
| Общий билирубин крови | Все пациенты | – | Пациенты с сепсисом | Пациенты с сепсисом |
| Альбумин крови | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| Глюкоза крови | Все пациенты | – | Пациенты с сепсисом | Пациенты с сепсисом |
| Мочевина крови | Все пациенты | – | Пациенты с сепсисом | Пациенты с сепсисом |
| Креатинин крови | Все пациенты | – | Пациенты с сепсисом | Пациенты с сепсисом |
| Электролиты крови (КЩС) | – | – | Пациенты с сепсисом | Пациенты с сепсисом |
| АЧТВ, МНО, фибриноген крови | – | Все пациенты | Пациенты с сепсисом | Пациенты с сепсисом |
| Газовый состав крови | Пациенты с ТИТ | Пациенты с ТИТ | Пациенты с тяжёлой ТИТ | Пациенты с тяжёлой ТИТ |
| Миоглобин мочи | При поражении мышечной ткани | – | – | |
| Карбокси-гемоглобин крови | Пациенты с пожара при утрате сознания ≤ 13 баллов по шкале Глазго | – | – | – |
| Алкоголь крови и мочи | Пациенты с утратой сознания ≤ 13 баллов по шкале Глазго; с признаками алкоголь-ного опьянения | – | – | – |
Дифференциальный диагноз
При известном анамнезе, факте получения обширных ожогов, диференциальный диагноз не проводится.
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Адсорбированная коклюшно-дифтерийно-столбнячная вакцина (АКДС) |
| Адсорбированный столбнячный анатоксин (АС) |
| Альбумин человека (Albumin human) |
| Амброксол (Ambroxol) |
| Амикацин (Amikacin) |
| Аминокапроновая кислота (Aminocaproic acid) |
| Аминофиллин (Aminophylline) |
| Амоксициллин (Amoxicillin) |
| Ампициллин (Ampicillin) |
| Аскорбиновая кислота (Ascorbic acid) |
| Ацетилсалициловая кислота (Acetylsalicylic acid) |
| Ванкомицин (Vancomycin) |
| Водорода пероксид (Hydrogen peroxide) |
| Гентамицин (Gentamicin) |
| Гепарин натрия (Heparin sodium) |
| Гидроксиэтилкрахмал (Hydroxyethyl starch) |
| Глутаминовая кислота (Glutamic acid) |
| Декстран (Dextran) |
| Декстроза (Dextrose) |
| Диазепам (Diazepam) |
| Дифенгидрамин (Diphenhydramine) |
| Иммуноглобулин противостолбнячный человека (ПСЧИ) |
| Иммуноглобулин человеческий нормальный (Human normal immunoglobulin) |
| Инсулин растворимый (человеческий генно-инженерный) (Insulin soluble (human biosynthetic)) |
| Калия перманганат (Potassium permanganate) |
| Калия хлорид (Potassium chloride) |
| Кальция хлорид (Calcium chloride) |
| Кетопрофен (Ketoprofen) |
| Кеторолак (Ketorolac) |
| Клавулановая кислота (Clavulanic acid) |
| Левофлоксацин (Levofloxacin) |
| Маннитол (Mannitol) |
| Меглюмин (Meglumine) |
| Метамизол натрия (Metamizole) |
| Метоклопрамид (Metoclopramide) |
| Морфин (Morphine) |
| Надропарин кальция (Nadroparin calcium) |
| Нандролон (Nandrolone) |
| Натрия ацетат (Sodium acetate) |
| Натрия гидрокарбонат (Sodium hydrocarbonate) |
| Натрия лактат (Sodium lactate) |
| Натрия хлорид (Sodium chloride) |
| Натрия цитрат (Sodium citrate) |
| Нистатин (Nystatin) |
| Нитрофурал (Nitrofural) |
| Октенидин (Octenidine) |
| Омепразол (Omeprazole) |
| Пентоксифиллин (Pentoxifylline) |
| Плазма свежезамороженная |
| Преднизолон (Prednisolone) |
| Пропофол (Propofol) |
| Смеси для энтерального питания |
| Стерофундин изотонический (Sterofundin Isotonic) |
| Сукцинилированный желатин (Succinylated gelatin) |
| Сульбактам (Sulbactam) |
| Сурфактант (Surfactant) |
| Сыворотка противостолбнячная лошадиная очищенная концентрированная жидкая (ПСС) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Фентанил (Fentanyl) |
| Фуросемид (Furosemide) |
| Хлоргексидин (Chlorhexidine) |
| Цефазолин (Cefazolin) |
| Цефепим (Cefepime) |
| Цефтазидим (Ceftazidime) |
| Цефтриаксон (Ceftriaxone) |
| Цефуроксим (Cefuroxime) |
| Ципрофлоксацин (Ciprofloxacin) |
| Эноксапарин натрия (Enoxaparin sodium) |
| Эпинефрин (Epinephrine) |
| Эритроцитарная масса |
| Этамзилат (Etamsylate) |
Группы препаратов согласно АТХ, применяющиеся при лечении
| (J01G) Аминогликозиды |
| (A11G) Аскорбиновая кислота (включая комбинации с другими препаратами) |
| (J01C) Бета-лактамные антибиотики — пенициллины |
| (A02BA) Блокаторы гистаминовых H2-рецепторов |
| (A11CA) Витамин A |
| (A02BC) Ингибиторы протонового насоса |
| (J01DH) Карбапенемы |
| (A11E) Комплекс витаминов группы B (включая комбинации с другими препаратами) |
| (B05BA) Растворы для парентерального питания |
| (B05BB) Растворы, влияющие на водно-электролитный баланс |
| (J01MA) Фторхинолоны |
| (J01DC) Цефалоспорины второго поколения |
| (J01DB) Цефалоспорины первого поколения |
| (J01DD) Цефалоспорины третьего поколения |
| (J01DE) Цефалоспорины четвертого поколения |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения
Действия врача, фельдшера, медицинской сестры на этапе осмотра пациента с обширными ожогами на месте происшествия должны быть направлены на направление в краткие сроки на стационарное лечение и сведены к устранению угрожающих жизни ситуации, обезболивание, закрытию ран контурными повязками, стерильным или чистым бельём. При имеющихся условиях необходимо начать инфузионную терапию.
До приезда скорой помощи
С первых секунд обливание холодной водой или погружения в неё поражённых участков тела, использования естественного холода в зимнее время, обёртывания влажной простыней вплоть до приезда бригады СМП. При химическом ожоге следует провести промывание проточной водой не меньше 20 минут. При травме кистей снимаются все кольца, браслеты.
Немедикаментозное лечение: нет.
Медикаментозное лечение:
· Анальгетики. Кеторолак 1 мл в/м (кроме детей); Трамадол 2 мл в/в (у детей – 0,04 мл/кг массы тела, кроме детей до 1 года); Анальгин 50% – 2 мл в/в (у детей 50% раствор – 0,2 мл на каждые 10 кг массы тела).
· Инфузионнная терапия. Раствор натрия хлорида 0,9% — 400,0, раствор глюкозы 5% — 400.0 внутривенно.
· Наложение контурных стерильных повязок (без медикаментов). Какие- либо манипуляции на ране противопоказаны.
· Подлежит срочной госпитализации, направления на стационарный уровень лечения.
Алгоритм действий при неотложных ситуациях [1,2,4,5,7,9,10,11,13], (УД А):
Необходимо оценить дыхательную экскурсию грудной клетки и сердечную деятельность — прощупать пульс на крупных сосудах, выслушать сердечные тоны, легкие. Нарушение или отсутствие дыхательных движений и сердечной деятельности требуют проведения срочных мероприятий – обеспечения проходимости дыхательных путей, закрытого массажа сердца, искусственного дыхания «рот в рот» или «рот в нос». При наличии электротравмы, немедленное прекращение действияэлектрического тока! Если имеются признаки клинической смерти, необходимо немедленно начать (или продолжить) непрямой массаж сердца и искусственную вентиляцию легких дыхательным аппаратом через маску.
Перечень основных лекарственных средств: нет.
Перечень дополнительных лекарственных средств: нет.
Показания для консультации специалистов: нет.
Профилактические мероприятия: нет.
Мониторинг состояния пациента: амбулаторная карта.
Индикаторы эффективности лечения:
· В кратчайшие сроки направление на стационарный уровень;
· отсутствие или уменьшение болей.
Лечение (скорая помощь)
ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Медикаментозное лечение:
1. Обезболивание. Варианты:
— Фентанил 0,005% – 2-4 мл в/в;
— Морфин 1% – 1 мл в/в;
— Промедол 2% – 1 мл в/в (у детей 2% раствор – 0,05 мл/год жизни);
— Кеторолак 1 мл в/м (кроме детей);
— Трамадол 2 мл в/в (у детей – 0,04 мл/кг массы тела, кроме детей до 1 года);
— Анальгин 50% – 2 мл в/в (у детей 50% раствор – 0,2 мл на каждые 10 кг массы тела).
— При отсутствии венозного доступа допустимо внутримышечное введение препаратов.
2. Купирование возбуждения. Варианты:
· диазепам до 0,3 мг/кг массы тела в/в (у детей – до 0,5 мг/кг);
· пропофол по 40-80 мг в/в (кроме детей).
3. Инфузионную терапию, при планируемом времени транспортировки больше 15-20 мин:
· изотонические солевые кристаллоиды со скоростью 10-20 мл/кг/час в 1-й час;
· препараты на основе гидроксиэтилкрахмала, желатина переливать только при отсутствии вышеперечисленных растворов;
· растворы декстранов не вводить!
4. Покрытие раневой поверхности стерильной (чистой) простыней. При этом возможно не накладывать перевязочный материал. Не наносить мази и эмульсии!
Перевод в ожоговое отделение областного, республиканского уровня
Перевод пострадавших в специализированный стационар допускается по истечении периода ОШ, как правило, на 3-4-е сутки с момента травмы или в 1-й час при транспортировке длительностью не больше 2 часа на фоне инфузионной терапии, по согласованию со специалистами ожогового центра. Отсроченная транспортировка становится возможной
после согласования с комбустиологом областного или республиканского уровня при достижении ряда клинических и лабораторных показателей.
Клинико-лабораторные критерии на момент перевода пострадавших из ЦРБ, ГБ в ожоговое отделение
| Критерии | Характеристика |
| Отсутствие жалоб | на тошноту и рвоту выпитой жидкостью или застойным желудочным содержимым |
| Сознание | > 13 баллов по шкале Глазго |
| ЧД, в 1 мин | < 20 |
| САД, мм.рт.ст. | поддерживается без введения вазопрессоров |
| SpO2, % | > 94 |
| Диурез, мл/кг/час | ≥ 1 |
| Hb, г/л | > 70 и < 145 |
| Ht, % | > 24 и < 40 |
| PaO2/FiO2 | > 300 |
| Альбумин крови, г/л | > 25 или общий белок > 50 г/л |
| АЧТВ, сек | < 70 |
| МНО | < 2 |
| Фибриноген крови, г/л | > 0,8 |
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения
Лечению в условиях ОРИТ подлежат:
· пациенты с ОШ;
· пациенты с площадью ожога свыше 20% поверхности тела с тяжёлой острой ожоговой токсемией;
· пострадавшие с ТИТ до полного купирования признаков дыхательной недостаточности;
· пациенты с электротравмой до исключения поражения сердца;
· пациенты с клиникой сепсиса, желудочно-кишечного кровотечения, психоза, ожоговым истощением, нарушениями сознания;
· пациенты с признаками полиорганной недостаточности.
Больные в удовлетворительном состоянии с поверхностным ожогом, у которых лёгкий ОШ завершился за первые 8-12 часов, отсутствует высокая лихорадка и лейкоцитоз, моторика желудочно-кишечного тракта не страдает и диурез не меньше 1/мл/кг/час в дальнейшей интенсивной терапии не нуждаются.
Лечебные мероприятия в ОРИТ
| Интенсивная терапия | Категория пациентов | |||
| 1-е сутки после травмы | 2-е сутки после травмы | 3-е сутки после травмы | 4-е и последующие сутки | |
| Промедол 2% – 1 мл каждые 4 часа в/в (у детей 0,1-0,2 мг/кг/час в/в) – I вариант | Все пациенты (один или несколько вариантов) | Все пациенты (один из вариантов) | Пациенты с болевым синдромом (один из вариантов) | Пациенты с выраженным болевым синдромом (один из вариантов) |
| Трамадол 5% – 2 мл каждые 6 часов в/в (у детей после 1 года по 2 мг/кг каждые 6 часов в/в) – II вариант | ||||
| Кеторолак 1 мл каждые 8 часов (кроме детей до 15 лет) в/м до 5 дней – III вариант | ||||
| Анальгин 50% – 2 мл каждые 12 часов в/в, в/м (у детей анальгин 50% по 0,2 мл/10 кг каждые 8 часов в/в, в/м) – IV вариант | Все пациенты | Все пациенты | ||
| Декомпрессионные лампасные некротомии | Пациенты с глубоким циркулярным ожогом шеи, грудной клетки, живота, конечностей | – | ||
| Преднизолон по 3 мг/кг/сутки в/в | Пациенты с лёгким ОШ | – | – | – |
| Преднизолон по 5 мг/кг/сутки в/в | Пациенты с тяжёлым ОШ | Пациенты с тяжёлым ОШ | – | – |
| Преднизолон по 7 мг/кг/сутки в/в | Пациенты с крайне тяжёлым ОШ | Пациенты с крайне тяжёлым ОШ | – | – |
| Преднизолон по 10 мг/кг/сутки в/в | Пациенты с ТИТ | Пациенты с ТИТ | – | – |
| Витамин «С» 5% – 20 мл каждые 6 часов в/в капельно | Все пациенты | Кроме пациентов с лёгким ОШ | – | – |
| Маннитол 1-1.5 мг/кг в/в струйно дробно 2-3 раза в сутки после восполнения ОЦК | Пациенты с диурезом < 1 мл/кг/час | Пациенты с диурезом < 1 мл/кг/час | Пациенты с диурезом < 1 мл/кг/час | Пациенты с диурезом < 1 мл/кг/час |
| Гепарин 1000 ед./час в/в (у детей – 100-150 ед./кг/сутки п/к) без ингаляций гепарина | Кроме пациентов с лёгким ОШ | Кроме пациентов с лёгким ОШ | – | – |
| Фраксипарин 0,3 мл (или Клексан 0,4 мл, Цибор 0,2 мл), кроме детей до 18 лет 1 раз в сутки п/к | – | – | Пациенты с сепсисом | Пациенты с сепсисом |
| Инсулин (Рапид) каждые 6 часов п/к | Пациенты с сахаром крови ≥ 10 ммоль/л | Пациенты с сахаром крови ≥ 10 ммоль/л | Пациенты с сахаром крови ≥ 10 ммоль/л | Пациенты с сахаром крови ≥ 10 ммоль/л |
| Омепразол 40 мг (у детей 0,5 мг/кг) 1 раз на ночь в/в капельно | Кроме пациентов с лёгким ОШ | Кроме пациентов с лёгким ОШ | Все пациенты | Все пациенты |
| (у взрослых категория доказательности А) | ||||
| Омепразол 40 мг (у детей 0,5 мг/кг) каждые 12 часов в/в капельно | – | – | Пациенты с ЖКК | Пациенты с ЖКК |
| (у взрослых категория доказательности А) | ||||
| Стерофундин Изо (Рингер, Дисоль, Натрия хлорид 0,9%) | По табл. 9 | По табл. 9 | – | – |
| Стерофундин Г-5 (Рингер, Дисоль, Натрия хлорид 0,9%) | – | По табл. 9 | – | – |
| ГЭК | По табл. 9 | По табл. 9 | – | – |
| Альбумин 10% | – | По табл. 9 | По табл. 9 | Пациенты с уровнем альбумина ≤ 30 г/л (общего белка ≤ 60 г/л) |
| Нормофундин Г-5 (максимально до 40 мл/кг/сутки) | – | – | По табл. 9 | Все пациенты |
| Реамберин 400-800 мл (у детей 10 мл/кг) в сутки до 11 дней | – | – | – | Все пациенты |
| Цефалоспорины IIIпоколения в/в, в/м | – | Все пациенты | Все пациенты | Все пациенты |
| Ципрофлокса-цин по 100 мл каждые 12 часов (кроме детей) | – | – | Пациенты с сепсисом | Пациенты с сепсисом |
| Амикацин по 7,5 мг/кг каждые 12 часов (включая детей) в/в, в/м | – | – | ||
| ПСС 3000 ед. | – | – | – | Согласно Приложению 12 к Приказу МЗ РФ №174 от 17.05.1999 г. |
| ПСЧИ | – | – | – | |
| СА | – | – | – | |
| АКДС | – | – | – | |
| Инвазивная ИВЛ | Пациенты с утратой сознания < 9 баллов по шкале Глазго (категория доказательности А); глубоким ожогом > 40% (категория доказательности А); глубоким ожогом на лице и прогрессирующим отёком мягких тканей (категория доказательности В); тяжёлой ТИТ с поражением гортани и риском обструкции (категория доказательности А); тяжёлой ТИТ продуктами горения (категория доказательности В); ОРДС | |||
| Адреналин 0,1% каждые 2 часа ингаляции до 7 дней | Пациенты с ТИТ | Пациенты с ТИТ | Пациенты с тяжёлой ТИТ | Пациенты с тяжёлой ТИТ |
| (категория доказательности В) | ||||
| АСС 3-5 мл каждые 4 часа ингаляции до 7 дней | Пациенты с ТИТ | Пациенты с ТИТ | Пациенты с тяжёлой ТИТ | Пациенты с тяжёлой ТИТ |
| (категория доказательности В) | ||||
| Гепарин по 5000 ед. на 3 мл физ. раствора каждые 4 часа (через 2 часа после АСС) ингаляции до 7 дней | Пациенты с ТИТ | Пациенты с ТИТ | Пациенты с тяжёлой ТИТ | Пациенты с тяжёлой ТИТ |
| (категория доказательности В) | ||||
| Санационная ФБС каждые 12 часов | Пациенты с ТИТ продуктами горения | Пациенты с тяжёлой ТИТ продуктами горения | Пациенты с тяжёлой ТИТ продуктами горения | – |
| Сурфактант БЛ по 6 мг/кг каждые 12 часов эндо-бронхиально или ингаляции до 3-х дней | Пациенты с тяжёлой ТИТ | Пациенты с тяжёлой ТИТ | Пациенты с ОРДС | Пациенты с ОРДС |
| Регидрон в зонд | По табл. 9 | – | – | – |
| Энтеральная белковая смесь в зонд в объёме до 45 ккал/кг/сутки (категория доказательности А) через инфузомат | 800 гр | По табл. 9 | По табл. 9 | Пациенты, которые не могут или не хотят есть |
| 3-х-компонентный мешок для парентерального питания в объёме до 35 ккал/кг/сутки через инфузомат | – | – |
Пациенты, которые не переносят энтеральную смесь |
Пациенты, которые не могут или не хотят есть и не переносят энтеральную смесь |
| Иммуновенин 25-50 мл (у детей 3-4 мл/кг, но не больше 25 мл) 1 раз в 2 дня до 3-10 суток | – | – | Пациенты с тяжёлым сепсисом | Пациенты с тяжёлым сепсисом |
| Глутамин энтерально 0,6 г/кг/сутки или в/в 0,4 г/кг/сутки | – | Все пациенты (категория доказательности А) | ||
| Эритроцитная масса | При хронических анемиях и при гемоглобине ниже 70 г/л показаниями к переливанию эритроцитсодержащих компонентов крови являются клинически выраженные признаки анемического синдрома (общая слабость, головная боль, тахикардия в покое, одышка в покое, головокружение, эпизоды синкопе), которые не могут быть устранены в течение непродолжительного времени в результате патогенетической терапии. Уровень гемоглобина не является основным критерием, определяющим наличие показаний. Показания к переливанию эритроцитсодержащих компонентов крови у пациентов могут определяться не только по уровню гемоглобина крови, но и с учетом доставки и потребления кислорода. Переливание эритроцитсодержащих компонентов может быть показано при снижении гемоглобина ниже 110 г/л, нормальном РаО2 и снижении напряжения кислорода в смешанной венозной крови (РvО2) ниже 35 мм.рт.ст., то есть увеличением экстракции кислорода выше 60 %. Формулировка показания — «снижение доставки кислорода при анемии, Hb ____г/л, РаО2 ____мм.рт.ст., РvО2_____мм рт. ст.». Если при любом уровне гемоглобина показатели оксигенации венозной крови остаются в пределах нормы, то переливание не показано.(Приказ Министра здравоохранения Республики Казахстан от 26 июля 2012 года № 501) | |||
| СЗП |
Показаниями для переливания СЗП являются: 1) геморрагический синдром при лабораторно подтвержденном дефиците факторов коагуляционного гемостаза. Лабораторные признаки дефицита факторов коагуляционного гемостаза могут быть определены по любому из следующих показателей: протромбиновый индекс (ПТИ) менее 80 %; протромбиновое время (ПВ) более 15 секунд; международное нормализованное отношение (МНО) более 1,5; фибриноген менее 1,5 г/л; активное частичное тромбиновое время (АЧТВ) более 45 секунд (без предшествующей гепаринотерапии). .( Приказ Министра здравоохранения Республики Казахстан от 26 июля 2012 года № 501) |
Таблица 9
Сводная таблица регидратации в период ОШ
| Сутки с момента травмы | 1-е сутки | 2-е сутки | 3-е сутки | ||
| 8 часов | 16 часов | 24 часа | 24 часа | ||
|
Объём, мл
|
2 мл х кг х % ожога* |
2 мл х кг х % ожога* |
2 мл х кг х % ожога* |
35-45 мл/кг (в/в + peros + через зонд) |
|
|
Стерофундин изотонический. Стерофундин Г-5 (на 2-е сутки) |
100% объёма |
оставшийся объём** |
оставшийся объём** |
– | |
| ГЭК | – |
10 — 20 — 30 мл/кг |
10 — 15 мл/кг |
– | |
| Альбумин 10% (мл) | – | – |
0,25 мл х кг х % ожога |
при альбумине крови ≤ 30 г/л *** | |
| Нормофундин Г-5 | – | – | – | не больше 40 мл/кг | |
| Парентеральное питание | – | – | – | по показаниям | |
| Через зонд | Регидрон | 50-100 мл/час | 100-200 мл/час | – | – |
| Энтеральное белковое питание (ЭП) | 800гр | – | 50 мл/час х 20 часов |
75 мл/час х 20 часов |
|
| Диета | Лёгкий ОШ | Пить | ОВД | ОВД | ОВД |
| Тяжёлый ОШ | Регидрон | Регидрон | ЭП или ВБД | ЭП или ВБД | |
| Крайне тяжёлый ОШ | Регидрон | Регидрон | ЭП | ЭП |
* – при площади ожога больше 50% расчёт проводится на 50%
** – возможен учёт жидкости, введённой энтерально
*** – Допустимо принимать за уровень альбумина крови ½ от содержания общего белка крови. Объём раствора альбумина рассчитывать по формуле:
Альбумин 10% (мл) = (35 – альбумин крови, г/л) х ОЦК, л х 10
где ОЦК, л = ФМТ, кг : 13
Показания к переводу в ожоговое отделение из ОРИТ.
Перевод пострадавших в ожоговое отделение допускается:
1. по истечении периода ОШ, как правило, на 3-4-е сутки с момента травмы при отсутствии сохраняющихся нарушений функции жизнеобеспечения.
2. в период острой ожоговой токсемии, септикотоксемии при отсутствии или компенсации нарушений дыхания, сердечной деятельности, центральной нервной системы, паренхиматозных органов, восстановления функции ЖКТ.
− Немедикаментозное лечение [1,2,4,5,7,9,10,11,12.14,13], (УД А):
Стол 11, режим 1, 2. Установка назогастрального зонда, катетеризация мочевого пузыря, катетеризация центральной вены.
Немедикаментозное лечение
| Оборудование/аппаратура | Показания | Количество суток |
| Энтеральное питание (нутритивная поддерка) | Обширные ожоги, невозможность самостоятельно восполнять потери | — |
|
Пребывание на флюидизирующей ожоговой кровати (типа Редактрон или «SAT») |
Обширные ожоги задней поверхности тела | 5 – 30 |
|
Помещение больного в палатах с ламинарным подогретым потоком воздуха до 30-33*С, аэроионизирующая установка, противопролежневые матрацы, накрывание больного теплоизолирующим одеялом. |
Обширные ожоги туловища | 5 – 45 суток |
| Аргоновый многофункциональный скальпель. | При оперативных вмешательствах | |
| ВЛОК | Обширные ожоги, интоксикация | Период токсемии и септикотоксемии |
| УФОК | Обширные ожоги, интоксикация | Период токсемии и септикотоксемии |
| Озонотерапия | Обширные ожоги, интоксикация | Период токсемии и септикотоксемии |
Инфузионная терапия. ИТ при ожогах проводится при наличии клинических показаний – выраженная потеря жидкости через раневую поверхность, высокие показатели гематокрита, с целью нормализации микроциркуляции. Продолжительность зависит от тяжести состояния и может составлять несколько месяцев. Используют физиологический раствор, солевые растворы, раствор глюкозы, раствор аминокислот, синтетические коллоиды, компоненты и препараты крови, жировые эмульсии, многокомпонентные препараты для энтерального питания.
Антибактериальная терапия.При обширных ожогах антибактериальная терапия назначается с момента поступления. Используют по показаниям полусинтетические пенициллины, цефалоспорины I – IV поколений, аминогликозиды, фторхинолоны, карбопенемы.
Дезагреганты: по показаниямацетилсалициловая кислота, пентоксифиллин, низкомолекулярные гепарины, и др. в возрастных дозировках.
Местное лечение ран.
Цель местного лечения очищение ожоговой раны от некротического струпа, подготовка раны к аутодермопластике, создание оптимальных условий для эпителизации поверхностных и пограничных ожогов.
Препарат для местного лечения поверхностных ожогов должен способствовать созданию благоприятных условий для реализации репаративных возможностей эпителия: он должен обладать бактериостатическими или бактерицидными свойствами, не должен обладать раздражающим и болевым действием, аллергическими и другими свойствами, не должен прилипать к раневой поверхности, сохранять влажную среду. Все эти качества препарат должен сохранять на протяжении длительного времени.
Для местного лечения используют повязки с антисептическими растворами, мазями на водорастворимой и жировой основах раствор повидон-йода, октенидина дигидрохлорид, нитрофурана, хлоргекседина), многокомпонентные мазии гели (хлорамфеникол, октенидина дигидрохлорид, офломелид), различными покрытиями с антибиотиками и антисептиками, гидрогелевые покрытия, повязками из вспененного полиуретана, повязками природного, биологического происхождения.
Перевязки проводятся через 1 – 3 дня. Во время перевязок нужно бережно снимать только верхние слои повязки после отмачивания стерильной водой, растворами антисептиков. Предлежащие к ране слои марли удаляют только на участках где имеется гнойное отделяемое. Нецелесообразно полностью менять повязку, если она свободно не отделяется. Насильственное снятие нижних слоев марли нарушает целость вновь появившегося эпителия, мешает нормальному процессу эпителизации. В случаях благоприятного течения наложенная после первичного туалета раны повязка может оставаться на ране до полной эпителизации и не требует смены.
Эффективным является обработка раневой поверхности душем из проточной стерильной водой с использованием моющих антисептических растворов, очищение раневых поверхностей аппаратами гидрохирургических систем, пьзотерапия, ультрозвуковая санация ран ультразвуковыми аппаратами. После мытья рана закрывается повязками с мазями, вспененным полиуретаном, неадгеззивными повязками с антисептиками.
В случае ограничения возможности проведения ранней хирургической некрэктомии возможно проведение химической некрэктомии с использованием Салициловой мази 20% или 40%, бензойной кислоты.
Перечень основных лекарственных средств [1,2,4,5,7,9,10,11,13], (УД А)
Таблица 11
| Препарат, формы выпуска | Дозирование | Длительность применения | Вероятность % | Уровень доказательности | |
| Местноанестезирующие препараты: | |||||
| Местные анестетики (прокаин, лидокаин) | Согласно форме выпуска | По показаниям | 100% | А | |
| Средства для наркоза | По показаниям, согласно инструкции | А | |||
| Антибиотики | |||||
| Цефуроксим | 1,5 г. в/в, в/м, согласно инструкции | По показаниям, согласно инструкции | А | ||
|
Цефазолин |
1 — 2 г, согласно инструкции |
По показаниям, согласно инструкции | 80% | А | |
| Цефтриаксон | 1-2 гр согласно инструкции | По показаниям, согласно инструкции | 80% | А | |
| Цефтазидим | 1-2 гр в/м, в/в, согласно инструкции | По показаниям, согласно инструкции | 80% | А | |
| Цефепим | 1-2 г, в/м/ в/в согласно инструкции | По показаниям, согласно инструкции | А | ||
|
Амоксициллин/клавуланат |
600мг, в/в согласно инструкции | По показаниям, согласно инструкции | 80% | А | |
| Ампициллин/сульбактам | 500-1000мг, в,м, в/в, 4 раза в сутки | По показаниям, согласно инструкции | 80% | А | |
| Ванкомицин | порошок/лиофилизат для приготовления раствора для инфузий 1000 мг, согласно инструкции | По показаниям, согласно инструкции | 50% | А | |
| Гентамицин | 160 мг в/в, в/м, согласно инструкции | По показаниям, согласно инструкции | 80% | А | |
| Ципрофлоксацин, раствор для внутривенных инфузий | 200 мг 2 раза в/в, согласно инструкции | По показаниям, согласно инструкции | 50% | А | |
| Левофлоксацин | раствор для инфузий 500 мг/100 мл, согласно инструкции | По показаниям, согласно инструкции | 50% | А | |
| Карбопенемы | согласно инструкции | По показаниям, согласно инструкции | А | ||
| Анальгетики | |||||
|
Трамадол раствор для инъекций 100мг/2мл по 2 мл в ампулах 50 мг в капсулах, таблетках |
50-100 мг. в/в, через рот. максимальная суточная доза 400мг. |
По показаниям, согласно инструкции |
|
А | |
| Метамизол натрия 50% | 50% — 2,0 внутримышечно до 3 раз | По показаниям, согласно инструкции |
80% |
А | |
| Кетопрофен | согласно инструкции | По показаниям, согласно инструкции | А | ||
| Другие НПВС | согласно инструкции | По показаниям, согласно инструкции | А | ||
| Наркотические анальгетики (промедол, фентанил, морфин) | По показаниям, согласно инструкции | 90% | А | ||
| Дезагреганты и антикоагулянты | |||||
| Гепарин | 2,5 – 5 т. ЕД – 4 – 6 раз в день | По показаниям, согласно инструкции | 30% | А | |
| Надропарин кальций, раствор для инъекций | 0,3, 0,4, 0,6 ЕД п/к | По показаниям, согласно инструкции | 30% | А | |
| Эноксапарин, раствор для инъекций в шприце | 0,4, 0,6 6 ЕД п/к | По показаниям, согласно инструкции | 30% | А | |
| Пентоксифиллин 5% — 5,0 | в/в, через рот | По показаниям, согласно инструкции | 30% | А | |
| Ацетилсалициловая кислота 0,5 | через рот | По показаниям, согласно инструкции | 30% | А | |
| Медикаменты для местного лечения | |||||
| Повидон-йод | Флакон 1 литр | По показаниям, согласно инструкции | 100% | А | |
| Хлоргекседин | Флакон 500 мл | По показаниям, согласно инструкции | 100% | А | |
| Перекись водорода | Флакон 500 мл | По показаниям, согласно инструкции | 100% | А | |
| Октенидина дигидрохлорид 1% | Флакон 350 мл, 20гр | По показаниям, согласно инструкции | 100% | А | |
| Перманганата калия | Для приготовления водного раствора | По показаниям, согласно инструкции | 80% | А | |
| Мази на водорастворимой и жировой основе (серебросодержащие, антибиотик и антисептик содержащие, многокомпонентные мази) | Тюбики, флаконы, контейнеры | По показаниям, согласно инструкции | 100% | А | |
| Перевязочные средства | |||||
| Марля, марлевые повязки | метров | По показаниям, согласно инструкции | 100% | А | |
| Бинты медицинские | Шт. | По показаниям, согласно инструкции | 100% | А | |
| Бинты эластические | Шт. | По показаниям, согласно инструкции | 100% | А | |
| Раневые покрытия (гидрогелевые, плёночные, гидроколлоидные и др) | Пластины | По показаниям, согласно инструкции | 80% | А | |
| Ксеногенные раневые покрытия (свиная кожа, кожа телят, препараты на основе перикарда, брюшины, кишечника) | пластины | По показаниям, согласно инструкции | 80% | А | |
| Трупная человеческая кожа | пластины | По показаниям, согласно инструкции | 50% | А | |
| Суспензии клеток кожи культивированные биотехнологическими методами | флаконы | По показаниям, согласно инструкции | 50% | А | |
| Инфузионные препараты | |||||
| Натрия хлорид, раствор для инфузий 0,9% 400мл | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | |
| Раствор Рингера лактат | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | |
| Натрия хлорид, калия хлорид, натрий уксуснокислый, | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | |
| Натрия хлорид, калия хлорид, натрия гидрокарбонат | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | |
| Глюкоза 5, 10% | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | |
| Глюкоза 10% | Ампулы 10 мл | По показаниям, согласно инструкции | 80% | А | |
| Глюкоза 40% | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | |
| Декстран, 10 % раствор для инфузий | 400мл | По показаниям, согласно инструкции | 80% | А | |
| Другие медикаменты (по показаниям) | |||||
| Витамины группы В | ампулы | По показаниям, согласно инструкции | 50% | А | |
| Витамины группы С | ампулы | По показаниям, согласно инструкции | 50% | А | |
| Витамины группы А | ампулы | По показаниям, согласно инструкции | 20% | А | |
| Н2 блокаторы и ингибиторы протоновой помпы | ампулы | По показаниям, согласно инструкции | 80% | А | |
| Этамзилат, раствор для инъекций в ампуле 12,5% | ампулы 2мл | По показаниям, согласно инструкции | 50% | А | |
| Аминокапроновая кислота | Флаконы | По показаниям, согласно инструкции | 50% | А | |
| Дифенгидрамин | Ампулы 1%-1мл | По показаниям, согласно инструкции | 50% | А | |
| Преднизолон | Ампулы 30мг | По показаниям, согласно инструкции | 50% | А | |
| Метоклопрамид | Ампулы 0,5%-2мл | По показаниям, согласно инструкции | 50% | А | |
| Инсулин человеческий | Флаконы 10мл/1000ед | По показаниям, согласно инструкции | 90% | А | |
| Аминофилин | Ампулы 2,5%-5мл | По показаниям, согласно инструкции | 50% | А | |
| Амброксол | 15мг-2мл | По показаниям, согласно инструкции | 80% | А | |
| Фуросемид | Ампулы 2мл | По показаниям, согласно инструкции | 50% | А | |
| Нистатин | Таблеки | По показаниям, согласно инструкции | 50% | А | |
| Амброксол | Сироп 30мг/5мл 150мл | По показаниям, согласно инструкции | 80% | А | |
| Нандролона деконоат | Ампулы 1мл | По показаниям | 50% | А | |
|
Энтеральное белковое питание (нутритивная поддерка) Стерильная смесь в соотношении белки-7,5г, Жиры-5,0г, углеводы-18,8г. Суточный обьем от 500мл, до 1000мл. |
Мешки обьемом 800гр | По показаниям | 50% | А | |
| 3-х-компонентный мешок для парентерального питания в объёме до 35 ккал/кг/сутки 70/180, 40/80 через инфузомат | Мешки обьемом 1000, 1500мл | По показаниям | 50% | А |
*ОБ протекает с поражением всех органов и систем человеческого организма, поэтому требует применения различных групп медикаментов (например гастропротекторы, церебропротекторы). Приведённая таблица не может охватить всей группы медикаментов, используемых в терапии ожоговой болезни. Поэтому в таблице указаны наиболее часто применяемые лекарственные препараты.
Хирургическое вмешательство
1. Операция — Первичная хирургическая обработка ожоговой раны.
Всем пациентам проводится первичная хирургическая обработка ожоговой раны (ПХОР).
Цель операции — Очищение раневых поверхностей и уменьшение бактериального числа в ране.
Показания — Наличие ожоговых ран.
Противопоказания. Крайне тяжёлое состояние пациента, сильное инфицирование ожоговых ран, массивные ожоги осложненные поражением дыхательных органов, сопутствующие ожоговой травме тяжелые поражения печени, почек, сердца, центральной нервной системы, сахарный диабет в декомпенсированной форме, наличие кровотечения из желудочно-кишечного тракта, состояние интоксикационного психоза у пациента, стойкое нарушение нормальной гемодинамики, Нарушение свертываемости крови.
Техника ПХОР: тампонами, смоченными растворами антисептиков (раствор повидон-йода, октенидина дигидрохлорид, нитрофурана, хлоргекседина) кожные покровы вокруг ожога очищается от загрязнения, с обожженной поверхности удаляют инородные тела и отслоившийся эпидермис, напряженные крупные пузыри надрезают и выпускают их содержимое. Раны обрабатывают растворами антисептиков (раствор повидон-йода, октенидина дигидрохлорид, нитрофурана, хлоргекседина). Накладываются повязки с растворами антисептиков, гидрогелевые, гидроколлоидные биологические и природные покрытия.
Некротомия.
Цель операции – рассечение рубцов для декомпрессии и восстановления кровоснабжения конечности, экскурсии грудной клетки
Показания. Циркулярное сдавление плотным некротическим струпом грудной клетки, конечностей с признаками нарушения кровообращения.
Противопоказания. При клинике сдавления и угрозе омертвения конечности противопоказании нет.
Методика проведения процедуры/вмешательства:
После обработки операционного поля трижды раствором повидон-йода проводится продольное рассечение ожогового струпа до здоровых тканей. Разрезов может быть 2 и более. При этом края разреза должны разойтись, не препятствовать кровоснабжению конечности и экскурсии грудной клетки.
2. Операция — Некрэктомия
Некрэктомии различается на следующие виды
по срокам выполнения.
РХН- ранняя хирургическая некрэктомия 3-7 сутки.
ПХН-поздняя хирургическая некрэктомия 8-14сутки.
ХОГР- хирургическая обработка гранулирующей раны позднее 15суток.
По глубине удаляемых тканей.
Тангенциальные.
Фасциальные.
Первоначально планируются сроки предстоящей некрэктомии, вид и обьем предстоящего оперативного вмешательства. Средние сроки проведения некрэктомии 3-14 дней.
По глубине удаляемых тканей.
Тангенциальные.
Фасциальные.
Операция является травматичной, затратной, требует массивных трансфузии компонентов и препаратов крови, наличия аллогенных, ксеногенных, биологических, синтетических раневых покрытий, высокой квалификации анестезиологв, реаниматологв, комбустиолов.
Учитывая выраженную травматизацию тканей при проведении данных операций и массивную кровопотерю при их выполнении достигающую до 300 мл с одного процента удаляемых кожных покровов, при планировании некрэктомии более 5% необходим формировать запас одногрупной СЗП и эритроцитарной массы. С целью уменьшения кровопотери необходимо применение гемостатиков как местного действия- аминокапроновая кислота, так и общего- триниксановая кислота, этамзилат.
Цель операции – Иссечение ожогового струпа с целью очищения раны и подготовке к трансплантации кожи, уменьшение инфекционных осложнений, интоксикации.
Показания. Наличие некротического струпа на поверхности раны.
Противопоказания. Крайне тяжёлое состояние пациента, сильное инфицирование ожоговых ран, массивные ожоги осложненные поражением дыхательных органов, сопутствующие ожоговой травме тяжелые поражения печени, почек, сердца, центральной нервной системы, сахарный диабет в декомпенсированной форме, наличие кровотечения из желудочно-кишечного тракта, состояние интоксикационного психоза у пациента, стойкое нарушение нормальной гемодинамики, Нарушение свертываемости крови.
Методика проведения процедуры/вмешательства:
Некрэктомия проводится в условиях операционной под общим обезболиванием.
После 3х кратной обработки операционного поля р-м повидон йод, производится иньецирование по показаниям подкожно-жировой клетчатки с целью выравнивания рельефа и снижение кровопотери.
С помощью некротома: в качестве некротома можно применять электродерматомы, ножи Гамбди, ультрозвуковые, радиоволновые, гидрохирургические десекторы типа различных производителей, аргонового многофункционального скальпеля.
В пределах жизнеспособных тканей производится некрэктомия. В дальнейшем производится гемостаз, как местный ( аминокапроновая кислота, перекись водорода, электрокоагулирование) так и общего характера ( триниксановая кислота, СЗП, факторы свертывания).
В дальнейшем после формирования стойкого гемостаза при проведении ограниченных некрэктомий на площади до3% и стабильного состояния пациента осуществляется аутодермопластика свободными расщепленными аутотрансплантатами взятыми дерматомом с донорских участков.
При выполнении некрэктомий на площади свыше 3%, имеется высокий риск выполнения нерадикального удаления некротизированных тканей, раневые поверхности закрываются раневыми покрытиями природного (аллогенная кожа, ксеногенные покрытия), биологического так или синтетического характера, с целью восстановления утраченной барьерной функции кожных покровов.
После полного очищения раневой поверхности выполняется восстановление кожных покровов трансплантацией кожи.
Операция – Хирургическая обработка гранулирующей раны (ХОГР)
Цель:иссечения патологических грануляции и улучшения приживления расщеплённых кожных трансплантатов.
Показания.
a. Гранулирующие ожоговые раны
b. Остаточные длительно незаживающие раны
c. Раны с патологическими гранулциями
Противопоказания. Крайне тяжёлое состояние пациента, стойкое нарушение нормальной гемодинамики.
Методика проведения процедуры/вмешательства:
Для проведения ХОГР обширных ожогов обязательным условие является наличие электрического дерматома, ножа Гамби. Более эффективным и менее травматичным является обработка грануляции гидрохирургическими аппаратами.
Проводится обработка операционного поля раствором повидон-йода, хлоргекседином, другими антисептиками. Выполняется иссечение патологических грануляции. При обильных кровотечениях операция сопровождается введением коппонентов и препаратов крови. Операция может закончиться ксенотрансплантацией, аллотрансплантацией кожи, трансплантацией пластов кератиноцитов, раневых покрытий 2 – 4 поколений.
Рана закрывается марлевой повязкой с раствором антисептика, мазью на жировой или водорастворимой основах, синтетическими раневыми покрытиями.
Операция – Аутодермопластика (АДП).
Является основной операцией при глубоких ожогах. АДП может проводиться от 1 до 5-6 (и более) раз до полного восстановления утраченного кожного покрова.
Цель операции
– устранить или частично уменьшить рану, возникший в результате ожогов, с помощью трансплантации свободных тонких кожных лоскутов, срезаемых из неповреждённых участков тела самого пациента.
Показания.
1. Обширные гранулирующие ожоговые раны
2. Раны после хирургической некрэктомии
3. Мозаичные раны, остаточные раны на площади более 4 х 4 см2 поверхности тела
4. при обширных ожогах 3А степени после тангенциальных некрэктомий для ускорения эпителизации ожоговых ран.
Противопоказания.
Крайне тяжёлое состояние пациента, сильное инфицирование ожоговых ран, стойкое нарушение нормальной гемодинамики.
Методика проведения процедуры/вмешательства:
Для проведения АДП обширных ожогов обязательным условие является наличие электрического дерматома, перфоратора кожи. Ручные методы взятия кожи приводят к потере («порче») донорского места, что осложняет последующее лечение.
Обработка донорских мест трижды спиртом 70%, 96%, раствором повидон-йода, хлоргекседином, кожными антисептиками. Электродерматомом снимается расщеплённый кожный лоскут толщиной 0,1 – 0,5 см2 на площади до 1500 — 1700 см2. На донорское место накладывается повязка марлевая повязка с раствором антисептиков или плёночные, гидроколоидные, гидрогелевые раневые покрытия.
Расщеплённые кожные трансплантаты (по показаниям) перфорируются с коэфициентом перфорации 1 : 1,5, 1:2, 1:3, 1:4, 1:6.
Перфорированные трансплантаты переносятся на ожоговую рану. Фиксация к ране (при необходимости) проводится степлером, швами, фибриновым клеем. При тяжёлом состояние пациента для увеличения площади закрытия раны проводится комбинированная аутоаллодермопластика, аутоксенодермопластика (сетка в сетке, трансплатация участками и др), трансплантация выращенными в лабораторных условиях клетками кожи — фибробласты, кератиноциты, мезенхимальные стволовые клетки.
Рана закрывается марлевой повязкой с раствором антисептика, мазью на жировой или водорастворимой основах, синтетическими раневыми покрытиями.
Операция – Трансплантация ксеногенной кожи, тканей.
Цель операции
– Временное закрытие раны с целью уменьшения потерь с раневой поверхности, защиты от микроорганизмов, создание оптимальных условий для регенерации.
Показания.
1. глубокие ожоги (3Б-4 степени) на площади более 15-20% поверхности тела при невозможности одномоментной аутотрансплантации кожи в связи с обильным кровотечением во время некрэктомии. При срезании кожных трансплантатов увеличивается общая площадь ран на время, пока эпителизируются раны на месте срезанных аутотрансплантатов и наступит приживление пересаженных трансплантатов;
2. дефицит донорских ресурсов кожи;
3. невозможность одномоментной аутотрансплантации кожи в связи с тяжестью состояния больного;
4. как временное покрытие между этапами трансплантации аутокожи;
5. во время подготовки гранулирующих ран при глубоких ожогах к аутотрансплантации кожи у больных с тяжелыми сопутствующими заболеваниями, при вялотекущем раневом процессе со сменой КТ на каждой перевязке;
6. при обширных ожогах 3А степени после тангенциальных некрэктомий для ускорения эпителизации ожоговых ран.
7. при обширных пограничных ожогах с целью уменьшения потерь через ожоговую рану, уменьшение боли, профилактики микробной контаминации
Противопоказания.
Крайне тяжёлое состояние пациента, сильное инфицирование ожоговых ран, стойкое нарушение нормальной гемодинамики.
Методика проведения процедуры/вмешательства:
Обработка операционного поля раствором антисептиков (повидон-йод, спирт 70%, хлоргекседин). Раны промываются растворами антисептиков. На поверхность ран трансплантируются цельные или перфорированные плстины ксеногенной кожи (ткани). При комбинированной трансплантации расщеплённой аутокожи и ксеногенной кожи (ткани), ксеногенная ткань накладывается поверх перфорированной с высоким коэфициентом перфорации аутокожи (сетка в сетке). Рана закрывается марлевой повязкой с мазью или раствором антисептика.
Показания для консультации специалистов
Таблица 12
| Специалист | Показания |
| Хирург | Острая хирургическая патология органов брюшной полости |
| ЛОР | Ожоги дыхательных путей |
| Окулист | Ожоги глаз |
| Профильные специалисты (фтизиатр, инфекционист, невропатолог, психиатр, дерматолог, и.т.д) | При наличие показании |
Показания для перевода в отделение интенсивной терапии и реанимации:
1. Ухудшение состояния пациента с появлением дыхательной, сердечно-сосудистой, печёночной и почечной недостаточностью.
2. Осложнение ожоговой болезни – кровотечения, сепсис, полиорганная недостаточность.
3. Тяжёлое состояние после обширной кожной аутопластики.
Индикаторы эффективности лечения:
· Очищение раны от некротических тканей, клиническая готовность раны к восприятию кожного трансплантата, процент приживления кожных трансплантатов, срок стационарного лечения. восстановление трудоспособности;
· восстановление двигательной функции и чувствительности пораженного сегмента кожных покровов;
· эпителизация ран;
· срок стационарного лечения, восстановление трудоспособности.
Дальнейшее ведение.
После выписки пациента из стационара подлежит наблюдению, лечению в поликлинике у врачей хирурга, травматолога, терапевта.
Медицинская реабилитация
Описание медицинской реабилитации
Название этапа медицинской реабилитации: Устранение последствии ожоговой болезни и перенесенных операции.
Цель реабилитации: Восстановление кожных покровов, здоровья, трудоспособности, психосоциального статуса, интеграция и реинтеграция в обычные условия жизни общества.
Показания для медицинской реабилитации: в соответствии с международными критериями согласно Стандарту организации оказания медицинской реабилитации населению Республики Казахстан, утвержденной приказом Министра здравоохранения Республики Казахстан от 27.12.2014 года №759 Устранение последствии ожоговой болезни и перенесенных операции.
Таблица 13
| №п/п |
Нозологическая форма (код по МКБ-Х) |
Международные критерии (степень нарушения био-социальных функций и (или) степень тяжести заболевания) |
| Последствия всех ожогов. ран согласно классификации МКБ-10 |
Индекс Бартела<45 баллов MRC-SCALE-от 1-2 баллов Индекс Карновского<40-60 баллов Гониометрия -менее 20% от нормы Параплегия, парапарез ASIA-D CН I-IIIФК (NYHA) |
Противопоказания к медицинской реабилитации:
1) часто повторяющиеся или обильные кровотечения различного происхождения, выраженная анемия с уровнем гемоглобина менее 80 г/л;
2) частые генерализованные судороги различной этиологии;
3) острые инфекционные заболевания;
4) активная стадия всех форм туберкулеза (А 15.0-1; А 15.5; А 15.7-9);
5) злокачественные новообразования (III-IV стадии);
6) недостаточность функции дыхания более III степени (за исключением отделеня пульмонологической реабилитации);
7) фебрильная лихорадка или субфебрильная лихорадка неизвестного происхождения;

9) заболевания в стадии декомпенсации, а именно, некорректируемые метаболические болезни (сахарный диабет, микседема, тиреотоксикоз и другие), функциональная недостаточность печени, поджелудочной железы III степени;
10) заболевания, передающиеся половым путем (сифилис, гонорея, трихомоноз и другие);
11) гнойные болезни кожи, заразные болезни кожи (чесотка, грибковые заболевания и другие);
12) психологические заболевания с десоциализацией личности (F 00; F 02; F 03; F 05; F 10-F 29; F 60; F63; F65; F 72-F 73);
13) осложненные нарушения ритма сердца, СH согласно IV ФК по классификации NYHA;
14) различные гнойные (легочные) заболевания, при значительной интоксикации (J 85; J 86);
15) эхинококк любой локализации и другие паразиты (В 67);
16) острый остеомиелит;
17) острый тромбоз глубоких вен;
18) при наличии иных сопутствующих заболеваний, которые препятствуют активному участию в программе по реабилитации в течение 2-3 часов в день.
Объемы медицинской реабилитации, предоставляемые в течение 10 рабочих дней:
ЛФК. Назначают дыхательные упражнения статического и динамического характера, которые выполняют в соотношении 1:1 или 1:2;
в занятия включают элементарные упражнения для дистальных отделов неповрежденных конечностей на аппаратах «АРТРОМОТ». Постепенно в занятия вовлекают суставы, кожные поверхности которых обожжены, больной выполняет активные движения в облегченных условиях (скользя конечностью по плоскости кровати, с подведением скользящей поверхности или роликовой тележки);
Идеомоторные упражнения
, как метод сохранения двигательного динамического стереотипа, которые служат профилактике тугоподвижности в суставах. Особенно эффективными являются воображаемые движения, когда мысленно воспроизводится конкретный двигательный акт с давно выработанным динамическим стереотипом. Эффект оказывается значительно большим, если параллельно с воображаемыми, это движение реально воспроизводится симметричной здоровой конечностью. За одно занятие выполняют 12-14 идеомоторных движений;
Упражнения для здоровой симметричной конечности, для улучшения трофики пораженной конечности.
Основные: ЛФК, физиопроцедуры, компрессирующие повязки.
Дополнительные: отводящие повязки, психологическая реабилитация.
Продолжительность медицинской реабилитации в зависимости от тяжести последствии ожогов может продолжаться от 1 года до десятков лет.
Этиопатотропная терапия:
· Коррекция гиповолемии;
· Купирование болевого синдрома;
· Улучшение реологии крови;
· Профилактика стрессовых язв;
· Стабилизация гемодинамики и профилактика олиго- и анурии;
· Детоксикация (экстракорпоральные методы детоксикации или методы эфферентной терапии: плазмоферез, гемодиафильтрация и т.д.);
· Профилактика и борьба с инфекционными осложнениями;
· Полноценное питание (энтеральное и парэнтеральное);
· Устранение источника интоксикации в зоне ожоговой раны;
· Скорейшее восстановление полноценного кожного покрова;
Физиотерапия — индивидуально №7-10:
· Светолечение на раневые поверхности (ультрафиолетовое и инфракрасное облучение, облучение поляризованным светом, лазерное воздействие);
· гидротерапия (ванны, души);
· Ультразвуковая, гидрохирургическая, радиохирургическая, пьезоэлектрическая, ударно-волновая терапия.
Дополнительные:
· Специальные упражнения (активно-пассивные), направленные на профилактику контрактур;
· ЛФК (лечебная гимнастика- 5-15 минут для профилактики контрактур, образования пролежней или позиционного сдавления тканей);
· Дыхательная гимнастика;
· Ортопедическая коррекция.
Продолжительность медицинской реабилитации в зависимости от нозологий
Таблица 14
| №п/п | Нозологическая форма (код по МКБ-Х) | Международные критерии (степень нарушения БСФ и (или) степень тяжести заболевания) | Продолжительность/сроки реабилитации |
| Последствия всех ожоговых ран согласно классификации МКБ-10 |
Индекс Бартела<45 баллов MRC-SCALE-от 1-2 баллов Индекс Карновского<40-60 баллов Гониометрия -менее 20% от нормы Параплегия, парапарез ASIA-D CН I-IIIФК (NYHA) |
10-30 дней |
Диагностические мероприятия:
Основные мероприятия.
· Осмотр врача травматолога-комбустиолога;
· Осмотр врача по медицинской реабилитологии и восстановительному лечению;
· Осмотр психолога;
· Осмотр невропатолога;
· Осмотр терапевта;
· ОАК, ОАМ, биохимический анализ крови, коагулогамма, кровь на ВИЧ и маркеры гепатита В и С, кровь на RW, электролиты крови, бакпосев из раны и крови, кровь на чувствительность к антибиотикам;
· ЭКГ, обзорная рентгенография органов грудной клетки, УЗИ;
Дополнительные мероприятия.
· Газовый состав крови;
· Миоглобин мочи;
· Карбокси-гемоглобин крови;
· ЭХО-КГ, ФБС, ФГДС, КТ и МРТ по показаниям;
Консультации специалистов (показания и цель)
· Осмотр кардиолога, отоларинголога, эндокринолога (ввиду осложнений ожоговой болезни).
Индикаторы эффективности:
· Нормализация показателей лабораторно — инструментальных данных;
· Стабилизация гемодинамики и клинических проявлений;
· Восстановление кожного покрова;
· Улучшение психо — эмоционального статуса больного.
Госпитализация
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации: ожоги (термические химические, электрические), ожоговый шок.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗСР РК, 2016
- 1) Парамонов П. Я, Порембский Я. О, Яблонский В. Г. Ожоги: Руководство для врачей. СПБ, Спецлит, 2000, 480с.;
2) Парамонов Б. А. и др.- Ожоги. Санкт-Петербург, 2008. 178с;
3) Вихриев Б.С., Бурмистров В.М. Ожоги. Л. 1981;
4) Кузин М.И., Сологуб В.К., Юденич В.В. Ожоговая болезнь. М.1982;
5) Чмырев И.В. и др.- Ультразвуковая некрэктомия в лечении ожогов Москва, 2013. Стр 17-45;
6) Тактика лечения пострадавших с остаточными длительно существующими ожоговыми ранами. Методическая разработка. Москва. 2010, 21с.;
7) D. Sanjay, D. Rakesh, K. Anand, R. Bhavani. Comparative study of skin grafting with and without surgical removal of granulation tissue in chronic burn wounds. Burns, 33 (2007), pp. 872–878;
Bishara S. Atiyeha, Shady Hayek , S. William Gann. New technologies for burn wound closure and healing — review of the literature. Burns, Volume 31. December 2005 , pages 944-956;
9) Pianigiani, E.; Ierardi, F.; Cuciti, C.; et al. Processing efficacy in relation to microbial contamination of skin allografts from 723 donors.BURNS (MAY 2010) Pages: 347-351 MAY 2010;
10) Michel H.E. Hermans. Preservation methods of allografts and their (lack of) influence on clinical results in partial thickness burns. Burns. Volume 37, Issue 5, August 2011, Pages 873–881;
11) S.F. Badylak. Xenogeneic extracellular matrix as a scaffold for tissue reconstruction. // Transpl Immunol, 12 (3-4) (2004), pp. 367–377;
12) Алексеев А. А., Тюрников Ю. И. Применение биологической повязки «Ксенодерм» при лечении ожоговых ран. // Комбустиология. — 2007. — №32 — 33. — http://www.burn.ru/;
13) Tor Chiu, Andrew Burd. “Xenograft” dressing in the treatment of burns. Clinics in Dermatology, Volume 23, Issue 4, July–August 2005, Pages 419–423;
14) Биологически активные перевязочные средства в комплексном лечении гнойно-некротическихран/ Под ред. В. Д. Федорова– М.: МЭ РФ, 2000
- 1) Парамонов П. Я, Порембский Я. О, Яблонский В. Г. Ожоги: Руководство для врачей. СПБ, Спецлит, 2000, 480с.;
Информация
Сокращения, используемые в протоколе:
АД – артериальное давление;
АДП – аутодермопластика;
КЩС – кислотно-щелочное состояние;
ОБ – ожоговая болезнь;
ОДП – ожог дыхательных путей;
ООТ – острая ожоговая токсемия;
ОШ – ожоговый шок;
ПХООР – первичная хирургическая обработка ожоговой раны;
ООТ – острая ожоговая токсемия;
ТИТ – термоингаляционная травма;
ЧСС – частота сердечных сокращений;
ФБС – фибробронхоскопия;
ФГДС – фиброгастродуоденоскопия.
Список разработчиков протокола с указанием квалификационных данных:
| Ф.И.О. | Должность, место работы, ученая степень | Подпись |
| Абугалиев Кабылбек Ризабекович | Кандидат медицинских наук, главный комбустиолог МЗСР РК, травматолог-комбустиолог высшей категории, заведующий отделением многопрофильной хирургии АО «ННЦОТ». | |
| Бекмуратов Алишер Яхияевич | Кандидат медицинских наук, главный внештатный комбустиолог Алматинской области; травматолог-комбустиолог высшей категории, независимый аккредитованный эксперт, независмый аккредитованный эксперт по пред — и постдипломному медицинскому образованию. | |
| Канжигалин Марат Габдулович | травматолог-комбустиолог высшей категории, Павлодар, КГКП «Павлодарская городская больница №1», заведующий ожоговым отделением. | |
| Мокренко Василий Николаевич | травматолог-комбустиолог высшей категории, Караганда, РГКП «Областной центр травматологии и ортопедии им. проф. Х. Ж. Макажанова», заведующий ожоговым отделением. | |
| Сыдыков Абильсеит Акылбекович — | травматолог-комбустиолог высшей категории, г.Тараз, РГП «Гор больница №2», заведующий ожоговым отделением | |
|
Смагулова Газиза Ажмагиевна |
кандидат медицинских наук, доцент, заведующая кафедрой пропедевтики внутренних болезней и клинической фармакологии РГП на ПХВ «Западно-Казахстанский Государственный медицинский университет им.Марата Оспанова». |
Указание на отсутствие конфликта интересов: нет.
Список рецензентов:
1) Абдуразаков О.А. – доктор медицинских наук, профессор, «КазМУНО» г. Алматы, заведующий кафедрой травматологии и ортопедии.
2) Толебаев Б.Е. – КГП «ОЦТО им. профессора Х. Ж. Макажанова» г. Караганда, медицинский директор.
Указание условий пересмотра протокола: Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1
к типовой структуре
Клинического протокола
диагностики и лечения
Соотношение кодов МКБ-10 и МКБ-9 (в случае количества кодов более 5 – выделить в приложение к клиническому протоколу):
Таблица 1
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| Т20 | Термические и химические ожоги головы и шеи третьей степени |
86.20 86.22 86.60 86.91 |
Некрэктомия, ПХООР, АДП, Некрэктомия с одномоментной аутодермопластикой |
| Т21 | Термические и химические ожоги туловища третьей степени |
86.20 86.22 86.60 86.91 |
Некрэктомия, ПХООР, АДП, Некрэктомия с одномоментной аутодермопластикой |
| Т22 | Термический ожог области плечевого пояса и верхней конечности, исключая запястье и кисть третьей степени |
86.20 86.22 86.60 86.91 |
Некрэктомия, ПХООР, АДП, Некрэктомия с одномоментной аутодермопластикой |
| Т23 | Термические и химические ожоги запястья и кисти третьей степени |
86.20 86.22 86.60 86.91 |
Некрэктомия, ПХООР, АДП, Некрэктомия с одномоментной аутодермопластикой |
| Т24 | Термический ожог области тазобедренного сустава и нижней конечности, исключая голеностопный сустав и стопу третьей степени |
86.20 86.22 86.60 86.91 |
Некрэктомия, ПХООР, АДП, Некрэктомия с одномоментной аутодермопластикой |
| Т25 | Термические ожоги области голеностопного сустава и стопы третьей степени |
86.20 86.22 86.60 86.91 |
Некрэктомия, ПХООР, АДП, Некрэктомия с одномоментной аутодермопластикой |
| Т31.1 | Термический ожог 10 — 19% поверхноститела |
86.20 86.22 86.60 86.91 |
Некрэктомия, ПХООР, АДП, Некрэктомия с одномоментной аутодермопластикой |
| Т31.2 | Термический ожог 20 — 29% поверхноститела |
86.20 86.22 86.60 86.65 86.91 |
Некрэктомия, ПХООР, АДП, Некрэктомия с одномоментной аутодермопластикой Ксенотрансплантация |
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Виды ожогов
- Термические
- Химические
- Электрические
- Солнечные
Термические ожоги
Чаще всего встречаются термические ожоги2. Они возникают при контакте кожи с горячими жидкостями, кипятком, паром, с раскаленными поверхностями и от интенсивного теплового излучения, а также при взаимодействии с пламенем.
Термический ожог кожи
Термический ожог возникает в результате воздействия высокой температуры на кожу и нижележащие ткани. Как оказать первую помощь,и чем обрабатывают такие повреждения?
Подробнее

Химические ожоги
Химические ожоги2 возникают в результате попадания на кожу растворов кислот, щелочей. Повреждающее действие начинается с момента попадания агрессивной жидкости на кожу до завершения химической реакции. Границы химических ожогов четкие. При воздействии азотной кислоты формируется струп (корка) жёлто-зелёного оттенка, серной кислоты – черного цвета, соляной кислоты – светло-жёлтого цвета.
Бытовая химия должна храниться в недоступном для детей месте!
Электрические ожоги
Электроожоги – местные проявления электротравмы2. Как правило, электроожоги и электротротравма сочетаются. Повреждающее действие электрического тока на кожу и мягкие ткани возникает в ответ на действие преобразованной электрической энергии в тепловую.
Маленькие дети не должны иметь доступ к электроприборам, розеткам и оголенным проводам.
Солнечные ожоги
Солнечный ожог, или солнечный дерматит, возникает в результате длительного воздействия на кожу ультрафиолетового (UV) излучения. Степень повреждения кожных покровов зависит от продолжительности воздействия излучения и фототипа кожи. Чем светлее кожа, тем быстрее может возникнуть солнечный ожог. Поэтому перед выходом на солнце очень важно обрабатывать нежную детскую кожу специальными защитными средствами.
Степени тяжести ожогов
Ожог I степени
Сразу после контакта с поражающим фактором возникает боль, жжение, кожа краснеет, появляется отечность кожных покровов, подвергшихся агрессивному воздействию.
Ожог II степени
При ожогах II степени происходит гибель поверхностного слоя кожи — эпидермиса. Кожа приобретает ярко-красный цвет, появляется отёчность, формируются пузыри с прозрачным содержимым желтоватого цвета. Пузыри вскрываются, обнажая ярко-розового цвета раневую поверхность.
Особенностью химического ожога II степени является отсутствие образования пузырей. Сразу формируется корочка из омертвевшего слоя эпидермиса или же поверхностный слой кожи полностью отторгается.
Ожоги III-а степени
Происходит омертвение не только эпидермиса, но и верхних слоёв дермы. Также могут формироваться пузыри.
При ошпаривании паром или горячей водой признаком III-а степени ожога является белесовато-серый налёт, влажная корочка.
При контакте с пламенем – сухая светло-коричневая корочка.
Ожоги III-б степени
Характеризуется гибелью всей толщи кожи иногда и подкожной жировой клетчатки.
При ожогах паром или горячей водой кожа становится мягкой, напоминающей по консистенции тесто бледно-серого цвета.
При ожогах пламенем формируется плотная корочка темно-коричневого цвета.
Ожоги IV степени
При этой стадии гибнет не только кожа и подкожно-жировая клетчатка, но и расположенные под ней оболочки мышц (фасции), мышцы, сухожилия и кости. Струп (корка) толстая, плотная с признаками обугливания.
При тяжелых ожогах кислотой формируется сухая плотная корка, при ожогах щелочью первые несколько суток корочка мягкая, затем либо подвергается гнойному расплавлению, либо высыхает.
Первая помощь при ожоге
В зависимости от вида полученного ожога алгоритм первой помощи будет несколько различаться.
Первая помощь при термических ожогах
Прервать воздействие термического агента.
При контакте с раскаленным предметом, паром или горячей жидкостью немедленно прекращают повреждающее воздействие. Если загорелась одежда от открытого пламени – ее обливают водой, набрасывают брезент или одеяло.
Охладить поврежденный участок.
После термического воздействия рекомендовано охладить обожженные ткани (холодной водой, снегом, льдом). Данное мероприятие уменьшает температуру тканей и ослабляет повреждающее тепловое действие.
Не стоит снимать одежду с обожженного участка, ее следует разрезать и аккуратно удалить. На доврачебном этапе прилипшую к ожогу одежду перед наложением повязки не удаляют, пузыри не прокалывают.
Первая помощь при электроожогах
Для электрических ожогов характерно закопчение и металлизация обожженных участков вследствие сгорания частиц проводников. Электроожоги часто сочетаются с термическими ввиду возгорания одежды.
При повреждении кожи электричеством необходимо:
Прекратить действие электрического тока.
Отключить прибор или провод от источника электропитания, сбросить токопроводящие провода с пострадавшего, оттащить от оголенных проводов. Человек, оказывающий первую помощь, должен позаботиться о своей безопасности. Перед выполнением манипуляции по обесточиванию необходимо обернуть руки сухой тканью, встать на доску, резиновый коврик или любой другой предмет, не проводящий электричество1.
После изоляции пострадавшего от источника тока при необходимости провести искусственную вентиляцию лёгких и закрытый массаж сердца. Поднести к носу пострадавшего ватку с 10% раствором аммиака1.
Накрыть обожженный участок стерильной повязкой.
Первая помощь при химических ожогах
Как можно быстрее снять одежду, пропитанную агрессивным веществом.
Промыть поврежденный участок.
В течение 10-15 минут пораженные области промывают большим количеством проточной холодной воды. Если контакт химического вещества с кожей длился некоторое время, то время обмывания увеличивают до 40 минут.
Нейтрализовать химикаты.
При поражениях кислотой используют 2-3% раствор натрия гидрокарбоната (пищевой соды), при воздействии щелочей применяют 2-5% раствор уксусной или лимонной кислоты.
Наложить на участки поражения сухую асептическую повязку.
Первая помощь при солнечных ожогах
Первая помощь при солнечном ожоге заключается в нанесении на кожу успокаивающих и заживляющих средств. При возникновении пузырей, можно рекомендовать влажно-высыхающие повязки с раствором танина или отваром коры дуба2. Дерматологи также рекомендуют приём средств от аллергии (антигистаминные средства)2.
Лечение ожогов
Для определения тактики лечения и прогнозирования восстановления пораженных тканей кроме причины ожога необходимо определить:
- Глубину повреждения. Для этого оценивают состояние кожных покровов. Покраснение кожи и пузыри трактуются в пользу II степени ожога.
Отсутствие болезненности при уколе иглой, выдергивании волос, прикосновении к месту ожога спиртосодержащим веществом, отсутствие «игры капилляров» после прижатия пальцем – в пользу тяжелого повреждения, не меньше, чем III-а степени. - Площадь повреждения. Медики в практике используют «правило девяток» и «ладони». Так, голова и одна верхняя конечность составляют по 9% от общей поверхности тела. Одна нижняя конечность, передняя и задняя поверхность тела по 18%, половые органы и промежность — 1%. По правилу «ладони», всю поверхность тела можно измерить ладонями, приняв размер 1 ладони за 1% от всей площади тела.
- На основе глубины и площади повреждения врачи рассчитывают индекс тяжести поражения.
Тяжелые ожоги должны лечиться в стационаре, ожоговом отделении.
В некоторых случаях требуется проведение первичной хирургической обработки для удаления омертвевших тканей, пересадки лоскута кожи.
Алгоритм обработки небольших ожогов и ран у ребенка. Смотрите короткое видео с врачом-хирургом Федором Яновичем Красковским.
Лечение ожогов на разных стадиях заживления
При восстановлении обожженной кожи происходят те же процессы,
что и при заживлении любых ран: стадия воспаления, регенерации,
созревания (эпитализации и реорганизации рубца).
Фазы заживления ожога
Для лечения ожогов I степени используют успокаивающие кремы и мази, содержащие декспантенол, танин. Заживление происходит за несколько дней.
Ожоги, начиная от II степени тяжести, подвержены инфицированию, поскольку нарушен кожный барьер. Для лечения и профилактики раневой инфекции назначают антисептические средства.
Фаза воспаления
К выбору антисептического препарата для обработки ожоговых ран нужно подойти особо тщательно. Средство должно обладать широким антибактериальным спектром действия, быть безопасным при нанесении, не вызывать жжения или болезненных ощущений во время обработки.
С этой целью с 70 годов ХХ века начали использовать препараты повидон-йода, оказывающие антибактериальное, противогрибковое и противовирусное действие4,7. Йод в комплексе с повидоном не вызывает жжение тканей при нанесении даже на открытые раны. Применение раствора и мази повидон-йода при поверхностных травмах приводит к быстрому и качественному заживлению ран без значимого воспаления и инфицирования5.
На основе повидон-йода для обеззараживающей обработки раневых поверхностей применяется 10% раствор для наружного использования Бетадин® и 10% мазь для наружного использования Бетадин®.
Средство тонким слоем наносят на поврежденную кожу несколько раз в сутки. При лечении инфицированных ран под салфетками, пропитанными раствором или мазью Бетадин®, в течение первых 5-7 суток уменьшается отёк и количество гнойного отделяемого, отмечается уменьшение боли6. Бетадин® раствор и мазь разрешены к применению у детей с месяца жизни7.
Инструкция
Где купить Бетадин® раствор?
Повидон йод
Характеристики и свойства повидон-йода. Для чего применяется повидон-йод? Инструкция по применению раствора, мази, свечей Бетадин® с повидон-йодом.
Подробнее
Фаза регенерации
На этапе регенерации используют восстанавливающие мази и кремы, например, средства на основе солей лантана, водного экстракта пшеницы, декспантенола.
Фаза созревания
Созревание рубцовой ткани происходит в третью фазу заживления ран. В зависимости от тяжести ожога могут остаться рубцовые изменения. На данном этапе для предотвращения развития грубых рубцов рекомендуется использовать кремы и гели на основе силикона, гиалуронидазы.
Как предотвратить ожоги у детей
У детей ожоговые травмы чаще встречаются в возрасте до 5 лет1. Любознательные малыши могут потянуть на себя кастрюлю с кипятком, сунуть палец в розетку, потрогать горячий утюг, вылить или распылить средства бытовой химии. Высокий риск возникновения ожогов у маленьких детей связан с их неспособностью самостоятельно оценить опасность огня, горячих жидкостей, химических веществ.
Поэтому для предупреждения получения детьми ожоговых ран рекомендуется:
- не оставлять маленького ребенка одного без присмотра
- в помещении, где пребывают маленькие дети, использовать специальные накладки на розетки, защищающие пальчики любопытных малышей
- не оставлять кружки, тарелки, кастрюли, сковородки с горячим содержимым в зоне непосредственной досягаемости детей
- закрыть отопительные радиаторы защитными накладками
- спички, зажигалки хранить на верхних полках
- электроприборы, находящиеся на столешницах, должны располагаться вдали от источника воды
- перед кормлением ребёнка проверять температуру приготовленной пищи
- средства для чистки сантехники и стекол хранить в специально отведенных для этого местах, недосягаемых для детей
- детям до 3 лет не рекомендуют пребывать на открытом солнце без одежды. Рекомендуется использовать солнцезащитные кремы с SPF 50+
Часто задаваемые вопросы
Что нельзя делать при ожоге у детей?
- Свежий ожог нельзя смазывать маслом или вазелином, пузыри не прокалывать, не сдирать прилипшую к ожогу одежду. Можно промыть место ожога большим количеством воды.
- При солнечном ожоге нельзя использовать сметану, кефир или другие народные средства. Рекомендуется применять специальные средства, например, с декспантенолом.
Можно ли прокалывать пузыри после ожога?
Для предотвращения инфицирования пузыри после ожога лучше не прокалывать самостоятельно, а обратиться к доктору для назначения правильного лечения. Если все же пузыри лопнули, то раневую поверхность нужно промыть раствором хлоргексидина или обработать раствором Бетадина®.
Как долго заживают ожоги?
В зависимости от глубины ожогового поражения длительность заживления будет разной. При ожоге I степени кожа восстановится за несколько дней.
При ожогах II степени, если в рану не попадет инфекция, кожа заживет в течение двух недель, при этом может остаться временное изменение цвета кожи (пигментация).
При ожогах III и IV степени заживление может затянуться до 1,5 месяцев и более. Обычно остаются рубцы и нарушение пигментации кожи.
Мошкова Елена Михайловна
Врач-дерматовенеролог, заведующая КДО по оказанию платных услуг СПб ГБУЗ «Городской кожно-венерологический диспансер» г.Санкт-Петербург

Читать по теме

Термический ожог кожи
Термический ожог возникает в результате воздействия высокой температуры на кожу и нижележащие ткани. Как оказать первую помощь,и чем обрабатывают такие повреждения?
Подробнее

Поливинилпирролидон (повидон)
Поливинилпирролидон (повидон): применение, использование в комплексе повидон-йод.
Подробнее

Мази и кремы от ожогов
Какие бывают мази для лечения ожогов, и как выбрать самую эффективную.
Подробнее
Список литературы
- Клинические рекомендации Ожоги термические, химические. Ожоги солнечные. Ожоги дыхательных путей// ООО Объединение комбустиологов «Мир без ожогов», 2020 год.
- Михайловича В.А., Мирошниченко А.Г. Руководство для врачей скорой медицинской помощи // Издательство МАПО, 2007 Санкт-Петербург.
- Бутов Ю.С., Скрипкина Ю.К., Иванова О. Л. Дерматовенерология. Национальное руководство// ГЭОТАР-Медиа, 2017 Москва.
- Инструкция по медицинскому применению ЛП Бетадин®, РЛС.
- Владимирова О.В., Лаврешин П.М, Владимиров В.И., Рыбалко А.Е., Зыбинский И.А. Опыт применения препарата повидон-йод в лечении поверхностных и глубоких ожогов// Амбулаторная хирургия №3 /4, 2019 г.
- Михальский В. В., Богданов А. Е., Жилина С. В., Привиденцев А. И., Аникин А. И., Ульянина А. А. Применение препарата Бетадин в лечении инфицированных ран// РМЖ №29 от 23.12.2010.
- Инструкция по медицинскому применению препарата Бетадин®, раствор, РУ П N015282/03.