Долговременная контрацепция — отличное решение для активных в половой жизни женщин, которые не планируют рожать в ближайшее время и находятся в стабильных отношениях. Методы долгосрочной контрацепции обеспечивают эффективную защиту от незапланированной беременности и высокий комфорт — не нужно принимать противозачаточные таблетки каждый день. Проще говоря — вы ни о чем не беспокоитесь и можете наслаждаться половой близостью.
Выбирая один из методов долгосрочной контрацепции, самым большим преимуществом является то, что не нужно беспокоиться о посещении гинеколога для получения новых рекомендаций о защите, от нежелательной беременности.
Среди методов контрацепции гормональные (в основном таблетки) и механические (в основном презервативы) методы контрацепции по-прежнему наиболее популярны, но большинство женщин также выбирают ВМС, вагинальные кольца, инъекции или гормональные имплантаты.
Долговременная гормональная контрацепция
Долгосрочная обратимая контрацепция (обратимые противозачаточные средства длительного действия LARC) — это не что иное, как группа методов контрацепции, которые при введении в организм обеспечивают защиту от беременности на длительное время, (несколько лет).
Это значит, что при использовании долгосрочной контрацепции не нужно помнить о ежедневном приеме противозачаточных таблеток, смене пластыря каждую неделю или использовании барьерных или химических контрацептивов перед половым актом.
Удобен ли данный метод?
Если вы хотите забеременеть и используете долгосрочные контрацептивы (внутриматочная спираль или гормональный имплантат) все что нужно сделать, это избавиться от них. Фертильность вернется не позднее, чем через два месяца после их удаления врачом.
Главное преимущество длительной гормональной контрацепции — это очень высокая защита от незапланированной беременности. По мнению гинекологов, долгосрочные методы контрацепции идеально подходят, как молодым не рожавшим женщинам, так и более зрелым, которые уже являются мамами, но также планируют в дальнейшем детей.
Дополнительным преимуществом является то,что данная контрацепция также подходит для кормящих женщин.
К методам обратимой длительной контрацепции относятся:
- ВМС (или спирали);
- противозачаточные имплантаты;
- инъекционная контрацепция;
- вагинальные кольца (гормональные кольца).
ВМС (или спирали), метод, известный с 19 века. Если гинеколог пропишет ВМС,есть возможность воспользоваться защитой от незапланированной беременности на срок от 3 до 7 лет. Действие ВМС основано на механической или гормональной контрацепции.
Как это происходит?
Спираль (ВМС) обычно имеет Т-образную форму и изготавливается из различных материалов, включая полиэтилен (с использованием меди или серебра), что затрудняет свободное движение сперматозоидов. Таким образом, этот метод блокирует возможность оплодотворения яйцеклетки.
Некоторые ВМС также содержат гормон прогестерон, который блокирует овуляцию. Эффективность противозачаточных спиралей составляет более 99%. Важно то, что после удаления ВМС из вашего организма фертильность возвращается через небольшой промежуток времени. И в следующем месяце после удаления спирали можно предпринять попытку зачать ребенка.
Интересен тот факт, что ВМС были изобретены еще в 19 веке, первоначально как средство лечения ретрофлексии матки. Однако вскоре выяснилось, что спирали более эффективны в предотвращении беременности. Хотя изначально у них было довольно много побочных эффектов, сегодня это один из самых эффективных методов контрацепции с редкими осложнениями. После введения ВМС, несколько дней вы можете испытывать дискомфорт в интимной области.
Противозачаточные имплантаты
Противозачаточный имплант основан на действии синтетических аналогов женских гормонов (они содержат только определенную дозу прогестинов), и это долгосрочный метод, который может работать в организме до 3 лет.
Как происходит установка имплантата?
Противозачаточный имплант — это небольшой стержень, пропитанный гормонами, который имплантируется под кожу, (этот процесс проходит безболезненно). Чаще всего его наносят на плечо недоминантной руки (если вы правша, оно будет располагаться на левом плече). Фактически, только вам будет известно об этом.
Гормоны, содержащиеся в имплантате под кожей, постепенно попадают в кровоток.
Имплантаты в первую очередь подавляют овуляцию, сгущают слизь в шейке матки и предотвращают попадание сперматозоидов в яйцеклетку. Противозачаточный имплант имеет 99,95% эффективности, что действительно доказывает его надежность.
Противозачаточный имплант станет идеальным решением, если вы забываете принимать таблетки каждый день или по какой-то причине, имеются противопоказания препаратов содержащие прогестерон и эстрогены.
Обратной стороной этого метода контрацепции (по сравнению с другими методами долгосрочной контрацепции) может быть более короткая продолжительность действия — 3 года. Могут быть побочным эффектом, на который иногда жалуются женщины после имплантации, нерегулярные месячные. Это нормальная реакция организма при использовании этого метода контрацепции.
Через 3 года имплант следует удалить или заменить на новый. Уменьшат видимость следа от разреза заживляющие мази. Если решите повторно поставить противозачаточный имплант, врач, скорее всего сделает это через тот же разрез, что и в прошлый раз. Помните, что при использовании этого метода очень важно проверять состояние имплантатов примерно каждые шесть месяцев.
Этого метод бывает достаточно недешев, но в сравнении с ежемесячными тратами на гормональное лечение — они аналогичны стоимости противозачаточных таблеток.
Что немаловажно, можно удалить имплант в любой момент и попытаться забеременеть в следующем менструальном цикле.
Противозачаточный укол
Можно выбрать длительную контрацепцию в инъекциях — их вводят внутримышечно, чаще всего в ягодицу или плечо. Противозачаточные инъекции не только удобны, но и очень эффективны в предотвращении беременности.
Это один из обратимых методов — он защищает от нежелательной беременности в течение 12 недель. Его эффективность при регулярном применении составляет 99,80%, но перерывы между инъекциями снижают его эффективность до 94%.
Противозачаточные инъекции делаются один раз в 12 недель или один раз в месяц (в случае инъекций нового поколения). Однако, этот метод не рекомендуется парам, которые планируют завести детей в ближайшем будущем.
Потому что время для восстановления фертильности после использования противозачаточных инъекций может занять до года с момента последнего введения. По сравнению с другими долгосрочными методами контрацепции это достаточно долгий срок. Еще одним недостатком этого метода является то, что инъекцию должен проводить исключительно гинеколог.
Женщины, кормящие грудью через шесть недель после родов, предпочитают противозачаточные инъекции. Кроме того, если есть риск тромботических заболеваний, инъекция значительно снижает риск по сравнению с другими методами контрацепции. Поэтому, если вы имеете отношение к этой группе, стоит спросить врача об этом методе контрацепции.
Какова эффективность долгосрочной контрацепции?
Несомненно то, что долгосрочные методы контрацепции наиболее эффективны для защиты от незапланированной беременности. Индекс Перла, который рассчитывает количество беременностей на 100 женщин, использующих тот или иной метод контрацепции в случае долгосрочных методов, показывает наиболее эффективный результат.
В случае незащищенного полового акта индекс Перла достигает 85, а с гормональными имплантатами — этот показатель колеблется от 0,01 до 0,06.
Учитывайте, что долгосрочная контрацепция требует консультации с гинекологом, который после тщательного собеседования и анализов выберет для вас наилучшую форму защиты.
Когда противопоказаны долгосрочные гормональные контрацептивы?
Обязательно нужна консультация врача, потому что подавляющее большинство долгосрочных контрацептивов основано на действии синтетических женских гормонов, которые, помимо множества преимуществ, также имеют множество недостатков.
Некоторые женщины не могут использовать комбинированные препараты, потому что эстрогены могут отрицательно повлиять на сердечно-сосудистую систему, метаболизм печени и липидный профиль. Следует быть особенно осторожными с этими методами контрацепции, женщинам в возрасте 35 лет и курящим сигареты, а также имеющим в роду, наследственные тромбоэмболические или сердечными заболевания.
До сих пор существует неправильное представление о том, что долгосрочная контрацепция предназначена только для женщин, которые уже стали матерями и не планируют дальнейшую беременность. Многие гинекологи не рекомендуют противозачаточную спираль не рожавшим женщинам. Однако Всемирная организация здравоохранения утверждает, что ВМС могут использоваться женщинами, не имеющими детей, и что это не повлияет на будущую беременность.
Например, что касается противозачаточного имплантата, после его удаления, в следующем месячном цикле вы можете начать попытки забеременеть.
Сколько стоит долгосрочная контрацепция?
Хотя долгосрочная контрацепция считается дорогостоящей, надо учитывать, что во время ее использования она защищает от нежелательной беременности на срок до 5 лет. Психологический комфорт в такой ситуации бесценен и не нужно беспокоиться о том, что упаковка с таблетками закончится, потому что долгосрочная контрацепция защищает, как минимум на несколько лет.
Современные (и долгосрочные) противозачаточные средства для мужчин
Женщины могут выбирать из множества методов контрацепции, в то время как у мужчин есть выбор только из трех вариантов:
- презерватив;
- вазэктомия;
- просто бездействие.
В скором времени ситуация изменится, поскольку ученые хотят вывести на медицинский рынок современные методы контрацепции для мужчин.
Противозачаточные таблетки для мужчин, которые регулируют уровень тестостерона и влияют на выработку спермы, успешно прошли испытания. Эксперимент с участием 83 человек показал, что это эффективно и безопасно. Единственным побочным эффектом была небольшая прибавка в весе.
В последние годы были протестированы и мужские противозачаточные инъекции, но они не прошли проверку. У них было больше побочных эффектов, в том числе бесплодие, что противоречит идее этого метода контрацепции.
Противозачаточные таблетки 1 раз в месяц. Является ли это возможным?
Гормональные таблетки — один из самых эффективных методов контрацепции. Однако условием их полной эффективности является регулярный прием. Ежемесячные таблетки были бы идеальным решением для многих женщин. В настоящее время ученые работают над таким решением.
Что делает противозачаточные средства менее эффективными? Некоторые травы, препараты, ускоряющие перистальтику кишечника, и препараты со слабительным действием, высокие дозы витамина С, но больше всего — нерегулярный прием таблеток.
Чтобы таблетки подействовали, их нужно принимать регулярно — в соответствии с предписаниями врача или указаниями в инструкции. Бывает, что у многих женщин забывших принять дозу препарата это может привести к нежелательной беременности. Чем больше ошибок в цикле, тем, конечно, возможней риск.
Противозачаточные таблетки 1 раз в месяц
Ученые из Гарвардской медицинской школы и Массачусетского технологического института решили удовлетворить желание женщин и разработали противозачаточные таблетки, которые принимают только раз в 30 дней. Однако приобрести данный препарат в аптеках пока невозможно,т.к. он находится на стадии тестирования.
Прототип таблетки имеет форму звезды, которая при проглатывании выделяет соответствующую дозу гормонов и после окончания работы выводится из организма. Ученые уверяют, что у женщины после приема такой таблетки не будет проблем с пищеварением, а еще она устойчива к кислоте желудочного сока.
Результаты исследования были опубликованы в журнале Science of Translational Medicine. Таблетки до сих пор тестировались только на животных (морские свинки). Через несколько лет начнутся испытания на людях и если тесты пройдут успешно, эту форму лекарства можно также будет использовать с другими препаратами длительного действия.
Как принимать противозачаточные таблетки?
Оральные гормональные контрацептивы следует принимать ежедневно. Некоторые препараты содержат 28 таблеток — 21 актив и 7 плацебо. Другие просто содержат 21 активную таблетку, после чего женщина делает 7-дневный перерыв и должна не забыть начать новую упаковку в нужный день.
Методы контрацепции, о которых не нужно помнить каждый день, включают гормональные пластыри. Их достаточно менять 1 раз в 7 дней. В аптеках также доступны противозачаточные инъекции, которые применяются один раз в три месяца или один раз в месяц — в зависимости от типа препарата. Другие долгосрочные методы контрацепции включают противозачаточный имплант, ВМС, и вагинальное кольцо (гормональное кольцо).
Ошибка: Контактная форма не найдена.
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
Выпускник медицинского факультета УЛГУ. Интересы: современные медицинские технологии, открытия в области медицины, перспективы развития медицины в России и за рубежом.
Новое противозачаточное средство, разработанное американской медицинской командой ученых, избавит женщин от ежедневной головной боли — приема противозачаточных таблеток. Инновационную таблетку достаточно будет принимать всего единожды в месяц.
По сообщениям новостного портала BBC, противозачаточный препарат уже был протестирован на животных. Результаты опытов были опубликованы в текущем выпуске Science of Transal Medicine.
Как работает новое противозачаточное
После приема внутрь таблетка остается в желудке в течение нескольких недель и медленно выделяет гормоны, предотвращающие беременность. Гормоны находятся в специальной оболочке, эффективно противостоящей кислотным атакам слизистой желудка.
Опыты, финансируемые Фондом Билла и Мелинды Гейтс, было проведены на свиньях, так как органы этих животных наиболее близки к человеческим. Ученые надеются, что клинические испытания на людях могут начаться в течение ближайших нескольких лет.
Новую противозачаточную таблетку разработали ученый Джованни Траверсо из Гарвардского медицинского университета вместе с коллегами из Массачусетского технологического университета. Он подтвердил, что тесты показали полную безопасность препарата и не вызвали проблем с пищеварением.
Зачем нужен новый метод контрацепции
Эффективность традиционных противозачаточных таблеток, которыми пользуются миллионы женщин во всем мире, составляет 99%, то есть риски нежелательной беременности несут менее одной на 100 женщин. Однако, согласно исследованиям, почти половина из тех, кто принимает таблетки, пропускает день или принимает таблетку в неподходящее время, снижая ее эффективность до 91%. Это означает по факту, что риску нежелательной беременности подвержена каждая десятая женщина.
Более долгосрочные методы контрацепции уже существуют. Это инъекции, которые нужно повторять раз в два месяца или пластырь, требующий еженедельной замены. А вот пероральных противозачаточных таблеток длительного действия до сих пор нет.
Несмотря на то, что о гормональной контрацепции не говорит разве что ленивый, достоверных фактов о ней меньше, чем мифов. Стоит отметить, что в нашей стране женщины в репродуктивном возрасте используют её всего на 9%, в то время, как в США, например на 45%. Как выбирать и стоит ли использовать такие контрацептивы вообще, на что обратить внимание и как принимать, чтобы исключить побочные эффекты и получить плюсы для здоровья.
Для чего нужны гормоны
Нигде в литературе, интернете или кабинете врача, вы не найдете исчерпывающей информации о том, почему стоит начать приём гормональных контрацептивов или почему нет. Мнения одних специалистов утверждает, что их нужно принимать пожизненно с ранней молодости, другие склоняются к тому, что употреблять их допустимо короткими курсами в целях лечения. Но на самом деле, правда на обеих чашах весов.
Гормоны играют в человеческом теле важнейшую роль, контролируя все жизненно важные процессы, в том числе и репродуктивные. Когда гормональный фон в равновесии — жизнь человека находится в состоянии “дзен”. Но гормональная система, как и любая другая в нашем организме может давать сбой. В этом случае, на помощь приходят синтетические производные.
У женщин в основном, гормональные колебания приводят к ряду “неудобных” последствий:
- Нарушение менструального цикла
- Перепады настроения и психоэмоциональные нарушения
- Скачки веса
- Заболевания половой сферы
- Невозможность зачатия или вынашивания ребенка
- Косметологические дефекты, угри и прыщи, высыпания на лице и теле, выпадение волос
И много других неприятностей, когда требуется гормональная коррекция. Кроме лечения женской репродуктивной системы, препараты используются и как целенаправленный метод контрацепции. Но правильным в данном случае, будет обязательное прохождение хотя бы минимального обследования, ведь это серьезный препарат, а не витамины.
Как работают гормональные контрацептивы?
Миссия таких контрацептивных средств — воспрепятствовать наступлению беременности. И происходит это под воздействием синтетических гормонов или комбинированных оральных контрацептивов (КОК), которые в микродозах либо “усыпляют” яйцеклетки, либо повышают вязкость слизи во влагалище и подавляют функцию овуляции, которой управляет гипофиз. Он же поддерживает нормальный уровень прогестерона, необходимого для вынашивания малыша. То есть, гипофиз поставил на паузу воспроизведению потомства, яйцеклетки не выбрасываются из яичника без надобности, поэтому оплодотворение становится невозможным.
Какое обследование стоит пройти перед началом употребления КОК?
Прежде, чем доктор поймет полную картину вашего здоровья на основе анализов, обязательно поделитесь максимальной информацией о своём образе жизни, наследственных и хронических заболеваниях, если таковые имеются.
Например, для курящих девушек оральная контрацепция попадает под запрет, потому как приём этих средств может влиять на процесс кровообращения, сгущать кровь, что в сочетании с никотином может в разы повышать риск сердечно-сосудистых заболеваний и патологий вен.
Желательными считаются биохимический анализ крови (КОК противопоказаны при сахарном диабете, заболеваний печени и почек), анализ мочи, узи внутренних органов и органов малого таза, обязательный осмотр у доктора.
Идеальным будет, если вы сдадите анализ крови, чтобы проверить уровень прогестерона, эстрогена, пролактина, ЛГ — лютеинизирующий гормон и ФСГ — фолликулостимулирующий гормон, эстрадиола, андрогенного стероидного гормона, который кроме мужских органов, присутствует и в яичниках, а все перечисленные пункты влияют на общее состояние репродуктивной системы.
Но, качество женского организма зависит не только от функционирования женских половых органов. Обеспечить гармоничное бытие помогают ещё и производные щитовидной железы, которые по возможности тоже желательно сдать. Это ТТГ, Т4 свободный, Т3 свободный — они влияют на общее самочувствие, нервную систему, артериальное давление, состояние кожи и волос, углеводный обмен, а значит и вес.
Это — идеальная картина. Но, чаще всего, врач назначает противозачаточные, руководствуясь минимальными сведениями, которых иногда бывает достаточно. Проходить обследования или нет — дело сознательности пациентки, но никак не обязательное назначение врача.
Как выбрать гормональные контрацептивы
Все они подразделяются на 2 вида: комбинированные таблетки (КОК) и мини-пили. Как можно понять, комбинированные состоят из двух компонентов, мини-таблетки базируются на одном.
Отличия КОК и мини-пили
Отличаются они не только составом, но и своим действием на организм.
Мини-пили, как правило, состоят из гестагенов в микродозе. Клинически подтвержденная эффективность у них ниже, чем у комбинированных, но есть плюс — пригодны при грудном вскармливании и через 1,5 месяца после родов. За счёт того, что препарат содержит один низкодозированный компонент, он воздействует лишь на эндометрий, не затрагивая основные функции половой системы. Так, их приём делает прикрепление оплодотворенной яйцеклетки невозможным и беременность не наступает.
Такой принцип действия мини-пили даёт неоспоримое преимущество перед КОК — сведение побочных явлений к минимуму. Выбор в пользу мини-пили делается врачом ещё и в том случае, когда у пациентки есть серьезные причины для запрета использования комбинированных ОК — артериальная гипертензия, хронические болезни печени, диабет, мигрени.
КОК, в отличие от предыдущего варианта, обладает более массивным воздействием, потому как противозачаточный эффект наступает через гипофиз. Комбинированные делятся ещё на три типа:
монофазные — каждая пилюля в упаковке содержит одинаковую дозу гормонов, не вызывают повышения давления, не провоцируют увеличение массы тела, не задерживают жидкость, не оказывают существенного влияния на печень. Диане, Силест, Марвелон, Силест, Лактинет, Логест.
двухфазные — содержат разные дозы гормонов: первое большинство содержат эстрогены, в оставшихся к эстрогенам подключаются гестагены. Такой подход имитирует естественное колебание гормонов у девушки в разный период цикла. Препараты этой группы назначают не часто. Антиовин, Регевидон, Минизистон, Адепал
трехфазные — содержат разные дозы гормонов, но суммарно — наименьшая или микродоза — по сравнению с предыдущими препаратами. Считаются наиболее современными и наиболее естественно имитирующими цикл. Тризистон, Три-регол, Три-мерси, Триновум.
Плюсы и минусы КОК
Если у вас на повестке встал вопрос о выборе контрацептивных таблеток, следует понимать, что даже полноценное обследование, основательная консультация у гинеколога и осмотр не смогут дать полностью благоприятных прогнозов относительно употребления гормональных пилюль. Организм каждой дамы индивидуален, как и подбор средств.
- Считаются самым эффективным способом предотвращения нежелательной беременности
- Имеют “приятные бонусы” ввиде чистой кожи, избавления от угрей и акне, отсутствию жирности кожи, снижения веса, снижения болевых ощущений во время месячных и устранение ПМС, увеличения размера груди.
- дополнительно оказывают профилактическое и лечебное воздействие на женскую репродуктивную систему
- удобны и просты в применении
- снижают риск развития раковых опухолей яичников, эндометрия и шейки матки
Минусы:
- не защитят от вагинальных инфекций и грибков, опасных заболеваний
- требуют строгой дисциплины приёма в одно и то же время ежедневно
- могут вызывать нежелательные побочные эффекты: головные боли, тошнота, задержка жидкости, повышение аппетита, перепады настроения
- полное восстановление способности к зачатию восстанавливается у женщины от 2 до 6 месяцев
- не сочетаемы с некоторыми лекарствами (противосудорожными и антибактериальными) и образом жизни (даже периодическое употребление алкоголя и курение)
Как правильно принимать гормоны
- Все противозачаточные препараты выпускаются либо с 21 активной таблеткой в блистере, либо с 28.
- Внимательно ознакомиться с инструкцией, соблюдать все указания изготовителя
- Пить таблетки следует с 1 по 5 день начала месячных. Если это пачка с 21 таблеткой то после приёма последней делается перерыв на 7 дней и после важно приступить к следующей пачке, независимо от того, в какой день началась менструация. Если противозачаточных пилюль в упаковке 28, то никакие перерывы не нужны. После последней таблетки, сразу начинаете следующую. В этом случае менструация наступает с 21-го по 28 день.
- Контролируйте время приёма каждый день! (строгий приём в одно и то же время касается мини-пили, так как её действие непродолжительно и опоздание даже на 2-3 часа сводит противозачаточный эффект к нулю)
- В первую неделю употребления препарата рекомендуется использовать дополнительные способы защиты от нежелательной беременности.
- При резком появлении тошноты, рвоты, диареи после выпитой таблетки, следует немедленно прекратить принимать гормоны и попытаться подобрать другие препараты и методы.
- При пропуске противозачаточного руководствуйтесь инструкциями производителя
- Если по каким-либо причинам не наступило кровотечение отмены (ожидаемые месячные), не прерывайте приём и обратитесь за консультацией к гинекологу
Противопоказания:
Среди строгих противопоказаний у этих видов контрацептивов выделяют:
- злокачественные и доброкачественные опухоли различной локации
- сахарный диабет
- тромбоз
- панкреатит
- патологии печени и почек
- патологии сердца и сосудов
Джес® (Yaz®) инструкция по применению
📜 Инструкция по применению Джес®
💊 Состав препарата Джес®
✅ Применение препарата Джес®
📅 Условия хранения Джес®
⏳ Срок годности Джес®
Описание лекарственного препарата
Джес®
(Yaz®)
Основано на официальной инструкции по применению препарата, утверждено компанией-производителем
и подготовлено для печатного издания справочника Видаль 2023 года.
Дата обновления: 2023.01.09
Владелец регистрационного удостоверения:
Контакты для обращений:
БАЙЕР АГ
(Германия)
Код ATX:
G03AA12
(Дроспиренон и этинилэстрадиол)
Лекарственная форма
| Джес® |
Таб., покр. пленочной оболочкой, 3 мг+0.02 мг: 28 или 84 шт. в компл. с блоком наклеек д/оформления календаря приема рег. №: ЛСР-008842/08 |
Форма выпуска, упаковка и состав
препарата Джес®
Таблетки, покрытые пленочной оболочкой (с действующими веществами) светло-розового цвета, круглые, двояковыпуклые; на одной стороне таблетки в правильном шестиграннике выгравировано «DS»; (24 шт. в блистере).
Вспомогательные вещества: лактозы моногидрат — 48.18 мг, крахмал кукурузный — 28 мг, магния стеарат — 0.8 мг.
Состав оболочки: лак розовый — 3 мг или альтернативно: гипромеллоза 5 cP — 1.5168 мг, тальк — 0.3036 мг, титана диоксид — 1.1748 мг, краситель железа оксид красный — 0.0048 мг.
Таблетки, покрытые пленочной оболочкой (плацебо) белого цвета, круглые, двояковыпуклые; на одной стороне таблетки в правильном шестиграннике выгравировано «DP»; (4 шт. в блистере).
Вспомогательные вещества: лактозы моногидрат — 23.205 мг, целлюлоза микрокристаллическая — 54.21 мг, магния стеарат — 0.585 мг.
Состав оболочки: гипромеллоза 5 cP — 1.01 мг, тальк — 0.2 мг, титана диоксид — 0.79 мг.
28 шт. (24 активные таблетки и 4 таблетки плацебо) — блистеры (1) — книжки-раскладушки (1) в комплекте с самоклеящимся календарем приема — пленка×.
28 шт. (24 активные таблетки и 4 таблетки плацебо) — блистеры (1) — книжки-раскладушки (3) в комплекте с самоклеящимся календарем приема — пленка×.
× На прозрачную пленку наносится упаковочный стикер.
Фармакологическое действие
Джес® — комбинированный гормональный контрацептивный препарат с антиминералокортикоидным и антиандрогенным действием.
Контрацептивный эффект комбинированных пероральных контрацептивов (КОК) основан на взаимодействии различных факторов, наиболее важными из которых являются подавление овуляции и изменения в эндометрии.
При правильном применении индекс Перля (число беременностей на 100 женщин в год) составляет менее 1. При пропуске таблеток или неправильном применении индекс Перля может возрастать.
У женщин, принимающих КОК, менструальный цикл становится более регулярным, реже наблюдаются болезненные менструации, уменьшается интенсивность и продолжительность кровотечения, что снижает риск развития анемии. Применение КОК с более высокой дозой эстрогена (50 мкг этинилэстрадиола) снижает риск развития рака эндометрия и яичников, неизвестно, относится ли это также и к низкодозированным КОК.
Дроспиренон, содержащийся в препарате Джес®, обладает антиминералокортикоидным действием. Предупреждает увеличение массы тела и появление отеков, связанных с вызываемой эстрогенами задержкой жидкости, что обеспечивает хорошую переносимость препарата. Дроспиренон оказывает положительное воздействие на предменструальный синдром (ПМС). Показана клиническая эффективность препарата Джес® в облегчении симптомов тяжелой формы ПМС, таких как выраженные психоэмоциональные нарушения, нагрубание молочных желез, головная боль, боль в мышцах и суставах, увеличение массы тела и другие симптомы, ассоциированные с менструальным циклом.
Дроспиренон также обладает антиандрогенной активностью и способствует уменьшению акне (угрей), жирности кожи и волос (себореи). Это действие дроспиренона подобно действию естественного прогестерона, вырабатываемого организмом.
Дроспиренон не обладает андрогенной, эстрогенной, глюкокортикоидной и антиглюкокортикоидной активностью. Все это в сочетании с антиминералокортикоидным и антиандрогенным действием обеспечивает дроспиренону биохимический и фармакологический профиль, сходный с естественным прогестероном.
В сочетании с этинилэстрадиолом дроспиренон демонстрирует благоприятный эффект на липидный профиль, характеризующийся повышением ЛПВП.
Фармакокинетика
Дроспиренон
Всасывание
При приеме внутрь дроспиренон быстро и почти полностью абсорбируется. После однократного приема внутрь Cmax дроспиренона в плазме крови достигается примерно через 1-2 ч и составляет около 38 нг/мл. Биодоступность — 76-85%. Прием пищи не влияет на биодоступность дроспиренона.
Распределение
После приема внутрь наблюдается двухфазное снижение концентрации дроспиренона в плазме крови, с T1/2, соответственно, 1.6±0.7 ч и 27±7.5 ч. Дроспиренон связывается с сывороточным альбумином и не связывается с глобулином, связывающим половые гормоны (ГСПГ), или кортикостероид-связывающим глобулином (КСГ). Лишь 3-5% от общей концентрации вещества в плазме крови присутствует в качестве свободного гормона. Индуцированное этинилэстрадиолом повышение ГСПГ не влияет на связывание дроспиренона белками плазмы. Средний кажущийся Vd составляет 3.7±1.2 л/кг.
Равновесная концентрация. Во время циклового приема максимальная Css дроспиренона в плазме достигается между 7 и 14 днем лечения и составляет приблизительно 70 нг/мл. Отмечалось повышение концентрации дроспиренона в плазме крови примерно в 2-3 раза (за счет кумуляции), что обуславливалось соотношением T1/2 в терминальной фазе и интервала дозирования.
Метаболизм
После приема внутрь дроспиренон экстенсивно метаболизируется. Большинство метаболитов в плазме представлены кислотными формами дроспиренона. Дроспиренон также является субстратом для окислительного метаболизма, катализируемого изоферментом цитохрома Р450 CYP3A4.
Выведение
Скорость метаболического клиренса дроспиренона в плазме крови составляет 1.5±0.2 мл/мин/кг. В неизмененном виде дроспиренон выводится только в следовых количествах. Метаболиты дроспиренона выводятся через кишечник и почками в соотношении примерно 1.2:1.4. T1/2 составляет приблизительно 40 ч.
Фармакокинетика у особых групп пациенток
Нарушения функции почек. Css дроспиренона в плазме крови у женщин с почечной недостаточностью легкой степени тяжести (КК 50-80 мл/мин) были сравнимы с соответствующими показателями у женщин с нормальной функцией почек (КК >80 мл/мин). У женщин с почечной недостаточностью средней степени тяжести (КК 30-50 мл/мин) концентрация дроспиренона в плазме крови была в среднем на 37% выше, чем у женщин с нормальной функцией почек. Лечение дроспиреноном хорошо переносилось во всех группах. Прием дроспиренона не оказывал клинически значимого влияния на концентрацию калия в плазме крови. Фармакокинетика дроспиренона не изучалась у пациенток с почечной недостаточностью тяжелой степени.
Нарушения функции печени. Дроспиренон хорошо переносится пациентками с печеночной недостаточностью легкой или средней степени тяжести (класс В по шкале Чайлд-Пью). Фармакокинетика дроспиренона не изучалась у пациенток с печеночной недостаточностью тяжелой степени.
Этинилэстрадиол
Всасывание
После приема внутрь этинилэстрадиол быстро и полностью абсорбируется. Cmax в плазме крови после однократного приема внутрь достигается через 1-2 ч и составляет около 88-100 пг/мл. Абсолютная биодоступность в результате пресистемного конъюгирования и метаболизма при «первом прохождении» через печень составляет приблизительно 60%. Сопутствующий прием пищи снижает биодоступность этинилэстрадиола примерно у 25% обследованных, тогда как у других участников исследования подобных изменений не отмечалось.
Распределение
Концентрация этинилэстрадиола в плазме крови снижается двухфазно, терминальная фаза характеризуется Т1/2, составляющим приблизительно 24 ч. Этинилэстрадиол в значительной степени, но не специфически, связывается с сывороточным альбумином (примерно 98.5%) и вызывает возрастание концентраций ГСПГ в плазме. Кажущийся Vd составляет около 5 л/кг.
Равновесная концентрация. Css достигается в течение 2-й половины цикла приема препарата, причем концентрация этинилэстрадиола в плазме крови увеличивается примерно в 1.5-2.3 раза.
Метаболизм
Этинилэстрадиол подвергается значительному первичному метаболизму в кишечнике и печени. Этинилэстрадиол и его окислительные метаболиты первично конъюгированы с глюкуронидами или сульфатом. Скорость метаболического клиренса этинилэстрадиола составляет около 5 мл/мин/кг.
Выведение
Этинилэстрадиол практически не выводится в неизмененном виде. Метаболиты этинилэстрадиола выводятся почками и через кишечник в соотношении 4:6. T1/2 метаболитов составляет примерно 24 ч.
Показания препарата
Джес®
- контрацепция;
- контрацепция и лечение угревой сыпи (acne vulgaris) средней степени тяжести;
- контрацепция и лечение тяжелой формы предменструального синдрома.
Режим дозирования
Как принимать препарат Джес®
Таблетки следует принимать в порядке, указанном стрелками на упаковке, ежедневно приблизительно в одно и то же время, с небольшим количеством воды. Таблетки принимают без перерыва в приеме. Следует принимать по 1 таб./сут последовательно в течение 28 дней. Прием таблеток из каждой последующей упаковки следует начинать на следующий день после приема последней таблетки из предыдущей упаковки. Кровотечение «отмены», как правило, начинается на 2-3 день после начала приема не содержащих гормоны (белых) таблеток и может еще не завершиться до начала приема таблеток из следующей упаковки. Прием таблеток из новой упаковки всегда нужно начинать в один и тот же день недели, а кровотечения «отмены» будут наступать примерно в одни и те же дни каждого месяца.
Как начинать прием препарата Джес®
При отсутствии приема каких-либо гормональных контрацептивных препаратов в предыдущем месяце
Прием препарата Джес® следует начинать в первый день менструального цикла (т.е. в первый день менструального кровотечения), в этом случае дополнительных мер контрацепции не требуется. Допускается начало приема на 2-5 день менструального цикла, но в этом случае рекомендуется дополнительно использовать барьерный метод контрацепции в течение первых 7 дней приема таблеток из первой упаковки.
При переходе с других комбинированных контрацептивных препаратов (КОК, контрацептивного вагинального кольца или контрацептивного трансдермального пластыря)
Предпочтительно начинать прием препарата Джес® на следующий день после приема последней таблетки, содержащей гормоны, из предыдущей упаковки, но ни в коем случае не позднее следующего дня после обычного перерыва в приеме таблеток, содержащих гормоны, или после приема последней таблетки, не содержащей гормоны.
Прием препарата Джес® следует начинать в день удаления вагинального кольца или пластыря, но не позднее дня, когда должно быть введено новое кольцо или наклеен новый пластырь.
При переходе с контрацептивных препаратов, содержащих только гестагены («мини-пили», инъекционные формы, имплантат), или с высвобождающего гестаген внутриматочного контрацептива
Женщина может перейти с «мини-пили» на препарат Джес® в любой день (без перерыва); с имплантата или внутриматочного контрацептива с гестагеном — в день его удаления; с инъекционного контрацептива — в день, когда должна быть сделана следующая инъекция. Во всех случаях необходимо использовать дополнительно барьерный метод контрацепции в течение первых 7 дней приема таблеток.
После аборта в I триместре беременности
Женщина может начинать прием препарата немедленно после самопроизвольного или медицинского аборта в I триместре беременности. При соблюдении этого условия женщина не нуждается в дополнительных мерах контрацепции.
После родов (при отсутствии грудного вскармливания) или прерывания беременности во II триместре
Прием препарата можно начинать на 21-28 день после самопроизвольного или медицинского аборта или после родов, при отсутствии грудного вскармливания. Если прием начат позднее, необходимо использовать дополнительно барьерный метод контрацепции в течение первых 7 дней приема таблеток. Однако если половой контакт уже имел место, до начала приема препарата Джес® должна быть исключена беременность или необходимо дождаться первой менструации.
Прекращение приема препарата Джес®
Прекратить прием препарата можно в любое время. Если женщина не планирует беременность или женщине противопоказана беременность, потому что она принимает потенциально опасные для плода препараты, следует обсудить с врачом другие методы контрацепции.
Если женщина планирует беременность, рекомендуется прекратить прием препарата и подождать естественного менструального кровотечения, и уже потом пытаться забеременеть. Это поможет более точно рассчитать срок беременности и время родов.
Инструкция по обращению с упаковкой препарата Джес®
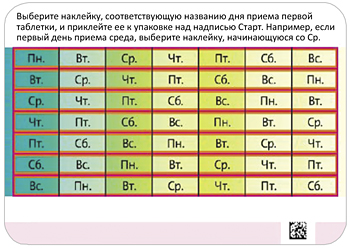
В упаковку препарата Джес® вклеен блистер, в котором содержатся 24 таблетки, содержащие гормоны (светло-розовые) и 4 не содержащие гормоны (белые) таблетки (последний ряд). В упаковку также вложен самоклеящийся календарь приема, состоящий из 7 самоклеящихся полосок с отмеченными на них названиями дней недели. Необходимо выбрать ту полоску, где первым указан тот день недели, в который планируется начинать прием таблеток. Например, если женщина начинает прием таблеток в среду, нужно использовать полоску, которая начинается со «Ср.» (см. рис. 1).
Рис. 1
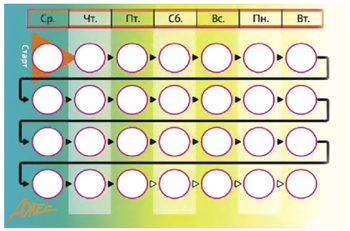
Полоску наклеивают вдоль верхней части упаковки так, чтобы обозначение первого дня находилось над той таблеткой, на которую направлена стрелка с надписью «Старт» (рис. 2).
Рис. 2
Таким образом, будет видно, в какой день недели следует принять каждую таблетку (рис. 3).
Рис. 3
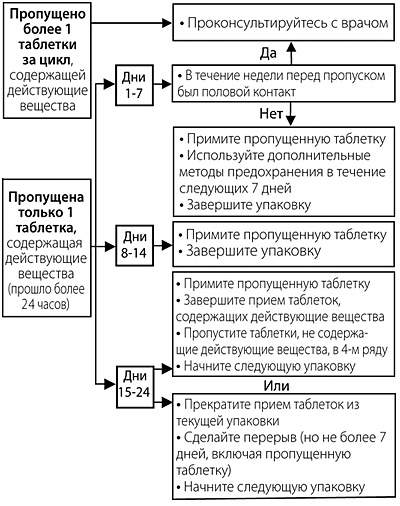
Прием пропущенных таблеток
Пропуск таблеток, не содержащих гормоны (белых), можно игнорировать. Тем не менее, их следует выбросить, чтобы случайно не продлить период приема таблеток, не содержащих гормоны (белых). Следующие рекомендации относятся только к пропуску таблеток, содержащих гормоны (светло-розовых):
Если опоздание в приеме препарата составило менее 24 ч, контрацептивная защита не снижается. Женщина должна принять пропущенную таблетку как можно скорее, а следующие таблетки принимать в обычное время.
Если опоздание в приеме таблеток составило более 24 ч, контрацептивная защита может быть снижена. Чем больше таблеток пропущено, и чем ближе пропуск таблеток к фазе приема не содержащих гормоны (белых) таблеток, тем выше вероятность беременности.
При этом можно руководствоваться следующими двумя основными правилами:
- прием препарата никогда не должен быть прерван более чем на 7 дней (следует обратить внимание на то, что рекомендуемый интервал приема не содержащих гормоны (белых) таблеток составляет 4 дня);
- для достижения адекватного подавления гипоталамо-гипофизарно-яичниковой системы требуются 7 дней непрерывного приема таблеток.
Если опоздание в приеме содержащих гормоны (светло-розовых) таблеток составило более 24 ч, необходимо придерживаться следующих рекомендаций:
При пропуске в период с 1-го по 7-й день приема таблеток
Женщина должна принять последнюю пропущенную таблетку сразу, как только вспомнит об этом, даже если это означает прием двух таблеток одновременно. Следующие таблетки необходимо принимать в обычное время. Кроме того, в течение последующих 7 дней необходимо дополнительно использовать барьерный метод контрацепции (например, презерватив). Если половой контакт имел место в течение 7 дней перед пропуском таблетки, следует учесть возможность наступления беременности.
При пропуске в период с 8-го по 14-й день приема таблеток
Женщина должна принять последнюю пропущенную таблетку сразу, как только вспомнит об этом, даже если это означает прием двух таблеток одновременно. Следующие таблетки необходимо принимать в обычное время.
При условии, что женщина принимала таблетки правильно в течение 7 дней, предшествующих первой пропущенной таблетке, нет необходимости в использовании дополнительных мер контрацепции. В противном случае, а также при пропуске двух и более таблеток, необходимо дополнительно использовать барьерные методы контрацепции (например, презерватив) в течение 7 дней.
При пропуске в период с 15-го по 24-й день приема таблеток
Риск снижения надежности неизбежен из-за приближающегося периода приема не содержащих гормоны (белых) таблеток. Нужно строго придерживаться одного из двух следующих вариантов. При этом, если в течение 7 дней, предшествующих первой пропущенной таблетке, все таблетки принимались правильно, нет необходимости применять дополнительные контрацептивные методы. В противном случае, женщине необходимо применять первую из следующих схем и дополнительно использовать барьерный метод контрацепции (например, презерватив) в течение 7 дней.
- Женщина должна принять последнюю пропущенную таблетку как можно скорее, как только вспомнит (даже если это означает прием двух таблеток одновременно). Следующие таблетки принимают в обычное время, пока не закончатся содержащие гормоны (светло-розовые) таблетки в упаковке. 4 не содержащие гормоны (белые) таблетки следует выбросить и незамедлительно начинать прием таблеток из следующей упаковки. Кровотечение «отмены» маловероятно пока не закончатся содержащие гормоны (светло-розовые) таблетки во второй упаковке, но могут отмечаться «мажущие» выделения и/или «прорывные» кровотечения во время приема таблеток.
- Женщина может также прервать прием содержащих гормоны (светло-розовых) таблеток из текущей упаковки. Затем она должна сделать перерыв не более 4 дней, включая дни пропуска таблеток, и затем начинать прием препарата из новой упаковки.
Если женщина пропускала прием содержащих гормоны (светло-розовых) таблеток и во время приема не содержащих гормоны (белых) таблеток кровотечение «отмены» не наступило, необходимо исключить беременность.
Для удобства данная информация представлена на упаковке в виде следующей схемы:
Допускается принимать не более 2 таблеток в один день.
Рекомендации при желудочно-кишечных расстройствах
При тяжелых желудочно-кишечных расстройствах всасывание может быть неполным, поэтому следует принять дополнительные контрацептивные меры.
Если в течение 3-4 ч после приема содержащей гормоны (светло-розовой) таблетки была рвота или диарея, следует ориентироваться на рекомендации при пропуске таблеток. Если женщина не хочет менять свою обычную схему приема и переносить начало менструации на другой день недели, следует принять дополнительную содержащую гормоны (светло-розовую) таблетку.
Отсрочка начала кровотечения «отмены»
Для того, чтобы отсрочить начало кровотечения «отмены», необходимо продолжить дальнейший прием таблеток из новой упаковки препарата, пропустив прием таблеток, не содержащих гормоны (белых) из текущей упаковки. Таким образом, цикл может быть продлен по желанию на любой срок, пока не закончатся содержащие гормоны (светло-розовые) таблетки из второй упаковки, то есть примерно на 3 недели позже обычного. Если планируется более раннее начало очередного цикла, нужно в любой момент завершить прием содержащих гормоны (светло-розовых) таблеток из второй упаковки, выбросить оставшиеся гормоносодержащие таблетки и начинать прием не содержащих гормоны (белых) таблеток — максимально в течение 4 дней, а затем начинать прием содержащих гормоны (светло-розовых) таблеток из новой упаковки. В этом случае примерно через 2-3 дня после приема последней гормоносодержащей таблетки из предыдущей упаковки должно начаться кровотечение «отмены». На фоне приема препарата из второй упаковки у женщины могут отмечаться «мажущие» выделения и/или «прорывные» маточные кровотечения. Далее регулярный прием препарата возобновляется после окончания периода приема не содержащих гормоны (белых) таблеток.
Как изменять день начала кровотечения «отмены»
Для того, чтобы перенести начало кровотечения «отмены» на другой день недели, женщине следует сократить следующий период приема не содержащих гормоны (белых) таблеток на желаемое количество дней. Чем короче интервал, тем выше риск, что у нее не будет кровотечения «отмены», и в дальнейшем будут «мажущие» выделения и/или «прорывные» кровотечения во время приема таблеток из следующей упаковки.
Применение препарата в особых клинических группах
Девочки-подростки. Препарат Джес® показан только после наступления менархе. Имеющиеся данные не предполагают коррекции дозы у данной группы пациенток.
Пациентки пожилого возраста. Не применимо. Препарат Джес® не показан после наступления менопаузы.
Пациентки с нарушением функции печени. Препарат Джес® противопоказан женщинам с острыми или хроническими заболеваниями печени тяжелой степени, печеночной недостаточностью (до нормализации показателей функции печени) (см. также разделы «Противопоказания» и «Фармакокинетика»).
Пациентки с нарушением функции почек. Препарат Джес® противопоказан женщинам с почечной недостаточностью тяжелой степени или с острой почечной недостаточностью (см. также разделы «Противопоказания» и «Фармакокинетика»).
Побочное действие
Сообщалось о следующих наиболее распространенных нежелательных реакциях (НР) у женщин, применяющих препарат Джес® по показаниям “Контрацепция” и “Контрацепция и лечение угревой сыпи (acne vulgaris) средней степени тяжести”: тошнота, боль в молочной железе, нерегулярные маточные кровотечения, кровотечения из половых путей неуточненного генеза. Данные НР встречались более чем у 3% женщин. У пациенток, применяющих препарат Джес® по показанию “Контрацепция и лечение тяжелой формы предменструального синдрома” сообщалось о следующих наиболее распространенных НР (более чем у 10% женщин): тошнота, боль в молочной железе, нерегулярные маточные кровотечения.
Серьезными нежелательными реакциями являются АТЭ и ВТЭ.
Ниже в таблице 1 приведена частота НР, о которых сообщалось в ходе клинических исследований препарата Джес® по показаниям “Контрацепция” и “Контрацепция и лечение угревой сыпи (acne vulgaris) средней степени тяжести” (N=3565), “Контрацепция и лечение тяжелой формы предменструального синдрома” (N=289). В пределах каждой группы НР представлены в порядке уменьшения их тяжести. По частоте они разделяются следующим образом: часто (>1/100 и <1/10), нечасто (>1/1000 и <1/100) и редко (>1/10000 и <1/1000). Для дополнительных НР, выявленных только в процессе пострегистрационных наблюдений, и для которых оценку частоты возникновения провести не представлялось возможным, указано «частота неизвестна».
Таблица 1. Частота НР в клинических исследованиях препарата Джес®
* Частота нерегулярных кровотечений уменьшается по мере увеличения длительности приема препарата Джес®.
Дополнительную информацию о ВТЭ и АТЭ, мигрени, раке молочной железы (РМЖ) и фокальной нодулярной гиперплазии печени см. также в разделах «Противопоказания» и «Особые указания».
Дополнительная информация
Ниже перечислены серьезные НР, встречающиеся у женщин на фоне приема КОК:
Опухоли
- частота диагностирования РМЖ у женщин, принимающих КОК, несколько повышена. В связи с тем, что РМЖ отмечается редко у женщин до 40 лет, увеличение числа диагнозов РМЖ у женщин, принимающих КОК, является незначительным по отношению к общему риску этого заболевания;
- опухоли печени (доброкачественные и злокачественные).
Другие состояния
- гипертриглицеридемия (повышенный риск панкреатита во время приема КОК);
- повышение АД;
- состояния, развивающиеся или ухудшающиеся во время приема КОК, но их связь не доказана: желтуха и/или зуд, связанный с холестазом; холелитиаз; порфирия; системная красная волчанка; гемолитико-уремический синдром; хорея Сиденхема; герпес во время беременности; снижение слуха, связанное с отосклерозом;
- у женщин с наследственным ангионевротическим отеком прием эстрогенов может вызывать или усугублять его симптомы;
- нарушения функции печени;
- болезнь Крона, язвенный колит;
- хлоазма.
Взаимодействие
Взаимодействие КОК с другими лекарственными препаратами (индукторами ферментов) может привести к «прорывным» кровотечениям и/или снижению контрацептивной эффективности (см. раздел «Лекарственное взаимодействие»).
Противопоказания к применению
Препарат препарата Джес® противопоказан при наличии следующих заболеваний/состояний/факторов риска:
- венозный тромбоз или тромбоэмболия (ВТЭ), в т.ч. тромбоз глубоких вен (ТГВ) и тромбоэмболия легочной артерии (ТЭЛА), в настоящее время или в анамнезе;
- артериальный тромбоз или тромбоэмболия (АТЭ), в т.ч. инфаркт миокарда и инсульт; продромальные состояния (транзиторная ишемическая атака, стенокардия);
- выявленная наследственная или приобретенная предрасположенность к ВТЭ или АТЭ, включая резистентность к активированному протеину С, гипергомоцистеинемию, дефицит антитромбина III, дефицит протеина С, дефицит протеина S, антифосфолипидные антитела (антитела к кардиолипину, волчаночный антикоагулянт);
- наличие выраженных или множественных факторов риска ВТЭ или АТЭ (см. раздел «Особые указания») или наличие одного из таких серьезных факторов риска, как:
- сахарный диабет с диабетической ангиопатией;
- неконтролируемая артериальная гипертензия;
- тяжелая дислипопротеинемия.
- объемные оперативные вмешательства с длительной иммобилизацией или обширная травма;
- печеночная недостаточность, острые или хронические заболевания печени тяжелой степени (до нормализации показателей функции печени);
- наличие опухолей печени (доброкачественные или злокачественные) в настоящее время или в анамнезе;
- наличие гормонозависимых злокачественных заболеваний, в т.ч. половых органов и молочной железы, или подозрение на них;
- мигрень с очаговой неврологической симптоматикой в настоящее время или в анамнезе;
- кровотечение из половых путей неясной этиологии;
- хроническая почечная недостаточность тяжелой степени или острая почечная недостаточность;
- беременность, в т.ч. предполагаемая;
- период грудного вскармливания;
- совместное применение с противовирусными препаратами прямого действия, содержащими омбитасвир, паритапревир, дасабувир или комбинацию этих веществ;
- гиперчувствительность к дроспиренону, этинилэстрадиолу или какому-либо из вспомогательных веществ препарата.
В случае выявления или развития впервые какого-либо из этих заболеваний/состояний или факторов риска на фоне применения препарата, следует немедленно прекратить прием препарата.
С осторожностью
Если какие-либо из состояний/факторов риска, указанных ниже, имеются в настоящее время, то следует тщательно взвешивать потенциальный риск и ожидаемую пользу применения КОК, в т.ч. препарата Джес®, в каждом случае индивидуально:
- факторы риска развития тромбоза и тромбоэмболии (курение; тромбозы, инфаркт миокарда или нарушение мозгового кровообращения в возрасте менее 50 лет у кого-либо из ближайших родственников; ожирение; дислипопротеинемия; контролируемая артериальная гипертензия; мигрень; неосложненные пороки клапанов сердца; нарушение сердечного ритма);
- другие заболевания, при которых могут отмечаться нарушения периферического кровообращения (сахарный диабет; системная красная волчанка; гемолитико-уремический синдром; болезнь Крона и язвенный колит; серповидно-клеточная анемия; флебит поверхностных вен);
- наследственный ангионевротический отек;
- гипертриглицеридемия;
- заболевания печени легкой и средней степени тяжести в анамнезе при нормальных показателях функциональных проб печени;
- заболевания, впервые возникшие или усугубившиеся при беременности или на фоне предыдущего приема половых гормонов (например, желтуха, холестаз, холелитиаз, отосклероз с ухудшением слуха, порфирия, герпес беременных, хорея Сиденхема);
- послеродовый период.
Применение при беременности и кормлении грудью
Беременность
Применение препарата противопоказано при беременности и в период грудного вскармливания. Исследования на животных показали неблагоприятное влияние препарата во время беременности и лактации, что не позволяет исключить подобное воздействие на плод или новорожденного у человека.
В случае диагностирования беременности на фоне применения препарата следует немедленно прекратить его прием. Обширные эпидемиологические исследования не выявили риска дефектов развития у детей, рожденных женщинами, получавшими половые гормоны до беременности, или наличия тератогенного действия при случайном приеме КОК, в т.ч. комбинации дроспиренон+этинилэстрадиол, в ранние сроки беременности. Имеющиеся данные о приеме препарата дроспиренон+этинилэстрадиол во время беременности ограничены, что не позволяет сделать какие-либо выводы о негативном влиянии препарата на беременность, здоровье плода и новорожденного. В настоящее время какие-либо значимые эпидемиологические данные отсутствуют.
Период грудного вскармливания
Прием препарата в период грудного вскармливания противопоказан, т.к. КОК могут уменьшать количество молока и изменять его состав. Небольшое количество половых гормонов и/или их метаболитов может проникать в грудное молоко и влиять на здоровье ребенка.
Применение при нарушениях функции печени
Препарат противопоказан при: печеночной недостаточности и тяжелых заболеваниях печени (до тех пор пока печеночные тесты не нормализуются); опухолях печени (доброкачественные или злокачественные) в настоящее время или в анамнезе.
С осторожностью: заболевания печени легкой и средней степени тяжести в анамнезе при нормальных показателях функциональных проб печени.
Применение при нарушениях функции почек
Препарат Джес® противопоказан женщинам с почечной недостаточностью тяжелой степени или с острой почечной недостаточностью.
Применение у детей
Детям и подросткам препарат Джес® показан только после наступления менархе. Имеющиеся данные не предполагают коррекции дозы у данной группы пациенток.
Применение у пожилых пациентов
Не применимо. Препарат Джес® не показан после наступления менопаузы.
Особые указания
Если какие-либо из состояний/факторов риска, указанных ниже, имеются в настоящее время, то следует тщательно взвешивать потенциальный риск и ожидаемую пользу применения КОК в каждом индивидуальном случае и обсудить его с женщиной до того, как она решит начать прием препарата. В случае утяжеления, усиления или первого проявления любого из этих состояний или факторов риска, женщина должна проконсультироваться со своим врачом, который может принять решение о необходимости отмены препарата.
Риск развития ВТЭ и АТЭ
Результаты эпидемиологических исследований указывают на наличие взаимосвязи между применением КОК и повышением частоты развития ВТЭ и АТЭ (таких как ТГВ, ТЭЛА, инфаркт миокарда, цереброваскулярные нарушения). Данные заболевания отмечаются редко.
Повышенный риск присутствует после первоначального применения КОК или возобновления применения после перерыва между приемами препарата в 4 недели и более. Данные крупного проспективного исследования показывают, что этот повышенный риск присутствует преимущественно в течение первых 3 месяцев. КОК, содержащие в качестве прогестагенного компонента левоноргестрел, норгестимат или норэтистерон, имеют самый низкий риск развития ВТЭ. Риск ВТЭ при приеме других КОК, включая комбинацию дроспиренон+этинилэстрадиол, может в 2 раза превышать риск развития данного осложнения. Выбор в пользу КОК с более высоким риском развития ВТЭ может быть сделан только после консультации с женщиной, позволяющей убедиться, что она полностью понимает риск ВТЭ, связанный с приемом комбинации дроспиренон+этинилэстрадиол, влияние препарата на существующие у нее факторы риска и то, что риск развития ВТЭ максимален в первый год приема таких препаратов.
Общий риск ВТЭ у пациенток, принимающих низкодозированные КОК (<0.05 мг этинилэстрадиола), в 2-3 раза выше, чем у небеременных пациенток, которые не принимают КОК, тем не менее, этот риск остается более низким по сравнению с риском ВТЭ при беременности и родах.
ВТЭ может угрожать жизни или привести к летальному исходу (в 1-2% случаев).
ВТЭ, проявляющаяся как ТГВ или ТЭЛА, может произойти при применении любых КОК.
Крайне редко при применении КОК возникает тромбоз других кровеносных сосудов, например, печеночных, брыжеечных, почечных, мозговых вен и артерий или сосудов сетчатки глаза.
Симптомы ТГВ включают: односторонний отек нижней конечности или вдоль вены на нижней конечности, боль или дискомфорт в нижней конечности только в вертикальном положении или при ходьбе, локальное повышение температуры в пораженной нижней конечности, покраснение или изменение окраски кожных покровов на нижней конечности.
Симптомы ТЭЛА: затрудненное или учащенное дыхание, внезапный кашель, в т.ч. с кровохарканием, острая боль в грудной клетке, которая может усиливаться при глубоком вдохе, чувство тревоги, сильное головокружение, учащенное или нерегулярное сердцебиение. Некоторые из этих симптомов (например, одышка, кашель) являются неспецифическими и могут быть истолкованы неверно как признаки других, более часто встречающихся и менее тяжелых состояний/заболеваний (например, инфекция дыхательных путей).
АТЭ может привести к инсульту, окклюзии сосудов или инфаркту миокарда. Симптомы инсульта: внезапная слабость или потеря чувствительности лица, конечностей, особенно с одной стороны тела, внезапная спутанность сознания, проблемы с речью и пониманием, внезапная одно- или двухсторонняя потеря зрения, внезапное нарушение походки, головокружение, потеря равновесия или координации движений, внезапная, тяжелая или продолжительная головная боль без видимой причины, потеря сознания или обморок с приступом судорог или без него. Другие признаки окклюзии сосудов: внезапная боль, отечность и незначительная синюшность конечностей, симптомокомплекс «острый живот».
Симптомы инфаркта миокарда включают: боль, дискомфорт, давление, тяжесть, чувство сжатия или распирания в груди, в руке или за грудиной, дискомфорт с иррадиацией в спину, челюсть, гортань, руку, желудок, холодный пот, тошнота, рвота или головокружение, выраженная слабость, чувство тревоги или одышка, учащенное или нерегулярное сердцебиение.
АТЭ может угрожать жизни или привести к летальному исходу.
У женщин с сочетанием нескольких факторов риска или высокой выраженностью одного из них следует рассматривать возможность их взаимоусиления. В подобных случаях степень повышения риска может оказаться более высокой, чем при простом суммировании факторов. В этом случае прием препарата Джес® противопоказан (см. раздел «Противопоказания»).
Риск развития тромбоза (венозного и/или артериального) и тромбоэмболии повышается:
- с возрастом;
- у курящих (с увеличением количества сигарет или повышением возраста риск нарастает, особенно у женщин старше 35 лет);
при наличии:
- ожирения (ИМТ более чем 30 кг/м2);
- указаний в семейном анамнезе (например, при наличии в семейном анамнезе венозного или артериального тромбоза/тромбоэмболии у близких родственников или родителей в возрасте менее 50 лет). В случае наследственной или приобретенной предрасположенности женщина должна быть осмотрена соответствующим специалистом для решения вопроса о возможности приема КОК;
- в случае длительной иммобилизации, серьезного хирургического вмешательства, любой операции на нижних конечностях, в области таза или нейрохирургического оперативного вмешательства, обширной тяжелой травмы. В этих ситуациях следует прекратить прием КОК (в случае планируемой операции, по крайней мере, за 4 недели до нее) и не возобновлять его в течение 2 недель после окончания иммобилизации. Временная иммобилизация (например, авиаперелет длительностью более 4 ч) может также являться фактором риска развития ВТЭ, особенно при наличии других факторов риска.
- дислипопротеинемии;
- артериальной гипертензии;
- мигрени;
- заболеваний клапанов сердца;
- фибрилляции предсердий.
Примерно у 9-12 из 10000 женщин, принимающих КОК, содержащие дроспиренон, может развиться ВТЭ в течение года, тогда как для КОК, содержащих левоноргестрел, этот показатель составил около 6 из 10000 женщин.
Вопрос о возможной роли варикозного расширения вен и поверхностного тромбофлебита в развитии ВТЭ остается спорным.
Следует учитывать повышенный риск развития тромбоэмболий в послеродовом периоде.
Нарушения периферического кровообращения также могут отмечаться при сахарном диабете, системной красной волчанке, гемолитико-уремическом синдроме, хронических воспалительных заболеваниях кишечника (болезнь Крона или язвенный колит) и серповидно-клеточной анемии.
Увеличение частоты и тяжести мигрени во время применения КОК (что может предшествовать цереброваскулярным нарушениям) является основанием для немедленного прекращения приема этих препаратов.
К биохимическим показателям, указывающим на наследственную или приобретенную предрасположенность к венозному или артериальному тромбозу, относятся: резистентность к активированному белку С, гипергомоцистеинемия, дефицит антитромбина III, дефицит протеина С, дефицит протеина S, антифосфолипидные антитела (антитела к кардиолипину, волчаночный антикоагулянт).
При оценке соотношения риска и пользы следует учитывать, что адекватное лечение соответствующего состояния может уменьшить связанный с ним риск тромбоза. Также следует учитывать, что риск тромбозов и тромбоэмболий при беременности выше, чем при приеме низкодозированных КОК (<0.05 мг этинилэстрадиола).
Опухоли
Наиболее существенным фактором риска развития рака шейки матки, является персистирующая папилломавирусная инфекция. Имеются сообщения о некотором повышении риска развития рака шейки матки при длительном применении КОК, однако связь с приемом КОК не доказана. Сохраняются противоречия относительно того, в какой степени эти находки связаны со скринингом на предмет патологии шейки матки или с особенностями полового поведения (более редкое применение барьерных методов контрацепции).
Мета-анализ 54 эпидемиологических исследований показал, что имеется несколько повышенный относительный риск развития РМЖ, диагностированного у женщин, принимающих КОК в настоящее время (относительный риск 1.24). Повышенный риск постепенно исчезает в течение 10 лет после прекращения приема этих препаратов. В связи с тем, что РМЖ отмечается редко у женщин до 40 лет, увеличение числа диагнозов РМЖ у женщин, принимающих КОК в настоящее время или принимавших недавно, является незначительным по отношению к общему риску этого заболевания. Наблюдаемое повышение риска может быть следствием более ранней диагностики РМЖ у женщин, применяющих КОК, их биологическим действием или комбинацией обоих факторов. У женщин, применявших КОК, выявляются более ранние стадии РМЖ, чем у женщин, никогда их не применявших.
В редких случаях на фоне применения КОК наблюдалось развитие доброкачественных, а в крайне редких случаях — злокачественных опухолей печени, которые в отдельных случаях приводили к угрожающему жизни внутрибрюшному кровотечению. В случае появления сильных болей в области живота, увеличения печени или признаков внутрибрюшного кровотечения это следует учитывать при проведении дифференциального диагноза.
Опухоли могут угрожать жизни или привести к летальному исходу.
Другие состояния
Клинические исследования показали отсутствие влияния дроспиренона на концентрацию калия в плазме крови у больных с почечной недостаточностью легкой и средней степени тяжести. Существует теоретический риск развития гиперкалиемии у больных с нарушением функции почек при изначальной концентрации калия на верхней границе нормы, одновременно принимающих лекарственные средства, приводящие к задержке калия в организме. У женщин с повышенным риском развития гиперкалиемии рекомендуется определять концентрацию калия в плазме крови во время первого цикла приема препарата Джес®.
У женщин с гипертриглицеридемией (или наличием этого состояния в семейном анамнезе) возможно повышение риска развития панкреатита во время приема КОК.
Хотя небольшое повышение АД было описано у многих женщин, принимающих КОК, клинически значимые повышения отмечались редко. Тем не менее, если во время приема КОК развивается стойкое клинически значимое повышение АД, прием КОК следует прекратить и начать лечение артериальной гипертензии. Прием КОК может быть продолжен, если с помощью гипотензивной терапии достигнуты нормальные значения АД.
Следующие состояния, как сообщалось, развиваются или ухудшаются как во время беременности, так и при приеме КОК, но их связь с приемом КОК не доказана: желтуха и/или зуд, связанный с холестазом; холелитиаз; порфирия; системная красная волчанка; гемолитико-уремический синдром; хорея Сиденхема; герпес во время беременности; снижение слуха, связанное с отосклерозом. Также описаны случаи ухудшения течения эндогенной депрессии, эпилепсии, болезни Крона и язвенного колита на фоне применения КОК.
У женщин с наследственными формами ангионевротического отека экзогенные эстрогены могут вызывать или ухудшать симптомы ангионевротического отека.
Острые или хронические нарушения функции печени могут потребовать отмены КОК до тех пор, пока показатели функциональных проб печени не вернутся в норму. Рецидивирующая холестатическая желтуха, которая развивается впервые во время беременности или предыдущего приема половых гормонов, требует прекращения приема КОК.
Хотя КОК могут оказывать влияние на инсулинорезистентность и толерантность к глюкозе, нет необходимости изменения дозы гипогликемических препаратов у пациенток с сахарным диабетом, применяющих низкодозированные КОК (<0.05 мг этинилэстрадиола). Тем не менее, женщины с сахарным диабетом должны тщательно наблюдаться во время приема КОК.
Иногда может развиваться хлоазма, особенно у женщин с наличием в анамнезе хлоазмы беременных. Женщины со склонностью к хлоазме во время приема КОК должны избегать длительного пребывания на солнце и воздействия ультрафиолетового излучения.
Лабораторные тесты
Прием КОК может влиять на результаты некоторых лабораторных тестов, включая показатели функции печени, почек, щитовидной железы, надпочечников, концентрацию транспортных белков в плазме крови, показатели углеводного обмена, параметры коагуляции и фибринолиза. Изменения обычно не выходят за границы нормальных значений. Дроспиренон увеличивает активность ренина плазмы и альдостерона, что связано с его антиминералокортикоидным действием.
Медицинские осмотры
Перед началом или возобновлением применения препарата Джес® необходимо ознакомиться с анамнезом жизни, семейным анамнезом женщины, провести тщательное общемедицинское (включая измерение АД, ЧСС, определение ИМТ) и гинекологическое обследование (включая обследование молочной железы и цитологическое исследование эпителия шейки матки), исключить беременность. Объем дополнительных исследований и частота контрольных осмотров определяется индивидуально. Обычно контрольные обследования следует проводить не реже 1 раза в 6 месяцев.
Следует предупредить женщину, что КОК не предохраняют от ВИЧ-инфекции (СПИД) и других заболеваний, передающихся половым путем.
Снижение эффективности
Эффективность КОК может быть снижена в следующих случаях: при пропуске содержащих гормоны (светло-розовых) таблеток, при рвоте и диарее или в результате лекарственного взаимодействия.
Недостаточный контроль менструального цикла
На фоне приема КОК могут отмечаться нерегулярные кровотечения («мажущие» кровянистые выделения и/или «прорывные» кровотечения), особенно в течение первых месяцев применения. Поэтому оценка любых нерегулярных кровотечений должна проводиться только после периода адаптации, составляющего около 3 циклов приема препарата.
Если нерегулярные кровотечения повторяются или развиваются после предшествующих регулярных циклов, следует провести тщательное диагностическое обследование для исключения злокачественных новообразований или беременности.
У некоторых женщин во время перерыва в приеме содержащих гормоны (светло-розовых) таблеток может не развиться кровотечение «отмены». Если препарат принимался согласно указаниям, маловероятно, что женщина беременна. Тем не менее, если до этого препарат принимался нерегулярно, или если отсутствуют подряд два кровотечения «отмены», до продолжения приема препарата должна быть исключена беременность. Особое значение это имеет для женщин, принимающих сопутствующие препараты с тератогенным действием. И хотя наступление беременности на фоне регулярного приема препарата Джес® маловероятно, при малейшем подозрении на беременность должен быть выполнен тест на беременность.
Влияние на способность к управлению транспортными средствами и механизмами
Не выявлено.
Передозировка
Данные о передозировке препарата Джес® отсутствуют.
Симптомы: тошнота, рвота, у девочек-подростков при случайном приеме — кровянистые выделения из влагалища до наступления менархе.
Лечение: специфического антидота нет, следует проводить симптоматическое лечение.
Лекарственное взаимодействие
Влияние других лекарственных средств на препарат Джес®
Возможно взаимодействие с лекарственными средствами, индуцирующими микросомальные ферменты, в результате чего может увеличиваться клиренс половых гормонов, что, в свою очередь, может приводить к «прорывным» маточным кровотечениям и/или снижению контрацептивного эффекта.
Индукция микросомальных ферментов печени может наблюдаться уже через несколько дней совместного применения. Максимальная индукция микросомальных ферментов печени обычно наблюдается в течение нескольких недель. После отмены препарата индукция микросомальных ферментов печени может сохраняться в течение 4 недель.
Краткосрочная терапия
Женщинам, которые получают лечение такими препаратами в дополнение к препарату Джес®, рекомендуется использовать барьерный метод контрацепции или выбрать иной негормональный метод контрацепции. Барьерный метод контрацепции следует использовать в течение всего периода приема сопутствующих препаратов, а также в течение 28 дней после их отмены. Если применение препарата-индуктора микросомальных ферментов печени необходимо продолжить после того как закончен прием содержащих гормоны (светло-розовых) таблеток, следует пропустить прием не содержащих гормоны (белых) таблеток и начинать прием таблеток препарата Джес® из новой упаковки.
Долгосрочная терапия
Женщинам, длительно принимающим препараты-индукторы микросомальных ферментов печени, рекомендуется использовать другой надежный негормональный метод контрацепции.
Средства, увеличивающие клиренс препарата Джес® (ослабляющие эффективность путем индукции ферментов): фенитоин, барбитураты, примидон, карбамазепин, рифампицин, бозентан, лекарственные средства для лечения ВИЧ-инфекции (ритонавир, невирапин и эфавиренз) и, возможно, также окскарбазепин, топирамат, фелбамат, гризеофульвин, а также препараты, содержащие зверобой продырявленный.
Средства с различным влиянием на клиренс препарата Джес®: при совместном применении с препаратом Джес® многие ингибиторы протеазы ВИЧ или вируса гепатита С и ненуклеозидные ингибиторы обратной транскриптазы могут как увеличивать, так и уменьшать концентрацию эстрогенов или прогестинов в плазме крови. В некоторых случаях такое влияние может быть клинически значимо.
Средства, снижающие клиренс КОК (ингибиторы ферментов): сильные и умеренные ингибиторы CYP3A4, такие как противогрибковые препараты группы азолов (например, итраконазол, вориконазол, флуконазол), верапамил, антибиотики группы макролидов (например, кларитромицин, эритромицин), дилтиазем и грейпфрутовый сок могут повышать плазменные концентрации эстрогена или прогестагена, или их обоих.
Было показано, что эторикоксиб в дозах 60 и 120 мг/сут при совместном приеме с КОК, содержащими 0.035 мг этинилэстрадиола, повышает концентрацию этинилэстрадиола в плазме крови в 1.4 и 1.6 раза соответственно.
Влияние препарата Джес® на другие лекарственные препараты
КОК могут влиять на метаболизм других препаратов, что приводит к повышению (например, циклоспорин) или снижению (например, ламотриджин) их концентрации в плазме крови и тканях.
In vitro дроспиренон способен слабо или умеренно ингибировать ферменты цитохрома P450 CYP1A1, CYP2C9, CYP2C19 и CYP3A4.
На основании исследований взаимодействия in vivo у женщин-добровольцев, принимавших омепразол, симвастатин или мидазолам в качестве маркерных субстратов, можно заключить, что клинически значимое влияние 3 мг дроспиренона на метаболизм лекарственных препаратов, опосредованный ферментами цитохрома P450, маловероятно.
In vitro этинилэстрадиол является обратимым ингибитором CYP2C19, CYP1A1 и CYP1A2, а также необратимым ингибитором CYP3A4/5, CYP2C8 и CYP2J2. В клинических исследованиях назначение гормонального контрацептива, содержащего этинилэстрадиол, не приводило к какому-либо повышению или приводило лишь к слабому повышению концентраций субстратов CYP3A4 в плазме крови (например, мидазолама), в то время как плазменные концентрации субстратов CYP1A2 могут возрастать слабо (например, теофиллин) или умеренно (например, мелатонин и тизанидин).
Фармакодинамическое взаимодействие
Было показано, что совместное применение этинилэстрадиолсодержащих препаратов и противовирусных препаратов прямого действия, содержащих омбитасвир, паритапревир, дасабувир или их комбинацию, ассоциируется с повышением концентрации АЛТ более чем в 5 раз по сравнению с ВГН у здоровых и инфицированных вирусом гепатита C женщин (см. раздел «Противопоказания»).
Другие формы взаимодействия
У пациенток с ненарушенной функцией почек сочетанное применение дроспиренона и ингибиторов АПФ или НПВП не оказывает значимого эффекта на концентрацию калия в плазме крови. Тем не менее, сочетанное применение препарата Джес® с антагонистами альдостерона или калийсберегающими диуретиками не изучено. В таких случаях концентрацию калия в плазме крови необходимо контролировать в течение первого цикла приема препарата (см. раздел «Особые указания»).
Условия хранения препарата Джес®
Препарат следует хранить в недоступном для детей месте при температуре не выше 30°С.
Срок годности препарата Джес®
Срок годности — 5 лет. Не применять по истечении срока годности.
Условия реализации
Препарат отпускают по рецепту.
Контакты для обращений
БАЙЕР АГ
(Германия)

|
|
Организация, принимающая |
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код
Аналоги препарата
Анабелла®
(САНОФИ РОССИЯ, Россия)
Видора®
(ZENTIVA, Чешская Республика)
Видора® микро
(ZENTIVA, Чешская Республика)
Делсия®
(SUN PHARMACEUTICAL INDUSTRIES, Индия)
Джейна®
(SUN PHARMACEUTICAL INDUSTRIES, Индия)
Димиа®
(GEDEON RICHTER, Венгрия)
Изнель 30
(LUPIN, Индия)
Лея®
(САНОФИ РОССИЯ, Россия)
Мидиана®
(GEDEON RICHTER, Венгрия)
Модэлль® ПРО
(Teva Pharmaceutical Industries, Израиль)
Все аналоги
Мифепристон — Чайна Ресорсез Зижу — инструкция по применению
Синонимы, аналоги
Статьи
Регистрационный номер
ЛП-000914
Торговое наименование препарата
Мифепристон
Международное непатентованное наименование
Мифепристон
Лекарственная форма
таблетки
Состав
Одна таблетка содержит:
Действующее вещество — мифепристон 200 мг.
Вспомогательные вещества: лактоза, крахмал кукурузный, повидон КЗО, магния стеарат.
Описание
Круглые плоскоцилиндрические таблетки светло-желтого цвета.
Фармакотерапевтическая группа
Антигестаген
Код АТХ
G03XB01
Фармакодинамика:
Мифепристон — синтетическое стероидное средство, антигестаген (блокирует действие прогестерона на уровне рецепторов), гестагенной активностью не обладает.
Повышает сократительную способность миометрия, стимулируя высвобождение интерлейкина-8 в хориодецидуальных клетках и повышая чувствительность миометрия к простагландинам (для усиления эффекта применяют в сочетании с синтетическим аналогом простагландина). В результате действия препарата происходит десквамация децидуальной оболочки и экспульсия плодного яйца.
Отмечен антагонизм с глюкокортикостероидами (ГКС) за счет конкуренции на уровне связи с рецепторами.
Фармакокинетика:
Всасывание
После однократного приема внутрь в дозе 600 мг максимальная концентрация в плазме крови 1,98 мг/л достигается через 1,3 часа. Абсолютная биодоступность составляет 69%.
Распределение
В плазме мифепристон на 98% связывается с белками: альбумином и кислым альфа 1 -гликопротеином.
Метаболизм
Метаболизм мифепристона происходит при «первичном» прохождении через печень путем N-деметилирования и гидроксилирования с образованием трех основных метаболитов.
Выведение
После фазы распределения выведение сначала происходит медленно, концентрация уменьшается в 2 раза между 12-72 часами, затем более быстро. Период полувыведения составляет 18 часов.
Показания:
— Медикаментозное прерывание маточной беременности на ранних сроках (длительность аменореи не более 42 дней) при комбинированном применении с аналогом простагландина (мизопростолом);
— Подготовка и индукция родов при доношенной беременности.
Противопоказания:
Общие противопоказания:
— гиперчувствительность к мифепристону и/или к любому другому компоненту препарата;
— надпочечниковая недостаточность;
— длительный прием ГКС;
— наследственные порфирии;
— острая или хроническая печеночная и/или почечная недостаточность;
— нарушение гемостаза (в т.ч. предшествующее лечение антикоагулянтами);
— анемия (уровень гемоглобина менее 100 г/л);
— кахексия;
— бронхиальная астма, тяжелая форма;
— острые воспалительные заболевания половых органов;
— миома матки больших размеров;
— дефицит лактазы, непереносимость лактозы, глюкозо-галактозная мальабсорбция;
— наличие тяжелой экстрагенитальной патологии;
— курение у женщин страше 35 лет без предварительной консультации с терапевтом.
При медикаментозном прерывании беременности:
— подозрение на внематочную беременность;
— беременность, не подтвержденная клинико-лабораторно или инструментальными методами исследования (УЗИ);
— беременность, наступившая на фоне применения внутриматочного контрацептива (ВМК) (до его удаления) или после отмены гормональных контрацептивных средств;
— беременность сроком более 42 дней аменореи;
— противопоказания к применению мизопростола.
Для подготовки и индукции родов:
— гестоз тяжелой степени;
— преэклампсия, эклампсия;
— недоношенная или переношенная беременность;
— предлежание плаценты;
— несоответствие размеров головки плода и таза матери;
— аномальное положение плода;
— кровянистые выделения из половых путей неясной этиологии;
— тяжелые формы гемолитической болезни плода.
С осторожностью:
Препарат применяют при хронических обструктивных заболеваниях легких, бронхиальной астме, артериальной гипертензии, нарушениях ритма сердца и хронической сердечной недостаточности, миоме матки. При указанных экстрагенитальных заболеваниях и состояниях необходима предварительная консультация терапевта и (по показаниям) дополнительное лабораторное обследование.
Беременность и лактация:
Мифепристон применяется в период беременности только с целью ее прерывания или для подготовки и индукции родов при доношенной беременности.
Мифепристон может проникать в грудное молоко.
При проведении медикаментозного прерывания беременности грудное вскармливание следует прекратить на 7 дней после приема мифепристона (на 5 дней после приема мизопростола).
Применение мифепристона для подготовки и индукции родов не влияет на последующую лактацию.
Способ применения и дозы:
Препарат должен применяться только в медицинских учреждениях, которые имеют соответствующим образом подготовленные врачебные кадры и необходимое оборудование.
Для медикаментозного прерывания беременности ранних сроков.
200 мг (1 таблетка) или 600 мг (3 таблетки) мифепристона принимают внутрь однократно в присутствии врача, запивая 100 мл воды через 1-1,5 ч после легкого завтрака.
Пациентка должна находиться под наблюдением медицинского персонала, по крайней мере, в течение 1-2-х часов после приема мифепристона. Через 36-48 часов после приема мифепристона назначают синтетический аналог простагландина — мизопростол внутрь в дозе 400 мкг. Пациентка должна находиться под наблюдением медицинского персонала, по крайней мере, в течение 3-х часов после приема мизопростола
Для подготовки и индукции родов при доношенной беременности:
Однократно внутрь 200 мг (1 таблетка) в присутствии врача. Через 48-72 часа проводится оценка состояния родовых путей и, по необходимости, назначают простагландины или окситоцин.
Побочные эффекты:
Перечисленные ниже нежелательные реакции распределены по частоте возникновения в соответствии со следующей градацией: часто: > 1/100 < 1/10; нечасто: > 1/1000 < 1/100; редко: > 1/10000 < 1/1000; очень редко: < 1/10000.
Со стороны иммунной системы: редко — крапивница; очень редко — отек Квинке.
Со стороны крови и лимфатической системы: анемия.
Со стороны психики: беспокойство, бессонница.
Со стороны нервной системы: редко — головная боль, головокружение.
Со стороны сосудов: нечасто — артериальная гипотензия, обморок.
Со стороны желудочно-кишечного тракта: очень часто — тошнота, рвота, диарея.
Со стороны кожи и подкожных тканей: редко — кожная сыпь, эритродермия, эритема.
Со стороны половых органов и молочной железы: очень часто — дискомфорт и боль внизу живота; часто — обострение воспалительных заболеваний матки и придатков, кровянистые выделения из половых путей; очень редко — токсический шок.
Со стороны скелетно-мышечной и соединительной ткани: боли в нижних конечностях.
Общие расстройства: редко — судороги, недомогание, лихорадка, приливы «жара».
Передозировка:
Прием мифепристона в дозах до 2 г не вызывает нежелательных реакций. В случаях
передозировки препарата может наблюдаться надпочечниковая недостаточность.
Специфического антидота нет, следует проводить симптоматическое лечение, включая введение дексаметазона.
Взаимодействие:
Исследования взаимодействия мифепристона не проводились. Учитывая, что в метаболизме мифепристона принимает участие CYP3A4, не исключено, что кетоконазол, итраконазол, эритромицин, грейпфрутовый сок при совместном применении могут повышать концентрацию мифепристона в плазме крови. Рифампицин, дексаметазон, препараты зверобоя продырявленного, фенитоин, фенобарбитал, карбамазепин при совместном применении могут снижать концентрацию мифепристона в плазме крови. Следует соблюдать осторожность при совместном применении мифепристона с препаратами, являющимися субстратами CYP3A4 (в том числе и лекарственными средствами для общей анестезии), в виду возможного повышения их концентрации в плазме крови и длительности такого взаимодействия.
Возможно снижение эффективности метода медикаментозного аборта при совместном применении с НПВП, в том числе и с ацетилсалициловой кислотой, из-за антипростагландинового действия последних. Ограниченные данные показывают отсутствие отрицательного влияния на действие мифепристона и аналога простагландина и клиническую эффективность медикаментозного прерывания беременности при одновременном назначении НПВП в день применения аналога простагландина.
При одновременном применении мифепристона и ГКС необходимо увеличить дозу последних.
Особые указания:
Для прерывания беременности мифепристон в комбинации с мизопростолом должен применяться только в медицинских акушерско-гинекологических учреждениях, относящихся к государственной системе здравоохранения, а также в учреждениях муниципальной и частной собственности, имеющих лицензии на данный род деятельности и соответствующим образом подготовленные врачебные кадры и необходимое оборудование.
При прерывании беременности пациентки должны быть проинформированы о необходимости комбинированного применения мифепристона и мизопростола (на 2 визите); необходимости повторного посещения (3 визит) в период от 14 до 21 дня после приема мифепристона для подтверждения полного изгнания плодного яйца (клиническое обследование, УЗИ органов малого таза и/или определение концентрации β-ХГЧ в плазме крови); о том, что в случае неэффективности применения препарата (неполный аборт или продолжающаяся беременность), беременность необходимо прервать оперативным путем (возможность возникновения врожденных пороков развития у плода): о снижении эффективности метода с увеличением возраста женщины; о возможности длительных кровянистых выделений из влагалища (в среднем около 12 дней и более после приема мифепристона), вплоть до обильного кровотечения (в связи с этим не рекомендуется ездить в дальние поездки до тех пор, пока не будет подтвержден полный аборт). Женщина должна получить четкие указания, куда ей обращаться в случае возникновения обильного кровотечения или каких-либо других проблем. Продолжающиеся кровянистые выделения из влагалища могут свидетельствовать о неполном аборте или недиагностированной эктопической беременности, для исключения данных состояний должно быть проведено соответствующее обследование и лечение. В случае тяжелого кровотечения (в 1,4% случаев) может потребоваться выскабливание полости матки с гемостатической целью, в связи с этим особое внимание следует уделять пациенткам с нарушениями гемостаза и анемией. Решение о применении препарата в таких случаях должно приниматься совместно со специалистами, в зависимости от типа нарушения гемостаза и степени выраженности анемии.
Очень редко были зарегистрированы случаи эндометрита, вызванного Clostridium sordellii или кишечной палочкой, осложнившегося токсическим шоком с летальным исходом, протекающего без лихорадки и других клинических проявлений инфекции, после медикаментозного аборта с применением мифепристона и последующего не разрешенного интравагинального введения таблеток мизопростола для перорального применения. Врач- гинеколог должен знать о таком потенциально возможном смертельном осложнении. Применение препарата требует проведения профилактики резус-аллоиммунизации и других общих мероприятий, сопутствующих аборту.
В случае беременности, наступившей на фоне ВМК, его необходимо удалить до начала применения мифепристона.
Пациенткам с искусственными сердечными клапанами или инфекционным эндокардитом при применении мифепристона следует проводить профилактическое лечение антибиотиками.
В случае подозрения на развитие острой надпочечниковой недостаточности рекомендуется введение дексаметазона (из расчета: на 400 мг мифепристона — 1 мг дексаметазона). В связи с антиглюкокортикостероидной активностью мифепристона, эффективность долгосрочной терапии ГКС, в том числе ингаляционными, у пациенток с бронхиальной астмой может быть снижена в течение 3-4 дней после приема мифепристона. У таких пациенток требуется коррекция терапии ГКС.
Редкие, но серьезные осложнения со стороны сердечно-сосудистой системы были зарегистрированы после внутримышечного введения аналога простагландина. В связи с этим, следует относиться с особой осторожностью к пациенткам с факторами риска развития (курящие старше 35 лет, гиперлипидемия, сахарный диабет и т.д.) или установленными сердечно-сосудистыми заболеваниями.
Чтобы избежать потенциального негативного воздействия мифепристона на последующую беременность, рекомендуется исключить возможность наступления беременности во время следующего менструального цикла. После применения мифепристона следует как можно раньше использовать надежные методы контрацепции.
Влияние на способность управлять транспортными средствами и механизмами:
Исследований влияния мифепристона на способность управлять транспортными средствами и механизмами не проводилось, однако, учитывая профиль возможных побочных эффектов препарата (головокружение, артериальная гипотензия, обморок) следует соблюдать осторожность при управлении транспортными средствами и другой деятельности, требующей быстроты психомоторных реакций и концентрации внимания.
Форма выпуска/дозировка:
Таблетки 200 мг.
Упаковка:
По 1 или 3 таблетки в блистер из ПВХ-алюминиевой фольги, по 1 блистеру помещают в пачку из картона.
Условия хранения:
В сухом защищенном от света месте при температуре не выше 25 °C.
Срок годности:
5 лет. Не применять по истечении срока годности.
Условия отпуска
По рецепту
Производитель
Бейджинг Зижу Фармасьютикал Ко.Лтд, No 27, Chaoyang North Road, Chaoyang District, Beijing, China, Китай
Владелец регистрационного удостоверения/организация, принимающая претензии потребителей:
Бейджинг Зижу Фармасьютикал Ко.Лтд
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)