ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.Антикоагулянты
Автор статьи
Диплом о фармацевтическом образовании: 105924 1197876, рег. номер 30353
Все авторы
Содержание статьи
- Клексан: для чего назначают
- Клексан: дозировка
- Клексан: как колоть в живот
- Клексан при беременности
- Клексан: противопоказания
- Клексан: побочные действия
- Клексан: чем можно заменить
- Эниксум или Клексан: что лучше
- Краткое содержание
- Задайте вопрос эксперту по теме статьи
Образование тромбов – важная реакция, благодаря которой происходит защита организма от чрезмерной потери крови. Иногда формирование кровяных сгустков, тромбов, происходит в кровеносных сосудах, из-за чего возникает их закупорка. Прекращение кровоснабжения даже небольшого участка или одного органа, а также отрыв тромба представляет смертельную опасность для человека.
По оценкам, венозная тромбоэмболия – это распространенное осложнение, возникающее в процессе оказания медицинской помощи, на долю которого приходится 3,9 миллиона случаев в год. Чтобы предотвратить сгущение крови, врачи прописывают специальные лекарства – антикоагулянты.
Провизор Наталья Зотина расскажет о препарате Клексан, его назначении, дозировках, побочных действиях и противопоказаниях, а также ознакомит с аналогами.
Клексан: для чего назначают
Клексан – это антикоагулянтное средство прямого действия. Это значит, что препарат разжижает кровь, препятствуя слипанию тромбоцитов и образованию сгустков. Клексан применяют для лечения и профилактики тромбозов и эмболий у пациентов:
- после операций
- находящихся на постельном режиме, вследствие острой сердечной или дыхательной недостаточности, а также при тяжелых инфекциях и ревматических заболеваниях
- проходящих терапию гемодиализом
- с острым коронарным синдромом
Клексан: дозировка
Клексан выпускается во Франции в форме раствора для инъекций. Дозировка препарата подбирается индивидуально для каждого пациента. Например, для профилактики венозных тромбов у пациентов после хирургического вмешательства рекомендуемая доза составляет 20 мг 1 раз в сутки, а для пациентов со стенокардией и инфарктом миокарда дозу рассчитывают, исходя из массы тела. Продолжительность курса варьируется от 2 дней до месяца.
Клексан: как колоть в живот
Перед процедурой необходимо помыть руки и участок кожи, в который будет производиться инъекция. Рекомендуется чередовать введение препарата в левую и правую поверхности живота, чтобы избежать образование гематом. Алгоритм действий следующий:
- Для начала процедуры пациент должен принять удобную позу «сидя» или «лежа».
- Обработать место укола спиртовой салфеткой, а затем большим и указательным пальцами собрать и удержать складку кожи на животе, и ввести иглу вертикально на всю длину.
- Удерживая складку кожи, ввести препарат.
- Только после этого можно отпустить место инъекции. Массировать живот после укола нельзя.
Клексан при беременности
Применять лекарство при беременности можно, но только в случаях крайней необходимости. Достоверных сведений о том, что Клексан негативно влияет на плод – нет. Тем не менее использование препарата осуществляется только под строгим контролем специалистов. Применение Клексана у беременных женщин с искусственными клапанами сердца также изучено недостаточно, а значит, не рекомендуется.
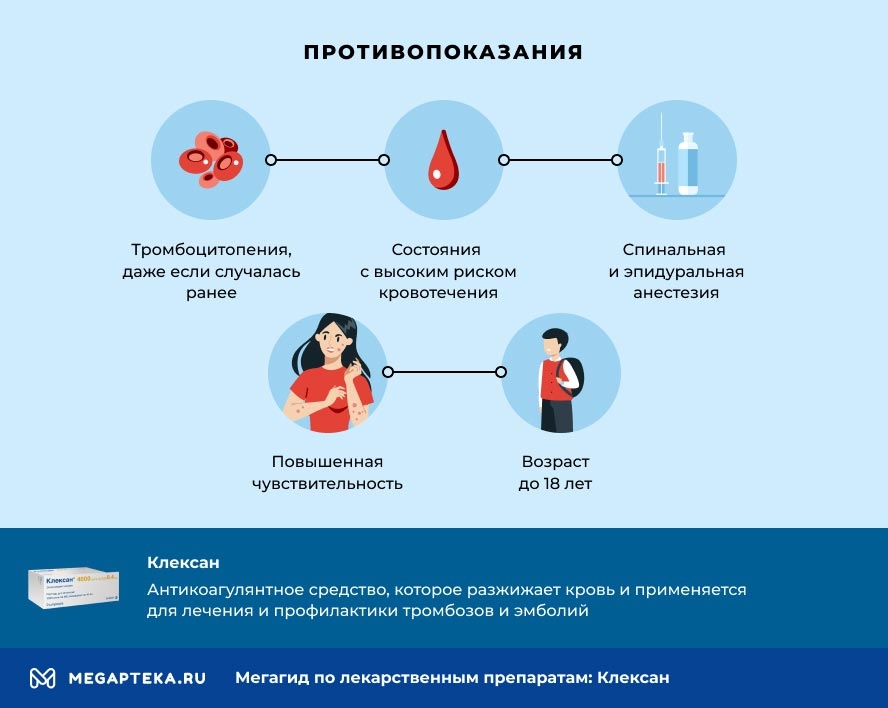
Клексан: противопоказания
Ни в коем случае нельзя принимать Клексан совместно в алкоголем. Это может привести обширному кровотечению и кровоизлиянию во внутренние органы. К другим противопоказаниям относятся:
- повышенная чувствительность к компонентам препарата
- состояния с высоким риском кровотечения: геморрагический инсульт, язва желудка, злокачественные новообразования
- спинальная и эпидуральная анестезия
- тромбоцитопения, даже если случалась ранее
- возраст до 18 лет
Клексан: побочные действия
- кровотечения
- чрезмерное снижение или повышения количества тромбоцитов в крови
- аллергические реакции: крапивница, кожный зуд, дерматит
- повышение активности печеночных ферментов
- гематомы и отек в месте инъекций
- головная боль
- неврологические нарушения
- анемия
- алопеция
- кожный васкулит
- остеопороз
- повышенное содержание калия
Клексан: чем можно заменить
Клексан можно безопасно заменить на другого представителя группы коагулянтов с идентичным действующим веществом. К таким препаратам относятся:
- Энопарин
- Квадрапарин-солофарм
- Эниксум
Эниксум или Клексан: что лучше
Эниксум и Клексан содержат эноксапарин натрия в качестве активного вещества. Соответственно, препараты схожи по механизмам действия, показаниям к применению, противопоказаниям и побочным эффектам.
В отличие от Клексана, Эниксум производится в России и обладает широким рядом дозировок: от 0,1 мг до 1 мг с чередованием через 0,1. Благодаря этому, можно комфортно подобрать необходимую дозу, без потери или дополнительного расхода лекарства.
Эниксум выпускается в двух лекарственных формах: в ампулах и шприцах с готовым раствором по 10 штук. Клексан производится только в форме шприцев по 9 штук в упаковке, но при этом его курс лечения обойдется дешевле.
Таким образом, препараты во многом идентичны. Подобрать дозу Эниксума проще и удобнее, но экономически выгоднее – Клексан.
Краткое содержание
- Образование тромбов – важная реакция, благодаря которой происходит защита организма от чрезмерной потери крови
- Клексан – это антикоагулянтное средство прямого действия
- Клексан выпускается во Франции в форме раствора для инъекций
- Рекомендуется чередовать введение препарата в левую и правую поверхности живота, чтобы не вызывать образование гематомы
- Применять лекарство при беременности можно, но только в случаях крайней необходимости
- Ни в коем случае нельзя принимать Клексан совместно в алкоголем
- Клексан можно безопасно заменить на иного представителя группы коагулянтов, при условии содержания идентичного действующего вещества
- Подобрать дозу Эниксума проще и удобнее, но экономически выгоднее – Клексан
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда

17.10.2022

17.10.2022

17.10.2022
Описание препарата Клексан® (раствор для инъекций, 10000 анти-Ха МЕ/мл) основано на официальной инструкции, утверждено компанией-производителем в 2022 году
Дата согласования: 17.10.2022
Особые отметки:
Содержание
- Действующее вещество
- ATX
- Фармакологическая группа
- Нозологическая классификация (МКБ-10)
- Состав
- Описание лекарственной формы
- Характеристика
- Фармакологическое действие
- Фармакодинамика
- Фармакокинетика
- Показания
- Противопоказания
- Применение при беременности и кормлении грудью
- Способ применения и дозы
- Побочные действия
- Взаимодействие
- Передозировка
- Особые указания
- Форма выпуска
- Производитель
- Условия отпуска из аптек
- Условия хранения
- Срок годности
- Заказ в аптеках Москвы
- Отзывы
Действующее вещество
ATX
Фармакологическая группа
Состав
| Раствор для инъекций | 1 шприц |
| 2000 анти-Xa МЕ/0,2 мл (эквивалентно 20 мг/0,2 мл) | |
| активное вещество: | |
| эноксапарин натрия | 20 мг* |
| растворитель: вода для инъекций — до 0,2 мл | |
| 4000 анти-Xa МЕ/0,2 мл (эквивалентно 40 мг/0,4 мл) | |
| активное вещество: | |
| эноксапарин натрия | 40 мг* |
| растворитель: вода для инъекций — до 0,4 мл | |
| 6000 анти-Xa МЕ/0,6 мл (эквивалентно 60 мг/0,6 мл) | |
| активное вещество: | |
| эноксапарин натрия | 60 мг* |
| растворитель: вода для инъекций — до 0,6 мл | |
| 8000 анти-Xa МЕ/0,8 мл (эквивалентно 80 мг/0,8 мл) | |
| активное вещество: | |
| эноксапарин натрия | 80 мг* |
| растворитель: вода для инъекций — до 0,8 мл | |
| 10000 анти-Xa МЕ/1 мл (эквивалентно 100 мг/1 мл) | |
| активное вещество: | |
| эноксапарин натрия | 100 мг* |
| растворитель: вода для инъекций — до 1 мл | |
| * Масса рассчитана на основании содержания используемого эноксапарина натрия (теоретическая активность — 100 анти-Ха МЕ/мг) |
Описание лекарственной формы
Прозрачный раствор от бесцветного до бледно-желтого цвета.
Характеристика
Эноксапарин натрия — низкомолекулярный гепарин со средней молекулярной массой около 4500 Да: менее 2000 Да — <20%, от 2000 до 8000 Да — >68%, более 8000 Да — <18%. Эноксапарин натрия получают с помощью щелочной деполимеризации бензилового эфира гепарина, выделенного из слизистой оболочки тонкого кишечника свиньи. Его структура характеризуется невосстанавливающимся фрагментом 2-О-сульфо-4-енпиразиносуроновой кислоты и восстанавливающимся фрагментом 2-N,6-О-дисульфо-D-глюкопиранозида. Структура эноксапарина содержит около 20% (в пределах от 15 до 25%) 1,6-ангидропроизводного в восстанавливающемся фрагменте полисахаридной цепи.
Фармакологическое действие
Фармакологическое действие
—
антикоагулянтное прямое.
Фармакодинамика
В очищенной системе in vitro эноксапарин натрия обладает высокой анти-Ха-активностью (примерно 100 МЕ/мл) и низкой анти-IIа- или антитромбиновой активностью (примерно 28 МЕ/мл).
Эта антикоагулянтная активность действует через антитромбин III (АТ-III), обеспечивая антикоагулянтную активность у людей. Кроме анти-Ха/IIа-активности также выявлены дополнительные антикоагулянтные и противовоспалительные свойства эноксапарина натрия как у здоровых людей и пациентов, так и на моделях животных.
Это включает АТ-III-зависимое ингибирование других факторов свертывания, таких как фактор VIIa, активацию высвобождения ингибитора пути тканевого фактора, а также снижение высвобождения фактора Виллебранда из эндотелия сосудов в кровоток. Эти факторы обеспечивают антикоагулянтный эффект эноксапарина натрия в целом. При использовании его в профилактических дозах он незначительно изменяет АЧТВ, практически не оказывает воздействия на агрегацию тромбоцитов и степень связывания фибриногена с рецепторами тромбоцитов.
Фармакокинетика
Биодоступность и абсорбция. Абсолютная биодоступность эноксапарина натрия при п/к введении, оцениваемая на основании анти-Ха-активности, близка к 100%.
Средняя максимальная анти-Ха-активность в плазме крови отмечается через 3–5 ч после п/к введения и достигает приблизительно 0,2; 0,4; 1 и 1,3 анти-Ха МЕ/мл после однократного п/к введения препарата в дозировке 20 мг, 40 мг, 1 мг/кг и 1,5 мг/кг.
В/в болюсное введение препарата в дозировке 30 мг, сопровождающееся незамедлительным п/к введением препарата в дозировке 1 мг/кг каждые 12 ч, обеспечивает начальную максимальную анти-Ха-активность на уровне 1,16 МЕ/мл (n=16), средняя экспозиция препарата в крови составляет приблизительно 88% от равновесного состояния, которое достигается на 2-й день терапии.
Фармакокинетика эноксапарина натрия в указанных режимах дозирования носит линейный характер. Вариабельность внутри и между группами пациентов низкая. После повторного п/к введения 40 мг эноксапарина натрия 1 раз в сутки и п/к введения эноксапарина натрия в дозе 1,5 мг/кг 1 раз в сутки у здоровых добровольцев Css достигается ко 2-му дню, причем AUC в среднем на 15% выше, чем после однократного введения.
После повторных п/к введений эноксапарина натрия в суточной дозе 1 мг/кг 2 раза в сутки Css достигается через 3–4 дня, причем AUC в среднем на 65% выше, чем после однократного введения, и средние значения Cmax составляют соответственно 1,2 и 0,52 МЕ/мл.
Анти-IIа-активность в плазме крови примерно в 10 раз ниже, чем анти-Ха-активность. Средняя максимальная анти-IIа-активность наблюдается примерно через 3–4 ч после п/к введения и достигает 0,13 и 0,19 МЕ/мл после повторного введения 1 мг/кг при двукратном введении и 1,5 мг/кг при однократном введении соответственно.
Распределение. Vd анти-Ха-активности эноксапарина натрия составляет примерно 4,3 л и приближается к ОЦК.
Выведение. Эноксапарин натрия является препаратом с низким клиренсом. После в/в введения в течение 6 ч в дозе 1,5 мг/кг среднее значение клиренса анти-Ха в плазме крови составляет 0,74 л/ч.
Выведение препарата носит монофазный характер с T1/2 около 5 ч (после однократного п/к введения) и около 7 ч (после многократного введения препарата).
Эноксапарин натрия в основном метаболизируется в печени путем десульфатирования и/или деполимеризации с образованием низкомолекулярных веществ с очень низкой биологической активностью. Выведение через почки активных фрагментов препарата составляет приблизительно 10% от введенной дозы, и общая экскреция активных и неактивных фрагментов составляет приблизительно 40% от введенной дозы.
Особые группы пациентов
Пациенты пожилого возраста (старше 75 лет). Фармакокинетический профиль эноксапарина натрия не отличается у пациентов пожилого возраста и более молодых пациентов при нормальной функции почек. Однако в результате снижения функции почек с возрастом может наблюдаться замедление выведения эноксапарина натрия у пациентов пожилого возраста.
Нарушения функции печени. В исследовании с участием пациентов с поздними стадиями цирроза печени, получавших эноксапарин натрия в дозировке 4000 ME (40 мг) 1 раз в сутки, снижение максимальной анти-Ха-активности было связано с увеличением степени тяжести нарушения функции печени (с оценкой по шкале Чайлд-Пью). Это снижение главным образом было обусловлено снижением уровня АТ-III, вторичным по отношению к снижению синтеза АТ-III у пациентов с нарушением функции печени.
Нарушение функции почек. Отмечено уменьшение клиренса эноксапарина натрия у пациентов с нарушениями функции почек. После повторного п/к введения 40 мг эноксапарина натрия 1 раз в сутки происходит увеличение активности анти-Ха, представленной AUC у пациентов с нарушениями функции почек легкой (Cl креатинина ≥50 и <80 мл/мин) и умеренной (Cl креатинина ≥30 и <50 мл/мин) степени тяжести. У пациентов с тяжелым нарушением функции почек (Cl креатинина <30 мл/мин) AUC в состоянии равновесия в среднем на 65% выше при повторном п/к введении 40 мг препарата 1 раз в сутки.
Гемодиализ. Фармакокинетика эноксапарина натрия сопоставима с показателями в контрольной популяции после однократных в/в введений доз 25 МЕ, 50 ME или 100 МЕ/кг (0,25, 0,5 или 1 мг/кг), однако AUC была в 2 раза выше, чем в контрольной популяции.
Масса тела. После повторных п/к введений в дозировке 1,5 мг/кг 1 раз в сутки средняя AUC анти-Ха-активности в состоянии равновесия незначительно выше у пациентов с избыточной массой тела (ИМТ 30–48 кг/м2) по сравнению с пациентами с обычной средней массой тела, в то время как максимальная анти-Ха-активность плазмы крови не увеличивается. У пациентов с избыточной массой тела при п/к введении препарата клиренс несколько меньше. Если не делать поправку дозы с учетом массы тела пациента, то после однократного п/к введения 40 мг эноксапарина натрия анти-Ха-активность будет на 52% выше у женщин с массой тела менее 45 кг и на 27% выше у мужчин с массой тела менее 57 кг по сравнению с пациентами с обычной средней массой тела.
Показания
профилактика венозных тромбозов и эмболий при хирургических вмешательствах, особенно при ортопедических и общехирургических операциях, включая онкологические;
профилактика венозных тромбозов и эмболий у пациентов, находящихся на постельном режиме, вследствие острых терапевтических заболеваний, включая острую сердечную недостаточность и декомпенсацию хронической сердечной недостаточности (III или IV класс NYHA), дыхательную недостаточность, а также при тяжелых инфекциях и ревматических заболеваниях при повышенном риске венозного тромбообразования (см. «Особые указания»);
лечение тромбоза глубоких вен с тромбоэмболией легочной артерии или без тромбоэмболии легочной артерии, кроме случаев тромбоэмболии легочной артерии, требующих тромболитической терапии или хирургического вмешательства;
профилактика тромбообразования в системе экстракорпорального кровообращения во время гемодиализа;
острый коронарный синдром:
— лечение нестабильной стенокардии и инфаркта миокарда без подъема сегмента ST в сочетании с пероральным приемом ацетилсалициловой кислоты;
— лечение острого инфаркта миокарда с подъемом сегмента ST у пациентов, подлежащих медикаментозному лечению или последующему чрескожному коронарному вмешательству (ЧКВ).
Противопоказания
повышенная чувствительность к эноксапарину натрия, гепарину или его производным, включая другие низкомолекулярные гепарины;
активное клинически значимое кровотечение, а также состояния и заболевания, при которых имеется высокий риск развития кровотечения, включая недавно перенесенный геморрагический инсульт, острую язву ЖКТ, наличие злокачественного новообразования с высоким риском кровотечений, недавно перенесенные операции на головном и спинном мозге, офтальмологические операции, известное или предполагаемое наличие варикозно расширенных вен пищевода, артериовенозные мальформации, сосудистые аневризмы, сосудистые аномалии спинного и головного мозга;
спинальная или эпидуральная анестезия или локо-регионарная анестезия, когда эноксапарин натрия применялся для лечения в предыдущие 24 ч;
иммуноопосредованная гепарин-индуцированная тромбоцитопения (в анамнезе) в течение 100 последних дней или наличие в крови циркулирующих антитромбоцитарных антител;
детский возраст до 18 лет, т.к. эффективность и безопасность у данной категории пациентов не установлены (см. «Особые указания»).
С осторожностью: состояния, при которых имеется потенциальный риск развития кровотечения: нарушения гемостаза (в т.ч. гемофилия, тромбоцитопения, гипокоагуляция, болезнь Виллебранда), тяжелый васкулит; язвенная болезнь желудка или двенадцатиперстной кишки или другие эрозивно-язвенные поражения ЖКТ в анамнезе; недавно перенесенный ишемический инсульт; неконтролируемая тяжелая артериальная гипертензия; диабетическая или геморрагическая ретинопатия; тяжелый сахарный диабет; недавно перенесенная или предполагаемая неврологическая или офтальмологическая операция; проведение спинальной или эпидуральной анестезии (потенциальная опасность развития гематомы), спинномозговая пункция (недавно перенесенная); недавние роды; эндокардит бактериальный (острый или подострый); перикардит или перикардиальный выпот; почечная и/или печеночная недостаточность; внутриматочная контрацепция; тяжелая травма (особенно ЦНС), открытые раны на больших поверхностях; одновременный прием препаратов, влияющих на систему гемостаза; гепарин-индуцированная тромбоцитопения (ГИТ) без циркулирующих антител в анамнезе (более 100 дней).
У компании отсутствуют данные по клиническому применению препарата Клексан® при следующих заболеваниях: активный туберкулез, лучевая терапия (недавно перенесенная).
Применение при беременности и кормлении грудью
Беременность. Сведений о том, что эноксапарин натрия проникает через плацентарный барьер во время беременности, нет. Так как отсутствуют адекватные и хорошо контролируемые исследования с участием беременных женщин, а исследования на животных не всегда прогнозируют реакцию на введение эноксапарина натрия во время беременности у человека, применять его во время беременности следует только в исключительных случаях, когда имеется настоятельная необходимость его применения, установленная врачом.
Рекомендуется проведение контроля состояния пациенток на предмет появления признаков кровотечения или чрезмерной гипокоагуляции, пациентки должны быть предупреждены о риске возникновения кровотечений. Нет данных о повышенном риске развития кровотечений, тромбоцитопении или остеопороза у беременных женщин, за исключением случаев, отмеченных у пациенток с искусственными клапанами сердца (см. «Особые указания»).
При планировании эпидуральной анестезии рекомендуется перед ее проведением отменить эноксапарин натрия (см. «Особые указания»).
Период грудного вскармливания. Неизвестно, экскретируется ли неизмененный эноксапарин натрия в грудное молоко. Всасывание эноксапарина натрия в ЖКТ у новорожденного маловероятно. Препарат Клексан® может применяться в период грудного вскармливания.
Способ применения и дозы
П/к, за исключением особых случаев (см. ниже Лечение инфаркта миокарда с подъемом сегмента ST, медикаментозное или с помощью ЧКВ и Профилактика тромбообразования в системе экстракорпорального кровообращения при проведении гемодиализа).
Профилактика венозных тромбозов и эмболий при хирургических вмешательствах у пациентов умеренного и высокого риска
Пациентам с умеренным риском развития тромбозов и эмболий (например, абдоминальные операции) рекомендуемая доза препарата Клексан® составляет 20 мг 1 раз в сутки п/к. Первую инъекцию следует сделать за 2 ч до хирургического вмешательства.
Пациентам с высоким риском развития тромбозов и эмболий (например, при ортопедических операциях, хирургических операциях в онкологии, пациентам с дополнительными факторами риска, не связанными с операцией, такими как врожденная или приобретенная тромбофилия, злокачественное новообразование, постельный режим более 3 сут, ожирение, венозный тромбоз в анамнезе, варикозное расширение вен нижних конечностей, беременность) препарат рекомендуется в дозе 40 мг 1 раз в сутки п/к, с введением первой дозы за 12 ч до хирургического вмешательства. При необходимости более ранней предоперационной профилактики (например, у пациентов с высоким риском развития тромбозов и тромбоэмболий, ожидающих отсроченную ортопедическую операцию) последние инъекции должны быть сделаны за 12 ч до и через 12 ч после операции.
Длительность лечения препаратом Клексан® в среднем составляет 7–10 дней. При необходимости терапию можно продолжать до тех пор, пока сохраняется риск развития тромбоза и эмболии и пациент не перейдет на амбулаторный режим. При крупных ортопедических операциях может быть целесообразно после начальной терапии продолжение лечения путем введения препарата Клексан® в дозе 40 мг 1 раз в сутки в течение 5 нед.
Для пациентов с высоким риском развития венозных тромбоэмболий, перенесших хирургическое вмешательство, абдоминальную и тазовую хирургию по причине онкологического заболевания, может быть целесообразно увеличение продолжительности введения препарата Клексан® в дозе 40 мг 1 раз в сутки в течение 4 нед.
Профилактика венозных тромбозов и эмболий у пациентов, находящихся на постельном режиме вследствие острых терапевтических заболеваний
Рекомендуемая доза препарата Клексан® составляет 40 мг 1 раз в сутки, п/к, в течение 6–14 дней. Терапию следует продолжать до полного перехода пациента на амбулаторный режим (максимально в течение 14 дней).
Лечение ТГВ с ТЭЛА или без ТЭЛА
Препарат вводится п/к из расчета 1,5 мг/кг 1 раз в сутки или 1 мг/кг 2 раза в сутки. Режим дозирования должен выбираться врачом на основе оценки риска развития тромбоэмболии и кровотечений. У пациентов без тромбоэмболических осложнений и с низким риском развития ВТЭ препарат рекомендуется вводить п/к из расчета 1,5 мг/кг 1 раз в сутки. У всех других пациентов, включая пациентов с ожирением, симптоматической ТЭЛА, раком, повторной ВТЭ и проксимальным тромбозом (в подвздошной вене), препарат рекомендуется применять в дозе 1 мг/кг 2 раза в сутки.
Длительность лечения в среднем составляет 10 дней. Следует сразу же начать терапию непрямыми антикоагулянтами, при этом лечение препаратом Клексан® необходимо продолжать до достижения терапевтического антикоагулянтного эффекта (значения MHO должны составлять 2–3).
Профилактика тромбообразования в системе экстракорпорального кровообращения во время гемодиализа
Рекомендуемая доза препарата Клексан® составляет в среднем 1 мг/кг. При высоком риске развития кровотечения дозу следует снизить до 0,5 мг/кг при двойном сосудистом доступе или до 0,75 мг/кг при одинарном сосудистом доступе.
При гемодиализе препарат Клексан® следует вводить в артериальный участок шунта в начале сеанса гемодиализа. Одной дозы, как правило, достаточно для 4-часового сеанса, однако при обнаружении фибриновых колец при более продолжительном гемодиализе можно дополнительно ввести препарат из расчета 0,5–1 мг/кг. Данные в отношении пациентов, применяющих эноксапарин натрия для профилактики или лечения и во время сеансов гемодиализа, отсутствуют.
Лечение нестабильной стенокардии и инфаркта миокарда без подъема сегмента ST
Препарат Клексан® вводится из расчета 1 мг/кг каждые 12 ч, п/к, при одновременном применении антитромбоцитарной терапии. Средняя продолжительность терапии составляет как минимум 2 дня и продолжается до стабилизации клинического состояния пациента. Обычно введение препарата продолжается от 2 до 8 дней.
Ацетилсалициловая кислота рекомендуется всем пациентам, не имеющим противопоказаний, в начальной дозе 150–300 мг внутрь с последующей поддерживающей дозой 75–325 мг 1 раз в сутки.
Лечение острого инфаркта миокарда с подъемом сегмента ST, медикаментозное или с помощью ЧКВ
Лечение начинают с однократного в/в болюсного введения эноксапарина натрия в дозе 30 мг.
Сразу же после него п/к вводят эноксапарин натрия в дозе 1 мг/кг. Далее препарат назначают п/к по 1 мг/кг каждые 12 ч (максимально 100 мг эноксапарина натрия для каждой из первых двух п/к инъекций, затем — по 1 мг/кг для оставшихся п/к доз, т.е. при массе тела более 100 кг разовая доза может превышать 100 мг). Как можно скорее после выявления острого инфаркта миокарда с подъемом сегмента ST пациентам необходимо назначить одновременно ацетилсалициловую кислоту, и если нет противопоказаний, прием ацетилсалициловой кислоты (в дозах 75–325 мг) следует продолжать ежедневно в течение не менее 30 дней.
Рекомендуемая продолжительность лечения препаратом Клексан® составляет 8 дней или — до выписки пациента из стационара (если период госпитализации составляет менее 8 дней).
При комбинации с тромболитиками (фибрин-специфическими и фибрин-неспецифическими) эноксапарин натрия должен вводиться в интервале от 15 мин до начала тромболитической терапии и до 30 мин после нее.
У пациентов 75 лет и старше не применяется начальное в/в болюсное введение. Препарат вводят п/к в дозе 0,75 мг/кг каждые 12 ч (максимально 75 мг эноксапарина натрия для каждой из первых двух п/к инъекций, затем — по 0,75 мг/кг для оставшихся п/к доз, т.е. при массе тела более 100 кг разовая доза может превышать 75 мг).
У пациентов, которым проводится ЧКВ, в случае если последняя п/к инъекция эноксапарина натрия была проведена менее чем за 8 ч до раздувания введенного в место сужения коронарной артерии баллонного катетера, дополнительного введения эноксапарина натрия не требуется. Если же последняя п/к инъекция эноксапарина натрия проводилась более чем за 8 ч до раздувания баллонного катетера, следует произвести дополнительное в/в болюсное введение эноксапарина натрия в дозе 0,3 мг/кг.
Особенности введения препарата
Предварительно заполненный одноразовый шприц готов к применению. Препарат нельзя вводить в/м.
П/к введение
Инъекции желательно проводить в положении пациента лежа.
Не следует выталкивать пузырьки воздуха из шприца перед инъекцией, чтобы избежать потери лекарственного средства при использовании предварительно заполненных шприцев. Если количество вводимого препарата необходимо скорректировать в зависимости от массы тела пациента, следует использовать предварительно заполненные градуированные шприцы, удалив излишки раствора перед инъекцией для достижения необходимого объема. Следует учитывать, что в некоторых случаях невозможно получить точную дозу из-за градуировочных делений на шприце, в этом случае объем должен быть округлен до ближайшего деления.
Инъекции следует проводить поочередно в левую или правую половину передней брюшной стенки.
Иглу необходимо ввести на всю длину, вертикально (не сбоку), в кожную складку, собранную и удерживаемую до завершения инъекции между большим и указательным пальцами. Складку кожи отпускают только после завершения инъекции. Не следует массировать место инъекции после введения препарата.
В/в болюсное введение
В/в болюсное введение эноксапарина натрия должно проводиться через венозный катетер. Эноксапарин натрия не должен смешиваться или вводиться вместе с другими лекарственными препаратами. Для того чтобы избежать присутствия в инфузионной системе следов других лекарственных препаратов и их взаимодействия с эноксапарином натрия, венозный катетер должен промываться достаточным количеством 0,9% раствора натрия хлорида или 5% раствора декстрозы до и после в/в болюсного введения эноксапарина натрия. Эноксапарин натрия может безопасно вводиться с 0,9% раствором натрия хлорида и 5% раствором декстрозы.
Для проведения болюсного введения 30 мг эноксапарина натрия при лечении острого инфаркта миокарда с подъемом сегмента ST из стеклянных шприцев 60, 80 и 100 мг удаляют лишнее количество препарата с тем, чтобы в них оставалось только 30 мг (0,3 мл). Доза 30 мг может непосредственно вводиться в/в.
Для проведения в/в болюсного введения эноксапарина натрия через венозный катетер могут использоваться предварительно заполненные шприцы для п/к введения препарата 60, 80 и 100 мг. Рекомендуется использовать шприцы 60 мг, т.к. это уменьшает количество удаляемого из шприца препарата. Шприцы 20 мг не используются, т.к. в них недостаточно препарата для болюсного введения 30 мг эноксапарина натрия. Шприцы 40 мг не используются, т.к. на них отсутствуют деления и поэтому невозможно точно отмерить количество в 30 мг.
Для повышения точности дополнительного в/в болюсного введения малых объемов в венозный катетер при проведении ЧКВ рекомендуется развести препарат до концентрации 3 мг/мл. Разведение раствора рекомендуется проводить непосредственно перед введением.
Для получения раствора эноксапарина натрия с концентрацией 3 мг/мл с помощью предварительно заполненного шприца 60 мг рекомендуется использовать емкость с инфузионным раствором 50 мл (т.е. с 0,9% раствором натрия хлорида или 5% раствором декстрозы). Из емкости с инфузионным раствором с помощью обычного шприца извлекается и удаляется 30 мл раствора. Эноксапарин натрия (содержимое шприца для п/к введения 60 мг) вводится в оставшиеся в емкости 20 мл инфузионного раствора. Содержимое емкости с разведенным раствором эноксапарина натрия осторожно перемешивается. Для введения с помощью шприца извлекается необходимый объем разведенного раствора эноксапарина натрия, который рассчитывается по формуле:
Объем разведенного раствора = масса тела пациента (кг) × 0,1, или с помощью представленной ниже таблицы 1.
Таблица 1
Объемы, которые должны вводиться в/в после разведения до концентрации 3 мг/мл
| Масса тела пациента, кг | Необходимая доза (0,3 мг/кг), мг | Необходимый для введения объем раствора, разведенного до концентрации 3 мг/мл, мл |
| 45 | 13,5 | 4,5 |
| 50 | 15 | 5 |
| 55 | 16,5 | 5,5 |
| 60 | 18 | 6 |
| 65 | 19,5 | 6,5 |
| 70 | 21 | 7 |
| 75 | 22,5 | 7,5 |
| 80 | 24 | 8 |
| 85 | 25,5 | 8,5 |
| 90 | 27 | 9 |
| 95 | 28,5 | 9,5 |
| 100 | 30 | 10 |
| 105 | 31,5 | 10,5 |
| 110 | 33 | 11 |
| 115 | 34,5 | 11,5 |
| 120 | 36 | 12 |
| 125 | 37,5 | 12,5 |
| 130 | 39 | 13 |
| 135 | 40,5 | 13,5 |
| 140 | 42 | 14 |
| 145 | 43,5 | 14,5 |
| 150 | 45 | 15 |
Переключение между эноксапарином натрия и пероральными антикоагулянтами
Переключение между эноксапарином натрия и антагонистами витамина К (АВК). Для мониторирования эффекта АВК необходимо наблюдение врача и проведение лабораторных исследований (ПВ, представленное как МНО). Так как для развития максимального эффекта АВК требуется время, терапия эноксапарином натрия должна продолжаться в постоянной дозе так долго, как необходимо для поддержания значений МНО (по данным двух последовательных определений) в желаемом терапевтическом диапазоне, в зависимости от показаний.
Для пациентов, которые получают АВК, отмена АВК и введение первой дозы эноксапарина натрия должны проводиться после того, как МНО снизилось ниже границы терапевтического диапазона.
Переключение между эноксапарином натрия и пероральными антикоагулянтами прямого действия (ПОАК). Отмена эноксапарина натрия и назначение ПОАК должны проводиться за 0–2 ч до момента очередного запланированного введения эноксапарина натрия в соответствии с инструкцией по применению пероральных антикоагулянтов.
Для пациентов, получающих ПОАК, введение первой дозы эноксапарина натрия и отмена пероральных антикоагулянтов прямого действия должны проводиться в момент времени, соответствующий очередному запланированному применению ПОАК.
Применение при спинальной/эпидуральной анестезии или люмбальной пункции. В случае применения антикоагулянтной терапии во время проведения эпидуральной или спинальной анестезии/аналгезии или люмбальной пункции необходимо проведение неврологического мониторирования вследствие риска развития нейроаксиальных гематом (см. «Особые указания»).
Применение эноксапарина натрия в профилактических дозах. Установка или удаление катетера должно проводиться спустя как минимум 12 ч после последней инъекции профилактической дозы эноксапарина натрия.
При использовании непрерывной техники необходимо соблюдать по меньшей мере 12-часовой интервал до удаления катетера.
У пациентов с Cl креатинина ≥15 и <30 мл/мин следует рассмотреть вопрос об удвоении времени до момента пункции или введения/удаления катетера как минимум до 24 ч. Предоперационное введение эноксапарина натрия за 2 ч до вмешательства в дозировке 20 мг несовместимо с проведением нейроаксиальной анестезии.
Применение эноксапарина натрия в терапевтических дозах. Установка или удаление катетера должно проводиться спустя как минимум 24 ч после последней инъекции терапевтической дозы эноксапарина натрия (см. «Противопоказания»).
При использовании непрерывной техники необходимо соблюдать по меньшей мере 24-часовой интервал до удаления катетера.
У пациентов с Cl креатинина ≥15 и <30 мл/мин следует рассмотреть вопрос об удвоении времени до момента пункции или введения/удаления катетера как минимум до 48 ч.
Пациентам, получающим эноксапарин натрия в дозах 0,75 или 1 мг/кг два раза в сутки, не следует вводить вторую дозу препарата с целью увеличения интервала перед установкой или заменой катетера. Точно также следует рассмотреть вопрос о возможности отсрочки введения следующей дозы препарата как минимум на 4 ч, исходя из оценки соотношения польза/риск (риск развития тромбоза и кровотечений при проведении процедуры, с учетом наличия у пациентов факторов риска). В эти временные точки все еще продолжает выявляться анти-Ха-активность препарата, и отсрочки по времени не являются гарантией того, что развития нейроаксиальной гематомы удастся избежать.
Режим дозирования у особых групп пациентов
Дети до 18 лет. Безопасность и эффективность применения эноксапарина натрия у детей не установлены.
Пациенты пожилого возраста (старше 75 лет). За исключением лечения инфаркта миокарда с подъемом сегмента ST, для всех других показаний снижения доз эноксапарина натрия у пациентов пожилого возраста, если у них отсутствует нарушение функции почек, не требуется.
Пациенты с нарушениями функции почек
Тяжелые нарушения функции почек (Cl креатинина ≥15 и <30 мл/мин). Применение эноксапарина натрия не рекомендуется у пациентов с терминальной стадией хронической болезни почек (Cl креатинина <15 мл/мин) ввиду отсутствия данных, кроме случаев профилактики тромбообразования в системе экстракорпорального кровообращения во время гемодиализа. Доза эноксапарина натрия снижается в соответствии с представленными ниже таблицами 2 и 3, т.к. у этих пациентов отмечается увеличение системной экспозиции (продолжительности действия) препарата.
При применении препарата в терапевтических дозах рекомендуется следующая коррекция режима дозирования.
Таблица 2
| Обычный режим дозирования | Режим дозирования при тяжелой почечной недостаточности |
| 1 мг/кг п/к 2 раза в сутки | 1 мг/кг п/к 1 раз в сутки |
| 1,5 мг п/к 1 раз в сутки | 1 мг/кг п/к 1 раз в сутки |
| Лечение острого инфаркта миокарда с подъемом сегмента ST у пациентов <75 лет | |
| Однократно: болюсное в/в введение в дозе 30 мг плюс 1 мг/кг п/к; с последующим п/к введением в дозе 1 мг/кг 2 раза в сутки (максимально 100 мг для каждой из двух первых п/к инъекций) | Однократно: болюсное в/в введение в дозе 30 мг плюс 1 мг/кг п/к с последующим п/к введением в дозе 1 мг/кг 1 раз в сутки (максимально 100 мг только для первой п/к инъекции) |
| Лечение острого инфаркта миокарда с подъемом сегмента ST у пациентов ≥75 лет и старше | |
| 0,75 мг/кг п/к 2 раза в сутки без начального болюсного введения (максимально 75 мг для каждой из двух первых п/к инъекций) | 1 мг/кг п/к 1 раз в сутки без начального болюсного введения (максимально 100 мг для первой п/к инъекции) |
При применении препарата с профилактической целью рекомендуется следующая коррекция режима дозирования (см. табл. 3).
Таблица 3
| Обычный режим дозирования | Режим дозирования при тяжелой почечной недостаточности |
| 40 мг п/к 1 раз в сутки | 20 мг п/к 1 раз в сутки |
| 20 мг п/к 1 раз в сутки | 20 мг п/к 1 раз в сутки |
Рекомендованная коррекция режима дозирования не применяется при гемодиализе.
Нарушения функции почек легкой (Cl креатинина ≥50 и <80 мл/мин) и умеренной (Cl креатинина ≥30 и <50 мл/мин) степени тяжести. Коррекция дозы не требуется, однако пациенты должны находиться под тщательным наблюдением врача.
Пациенты с нарушениями функции печени. В связи с отсутствием клинических исследований, следует соблюдать осторожность при назначении эноксапарина натрия пациентам с нарушением функции печени.
Инструкция по самостоятельному выполнению инъекции препарата Клексан® (предварительно заполненный шприц без защитной системы иглы)
I. Подготовка места инъекции
1. Выбрать область на правой или левой половине передней брюшной стенки. Она должна находиться на расстоянии не менее 5 см от пупка и с боковой стороны.
Не проводить инъекцию ближе 5 см от пупка или вокруг имеющихся шрамов или кровоподтеков.
Чередовать места инъекции между левой и правой сторонами живота, в зависимости от области, в которую пациент вводил препарат в последний раз.
Рисунок 1.
2. Вымыть руки. Очистить (но не тереть) место инъекции спиртовым тампоном или водой с мылом.
3. Принять удобное положение сидя или лежа и расслабиться. Пациенту необходимо убедиться, что ему видно место, выбранное для инъекции. Для проведения инъекции идеально подходят шезлонг, кресло для отдыха или кровать.
II. Выбор необходимой дозы
1. Осторожно снять колпачок с иглы шприца. Выбросить колпачок.
Не нажимать на поршень до начала инъекции для того, чтобы избавиться от пузырьков воздуха в шприце. Это может привести к потере лекарственного препарата.
После снятия колпачка не допускать прикосновения иглы к каким-либо предметам. Это необходимо для сохранения чистоты (стерильности) иглы.
Рисунок 2.
2. Если количество лекарственного препарата в шприце уже соответствует предписанной пациенту дозе, нет необходимости в ее корректировке. Теперь пациент готов к введению препарата.
3. Если доза определяется из расчета на массу тела, пациенту может потребоваться скорректировать дозу, содержащуюся в шприце, чтобы она соответствовала предписанной. В этом случае можно избавиться от лишнего количества лекарственного препарата, удерживая шприц направленным вниз (чтобы в шприце оставался пузырек воздуха) и вытесняя лишнее количество раствора в контейнер.
4. На кончике иглы может появиться капля. В этом случае удалить каплю перед инъекцией, постучав по шприцу, направленному иглой вниз. Теперь пациент готов к введению препарата.
III. Инъекция
1. Держать шприц в руке, которой пациент пишет (как карандаш). Указательным и большим пальцами другой руки осторожно зажать продезинфицированную область живота, образовав кожную складку.
Убедиться, что пациент удерживает кожную складку во время инъекции.
2. Держать шприц так, чтобы игла была направлена прямо вниз (вертикально под углом 90°). Ввести иглу на всю ее длину в кожную складку.
Рисунок 3.
3. Нажать на поршень шприца большим пальцем. Это приведет к поступлению лекарственного препарата в подкожную жировую клетчатку живота. Завершить инъекцию, введя весь объем лекарственного препарата, находящийся в шприце.
4. Извлечь иглу из места инъекции, потянув шприц прямо вверх. Направить иглу в сторону от себя и других людей. Теперь можно отпустить кожную складку.
Рисунок 4.
IV. После завершения инъекции
1. Во избежание кровоподтеков не следует тереть место инъекции после выполнения этой процедуры.
2. Выбросить использованный шприц в контейнер для острых предметов. Плотно закрыть контейнер крышкой и оставить его в недоступном для детей месте. После заполнения контейнера утилизировать его в соответствии с указаниями врача или провизора.
Весь неиспользованный лекарственный препарат или отходы следует утилизировать в соответствии с местными требованиями.
Клексан® (предварительно заполненный шприц с защитной системой иглы)
I. Подготовка места инъекции
1. Выбрать область на правой или левой половине передней брюшной стенки. Она должна находиться на расстоянии не менее 5 см от пупка и с боковой стороны.
Не проводить инъекцию ближе 5 см от пупка или вокруг имеющихся шрамов или кровоподтеков.
Чередовать места инъекции между левой и правой сторонами живота, в зависимости от области, в которую пациент вводил препарат в последний раз.
Рисунок 5.
2. Вымыть руки. Очистить (но не тереть) место инъекции спиртовым тампоном или водой с мылом.
3. Принять удобное положение сидя или лежа и расслабиться. Пациенту необходимо убедиться, что ему видно место, выбранное для инъекции. Для проведения инъекции идеально подходят шезлонг, кресло для отдыха или кровать.
II. Выбор необходимой дозы
1. Осторожно снять колпачок с иглы шприца. Выбросить колпачок. Не нажимать на поршень до начала инъекции для того, чтобы избавиться от пузырьков воздуха в шприце. Это может привести к потере лекарственного препарата. После снятия колпачка не допускать прикосновения иглы к каким-либо предметам. Это необходимо для сохранения чистоты (стерильности) иглы.
2. Если количество лекарственного препарата в шприце уже соответствует предписанной пациенту дозе, нет необходимости в ее корректировке. Теперь пациент готов к введению препарата.
Рисунок 6.
3. Если доза определяется из расчета на массу тела, пациенту может потребоваться скорректировать дозу, содержащуюся в шприце, чтобы она соответствовала предписанной. В этом случае можно избавиться от лишнего количества лекарственного препарата, удерживая шприц направленным вниз (чтобы в шприце оставался пузырек воздуха) и вытесняя лишнее количество раствора в контейнер.
4. На кончике иглы может появиться капля. В этом случае удалить каплю перед инъекцией, постучав по шприцу, направленному иглой вниз. Теперь пациент готов к введению препарата.
III. Инъекция
1. Держать шприц в руке, которой пациент пишет (как карандаш). Указательным и большим пальцами другой руки осторожно зажать продезинфицированную область живота, образовав кожную складку. Убедиться, что пациент удерживает кожную складку во время инъекции.
2. Держать шприц так, чтобы игла была направлена прямо вниз (вертикально под углом 90°). Ввести иглу на всю ее длину в кожную складку.
Рисунок 7.
3. Нажать на поршень шприца большим пальцем. Это приведет к поступлению лекарственного препарата в подкожную жировую клетчатку живота. Завершить инъекцию, введя весь объем лекарственного препарата, находящийся в шприце.
4. Извлечь иглу из места инъекции, потянув шприц прямо вверх. Защитный механизм автоматически закроет иглу. Теперь можно отпустить кожную складку. Система безопасности, обеспечивающая запуск защитного механизма иглы, активируется только после введения всего содержимого шприца путем нажатия поршня на всю длину его хода.
Рисунок 8.
IV. После завершения инъекции
1. Во избежание кровоподтеков не следует тереть место инъекции после выполнения этой процедуры.
2. Выбросить использованный шприц в контейнер для острых предметов. Плотно закрыть контейнер крышкой и оставить его в недоступном для детей месте. После заполнения контейнера утилизировать его в соответствии с указаниями врача или провизора.
Весь неиспользованный лекарственный препарат или отходы следует утилизировать в соответствии с местными требованиями. При применении препарата строго придерживаться рекомендаций, представленных в данной инструкции, а также указаний врача или провизора. При возникновении вопросов обратиться к врачу или провизору.
Побочные действия
Изучение побочных эффектов эноксапарина натрия проводилось у более чем 15000 пациентов, участвовавших в клинических исследованиях, из них у 1776 пациентов — при профилактике венозных тромбозов и эмболий при общехирургических и ортопедических операциях; у 1169 пациентов — при профилактике венозных тромбозов и эмболий у пациентов, находящихся на постельном режиме, вследствие острых терапевтических заболеваний; у 559 пациентов — при лечении ТГВ с ТЭЛА или без нее; у 1578 пациентов — при лечении нестабильной стенокардии и инфаркта миокарда без зубца Q; у 10176 пациентов — при лечении инфаркта миокарда с подъемом сегмента ST.
Режим введения эноксапарина натрия отличался в зависимости от показаний. При профилактике венозных тромбозов и эмболий при общехирургических и ортопедических операциях или у пациентов, находящихся на постельном режиме, вводилось 40 мг п/к 1 раз в сутки. При лечении ТГВ с ТЭЛА или без нее пациенты получали эноксапарин натрия из расчета 1 мг/кг п/к каждые 12 ч или 1,5 мг/кг п/к 1 раз в сутки.
При лечении нестабильной стенокардии и инфаркта миокарда без зубца Q доза эноксапарина натрия составляла 1 мг/кг п/к каждые 12 ч, а в случае инфаркта миокарда с подъемом сегмента ST проводилось в/в болюсное введение 30 мг с последующим введением 1 мг/кг п/к каждые 12 ч.
Частота возникновения нежелательных реакций определялась в соответствии с классификацией ВОЗ: очень часто (≥1/10); часто (≥1/100 — <1/10); нечасто (≥1/1000 — <1/100); редко (≥1 /10000 — <1/1000); очень редко (<1/10000), частота неизвестна (не может быть подсчитана на основании имеющихся данных).
Со стороны сосудов
Кровотечения
В клинических исследованиях кровотечения были наиболее часто встречающимися нежелательными реакциями. К ним относились большие кровотечения, наблюдавшиеся у 4,2% пациентов (кровотечение считалось большим, если оно сопровождалось снижением содержания Hb на 2 г/л и более, требовало переливания 2 или более доз компонентов крови; а также если было забрюшинным или внутричерепным). Некоторые из этих случаев были летальными.
Как и при применении других антикоагулянтов, при применении эноксапарина натрия возможно возникновение кровотечения, особенно при наличии факторов риска, способствующих развитию кровотечения, при проведении инвазивных процедур или применении препаратов, нарушающих гемостаз (см. «Особые указания» и «Взаимодействие»).
При описании кровотечений звездочка «*» указывает на следующие виды кровотечений: гематома, экхимозы (кроме развившихся в месте инъекции), раневые гематомы, гематурия, носовые кровотечения, желудочно-кишечные кровотечения.
Очень часто — кровотечения* при профилактике венозных тромбозов у хирургических пациентов и лечении ТГВ с ТЭЛА или без нее.
Часто — кровотечения* при профилактике венозных тромбозов у пациентов, находящихся на постельном режиме, и лечении нестабильной стенокардии, инфаркта миокарда без зубца Q и инфаркта миокарда с подъемом сегмента ST.
Нечасто — забрюшинные кровотечения и внутричерепные кровоизлияния у пациентов при лечении ТГВ с ТЭЛА или без нее, а также при лечении инфаркта миокарда с подъемом сегмента ST.
Редко — забрюшинные кровотечения при профилактике венозных тромбозов у хирургических пациентов и лечении нестабильной стенокардии и инфаркта миокарда без зубца Q.
Тромбоцитопения и тромбоцитоз
Очень часто — тромбоцитоз (количество тромбоцитов в периферической крови — >400·109/л) при профилактике венозных тромбозов у хирургических пациентов и лечении ТГВ с ТЭЛА или без нее.
Часто — тромбоцитоз при лечении пациентов с острым инфарктом миокарда с подъемом сегмента ST.
Тромбоцитопения при профилактике венозных тромбозов у хирургических пациентов и лечении ТГВ с ТЭЛА или без нее, а также при остром инфаркте миокарда с подъемом сегмента ST.
Нечасто — тромбоцитопения при профилактике венозных тромбозов у пациентов, находящихся на постельном режиме, и при лечении нестабильной стенокардии и инфаркта миокарда без зубца Q.
Очень редко — аутоиммунная тромбоцитопения при лечении пациентов с острым инфарктом миокарда с подъемом сегмента ST.
Другие клинически значимые нежелательные реакции вне зависимости от показаний
Нежелательные реакции, представленные ниже, сгруппированы по системно-органным классам, даны с указанием определенной выше частоты их возникновения и в порядке уменьшения их тяжести.
Со стороны крови и лимфатической системы: часто — кровотечение, тромбоцитопения, тромбоцитоз; редко — случаи развития аутоиммунной тромбоцитопении с тромбозом; в некоторых случаях тромбоз осложнялся развитием инфаркта органов или ишемии конечностей (см. «Особые указания», «Контроль количества тромбоцитов в периферической крови»).
Со стороны иммунной системы: часто — аллергические реакции.
Со стороны печени и желчевыводящих путей: очень часто — повышение активности печеночных ферментов, главным образом повышение активности трансаминаз, более чем в 3 раза превышающее ВГН).
Со стороны кожи и подкожных тканей: часто — крапивница, зуд, эритема; нечасто — буллезный дерматит.
Общие расстройства и нарушения в месте инъекции: часто — гематома в месте инъекции, отек в месте инъекции, кровотечение, реакции повышенной чувствительности, воспаление, образование уплотнений в месте инъекции; нечасто — раздражение в месте инъекции, некроз кожи в месте инъекции.
Данные, полученные после выхода препарата на рынок
Следующие нежелательные реакции отмечались во время постмаркетингового применения препарата Клексан®. Об этих побочных реакциях имелись спонтанные сообщения.
Со стороны иммунной системы: редко — анафилактические/анафилактоидные реакции, включая шок.
Со стороны нервной системы: часто — головная боль.
Со стороны сосудов: редко — при применении эноксапарина натрия на фоне спинальной/эпидуральной анестезии или спинальной пункции отмечались случаи развития спинальной гематомы (или нейроаксиальной гематомы). Эти реакции приводили к развитию неврологических нарушений различной степени тяжести, включая стойкий или необратимый паралич (см. «Особые указания»).
Со стороны крови или лимфатической системы: часто — геморрагическая анемия; редко — эозинофилия.
Со стороны кожи и подкожных тканей: редко — алопеция; в месте инъекции может развиться кожный васкулит, некроз кожи, которым обычно предшествует появление пурпуры или эритематозных папул (инфильтрированных и болезненных — в этих случаях терапию препаратом Клексан® следует прекратить).
Возможно образование твердых воспалительных узелков-инфильтратов в месте инъекций препарата, которые исчезают через несколько дней и не являются основанием для отмены препарата.
Со стороны печени и желчевыводящих путей: нечасто — гепатоцеллюлярное поражение печени; редко — холестатическое поражение печени.
Со стороны скелетно-мышечной системы и соединительной ткани: редко — остеопороз при длительной терапии (более 3 мес).
Лабораторные и инструментальные данные: редко — гиперкалиемия.
Взаимодействие
Препарат Клексан® нельзя смешивать с другими препаратами!
Нерекомендуемые комбинации
Препараты, влияющие на гемостаз (салицилаты системного действия, ацетилсалициловая кислота в дозах, оказывающих противовоспалительное действие, НПВП, включая кеторолак, тромболитики — альтеплаза, ретеплаза, стрептокиназа, тенектеплаза, урокиназа — рекомендуется отменить до начала терапии эноксапарином натрия. При необходимости одновременного применения с эноксапарином натрия следует соблюдать осторожность и проводить тщательное клиническое наблюдение и мониторинг соответствующих лабораторных показателей.
Комбинации, требующие соблюдения осторожности
1. Прочие лекарственные препараты, влияющие на гемостаз, такие как:
— ингибиторы агрегации тромбоцитов, включая ацетилсалициловую кислоту в дозах, оказывающих антиагрегантное действие (кардиопротекция), клопидогрел, тиклопидин и антагонисты гликопротеина IIb/IIIа, показанные при остром коронарном синдроме, вследствие повышенного риска кровотечения;
— декстран с молекулярной массой 40 кДа;
— системные ГКС.
2. Лекарственные препараты, повышающие содержание калия
При одновременном применении с лекарственными препаратами, повышающими содержание калия в сыворотке крови, следует проводить клинический и лабораторный контроль.
Передозировка
Симптомы: случайная передозировка Клексана® (при в/в, п/к или экстракорпоральном применении) может привести к геморрагическим осложнениям. При приеме внутрь даже больших доз всасывание препарата маловероятно.
Лечение: антикоагулянтные эффекты можно в основном нейтрализовать путем медленного в/в введения протамина сульфата, доза которого зависит от дозы введенного Клексана®. 1 мг протамина сульфата нейтрализует антикоагулянтный эффект 1 мг препарата Клексан® (см. информацию о применении препаратов протамина сульфата), если эноксапарин натрия вводился не более чем за 8 ч до введения протамина. 0,5 мг протамина нейтрализует антикоагулянтный эффект 1 мг препарата, если с момента введения последнего прошло более 8 ч или при необходимости введения второй дозы протамина. Если же после введения эноксапарина натрия прошло 12 ч и более, введения протамина не требуется. Однако даже при введении больших доз протамина сульфата, анти-Ха-активность препарата Клексан® полностью не нейтрализуется (максимально на 60%).
Особые указания
Общие
Низкомолекулярные гепарины не являются взаимозаменяемыми, т.к. они различаются по процессу производства, молекулярной массе, специфической анти-Ха-активности, единицам дозирования и режиму дозирования, с чем связаны различия в их фармакокинетике и биологической активности (антитромбиновая активность и взаимодействие с тромбоцитами).
Поэтому требуется строго выполнять рекомендации по применению для каждого препарата, относящегося к классу низкомолекулярных гепаринов.
Кровотечение
Как и при применении других антикоагулянтов, при применении препарата Клексан® возможно развитие кровотечений любой локализации (см. «Побочные действия»). При развитии кровотечения необходимо найти его источник и проводить соответствующее лечение.
Эноксапарин натрия, как и другие антикоагулянты, следует применять с осторожностью при состояниях с повышенным риском кровотечения, таких как нарушения гемостаза, язвенная болезнь в анамнезе, недавно перенесенный ишемический инсульт, тяжелая артериальная гипертензия, диабетическая ретинопатия, нейрохирургическое или офтальмологическое оперативное вмешательство, одновременное применение препаратов, влияющих на гемостаз (см. «Взаимодействие»).
Кровотечения у пациентов пожилого возраста. При применении препарата Клексан® в профилактических дозах у пациентов пожилого возраста не было выявлено увеличения риска развития кровотечений. При применении препарата в терапевтических дозах у пациентов пожилого возраста (особенно в возрасте 80 лет и старше) существует повышенный риск развития кровотечений. Рекомендуется проведение тщательного наблюдения за состоянием таких пациентов (см. «Фармакокинетика» и «Способ применения и дозы», Пациенты пожилого возраста).
Одновременное применение других препаратов, влияющих на гемостаз
Применение препаратов, влияющих на гемостаз (салицилаты системного действия, в т.ч. ацетилсалициловая кислота в дозах, оказывающих противоспалительное действие, НПВП, включая кеторолак, другие тромболитики (альтеплаза, ретеплаза, стрептокиназа, тенектеплаза, урокиназа), рекомендуется отменить до начала лечения эноксапарином натрия, за исключением случаев, когда их применение является необходимым. Если показано их одновременное применение с эноксапарином натрия, то следует проводить тщательное клиническое наблюдение и мониторинг соответствующих лабораторных показателей.
Почечная недостаточность
У пациентов с нарушением функции почек существует повышенный риск развития кровотечения в результате увеличения системной экспозиции эноксапарина натрия. У пациентов с тяжелыми нарушениями функции почек (Cl креатинина ≥15 и <30 мл/мин) отмечается значительное увеличение экспозиции эноксапарина натрия, поэтому рекомендуется проводить коррекцию дозы как при профилактическом, так и терапевтическом применении препарата. Хотя не требуется проводить коррекцию дозы у пациентов с нарушениями функции почек легкой (Cl креатинина ≥30 и <50 мл/мин) и умеренной степени тяжести (Cl креатинина ≥50 и <80 мл/мин), рекомендуется проведение тщательного контроля состояния таких пациентов, и может рассматриваться проведение биологического мониторинга с измерением анти-Ха-активности (см. «Фармакокинетика» и «Способ применения и дозы», Пациенты с нарушениями функции почек). Применение эноксапарина натрия не рекомендуется у пациентов с терминальной стадией хронической болезни почек (Cl креатинина <15 мл/мин) в виду отсутствия данных, кроме случаев профилактики тромбообразования в системе экстракорпорального кровообращения во время гемодиализа.
Особые группы пациентов
Низкая масса тела. Отмечалось увеличение экспозиции эноксапарина натрия при его профилактическом применении у женщин с массой тела менее 45 кг и у мужчин с массой тела менее 57 кг, что может приводить к повышенному риску развития кровотечений. Рекомендуется проведение тщательного контроля состояния таких пациентов.
Пациенты с ожирением. Пациенты с ожирением имеют повышенный риск развития тромбозов и эмболий. Безопасность и эффективность применения эноксапарина в профилактических дозах у пациентов с ожирением (ИМТ более 30 кг/м2) до конца не определена, и нет общего мнения по коррекции дозы. За этими пациентами следует внимательно наблюдать на предмет развития симптомов и признаков тромбозов и эмболий.
Контроль количества тромбоцитов в периферической крови
Риск развития антителоопосредованной ГИТ существует и при применении низкомолекулярных гепаринов, при этом этот риск выше у пациентов, перенесших операции на сердце, и пациентов с онкологическими заболеваниями. Если развивается тромбоцитопения, то ее обычно выявляют между 5-м и 21-м днями после начала терапии эноксапарином натрия. В связи с этим рекомендуется регулярно контролировать количество тромбоцитов в периферической крови до начала лечения эноксапарином натрия и во время его применения. Следует определять количество тромбоцитов в крови при наличии симптомов, указывающих на ГИТ (новый эпизод артериальных и/или венозных тромбоэмболических осложнений, болезненное поражение кожи в месте инъекции, аллергическая или анафилактическая реакция при лечении). При возникновении указанных симптомов следует проинформировать лечащего врача.
При наличии подтвержденного значительного снижения количества тромбоцитов (на 30–50% по сравнению с исходным показателем) необходимо немедленно отменить эноксапарин натрия и перевести пациента на другую антикоагулянтную терапию без применения гепаринов.
Спинальная/эпидуральная анестезия. Описаны случаи возникновения нейроаксиальных гематом при применении эноксапарина натрия при одновременном проведении спинальной/эпидуральной анестезии с развитием длительно существующего или необратимого паралича. Риск возникновения этих явлений снижается при применении препарата в дозе 40 мг или ниже. Риск повышается при применении более высоких доз препарата эноксапарина натрия, а также при использовании постоянных катетеров после операции или одновременном применении дополнительных препаратов, влияющих на гемостаз, таких как НПВП (см. «Взаимодействие»). Риск также повышается при травматически проведенной или повторной спинномозговой пункции или у пациентов, имеющих в анамнезе указания на перенесенные операции в области позвоночника или деформацию позвоночника.
Для снижения возможного риска кровотечения, связанного с применением эноксапарина натрия и проведением эпидуральной или спинальной анестезии/анальгезии, необходимо учитывать фармакокинетический профиль препарата (см. «Фармакокинетика»). Установку или удаление катетера лучше проводить при низком антикоагулянтном эффекте эноксапарина натрия, однако точное время для достижения достаточного снижения антикоагулянтного эффекта у разных пациентов неизвестно. Следует дополнительно учитывать, что у пациентов с Cl креатинина 15–30 мл/мин выведение эноксапарина натрия замедляется.
Если по назначению врача применяется антикоагулянтная терапия во время проведения эпидуральной/спинальной анестезии или люмбальной пункции, необходимо постоянное наблюдение за пациентом для выявления любых неврологических симптомов, таких как боли в спине, нарушение сенсорных и моторных функций (онемение или слабость в нижних конечностях), нарушение функции кишечника и/или мочевого пузыря. Пациента необходимо проинструктировать о необходимости немедленного информирования врача при возникновении вышеописанных симптомов. При подозрении на симптомы, характерные для гематомы спинного мозга, необходимы срочная диагностика и лечение, включая при необходимости декомпрессию спинного мозга.
ГИТ. Применение эноксапарина натрия у пациентов, имеющих в анамнезе указания на наличие ГИТ в течение последних 100 дней или при наличии циркулирующих антител, противопоказано (см. «Противопоказания»). Циркулирующие антитела могут персистировать несколько лет.
Эноксапарин натрия следует применять с особой осторожностью у пациентов, имеющих в анамнезе (более чем 100 дней) ГИТ без циркулирующих антител. Решение о применении эноксапарина натрия в данной ситуации должно быть принято только после оценки соотношения польза/риск и при отсутствии безгепариновой (не содержащей гепарин) альтернативной терапии.
Чрескожная коронарная ангиопластика. С целью минимизации риска кровотечения, связанного с инвазивной сосудистой инструментальной манипуляцией при лечении нестабильной стенокардии и инфаркта миокарда без зубца Q и острого инфаркта миокарда с подъемом сегмента ST, эти процедуры следует проводить в интервалах между введением препарата. Это необходимо для достижения гемостаза в месте введения катетера после проведения ЧКВ. При использовании закрывающего устройства интродьюсер бедренной артерии может быть удален немедленно. При применении мануальной (ручной) компрессии интродьюсер бедренной артерии следует удалить через 6 ч после последней в/в или п/к инъекции эноксапарина натрия. Если лечение эноксапарином натрия продолжается, то следующую дозу следует вводить не ранее чем через 6–8 ч после удаления интродьюсера бедренной артерии. Необходимо следить за местом введения интродьюсера, чтобы своевременно выявить признаки кровотечения и образования гематомы.
Пациенты с механическими искусственными клапанами сердца. Применение эноксапарина натрия для профилактики тромбообразования у пациентов с механическими искусственными клапанами сердца изучено недостаточно. Имеются отдельные сообщения о развитии тромбоза клапанов сердца у пациентов с механическими искусственными клапанами сердца на фоне терапии эноксапарином натрия для профилактики тромбообразования. Ввиду недостаточности клинических данных и наличия неоднозначных факторов, включая основное заболевание, оценка таких сообщений затруднена.
Беременные женщины с механическими искусственными клапанами сердца. Применение эноксапарина натрия для профилактики тромбообразования у беременных женщин с механическими искусственными клапанами сердца изучено недостаточно. В клиническом исследовании беременных женщин с механическими искусственными клапанами сердца при применении эноксапарина натрия в дозе 1 мг/кг 2 раза в сутки для уменьшения риска развития тромбозов и эмболий у 2 из 8 женщин образовались тромбы, приведшие к блокированию клапанов сердца и смерти матери и плода.
Имеются отдельные постмаркетинговые сообщения о тромбозе клапанов сердца у беременных женщин с механическими искусственными клапанами сердца, получавших лечение эноксапарином для профилактики тромбообразования. Беременные женщины с механическими искусственными клапанами сердца имеют высокий риск развития тромбоза и эмболии.
Некроз кожи/кожный васкулит. Сообщалось о развитии некроза кожи и кожного васкулита при применении низкомолекулярных гепаринов. В случае развития некроза кожи/кожного васкулита применение препарата следует прекратить.
Острый инфекционный эндокардит. Применение гепарина не рекомендуется у пациентов с острым инфекционным эндокардитом вследствие риска развития геморрагического инсульта. В случае если применение препарата считается абсолютно необходимым, решение следует принимать только после тщательной индивидуальной оценки соотношения пользы и риска.
Лабораторные тесты. В дозах, применяемых для профилактики тромбоэмболических осложнений, препарат Клексан® существенно не влияет на время кровотечения и показатели свертывания крови, а также на агрегацию тромбоцитов или связывание их с фибриногеном. При повышении дозы может удлиняться АЧТВ и активированное время свертывания крови. Увеличение АЧТВ и активированного времени свертывания не находятся в прямой линейной зависимости от увеличения антикоагулянтной активности препарата, поэтому нет необходимости в их мониторинге.
Гиперкалиемия. Гепарины могут подавлять секрецию альдостерона надпочечниками, что приводит к развитию гиперкалиемии, особенно у пациентов с сахарным диабетом, хронической почечной недостаточностью, предшествующим метаболическим ацидозом, принимающих лекарственные препараты, повышающие содержания калия (см. «Взаимодействие»). Следует регулярно контролировать содержание калия в плазме крови, особенно у пациентов группы риска.
Профилактика венозных тромбозов и эмболий у пациентов с острыми терапевтическими заболеваниями, находящихся на постельном режиме. В случае развития острой инфекции, острых ревматических состояний профилактическое применение эноксапарина натрия оправдано, только если вышеперечисленные состояния сочетаются с одним из нижеперечисленных факторов риска венозного тромбообразования: возраст более 75 лет; злокачественные новообразования; тромбозы и эмболии в анамнезе; ожирение; гормональная терапия; сердечная недостаточность; хроническая дыхательная недостаточность.
Нарушение функции печени. Эноксапарин натрия следует с осторожностью применять у пациентов с нарушениями функции печени вследствие увеличения риска кровотечений. Коррекция дозы на основании мониторирования анти-Ха-активности у пациентов с циррозом печени является ненадежной и не рекомендуется.
Влияние на способность управлять транспортными средствами и механизмами. Не оказывает влияния.
Форма выпуска
Раствор для инъекций, 2000 анти-Ха МЕ/ 0,2 мл; 4000 анти-Ха МЕ/0,4 мл; 6000 анти-Ха МЕ/0,6 мл; 8000 анти-ХаМЕ/0,8 мл; 10000 анти-Ха МЕ/1 мл.
В случае производства на Санофи Винтроп Индустрия, Франция
1-й вид упаковки: по 0,2; 0,4; 0,6 или 0,8 мл или 1 мл раствора препарата в стеклянном шприце (тип I) соответственно. По 2 шприца в блистере. По 1 или 5 бл. вместе с инструкцией по применению помещают в картонную пачку.
2-й вид упаковки: по 0,2; 0,4; 0,6; 0,8; 1 мл раствора препарата в стеклянном шприце (тип I) с защитной системой иглы соответственно. По 2 шприца в блистере. По 1 или 5 бл. вместе с инструкцией по применению помещают в картонную пачку.
В случае производства на ОАО «Фармстандарт-УфаВИТА», Россия
1-й вид упаковки: по 0,2; 0,4; 0,6 или 0,8 мл раствора препарата в стеклянном шприце (тип I) соответственно. По 2 или 3 шприца в блистере. По 1 или 5 бл. (2 шприца в блистере) или по 3 бл. (3 шприца в блистере) вместе с инструкцией по применению помещают в картонную пачку.
2-й вид упаковки: по 0,2; 0,4; 0,6 или 0,8 мл раствора препарата в стеклянном шприце (тип I) с защитной системой иглы соответственно. По 2 шприца в блистере. По 1 или 5 бл. вместе с инструкцией по применению помещают в картонную пачку.
Производитель
Производство готовой лекарственной формы и фасовщик (первичная упаковка)
1. Санофи Винтроп Индустрия, Франция, 1051 б-р Индустриель, 76580, Ле-Тре, Франция.
2. ОАО «Фармстандарт-Уфимский витаминный завод» (ОАО «Фармстандарт-УфаВИТА»), Россия, 450077, Республика Башкортостан, г. Уфа, ул. Худайбердина, 28 (для 2000 анти-Ха МЕ/0,2 мл; 4000 анти-Ха МЕ/0,4 мл; 6000 анти-Ха МЕ/0,6 мл; 8000 анти-Ха МЕ/0,8 мл).
Упаковщик (вторичная (потребительская) упаковка) и выпускающий контроль качества
1. Санофи Винтроп Индустрия, Франция, 1051 б-р Индустриель, 76580, Ле-Тре, Франция.
2. ОАО «Фармстандарт-Уфимский витаминный завод» (ОАО «Фармстандарт-УфаВИТА»), Россия, 450077, Республика Башкортостан, г. Уфа, ул. Худайбердина, 28.
3. ЗАО «Санофи-Авентис Восток», 302516, Россия, Орловская обл., Орловский р-н, с/п Большекуликовское, ул. Ливенская, 1.
Претензии потребителей направлять по адресу АО «Санофи Россия». 125009, Москва, ул. Тверская, 22.
Тел.: (495) 721-14-00; факс: (495) 721-14-11.
Юридическое лицо, на имя которого выдано регистрационное удостоверение. Санофи-Авентис Франс, Франция.
Условия отпуска из аптек
По рецепту.
Условия хранения
При температуре не выше 25 °C.
Хранить в недоступном для детей месте.
Срок годности
3 года.
Не применять по истечении срока годности, указанного на упаковке.
Представленная информация о ценах на препараты не является предложением о продаже или покупке товара.
Информация предназначена исключительно для сравнения цен в стационарных аптеках, осуществляющих деятельность в
соответствии со статьей 55 Федерального закона «Об обращении лекарственных средств» от 12.04.2010 № 61-ФЗ.
П/к, за исключением особых случаев (см. ниже подразделы «Лечение инфаркта миокарда с подъемом сегмента ST, медикаментозное или с помощью чрескожного коронарного вмешательства» и «Профилактика тромбообразования в системе экстракорпорального кровообращения при проведении гемодиализа»).
Профилактика венозных тромбозов и эмболии при хирургических вмешательствах у пациентов умеренного и высокого риска
Пациентам с умеренным риском развития тромбозов и эмболий (например, абдоминальные операции) рекомендуемая доза препарата Клексан® составляет 20 мг 1 раз/сут п/к. Первую инъекцию следует сделать за 2 ч до хирургического вмешательства.
Пациентам с высоким риском развития тромбозов и эмболий (например, при ортопедических операциях, хирургических операциях в онкологии, пациентам с дополнительными факторами риска, не связанными с операцией, такими как врожденная или приобретенная тромбофилия, злокачественное новообразование, постельный режим более трех суток, ожирение, венозный тромбоз в анамнезе, варикозное расширение вен нижних конечностей, беременность) препарат рекомендуется в дозе 40 мг 1 раз/сут п/к, с введением первой дозы за 12 ч до хирургического вмешательства. При необходимости более ранней предоперационной профилактики (например, у пациентов с высоким риском развития тромбозов и тромбоэмболий, ожидающих отсроченную ортопедическую операцию) последняя инъекция должна быть сделана за 12 ч до операции и через 12 ч после операции
Длительность лечения препаратом Клексан® в среднем составляет 7-10 дней. При необходимости терапию можно продолжать до тех пор, пока сохраняется риск развития тромбоза и эмболии, и до тех пор, пока пациент не перейдет на амбулаторный режим.
При крупных ортопедических операциях может быть целесообразно мосле начальной терапии продолжение лечения путем введения препарата Клексан® в дозе 40 мг 1 раз/сут в течение 5 недель.
Для пациентов с высоким риском венозных тромбоэмболий, перенесших хирургическое вмешательство, абдоминальную и тазовую хирургию по причине онкологического заболевания, может быть целесообразно увеличение продолжительности введения препарата Клексан® в дозе 40 мг 1 раз/сут в течение 4 недель.
Профилактика венозных тромбозов и эмболий у пациентов, находящихся на постельном режиме вследствие острых терапевтических заболеваний
Рекомендуемая доза препарата Клексан® составляет 40 мг 1 раз/сут п/к, в течение 6-14 дней. Терапию следует продолжать до полного перехода пациента на амбулаторный режим (максимально в течение 14 дней).
Лечение тромбоза глубоких вен с тромбоэмболией легочной артерии или без тромбоэмболии легочной артерии
Препарат вводится п/к из расчета 1.5 мг/кг массы тела 1 раз/сут или 1 мг/кг массы тела 2 раза/сут. Режим дозирования должен выбираться врачом на основе оценки риска развития тромбоэмболии и риска развития кровотечений. У пациентов без тромбоэмболических осложнений и с низким риском развития венозной тромбоэмболии препарат рекомендуется вводить п/к из расчета 1.5 мг/кг массы тела 1 раз/сут. У всех других пациентов, включая пациентов с ожирением, симптоматической тромбоэмболией легочных артерий, раком, повторной венозной тромбоэмболией и проксимальным тромбозом (в подвздошной вене) препарат рекомендуется применять в дозе 1 мг/кг 2 раза/сут.
Длительность лечения в среднем составляет 10 дней. Следует сразу же начать терапию непрямыми антикоагулянтами, при этом лечение препаратом Клексан® необходимо продолжать до достижения терапевтического антикоагулянтного эффекта (значения МНО должны составлять 2.0-3.0).
Профилактика тромбообразования в системе экстракорпорального кровообращения во время гемодиализа
Рекомендуемая доза препарата Клексан® составляет в среднем 1 мг/кг массы тела. При высоком риске развития кровотечения дозу следует снизить до 0.5 мг/кг массы тела при двойном сосудистом доступе или до 0.75 мг/кг при одинарном сосудистом доступе.
При гемодиализе препарат Клексан® следует вводить в артериальный участок шунта в начале сеанса гемодиализа. Одной дозы, как правило, достаточно для 4-часового сеанса, однако при обнаружении фибриновых колец при более продолжительном гемодиализе можно дополнительно ввести препарат из расчета 0.5-1 мг/кг массы тела.
Данные в отношении пациентов, получающих эноксапарин натрия для профилактики или лечения и во время сеансов гемодиализа, отсутствуют.
Лечение нестабильной стенокардии и инфаркта миокарда без подъема сегмента ST
Препарат Клексан® вводится из расчета 1 мг/кг массы тела каждые 12 ч, п/к, при одновременном применении антитромбоцитарной терапии. Средняя продолжительность терапии составляет как минимум 2 дня и продолжается до стабилизации клинического состояния пациента. Обычно введение препарата продолжается от 2 до 8 дней.
Ацетилсалициловая кислота рекомендуется всем пациентам, не имеющих противопоказаний, с начальной дозой 150-300 мг внутрь с последующей поддерживающей дозой 75-325 мг 1 раз/сут.
Лечение острого инфаркта миокарда с подъемом сегмента ST, медикаментозное или с помощью чрескожного коронарного вмешательства
Лечение начинают с однократного в/в болюсного введения эноксапарина натрия в дозе 30 мг. Сразу же после него п/к вводят эноксапарин натрия в дозе 1 мг/кг массы тела. Далее препарат применяют п/к по 1 мг/кг массы тела каждые 12 ч (максимально 100 мг эноксапарина натрия для каждой из первых двух подкожных инъекций, затем — по 1 мг/кг массы тела для оставшихся подкожных доз, то есть, при массе тела более 100 кг, разовая доза не может превышать 100 мг). Как можно скорее после выявления острого инфаркта миокарда с подъемом сегмента ST пациентам необходимо назначить одновременно ацетилсалициловую кислоту и, если нет противопоказаний, прием ацетилсалициловой кислоты (в дозах 75-325 мг) следует продолжать ежедневно в течение не менее 30 дней.
Рекомендуемая продолжительность лечения препаратом Клексан® составляет 8 дней или до выписки пациента из стационара (если период госпитализации составляет менее 8 дней).
При комбинации с тромболитиками (фибрин-специфическими и фибрин-неспецифическими) эноксапарин натрия должен вводиться в интервале от 15 мин до начала тромболитической терапии и до 30 мин после нее
У пациентов в возрасте 75 лет и старше не применяется начальное в/в болюсное введение. Препарат вводят п/к в дозе 0.75 мг/кг каждые 12 ч (максимально 75 мг эноксапарина натрия для каждой из первых двух п/к инъекций, затем — по 0,75 мг/кг массы тела для оставшихся п/к доз, т.е. при массе тела более 100 кг, разовая доза не может превышать 75 мг).
У пациентов, которым проводится чрескожное коронарное вмешательство, в случае, если последняя п/к инъекция эноксапарина натрия была проведена менее чем за 8 ч до раздувания введенного в место сужения коронарной артерии баллонного катетера, дополнительного введения эноксапарина натрия не требуется. Если же последняя п/к инъекция эноксапарина натрия проводилась более чем за 8 ч до раздувания баллонного катетера, следует произвести дополнительное в/в болюсное введение эноксапарина натрия в дозе 0.3 мг/кг.
Особенности введения препарата
Предварительно заполненный одноразовый шприц готов к применению.
Препарат нельзя вводить внутримышечно!
Подкожное введение
Эноксапарин натрия вводят посредством глубокой п/к инъекции.
Инъекции желательно проводить в положении пациента «лежа».
Не следует выталкивать пузырьки воздуха из шприца перед инъекцией, чтобы избежать потери лекарственного средства при использовании предварительно заполненных шприцев. Если количество вводимого препарата необходимо скорректировать в зависимости от массы тела пациента, следует использовать предварительно заполненные градуированные шприцы, удалив излишки раствора перед инъекцией для достижения необходимого объема. Следует учитывать, что в некоторых случаях невозможно получить точную дозу из-за градуировочных делений на шприце, в этом случае объем должен быть округлен до ближайшего деления.
Инъекции следует проводить поочередно в левую или правую половину передней брюшной стенки.
Иглу необходимо ввести на всю длину, вертикально (не сбоку), в кожную складку, собранную и удерживаемую до завершения инъекции между большим и указательным пальцами. Складку кожи отпускают только после завершения инъекции.
Не следует массировать место инъекции после введения препарата.
Внутривенное болюсное введение
Внутривенное болюсное введение эноксапарина натрия должно проводиться через венозный катетер. Эноксапарин натрия не должен смешиваться или вводиться вместе с другими лекарственными препаратами. Для того чтобы избежать присутствия в инфузионной системе следов других лекарственных препаратов и их взаимодействия с эноксапарином натрия венозный катетер должен промываться достаточным количеством 0.9% раствора натрия хлорида или 5% раствора декстрозы до и после в/в болюсного введения эноксапарина натрия. Эноксапарин натрия может безопасно вводиться с 0.9% раствором натрия хлорида и 5% раствором декстрозы.
Для проведения болюсного введения 30 мг эноксапарина натрия при лечении острого инфаркта миокарда с подъемом сегмента ST из стеклянных шприцев 60 мг, 80 мг и 100 мг удаляют лишнее количество препарата с тем, чтобы в них оставалось только 30 мг (0.3 мл). Доза 30 мг может непосредственно вводиться в/в.
Для проведения в/в болюсного введения эноксапарина натрия через венозный катетер могут использоваться предварительно заполненные шприцы для п/к введения препарата 60 мг, 80 мг и 100 мг. Рекомендуется использовать шприцы 60 мг, т.к. это уменьшает количество удаляемого из шприца препарата. Шприцы 20 мг не используются, т.к. в них недостаточно препарата для болюсного введения 30 мг эноксапарина натрия. Шприцы 40 мг не используются, т.к. на них отсутствуют деления и поэтому невозможно точно отмерить количество в 30 мг.
Для повышения точности дополнительного в/в болюсного введения малых объемов в венозный катетер при проведении чрескожных коронарных вмешательств рекомендуется развести препарат до концентрации 3 мг/мл. Разведение раствора рекомендуется проводить непосредственно перед введением.
Для получения раствора эноксапарина натрия с концентрацией 3 мг/мл с помощью предварительно заполненного шприца 60 мг рекомендуется использовать емкость с инфузионным раствором 50 мл (т.е. с 0.9% раствором натрия хлорида или 5% раствором декстрозы). Из емкости с инфузионным раствором с помощью обычного шприца извлекается и удаляется 30 мл раствора. Эноксапарин натрия (содержимое шприца для п/к введения 60 мг) вводится в оставшиеся в емкости 20 мл инфузионного раствора. Содержимое емкости с разведенным раствором эноксапарина натрия осторожно перемешивается. Для введения с помощью шприца извлекается необходимый объем разведенного раствора эноксапарина натрия, который рассчитывается по формуле:
Объем разведенного раствора = масса тела пациента (кг)×0.1 или с помощью представленной ниже таблицы.
Объемы, которые должны вводиться внутривенно после разведения до концентрации 3 мг/мл
Переключение между эноксапарином натрия и пероральными антикоагулянтами
Переключение между эноксапарином натрия и антагонистами витамина К (АВК)
Для мониторирования эффекта АВК необходимо наблюдение врача и проведение лабораторных исследований (протромбиновое время, представленное как МНО).
Т.к. для развития максимального эффекта АВК требуется время, терапия эноксапарином натрия должна продолжаться в постоянной дозе так долго, как необходимо для поддержания значений МНО (по данным двух последовательных определений) в желаемом терапевтическом диапазоне в зависимости от показаний.
Для пациентов, которые получают АВК, отмена АВК и введение первой дозы эноксапарина натрия должны проводиться после того, как МНО снизилось ниже границы терапевтического диапазона.
Переключение между эноксапарином натрия и пероральными антикоагулянтами прямого действия (ПОАК)
Отмена эноксапарина натрия и назначение ПОАК должны проводиться за 0-2 ч до момента очередного запланированного введения эноксапарина натрия в соответствии с инструкцией по применению пероральных антикоагулянтов.
Для пациентов, получающих ПОАК, введение первой дозы эноксапарина натрия, и отмена пероральных антикоагулянтов прямого действия должны проводиться в момент времени, соответствующий очередному запланированному применению ПОАК.
Применение при спинальной/эпидуральной анестезии или люмбальной пункции
В случае применения антикоагулянтной терапии во время проведения эпидуральной или спинальной анестезии/аналгезии или люмбальной пункции необходимо проведение неврологического мониторирования вследствие риска развития нейроаксиальных гематом (см. раздел «Особые указания»).
Применение эноксапарина натрия в профилактических дозах
Установка или удаление катетера должно проводиться спустя как минимум 12 ч после последней инъекции профилактической дозы эноксапарина натрия.
При использовании непрерывной техники необходимо соблюдать по меньшей мере 12 ч интервал до удаления катетера.
У пациентов с КК ≥15 и <30 мл/мин следует рассмотреть вопрос об удвоении времени до момента пункции или введения/удаления катетера как минимум до 24 ч.
Предоперационное введение эноксапарина натрия за 2 ч до вмешательства в дозировке 20 мг несовместимо с проведением нейроаксиальной анестезии.
Применение эноксапарина натрия в терапевтических дозах
Установка или удаление катетера должно проводиться спустя как минимум 24 ч после последней инъекции терапевтической дозы эноксапарина натрия (см. раздел «Противопоказания»).
При использовании непрерывной техники необходимо соблюдать по меньшей мере 24 ч интервал до удаления катетера.
У пациентов с КК ≥15 и <30 мл/мин следует рассмотреть вопрос об удвоении времени до момента пункции или введения/удаления катетера как минимум до 48 ч.
Пациентам, получающим эноксапарин натрия в дозах 0.75 мг/кг или 1 мг/кг массы тела 2 раза/сут, не следует вводить вторую дозу препарата с целью увеличения интервала перед установкой или заменой катетера. Точно так же следует рассмотреть вопрос о возможности отсрочки введения следующей дозы препарата, как минимум, на 4 ч, исходя из оценки соотношения польза/риск (риск развития тромбоза и кровотечений при проведении процедуры, с учетом наличия у пациентов факторов риска). В эти временные точки все еще продолжает выявляться анти-Ха активность препарата, и отсрочки по времени не являются гарантией того, что развития нейроаксиальной гематомы удастся избежать.
Режим дозирования у особых групп пациентов
Дети до 18 лет
Безопасность и эффективность применения эноксапарина натрия у детей не установлены.
Пациенты пожилого возраста (старше 75 лет)
За исключением лечения инфаркта миокарда с подъемом сегмента ST для всех других показаний снижения доз эноксапарина натрия у пациентов пожилого возраста при отсутствии нарушений функции почек не требуется.
Пациенты с нарушениями функции почек
- Тяжелые нарушения функции почек (КК >15 и <30 мл/мин)
Применение эноксапарина натрия не рекомендуется пациентам с терминальной стадией хронической болезни почек (КК <15 мл/мин) ввиду отсутствия данных, кроме случаев профилактики тромбообразования в системе экстракорпорального кровообращения во время гемодиализа.
У пациентов с тяжелыми нарушениями функции почек (КК ≥15 и <30 мл/мин) доза эноксапарина натрия снижается в соответствии с представленными ниже таблицами, т.к. у этих пациентов отмечается увеличение системной экспозиции (продолжительности действия) препарата.
При применении препарата в терапевтических дозах рекомендуется следующая коррекция режима дозирования:
При применении препарата с профилактической целью рекомендуется следующая коррекция режима дозирования:
Рекомендованная коррекция режима дозирования не применяется при гемодиализе.
- Нарушения функции почек легкой (КК ≥50 и <80 мл/мин) и умеренной (КК≥30 и <50 мл/мин) степени тяжести
Коррекции дозы не требуется, однако пациенты должны находиться под тщательным наблюдением врача.
Пациенты с нарушениями функции печени
В связи с отсутствием клинических исследований препарат Клексан® следует применять с осторожностью у пациентов с нарушениями функции печени.
Инструкция по самостоятельному выполнению инъекции препарата Клексан®
Предварительно заполненный шприц без защитной системы иглы
Подготовка места инъекции
1) Выберите область на правой или левой половине передней брюшной стенки. Она должна находиться на расстоянии не менее 5 см от пупка и с боковой стороны.
- Не проводите инъекцию ближе 5 см от пупка или вокруг имеющихся шрамов или кровоподтеков.
- Чередуйте места инъекции между левой и правой сторонами живота, в зависимости от области, в которую Вы вводили препарат в последний раз.
img_clexane_1.tif|jpg
2) Вымойте руки. Очистите (но не трите) место инъекции спиртовым тампоном или водой с мылом.
3) Примите удобное положение «сидя» или «лежа» и расслабьтесь. Убедитесь, что Вам видно место, выбранное для инъекции. Для проведения инъекции идеально подходят шезлонг, кресло для отдыха или кровать.
Выбор необходимой дозы
1) Осторожно снимите колпачок с иглы шприца. Выбросьте колпачок.
- Не нажимайте на поршень до начала инъекции для того, чтобы избавиться от пузырьков воздуха в шприце. Это может привести к потере лекарственного препарата.
- После снятия колпачка не допускайте прикосновения иглы к каким-либо предметам. Это необходимо для сохранения чистоты (стерильности) иглы.
img_clexane_2-tonkii.tif|jpg
2) Если количество лекарственного препарата в шприце уже соответствует предписанной Вам дозе, нет необходимости в ее корректировке. Теперь Вы готовы к введению препарата.
3) Если доза определяется из расчета на массу тела, Вам может потребоваться скорректировать дозу, содержащуюся в шприце, чтобы она соответствовала предписанной. В этом случае Вы можете избавиться от лишнего количества лекарственного препарата, удерживая шприц направленным вниз (чтобы в шприце оставался пузырек воздуха) и вытесняя лишнее количество раствора в контейнер.
4) На кончике иглы может появиться капля. В этом случае удалите каплю перед инъекцией, постучав по шприцу, направленному иглой вниз. Теперь Вы готовы к введению препарата.
Инъекция
1) Держите шприц в руке, которой Вы пишете (как карандаш). Указательным и большим пальцами другой руки осторожно зажмите продезинфицированную область живота, образовав кожную складку.
- Убедитесь, что Вы удерживаете кожную складку во время инъекции.
2) Держите шприц так, чтобы игла была направлена прямо вниз (вертикально под углом 90°). Введите иглу на всю ее длину в кожную складку.
img_clexane_3_tonkii.tif|jpg
3) Нажмите на поршень шприца большим пальцем. Это приведет к поступлению лекарственного препарата в подкожную жировую клетчатку живота. Завершите инъекцию, введя весь объем лекарственного препарата, находящийся в шприце
4) Извлеките иглу из места инъекции, потянув шприц прямо вверх. Направьте иглу в сторону от себя и других людей. Теперь Вы можете отпустить кожную складку..
img_clexane_4_tonkii.tif|jpg
После завершения инъекции
1) Во избежание кровоподтеков не трите место инъекции после выполнения этой процедуры.
2) Выбросьте использованный шприц в контейнер для острых предметов. Плотно закройте контейнер крышкой и оставьте его в недоступном для детей месте. После заполнения контейнера утилизируйте его в соответствии с указаниями врача или провизора.
Весь неиспользованный лекарственный препарат или отходы следует утилизировать в соответствии с местными требованиями.
Предварительно заполненный шприц с защитной системой иглы
Подготовка места инъекции
1) Выберите область на правой или левой половине передней брюшной стенки. Она должна находиться на расстоянии не менее 5 см от пупка и с боковой стороны.
- Не проводите инъекцию ближе 5 см от пупка или вокруг имеющихся шрамов или кровоподтеков.
- Чередуйте места инъекции между левой и правой сторонами живота, в зависимости от области, в которую Вы вводили препарат в последний раз.
img_clexane_1.tif|jpg
2) Вымойте руки. Очистите (но не трите) место инъекции спиртовым тампоном или водой с мылом.
3) Примите удобное положение «сидя» или «лежа» и расслабьтесь. Убедитесь, что Вам видно место, выбранное для инъекции. Для проведения инъекции идеально подходят шезлонг, кресло для отдыха или кровать.
Выбор необходимой дозы
1) Осторожно снимите колпачок с иглы шприца. Выбросьте колпачок.
- Не нажимайте на поршень до начала инъекции для того, чтобы избавиться от пузырьков воздуха в шприце. Это может привести к потере лекарственного препарата.
- После снятия колпачка не допускайте прикосновения иглы к каким-либо предметам. Это необходимо для сохранения чистоты (стерильности) иглы.
img_clexane_2.tif|jpg
2) Если количество лекарственного препарата в шприце уже соответствует предписанной Вам дозе, нет необходимости в ее корректировке. Теперь Вы готовы к введению препарата.
3) Если доза определяется из расчета на массу тела, Вам может потребоваться скорректировать дозу, содержащуюся в шприце, чтобы она соответствовала предписанной. В этом случае Вы можете избавиться от лишнего количества лекарственного препарата, удерживая шприц направленным вниз (чтобы в шприце оставался пузырек воздуха) и вытесняя лишнее количество раствора в контейнер.
4) На кончике иглы может появиться капля. В этом случае удалите каплю перед инъекцией, постучав по шприцу, направленному иглой вниз. Теперь Вы готовы к введению препарата.
Инъекция
1) Держите шприц в руке, которой Вы пишете (как карандаш). Указательным и большим пальцами другой руки осторожно зажмите продезинфицированную область живота, образовав кожную складку.
- Убедитесь, что Вы удерживаете кожную складку во время инъекции.
2) Держите шприц так, чтобы игла была направлена прямо вниз (вертикально под углом 90°). Введите иглу на всю ее длину в кожную складку.
img_clexane_3.tif|jpg
3) Нажмите на поршень шприца большим пальцем. Это приведет к поступлению лекарственного препарата в подкожную жировую клетчатку живота. Завершите инъекцию, введя весь объем лекарственного препарата, находящийся в шприце
4) Извлеките иглу из места инъекции, потянув шприц прямо вверх. Защитный механизм автоматически закроет иглу. Теперь Вы можете отпустить кожную складку. Система безопасности, обеспечивающая запуск защитного механизма иглы, активируется только после введения всего содержимого шприца путем нажатия поршня на всю длину его хода.
img_clexane_4.tif|jpg
После завершения инъекции
1) Во избежание кровоподтеков не трите место инъекции после выполнения этой процедуры.
2) Выбросьте использованный шприц в контейнер для острых предметов. Плотно закройте контейнер крышкой и оставьте его в недоступном для детей месте. После заполнения контейнера утилизируйте его в соответствии с указаниями врача или провизора.
Весь неиспользованный лекарственный препарат или отходы следует утилизировать в соответствии с местными требованиями.
Антитромботические средства. Производные гепарина. Код ATX: В01АВ05.
Фармакологические свойства
Фармакодинамика
Эноксапарин представляет собой низкомолекулярный гепарин (НМГ) со средней молекулярной массой около 4500 дальтон, у которого антитромботическая и антикоагулянтная активность стандартного гепарина была разделена. Лекарственное вещество — это натриевая соль.
В очищенной in vitro системе эноксапарин натрия обладает высокой анти-Ха активностью (приблизительно 100 МЕ/мг) и низкой анти-IIа или антитромбиновой активностью (приблизительно 28 МЕ/мг) с соотношением 3,6. Эти антикоагулянтные свойства обуславливаются взаимодействием с антитромбином III (АТIII), что и проявляется в форме антитромботической активности у человека.
Вслед за анти-Ха/IIа активностью в исследованиях, проведенных на здоровых людях и пациентах, а также в доклинических моделях, у эноксапарина были обнаружены и иные антитромботические и противовоспалительные свойства. Они включают АТIII-зависимое ингибирование других факторов коагуляции, таких как фактор Vila, индукцию эндогенного ингибитора пути тканевого фактора (TFPI), а также снижение высвобождения фактора Виллебранда (vWF) из эндотелия сосудов в кровоток. Все вышеперечисленные механизмы действия эноксапарина приводят к проявлению его антитромботических свойств.
При использовании эноксапарина в профилактических дозах он незначительно изменяет активированное частичное тромбопластиновое время (АЧТВ). При применении в лечебных дозах АЧТВ может удлиняться в 1,5-2,2 раза относительно контрольного времени при пиковой активности.
Клиническая эффективность и безопасность
Профилактика венозных тромбоэмболических осложнений, ассоциированных с хирургическим вмешательством
Продленная профилактика ВТЭ после ортопедического вмешательства
В двойном слепом исследовании продленной профилактики у пациентов, которым проводилось эндопротезирование тазобедренного сустава, 179 пациентов без венозных тромбоэмболических осложнений, которые первоначально получали лечение во время госпитализации с применением эноксапарина натрия 4000 ME (40 мг) п/к, были рандомизированы на режим после выписки в виде эноксапарина натрия 4000 ME (40 мг) (n = 90) один раз в сутки п/к или плацебо (n = 89) на протяжении 3 недель. Частота ТГВ во время продленной профилактики была значительно ниже при применении эноксапарина натрия, в сравнении с плацебо. Не было случаев ТЭЛА и больших кровотечений.
Данные по эффективности представлены в таблице ниже.
| Эноксапарин натрия 4000 ME (40 мг) один раз в сутки п/к n(%) | Плацебо один раз в сутки п/к n(%) | |
| Все пациенты, получавшие длительную профилактику | 90 (100) | 89 (100) |
| Всего ВТЭ | 6 (6,6) | 18 (20,2) |
| • Всего ТГВ (%) | 6 (6,6)* | 18 (20,2) |
| • Проксимальный ТГВ (%) | 5 (5,6)# | 7 (8,8) |
| *р vs. плацебо = 0,008 #р vs. плацебо = 0,537 |
Во втором двойном-слепом исследовании 262 пациента без ВТЭ, которым проводилось эндопротезирование тазобедренного сустава, которые первоначально получали лечение во время госпитализации с применением эноксапарина натрия 4000 ME (40 мг) п/к, были рандомизированы на режим после выписки в виде эноксапарина натрия 4000 ME (40 мг) (n = 131) один раз в сутки п/к или плацебо (n = 131) на протяжении 3 недель. Подобно первому исследованию частота ВТЭ во время продленной профилактики была значительно ниже для эноксапарина натрия, в сравнении с плацебо, как для общего числа ВТЭ (эноксапарин натрия: 21 [16 %] в сопоставлении с плацебо: 45 [34,4 %]; р = 0,001) и проксимального ТГВ (эноксапарин натрия: 8 [6,1 %] в сопоставлении с плацебо: 28 [21,4 %]; р = <0,001). Не было обнаружено никаких различий в частоте больших кровотечений между группой эноксапарина натрия и группой плацебо.
Продленная профилактика ТГВ после хирургического вмешательства по поводу злокачественного новообразования
Двойное-слепое многоцентровое исследование сравнивало четырехнедельный и недельный режим профилактики эноксапарином натрия в отношении безопасности и эффективности у 332 пациентов, которым проводилось плановое хирургическое вмешательство по поводу злокачественного новообразования органов брюшной полости или малого таза. Пациенты получали эноксапарин натрия 4000 ME (40 мг) п/к ежедневно на протяжении 6-10 дней, и они были рандомизированы на получение либо эноксапарина натрия, либо плацебо на протяжении еще 21 дня. Двусторонняя венография проводилась в промежутке между 25-м и 31-м днем или раньше, если появлялись симптомы венозной тромбоэмболии. За пациентами проводилось наблюдение в течение трех месяцев. Профилактика эноксапарином натрия в течение четырех недель после хирургического вмешательства по поводу злокачественного новообразования органов брюшной полости или малого таза значительно снижала частоту подтвержденного венографически тромбоза, в сравнении с профилактикой эноксапарином натрия в течение одной недели. Частота венозной тромбоэмболии в конце двойной слепой фазы составляла 12,0% (n = 20) в группе плацебо и 4,8 % (n = 
Профилактика венозных тромбоэмболических осложнений у пациентов терапевтического профиля с острыми заболеваниями и ограниченной подвижностью
В двойном-слепом многоцентровом исследовании в параллельных группах эноксапарин натрия 2000 ME (20 мг) или 4000 ME (40 мг) однократно в сутки п/к сравнивали с плацебо для профилактики ТГВ у терапевтических пациентов со значительно ограниченной подвижностью во время острого заболевания (что определялось по дистанции ходьбы < 10 метров в течение ≤ 3 дней). Это исследование включало пациентов с сердечной недостаточностью (Класс III или IV по NYHA); острой дыхательной недостаточностью или осложненной хронической дыхательной недостаточностью и острой инфекцией или острым ревматологическим заболеванием; если это сопровождалось, по крайней мере, одним фактором риска ВТЭ (возраст ≥ 75 лет, злокачественное новообразование, предшествовавшая ВТЭ, ожирение, варикозное расширение вен, гормональная терапия и хроническая сердечная или дыхательная недостаточность).
В общей сложности 1102 пациента были включены в исследование, и 1073 пациентов получили лечение. Лечение продолжалось в течение 6-14 дней (средняя продолжительность 7 дней). Эноксапарин натрия в дозе 4000 ME (40 мг) один раз в сутки п/к, значительно снижал частоту ВТЭ в сравнении с плацебо. Данные по эффективности представлены в таблице ниже.
| Эноксапарин натрия 2000 ME (20 мг) один раз в сутки п/к n (%) | Эноксапарин натрия 4000 ME (40 мг) один раз в сутки п/кn (%) | Плацебо n (%) | |
| Все пациенты, получавшие лечение во время острого заболевания | 287(100) | 291 (100) | 288 (100) |
| Всего ВТЭ(%) | 43 (15,0) | 16 (5,5)* | 43(14,9) |
| • Всего ТГВ (%) | 43(15,0) | 16 (5,5) | 40(13,9) |
| • Проксимальный ТГВ (%) | 13 (4,5) | 5 (1,7) | 14 (4,9) |
| ВТЭ = венозные тромбоэмболические осложнения, которые включали ТГВ, ТЭЛА и смерть, которая, предположительно, имела тромбоэмболическую причину *р vs. плацебо = 0,0002 |
Приблизительно через 3 месяца после включения частота ВТЭ оставалась значительно ниже в группе эноксапарина натрия 4000 ME (40 мг) в сопоставлении с группой на плацебо.
Частота всех и больших кровотечений составляла 8,6 % и 1,1 % в группе плацебо, 11,7 % и 0,3 % в группе на эноксапарине натрия в дозе 2000 ME (20 мг) и 12,6 % и 1,7 % в группе на эноксапарине натрия в дозе 4000 ME (40 мг), соответственно.
Лечение тромбоза глубоких вен с ТЭЛА или без неё
Во многоцентровом исследовании в параллельных группах 900 пациентов с острым ТГВ нижней конечности с или без ТЭЛА были рандомизированы для стационарного (госпитального) лечения с применением либо (i) эноксапарина натрия 150 МЕ/кг (1,5 мг/кг) один раз в сутки п/к, (ii) эноксапарина натрия 100 МЕ/кг (1 мг/кг) каждые 12 часов п/к, либо (iii) гепарина в/в болюсно (5000 ME), за которым следовала непрерывная инфузия (применялось для достижения АЧТВ 55 — 85 секунд). В общей сложности, 900 пациентов были рандомизированы в исследование, и все пациенты получали лечение. Все пациенты также получали варфарин (дозу корректировали соответственно протромбиновому времени для достижения МНО от 2,0 до 3,0), начиная с 72 часов от начала применения эноксапарина натрия или стандартной терапии гепарином и продолжая на протяжении 90 дней. Эноксапарин натрия или стандартная терапия гепарином применялись на протяжении, как минимум, 5 дней и до того, как будет достигнуто целевое значение МНО для варфарина. Оба режима эноксапарина натрия были эквивалентны стандартной терапии гепарином в снижении риска рецидивирующей венозной тромбоэмболии (ТГВ и/или ТЭЛА). Данные по эффективности представлены в таблице ниже.
| Эноксапарин натрия 150 МЕ/кг (1,5 мг/кг) один раз в сутки п/к n (%) | Эноксапарин натрия 100 МЕ/кг (1 мг/кг) два раза в сутки п/к n (%) | Скорректированная по АЧТВ терапия гепарином в/в n (%) | |
| Все получавшие лечение пациенты с ТГВ с или без ТЭЛА | 298 (100) | 312(100) | 290(100) |
| Всего ВТЭ | 13 (4,4)* | 9 (2,9)* | 12(4,1) |
| • Только ТГВ (%) | 11(3,7) | 7 (2,2) | 8 (2,8) |
| • Проксимальный ТГВ (%) | 9 (3,0) | 6(1,9) | 7 (2,4) |
| • ТЭЛА (%) | 2 (0,7) | 2 (0,6) | 4(1,4) |
| ВТЭ = венозная тромбоэмболия (ТГВ и/или ЛЭ)* 95% доверительные интервалы для различий в лечении для всех ВТЭ составляли:эноксапарин натрия один раз в сутки в сопоставлении с гепарином (от -3,0 до 3,5)эноксапарин натрия каждые 12 часов в сопоставлении с гепарином (от -4,2 до 1,7). |
Большие кровотечения отмечались 1,7 % в группе на эноксапарине натрия 150 МЕ/кг (1,5 мг/кг) один раз в сутки, 1,3 % в группе на эноксапарине натрия 100 МЕ/кг (1 мг/кг) два раза в сутки и 2,1 % в группе на гепарине, соответственно.
Лечение нестабильной стенокардии и инфаркта миокарда без подъема сегмента ST
В крупном многоцентровом исследовании 3171 пациент, в острой фазу нестабильной стенокардии или инфаркта миокарда без зубца Q, были рандомизированы, для получения ацетилсалициловой кислоты (от 100 мг до 325 мг один раз в сутки) в комбинации с эноксапарином натрия 100 МЕ/кг (1 мг/кг) каждые 12 часов, или в/в нефракционированным гепарином, доза которого была откорректирована на основе АЧТВ. Пациенты должны были получать лечение в стационаре на протяжении как минимум 2 дней и максимум 8 дней, до клинической стабилизации, процедур реваскуляризации или выписки из стационара. За пациентами должно было проводиться наблюдение на протяжении до 30 дней. В сравнении с гепарином эноксапарин натрия значительно снижал частоту комбинированного исхода рецидива стенокардии, инфаркта миокарда и смерти, демонстрируя снижение с 19,8% до 16,6% (относительное снижение риска 16,2 %) на 14-й день. Это снижение сохранялось через 30 дней (с 23,3% до 19,8%; относительное снижение риска 15%).
Не было никаких значимых различий в частоте больших кровотечений, хотя кровотечения в месте п/к инъекции встречались чаще.
Лечение острого инфаркта миокарда с подъемом сегмента ST
В крупном многоцентровом исследовании 20479 пациентов с острым инфарктом миокарда с подъемом сегмента ST (OKCcпST), подходивших для проведения фибринолиза, были рандомизированы для получения эноксапарина натрия в виде 3000 ME (30 мг) в/в болюсной инъекции плюс дозы 100 МЕ/кг (1 мг/кг) п/к, за которой следовала п/к инъекция 100 МЕ/кг (1 мг/кг) каждые 12 часов или для в/в введения нефракционированного гепарина в течение 48 часов в дозе, откорректированной с учетом АЧТВ. Все пациенты также получали лечение ацетилсалициловой кислотой на протяжении, как минимум, 30 дней. Стратегия дозирования эноксапарина натрия корректировалась для пациентов с тяжелым нарушением функции почек, а также для пожилых лиц в возрасте, как минимум, 75 лет. П/к инъекции эноксапарина натрия проводились до выписки из стационара или на протяжении максимум восьми дней (в зависимости от того, что наступит раньше).
В рамках этого исследования 4 716 (23%) пациентов подвергались коронарной ангиопластике в процессе антитромботической терапии с использованием слепого метода применения исследуемых лекарственных препаратов. Следовательно, для пациентов на эноксапарине натрия ЧКВ должно было проводиться на фоне применения эноксапарина натрия (не перевод) в режиме, установленном в предшествовавших исследованиях, т.е. пациенты не получали дополнительной дозы препарата, если последняя подкожная инъекция эноксапарина была осуществлена менее чем за 8 часов до вмешательства, или получали внутривенную болюсную инъекцию препарата в дозе 30 МЕ/кг (0,3 мг/кг), если последняя подкожная инъекция эноксапарина осуществлялась более чем за 8 часов до ангиопластики. Эноксапарин в значительной степени снижал частоту оцениваемых событий (первичная конечная точка — комбинированная оценка эффективности, включающая рецидив инфаркта миокарда и смертельные случаи без выяснения причины в течение 30 суток после включения пациента в исследование: 9,9% в группе эноксапарина по сравнению с 12,0% в группе нефракционированного гепарина — снижение относительного риска на 17% (р < 0,001).
Польза лечения эноксапарином натрия, очевидная для ряда исходов по эффективности, проявлялась через 48 часов, в это время имело место снижение относительного риска повторного инфаркта миокарда на 35%, в сравнении с лечением нефракционированным гепарином (р < 0,001).
Преимущество эноксапарина в отношении первичной конечной точки было постоянным в различных подгруппах пациентов, независимо от возраста, пола, локализации инфаркта миокарда, наличия в анамнезе сахарного диабета или инфаркта миокарда, типа применяемого тромболитического препарата и интервала времени между появлением первых клинических признаков и началом лечения.
Эноксапарин продемонстрировал значительное преимущество по сравнению с нефракционированным гепарином у пациентов, которые подвергались коронарной ангиопластике в течение 30 суток после включения в исследование (снижение относительного риска 23%) и у пациентов, которые не подвергались коронарной ангиопластике (снижение относительного риска 15%, р = 0,27 для взаимодействия).
Частота 30-дневной комбинированной конечной точки смерти, повторный инфаркт миокарда или внутричерепное кровотечение (показатель чистой клинической пользы) была значительно ниже (р < 0,0001) в группе на эноксапарине натрия (10,1 %), в сравнении с группой на гепарине (12,2 %), представляя 17 % снижение относительного риска в пользу лечения эноксапарином натрия.
Частота больших кровотечений через 30 дней была значительно выше (р < 0,0001) в группе на эноксапарине натрия (2,1 %) в сопоставлении с группой на гепарине (1,4 %). Имела место более высокая частота желудочно-кишечных кровотечений с группе на эноксапарине натрия (0,5 %), в сопоставлении с группой на гепарине (0,1 %), тогда как частота внутричерепных кровотечений была подобной в обеих группах (0,8 % при применении эноксапарина натрия в сопоставлении с 0,7 % на гепарине).
Положительный эффект эноксапарина в отношении первичной конечной точки исследования, обнаруженный к 30-ому дню, сохранялся на протяжении 12 месяцев последующего наблюдения.
Нарушение функции печени
На основании данных литературы, применение эноксапарина натрия 4000 ME (40 мг) у пациентов с циррозом (класс В-С по классификации Чайлд-Пью) оказалось безопасным и эффективным в предотвращении тромбоза воротной вены. Следует отметить, что исследования литературы могут иметь ограничения. Следует проявлять осторожность у пациентов с нарушением функции печени, так как у таких пациентов существует повышенная вероятность кровотечения (см. раздел Меры предосторожности), и официальные исследования выбора доз не проводились у пациентов с циррозом (класс А, В, но не С по классификации Чайлд-Пью).
Фармакокинетика
Общие характеристики
Фармакокинетические параметры эноксапарина изучались главным образом в отношении продолжительности анти-Ха активности в плазме, а также в отношении анти-Па активности в рекомендованном дозовом диапазоне после однократного или многократного подкожного введения и после однократного внутривенного введения.
Количественное определение анти-Ха и анти-Па фармакокинетической активности проводилось с использованием утвержденных амидолитических методов.
Всасывание
Биодоступность эноксапарина при подкожном введении, оцениваемая на основании анти-Ха активности, близка к 100 %.
Могут использоваться различные дозы, формы и режимы дозирования.
Средняя максимальная анти-Ха активность плазмы наблюдается через 3-5 часов после подкожного введения препарата и составляет примерно 0,2; 0,4; 1,0 и 1,3 анти-Ха МЕ/мл после подкожного введения 20, 40 мг и 1 мг/кг и 1,5 мг/кг (2 000 анти-Ха ME, 4 000 анти-Ха ME и 100 анти-Ха МЕ/кг и 150 анти-Ха МЕ/кг), соответственно.
Внутривенная болюсная инъекция в дозе 30 мг (3 000 анти-Ха ME) с последующим немедленным подкожным введением эноксапарина в дозе 1 мг/кг (100 анти-Ха МЕ/кг), а затем через каждые 12 часов приводили к образованию первоначального пика анти-Ха активности на уровне 1,16 МЕ/мл (n = 16) и среднего воздействия, соответствующего 88% от уровня стационарной концентрации. Стационарная концентрация достигалась на второй день лечения.
После повторного п/к применения режимов 4000 ME (40 мг) один раз в сутки и 150 МЕ/кг (1,5 мг/кг) один раз в сутки у здоровых добровольцев стационарная концентрация достигается на 2-ой день со средним воздействием, которое примерно на 15 % выше, чем после однократной дозы. После повторного п/к применения режима 100 МЕ/кг (1 мг/кг) два раза в сутки стационарная концентрация достигается на 3-4 день при среднем воздействии, которое примерно на 65% выше, чем после однократной дозы, и средние максимальный и минимальный уровни анти-Ха активности составляли примерно 1,2 МЕ/мл и 0,52 МЕ/мл, соответственно.
Вводимый объем и концентрация дозы в диапазоне 100-200 мг/мл не оказывали влияния на фармакокинетические параметры у здоровых добровольцев.
Фармакокинетика эноксапарина в указанных режимах дозирования носит линейный характер. Вариабельность внутри и между группами пациентов низкая. После повторного п/к введения накопления не происходит.
Анти IIа активность в плазме примерно в 10 раз ниже, чем анти-Ха активность. Средняя максимальная анти-IIа активность наблюдается примерно через 3-4 часа после подкожного введения и достигает 0,13 МЕ/мл и 0,19 МЕ/мл после повторного введения 1 мг/кг (100 анти-Ха МЕ/кг) массы тела при двукратном введении и 1,5 мг/кг (150 анти-Ха МЕ/кг) массы тела при однократном введении, соответственно.
Распределение
Объем распределения анти-Ха активности эноксапарина натрия составляет около 4,3 литров и близок к объему крови.
Биотрансформация
Эноксапарин в основном метаболизируется в печени путем десульфатирования и/или деполимеризации с образованием низкомолекулярных веществ с очень низкой биологической активностью.
Выведение
Эноксапарин является препаратом с низким клиренсом. После внутривенного введения в течение 6 часов в дозе 1,5 мг/кг (150 анти-Ха МЕ/кг) массы тела среднее значение клиренса анти-Ха в плазме составляет 0,74 л/час.
Выведение препарата носит монофазный характер с периодами полувыведения 5 часов (после однократного подкожного введения) и 7 часов (после повторного введения препарата). Выведение через почки активных фрагментов препарата составляет примерно 10 % от введенной дозы и общая почечная экскреция активных и неактивных фрагментов составляет примерно 40 % от введенной дозы.
Особые популяции
Пожилые
Основываясь на результатах популяционного фармакокинетического анализа, было выявлено, что кинетический профиль эноксапарина не отличается у пожилых пациентов по сравнению с молодыми пациентами при нормальной функции почек. Однако поскольку известно, что функция почек снижается с возрастом, у пожилых пациентов может наблюдаться сниженная элиминация эноксапарина (см. Способ применения и дозировка, Противопоказания и Меры предосторожности).
Нарушение функции печени
В исследовании, проведенном у пациентов с выраженным циррозом печени, которые получали лечение эноксапарином натрия 4000 ME (40 мг) один раз в сутки, снижение максимальной анти-Ха активности ассоциировалось со степенью тяжести нарушения функции печени (по Чайлд-Пью). Это снижение, в основном, объясняется снижением уровня АТIII как результат сниженного синтеза АТIII у пациентов с нарушением функции печени.
Почечная недостаточность
Наблюдается линейная взаимосвязь между клиренсом анти-Ха активности и клиренсом креатинина при достижении стационарной концентрации, что указывает на сниженный клиренс эноксапарина у пациентов со сниженной функцией почек. Воздействие анти-Ха фактора, выраженное посредством AUC (площадь под фармакокинетической кривой) в при стационарной концентрации, незначительно увеличивается при легкой степени (клиренс креатинина 50-80 мл/мин) и умеренной степени (клиренс креатинина 30-50 мл/мин) нарушения функции почек после повторного подкожного введения эноксапарина натрия в дозе 4 000 ME (40 мг) один раз в день. У пациентов с тяжелой формой нарушения функции почек (клиренс креатинина < 30 мл/мин) величина площади под фармакокинетической кривой (AUC) значительно увеличивается в среднем на 65% после многократного подкожного введения эноксапарина в дозе 4 000 ME (40 мг) один раз в день (см. Способ применения и дозировка и Меры предосторожности).
Гемодиализ
Фармакокинетика эноксапарина натрия сходна с фармакокинетикой у контрольной популяции после однократных в/в инъекций эноксапарина в дозах 25 МЕ/кг, 50 МЕ/кг или 100 МЕ/кг (0,25 мг/кг, 0,50 мг/кг или 1,0 мг/кг), однако AUC была в два раза выше, чем в контрольной популяции.
Вес пациента
После повторного подкожного введения эноксапарина в дозе 1,5 мг/кг (150 анти-Ха МЕ/кг) один раз в день средняя величина площади под фармакокинетической кривой (AUC) анти-Ха активности значительно выше в стационарной концентрации у здоровых добровольцев с избыточным весом (индекс массы тела 30-48 кг/м2) по сравнению со здоровыми добровольцами с нормальным весом, в то время как величина максимальной анти-Ха активности не увеличивается. При подкожном введении препарата пациентам с избыточным весом отмечается более низкий откорректированный по весу пациента клиренс.
Было обнаружено, что если препарат вводили однократно подкожно в дозе 40 мг (4 000 анти-Ха ME) без корректировки дозы в зависимости от веса пациента, анти-Ха воздействие было на 52% выше у женщин с низким весом (< 45 кг) и на 27% выше у мужчин с низким весом (< 57 кг) по сравнению с контрольной группой пациентов с нормальным весом.
Фармакокинетические взаимодействия
Не наблюдалось фармакокинетических взаимодействий между эноксапарином и тромболитическими препаратами при одновременном введении этих лекарственных средств.
Доклинические данные по безопасности
Кроме антикоагулянтных эффектов эноксапарина натрия, не было никаких данных, свидетельствующих о нежелательных эффектах при дозе 15 мг/кг/сутки в 13-недельных исследованиях токсичности п/к доз на крысах и собаках и при дозе 10 мг/кг/сутки в 26-недельных исследованиях токсичности п/к и в/в доз на крысах и обезьянах.
Эноксапарин не обладал мутагенным действием при тестировании в системе in vitro, включая тест Эймса, при проведении теста на индуцирование мутаций в клетках лимфомы мышей и теста на индуцирование хромосомных аберраций в лимфоцитах человека, а также в системе in vivo в тесте на индуцирование хромосомных.аберраций в клетках костного мозга крыс.
Исследования, проведенные на беременных крысах и кроликах с п/к дозами эноксапарина натрия до 30 мг/кг/сутки не выявили никаких данных, свидетельствующих о тератогенных эффектах или фетотоксичности. Было обнаружено, что эноксапарин натрия не оказывает никакого влияния на фертильность и репродуктивную функцию самцов и самок крыс при п/к дозах до 20 мг/кг/сутки.
Показания к применению
Клексан показан у взрослых для:
Профилактика венозных тромбоэмболий у пациентов хирургического профиля с умеренным или высоким риском, в частности, у тех, которым проводятся операции в ортопедии или общей хирургии, в том числе операции по поводу злокачественного новообразования.
Профилактика венозных тромбоэмболий у пациентов терапевтического профиля с острыми заболеваниями (такими как острая сердечная недостаточность, дыхательная недостаточность, тяжелые инфекции или ревматические заболевания), и ограниченной подвижностью при повышенном риске венозной тромбоэмболии.
Лечение тромбоза глубоких вен (ТГВ) и тромбоэмболии легочной артерии (ТЭЛА), за исключением ТЭЛА, для которой может потребоваться лечение тромболитическими препаратами или хирургическое лечение.
Профилактика тромбоза в экстракорпоральном контуре во время гемодиализа.
Острый коронарный синдром:
Лечение нестабильной стенокардии и инфаркта миокарда без подъема сегмента ST (OKCбпST) в сочетании с ацетилсалициловой кислотой.
Лечение пациентов с инфарктом миокарда с подъемом сегмента ST (OKCcпST), включая пациентов, которые подлежат медикаментозному лечению или последующему чрескожному коронарному вмешательству (ЧКВ).
Способ применения и дозировка
Особенности дозирования препарата при использовании по различным показаниям.
Профилактика венозных тромбоэмболических осложнений у пациентов хирургического профиля умеренного и высокого риска
Индивидуальный риск тромбоэмболии у пациентов можно оценить с использованием валидированной модели стратификации риска.
У пациентов с умеренным риском тромбоэмболии рекомендуемая доза эноксапарина натрия составляет 2000 ME (20 мг) один раз в сутки путем подкожной (п/к) инъекции. Было доказано, что предоперационное начало применения (за 2 часа до хирургического вмешательства) эноксапарина натрия 2000 ME (20 мг) является эффективными и безопасным при хирургическом вмешательстве умеренного риска.
У пациентов с умеренным риском лечение эноксапарином натрия следует продолжать на протяжении минимального периода 7-10 дней вне зависимости от статуса выздоровления (например, подвижности пациента). Профилактику следует продолжать, пока у пациента сохраняется значительное ограничение подвижности.
У пациентов с высоким риском тромбоэмболии рекомендуемая доза эноксапарина натрия составляет 4000 ME (40 мг) один раз в сутки, которые вводят путем п/к инъекции, которая предпочтительно производится за 12 часов до хирургического вмешательства. Если есть необходимость в более раннем, чем за 12 часов, предоперационном профилактическом введении эноксапарина натрия (например, пациент высокого риска, ожидающий отложенного ортопедического хирургического вмешательства), последняя инъекция должна вводиться не позже, чем за 12 часов, до хирургического вмешательства и возобновлена через 12 часов после хирургического вмешательства.
Для пациентов, которым проводится обширное ортопедическое хирургическое вмешательство, рекомендована продленная тромбопрофилактика продолжительностью до 5 недель.
Для пациентов с высоким риском венозной тромбоэмболии (ВТЭ), которому проводится хирургическое вмешательство по поводу злокачественного новообразования на органах брюшной полости или малого таза, рекомендована продленная тромбопрофилактика продолжительностью до 4 недель.
Профилактика венозной тромбоэмболии у терапевтических пациентов
Рекомендуемая доза эноксапарина натрия составляет 4000 ME (40 мг) один раз в сутки путем п/к инъекции.
Лечение эноксапарином натрия назначают на протяжении как минимум 6 — 14 дней независимо от статуса выздоровления (например, подвижности пациента). Для лечения продолжительностью более 14 дней польза не установлена.
Лечение тромбоза глубоких вен (ТГВ) и тромбоэмболии легочной артерии (ЛЭ)
Эноксапарин натрия можно вводить п/к в виде инъекции один раз в сутки в дозе 150 МЕ/кг (1,5 мг/кг) или в виде инъекций два раза в сутки по 100 МЕ/кг (1 мг/кг).
Режим должен выбирать врач на основании индивидуальной оценки, включающей оценку риска тромбоэмболии и риска кровотечения. Режим дозы 150 МЕ/кг (1,5 мг/кг), применяемой один раз в сутки, следует применять у пациентов без осложнений с низким риском рецидива ВТЭ. Режим дозы 100 МЕ/кг (1 мг/кг), применяемой два раза в сутки, следует применять у всех остальных пациентов, таких как пациенты с ожирением, с симптомами ЛЭ, злокачественным новообразованием, рецидивирующей ВТЭ или проксимальным тромбозом (подвздошной вены).
Лечение эноксапарином натрия назначают в среднем на период 10 дней. Пероральную антикоагулянтную терапию следует начинать при необходимости (см. «Перевод с эноксапарина натрия на пероральные антикоагулянты и наоборот» в конце раздела Способ применения и дозировка).
Профилактика тромбообразования во время гемодиализа
Рекомендуемая доза составляет 100 МЕ/кг (1 мг/кг) эноксапарина натрия.
При высоком риске развития кровотечения дозу следует снизить до 50 МЕ/кг (0,5 мг/кг) при двойном сосудистом доступе или 75 МЕ/кг (0,75 мг/кг) при одинарном сосудистом доступе.
При гемодиализе препарат следует вводить в артериальный участок шунта в начале сеанса гемодиализа. Одной дозы, как правило, достаточно для четырехчасового сеанса, однако, при обнаружении фибриновых колец при более продолжительном гемодиализе можно дополнительно ввести препарат из расчета от 50 МЕ/кг до 100 МЕ/кг (от 0,5 мг/кг до 1 мг/кг) массы тела.
Нет доступных данных по пациентам, которые применяют эноксапарин натрия для профилактики или лечения и во время сеансов гемодиализа.
Острый коронарный синдром: лечение нестабильной стенокардии и OKCбпST, а также лечение OKCcпST
Для лечения нестабильной стенокардии и OKCбпST рекомендуемая доза эноксапарина натрия составляет 100 МЕ/кг (1 мг/кг) каждые 12 часов путем п/к инъекции при применении в комбинации с антиагрегантной терапией. Лечение следует проводить на протяжении, как минимум, 2 дней и продолжать до клинической стабилизации. Обычная продолжительность лечения составляет 2-8 дней. Ацетилсалициловая кислота рекомендована для всех пациентов без противопоказаний при начальной пероральной нагрузочной дозе 150 мг — 300 мг (у пациентов, которые ранее не получали ацетилсалициловую кислоту) и поддерживающей дозе 75 мг/сутки — 325 мг/сутки длительно вне зависимости от стратегии лечения.
Для лечения острого OKCcпST рекомендуемая доза эноксапарина натрия представляет собой однократный внутривенный (в/в) болюс 3000 ME (30 мг) плюс 100 МЕ/кг (1 мг/кг) п/к, за которой следует введение 100 МЕ/кг (1 мг/кг) п/к каждые 12 часов (максимум 10000 ME (100 мг) для каждой их первых двух п/к доз). Надлежащую антиагрегантную терапию, такую как пероральный прием ацетилсалициловой кислоты (от 75 мг до 325 мг один раз в сутки), следует применять одновременно, если это не противопоказано. Рекомендованная продолжительность лечения составляет 8 суток, или до тех пор, пока пациент не будет выписан из стационара, если период госпитализации составит менее 8 суток. В случае совместного применения эноксапарина с тромболитиками (фибринспецифическими или не-фибринспецифическими), эноксапарин должен быть введен в любое время между 15 минутами до и 30 минутами после начала фибринолитической терапии.
Для дозировки у пациентов возрасте >75 лет см. главу «Пациенты пожилого возраста».
Для пациентов, которым проводилось лечение с применением ЧКВ, если последняя доза эноксапарина натрия п/к был введена менее чем за 8 часов до ангиопластики, никакие дополнительные дозы не требуются. Если последнее п/к введение было осуществлено более, чем за 8 часов до ангиопластики, следует провести в/в болюсное введение 30 МЕ/кг (0,3 мг/кг) эноксапарина натрия.
Педиатрическая популяция
Безопасность и эффективность применения эноксапарина натрия при лечении детей не были установлены.
Пациенты пожилого возраста
Для всех показаний, кроме OKCcпST, нет необходимости в снижении дозы у пожилых пациентов, если нет нарушения функции почек (см. ниже «Почечная недостаточность» и раздел Меры предосторожности).
Для лечения острого OKCcпST инициирующую в/в болюсную инъекцию использовать нельзя у пожилых пациентов в возрасте 75 лет и старше. Начальная доза должна составлять 75 МЕ/кг (0,75 мг/кг) п/к каждые 12 часов (максимум 7500 ME (75 мг) только для каждой из первых двух п/к инъекций препарата с последующим назначением п/к введения 75 МЕ/кг (0,75 мг/кг) для оставшихся доз). По дозированию у пожилых пациентов с нарушением функции почек, см. ниже «Почечная недостаточность» и раздел Меры предосторожности.
Нарушение функции печени
Данные о применении препарата у пациентов с нарушением функции печени ограничены (см. разделы Фармакодинамика и Фармакокинетика), и при применении у таких пациентов (см. раздел Меры предосторожности) следует проявлять осторожность.
Почечная недостаточность (см. разделы Меры предосторожности и Фармакокинетика)
Тяжелая почечная недостаточность
Эноксапарин натрия не рекомендован для применения у пациентов с терминальной стадией почечной недостаточности (клиренс креатинина < 15 мл/мин) по причине недостатка данных в этой популяции, за исключением профилактики тромбообразования при экстракорпоральном кровообращении во время гемодиализа.
Дозировки для пациентов с тяжелой почечной недостаточностью (клиренс креатинина [15-30] мл/мин) представлены ниже:
Показание: Режим дозирования
Профилактика венозных тромбоэмболических осложнений: 2000 ME (20 мг) п/к один раз в сутки;
Лечение ТГВ и ТЭЛА: 100 МЕ/кг (1 мг/кг) массы тела п/к один раз в сутки;
Лечение нестабильной стенокардии и ОКСбпSТ: 100 МЕ/кг (1 мг/кг) массы тела п/к один раз в сутки;
Лечение острого OKCcпST (пациенты моложе 75 лет): 1 × 3000 ME (30 мг) в/в болюс плюс 100 МЕ/кг (1 мг/кг) массы тела п/к, а затем 100 МЕ/кг (1 мг/кг) массы тела п/к каждые 24 часа;
Лечение острого OKCcпST (пациенты старше 75 лет): Без в/в инициирующего болюса, 100 МЕ/кг (1 мг/кг) массы тела п/к, а затем 100 МЕ/кг (1 мг/кг) массы тела п/к каждые 24 часа. Коррекция рекомендуемых дозировок не применяется к показанию «гемодиализ».
Умеренная и легкая почечная недостаточность
Несмотря на то, что коррекции дозы у пациентов с умеренной (клиренс креатинина 30-50 мл/мин) и легкой (клиренс креатинина 50-80 мл/мин) степенью почечной недостаточности не требуется, рекомендовано тщательное клиническое наблюдение за состоянием пациента.
Способ применения
Клексан нельзя вводить внутримышечно!
— Для профилактики венозных тромбоэмболических осложнений после операции, лечения ТГВ и ТЭЛА, лечения нестабильной стенокардии и ОКСбпSТ, эноксапарин натрия следует вводить путем п/к инъекции.
При остром инфаркте миокарда с подъемом сегмента ST лечение следует начинать с однократной в/в болюсной инъекции, за которой незамедлительно следует п/к инъекция.
Для профилактики тромбообразования при экстракорпоральном кровообращении во время гемодиализа, его вводят в артериальную линию диализного контура.
Предварительно заполненный одноразовый шприц готов для незамедлительного использования.
Методика п/к инъекции
Инъекцию предпочтительно проводить, когда пациент находится в положении лежа. Эноксапарин натрия вводится путем глубокой п/к инъекции.
Не следует удалять пузырьки воздуха из шприца перед инъекцией, чтобы избежать потери лекарственного препарата при использовании предварительно заполненных шприцев. Если количество препарата, которое подлежит введению, необходимо корректировать, исходя из массы тела пациента; следует использовать градуированные предварительно заполненные шприцы для достижения требуемого объема путем удаления избытка перед инъекцией. Следует иметь в виду, что в некоторых случаях невозможно достигнуть точной дозы при помощи градуировки на шприце, в подобном случае объем следует округлить до ближайшего деления.
Инъекции следует проводить поочередно в левую или правую верхнебоковую или нижнебоковую части передней брюшной стенки пациента.
При осуществлении инъекции, иглу шприца вертикально вводят на всю длину в кожную складку, бережно удерживаемую между большим и указательным пальцами. Кожную складку не следует высвобождать до полного окончания инъекции. Не следует массировать место инъекции после введения препарата.
Следует отметить, что для предварительно заполненных шприцев, оснащенных автоматической системой безопасности: система безопасности запускается в конце инъекции (см. инструкции в разделе Инструкция по самостоятельному введению КЛЕКСАНА (в предварительно наполненных шприцах с защитной системой ПРЕВЕНТИС)).
В случае самостоятельного введения пациенту следует рекомендовать следовать инструкциям, представленным в листке-вкладыше с информацией для пациента, который вложен в упаковку с лекарственным препаратом.
• в/в (болюсная) инъекция (только для показания «OKCcпST»):
В случае острого OKCcпST лечение следует начинать с однократной в/в болюсной инъекции, за которой незамедлительно следует п/к инъекция.
Для в/в инъекции можно использовать либо флакон на несколько доз, либо предварительно заполненный шприц. Эноксапарин должен вводиться в инъекционный узел системы для внутривенного вливания. Этот препарат не должен смешиваться или вводиться одновременно с другими лекарственными средствами. Для того, чтобы избежать наличия любых следовых количеств других лекарственных препаратов и, таким образом, предотвратить любое смешивание с эноксапарином, система для внутривенного вливания должна быть промыта достаточным количеством физиологического раствора или раствора глюкозы до и после осуществления внутривенной болюсной инъекции эноксапарина. Безопасное введение эноксапарина может быть осуществлено с использованием 0,9%-ного физиологического раствора или 5%-ного раствора глюкозы.
Первоначальное болюсное введение 3000 ME (30 мг)
Для начального болюсного введения 3000 ME (30 мг) при использовании предварительно заполненного градуированного шприца с эноксапарином натрия удаляют избыточный объем, чтобы оставить только 3000 ME (30 мг) в шприце. Доза 3000 ME (30 мг) затем может напрямую вводиться во в/в катетер.
Дополнительное болюсное введение для ЧКВ, если последнее п/к введение проводилось более чем за 8 часов до ангиопластики.
Для пациентов, лечение которых проводится с применением ЧКВ, дополнительное в/в болюсное введение препарата в дозе 30 МЕ/кг (0,3 мг/кг) осуществляется, если последнее п/к введение проводилось более, чем за 8 часов, до ангиопластики.
Для того, чтобы гарантировать точность небольшого объема эноксапарина, который должен быть введен пациенту, рекомендуется разводить этот лекарственный препарат до концентрации 300 МЕ/ мл (3 мг/мл).
Для получения концентрации раствора 300 МЕ/мл (3 мг/мл), используя предварительно заполненный шприц с 6 000 МЕ (60 мг) эноксапарина, рекомендуется применять мешок для инфузии емкостью 50 мл (то есть, с 0,9% раствором натрия хлорида или 5% раствором глюкозы) следующим образом: извлечь 30 мл раствора из мешка для инфузии с помощью шприца и вылить извлеченную жидкость. Ввести все содержимое предварительно заполненного шприца, эквивалентное 6 000 МЕ (60 мг) эноксапарина, к 20 мл оставшейся жидкости в мешке для инфузии. Бережно перемешать содержимое пакета. Извлечь требуемый объем разведенного раствора с помощью шприца и ввести в инъекционный узел системы для внутривенного вливания.
После того как процесс разведения будет завершен, рассчитывается объем вводимого раствора с использованием следующей формулы: [объем разведенного раствора (мл) = вес пациента (кг) × 0,1] или с использованием таблицы ниже. Рекомендовано готовить разведение непосредственно перед использованием.
Объем, который следует ввести через в/в катетер после разведения, совершают при концентрации 300 МЕ (3 мг)/мл.
| Масса | Требуемая доза 30 МЕ/кг (0,3 мг/кг) | Объем для введения после разведения до конечной концентрации 300 МЕ (3 мг)/мл | |
| [кг] | МЕ | [мг] | [мл] |
| 45 | 1350 | 13,5 | 4,5 |
| 50 | 1500 | 15 | 5 |
| 55 | 1650 | 16,5 | 5,5 |
| 60 | 1800 | 18 | 6 |
| 65 | 1950 | 19,5 | 6,5 |
| 70 | 2100 | 21 | 7 |
| 75 | 2250 | 22,5 | 7,5 |
| 80 | 2400 | 24 | 8 |
| 85 | 2550 | 25,5 | 8,5 |
| 90 | 2700 | 27 | 9 |
| 95 | 2850 | 28,5 | 9,5 |
| 100 | 3000 | 30 | 10 |
| 105 | 3150 | 31,5 | 10,5 |
| 110 | 3300 | 33 | И |
| 115 | 3450 | 34,5 | 11,5 |
| 120 | 3600 | 36 | 12 |
| 125 | 3750 | 37,5 | 12,5 |
| 130 | 3900 | 39 | 13 |
| 135 | 4050 | 40,5 | 13,5 |
| 140 | 4200 | 42 | 14 |
| 145 | 4350 | 43,5 | 14,5 |
| 150 | 4500 | 45 | 15 |
Введение во внутриартериальный катетер:
Препарат вводится через внутриартериальный катетер контура для диализа для профилактики тромбообразования при экстракорпоральном кровообращении во время гемодиализа.
Перевод с эноксапарина натрия на пероральные антикоагулянты и наоборот
Перевод с эноксапарина натрия на антагонисты витамина К (АВК) и наоборот
Клиническое наблюдение и лабораторные анализы [протромбиновое время, выражаемое в виде международного нормализованного отношения (МНО)] следует проводить более часто для того, чтобы контролировать эффект АВК.
Так как имеет место промежуток времени до того, как АВК достигнет своего максимального эффекта, терапию эноксапарином натрия следует продолжать при постоянной дозе на протяжении такого периода времени, который необходим для того, чтобы достичь уровня МНО в пределах желаемого терапевтического диапазона в двух последовательных анализах.
Для пациентов, получающих АВК, применение АВК следует прекратить, а первую дозу эноксапарина натрия следует ввести, когда МНО снизится ниже терапевтического диапазона.
Перевод с эноксапарина натрия на пероральные антикоагулянты прямого действия (DOAC)
Для пациентов, в настоящее время получающих эноксапарин натрия, в соответствии с инструкцией по применению пероральных антикоагулянтов прямого действия, следует прекратить применение эноксапарина натрия и начать применение пероральных антикоагулянтов прямого действия за 0-2 часа до времени, на которое был запланирован следующий прием эноксапарина натрия.
Для пациентов, в настоящее время получающих пероральные антикоагулянты прямого действия, первую дозу эноксапарина натрия следует вводить в то время, когда должна была быть принята следующая доза пероральных антикоагулянтов прямого действия.
Применение при спинальной/эпидуральной анестезии или люмбальной пункции
Если врач принимает решение проводить антикоагуляционную терапию на фоне эпидуральной или спинальной анестезии/аналгезии или люмбальной пункции, рекомендовано проведение тщательного неврологического наблюдения по причине риска развития нейроаксиальных гематом (см. раздел Меры предосторожности).
При дозах, применяемых для профилактики
Должен соблюдаться как минимум 12 часовой интервал между последней инъекцией эноксапарина натрия в профилактической дозе (2000 ME (20 мг) один раз в сутки, 3000 ME (30 мг) один или два раза в сутки, 4000 ME (40 мг) один раз в сутки) и установкой иглы или катетера.
Для методик непрерывного введения подобную задержку продолжительностью как минимум 12 часов следует соблюдать также перед извлечением катетера.
Для пациентов с клиренсом креатинина [15-30] мл/мин, перед проведением пункции/установкой катетера или его извлечением следует соблюдать удвоение данного интервала времени как минимум до 24 часов.
Предоперационное (за 2 часа до начала операции) применение эноксапарина натрия 2000 ME (20 мг) не совместимо с нейроаксиальной анестезией.
При дозах, применяемых для лечения
Должен соблюдаться как минимум 24 часовой интервал между последней инъекцией эноксапарина натрия в лечебной дозе (75 ME (0,75 мг)/кг два раза в сутки, 100 ME (1 мг)/кг два раза в сутки, 150 ME (1,5 мг)/кг один раз в сутки) и установкой иглы или катетера (см. также раздел Противопоказания).
Для методик непрерывного введения подобную задержку продолжительностью 24 часа следует соблюдать перед извлечением катетера.
Для пациентов с клиренсом креатинина [15-30] мл/мин следует соблюдать удвоение данного интервала времени перед проведением пункции/установкой катетера или его извлечением как минимум до 48 часов.
Пациентам, получающим инъекции два раза в сутки (т.е. 75 МЕ/кг (0,75 мг/кг) два раза в сутки или 100 МЕ/кг (1 мг/кг) два раза в сутки), следует пропустить вторую дозу эноксапарина натрия, чтобы обеспечить достаточный интервал перед установкой или удалением катетера.
Уровни анти-Ха все еще поддаются обнаружению в эти моменты времени, и эти интервалы не являются гарантией того, что удастся избежать образования нейроаксиальной гематомы.
Однако, хотя дать четкие рекомендации по времени введения следующей дозы эноксапарина натрия после удаления катетера не представляется возможным, следует избегать применения эноксапарина натрия до истечения как минимум 4-х часового интервала после спинальной/эпидуральной пункции или после того, как катетер был извлечен. Интервал должен быть основан на оценке пользы-риска с учетом, как риска тромбоза, так и риска кровотечения при проведении спинномозговых процедур, а также учитывая факторы риска пациента.
Состав на один шприц
дозировка 2000 анти-Ха МЕ/0,2 мл (эквивалентно 20 мг/0,2 мл): активное вещество: эноксапарин натрия 20 мг*; растворитель: вода для инъекций до 0,2 мл;
дозировка 4000 анти-Ха МЕ/0,4 мл (эквивалентно 40 мг/0,4 мл): активное вещество: эноксапарин натрия 40 мг*; растворитель: вода для инъекций до 0,4 мл;
дозировка 6000 анти-Ха МЕ/0,6 мл (эквивалентно 60 мг/0,6 мл): активное вещество: эноксапарин натрия 60 мг*; растворитель: вода для инъекций до 0.6 мл;
дозировка 8000 анти-Ха МЕ/0,8 мл (эквивалентно 80мг/0,8мл): активное вещество: эноксапарин натрия 80 мг*; растворитель: вода для инъекций до 0.8 мл;
дозировка 10000 анти-Ха/1 мл (эквивалентно 100 мг/1 мл): активное вещество: эноксапарин натрия 100 мг*; растворитель: вода для инъекций до 1,0 мл.
* — масса рассчитана на основании содержания используемого эноксапарина натрия (теоретическая активность 100 анти-Ха МЕ/мг).
Прозрачный, от бесцветного до бледно-желтого цвета раствор.
Антикоагулянтное средство прямого действия
АТХ B01AB05 Эноксапарин
Фармакодинамика
Характеристика
Эноксапарин натрия — низкомолекулярный гепарин со средней молекулярной массой около 4500 дальтон (Да): менее 2000 Да — <20%, от 2000 до 8000 Да — >68%, более 8000 Да — <18%. Эноксапарин натрия получают с помощью щелочной деполимеризации бензилового эфира гепарина, выделенного из слизистой оболочки тонкой кишки свиньи. Его структура характеризуется невосстанавливающимся фрагментом 2-О-сульфо-4-енпиразиносуроновой кислоты и восстанавливающимся фрагментом 2-N,6-О-дисульфо-О-глюкопиранозида. Структура эноксапарина натрия содержит около 20% (в пределах от 15% до 25%) 1,6-ангидропроизводного в восстанавливающемся фрагменте полисахаридной цепи.
Фармакодинамика
В очищенной системе in vitro эноксапарин натрия обладает высокой анти-Ха активностью (примерно 100 МЕ/мл) и низкой анти-Ха или антитромбиновой активностью (примерно 28 МЕ/мл). Эта антикоагулянтная активность действует через антитромбин III (АТ-III), обеспечивая антикоагулянтную активность у людей. Кроме анти-Ха/IIа активности также выявлены дополнительные антикоагулянтные и противовоспалительные свойства эноксапарина натрия как у здоровых людей и пациентов, гак и на моделях животных. Это включает АТ-III-зависимое ингибирование других факторов свертывания, как фактор Vila, активацию высвобождения ингибитора пути тканевого фактора (ПТФ), а также снижение высвобождения фактора Виллебранда из эндотелия сосудов в кровоток. Эти факторы обеспечивают антикоагулянтный эффект эноксапарина натрия в целом.
При применении его в профилактических дозах он незначительно изменяет активированное частичное тромбопластиновое время (АЧТВ), практически не оказывает воздействия на агрегацию тромбоцитов и на степень связывания фибриногена с рецепторами тромбоцитов.
Фармакокинетика
Биодоступность и абсорбция
Абсолютная биодоступность эноксапарина натрия при подкожном (п/к) введении, оцениваемая на основании анти-Ха активности, близка к 100%.
Средняя максимальная анти-Ха активность в плазме крови отмечается через 3-5 ч после п/к введения и достигает приблизительно 0,2, 0,4, 1,0 и 1,3 анти-Ха МЕ/мл после однократного п/к введения препарата в дозировке 20 мг, 40 мг, 1 мг/кг и 1,5 мг/кг. Внутривенное болюсное введение препарата в дозировке 30 мг, сопровождающееся незамедлительным подкожным введением препарата в дозировке 1 мг/кг каждые 12 ч, обеспечивает начальную максимальную анти-Ха активность на уровне 1,16 МЕ/мл (n=16), средняя экспозиция препарата в крови составляет приблизительно 88 % от равновесного состояния, которое достигается на второй день терапии.
Фармакокинетика эноксапарина натрия в указанных режимах дозирования носит линейный характер. Вариабельность внутри и между группами пациентов низкая. После повторного подкожного введения 40 мг эноксапарина натрия один раз в сутки и подкожного введения эноксапарина натрия в дозе 1,5 мг/кг массы тела один раз в сутки у здоровых добровольцев равновесная концентрация достигается ко 2 дню, причем площадь под фармакокинетической кривой в среднем на 15% выше, чем после однократного введения. После повторных подкожных введений эноксапарина натрия в суточной дозе 1 мг/кг массы тела два раза в сутки равновесная концентрация достигается через 3-4 дня, причем площадь под фармакокинетической кривой (AUC) в среднем на 65% выше, чем после однократного введения, и средние значения максимальных концентраций составляют соответственно 1,2 МЕ/мл и 0,52 МЕ/мл.
Анти-Ха активность в плазме крови примерно в 10 раз ниже, чем анти-Ха активность. Средняя максимальная анти-Ха активность наблюдается примерно через 3-4 ч после подкожного введения и достигает 0,13 МЕ/мл и 0,19 МЕ/мл после повторного введения 1 мг/кг массы тела при двукратном введении и 1,5 мг/кг массы тела при однократном введении, соответственно.
Распределение
Объем распределения анти-Ха активности эноксапарина натрия составляет примерно 4,3 л и приближается к объему циркулирующей крови.
Выведение
Эноксапарин натрия является препаратом с низким клиренсом. После внутривенного введения в течение 6 ч в дозе 1,5 мг/кг массы тела среднее значение клиренса анти-Ха в плазме крови составляет 0,74 л/ч.
Выведение препарата носит монофазный характер с периодами полувыведения (Т1/2) около 5 ч (после однократного подкожного введения) и около 7 ч (после многократного введения препарата).
Эноксапарин натрия в основном метаболизируется в печени путем десульфатирования и/или деполимеризации с образованием низкомолекулярных веществ с очень низкой биологической активностью. Выведение через почки активных фрагментов препарата составляет приблизительно 10% от введенной дозы, и общая экскреция активных и неактивных фрагментов составляет приблизительно 40% от введенной дозы.
Особые группы пациентов
Пациенты пожилого возраста (старше 75 лет): фармакокинетический профиль эноксапарина натрия не отличается у пациентов пожилого возраста и более молодых пациентов при нормальной функции почек. Однако в результате снижения функции почек с возрастом может наблюдаться замедление выведения эноксапарина натрия у пациентов пожилого возраста.
Нарушения функции печени: в исследовании с участием пациентов с поздними стадиями цирроза печени, получавших эноксапарин натрия в дозировке 4000 ME (40 мг) один раз в сутки, снижение максимальной анти-Ха активности было связано с увеличением степени тяжести нарушения функции печени (с оценкой по шкале Чайлд-Пью). Это снижение главным образом было обусловлено снижением уровня AT-III, вторичным по отношению к снижению синтеза АТ-III у пациентов с нарушением функции печени.
Нарушение функции почек: отмечено уменьшение клиренса эноксапарина натрия у пациентов с нарушениями функции почек. После повторного подкожного введения 40 мг эноксапарина натрия один раз в сутки происходит увеличение активности анти-Ха, представленной площадью под фармакокинетической кривой (AUC) у пациентов с нарушениями функции почек легкой (клиренс креатинина (КК) ≥50 и <80 мл/мин) и умеренной степени тяжести (КК ≥30 и <50 мл/мин). У пациентов с тяжелым нарушением функции почек (КК < 30 мл/мин) AUC в состоянии равновесия в среднем на 65% выше при повторном подкожном введении 40 мг препарата один раз в сутки.
Гемодиализ: фармакокинетика эноксапарина натрия сопоставима с показателями в контрольной популяции после однократных в/в введений доз 25 ME, 50 ME или 100 МЕ/кг (0,25, 0,50 или 1,0 мг/кг), однако AUC была в два раза выше, чем в контрольной популяции.
Масса тела: после повторных п/к введений в дозировке 1,5 мг/кг один раз в сутки средняя AUC анти-Ха активности в состоянии равновесия незначительно выше у пациентов с избыточной массой тела (ИМТ 30-48 кг/м2) по сравнению с пациентами с обычной средней массой тела, в то время как максимальная анти-Ха активность плазмы крови не увеличивается. У пациентов с избыточной массой тела при подкожном введении препарата клиренс несколько меньше. Если не делать поправку дозы с учетом массы тела пациента, то после однократного подкожного введения 40 мг эноксапарина натрия анти-Ха активность будет на 52% выше у женщин с массой тела менее 45 кг и на 27% выше у мужчин с массой тела менее 57 кг по сравнению с пациентами с обычной средней массой тела.
— Профилактика венозных тромбозов и эмболий при хирургических вмешательствах у пациентов умеренного и высокого риска, особенно при ортопедических и общехирургических вмешательствах, включая онкологические.
— Профилактика венозных тромбозов и эмболий у пациентов, находящихся на постельном режиме, вследствие острых терапевтических заболеваний, включая острую сердечную недостаточность и декомпенсацию хронической сердечной недостаточности (III или IV класс NYHA), дыхательную недостаточность, а также при тяжелых инфекциях и ревматических заболеваниях при повышенном риске венозного тромбообразования (см. раздел «Особые указания»).
— Лечение тромбоза глубоких вен с тромбоэмболией легочной артерии или без тромбоэмболии легочной артерии, кроме случаев тромбоэмболии легочной артерии, требующих тромболитической терапии или хирургического вмешательства.
— Профилактика тромбообразования в системе экстракорпорального кровообращения во время гемодиализа.
— Острый коронарный синдром:
— Лечение нестабильной стенокардии и инфаркта миокарда без подъема сегмента ST в сочетании с пероральным приемом ацетилсалициловой кислоты.
— Лечение острого инфаркта миокарда с подъемом сегмента ST у пациентов, подлежащих медикаментозному лечению или последующему чрескожному коронарному вмешательству (ЧКВ).
— Повышенная чувствительность к эноксапарину натрия, гепарину или его производным, включая другие низкомолекулярные гепарины.
— Активное клинически значимое кровотечение, а также состояния и заболевания, при которых имеется высокий риск развития кровотечения, включая недавно перенесенный геморрагический инсульт, острую язву желудочно-кишечного тракта (ЖКТ), наличие злокачественного новообразования с высоким риском кровотечений, недавно перенесенные операции на головном и спинном мозге, офтальмологические операции, известное или предполагаемое наличие варикозного расширенных вен пищевода, артериовенозные мальформации, сосудистые аневризмы, сосудистые аномалии спинного и головного мозга.
— Спинальная или эпидуральная анестезия или локо-региональная анестезия, когда эноксапарин натрия применялся для лечения в предыдущие 24 ч.
— Иммуноопосредованная гепарин-индуцированная тромбоцитопения (в анамнезе) в течение 100 последних дней или наличие в крови циркулирующих антитромбоцитарных антител.
— Детский возраст до 18 лет, так как эффективность и безопасность у данной категории пациентов не установлены (см. раздел «Особые указания»).
Состояния, при которых имеется потенциальный риск развития кровотечения:
— нарушения гемостаза (в т. ч. гемофилия, тромбоцитопения, гипокоагуляция, болезнь Виллебранда и др.), тяжелый васкулит;
— язвенная болезнь желудка или двенадцатиперстной кишки или другие эрозивно-язвенные поражения желудочно-кишечного тракта в анамнезе;
— недавно перенесенный ишемический инсульт;
— неконтролируемая тяжелая артериальная гипертензия;
— диабетическая или геморрагическая ретинопатия;
— тяжелый сахарный диабет;
— недавно перенесенная или предполагаемая неврологическая или офтальмологическая операция;
— проведение спинальной или эпидуральной анестезии (потенциальная опасность развития гематомы), спинномозговая пункция (недавно перенесенная);
— недавние роды;
— эндокардит бактериальный (острый или подострый);
— перикардит или перикардиальный выпот;
— почечная и/или печеночная недостаточность;
— внутриматочная контрацепция (ВМК);
— тяжелая травма (особенно центральной нервной системы), открытые раны на больших поверхностях;
— одновременный прием препаратов, влияющих на систему гемостаза;
— гепарин-индуцированная тромбоцитопения без циркулирующих антител в анамнезе (более 100 дней).
У компании отсутствуют данные по клиническому применению препарата Клексан® при следующих заболеваниях: активный туберкулез, лучевая терапия (недавно перенесенная).
Беременность
Сведений о том, что эноксапарин натрия проникает через плацентарный барьер во время беременности, нет. Так как отсутствуют адекватные и хорошо контролируемые исследования с участием беременных женщин, а исследования на животных не всегда прогнозируют реакцию на введение эноксапарина натрия во время беременности у человека, применять его во время беременности следует только в исключительных случаях, когда имеется настоятельная необходимость его применения, установленная врачом.
Рекомендуется проведение контроля за состоянием пациенток на предмет появления признаков кровотечения или чрезмерной антикоагуляции, пациентки должны быть предупреждены о риске возникновения кровотечений.
Нет данных о повышенном риске развития кровотечений, тромбоцитопении или остеопороза у беременных женщин, за исключением случаев, отмеченных у пациенток с искусственными клапанами сердца (см. раздел «Особые указания»).
При планировании эпидуральной анестезии рекомендуется перед ее проведением отменить эноксапарин натрия (см. раздел «Особые указания»).
Период грудного вскармливания
Неизвестно, экскретируется ли неизмененный эноксапарин натрия в грудное молоко. Всасывание эноксапарина натрия в ЖКТ у новорожденного маловероятно. Препарат Клексан® может применяться в период грудного вскармливания.
Подкожно, за исключением особых случаев (см. ниже подразделы «Лечение инфаркта миокарда с подъемом сегмента ST, медикаментозное или с помощью чрескожного коронарного вмешательства» и «Профилактика тромбообразования в системе экстракорпорального кровообращения при проведении гемодиализа»).
Профилактика венозных тромбозов и эмболии при хирургических вмешательствах у пациентов умеренного и высокого риска
Пациентам с умеренным риском развития тромбозов и эмболий (например, абдоминальные операции) рекомендуемая доза препарата Клексан® составляет 20 мг один раз в сутки подкожно. Первую инъекцию следует сделать за 2 ч до хирургического вмешательства.
Пациентам с высоким риском развития тромбозов и эмболий (например, при ортопедических операциях, хирургических операциях в онкологии, пациентам с дополнительными факторами риска, не связанными с операцией, такими как врожденная или приобретенная тромбофилия, злокачественное новообразование, постельный режим более трех суток, ожирение, венозный тромбоз в анамнезе, варикозное расширение вен нижних конечностей, беременность) препарат рекомендуется в дозе 40 мг один раз в сутки подкожно, с введением первой дозы за 12 ч до хирургического вмешательства. При необходимости более ранней предоперационной профилактики (например, у пациентов с высоким риском развития тромбозов и тромбоэмболий, ожидающих отсроченную ортопедическую операцию) последняя инъекция должна быть сделана за 12 ч до операции и через 12 ч после операции.
Длительность лечения препаратом Клексан® в среднем составляет 7-10 дней. При необходимости терапию можно продолжать до тех пор, пока сохраняется риск развития тромбоза и эмболии, и до тех пор, пока пациент не перейдет на амбулаторный режим.
При крупных ортопедических операциях может быть целесообразно мосле начальной терапии продолжение лечения путем введения препарата Клексан® в дозе 40 мг один раз в сутки в течение пяти недель.
Для пациентов с высоким риском венозных тромбоэмболий, перенесших хирургическое вмешательство, абдоминальную и тазовую хирургию по причине онкологического заболевания, может быть целесообразно увеличение продолжительности введения препарата Клексан® в дозе 40 мг один раз в сутки в течение четырех недель.
Профилактика венозных тромбозов и эмболий у пациентов, находящихся на постельном режиме вследствие острых терапевтических заболеваний
Рекомендуемая доза препарата Клексан® составляет 40 мг один раз в сутки, подкожно, в течение 6-14 дней. Терапию следует продолжать до полного перехода пациента на амбулаторный режим (максимально в течение 14 дней).
Лечение тромбоза глубоких вен с тромбоэмболией легочной артерии или без тромбоэмболии легочной артерии
Препарат вводится подкожно из расчета 1,5 мг/кг массы тела один раз в сутки или 1 мг/кг массы тела два раза в сутки. Режим дозирования должен выбираться врачом на основе оценки риска развития тромбоэмболии и риска развития кровотечений. У пациентов без тромбоэмболических осложнений и с низким риском развития венозной тромбоэмболии препарат рекомендуется вводить подкожно из расчета 1,5 мг/кг массы тела один раз в сутки. У всех других пациентов, включая пациентов с ожирением, симптоматической тромбоэмболией легочных артерий, раком, повторной венозной тромбоэмболией и проксимальным тромбозом (в подвздошной вене) препарат рекомендуется применять в дозе 1 мг/кг два раза в сутки.
Длительность лечения в среднем составляет 10 дней. Следует сразу же начать терапию непрямыми антикоагулянтами, при этом лечение препаратом Клексан® необходимо продолжать до достижения терапевтического антикоагулянтного эффекта (значения МНО [Международного Нормализованного Отношения] должны составлять 2,0-3,0).
Профилактика тромбообразования в системе экстракорпорального кровообращения во время гемодиализа
Рекомендуемая доза препарата Клексан® составляет в среднем 1 мг/кг массы тела. При высоком риске развития кровотечения дозу следует снизить до 0,5 мг/кг массы тела при двойном сосудистом доступе или до 0,75 мг/кг при одинарном сосудистом доступе.
При гемодиализе препарат Клексан® следует вводить в артериальный участок шунта в начале сеанса гемодиализа. Одной дозы, как правило, достаточно для четырехчасового сеанса, однако при обнаружении фибриновых колец при более продолжительном гемодиализе можно дополнительно ввести препарат из расчета 0,5-1 мг/кг массы тела. Данные в отношении пациентов, применяющих эноксапарин натрия для профилактики или лечения и во время сеансов гемодиализа, отсутствуют.
Лечение нестабильной стенокардии и инфаркта миокарда без подъема сегмента ST
Препарат Клексан® вводится из расчета 1 мг/кг массы тела каждые 12 ч, подкожно, при одновременном применении антитромбоцитарной терапии. Средняя продолжительность терапии составляет как минимум 2 дня и продолжается до стабилизации клинического состояния пациента. Обычно введение препарата продолжается от 2-х до 8-ми дней. Ацетилсалициловая кислота рекомендуется всем пациентам, не имеющих противопоказаний, с начальной дозой 150-300 мг внутрь с последующей поддерживающей дозой 75-325 мг один раз в сутки.
Лечение острого инфаркта миокарда с подъемом сегмента ST, медикаментозное или с помощью чрескожного коронарного вмешательства
Лечение начинают с однократного внутривенного болюсного введения эноксапарина натрия в дозе 30 мг. Сразу же после него подкожно вводят эноксапарин натрия в дозе 1 мг/кг массы тела. Далее препарат применяют подкожно по 1 мг/кг массы тела каждые 12 ч (максимально 100 мг эноксапарина натрия для каждой из первых двух подкожных инъекций, затем — по 1 мг/кг массы тела для оставшихся подкожных доз, то есть, при массе тела более 100 кг, разовая доза не может превышать 100 мг). Как можно скорее после выявления острого инфаркта миокарда с подъемом сегмента ST пациентам необходимо назначить одновременно ацетилсалициловую кислоту и, если нет противопоказаний, прием ацетилсалициловой кислоты (в дозах 75-325 мг) следует продолжать ежедневно в течение не менее 30 дней.
Рекомендуемая продолжительность лечения препаратом Клексан® составляет 8 дней или до выписки пациента из стационара (если период госпитализации составляет менее 8 дней).
При комбинации с тромболитиками (фибрин-специфическими и фибрин-неспецифическими) эноксапарин натрия должен вводиться в интервале от 15 мин до начала тромболитической терапии и до 30 мин после нее.
У пациентов в возрасте 75 лет и старше не применяется начальное внутривенное болюсное введение. Препарат вводят подкожно в дозе 0,75 мг/кг каждые 12 ч (максимально 75 мг эноксапарина натрия для каждой из первых двух подкожных инъекций, затем — по 0,75 мг/кг массы тела для оставшихся подкожных доз, то есть при массе тела более 100 кг, разовая доза не может превышать 75 мг).
У пациентов, которым проводится чрескожное коронарное вмешательство, в случае, если последняя подкожная инъекция эноксапарина натрия была проведена менее чем за 8 ч до раздувания введенного в место сужения коронарной артерии баллонного катетера, дополнительного введения эноксапарина натрия не требуется. Если же последняя подкожная инъекция эноксапарина натрия проводилась более чем за 8 ч до раздувания баллонного катетера, следует произвести дополнительное внутривенное болюсное введение эноксапарина натрия в дозе 0,3 мг/кг.
Особенности введения препарата
Предварительно заполненный одноразовый шприц готов к применению.
Препарат нельзя вводить внутримышечно!
Подкожное введение
Инъекции желательно проводить в положении пациента «лежа». При использовании предварительно заполненных шприцев на 20 мг и 40 мг во избежание потери препарата перед инъекцией не надо удалять пузырьки воздуха из шприца. Инъекции следует проводить поочередно в левую или правую переднелатеральную или заднелатеральную поверхность живота.
Иглу необходимо ввести на всю длину, вертикально (не сбоку), в кожную складку, собранную и удерживаемую до завершения инъекции между большим и указательным пальцами. Складку кожи отпускают только после завершения инъекции.
Не следует массировать место инъекции после введения препарата.
Внутривенное болюсное введение
Внутривенное болюсное введение эноксапарина натрия должно проводиться через венозный катетер. Эноксапарин натрия не должен смешиваться или вводиться вместе с другими лекарственными препаратами. Для того чтобы избежать присутствия в инфузионной системе следов других лекарственных препаратов и их взаимодействия с эноксапарином натрия венозный катетер должен промываться достаточным количеством 0,9% раствора натрия хлорида или 5% раствора декстрозы до и после внутривенного болюсного введения эноксапарина натрия. Эноксапарин натрия может безопасно вводиться с 0,9% раствором натрия хлорида и 5% раствором декстрозы.
Для проведения болюсного введения 30 мг эноксапарина натрия при лечении острого инфаркта миокарда с подъемом сегмента ST из стеклянных шприцев 60 мг, 80 мг и 100 мг удаляют лишнее количество препарата с тем, чтобы в них оставалось только 30 мг (0,3 мл). Доза 30 мг может непосредственно вводиться внутривенно.
Для проведения внутривенного болюсного введения эноксапарина натрия через венозный катетер могут использоваться предварительно заполненные шприцы для подкожного введения препарата 60 мг, 80 мг и 100 мг. Рекомендуется использовать шприцы 60 мг, так как это уменьшает количество удаляемого из шприца препарата. Шприцы 20 мг не используются, так как в них недостаточно препарата для болюсного введения 30 мг эноксапарина натрия. Шприцы 40 мг не используются, так как на них отсутствуют деления и поэтому невозможно точно отмерить количество в 30 мг.
Для повышения точности дополнительного внутривенного болюсного введения малых объемов в венозный катетер при проведении чрескожных коронарных вмешательств рекомендуется развести препарат до концентрации 3 мг/мл. Разведение раствора рекомендуется проводить непосредственно перед введением.
Для получения раствора эноксапарина натрия с концентрацией 3 мг/мл с помощью предварительно заполненного шприца 60 мг рекомендуется использовать емкость с инфузионным раствором 50 мл (то есть с 0,9% раствором натрия хлорида или 5% раствором декстрозы). Из емкости с инфузионным раствором с помощью обычного шприца извлекается и удаляется 30 мл раствора. Эноксапарин натрия (содержимое шприца для подкожного введения 60 мг) вводится в оставшиеся в емкости 20 мл инфузионного раствора. Содержимое емкости с разведенным раствором эноксапарина натрия осторожно перемешивается. Для введения с помощью шприца извлекается необходимый объем разведенного раствора эноксапарина натрия, который рассчитывается по формуле:
Объем разведенного раствора = Масса тела пациента (кг) х 0,1 или с помощью представленной ниже таблицы.
Объемы, которые должны вводиться внутривенно после разведения до концентрации 3 мг/мл
| Масса тела пациента, кг | Необходимая доза (0,3 мг/кг), мг | Необходимый для введения объем раствора, разведенного до концентрации 3 мг/мл |
| 45 | 13,5 | 4,5 |
| 50 | 15 | 5 |
| 55 | 16,5 | 5,5 |
| 60 | 18 | 6 |
| 65 | 19,5 | 6,5 |
| 70 | 21 | 7 |
| 75 | 22,5 | 7,5 |
| 80 | 24 | 8 |
| 85 | 25,5 | 8,5 |
| 90 | 27 | 9 |
| 95 | 28,5 | 9,5 |
| 100 | 30 | 10 |
| 105 | 31,5 | 10,5 |
| 110 | 33 | 11 |
| 115 | 34,5 | 11,5 |
| 120 | 36 | 12 |
| 125 | 37,5 | 12,5 |
| 130 | 39 | 13 |
| 135 | 40,5 | 13,5 |
| 140 | 42 | 14 |
| 145 | 43,5 | 14,5 |
| 150 | 45 | 15 |
Переключение между эноксапарином натрия и пероральными антикоагулянтами
— Переключение между эноксапарином натрия и антагонистами витамина К (АВК)
Для мониторирования эффекта АВК необходимо наблюдение врача и проведение лабораторных исследований [протромбиновое время, представленное как МНО].
Так как для развития максимального эффекта АВК требуется время, терапия эноксапарином натрия должна продолжаться в постоянной дозе так долго, как необходимо для поддержания значений МНО (по данным двух последовательных определений) в желаемом терапевтическом диапазоне в зависимости от показаний.
Для пациентов, которые получают АВК, отмена АВК и введение первой дозы эноксапарина натрия должны проводиться после того, как МНО снизилось ниже границы терапевтического диапазона.
— Переключение между эноксапарином натрия и пероральными антикоагулянтами прямого действия (ПОАК)
Отмена эноксапарина натрия и назначение ПОАК должны проводиться за 0-2 ч до момента очередного запланированного введения эноксапарина натрия в соответствии с инструкцией по применению пероральных антикоагулянтов.
Для пациентов, получающих ПОАК, введение первой дозы эноксапарина натрия, и отмена пероральных антикоагулянтов прямого действия должны проводиться в момент времени, соответствующий очередному запланированному применению ПОАК.
Применение при спинальной/эпидуральной анестезии или люмбальной пункции
В случае применения антикоагулянтной терапии во время проведения эпидуральной или спинальной анестезии/аналгезии или люмбальной пункции необходимо проведение неврологического мониторирования вследствие риска развития нейроаксиальных гематом (см. раздел «Особые указания»).
— Применение эноксапарина натрия в профилактических дозах
Установка или удаление катетера должно проводиться спустя как минимум 12 ч после последней инъекции профилактической дозы эноксапарина натрия.
При использовании непрерывной техники необходимо соблюдать по меньшей мере 12 ч интервал до удаления катетера.
У пациентов с КК ≥15 и <30 мл/мин следует рассмотреть вопрос об удвоении времени до момента пункции или введения/удаления катетера как минимум до 24 ч. Предоперационное введение эноксапарина натрия за 2 ч до вмешательства в дозировке 20 мг несовместимо с проведением нейроаксиальной анестезии.
— Применение эноксапарина натрия в терапевтических дозах
Установка или удаление катетера должно проводиться спустя как минимум 24 ч после последней инъекции терапевтической дозы эноксапарина натрия (см. раздел «Противопоказания»).
При использовании непрерывной техники необходимо соблюдать по меньшей мере 24 ч интервал до удаления катетера.
У пациентов с КК ≥15 и <30 мл/мин следует рассмотреть вопрос об удвоении времени до момента пункции или введения/удаления катетера как минимум до 48 ч.
Пациентам, получающим эноксапарин натрия в дозах 0,75 мг/кг или 1 мг/кг массы тела два раза в сутки, не следует вводить вторую дозу препарата с целью увеличения интервала перед установкой или заменой катетера. Точно так же следует рассмотреть вопрос о возможности отсрочки введения следующей дозы препарата, как минимум, на 4 ч, исходя из оценки соотношения польза/риск (риск развития тромбоза и кровотечений при проведении процедуры, с учетом наличия у пациентов факторов риска). В эти временные точки все еще продолжает выявляться анти-Ха активность препарата, и отсрочки по времени не являются гарантией того, что развития нейроаксиальной гематомы удастся избежать.
Режим дозирования у особых групп пациентов
Дети до 18 лет
Безопасность и эффективность применения эноксапарина натрия у детей не установлены.
Пациенты пожилого возраста (старше 75 лет)
За исключением лечения инфаркта миокарда с подъемом сегмента ST для всех других показаний снижения доз эноксапарина натрия у пациентов пожилого возраста при отсутствии нарушений функции почек не требуется.
Пациенты с нарушениями функции почек
— Тяжелые нарушения функции почек (КК ≥15 и <30 мл/мин)
Применение эноксапарина натрия не рекомендуется пациентам с терминальной стадией хронической болезни почек (КК <15 мл/мин) ввиду отсутствия данных, кроме случаев профилактики тромбообразования в системе экстракорпорального кровообращения во время гемодиализа.
У пациентов с тяжелыми нарушениями функции почек (КК ≥15 и <30 мл/мин) доза эноксапарина натрия снижается в соответствии с представленными ниже таблицами, так как у этих пациентов отмечается увеличение системной экспозиции (продолжительности действия) препарата.
При применении препарата в терапевтических дозах рекомендуется следующая коррекция режима дозирования:
| Обычный режим дозирования | Режим дозирования при тяжелой почечной недостаточности |
| 1 мг/кг массы тела подкожно два раза в сутки | 1 мг/кг массы тела подкожно один раз в сутки |
| 1,5 мг/кг массы тела подкожно один раз в сутки | 1 мг/кг массы тела подкожно один раз в сутки |
| Лечение острого инфаркта миокарда с подъемом сегмента ST у пациентов моложе 75 лет | |
| Однократно внутривенное болюсное введение 30 мг плюс 1 мг/кг массы тела подкожно; с последующим подкожным введением в дозе 1 мг/кг массы тела два раза в сутки (максимально 100 мг для каждой из двух первых подкожных инъекций) | Однократно внутривенное болюсное введение 30 мг плюс 1 мг/кг массы тела подкожно; с последующим подкожным введением в дозе 1 мг/кг массы тела один раз в сутки (максимально 100 мг только для первой подкожной инъекции) |
| Лечение острого инфаркта миокарда с подъемом сегмента ST у пациентов в возрасте 75 лет и старше | |
| 0,75 мг/кг массы тела подкожно два раза в сутки без начального внутривенного болюсного введения (максимально 75 мг для каждой из двух первых подкожных инъекций) | 1 мг/кг массы тела подкожно один раз в сутки без начального внутривенного болюсного введения (максимально 100 мг только для первой подкожной инъекции) |
При применении препарата с профилактической целью рекомендуется коррекция режима дозирования, представленная в таблице ниже.
| Обычный режим дозирования | Режим дозирования при тяжелой почечной недостаточности |
| 40 мг подкожно один раз в сутки | 20 мг подкожно один раз в сутки |
| 20 мг подкожно один раз в сутки | 20 мг подкожно один раз в сутки |
Рекомендованная коррекция режима дозирования не применяется при гемодиализе.
— Нарушения функции почек легкой (КК ≥50 и <80 мл/мин) и умеренной (КК ≥30 и <50 мл/мин) степени тяжести
Коррекции дозы не требуется, однако пациенты должны находиться под тщательным наблюдением врача.
Пациенты с нарушениями функции печени
В связи с отсутствием клинических исследований препарат Клексан® следует применять с осторожностью у пациентов с нарушениями функции печени.
Инструкция по самостоятельному выполнению инъекции препарата Клексан® (предварительно заполненный шприц с защитной системой иглы)
1. Вымойте руки и участок кожи (место для инъекции), в который Вы будете вводить препарат, водой с мылом. Высушите их.
2. Примите удобное положение «сидя» или «лежа» и расслабьтесь. Убедитесь, что Вы хорошо видите место, в которое собираетесь вводить препарат. Оптимально использовать кресло для отдыха, шезлонг или кровать, обложенную подушками для опоры.
3. Выберите место для проведения инъекции в правой или левой части живота. Это место должно находиться на расстоянии как минимум 5 сантиметров от пупка по направлению к бокам. Не выполняйте самостоятельную инъекцию на расстоянии 5 сантиметров от пупка или вокруг имеющихся рубцов или кровоподтеков. Чередуйте места инъекций в правой и левой частях живота в зависимости от того, куда Вы вводили препарат в предыдущий раз.
4. Протрите место для инъекции тампоном, смоченным спиртом.
5. Осторожно снимите колпачок с иглы шприца с препаратом Клексан®. Отложите колпачок. Шприц предварительно заполнен и готов к использованию. Не нажимайте на поршень для вытеснения пузырьков воздуха до введения иглы в место инъекции. Это может привести к потере препарата. После удаления колпачка не допускайте прикосновения иглы к каким-либо предметам. Это необходимо для сохранения стерильности иглы.
6. Удерживайте шприц в руке, которой Вы пишете, так, как Вы держите карандаш, а другой рукой осторожно сожмите протертое спиртом место для введения препарата между большим и указательным пальцами так, чтобы образовать складку кожи. Удерживайте кожную складку все время, пока Вы вводите препарат.
7. Удерживайте шприц таким образом, чтобы игла была направлена вниз (вертикально под углом 90°). Введите иглу на всю ее длину в кожную складку.
8. Нажмите пальцем на поршень. Это обеспечит введение препарата в подкожную жировую ткань живота. Удерживайте кожную складку все время, пока Вы вводите препарат.
9. Извлеките иглу, потянув ее назад без отклонения от оси. Защитный механизм автоматически закроет иглу. Теперь можно прекратить удержание кожной складки.
Изучение побочных эффектов эноксапарина натрия проводилось более чем у 15000 пациентов, участвовавших в клинических исследованиях, из них у 1776 пациентов — при профилактике венозных тромбозов и эмболий при общехирургических и ортопедических операциях: у 1169 пациентов — при профилактике венозных тромбозов и эмболий у пациентов, находящихся на постельном режиме вследствие острых терапевтических заболеваний; у 559 пациентов — при лечении тромбоза глубоких вен с тромбоэмболией легочной артерии или без тромбоэмболии легочной артерии; у 1578 пациентов — при лечении нестабильной стенокардии и инфаркта миокарда без зубца Q; у 10176 пациентов — при лечении инфаркта миокарда с подъемом сегмента ST.
Режим введения эноксапарина натрия отличался в зависимости от показаний. При профилактике венозных тромбозов и эмболий при общехирургических и ортопедических операциях или у пациентов, находящихся на постельном режиме, вводилось 40 мг подкожно один раз в сутки. При лечении тромбоза глубоких вен с тромбоэмболией легочной артерии или без нее, пациенты получали эноксапарин натрия из расчета 1 мг/кг массы тела подкожно каждые 12 ч или 1,5 мг/кг массы тела подкожно один раз в сутки. При лечении нестабильной стенокардии и инфаркта миокарда без зубца Q доза эноксапарина натрия составляла 1 мг/кг массы тела подкожно каждые 12 ч, а в случае инфаркта миокарда с подъемом сегмента ST проводилось внутривенное болюсное введение 30 мг с последующим введением 1 мг/кг массы тела подкожно каждые 12 ч. Частота возникновения нежелательных реакций определялась в соответствии с классификацией Всемирной Организации Здравоохранения: очень часто (≥1/10); часто (≥1/100 и <1/10); нечасто (≥1/1000 и <1/100); редко (≥1/10000 и <1/1000); очень редко (<1/10000); частота неизвестна (не может быть подсчитана на основании имеющихся данных).
Нарушения со стороны сосудов:
Кровотечения
В клинических исследованиях кровотечения были наиболее часто встречающимися нежелательными реакциями. К ним относились большие кровотечения, наблюдавшиеся у 4,2% пациентов (кровотечение считалось большим, если оно сопровождалось снижением содержания гемоглобина на 2 г/л и более, требовало переливания 2 или более доз компонентов крови, а также, если оно было забрюшинным или внутричерепным). Некоторые из этих случаев были летальными.
Как и при применении других антикоагулянтов при применении эноксапарина натрия возможно возникновение кровотечения, особенно при наличии факторов риска, способствующих развитию кровотечения, при проведении инвазивных процедур или применении препаратов, нарушающих гемостаз (см. разделы «Особые указания» и «Взаимодействие с другими лекарственными средствами»).
При описании кровотечений ниже знак «*» означает указание на следующие виды кровотечений: гематома, экхимозы (кроме развившихся в месте инъекции), раневые гематомы, гематурия, носовые кровотечения, желудочно-кишечные кровотечения.
Очень часто: кровотечения* при профилактике венозных тромбозов у хирургических пациентов и лечении тромбоза глубоких вен с тромбоэмболией легочной артерии или без нее.
Часто: кровотечения* при профилактике венозных тромбозов у пациентов, находящихся на постельном режиме, и при лечении нестабильной стенокардии, инфаркта миокарда без зубца Q и инфаркта миокарда с подъемом сегмента ST.
Нечасто: забрюшинные кровотечения и внутричерепные кровоизлияния у пациентов при лечении тромбоза глубоких вен с тромбоэмболией легочной артерии или без нее, а также при лечении инфаркта миокарда с подъемом сегмента ST.
Редко: забрюшинные кровотечения при профилактике венозных тромбозов у хирургических пациентов и при лечении нестабильной стенокардии и инфаркта миокарда без зубца Q.
Тромбоцитопения и тромбоцитоз
Очень часто: тромбоцитоз (количество тромбоцитов в периферической крови более 400×109/л) при профилактике венозных тромбозов у хирургических пациентов и лечении тромбоза глубоких вен с тромбоэмболией легочной артерии или без нее.
Часто: тромбоцитоз при лечении пациентов с острым инфарктом миокарда с подъемом сегмента ST.
Тромбоцитопения при профилактике венозных тромбозов у хирургических пациентов и лечении тромбоза глубоких вен с тромбоэмболией легочной артерии или без нее, а также при остром инфаркте миокарда с подъемом сегмента ST.
Нечасто: тромбоцитопения при профилактике венозных тромбозов у пациентов, находящихся на постельном режиме, и при лечении нестабильной стенокардии и инфаркта миокарда без зубца Q.
Очень редко: аутоиммунная тромбоцитопения при лечении пациентов с острым инфарктом миокарда с подъемом сегмента ST.
Другие клинически значимые нежелательные реакции вне зависимости от показаний
Нежелательные реакции, представленные ниже, сгруппированы по системно-органным классам, даны с указанием определенной выше частоты их возникновения и в порядке уменьшения их тяжести.
Нарушения со стороны крови и лимфатической системы:
часто: кровотечение, тромбоцитопения, тромбоцитоз;
редко: случаи развития аутоиммунной тромбоцитопении с тромбозом; в некоторых случаях тромбоз осложнялся развитием инфаркта органов или ишемии конечностей (см. раздел «Особые указания», подраздел «Контроль количества тромбоцитов в периферической крови»).
Нарушения со стороны иммунной системы:
часто: аллергические реакции.
Нарушения со стороны печени и желчевыводящих путей:
очень часто: повышение активности «печеночных» ферментов, главным образом повышение активности трансаминаз, более чем в три раза превышающее верхнюю границу нормы.
Нарушения со стороны кожи и подкожных тканей:
часто: крапивница, кожный зуд, эритема;
нечасто: буллезный дерматит.
Общие расстройства и нарушения в месте введения:
часто: гематома в месте инъекции, боль в месте инъекции, отек в месте инъекции, кровотечение, реакции повышенной чувствительности, воспаление, образование уплотнений в месте инъекции.
нечасто: раздражение в месте инъекции, некроз кожи в месте инъекции.
Данные, полученные после выхода препарата на рынок
Следующие нежелательные реакции отмечались при постмаркетинговом применении препарата Клексан®. Об этих побочных реакциях имелись спонтанные сообщения.
Нарушения со стороны иммунной системы:
редко: анафилактические/анафилактоидные реакции, включая шок.
Нарушения со стороны нервной системы:
часто: головная боль.
Нарушения со стороны сосудов:
редко: при применении эноксапарина натрия на фоне спинальной/эпидуральной анестезии или спинальной пункции отмечались случаи развития спинальной гематомы (или нейроаксиальной гематомы). Эти реакции приводили к развитию неврологических нарушений различной степени тяжести, включая стойкий или необратимый паралич (см. раздел «Особые указания»).
Нарушения со стороны крови или лимфатической системы:
часто: геморрагическая анемия;
редко: эозинофилия.
Нарушения со стороны кожи и подкожных тканей:
редко: алопеция; в месте инъекции может развиться кожный васкулит, некроз кожи, которым обычно предшествует появление пурпуры или эритематозных папул (инфильтрированных и болезненных). В этих случаях терапию препаратом Клексан® следует прекратить.
Возможно образование твердых воспалительных узелков-инфильтратов в месте инъекций препарата, которые исчезают через несколько дней и не являются основанием для отмены препарата.
Нарушения со стороны печени и желчевыводящих путей:
нечасто: гепатоцеллюлярное поражение печени;
редко: холестатическое поражение печени.
Нарушения со стороны скелетно-мышечной и соединительной ткани:
редко: остеопороз при длительной терапии (более трех месяцев).
Лабораторные и инструментальные данные:
редко: гиперкалиемия.
Случайная передозировка препаратом Клексан® при внутривенном, экстракорпоральном или подкожном применении может привести к геморрагическим осложнениям. При приеме внутрь даже больших доз всасывание препарата маловероятно.
Антикоагулянтные эффекты можно в основном нейтрализовать путем медленного внутривенного введения протамина сульфата, доза которого зависит от дозы введенного препарата. Один мг (1 мг) протамина сульфата нейтрализует антикоагулянтный эффект одного мг (1 мг) препарата Клексан® (см. информацию о применении препаратов протамина сульфата), если эноксапарин натрия вводился не более, чем за 8 ч до введения протамина. 0,5 мг протамина нейтрализует антикоагулянтный эффект 1 мг препарата, если с момента введения последнего прошло более 8 ч или при необходимости введения второй дозы протамина. Если же после введения эноксапарина натрия прошло 12 ч и более, введения протамина не требуется. Однако даже при введении больших доз протамина сульфата, анти-Ха активность препарата Клексан® полностью не нейтрализуется (максимально на 60%).
Препарат Клексан® нельзя смешивать с другими препаратами!
Нерекомендуемые комбинации
Препараты, влияющие на гемостаз (салицилаты системного действия, ацетилсалициловая кислота в дозах, оказывающих противовоспалительное действие, нестероидные противовоспалительные препараты (НПВП), включая кеторолак, другие тромболитики (алтеплаза, ретеплаза, стрептокиназа, тенектеплаза, урокиназа)), рекомендуется отменить до начала терапии эноксапарином натрия. При необходимости одновременного применения с эноксапарином натрия следует соблюдать осторожность и проводить тщательное клиническое наблюдение и мониторинг соответствующих лабораторных показателей.
Комбинации, требующие соблюдения осторожности:
— Прочие лекарственные препараты, влияющие на гемостаз, такие как:
-
ингибиторы агрегации тромбоцитов, включая ацетилсалициловую кислоту в дозах, оказывающих антиагрегантное действие (кардиопротекция), клопидогрел, тиклопидин и антагонисты гликопротеиновых ΙΙb/ΙΙΙа рецепторов, показанные при остром коронарном синдроме, вследствие повышенного риска кровотечения;
-
декстран с молекулярной массой 40 кДа;
-
системные глюкокортикостероиды.
— Лекарственные препараты, повышающие содержание калия
При одновременном применении с лекарственными препаратами, повышающими содержание калия в сыворотке крови, следует проводить клинический и лабораторный контроль.
Общие
Низкомолекулярные гепарины не являются взаимозаменяемыми, так как они различаются по процессу производства, молекулярной массе, специфической анти-Ха активности, единицам дозирования и режиму дозирования, с чем связаны различия в их фармакокинетике и биологической активности (антитромбиновая активность и взаимодействие с тромбоцитами). Поэтому требуется строго выполнять рекомендации по применению для каждого препарата, относящегося к классу низкомолекулярных гепаринов.
Кровотечение
Как и при применении других антикоагулянтов, при введении препарата Клексан® возможно развитие кровотечений любой локализации (см. раздел «Побочное действие»). При развитии кровотечения необходимо найти его источник и назначить соответствующее лечение.
Эноксапарин натрия, как и другие антикоагулянты, следует применять с осторожностью при состояниях с повышенным риском кровотечения, таких как:
— нарушения гемостаза;
— язвенная болезнь в анамнезе;
— недавно перенесенный ишемический инсульт;
— тяжелая артериальная гипертензия;
— диабетическая ретинопатия;
— нейрохирургическое или офтальмологическое оперативное вмешательство;
— одновременное применение препаратов, влияющих на гемостаз (см. раздел «Взаимодействие с другими лекарственными средствами»).
Кровотечения у пациентов пожилого возраста
При применении эноксапарина натрия в профилактических дозах у пациентов пожилого возраста не отмечено увеличения риска развития кровотечений.
При применении препарата в терапевтических дозах у пациентов пожилого возраста (особенно в возрасте 80 лет и старше) существует повышенный риск развития кровотечений. Рекомендуется проведение тщательного наблюдения за состоянием таких пациентов (см. раздел «Фармакокинетика» и раздел «Способ применения и дозы», подраздел Пациенты пожилого возраста).
Одновременное применение других препаратов, влияющих на гемостаз
Применение препаратов, влияющих на гемостаз (салицилаты системного действия, в том числе ацетилсалициловая кислота в дозах, оказывающих противосполительное действие, НПВП, включая кеторолак, другие тромболитики (алтеплаза, ретеплаза, стрептокиназа, тенектеплаза, урокиназа)), рекомендуется отменить до начала лечения эноксапарином натрия, за исключением случаев, когда их применение является необходимым. Если показано их одновременное применение с эноксапарином натрия, то следует проводить тщательное клиническое наблюдение и мониторинг соответствующих лабораторных показателей.
Почечная недостаточность
У пациентов с нарушением функции почек существует повышенный риск развития кровотечения в результате увеличения системной экспозиции эноксапарина натрия.
У пациентов с тяжелыми нарушениями функции почек (КК ≥15 и <30 мл/мин) отмечается значительное увеличение экспозиции эноксапарина натрия, поэтому рекомендуется проводить коррекцию дозы как при профилактическом, так и терапевтическом применении препарата. Хотя не требуется проводить коррекцию дозы у пациентов с нарушениями функции почек легкой (КК ≥30 и <50 мл/мин) и умеренной степени тяжести (КК ≥50 и <80 мл/мин), рекомендуется проведение тщательного контроля состояния таких пациентов, и может рассматриваться проведение биологического мониторинга с измерением анти-Ха активности (см. разделы «Фармакокинетика» и «Способ применения и дозы», подраздел Пациенты с нарушениями функции почек). Применение эноксапарина натрия не рекомендуется пациентам с терминальной стадией хронической болезни почек (КК <15 мл/мин) ввиду отсутствия данных, кроме случаев профилактики тромбообразования в системе экстракорпорального кровообращения во время гемодиализа.
Низкая масса тела
Отмечалось увеличение экспозиции эноксапарина натрия при его профилактическом применении у женщин с массой тела менее 45 кг и у мужчин с массой тела менее 57 кг, что может приводить к повышенному риску развития кровотечений. Рекомендуется проведение тщательного контроля состояния таких пациентов.
Пациенты с ожирением
Пациенты с ожирением имеют повышенный риск развития тромбозов и эмболий. Безопасность и эффективность применения эноксапарина натрия в профилактических дозах у пациентов с ожирением (ИМТ более 30 кг/м2) до конца не определена и нет общего мнения по коррекции дозы. Рекомендуется проведение контроля за состоянием пациентов на предмет развития симптомов и признаков тромбозов и эмболий.
Контроль количества тромбоцитов в периферической крови
Риск развития антитело-опосредованной гепарин-индуцированной тромбоцитопении (ГИТ) существует и при применении низкомолекулярных гепаринов, при этом этот риск выше у пациентов, перенесших операции на сердце, и пациентов с онкологическими заболеваниями. Если развивается тромбоцитопения, то ее обычно выявляют между 5-м и 21-м днями после начала терапии эноксапарином натрия. В связи с этим рекомендуется регулярно контролировать количество тромбоцитов в периферической крови до начала лечения эноксапарином натрия и во время его применения. Следует определять количество тромбоцитов в крови при наличии симптомов, указывающих на ГИТ (новый эпизод артериальных и/или венозных тромбоэмболических осложнений, болезненное поражение кожи в месте инъекции, аллергическая или анафилактическая реакция при лечении). При возникновении указанных симптомов следует проинформировать лечащего врача.
При наличии подтвержденного значительного снижения количества тромбоцитов (на 30-50% по сравнению с исходным показателем) необходимо немедленно отменить эноксапарин натрия и перевести пациента на другую антикоагулянтную терапию без применения гепаринов.
Спинальная/эпидуральная анестезия
Описаны случаи возникновения нейроаксиальных гематом при применении эноксапарина натрия при одновременном проведении спинальной/эпидуральной анестезии с развитием длительно существующего или необратимого паралича. Риск возникновения этих явлений снижается при применении препарата в дозе 40 мг или ниже. Риск повышается при применении более высоких доз эноксапарина натрия, а также при использовании постоянных катетеров после операции, или при одновременном применении дополнительных препаратов, влияющих на гемостаз, таких как НПВП (см. раздел «Взаимодействие с другими лекарственными средствами»). Риск также повышается при травматически проведенной или повторной спинномозговой пункции или у пациентов, имеющих в анамнезе указания на перенесенные операции в области позвоночника или деформацию позвоночника.
Для снижения возможного риска кровотечения, связанного с применением эноксапарина натрия и проведением эпидуральной или спинальной анестезии/анальгезии, необходимо учитывать фармакокинетический профиль препарата (см. раздел «Фармакокинетика»). Установку или удаление катетера лучше проводить при низком антикоагулянтном эффекте эноксапарина натрия, однако точное время для достижения достаточного снижения антикоагулянтного эффекта у разных пациентов неизвестно. Следует дополнительно учитывать, что у пациентов с КК 15-30 мл/мин выведение эноксапарина натрия замедляется.
Если по назначению врача применяется антикоагулянтная терапия во время проведения эпидуральной/спинальной анестезии или люмбальной пункции, необходимо постоянное наблюдение за пациентом для выявления любых неврологических симптомов, таких как боли в спине, нарушение сенсорных и моторных функций (онемение или слабость в нижних конечностях), нарушение функции кишечника и/или мочевого пузыря. Пациента необходимо проинструктировать о необходимости немедленного информирования врача при возникновении вышеописанных симптомов. При подозрении на симптомы, характерные для гематомы спинного мозга, необходимы срочная диагностика и лечение, включая, при необходимости, декомпрессию спинного мозга.
Гепарин-индуцированная тромбоцитопения
Применение эноксапарина натрия у пациентов, имеющих в анамнезе указания на наличие гепарин-индуцированной тромбоцитопении в течение последних 100 дней или при наличии циркулирующих антител, противопоказано (см. раздел «Противопоказания»). Циркулирующие антитела могут персистировать несколько лет.
Эноксапарин натрия следует применять с особой осторожностью у пациентов, имеющих в анамнезе (более чем 100 дней) гепарин-индуцированную тромбоцитопению без циркулирующих антител. Решение о применении эноксапарина натрия в данной ситуации должно быть принято только после оценки соотношения польза/риск и при отсутствии безгепариновой (не содержащей гепарин) альтернативной терапии.
Чрескожная коронарная ангиопластика
С целью минимизации риска кровотечения, связанного с инвазивной сосудистой инструментальной манипуляцией при лечении нестабильной стенокардии и инфаркта миокарда без зубца Q и острого инфаркта миокарда с подъемом сегмента ST, эти процедуры следует проводить в интервалах между введением препарата. Это необходимо для достижения гемостаза в месте введения катетера после проведения чрескожного коронарного вмешательства. При использовании закрывающего устройства интродьюсер бедренной артерии может быть удален немедленно. При применении мануальной (ручной) компрессии интродьюсер бедренной артерии следует удалить через 6 ч после последней внутривенной или подкожной инъекции эноксапарина натрия. Если лечение эноксапарином натрия продолжается, то следующую дозу следует вводить не ранее, чем через 6-8 ч после удаления интродьюсера бедренной артерии. Необходимо следить за местом введения интродьюсера, чтобы своевременно выявить признаки кровотечения и образования гематомы.
Пациенты с механическими искусственными клапанами сердца
Применение эноксапарина натрия для профилактики тромбообразования у пациентов с механическими искусственными клапанами сердца изучено недостаточно. Имеются отдельные сообщения о развитии тромбоза клапанов сердца у пациентов с механическими искусственными клапанами сердца на фоне терапии эноксапарином натрия для профилактики тромбообразования. Ввиду недостаточности клинических данных и наличия неоднозначных факторов, включая основное заболевание, оценка таких сообщений затруднена.
Беременные женщины с механическими искусственными клапанами сердца
Применение эноксапарина натрия для профилактики тромбообразования у беременных женщин с механическими искусственными клапанами сердца изучено недостаточно.
В клиническом исследовании с участием беременных женщин с механическими искусственными клапанами сердца при применении эноксапарина натрия в дозе 1 мг/кг массы тела два раза в сутки для уменьшения риска тромбозов и эмболий, у 2-х из 8-ми женщин образовались тромбы, которые приводили к блокированию клапанов сердца и к смерти матери и плода.
Имеются отдельные постмаркетинговые сообщения о тромбозе клапанов сердца у беременных женщин с механическими искусственными клапанами сердца, получавших лечение эноксапарином натрия для профилактики тромбообразования.
Беременные женщины с механическими искусственными клапанами сердца могут иметь повышенный риск развития тромбоза и эмболии.
Некроз кожи/кожный васкулит
Сообщалось о развитии некроза кожи и кожного васкулита при применении низкомолекулярных гепаринов. В случае развития некроза кожи/кожного васкулита применение препарата следует прекратить.
Острый инфекционный эндокардит
Применение гепарина не рекомендуется у пациентов с острым инфекционным эндокардитом вследствие риска развития геморрагического инсульта. В случае, если применение препарат считается абсолютно необходимым, решение следует принимать только после тщательной индивидуальной оценки соотношения пользы и риска.
Лабораторные тесты
В дозах, применяемых для профилактики тромбоэмболических осложнений, препарат Клексан® существенно не влияет на время кровотечения и показатели свертывания крови, а также на агрегацию тромбоцитов или на связывание их с фибриногеном.
При повышении дозы может удлиняться АЧТВ и активированное время свертывания крови. Увеличение АЧТВ и активированного времени свертывания не находятся в прямой линейной зависимости от увеличения антикоагулянтной активности препарата, поэтому нет необходимости в их мониторинге.
Гиперкалиемия
Гепарины могут подавлять секрецию альдостерона надпочечниками, что приводит к развитию гиперкалиемии, особенно у пациентов с сахарным диабетом, хронической почечной недостаточностью, предшествующим метаболическим ацидозом, принимающих лекарственные препараты, повышающие содержания калия (см. раздел «Взаимодействие с другими лекарственными препаратами»). Следует регулярно контролировать содержание калия в плазме крови, особенно у пациентов группы риска.
Профилактика венозных тромбозов и эмболий у пациентов с острыми терапевтическими заболеваниями, находящихся на постельном режиме
В случае развития острой инфекции, острых ревматических состояний профилактическое применение эноксапарина натрия оправдано только, если вышеперечисленные состояния сочетаются с одним из нижеперечисленных факторов риска венозного тромбообразования:
— возраст более 75 лет;
— злокачественные новообразования;
— тромбозы и эмболии в анамнезе;
— ожирение;
— гормональная терапия;
— сердечная недостаточность;
— хроническая дыхательная недостаточность.
Нарушение функции печени
Эноксапарин натрия следует с осторожностью применять у пациентов с нарушениями функции печени вследствие увеличения риска кровотечений. Коррекция дозы на основании мониторирования анти-Ха активности у пациентов с циррозом печени является ненадежной и не рекомендуется.
Препарат Клексан® не оказывает влияния на способность управлять транспортными средствами и механизмами.
Раствор для инъекций, 2000 анти-Ха МЕ/0,2 мл; 4000 анти-Ха МЕ/0,4 мл; 6000 анти-Ха МЕ/0,6 мл; 8000 анти-Ха МЕ/0,8 мл; 10000 анти-Ха МЕ/1 мл.
1 вид упаковки
По 0,2 мл или 0,4 мл, или 0,6 мл, или 0,8 мл, или 1,0 мл раствора препарата в стеклянный шприц (тип I) соответственно. По 2 шприца в блистер. По 1 или 5 блистеров вместе с инструкцией по применению в картонную пачку.
2 вид упаковки
По 0,2 мл или 0,4 мл, или 0,6 мл, или 0,8 мл, или 1,0 мл раствора препарата в стеклянный шприц (тип 1) с защитной системой иглы соответственно. По 2 шприца в блистер. По 1 или 5 блистеров вместе с инструкцией по применению в картонную пачку.
При температуре не выше 25°С.
Хранить в недоступном для детей месте.
3 года.
Не применять препарат по истечении срока годности, указанного на упаковке.
По рецепту
Регистрационный номер
П N014462/01
Дата регистрации
2008-09-18
Дата переоформления
2019-12-10
Владелец регистрационного удостоверения
САНОФИ-АВЕНТИС ФРАНС
Франция
Производитель
САНОФИ ВИНТРОП ИНДУСТРИЯ
Франция
Представительство
МНН: Эноксапарин натрия
Производитель: Санофи Винтроп Индустрия
Анатомо-терапевтическо-химическая классификация: Enoxaparin
Номер регистрации в РК:
№ РК-ЛС-5№012228
Информация о регистрации в РК:
23.04.2018 — 23.04.2028
Информация о реестрах и регистрах
Информация по ценам и ограничения
Предельная цена закупа в РК:
11 337.95 KZT
Предельная цена реализации в РК:
12 755.19 KZT
- Скачать инструкцию медикамента
Торговое название
Клексан Ò
Международное непатентованное название
Эноксапарин натрия
Лекарственная форма
Раствор для инъекций 2000 анти-Ха МЕ/0, 2 мл, 2 однодозовых предварительно заполненных шприца с системой защиты иглы
Раствор для инъекций 4000 анти-Ха МЕ/0,4 мл, 10 однодозовых предварительно заполненных шприцев с системой защиты иглы
Раствор для инъекций 6000 анти-Ха МЕ/0,6 мл, 2 однодозовых предварительно заполненных шприца с системой защиты иглы
Раствор для инъекций 8000 анти-Ха МЕ/0,8 мл, 10 однодозовых предварительно заполненных шприцев с системой защиты иглы
Состав
Один шприц содержит
активное вещество — эноксапарин натрия 20 мг (для дозировки 2000 анти-Ха МЕ/0,2 мл), 40 мг (для дозировки 4000 анти-Ха МЕ/0,4 мл), 60 мг (для дозировки 6000 анти-Ха МЕ/0,6 мл), 80 мг (для дозировки 8000 анти-Ха МЕ/0,8 мл
вспомогательное вещество — вода для инъекций.
Описание
Прозрачный раствор от бесцветного до бледно-желтого цвета.
Фармакотерапевтическая группа
Антикоагулянты. Антикоагулянты прямые (гепарин и его производные). Эноксапарин натрия.
Код АТХ B01AB05
Фармакологические свойства
Фармакокинетика
Фармакокинетические параметры эноксапарина оценивались на основании временной динамики анти-X и анти-IIa активности в плазме при рекомендуемых дозах (валидированные амидолитические методы) после однократных и повторных подкожных введений препарата, и после однократной внутривенной инъекции.
Биодоступность
После подкожного введения эноксапарин быстро и почти полностью всасывается (около 100%). Пиковая активность в плазме наблюдается между 3 и 4 часами после введения. Такая пиковая активность (выраженная в анти-Xa МЕ) составляет 0,18±0,04 (после 2 000 анти-Xa МЕ), 0,43±0,11 (после 4 000 анти-Xa МЕ) в случае профилактической терапии и 1,01±0,14 (после 10 000 анти-Xa МЕ) при лечебной терапии. После внутривенного болюсного введения в дозе 3 000 анти-Xa МЕ с последующим введением в дозе 100 анти-Xa МЕ/кг подкожно каждые 12 часов наблюдается первый пик в уровнях анти-Xa фактора — 1,16 МЕ/мл (n=16), и средняя экспозиция, соответствующая 88% уровня равновесной концентрации. Равновесная концентрация достигается на 2-ой день терапии. В пределах рекомендуемых доз фармакокинетика эноксапарина линейная. Индивидуальная и межиндивидуальная вариабельность низкая. После повторных подкожных введений 4 000 анти-Xa МЕ 1 раз в сутки у здоровых добровольцев состояние равновесия достигается на второй день со средней активностью эноксапарина, приблизительно на 15% выше, чем после однократной дозы. Уровни активности эноксапарина в стадии насыщения хорошо предсказуемы по фармакокинетике однократной дозы. После многократного подкожного введения 100 анти-Xa МЕ/кг два раза в сутки, стадия насыщения достигается на 3-4 день со средней экспозицией, примерно, на 65% выше, чем после однократной дозы и при максимальном и минимальном уровнях анти-Xa активности, равных примерно 1,2 и 0,52 анти-Xa МЕ/мл, соответственно. Исходя из фармакокинетики эноксапарина натрия, эта разница в стадии насыщения является предсказуемой и находится в пределах терапевтического интервала. Анти-IIa активность в плазме крови после подкожного введения примерно в 10 раз ниже, чем анти-Xa активность. Средняя максимальная анти-IIa активность наблюдается, приблизительно, через 3-4 часа после подкожной инъекции и достигает 0,13 анти-IIa МЕ/мл при повторных введениях дозы 100 анти-Xa МЕ/кг два раза в сутки. При совместном приеме эноксапарина и тромболитических препаратов не наблюдалось фармакокинетического взаимодействия.
Распределение
Объем распределения анти-Xa активности эноксапарина натрия составляет примерно 5 литров и приближается к объему крови.
Метаболизм
Эноксапарин натрия метаболизируется, преимущественно, в печени (десульфатирование, деполимеризация).
Выведение
Период полувыведения анти-Xa активности, наблюдаемый после подкожной инъекции, выше у низкомолекулярных гепаринов (НМГ), чем у нефракционированных гепаринов. Для эноксапарина характерно монофазное выведение с периодом полувыведения около 4 часов после однократной подкожной дозы и около 7 часов после повторного дозирования. У низкомолекулярного гепарина (НМГ) снижение плазменной активности анти-IIa активности наступает быстрее, чем анти-Xa активности. Эноксапарин и его метаболиты выводятся через почки (ненасыщаемый механизм) и с желчью. Почечный клиренс фрагментов с анти-Xa активностью составляет около 10% от введенной дозы, а общая почечная экскреция активных и неактивных компонентов составляет 40% дозы.
Пациенты группы риска
Больные пожилого возраста
Поскольку почечная функция в этой популяции физиологически снижена, выведение замедлено. Это изменение не влияет на дозирование или режим введения при профилактической терапии, если почечная функция таких пациентов остается в приемлемых пределах, то есть когда она лишь слегка снижена. Прежде, чем приступить к лечению НМГ, важно проводить систематическую оценку почечной функции у пациентов старше 75-летнего возраста, применяя формулу Кокрофта (см. «Особые указания»).
Почечная недостаточность от легкой до умеренной степени тяжести (т.е. клиренс креатинина > 30 мл/мин)
В некоторых случаях, может оказаться полезным мониторинг циркулирующей активности анти-Xa фактора для предотвращения передозировки при применении эноксапарина в качестве лечебной терапии (см. «Особые указания»).
Больные, находящиеся на гемодиализе
НМГ вводится в артериальную ветвь диализной системы в дозах, достаточных для предотвращения свертывания крови в системе.
В основном, фармакокинетические параметры остаются без изменений за исключением случаев передозировки или тех случаев, когда препарат попадает в общий кровоток и может вызвать высокую анти-Xa активность, связанную с терминальной стадией почечной недостаточности.
Фармакодинамика
Эноксапарин — это низкомолекулярный гепарин, у которого антитромботическое и антикоагулянтное действия стандартного гепарина не связаны между собой. Для него характерна более высокая анти-Xa активность, чем анти-IIa или антитромбиновая активности. Соотношение между этими двумя видами активности для эноксапарина составляет 3,6. В профилактических дозах не оказывает существенного воздействия на активированное частичное тромбопластиновое время (АЧТВ). При лечебных дозах, АЧТВ может быть увеличено в 1,5-2,2 раза больше контрольного времени на пике активности. Это удлинение отражает остаточное антитромбиновое действие.
Профилактическая терапия венозных тромбоэмболических заболеваний у пациентов, которые находятся на постельном режиме из-за острого заболевания
В рандомизированном двойном-слепом сравнительном исследовании (MEDENOX) по изучению безопасности и эффективности 2 000 анти-Xa МЕ /0,2 мл (20 мг/0,2 мл) и 4 000 анти-Xa МЕ/0,4 мл (40 мг/0,4 мл) эноксапарина в сравнении с плацебо введение препарата осуществлялось подкожно 1 раз в сутки в течение 6-14 дней для профилактики венозных тромбоэмболических заболеваний у 1102 пациентов с умеренным риском развития венозных тромбоэмболических заболеваний или у пациентов, которые находились на постельном режиме менее чем 3 дня из-за острого заболевания. У этих пациентов в возрасте более 40 лет наблюдалась сердечная недостаточность (III или IV класса NYHA), острая дыхательная недостаточность, что свидетельствует о хронической дыхательной недостаточности, острые инфекционные заболевания или острые ревматические заболевания, связанные как минимум с 1 другим фактором риска для венозных тромбоэмболических заболеваний (возраст более 75 лет, рак, наличие в анамнезе венозных тромбоэмболических заболеваний, ожирение, варикозное расширение вен, гормональная терапия, хроническая сердечная или дыхательная недостаточность).
В это исследование не были включены госпитализированные пациенты с высоким риском развития венозных тромбоэмболических осложнений (острый инфаркт миокарда; заболевания сердца, например, аритмия или поражение клапана, при которых необходима терапия с приемом антикоагулянтов; пациенты с интубацией или пациенты, которые перенесли инсульт в последние 3 месяца).
Первичной конечной точкой эффективности являлась частота венозных тромбоэмболических явлений на 10-ый день (±4) и определялась по частоте следующих нежелательных явлений:
— тромбоз глубоких вен (ТГВ), документально подтвержденный с помощью систематической флебографии (у 83,4% обследованных пациентов) или при допплеровском ультразвуковом обследовании (16,6% обследованных пациентов) у пациентов с симптоматическим ТГВ
— симптоматическая не летальная эмболия легочной артерии, подтвержденная с помощью легочной ангиографии или спирального КТ-сканирования
— или эмболия легочной артерии с летальным исходом
Значительное уменьшение частоты венозных тромбоэмболических явлений наблюдалось у 866 обследованных пациентов на 10-ый день (±4), 16/291 (5,5%) в группе приема эноксапарина 4 000 анти-Xa МЕ/0,4 мл (40 мг/0,4 мл) в сравнении с 43/288 (14,9%) в группе плацебо (p=0,0002). Этот эффект был в основном обусловлен значительным уменьшением общего количества случаев ТГВ (проксимального и дистального), 16/291 (5,5%) в группе приема эноксапарина 4 000 МЕ анти-Xa /0,4 мл (40 мг /0,4 мл) в сравнении с 41/288 (14,2%) в группе плацебо (p=0,0004). Тромбоз глубоких вен был в основном асимптоматичным (только 6 случаев симптоматического ТГВ). Клинический благоприятный эффект наблюдался через 3 месяца.
Повторная госпитализация при лечении эноксапарином в дозе 4 000 МЕ анти-Xa /0,4 мл (40 мг /0,4 мл) была зарегистрирована у 59% пациентов.
Что касается безопасности применения препарата, то гематомы или экхимозы >5 см на месте инъекции значительно чаще наблюдались в группе приема эноксапарина 4 000 МЕ анти-Xa/0,4 мл/день (40 мг/день), чем в группе плацебо.
В этом исследовании не было выявлено значимых различий по эффективности между эноксапарином 2 000 МЕ анти-Xa/0,2 мл (20 мг/0,2 мл) и плацебо.
Терапия острого инфаркта миокарда с подъемом сегмента ST в комбинации с тромболитическими препаратами для пациентов, которым рекомендуется или не рекомендуется последующее чрескожное коронарное вмешательство
В большом многоцентровом исследовании 20 479 пациентов с острым инфарктом миокарда с подъемом сегмента ST, у которых проводилась фибринолитическая терапия, были рандомизированы для получения либо эноксапарина в виде внутривенного болюсного введения по 3 000 анти-Xa МЕ с незамедлительным последующим введением подкожно в дозе 100 МЕ анти-Xa /кг, с последующим введением подкожно в дозе 100 анти-Xa МЕ /кг каждые 12 часов, либо нефракционированного гепарина путем внутривенного болюсного введения в дозе 60 МЕ/кг (максимум 4 000 МЕ) с последующим непрерывным введением в дозе, скорректированной по параметру активированное частичное тромбопластиновое время. Подкожное введение эноксапарина проводилось до выписки из стационара или в течение максимум 8 дней (в 75% случаев как минимум 6 дней). У половины пациентов, получавших гепарин, введение препарата осуществлялось менее чем 48 часов (в 89,5% случаев 36 часов или более). У всех пациентов также проводилось лечение ацетисалициловой кислотой как минимум 30 дней. Доза эноксапарина была скорректирована для пациентов в возрасте 75 лет или более: 75 МЕ/кг в виде подкожной инъекции каждые 12 часов, без начальной внутривенной болюсной инъекции.
В ходе этого слепого исследования для 4716 (23%) пациентов было выполнено чрескожное коронарное вмешательство с антитромботической терапией. Пациенты не получали дополнительную дозу препарата, если последняя подкожная инъекция эноксапарина проводилась менее чем за 8 часов до надувания баллона; пациент получал внутривенную болюсную инъекцию 30 анти-Xa МЕ/кг, если последняя подкожная инъекция эноксапарина проводилась более чем за 8 часов до надувания баллона.
При применении эноксапарина наблюдалось значительное уменьшение частоты достижения первичной конечной точки [составная конечная точка: рецидив инфаркта миокарда и смерть по любой причине в течение 30 дней после включения в исследование: 9,9% в группе эноксапарина по сравнению с 12% в группе приема нефракционированного гепарина (уменьшение относительного риска на 17% (p<0,001)]. Частота рецидива инфаркта миокарда была значительно меньше в группе эноксапарина (3,4% в сравнении с 5%, p<0,001, уменьшение относительного риска на 31%). Частота летального исхода была меньше в группе эноксапарина, с отсутствием статистически значимого различия между группами терапии (6,9% в сравнении с 7,5%, p=0,11).
Благоприятный эффект от применения эноксапарина в рамках первичной конечной точки был согласованным, независимо от распределения по подгруппам (по возрасту, полу, локализации инфаркта, наличию в анамнезе диабета или инфаркта миокарда, типу тромболитических препаратов и интервалу между проявлением первых клинических признаков и инициацией терапии).
При применении эноксапарина был продемонстрирован благоприятный эффект в сравнении с применением нефракционированного гепарина в отношении первичной эффективности у пациентов которые перенесли коронарную ангиопластическую операцию в течение 30 дней после включения в исследование (10,8% в сравнении с 13,9%, 23% уменьшение относительного риска) и также у пациентов, которым не проводилась коронарная ангиопластическая операция (9,7% в сравнении с 11,4%, 15% уменьшение относительного риска).
Частота массивных кровотечений в течение 30 дней была значительно более высокой (p<0,0001) в группе эноксапарина (2,1%) в сравнении с группой гепарина (1,4%). Отмечалась более высокая частота желудочно-кишечного кровотечения в группе эноксапарина (0,5%) в сравнении с группой гепарина (0,1%), хотя частота внутричерепных кровотечений была схожей в обеих группах (0,8% при приеме эноксапарина в сравнении с 0,7% на фоне приема гепарина).
Анализ составных критериев для оценки общей клинической пользы, показал статистически значимое преимущество (p<0,0001) эноксапарина над нефракционированным гепарином: уменьшение относительного риска на 14% в пользу эноксапарина (11% в сравнении с 12.8%) для составного критерия с учетом смертности, рецидива инфаркта миокарда, или массивного кровотечения [критерии тромболиза при инфаркте миокарда (TIMI) ] в течение 30 дней, и на 17% (10,1% в сравнении с 12.2%) для составного критерия с учетом смертности, рецидива инфаркта миокарда или внутричерепного кровотечения в течение 30 дней.
Показания к применению
Раствор для инъекций в шприцах 2000 анти-Ха МЕ/0,2 мл; 4000 анти-Ха МЕ/0,4 мл:
— профилактика венозных тромбоэмболических заболеваний при хирургических вмешательствах умеренного или высокого риска
— профилактика свертывания крови в системе экстракорпорального кровообращения во время гемодиализа (обычно, процедура длительностью 4 часа или менее)
Раствор для инъекций в шприцах 4000 анти-Ха МЕ/0,4 мл:
— профилактика тромбоза глубоких вен у пациентов, находящихся на постельном режиме из-за острого терапевтического заболевания, включая:
— сердечную недостаточность (III или IV класс NYHA)
— острую дыхательную недостаточность
— эпизоды острого инфекционного заболевания или острого ревматического заболевания в сочетании как минимум с одним из факторов риска венозной тромбоэмболии.
Раствор для инъекций в шприцах 6000 анти-Ха МЕ/0,6 мл; 8000 анти-Ха МЕ/0,8 мл:
— лечение установленного тромбоза глубоких вен в сочетании с тромбоэмболией легочной артерии или без нее, протекающего без тяжелых клинических симптомов, за исключением эмболии легких, для которой может потребоваться лечение тромболитическим средством или хирургическим путем
— лечение нестабильной стенокардии и острого инфаркта миокарда без зубца Q в сочетании с ацетилсалициловой кислотой
— лечение острого инфаркта миокарда с подъемом сегмента ST в комбинации с тромболитическим средством для пациентов, независимо от вероятности последующего чрескожного коронарного вмешательства (ЧКВ).
Способ применения и дозы
Этот гепарин является низкомолекулярным гепарином.
ДЛЯ ПОДКОЖНОГО ВВЕДЕНИЯ (за исключением больных, подвергающихся гемодиализу – для раствора в шприцах 2000 анти-Ха МЕ/0,2 мл и 4000 анти-Ха МЕ/0,4 мл).
ДЛЯ ПОДКОЖНОГО ВВЕДЕНИЯ (за исключением больных с острым инфарктом миокарда, протекающим с повышением сегмента ST, которым требуется внутривенное болюсное введение — для раствора в шприцах 6000 анти-Ха МЕ/0,6 мл, 8000 анти-Ха МЕ/0,8 мл).
Эти рекомендации предназначены только для взрослых пациентов.
КлексанÒ не подлежит внутримышечному введению. 1 мл раствора для инъекций эквивалентен, приблизительно, 10 000 анти-Ха МЕ эноксапарина.
Техника подкожной инъекции
Раствор для инъекций в шприцах 2000 анти-Ха МЕ/0,2 мл; 4000 анти-Ха МЕ/0,4 мл: предварительно наполненный шприц готов для незамедлительного использования, перед введением инъекции не нужно нажимать на поршень, чтобы удалить пузырьки воздуха.
Раствор для инъекций в шприцах 6000 анти-Ха МЕ/0,6 мл; 8000 анти-Ха МЕ/0,8 мл: дозу Клексана, подлежащую введению, следует скорректировать в соответствии с массой тела больного, перед введением инъекции лишний объём следует удалить. Если избыточного объёма нет, пузырьки воздуха перед введением удалять не нужно.
КлексанÒ следует вводить подкожно, желательно, в положении больного лежа на спине. Инъекции вводят попеременно то в левую, то в правую переднебоковую или заднебоковую стенку живота.
Всю длину иглы следует ввести перпендикулярно, а не под углом в участок кожи, зажатый между указательным и большим пальцами руки. Во время инъекции этот участок кожи должен быть зажат между пальцами.
КлексанÒ в предварительно наполненных шприцах и в градуированных предварительно наполненных шприцах предназначен только для однократного одноразового применения и выпускается с системой защиты иглы после инъекции.
Извлеките предварительно наполненный шприц из блистерной упаковки, оторвав упаковку по стрелке, указанной на упаковке. Не тяните за плунжер, поскольку так можно повредить шприц.
|
1. Удалите защитный колпачок с иглы, просто сняв его со шприца (см. Рисунок A). Если требуется коррекция дозы, необходимо произвести ее до введения назначенной дозы пациенту. Рисунок A |
|
2. Инъекцию проводят обычным способом, проталкивая плунжер до дна шприца (см. Рисунок Б). Рисунок Б |
|
3. Извлеките шприц из места инъекции, держа палец на штоке плунжера (см. Рисунок В). Рисунок В |
|
4. Направьте иглу в сторону от вас и окружающих и активируйте систему безопасности сильным нажатием на шток плунжера. Защитный рукав автоматически закроет иглу, различимый щелчок указывает на активацию защиты (см. Рисунок Г). Рисунок Г |
|
5. Сразу же выкиньте шприц в ближайший контейнер для игл (см. Рисунок Д). Рисунок Д |
ПРИМЕЧАНИЕ:
Систему безопасности нельзя активировать сразу же после введения всего содержимого шприца.
Систему безопасности нужно активировать только после извлечения иглы из кожи пациента.
Нельзя менять колпачок иглы после инъекции.
Систему безопасности стерилизовать не нужно.
При активации системы безопасности может произойти небольшое разбрызгивание жидкости. Для оптимальной безопасности при активации системы отверните ее от себя и других.
Техника внутривенной (болюсной) инъекции. Применение Клексана 30 000 анти-Xa МЕ/3мл во флаконах для многократного применения для лечения острого инфаркта миокарда с повышением сегмента ST:
Лечение начинают с внутривенной болюсной инъекции, вслед за которой незамедлительно вводят подкожную инъекцию. Начальная доза составляет
3 000 МЕ (0,3 мл). Раствор препарата следует извлечь из флакона для многократного применения с помощью градуированного 1 мл шприца (инсулиновый шприц). Эту дозу эноксапарина следует вводить внутривенно. Препарат нельзя смешивать или вводить вместе с другими лекарственными средствами. Во избежание присутствия в системе следов других лекарственных препаратов и их возможного смешивания с эноксапарином натрия, перед внутривенным болюсным введением Клексана и после него венозный катетер следует промыть достаточным количеством раствора натрия хлорида или декстрозы. Безопасно введение Клексана с 0,9% раствором натрия хлорида или 5% водным раствором декстрозы. В условиях стационара флакон для многократного применения впоследствии используется для введения следующих доз:
— доза, необходимая для первой подкожной инъекции из расчета 100 МЕ/кг, которая вводится одновременно с внутривенным болюсным введением, затем для последующего подкожного введения препарата из расчета 100 МЕ/кг через каждые 12 часов
— доза 30 МЕ/кг для внутривенного болюсного введения при последующем проведении чрескожного коронарного вмешательства.
Общие рекомендации
На протяжении всего периода лечения очень важен регулярный мониторинг числа тромбоцитов из-за риска развития гепарин-индуцированной тромбоцитопении (ГИТ) (см. «Особые указания»).
Профилактическое лечение тромбоэмболического заболевания вен в хирургии
Как правило, эти рекомендации предназначены для хирургических вмешательств, проводимых под общим наркозом. При проведении спинальной и эпидуральной анестезии следует сопоставить пользу предоперационного введения препарата с теоретически повышенным риском спинальной гематомы (см. «Особые указания»).
Режим дозирования: 1 инъекция ежедневно.
Вводимая доза: дозу определяют на основании индивидуального риска, характерного для данного пациента и типа хирургии.
Хирургия, включающая умеренный тромбогенный риск
Хирургия, включающая умеренный тромбогенный риск и у пациентов без высокого риска тромбоэмболии, эффективная профилактика достигается за счет ежедневных инъекций 2 000 анти-Xa МЕ (0,2 мл). Изученный режим введения предусматривает введение первой инъекции за 2 часа до хирургического вмешательства.
Хирургия, включающая высокий тромбогенный риск
— хирургия бедра и колена: доза 4 000 анти-Xa МЕ (0,4 мл) вводится 1 раз в сутки. Изученный режим введения предполагает введение первой инъекции 4 000 анти-Xa МЕ (полная доза) за 12 часов до хирургического вмешательства, либо введение первой инъекции 2 000 анти-Xa МЕ (половина дозы) за 2 часа до операции.
— другие ситуации: если существует повышенный риск венозной тромбоэмболии в связи с типом хирургического вмешательства (особенно, онкохирургия) и/или конкретным больным (особенно, наличие в анамнезе венозной тромбоэмболии), может потребоваться применение профилактической дозы, равноценной дозе, назначаемой при ортопедической хирургии высокого риска, такой как хирургия бедра или колена.
Длительность лечения
Лечение НМГ следует проводить наряду с обычными методами поддержки компрессионными чулками для ног, до тех пор пока больной в полной мере не восстановит способность к активному передвижению:
— в общей хирургии длительность лечения НМГ должна быть менее 10 дней, если отсутствует характерный для данного больного риск венозной тромбоэмболии (см. «Особые указания»)
— был доказан терапевтический эффект профилактического лечения, заключавшегося в ежедневном введении 4 000 анти-Xa МЕ эноксапарина, в течение 4-5 недель после хирургической операции на бедре
— если опасность венозной тромбоэмболии сохраняется после рекомендованной продолжительности лечения, может потребоваться продление профилактической терапии, в частности, посредством назначения пероральных антикоагулянтов.
Тем не менее, клинический эффект продолжительного лечения низкомолекулярными гепаринами или пероральными антикоагулянтами еще не оценен.
Профилактическое лечение в медицинском учреждении
Назначаемая доза: доза 40 мг, т.е. 4 000 анти-Xa МЕ/0,4 мл, вводится 1 раз в сутки путем подкожной инъекции.
Продолжительность терапии: было доказано, что лечение оказывает эффект в период между 6 и 14 днем. На данный момент нет данных по эффективности и безопасности в отношении профилактической терапии, проводимой в течение более 14 дней. Если риск венозной тромбоэмболии сохраняется, следует рассмотреть продолжение профилактической терапии, в частности пероральными антикоагулянтами.
Профилактика свертывания крови в системе экстракорпорального кровообращения/гемодиализ
Интраваскулярный способ применения (в артериальную линию диализного русла). Профилактика коагуляции в экстраренальной очистительной системе больных, проходящих повторные сеансы гемодиализа, достигается за счет введения начальной дозы 100 анти-Xa МЕ/кг в артериальную линию диализного русла в начале процедуры. Эта доза, вводимая в виде одной внутрисосудистой болюсной инъекции, пригодна только для гемодиализных процедур длительностью 4 часа или менее. Доза может быть впоследствии скорректирована с учетом высокой индивидуальной и межиндивидуальной вариабельности. Максимальная рекомендуемая доза составляет 100 анти-Xa МЕ/кг. Во время гемодиализа больных с высоким риском развития кровотечения (в частности, предоперационный и послеоперационный диализ) или с активным кровотечением, процедуры диализа можно проводить с использованием дозы 50 анти-Xа МЕ/кг (двойной доступ к сосудам) либо 75 анти-Xa МЕ/кг (один доступ к сосудам).
Лечение тромбоза глубоких вен (ТГВ), в сочетании с тромбоэмболией легочной артерии или без нее, протекающего без тяжелых клинических симптомов
При любом подозрении на ТГВ следует быстро подтвердить диагноз, проведя соответствующие обследования.
Режим дозирования: две инъекции в день с 12-часовым интервалом.
Доза: для одной инъекции составляет 100 анти-Xa МЕ/кг. Дозировка НМГ при массе тела свыше 100 кг или менее 40 кг не оценивалась. Эффективность лечения НМГ может несколько снижаться у пациентов весом более 100 кг, а риск кровотечения может быть выше у пациентов весом менее 40 кг. Для таких больных следует проводить специальный клинический мониторинг.
Продолжительность лечения у пациентов с ТГВ: лечение НМГ следует быстро заменить лечением пероральными антикоагулянтами, если нет противопоказаний. Продолжительность лечения НМГ не должна превышать 10 дней, включая время, необходимое для достижения требуемого эффекта перорального антикоагулянта, за исключением случаев, когда добиться этого трудно (см. «Особые указания»). Поэтому следует как можно быстрее приступить к пероральной антикоагулянтной терапии.
Лечение нестабильной стенокардии/инфаркта миокарда без зубца Q
Доза 100 анти-Xa МЕ/кг эноксапарина вводится путем подкожной инъекции два раза в сутки с 12-ти часовым интервалом в комбинации с ацетилсалициловой кислотой (рекомендуемые дозы: 75-325 мг перорально, после минимальной нагрузочной дозы 160 мг). Рекомендуемая продолжительность терапии составляет около 2-8 дней, до тех пор, пока не будет достигнуто стабильное клиническое состояние больного.
Лечение острого инфаркта миокарда с подъемом сегмента ST в комбинации с тромболитическим средством для больных, независимо от вероятности последующего чрескожного коронарного вмешательства
Вслед за начальной внутривенной болюсной инъекцией 3 000 анти-Xa МЕ вводят подкожную инъекцию 100 МЕ анти-Xa/кг в пределах 15 минут, затем каждые 12 часов (для первых 2 подкожных доз максимум 10 000 анти-Xa МЕ).
Первую дозу эноксапарина нужно вводить в любое время в период за 15 минут до и 30 минут спустя после начала тромболитической терапии (фибрин специфической или нет). Рекомендуемая продолжительность терапии составляет 8 дней, или до тех пор, пока больного не выпишут из стационара, если госпитализация длится менее 8 дней.
Сопутствующая терапия: после проявления симптомов как можно скорее должен быть начат прием ацетилсалициловой кислоты, а поддерживающая доза должна составлять 75-325 мг в день в течение не менее 30 дней, если не показано иначе.
Пациенты с чрескожным коронарным вмешательством:
— если с момента последней подкожной инъекции эноксапарина до накачивания баллона прошло менее 8 часов, дополнительной инъекции не требуется
— если с момента последней подкожной инъекции до накачивания баллона прошло более 8 часов, необходимо внутривенное болюсное введение 30 анти-Xa МЕ/кг эноксапарина. Для обеспечения точности объемов, подлежащих введению, препарат рекомендуется разводить до 300 МЕ/мл (т.е. 0,3 мл эноксапарина, разведенного в 10 мл) (см. таблицу ниже).
Объемы для инъекции, когда разведение осуществляется для больных с чрескожным коронарным вмешательством:
|
Масса тела (в кг) |
Требуемая доза (в МЕ) |
Объем, подлежащий введению, когда он разведен до 300 МЕ/мл (т.е. 0,3 мл эноксапарина, разведенные в 10 мл) |
|
45 |
1350 |
4,5 |
|
50 |
1500 |
5 |
|
55 |
1650 |
5,5 |
|
60 |
1800 |
6 |
|
65 |
1950 |
6,5 |
|
70 |
2100 |
7 |
|
75 |
2250 |
7,5 |
|
80 |
2400 |
8 |
|
85 |
2550 |
8,5 |
|
90 |
2700 |
9 |
|
95 |
2850 |
9,5 |
|
100 |
3 000 |
10 |
Пациентам в возрасте 75 лет и старше: находящимся на лечении по поводу острого инфаркта миокарда с подъемом сегмента ST, не следует вводить начальную внутривенную болюсную инъекцию. Каждые 12 часов следует подкожно вводить дозу 75 анти-Xa МЕ/кг (только для первых двух инъекций максимум 7500 анти-Xa МЕ).
Побочные действия
— геморрагические симптомы, связанные в основном с наличием сопутствующих факторов риска: органические поражения, со склонностью к кровотечению и некоторые лекарственные комбинации (см. «Противопоказания» и «Лекарственные взаимодействия»), возраст, почечная недостаточность, низкая масса тела; геморрагические симптомы, связанные с несоблюдением терапевтических рекомендаций, особенно, касающихся длительности лечения и коррекции дозы на основании массы тела (см. «Особые указания»).
— гематома, возможна при подкожном введении в месте инъекции. Риск формирования такой гематомы повышается при несоблюдении рекомендаций по технике введения или применении неподходящего материала для инъекций. Твердые узелки, которые исчезают в течение нескольких дней, могут развиваться в результате воспалительной реакции и требуют прекращения терапии.
— тромбоцитопения 2 типов:
I тип – самый частый, обычно, носит умеренный характер (>100 000/мм3), возникает на ранних этапах (до 5 дня) и не требует прекращения лечения
II тип – представляет собой редкую тяжелую иммуноаллергическую тромбоцитопению (ГИТ). Частота данного явления слабо изучена (см. «Особые указания»).
— повышение числа тромбоцитов бессимптомное и обратимое
— остеопороз, риск развития не может быть исключен при более продолжительной терапии, как при приеме нефракционированного гепарина
— временное повышение уровня трансаминаз
Редко
— спинальная гематома после введения НМГ во время спинальной анестезии, обезболивания или эпидуральной анестезии. Эти реакции приводили к поражению нервной системы различной степени тяжести, включая продолжительный или постоянный паралич (см. «Особые указания»).
— некроз кожи, чаще всего в месте инъекции, которому может предшествовать появление пурпуры или инфильтрированных, болезненных эритематозных пятен. В таких случаях следует незамедлительно прекратить терапию.
— кожные или системные аллергические реакции, ведущие в некоторых случаях к отмене лечения
Очень редко
— васкулит из-за повышенной кожной чувствительности
— гиперэозинофилия, встречающаяся в изолированных случаях или совместно с кожными реакциями и разрешающаяся при отмене лечения.
В отдельных случаях
— гиперкалиемия
Противопоказания
Независимо от дозы (терапевтической или профилактической), этот лекарственный препарат не следует применять в следующих ситуациях:
— гиперчувствительность к эноксапарину, гепарину или его производным, включая другие НМГ
— наличие в анамнезе тяжелой, гепарин-индуцированной тромбоцитопении (ГИТ) II типа, вызванной нефракционированным или низкомолекулярным гепарином (см. «Особые указания»)
— кровотечение или склонность к кровотечению, связанная с нарушением гемостаза (возможным исключением из этого противопоказания может быть синдром диссеминированного внутрисосудистого свертывания, если он не связан с лечением гепарином (см. «Особые указания»)
— органическое поражение со склонностью к кровотечению
— клинически значимое активное кровотечение
— Клексан 30 000 анти-Xa МЕ/3 мл: данный препарат противопоказан детям до 3-х лет в связи с содержанием бензилового спирта.
В терапевтической дозе этот лекарственный препарат не следует применять в следующих ситуациях:
— внутримозговое кровотечение
— тяжелая почечная недостаточность, в связи с отсутствием соответствующих данных (определенной на основании клиренса креатинина около 30 мл/мин при оценке по формуле Кокрофта), за исключением отдельных случаев у пациентов на диализе. Пациентам с тяжелой почечной недостаточностью следует принимать нефракционированный гепарин. Для точного расчета по формуле Кокрофта необходимо использовать данные последнего измерения массы тела (см. «Особые указания»)
— спинальную или эпидуральную анестезию никогда не следует проводить у пациентов, находящихся на лечении НМГ.
В терапевтических дозах этот лекарственный препарат в целом не рекомендуется в следующих ситуациях:
— острый обширный ишемический инсульт, с нарушением или без нарушения сознания. Если инсульт вызван эмболией, нельзя применять эноксапарин в первые 72 часов после данного события. Эффективность лечебных доз НМГ все еще не установлена, независимо от причины, распространенности или тяжести клинических проявлений инфаркта головного мозга.
— острый инфекционный эндокардит (за исключением некоторых эмбологенных состояний сердца)
— почечная недостаточность от легкой до умеренной степени тяжести (клиренс креатинина более 30 и менее 60 мл/мин)
— одновременный прием со следующими препаратами (см. «Лекарственные взаимодействия»):
— ацетилсалициловая кислота в обезболивающей, жаропонижающей и противовоспалительной дозах
— НПВС (системное применение)
— декстран 40 (парентеральное применение)
В профилактических дозах этот лекарственный препарат в целом не рекомендуется в следующих ситуациях:
— тяжелый почечная недостаточность (клиренс креатинина около 30 мл/мин при оценке по формуле Кокрофта (см. «Особые указания»)
— в первые 24 часа после внутримозгового кровотечения
— для пациентов пожилого возраста в возрасте старше 65 лет при одновременном приеме со следующими препаратами (см. «Лекарственные взаимодействия»):
— ацетилсалициловая кислота в обезболивающей, жаропонижающей и противовоспалительной дозах
— НПВС (системное применение)
— декстран 40 (парентеральное применение)
Лекарственные взаимодействия
Некоторые лекарственные препараты могут вызвать явления гиперкалиемии, например, соли калия, калийсберегающие диуретики, ингибиторы АПФ (ингибиторы ангиотензинпревращающего фермента), антагонисты рецептора ангиотензина II, нестероидные противовоспалительные лекарственные препараты, гепарин (низкомолекулярный или нефракционированный), циклоспорин, такролимус и триметоприм.
Развитие гиперкалиемии может зависеть от возможных, связанных с ней факторов риска. Риск гиперкалиемии возрастает, если вышеуказанные лекарственные средства применяются одновременно.
Для пациентов в возрасте менее 65 лет при лечебных дозах НМГ и для пациентов пожилого возраста (в возрасте старше 65 лет) независимо от дозы НМГ
Нерекомендуемые комбинации
— ацетилсалициловая кислота в обезболивающей, жаропонижающей и противовоспалительной дозах (по экстраполяции и другие салицилаты): возрастает риск кровотечения (подавление салицилатами функции тромбоцитов и поражение слизистой оболочки желудочно-кишечного тракта). Следует применять жаропонижающее обезболивающее средство, не относящееся к салицилатам (например, парацетамол).
— нестероидные противовоспалительные лекарственные средства (системное применение): возрастает риск кровотечения (НПВС подавляет функцию тромбоцитов и вызывает поражение слизистой оболочки ЖКТ). Если одновременное применение неизбежно, требуется тщательный клинический мониторинг.
— декстран 40 (парентеральное применение): возрастает риск кровотечения (подавление функции тромбоцитов Декстраном 40).
Комбинации, требующие принятия мер предосторожности
— пероральные антикоагулянты: усиление антикоагуляционного эффекта. При замене гепарина пероральным антикоагулянтом следует усилить клинический мониторинг.
Комбинации, которые следует принять во внимание
— ингибиторы агрегации тромбоцитов (другие, нежели ацетилсалициловая кислота в обезболивающей, жаропонижающей и противовоспалительной дозах): абциксимаб, ацетилсалициловая кислота в антиагрегантных дозах при кардиологических и неврологических показаниях, берапрост, клопидогрел, эптифибатид, илопрост, тиклопидин, тирофибан: повышенный риск кровотечения.
Пациенты в возрасте менее 65 лет на профилактических дозах НМГ
Комбинации, которые следует принять во внимание
Комбинированное применение лекарственных средств, воздействующих в различной степени на гемостаз, повышает риск кровотечения. Следовательно, независимо от возраста пациента, следует проводить непрерывный клинический мониторинг и, при необходимости, лабораторных тестов, когда назначаются профилактические дозы НМГ одновременно с пероральными антикоагулянтами, ингибиторами агрегации тромбоцитов (абциксимаб, НПВП, ацетилсалициловая кислота в любой дозе, клопидогрел, эптифибатид, илопрост, тиклопидин, тирофобан) и тромболитическими средствами.
Особые указания
Предупреждения и меры предосторожности
Несмотря на то, что концентрации различных НМГ выражаются в международных единицах анти-Xa (МЕ), их эффективность не сводится только к их анти-Xa активности. Может быть небезопасной замена одной схемы дозирования НМГ на другую схему дозирования НМГ или на схему дозирования для препарата на основе другого синтетического полисахарида в связи с тем, что различные схемы дозирования изучались в разных клинических исследованиях. Таким образом, рекомендуется индивидуальный подход и соблюдение специфических инструкций для применения каждого лекарственного препарата.
Клексан 30 000 анти-Xa МЕ/3 мл: Этот лекарственный препарат содержит 15 мг /мл бензилового спирта. Препарат может быть токсичным и вызывать анафилактическую реакцию у новорожденных и детей в возрасте младше 3 лет.
Особые предупреждения
Риск кровотечения
Необходимо соблюдать рекомендуемые режимы дозирования (дозы и длительность лечения). Несоблюдение этих рекомендаций может привести к развитию кровотечения, в частности, у пациентов группы повышенного риска (например, пациенты пожилого возраста, пациенты с почечной недостаточностью).
Случаи тяжелых кровотечений были зарегистрированы в следующих ситуациях:
— пациенты пожилого возраста, в частности, вследствие возрастного снижения функции почек
— больные с почечной недостаточностью
— масса тела ниже 40 кг
— лечение длительностью, превышающей рекомендуемую среднюю продолжительность в 10 дней
— несоблюдение терапевтических рекомендаций (в частности, касающихся длительности лечения и коррекции дозы в соответствии с массой тела в случае лечения)
— одновременное применение лекарственных препаратов, повышающих риск кровотечения (см. «Лекарственные взаимодействия»).
Во всех случаях, важно проводить специальный мониторинг для больных пожилого возраста и/или больных с почечной недостаточностью, а также в случае лечения более 10 дней.
В некоторых случаях может быть полезно определение анти-Xa активности для выявления кумуляции препарата (см. «Меры предосторожности»).
Риск развития гепарин-индуцированной тромбоцитопении (ГИТ)
При развитии следующих тромботических осложнений у больных, находящихся на лечении НМГ (лечебная или профилактическая доза):
— обострение тромбоза после лечения
— флебит
— эмболия легочной артерии
— острая ишемия нижних конечностей
— или даже инфаркт миокарда или ишемический инсульт
всегда следует предположить развитие ГИТ и в срочном порядке определить число тромбоцитов (см. «Особые указания»).
Применение в педиатрии
В связи с отсутствием соответствующих данных, применение НМГ в педиатрической практике не рекомендовано.
Механические простетические клапаны сердца
Применение эноксапарина для профилактики тромбоэмболических осложнений у пациентов с механическими простетическими клапанами сердца специально не изучалось. Тем не менее, были зарегистрированы отдельные случаи тромбоза у пациентов с механическими простетическими клапанами сердца, получавших эноксапарин для профилактики тромбоэмболических осложнений.
Применение у беременных женщин
В клиническом исследовании с участием беременных женщин с механическим простетическим клапаном сердца, которые получали 100 анти-Xa МЕ/кг эноксапарина два раза в сутки для снижения риска развития тромбоэмболических осложнений, у 2 из 8 женщин было отмечено развитие тромбоза, приведшее к блокаде клапана со смертью матери и плода. Также в ходе постмаркетингового наблюдения были зарегистрированы отдельные случаи тромбоза клапана у беременных женщин с механическими простетическими клапанами сердца, которые получали эноксапарин для профилактики тромбоэмболических осложнений. Таким образом, риск развития тромбоэмболических осложнений для этой группы пациентов может быть более высоким.
Медицинская профилактика
Если присутствует эпизод острого инфекционного или ревматического заболевания, проведение профилактического лечения оправдано лишь в том случае, если присутствует хотя бы один из следующих факторов риска венозной тромбоэмболии:
— возраст старше 75 лет
— онкологическое заболевание
— наличие в анамнезе венозной тромбоэмболии
— ожирение
— гормональная терапия
— сердечная недостаточность
— хроническая дыхательная недостаточность
Имеется лишь ограниченный опыт применения препарата для профилактики у пациентов в возрасте старше 80 лет с массой тела менее 40 кг.
Меры предосторожности
Кровотечение
Также, как и в случае со всеми антикоагулянтами возможно развитие кровотечения (см. «Побочные действия»). В случае развития кровотечения, следует выяснить его причину и начать соответствующее лечение.
Функция почек
Прежде чем начать лечение НМГ, важно оценить функцию почек, в частности, у больных 75-летнего возраста и старше, определяя клиренс креатинина по формуле Кокрофта на основании недавнего измерения веса тела:
Для мужчин, КК = (140-возраст) x вес/(0,814 x креатинин плазмы крови), где возраст выражен в годах, вес — в кг, и креатинин плазмы крови — в мкмоль/л.
Для женщин эту формулу следует скорректировать, умножая полученный результат на 0,85. Если креатинин плазмы крови выражен в мг/мл, показатель следует умножить на 8,8.
У пациентов с диагнозом тяжелой почечной недостаточности (КК около 30 мл/мин) применение НМГ в качестве лечебной терапии противопоказано (см. «Противопоказания»).
Лабораторные анализы
Мониторинг числа тромбоцитов у пациентов, находящихся на лечении НМГ, и риск гепарин-индуцированной тромбоцитопении (т.е. ГИТ II типа):
НМГ могут вызывать ГИТ II типа, тяжелую иммуно-опосредованную тромбоцитопению, которое может приводить к развитию артериальной или венозной тромбоэмболии, которая может быть жизнеугрожающей или влиять на функциональный прогноз (см. также «Побочные действия»). Для оптимального обнаружения ГИТ, следует проводить наблюдение за пациентами следующим образом:
— хирургическое вмешательство или недавно перенесенная травма (в течение 3 месяцев):
Независимо от типа назначенной терапии — лечебная или профилактическая, необходимо систематически проводить лабораторные анализы для всех пациентов, так как частота развития ГИТ > 0,1%, или даже >1% при операциях и травмах. В рамках данного анализа оценивается число тромбоцитов:
— до лечения НМГ или как минимум в течение 24 часов после начало терапии
— затем 2 раза в неделю в течение 1 месяца (период максимального риска)
— затем, если терапия продолжается, 1 раз в неделю до прекращения терапии
— случаи, помимо хирургического вмешательства или недавно перенесенной травмы (в течение 3 месяцев):
Независимо от типа назначенной терапии — лечебная или профилактическая, необходимо систематически проводить лабораторные анализы по тем же причинам, что и в хирургии и травматологии (см. описание выше) у пациентов:
— ранее получавших нефракционированный гепарин (НФГ) или НМГ в последние 6 месяцев, с учетом того, что частота ГИТ >0,1%, или даже >1%
— с наличием значительных сопутствующих заболеваний, с учетом потенциальной степени тяжести ГИТ у этих пациентов.
В других случаях с учетом меньшей частоты ГИТ (<0,1%), контроль числа тромбоцитов может быть снижен до:
— числа тромбоцитов в начале терапии, или в течение 24 часов после начала терапии
— числа тромбоцитов при наличии клинических симптомов с подозрением на ГИТ (любой новый эпизод артериальной и/или венозной тромбоэмболии, какое-либо болезненное поражение кожи в месте инъекции, какие-либо аллергические или анафилактические симптомы на фоне терапии). Пациенты должны быть проинформированы о возможности появления таких симптомов и о необходимости сообщать, об этих симптомах врачу.
Можно подозревать наличие ГИТ, если число тромбоцитов ниже 150 000/мм3 или 150 гига/л) и/или наблюдается относительное снижение число тромбоцитов на 30-50% по результатам 2 последовательных измерений числа тромбоцитов. ГИТ в основном развивается на 5-21 день после терапии гепарином и (с максимальной частотой примерно через 10 дней). Это осложнение может развиваться существенно раньше у пациентов с наличием ГИТ в анамнезе; в отдельных случаях такие явления наблюдались по истечении 21 дня. Для пациентов с таким анамнезом следует проводить систематическое наблюдение, и тщательный опрос до начала терапии. Во всех случаях наличие ГИТ — это ситуация, при которой требуется неотложная терапия и мнение специалиста. Значительное снижение числа тромбоцитов (30-50% в сравнении с исходным уровнем) является предупреждающим сигналом даже до того, как показатели, достигнут критического уровня. При уменьшении числа тромбоцитов, во всех случаях должны быть выполнены следующие процедуры:
1) незамедлительное определение числа тромбоцитов с целью подтверждения диагноза
2) прекращение лечения гепарином, если уменьшение числа тромбоцитов подтверждено или усиливается, судя по результатам анализа, при отсутствии других очевидных причин. Следует поместить образцы крови в пробирки с цитратом для выполнения тестов in vitro на агрегацию тромбоцитов и иммунологических тестов. Однако в таких случаях немедленные меры следует принимать не на основании тестов in vitro на агрегацию тромбоцитов или иммунологических тестов в связи с тем, что эти тесты могут выполнять лишь немногие специализированные лаборатории, а результаты доступны самое раннее через несколько часов. Однако эти тесты все же необходимо проводить для диагностики осложнений, так как при продолжении терапии гепарином очень высок риск развития тромбоза.
3) профилактика или лечение тромботических осложнений, связанных с ГИТ. Если продолжение терапии антикоагулянтами представляется важным, гепарин следует заменить антитромботическим препаратом другой группы, например, данапроидом натрия или лепирудином, назначаемых в лечебных или профилактически дозах и в индивидуальном порядке. Замена пероральными антикоагулянтами возможна только после нормализации числа тромбоцитов из-за риска рецидива тромбоза под воздействием пероральных антикоагулянтов.
Замена гепарина пероральными антикоагулянтами
Следует усилить клиническое наблюдение и проведение лабораторных тестов [протромбиновое время, выражаемое как международное нормализованное отношение (МНО)] для наблюдения за действием пероральных антикоагулянтов. В связи с наличием интервала, предшествующего развитию максимального эффекта перорального антикоагулянта, терапия гепарином должна проводиться постоянной дозой и в течение времени, которое будет необходимо для поддержания МНО в желаемом для данного показания терапевтическом диапазоне по результатам 2 последовательных тестов.
Мониторинг анти-фактор Xa -активности
В связи с тем, что большинство клинических исследований, в которых была продемонстрирована эффективность НМГ, были проведены с применением дозы, рассчитанной на основании массы тела без специфического лабораторного мониторинга, пригодность лабораторных тестов для оценки эффективности лечения НМГ не была установлена. Однако, лабораторные тесты, например, для мониторинга анти-Xa активности, могут оказаться полезными для управления риска кровотечений при некоторых клинических состояниях, часто сопровождающихся риском передозировки.
В связи с назначаемыми дозами, такие случаи касаются, главным образом, лечебных показаний НМГ для применения больными:
— почечной недостаточностью от легкой до умеренной степени (клиренс креатинина приблизительно от 30 мл/мин до 60 мл/мин, рассчитанный с применением формулы Кокрофта). В связи с тем, что НМГ преимущественно выводится через почки, в отличие от стандартного нефракционированного гепарина, любая почечная недостаточность может привести к относительной передозировке. Тяжелая почечная недостаточность служит противопоказанием для применения НМГ в лечебных дозах (см. «Противопоказания»)
— с чрезвычайно большой или низкой массой тела (истощение или даже кахексия, ожирение)
— с кровотечением неизвестной этиологии
Проведение лабораторного мониторинга не рекомендуется в случае применения профилактических доз, если лечение НМГ проводится согласно терапевтическим рекомендациям (особенно, длительность лечения), а также во время гемодиализа.
Для выявления возможной кумуляции гепарина в ходе повторного введения рекомендуется, в случае необходимости, кровь для анализа на пике активности (на основании имеющихся данных), то есть, приблизительно через 4 часа после 3-й инъекции, когда препарат вводится подкожно два раза в сутки. Повторные анализы активности анти-Xa для определения уровня гепарина в крови, проводимые, например, каждые 2-3 дня, должны назначаться в индивидуальном порядке в зависимости от результатов предшествующего анализа, при этом следует рассмотреть возможность коррекции дозы НМГ. Наблюдаемая анти-Xa активность варьирует для каждого НМГ и каждого режима дозирования.
К сведению: на основании имеющихся данных средний показатель (± стандартное отклонение), наблюдавшийся через 4 часа после 7-ой инъекции эноксапарина, вводимого в дозе по 100 анти-Xa МЕ/кг/инъекции два раза в сутки, составлял 1,20 ± 0,17 анти-Xa МЕ/мл.
Такой же средний показатель наблюдали в клинических исследованиях по измерению анти-Xa активности выполненных хромогенным (амидолитическим) методом.
Активированное частичное тромбопластиновое время (АЧТВ)
Некоторые НМГ вызывают умеренное увеличение АЧТВ. Поскольку клиническое значение не доказано, нет необходимости в применении этого теста с целью мониторинга лечения.
Спинномозговая/эпидуральная анестезия у пациентов при профилактическом
лечении НМГ
Как и в случае с другими антикоагулянтами, при одновременном назначении низкомолекулярных гепаринов были зарегистрированы редкие случаи спинальных гематом во время спинальной или эпидуральной анестезии, вызвавших длительный или необратимый паралич. Риск развития спинальной гематомы выше в случае эпидуральной анестезии, проводимой с помощью катетера, нежели в случае спинальной анестезии. Риск подобных редких нарушений может возрастать в случае длительного применения эпидуральных катетеров в послеоперационном периоде. Если необходимо предоперационное лечение НМГ (больные, длительно прикованные к постели, травма), и если польза от местной/регионарной спинальной анестезии тщательно взвешена, пациентам, которые получили инъекцию НМГ в предоперационном периоде, можно проводить анестезию при условии, что между инъекцией гепарина и спинальной анестезией прошло не менее 12 часов. Рекомендуется проводить тщательный неврологический мониторинг из-за риска спинальной гематомы. Профилактическое лечение НМГ почти всем больным можно начинать через 6-8 часов после анестезии или удаления катетера, обеспечив неврологический мониторинг. Необходимо соблюдать особую осторожность при введении препарата одновременно с другими лекарственными средствами, влияющими на гемостаз (особенно, нестероидные противовоспалительные средства, ацетилсалициловая кислота).
Ситуации, сопряженные с особым риском
Мониторинг лечения следует усилить в следующих случаях:
— печеночная недостаточность
— желудочно-кишечные язвы в анамнезе или другие органические изменения, склонные к кровотечению
— сосудистое заболевание хориретины
— послеоперационный период после хирургической операции на головном или спинном мозге
— люмбальная пункция: следует учитывать риск интраспинального кровотечения и она должна быть, по возможности, отложена на более поздний период
— одновременное применение лекарственных средств, влияющих на гемостаз (см. «Лекарственные взаимодействия»)
Процедуры чрескожной коронарной реваскуляризации (ЧКР) (для Клексана 6 000, 8 000, 10 000 и 30 000 анти-Xa МЕ)
Для уменьшения риска кровотечений после чрескожного коронарного вмешательства при терапии нестабильной стенокардии, инфаркта миокарда без зубца Q и острого инфаркта миокарда с подъемом сегмента ST рекомендуется строго соблюдать рекомендуемые интервалы между дозами эноксапарина натрия. Важно достижение гемостаза в месте пункции после ЧКР. В случае применения защитного устройства, катетер может быть выведен незамедлительно. В случае применения метода ручной компрессии, катетер должен быть выведен через 6 часов после последней подкожной/внутривенной инъекции эноксапарина натрия. Если терапия продолжается, следующий режим дозирования должен быть назначен не ранее 6-8 часов после удаления катетера. Следует оценить наличие признаков кровотечения или формирования гематомы в месте введения катетера.
Беременность
В доклинических исследованиях каких-либо фактов подтверждающих тератогенность эноксапарина не было выявлено. При отсутствии какого-либо тератогенного эффекта в доклинических иследованиях, аналогичный эффект при применении препарата в клинических исследованиях не ожидается. На сегодняшний день, в тщательно спланированных исследованиях на двух видах животных было показано, что вещества которые вызывают пороки развития у человека, также проявляют тератогенный эффект у животных.
Профилактическая терапия в течение первого триместра и лечебная терапия
Имеющиеся на сегодняшний день клинические данные недостаточны для оценки возможного тератогенного или фетотоксического эффектов эноксапарина, назначаемого с профилактической целью во время первого триместра беременности или лечебных дозах на протяжении всей беременности. Следовательно, в качестве меры предосторожности эноксапарин не рекомендуется назначать в профилактических целях в течение первого триместра или в лечебных дозах на протяжении всей беременности. Если планируется эпидуральная анестезия, профилактическое лечение гепарином следует прекратить, если это возможно, по крайней мере, за 12 часов до анестезии. Эпидуральная или спинальная анестезия не должна никогда проводиться при лечении НМГ.
Профилактическое лечение во время 2-го и 3-го триместров
На сегодня данные клинического применения эноксапарина в небольшом числе случаев беременностей во 2-м и 3-ем триместрах не свидетельствуют о том, что назначаемое в профилактичеких дозах лекарственное средство обладает каким-либо особым тератогенным или фетотоксическим эффектом. Однако, необходимы дополнительные исследования для оценки эффектов при этих состояниях.
Следовательно, профилактика эноксапарином во время 2-го и 3-го триместров может проводиться в случае необходимости. Если планируется эпидуральная анестезия, профилактическое лечение гепарином следует прекратить, если это возможно, по крайней мере, за 12 часов до анестезии.
Лактация
Так как гастроинтестинальная абсорбция у новорожденных маловероятна, женщинам, кормящим грудью, лечение эноксапарином не противопоказано.
Особенности влияния лекарственного средства на способность управлять транспортным средством или потенциально опасными механизмами
Не установлены.
Передозировка
Симптомы: геморрагические осложнения при случайной передозировке при подкожном введении массивных доз НМГ. В случае развития кровотечения у некоторых пациентов можно проводить лечение протамин сульфатом с учетом следующих факторов:
— эффективность этого препарата намного ниже, чем эффективность, зарегистрированная при передозировках нефракционированного гепарина
— из-за нежелательных реакций (особенно анафилактического шока), следует тщательно до назначения препарата взвесить соотношение польза/риск протамин сульфата. Нейтрализацию Клексана осуществяют путем медленного внутривенного введения протамина (в виде сульфата или гидрохлорида).
Требуемая доза протамина зависит от:
— введенной дозы гепарина (100 анти-гепариновых единиц протамина нейтрализует активность 100 анти-Xa МЕ НМГ), если введение эноксапарина натрия осуществлялось в последние 8 часов
— от времени, прошедшего с момента введения гепарина:
— можно ввести инфузию из расчета 50 анти-гепариновых единиц протамина на 100 анти-Xa МЕ эноксапарина натрия, если с момента введения эноксапарина натрия прошло более 8 часов, или если необходима вторая доза протамина
— необходимости во введении протамина нет, если с момента инъекции эноксапарина прошло более 12 часов.
Эти рекомендации касаются пациентов с нормальной функцией почек, получающих повторные дозы.
Тем не менее, невозможно полностью нейтрализовать анти-Xa активность. Кроме того, нейтрализация может носить лишь временной характер из-за фармакокинетических особенностей всасывания НМГ, что может потребовать разделения общей вычисленной дозы протамина на несколько инъекций (2-4) производимых в 24-часовой период.
В целом, не ожидается серьезных последствий после приема НМГ даже в больших количествах (нет зарегистрированных случаев) из-за очень низкого всасывания этого препарата в желудке и кишечнике.
Форма выпуска и упаковка
По 0,2 мл или 0,6 мл раствора в стеклянных шприцах с системой защиты иглы. По 2 предварительно заполненных шприца помещают в пластиковый контейнер. 1 контейнер вместе с инструкцией по медицинскому применению на государственном и русском языках помещают в картонную коробку.
По 0,4 мл или 0,8 мл раствора в стеклянных шприцах с системой защиты иглы. По 2 предварительно заполненных шприца помещают в пластиковый контейнер. 5 контейнеров вместе с инструкцией по медицинскому применению на государственном и русском языках помещают в картонную коробку.
Условия хранения
Хранить при температуре не выше 25°С.
Хранить в недоступном для детей месте!
Срок хранения
3 года
Не применять по истечении срока годности.
Условия отпуска из аптек
По рецепту
Производитель
Санофи Винтроп Индустрия, Франция
Адрес местонахождения: 180 rue Jean Jaures, 94702 Maisons Alfort Cedex, France
Владелец регистрационного удостоверения
Санофи-Авентис Франция, Франция
Адрес организации, принимающей на территории Республики Казахстан претензии от потребителей по качеству продукции (товара)
ТОО «Санофи-авентис Казахстан»
Республика Казахстан, 050016, г. Алматы, ул. Кунаева 21Б
телефон: +7 (727) 244-50-96
факс: +7 (727) 258-25-96
e-mail: quality.info@sanofi.com
| 074813891477976911_ru.doc | 339.5 кб |
| 773328841477978073_kz.doc | 421 кб |
Отправить прикрепленные файлы на почту
Национальный центр экспертизы лекарственных средств, изделий медицинского назначения и медицинской техники
Клексан — лишь один из многих препаратов, которые применяются в медицине, в том числе акушерстве, гинекологии и репродуктологии для разжижения крови. Таким же эффектом обладают, например, фраксипарин, фрагмин и другие. Все это — низкомолекулярные гепарины. Их особенность — противостояние формированию тромбов, благодаря которому удается спасти жизнь многим людям (в том числе при сегодняшней опасной вирусной инфекции), а также — сохранить беременность и помочь избежать осложнений при терапии гормональными препаратами.
Нарушение свертываемости крови лежит в основе очень многих патологических процессов. Подробно расписывать весь сложный механизм формирования тромбов не буду, скажу лишь, что это наиболее распространенная причина потери беременности на раннем сроке. Источниками таких осложнений могут стать, как тяжелый гестоз, так и самое опасное состояние — ДВС-синдром, т. е. состояние, когда из-за массированного формирования тромбов свертывающая система крови «ломается» и больше не может работать, после этого кровотечение уже практически невозможно остановить.
От всех этих проблем спасает адекватное и своевременное применение антикоагулянтов.
Когда мы их применяем
- После переноса на фоне стимуляции овуляции для профилактики синдрома гиперстимуляции яичников (если есть риск развития такого осложнения, и по какой-то причине перенос не удалось отложить);
- В случае подготовки эндометрия к беременности на фоне применения заместительной гормональной терапии с большими дозировками эстрогенов (они обладают достаточно опасным побочным эффектом — риском формирования тромбов);
- При привычном невынашивании беременности (потере от 2 беременностей), особенно если при обследовании в крови выявлены антитела к фосфолипидам, волчаночный антикоагулянт, повышенный уровень д-Димера, мутация Лейдена и другие предрасполагающие к нарушению гемостаза факторы.
- Во время беременности обязательно контролируется уровень д-димера, гемостазиограмма и иные факторы, на основании которых принимается решение о продолжении приема препаратов гепарина (иногда их приходится принимать до самых родов).
Когда мы их отменяем
- При кровянистых выделениях из половых путей;
- Перед любым оперативным вмешательством;
- Перед плановым кесаревым сечением или родами не менее чем за 2 дня, чтобы избежать кровотечения.
Я прекрасно знаю, насколько вы грамотны и начитаны. Вы практически в деталях наслышаны о тромбофилиях, мутации Лейдена, повышении уровня д-Димера и прочих (достаточно сложных!) вещах, когда приходится прибегать к вмешательству в процесс гемостаза. И многие девушки, приходя на прием, сами просят назначить Клексан, прочитав на форумах, насколько он полезен и важен. И часто их в этом поддерживают доктора из женских консультаций, которые назначают антикоагулянты, мониторя уровень д-димера на фоне беременности, пугая при этом и без того запуганных женщин возможными осложнениями. Но вот тут хотелось бы малость притормозить ваше рвение. Несмотря на те хвалебные слова препарату, что я написала выше, я прошу вас не применять его без назначений врача и не повышать рекомендуемые дозировки!
Однажды мне довелось присутствовать на очень поучительной лекции врача гематолога, кандидата медицинских наук Виноградовой Марии Алексеевны. Тогда она поделилась несколькими случаями из своей практики, когда неоправданный прием гепаринов только на основании анализа крови на тромбофилии и мониторинга уровня д-Димера привел к тяжелым осложнениям во время беременности: формированию пневмонии из-за внутрилегочного кровотечения, носовых и ушных кровотечений. Все это удалось устранить путем отмены лишних препаратов. Но, по ее словам, борьба с аналогичными ситуациями в ее практике происходит постоянно.
Всегда важно помнить, что у любой медали две стороны. Благоприятный эффект препарат дает лишь тогда, когда правильно подобрана дозировка, и проводится адекватный мониторинг его эффективности. Нет необходимости применять гепариновые препараты в качестве профилактической терапии (за несколько месяцев до протокола, например). С такими случаями мне тоже приходилось сталкиваться, когда женщина применяла Клексан «для подготовки к беременности» в связи с тем, что у нее выявлены несколько форм так называемых тромбофилий. Гепарины действуют, только пока вы их колете. Накопительным эффектом эти лекарства не обладают, поэтому такая подготовка ни к чему кроме потери средств и провоцирования осложнений не приведет.
Дозировка препаратов подбирается индивидуально, исходя из веса пациента и под строгим контролем гемостазиограммы. Длительность приема препарата определяется также индивидуально, в зависимости от показаний — от нескольких дней до нескольких месяцев.
И еще один момент, который важно знать: препараты гепаринов входят в список ОМС и выдаются в программе ЭКО по ОМС бесплатно (правда количество ампул в этом случае ограничено).
Будьте здоровы!
Clexane®
Регистрационный номер
Торговое наименование
Клексан®
Международное непатентованное наименование
Лекарственная форма
раствор для инъекций
Состав
Состав на один шприц
Дозировка 2000 ант и-Ха МЕ/0,2 мл (эквивалентно 20 мг/0,2 мл).
Дозировка 4000 ант и-Ха МЕ/0,4 мл (эквивалентно 40 мг/0,4 мл).
Дозировка 6000 ант и-Ха МЕ/0,6 мл (эквивалентно 60 мг/0,6 мл).
Дозировка 8000 ант и-Ха МЕ/0,8 мл (эквивалентно 80 мг/0,8 мл).
Дозировка 10000 ант и-Ха/1 мл (эквивалентно 100 мг/1 мл).
* — масса рассчитана на основании содержания используемого эноксапарина натрия (теоретическая активность 100 анти-Ха МЕ/мг).
Описание
Прозрачный, от бесцветного до бледно-жёлтого цвета раствор.
Характеристика
Эноксапарин натрия — низкомолекулярный гепарин со средней молекулярной массой около 4500 дальтон: менее 2000 дальтон — <20 %, от 2000 до 8000 дальтон — >68 %, более 8000 дальтон — <18 %. Эноксапарин натрия получают щелочным гидролизом бензилового эфира гепарина, выделенного из слизистой оболочки тонкой кишки свиньи. Его структура характеризуется восстанавливающимся фрагментом 2-О-сульфо-4-енпиразиносуроновой кислоты и восстанавливающимся фрагментом 2-N,6-О-дисульфо-Б-глюкопиранозида. Структура эноксапарина натрия содержит около 20 % (в пределах от 15 % до 25 %) 1,6-ангидропроизводного в восстанавливающемся фрагменте полисахаридной цепи.
Фармакотерапевтическая группа
Код АТХ
Фармакологические свойства
Фармакодинамика
В очищенной системе in vitro эноксапарин натрия обладает высокой анти-Ха активностью (примерно 100 МЕ/мл) и низкой анти-IIа или антитромбиновой активностью (примерно 28 МЕ/мл). Эта антикоагулянтная активность действует через антитромбин III (АТ-ТТТ), обеспечивая антикоагулянтную активность у людей. Кроме анти-Ха/IIа активности, также выявлены дополнительные антикоагулянтные и противовоспалительные свойства эноксапарина натрия как у здоровых людей и пациентов, так и на моделях животных. Это включает АТ-ТТТ зависимое ингибирование других факторов свёртывания как фактор VIIа, активацию высвобождения ингибитора пути тканевого фактора (ПТФ), а также снижение высвобождения фактора Виллебранда из эндотелия сосудов в кровоток. Эти факторы обеспечивают антикоагулянтный эффект эноксапарину натрия в целом.
При использовании его в профилактических дозах он незначительно изменяет активированное частичное тромбопластиновое время (АЧТВ), практически не оказывает воздействия на агрегацию тромбоцитов и на степень связывания фибриногена с рецепторами тромбоцитов.
Анти-IIа активность в плазме примерно в 10 раз ниже, чем анти-Ха активность. Средняя максимальная анти-IIа активность наблюдается примерно через 3–4 часа после подкожного введения и достигает 0,13 МЕ/мл и 0,19 МЕ/мл после повторного введения 1 мг/кг массы тела при двукратном введении и 1,5 мг/кг массы тела при однократном введении, соответственно.
Средняя максимальная анти-Ха активность плазмы наблюдается через 3–5 часов после подкожного введения препарата и составляет примерно 0,2; 0,4; 1,0 и 1,3 анти-Ха МЕ/мл после подкожного введения 20, 40 мг и 1 мг/кг и 1,5 мг/кг соответственно.
Фармакокинетика
Фармакокинетика эноксапарина в указанных режимах дозирования носит линейный характер. Вариабельность внутри и между группами пациентов низкая. После повторного подкожного введения 40 мг эноксапарина натрия один раз в сутки и подкожного введения эноксапарина натрия в дозе 1,5 мг/кг массы тела один раз в сутки у здоровых добровольцев равновесная концентрация достигается ко 2 дню, причём площадь под фармакокинетической кривой в среднем на 15 % выше, чем после однократного введения. После повторных подкожных введений эноксапарина натрия в суточной дозе 1 мг/кг массы тела два раза в сутки равновесная концентрация достигается через 3–4 дня, причём площадь под фармакокинетической кривой в среднем на 65 % выше, чем после однократного введения, и средние значения максимальных концентраций составляют соответственно 1,2 МЕ/мл и 0,52 МЕ/мл.
Биодоступность эноксапарина натрия при подкожном введении, оцениваемая на основании анти-Ха активности, близка к 100 %.
Объём распределения анти-Ха активности эноксапарина натрия составляет примерно 5 л и приближается к объёму крови.
Эноксапарин натрия является препаратом с низким клиренсом. После внутривенного введения в течение 6 часов в дозе 1,5 мг/кг массы тела среднее значение клиренса анти-Ха в плазме составляет 0,74 л/час.
Выведение препарата носит монофазный характер с периодами полувыведения 4 часа (после однократного подкожного введения) и 7 часов (после многократного введения препарата).
Эноксапарин натрия, в основном, метаболизируется в печени путём десульфатирования и/или деполимеризации с образованием низкомолекулярных веществ с очень низкой биологической активностью. Выведение через почки активных фрагментов препарата составляет примерно 10 % от введённой дозы, и общая экскреция активных и неактивных фрагментов составляет примерно 40 % от введённой дозы. Возможна задержка выведения эноксапарина натрия у пожилых пациентов в результате снижения функции почек с возрастом.
Отмечено уменьшение клиренса эноксапарина натрия у больных со сниженной функцией почек. После повторного подкожного введения 40 мг эноксапарина натрия один раз в сутки происходит увеличение активности анти-Ха, представленной площадью под фармакокинетической кривой у больных с незначительным (клиренс креатинина 50–80 мл/мин) и умеренным (клиренс креатинина 30–50 мл/мин) нарушением функции почек. У больных с тяжёлым нарушением функции почек (клиренс креатинина менее 30 мл/мин.) площадь под фармакокинетической кривой в состоянии равновесия в среднем на 65 % выше при повторном подкожном введении 40 мг препарата один раз в сутки.
У людей с избыточной массой тела при подкожном введении препарата клиренс несколько меньше. Если не делать поправку дозы с учётом массы тела больного, то после однократного подкожного введения 40 мг эноксапарина натрия анти-Ха активность будет на 50 % выше у женщин с массой тела менее 45 кг и на 27 % выше у мужчин с массой тела менее 57 кг по сравнению с пациентами с обычной средней массой тела.
Показания
- Профилактика венозных тромбозов и эмболий при хирургических вмешательствах, особенно при ортопедических и общехирургических операциях.
- Профилактика венозных тромбозов и эмболий у больных, находящихся на постельном режиме, вследствие острых терапевтических заболеваний, включая острую сердечную недостаточность и декомпенсацию хронической сердечной недостаточности (III или IV класс NYHA), острую дыхательную недостаточность, а также при тяжёлых острых инфекциях и острых ревматических заболеваниях в сочетании с одним из факторов риска венозного тромбообразования (см. «Особые указания»).
- Лечение тромбоза глубоких вен с тромбоэмболией лёгочной артерии или без тромбоэмболии лёгочной артерии.
- Профилактика тромбообразования в системе экстракорпорального кровообращения во время гемодиализа (обычно при продолжительности сеанса не более 4-х часов).
- Лечение нестабильной стенокардии и инфаркта миокарда без зубца Q в сочетании с ацетилсалициловой кислотой.
- Лечение острого инфаркта миокарда с подъёмом сегмента ST у пациентов, подлежащих медикаментозному лечению или последующему чрезкожному коронарному вмешательству.
Противопоказания
- Повышенная чувствительность к эноксапарину натрия, гепарину или его производным, включая другие низкомолекулярные гепарины.
- Активное большое кровотечение, а также состояния и заболевания, при которых имеется высокий риск развития кровотечения: угрожающий аборт, аневризма сосудов головного мозга или расслаивающая аневризма аорты (за исключением случаев проведения хирургического вмешательства по этому поводу), недавно перенесённый геморрагический инсульт, неконтролируемое кровотечение, тромбоцитопения в сочетании с положительным тестом в условиях in vitro на антитромбоцитарные антитела в присутствии эноксапарина натрия.
- Не рекомендуется применение препарата Клексан® с целью профилактики тромбообразования у беременных женщин с механическими искусственными клапанами сердца (недостаточность клинического опыта применения).
- Возраст до 18 лет (эффективность и безопасность не установлены).
С осторожностью
Состояния, при которых имеется потенциальный риск развития кровотечения:
- нарушения гемостаза (в том числе, гемофилия, тромбоцитопения, гипокоагуляция, болезнь Виллебранда и др.), тяжёлый васкулит;
- язвенная болезнь желудка или двенадцатиперстной кишки или другие эрозивно-язвенные поражения желудочно-кишечного тракта в анамнезе;
- недавно перенесённый ишемический инсульт;
- неконтролируемая тяжёлая артериальная гипертензия;
- диабетическая или геморрагическая ретинопатия;
- тяжёлый сахарный диабет;
- недавно перенесённая или предполагаемая неврологическая или офтальмологическая операции;
- проведение спинальной или эпидуральной анестезии (потенциальная опасность развития гематомы), спинномозговая пункция (недавно перенесённая);
- недавние роды;
- эндокардит бактериальный (острый или подострый);
- перикардит или перикардиальный выпот;
- почечная и/или печёночная недостаточность;
- внутриматочная контрацепция (ВМК);
- тяжёлая травма (особенно центральной нервной системы), открытые раны на больших поверхностях;
- одновременный приём препаратов, влияющих на систему гемостаза;
- гепарин-индуцированная тромбоцитопения (в анамнезе) в сочетании с тромбозом или без него.
У компании отсутствуют данные по клиническому применению препарата Клексан® при следующих заболеваниях: активный туберкулёз, лучевая терапия (недавно перенесённая).
Применение при беременности и в период грудного вскармливания
Сведений о том, что эноксапарин натрия проникает через плацентарный барьер во время второго триместра беременности у человека, нет. Отсутствует соответствующая информация относительно первого и третьего триместров беременности. Так как отсутствуют адекватные и хорошо контролируемые исследования у беременных женщин, а исследования на животных не всегда прогнозируют реакцию на введение эноксапарина натрия во время беременности у человека, применять его во время беременности следует только в тех случаях, когда имеется настоятельная необходимость его применения, установленная врачом. Неизвестно, выделяется ли неизменённый эноксапарин натрия в грудное молоко у человека. Следует прекратить грудное вскармливание во время лечения матери препаратом Клексан®.
Способ применения и дозы
За исключением особых случаев (см. ниже подразделы «Лечение инфаркта миокарда с подъёмом сегмента ST, медикаментозное или с помощью чрескожного коронарного вмешательства» и «Профилактика тромбообразования в системе экстракорпорального кровообращения при проведении гемодиализа»), эноксапарин натрия вводится глубоко подкожно. Инъекции желательно проводить в положении пациента «лёжа». При использовании предварительно заполненных шприцев на 20 мг и 40 мг во избежание потери препарата перед инъекцией не надо удалять пузырьки воздуха из шприца. Инъекции следует проводить поочередно в левую или правую переднелатеральную или заднелатеральную поверхность живота.
Иглу необходимо ввести на всю длину вертикально (не сбоку) в кожную складку, собранную и удерживаемую до завершения инъекции между большим и указательным пальцами. Складку кожи отпускают только после завершения инъекции.
Не следует массировать место инъекции после введения препарата. Предварительно заполненный одноразовый шприц готов к применению. Препарат нельзя вводить внутримышечно!
Профилактика венозных тромбозов и эмболий при хирургических вмешательствах, особенно при ортопедических и общехирургических операциях
Пациентам с умеренным риском развития тромбозов и эмболий (например, абдоминальные операции) рекомендуемая доза препарата Клексан® составляет 20 мг или 40 мг один раз в сутки подкожно. Первую инъекцию следует сделать за 2 ч до хирургического вмешательства.
Пациентам с высоким риском развития тромбозов и эмболий (например, при ортопедических операциях) препарат рекомендуется в дозе 40 мг один раз в сутки подкожно, с введением первой дозы за 12 ч до хирургического вмешательства, или в дозе 30 мг два раза в сутки с началом введения через 12–24 ч после операции.
Длительность лечения препаратом Клексан® в среднем составляет 7–10 дней. При необходимости терапию можно продолжать до тех пор, пока сохраняется риск развития тромбоза и эмболии, и до тех пор, пока пациент не перейдёт на амбулаторный режим.
При ортопедических операциях может быть целесообразно после начальной терапии продолжение лечения путём введения препарата Клексан® в дозе 40 мг один раз в сутки в течение 3-х недель.
Особенности применения препарата Клексан® при спинальной/эпидуральной анестезии, а также при процедурах коронарной реваскуляризации, описаны в разделе «Особые указания».
Профилактика венозных тромбозов и эмболий у пациентов, находящихся на постельном режиме вследствие острых терапевтических заболеваний
Рекомендуемая доза препарата Клексан® составляет 40 мг один раз в сутки, подкожно, как минимум в течение 6-ти дней. Терапию следует продолжать до полного перехода пациента на амбулаторный режим (максимально в течение 14 дней).
Лечение тромбоза глубоких вен с тромбоэмболией лёгочной артерии или без тромбоэмболии лёгочной артерии
Препарат вводится подкожно из расчёта 1,5 мг/кг массы тела один раз в сутки или 1 мг/кг массы тела два раза в сутки. У пациентов с осложнёнными тромбоэмболическими нарушениями препарат рекомендуется применять в дозе 1 мг/кг два раза в сутки.
Длительность лечения в среднем составляет 10 дней. Следует сразу же начать терапию непрямыми антикоагулянтами, при этом лечение препаратом Клексан® необходимо продолжать до достижения терапевтического антикоагулянтного эффекта (значения МНО [Международного Нормализованного Отношения] должны составлять 2,03,0).
Профилактика тромбообразования в системе экстракорпорального кровообращения во время гемодиализа
Рекомендуемая доза препарата Клексан® составляет в среднем 1 мг/кг массы тела. При высоком риске развития кровотечения дозу следует снизить до 0,5 мг/кг массы тела при двойном сосудистом доступе или до 0,75 мг при одинарном сосудистом доступе.
При гемодиализе препарат Клексан® следует вводить в артериальный участок шунта в начале сеанса гемодиализа. Одной дозы, как правило, достаточно для четырёхчасового сеанса, однако при обнаружении фибриновых колец при более продолжительном гемодиализе можно дополнительно ввести препарат из расчёта 0,5–1 мг/кг массы тела.
Лечение нестабильной стенокардии и инфаркта миокарда без зубца Q
Препарат Клексан® вводится из расчёта 1 мг/кг массы тела каждые 12 ч, подкожно, при одновременном применении ацетилсалициловой кислоты в дозе 100–325 мг один раз в сутки.
Средняя продолжительность терапии составляет, как минимум, 2 дня и продолжается до стабилизации клинического состояния пациента. Обычно введение препарата продолжается от 2-х до 8-ми дней.
Лечение острого инфаркта миокарда с подъёмом сегмента ST, медикаментозное или с помощью чрескожного коронарного вмешательства
Лечение начинают с однократного внутривенного болюсного введения эноксапарина натрия в дозе 30 мг. Сразу же после него подкожно вводят эноксапарин натрия в дозе 1 мг/кг массы тела. Далее препарат назначают подкожно по 1 мг/кг массы тела каждые 12 ч (максимально 100 мг эноксапарина натрия для каждой из первых двух подкожных инъекций, затем — по 1 мг/кг массы тела для оставшихся подкожных доз, то есть, при массе тела более 100 кг, разовая доза может превышать 100 мг).
У пациентов 75 лет и старше не применяется начальное внутривенное болюсное введение. Препарат вводят подкожно в дозе 0,75 мг/кг каждые 12 ч (максимально 75 мг эноксапарина натрия для каждой из первых двух подкожных инъекций, затем — по 0,75 мг/кг массы тела для оставшихся подкожных доз, то есть при массе тела более 100 кг, разовая доза может превышать 75 мг).
При комбинации с тромболитиками (фибрин-специфическими и фибрин-неспецифическими) эноксапарин натрия должен вводиться в интервале от 15 мин до начала тромболитической терапии и до 30 мин после неё. Как можно скорее после выявления острого инфаркта миокарда с подъёмом сегмента ST, пациентам необходимо назначить одновременно ацетилсалициловую кислоту и, если нет противопоказаний, приём ацетилсалициловой кислоты (в дозах 75-325 мг) следует продолжать ежедневно в течение не менее 30 дней.
Рекомендуемая продолжительность лечения препаратом Клексан® составляет 8 дней или до выписки пациента из стационара (если период госпитализации составляет менее 8 дней).
Внутривенное болюсное введение эноксапарина натрия должно проводиться через венозный катетер. Эноксапарин натрия не должен смешиваться или вводиться вместе с другими лекарственными препаратами. Для того чтобы избежать присутствия в инфузионной системе следов других лекарственных препаратов и их взаимодействия с эноксапарином натрия венозный катетер должен промываться достаточным количеством 0,9 % раствора натрия хлорида или 5 % раствора декстрозы до и после внутривенного болюсного введения эноксапарина натрия. Эноксапарин натрия может безопасно вводиться с 0,9 % раствором натрия хлорида и 5 % раствором декстрозы.
Для проведения болюсного введения 30 мг эноксапарина натрия при лечении острого инфаркта миокарда с подъёмом сегмента ST из стеклянных шприцев 60 мг, 80 мг и 100 мг удаляют лишнее количество препарата с тем, чтобы в них оставалось только 30 мг (0,3 мл). Доза 30 мг может непосредственно вводиться внутривенно.
Для проведения внутривенного болюсного введения эноксапарина натрия через венозный катетер могут использоваться предварительно заполненные шприцы для подкожного введения препарата 60 мг, 80 мг и 100 мг. Рекомендуется использовать шприцы 60 мг, так как это уменьшает количество удаляемого из шприца препарата. Шприцы 20 мг не используются, так как в них недостаточно препарата для болюсного введения 30 мг эноксапарина натрия. Шприцы 40 мг не используются, так как на них отсутствуют деления и поэтому невозможно точно отмерить количество в 30 мг.
У пациентов, которым проводится чрескожное коронарное вмешательство, в случае, если последняя подкожная инъекция эноксапарина натрия была проведена менее чем за 8 ч до раздувания введённого в место сужения коронарной артерии баллонного катетера, дополнительного введения эноксапарина натрия не требуется. Если же последняя подкожная инъекция эноксапарина натрия проводилась более чем за 8 ч до раздувания баллонного катетера, следует произвести дополнительное внутривенное болюсное введение эноксапарина натрия в дозе 0,3 мг/кг.
Для повышения точности дополнительного внутривенного болюсного введения малых объёмов в венозный катетер при проведении чрескожных коронарных вмешательств рекомендуется развести препарат до концентрации 3 мг/мл. Разведение раствора рекомендуется проводить непосредственно перед введением.
Для получения раствора эноксапарина натрия с концентрацией 3 мг/мл с помощью предварительно заполненного шприца 60 мг рекомендуется использовать ёмкость с инфузионным раствором 50 мл (то есть с 0,9 % раствором натрия хлорида или 5 % раствором декстрозы). Из ёмкости с инфузионным раствором с помощью обычного шприца извлекается и удаляется 30 мл раствора. Эноксапарин натрия (содержимое шприца для подкожного введения 60 мг) вводится в оставшиеся в ёмкости 20 мл инфузионного раствора. Содержимое ёмкости с разведённым раствором эноксапарина натрия осторожно перемешивается. Для введения с помощью шприца извлекается необходимый объём разведённого раствора эноксапарина натрия, который рассчитывается по формуле:
Объём разведённого раствора = Масса тела пациента (кг) × 0,1 или с помощью представленной ниже таблицы.
Объёмы, которые должны вводиться внутривенно после разведения:
| Масса тела пациента [кг] | Необходимая доза (0,3 мг/кг) [мг] | Необходимый для введения объём раствора, разведённого до концентрации 3 мг/мл |
| 45 | 13,5 | 4,5 |
| 50 | 15 | 5 |
| 55 | 16,5 | 5,5 |
| 60 | 18 | 6 |
| 65 | 19,5 | 6,5 |
| 70 | 21 | 7 |
| 75 | 22,5 | 7,5 |
| 80 | 24 | 8 |
| 85 | 25,5 | 8,5 |
| 90 | 27 | 9 |
| 95 | 28,5 | 9,5 |
| 100 | 30 | 10 |
Режим дозирования у особых групп пациентов
Пациенты пожилого возраста
За исключением лечения инфаркта миокарда с подъёмом сегмента ST (смотри выше) для всех других показаний снижения доз эноксапарина натрия у пациентов пожилого возраста, если у них отсутствует нарушение функции почек, не требуется.
Пациенты с нарушениями функции почек
Тяжёлые нарушения функции почек (клиренс креатинина менее 30 мл/мин)
Доза эноксапарина натрия снижается в соответствии с представленными ниже таблицами, так как у этих пациентов отмечается увеличение системной экспозиции (продолжительности действия) препарата.
При применении препарата с лечебной целью рекомендуется следующая коррекция режима дозирования:
| Обычный режим дозирования | Режим дозирования при тяжёлой почечной недостаточности |
| 1 мг/кг массы тела подкожно два раза в сутки | 1 мг/кг массы тела подкожно один раз в сутки |
| 1,5 мг/кг массы тела подкожно один раз в сутки | 1 мг/кг массы тела подкожно один раз в сутки |
| Лечение острого инфаркта миокарда с подъёмом сегмента ST у пациентов моложе 75 лет | |
| Однократно внутривенное болюсное введение 30 мг плюс 1 мг/кг массы тела подкожно; с последующим подкожным введением в дозе 1 мг/кг массы тела два раза в сутки (максимально 100 мг для каждой из двух первых подкожных инъекций) | Однократно внутривенное болюсное введение 30 мг плюс 1 мг/кг массы тела подкожно; с последующим подкожным введением в дозе 1 мг/кг массы тела один раз в сутки (максимально 100 мг только для первой подкожной инъекции) |
| Лечение острого инфаркта миокарда с подъёмом сегмента ST у пациентов 75 лет и старше | |
| 0,75 мг/кг массы тела подкожно два раза в сутки без начального внутривенного болюсного введения (максимально 75 мг для каждой из двух первых подкожных инъекций) | 1 мг/кг массы тела подкожно один раз в сутки без начального внутривенного болюсного введения (максимально 100 мг только для первой подкожной инъекции) |
При применении препарата с профилактической целью у пациентов с умеренным риском развития тромбоэмболических осложнений рекомендуется коррекция режима дозирования, представленная в таблице ниже.
| Обычный режим дозирования | Режим дозирования при тяжёлой почечной недостаточности |
| 40 мг подкожно один раз в сутки | 20 мг подкожно один раз в сутки |
| 20 мг подкожно один раз в сутки | 20 мг подкожно один раз в сутки |
Рекомендованная коррекция режима дозирования не применяется при гемодиализе.
При лёгком (клиренс креатинина 50–80 мл/мин) и умеренном (клиренс креатинина 30–50 мл/мин) нарушении функции почек
Коррекции дозы не требуется, однако пациенты должны находиться под тщательным наблюдением врача.
Пациенты с нарушениями функции печени
В связи с отсутствием клинических исследований, препарат Клексан® следует применять с осторожностью у пациентов с нарушениями функции печени.
Побочное действие
Изучение побочных эффектов эноксапарина натрия проводилось у более чем 15000 пациентов, участвовавших в клинических исследованиях, из них у 1776 пациентов — при профилактике венозных тромбозов и эмболий при общехирургических и ортопедических операциях; у 1169 пациентов — при профилактике венозных тромбозов и эмболий у пациентов, находящихся на постельном режиме, вследствие острых терапевтических заболеваний; у 559 пациентов — при лечении тромбоза глубоких вен с тромбоэмболией лёгочной артерии или без тромбоэмболии лёгочной артерии; у 1578 пациентов — при лечении нестабильной стенокардии и инфаркта миокарда без зубца Q; у 10176 пациентов — при лечении инфаркта миокарда с подъёмом сегмента ST. Режим введения эноксапарина натрия отличался в зависимости от показаний. При профилактике венозных тромбозов и эмболий при общехирургических и ортопедических операциях или у пациентов, находящихся на постельном режиме, вводилось 40 мг подкожно один раз в сутки. При лечении тромбоза глубоких вен с тромбоэмболией лёгочной артерии или без неё, пациенты получали эноксапарин натрия из расчёта 1 мг/кг массы тела подкожно каждые 12 ч или 1,5 мг/кг массы тела подкожно один раз в сутки. При лечении нестабильной стенокардии и инфаркта миокарда без зубца Q доза эноксапарина натрия составляла 1 мг/кг массы тела подкожно каждые 12 ч, а в случае инфаркта миокарда с подъёмом сегмента ST проводилось внутривенное болюсное введение 30 мг с последующим введением 1 мг/кг массы тела подкожно каждые 12 ч.
Нежелательные реакции были классифицированы по частоте возникновения следующим образом: очень частые (≥1/10), частые (≥1/100 — <1/10), нечастые (≥1/1 000 — <1/100), редкие (≥1/10 000 — <1/1 000), очень редкие (<1/10 000), или частота неизвестна (по имеющимся данным частоту встречаемости нежелательной реакции оценить не представляется возможным). Нежелательные реакции, наблюдавшиеся после выхода препарата на рынок, были отнесены к частоте «частота неизвестна».
Нарушения со стороны сосудов
Кровотечения
В клинических исследованиях кровотечения были наиболее часто встречающимися нежелательными реакциями. К ним относились большие кровотечения, наблюдавшиеся у 4,2 % пациентов (кровотечение считалось большим, если оно сопровождалось снижением содержания гемоглобина на 2 г/л и более, требовало переливания 2 или более доз компонентов крови; а также, если оно было забрюшинным или внутричерепным). Некоторые из этих случаев были летальными.
Как и при применении других антикоагулянтов при применении эноксапарина натрия возможно возникновение кровотечения, особенно при наличии факторов риска, способствующих развитию кровотечения, при проведении инвазивных процедур или применении препаратов, нарушающих гемостаз (см. разделы «Особые указания» и «Взаимодействие с другими лекарственными средствами»).
При описании кровотечений ниже знак «*» означает указание на следующие виды кровотечений: гематома, экхимозы (кроме развившихся в месте инъекции), раневые гематомы, гематурия, носовые кровотечения, желудочно-кишечные кровотечения.
Очень частые
Кровотечения* при профилактике венозных тромбозов у хирургических пациентов и лечении тромбоза глубоких вен с тромбоэмболией лёгочной артерии или без неё.
Частые
Кровотечения* при профилактике венозных тромбозов у пациентов, находящихся на постельном режиме, и при лечении нестабильной стенокардии, инфаркта миокарда без зубца Q и инфаркта миокарда с подъёмом сегмента ST.
Нечастые
Забрюшинные кровотечения и внутричерепные кровоизлияния у пациентов при лечении тромбоза глубоких вен с тромбоэмболией лёгочной артерии или без неё, а также при лечении инфаркта миокарда с подъёмом сегмента ST.
Редкие
Забрюшинные кровотечения при профилактике венозных тромбозов у хирургических пациентов и при лечении нестабильной стенокардии и инфаркта миокарда без зубца Q.
Тромбоцитопения и тромбоцитоз
Очень частые
Тромбоцитоз (количество тромбоцитов в периферической крови более 400 × 109/л) при профилактике венозных тромбозов у хирургических пациентов и лечении тромбоза глубоких вен с тромбоэмболией лёгочной артерии или без неё.
Частые
Тромбоцитоз при лечении пациентов с острым инфарктом миокарда с подъёмом сегмента ST.
Тромбоцитопения при профилактике венозных тромбозов у хирургических пациентов и лечении тромбоза глубоких вен с тромбоэмболией лёгочной артерии или без неё, а также при остром инфаркте миокарда с подъёмом сегмента ST.
Нечастые
Тромбоцитопения при профилактике венозных тромбозов у пациентов, находящихся на постельном режиме, и при лечении нестабильной стенокардии и инфаркта миокарда без зубца Q.
Очень редкие
Иммунно-аллергическая тромбоцитопения при лечении пациентов с острым инфарктом миокарда с подъёмом сегмента ST.
Другие клинически значимые нежелательные реакции вне зависимости от показаний — эти нежелательные реакции, представленные ниже, сгруппированы по системно-органным классам, даны с указанием определённой выше частоты их возникновения и в порядке уменьшения их тяжести.
Нарушения со стороны иммунной системы
Частые
Аллергические реакции.
Редкие
Анафилактические и анафилактоидные реакции (см. также ниже подраздел «Данные, полученные после выхода препарата на рынок»).
Нарушения со стороны печени и желчевыводящих путей
Очень частые
Повышение активности «печёночных» ферментов, главным образом, повышение активности трансаминаз, более чем в три раза превышающее верхнюю границу нормы).
Нарушения со стороны кожи и подкожных тканей
Частые
Крапивница, зуд, эритема.
Нечастые
Буллёзный дерматит.
Общие расстройства и нарушения в месте инъекции
Частые
Гематома в месте инъекции, боль в месте инъекции, отёк в месте инъекции, кровотечение, реакции повышенной чувствительности, воспаление, образование уплотнений в месте инъекции.
Нечастые
Раздражение в месте инъекции, некроз кожи в месте инъекции.
Лабораторные и инструментальные данные
Редкие
Гиперкалиемия.
Данные, полученные после выхода препарата на рынок
Следующие нежелательные реакции отмечались во время постмаркетингового применения препарата Клексан®. Об этих побочных реакциях имелись спонтанные сообщения, и их частота была определена как «частота неизвестна» (не может быть установлена по имеющимся данным).
Нарушения со стороны иммунной системы
Анафилактические/анафилактоидные реакции, включая шок.
Нарушения со стороны нервной системы
Головная боль.
Нарушения со стороны сосудов
При применении эноксапарина натрия на фоне спинальной/эпидуральной анестезии или спинальной пункции отмечались случаи развития спинальной гематомы (или нейроаксиальной гематомы). Эти реакции приводили к развитию неврологических нарушений различной степени тяжести, включая стойкий или необратимый паралич (см. раздел «Особые указания»).
Нарушения со стороны крови или лимфатической системы
Геморрагическая анемия.
Случаи развития иммунно-аллергической тромбоцитопении с тромбозом; в некоторых случаях тромбоз осложнялся развитием инфаркта органов или ишемии конечностей (см. раздел «Особые указания», подраздел «Контроль количества тромбоцитов в периферической крови».
Эозинофилия.
Нарушения со стороны кожи и подкожных тканей
В месте инъекции может развиться кожный васкулит, некроз кожи, которым обычно предшествует появление пурпуры или эритематозных папул (инфильтрированных и болезненных). В этих случаях терапию препаратом Клексан® следует прекратить.
Возможно образование твёрдых воспалительных узелков-инфильтратов в месте инъекций препарата, которые исчезают через несколько дней и не являются основанием для отмены препарата.
Алопеция.
Нарушения со стороны печени и желчевыводящих путей
Гепатоцеллюлярное поражение печени.
Холестатическое поражение печени.
Нарушения со стороны скелетно-мышечной и соединительной ткани
Остеопороз при длительной терапии (более трёх месяцев).
Передозировка
Случайная передозировка Клексана при внутривенном, экстракорпоральном или подкожном применении может привести к геморрагическим осложнениям. При приёме внутрь даже больших доз всасывание препарата маловероятно.
Антикоагулянтные эффекты можно, в основном, нейтрализовать путём медленного внутривенного введения протамина сульфата, доза которого зависит от дозы введённого Клексана. Один мг (1 мг) протамина сульфата нейтрализует антикоагулянтный эффект одного мг (1 мг) Клексана (см. информацию о применении солей протамина), если эноксапарин натрия вводился не более, чем за 8 часов до введения протамина. 0,5 мг протамина нейтрализует антикоагулянтный эффект 1 мг Клексана, если с момента введения последнего прошло более 8 часов или при необходимости введения второй дозы протамина. Если же после введения эноксапарин натрия прошло 12 и более часов, введения протамина не требуется. Однако, даже при введении больших доз протамина сульфата, анти-Ха активность Клексана полностью не нейтрализуется (максимально на 60 %).
Взаимодействие с другими лекарственными средствами
Препарат Клексан® нельзя смешивать с другими препаратами!
При одновременном применении с препаратами, влияющими на гемостаз (салицилатами системного действия, ацетилсалициловой кислотой, нестероидными противовоспалительными средствами [включая кеторолак], декстраном с молекулярной массой 40 кДа, тиклопидином и клопидогрелом, системными глюкокортикостероидами, тромболитиками или антикоагулянтами, другими антитромбоцитарными препаратами [включая антагонисты гликопротеина IIb/IIIa]), возрастает риск развития кровотечения (см. «Особые указания»).
Особые указания
Общие
Низкомолекулярные гепарины не являются взаимозаменяемыми, так как они различаются по процессу производства, молекулярной массе, специфической анти-Ха активности, единицам дозирования и режиму дозирования, с чем связаны различия в их фармакокинетике и биологической активности (антитромбиновая активность и взаимодействие с тромбоцитами). Поэтому требуется строго выполнять рекомендации по применению для каждого препарата, относящегося к классу низкомолекулярных гепаринов.
Кровотечение
Как и при применении других антикоагулянтов, при введении препарата Клексан® возможно развитие кровотечений любой локализации (см. раздел «Побочное действие»). При развитии кровотечения необходимо найти его источник и назначить соответствующее лечение.
Кровотечения у пациентов пожилого возраста
При применении препарата Клексан® в профилактических дозах у пациентов пожилого возраста не отмечено увеличения риска развития кровотечений.
При применении препарата в терапевтических дозах у пациентов пожилого возраста (особенно в возрасте 80 лет и старше) существует повышенный
риск развития кровотечений. Рекомендуется проведение тщательного наблюдения за состоянием таких пациентов (см. раздел «Фармакокинетика» и раздел «Способ применения и дозы», подраздел «Пациенты пожилого возраста»).
Одновременное применение других препаратов, влияющих на гемостаз
Рекомендуется, чтобы применение препаратов, влияющих на гемостаз (салицилатов, в том числе ацетилсалициловой кислоты, нестероидных противовоспалительных препаратов, включая кеторолак; декстрана с молекулярной массой 40 кДа, тиклопидина, клопидогрела; глюкокортикостероидных препаратов, тромболитиков, антикоагулянтов, антиагрегантов, включая антагонисты гликопротеиновых рецепторов IIb/IIIa), было прекращено до начала лечения эноксапарином натрия, за исключением случаев, когда их применение является необходимым. Если показаны комбинации эноксапарина натрия с этими препаратами, то следует проводить тщательное клиническое наблюдение и мониторинг соответствующих лабораторных показателей.
Почечная недостаточность
У пациентов с нарушением функции почек существует риск развития кровотечения в результате увеличения системной экспозиции эноксапарина натрия.
У пациентов с тяжёлыми нарушениями функции почек (клиренс креатинина менее 30 мл/мин) отмечается значительное увеличение экспозиции эноксапарина натрия, поэтому рекомендуется проводить коррекцию дозы как при профилактическом, так и терапевтическом применении препарата. Хотя не требуется проводить коррекцию дозы у пациентов с лёгкими и умеренными нарушениями функции почек (клиренс креатинина 30–50 мл/мин или 50–80 мл/мин), рекомендуется проведение тщательного контроля состояния таких пациентов (см. разделы «Фармакокинетика» и «Способ применения и дозы», подраздел «Пациенты с почечной недостаточностью»).
Низкая масса тела
Отмечалось увеличение экспозиции эноксапарина натрия при его профилактическом применении у женщин с массой тела менее 45 кг и у мужчин с массой тела менее 57 кг, что может приводить к повышенному риску развития кровотечений. Рекомендуется проведение тщательного контроля состояния таких пациентов.
Пациенты с ожирением
Пациенты с ожирением имеют повышенный риск развития тромбозов и эмболий. Безопасность и эффективность применения эноксапарина натрия в профилактических дозах у пациентов с ожирением (ИМТ более 30 кг/м ) до конца не определена и нет общего мнения по коррекции дозы. Этих пациентов следует внимательно наблюдать на предмет развития симптомов и признаков тромбозов и эмболий.
Контроль количества тромбоцитов в периферической крови
Риск развития антитело-опосредованной гепарин-индуцированной тромбоцитопении существует и при применении низкомолекулярных гепаринов. Если развивается тромбоцитопения, то её обычно выявляют между 5-м и 21-м днями после начала терапии эноксапарином натрия. В связи с этим рекомендуется регулярно контролировать количество тромбоцитов в периферической крови до начала лечения препаратом Клексан® и во время его применения. При наличии подтвержденного значительного снижения количества тромбоцитов (на 30–50 % по сравнению с исходным показателем) необходимо немедленно отменить эноксапарин натрия и перевести пациента на другую терапию.
Спинальная/эпидуральная анестезия
Описаны случаи возникновения нейроаксиальных гематом при применении препарата Клексан® при одновременном проведении спинальной/эпидуральной анестезии с развитием длительно существующего или необратимого паралича. Риск возникновения этих явлений снижается при применении препарата в дозе 40 мг или ниже. Риск повышается при применении более высоких доз препарата Клексан®, а также при использовании постоянных катетеров после операции, или при одновременном применении дополнительных препаратов, влияющих на гемостаз, таких как нестероидные противовоспалительные препараты (см. раздел «Взаимодействие с другими лекарственными средствами»). Риск также повышается при травматически проведённой или повторной спинномозговой пункции или у пациентов, имеющих в анамнезе указания на перенесённые операции в области позвоночника или деформацию позвоночника.
Для снижения возможного риска кровотечения, связанного с применением эноксапарина натрия и проведением эпидуральной или спинальной анестезии/анальгезии необходимо учитывать фармакокинетический профиль препарата (см. раздел «Фармакокинетика»). Установку или удаление катетера лучше проводить при низком антикоагулянтном эффекте эноксапарина натрия, однако точное время для достижения достаточного снижения антикоагулянтного эффекта у разных пациентов неизвестно. Установка или удаление катетера должны проводиться спустя, как минимум, 12 ч после введения более низких доз препарата Клексан® (20 мг один раз в сутки, 30 мг один или два раза в сутки, 40 мг один раз в сутки) и, как минимум, через 24 ч после введения более высоких доз препарата Клексан® (0,75 мг/кг массы тела два раза в сутки, 1 мг/кг массы тела два раза в сутки, 1,5 мг/кг массы тела один раз в сутки). В эти временные точки все ещё продолжает выявляться анти-Ха активность препарата, и отсрочки по времени не являются гарантией того, что развития нейроаксиальной гематомы удастся избежать. Пациентам, получающим эноксапарин натрия в дозах 0,75 мг/кг массы тела два раза в сутки или 1 мг/кг массы тела два раза в сутки, при таком (двукратном в течение суток) режиме дозирования, не следует вводить вторую дозу, для того чтобы увеличить интервал перед установкой или заменой катетера. Точно так же, следует рассмотреть вопрос о возможности отсрочки введения следующей дозы препарата, как минимум, на 4 ч, исходя из оценки соотношения польза/риск (риск развития тромбоза и кровотечений при проведении процедуры, с учётом наличия у пациентов факторов риска). Однако дать чёткие рекомендации по времени введения следующей дозы эноксапарина натрия после удаления катетера не представляется возможным. Следует учитывать, что у пациентов с клиренсом креатинина менее 30 мл/мин выведение эноксапарина натрия замедляется. Поэтому, у данной категории пациентов следует рассмотреть вопрос об удвоении времени от момента удаления катетера: как минимум, 24 ч для более низких доз эноксапарина натрия (30 мг один раз в сутки) и, как минимум, 48 ч для более высоких доз (1 мг/кг массы тела в сутки).
Если по назначению врача применяется антикоагулянтная терапия во время проведения эпидуральной/спинальной анестезии или люмбальной пункции, необходимо постоянное наблюдение за пациентом для выявления любых неврологических симптомов, таких как боли в спине, нарушение сенсорных и моторных функций (онемение или слабость в нижних конечностях), нарушение функции кишечника и/или мочевого пузыря. Пациента необходимо проинструктировать о необходимости немедленного информирования врача при возникновении вышеописанных симптомов. При подозрении на симптомы, характерные для гематомы спинного мозга, необходимы срочная диагностика и лечение, включая, при необходимости, декомпрессию спинного мозга.
Гепарин-индуцированная тромбоцитопения
С особой осторожностью препарат Клексан® следует применять у пациентов, в анамнезе которых имеются сведения о гепарин-индуцированной тромбоцитопении в сочетании с тромбозом или без него. Риск развития гепарин-индуцированной тромбоцитопении может сохраняться в течение нескольких лет. Если анамнестически предполагается наличие гепарин-индуцированной тромбоцитопении, то тесты на агрегацию тромбоцитов in vitro имеют ограниченное значение при прогнозировании риска её развития. Решение о применении препарата Клексан® в таком случае можно принимать только после консультации с соответствующим специалистом.
Чрескожная коронарная ангиопластика
С целью минимизации риска кровотечения, связанного с инвазивной сосудистой инструментальной манипуляцией при лечении нестабильной стенокардии и инфаркта миокарда без зубца Q и острого инфаркта миокарда с подъёмом сегмента ST, эти процедуры следует проводить в интервалах между введением препарата Клексан®. Это необходимо для того, чтобы достигнуть гемостаза после проведения чрескожного коронарного вмешательства. При использовании закрывающего устройства интродьюсер бедренной артерии может быть удалён немедленно. При применении мануальной (ручной) компрессии интродьюсер бедренной артерии следует удалить через 6 ч после последней внутривенной или подкожной инъекции эноксапарина натрия. Если лечение эноксапарином натрия продолжается, то следующую дозу следует вводить не ранее, чем через 6–8 ч после удаления интродьюсера бедренной артерии. Необходимо следить за местом введения интродьюсера, чтобы своевременно выявить признаки кровотечения и образования гематомы.
Пациенты с механическими искусственными клапанами сердца
Применение препарата Клексан® для профилактики тромбообразования у пациентов с механическими искусственными клапанами сердца изучено недостаточно. Имеются отдельные сообщения о развитии тромбоза клапанов сердца у пациентов с механическими искусственными клапанами сердца на фоне терапии эноксапарином натрия для профилактики тромбообразования. Оценка этих сообщений ограничена из-за наличия конкурирующих факторов, способствующих развитию тромбоза искусственных клапанов сердца, включая основное заболевание, и из-за недостаточности клинических данных.
Беременные женщины с механическими искусственными клапанами сердца
Применение препарата Клексан® для профилактики тромбообразования у беременных женщин с механическими искусственными клапанами сердца изучено недостаточно. В клиническом исследовании беременных женщин с механическими искусственными клапанами сердца при применении эноксапарина натрия в дозе 1 мг/кг массы тела два раза в сутки для уменьшения риска тромбозов и эмболий, у 2-х из 8-ми женщин образовались тромбы, приведшие к блокированию клапанов сердца и к смерти матери и плода.
Имеются отдельные постмаркетинговые сообщения о тромбозе клапанов сердца у беременных женщин с механическими искусственными клапанами сердца, получавших лечение эноксапарином для профилактики тромбообразования.
Беременные женщины с механическими искусственными клапанами сердца имеют высокий риск развития тромбоза и эмболии.
Лабораторные тесты
В дозах, применяемых для профилактики тромбоэмболических осложнений, препарат Клексан® существенно не влияет на время кровотечения и показатели свёртывания крови, а также на агрегацию тромбоцитов или на связывание их с фибриногеном.
При повышении дозы может удлиняться АЧТВ и активированное время свёртывания крови. Увеличение АЧТВ и активированного времени свёртывания не находятся в прямой линейной зависимости от увеличения антикоагулянтной активности препарата, поэтому нет необходимости в их мониторинге.
Профилактика венозных тромбозов и эмболий у пациентов с острыми терапевтическими заболеваниями, находящихся на постельном режиме
В случае развития острой инфекции, острых ревматических состояний профилактическое применение эноксапарина натрия оправдано только, если вышеперечисленные состояния сочетаются с одним из нижеперечисленных факторов риска венозного тромбообразования:
- возраст более 75 лет;
- злокачественные новообразования;
- тромбозы и эмболии в анамнезе;
- ожирение;
- гормональная терапия;
- сердечная недостаточность;
- хроническая дыхательная недостаточность.
Влияние на способность управлять транспортными средствами, механизмами
Препарат Клексан® не оказывает влияния на способность управлять транспортными средствами и механизмами.
Форма выпуска
Раствор для инъекций 2000 анти-Ха МЕ/0,2 мл; 4000 анти-Ха МЕ/0,4 мл; 6000 анти-Ха МЕ/0,6 мл; 8000 анти-Ха МЕ/0,8 мл; 10000 анти-Ха МЕ/1 мл.
1 вид упаковки
По 0,2 мл или 0,4 мл или 0,6 мл или 0,8 мл или 1,0 мл раствора препарата в стеклянный шприц (тип I) соответственно. По 2 шприца в блистер. По 1 или 5 блистеров вместе с инструкцией по применению в картонную пачку.
2 вид упаковки
По 0,2 мл или 0,4 мл или 0,6 мл или 0,8 мл или 1,0 мл раствора препарата в стеклянный шприц (тип I) с защитной системой иглы соответственно. По 2 шприца в блистер. По 1 или 5 блистеров вместе с инструкцией по применению в картонную пачку.
Хранение
При температуре не выше +25 °C.
Хранить в недоступном для детей месте!
Срок годности
3 года.
По истечении срока годности применять препарат нельзя.
Условия отпуска из аптек
Отпускают по рецепту.
Производитель
Содержание
- Особенности препарата
- Принцип действия
- Разрешен ли при беременности?
- Когда назначают будущим мамам?
- Противопоказания
- Побочные действия
- Инструкция по применению
- Отзывы
- Аналоги
В организме беременной женщины происходят серьезные изменения, которые иногда бывают опасными для вынашивания малютки. К ним можно отнести повышение вязкости крови и усиление активности тромбоцитов. При таких проблемах возможно возникновение тромбов, поэтому будущим мамам выписывают антикоагулянты, например, «Клексан».
Особенности препарата
«Клексан» представляет собой лекарство из группы антикоагулянтов с прямым действием. Он выпускается компанией «Санофи» только в инъекционной форме, как и многие другие средства данной группы. Лекарство является бледно-желтой или бесцветной жидкостью, которая полностью прозрачная. Оно продается в отдельно упакованных стеклянных шприцах, вмещающих от 0,2 до 0,8 мл раствора. В одной пачке содержится 2 или 10 шприцев.

Действие «Клексана» обеспечивает соединение под названием «эноксапарин натрия». Его дозировка измеряется в особых единицах – анти-Ха МЕ. Количество таких единиц на 0,1 мл – 1000, то есть в одном шприце содержится от 2000 до 8000 анти-Ха МЕ. Единственное вспомогательное вещество – это стерильная вода. Приобрести лекарство можно исключительно после предъявления рецепта, его хранение рекомендовано при температуре ниже +25 градусов, а срок годности составляет 3 года.
Принцип действия
Главный ингредиент «Клексана» по своей структуре является низкомолекулярным гепарином, получаемым из гепарина благодаря щелочному гидролизу. У него имеется высокая анти-Ха активность, за счет которой препарат угнетает фактор свертывания крови Х, который при активизации переходит в форму Ха.
Функцией такого фактора является стимуляция перехода протромбина в активную форму ІІа, в результате чего образуется тромбин и в крови формируются сгустки. Соответственно, использование «Клексана» препятствует активизации протромбина, что предотвращает появление тромбов при высоком риске их возникновения.

Разрешен ли при беременности?
В инструкции к «Клексану» указано, что сведения о возможности проникновения активного вещества препарата сквозь плацентарный барьер отсутствуют, так как исследования данного препарата с участием беременных не проводились. Несмотря на то, что у животных такой медикамент не вызвал никаких негативных последствий, ручаться за их отсутствие у людей сложно, поэтому использование «Клексана» во время беременности допускается лишь в исключительных ситуациях, когда без него не обойтись.
Обычно препарат выписывают на основе данных лабораторного исследования, если они подтвердили высокий риск появления тромбоза. В таких случаях возникновение тромбов угрожает жизни и будущей матери, и плоду, поэтому применение «Клексана» будет оправданным.
При этом во время лечения беременной следует контролировать ее состояние и регулярно делать анализы, чтобы не допустить кровотечений и снижения количества тромбоцитов.

В 1 триместре от использования «Клексана» все же стараются отказаться, если такая возможность существует. В это время органы плода лишь начинают формироваться, и риск неблагоприятного влияния на этот процесс довольно велик. Инъекции на ранних сроках востребованы после ЭКО, а также для пациенток с невынашиванием, причиной которого выступают проблемы со свертываемостью крови. Таким женщинам после замершей беременности или выкидыша «Клексан» начинают колоть еще во время планирования зачатия.
На поздних сроках увеличившаяся матка давит на сосуды, что способствует застою крови и образованию сгустков. Особенно опасно, если тромбы появляются в плацентарной системе кровотока, ведь это препятствует доступу кислорода к малышу и может спровоцировать серьезные осложнения. По этой причине врач может назначить на 33 неделе или другом сроке «Клексан», но с повышенной осторожностью.

Когда назначают будущим мамам?
Как уже упоминалось, главная причина назначения «Клексана» в период вынашивания малыша – это повышение свертываемости крови. Лекарство назначают при отклонениях в показателях коагулограммы, например, если увеличился протромбиновый индекс, поднялся D-димер, повышен протромбин (бывает при мутации гена) или обнаружено повышение фибриногена.
Препарат также показан:
- при высоком риске венозного тромбоза вследствие общехирургических или ортопедических манипуляций;
- если женщине пришлось длительное время поддерживать постельный режим, что тоже может быть отягощающим фактором для появления тромбов;
- при выявлении тромбов в глубоких венах, а также при тромбоэмболиях;
- если пациентка находится на гемодиализе;
- если диагностировали нестабильную стенокардию или острое поражение миокарда.

Противопоказания
Даже если «Клексан» показан женщине, врач может отказаться от использования этого лекарства, если у пациентки обнаружили повышенную чувствительность к эноксапарину или другим прямым антикоагулянтам. Медикамент запрещен в случае наличия кровотечений и с осторожностью применяется при риске развития такого побочного эффекта, например, при сосудистых аневризмах, перикардите, васкулитах, сахарном диабете, высоком давлении крови, недавно перенесенной операции на глазах или мозге.
«Клексан» не используют, если женщина уже получала такой препарат в прошлом, и он стал причиной серьезных побочных явлений, например, снижения тромбоцитов. При низкой массе тела нужна осторожность и правильный расчет дозы, чтобы не вызвать передозировку.
Если медикамент назначен в 3-м триместре и планируется эпидуральная анестезия, отмена антикоагулянта должна быть проведена минимум за 12 часов до манипуляции.

Отдельно нужно упомянуть о лекарственной совместимости «Клексана», ведь для применения такого препарата есть немало ограничений, связанных с его возможным взаимодействием с другими медикаментозными средствами. Так, инъекции не следует совмещать с приемом других тромболитиков («Фрагмин», «Гепарин»), препаратов ацетилсалициловой кислоты («Тромбоасс», «Кардиомагнил»), системных глюкокортикоидов (с «Метипредом»). Возможность использования с другими лекарствами («Транексамом», «Дициноном», «Ангиовитом», «Дюфастоном» и так далее) надо уточнять у лечащего врача.
Побочные действия
Большинство женщин, которым довелось использовать «Клексан» при беременности, жалуются на возникновение местных побочных эффектов. Среди них отмечают синяки, болевые ощущения, покраснение места укола, воспаление кожи, появление уплотнений, отечности и так далее. Если они беспокоят будущую маму, следует сообщить о подобных явлениях лечащему врачу.
Не менее частой негативной реакцией на «Клексан» являются кровотечения. Их возникновение возможно при наличии дополнительных факторов риска, например, если женщина одновременно принимает и другие лекарства, влияющие на состояние крови. К таким побочным эффектам относятся гематомы, кровотечения из носа, выявление крови в моче, мазня из влагалища (коричневые выделения), точечные кровоизлияния и так далее.
Они также могут провоцироваться излишне высокой дозировкой лекарства.
В общем анализе крови женщин, получающих «Клексан», может повышаться уровень тромбоцитов, но иногда наблюдается и тромбоцитопения. Еще одним побочным явлением, которое можно заметить в биохимическом анализе крови, является повышенная активность ферментов печени. Кроме того, некоторые пациентки реагируют на препарат аллергической реакцией, например, кожным зудом, крапивницей или другими симптомами аллергии.


Инструкция по применению
В большинстве случаев «Клексан» используется подкожно, а вводить медикамент внутримышечно запрещается. Если существует угроза жизни, препарат колют внутривенно с помощью венозного катетера. При этом смешивать лекарство допустимо лишь с физиологическим раствором или 5%-ной глюкозой.
Внутривенное применение возможно лишь в условиях стационара. Колоть лекарство подкожно тоже рекомендуется в медицинском учреждении, но при необходимости длительной терапии вводить лекарство можно и на дому.
Если женщина вынуждена делать инъекции себе самостоятельно, то первые несколько уколов стоит доверить опытной медсестре, а потом уже попробовать выполнить инъекцию самой. Это поможет сориентироваться, как правильно проводить манипуляцию и какие должны быть ощущения в норме.

При самостоятельном применении «Клексана» нужно знать об определенных нюансах.
- Шприцы с раствором уже готовы к применению и удалять из них пузырьки воздуха не требуется. Если дозировка в одном шприце низкая, то избавление от пузырьков может привести к потере определенного процента активного вещества, что крайне нежелательно.
- Перед манипуляцией требуется провести очистку кожи. Женщине надо не только помыть руки водой с мылом, но и промыть часть кожи, куда будет выполняться инъекция, после чего просушить ее.
- Во время процедуры желательно лежать, однако допустимо делать укол и в положении сидя. При этом важно расслабиться и убедиться, что женщине хорошо видна часть кожи, куда будет выполняться укол.
- Традиционной областью для введения лекарства является живот. Укол делают в переднебоковую или заднебоковую поверхность по очереди: в один день лекарство вводится справа, во второй – слева и так далее. Место введения «Клексана» должно быть на расстоянии не менее 5 см от пупка. Если на поверхности кожи имеются кровоподтеки или «шишки» от предыдущих инъекций, от них тоже надо отступить минимум 5 см.
- Перед процедурой нужно протереть место укола ватной турундой со спиртом. Складку кожи на животе надо захватить двумя пальцами и удерживать до конца процедуры. Иголку вводят вертикально, чтобы она вошла в кожную складку не сбоку, а под прямым углом. Кроме того, важно ввести иглу полностью на всю длину.
- Медикамент вводится нажиманием пальца на поршень на всю его длину, пока весь раствор не попадет под кожу. В это время срабатывает защитный механизм, благодаря которому игла автоматически закрывается. Лишь после этого складку отпускают.
- Чтобы извлечь иглу, надо потянуть ее вертикально назад так, чтобы шприц не отклонялся в сторону. В конце манипуляции к месту укола нужно приложить вату со спиртом, но массировать место инъекции не следует, иначе могут образоваться синяки.
Дозировку «Клексана» для каждой пациентки определяют индивидуально, учитывая риск развития тромбов и состояние женщины. Схема применения лекарства тоже устанавливается для конкретной будущей мамы отдельно.
В большинстве случаев препарат требуется колоть раз в день, но иногда суточную дозировку делят на две инъекции.
Увеличение дозы возможно только по указанию врача, а отменяют медикамент постепенно, чтобы не вызвать кровопотерю. Резко прекратить колоть «Клексан» можно лишь при риске преждевременных родов или обнаружении внутреннего кровотечения.
Отзывы
О применении «Клексана» в период вынашивания ребенка можно встретить в основном хорошие отзывы. Лекарство называют эффективным и подтверждают его способность предотвращать тромбоз. Многие женщины отмечают, что такие инъекции позволяют нормально доносить ребенка при опасных изменениях в коагулограмме. Среди недостатков препарата упоминают необходимость колоть в живот (неудобно, иногда больно), высокую цену, частое появление синяков и уплотнений. По мнению врачей, «Клексан» невреден для плода и при наличии строгих показаний помогает сохранить беременность.
Аналоги
Существуют аналоги «Клексана» по активному веществу, тоже действующие на организм за счет эноксапарина натрия. К ним относятся «Эниксум», «Гемапаксан», «Эноксапарин натрия», «Анфибра». Все эти лекарства представлены растворами для инъекций, назначаются в тех же ситуациях и имеют такие же ограничения, как и «Клексан», поэтому они могут заменить его при необходимости.


Для замены «Клексана» могут применяться и другие антикоагулянты, например, «Фраксипарин». Такое средство, тоже представленное отдельными шприцами с раствором, назначают для профилактики возникновения тромбов. Во время беременности лечение «Фраксипарином» допустимо лишь по предписанию врача, ведь при неправильной дозировке оно вызывает кровотечение и может быть вреден для плода. К тому же по сравнению с «Клексаном» у такого лекарства немного другая активность, поэтому вопрос замены должен решать специалист.
О том, как самостоятельно делать инъекции «Клексана», смотрите в следующем видео.