V.F. Snegirev Archives of Obstetrics and Gynecology. 2018, 5(2) DOI http://dx.doi.org/10.18821/2313-8726-2018-5-2-106-112
Guidelines for practitioners
В помощь практическому врачу
© КАПТИЛЬНЫИ В.А., БЕЛОВА А.В., 2017 УДК 618.15-072.1
Каптильный В.А., Белова А.В.
МЕТОДИКА ПРОВЕДЕНИЯ ОБЗОРНОЙ И РАСШИРЕННОЙ КОЛЬПОСКОПИИ
ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России (Сеченовский университет), 119991, г. Москва
Для корреспонденции: Каптильный Виталий Александрович, канд. мед. наук, доцент каф. акушерства и гинекологии № 1 лечебного факультета ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, e-mail: 1mgmu@mail.ru
Данный обзор посвящён методике проведения кольпоскопии в современной акушерско-гинекологической практике. Отдельное внимание уделено ценности данного метода, диагностической значимости результатов обследования. Рассмотрена подготовка к исследованию, цели и методика его проведения. Прилагаемые фотографии подробно иллюстрируют все этапы проведения кольпоскопии.
Ключевые слова : кольпоскопия; патология шейки матки; цервикальный рак; дисплазия.
Для цитирования: Каптильный В.А., Белова А.В. Методика проведения обзорной и расширенной кольпоскопии. Архив акушерства и гинекологии им. В.Ф. Снегирёва. 2018; 5(2): 106-112. DOI http://dx.doi.org/10.18821/2313-8726-2018-5-2-106-112
Kaptilny V.A, BelovaA.V.
METHODS OF PERFORMING A PLAIN AND ADVANCED COLPOSCOPY
I.M. Sechenov First Moscow State Medical University, Moscow, 119991, Russian Federation
This review is devoted to the technique of the performing colposcopy in the modern obstetrical and gynecological practice. Special attention is paid to the value of this method, the diagnostic significance of the results of the survey. The preparation for the study, the purpose, and methodology of its implementation are considered. The presented photographs illustrate in detail all the stages of the course of colposcopy.
Keywords: colposcopy; pathology of the cervix uterus; cervical cancer; dysplasia.
For citation: Kaptilny V.A, Belova A . V. Methods of performing a plain and advanced colposcopy. V.F. Snegirev Archives of Obstetrics and Gynecology, Russian journal. 2018; (2): 106-112 (In Russ.). DOI: http://dx.doi.org/10.18821/2313-8726-2018-5-2-106-112
For correspondence: Vitaly A. Kaptilny, MD, PhD, leading researcher of Research Department of Women’s Health of Research Center, Assistant of the Department of Obstetrics and Gynecology No 1 of the I.M. Sechenov First Moscow State Medical University, Moscow, 119991, Russian Federation. E-mail: 1mgmu@mail.ru Conflict of interest. The authors declare no conflict of interest. Acknowledgment. The study had no sponsorship .
Received 28.11.2017 Accepted 27.03.2018
Кольпоскопия (от греческого: ко>лю<;, kolpos — влагалище и skopos — смотреть) — это диагностическая процедура, позволяющая визуально оценить состояние эпителия шейки матки, влагалища и вульвы [1]. Обзорную кольпоскопию проводят при помощи бинокулярного микроскопа, имеющего различную кратность увеличения, например 7,5-, 15-, 30-кратное увеличение. Расширенная кольпоскопия дополняется проведением так называемых эпителиальных проб, являющихся специфичными для выявления патологического изменения эпителия шейки матки. Изобретателями метода стали немецкие врачи Ханс Хинсельман и Эдуард Виртс [2-4].
Большинство предраковых поражений шейки матки, вульвы и влагалища, а также злокачественные поражения этих областей имеют определённые визуальные
характеристики, которые можно обнаружить при проведении кольпоскопии. Таким образом, осмотр шейки матки с проведением эпителиальных проб позволяет выявить так называемые кольпоскопически подозрительные участки эпителия шейки матки, а также произвести биопсию изменённых участков для дальнейшего морфологического исследования.
Сочетанное проведение кольпоскопии и цитологического исследования образцов клеточного материала позволяет максимально информативнивно оценить состояние шейки матки, а главное, своевременно диагностировать предраковые состояния и рак шейки матки.
Также кольпоскопия (видеокольпоскопия) используется как часть судебно-медицинской экспертизы при исследовании и сборе доказательств у лиц, подвергшихся сексуальному насилию [5].
Архив акушерства и гинекологии им. В.Ф. Снегирева. 2018, 5(2) РР! http://dx.doi.org/10.18821/2313-8726-2018-5-2-106-112_
В помощь практическому врачу
Цель работы — выявление очагов поражения эпителия эктоцервикса, определение их характера и локализации, выявление кольпоскопически подозрительных участков и проведение биопсии шейки матки [6, 7].
Показания
В настоящее время кольпоскопию необходимо применять при каждом углублённом гинекологическом исследовании. Кольпоскопия обязательна при обследовании и мониторировании после лечения состояния шейки матки и диспансерном наблюдении пациенток с имеющейся патологией шейки матки и женщин из группы риска [6, 7].
Противопоказания
Проведение кольпоскопии противопоказано первые 6-8 нед после родов и сразу после лечения заболеваний шейки матки деструктивными и хирургическими методами. Для проведения расширенной кольпоскопии противопоказаниями служат непереносимость уксусной кислоты и препаратов йода.
Подготовка к исследованию
Перед началом проведения манипуляции врачу необходимо подготовить рабочее место, проверить работоспособность осветительного оборудования и кольпоско-па. На рабочей поверхности необходимо расположить марлевые салфетки или ватные шарики, пинцет или корцанг, 3% раствор уксусной кислоты, раствор Люголя.
Во время первого визита пациентки заполняют историю болезни, включая число предшествующих беременностей, паритет (количество предшествующих родов), дату последней менструации, использование и вид контрацепции, аномальные результаты теста Папа-николау в анамнезе, наличие аллергии (в особенности уточняется отсутствии аллергии на уксус и йод), приём лекарственных препаратов, курение. Перечисляют предшествующие манипуляции на шейке матки. Пациентке объясняют задачу и методологию проведения кольпоскопии, после разъяснения и ответов на имеющиеся вопросы пациентка подписывает форму согласия. Если цитологическое исследование не было сделано (или делалось более года назад), то его необходимо произвести перед проведением эпителиальных проб с раствором уксуса и Люголя.
Кольпоскопию выполняют до проведения бимануального исследования и других манипуляций после обязательного удаления отделяемого с поверхности эк-тоцервикса.
Кольпоскоп, как и любой высокоточный оптический прибор, должен содержаться в кабинете с соблюдением всех мер предосторожности: в нерабочем состоянии линзы прибора должны быть закрыты, протирать их разрешается только специальными салфетками, после выключения кольпоскоп следует накрывать материалом, не накапливающим статическое электричество. Прибор необходимо беречь от ударов, падений, загряз-
нения и повреждения передней линзы и линз биноку-ляров, не допускается разбор оптики и неквалифицированный её ремонт. Перед началом работы с кольпо-скопом необходимо настроить фокусное расстояние и отрегулировать тонкую настройку фокуса под свою остроту зрения [6-8].
Методика проведения процедуры кольпоскопии
Как уже указывалось выше, кольпоскоп используется для выявления видимых признаков, указывающих на аномалию эпителиального покрова. Он функционирует как освещённый бинокулярный или монокулярный микроскоп для увеличения и улучшения детализации поверхности шейки матки, влагалища и вульвы. Для получения общего представления об архитектурных особенностях поверхности указанных областей можно использовать небольшое увеличение (в 2-6 раз). Увеличение в 8-25 раз (некоторые современные приборы позволяют производить увеличение до 40 раз) используется для оценки поверхности влагалища и шейки матки. Высокое увеличение вместе с зелёным фильтром часто используют для идентификации особенностей сосудистого рисунка, которые могут указывать на наличие предраковых или раковых поражений. Раствор уксусной кислоты и раствор йода (Lugol’s или Schiller’s) наносят на поверхность для улучшения визуализации аномальных участков с целью идентификаций зон, лишённых гликогена.
При проведении кольпоскопии пациентка находится в гинекологическом кресле в положении, известном как дорсальная литотомия. Производят наружное гинекологическое обследование, после чего во влагалище вводят зеркало. После удаления слизи и влагалищных выделений с шейки матки производят обзорную коль-поскопию (как правило, при небольшом увеличении). Необходимо отметить, что кольпоскопию без проведения эпителиальных проб (обзорную) нельзя считать самодостаточной — только расширенная кольпоскопия даёт полноценные визуальные характеристики патологии шейки матки. Обзорная кольпоскопия — метод ориентировочный и, как правило, позволяет уточнить размеры и форму шейки матки, диагностировать рубцовые деформации, наличие экзофитных образований, зону эктопии, наботовы кисты, полип цервикального канала, открытые протоки желёз (рис. 1, см. 2-ю полосу обложки). Для диагностики более сложных визуальных характеристик, таких как зона трансформации, кольпо-скопически подозрительные участки и атипичные сосуды, необходимо проводить пробы с уксусной кислотой и раствором Люголя, а также применять цветовые фильтры. Чаще всего для выявления особенностей сосудистой сети используют зелёный фильтр, полностью поглощающий длинные волны красной части спектра.
Расширенная кольпоскопия
Она проводится в два этапа, I этап — уксусная проба. Ватный или марлевый тампон необходимо обильно
смочить в 3% растворе уксусной кислоты и обработать им всю влагалищную порцию шейки матки.
Под воздействием уксусной кислоты происходит коагуляция внеклеточной и внутриклеточной слизи, возникает кратковременный отёк эпителия и сокращение субэпителиальных сосудов. Действие проявляется уже через 30-60 с после нанесения раствора и продолжается 3-4 мин.
Реакция сосудов на раствор уксусной кислоты имеет важное диагностическое значение: нормальные сосуды (в том числе и при воспалении) сужаются и временно исчезают из поля зрения; в случае неоваскуля-ризации стенка вновь образованных сосудов не имеет мышечного слоя и не способна сокращаться, поэтому при неопластических процессах сосуды не реагируют на уксусную кислоту (отрицательная реакция).
Так называемые области ацетобелого (уксусно-бе-лого) эпителия, которые визуально выглядят как участки белого или восковидного цвета, коррелируют с более высокой плотностью ядер эпителиальных клеток (рис. 2, см. 2-ю полосу обложки).
Плоскоклеточный переход, или зона трансформации, — критический участок на шейке матки: именно в этой зоне наиболее часто возникают предраковые и раковые поражения. Поэтому первостепенной задачей при проведении кольпоскопии является возможность чётко визуализировать зону трансформации на всём её протяжении. Если это условие не соблюдается, кольпоско-пию нельзя считать проведённой удовлетворительно. Участки шейки матки, которые после применения уксусной кислоты становятся белыми или имеют аномальный сосудистый рисунок, должны потенциально рассматриваться для проведения их эксцизии с последующей морфологической верификацией.
На II этапе расширенной кольпоскопии проводится проба Шиллера: зону эктоцервикса обрабатывают раствором Люголя с глицерином (3% йод плюс калия йодид плюс глицерол). Нормальный многослойный плоский эпителий, богатый гликогеном, под действием йода окрашивается в тёмно-коричневый цвет. При поражении многослойного плоского эпителия в нём изменяется содержание гликогена, патологически изменённый участок не прокрашивается и остаётся более светлым, чем неизменённые участки многослойного плоского эпителия. Проба Шиллера даёт возможность точно определить локализацию и площадь патологического процесса, но не позволяет дифференцировать характер поражения (рис. 3, см. 2-ю полосу обложки).
Хромокольпоскопия — разновидность расширенной кольпоскопии после обработки эпителия эктоцервикса красителями (гематоксилином, метиленовым синим и др.), в основе которой лежит различная окрашиваемость нормальных и патологически изменённых тканей.
Кольпомикроскопия — кольпоскопия с увеличением в 160-280 раз (прижизненное гистологическое исследование эпителия шейки матки) с применением различных красителей. При проведении кольпоми-
V.F. Snegirev Archives of Obstetrics and Gynecology. 2018, 5(2) DOI http://dx.doi.org/10.18821/2313-8726-2018-5-2-106-112
Guidelines for practitioners
кроскопии тубус микрокольпоскопа подводят непосредственно к шейке матки. Исследуют особенности строения ядер и цитоплазмы поверхностных слоев эпителия. Метод очень информативен, но его использование ограничивают стеноз влагалища, некротические изменения и значительная кровоточивость тканей эктоцервикса. Кроме того, метод требует специальной подготовки и не даёт возможности проведения диагностики карциномы in situ и инвазивного рака (поскольку для этого информации о морфологии поверхностного слоя многослойного плоского эпителия недостаточно). После полного обследования кольпоскопист определяет области с наивысшей степенью видимых аномалий и может произвести биопсию из этих областей с помощью конхотома, например, такого как SpiraBrush CX или SoftBiopsy. Большинство врачей и пациентов считают анестезию при проведении прицельной биопсии ненужной. Однако некоторые гинекологи рекомендуют и используют местное анестезирующее средство, например лидокаин, или производят парацервикальную анестезию, чтобы уменьшить дискомфорт пациентки, особенно если планируется взять несколько образцов ткани для биопсии.
В современной гинекологии широко используют высокочастотную петлевую диатермоэксцизию кольпоско-пически подозрительных участков, позволяющую получать образы ткани высокого качества с минимальным повреждающим действием на ткани. При использовании данной методики в краях резецированного участка не возникает коагуляционного некроза, что имеет важное значение для последующего морфологического исследования (рис. 4, 5, см. 3-ю полосу обложки).
После любых биопсий часто делают эндоцервикаль-ное выскабливание (ECC). Для ECC врач использует длинную прямую кюретку или кюретку Soft-ECC, конструкция которой сочетает в себе тонкую трубку для сбора ткани и цитощётку, позволяющую очистить внутреннюю часть цервикального канала. Однако проведение ECC противопоказано у беременных пациенток.
Гемостатический эффект при проведении биопсии достигается различными способами. Например, хороший вазоконстрикторный эффект при проведении эксцизии позволяет получить парацервикальная анестезия с добавлением эпинефринов — раствор Уби-стезин, содержащий артикаина гидрохлорид — 40 мг и эпинефрина гидрохлорид — 0,006 мг. Также могут быть использованы аппликационные гемостатические препараты, например, капрофер (Caproferr), содержащий хлорид железа (III), и эпсилон-аминокапроновая кислота. Препарат, нанесённый на ватный тампон, способствует формированию и организации кровяного сгустка, предупреждает повторное кровотечение и препятствует вторичному инфицированию раны, ускоряет регенерацию и послеоперационную эпите-лизацию раневой поверхности, оказывает противовоспалительное, противоотёчное, антиоксидантное, антисептическое и противогрибковое действие, что
Архив акушерства и гинекологии им. В.Ф. Снегирева. 2018, 5(2) DOI http://dx.doi.org/10.18821/2313-8726-2018-5-2-106-112_
В помощь практическому врачу
имеет большое значение при интравагинальном применении препарата.
Для контроля кровотечения из зоны биопсии также могут быть использованы раствор или паста Монсела (Ferrum sulphate 2100 г, Nitric acid 150 мл, Sulphuric acid 110 мл, Aqua distil. 21 л, Nitric acid q. s.), раствор наносят большими ватными тампонами на поверхность шейки матки и оставляют на некоторое время. Паста Монсела внешне выглядит, как горчица и постепенно становится чёрной при контакте с кровью. Пасту рекомендуется оставить интравагинально, объяснив пациентке, что в течение нескольких дней после процедуры у неё могут быть темные выделения кофейного цвета. Гемостатический эффект может быть достигнут и при использовании альтернативных препаратов для местного применения: например, гемостатической губки или нитрата серебра [6-8].
Интерпретация результатов
Как указывалось выше, при проведении кольпоскопии следует обращать внимание на следующие параметры: цвет и состояние поверхности эпителия, состояние сосудистого рисунка, локализацию и характер стыка эпителиев, наличие и форму желёз, реакцию на раствор уксусной кислоты, реакцию на йод, площадь и характер границ образований.
Большинство европейских и американских гинекологов в повседневной практике оценивают данные кольпоскопии, опираясь на «Руководство по цитологическим аномалиям и предраковым цервикальным опухолям», созданное Американским обществом коль-поскопии и цервикальной патологии на конференции в сентябре 2001 г. [9, 10].
Для оценки кольпоскопических признаков в России используют классификацию, предложенную Международной федерацией по патологии шейки матки и коль-поскопии, принятую в 1990 г. на VII Всемирном конгрессе в Риме. Данная классификация позволяет идентифицировать выраженность поражений эктоцервикса и определять их распространённость и локализацию. В ней использовалась международная кольпоскопиче-ская терминология [11, 12]:
• Нормальные кольпоскопические признаки
• Оригинальный сквамозный эпителий.
• Цилиндрический эпителий.
• Нормальная зона трансформации.
• Аномальные кольпоскопические признаки
• В пределах зоны трансформации:
— уксусно-белый эпителий: плоский, микропапиллярный;
— пунктация;
— мозаика;
— лейкоплакия;
— йодонегативный эпителий;
— атипичные сосуды.
• Вне зоны трансформации (эктоцервикс, влагалище):
— уксусно-белый эпителий: плоский, микропапиллярный;
— пунктация;
— мозаика;
— лейкоплакия;
— йодонегативный эпителий;
— атипичные сосуды.
• Подозрение на инвазивный рак при кольпоскопии.
• Неудовлетворительная кольпоскопия
• Граница многослойного плоского и цилиндриче-
ского эпителия не визуализируется.
• Выраженное воспаление или атрофия.
• Шейка матки не визуализируется.
• Смешанные признаки
• Уксусно-белая микропапиллярная поверхность.
• Экзофитная кондилома.
• Воспаление.
• Атрофия.
• Язва.
• Другие.
Нормальные кольпоскопические признаки
Оригинальный сквамозный эпителий — подлинный многослойный плоский эпителий, выстилающий эк-тоцервикс: поверхность ровная, цвет розовый (при беременности и перед менструацией с цианотичным оттенком), после обработки раствором уксусной кислоты равномерно бледнеет, под воздействием раствора Лю-голя с глицерином равномерно окрашивается в тёмно-коричневый цвет.
Цилиндрический эпителий — эпителий эндоцервик-са, смещённый за область наружного зева (эндоцер-викальная эктопия): красная неровная сосочковая поверхность, при увеличении хорошо визуализируется её гроздьевидно-папиллярная структура, после обработки раствором уксусной кислоты её архитектоника становится чётче, при обработке раствором Люголя с глицерином не окрашивается.
Нормальная зона трансформации лежит между сты-ком цилиндрического эпителия с многослойным плоским и характеризуется наличием метапластического эпителия различной степени зрелости, открытых и закрытых желёз, островков цилиндрического эпителия с нечёткими контурами, иногда наличием сосудистой сети. Зона трансформации может быть как на эктоцер-виксе, так и в цервикальном канале. После обработки раствором уксусной кислоты более чётко определяются протоки открытых желёз, при наличии сосудистого компонента зоны трансформации сосуды временно исчезают из поля зрения. При обработке раствором Люго-ля с глицерином островки цилиндрического эпителия не окрашиваются [6, 7].
Аномальные кольпоскопические признаки
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Уксусно-белый, или ацетобелый эпителий — участки побеления эпителия после обработки раствором уксусной кислоты. По интенсивности выделяют белова-
Таблица 1
Показатель Swede для интерпретации результатов кольпоскопии [8]
Параметры Баллы
0 1 2
Поглощение ускусной кислоты Прозрачный или полупрозрачный эпителий Бледный, молочного цвета Чёткий, стеариновый
Края и поверхность Нечёткие Чёткие, но нерегулярные, зубчатые, прерывистые Острые и ровные края типа «рваных»
Сосуды Тонкие, правильного древовидного ветвления Отсутствуют Толстые или нетипичные
Размер поражения < 5 мм 5-15 мм или захватывающие более двух квадрантов >15 мм или захватывающие 3-4 квадранта или границы не визуализируются
Окрашивание йодом Коричневое Слабый захват йода или пятнисто-жёлтое окрашивание Однородный жёлтый
тый, белый, густой белый и папиллярный ацетобелый эпителий.
Пунктация — йодонегативный участок, покрытый одинаковыми по величине красными точками. Гистологически красные точки — это соединительнотканные сосочки многослойного плоского эпителия, в которых визуализируются петли капилляров (атипическая васкуляризация эпителия). Нежная пунктация — мелкие одинаковые равномерно расположенные точки; грубая пунктация — крупные рельефные неравномерные точки.
Мозаика при кольпоскопии выглядит как многоугольные участки, разделённые красными нитями капилляров, создающими рисунок мозаики. Нежная мозаика напоминает сетчатую мраморность, не возвышается над окружающими тканями. Грубая мозаика похожа на булыжную мостовую и представляет собой островки различной величины и формы с выраженными бороздами интенсивного красного цвета. При обработке раствором уксусной кислоты картина грубой мозаики становится более отчётливой.
«Тонкая» лейкоплакия — тонкая белая плёнка, может легко слущиваться, но так же легко и быстро возникает вновь.
«Толстая» лейкоплакия — глыбчатые бляшки с чёткими контурами, плотно спаянные с подлежащей тканью.
Йодонегативную зону выявляют только с помощью пробы Шиллера. Это не возвышающийся над поверхностью окружающих тканей «немой» йодонегативный
V.F. Snegirev Archives of Obstetrics and Gynecology. 2018, 5(2) DOI http://dx.doi.org/10.18821/2313-8726-2018-5-2-106-112
Guidelines for practitioners
участок с чёткими контурами, который может принимать причудливые формы.
Атипичные сосуды — извитые, неправильно ветвящиеся сосуды, не реагирующие на обработку раствором уксусной кислоты.
Атипическая зона трансформации предполагает различные сочетания аномальных кольпоскопических признаков.
Признаки, подозрительные на инвазивную карциному при кольпоскопии: атипическая зона трансформации с «плюс-тканью» (неровной бугристой поверхностью), язвами и т. п.
В группу смешанных признаков входят различные кольпоскопические находки, которые трудно чётко классифицировать и трактовать. Наиболее часто встречают кондиломы, воспаление, атрофию, эндометриоз, полипы шейки матки.
Результаты кольпоскопии могут быть представлены в виде кольпофотографии, схематического рисунка по типу условного циферблата часов и в виде описания. Заключение должно быть основано только на очевидных кольпоскопических признаках. Предположительный диагноз целесообразно ставить после кольпоско-пического заключения в виде вопроса.
Факторы, влияющие на результат кольпоскопии:
• квалификация врача, проводящего кольпоско-пию;
• кровотечение;
• выраженное воспаление;
• выраженная атрофия эктоцервикса.
Также одной из моделей оценки результатов кольпоскопии является показатель Swede [13], который присваивает оценку от 0 и до 2 баллов для 5 различных параметров (табл. 1).
Сумма показателей Swede находится в диапазоне 0-10 баллов. Сумма 5 баллов и более характеризует повреждения высокой степени (HGL), а сумма 8 баллов и более показывает специфичность 90% для HGL [13]. Оценка менее 5 баллов предполагает, что биопсия не требуется из-за низкого риска рака, оценка 5-7 баллов требует биопсии, однако при оценке 8 баллов и более прицельная биопсия также не рекомендуется ввиду того, что, вероятно, потребуется более эффективное хирургическое лечение, например расширенная биопсия [13].
Также широкое распространение, по данным англоязычной литературы, получил так называемый модифицированный индекс Рида (The modified Reid colposcopic index — RCI) [14]. Модифицированный индекс Рида для интерпретации данных кольпоскопии отражён в табл. 2.
Прогнозирование гистологического диагноза с использованием индекса Рида (RCI) приведено в табл. 3.
С точки зрения практического здравоохранения, оценка кольпоскопической картины в соответствии с модифицированным индексом Рида представляет особый интерес для обоснования проведения биопсии.
Архив акушерства и гинекологии им. В.Ф. Снегирева. 2018, 5(2) 111 РР! http://dx.doi.org/1Q.18821/2313-8726-2018-5-2-1Q6-112_
В помощь практическому врачу
Таблица 2
Кольпоскопический индекс Рида (RCI) [14]
Кольпоскопический признак
0 баллов
1 балл
2 балла
Цвет
Края участка и конфигурация поверхности
Сосуды
Малоинтенсивное уксусно-белое окрашивание (частичная потеря прозрачности); нечёткое уксусно-белое окрашивание; прозрачное или полупрозрачное уксусно-белое окрашивание за пределами зоны трансформации; чистый белоснежный цвет с интенсивным блеском поверхности
Микрокондиломатозный или микропапиллярный контур1. Плоские участки изменения эпителия с нечёткими краями. Гребенчатые или мелкозубчатые края. Угловые, зазубренные, рваные края3. Дочерние изменения за пределами зоны трансформации
Мелкие сосуды одинакового диа-метра4, равномерное плотное их распределение. Плохо сформированный рисунок тонкой пунктации и/или мозаики. Сосуды за пределами зоны трансформации. Мелкие сосуды в микрокондиломатозных или микропапиллярных образова-
Частичное затемнение: серый цвет или белый с блестящей поверхностью (большинство поражений следует оценивать в этой категории)
Правильной формы, симметричные изменения эпителия с гладкими, ровными очертаниями
Сосуды отсутствуют
Тусклый и непрозрачный, устричный белый; серый
Подвёрнутые, отслаивающиеся края2. Неоднородность кольпоскопический картины внутри одного участка: внутренняя зона с высокой степенью кольпоскопических изменений и периферическая область с низкой степенью
Чётко определяемая грубая пунктуация или мозаика, края их чётко демаркированы5; фокусы изменений эпителия распределены беспорядочно и на больших участках
Окрашивание йодом
Положительное поглощение йода эпителием даёт красно-коричневый цвет.
Отрицательное поглощение йода незначительно изменённым участком, то есть жёлтое его окрашивание, набирающее три балла или менее по первым трём критериям. Йодонегативные участки за пределами зоны трансформации, заметные при кольпоскопии (такие зоны часто бывают обусловлены паракератозом)7
Частичное поглощение йода — пёстрый, пятнистый вид эпителия
Отрицательное поглощение йода значительным участком эпителия, то есть жёлтое его окрашивание, уже набравшее четыре балла или более по первым трём критериям
6
Примечание. 1 Микроэкзофитный поверхностный контур, указывающий на кольпоскопически явный рак, не включён в эту схему. 2Эпителиальные края имеют тенденцию отделяться от подлежащей стромы и скручиваться; поражения явно низкой степени часто переоценивают, а неочевидные аваскулярые участки HSIL легко упускают из виду. 3Ноль баллов, даже если часть края по периферии имеет прямолинейный ход. 4Иногда мозаичные структуры, содержащие центральные сосуды, характеризуются незначительными гистологическими изменениями, причём эти капиллярные структуры с низкой степенью поражения могут быть весьма выраженными при визуальной оценке. Для исключения гипердиагностики необходим навык различать сосуды тонкого и толстого диаметра. 5В эту схему не включены ветвящиеся атипичные сосуды, свидетельствующие о кольпоскопически явном раке. 6Как правило, чем больше микрокондиломатозное поражение, тем ниже оценка. Тем не менее рак также может «имитировать» кондиломы, хотя это редкое явление. 7Паракератоз — поверхностная зона ороговевших клеток с сохранившимися ядрами.
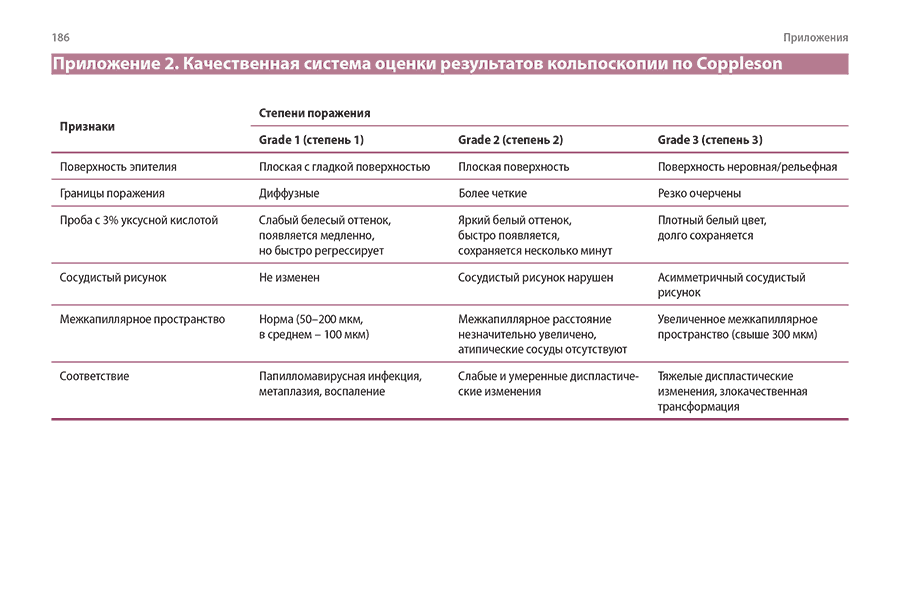
Степень кольпоскопического поражения (Coppleson Grading System)
Малкольм Копплсон (Malcolm Coppleson) в 1960-х гг. разработал ещё одну систему классификации (с I по III степень), обратив внимание на цвет и плотность ацето-белого эпителия.
Система классификации M. Со^ppleson и соавт.
Класс изменений 1 (незначительные изменения, неподозрительная стадия)
Однородный белый эпителий, обычно блестящий или полупрозрачный, необязательно с ровным контуром, с сосудами тонкого диаметра или без них, часто
с плохо определяемым сосудистым рисунком, атипичные сосуды отсутствуют; межкапиллярное расстояние небольшое.
Прогнозируемый результат гистологического исследования: метапластический эпителий (как незрелый, так и зрелый), акантолитический эпителий, субклиническая папилломавирусная инфекция (SPI) и дисплазия низкой степени (CIN I).
Класс изменений 2 (значительные изменения, подозрительная стадия)
Ацетобелый эпителий, матовый, со сниженной прозрачностью, с чёткими краями; с изменением диаметра
Таблица 3
Прогнозирование гистологического диагноза на основе кольпоскопических данных с использованием индекса Рида (RCI)
капилляров (или без него), сосуды правильного ветвления; атипичные сосуды отсутствуют; обычно увеличивается межкапиллярное расстояние. Прогноз гистологического исследования — дисплазия высокой степени (CIN II или CIN III).
Класс изменений 3 (выраженные изменения, наиболее подозрительная стадия)
Насыщенно белый или серый, непрозрачный эпителий; изменённый участок резко окаймлён; сосуды имеют расширенный диаметр, неправильной формы, часто свёрнутые, иногда атипичные; увеличенное, но варьирующееся межкапиллярное расстояние, а иногда и неоднородный контур поверхности (микроэкзофит-ный эпителий).
Прогноз гистологического исследования — CIN III, или ранний инвазивный рак. Последний диагноз вероятен при наличии атипичных сосудов и микроэкзофитии.
Осложнения при проведении кольпоскопии Значительных осложнений при выполнении кольпо-скопии обычно не наблюдается, однако при проведении каких-либо инвазивных методик может возникнуть кровотечение или признаки воспаления в месте биопсии. Раствор Монсела и нитрат серебра мешают интерпретации биопсийного образца, поэтому эти вещества не следует применять до тех пор, пока не будет произведена биопсия. Некоторые пациентки испытывают дискомфорт во время выскабливания цервикального канала и во время биопсии. Нет научных данных о том, что кольпоскопия с последующей биопсией вызывает бесплодие или преждевременную потерю беременности [15].
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Финансирование. Исследование не имело спонсорской поддержки.
ЛИТЕРАТУРА (пп. 1-5, 9-15 см. REFERENCES) 6. Каптильный В.А., Беришвили М.В., Мурашко А.В. Акушерство и гинекология. Практические навыки и умения с фантомным курсом: Учебное пособие. М.: ГЭОТАР-Медиа; 2016.
V.F. Snegirev Archives of Obstetrics and Gynecology. 2018, 5(2) DOI http://dx.doi.org/10.18821/2313-8726-2018-5-2-106-112
Guidelines for practitioners
7. Каптильный В.А., Беришвили М.В., Мурашко А.В. Методические рекомендации по практическим навыкам и умениям в акушерстве и гинекологии: Учебное пособие. М.: ГЭОТАР-Медиа; 2016.
8. Каптильный В.А., Беришвили М.В., Мурашко А.В. Схема написания истории родов: Учебное пособие. М.: ГЭОТАР-Медиа; 2016.
REFERENCES
1. Chase D.M., Kalouyan M., DiSaia P.J. Colposcopy to evaluate abnormal cervical cytology in 2008. Am. J. Obstet. Gynecol. 2009; 200 (5): 472-80. doi:10.1016/j.ajog.2008.12.025. PMID 19375565.
2. Weinbeger R . J . The deadly origins of a life-saving procedure . For-ward.com. 2007. Retrieved 2010-01-22. https://forward.com/opin-ion/9946/the-deadly-origins-of-a-life-saving-procedure/
3. Baggish M.S. Colposcopy of the Cervix, Vagina, and Vulva: A Comprehensive Textbook. Mosby; 2003.
4. Halioua B. The participation of Hans Hinselmann in medical experiments at Auschwitz . J. Low. Genit. Tract Dis. 2010; 14. Retrieved 2015-02-08. http://www.biomedsearch.com/nih/participation-Hans-Hinselmann-in-medical/20040829.html
5. Rimel B.J., Ferda A., Erwin J., Dewdney S.B., Seamon L., Gao F. et al. Cervicovaginal cytology in the detection of recurrence after cervical cancer treatment. Obstet. & Gynecol. 2011; 118 (3): 548. doi:10.1097/AGG.0b013e3182271fdd.
6. Kaptil’nyy V.A., Berishvili M.V., Murashko A.V. Obstetrics and gynecology. Practical skills and abilities with a phantom course: Textbook. [Akusherstvo i ginekologiya. Prakticheskiye navyki i umeniya s fantomnym kursom: Uchebnoye posobiye]. Moscow: GEOTAR-Media; 2016. (in Russian)
7. Kaptil’nyy V.A., Berishvili M.V., Murashko A.V. Methodical recommendations on practical skills and skills in obstetrics and gynecol-ogy: A manual. [Metodicheskiye rekomendatsii po prakticheskim navykam i umeniyam v akusherstve i ginekologii: Uchebnoye poso-biye] Moscow: GEOTAR-Media; 2016. (in Russian)
8. Kaptil’nyy V.A., Berishvili M.V., Murashko A.V. Scheme of writing the history of childbirth: Textbook. [Skhema napisaniya istorii rodov: Uchebnoye posobiye]. Moscow: GEOTAR-Media; 2016. (in Russian)
9. Wright Th.C., Cox J.Th., Massad L.S. et al. Consensus Guidelines for the Management of Women With Cervical Cytological Abnormalities . JAMA. 2002; 287(16): 2120-9. doi:10.1001/jama.287.16.2120
10. Society of Gynecologic Oncology (February 2014). Five Things Physicians and Patients Should Question, Choosing Wisely: an initiative of the ABIM Foundation, Society of Gynecologic Oncology, which cites Tergas A.I., Havrilesky L.J., Fader A.N., Guntupalli S.R., Huh W.K., Massad L.S., Rimel B.J. Cost analysis of colpos-copy for abnormal cytology in post-treatment surveillance for cervical cancer. Gynecol. Oncology. 2013;130 (3): 421. doi:10.1016/j. ygyno.2013.05.037
11. Singer A., Monaghan J.M. Lower Genital Tract Precancer. Colposcopy, Pathology and Treatment. 2-nd ed. Wiley-Blackwell; 2008.
12. Wright C.V., Lickrish G.M., Shier R.M. Basic and Advanced Colposcopy. Part one: A Practical Handbook for Diagnosis. 2nd ed . Houston: Biomedical Communications; 1995.
13. Shakuntala Baliga . Principles and Practice of Colposcopy. 2nd ed . JP Medical Ltd., 2010: 91.
14. Frank J.E. The Colposcopic Examination. J. Midwifery Womens Health. 2008; 53(5): 447-52.
15. Spracklen C.N., Harland K.K., Stegmann B.J., Saftlas A.F. Cervical surgery for cervical intraepithelial neoplasia and prolonged time to conception of a live birth: a case-control study. Inter. J. Obstet. Gynaecol. 2013; 120 (8): 960-5. doi:10.1111/1471-0528.12209. PMC 3691952. PMID 23489374
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Поступила 28.11.2017 Принята к печати 27.03.2018
RCI (общий балл) Морфология
0-2 Вероятна CIN I
3-4 Вероятна CIN I или CIN II
5-8 Вероятна CIN II-III
Книга «Кольпоскопия: руководство для практикующих врачей»
Под редакцией: В. И. Краснопольского, Н. В. Зароченцевой, Л. К. Джиджихия
ISBN: 978-5-907504-42-4
Данное руководство предназначено для практикующих врачей – акушеров-гинекологов. Предметом изучения является кольпоскопия как диагностический метод. Эта малоинвазивная методика обследования в комплексе с цитологическим методом, ВПЧ-типированием и гистологическим методом с большой долей вероятности позволяет поставить диагноз патологии шейки матки и определить дальнейшую тактику лечения. Серьезное внимание уделено профилактике и раннему выявлению онкопатологии шейки матки.
Цель издания состоит в обобщении и представлении новейших данных по патологии шейки матки и кольпоскопии, основанных на последних мировых рекомендациях. Сформулированы современные принципы диагностики и лечения заболеваний шейки матки, кратко и лаконично систематизирован весь имеющийся материал по этой тематике в удобном формате для ежедневного пользования. Также представлены собственные клинические случаи.
Содержание книги «Кольпоскопия: руководство для практикующих врачей»
Глава 1. История изучения заболеваний шейки матки
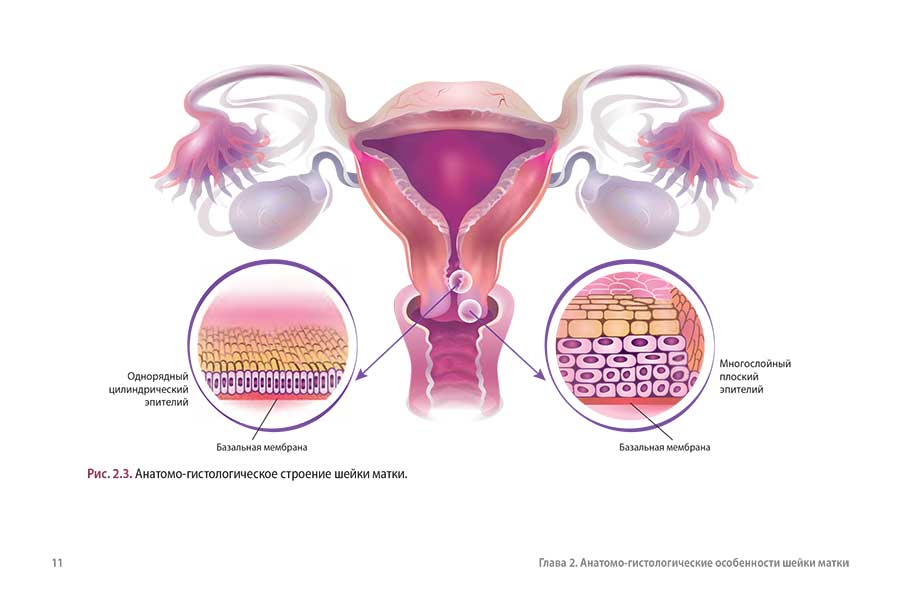
Глава 2. Анатомо-гистологические особенности шейки матки
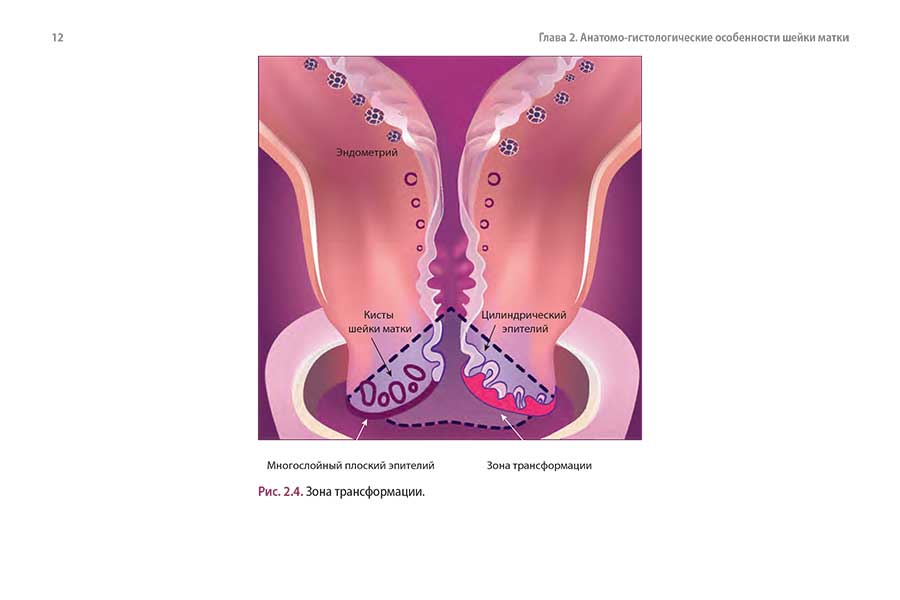
2.1. Понятие зоны трансформации
2.2. Клинико-морфологическая классификация состояний шейки матки (согласно МКБ-10)
2.3. Обновленная классификация опухолей шейки матки ВОЗ (2020)
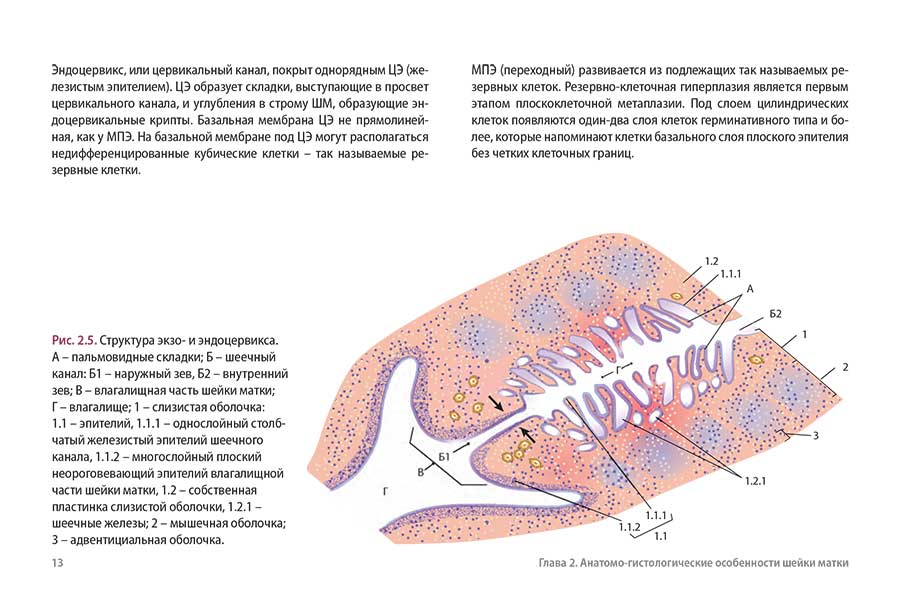
Глава 3. Методики, разновидности, техника проведения кольпоскопии
Глава 4. Возможности расширенной кольпоскопии
4.1. Задачи кольпоскопии
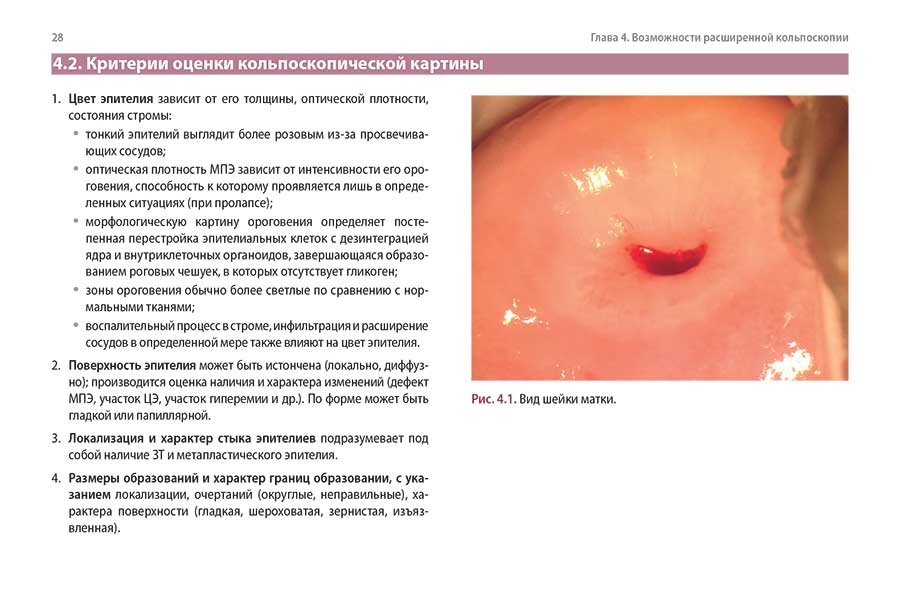
4.2. Критерии оценки кольпоскопической картины
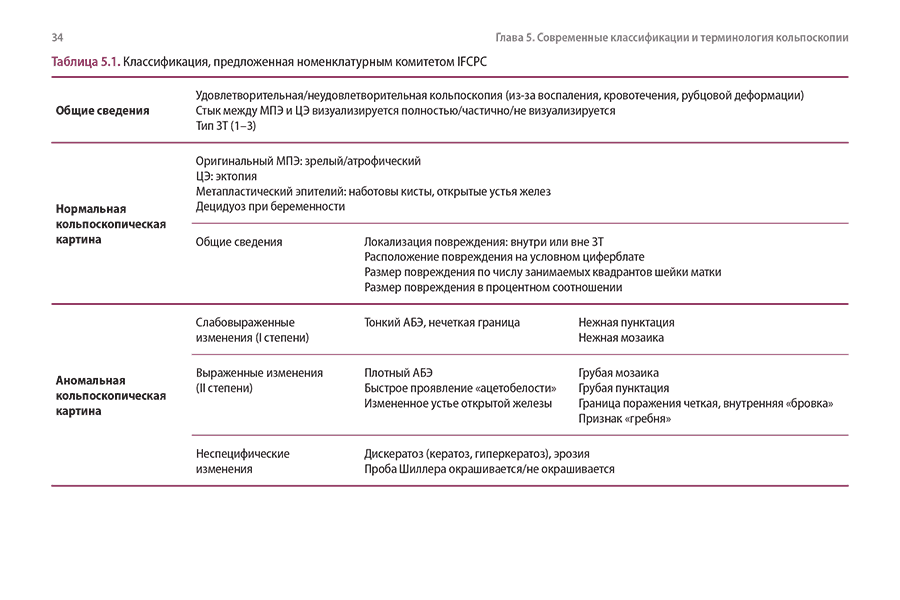
Глава 5. Современные классификации и терминология кольпоскопии
Глава 6. Нормальная кольпоскопическая картина
6.1. Макроскопическая картина нормальной шейки матки
6.2. Оригинальный сквамозный эпителий в репродуктивный период
6.3. Цилиндрический эпителий
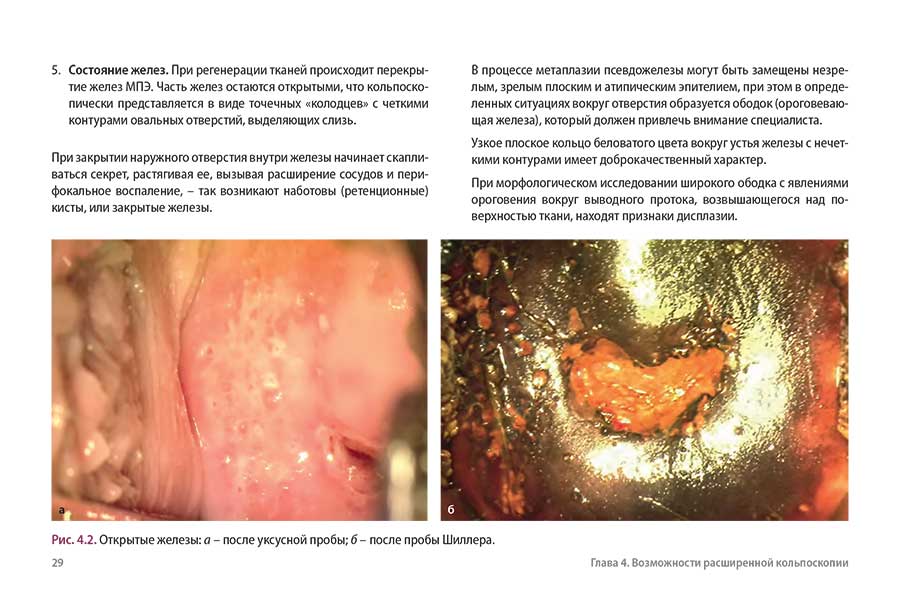
6.4. Метаплазия многослойного плоского и цилиндрического эпителия, открытые и закрытые железы
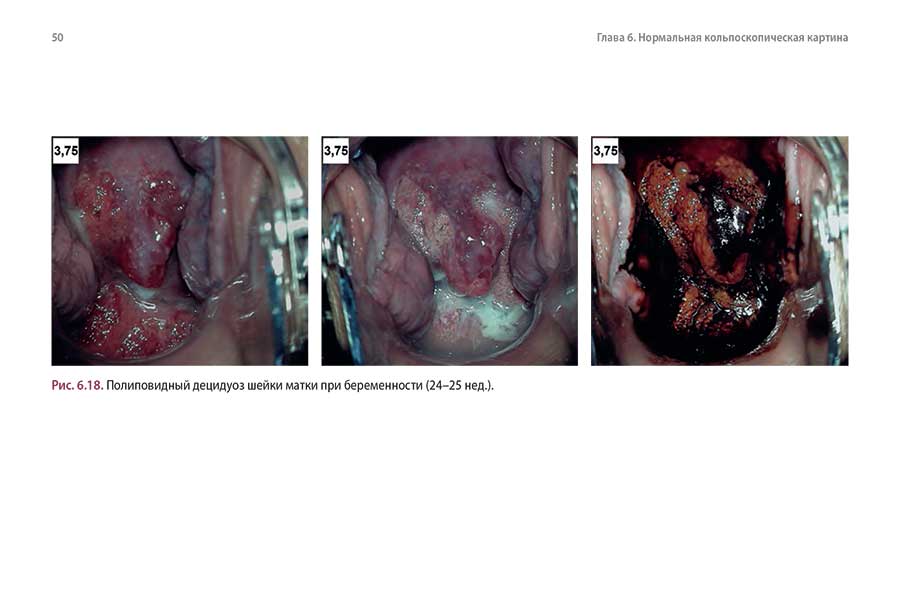
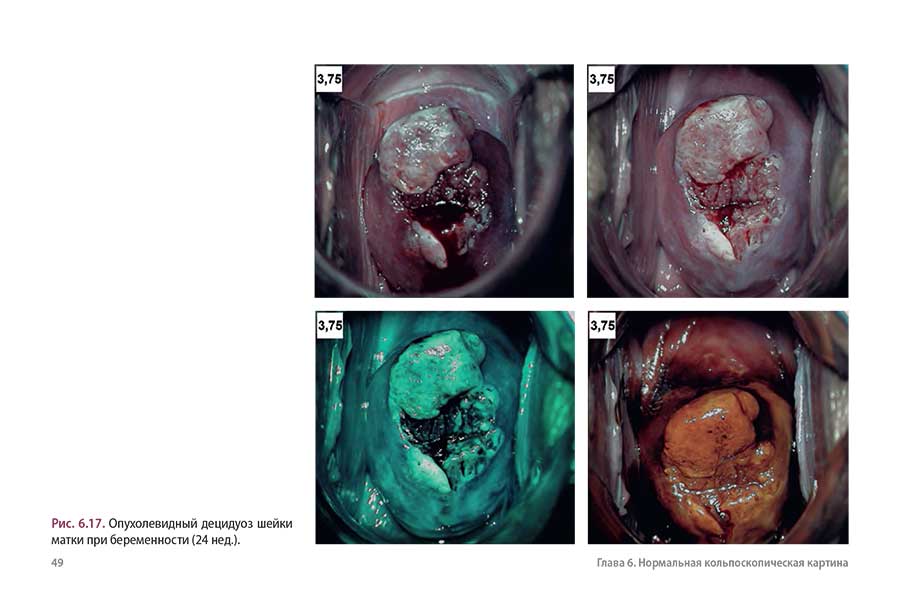
6.5. Децидуоз шейки матки
Глава 7. Аномальная кольпоскопическая картина
7.1. Ацетобелый эпителий
7.2. Пунктация
7.3. Мозаика
7.4. Йоднегативная зона
Глава 8. Кольпоскопия при неспецифических поражениях шейки матки (лейкоплакия, проба Шиллера)
8.1. Лейкоплакия (дискератоз)
8.2. Атипические сосуды
8.3. Признаки инвазии
Глава 9. Кольпоскопия при других клинических картинах (истинная эрозия, врожденная зона трансформации, полипы, цервицит, кондиломы, эндометриоз)
9.1. Истинная эрозия шейки матки
9.2. Врожденная зона трансформации
9.3. Полипы шейки матки
9.4. Цервицит
9.5. Кондиломы
9.6. Эндометриоз
Глава 10. Кольпоскопия при раке шейки матки
Глава 11. Кольпоскопическая картина цервикальной интраэпителиальной неоплазии различной степени тяжести
Глава 12. Современная кольпоскопия
Глава 13. Кольпоскопия в период беременности
13.1. Изменения в шейке матки во время беременности
13.2. Цитологическое исследование мазков шейки матки у беременных
13.3. Алгоритм кольпоскопии у беременных
13.4. Полипы цервикального канала у беременных
13.5. Биопсия шейки матки у беременных
13.6. Лечение цервикальной интраэпителиальной неоплазии III у беременных
Глава 14. Кольпоскопия в период менопаузы
Глава 15. Стандарты лечения
15.1. Эксцизионные методы лечения
15.2. Европейские стандарты лечения цервикальной интраэпителиальной неоплазии
15.3. Клинические рекомендации (2018–2020)
Глава 16. Вакцинация против вируса папилломы человека
16.1. Схемы вакцинации ВОЗ (2014)
16.2. Порядок наблюдения после вакцинации
Глава 17. Клинические ситуации
Литература
Приложения
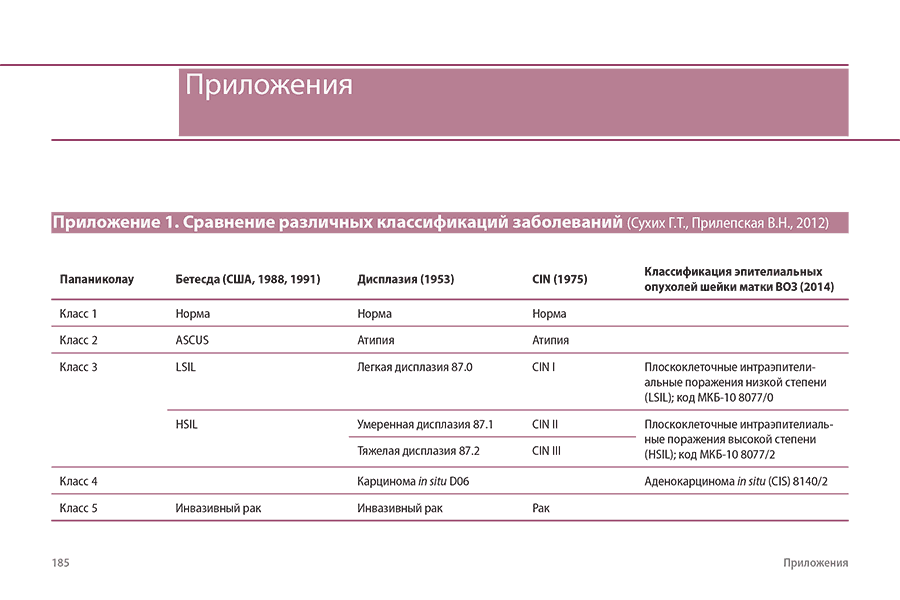
Приложение 1. Сравнение различных классификаций заболеваний
Приложение 2. Качественная система оценки результатов кольпоскопии по Coppleson
Приложение 3. Модифицированный кольпоскопический индекс Рейда
Приложение 4. Шведская система классификации
Приложение 5. Клинико-кольпоскопический индекс
Приложение 6. Гистологическая терминология
Приложение 7. Соотношение цитологических классификаций
Приложение 8. Терминологическая система Бетесда
Приложение 9. Клиническая и кольпоскопическая терминология оценки вульвы (включая анус)
Приложение 10. Кольпоскопическая терминология при исследовании влагалища
Международной федерации патологии шейки матки и кольпоскопии
Примеры страниц из книги «Кольпоскопия: руководство для практикующих врачей»
Кольпоскопия : руководство для практикующих врачей / под ред. : В. И. Краснопольского [и др.]. – Москва : МЕДпресс-информ, 2022. – 196 с. : ил. – ISBN 978-5-907504-42-4. – Текст : непосредственный. (Шифр 618.15-072.1 К 62)
22.06.2022
Данное руководство предназначено для практикующих врачей – акушеров-гинекологов. Предметом изучения является кольпоскопия как диагностический метод.
Эта малоинвазивная методика обследования в комплексе с цитологическим методом, ВПЧ-типированием и гистологическим методом с большой долей вероятности позволяет поставить диагноз патологии шейки матки и определить дальнейшую тактику лечения. Серьезное внимание уделено профилактике и раннему выявлению онкопатологии шейки матки.
Цель издания состоит в обобщении и представлении новейших данных по патологии шейки матки и кольпоскопии, основанных на последних мировых рекомендациях. Сформулированы современные принципы диагностики и лечения заболеваний шейки матки, кратко и лаконично систематизирован весь имеющийся материал по этой тематике в удобном формате для ежедневного пользования. Также представлены собственные клинические случаи.

Что такое кольпоскопия шейки матки
Кольпоскопия шейки матки– это ее визуальное исследование (осмотр) с помощью кольпоскопа и диагностических проб1. Кольпоскоп представляет собой оптический прибор с многократным увеличением и внутренней подсветкой, который позволяет детально рассмотреть состояние слизистой и кровеносных сосудов1. С помощью кольпоскопии можно диагностировать большинство заболеваний шейки матки, в том числе те, которые протекают бессимптомно1. Методика широко используется для ранней диагностики рака и предраковых состояний и позволяет обнаружить злокачественные изменения, которые не видны невооруженным глазом2.
Показания к кольпоскопии шейки матки
Профилактическую кольпоскопию рекомендуется проходить ежегодно всем женщинам даже при отсутствии жалоб. Дело в том, что многие гинекологические заболевания никак не проявляют себя, поэтому их сложно обнаружить во время стандартного осмотра. Кроме того, кольпоскопию шейки матки назначают в следующих случаях:
- при подозрении на онкологию или предраковое состояние;
- при хроническом воспалительном процессе на шейке матки (цервиците);
- при лейкоплакии или гиперкератозе, когда покровный эпителий шейки матки утолщается и становится ороговевшим;
- при эктропионе или деформации шейки матки;
- при обнаружении генитальных кондилом;
- при эктопии, когда клетки внутренней слизистой оболочки шейки матки выходят на ее поверхность;
- при жалобах женщины на межменструальные кровянистые выделения из половых путей;
- при подготовке к беременности и ЭКО.
Кольпоскопию проводят, чтобы поставить точный диагноз, назначить лечение и проконтролировать его результаты. Также во время процедуры врач принимает решение о необходимости дополнительных исследований, например, биопсии с дальнейшим анализом образцов.
Противопоказания к кольпоскопии шейки матки
У стандартной процедуры нет прямых противопоказаний, а все ограничения носят временный характер. Расширенную кольпоскопию с диагностическими пробами не проводят, если у пациентки есть аллергия на химические растворы1.
К временным противопоказаниям относятся следующие состояния:
- менструация;
- острый воспалительный процесс во влагалище и на шейке матки;
- восстановительный период в течение 1–2 месяцев после родов, прерывания беременности и хирургической операции на органах малого таза.
Других ограничений у процедуры нет. Но стоит учитывать, что результаты исследования будут информативными только при правильной подготовке.
Подготовка к кольпоскопии шейки матки
Об особенностях подготовки к кольпоскопии шейки матки обычно рассказывает врач-гинеколог. Оптимальное время для обследования – первые 3–4 дня после окончания менструации (до 10-го дня менструального цикла). При подготовке к кольпоскопии шейки матки в течение 2–3-х дней нужно соблюдать несколько рекомендаций:
- не использовать вагинальные свечи, тампоны, спреи;
- отказаться от половых контактов;
- не сдавать анализы, которые связаны с забором мазка из влагалища и шейки матки;
- не делать спринцевание;
- использовать для личной гигиены обычную воду и мыло.
Непосредственно перед обследованием выполняют простое подмывание наружных половых органов и при этом следят, чтобы мыльный раствор не попал внутрь влагалища.
Как проводится кольпоскопия шейки матки
Процедура проводится на гинекологическом кресле. Врач вводит во влагалище пациентки гинекологическое зеркало и фиксирует его в нужном положении3. После этого шейку матки осматривают через кольпоскоп – бинокулярный микроскоп с осветительным прибором2,3.
Во время осмотра кольпоскоп находится на расстоянии 10–15 см от наружных половых органов2,3. У прибора есть регулятор увеличения, поэтому врач может рассмотреть все участки в максимальном приближении2,3. Обычно во время процедуры берут мазок на онкоцитологию, вирус папилломы и инфекции, которые передаются половым путем. При использовании цифрового оборудования изображение с кольпоскопа передается на монитор и записывается.
Стандартная кольпоскопия включает визуальный осмотр с забором мазков3. При расширенной кольпоскопии врач дополнительно выполняет диагностические пробы с применением различных химических растворов. Если во время осмотра на шейке матки или во влагалище обнаружили участки с патологическими изменениями, проводится биопсия – забор тканей для гистологического исследования3.
Где проводят кольпоскопию шейки матки
Диагностическую процедуру выполняют амбулаторно и в стационаре. Пройти обследование можно в женской консультации, родильном доме, частном медицинском центре, санатории.
Расшифровка результатов кольпоскопии шейки матки
Результаты обследования оформляют в виде протокола и выдают на бланке. В протоколе указывают возраст пациентки, жалобы, имеющиеся заболевания, количество родов и абортов, дату последней менструации. Эти сведения помогают врачу дать более точное заключение. Для расшифровки используют специальную таблицу, где перечислены изменения, характерные для доброкачественных и злокачественных процессов.
В заключении могут фигурировать следующие термины:
- атипические сосуды – они имеют неправильную форму и остаются видимыми после контакта с уксусной кислотой, что может говорить о вероятности развития онкологического процесса;
- йоднегативный эпителий – патологические участки слизистой, которые не окрашиваются раствором Люголя;
- пунктуация – мелкие сосуды по всей поверхности слизистой, что характерно для предраковых состояний;
- мозаичный эпителий – сеточка из красноватых линий, которая появляется при злокачественном перерождении тканей;
- дисплазия – изменение слизистой под воздействием папилломавируса, которое часто становится почвой для злокачественной опухоли;
- остроконечные кондиломы – генитальные бородавки, признак заражения папилломавирусом;
- лейкоплакия – ороговевшие участки слизистой, которые могут переродиться в злокачественные новообразования.
Это неполный перечень, поскольку патологические изменения очень многочисленны и разнообразны. Знание терминов поможет разобраться в результатах, однако расшифровкой и диагностикой должен заниматься врач. Он же при необходимости назначит дополнительные исследования и лечение.
Сколько стоит кольпоскопия шейки матки
Цена зависит от региона, используемого оборудования, сложности процедуры и наличия дополнительных услуг. Расширенная кольпоскопия стоит дороже обычной. Цена будет выше, если во время обследования берут ткани на биопсию, а результат записывается на цифровой носитель. Средняя стоимость процедуры составляет от 700 до 1700 рублей.
Популярные вопросы и ответы
На самые популярные вопросы о кольпоскопии отвечают наши эксперты: к.м.н., врач акушер-гинеколог, хирург Софья Гончарова, к.м.н., врач акушер-гинеколог Ангелина Мальсагова и врач акушер-гинеколог, хирург, врач УЗД Дмитрий Владимиров.
Чем расширенная кольпоскопия отличается от обычной?
— Расширенная кольпоскопия – более информативный метод диагностики. Во время процедуры слизистую шейки матки обрабатывают безопасными химическими составами: 3% раствором уксусной кислоты и раствором Люголя. Здоровые и нездоровые ткани по-разному реагируют на контакт с реагентами, что позволяет обнаружить патологические очаги.
При контакте с уксусной кислотой здоровая слизистая становится более светлой, но через пару минут приобретает обычный цвет. Патологические участки эпителия остаются светлыми. Нормальные сосуды под воздействием кислоты сужаются и становятся малозаметными, атипичные в отличие от них не изменяются.
Обработка раствором Люголя – дополнительный метод диагностики. Раствор Люголя содержит йод, который окрашивает здоровые клетки эпителия в темно-коричневый цвет. Патологически измененный эпителий не окрашивается.
Если во время расширенной процедуры врач обнаружил патологические участки, пациентке назначают дополнительные обследования, чаще всего биопсию.
Будет ли больно во время кольпоскопии?
— В отзывах пациенток о кольпоскопии шейки матки практически нет упоминаний о болезненных ощущениях. Легкий дискомфорт может возникать, когда слизистую обрабатывают раствором Люголя или уксусной кислоты. Неприятные ощущения быстро проходят. Что касается биопсии, то ее делают после обработки слизистой анальгезирующим спреем. Благодаря этому забор тканей проходит безболезненно.
Источники:
- Новые международные стандарты и классификации в кольпоскопии. Журнал «Российский вестник акушера-гинеколога» №11 за 2011 год https://www.mediasphera.ru/issues/rossijskij-vestnik-akushera-ginekologa/2011/6/031726-61222011616
- Современные подходы к кольпоскопическому исследованию. Российский медицинский журнал от 09.10.2014 г. https://www.rmj.ru/articles/ginekologiya/Sovremennye_podhody_k_kolyposkopicheskomu_issledovaniyu/
- Кольпоскопия. Практическое руководство. Медицинское информационное агентство. Москва 2006 год. https://clck.ru/as5p9
Кольпоскопия – классический метод диагностики гинекологических заболеваний. Исследуя состояние влагалища, вульвы и шейки матки, гинеколог применяет специальный прибор, который называется кольпоскопом. Кольпоскопия — эффективный инструмент обнаружения многих женских патологий, включая предраковые состояния.
ПРИЕМ ГИНЕКОЛОГА — 1000 руб. Расширенная кольпоскопия — 1500 руб. КОНСУЛЬТАЦИЯ ВРАЧЕЙ ПО РЕЗУЛЬТАТАМ УЗИ, АНАЛИЗОВ — 500 руб.!
Многие женщины испытывают сильное волнение перед кольпоскопическим обследованием. Это происходит из-за банальной неосведомлённости. Кольпоскопическое обследование – простая и безболезненная, но крайне необходимая гинекологическая процедура.
Что такое кольпоскопия
Кольпоскопия представляет собой детальный осмотр доступных гинекологу внутренних женских органов при помощи специального микроскопа со встроенным освещением – кольпоскопа. Процедура схожа с обычным гинекологическим осмотром – стенки влагалища разводятся расширителем (зеркалом), а сам осмотр длится не более 20 минут. Кольпоскопия — выбор всех современных медцентров.
На сегодняшний день кольпоскопия — единственная процедура, с помощью которой обнаруживаются онкологические заболевания в начальной стадии развития.
Что показывает кольпоскоп: зачем нужна кольпоскопия?
При помощи кольпоскопа гинеколог может осмотреть влагалищную часть шейки матки и все влагалище — органы, наиболее часто страдающие от инфицирования, опухолевых процессов и эрозии.
Кольпоскопия выявляет множество заболеваний, даже находящихся на ранней стадии развития и протекающих без любых симптомов (латентно, скрыто), при этом давая исключительно точные результаты исследования. Прибор видит все изменения слизистой, а увеличением изображения можно варьировать. Кроме этого, проблемные участки можно снять и сохранить в электронном виде, используя снимки впоследствии для сравнения результатов терапии, а также для консультаций с коллегами, без привлечения пациентки.
Результаты, полученные при кольпоскопии, уже повод поставить предварительный диагноз. Итоговый вывод гинеколог делает, получив ответ из лаборатории, куда, на цитологическое и гистологическое обследование отправляются образцы тканей, взятые при кольпоскопии. Диагноз, установленный в ходе полного обследования достоверен на 100%.
Какие заболевания выявляет кольпоскопия
Основная цель, которую ставит перед собой кольпоскопия шейки матки, матки – определение следующих заболеваний и патологий:
- генитальные бородавки, способные трансформироваться в онкологические опухоли;
- рак шейки матки;
- цервицит (воспаление шейки матки);
- предраковые изменения, затрагивающие ткани влагалища, шейки матки, вульвы;
- рак вульвы;
- рак влагалища.
Когда проводится кольпоскопия
Главная цель кольпоскопического исследования — своевременное диагностирование патологий шейки матки. Кольпоскопию обязательно назначают, если:
- Результаты цитологии шейки матки показывают дисплазию. Кольпоскопия матки в данном случае покажет конкретный участок шейки матки, на котором располагаются видоизмененные клетки. Если очаги патологического эпителия (покровной ткани) выявляются в процессе кольпоскопии, гинеколог сразу проводит биопсию.
- В процессе стандартного гинекологического осмотра гинеколог обнаруживает на поверхности шейки матки подозрительные зоны. Метод выявляет участки видоизмененного эпителия (верхний покровный слой), которые без применения видеоаппаратуры обнаружить нельзя.
Кроме этого, показаниями к проведению процедуры являются:
- Контроль местного лечения.
- Выявленные на шейке матки остроконечные кондиломы.
- Женщину беспокоит зуд, неприятный запах, выделения и высыпания в области влагалища.
- Во время полового акта чувствуется боль, затем заметны выделения с примесью крови или гноя.
- Длительная тянущая боль в нижней части живота, не относящаяся к типичным менструальным недомоганиям.
- Кровотечение вне цикла.
- Отеки, наросты, язвочки в половой зоне.
- Снижение влечения.
- Сложности с зачатием;
- Замершие беременности, выкидыши.
Кольпоскопия относится к категории профилактических процедур, которые необходимо проходить каждой женщине ежегодно.
Как подготовиться к процедуре
Для получения точного результата кольпоскопию рекомендуют проводить в первые 2-4 дня после окончания месячных. Не запрещено проводить её и в другой день цикла, исключение – менструация, так как выделения не дадут тщательно осмотреть органы.
Важный момент — кольпоскопию лучше проходить в первой фазе цикла. После овуляции в канале шейки скапливается слизь в большом количестве, поэтому иногда происходит искажение результатов. Кроме того, во второй половине менструального цикла ткани регенерируют гораздо медленнее, что увеличивает вероятность появления неприятных ощущений во время процедуры.
Подготовка к кольпоскопии требует соблюдения следующих правил:
- Отказ от сексуальных контактов за 2 дня до процедуры;
- В этот период запрещается использовать вагинальные свечи, спреи, таблетки и кремы, проводить спринцевание. Если женщина проходит курс терапии с их использованием, то следует проконсультироваться по этому поводу у гинеколога.
- Не принимать ванную, а временно перейти на душ.
- Личная гигиена должна осуществляться только путём обмывания половых органов водой, без применения специальных средств.
Как проводится процедура
Эта процедура безболезненна и выполняется всего за 5-10 минут. Врач проводит осмотр как обычно, на гинекологическом кресле. Сначала вводится влагалищное зеркало, затем сам кольпоскоп. В ходе осмотра гинеколог берет мазки со слизистой для изучения в лаборатории. Во избежание дискомфорта и неприятных ощущений пациентка должна расположиться в нём как можно удобнее и, главное, расслабиться.
В процессе исследования применяется кольпоскоп, который включает в себя осветительный прибор и бинокуляр. Чтобы сделать доступной для исследования шейку, влагалищные стенки с помощью зеркала (гинекологический инструмент) разводятся, как при стандартном осмотре в кресле. Длительность процедуры – в среднем 10 — 15 минут.
С помощью прибора врач может увидеть разрывы, опухоли, деформации, воспаленные участки.
Если есть показания, могут применяться дополнительные тесты: использование оптических фильтров, обработка раствором уксусной кислоты шейки матки и так далее. Это требуется для диагностики участков тканей, где подозревается дисплазия. Пробы выявляют скрытые дефекты слизистой — начальные стадии эрозии и других патологий.
Расширенное кольпоскопическое обследование
Расширенное обследование проводится следующим образом:
- Гинеколог вводит во влагалище женщины обыкновенный расширитель и зеркало, в 10-15 см от входа во влагалище устанавливается кольпоскоп.
- С помощью ватного шарика на поверхность слизистой наносится слабый раствор уксусной кислоты (3-5%). С помощью прибора гинеколог наблюдает за состоянием сосудов: здоровые ткани сокращаются, в патологических изменений не происходит.
- Поверхность слизистой обрабатывается раствором Люголя или йода (пациентка может ощущать незначительное жжение). Гинеколог оценивает реакцию тканей: здоровые должны окраситься в цвет раствора, поражённые – не изменят цвет.
- При обнаружении патологических участков слизистой врач берёт анализ на биопсию – «отщипывает» частицу поражённой ткани.
Женщинам не стоит тревожиться: кольпоскоп не вводится во влагалище, а сама процедура хоть и не особо приятная, но практически безболезненная. Длится не более 30 минут.
Расширенное обследование даёт большие возможности гинекологу. Врач может
- Оценить состояние поверхности слизистой.
- Сфотографировать и увеличить поражённые или видоизменённые ткани.
- Определить природу новообразования (доброкачественное, злокачественное).
- Взять материал на биопсию.
- Взять мазок с сомнительных участков слизистой.
Несмотря на ряд преимуществ, кольпоскопия не является панацеей. Поставить точный диагноз и назначить лечение можно лишь после комплексного обследования с проведением анализов на онкологию.
Люминесцентная и цветная кольпоскопия
Эти методики отличаются только применяемыми реагентами. При цветной кольпоскопии слизистая органа обрабатывается растворами, окрашивающими в синий или зелёный цвет. Люминесцентная кольпоскопия назначается лишь при подозрении на онкологические заболевания. Она предусматривает нанесение флуорохрома, после чего под действием ультрафиолетовых лучей изучается состояние слизистой: раковые клетки окрашиваются в розовый оттенок.
Какие заболевания можно обнаружить с помощью расширенной кольпоскопии
Эта процедура незаменима при обнаружении следующих патологий:
- Хронический цервицит – воспаление шейки матки.
- Эрозия шейки матки – изменения строения участков слизистой на шейке матки. Если патологию не лечить, то возникает большая угроза инфицирования матки, бесплодия, последующего развития онкологии.
- Эктопия (псевдоэрозия) – результат смещения клеток эндоцервикса за границы наружного зева. В возрасте до 25 лет зачастую это физиологическая норма, но у женщин старше это факт наличия воспалительного процесса в результате попадания инфекции.
- Генитальные бородавки (папилломы, кондиломы) – доброкачественные образования, которые могут переродиться в злокачественные, если их не лечить.
- Лейкоплакия – поражение поверхности слизистой, проявляющееся в ороговении эпителия. Присутствует риск перерождения в злокачественную опухоль.
- Дисплазия – предраковое изменение. Патология лёгкой степени редко перерастает в опухоль, в отличие от дисплазии 2 и 3 степени.
- Онкологические заболевания.
Противопоказания
Главные факторы, при наличии которых запрещается проведение обследования:
- менструация;
- воспалительные процессы;
- 1-2 месяца после аборта или родов;
- аллергия на используемые растворы;
- операции на матке;
- атрофия эктоцервикса.
После кольпоскопии: осложнения
После простого обследования последствий и ограничений не предполагается, так как гинеколог никак не соприкасался с маткой. После расширенного у женщины возможно появление тёмно-коричневых выделений, но их опасаться не следует: это выходят остатки раствора Люголя. Также характерны тянущие боли внизу живота на протяжении 4-10 дней.
Бывают случаи, когда во влагалище женщины попадает инфекция, в результате чего возникает воспаление и сопутствующие этому симптомы. Но данный факт не касается непосредственно кольпоскопии, это происходит по халатности гинеколога, допустившего инфицирование. Или же инфекция может быть подхвачена до или после кольпоскопии, но до сего момента она активно не развивалась.
В течение 2-х дней после процедуры у некоторых пациенток сохраняется кровотечение. При этом разрешается пользоваться только прокладками, тампоны под запретом. Это происходит достаточно редко и не является поводом обращения к гинекологу. Исключение составляет беременность.
Как правило, других последствий после процедуры не бывает.
Кольпоскопия при беременности
Кольпоскопическое обследование назначается беременным только в крайних случаях. В основном оно проводится из-за подозрения на эрозию шейки матки, часто встречающуюся сейчас у молодых женщин. В таком случае процедуру должен проводить наиболее опытный гинеколог. Кроме эрозии, кольпоскопия поможет выявить у беременной множество других болезней, своевременная диагностика которых важна как для будущего ребёнка, так и для самой женщины.
Обследование должно проводиться как можно осторожнее, в противном случае высока вероятность печальных последствий – кровотечения, выкидыша в первом триместре или преждевременных родов на более поздних сроках. Биопсия во время беременности может привести к такому же результату. Без угрозы для здоровья её рекомендуется проводить в послеродовой период (через 1,5-2 месяца).
Рекомендации после обследования
После простой кольпоскопии предполагается ведение обычного образа жизни. А вот расширенная, особенно в сочетании с биопсией, требует соблюдения следующих правил на протяжении 1-2 недель:
- запрещается ведение личной гигиены с помощью моющих средств;
- отказаться от посещения бани, сауны, приёма ванны;
- принимать только душ;
- запрещается вести половую жизнь;
- не пользоваться тампонами (только прокладками), не спринцеваться;
- ограничить себя от тяжёлых физических нагрузок и занятия спортом;
- не принимать ацетилсалициловую кислоту и лекарственные препараты, содержащие её.
- Необходимо незамедлительно обратиться к врачу, если:
- температура тела повысилась выше 38°С;
- обильные кровянистые выделения не прекращаются более суток;
- возникла сильная боль, озноб, кружится голова, общее состояние резко ухудшилось;
- появились гнойные выделения;
- выделения с кровью продолжаются более 5 дней.
Где сделать кольпоскопию в СПБ
Эта диагностическая методика относится к разряду субъективных, так как врачебное заключение ставится на основании увиденного, без подтверждения анализами. Следовательно, чтобы точно оценить ситуацию, гинеколог должен обладать огромным опытом и высокой квалификацией. Именно такие специалисты работают в клинике Диана (Санкт-Петербург). В распоряжении специалистов новый кольпоскоп с мощным увеличением. В клинике можно пройти кольпоскопию в любое удобное для себя время.