Раствор для иньекций 20 мг/мл, 2 мл
1 мл раствора содержит
активное вещество – лидокаина гидрохлорид (в пересчёте на 100 % вещество)- 20 мг
вспомогательные вещества: натрия хлорид, натрия гидроксида раствор 1 М, вода для иньекций
Прозрачная бесцветная или слегка окрашенная жидкость.
Анастетики местные. Амиды
Код АТХ: N01ВВ02.
Фармакокинетика
При парентеральном введении степень абсорбции зависит от места введения и дозы. Время достижения максимальной концентрации (ТСmах) в плазме – 3-5 мин. Связь с белками плазмы – 50-80 %. Распределяется быстро (период полураспределения – 6-9 мин), сначала поступает в хорошо кровоснабжаемые ткани (сердце, легкие, головной мозг, печень, селезенка), затем в жировую и мышечную ткани. Проникает через гематоэнцефалический барьер, плацентарный барьер и в грудное молоко (40% от концентрации в плазме матери).
Метаболизируется в печени (на 90-95%) с участием цитохрома Р450 путем дезалкилирования аминогруппы и разрыва амидной связи с образованием активных метаболитов (моноэтилглицинксилидин и глицинксилидин), период полувыведения (Т1/2) которых составляет 2 ч и 10 ч соответственно. При печеночной недостаточности интенсивность метаболизма снижается и составляет от 50% до 10% от нормальной величины.
T1/2 после внутривенного болюсного введения – 1,5 – 2 ч; у новорожденных – 3 ч. При длительной инфузии лидокаина в течение 24 — 48 ч Т1/2 значительно возрастает (до 3 ч).
При нарушении функции печени Т1/2 увеличивается в 2 раза и более. При постоянной инфузии (без введения начальной насыщающей дозы) терапевтически эффективная концентрация (2-6 мкг/мл) достигается через 5 — 9 ч.
Выводится кишечником и почками (до 10% в неизмененном виде). При хронической почечной недостаточности возможна кумуляция метаболитов. Закисление мочи способствует увеличению выведения лидокаина.
Фармакодинамика
Оказывает местноанестезирующее действие, стабилизируя мембраны нейронов, снижая их проницаемость для ионов натрия, что препятствует возникновению и проведению нервных импульсов. Подавляет проведение не только болевых импульсов, но и импульсов другой модальности.
Анестезирующее действие лидокаина в 2-6 раз сильнее, чем прокаина (действует быстрее и дольше — до 75 мин, а после добавления эпинефрина – более 2 ч). При местном применении расширяет сосуды, не оказывает местнораздражающего действия на ткани.
— терминальная анестезия в офтальмологии;
— местная инфильтрационная анестезия (в том числе субъконъюктивальная);
— проводниковая (в том числе ретробульбарная, парабульбарная анестезия);
— спинальная анестезия;
— эпидуральная анестезия;
— внутривенная регионарная анестезия.
Инфильтрационная анестезия – применяются 0,125%, 0,25%, 0,5% растворы; для достижения анестезии вводится до 60 мл (5-300 мг) 0,5% раствора или до 30 мл 1% раствора.
Проводниковая анестезия — (анестезия периферических нервов, в т.ч. при блокаде нервных сплетений) применяют 1 и 2% растворы; максимальная общая доза – до 400 мг (40 мл 1% раствора или 20 мл 2% раствора). Для блокады нервных сплетений 10-20 мл 1% раствора или 5-10 мл 2% раствора.
Проводниковая анестезия периферических нервов: плечевого – 15-20 мл (225-300 мг) 1,5% раствора; в стоматологической практике – 1-5 мл (20-100 мг) 2% раствора; блокады межреберных нервов – 3 мл (30 мг) 1% раствора;
парацервикальная анестезия – 10 мл (100 мг) 1% раствора в каждую сторону, при необходимости возможно повторное введение не менее чем через 1,5 часа; паравертебральная анестезия – от 3 до 5 мл (30-50 мг) 1% раствора.
Ретробульбарная анестезия – 3,0-4,0 мл (60-80 мг) 2% раствора.
Парабульбарная анестезия – 1,0-2,0 мл (20-40 мг) 2% раствора.
Местная инфильтрационная (субконъюнктивальная) анестезия – 0,5-1,0 мл (10-20 мг) 2% раствора.
Вагосимпатическая блокада шейного отдела (звездчатого узла) – 5 мл (50 мг) 1% раствора, поясничного – 5-10 мл (50-100 мг) 1% раствора.
Спинальная анестезия – 3,0-4,0 мл (60-80 мг) 2% раствора.
Эпидуральная анестезия – для достижения анальгезии применяется 25-30 мл (250-300 мг) 1% раствора; для достижения анестезии 15-20 мл (225-300 мг) 1,5% раствора или 10-15 мл (200-300 мг) 2% раствора; для торакальной эпидуральной анестезии – 20-30 (200-300 мг) 1% раствора. Не рекомендуется применять непрерывное введение анестетика с помощью катетера; введение максимальной дозы не должно повторяться чаще, чем через 90 мин.
Каудальной анестезии: в хирургической практике – 15-20 мл (225-300 мг) 1,5% раствора. Не рекомендуется непрерывное введение анестетика с помощью катетера; введение максимальной дозы не должно повторяться чаще, чем через 90 мин.
Рекомендуемые дозы для детей при нервно-мышечной блокаде — до 4,5 мг/кг 0,25-1,0% раствора, внутривенная регионарная анестезия – 3 мг/кг 0,25-0,5% раствора.
Максимальная доза для детей – 4,5 мг/кг, но не более 100 мг; максимальная доза для взрослых – не более 4,5 мг/кг или 300 мг; для внутривенной регионарной анестезии – не более 4 мг/кг. Повторное введение в течение 24 часов не рекомендуется.
Эффект лидокаина может быть удлинен добавлением 0,1% раствора эпинефрина (0,1 мл на 20 мл лидокаина). В этом случае при региональной анестезии доза лидокаина может быть увеличена до 600 мг.
Со стороны нервной системы
— угнетение или возбуждение центральной нервной системы
— нервозность
— эйфория головокружение
— общая слабость
— сонливость
— головная боль
— тревожность
— шум в ушах
— диплопия
— нистагм
— светобоязнь
— судороги (риск развития повышается на фоне гиперкапнии и ацидоза)
— тремор
— тризм мимических мышц
— парестезии
— дезориентация
— спутанность или потеря сознания
— угнетение или остановка дыхания.
Со стороны сердечно-сосудистой системы
— снижение или повышение артериального давления
— нарушение проводимости сердца
— аритмия
— синусовая брадикардия
— периферическая вазодилатация
— коллапс
— боль в груди
— остановка сердца.
Со стороны пищеварительной системы
— тошнота, рвота.
Со стороны мочевыделительной системы
— непроизвольное мочеиспускание.
Аллергические реакции
— генерализованный эксфолиативный дерматит
— ангионевротический отек
— контактный дерматит (гиперемия в месте нанесения, кожная сыпь, крапивница, зуд).
Прочие
— ощущение «жара», «холода» или онемения конечностей
— стойкая анестезия
— эректильная дисфункция
— злокачественная гипертермия
— метгемоглобинемия
— мелькание «мушек» перед глазами и тахикардия при одновременном введении с вазоконстриктором.
— анафилактический шок
— Гиперчувствительность (в том числе к другим амидным
местноанестезирующим лекарственным средствам);
— инфицирование места предполагаемой инъекции;
— синдром слабости синусового узла;
— атриовентрикулярная блокада II-III степени (кроме случаев, когда
— установлен искусственный водитель ритма);
— синоаурикулярная блокада;
— синдром Вольфа-Паркинсона-Уайта;
— кардиогенный шок;
— нарушения внутрижелудочковой проводимости;
— закрытоугольная глаукома (при ретробульбарном введении);
— беременность, период лактации (проникает через плацентарный барьер, выделяется с грудным молоком).
— брадикардия
— нарушение функции печени
— артериальная гипотензия
— тяжелая миастения
— эпилептиформные судороги
Также необходимо учитывать общие противопоказания к проведению того или иного вида анестезии.
Если у Вас одно из перечисленных заболеваний, перед приемом препарата обязательно проконсультируйтесь с врачом.
Вазоконстикаторы (эпинефрин, метоксамин, фенилэфрин) удлиняют местноанестезирующее действие лидокаина.
Циметидин и пропранолол снижают печеночный клиренс лидокаина (снижение метаболизма вследствие ингибирования микросомального окисления) и повышает риск развития токсических эффектов.
Снижает эффект антимиастенических лекарственных средств.
При обработке места инъекции дезинфицирующими растворами, содержащими тяжелые металлы, повышается риск развития местной реакции в виде болезненности и отека.
При использовании местноанестезирующих лекарственных средств для спинальной и эпидуральной анестезии с гуанадрелем, гуанетидином, мекамиламином, триметофана камзилатом повышается риск выраженной гипотензии и брадикардии.
Бета-адреноблокаторы замедляют метаболизм лидокаина, увеличивая его токсичность (снижение величины печеночного кровотока).
Сердечные гликозиды ослабляют кардиотонический эффект.
Лидокаин усиливает и удлиняет эффект миорелаксирующих лекарственных средств.
При одновременном назначении лидокаина и снотворных и седативных лекарственных средств возможно усиление их угнетающего действия на центральную нервную систему.
При совместном применении с наркотическими анальгетиками развивается аддитивный эффект, что используется при проведении эпидуральной анестезии, однако усиливается угнетение дыхания.
Применение с ингибиторами моноаминооксидазы (фуразолидон, прокарбазин, селегилин) повышает риск снижения артериального давления. Больным принимающим ингибиторы моноаминооксидазы не следует назначать лидокаин парентерально.
Антикоагулянты (в т.ч. ардепарин натрия, далтепарин натрия, данапароид натрия, эноксапарин натрия, гепарин натрия, варфарин и другие) увеличивают риск развития кровотечений.
Барбитураты, фенитоин, рифампицин (индукторы микросомальных ферментов печени) оказывают противоположное действие, в связи с чем может потребоваться повышение дозы лидокаина.
При одновременном назначении лидокаина с аймалином, фенитоином, верапамилом, хинидином, амиодароном возможно усиление отрицательного инотропного действия.
Одновременное применение лидокаина и новокаинамида может вызвать нарушение функций центральной нервной системы, в том числе галлюцинации.
При внутривенном введении гексенала или тиопентал натрия на фоне действия лидокаина возможно угнетение дыхания.
При одновременном применении лидокаина гидрохлорида и полимиксина В возможно усиление угнетающего влияния на нервно-мышечную передачу, в этом случае необходимо следить за функцией дыхания больного.
Со сторожностью следует применять при хронической сердечной недостаточности II и III степени тяжёлой печёночной и почечной недостаточности, гиповолемии, артериальной гипотензии, тяжёлой миастении, эпилепсиформных судорогах (в том числе в анамнезе) ослабленным больным, лицам пожилого возраста (старше 65 лет и у детей).
Профилактическое назначение всем без исключения больным с острым инфарктом миокарда не рекомендуется (рутинное профилактическое назначение лидокаина может повысить риск смерти за счет увеличения частоты возникновения асистолий).
При неэффективности лидокаина необходимо в первую очередь исключить гипокалиемию, в неотложных ситуациях существует несколько вариантов дальнейших действий: осторожное увеличение дозы до появления побочных эффектов со стороны центральной нервной системы (заторможенность, затрудненная речь); назначение, иногда совместное, лекарственных средств Ia класса (прокаинамид), переход к препаратам III класса (амиодарон, бретилия тозилат).
Необходимо отменить ингибиторы моноаминооксидазы (МАО) не менее чем за 10 дней до планирования проведения субарахноидальной анестезии с помощью лидокаина.
Особую осторожность следует проявлять при проведении местной анестезии богатых кровеносными сосудами органов; следует избегать внутрисосудистой инъекции во время введения. При введении в васкуляризированные ткани рекомендуется проводить аспирационную пробу.
Если любые из указанных в инструкции побочных эффектов усугубляются, или Вы заметили любые другие побочные эффекты не указанные в инструкции, сообщите об этом врачу.
Особенности влияния лекарственного средства на способность управлять транспортными средствами или потенциально опасными механизмами
В период лечения необходимо соблюдать осторожность при управлении транспортными средствами и занятии другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Симптомы: первые признаки интоксикации – головокружение, тошнота, рвота, эйфория, астения, снижение АД, сонливость, головная боль, парестезии, дезориентация, нарушение зрения, судороги, кома; затем – судороги мимической мускулатуры лица с переходом в тонико-клонические судороги скелетной мускулатуры, психомоторное возбуждение, брадикардия, коллапс, асистолия; у новорожденного (при применении в родах) – брадикардия, угнетение дыхательного центра, вплоть до остановки дыхания.
Лечение: при появлении первых признаков интоксикации введение прекращают, пациента переводят в горизонтальное положение; назначают ингаляции кислорода. При судорогах вводят внутривенно 10 мг диазепама.
При брадикардии – м-холиноблокаторы (атропин), вазоконстрикторы (норэпинефрин, фенилэфрин). Диализ неэффективен.
Раствор для инъекций 20 мг/мл.
По 2 мл в ампулы нейтрального стекла. По 10 ампул в контурной ячейковой упаковке из пленки поливинилхлоридной или ленты полиэтилентерефталатной.
По 1 контурной упаковке вместе с инструкцией по медицинскому применению на государственном и русском языках и скарификатором ампульным в пачке из картона.
При упаковке ампул с кольцом излома или точкой надлома скарификатор ампульный не вкладывают.
Хранить в защищенном от света месте при температуре от 15 до 25 °С.
Хранить в недоступном для детей месте!
2 года.
Не использовать по истечении срока годности, указанного на упаковке
ОАО «Новосибхимфарм»
630028, Россия, г. Новосибирск, ул. Декабристов, 275
Форма выпуска, упаковка и состав
препарата Ледотол
Раствор для в/в и в/м введения прозрачный, бесцветный или желтоватый, или зеленовато-желтоватый, со специфическим запахом.
Вспомогательные вещества: метилпарагидроксибензоат (метилпарабен), диэтиленгликоля моноэтиловый эфир, 0.1М раствор хлористоводородной кислоты, вода д/и.
1 мл — ампулы светозащитного стекла (3) — упаковки ячейковые контурные (1) — пачки картонные.
1 мл — ампулы светозащитного стекла (3) — упаковки ячейковые контурные (2) — пачки картонные.
1 мл — ампулы светозащитного стекла (5) — упаковки ячейковые контурные (1) — пачки картонные.
1 мл — ампулы светозащитного стекла (5) — упаковки ячейковые контурные (2) — пачки картонные.
Фармакологическое действие
Комбинированное средство, действие которого обусловлено свойствами компонентов, входящих в его состав.
Толперизона гидрохлорид — миорелаксант центрального действия. Оказывает мембраностабилизирующее, местноанестезирующее действие, тормозит проведение нервных импульсов в первичных афферентных волокнах и двигательных нейронах, что приводит к блокированию спинномозговых моно- и полисинаптических рефлексов. Вероятно, опосредует блокирование выделения медиаторов путем торможения поступления ионов кальция в синапсы. Тормозит проведение возбуждения по ретикулоспинальному пути в стволе мозга. Независимо от влияния на ЦНС усиливает периферический кровоток. В развитии этого эффекта может играть роль слабый спазмолитический и антиадренергический эффект толперизона.
Лидокаина гидрохлорид обладает местноанестезирующим действием; при применении в рекомендованных дозах системного действия не оказывает.
Фармакокинетика
Толперизона гидрохлорид
Толперизон экстенсивно метаболизируется в печени и почках. Экскретируется с мочой почти исключительно (>99%) в виде метаболитов. Фармакологическая активность метаболитов неизвестна. Т1/2 после в/в введения — около 1.5 ч.
Лидокаина гидрохлорид
Абсорбция — полная (скорость абсорбции зависит от места введения и дозы). Время достижения Cmax в плазме крови при в/м введении — 30-45 мин. Связывание с белками плазмы — 50-80%.
Быстро распределяется в тканях и органах. Проникает через ГЭБ и плацентарный барьер, проникает в грудное молоко (40% концентрации в плазме матери). Метаболизируется в печени (на 90-95%) с участием микросомальных ферментов путем дезалкилирования аминогруппы и разрыва амидной связи с образованием активных метаболитов. Выводится с желчью (часть дозы подвергается реабсорбции в ЖКТ) и почками (до 10% в неизмененном виде).
Показания активных веществ препарата
Ледотол
Гипертонус и спазм поперечно-полосатой мускулатуры, возникающие вследствие органических заболеваний ЦНС (в т.ч. поражение пирамидных путей, рассеянный склероз, инсульт, миелопатия, энцефаломиелит), опорно-двигательного аппарата (в т.ч. спондилез, спондилоартроз, цервикальный и люмбальный синдромы, артрозы крупных суставов); восстановительное лечение после ортопедических и травматологических операций.
В составе комплексной терапии: при облитерирующих заболеваниях сосудов (облитерирующий атеросклероз, диабетическая ангиопатия, облитерирующий тромбангиит, болезнь Рейно, диффузная склеродермия); при заболеваниях, возникающих на основе расстройства иннервации сосудов (акроцианоз, интермиттирующая ангионевротическая дисбазия).
Режим дозирования
Способ применения и режим дозирования конкретного препарата зависят от его формы выпуска и других факторов. Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования.
Назначают в/м или в/в, дозы устанавливают в соответствии со способом введения.
Побочное действие
Со стороны системы кроветворения: очень редко — анемия, лимфаденопатия.
Со стороны иммунной системы: редко — реакции гиперчувствительности, анафилактические реакции; очень редко — анафилактический шок.
Со стороны обмена веществ: нечасто — анорексия; очень редко — полидипсия.
Нарушения психики: нечасто — бессонница, расстройства сна; редко — потеря активности, депрессия.
Со стороны нервной системы: нечасто — головная боль, головокружение, сонливость; редко — синдром дефицита внимания, тремор, судороги, потеря чувствительности, расстройства чувствительности, вялость.
Со стороны органа зрения: редко — нарушения зрительного восприятия.
Со стороны органа слуха и лабиринтные нарушения: редко — звон в ушах, вертиго.
Со стороны сердечно-сосудистой системы: нечасто — артериальная гипотензия; редко — стенокардия, тахикардия, учащенное сердцебиение; очень редко — брадикардия, приливы крови.
Со стороны дыхательной системы: редко — одышка, носовое кровотечение, учащенное дыхание.
Со стороны пищеварительной системы: нечасто — желудочно-кишечный дискомфорт, диарея, сухость во рту, диспепсия, тошнота; редко — боль в эпигастрии, запор, метеоризм, рвота, нарушения функции печени.
Со стороны кожи и подкожных тканей: редко — аллергический дерматит, потливость, кожный зуд, крапивница, кожная сыпь.
Со стороны костно-мышечной системы: нечасто — мышечная слабость, миалгия, боль в конечностях; редко — дискомфорт в конечностях; очень редко — остеопения.
Со стороны мочевыделительной системы: редко — энурез, протеинурия.
Общие расстройства и нарушения в месте введения: часто — покраснение места инъекции; нечасто — астения (слабость), недомогание, усталость; редко — чувство опьянения, ощущение жара, раздражительность, жажда; очень редко — чувство дискомфорта в груди.
Лабораторные и инструментальные данные: редко — снижение АД, повышение концентрации билирубина, нарушение функциональных проб печени, снижение количества тромбоцитов, повышение количества лейкоцитов; очень редко — повышение уровня креатинина.
Противопоказания к применению
Повышенная чувствительность к компонентам средства, тяжелая миастения; беременность, период грудного вскармливания; детский и подростковый возраст до 18 лет/
С осторожностью следует применять средство при почечной и печеночной недостаточности (коррекция дозы не требуется).
Применение при беременности и кормлении грудью
Применение при беременности показано только в тех случаях, когда предполагаемая польза для матери превышает потенциальный риск для плода.
В период лечения необходимо решить вопрос о прекращении грудного вскармливания.
Противопоказано применение при беременности и в период грудного вскармливания.
Применение при нарушениях функции печени
С осторожностью следует применять при печеночной недостаточности (коррекция дозы не требуется).
Применение при нарушениях функции почек
С осторожностью следует применять при почечной недостаточности (коррекция дозы не требуется).
Применение у детей
Противопоказано применение в детском и подростковом возрасте до 18 лет.
Особые указания
Влияние на способность к управлению транспортными средствами и механизмами
Необходимо соблюдать осторожность при вождении автотранспорта и занятии другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Лекарственное взаимодействие
Нет данных о взаимодействии данного средства с другими лекарственными препаратами, ограничивающем применение средства.
Хотя толперизон и оказывает влияние на ЦНС, средство не вызывает седативного эффекта, поэтому может применяться в комбинации с седативными, снотворными средствами и препаратами, содержащими этанол.
Не усиливает действие этанола на ЦНС.
Усиливает действие НПВС, поэтому при одновременном применении может потребоваться снижение дозы последних.
Раствор для инъекций, 20 мг/мл по 2 мл
1 мл раствора содержит
активное вещество – лидокаина гидрохлорид (в пересчете на безводное вещество) 20 мг,
вспомогательные вещества: натрия хлорид, натрия гидроксид, вода для инъекций
Прозрачная, бесцветная или слегка окрашенная жидкость
Анестетики местные. Амиды. Лидокаин.
Код АТХ N01B B02
Фармакокинетика
При внутримышечном введении максимальная концентрация в крови достигается через 5-15 минут. В плазме связывается с белками крови на 33‑80 %. Степень связывания в значительной мере зависит от концентрации препарата и содержания альфа-1-ацидгликопротеина в плазме крови. Связывание с белками плазмы увеличивается у пациентов с уремией и реципиентов почечной трансплантации и усиливается после острого инфаркта миокарда, который характеризуется увеличением уровня альфа-1-ацидгликопротеина. Высокое связывание с белками может уменьшать действие свободного лидокаина или вызывать общее повышение концентраций препарата в плазме крови. Терапевтический эффект развивается при концентрации 1,5-5 мкг/мл. Быстро распределяется в тканях, объем распределения составляет 1 л/кг. Сначала поступает в ткани с высоким темпом кровоснабжения: сердце, мозг, почки, легкие, печень, селезенка, потом – в жировую и мышечную ткани. Легко проникает через гистогематические барьеры, включая гематоэнцефалический и плацентарный. В организме грудного ребенка оказывается 40-55 % от концентрации препарата в организме матери. Метаболизируется в печени с участием микросомальных ферментов с образованием метаболитов: моноэтилглицинэксилидида и глицинэксилидида. Скорость метаболизма определяется кровотоком в печени и, как результат, может быть нарушена у пациентов после инфаркта миокарда и/или пациентов с застойной сердечной недостаточностью. Выводится из организма почками в форме метаболитов (около 90 %) и в неизмененном виде (10 %). Выведение неизмененного препарата с мочой частично зависит от рН мочи. Кислая моча приводит к увеличению доли, выведенной с мочой. Период полувыведения после внутривенного болюсного введения – 1,5-2 часа. Период полувыведения метаболитов составляет 2 и 10 часов соответственно. При нарушении функции печени период полувыведения может увеличиваться.
Фармакодинамика
Лидокаин – местноанестезирующее средство. Местноанестезирующее действие обусловлено стабилизацией нейрональной мембраны за счет снижения ее проницаемости для ионов натрия, что препятствует возникновению потенциала действия и проведению нервных импульсов. Возможен антагонизм с ионами кальция. Эффективен для всех видов местной анестезии. Угнетает проведение не только болевых импульсов, но и импульсов другой модальности. Быстро гидролизируется в слабощелочной среде тканей и после короткого латентного периода действует в течение 1-1,5 часа. Анестезирующее действие лидокаина в 2-6 раз сильнее, чем прокаина. При воспалении анестезирующая активность снижается. При местном применении расширяет сосуды, не оказывает местнораздражающего действия.
— местная анестезия (терминальная, инфильтрационная, проводниковая) в хирургии, офтальмологии, стоматологии, отоларингологии
— блокада периферических нервов и нервных узлов
Препарат применять инъекционно (подкожно, внутримышечно) и местно на слизистые оболочки.
Следует избегать внутрисосудистого введения препарата.
Введение лидокаина предусматривает проведение пробы для определения индивидуальной чувствительности к этому лекарственному средству.
Для терминальной анестезии слизистой оболочки взрослым смазывать препаратом в дозе до 2 мг/кг лидокаина, продолжительность анестезии – 15-30 минут.
Максимальная доза для взрослых – 20 мл.
Для проводниковой анестезии (в т.ч. для обезболивания плечевого и крестцового сплетений) вводить 5-10 мл (100-200 мг лидокаина) препарата, для анестезии пальцев конечностей, носа, ушей – 2-3 мл (40-60 мг). Максимальная доза для взрослых – 10 мл (200 мг).
Для анестезии в офтальмологии по 2 капли препарата инстиллировать в конъюнктивальный мешок 2-3 раза с интервалом 30-60 секунд непосредственно перед исследованием или хирургическим вмешательством.
|
Лидокаин |
|||
|
Вмешательства |
Концентрация |
Объем |
Общая |
|
Инфильтрация ‒ Через кожу ‒ Внутривенно |
5 мг/мл (0,5 %) или 10 мг/мл (1 %) |
1-60 мл |
5-300 мг |
|
5 мг/мл (0,5 %) |
10-60 мл |
50-300 мг |
|
|
Блокада периферических нервов ‒ Плечевого сплетения ‒ Стоматология ‒ Межреберный ‒ Паравертебральный ‒ Мочеполовая система |
15 мг/мл (1,5 %) 20 мг/мл (2 %) 10 мг/мл (1 %) 10 мг/мл (1 %) 10 мг/мл (1 %) |
15-20 мл 1-5 мл 3 мл 3-5 мл 10 мл |
225-300 мг 20-100 мг 30 мг 30-50 мг 100 мг |
|
Парацервикально ‒ Анестезия в акушерстве |
10 мг/мл (1 %) |
10 мл |
100 мг |
|
Симпатическая нервная блокада: ‒ Цервикально ‒ Люмбарно |
10 мг/мл (1 %) 10 мг/мл (1 %) |
5 мл 5-10 мл |
50 мг 50-100 мг |
|
Блокада центральной нервной системы: ‒ Эпидурально * ‒ Люмбарно: ‒ Обезболивание ‒ Анестезия * Доза зависит от количества дерматомов (участков кожи), которые нуждаются в анестезии (2-3 мл/дерматом) |
10 мг/мл (1 %) 10 мг/мл (1 %) 15 мг/мл (1,5 %) 20 мг/мл (2 %) |
20-30 мл 25-30 мл 15-20 мл 10-15 мл |
200-300 мг 250-300 мг 225-300 мг 200-300 мг |
|
Каудальная анестезия – Обезболивание в акушерстве – Обезболивание в хирургии |
10 мг/мл (1 %) 15 мг/мл (1,5 %) |
20-30 мл 15-20 мл |
200-300 мг 225-300мг |
Порядок работы с ампулой.
1. Отделить одну ампулу от блока и встряхнуть ее, удерживая за горлышко.
2. Сжать ампулу рукой (при этом не должно происходить выделение препарата) и вращательными движениями свернуть и отделить головку.
3. Через образовавшееся отверстие немедленно соединить шприц с ампулой.
4. Перевернуть ампулу и медленно втянуть в шприц ее содержимое.
5. Надеть иглу на шприц.
— беспокойство, сонливость, головокружение, головная боль, нарушение сна, спутанность сознания, потеря сознания, вплоть до комы, нарушение чувствительности, мышечные подергивания, судороги, моторный блок, дизартрия, дисфагия, стойкая анестезия, парез или плегия нижних конечностей и потеря управления сфинктером (например, синдром конского хвоста), покалывание кожи
— онемение языка и губ
— анорексия, раздражительность, неугомонность, галлюцинации, депрессии, возбужденное состояние, эйфория
— нарушение зрения, нистагм, обратимая слепота, диплопия, мелькание «мушек» перед глазами, светобоязнь, конъюнктивит
— вертиго, слуховые нарушения, шум или звон в ушах, гиперакузия
— при применении в высоких дозах – аритмия, брадикардия, замедление проводимости сердца, поперечная блокада сердца, остановка сердечной деятельности, периферическая вазодилатация, коллапс
— тахикардия, повышение/понижение артериального давления, боли в области сердца, приливы
— тошнота, рвота
— одышка, ринит, угнетение или остановка дыхания
— аллергические реакции: кожные реакции, крапивница, зуд, ангионевротический отек, реакции гиперчувствительности, включая анафилактоидные реакции (в т.ч. анафилактический шок), генерализованный эксфолиативный дерматит
— угнетение иммунной системы
— ощущение жара, холода или онемения конечностей, злокачественная гипертермия, отеки, слабость
— реакции в месте введения, ощущение легкого жжения, исчезающее с ростом анестезирующего эффекта в течение 1 минуты, тромбофлебит, гиперемия
При спинальной или эпидуральной анестезии может наблюдаться боль в спине, ногах, частичная/полная спинномозговая блокада, сопровождающаяся артериальной гипотензией, нарушением дефекации, непроизвольным мочеиспусканием, импотенцией и потерей чувствительности в области промежности (вероятность этих эффектов возрастает при применении высших доз или в случае случайного введения лидокаина в спинномозговое пространство, когда доза, предназначенная для введения в эпидуральное пространство, проникает в спинномозговое пространство). В отдельных случаях после такого вмешательства восстановление двигательной, сенсорной и/или вегетативной функции происходит медленно (через несколько месяцев) или в неполной мере.
– индивидуальная повышенная чувствительность к компонентам препарата, а также к другим амидным местноанестезирующим лекарственным средствам
– указание в анамнезе на эпилептоформные судороги, связанные с введением лидокаина
– AV-блокада ІІ и ІІІ степени, синдром слабости синусового узла, синдром Вольфа-Паркинсона-Уайта, синдром Адама-Стокса, тяжелые формы сердечной недостаточности (ІІ-ІІІ степени), выраженная артериальная гипотензия, брадикардия, кардиогенный шок
– миастения
– гиповолемия
– порфирия
– тяжелая почечная и/или печёночная недостаточность
– ретробульбарное введение больным глаукомой
– период в первые три месяца после инфаркта миокарда с уменьшенным сердечным выбросом левого желудочка (менее 35 % от нормы)
– расстройства свертываемости крови, антикоагулянтная терапия
– инфекции в месте инъекции
– неконтактные пациенты
– существенное снижение функции левого желудочка
– детский возраст до 12 лет
При комбинированном применении лидокаина с такими препаратами как хлорпромазин, петидин, бупивакаин, хинидин, дизопирамид, амитриптиллин, имипрамин, нотриптилин концентрация лидокаина в плазме крови снижается.
С осторожностью назначают совместно с:
— антиаритмическими препаратами (в т.ч. амиодароном, верапамилом, дизопирамидом, аймалином) – усиливается кардиодепрессивное действие (происходит удлинение интервала QT и в редких случаях возможно развитие AV-блокады или фибрилляции желудочков); одновременное применение с амиодароном может привести к развитию судорог
— новокаином, новокаинамидом, прокаинамидом – возможно возбуждение центральной нервной системы, бред, галлюцинации
— курареподобными препаратами – усиливается миорелаксация (возможен паралич дыхательных мышц)
— этанолом – усиливает угнетающее действие лидокаина на дыхание
— вазоконстрикторами (эпинефрином, метоксамином, фенилэфрином) – способствуют замедлению всасывания лидокаина и пролонгируют действие последнего
— циметидином – снижает печеночный клиренс лидокаина (снижение вследствие ингибирования микросомального окисления), повышает его концентрацию и риск развития токсических эффектов. Также имеет синергический эффект при взаимодействии с лидокаином
— гуанадрелем, гуанетидином, микамаламином, триметафаном – при комбинированном применении для спинальной и эпидуральной анестезии повышается риск выраженной артериальной гипотензии и брадикардии
— β-адреноблокаторами (например, пропранололом, метопронолом) – замедляют метаболизм лидокаина в печени, усиливают эффекты лидокаина (в т.ч. токсичные) и повышают риск развития брадикардии и артериальной гипотензии. При одновременном применении β‑адреноблокаторов и лидокаина необходимо уменьшать дозу последнего. Также β‑адреноблокаторы имеют синергический эффект при взаимодействии с лидокаином; происходит ингибирующее влияние на сердечную проводимость, что может привести к повышению сократимости миокарда
— сердечными гликозидами – ослабляется кардиотонический эффект сердечных гликозидов
— снотворными или седативными лекарственными средствами – возможно усиление угнетающего действия на центральную нервую систему снотворных и седативных препаратов
— наркотическими аналгетиками (морфином) – усиливается аналгезирующий эффект наркотических аналгетиков, угнетение дыхания
— ингибиторами МАО (фуразолидоном, прокарбазином, селегилином) – повышается риск развития артериальной гипотензии и пролонгируется местноанестезирующее действие последнего. В период лечения ингибиторами МАО не следует применять лидокаин парентерально
— антикоагулянтами (в т.ч. ардепарином, далтепарином, данапароидом, энотоксапарином, гепарином, варфарином) – повышают риск развития кровотечений
— средствами для наркоза – усиливается угнетающее действие на дыхательный центр (гексобарбитал, тиопентал натрия внутривенно)
— полимиксином В – необходим контроль функции дыхания
— рифампицином – возможно снижение концентрации последнего в крови
— пропафеноном – возможно увеличение продолжительности и повышение тяжести побочных эффектов со стороны центральной нервной системы
— прениламином – повышается риск развития желудочковой аритмии типа «пируэт»
— противосудорожными средствами, барбитуратами (фенобарбиталом) – возможно ускорение метаболизма лидокаина в печени, снижение концентрации в крови, усиление кардиодепрессивного эффекта
— изадрином, глюкагоном – повышается клиренс лидокаина
— норэпинефрином, мексилетином – снижается клиренс лидокаина (усиливается токсичность); уменьшается печеночный кровоток
— ацетазоламидом, тиазидными и петлевыми диуретиками – уменьшают эффект лидокаина в результате гипокалиемии
— мидазоламом – повышается концентрация лидокаина в плазме крови
— препаратами, обусловливающими блокаду нервно-мышечной передачи – усиливается действие этих препаратов, поскольку они уменьшают проводимость нервных импульсов
— норадреналином – имеет синергический эффект при взаимодействии с лидокаином
При ацидозе концентрация свободного лидокаина в плазме крови увеличивается и есть риск развития токсических эффектов.
При взаимодействии лидокаина с другими антиаритмическими препаратами, например, с антагонистами кальция, происходит ингибирующее влияние на сердечную проводимость, что может привести к повышению сократимости миокарда.
Лекарственные средства, влияющие на печеночный метаболизм и микросомальную индукцию ферментов (например, фенитоин), могут снижать эффективность лидокаина.
При одновременном применении миорелаксантов (например, суксаметоний) может быть синергический эффект.
С осторожностью назначать с диазепамом.
Для всех видов инъекционного обезболивания возможно сочетание лидокаина с эпинефрином (1:50000-1:100000; готовить ex tempore, добавлять 1 каплю 0,1 % раствора эпинефрина на 5-10 мл раствора лидокаина), за исключением случаев, когда системное действие, которое оказывает эпинефрин (адреналин), нежелательно – повышенная чувствительность к эпинефрину, артериальная гипертензия, сахарный диабет, глаукома или необходимо кратковременное анестезирующее действие. Эпинефрин способствует замедлению всасывания лидокаина и пролонгирует его действие.
Препарат нежелательно смешивать с другими лекарственными средствами.
Лидокаин выпадает в осадок при смешивании с амфотерицином, метогекситоном или сульфадиазином. В зависимости от pН раствора лидокаин может быть несовместим с ампициллином.
Перед применением лидокаина необходимо провести кожную пробу на индивидуальную чувствительность к препарату, о которой свидетельствует отек и покраснение места инъекции.
Введение лидокаина могут осуществлять только медицинские работники.
Регионарная и местная анестезия должна проводиться опытными специалистами в соответствующем образом оборудованном помещении при доступности готового к немедленному использованию оборудования и препаратов, необходимых для проведения мониторинга сердечной деятельности и реанимационных мероприятий. Персонал, выполняющий анестезию, должен быть квалифицированным и обучен технике выполнения анестезии, должен быть знаком с диагностикой и лечением системных токсических реакций, нежелательных явлений и реакций и других осложнений.
При обработке места инъекции дезинфицирующими веществами, содержащими тяжелые металлы, повышается риск развития местной реакции в виде болезненности и отека.
При применении лидокаина обязательным является контроль ЭКГ. В случае нарушений деятельности синусового узла, удлинения интервала P-Q, расширения QRS или при развитии новой аритмии следует уменьшить дозу или отменить препарат.
Перед применением лидокаина при заболеваниях сердца (гипокалиемия снижает эффективность лидокаина) необходимо нормализовать уровень калия в крови.
Перед введением лидокаина в высоких дозах рекомендуется назначение барбитуратов. При проведении плановой субарахноидальной анестезии необходимо отменить ингибиторы МАО не позднее, чем за 10 дней до проведения анестезии.
Следует соблюдать осторожность, чтобы избежать случайного интравазального (особенно при проведении местной анестезии в участки, содержащие много кровеносных сосудов) или субдурального введения препарата. Необходимо установить жесткий контроль за системным токсическим действием препарата на сердечно-сосудистую и центральную нервную системы (поскольку дозы, предназначенные для эпидуральной анестезии, всегда выше, чем для субдуральной); при введении в васкуляризированные ткани рекомендуется проводить аспирационную пробу.
Чрезвычайной осторожности следует придерживаться при анестезии вокруг позвоночного отдела у больных с неврологическими заболеваниями, деформацией позвоночника, септицемией и тяжелой артериальной гипертензией.
Меньшие дозы препарата следует вводить в область головы и шеи, включая ретробульбарное и стоматологическое введение, а также применение для блокады звездчатого ганглия, поскольку системные токсические эффекты препарата через ретроградный поток могут проникнуть в мозговое кровообращение.
Чрезвычайной осторожности следует придерживаться при ретробульбарном введении, так как возможны побочные эффекты: коллапс, одышка, судороги, обратимая слепота.
Поскольку лидокаин оказывает выраженное антиаритмическое действие и может сам выступать в качестве аритмогенного фактора, который может вызывать развитие аритмии, перед введением препарата необходимо собрать анамнез и с осторожностью применять препарат лицам с жалобами на аритмии в прошлом.
С осторожностью и в меньших дозах применять пациентам с сердечной недостаточностью умеренной степени, артериальной гипотензией умеренной степени, неполной AV-блокадой, нарушением внутрижелудочковой проводимости, нарушениями функции печени и почек умеренной степени (клиренс креатинина менее 10 мл/мин), нарушением фукции дыхания, эпилепсией, после операций на сердце, при генетической предрасположенности к злокачественной гипертермии, ослабленным больным и пациентам пожилого возраста.
При внутримышечном введении лидокаина может повыситься концентрация креатинина, что может привести к ошибке при постановке диагноза острого инфаркта миокарда.
При местной анестезии тканей с выраженной васкуляризацией (например, шеи в случае операции на щитовидной железе) следует соблюдать особую осторожность, чтобы избежать попадания препарата в сосуды.
Безопасность применения анестетиков группы амидов сомнительна у больных, склонных к злокачественной гипертермии, поэтому их применение в таких случаях следует избегать.
Следует соблюдать особую осторожность при применении лидокаина пациентам с недостаточностью кровообращения, гиповолемией, артериальной гипотензией, печеночной и почечной недостаточностью.
С осторожностью назначать пациентам с расстройствами центральной нервной системы, которые применяют наркотики, так как могут возникнуть внезапные побочные эффекты со стороны сердечной системы. При длительном применении нужно мониторировать уровень электролитов в крови. С осторожностью применять пациентам со склонностью к судорогам, в состоянии шока, при гипоксии.
Применение в период беременности и лактации
Препарат проникает через плацентарный барьер и может вызвать брадикардию плода, поэтому его не рекомендуется назначать в период беременности. При необходимости применения препарата кормление грудью следует прекратить.
Особенности влияния на способность управлять транспортным средством или потенциально опасными механизмами
Препарат влияет на функцию центральной нервной системы, поэтому после применения лидокаина не рекомендуется управлять автотранспортом или работать с другими механизмами.
Возможно усиление побочных реакций.
Симптомы: психомоторное возбуждение, головокружение, общая слабость, снижение артериального давления, тремор, нарушение зрения, тонико-клонические судороги, кома, коллапс, AV-блокада, асфиксия, апноэ, депрессия, сонливость, тревожность, звон в ушах. При значительной передозировке возможно нарушение сознания, угнетение дыхания, шок, инфаркт миокарда. Первые симптомы передозировки у здоровых добровольцев возникают при концентрации лидокаина в крови больше 0,006 мг/кг; судороги – при 0,01 мг/кг.
Лечение: прекращение введения препарата, оксигенотерапия, вазоконстрикторы (норадреналин, мезатон), противосудорожные средства, холинолитики.
Пациент должен находиться в горизонтальном положении; необходимо обеспечить доступ свежего воздуха, подачу кислорода и/или проведение искусственного дыхания. Симптомы со стороны центральной нервной системы корректируются применением бензодиазепинов или барбитуратов кратковременного действия. Если передозировка возникает в процессе анестезии, следует применять миорелаксант короткого действия. Для коррекции брадикардии и нарушений проводимости применять атропин (0,5-1 мг внутривенно), при артериальной гипотензии – симпатомиметики в комбинации с агонистами β-адренорецепторов.
При остановке сердца показано немедленное проведение реанимационных мероприятий. В острой фазе передозировки лидокаина диализ неэффективен. Специфического антидота нет.
По 2 мл в ампулах полиэтиленовых.
По 10 ампул вместе с инструкцией по медицинскому применению на государственном и русском языках в картонной пачке.
Хранить в оригинальной упаковке при температуре не выше 25 °С.
Хранить в недоступном для детей месте!
ООО «НИКО», Украина, 86123, Донецкая обл., г. Макеевка, ул. Таёжная, 1-1
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Содержание статьи
- Мидокалм состав
- Мидокалм уколы или таблетки — что лучше?
- Способы применения Мидокалма
- Показания Мидокалма
- Мидокалм побочные действия
- Мидокалм противопоказания
- Аналоги Мидокалма
Внезапно сковало поясницу, при вдохе закололо в легких, онемели конечности и заболела голова… Что это? Скорее всего, настиг остеохондроз. Такой диагноз ставят и молодым, и пожилым, и мужчинам «в самом расцвете сил».
Огромное количество людей ведет сидячий образ жизни, сутками проводит время за компьютером и забывает про минимальную физическую нагрузку. Остеохондроз развивается при неестественном положении позвоночника и слабости мышц спины.
При обращении к врачу большая вероятность, что он назначит Мидокалм. На вопрос: «Почему именно его?» мы постарались ответить в этой статье.
Мидокалм состав
Действующее вещество Мидокалма — толперизон.
Толперизон относится к миорелаксантам центрального действия — препаратам, которые снижают тонус мышц и уменьшают двигательную активность.
Мидокалм воздействует на центральную нервную систему (ЦНС), откуда поступает сигнал о расслаблении мышцам. Таким образом медикамент снимает мышечный тонус, устраняет спазм и болевой синдром.
Мидокалм уколы или таблетки — что лучше?
Препарат отпускается по рецепту. Врач выбирает в каждом конкретном случае лекарственную форму и дозы для пациента. Выбор определяется возрастом, характером и тяжестью симптомов болезни.
Лекарственные формы Мидокалма:
- таблетки, покрытые пленочной оболочкой 50 мг и 150 мг
- таблетки пролонгированного действия 450 мг
- раствор для внутримышечных инъекций с лидокаином 100 мг + 2,5 мг /мл
Способы применения Мидокалма
Интересный факт: биодоступность Мидокалма повышается на 100% при приеме лекарства вместе с жирной пищей по сравнению с приемом натощак. Поэтому таблетки надо принимать во время или после еды, запивая стаканом воды. Кратность приема 2-3 раза в день.
Инъекции делаются 2 раза в сутки по 1 мл только медицинскими специалистами и только внутримышечно. Данная форма запрещена детям до 18 лет.
Показания Мидокалма
От чего назначают таблетки и инъекции препарата:
- двигательные расстройства, связанные с поражением ЦНС
- лечение болезненного мышечного спазма
- лечение детских параличей, болезни Литтла
- восстановительная терапия после инсульта головного мозга
- восстановление после хирургического вмешательства
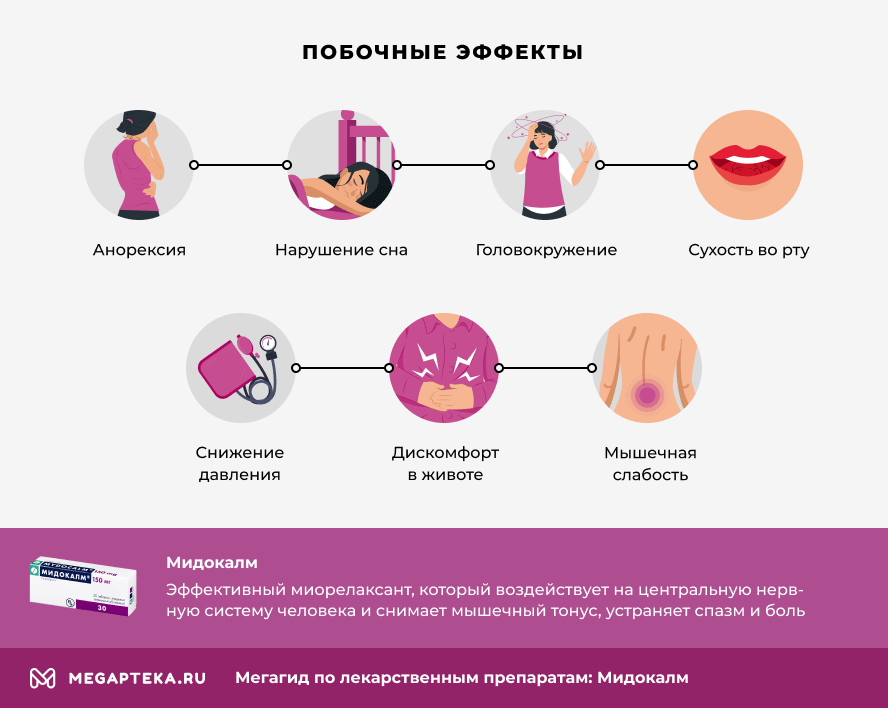
Мидокалм побочные действия
Профиль безопасности толперизона оценивался по данным описательного клинического исследования у 12 000 пациентов. Самые частые побочные реакции оказались связаны с гиперчувствительностью к препарату, при этом жизнеугрожающие реакции регистрировались очень редко.
Возможные побочные эффекты Мидокалма:
- анорексия
- бессонница, нарушение сна, головокружение, головная боль
- понижение давления
- дискомфорт в животе, диарея, сухость во рту, тошнота
- мышечная слабость, боль в конечностях
Мидокалм противопоказания
Мидокалм запрещен:
- при гиперчувствительности к толперизону, при назначении инъекций — к лидокаину
- при миастении гравис (аутоиммунное нервно-мышечное заболевание)
- при беременности и лактации
- таблетки 50 мг и 150 мг — детям до 3 лет, инъекции и таблетки лонг 450 мг — до 18 лет
Информация о совместимости Мидокалма и алкоголя в инструкции отсутствует. У Мидокалма отсутствует успокаивающее действие и он не вступает во взаимодействие с этанолом.
Но, как и алкоголь, Мидокалм действует на ЦНС и не показан больным с тяжелыми болезнями печени и почек. Совместный прием со спиртными напитками усугубит побочные эффекты препарата и токсическое воздействие на организм.
Помните об общей рекомендации врачей: при лечении медикаментами исключать алкоголь в любых дозах. Тогда пациент получает максимальный результат от терапии и устраняет риски побочных и токсических реакций.
Аналоги Мидокалма
- Калмирекс — российский дженерик, выпускается в таблетках и инъекциях, но отсутствует удобная для приема форма таблеток продленного действия. Показания к применению идентичны.
- Толперизон — под этим названием выпускают препараты несколько фармпроизводителей. Как и в случае с Камирексом, у Толперизонов нет пролонгированных таблеток.
- Толизор — еще один дженерик. Отличия в форме для внутреннего применения: Толизор единственный выпускается в капсулах. Для капсул в инструкции прописано меньше показаний к применению, чем для таблеток. Зато для Толизора в инъекциях инструкция указывает на дополнительное применение в комплексном лечении болезней сосудов.
Что лучше — Мидокалм или Калмирекс, Толизор, Толперизон?
Показания и лекарственные формы у препаратов равнозначные, таблетки Лонг можно заменить трехкратным приемом таблеток по 150 мг. Пациенту допустимо выбрать любой из перечисленных аналогов по выгодной цене: терапевтический эффект будет.
Мидокалм считается лучше других по причине изученности, проведению множества исследований, доказанной эффективности и безопасности. У перечисленных дженериков (копий) нет такого клинического опыта.
Итак, Мидокалм помогает при разных болезнях: остеохондроз, артрозы, рассеянный склероз, инсульт, детский паралич. Результаты российских и зарубежных клинических исследований показали эффективность и хорошую переносимость Мидокалма.
Отличается от аналогов минимальным количеством противопоказаний и побочных действий. Среди прочих миорелаксантов Мидокалм обладает важным преимуществом: не оказывает седативного действия, не вызывает сонливость и не влияет на психомоторные реакции.
Выпускающий редактор
Эксперт-провизор
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда
МНН: Триамцинолон
Производитель: КРКА, д.д., Ново Место
Анатомо-терапевтическо-химическая классификация: Triamcinolone
Номер регистрации в РК:
№ РК-ЛС-5№019137
Информация о регистрации в РК:
27.06.2022 — 27.06.2032
Номер регистрации в РБ:
4210/94/99/04/10/12/15/15/21
Информация о регистрации в РБ:
13.01.2021 — бессрочно
Информация о реестрах и регистрах
Информация по ценам и ограничения
Предельная цена закупа в РК:
459.89 KZT
- Скачать инструкцию медикамента
Торговое название
Кеналог® 40
Международное непатентованное название
Триамцинолон
Лекарственная форма
Суспензия для инъекций 40 мг/мл, 1 мл
Состав
1 мл суспензии содержит
активное вещество – триамцинолона ацетонид 40.0 мг,
вспомогательные вещества: натрия кармеллоза, натрия хлорид, спирт бензиловый, полисорбат 80, вода для инъекций
Описание
Белая суспензия с легким запахом спирта бензилового, практически без видимых включений и комочков
Фармакотерапевтическая группа
Кортикостероиды для системного использования. Глюкокортикостероиды.
Триамцинолон.
Код ATХ H02AB08
Фармакологические свойства
Фармакокинетика
После внутримышечного введения 120 мг триамцинолона ацетонида максимальная плазменная концентрации в плазме крови достигается между 44 и 54 мкг/100 мл в течение от 8 до 10 часов, и снижается до 8,9 мкг/100 мл по истечении 72 часов после приема.
Через три дня после внутрисуставной инъекции абсорбция триамцинолона ацетонида составляет от 58 % до 67 %. Сравнение величин площадей под кривой «концентрация-время» (AUC) между внутрисуставной и внутримышечной инъекциями показывает, что всасывание в обоих случаях полное. Триамцинолон метаболизируется в печени. Менее 15% препарата выводится в неизмененном виде с мочой. Как при местном, так и при системном введении, кортикостероиды метаболизируются преимущественно в печени. Выявлены три метаболита триамцинолона ацетонида и метаболическая картина одинакова для всех трех способов их применения. Метаболиты триамцинолона ацетонида включают в себя 6-бета-гидрокситриамцинолона ацетонид, 21-карбокси-6-бета-гидрокси-триамцинолона ацетонид, и 21- карбокситриамцинолона ацетонид.
После введения 40 мг внутримышечной дозы триамцинолона ацетонида, в моче обнаруживается 12,5% от введенной дозы. После однократного внутримышечного введения 80 мг дозы, триамцинолона ацетонид обнаруживается в моче до 7-11 дней. Фармакокинетика препарата зависит от дозы. При применении препарата в дозе 5 мг/кг массы тела средний период полураспада составлял 85 мин, при применении в дозе 10 мг/кг — 88 мин. Общий клиренс составляет 61,6 л /час для дозировки 5 мг/кг и 48,2 л /час — для дозировки 10 мг/кг.
Фармакодинамика
Кеналог®40 оказывает противовоспалительное, противоаллергическое, десенсибилизирующее, противошоковое, антитоксическое и иммунодепрессивное действие.
Основной эффект триамцинолона связан с глюкокортикоидным действием и угнетением воспалительной реакции. Активность глюкокортикоидов приводит к усилению глюконеогенеза и уменьшению утилизации глюкозы в тканях. Катаболизм протеина ускоряется, а синтез из пищевого белка снижается, хотя общее влияние на азотистый баланс зависит от других факторов, включая диету, дозу и продолжительность лечения. При применении препарата в дозе 12–24 мг/сут может возникать отрицательный азотистый баланс.Триамцинолон обладает незначительной минералокортикоидной активностью.
Во время лечения кортикостероидами количество эритроцитов и нейтрофильных гранулоцитов увеличивается, количество эозинофильных гранулоцитов и базофилов уменьшается. Так же уменьшается масса лимфоидной ткани. Кортикостероиды предотвращают или подавляют начальные признаки воспалительного процесса, такие как покраснение, болезненность, местное повышение температуры тела, отек, а также более поздние осложнения, включая пролиферацию фибробластов и отложения коллагена.
Показания к применению
-
аллергические реакции: включая сезонный круглогодичный аллергический ринит, бронхиальную астму, атопический и контактный дерматит, аллергическую реакцию на лекарственные средства, сывороточную болезнь и острый неинфекционный отек гортани, предотвращение поздней стадии анафилактических реакций
-
ревматические заболевания: тяжелый ревматоидный артрит (в комбинации с противоревматическими препаратами замедленного действия), острая подагра, острый неспецифический анкилозирующий спондилит, бурсит, эпикондилит, посттравматический остеоартроз, псориатический артрит и синовит при остеоартрите
-
дерматологические заболевания: буллезный герпетиформный дерматит, эксфолиативный дерматит, тяжелая форма мультиформной эритемы, тяжелая форма псориаза, тяжелая форма себорейного дерматита, экзема, атопический дерматит, дискоидная волчанка, контактный дерматит, очаговая алопеция, пузырчатка и различные острые и хронические дерматозы
-
глазные заболевания: аллергический конъюнктивит, аллергические маргинальные язвы роговицы, воспаление переднего сегмента, хориоретинит, диффузный задний увеит и хориоидит, опоясывающий герпес, пузырчатка глаз, ирит и иридоциклит, кератит, ретробульбарный неврит и симпатическая офтальмия
-
заболевания эндокринной системы: первичная и вторичная недостаточности коры надпочечников, врожденная гиперплазия коры надпочечников, гиперкальциемия, связанная с раком, негнойный тиреоидит, болезнь Аддисона
-
желудочно-кишечные заболевания: регионарный энтерит (болезнь Крона) и язвенный колит в периоды обострений
-
респираторные заболевания: аспирационный пневмонита, эмфизема легких, бериллиоз, синдром Леффлера, лимфогранулематоз и диссеминированный туберкулез
-
туберкулезный менингит, рассеянный склероз в период обострения (уменьшает продолжительности обострения заболевания, но не останавливает прогрессирование болезни)
Способ применения и дозы
Не вводить внутривенно!
Требования к дозировке определяются индивидуально, в зависимости от заболевания и ответной реакции больного. Для контролирования состояния в процессе лечения, следует применять низкие дозы кортикостероидов и, при возможности, снижение дозы должнопроисходить постепенно.
При местном введении дозировка должна быть определена в соответствии с размерами сустава, характера болезни и ответной реакцией пациента. Терапевтический результат достигается в течение двух-трех недель. Однако до окончательного положительного эффекта потребуется лечение продолжительностью более чем шесть недель.
Внутримышечное применение
Кеналог® 40 можно вводить внутримышечно в дозах от 40 до 80 мг.
Рекомендуемая начальная доза для взрослых и детей старше 12 лет составляет
40 мг.
При необходимости, может быть применена разовая доза от 100 до 120 мг. Рекомендуемая начальная доза для внутримышечного введения детям от 6 до 12 лет составляет 0,03- 0,2 мг / кг, с интервалом в 1 — 7-дней.
Внутримышечное введение
Кеналог®40 часто может заменить первоначальную пероральную терапию.
Препарат следует вводить глубоко в ягодичную мышцу!
В целом, можно ожидать, что одной дозы, введенной внутримышечно, достаточно на период от 4 – 7 дней и до 3 — 4-недель. Разовая доза от 40 мг до 60 мг может вызвать симптомы ремиссии в течение всего сезона у пациентов с сенной лихорадкой или с астмой индуцированной пыльцой.
Этот метод применения может обеспечить положительный эффект, например, при астме, но это может быть связано с такими нежелательными эффектами как повышение температуры, характерного для хронического применение кортикостероидов.
Внутрисуставное применение
Кеналог® 40 вводится внутрисуставно для уменьшения боли и воспаления при ревматоидном артрите, подагрическом артрите (подагра), псориатическом артрите и остеоартрите.
Пациенты должны быть предупреждены о недопустимости чрезмерного перегружения суставов после симптоматического улучшения. Многократные введения внутрисуставных инъекций в течение длительного периода времени могут вызвать серьезные разрушения сустава и некроз кости.
Обычные внутрисуставные дозы Кеналог® 40 у взрослых составляют от 5 до 10 мг для мелких суставов и от 20 до 60 мг — для крупных суставов. Однако, дозы от 6 до 10 мг на инъекцию эффективно применяются для мелких суставов и 40 мг на инъекцию для крупных суставов.
При инъекциях, вводимых в несколько суставов, суммарная доза не должна превышать 80 мг триамцинолона ацетонида. Интервал между внутрисуставными введениями должен быть не менее, чем 1 неделя.
Рекомендуемая начальная доза Кеналог®40 для детей от 12 до 18 лет составляет от 2,5 мг до 40 мг. В зависимости от клинической реакции, последующие дозы могут быть увеличены.
Кеналог® 40 можно применять местно для облегчения боли при бурсите и тендосиновите. Из-за риска возникновения разрывов сухожилия, следует проявлять осторожность при введении в пространство между оболочкой сухожилия и сухожилием, а не в само сухожилие. Доза зависит от размера сустава или синовиального пространства и степени воспаления.
Применение непосредственно в зоне/очаге патологического изменения
Дозы инъекции Кеналог® 40 непосредственно в зону патологического изменения, составляют от 5 мг до 10 мг, разделенные на соответствующие
количества, в зависимости от пораженного участка.
Рекомендуемая начальная доза для детей в возрасте от 12 до 18 лет составляет 2,5 мг до 40 мг. В зависимости от клинической реакции, последующие дозы могут быть увеличены. Как правило, большие площади патологического изменения требует нескольких инъекций, и в меньших дозах — в месте инъекции. Обычно достаточно двух-трех инъекций через каждые 2-3 недели. Введение инъекции непосредственно в зону патологического изменения подходит для лечения больших участков поражений, таких как, псориаз и очаговая алопеция.
Дети
При отсутствии серьезных показаний, применение Кеналог® 40 в виде внутримышечных инъекции у детей в возрасте до 6 лет и, так и в виде внутрисуставной инъекции или инъекции непосредственно в зону патологического изменения у детей до 12 лет не рекомендуется.
Во время лечения необходимо внимательно контролировать рост и развитие ребенка.
Нарушение функции почек
Корректировка дозы не требуется.
Нарушение функции печени
При тяжелой печеночной недостаточности, лечение следует начинать с половины обычно рекомендуемой дозы, так как у этих пациентов действие кортикостероидов может быть усилено.
Приготовление раствора для инъекций
Для приготовления раствора для инъекций для местного введения препарат нужно развести водой для инъекций или 0,9% раствором натрия хлорида. Перед инъекцией, триамцинолон может быть разведен 1-2% раствором лидокаина гидрохлорида или 1% раствором прокаина гидрохлорида. Кеналог® 40 не должен смешиваться с растворами или местными анестетиками, содержащими консерванты. Раствор должен быть использован немедленно, а неиспользованная порция уничтожена. Во избежание местной мышечной атрофии препарат должен вводиться в ягодичную мышцу глубоко.
Перед использованием ампулу хорошо встряхнуть.
Побочные действия
Часто (от ≥1/100 до <1/10)
-
охриплость, раздражение и сухость в горле (после использования пероральных кортикостероидных ингаляторов
-
сухость во рту
-
угреподобные высыпания, гематомы, экхимозы, покраснение лица, атрофия, чрезмерный рост волос, плохое заживление ран, повышение потовыделения, стрии, телеангиоэктазии и истончение кожи
-
миопатия, остеонекроз, остеопороз (наибольшая потеря костной ткани наблюдается в первые 6 мес. лечения)
-
задержка натрия в организме приводит к гипокалиемии, угнетению функции надпочечников, синдрому Кушинга, замедлению роста детей, сахарному диабету, гипогликемии
-
нарушение менструального цикла и вазомоторные симптомы
Нечасто (от ≥1/1,000 до <1/100)
-
повышение уровня общего холестерина, холестерина ЛПНП и триглицеридов
-
головная боль, доброкачественная внутричерепная гипертензия (псевдоопухоль головного мозга)
-
задняя подкапсулярная катаракта, глаукома, повреждение зрительного нерва и отек зрительного нерва (связанный с псевдоопухолью головного мозга)
-
пептическая язва двенадцатиперстной кишки и желудочно-кишечное
кровотечение
-
ротоглоточный кандидоз
-
седативный эффект, депрессия, бессонница, изменения личности, мания
Редко (от ≥1/10,000 до <1/1,000)
-
агранулоцитоз, лимфопения, моноцитопения
-
туберкулез легких
-
порфирия
-
галлюцинации (они появляются на первой или второй неделе лечения), психозы (симптомы могут варьировать между шизофренией, манией или делирием)
Очень редко (<1/10,000), не может быть оценено на основе имеющихся данных)
-
ухудшение сердечной функции
-
дерматит
-
септический некроз костей, вызванный инфекцией (особенно у пациентов с системной красной волчанкой и ревматоидным артритом)
-
асептический некроз, местное обесцвечивание кожи, атрофия кожи, местные травмы сухожилия
-
аллергические реакции (кожная сыпь, крапивница, ангионевротический отек, бронхоспазм, остановка дыхания и анафилактические реакции)
При возникновении тяжелых побочных эффектов лечение должно быть
прекращено.
Противопоказания
-
повышенная чувствительность к активному веществу или вспомогательным компонентам препарата
-
системные грибковые инфекции (противопоказано парентеральное и
оральное применение)
-
идиопатическая тромбоцитопеническая пурпура (противопоказано
-
внутримышечное введение)
-
беременность и период лактации
-
детский возраст до 6 лет (не рекомендуется внутримышечное введение)
-
детский возраст до 12 лет (не рекомендуется внутрисуставное введение или введение непосредственно в зону/очаг патологического изменения, если нет серьёзных показаний)
Остальные противопоказания являются относительными и зависят от ожидаемых результатов, планируемой продолжительности применения и способа введения (например системное или местное применение):
-
воспаления в активной фазе (кортикостероиды могут ослабить реакцию организма на инфекцию и активировать или обострить местные или системные инфекции, системные грибковые инфекции либо активные инфекции, лечение которых не проводится противомикробными средствами, а также латентный или излеченный туберкулез)
-
сахарный диабет (может усложниться контроль этого заболевания)
-
остеопороз (при продолжительном применении кортикостероидов может ухудшиться состояние при остеопорозе, особенно у пациентов пожилого возраста; существует риск возникновения коллапса позвоночника)
-
миопатия (наличие в анамнезе проксимальной миопатии, вызванной применением кортикостероидов, является противопоказанием для применения препарата, поскольку она представляет особый риск возникновения этого побочного эффекта, непосредственно связанный с триамцинолоном. При отмене кортикостероидов миопатия, как правило, уменьшается в течение нескольких месяцев. Наибольший риск возникновения данного побочного эффекта наблюдается у детей)
-
пептическая язва (может иногда возникать на фоне применения кортикостероидов и есть риск кровотечения или перфорации. К группе особого риска относятся пациенты, принимающие НПВП)
-
психоз (у пациентов с паранойей или депрессией в анамнезе, применение препарата может повысить риск суицида)
-
регенерация тканей (замедленная регенерация тканей может быть значительной у пациентов с недавно проведенной операцией с наложением кишечного анастомоза)
-
вакцинация (пациентам, которые принимают кортикостероиды, не следует проходить вакцинацию против оспы. Другие виды вакцинации не рекомендуется проводить пациентам, получающим кортикостероиды в высоких дозах, учитывая возможность возникновения неврологических осложнений или ослабления антитилогенеза)
Противопоказания (относительные) для местного применения:
-
импетиго, дерматомикоз и герпес симплекс,
-
обычные угри
-
новорожденные
-
розацеа
-
гравитационная язва
Лекарственные взаимодействия
Комбинация кортикостероидов с нестероидными противовоспалительными препаратами повышает риск развития пептической язвы и желудочно-кишечного кровотечения.
При гипотромбинемии необходимо с осторожностью принимать препараты ацетилсалициловой кислоты в сочетании с кортикостероидами.
Внутрисуставные инъекции кортикостероидов, включая триамцинолона ацетонид, снижают стационарную сывороточную концентрацию салицилата. Имеются сообщения о том, что сочетанный прием кортикостероидов и миорелаксантов снижает эффект миорелаксантов, вызывающих нервно-мышечную блокаду.
Клинические исследования показали, что кортикостероиды могут как усиливать, так и ослаблять действие пероральных антикоагулянтов при одновременном применении.Продемонстрировано, что фенитоин повышает метаболизм кортикостероидов в печени и снижает эффективность триамцинолона.
Одновременная противогриппозная вакцинация и иммунодепрессивная терапия (кортикостероиды) вызывает ухудшение иммунной реакции на вакцину. Лечение кортикостероидами приводит к повышению уровня глюкозы в крови у пациентов с сахарным диабетом, при этом может потребоваться повышение дозы инсулина. Сочетанное применение фенобарбитала и кортикостероидов может привести к снижению уровня кортикостероидов в плазме крови и его терапевтического эффекта. Риск появления гипокалиемии может повыситься, если триамцинолон применяют одновременно с симпатомиметиками и теофиллином, снижающими уровень калия в плазме крови, и с диуретиками, способствующими выведению калия из организма; гипокалиемия также может усилить действие сердечных гликозидов.
Эстрогены, включая оральные контрацептивы, могут снизить метаболизм кортикостероидов в печени, тем самым усиливая их эффект.
Особые указания
Кеналог® 40 нельзя вводить внутривенно!
Поскольку осложнения при лечении глюкокортикоидами (в том числе триамцинолоном) зависят от дозы и продолжительности терапии, то в каждом частном случае необходимо оценить риск/пользу относительно дозы и длительности лечения, а также возможности применения суточной или прерывистой терапии. Пациенты, принимающие кортикостероиды и подвергшиеся воздействию стресса, должны получать быстродействующие кортикостероиды, дозу которых необходимо повышать до, во время и после стрессовой ситуации.
Недостаточность коры надпочечников может удерживаться в течение нескольких месяцев после прекращения лечения; поэтому на протяжении периода стресса может понадобиться заместительная терапия.
Кортикостероиды могут скрывать признаки инфекции и снижать устойчивость к ней. Лечение кортикостероидами может повысить риск развития туберкулеза у пациентов с латентным туберкулезом или с положительной пробой Манту. Применение кортикостероидов при прогрессирующих или диссеминированных формах туберкулеза следует обязательно проводить на фоне курса противотуберкулезной химиотерапии. Кортикостероиды могут повысить риск появления тяжелой или летальной инфекции в результате воздействия вирусных инфекций, таких как ветряная оспа или корь.
Пациентам, получающим кортикостероиды, не следует проводить вакцинацию.
Кортикостероиды необходимо применять с осторожностью у пациентов с герпетическим поражением глаз в связи с возможностью перфорации роговицы.
Кортикостероиды могут быть причиной психических расстройств: от эйфории, бессонницы, перепадов настроения, изменений личности и тяжелой депрессии до выраженных проявлений психоза. Кортикостероиды также могут усилить существующую эмоциональную нестабильность или тенденции к психозу.
Кортикостероиды следует применять с осторожностью у пациентов с неспецифическим язвенным колитом, дивертикулитом, недавними кишечным анастомозом, активной или латентной пептической язвой, почечной недостаточностью, гипертонической болезнью, остеопорозом и миастенией. Риск инфицирования вирусом ветряной оспы у пациентов, не болевших ветряной оспой, возрастает, если они получают кортикостероиды.
Таким больным следует избегать контактов с инфицированными.
В случае контактирования с инфицированными рекомендуется проведение пассивной иммунизации. Необходимо тщательно наблюдать за ростом и развитием детей, которым проводится продолжительный курс кортикостероидной терапии. Действие кортикостероидов усиливается у больных с циррозом печени или гипотиреозом.
Внутрисуставные инъекции кортикостероидов могут вызвать системные побочные эффекты, в дополнение к местным эффектам.
Следует избегать внутрисуставных инъекций кортикостероидов в ранее воспаленные или неустойчивые суставы. Перед назначением внутрисуставных инъекций суставная жидкость должна быть исследована для исключения септического процесса. Увеличение боли, местный отек, ограничение движения, повышение температуры и недомогание, указывают на вероятность септического артрита. В случае проявления септического артрита и выявления сепсиса, необходимо начать антибактериальную терапию.
Вероятность медикаментозной вторичной недостаточности коры надпочечников можно уменьшить путем постепенного снижения дозы. Недостаточность этого типа может длиться несколько месяцев после прекращения терапии. Указанные ниже лабораторные показатели могут возрастать в период лечения кортикостероидами: уровень лейкоцитов (>20 000/мм3) без признаков воспаления или новообразования; уровень глюкозы крови, холестерина, триглицеридов, липопротеидов низкой плотности. Триамцинолона ацетонид может приводить к повышению уровня глюкозы крови, что может обусловить появление глюкозурии или сахарного диабета. Снижение уровня 17-кетостероида и 17-гидроксистероида в моче во время лечения триамцинолоном может привести к вторичной или надпочечниковой супрессии.
Все кортикостероиды увеличивают экскрецию кальция.
Специальная информация о некоторых из компонентов Кеналог® 40
1 мл Кеналог® 40 (1 ампула) содержит 9,9 мг бензилового спирта. Препарат нельзя применять недоношенным или новорожденным младенцам, а также детям до 3-х лет, так как может привести к токсичным и анафилактоидным реакциям.
Данное лекарственное средство содержит менее 1 ммоль (23 мг) натрия в дозе, которая по сути означает, что он «не содержит натрий».
Особенности влияния на способность управлять транспортным средством или потенциально опасными механизмами.
Кеналог® 40 не влияет на способность управления автотранспортными средствами и работу с механизмами.
Передозировка
Симптомы: слишком большие дозы после нескольких недель приема могут стать причиной синдрома Иценко-Кушинга.
Лечение: симптоматическое.
Специфического антидота нет. Следует избегать резкой отмены препарата. Гемодиализ неэффективен для ускорения выведения Кеналог®40 из организма.
Форма выпуска и упаковка
По 1 мл в ампулы из прозрачного стекла. По 5 ампул в контурную ячейковую упаковку.
По 1 контурной упаковке вместе с инструкцией по медицинскому применению на государственном и русском языках помещают в пачку из картона.
Условия хранения
Хранить при температуре от 8°C до 25°C. Не замораживать.Хранить в вертикальном положении. Хранить в недоступном для детей месте!
Срок хранения
3 года
Не применять по истечении срока годности
Условия отпуска из аптеки
По рецепту
Производитель
КРКА, д.д., Ново Место, Словения
Шмарьешка 6, 8501 Ново место, Словения
Владелец регистрационного удостоверения
КРКА, д.д., Ново место, Словения
Адрес организации, принимающей на территории Республики Казахстан претензии от потребителей по качеству продукции (товара)
ТОО «КРКА Казахстан», РК, 050059, Алматы, пр. Аль-Фараби, 19, секция 1 б, 2-й этаж, 207 офис
тел.: +7 (727) 311 08 09
факс: +7 (727) 311 08 12
info.kz@krka.biz
| 314537011477977072_ru.doc | 99.5 кб |
| 462674231477978244_kz.doc | 114.5 кб |
| 4210_94_99_04_10_12_15_15_21_p.pdf | 0.53 кб |
| 4210_94_99_04_10_12_15_15_21_s.pdf | 1.11 кб |
Отправить прикрепленные файлы на почту
Национальный центр экспертизы лекарственных средств, изделий медицинского назначения и медицинской техники. «Центр экспертиз и испытаний в здравоохранении» МЗ РБ