ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Содержание статьи
- Мидокалм состав
- Мидокалм уколы или таблетки — что лучше?
- Способы применения Мидокалма
- Показания Мидокалма
- Мидокалм побочные действия
- Мидокалм противопоказания
- Аналоги Мидокалма
Внезапно сковало поясницу, при вдохе закололо в легких, онемели конечности и заболела голова… Что это? Скорее всего, настиг остеохондроз. Такой диагноз ставят и молодым, и пожилым, и мужчинам «в самом расцвете сил».
Огромное количество людей ведет сидячий образ жизни, сутками проводит время за компьютером и забывает про минимальную физическую нагрузку. Остеохондроз развивается при неестественном положении позвоночника и слабости мышц спины.
При обращении к врачу большая вероятность, что он назначит Мидокалм. На вопрос: «Почему именно его?» мы постарались ответить в этой статье.
Мидокалм состав
Действующее вещество Мидокалма — толперизон.
Толперизон относится к миорелаксантам центрального действия — препаратам, которые снижают тонус мышц и уменьшают двигательную активность.
Мидокалм воздействует на центральную нервную систему (ЦНС), откуда поступает сигнал о расслаблении мышцам. Таким образом медикамент снимает мышечный тонус, устраняет спазм и болевой синдром.
Мидокалм уколы или таблетки — что лучше?
Препарат отпускается по рецепту. Врач выбирает в каждом конкретном случае лекарственную форму и дозы для пациента. Выбор определяется возрастом, характером и тяжестью симптомов болезни.
Лекарственные формы Мидокалма:
- таблетки, покрытые пленочной оболочкой 50 мг и 150 мг
- таблетки пролонгированного действия 450 мг
- раствор для внутримышечных инъекций с лидокаином 100 мг + 2,5 мг /мл
Способы применения Мидокалма
Интересный факт: биодоступность Мидокалма повышается на 100% при приеме лекарства вместе с жирной пищей по сравнению с приемом натощак. Поэтому таблетки надо принимать во время или после еды, запивая стаканом воды. Кратность приема 2-3 раза в день.
Инъекции делаются 2 раза в сутки по 1 мл только медицинскими специалистами и только внутримышечно. Данная форма запрещена детям до 18 лет.
Показания Мидокалма
От чего назначают таблетки и инъекции препарата:
- двигательные расстройства, связанные с поражением ЦНС
- лечение болезненного мышечного спазма
- лечение детских параличей, болезни Литтла
- восстановительная терапия после инсульта головного мозга
- восстановление после хирургического вмешательства
Мидокалм побочные действия
Профиль безопасности толперизона оценивался по данным описательного клинического исследования у 12 000 пациентов. Самые частые побочные реакции оказались связаны с гиперчувствительностью к препарату, при этом жизнеугрожающие реакции регистрировались очень редко.
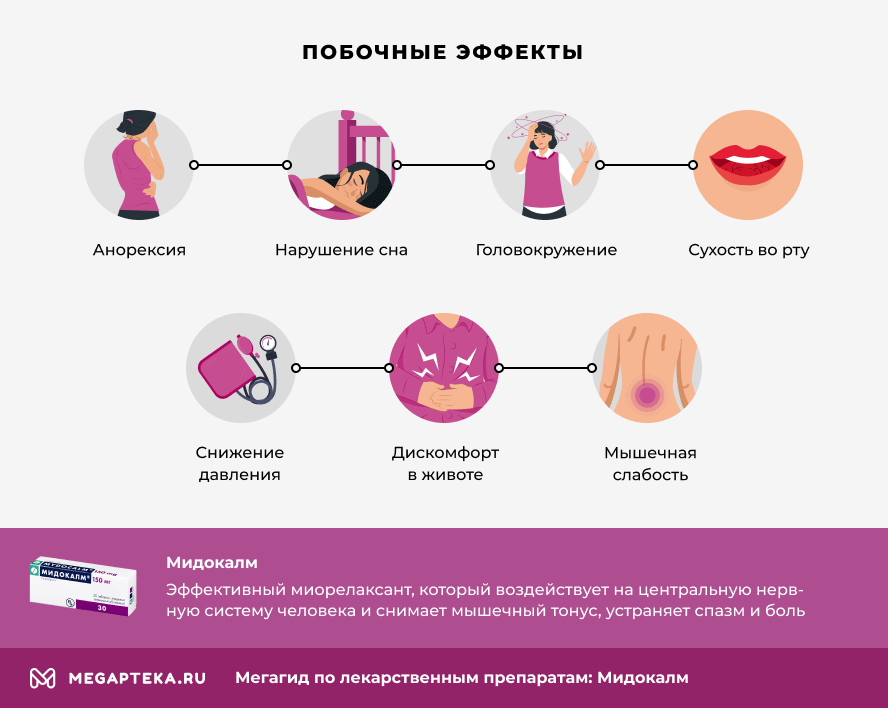
Возможные побочные эффекты Мидокалма:
- анорексия
- бессонница, нарушение сна, головокружение, головная боль
- понижение давления
- дискомфорт в животе, диарея, сухость во рту, тошнота
- мышечная слабость, боль в конечностях
Мидокалм противопоказания
Мидокалм запрещен:
- при гиперчувствительности к толперизону, при назначении инъекций — к лидокаину
- при миастении гравис (аутоиммунное нервно-мышечное заболевание)
- при беременности и лактации
- таблетки 50 мг и 150 мг — детям до 3 лет, инъекции и таблетки лонг 450 мг — до 18 лет
Информация о совместимости Мидокалма и алкоголя в инструкции отсутствует. У Мидокалма отсутствует успокаивающее действие и он не вступает во взаимодействие с этанолом.
Но, как и алкоголь, Мидокалм действует на ЦНС и не показан больным с тяжелыми болезнями печени и почек. Совместный прием со спиртными напитками усугубит побочные эффекты препарата и токсическое воздействие на организм.
Помните об общей рекомендации врачей: при лечении медикаментами исключать алкоголь в любых дозах. Тогда пациент получает максимальный результат от терапии и устраняет риски побочных и токсических реакций.
Аналоги Мидокалма
- Калмирекс — российский дженерик, выпускается в таблетках и инъекциях, но отсутствует удобная для приема форма таблеток продленного действия. Показания к применению идентичны.
- Толперизон — под этим названием выпускают препараты несколько фармпроизводителей. Как и в случае с Камирексом, у Толперизонов нет пролонгированных таблеток.
- Толизор — еще один дженерик. Отличия в форме для внутреннего применения: Толизор единственный выпускается в капсулах. Для капсул в инструкции прописано меньше показаний к применению, чем для таблеток. Зато для Толизора в инъекциях инструкция указывает на дополнительное применение в комплексном лечении болезней сосудов.
Что лучше — Мидокалм или Калмирекс, Толизор, Толперизон?
Показания и лекарственные формы у препаратов равнозначные, таблетки Лонг можно заменить трехкратным приемом таблеток по 150 мг. Пациенту допустимо выбрать любой из перечисленных аналогов по выгодной цене: терапевтический эффект будет.
Мидокалм считается лучше других по причине изученности, проведению множества исследований, доказанной эффективности и безопасности. У перечисленных дженериков (копий) нет такого клинического опыта.
Итак, Мидокалм помогает при разных болезнях: остеохондроз, артрозы, рассеянный склероз, инсульт, детский паралич. Результаты российских и зарубежных клинических исследований показали эффективность и хорошую переносимость Мидокалма.
Отличается от аналогов минимальным количеством противопоказаний и побочных действий. Среди прочих миорелаксантов Мидокалм обладает важным преимуществом: не оказывает седативного действия, не вызывает сонливость и не влияет на психомоторные реакции.
Выпускающий редактор
Эксперт-провизор
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда
Данное фармсредство входит в группу комбинированных лекарств-анальгетиков и антипиретиков, относящийся к анилидовой группе, применяется в качестве обезболивающего средства.
Основные активные вещества – парацетамол и хлорзоксазон. Механизм жаропонижающего характера парацетамола обусловлен способностью воздействия на центральную нервную систему при помощи блокировки синтезирования ее простагландинов. Такое действие возможно благодаря способности тормозить циклооксигеназу-1 и 2. При этом также происходит влияние на центры в ЦНС, которые отвечают за работу терморегуляционных и болевых центров. Парацетамол не обладает противовоспалительным эффектом. Как следствие, препарат не оказывает воздействия на состояние водно-солевого баланса, а также слизистую поверхность в ЖКТ.
Хлорзоксазон обладает свойством расслаблять мышцы скелета, снимает спастические состояния мышц, вне зависимости от их причин. Как следствие, устраняются боли, вызванные мышечными спазмами различной этиологии.
Состав и форма выпуска
Основные действующие вещества – парацетамол и хлорзоксазон.
Препарат поступает в продажу в капсулированной форме, по 300 мг парацетамола и по 250 мг хлорзоксазона в 1 капсуле.
Показания
Указанный фармпрепарат применяют для симптоматического лечения боли, вызванной судорогами мышц, вне зависимости от их причин. Может применяться при спортивных травмах.
В частности, эффективен при:
— растяжениях, травмах, спондилоартрозе;
— кривошее, люмбаго, шейном корешковом синдроме;
— головных болях, связанных с судорожными состояниями мышц головы и шеи.
Противопоказания
Рассматриваемое лекарственное средство противопоказано применять в случаях, когда у пациента имеется выраженная гиперчувствительность (аллергия) к основному или к одному из вспомогательных компонентов.
Также противопоказан при:
— тяжелых нарушениях работы почек;
— тяжелых нарушениях работы печени;
— нарушениях дыхания из-за угнетения дыхательного центра;
— легочной недостаточности;
— глаукоме;
— эпилепсии.
В педиатрии не применяется до достижения 12-летнего возраста.
Применение при беременности и кормлении грудью
В период беременности назначение данного препарата возможно только при крайних для жизни показаниях, при назначении и под контролем врача.
В случае, если есть необходимость приема препарата в период лактации, то его следует приостановить на период лечения.
Способ применения и дозы
Данный препарат принимают перорально, между приемами пищи, запивая достаточным количеством жидкости.
Рекомендованная разовая доза – по 1-2 таблетки, трижды в день.
Длительность лечения, более точная дозировка и ее коррекция определяются в индивидуальном порядке лечащим врачом.
Передозировка
Передозировка может вызвать усиление побочных эффектов, в частности, в виде нарушений работы печени, бледности, анемии, гепатонекроза. Длительный прием кофеина может вызвать возбуждение ЦНС, тахикардию.
В случае чрезмерного приема внутрь рекомендуется применить симптоматическое лечение, произвести промывание желудка, прием энтеросорбентов.
Побочные эффекты
При лечении данным препаратом побочные эффекты возникают крайне редко, т.к. препарат хорошо переносится.
Изредка могут возникнуть побочные эффекты в виде аллергических реакций – аллергической крапивницы, зуда, сыпи, отечности, мультиформной экссудативной эритемы.
Также возможны такие побочные эффекты, как:
— тошнота, рвота, головокружение;
— анемия, тромбоцитопения;
— нарушения работы печени и почек, кровеносной системы;
— повышение активности ферментов печени, гепатонекроз;
— возбудимость ЦНС, бессонница;
— тахикардия.
Условия и сроки хранения
Срок годности – не более 3 лет с даты выпуска, указанной на упаковке производителем.
Температура хранения не должна превышать 25°С.
Миолгин
Комбинированный препарат, действие которого обусловлено свойствами входящих в него компонентов. Парацетамол оказывает обезболивающее действие. Хлорзоксазон расслабляет скелетные мышцы, купирует (снимает) спазмы скелетных мышц различной этилогии (причины). Действует, по-видимому, на уровне спинного мозга. При приеме миолгина отмечается быстрое уменьшение боли и восстановление сократимости мышц.
Лечение острых спастических состояний мышц, наблюдающихся при растяжениях, травмах, спондилоартрозе (заболевании позвоночника), кривошее. Люмбаго (приступообразная интенсивная боль в поясничной области). Шейный корешковый синдром. Головные боли, связанные со спастическим состоянием мышц головы и шеи.
По 1-2 капсулы 3 раза в день.
Возможны головокружение, тошнота, бессонница, нарушение функции системы пищеварения, изменение цвета мочи.
Беременность, повышенная чувствительность к препарату.
Капсулы, содержащие по 0,3 г парацетамола и 0,25 г хлорзоксазона.
Инструкция составлена коллективом авторов и редакторов сайта Piluli. Список авторов справочника лекарств представлен на странице редакции сайта: Редакция сайта.
Описание препарата «Миолгин» на данной странице является упрощённой и дополненной версией официальной инструкции по применению. Перед приобретением или использованием препарата вы должны проконсультироваться с врачом и ознакомиться с утверждённой производителем аннотацией.
Информация о препарате предоставлена исключительно с ознакомительной целью и не должна быть использована как руководство к самолечению. Только врач может принять решение о назначении препарата, а также определить дозы и способы его применения.
Количество просмотров: 22939.
Подобные по действию препараты:
Боли в спине — одна из наиболее распространенных жалоб, которые пациенты предъявляют в общемедицинской практике. Часто они вызываются остеохондрозом позвоночника — дегенеративным поражением хряща межпозвонкового диска и реактивными изменениями со стороны тел смежных позвонков. Поражение межпозвонкового диска развивается вследствие его повторных травм (подъем тяжести, избыточная статическая и динамическая нагрузка, падения и др.) и возрастных дегенеративных изменений. Студенистое ядро, центральная часть диска, высыхает и частично утрачивает амортизирующую функцию. Фиброзное кольцо, расположенное по периферии диска, истончается, в нем образуются трещины, к которым смещается студенистое ядро, образуя выпячивание (пролапс), а при разрыве фиброзного кольца — грыжу. В настоящее время созданы препараты, оказывающие структурно-модифицирующее действие на хрящевую ткань (старое название — хондропротекторы). Типичным представителем группы является препарат хондро, назначаемый курсом по 4 месяца (эффект сохраняется 2 месяца после отмены). В пораженном позвоночном сегменте возникает относительная нестабильность позвоночника, развиваются остеофиты тел позвонков (спондилез), повреждаются связки и межпозвонковые суставы (спондилоартроз). Грыжи межпозвонковых дисков наиболее часто наблюдаются в нижних поясничных дисках, реже — в нижних шейных и верхних поясничных, крайне редко — в грудных. Грыжи диска в тело позвонка (грыжи Шморля) клинически не значимы, грыжи диска в заднем и заднебоковом направлении могут вызвать сдавление спинно-мозгового корешка (радикулопатию), спинного мозга (миелопатию на шейном уровне) или их сосудов.
Кроме компрессионных синдромов возможны рефлекторные (мышечно-тонические), которые обусловлены импульсацией из рецепторов в ответ на изменения в дисках, связках и суставах позвоночника — болезненный мышечный спазм. Рефлекторное напряжение мышц вначале имеет защитный характер, поскольку приводит к иммобилизации пораженного сегмента, однако в дальнейшем этот фактор становиться причиной возникновения боли. В отличие от компрессионных синдромов остеохондроза позвоночника, которые встречаются относительно редко, болевые мышечные спазмы возникают в течение жизни практически у каждого второго человека.
Классический пример болезненного мышечного спазма представляет люмбаго (поясничный прострел), который характеризуется резкой, простреливающей болью в пояснице, развивающейся, как правило, при физической нагрузке (подъем тяжести и др.) или неловком движении. Больной нередко застывает в неудобном положении, попытка движения приводит к усилению боли. При обследовании выявляют напряжение мышц спины, обычно сколиоз, уплощение поясничного лордоза или кифоз.
Люмбалгия — боль в спине — и люмбоишиалгия — боль в спине и по задней поверхности ноги — развиваются чаще после физической нагрузки, неловкого движения или переохлаждения, реже — без каких-либо причин. Боли носят ноющий характер, усиливаются при движениях в позвоночнике, определенных позах, ходьбе. Для люмбоишиалгии характерна боль в ягодице, в задненаружных отделах ноги, не достигающая пальцев. При обследовании выявляют болезненность, напряжение мышц спины и задней группы мышц ноги, ограничение подвижности позвоночника, часто сколиоз, симптомы натяжения (Ласега, Вассермана и др.).
На шейном уровне могут возникать рефлекторные мышечно-тонические синдромы: цервикалгия и цервикобрахиалгия, которые чаще развиваются после физической нагрузки или неловкого движения шеи. Цервикалгия — боль в шейной области, которая нередко распространяется на затылок (цервикокраниалгия). Цервикобрахиалгия — боль в шейной области, распространяющаяся на руку. Характерно усиление болей при движениях в шее или, наоборот, при длительном статическом положении (в кино, после сна на плотной высокой подушке и др.). При обследовании выявляют напряжение шейных мышц, часто наблюдается ограничение движений в шейном отделе, болезненность при пальпации остистых отростков и межпозвонковых суставов на стороне боли.
При компрессии нервного корешка (радикулопатии) кроме болезненного мышечного спазма и ограничений подвижности в позвоночнике и конечностях выявляются чувствительные, рефлекторные и (или) двигательные нарушения в зоне пораженного корешка. На поясничном уровне чаще поражаются пятый поясничный (L5) и первый крестцовый (S1) корешки, реже — четвертый поясничный корешок и очень редко — верхние поясничные корешки. Радикулопатии нижних шейных корешков встречаются значительно реже.
Болезненный мышечный спазм возникает и при другой довольно распространенной причине болей в спине и конечностях — миофасциальных болях, вызванных формированием так называемых триггерных зон в мышцах и (или) связанных с ними фасциях. Миофасциальные боли проявляются напряжением мышц и наличием в них триггерных точек, выявление которых осуществляется путем мануального исследования мышц. Активная триггерная точка — постоянный источник боли, усиливающийся при ее пальпации в мышце; латентная триггерная точка вызывает боль только при ее пальпации. Для каждой мышцы существует самостоятельный миофасциальный синдром с характерной локализацией боли при раздражении триггерной зоны, распространяющийся за пределы проекции мышцы на кожную поверхность. Очаговые неврологические нарушения отсутствуют, за исключением тех случаев, когда напряженные мышцы сдавливают нервный ствол.
Важно помнить, что боли в спине могут быть единственным симптомом при опухоли спинного мозга, сирингомиелии и других заболеваниях спинного мозга. Боли возникают при деструкции позвонков и поражении нервных корешков вследствие инфекционных процессов (туберкулезный спондилит, спинальный эпидуральный абсцесс), новообразованиях (первичные и метастатические опухоли позвоночника, миеломная болезнь), дисметаболических нарушениях (остеопороз, гиперпаратиреоз, болезнь Педжета). Боль в спине может быть следствием перелома позвоночника, его врожденных или приобретенных деформаций (сколиоза и др.), стеноза позвоночного канала, спондилолистеза, анкилозирующего спондилоартрита.
Она возможна при различных соматических заболеваниях (сердца, желудка, поджелудочной железы, почек, органов малого таза и др.) по механизму отраженных болей.
Обследование пациента с болью в спине требует тщательности. Нельзя любые боли в спине списывать на «остеохондроз» — состояние, которое при рентгенологическом исследовании выявляется у большинства людей среднего и пожилого возраста. Для неврологических проявлений остеохондроза позвоночника и миофасциальных болей характерны болезненный мышечный спазм и ограничение подвижности позвоночника.
Диагноз рефлекторных и компрессионных осложнений остеохондроза основывается на клинических данных и требует исключения других возможных причин болей в спине. Рентгенографию позвоночника используют, в основном, для исключения врожденных аномалий и деформаций, воспалительных заболеваний (спондилитов), первичных и метастатических опухолей. Рентгеновская КТ или МРТ позволяет выявить грыжу диска, определить ее размеры и локализацию, а также обнаружить стеноз позвоночного канала, опухоль спинного мозга.
Диагноз миофасциальных болей основывается на клинических данных (выявление болезненного мышечного напряжения одной или нескольких мышц) и требует исключения других возможных причин боли; дифференциальный диагноз с рефлекторными синдромами (мышечно-тоническими синдромами) вследствие остеохондроза позвоночника часто вызывает сложности; возможно сочетание этих заболеваний.
Лечение рефлекторных синдромов и радикулопатий вследствие остеохондроза основывается в остром периоде на обеспечении покоя — больному рекомендуется избегать резких наклонов и болезненных поз. Предписаны постельный режим в течение нескольких дней до стихания резких болей, жесткая постель (щит под матрац), прием миорелаксантов центрального действия, при необходимости — также дополнительно анальгетиков, нестероидных противовоспалительных средств. Для облегчения передвижения в этот период следует надеть шейный или поясничный корсет (фиксирующий пояс). Можно использовать физиотерапевтические анальгезирующие процедуры, втирание обезболивающих мазей, компрессы с 30–50-процентным раствором димексида и новокаином, новокаиновые и гидрокортизоновые блокады. При ослаблении болей рекомендуют постепенное увеличение двигательной активности и упражнения на укрепление мышц.
При хроническом течении рефлекторных синдромов и радикулопатий могут быть эффективны мануальная терапия, рефлексотерапия, физиотерапевтическое лечение, санаторно-курортное лечение. Хирургическое лечение (удаление грыжи диска) необходимо в тех редких случаях, когда возникает сдавление спинного мозга или корешков конского хвоста. Хирургическое лечение также показано при дискогенной радикулопатии, сопровождающейся выраженным парезом, и при длительном (более трех-четырех месяцев) отсутствии эффекта от консервативного лечения и наличии большой грыжи диска. Для профилактики обострений остеохондроза рекомендуют избегать провоцирующих факторов (подъем больших грузов, ношение тяжелой сумки в одной руке, переохлаждение и др.), регулярно заниматься лечебной гимнастикой.
При миофасциальных болях необходимо, чтобы мышца находилась в покое в течение нескольких дней. В качестве лечения можно назначать упражнения на растяжение мышц (постизометрическая релаксация), физиотерапию, рефлексотерапию или местное введение анестетиков в триггерные зоны, компрессы с димексидом и анестетиками.
Как уже было отмечено, и при острых болях, и при хронических болевых синдромах большое значение имеет лечение болезненного мышечного спазма. Тоническое напряжение мышц может не только само по себе быть причиной боли, но и способно вызвать деформацию и ограничивать подвижность позвоночника, а также обуславливать компрессию проходящих вблизи нервных стволов и сосудов. Для его лечения помимо нестероидных противовоспалительных средств, анальгетиков, (например, нимулид в форме трансдермального геля для местной терапии или в форме лингвальных таблеток при остром болевом синдроме), физиотерапии и лечебной гимнастики в качестве препаратов первого ряда применяют миорелаксанты — препараты, способные разорвать «порочный круг» болевого синдрома [2].
Для лечения болезненного мышечного спазма миорелаксанты используются внутрь или парентерально. Снижая рефлекторное мышечное напряжение, миорелаксанты уменьшают боль, улучшают двигательные функции и облегчают проведение лечебной физкультуры. Лечение миорелаксантами начинают с обычной терапевтической дозы и продолжают до тех пор, пока сохраняется болевой синдром; как правило, курс лечения составляет несколько недель. В ходе целого ряда исследований удалось доказать, что при болезненном мышечном спазме добавление к стандартной терапии (нестероидные противовоспалительные средства, анальгетики, физиотерапия, лечебная гимнастика) миорелаксантов приводит к более быстрому регрессу боли, мышечного напряжения и улучшению подвижности позвоночника.
В качестве миорелаксантов применяются мидокалм, баклофен и сирдалуд. Миорелаксанты обычно не комбинируют друг с другом. Для снятия болезненных мышечных спазмов можно также использовать диазепам (седуксен, реланиум) в индивидульно подобранной дозе.
Баклофен оказывает миорелаксирующее действие преимущественно на спинальном уровне. Препарат близок по структуре к γ -аминомасляной кислоте (ГАМК); он связывается с пресинаптическими ГАМК-рецепторами, приводя к уменьшению выделения эксцицаторных аминокислот (глутамата, аспратата) и подавлению моно- и полисинаптической активности на спинальном уровне, что и вызывает снижение мышечного тонуса; баклофен также оказывает умеренное центральное анальгезирующее действие. Он хорошо всасывается из желудочно-кишечного тракта, максимальная концентрация в крови достигается через 2-3 ч после приема. Начальная доза составляет 15 мг в сутки (в три приема), затем дозу увеличивают на 5 мг каждый день до получения желаемого эффекта, препарат принимают во время еды. Обычные дозы для лечения болезненного мышечного спазма 20—30 мг. Максимальная доза баклофена для взрослых составляет 60—75 мг в сутки. Побочные эффекты чаще проявляются сонливостью, головокружением. Иногда возникают тошнота, запор, диарея, артериальная гипотония; требуется осторожность при лечении больных пожилого возраста.
Сирдалуд (тизанидин) — агонист α-2 адренергических рецепторов. Препарат снижает мышечный тонус вследствие подавления полисинаптических рефлексов на уровне спинного мозга, что может быть вызвано угнетением высвобождения возбуждающих аминокислот и активацией глицина, снижающего возбудимость интернейронов спинного мозга; сирдалуд обладает также умеренным центральным анальгезирующим действием. При приеме внутрь максимальная концентрация сирдалуда в крови достигается через час, прием пищи не влияет на его фармакокинетику. Начальная доза препарата составляет 6 мг в сутки в три приема, средняя терапевтическая доза — 12—24 мг в сутки, максимальная доза — 36 мг в сутки. В качестве побочных эффектов отмечаются сонливость, головокружение, незначительное снижение артериального давления; требуется осторожность при приеме препарата больными пожилого возраста.
Мидокалм (толперизон) в течение длительного времени широко используется при лечении рефлекторных и компрессионных осложнений дегенеративно-дистрофических изменений позвоночника (остеохондроз, спондилез, спондилоартроз) и миофасциальных болей [3]. Мидокалм оказывает преимущественно центральное миорелаксирующее действие. Снижение мышечного тонуса при приеме препарата связывается с угнетающим влиянием на каудальную часть ретикулярной фармации и подавлением спинно-мозговой рефлекторной активности. Препарат обладает умеренным центральным анальгезирующим действием и легким сосудорасширяющим влиянием. Прием мидокалма начинают с 150 мг в сутки три раза в день, постепенно увеличивая дозу до получения эффекта, у взрослых обычно до 300—450 мг в сутки. Для быстрого эффекта препарат вводится внутримышечно по 1 мл (100 мг) два раза в сутки или внутривенно по 1 мл один раз в сутки.
Эффективность и безопасность применения мидокалма при болезненном мышечном спазме доказана в ходе двойного слепого плацебо-контролируемого исследования [4]. В восьми исследовательских центрах 110 больных в возрасте от 20 до 75 лет методом рандомизации получали мидокалм в дозе 300 мг в сутки или плацебо в сочетании с физиотерапией и реабилитацией в течение 21 дня. В качестве объективного критерия эффективности лечения рассматривают болевой порог давления, измеряемый с помощью специального прибора (Pressure Tolerance Meter) в 16 симметричных точек туловища и конечностей. Кроме того, пациенты субъективно оценивали свое состояние по интенсивности боли, ощущению напряжения мышц и подвижности позвоночника; врач также оценивал напряжение мышц и подвижность позвоночника. Перед началом лечения и после его окончания проводилось развернутое клиническое и лабораторное обследование, включая ЭКГ, измерение артериального давления, биохимический анализ крови по 16 показателям.
Согласно результатам исследований, применение мидокалма достоверно снижает болезненный мышечный спазм, измеряемый объективно инструментальным методом. Различие между группами лечения и плацебо, которое отмечалось уже на четвертый день, постепенно увеличивалось и становилось статистически достоверным на 10-й и 21-й дни лечения, которые были выбраны в качестве конечных точек для доказательного сравнения. Анализ субъективной оценке результатов лечения, данной врачами и пациентами после его окончания (через 21 день), показал, что в группе больных, получавших мидокалм, достоверно чаще результаты лечения оценивались как очень хорошие, тогда как в группе плацебо эффект существенно чаще отсутствовал. Согласно субъективной оценке результатов лечения, данной больными после его окончания (через 21 день), каких-либо значимых различий, касающихся переносимости мидокалма и плацебо, выявлено не было. У подавляющего большинства больных отмечалась хорошая переносимость мидокалма. Результаты ЭКГ, биохимические и гематологические показатели в группе пациентов, принимавших как мидокалм, так и плацебо, также не различались.
Важно отметить, что более половины (62%) пациентов, включенных в исследование, получали другие виды терапии до начала исследования, и у большинства из них (68%) при этом не отмечалось улучшения. Это свидетельствует об эффективности мидокалма в лечении болезненного мышечного спазма, резистентного к другим видам терапии.
Введение мидокалма парентерально позволяет быстро снять боль и уменьшить мышечное напряжение. При вертеброгенном мышечно-тоническом синдроме внутримышечное введение 100 мг мидокалма ослабляет боль уже через 1,5 ч, а лечение мидокалмом в течение недели по 200 мг/сут в/м, а затем на протяжении двух недель по 450 мг/сут перорально имеет достоверное преимущество над стандартной терапией; при этом терапия мидокалмом не только позволяет уменьшить боль, но и снимает тревожность, повышает умственную работоспособность [1].
При болезненном мышечном спазме достоинствами мидокалма помимо эффективного миорелаксирующего и обезболивающиего эффекта являются отсутствие побочных эффектов и хорошее взаимодействие с нестероидными противовоспалительными средствами, что во многих случаях позволяет уменьшить дозу последних и вследствие этого ослабить или даже полностью устранить их побочные эффекты, не снижая эффективности лечения.
Важным преимуществом мидокалма перед другими миорелаксантами является отсутствие седативного эффекта и мышечной слабости при его приеме. Это преимущество доказано в ходе двойного слепого плацебо-контролируемого исследования [5]. В исследовании вошли 72 здоровых добровольца в возрасте от 19 до 27 лет (средний возраст — 21,7 лет). Исследование проводилось в течение восьми дней, все это время добровольцы методом рандомизации получали 150 или 450 мг мидокалма в сутки в три приема либо плацебо — также в три приема. Нейропсихологические исследования осуществляются утром в первый и последний (восьмой) дни исследования до и после приема мидокалма через 1,5, 4 и 6 ч либо плацебо. Результаты исследования не показали каких-либо существенных различий в скорости сенсомоторных реакций и быстроте выполнения различных психологических тестов через 1,5, 4 и 6 ч после приема мидокалма в дозе 50 или 150 мг либо плацебо. Аналогичные исследования, проведенные на восьмой день с начала приема мидокалма, также не показали существенных различий в сравнении с группой плацебо. Это свидетельствует о хорошей переносимости мидокалма и возможности назначения его в тех случаях, когда по роду деятельности пациенту требуется сохранить быстроту реакций и способность концентрировать внимание, в том числе при вождении автомобиля.
Таким образом, болезненный мышечный спазм представляет собой одну из наиболее распространенных причин болей в спине (вследствие рефлекторных синдромов остеохондроза или миофасциальных болей). В таких случаях рекомендуется применение миорелаксантов в комбинации с различными лекарственными средствами, физиотерапией и лечебной гимнастикой. В последние годы доказана эффективность и безопасность миорелаксанта мидокалма, который не вызывает седативного эффекта и выпускается в форме для парентерального введения с целью быстрого купирования болевого синдрома.
Литература.
- Авакян Г. Н., Чуканова Е. И., Никонов А. А. Применение мидокалма при купировании вертеброгенных болевых синдромов // Журн. неврол. и психиат. 2000. № 5. С. 26-31.
- Парфенов В. А., Яхно Н. Н. Неврология в общемедицинской практике. — М., 2001.
- Парфенов В. А. Мидокалм в неврологической практике // Лечение нервных болезней. 2002. № 2. С. 10-12.
- Pratzel H. G., Alken R. G., Ramm S. Efficacy and tolerance of repeated doses of tolperisone hydrochloride in the treatment of painful reflex muscle spasm: results of a prospective placebo-controlled double-blind trial // Pain. 1996. Vol. 67.- P. 417-425.
- Dulin J., Kovacs L., Ramm S. et al. Evaluation of sedative effects of single and repeated doses of 50 mg and 150 mg tolperisone hydrochloride. Results of a prospective, randomized, double-blind, placebo-controlled trial // Pharmacopsychiat. 1998. Vol. 31. P. 137-142.
В. А. Парфенов, доктор медицинских наук, профессор ММА им. И. М. Сеченова
Т. Т. Батышева, кандидат медицинских наук Поликлиника восстановительного лечения №7 Москвы
Работа мускулатуры сосудистых магистралей постоянно регулируется нервными импульсами, проходящими по симпатическим волокнам. Эти сигналы отвечают за мышечную деятельность практически всех внутренних органов и связанные с ней функции.
Устранение застоя кровяной жидкости, улучшение микроциркуляции в патологическом участке позволяет нормализовать обменные процессы, восстановить проходимость нервных импульсов, в результате чего лечение остеохондроза протекает более результативно и состояние здоровья пациента стабилизируется.
Особенности патогенеза остеохондрозного заболевания
В наше время остеохондрозное заболевание (возрастные дегенеративно-дистрофические изменения в межпозвоночных дисках) достаточно распространено среди населения. Виной всему малоподвижный образ жизни или же наоборот чрезмерно тяжелый физический труд, травмы спины, вредные привычки, неправильное питание и неполноценный сон.
Первоначально симптомы остеохондроза проявляются незначительным дискомфортом в спине после физических нагрузок, ограниченностью подвижности, затем болевые синдромы становятся более интенсивными и приобретают хронический характер. Разрушительные процессы в межпозвоночных дисках (обезвоживание и недостаточное снабжение питательными веществами) провоцируют воспаление и отек патологического участка (снижение в нем кровообращения). Защитной реакцией организма на раздражение становиться еще большая скованность мышц и болевые ощущения.
Спазмы мягких тканей сдавливают симпатические нервные окончания и волокна, передача импульсов ослабевает, мышечные стенки кровеносных сосудов не получают необходимой информации и также оказываются в компрессионном состоянии. Нарушение кровообращения со временем приводит к кислородному голоданию (гипоксии).
Комплексное консервативное лечение позвоночника, как правило, включает в себя прием сосудорасширяющих препаратов. Результаты действия фармакологических средств сосудорасширяющей группы:
- нормализация кровообращения в патологическом участке и во всем организме;
- улучшение питания мягких тканей, насыщение их жидкостью, ускорение обменных процессов;
- уменьшение воспаления и отека тканей, застойных явлений а, следовательно, и болевых ощущений;
- восстановление прохождения нервных импульсов по волокнам.
Механизмы воздействия препаратов
Группу сосудорасширяющих препаратов, применяемых для лечения остеохондроза суставов, условно разделяют на подгруппы:
- вещества миотропного воздействия, оказывающие влияние непосредственно на мускулатуру сосудистых стенок, изменяющие их обменные процессы и снижающие тонус (кофеин, папаверин, но-шпа);
- препараты нейротропного воздействия добиваются сосудорасширяющего эффекта путем нервной регуляции тонуса кровеносных магистралей;
- лекарственные препараты центрального воздействия, влияющие на работу сосудодвигательного центра, расположенного в головном мозге (аминазин, апессин);
- вещества периферического воздействия:
- блокирующие адренорецепторы сосудов (фентоламин);
- блокирующие передачу импульсов (возбуждения) с нервных окончаний симпатических ветвей, иннервирующих соответствующие кровеносные магистрали (орнид, октадин);
- улучшающие передачу импульсов с парасимпатических окончаний на кровеносные сосуды (ацетилхолин, карбахолин);
- затрудняющие передачу импульсов в симпатических нервных скоплениях, тем самым понижая тонус сосудов (пентамин, тетамон);
- препараты смешанного механизма воздействия – центрального нейротропного и периферического миотропного (нитроглицерин, амилнитрит, резерпин, причем последний ослабляет чувствительность центральных и периферических адренорецепторов, отвечающих за иннервацию кровеносных сосудов, расширяет их просвет, а также понижает артериальное давление).
Перечень основных препаратов, назначаемых при остеохондрозе
Актовегин. Обладает не столько сосудорасширяющим, сколько стимулирующим регенерацию тканей свойствами. Несет в себе множество питательных веществ: аминокислоты, сахариды, нуклеозиды. Положительно влияет на транспортировку, усвоение и утилизацию глюкозы, молекул кислорода, стабилизирует плазматические мембраны клеток. Восстанавливает кровотоки в периферических системах, нормализует и стимулирует обмен питательных веществ во всем организме, развивает и регенерирует коллатерали (мелкие ветви кровеносных сосудов, образуемые при сдавливании или тромбозе основного русла).
Эуфиллин. Бронхолитическое средство, способствует расслаблению мускулатуры бронхов, снимает спазмы, расширяет сосуды, что делает его незаменимым для больных, страдающих астмой. Существенно улучшает кровообращение в головном мозге и периферических сосудах, используется для лечения заболеваний позвоночника и неврологических патологий. Стимулирует действие дыхательных центров, повышает частоту и интенсивность сердечных сокращений, что делает его небезопасным для пациентов с острой сердечной недостаточностью, стенокардией и нарушениями ритма сердца. Может использоваться для наружного применения в виде электрофорезов для улучшения микроциркуляции крови в патологических участках и восстановления трофических процессов в межпозвоночных дисках.
Пентоксифиллин или трентал. Улучшает микроциркуляцию и регенерирующие свойства крови, разжижает кровь, снижает общее периферическое сопротивление сосудов, расширяет коронарные артерии, чем ускоряет транспортировку кислорода по всему организму. Расширяя кровеносные сосуды легких, значительно повышает тонус мышечных волокон отвечающих за дыхание (диафрагма и межреберные мышцы). Усиливает коллатеральное кровообращение, поднимает концентрацию АТФ в головном мозге, благоприятно воздействует на биоэлектрические функции центральной нервной системы. Препарат противопоказан пациентам с хронически пониженным артериальным давлением, атеросклерозом и аритмией.
Ксантинола никотинат. Улучшает мозговое кровообращение, периферическую (коллатеральную) микроциркуляцию, снижает проявления церебральной гипоксии (недостаточное снабжение мозга кислородом), нормализует и улучшает метаболические (обменные) процессы в головном мозге. Разжижает кровь и благоприятно влияет на работу сердца.
Тиоктовая кислота, липоевая или берлитион. Препарат из группы витаминоподобных веществ, схожих с теми, которые вырабатываются организмом, по биохимическим свойствам приближен к витаминной группе В. Участвует в регулировании липидных (жировых) и углеводных обменов, предотвращает отложение глюкозы на стенках сосудов, улучшает кровоток и понижает вязкость крови. Обладает детоксикационными качествами, положительно влияет на функции периферических нервов и нервно-сосудистых пучков, иннервирующих внутренние органы.
Лекарственные средства, предписываемые при шейном остеохондрозе
Симптомы шейного остеохондроза в первую очередь отражаются на кровоснабжении головного мозга, состоянии позвоночных артерий, вертебробазилярном круге, а затем могут затрагивать сосуды и нервные окончания, иннервирующие верхние конечности. Они проявляются головокружением, головными болями, тошнотой, расстройствами координации движений, общей слабостью и быстрой утомляемостью, нарушениями работы органов слуха, зрения, речи, обоняния.
Лечение шейного остеохондроза достаточно часто включает в себя препараты ноотропного ряда (например, пирацетам, ноотропил, винпоцетин), улучшающие кровообращение в сосудах головы, налаживающие метаболические процессы (углеводные и белковые) в головном мозге. Они не всегда обладают ярко выраженными сосудорасширяющими свойствами, но благотворно влияют на центральную нервную систему, улучшают память, внимание, повышают трудоспособность.
Пирацетам. Положительно влияет на обменные реакции в организме, улучшает кровообращение головного мозга, восстанавливает нервные клетки. Препарат поднимает энергетический потенциал посредством ускоренного обмена АТФ, благотворно влияет на ЦНС и назначается при заболеваниях кровеносных сосудов, омывающих кору головного мозга.
Винпоцетин. Сосудорасширяющее, антигипоксическое средство, способствует усилению мозгового кровообращения, особенно в ишемизированных зонах посредством расслабления гладких мышц стенок сосудов головного мозга. Улучшает транспортировку кислорода, уменьшает слипание тромбоцитов и тем самым разжижает вязкость крови.
лечить остеохондроз необходимо комплексными мерами: медикаментозными препаратами (которые по предписанию врача могут включать сосудорасширяющие средства), физиопроцедурами и физической активностью. Главное – не терпеть боль, не оттягивать время, а своевременно обращаться в клиники лечения остеохондроза.