Правильная обработка эндоскопов и эндоскопической техники является важным этапом их эксплуатации, одним из ключевых аспектов в профилактике инфекционных заболеваний, обеспечении безопасности пациентов и врачей эндоскопических отделений и центров.
Соблюдение алгоритма обработки и дезинфекции эндоскопа позволяет исключить их контаминацию, заражение пациентов, врачей-эндоскопистов и персонала, ответственного за очистку, дезинфекцию и стерилизацию. При формировании методики обработки эндоскопов стоит руководствоваться актуальной нормативной базой и рекомендациями производителей эндоскопов и эндоскопической техники, инструментов.
Если правила обработки нарушены, или на каком-либо из этапов обнаружена проблема, неисправность, любое отклонение от нормы, использование аппарата запрещено — необходимо немедленно обратиться в инженерную сервисную службу для диагностики и ремонта эндоскопа.
До устранения неисправности поврежденный эндоскоп опасен как для пациентов, так и для врачей, поскольку, в зависимости от характера повреждения может нанести травму пациенту при исследовании и / или стать источником заражения пациентов и персонала клиники.
Актуальная нормативно-правовая база обработки и дезинфекции в эндоскопии
- СП 3.3686-21 Профилактика инфекционных заболеваний при эндоскопических вмешательствах от 28.01.2021
- МУ 3.5.1937-04 Очистка, дезинфекция и стерилизация эндоскопов и инструментов к ним. Методические указания от 18.05.2010.
- МУ 3.1.3420-17 — Обеспечение эпидемиологической безопасности нестерильных эндоскопических вмешательств на желудочно-кишечном тракте и дыхательных путях
- СанПиН 2.1.3.2630-10 Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность от 18.05.2010.
Свяжитесь с нами: ответим на любые вопросы по эндоскопическому оборудованию. Поможем проверить текущее состояние. Проведем совместную дистанционную диагностику. Или приедем для полноценной проверки на месте.
Общие положения по обработке и дезинфекции гибкой эндоскопии
Гибкие эндоскопы подразделяют на аппараты для нестерильных и стерильных эндоскопических вмешательств.
Нестерильные вмешательства — эндоскопические операции исследования, при которых эндоскоп вводится в органы, в норме содержащие собственную микрофлору через естественные пути (ЖКТ, легочная система: верхние и нижние и дыхательные пути, наружнее и среднее ухо).
Эндоскопы для нестерильных вмешательств:
- Гастроскоп
- Колоноскоп
- Дуоденоскоп
- Бронхоскоп
- Холедохоскоп
Другими словами работать с гастроскопами, колоноскопами и бронхоскопами необходимо согласно правилам и алгоритмам обработки эндоскопов для нестерильных вмешательств.
Стерильными вмешательства: эндоскоп вводится через проколы и разрезы кожи и слизистых оболочек в сосуды, полости, ткани, в стерильные в норме органы (матка, мочевой пузырь) через естественные пути.
Эндоскопы для стерильных вмешательств
- Цистоскоп
- Уретроскоп
- Гистероскоп
- Резектоскоп
- Артроскоп
и другие. Здесь же отметим, что первые 4 эндоскопа могут выпускаться как жесткими, так и гибкими, в зависимости от цели исследования, операции.
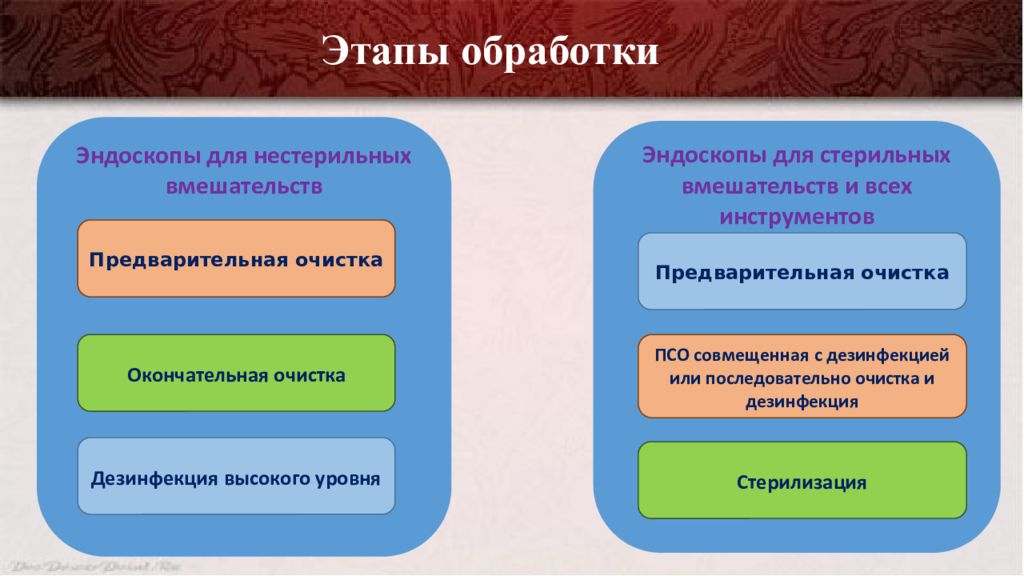
Алгоритм обработки эндоскопов
Рассмотрим сначала общий алгоритм обработки эндоскопа.
Согласно методическим указаниям МУ 3.5.1937—04 общая последовательность действий при обработке и дезинфекции эндоскопов и инструментов к ним следующая:
-
Предварительная очистка
-
Окончательная очистка (очистка совмещенная с дезинфекцией) или предстерилизационная очистка
-
Дезинфекция высокого уровня (ДВУ) или Стерилизация
-
Хранение
Важно полностью следовать этому алгоритму, все инструкции ЛПУ должны быть составлены с его учетом.
|
|
|
Предварительная очистка |
Предварительная очистка |
|
Окончательная очистка |
Предстерилизационная очистка |
|
Дезинфекция высокого уровня |
Стерилизация |
|
Асептическое хранение |
Хранение в стерильных условиях |
Дезинфекции / стерилизации подлежат также емкости аспираторов и другая периферия.
Обработка, очистка и дезинфекция эндоскопа для нестерильных вмешательств
Дезинфекция и обработка гастроскопов, колоноскопов, бронхоскопов и прочих самых распространенных гибких эндоскопов выполняется в соответствии с данным алгоритмом.
Предварительная очистка эндоскопов
Предварительная очистка эндоскопа выполняется в процедурной / операционной / приемном кабинете, то есть, в помещении, где проводилось вмешательство, непосредственно (немедленно) после процедуры или операции. Откладывать обработку нельзя, чтобы не допустить фиксации загрязнений на внешних и внутренних поверхностях эндоскопа, так как, если это случится, стандартная обработка будет сильно затруднена. Возможно, потребуется разбор эндоскопа и чистка канала в сервисных условиях.
Предварительную очистку можно выполнять в специальных емкостях для обработки, например КДС-20, КДС-35 от КРОНТ или в передвижных моечных установках — ваннах, оборудованных лейками и доп. емкостями, например, мойках МИУ и УДЭ -1, УДЭ — 2 также производства КРОНТ.
Последовательность действий при предварительной очистке
- Подготовить обработанные заранее емкости с дезинфицирующим раствором / детергентом для предварительной очистки, выключить осветитель ( видеосистему или весь видеоэндоскопический центр — процессор).
- Включить аспирацию на 7 — 10 секунд для удаления остаточного содержимого из вводимой трубки эндоскопа.
- Очистить вводимую трубку (рабочую часть эндоскопа) от блока управления к дистальному концу салфеткой, смоченной в подготовленном растворе.
- Повторно включить аспирацию, закрывая клапан биопсийного инструментального канала.
- Промыть биопсийный канал (систему каналов) раствором средства для предварительной очистки. Чередовать дез. раствор (150-20 мл и более) и воздух аспирацией
- Промыть канал водой аналогичным образом (аспирацией / нагнетанием воды и воздуха)
- Промыть систему каналов вода/воздух (включа дополнительный канал подачи воды, если он присутствует в эндоскопе). Очистка каналов производится через специальный адаптер-трубку, который устанавливается на место клапана вода / воздух. Дистальный конец при промывании дополнительного водного канала должен находиться в чистой воде. Шприцом в данный канал вводится раствор / воздух последовательным чередованием, не менее 3 раз, пока из дистального конца не перестанут выделяться пузыри воздуха.
- После этого эндоскоп отключают от аспиратора, осветителя / процессора, отсоединяют от него клапаны, адаптер-промывочную трубку. Для видеоэндоскопа — надевают защитный колпак на коннектор видеоразъема.
- Доставка эндоскопа в моечно-дезинфекционное отделение (ЦСО) для окончательной очистки или предстерилизационной очистки. транспортировка допускается в специальных контейнерах (закрытые крышкой, снабженные маркировкой “загрязнено” в текстовом или цветовом виде)
На всех этапах (не только при предварительной очистке) важно обрабатывать все каналы эндоскопа, независимо от того, были они задействованы в исследовании или нет.
Входные отверстия, клапаны, и каналы подвергаются очистке специальными щетками, которые поставляются в комплекте с эндоскопом или приобретаются отдельно.
В зависимости от типа , производителя и модели эндоскопа, а также от наличия у него различных дополнительных каналов, данных алгоритм может немного изменяться. Например, некоторые производители могут добавить в рекомендации по обработке своих видеоэндоскопов положения по обработке оптики камеры щетками, протирке их спиртом и так далее.
Инструменты, использованные для исследований также подвергаются предварительной механической очистке и обработке.
Для транспортировки эндоскопов после предварительной очистки с отделение ЦСО (или помещение для дезинфекции эндоскопов) также используются отдельные контейнеры (например, КЭ КРОНТ — 1 и КЭ КРОНТ — 2).
Тест эндоскопа на герметичность
Сразу после предварительной очистки или непосредственно перед окончательной очисткой (в помещении для окончательно очистки) проводится тест эндоскопа на герметичность.
Пропускать этот этап категорически запрещено! Данные о герметичности эндоскопа крайне важны. Негерметичный эндоскоп категорически запрещено передавать на стадии окончательной — предстерилизационной очистки, тем более — ДВУ или стерилизации. Такие аппараты немедленно передаются в сервисную службу для диагностики и ремонта. Подробнее о проверке на герметичность и используемых для этого течеискателях рассказываем в отдельном материале нашего блога.
Устройства, установки и аппараты для предварительной очистки эндоскопа
Под устройствами для автоматической предварительной очистки чаще всего понимают и подразумевают аппараты для чистки каналов Подробнее о них мы писали в материале об установках для мойки эндоскопов.
Здесь отметим, что они могут использоваться как на стадии предварительной очистки (в процедурной или операционной), так и при окончательной / предстерилизационной очистке в моечно-дезинфекционном отделении.
Важно! Наличие устройства для чистки каналов не отменяет необходимости очистки их специальными щетками для удаления крупных частиц.
Аппараты имеют встроенный насос / аспиратор для автоматической подачи воздуха и дезраствора в каналы эндоскопа. Соответственно к аппарату необходимо подключить все имеющиеся каналы (независимо от того, пользовался ими врач при вмешательстве, или нет). Во всех устройствах также имеется блок управления и контроля. Чаще всего, время и количество циклов чистки каналов задается клавишами панели. Иногда программы можно вводить и сохранять в памяти устройства.
Перечислим популярные на нашем рынке аппараты для чистки и отмывки каналов
- Scope Buddy (Medivators, Cantel — США)
- Epw 100 / EPW 100 S (Steelco — США, Италия)
- E-Clean (Эндо Старс — Россия)
- ЭндоДез (Кронт — Россия)
Также все аппараты для автоматической мойки каналов имеют встроенную систему проверки на герметичность, то есть отдельный течеискатель вам в таком случае не понадобится (но как запасной вариант, а также для проверок его наличие все-таки крайне рекомендуется).
Окончательная очистка эндоскопа
Окончательная очистка эндоскопа производится в специальном помещении моечного дезинфекционного отделения или ЦСО, в грязной зоне. Потоки / логистика и оборудование в грязной и условно-чистой (чистой) зонах должны быть организованы таким образом, чтобы необработанные и обработанные эндоскопы и сотрудники, задействованные в этих операциях никогда не пересекались.
На данной стадии также может применяться окончательная очистка, совмещенная с дезинфекцией. В зависимости от этого выбирается используемое в ЛПУ моющее или моюще-дезинфицирующее средство. Выполнение окончательной очистки, совмещенной с дезинфекцией не отменяет необходимость выполнения ДВУ.
Окончательная очистка выполняется в сдвоенных санитарных раковинах с установленными лейками. Также, для окончательной, как и для первичной очистки, могут использоваться специальные передвижные мойки: МИУ Кронт, УДЭ-2 Кронт, или и аналоги.
Для ускорения процесса очистки могут применяться специальные устройства для промывки и чистки каналов эндоскопа (такие же, как и для предварительной очистки: Scope Buddy, ЭндоДез, и т.д.). Аппараты монтируются на стены над раковинами или устанавливаются на передвижные мойки и в процессе окончательной очистки подключаются ко всем каналам эндоскопа. С помощью ирригаторов / аспираторов и электронного блока управления машины обеспечивают качественную обработку внутренних поверхностей каналов моющим раствором, воздухом, спиртом.
Алгоритм окончательной очистки (очистки, совмещенной с дезинфекцией) эндоскопа:
- Полностью погрузить эндоскоп в раковину / ванну с моющим (моюще-дезинфицирующим) средством. Клапаны должны быть сняты и промыты в том же растворе отдельно.
- С помощью промывочных трубок, подключенных к каналам эндоскопа и шприца или автоматического устройства для чистки заполнить каналы моющим раствором, отключить промывочные трубки от каналов эндоскопа.
- Оставить эндоскоп в растворе моюще-дезинфиирующего средства. Период экспозиции и концентрация должны быть указаны в инструкции по использованию препарата. Если дезинфицирующий раствор используется многократно (для чистки нескольких эндоскопов подряд), его концентрацию перед каждым циклом необходимо проверять с помощью специальных индикаторов.
- Извлечь эндоскоп из ванны / раковины с дез средством и протереть все внешние поверхности салфетками без выраженной структуры и ворса.
- Провести очистку торцов (в т.ч. дистального конца и оптики эндоскопа) салфетками, щетками.
- Очистить щеткой отверстия клапанов и сами клапаны при полном погружении в дезраствор.
- Очистить щетками биопсийный / аспирационный канал и каналы вода / воздух, Щетку необходимо вводить через отверстия биопсийного и аспирационного клапанов под углами в 90 и 45 градусов соотв. Дистальный конец должен быть выпрямлен, щетки при каждом движении выводятся из выходных отверстий каналов. Повторить движение не менее 3 раз или до прекращения выделения загрязнений. При каждом выходе щетки из канала ее необходимо очистить.
- Провести очистку всех систем каналов эндоскопа раствором дезсредства (не менее 90 мл на канал) с помощь. шприца, ирригатора или автоматического устройства для чистки. Производится очистка каналов биопсии / аспирации, вода/воздух, дополнительного канала подачи воды (если он есть).
- Просушить все каналы воздухом (активной аспирацией / подачей)
- Поместить эндоскоп в ванну / раковину / емкость с питьевой водой. При использовании одной емкости предварительно слить моющий раствор, ополоснуть емкость. При использовании сдвоенной раковины (или при многократном использовании моющего раствора) — переложить эндоскоп во вторую раковину / другую емкость.
- Выполнить ополаскивание всех поверхностей эндоскопа и всех каналов (через трубки-адаптеры).
- Извлечь эндоскоп из воды, слить воду, протереть насухо наружные поверхности, просушить каналы активной аспирацией воздуха, закрывая выходные отверстия каналов дистального конца чистыми салфетками.
- Проверка и контроль качества очистки эндоскопа может выполняться на завершающей стадии окончательной очистки путем взятия азопирамовой пробы (на остатки частиц крови и биологических жидкостей). Таким образом проверяется каждый десятый эндоскоп (минимум — 1 проверка за рабочую смену). После проверки наружных поверхностей и биопсийного канала их необходимо протереть салфеткой, смоченной в воде / промыть канал 20-30 мл воды, повторно просушить
После выполнения всех операций эндоскоп передается на дезинфекцию высокого уровня в чистую зону помещения.
ДВУ — Дезинфекция эндоскопа высокого уровня
Дезинфекция высокого уровня при правильном выполнении убивает все патогенные и условно-патогенные микроорганизмы: бактерии, микобактерии туберкулеза, вирусы, грибки Candida, снижает количество спор.
Алгоритм ручной дезинфекции высокого уровня эндоскопа
- Эндоскоп погружается в ванну — емкость с подготовленным раствором или готовым средством для ДВУ (концентрация и объем выдерживаются согласно инструкции к средству).
- При полном погружении эндоскопа необходимо заполнить раствором средства все каналы (через переходные адаптеры, трубки с помощью шприца или ирригатора / аспиратора в составе отдельного устройства для обработки каналов.
- Удалить все пузырьки воздуха с поверхности эндоскопа салфеткой
- Оставить эндоскоп в растворе на время, указанное в инструкции по применению средства для ДВУ.
- Стерильным шприцем или устройством для чистки каналов удалить раствор из внутреннего объема каналов подачей воздуха. Эти и дальнейшие действия необходимо выполнять в стерильных перчатках.
- Извлечь эндоскоп из раствора для ДВУ, поместить его в ванну — емкость со свежей питьевой водой (эндоскопы для гастроинтестинальных исследований: дезинфекция гастроскопа, колоноскопа и др.) или стерилизованной / кипяченой / фильтрованной водой (для обработки бронхоскопов).
- Промыть все каналы не менее 90 мл воды на каждый, выполнить сушку воздухом.
- Отсоединить все переходники, достать из емкости переходные трубки, клапаны, доп устройства, выложить на поверхность со стерильной салфеткой.
- Повторно ополоснуть поверхности эндоскопа, извлечь его на стерильную салфетку, протереть все поверхности.
- Выполнить сушку каналов воздухом
- Выполнить сушку каналов 70% раствором спирта (этиловый, изопропиловый) с помощью стерильного шприца или устройства для обработки каналов. Повторно просушить каналы воздухом
- Далее эндоскоп передается на сушку и хранение. Предпочтительно — с использованием специального устройства — шкафа, обеспечивающего безопасные условия.
На этом дезинфекцию высокого уровня можно считать оконченной.
Принципы машинной обработки эндоскопов (в МДМ)
При использовании автоматической моечной машины (репроцессора, моечно — дезинфицирующей машины) необходимо в первую очередь свериться с инструкцией по эксплуатации вашей МДМ.
- Эндоскоп после окончательной очистки помещается в емкость моечной машины
- Все каналы и служебные выходы эндоскопа подключаются к машине комплектными переходниками
- Емкость закрывается крышкой
- Проверяется наличие, концентрация и качество дезинфицирующего раствора. спирта, воды (автоматически средствами моечной машины или вручную. Проверка также возможна перед началом цикла, или по наличию сигнала автоматической системы сигнализации в МДМ).
- На панели управления машиной оператор выбирает соответствующую программу или вводит параметры цикла (также — свои данные и данные эндоскопа, если это предусмотрено машиной).
- По окончании цикла ДВУ и сушки эндоскоп транспортируется для хранения в специальном шкафу.
Требования к моечным машинам для эндоскопов (МДМ)
- Наличие сертификации (РУ, Сертификат соответствия)
- Наличие режима само дезинфекции
- Совместимость МДМ (моечно — дезинфицирующей машины) с производителями и моделями используемых эндоскопов
- Совместимость с используемыми в ЛПУ дезинфектантами
- Техническая совместимость с коммуникациями и возможность установки МДМ в помещении дезинфекционного отделения
- Наличие полноценной русскоязычной инструкции пользователя ( в том числе полное руководство по заправке составов, загрузке эндоскопов, проверке на герметичность, если предусмотрено, и т.д.)
Принципы и инструкции по механизированной (автоматической ) обработки эндоскопов в МДМ предполагают обязательное прохождение эндоскопом стадий предварительной и окончательной очистки перед помещением в МДМ.
При вводе МДМ в эксплуатацию, в т.ч. при первом пуске после простоя свыша 1 месяца необходимо проведение тестов.
Гастроскопы, колоноскопы и бронхоскопы могут обрабатываться в одной машине последовательно, если:
- Используются средства, эффективные при автоматической обработке, группы веществ рекомендованы производителем МДМ, или указаны как совместимые. Также необходимо свериться с СП 3.1.3263-15
- Средства (растворы) используются однократно. При многократном использовании МДМ обязательно должна быть оборудована устройством контроля концентрации и сигнализации для оператора.
- В МДМ присутствуют оригинальные переходники для всех используемых эндоскопов.
В противном случае для обработки бронхоскопа необходимо выделить отдельную МДМ.
Важно: Все вспомогательные приспособления, которые использовались на этапах окончательной очистки подлежат отдельным циклам дезинфекции.
Теги:
При проведении процедуры эндоскопии, гибкий эндоскоп напрямую контактирует со слизистыми тканями и/или проникает в стерильные полости, органы пациента. При неправильной обработке, он становится переносчиком инфекций. Для предотвращения перекрестных заболеваний, от пациента к пациенту или от пациента к врачу, необходимо проводить процедуру обработки гибкого эндоскопа.
Поскольку все пациенты должны рассматриваться как потенциально опасные, каждый прибор должен быть тщательно обработан в соответствии санитарным стандартам после каждой эндоскопической процедуры. Правила обработки гибких эндоскопов зарегламентированы в следующих документах:
Классификация Сполдинга
Более 40 лет назад Эрл Х. Сполдинг разработал рациональный подход к дезинфекции и стерилизации медицинского оборудования, исходя из риска инфицирования, связанного с использованием этих инструментов. Классификационная схема определила эти категории медицинских изделий и связанный с ними уровень дезинфекции следующим образом:
| Критические | Оборудование или инструменты вступают в контакт со стерильной тканью или сосудистой системой. Эти устройства представляют высокий риск заражения, если они загрязнены. В эту категорию входят щипцы для биопсии, сфинктеротомы, хирургические инструменты и имплантаты, используемые в анатомически стерильных местах. Обработка этих инструментов требует стерилизации. | |
| Полукритические | Устройства контактируют с интактными слизистыми оболочками и обычно не проникают в стерильные ткани. Эти инструменты включают эндоскопы, бронхоскопы, зонды для чреспищеводной эхокардиографии и оборудование для анестезии. Обработка этих инструментов требует как минимум ДВУ. | |
| Некритические | Устройства контактируют с неповрежденной кожей (например, стетоскопы или манжеты для измерения артериального давления). Эти предметы следует очищать с помощью дезинфекции низкого уровня. |
Эндоскопы ЖКТ считаются полукритическими устройствами, и, как следствие, минимальным стандартом для обработки является ДВУ уничтожающее все жизнеспособные микроорганизмы, но не все бактериальные споры. Споры хоть и более устойчивы к ДВУ, чем другие бактерии и вирусы, но они, по большей части, погибают при тщательной ручной очистке при обработке эндоскопа. Кроме того, приемлемой считается выживаемость небольшого количества бактериальных спор при ДВУ, поскольку интактная слизистая желудочно-кишечного тракта устойчива к заражению бактериальными спорами. Эндоскопы для полукритических вмешательств: бронхо-, гастро-, колоно-,дуодено- и холедохоскопы.
Стерилизация эндоскопов показана, когда они используются в качестве «критических» медицинских устройств, таких как интраоперационная эндоскопия, когда существует вероятность контаминации открытого операционного поля. Кроме того, политика отдельных учреждений может диктовать необходимость стерилизации дуоденоскопов и линейных эндоскопических ультразвуковых эндоскопов из-за механизмов подъема, который трудно очищать, а все бактериальные контаминанты уничтожаются только с помощью ДВУ. Эндоскопы для критических вмешательств: цисто-, уретро-, гистеро-, резекто-, артроскопы и др.
Несмотря на сложную внутреннюю конструкцию эндоскопов, ДВУ несложно достичь при строгом соблюдении принятых стандартов обработки эндоскопов.
Особенности, которые усложняют процедуры обработки, включают:
-
Сложная конструкция внутренней системы каналов, затрудняющая удаление всех органических остатков и микроорганизмов (например, элеваторный канал и полость элеваторного рычага дуоденоскопов);
-
Наличие в ассортименте большого разнообразия моделей эндоскопов от разных производителей требуют различных процедур очистки, принадлежностей и материалов;
-
Скрытые повреждения эндоскопа (например: царапины, щели) могут изолировать микроорганизмы и способствовать образованию биопленки.
Далее в статье мы более подробно рассмотрим алгоритмы обработки и дезинфекции эндоскопов для нестерильных вмешательств как ручным способом, так и с использованием моюще-дезинфицирующей машины.
ЭТАПЫ обработки и дезинфекции гибких эндоскопов
ЭТАП 1: Предварительная очистка эндоскопа
Данный этап проводится в процедурном кабинете сразу после исследования, до отключения аппарата от блока осветителя, электроотсоса и видеопроцессора. Очень важно сразу после процедуры очистить и промыть эндоскоп, внутри и снаружи, чтобы предотвратить засыхание и уплотнение загрязнений.
Согласно рекомендациям СанПиН использовать моющие средства (далее МС), имеющие в составе фиксирующие компоненты (альдегиды, спирты, амины и др.) – запрещено. Такие МС способствуют фиксации белковых остатков снаружи и внутри системы каналов, если обработка эндоскопа была выполнена неправильно.
|
При процессе дезинфекции и стерилизации бактерии, которые остались под образовавшейся пленкой, не уничтожаются. |
Алгоритм действий:
- Плавными движениями, от блока управления к дистальной головке, протрите вводимую часть безворсовой тканью, смоченной в растворе МС;
- Каналы биопсии-аспирации: дистальную головку опустите в стакан со свежим раствором МС (200 мл). Поочередно аспирируйте жидкость и воздух, заканчивается манипуляция продуванием воздуха. Для проведения тщательной обработки эндоскопа рекомендуется заменить клапан вода-воздух на клапан для промывки, с помощью этого клапана одновременно по каналам воды и воздуха, обеспечивается двойной поток воздуха/воды в дистальную головку для промывания сопла. Это самый тонкий участок в структуре, поэтому важно тщательно промыть сопло, чтобы не допустить его блокировки. Такой клапан вкладывается, в стандартном наборе, к каждому эндоскопу.
Если в конце очистки был применен другой по составу раствор, то в течение 10 секунд промойте эти каналы водой, чтобы избежать проблем с совместимостью средств. - Затем каналы вода-воздух промываются водой и продуваются, следуя инструкции от компании-производителя.
- Эндоскоп отключают от оборудования (осветителя, электроотсоса и видеопроцессора), отсоедините клапаны и если у вас видеоэндоскоп, то наденьте на коннектор защищающий колпачок.
- Для перемещения аппарата в «грязную зону», поместите его в емкость/лоток и накройте крышкой. Также для транспортировки могут использоваться вкладыши CleanaScope или пакеты с бирками Scope Valet Endo Bag Tag.
ЭТАП 2: Тест на герметичность
Перед 3-им этапом необходимо визуально осмотреть эндоскоп на повреждения и определить герметичен ли он, по методике изложенной в инструкции фирмы-производителя аппарата. Этот этап очень важен, так как во время проверки можно заранее предупредить поломку и избежать попадания хим. средств (залития) при дальнейшем ДВУ, что может привести к ремонту в половину от стоимости эндоскопа. Тестирование производится ручным способом, независимо от наличия этой опции в репроцессоре.
| Если эндоскоп негерметичен, то он будет некачественно продезинфицирован и станет переносчиком инфекций. Также, такой эндоскоп может нанести поражение пациенту и врачу электрическим током, если при лечении используются электрохирургические инструменты. |
ЭТАП 3: Окончательная очистка
На этом этапе происходит максимальная очистка эндоскопа от любых органических и неорганических загрязнений с рубашки и из каналов перед ДВУ, его проводят не позднее получаса после завершения предварительной очистки. Эффективность дальнейшего ДВУ напрямую зависит от того, насколько качественно была произведена окончательная очистка. В случае некачественной обработки эндоскопа ДВУ и стерилизация станет невозможной.
Аппараты для промывки эндоскопов
Для упрощения процесса обработки эндоскопов рекомендуется использовать специальные приборы, позволяющие заменить ручное шприцевание каналов эндоскопов – всеканальный ирригатор/помпы. Они предназначены для промывания систем каналов гибких эндоскопов МС и дез. растворами, ополаскивания и продувки воздухом. Значительно повышают производительность, за счет сокращения времени очистки, исключает монотонный трудоемкий процесс шприцевания каналов, позволяя одновременно промыть все внутренние системы аппарата. Обеспечивают непрерывную, рассчитанную по времени подачи дез. раствора во все каналы. Исключает ошибки персонала при обработке эндоскопов, благодаря простоте в применении и наличию звуковых и визуальных оповещений.
| Аппарат для промывки не является заменой моюще-дезинфицирующей машины |
Процесс окончательной очистки производится в несколько этапов, которые необходимо скрупулёзно выполнять:
- Наполните моечную ванну водой и растворите в ней концентрат моющего вещества, равномерно распределите в воде, в данный раствор поместите эндоскоп.
- Все съемные детали от него отсоединяют и замачивают в растворе дезинфицирующего МС. Для очистки поверхности эндоскопа используйте салфетки, для прочистки внутренней системы вам понадобятся специальные чистящие щетки, подходящие по длине и диаметру к обрабатываемому эндоскопу (щетки Olympus; щетки Pentax).
Чтобы не повредить внутренние каналы, рекомендуется использовать щетки с дистальным шариком на конце, либо с наличием щетины на торце — это обеспечит безопасность целостности вашего эндоскопа. - Используя шприц/помпу заполните все каналы МС, при полном заполнении из каналов прекратят выделяться пузырьки воздуха.
- Прибор оставляют в растворе, на время указанное в инструкции к МС, это время необходимо для разрыхления, дробления загрязнений и облегчения их отслойки от поверхности каналов.
- Многоразовыми клапанами, помещенными в раствор, несколько раз производится рабочее движение, чтобы полностью заполнить пустоты раствором.
Механическая обработка эндоскопа ручным способом
- Механическую обработку эндоскопа и его компонентов выполняйте в растворе, чтобы контаминированная жидкость не разбрызгивалась.
- Наружные части эндоскопа очищают безворсовой тканью, для съемных деталей и клапанов используйте специальные чистящие щетки (щетки Olympus; щетки Pentax).
- Отсоедините адаптеры и шприц/помпу, прочистите щеткой все имеющиеся каналы, от блока управления и в направлении к дистальной головке, на выходе из канала щетину очищают пальцами под визуальным контролем и осторожно выводят назад, вновь очищая пальцами на выходе. Очищают каналы пока щетина не станет чистой, но не меньше 3-х раз;
- Мягкой щеткой проведите очистку оптики на дистальной части, а также гнезда клапана воздуха-воды, аспирации и вход в рабочий канал;
- При очистки самих клапанов и его адаптера особое внимание уделяют пружинному механизму со сквозным отверстием и полостям. Клапан биопсии очищают в открытом виде, щетку проводят через отверстия в основном корпусе;
- Подсоедините помпу и адаптеры, промойте все системы каналов раствором МС чтобы удалить загрязнения (не менее 90 мл, доп. каналы промываются не менее 30 мл).
- Продуйте внутреннюю систему воздухом.
- Чтобы удалить МС из внутренней системы рекомендуется воспользоваться помпой.
- По заверешению обработки эндоскопа – раствор сливают, снаружи аппарат ополаскивается/
- Для наполнения ванной используйте воду питьевого качества, поверхность эндоскопа ополаскивается в воде салфетками или безворсовой тканью, внутреннюю систему промойте чистой водой.
- Слейте воду из моечной ванны.
- Просушка эндоскопа: необходимо продуть воздухом каналы, прикрывая их отверстия салфеткой, чтобы предотвратить разбрызгивания микробных аэрозолей. Снаружи протрите его чистой сухой тканью. Далее обработка эндоскопа необходимо производить в репроцессоре, при его отсутствии или временной неработоспособности — перейдите к этапу 4.1. данной статьи.
- Оценка качества очистки — проводится с кратностью, установленной действующими методическими указаниями, путем постановки азопирамовой или другой регламентированной для этой цели пробы (на наличие остатков биологических жидкостей).
ЭТАП 4: ДВУ и стерилизация гибких эндоскопов
ДВУ признана стандартной процедурой для обработки эндоскопов, согласно действующим санитарным нормам и правилам. Желательно использовать готовые к применению дез. средства, в случае если необходимо приготовить раствор из концентрата, то рекомендуется использовать для разведения только дистиллированную воду. К каждому средству, используемому для ДВУ должны иметься тест-полоски, чтобы производить контроль минимальной эффективной концентрации действующих веществ. Важно, чтобы уровень активно действующего вещества был на уровне или выше допустимого.
4.1. Алгоритм действий при ДВУ обработке эндоскопа ручном способом
- Налейте в ванную/емкость готовое средство для ДВУ, либо разведите дистиллированную воду концентрированным средством для ДВУ, равномерно распределите.
- В получившейся раствор опустите эндоскоп, чтобы он полностью погрузился в него.
- Заполните каналы дез. раствором. Пузырьки воздуха, возникающие на поверхности эндоскопа, удаляются салфеткой.
Чтобы избежать «мертвых зон» при заполнении внутренней системы средством для ДВУ, используйте адаптер для промывки эндоскопов. - Сверьтесь с инструкцией к дез. средству и оставьте аппарат на необходимое время.
- Используйте помпу/шприц для удаления раствора из каналов, далее извлеките эндоскоп из ванной.
- Необходимо произвести ополаскивание, гастроинтестинальные эндоскопы ополаскивают обычной водопроводной водой питьевого качества. Бронхоскопы — кипячёной/фильтрованной/стерильной водой. Каждый раз при ополаскивании используйте только свежую воду.
- Все каналы промываются, а затем продуваются.
- Переходники отсоединяют, вспомогательные приборы достаются и выкладываются на стерильную ткань.
- Эндоскоп повторно ополаскивается, при помощи стерильных салфеток удалите влагу с наружной части. Поместите его на стерильную ткань.
- Просушите внутреннюю систему потоком воздуха.
- Чтобы полностью удалить влагу просушите эндоскоп 70-90% этиловым спиртом, завершите просушкой воздухом;
- Сушка и хранение: эндоскоп помещается в лоток или стерильный пакет (возможно временное асептическое хранение, но не более 3 часов) для транспортировки к шкафу, обеспечивающему стерильные условия сушки и хранения.
- Чтобы уточнить точные сроки хранения для нестерильных эндоскопов — сверьтесь с инструкцией к шкафу.
Эндоскопы для стерильных вмешательств хранятся в упакованном виде не более 72 часов, после истечения этого времени проводится повторное ДВУ.
| Не допускается хранение гибких эндоскопов в шкафах под прямым действием Уф-лучей. |
4.2 Обработка эндоскопов в моющей машине (репроцессоре)
Моющие машины были разработаны для замены некоторых процессов ручной дезинфекции и стандартизации нескольких важных этапов обработки гибких эндоскопов, тем самым исключая возможность человеческой ошибки и сводя к минимуму воздействие химикатов на персонал отдела обработки.
Многие современные автоматические мойки для обработки эндоскопов могут асинхронно обрабатывать до 2-ух эндоскопов различных по виду исследования, что позволяет значительно ускорить процесс обработки эндоскопов, увеличивая оборот в 2 раза. Наличие автоматической системы проверки на герметичность полностью берет на себя контроль над его целостностью, а также защищает на протяжении всего цикла обработки.
Передовые моечные машины, отвечающие самым высоким требованиям:
- Detro Wash, Detrox;
- OEX-AW, Olympus;
- COOLENDO (APEX KOREA);
- M-Technology;
- Серия CER, Medivators;
- AER ENDOCLENS-NSX, ASP.
При проведении ДВУ с помощью репроцессора, действуйте исходя пунктам инструкции к вашей модели, в предложенном нами алгоритме будут перечислены стандартные этапы по обработке эндоскопа в моющей машине.
- После проведения этапа № 3, данной статьи, поместите эндоскоп, клапаны и другие съёмные детали в чашу репроцессора;
- Присоедините переходник течеискателя к эндоскопу, подключите порты с помощью соответствующих адаптеров;
- Проведите тест на герметичность;
- После тестирования, присоедините соединители адаптера эндоскопа к репроцессору, удостоверьтесь в отсутствии изгибов адаптера;
- Проверьте наличие, концентрированность и качество дез. раствора;
- Закройте крышку чаши МДМ;
- Выберите желаемую программу на пульте управления;
- После завершения цикла ДВУ и сушки транспортируйте эндоскоп для хранения в специальный шкаф.
Посетители смотрели также:
ESGE (Европейское Общество гастроинтестинальной эндоскопии)
ESGE Руководящие принципы Commitee Сопредседатель:J.-F. Rey1
ESGE Руководящие принципы Commitee Сопредседатель:A. Kruse2
Европейское Общество гастроинтестинальной эндоскопии Медсестры и Партнеры ESGE/ESGENA
Предисловие
ESGE вместе с ESGENA и биомедицинской промышленностью, основанной под эгидой ESGE Комитета, обсудили и предложили руководство по очистке и дезинфекции, разъясняющие технические трудности при ежедневном использовании.
I. Представление
Основная проблема: вирусы и, более часто, бактерии типа pseudomonas.
Также необходимо обратить внимание, что технический прогресс повысил возможности, и улучшил качество очистки.
II. Доступные Изделия
Введение
Один из важнейших шагов в очистке/дезинфекции является очистка. Невозможно произвести дезинфекцию, и тем более стерилизацию, при неадекватно очищенном инструменте. Протеиновые компоненты и другой биологический материал фиксируется в биопсийном канале эндоскопа, и ручная чистка, щеточная и прополаскивание не дает должного эффекта. Если вкратце, то весь дезинфекционный процесс ручной или машинной дезинфекции будет адекватен лишь при хорошей предварительной очистке.
Мы подчеркивали, что наши сообщения и публикации продвинулись значительно на протяжении последних 10 лет, как результат того, что дигестивная эндоскопия еще никогда не достигала столь высокого уровня.
В эндоскопии очень важно, что бы помимо качественного уровня диагностики и терапии, не было контаминации м/о. Изначально случаи заболевания типа Крейсфилд Джэкоб привели к обеспокоенности о безопасности дигестивной эндоскопии.
Сейчас мы все понимаем, что количество случаев заражения во Франции и Великобритании ограничено (Большинство потенциальных пациентов вероятно уже инфицировано) мы вернулись к обычному списку – вирусы, различные бактерии, такие как pseudomonas.
Так же не стоит забывать о важности технического прогресса и сопутствующим повышением уровня очистки.
А) Глютаральдегид (ГА)
2% ГА(аналоги Cidex, Asep, Totacide 28, Steranios)
Характеристика
ГА наиболее часто использующийся хим. агент в эндоскопии.
При стандартных методах дезинфекции используют 20 мин. погружение в ГА.
2-х% р-р содержит различный уровень концинтрации 2,4 и 2,6% и имеет вариабельный максимум использования.
Вообще максимальный срок жизни активного 2% ГА без сурфоктанта 14 дней. Olimrus,Pentaxи Fujinonвносят ГА в список совместимых с их аппаратурой препаратов.
Недостатки
Воздействие на кожу, глаза и ЖКТ персонала.
Аллергия – контактный дерматит, коньюнктивит, аллергический. ринит, астма.
Доказано, что ГА потенциально цито — и генотоксичный для культуры человеческих клеток.
Предположительно опасный для персонала в 35%, вредный для здоровья 65%.
Неблагоприятные эффекты для пациентов. Остатки ГА после недостаточного
ополаскивания могут вызывать колит, спастические боли, кровавую диарею.
ГА может фиксировать белки и создавать биологическую пленку.
Не удается удалить с помощью ГА все нетипичные формы микобактерий.
Использование стандартного времени контакта создает диагностические проблемы в бронхоскопии и определенный риск взаимного инфицирования у иммуно-компрометированных пациентов, например с Mycobacterium avium complex (MAC). Это далее усложняется появлением ГА-стойкими микобактерий.
Согласно руководящим принципам Британского Общества гастроэнтерологии (BSG) альтернативные к ГА препараты должны быть, по крайней мере, так же бактерицидны как ГА, не раздражающие и совместимые с эндоскопической аппаратурой и оборудованием дезактивации.
B) Ортофталальдегид (OPA)
( Например: 035 % — Cidex OPA, Johnson & Johnson Изделия для стерилизации)
Характеристики
Дезинфицирующее средство высокого уровня, содержит 0,55% 1,2-benzenedicarboxal-dehyde. Исследования выявили превосходный микобактерициный эффект, по сравнению с ГА (при посеве уменьшение на 5 палочек микобактерий через 5 минут). OPA полностью уничтожает все жизнеспособные обычные бактерии за 5 минут воздействия и обеспечивает частичное устранение организмов даже под органическим материалом. OPA требует более длинного времени воздействия, но эффективна против ГА-резистентных микобактерий. Вещество не выделяет вредные пары, не требует активации, и устойчиво в более широком диапазоне pH от 3 до 9. OPA пары могут оказывать раздражающее воздействие на дыхательные пути и глаза. Рекомендуется использование в хорошо-проветриваемом помещении, и держать в закрытых контейнерах с плотно прилегающими крышками.
Преимущества
Высокий уровень дезинфекции за 12 мин. APIC и FDA одобрили срок годности рабочего раствора 2 недели. Не является раздражителем.
Немного данных, информирующих об опасности долгосрочного воздействия и безопасном уровне воздействия.
OPA фиксирует протеины и может создавать биологическую пленку.
Эффективность и свойства этих новых дезинфицирующих средств
должны оцениваться далее.
Под воздействием реактива может происходить прокрашивание тканей, одежды, кожи, инструментов, автоматических устройств чистки, и т.д. вследствие реакций с амино-радикалами и тиол-радикалами.
Определенная и детальная инструкция, требуется для адекватного ополаскивания
аппаратуры.
C) Перацетатная Кислота (PAA)
( Например: Nu Cidex 0,35 %, Steris 0,20 %, Anioxyde 1000, Sekusept Aktiv)
Характеристики
При разговоре о Перацетатной кислоте важно понять, что вместо одного изделия мы имеем дело с многочисленными веществами, с очень различными химическими формулами. Было бы более грамотно расценивать Перацетатную кислоту как являющуюся группой веществ. Исследование, выполненное на одном типе вещества, не может экстраполироваться ко всем типам в Перацетатной группе.
Преимущества
- В сравнении с ГА, PAA имеет подобный или даже лучший бактерицидный эффект. Время контакта 5 минут рекомендуется для разрушения вегетативных форм бактерий и вирусов (HBV, HIV); для спор требуется 10 минутное погружение (для 0.35 PAA). Время водздействие от 10 до 15 минут при концентрации > 0.09 % PAA рекомендуется для разрушения бактерий, грибов и вирусов французскими и немецкими испытателями (AnioxydelOOO, Sekusept aktiv).
Эффективность в отношении спор, согласно французским испытателям и испытаниям NHS, требует контакта 30 минут при концентрации > 0.09 % PAA.
PAA имеет значительно большую эффективность при более высоких температурах, например 6 палочек спор элиминируется при 50 °C менее чем за 2 минуты. - В сравненнии с ГА, PAA заявляется как менее раздражающий для персонала и более безопасный для окружающей среды препарат.
Потенциальные неблагоприятные эффекты значительно зависит от уровня pH — минимальные эффекты наблюдаются в диапазоне pH между 7.5 и 10.0. Поэтому, кажется неблагоразумным рекомендовать PAA использовать без адекватной вентиляции и личных мер безопасности, особенно для ручного метода обработки. - PAA не фиксирует протеины и не создает биологическую пленку.
Известно, что ГА фиксирует органический материал, если используется с или без адекватной ручной очистки. PAA способен растворять эти наложения.
PAA имеет способность удалить ГА-ассоциированые плотные наложения в биопсионном канале, это демонстрировалось, с использованием поверхностной спектросткопии. - PAA, по сообщениям, не вызывал развитие резистентности у микроорганизмов при его длительном применении в пищевой и медицинской отраслях. Его широкая химическая реактивность предполагает, что микроорганизмы, вряд ли, разовьют резистентность к PAA.
Недостатки.
- I. PAA менее устойчив чем ГА. Срок годности PAA содержащих веществ — между 12 и 18 месяцами в зависимости от условий хранения.
Изделия с более длинным сроком годности могут быть приготовлены непосредственно на месте перед употреблением (Anioxyde 1000, Sekusept aktiv). После того, как раствор приготовлен он требует замены каждые 24 часа (Nu Cidex 0.35 %).
Используемое разведение требует замены через интервал от 24 часов (Nu Cidex 0.35 %) до одной недели.
Концентрация PAA должна проверяться специальными испытательными комплектами, которые обнаруживают минимальную эффективную концентрацию против полного диапазона микробов. - Если растворы изделия используются в больших объемах, то должны где-то храниться. Использование сконцентрированных изделий типа Sekusept aktiv предотвращает это неудобство.
- PAA имеет коррозийные способности и имеет уксусоподобный запах.
PAA может быть коррозийным в зависимости от его формулы. Оба свойства значительно связаны со степенью pH, температурой, PAA концентрация, и состава дезинфицирующего средства (то есть антикоррозийный агент, и т.д.). О повреждение гибких аппаратов было сообщено после дезинфекции их некоторыми марками PAA. Способность к окислению PAA могла вызывать протекание внутренних каналов, особенно если аппараты были предварительно дезинфицированы с ГА.
PAA также причиняет косметическое обесцвечивание эндоскопов, но без любого функционального повреждения. Беспокоит воздействие Nu Cidex на некоторые машины для дезинфекции, которые содержат полимерную изоляцию и медные компоненты внутри гидравлической системы.
О повреждение из-за использования PAA на рынке США также были сообщены Калифорнийской Компанией Metrex. - Высокая стоимость. Эффекты стоимости других PAA содержащих изделий все еще должны быть оценены.
В недавнем обзоре, по данным Группы Партнеров BSG (пока еще неопубликованным), 15 из 106 ответчиков сообщили, что они испытывали или использовали Nu Cidex, как альтернативу к ГА.
Шесть из них сообщили, проблемы раздражающего воздействия, восемь заявили, что в их исследовании, требовалась вентиляция, шесть были обеспокоены совместимостью с процессором, и пять совместимостью с эндоскопом. Два из 15 пользователей не сообщили ни о каких проблемах.
Корпорация Steris имеет марку Steris 20 Sterilant Концентрат, 35 % концентрат пероксиацетатной кислоты, для использования в Steris Системе 1.
Процессор растворяет и смешивает этот концентрат до заключительной концентрации 0.2 % перацетатной кислоты с нейтральным pH, который является спороцидным при 50 °C.
Цикл обработки — приблизительно 30 минут, включая многократное ополаскивание, и достигает температур 50-55.5 °C.
Эффективность: Steris Система 1 утвердила эффективность против различных спор, цист, микобактерий, грибов и вирусов, включая Clostridium difficile, Cryptosporidium parvum, Candidaalbicans, Vancomycin-устойчивый Enterococcus (VRE), Staphilococcus aureus, Methicillin- устойчивый Staphylococcus aureua (MRSA), и Retroviridae (HIV).
Steris Система 1 утверждена, чтобы работать как процесс, используя только Steris 20 PAA формулу и обуславливая все параметры цикла. Необходимо соблюдать осторожность, чтобы не повредить запечатанный контейнер со Steris 20 Концентрат. Концентрат может вызывать раздражение носа, горла, и легких и оказывать коррозивное воздействие на глаза и кожу, возможно необратимое повреждение глаз или серьезные ожоги.
D) Пероксигенный состав (eg. Virkon)
Virkon — устойчивое пероксигенное дезинфицирующее средство, которое является эффективным против – большинства вегетативных форм бактерий и вирусов, но оказывается, менее эффективным чем ГА против mycobacteria и энтеровирусов типа полиомиелита. Кроме того, некоторые пероксигенные составы воздействуют на эндоскоп и автоматическое оборудования для обработки. Рабочая группа BSG не рекомендует пероксигенное дезинфицирующие средства для гатроинтестинальной эндоскопии.
E) Элетролизная Кислотная Вода (EAW)
EAW произведен, с использованием воды и солей под воздействием электролиза с мембранным разделением. Это содержит HCLO, производящий гидороксильные радикалы, которые имеют быстрый и мощный бактерицидный эффект.
Дополнительно, низкий pH (pH 2.7) и высокий уровень потенциала окисления (1100 mV) токсичен для микроорганизмов. Бактерии гибнут в среде с потенциалом окисления большее чем 900 mV и pH ниже чем 3.
EAW разрушает бактериальную стенку и приводит к дегенерации различных внутриклеточных структур ( в том числе повреждает хромосомальную ДНК ).
На данный момент, существует два типа EAW, а именно Элетролизная Кислотная Вода (pH < 3, например: CleantopWM-S) и (pH 6-7, например. Sterilox).
Преимущества
- Быстрый и сильный противобактерицидный эффект (Элетролизная Кислотная Вода). После ручной очистки, недавно произведенной EAW был обнаружено, EAW высоко эффективна против M. туберкулеза; M. avium-intracellulare; Mycobacterium chelonae; E. coli; Enterococcus faecalis; P. Aeruginosa; Бацилла subtilis, споры Нигера; метицилин-стойкий St. aureus; Candidaalbicans, вируса полиомиелита тип 2, HIV1, давая 5 log10 (99.999 %) или большее сокращение 2 минут или меньше. Содержание хлора — 10 ppm ± 2 ppm, контролируется с помощью тест полоски.
- Не раздражающий, имеет минимальную токсичность. EAW классифицировалась как не раздражающее вещество. О чувствительности к EAW не было сообщен в течение 2.5 лет клинического использования в эндоскопических клиниках в Японии.
- Безопасно для пациента, штата, и окружающей среды. Если EAW непрерывно не снабжается H HClO, Cl2электролизатом, растворы быстро теряют их оксидантные и кислые свойства поэтому безопасны для окружающей среды и не вредят тканям человеческой.
- Низкие цены. Эксплуатационные расходы минимальны, требуются только соли, водопроводная вода и электричество.
Недостатки.
- Бактериальный эффект EAW решительно уменьшен в присутствии органического материала или биологической пленки. Чтобы гарантировать полный бактерицидный эффект, важно чтобы оборудование было очищено полностью. Неустойчивый. Чтобы гарантировать полный бактерицидный эффект, важно, чтобы критерии производителя полностью были выполнены — например, генерирующий поток, редокс-потенциал и pH. Если EAW непрерывно не снабжается H HCLO, Cl2электролизатом, растворы быстро теряют их оксидантные и кислые свойства. В настоящее время, появилась возможность обеспечить эндоскопы недавно приготовленным EAW .
- Нет большого опыта с EAW в Европе. Высокий оксидантно-редукционный потенциал, высокая концентрация хлорида натрия и низкий pH могли повреждать компоненты аппаратов после долгосрочного воздействия. Чтобы минимизировать коррозийный эффект, были подготовлены электролизом растворы, содержащие низкую концентрацию хлорида натрия.
- Требуется адекватная вентиляция, чтобы уменьшить токсичность паров хлора. Если pH становится 2.5 или меньше, большинство хлора улетучивается, и эффект дезинфекции теряет надежность.
EAW содержащий Cleantop WM-S работает со следующими параметрами: pH < 2.7; потенциал окисления > 1000mV; FRCL 10 ppm (+2 ppm) используя низкую концентрацию хлорида натрия (0,1 %), чтобы уменьшить возможный риск повреждения эндоскопов. Работать с упомянутыми параметрами возможно только, когда «производство» дезинфицирующего средства и самого дезинфицирующего средства используется в то же самое время в том же самом устройстве. Это дифференцирует этот метод от других методов, использующих окисленную воду высшего качества, и минимизирует главное неудобство EAW, его неустойчивость, так как фактические параметры дезинфицирующего средства проверены, и могут быть (в некоторой степени) исправлены в течение фактической дезинфекционной обработки. Полный дезинфицирующий потенциал EAW и длительность периода совместимости для endoscopes остается вопросом для длительного исследования.
Sterilox часто упоминаемый, как окисленная вода высшего качества, является смесью активных веществ, полученных электролизом солей непосредственно в электрохимической клетке. Sterilox — растворимая смесь умеренного оксиданта с нейтральным pH с единственной самой большой составляющей, содержащей соль. Основное активная вещество – гипохлоридная кислота, это очень мощный дезинфектант, не токсичный при низких, клинически значимых небольших необходимых концентрациях в Sterilox. Активный агент Sterilox распадается медленно на безвредные составляющие. Учитывая это, используется в случае, когда потребность в растворе возникает в пределах 24 часов.
F) Хлориндиоксид
(e.g. Tristel 700 -1000 ppm av CL Dexit, Medicide)
Хлорин диоксид мощный окисляющий агент и активен в отношении не спорообразующих бактерий, в том числе mycobacteriaи вирусов при воздействии менее 5 мин.
Для спорообразующих форм требуется около 10 мин.
Способен разрушать металлические и полимерные структуры эндоскопов, но в коммерческие растворы включены ингибиторы.
Инструментальная дезинфекция производится, такими препаратами как Tristel, Dexit, и Medicide, предлагаются производителями свободно.
Этот продукт состоит из 2 компонентов, в основе активатор, нуждающийся в соединении и разведении в соответствии с инструкциями производителя. Ошибки при приготовлении растворов возможны, однако это не применимо к Tristelи Medicide, так как они поставляются в используемых концентрациях.
Спороцидная активность сохраняется в течение 7- 14 дней в плотно укупоренном контейнере и при минимальном испарении раствора.
Это применимо к различным очистительно-дезинфицирующим автоматам, но после 14 дневного периода необходимо проводить тест на стабильность концентрации.
Вещества, содержащие хлорин диоксид расцениваются как дыхательный токсин, следовательно, должно быть предписание «для использования плотно укупоренном контейнере». Как и в случае других дыхательных токсинов, токсические вещества могут испаряться из неплотно закрытых контейнеров иили при плохой вентиляции помещения.
Проблема снижения уровня концентации нуждается в дополнительном изучении.
Хлорин диоксид, более сильно повреждающий агент в отношении инструментов и деталей процессора, чем ГА.
Исследователи сообщают об обесцвечивающем воздействии ХД на черные пластиковые структуры гибких эндоскопов. Но в этом случае эффект может быть лишь косметический. Когда ХД используется для автоматизированной дезинфекции, контакт с агентом вероятно значительно удлиняется, следовательно, повышается вероятность повреждения.
ХД может быть альтернативой ГА, если будет одобрен производителями инструментов и аппаратуры.
G) Четырехкомпонентный аммиак.
(e.g. Sactimed Sinald, Dettol ED, Thermoton Endo)
Это нетоксичное и не повреждающее вещество, но обычно имеет дефицит антимикробного спектра.
Рабочая группа BSGзаявила, что Dettox(теперь DettolED), основанный на комбинации Четырехкомпонентного аммиака, EDTAи сурфоктанта, нельзя рекомендовать для обычного использования из-за его слабой вируцидной активности. Улучшенное изделие, Sactimed (Sinald), показывает умеренный микобактериоцидный эффект, но свидетельство эффективности против энтеровирусов, не достаточно.
Заявление, что Четырехкомпонентный аммиак имеет дефицит в антимикробном спектре, но этот недостаток (например в отношении mycobacteria) может быть решен следующим образом:
A) объединением с аминами и бигуанидами (ручная дезинфекция), и
B) комбинацией действующего вещества с высокой температурой (в моечной машине).
Составы Четырехкомпонентного аммиака имеют высокую тропность к твердым поверхностям, основанным на синтетическом материале.
Могут создаваться блуждающие фрагменты. Из-за эффекта прилипания применение препарата отграничено.
Тем не менее, новый дезинфектант только на основе Четырехкомпонентного аммиака был представлен д-м Шумахером под фирменным названием ThermotonEndo. ThermotonEndoбазируется на малопенном варианте четырехкомпонентного аммиака. Удаление пены в специализированной системе не влияет на бактерицидный эффект. Рекомендуемая экспозиция при очистке-дезинфекции 5 мин. при t55-60° C. По рекомендациям производителя, при данной температуре, ThermotonEndoэффективен при 3-5 минутном воздействии в отношении широкого спектра бактерий и вирусов. В настоящее время нет большого опыта использования ThermotonEndo. Необходимо производить дальнейшую оценку.
H) Аминосодержащие/ глюкопротамин (e.g. SekuseptPLUS, KorsolexAF)
Концентрированный алкиламин/глюкопротамин – основной препарат, из широко используемых химических дезинфектантов, для ручной обработки эндоскопов в центральной Европе.
Продукт содержит активную субстанцию высоко эффективную в отношении атипичных микобактерий устойчивых в отношении ГА (SekuseptPLUS), других вегетативных форм бактерий, грибов и широкого спектра вирусов, включая папиломавирус.
Экспозиция 15 мин. эффективна в разведении между 1:25 и 1:33.
Эффективность в отношении энтеровирусов и спор требует дополнительного изучения.
Алкиламин/глюкопротамин не фиксирует белки и не образует биологическую пленку.
В состав входит активный компонент с сурфоктантом. Обладает прекрасными очищающими свойствами, и позволяют удалить даже мелкие загрязнения при ручной обработке и недостаточной предварительной механической очистке.
На различия между глюкопротамином и алкиламином указывалось при взаимодействии с материалами и безопасностью при использовании.
Сообщалось о некоторых случаях раздражающего воздействия на кожу и неприятный запах при использовании алкиламинсодержащих веществ.
III. Очищающие вещества – моющие средства.
Тщательная очистка эндоскопов ключ к достижению хорошего выполнения на заключительном этапе процесса дезинфекции.
Обычно используются вещества для достижения поставленной цели:
- Моющие средства с или без энзимов.
- Моющие средства содержащие антимикробную субстанцию.
Не пенообразующие моющие средства рекомендуются как препараты очевидно демонстрирующие в процессе очистки способность предотвращать локальное повреждение световой поверхности.
Чрезмерное пенообразование может хорошо ингибироваться постоянной сменой жидкой среды контактирующей с обрабатываемой поверхностью.
Объективно подобранный детергент может быть эффективен для снижения загрязнения и обсеменения м/о, и способствовать очищению при обильном орошении раствором детергента и тщательном водном ополаскивании.
Для УЗ очистки необходимо использовать те же вещества, что и на этапе ручной очистки. Существующие растворы не пенообразующих детергентов совместимы для УЗ и ручной очистки. Рекомендованы растворы энзимосодержащих детергентов. Этому типу моющих средств, требуется специфическое время экспозиции, согласно инструкции производителя.
Когда используются энзимосодержащие вещества, для УЗ очистки эндоскопического инструментария, контейнеры должны быть хорошо укупорены, во избежание анафилактического шока при ингаляции энзимосодержащего аэрозоля.
Комбинирование Четырехкомпонентного аммиака, спирта, бигуанидов и альдегида — возможно. Детергенты, содержащие альдегиды, не могут быть использованы на этапе очистки т.к. коагулируют и денатурируют белки и фиксируют их.
Вещества, основанные на аминосодержащих или гликопротаминсодержащих компонентах, не следует использовать в комбинации с ГА для дезинфекции. В некоторых случаях происходит обесцвечивание как результат поверхностной химической реакции.
В некоторых Европейских странах обычно используются детергенты содержащие антибактериальные субстанции. При нанесении этих веществ снижается риск инфекционного заражения персонала. Этот тип детергентов не заменяет группу Н.
В некоторые подклассы протеинов более легко растворимы. Амилазный катализатор разрушает крахмалы, липазный — жирорастворимые остатки. Энзимы (белки с биологической активностью) могут работать при комнатной температуре 20 – 22 °C, но более эффективны при более высокой температуре в соответствии с рекомендациями изготовителя.
Состав детергентов.
- Сурфоктанты (снижают поверхностное натяжение и облегчают контакт солей с поверхностью)
- Активный Н2О2(эффективно повышает действие солей при комнатной температуре).
- Энзимы.
Рекомендуемые активные субстанции, облегчающие проведение очистки.
- Алкиламин/глюкопротамин (см параграф H).
- Параацетатная кислота.
- Перекись водорода.
IV. Автоматическая очистка эндоскопов.
Согласно определению, содержащемуся в международной директиве МЕЖДУНАРОДНОЙ ОРГАНИЗАЦИИ ПО СТАНДАРТИЗАЦИИ 15883-1, очистка – дезинфекция подразумевает обработку большого количества фиброэндоскопов. Очистка — важная часть цикла оработки.
Поэтому разумно использовать аппараты с пошаговым циклом (очистка + дезинфекция + полоскание), и их рекомендовать.
Мойщик-дезинфектор стал неотъемлемой частью большинства эндоскопичеких подразделений, поскольку они увеличивают пропускную способность и уменьшают контакт с дезинфектантом. Машина должна быть эффективной, безопасной, надежной, и прекрасно сочетаться с эндоскопическим аппаратом, обладать высокой пропускной способностью. Предлагаются несколько видов различных машин. Это не значит, что отпадает необходимость в ручной предстерилизационной очистке внутренних каналов, канала секции/биопсии, дистального конца, и клапанов, но имеется несколько преимуществ:
- Они гарантируют полную ирригацию всех каналов – а именно: секции/биопсии, отсоса, воздуха, воды, вспомогательного воды, CO2. Однако, канал с элеватором на дуоденоскопе не может орошаться большинством современных марок машин. Учитывая это, нужно стремиться использовать машины, которые могут отмывать канал подъемника дуоденоскопа
из-за повышенного риска для пациентов в течение ЭРХПГ. - Они предотвращают перекрестную кантаминацию например — prions(vCJK) при однократном использовании всех растворов для очистки, дезинфекции, ополаскивания.
- Они позволяют проводить более надежную и менее повреждающую деконтаминацию, чем ручная обработка и более удобны для персонала.
- Они уменьшают вероятность повреждающего воздействия на глаза, кожу, и респираторный тракт дезинфицирующего средства.
Очень важно обратить внимание на следующие моменты:
- Правильное обслуживание требуется, чтобы гарантировать что резервуары, патрубки, фильтры, и другие компоненты машины свободны от наложений, биологической пленки, и известкового налета. Смягчители воды, мембранные патроны для фильтрации до 0.2 µm, ультрафиолетовый свет, и обработка высокой температурой, все использовалось, чтобы предотвратить загрязнение микроорганизмами, формирование биологической пленки, известкового налета.
- Обработанные эндоскопы могут стать повторно загрязненными в течение стадии цикла ополаскивания или от машины или воды.
- Ручная очистка эндоскопов остается существенной предпосылкой к автоматизированной очистке и дезинфекции.
- Если не выполнено условие, когда ограничивается или удаляется раздражающий пар, в атмосферу происходит выброс воздуха содержащего дезинфицирующее средство, в момент закачки или сброса жидкости из резервуаров машины.
- Машины с вентиляционной системой (если дополнительно необходимо), системой водной обработки (если дополнительно необходимо), дорогостоящи для приобетения, установки и обслуживания.
- Чрезмерное разведение дезинфектанта с последующим снижением активности может произойти в результате смешивания с моющим раствором или недостаточным (истощение) ополаскиванием. Это не происходит при использовании системы подтверждения, машина + эндоскоп + химикалии.
- Усиление дезинфектанта может быть при повторном использовании промывной воды. Это может приводить к трансформации дезинфектанта до токсического уровня с повреждающим воздействием на эндоскоп, слизистую пациента и глаза врача. Вода для промывания не должна быть повторно использована.
- Некоторые специфические характеристики или опции возможны, но все машины должны производить очистку, дезинфекцию и промывание всех внутренних каналов, наружных поверхностей частей эндоскопа.
- Машины предполагающие экспозицию дезинфектанта нельзя описать как машины для обработки.
- Инструкции и указания должны быть приложены к машине производителями, регламентирующие все, от подсоединения эндоскопа до ирригации каналов. Машины должны быть программируемые с установкой времени дезинфекции.
*****************************************
Другие нюансы, которые необходимо рассмотреть при покупке машины:
- Количество эндоскопов, которые должны быть обработаны одновременно.
- Счетчик циклов и индикатор ошибок.
- Система контроля дезинфицирующего средства, которое может выделять раздражающий или сенсибилизирующий пар.
- Машины, которые способны сдержать и/или конденсировать раздражающие пары или удалять их через систему активной вентиляции или поглощать их в углеродный фильтр.
- Система водной обработки, которая предотвращает реконтаминацию обработанных инструментов в течение ополаскивания.
- Надежный, эффективный и простой цикл машинной дезинфекции и цикл самодезинфекции.
- Устройство, просушивающее воздухом, чтобы удалить влагу и просушить каналы эндоскопа в конце цикла.
- Автоматический течеискатель.
- Распечатка параметров цикла дезинфекции/дезинфицирующего средства, которые могут быть сохранены для гарантийных отчетов.
- Канал (ирригация) контролирующий системный блок.
V. Выбор при стерилизации.
К сожалению гибкие эндоскопы не допустимо обрабатывать при высокой температуре (более 60°C) и поэтому они не могут быть подвергнуты автоклавированию, а так же дезинфицироваться с использованием горячей воды или пара под давлением.
Они могут стерилизоваться, однако, другими средствами, если они производят очистку полностью, и критерии обработки указанные изготовителем соблюдаются.
Выбором при стерилизации является этилен оксид и газовая плазма.
Альтернатива — Steris Система 1, однако, это – используется только во время процесса стерилизации и не позволяет упаковывать или хранить препарат после однократного использования
A) Окись этилена
Низкое давление или давление ниже атмосдерного позволяет стерилизовать окисью этилена при температурах ниже 60 °С, что является наиболее подходящим для стерилизации гибких эндоскокопов. EO обеспечен выпускным вентилем в соответствии с инструкциями изготовителя, и инструмент соответственно упакован и содержится. Однако очень немногие больницы имеют серилизатор для Окиси этилена.
Газ опасен и может только использоваться, где имеется подходящее оборудование, система активной вентиляции помещения, и специально обученный персонал.
Для обычного контроля требуются биологические индикаторы. Этот процесс, вряд ли подходит, если требуется быстрый оборот инструментов, из-за длинных периодов, требуемых для обработки, инкубации для индикаторов, проветривания, и для удаления остаточного газа.
B) Газовая Плазма Пероксида Водорода
Это – высокоактивное состояние газа, произведенного применением энергии к газу в условиях вакуума, при этом ионы и молекулы в пределах плазмы сталкиваются, с освобождением свободных радикалов. Они взаимодействуют с микроорганизмами, разрушая клетку.
Лучшая известная система — Sterrad™, использует низко температурную (< 50°C) водородную газовую плазму пероксида водорода. Изготовитель (Новейшие изделия для стерилизации) заявляет, что гибкие эндоскопы могут быть обработаны, используя эту специфическую систему, но необходимы специальные адаптеры (H2O2усилитель) для использования с канальными устройствами, чтобы гарантировать доступ дезинфицирующего средства к этим областям. Значительно суженные каналы на протяжении, или аппараты с блокированным одним концом, не подходят для стерилизации с использованием газовой плазмы. Эндоскоп должен быть полностью чист и сух перед стерилизацией и для обработки могут использоваться только совместимые упаковочные материалы. Полный цикл около 75 минут, но, также как и с окисью этилена, необходимы биологические индикаторы для рутинного контроля, и они требуют длинных инкубационных периодов.
Хотя никаких ядовитых выделений при процессе нет, технические проблемы, особенно длинное время цикла, делает газовую плазму непрактичной для рутинного обработки большинства гастроинтестинальных инструментов.
VI Столы
Столы на экспресс странице:
Различный выбор дезинфекции для эндоскопов (Стол 1)
Мойщик-дезинфектор возвратного цикла (Стол 2)
Микробиологическая эффективность моющих средств (Стол 3)
Сравнение предложенных агрегатов (Стол 4)
Члены ESGE Руководящего Комитета (Стол 5)
Таблица 1
|
Вещество |
Положительные моменты |
Отрицательные |
|
2% активированный щелочной ГА (Cidex, Asep, Totacide 28) |
Не повреждающее, хорошо адгезивный материал — множество публикаций об использовании — спороцидность более 3 часов — микобарицидность 20-60 мин -вируцидность, бактерицидность менее 5 мин — относительно дешевый — период использования раствора 14-28 дн. |
— аллергические реакции со стороны кожи, глаз, дыхательного тракта — контроль окружающей среды дорогостоящий — побочные эффекты для пациентов после недостаточного ополаскивания — медленное действие против спор бактерий и микобактерий — может фиксировать белки и создавать биологическую пленку |
|
0,35% Перацетатная Кислота (например. Nu-Cidex) |
— спороцидность за 10 мин. — вируцидность, бактерицидность, микобарицидность менее 5 мин. — не оказывает побочного действия на оганический материал — безвредна для окружающей среды — не коагулирует и не фиксирует ткани на поверхностях |
— возможно несовместимость с материалами — дорогое — аллергические реакции со стороны кожи, глаз, дыхательного тракта (особенно концентрированный раствор) — неустойчивость раствора требует нового разведения каждые 24 часа — резкий запах требует постоянной вентиляции — большие емкости для хранения |
|
0,2% Перацетатная Кислота (только Sterissystem) |
— низкотемпературный режим 50-55°C с полным погружением, весь цикл стерилизации 30-45 мин — однократная доза дезинфектанта не разводится внутри машины — безвредна для окружающей среды — не коагулирует и не фиксирует ткани на поверхностях — предписанный замкнутый процесс легок, полностью автоматизирован — процедура стандартна (неизменные параметры разведения, температуры, экспозиции) химические и биологические индикаторы используются для стандартного процесса |
— дорогостоящая обработка на один эндоскоп — возможно несовместимость с материалами содержащими алюминий — аллергические реакции со стороны кожи, глаз, дыхательного тракта (особенно концентрированный раствор) — однократное использование, большие емкости для хранения — может использоваться внутри открытых машин которые не включают очистку как часть цикла — биологические индикаторы могут не подходить для рутинного мониторинга |
|
Chlorine dioxide 700-1100 ppm Cl (Tristel) |
— спороцидность за 10 мин. — вируцидность, бактерицидность, микобарицидность менее 5 мин. — сохраняет спороцидную активность 7-14 дней |
— аллергические реакции со стороны кожи, глаз, дыхательного тракта (должно использоваться только в закрытых контейнерах) — повреждающее действие, необходимо подтверждение совместимости с инструментарием и аппаратурой — сохраняет спороцидную активность 7-14 дней, только если раствор хорошо упакован в герметичный контейнер предотвращающий испарение препарата |
|
Перацетатная Кислота (PAA) ( NuCidex) |
— высокий уровень дезинфекции 25 мин. при 20°C — стерилизация 8 часов при 20°C — не требуется активация, может многократно использоваться (раствор годен 14 дней) — не выявлена токсичность при вдыхании |
— повреждающее действие, требует острожного обращения (металлические части аппаратуры) — аллергические реакции со стороны кожи, глаз — ограниченное клиническое использование |
|
> 0,1% Перацетатная Кислота (PAA) рН7-8,5 (Sekusept Aktiv) |
— вируцидность ( в т.ч. вирус полиомиелита), бактерицидность, микобарицидность за 15 мин 20°C — спороцидность за 30 мин — не коагулирует и не фиксирует ткани на поверхностях — высокая очищающая способность — хорошая совместимость с материалами эндоскопов — концентрированный продукт небольшого объема могут сохраняться — безопасно для рук — безвредна для окружающей среды |
— неустойчивость раствора требует нового разведения каждые 24 часа — порошкообразное вещество требует тщательного разведения в воде в правильной концентациии — время приготовления 15 мин. |
|
> 0,1% Перацетатная Кислота (PAA) рН 5-7 (Anioxid1000) |
— вируцидность, бактерицидность, микобарицидность за 10 мин. — спороцидность за 30 мин — не коагулирует и не фиксирует ткани на поверхностях — безвредна для окружающей среды |
— время приготовления 15 мин. — требуется оценка совместимости дезинфектанта с аппаратурой — большие емкости для хранения |
|
Орто- фталальдегид (Cidex ОРА) |
— высокий уровень дезинфекции за 10 мин. при 20°C — стерилизация 10 часов при 25°C — не выделяются вредные пары, не требуются активация, и раствор устойчив в широком диапазоне pH от 3 до 9 |
— аллергические реакции со стороны глаз, окрашивает кожу и окружающие поверхности — мало данных относительно опасности длительного воздействия и безопасного уровня вещества. |
|
Гипероксидная вода (Sterilox) |
— спороцидность за 5 мин — не раздражающее вещество, с минимальной токсичностью — простое приготовление (необходимо только соль, вода, электролизная система) — однократно использующийся продукт — нет COSHHили Hи Sвовлечения — не коагулирует и не фиксирует ткани на поверхностях |
— нестабилен, требует использования только свежеприготовленных растворов — воздействует на органические материалы — малый опыт приеменения вне Великобритании — требует дополнительной оценки потенциальная активность дезинфектанта для длительной обработки эндоскопов — требуется специальный аппарат для генерации Sterilox |
|
Глюкопротамин (Sekusept plus) |
— высокий уровень дезинфекции за 15 мин. при 20°C — вещество хорошо совместимо с аппаратами Olimpus — не коагулирует и не фиксирует ткани на поверхностях — высокая очищающая способность — концентрат можно хранить в небольших емкостях |
— смешивание с водой должно производиться в точной пропорции (соответственно с рекомендациями производителя ) — недостаточно эффективен с отношении энтеровирусов и спор. |
Таблица 2
|
Произво- Дитель |
Р-р детергента |
Р-р Дезинфектанта |
T °C |
Кол-во Исследов. |
Время Цикла |
Цикл Дезин- фекции |
Тест на утечку |
Отслежи- вание |
Опесность Блокирова- ния каналов |
Коммерческ. доступность |
|
Cleantop CBC- Kaigen |
нет |
EAW-электролизная кислотная вода |
Холод |
1 |
7 мин |
Да |
Да |
Да |
Да |
Да |
|
Genesis Bioquell |
Любой |
Любой |
Холод |
1 или 2 |
18 мин |
Да |
Да |
Да |
Да |
Да |
|
Olympus ETD2 |
Предоставл Olympus |
ГА |
55-60°C |
2 |
35-39 мин |
Да |
Да |
Да |
Да |
|
|
Olympus ETD2 plus |
Предоставл Olympus |
РАА |
35°C |
2 |
35-39 мин |
Да |
Да |
Да |
На опробацию |
|
|
Sreris System 1 |
Нет |
РАА |
50-55°C |
1 |
30 мин |
Да |
Нет |
Да |
Нет |
Да |
|
ASP 5000 Johnson & Johnson |
Нейтральн энзимы |
РАА |
36°C |
2 |
19 мин |
Да |
Да |
Да |
Да |
Да |
|
Soluscope 3 |
Энзимы |
ГА |
40 или 45°C |
1 |
20 мин |
Да |
Да |
Да |
Да |
Да |
|
System 83 plus Sterilox |
Ультрозвук Энергетическ Помпа |
ГА. Окислитель, Sterilox |
Завис. От дезин-та |
1-4 |
14 мин + время контакта |
Да |
Нет |
Да |
Да |
Да |
|
WD 420 (ILS) |
Энзимы |
РАА |
Программ-мируется |
2 |
Да |
Да |
Да |
Да |
||
|
BHT E3 (ILS) |
РАА |
Программ-мируется |
2 |
Да |
Да |
Да |
Да |
|||
|
Fibro Cleaner ASR |
Aperlan |
РАА |
Холод |
2 |
Да |
Да |
Да |
Да |
||
|
Sterilox Technolo- gies International QED |
Нейтральн |
Могут использоваться промышденные дезинфектанты и Sterilox модель |
Комнатная Менее 30°C |
2-3 |
Около 18 мин |
Да |
Нет |
Да распечатва и высокий уровень |
Да |
Да |
|
Sterilox Technolo- gies International SAFER |
Тройной«S» |
EAW Sterilox |
Комнатная Менее 30°C |
1 или 2 версия |
Около 18 мин |
Да |
Да |
Да распечатва и высокий уровень |
Да |
Да |
Таблица 3
|
Основное действующее вещество |
Европейская норма |
Фунгицидность |
Споро цидность |
HBV |
BK |
HIV |
Альдегиды |
|
Ammonium proprionates Основнойаммоний Четвертичный Гуанида ацетат |
EN 1040 NFT 72-170 NFT 72-300 |
NFT72-201 |
НЕТ |
ДА |
ДА |
ДА |
СВОБОДЕН |
|
Четвертичный аммоний + полигексанид |
EN 1040 NFT 72-171 NFT 72-190 NFT72-300 |
NFT72-200 |
НЕТ |
ДА |
ДА |
ДА |
СВОБОДЕН |
|
Четвертичный аммоний + бигуанид |
NFT 72-171 NFT 72-190 NFT 72-150 |
NFT72-202 |
НЕТ |
ДА |
ДА |
ДА |
СВОБОДЕН |
|
Четвертичный аммоний + бигуанид |
NFT 72-170 NFT 72-150 EN 1040 EN 1276 |
NFT 72-200 EN 1275 |
НЕТ |
ДА |
ДА |
ДА |
СВОБОДЕН |
|
Четвертичный аммоний + протеолитические энзимы |
NFT 72-171 NFT 72-301 NFT 72-151 |
NFT72-201 EN1275 |
НЕТ |
ДА |
ДА |
ДА |
СВОБОДЕН |
|
Четвертичный аммоний + глюкопротамин |
EN 1040 NFT 72-171 NFT 72-180 PR EN 13727 |
NFT 72-202 EN1275 |
НЕТ |
ДА |
ДА |
ДА |
СВОБОДЕН |
|
Четвертичный аммоний + алкиламин |
DGHM |
DGHM |
НЕТ |
ДА |
ДА |
ДА |
СВОБОДЕН |
|
Четвертичный аммоний + сурфоктант |
DGHM |
DGHM |
НЕТ |
ДА |
ДА |
ДА |
СВОБОДЕН |
|
Глюкопротамин |
DGHM |
DGHM |
НЕТ |
ДА |
ДА |
ДА |
СВОБОДЕН |
|
Алкиламин |
DGHM |
DGHM |
НЕТ |
ДА |
ДА |
ДА |
СВОБОДЕН |
|
Перацитатная кислота |
DGHM EN1040 NFT 72-170 NFT 72-230 NFT 72-301 PR EN 13727 |
DGHM EN 1275 |
ДА |
ДА |
ДА |
ДА |
СВОБОДЕН |
Таблица 4
|
Директива |
Предочистка |
Рекомендуемый детергент дезинфектант |
Время контакта |
Профилак тика антибио-тиками |
Персональные рекомендации |
Рекомендации исследования |
|
APICэндоскопическое Руководство |
Немедленно после использования Энзимосодержа щих детергентов |
2% ГА, перекись водорода, перацетатная кислота; Приготовления ГА с фенол производными и компонентами четвертичного аммония не рекомендуются |
>20 минут при t 20 °C |
Нет дается |
Проверка на: чувствительность к ГА; вирус гепатита В; проба Манту к очищенной производной белка |
Выполните стандартные методы исследования; сообщения в связи с заразными болезнями или псевдо заразными болезнями должны быть сообщены в учреждения по контролю за инфекциями, FDA, государственным должностным лицам здравоохранения, CDC, изготовителям |
|
Рабочая группа — британское Общество гатсроэнтеролов |
Непосредственно после использования нейтральных детергентов , энзимов |
2 % ГА, перацетатная кислота, хлорин диоксид, не рекомендовано ГА с компонентами фенола |
2 % ГА 20 мин, 60-120 мин после пациентов с M. aviiumintracellulareили другими высокоустойчивыми микобактериями. Перацетатная кислота и хлорин диоксид 5 мин |
Нет дается |
Проверка на: чувствительность к ГА; вирус гепатита В; программа по защите здоровья |
Нет дается |
|
4SCE/SGNA-листок положения |
Не указывает агента, но подчеркивает важность очистки |
Дезинфектанты высокого уровня, например ГА и перекись водорода |
> 20 мин при 20 °C |
Нет дается |
Программа защиты здоровья и рекомендации управления зравоохранения, других указаний нет. |
Нет дается |
|
Рабочая группа -мировой Конгресс |
Немедленно после использования детергентов |
2 % ГА, или подобные агенты |
10 мин |
Нет дается |
Проверка на: чувствительность к ГА; вирус гепатита В; |
Нет дается |
|
ASGE Контроль(управление) Инфекции в течение гастроинтестинальной эндоскопии |
Не указывает агента, но подчеркивает важность очистки |
Дезинфектанты высокого уровня, например ГА |
> 20 мин при 20 °C |
Практи ческий стандарт с учетом состояния пациента, обычная процедура, проба на антибиотик. |
Программа защиты здоровья и рекомендации управления зравоохранения, ASGE информационный лист по персональной защите оборудования |
Нет дается |
|
SCNA Стандарты для Контроля дезинфекции и обработки в гастроинтестинальной фиброэндоскопии SCNA Директива для Использования Дезинфицирующих средств Высокого уровня для обработки гибких эндоскопов |
Немедленно после использования энзимосодержа щих детергентов |
Дезинфектанты высокого уровня, например ГА, перекись водорода , перацетатная кислота |
Ø 20 мин Ø при 20 °C |
Нет дается |
План по профилактике истечения жидких химикатов. |
Нет дается |
|
Рекомендации германского управления здравоохранения |
Немедленно после использования поверхностно активного детергента, антибактериальной субстанции или щелочного чистящего средства |
При 20 °C, дизенфектант одобранный упр. Здравоохранения, при повышенной темпратуре дезинфектанты эффективные против бактерий, грибов и вирусов, одобренные поставщиком. |
15 мин при 20 °C, нет указаний использования при повышенной температуре |
Нет дается |
Персональные рекомендации — защита против повторной контаминации — защита против повреждения — вакцинация — снижение риска при применении альдегидов |
Дезинфекция, стерилизация, а также любая другая обработка бронхоскопов, гастроскопов, колоноскопов и прочих видов эндоскопических приборов – необходимая, крайне важная процедура, обеспечивающая безопасность здоровья не только пациента, но и специалиста. Поэтому обработку аппаратов после эксплуатации важно проводить в строгом соответствии с установленными правилами и стандартами.
Методы по обработке или дезинфекции эндоскопов
Профилактика опасных инфекционных заболеваний – один из основных приоритетов во врачебной эндоскопической практике. Гигиенические и противоэпидемические мероприятия обеспечивают эффективную защиту от инфицирования пациентов, а также медицинского персонала.
В процессе эксплуатации эндоскопические приборы контактируют с внутренними слизистыми оболочками. В медицине они делятся на устройства для обеспечения стерильных и нестерильных вмешательств.
- Нестерильные вмешательства – эндоскопические операции, предполагающие введение прибора через физиологические отверстия: пищевод, трахея, уретра и т.д
- Стерильные вмешательства – манипуляции, предполагающие введение зонда через проколы или разрезы кожных, слизистых тканей
Стандартизированные методы обработки таких оптических устройств предполагают проведение дезинфекции высокого уровня, при которой обеспечивается полное уничтожение всех видов бактериальной инфекции, грибков, вирусов. Дезинфекция высокого уровня предполагает ручную обработку оборудования или применение механизированных методов с использованием моюще-дезинфицирующих машин.
Если вы хотите купить ЭНДОСКОПИЧЕСКОЕ ОБОРУДОВАНИЕ то обязательно обратите внимание на наши каталоги:
- Эндоскопическое оборудование
- Бронхоскопы
- Гастроскопы
- Колоноскопы
- Риноларингофиброскопы
- Фиброгастроскопы
- Цистоскопы
- Эндоскопические стойки
Алгоритм обработки эндоскопов
Основные этапы действий при очистке эндоскопических инструментов регулируется МУ 3.5 1937—04. Алгоритм мероприятия включает следующие действия:
- Предварительная чистка
- Окончательная чистка
- Дезинфекция высочайшего уровня или стерилизация
- Сушка
- Хранение до следующего использования
Изучим правила обработки и дезинфекции эндоскопов, применяемых при нестерильных вмешательствах (бронхо-, гастро-, колоноскопы):
Предварительная очистка эндоскопов
Осуществляется немедленно после диагностики или хирургического вмешательства. Игнорировать этот этап строго противопоказано, в противном случае происходит закрепление загрязнений на рабочих поверхностях прибора, из-за чего стандартная очистка существенно затрудняется.
Предварительная обработка эндоскопа ручным способом предполагает соблюдение таких правил:
- Включить режим аспирации на несколько секунд для удаления остатков биологических жидкостей из вводимой трубки прибора
- Внешнюю поверхность инструмента тщательно протереть одноразовыми салфетками с дезинфицирующим раствором
- Емкость для дезинфекции наполнить чистящим раствором, затем погрузить в него дистальный конец зонда
- Тщательно прочистить биопсийный и инструментальный каналы: открыть клапан отсасывания и подождать, пока раствор, который из него выходит, станет полностью прозрачным. Всасывание чистящего раствора и воздуха чередуются. Затем пропустить через все каналы воду
- Вынуть рабочий зонд из дезраствора, затем осушить каналы всасыванием воздуха.
- Отключить прибор от аспиратора, источника освещения, видеопроцессора. Отсоединить от него клапаны, адаптер-промывочную трубку. При обработке видеоэндоскопа необходимо надеть на электронный разъем защитный колпачок
- Доставить аппарат в моечно-дезинфекционное отделение для окончательной очистки
Для ручной очистки в комплекте с эндоскопами идут чистящие щетки. Инструменты, используемые во время исследования или операции, также необходимо предварительно очистить.
Тест на герметичность эндоскопа: как проводить
Обязательный этап проверки эндоскопического устройства — тест на герметичность. Процедура проводится для того, чтобы своевременно обнаружить повреждение или отсутствие герметичности прибора.
Алгоритм сухой проверки:
- Визуальный контроль целостности поверхности прибора: проколы, трещины, разрывы.
- К специальному разъему подключить течеискатель
- В течение последующих 1 – 1,5 минуты контролировать показания манометра течеискателя. Обычно давление падает на 2, максимум 3 миллиметра. Это является вариантом нормы. Резких перепадов возникать не должно. Если же падение стремительное, значит, прибор поврежден
- Медленно сбросить давление в течеискателе, на отметке «0» полностью отключить от эндоскопа
Алгоритм мокрой проверки:
- Заполнить моечную емкость водой около 10 л
- Снять с прибора все клапаны, входные прокладки. Если тестируется видеоэндоскоп, предварительно надеть на электрические разъемы защитные колпачки
- Подключить течеискатель, накачать воздух
- Погрузить инструмент под воду. Мочить течеискатель запрещено. В момент погружения может появиться несколько пузырьков, что считается нормой
- Наблюдать за прибором около 2 – 5 минут. Если в заметно, что из определенных участков постоянно выходят пузырьки, значит, аппарат негерметичный. Эндоскоп необходимо сразу же достать из воды, высушить и отправить в сервисный центр для диагностики и ремонта
- Если же эндоскоп герметичный, его необходимо отправить для окончательной чистки
Устройства очистки эндоскопа
Предварительная очистка эндоскопов проводится с применением специальных аппаратов. Они оснащены встроенным насосом/аспиратором для подачи воздуха и дезинфицирующего раствора в каналы эндоскопического прибора. Во всех устройствах предусмотрен блок управления, облегчающий работу пользователя. Кроме этого, все аппараты для автоматической очистки эндоскопов оснащены встроенной системой проверки на герметичность, поэтому отдельный течеискатель покупать не нужно.
Окончательная очистка эндоскопа
Процедура проводится в специализированном помещении, предназначенном именно для таких целей. Основные этапы:
- Полностью погрузить прибор в емкость с моющедезинфицирующим раствором. Отсоединить все клапаны и отдельно промыть в этой же жидкости
- Наполнить каналы раствором с помощью промывочных трубок или автоматического устройства для очистки
- Очистить прибор в подготовленном дезрастворе, затем тщательно вытереть все поверхности салфетками
- Тщательно очистить торцы, используя идущие в комплекте щеточки и салфетки.
- Используя щетки, обработать отверстия клапанов, сами клапаны, биопсийный, аспирационный канал, а также каналы воздух/вода
- Каждый канал высушить воздухом, чередуя активное всасывание с подачей воздуха.
- Положить прибор в емкость с чистой водой и тщательно промыть все. Затем достать из воды, насухо вытереть, продуть каналы.
От правильно проведенной обработки гибких эндоскопов и другой эндоскопической техники зависит обеспечение безопасности пациентов и врачей, проводящих эндоскопические исследования. Правила обработки регламентируются следующими нормативными документами:
- СП 3.1.3263-15 «Профилактика инфекционных заболеваний при эндоскопических вмешательствах от 08.06.2015»;
- СанПиН 2.1.3.2630-10 «Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность от 18.05.2010».
- МУ 3.5.1937-04 «Очистка, дезинфекция и стерилизация эндоскопов и инструментов к ним. Методические указания от 18.05.2010»;
- МУ 3.1.3420-17 «Обеспечение эпидемиологической безопасности нестерильных эндоскопических вмешательств на желудочно-кишечном тракте и дыхательных путях»;
В этих документах определена строгая последовательность выполнения всех этапов обработки гибких эндоскопов, чтобы предотвратить контаминацию эндоскопического оборудования, исключить заражение персонала и пациентов эндоскопических отделений и центров.
Методика обработки гибких эндоскопов должна учитывать не только актуальную нормативную базу, но и рекомендации компаний-производителей эндоскопической техники и инструментов. Это позволит избежать поломки дорогостоящего оборудования и продлит его рабочий ресурс.
При малейшем подозрении на неисправность или любое отклонение от нормы обработка должна быть прекращена (на любом этапе), а эндоскопическое оборудование должно быть отправлено в сервисную службу для проведения диагностики и ремонта,
До устранения всех выявленных неисправностей дальнейшее использование гибкого эндоскопа запрещено, потому что это может привести к травмированию пациента при проведении исследования или заражению пациента и врача, проводящего исследование.
Общие положения
Гибкие эндоскопы можно разделить на 2 вида:
- Для нестерильных вмешательств, при которых эндоскопы вводят через естественные пути в органы с собственной микрофлорой (легкие, ЖКТ, дыхательные пути). К таким эндоскопам относятся – гастроскоп, бронхоскоп, колоноскоп, дуоденоскоп, холедохоскоп;
- Для стерильных вмешательств, при которых эндоскопы вводят через разрезы и проколы кожи и слизистой в полости, сосуды, ткани, а также в матку и мочевой пузырь через естественные пути, — это уретроскопы, цистоскопы, резектоскопы, гистероскопы и др.
В зависимости от этого деления меняются правила и алгоритмы обработки эндоскопического оборудовани. Приведем сначала общий алгоритм:
- Предварительная очистка;
- Тест на герметичность;
- Предстерилизационная или окончательная очистка (с дезинфекцией);
- Стерилизация или высокоуровневая дезинфекция (ДВУ);
- Ополаскивание и сушка;
- Хранение обработанного оборудования.
Гибкие эндоскопы для нестерильных вмешательств подвергаются дезинфекции высокого уровня и хранятся в антисептических условиях. Эндоскопы для стерильных вмешательств обязательно должны пройти стерилизацию и хранится в стерильных условиях. Такой же очистке и хранению должны подвергаться емкости аспираторов и другое периферическое оборудование.
Этапы очистки и типичные ошибки
Предварительная очистка должна быть проведена сразу же после проведения эндоскопической процедуры в том же помещении, чтобы не допустить фиксации загрязнений на поверхностях эндоскопа, что может значительно затруднить стандартную обработку.
Инструменты, которые использовались при исследовании, также должны быть предварительно очищены сразу после его завершения. В сложных случаях откладывание предварительной обработки может привести к необходимости разборки эндоскопа и чистки его каналов в условиях сервиса. Даже при проведении автоматизированного цикла обработки гибких эндоскопов необходимо выполнить весь алгоритм предварительной ручной очистки.
Основными ошибками при проведении предварительной очистки являются:
- Быстрая и небрежная очистка без соблюдения протокола и использования специальных щеток;
- Недостаточный объем прокачки моющим раствором инструментального канала и канала «воздух-вода»;
- При очистке не учитываются дополнительные требования производителей в зависимости от типа и модели эндоскопического оборудования (например, для видеоскопов – обработка оптики камер специальной щеткой, протирка спиртом и т.п.);
- Контейнер для промывки после каждого пациента не меняется.
Тест на герметичность дает возможность определить все повреждения эндоскопического оборудования до его обработки в химических растворах, иначе при контакте с агрессивными веществами эндоскоп получит серьезные повреждения. Категорически запрещается пропускать этот этап, а при обнаружении негерметичности – немедленно передать оборудование в сервисную службу.
Основные ошибки этого этапа:
- Отказ от проведения теса на герметичность;
- Нерегулярность его проведения или проведение теста после окончательной обработки;
- Неполное погружение эндоскопа в воду.
Окончательная/предстерилизационная очистка – это главный этап обработки гибких эндоскопов, позволяющий полностью удалить органические и неорганические загрязнения.
Основные ошибки:
- Использование недостаточного объема емкости для мойки (менее 10 литров);
- Неполное погружение эндоскопа в моющий раствор;
- Многократное использование моющего раствора;
- Очистка проводится без снятия клапана с эндоскопа;
- Не промываются дополнительные каналы (даже если они не использовались при исследовании);
- При очистке не применяются специальные щетки для клапанов, каналов и выходных отверстий эндоскопа, либо используются поврежденные и изношенные щетки, что может привести к перфорации каналов;
- Многоразовые щетки для очистки не проходят обработку/стерилизацию после их применения;
- Очистка проводится без применения специальных инструментов – адаптеров, ирригаторов, трубок для промывания каналов.
Ополаскивание и сушка гибких эндоскопов после очистки позволяет удалить с поверхности и каналов остатки моющего средства, которые могут снизить эффективность ДВУ или стерилизации.
Ошибки на этом этапе:
- Использование малого объема или многократное использование воды для промывки;
- Недостаточная промывка каналов;
- Недостаточная просушка поверхности и каналов эндоскопа.
Стерилизация/ДВУ – проводится с целью деконтаминации эндоскопического оборудования, при правильном выполнении уничтожает все патогенные микроорганизмы, бактерии, вирусы и грибки.
Ошибки на этапе стерилизации/ДВУ:
- Неполное погружение эндоскопа в раствор;
- Раствор не заполняет каналы эндоскопа;
- Раствор при многократном использовании не проверяется тест-полосками на активность.
Хранение и транспортировка гибких эндоскопов должна проводиться в условиях, исключающих их вторичную контаминацию.
Ошибки хранения и транспортировки:
- Хранение гибкого эндоскопа на стойке;
- Помещение в стерильный мешок только вводимой части эндоскопа, а не полностью;
- Хранение эндоскопа без стерильного мешка в несертифицированном для асептических условий шкафу (либо в шкафу с бактерицидными лампами);
- Транспортировка эндоскопического оборудования в лотке или нестерильной упаковке.
Подводим итоги
Только точное и тщательное соблюдение всех этапов очистки гибких эндоскопов (согласно нормативных документов и дополнительных требований компаний-производителей эндоскопического оборудования), а также устранение описанных выше нарушений и ошибок, способно обеспечить безопасное проведение эндоскопии для пациента и врача.