Во многих случаях лечение нервной булимии может проводиться врачом общей практики, особенно если такой врач владеет методикой когнитивно-поведенческой терапии, с привлечением специалиста при необходимости.
Как правило, больные стыдятся своих приступов переедания с последующим «очищением организма» (приемом слабительных средств и т. п.) и скрывают свою болезнь в течение многих лет. Однако когда им задают вопросы на эту тему, они обычно охотно и легко рассказывают о своем пищевом поведении, даже если подобные нарушения происходят очень часто или носят тяжелый характер.
КЛЮЧЕВЫЕ ПОЛОЖЕНИЯ
- Нервная булимия часто встречается у женщин, обращающихся к врачу первичного звена медицинской помощи; приблизительно у пяти из ста женщин, обращающихся за консультацией к терапевту, имеется нервная булимия или похожее нарушение пищевого поведения (расстройство булимического типа)
- Большинство лиц с нервной булимией не испытывает физического недомогания. Однако при злоупотреблении слабительными средствами, диуретиками либо препаратами обоих этих типов, а также при самостоятельном вызывании рвоты, повышается риск обезвоживания организма и развития аритмий.
- При лечении нервной булимии методом выбора в большинстве случаев является когнитивно-поведенческая терапия. У некоторых пациентов эффективны относительно непродолжительные, модифицированные курсы такой терапии, иногда требуется более интенсивное психотерапевтическое лечение.
- Прием антидепрессантов позволяет уменьшить компульсивное переедание, однако, такая терапия менее приемлема по сравнению с когнитивно-поведенческой терапией.
ЧТО ПРЕДСТАВЛЯЕТ СОБОЙ ЭТО ЗАБОЛЕВАНИЕ?
Нервная булимия — это расстройство питания, которое характеризуется повторяющимися эпизодами неконтролируемого переедания. Такое переедание называется компульсивным. Диагноз «нервная булимия» может быть поставлен, если эпизоды компульсивного переедания наблюдаются не менее двух раз в неделю.
Компульсивное переедание ведет к усилению боязни набрать лишний вес и влечет за собой циклически повторяющиеся радикальные действия, направленные на коррекцию массы тела, в частности следующие:
- самостоятельное вызывание у себя рвоты,
- злоупотребление слабительными средствами,
- голодание,
- избыточные физические упражнения.
У КОГО РАЗВИВАЕТСЯ ЭТО ЗАБОЛЕВАНИЕ?
В Западных странах нервная булимия наблюдается приблизительно у 1-2% молодых женщин. Этому заболеванию подвержены все социально-экономические группы населения. Каждый десятый больной булимией — мужчина. Лечение нервной булимии у мужчин в большинстве аспектов аналогично терапии, проводимой у женщин. Однако у мужчин нарушения пищевого поведения чаще остаются незамеченными, в связи с чем их лечение начинается позже. Кроме того, по сравнению с женщинами мужчины чаще прибегают к физическим упражнениям и реже к «очистительным процедурам».
Специфичные факторы риска:
- ожирение у больного (детское ожирение) или у его родителей;
- применение ограничивающих диет;
- критические замечания, касающиеся своей массы тела, фигуры, либо и того и другого;
- нарушения пищевого поведения семейного характера;
- низкая самооценка.
Менее специфические (однако важные) факторы риска:
- наличие в анамнезе сексуального или физического насилия;
- наличие психических расстройств у родителей, преморбидные психические расстройства, в особенности социофобия;
- проблемы, связанные с родителями, в частности завышенные ожидания родителей, недостаток внимания с их стороны, гиперопека; а также травмирующие события, пережитые в детстве, например смерть родителя, родительский алкоголизм;
- раннее половое созревание.
Имеются немногочисленные данные когортных исследований и клинических исследований по заболеваемости о том, что на протяжении последних 50 лет наблюдается рост заболеваемости нервной булимией, а также небольшое увеличение частоты случаев нервной анорексии среди молодых женщин.
КАК ПОСТАВИТЬ ДИАГНОЗ?
История болезни
Первые признаки заболевания обычно появляются в подростковом возрасте. Именно в этом возрасте чаще всего начинаются нарушением режима питания и возникает озабоченность лишним весом. Важно понять контекст, в котором появилось расстройство, и определить факторы риска.
Обычно пациенты охотно описывают свой режим питания и рассказывают о количестве принимаемой пищи. Это необходимо для оценки степени патологии. Озабоченность лишним весом и своей фигурой влияет на самовосприятие и самоидентификацию.
Компульсивное переедание — это прием пищи в избыточных количествах, трудно поддающийся пониманию, исходя из социального контекста и связанный с ощущением потери контроля над собой.
Больные много занимаются физическими упражнениями, преимущественно с целью изменить к лучшему свою фигуру или сбросить лишний вес. Если такие пациенты тренируются для участия в соревнованиях, они обычно не снижают интенсивность тренировок после соревнований.
Повышенное внимание к питанию и диетам у них часто носит ригидный или ритуалистичный характер, и «нормальные» отступления от запланированного режима питания вызывают у них угнетенное состояние. В связи с этим страдающие пищевыми расстройствами начинают избегать приема пищи вместе с другими людьми и замыкаются в себе.
Симптомы булимии
Основные диагностические критерии :
- крайняя озабоченность своим весом, фигурой и воспринимаемым видом своего тела, пищей и питанием;
- систематическое компульсивное переедание в течение определенного периода времени;
- поглощенность вопросами питания и диеты;
- совершение радикальных действий, направленных на поддержание массы тела в норме, например вызывание у себя рвоты, применение диуретиков и слабительных средств, соблюдение жестких ограничивающих диет или голодание, избыточные физические упражнения.
При выраженной потере массы тела, поддерживаемой самим пациентом (например, при индексе массы тела <18), ставится диагноз нервной анорексии «с компульсивным перееданием и последующим очищением».
Осмотр
При общем осмотре патологии обычно не выявляется. «Очистительные процедуры», к которым прибегает пациент, могут иногда приводить к увеличению слюнных желез, из-за которого щеки выглядят «пухлыми».
Важно определить массу тела и рост пациента для расчета индекса массы тела (отношение массы в кг к росту в метрах в квадрате).
Физикальное обследование, в том числе измерение артериального давления, обязательно проводится у пациентов с дефицитом массы тела и/или прибегающих к «очищению». Такой осмотр нацелен на то, чтобы исключить осложнения (обезвоживание, аритмии, вызванные гипокалиемией, и т. п.).
Физикальное обследование должно включать следующее:
- взвешивание;
- измерение роста;
- осмотр лица для выявления симптома «пухлости» щек;
- измерение артериального давления;
- определение уровня гидратации организма;
- определение ЧСС.
Обследование
По результатам исследований отклонений от нормы обычно также не выявляется. Проводить исследования целесообразно у пациентов с дефицитом массы тела и/или прибегающих к «очищению», в целях исключения осложнений. Метаболические и прочие нарушения в таких случаях достаточно полно описаны у Williams et al.
Самостоятельно вызываемая рвота, а также избыточный прием диуретиков и слабительных могут приводить к обезвоживанию, снижению уровня калия в организме и преренальной недостаточности. Всегда проверяйте у пациентов сывороточные уровни мочевины, креатинина, калия, электролитов; при жалобах на аритмию назначайте электрокардиографическое исследование. Гипокалиемия может проявляться увеличением высоты зубцов U и снижением сегмента ST. Пациентам, вызывающим у себя рвоту, следует рекомендовать пройти санацию полости рта, поскольку в таких случаях осложнением могут быть эрозии зубной эмали.
Следует провести следующие исследования:
- функциональное исследование почек для целях исключения дефицита калия вследствие самостоятельно вызываемой рвоты, а также злоупотребления диуретиками или слабительными;
- исследование состояния зубов;
- электрокардиографическое исследование на предмет гипокалиемии, которая последняя проявляется снижением сегмента ST и повышением зубца U.
КАК ЛЕЧИТЬ БУЛИМИЮ. ПСИХОТЕРАПИЯ
Основными методами лечения являются психотерапия и терапия антидепрессантами.
Преимущества
Для лечения нервной булимии специально разработана методика когнитивно-поведенческой психотерапии. Она позволяет снизить частоту эпизодов компульсивного переедания с последующим принятием мер борьбы с лишним весом, уменьшить озабоченность своим весом и фигурой, а также облегчить другие симптомы, в частности депрессию.
Такая терапия проводится в три этапа, которые перекрывают друг друга:
- Этап первый — предоставление пациенту информации об эпидемиологии, клинических признаках, этиологии, факторах риска и методах лечения нервной булимии. Пациент получает информацию и о когнитивно-поведенческой модели компульсивного переедания, в частности, о цикле переедания с последующими «очистительными» мерами. Врач рекомендует пациенту вести пищевой дневник, что само по себе способствует более регулярному приему пищи. На первом этапе также вводятся стратегии борьбы с компульсивными позывами к перееданию или очищению организма.
- Этап второй — дальнейшие поведенческие эксперименты, в частности повторное введение «запрещенных» видов пищи, нацеленное на то, чтобы помочь пациентам перестать ограничивать свой рацион или избегать употребления определенных пищевых продуктов и скорректировать дисфункциональные установки. Терапевт ставит под сомнение представления пациентов о «полезной» пище, например овощах, и «вредной» пище, например шоколаде.
- Этап третий — поддерживающий. На этом этапе применяются стратегии, направленные на профилактику или преодоление рецидивов цикла компульсивного переедания с последующим «очищением».
Расширенная когнитивно-поведенческая терапия:
Применительно к нервной булимии когнитивно-поведенческая терапия расширена за счет одного обязательного дополнительного модуля, целью которого является коррекция непереносимости настроения, и трех необязательных дополнительных модулей. Последние модули позволяют справиться с клиническим перфекционизмом, низкой самооценкой, а также межличностным дефицитом. Эти модули особенно полезны пациентам с сопутствующими психическими нарушениями.
Побочное действие
Ни в одном исследовании не было строго зафиксировано какого-либо побочного действия данного вида когнитивно-поведенческой терапии. Частота отказа пациентов от терапии, как правило, невысока, что говорит о том, что данный метод для них приемлем.
Когнитивно-поведенческая терапия, проводимая специалистами, хорошо переносится и позволяет значительно снизить частоту эпизодов компульсивного переедания (по сравнению с уровнем, наблюдаемым у пациентов, ожидающих терапии), однако не оказывает значительного влияния на массу тела.
График проведения терапии
Курс когнитивно-поведенческой терапии для пациентов с нервной булимией проводится специалистом и состоит приблизительно из 20 сеансов. Разработаны также более короткие курсы самопомощи, в том числе в сети Интернет, а также курсы самопомощи под руководством инструктора в рамках общей врачебной практики. По имеющимся данным, такие курсы не менее эффективны, чем терапия, проводимая специалистами.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Антидепрессанты
Преимущества
Антидепрессанты — это препараты, в отношении которых получены наиболее достоверные свидетельства того, что они эффективно подавляют симптомы булимии.
В большинстве рандомизированных контролируемых исследований рассматривались трициклические антидепрессанты, которые хуже переносятся и более токсичны при передозировке по сравнению с селективными ингибиторами обратного захвата серотонина, такими как флуоксетин. Имеются данные о том, что дополнительный прием антидепрессанта повышает эффективность психотерапии, однако в таких случаях уровень отказов от лечения может быть выше. Применительно к терапии антидепрессантами нового поколения больше всего положительных результатов получено по ежедневной терапии флуоксетином.
Побочное действие
При терапии трициклическими антидепрессантами могут возникать следующие побочные реакции:
- Антихолинергические реакции, в частности, сухость во рту и запор;
- Реакции со стороны сердца;
- Артериальная гипотензия;
- Увеличение массы тела;
- Повышенный риск возникновения судорог и аритмий при передозировке.
Ингибиторы моноаминоксидазы обычно переносятся хорошо, однако диапазон их применения ограничен, и в настоящее время они назначаются редко, поскольку при их приеме пациент должен соблюдать ограничительную диету, предполагающую отказ от употребления пищи и напитков с высоким содержанием тирамина, например красного вина и твердых сыров. Селективные ингибиторы обратного захвата серотонина (СИОЗС), в частности флуоксетин, могут вызывать такие побочные явления, как анорексия, рвота и головная боль. Они возникают на ранних этапах лечения и со временем ослабевают. В отличие от них, такое нежелательное явление, как нарушение половой функции, сохраняется долго и плохо переносится. При приеме СИОЗС в повышенных дозах возможно избыточное потоотделение, а также рвота; помимо этого существует риск развития серотонинового синдрома — при приеме слишком большой дозы препарата или при его применении в сочетании с серотонинергическим средством, например зверобоем.
Помимо этого, уровень отказов пациентов от терапии антидепрессантами в рандомизированных контролируемых исследованиях составлял приблизительно 30-40% — возможно, из-за того, что эти препараты обладают относительно выраженным побочным действием. Этот показатель отказов значительно превышает уровень отказов от когнитивно-поведенческой терапии, который, согласно результатам метаанализа, составил менее 20%.
Доказательная база
Среди материалов ресурса Clinical Evidence имеется два систематических обзора, один из которых включает мета-анализ. Получены следующие результаты:
- Процент ремиссии при применении трициклических антидепрессантов был выше по сравнению с плацебо (21% и 9%, соответственно). Однако по данным мета-анализа данный результат оказался недостоверным
- Прием трициклических антидепрессантов с ослаблением симптомов булимии, но не симптомов депрессии
- Процент ремиссии в отношении компульсивного переедания при приеме флуоксетина в дозе 60 мг/сут был значительно выше, чем при приеме плацебо (19% и 11%, соответственно). Однако в отношении депрессии такого эффекта не наблюдалось
- Значительно более высокие по сравнению с результатами в группе плацебо показатели ремиссии в отношении компульсивного переедания отмечены при приеме необратимых ингибиторов моноаминоксидазы (24% по сравнению с 6%). Однако эти препараты не облегчали симптомов булимии в целом, а также проявлений депрессии.
- При приеме бупропиона и тразодона процент ремиссии составил 17%, тогда как при приеме плацебо — лишь 8%
- В недавних систематических обзорах подчеркивается незначительность дальнейшего продвижения в области оценки действия антидепрессантов, однако указывается на наличие нескольких небольших исследований по другим селективным ингибиторам обратного захвата серотонина.
Результаты двух рандомизированных контролируемых исследований моклобемида не позволили сделать убедительных выводов.
Дозы
Дозы антидепрессантов при нервной булимии, определенные в клинических исследованиях, были аналогичны дозам, используемым при лечении депрессии, за исключением дозы флуоксетина, которая, согласно полученным данным, должна составлять 60 мг/сут.
В рамках двух небольших рандомизированных контролируемых исследований было получено недостаточно данных, свидетельствующих в пользу проведения поддерживающей терапии другими антидепрессантами. Результаты одного масштабного рандомизированного контролируемого исследования свидетельствуют в пользу целесообразности проведения поддерживающей терапии флуоксетином в дозе 60 мг/сут, в ходе этого исследования длительность такой терапии составила до одного года.
Топирамат
Два рандомизированных контролируемых исследования показали, что противосудорожный препарат топирамат также уменьшает проявления булимии и позволяет снизить массу тела. Однако лишь одно исследование соответствовало критериям включения в базу материалов Clinical Evidence; кроме того, при приеме данного препарата часто отмечались побочные явления когнитивного и неврологического характера.
В КАКИХ СЛУЧАЯХ СЛЕДУЕТ НАПРАВЛЯТЬ ПАЦИЕНТА К СПЕЦИАЛИСТУ?
Многих пациентов с нервной булимией можно успешно лечить в рамках первичного звена медицинской помощи. Необходимость направления пациента к специалисту зависит от опыта и квалификации врача общей практики.
Направлять пациентов к специалисту целесообразно в следующих случаях:
- если состояние пациента не улучшается;
- если у вас вызывает беспокойство физическое и/или психическое состояние пациента;
- если имеются осложняющие факторы, например при беременности, а также в случаях тяжелой депрессии с риском суицида;
- если требуется уточнить диагноз или нужен совет относительно наиболее оптимального метода лечения.
Направление пациента к специалисту может потребоваться также в том случае, если у вас нет доступа к методам лечения на основе доказательной медицины, таким как когнитивно-поведенческая терапия.
ПОСЛЕДУЮЩЕЕ НАБЛЮДЕНИЕ
Важным компонентом лечения является последующее наблюдение пациентов с целью систематического мониторинга их состояния. Пациентам, которым проводится когнитивно-поведенческая терапия и/или терапия антидепрессантами следует назначать еженедельные посещения в течение первых 10-20 недель лечения.
ПРОГНОЗ ДЛЯ ПАЦИЕНТОВ
Согласно данным исследования исходов как краткосрочной, так и длительной (продолжительностью до 10 лет) терапии, у большинства пациентов (до 70% и более) была достигнута полная либо частичная ремиссия. Менее успешные результаты были получены в рамках пятилетнего исследования течения нервной булимии, по данным которого состояние 50% испытуемых по-прежнему соответствует критериям наличия нарушений пищевого поведения.
Получите помощь сейчас! Бесплатно. Анонимно.
Оставить отзыв
Имя
Ваш отзыв
Выберите регион или город
- Абакан
- Адыгея
- Астрахань
- Барнаул
- Белогород
- Брянск
- Бурятия
- Владимир
- Волгоград
- Вологода
- Воронеж
- Дагестан
- Екатеринбург
- Иваново
- Ингушетия
- Иркутск
- Калуга
- Калининград
- Кемерово
- Краснодарский край
- Красноярский край
- Крым
- Курган
- Липецк
- Москва
- Магадан
- Набережные Челны
- Нальчик
- Нижегородская область
- Новосибирск
- Омск
- Орел
- Оренбург
- Пенза
- Пермский край
- Псков
- Пятигорск
- Ростовская область
- Рязань
- Самара
- Саратов
- Северная Осетия-Алания
- Смоленск
- Сочи
- Санкт-Петербург
- Ставрополь
- Сургут
- Тамбов
- Татарстан
- Тверь
- Томск
- Тула
- Тюмень
- Уфа
- Хабаровский край
- ХМАО-Югра
- Челябинск
- Ярославль
- Верните
- покой и радость
- в ваш дом
Другие виды зависимостей База знаний

Сделайте первый шаг в восстановлении сейчас!
Восстановление организма после булимии
- Побочные эффекты и осложнения булимии
- Направления реабилитации
- Психообразование
- Нормализация стиля питания
- Профилактика обострений
- Заключение
Внимание!
Употребление наркотиков наносит невосполнимый вред здоровью и представляет опасность для жизни!
Клиническая картина булимии индивидуальна и определяется рядом взаимодействующих факторов, которые учитывают при подборе лечения. Также врачи принимают во внимание возраст, наличие сопутствующей патологии и общую тяжесть состояния больной. Для купирования побочных явлений расстройства необходимо придерживаться рекомендаций специалиста, позволяющих восстановить нарушенные функции организма.
Побочные эффекты и осложнения булимии
Нервная булимия – это тяжелое расстройство пищевого поведения, которое в редких случаях способно закончиться даже летальным исходом. Несмотря на психическую природу, прогрессирование заболевания сопровождается нарушением функций внутренних органов. Поэтому лечением каждого больного должна заниматься многопрофильная бригада врачей, а не доморощенные психологи.
Наиболее тяжелые последствия для здоровья характеры для девушек-подростков. В исходе расстройства пищевого поведения и процесса лечения больной может столкнуться со следующими осложнениями:
|
Побочные эффекты |
|
|
Булимии |
Неправильного лечения |
|
• ослабление концентрации внимания; • симптомы депрессии или тревожного расстройства; • эмоциональная лабильность; • выпадение волос, ломкость ногтей, сухость кожи; • заболевания зубов; • почечно-печеночная недостаточность; • тремор и судороги; • нарушение менструальной функции вплоть до аменореи; • эрозивно-язвенное поражение слизистой оболочки желудочно-кишечного тракта; • снижение функции внутренних органов с исходом в недостаточность; • запоры; • кишечная непроходимость; • электролитные нарушения преимущественно за счет гипокалиемии; • тахикардия; • онемение конечностей; • кислотно-основный дисбаланс; • охриплый голос; • изжога; • обезвоживание; • обморочное состояние; |
• «синдром вскармливания»; • отеки; • аритмия; • делирий; • гипофосфатемия; • сердечная недостаточность; • слабость; • быстрая утомляемость; • низкая приверженность к лечению; • агрессивность; • тревога; • чувство безысходности; • страх остаться в одиночестве; • боли в желудке; • нарушение мочеиспускания; • нерегулярная менструация. |
Смертельно опасно!
Самым страшным последствием является необратимая умственная деградация
Необходимо как можно раньше распознать зависимость и начать ее лечить.
Осложнения лечения по большей части связаны с прекращением приема слабительных и/или мочегонных средств, к которым у пациенток развилось привыкание. В течение нескольких недель после отмены фармакологических препаратов может наблюдаться задержка электролитов и воды, что приводит к развитию отечного синдрома. Ситуацию ухудшает начало кормления (нередко принудительного), сопряженное с гипофосфатемией на фоне выраженного истощения.
Клинические проявления «синдрома вскармливания» основаны на дефиците клеточной энергии и формировании застойной сердечной недостаточности. Отеки и симптомы истощения не представляют опасность для человека, и проходят в течение 1-3 недель при адекватном лечении. Всем пациентам, у которых предполагают наличие периодов хронического голодания, показано динамическое наблюдение с регулярным отслеживанием концентрации электролитов в сыворотке крови.
Направления реабилитации
Основная часть больных лечится амбулаторно у врачей разных профилей под контролем психиатра. Только при далеко зашедшем заболевании или развитии угрожающих жизни осложнений требуется госпитализация в специализированные стационары. Каждому человеку подбирают индивидуальный план реабилитации, позволяющий восстановить психофизическое состояние после булимии.
Только когнитивно-поведенческая психотерапия (КПТ) обладает достаточной доказательной базой, позволяющей применять ее для борьбы с булимией.
Лечение рекомендуется дополнять другими методиками с целью достижения более успешного результата. Для уменьшения частоты приступов при выраженном психоэмоциональном компоненте больным назначают антидепрессанты непродолжительными курсами.
Окончательная цель для пациента — это принять себя таким, какой есть, и вести физически и эмоционально здоровую жизнь. Восстановление физического и психологического здоровья, вероятно, займет очень много времени, и результаты будут постепенными. Терпение — важная часть процесса восстановления.”

Психообразование
Лечение нервной булимии может занять немалое количество времени, к чему стоит быть готовым. В его основе лежит КПТ, но не менее важным считается психообразовательный подход. Он ориентирован на следующие аспекты:
- повышение приверженности к терапии
- уменьшение сопротивления человека изменениям
- выявление причин нарушения пищевого поведения и культурального подтекста
- объяснение сущности заболевания пациентке и ее близким, заинтересованным в выздоровлении
Психообразование чаще всего проходит уже в контексте КПТ, основы которой подробно разъясняются перед началом лечения.
Больных не заставляют принудительно меняться, но помогают понять истинное положение вещей, а также найти мотивацию к изменению образа жизни.
Нормализация стиля питания
Формирование здоровых стереотипов питания – одна из главных целей сочетанной работы психотерапевта и диетолога. Рекомендованы следующие принципы нормализации пищевого поведения:
- Ведение дневников с подробным указанием времени, количества, вида пищи и чувств, которые возникали на всех этапах употребления.
- Исключение обедов или ужинов в одиночку.
- Не стоит находиться в помещении, где хранятся продукты питания, а также на кухне между приемами пищи.
- Формирование четкого рациона питания и распорядка дня.
- Избегание длительных промежутков безделья.
- Отсутствие запасов продуктов на длительный промежуток времени. Можно брать минимальные суммы денег на соответствующие расходы перед посещением магазина.
- Выявление триггеров (пусковых механизмов) переедания и времени суток, на которое чаще всего приходится булимический приступ.
- По возможности необходимо избегать постоянного взвешивания. В нормальных условиях вес человека может колебаться в диапазоне 1-3 кг в даже в течение суток. Нельзя стараться похудеть в процессе адаптации к новому стилю питания.
- Умеренная физическая нагрузка – плавание, спортивная ходьба, терренкур, йога.
- Алкоголь усиливает аппетит, поэтому от него тоже придется отказаться.
Человек должен ставить перед собой реалистичные цели, но мелкие неудачи не являются поводом для отказа от лечения. Строго организованный режим приема пищи и сбалансированный рацион расценивают как терапевтический подход, наиболее актуальный в самом начале терапии. Не менее важно выработать навыки относительно гармоничного выбора продуктов, избегая разделения на «плохие» и «неполнящие».
Профессиональный колл-центр!
Звоните, и вы успеете спасти своего близкого человека!
Каждый день может стать последним!
- Круглосуточно
- Анонимно
- Бесплатно
Профилактика обострений
Каждая больная нуждается в поддержке не только медицинских специалистов, но и близких людей. Успешное лечение не тождественного одномоментному исчезновению всех неприятных симптомов. Рецидивы в терапевтическом процессе наоборот помогают лучше скорректировать направление методик.
Позиция «все или ничего» тормозит выздоровление и не дает человеку принять всю многогранность расстройства.
Осознанное желание избавиться от пищевой зависимости – половина успеха. После нормализации стиля питания пациентам показан длительный курс психотерапии, направленный на предотвращение срыва.
Заключение
Успешность борьбы с нервной булимией зависит от личностных качеств и окружающих факторов риска, воздействующих на человека. В основе выздоровления лежит формирование здорового отношения к пище и самому себе. К сожалению, избежать стресса в условиях современности невозможно, но есть смысл научиться снижать его негативное влияние. На фоне этого постепенно начнут восстанавливаться функции внутренних органов, но необходимую коррекцию должны проводить врачи соответствующих профилей.
Список литературы:
- Артем Федоров. Руководство по самопомощи при нервной булимии.
- Теоретический анализ проблемы нарушения пищевого поведения. М.М. Кузнецова
- Нервная булимия – Википедия
- Скугаревский, О. А. Нарушения пищевого поведения: монография, с. 189-210.

Внимание!
Употребление наркотиков наносит невосполнимый вред здоровью и представляет опасность для жизни!
Бесплатная консультация
Не можете уговорить на лечение?
Наши консультанты помогут вам найти эффективную мотивацию и уговорить близкого на лечение
Опубликовано:
2019-11-28
Обновлено:
2020-08-07

Автор статьи:
Евгения Ванина
Образование: ГОО ВПО «Донецкий национальный медицинский университет им. М. Горького»
Лечебное дело
2013-2019 гг
В настоящее время работает в Донецкой ГБ №5

Редактор статьи:
Артём Емельяненко
Вся информация на этой странице была рассмотрена и проверена сертифицированным профессионалом:
2019-11-28
- Генеральный директор Автономной некоммерческой организации «Моя семья — моя крепость»
- Психолог — педагог
- Специалист по работе с семьями зависимых людей
- Эксперт в области зависимостей
- Автор книг о проблемах наркомании и алкоголизма
- Ведущий Ютуб каналах о лечении наркомании и алкоголизма, а также освобождению от созависимости
Борисов Андрей Петрович
Выберите регион или город
- Абакан
- Адыгея
- Анадырь
- Астрахань
- Амурская область
- Архангельск
- Барнаул
- Биробиджан
- Белгород
- Бурятия
- Брянская область
- Вологодская область
- Волгоградская область
- Владимир
- Владивосток
- Всеволожск
- Воронеж
- Грозный
- Ижевск
- Иркутская область
- Иваново
- Ингушетия
- Йошкар-Ола
- Краснодарский край
- Курск
- Калининград
- Кострома
- Кировская область
- Кемерово
- Калужская область
- Курган
- Крым
- Курган
- Камчатский Край
- Кызыл
- Казань
- Липецкая область
- Москва и область
- Дагестан
- Нижний Новгород
- Нарьян-Мар
- Нальчик
- Мурманск
- Магадан
- Набережные Челны
- Московская область
- Оренбургская область
- Орел
- Оренбург
- Омск
- Петрозаводск
- Псков
- Пенза
- Пермский Край
- Пятигорск
- Ростовская область
- Рязанская область
- Свердловская область
- Северная Осетия-Алания
- Смоленская область
- Саратовская область
- Санкт-Петербург
- Самарская область
- Саранск
- Салехард
- Севастополь
- Сочи
- Ставрополь
- Сургут
- Сыктывкар
- Тюмень
- Тульская область
- Тверская область
- Томск
- Тамбовская область
- Ульяновск
- Уфа
- Хабаровский край
- Чебоксары
- Черкесск
- Чита
- Челябинская область
- Элиста
- Южно-Сахалинск
- ХМАО-Югра
- Ярославская область
- Якутск
- Израиль
Новосибирск
Восстановление пароля
Новый пароль будет выслан вам на почту
Cообщить о месте
Информация о персональных данных авторов обращений, направленных в электронном виде, хранится и
обрабатывается с соблюдением требований российского законодательства о персональных данных
Категория
Адрес
Комментарий
Отправить петицию
Информация о персональных данных авторов обращений, направленных в электронном виде, хранится и
обрабатывается с соблюдением требований российского законодательства о персональных данных
Сообщить о проблеме
Адрес
Сообщить об ошибке
Реабилитационый центр
Сообщите нам об ошибке или неточности
Если вы располагаете подробной информацией по данному реабилитационному центру, просим прислать нам
её по адресу naskontent@gmail.com
Из чего складывается общий рейтинг?
На сегодняшний день существует большое количество реабилитационных центров.
Многие из них заинтересованы исключительно в получении прибыли, отодвигая на второй план качество лечения
и профессионализм сотрудников.
Мы собрали полный перечень действующих реабилитационных центров Российской Федерации. Каждому из них на
портале присвоены рейтинги:
- Индикаторы процентов — отражают общие показатели уровня проживания и безопасности в реабилитационном
центре. - На основании данных, обработанных аналитическим департаментом, сформированы параметры качества,
которые также влияют на общий рейтинг.
На рейтинг влияют:
- Анкета заведения. Реабилитационный центр заполняет анкету, которая отражает основные направления
деятельности по работе и оказанию качественных услуг больным. - Контент. Специалисты портала НАС принимают от центров реабилитации: отчёты о работе, программы
лечения, фото и видеоотчеты, информацию о проведении тренингов и культурно-досуговых мероприятиях
для зависимых и их родственников. - Отзывы прошедших реабилитацию. Если Вы или Ваш родственник проходили лечение в одном из
реабилитационных центров, представленных на нашем портале, оставьте свой отзыв или сообщите
дополнительную информацию по адресу naskontent@gmail.com
Рейтинг реабилитационных центров постоянно анализируется и корректируется для предоставления
пользователям нашего портала качественной информации.

Оставить заявку
Ожидайте ответ на указанный вами способ связи. Доктор свяжется с вами в течении 2 минут.

Спасибо!
Ваша заявка отправлена

Калькулятор стоимости
Начните свой путь выздоравления прямо сейчас. Рассчитайте стоимость лечения.
Заявка отправлена. Ожидайте ответ на указанный вами способ связи
Доктор свяжется с вами в течении 2 минут.
Спасибо
Литература по данному вопросу преимущественно англоязычная, и в ней обычно использована американская диагностическая система DSM. Поэтому при ее обсуждении следует иметь в виду различия в диагностике по DSM и по принятой в России классификации ВОЗ МКБ-10. Прежде всего, это касается «бинджевого расстройства» (binge eating disorder, BED), которое в рамках DSM-IV-TR рассматривается отдельно от булимии, но у нас не выделяется, формально отвечая рубрике «атипичная булимия» по МКБ-10.
В своей классической статье Расселл (Russell, 1979) оценил булимию как расстройство, «чрезвычайно трудно поддающееся лечению». С тех пор благодаря интенсивной исследовательской работе ситуация изменилась: были опробованы различные психотерапевтические методы и лекарственные препараты, которые в той или иной мере эффективны при лечении НБ. Сейчас они остаются в арсенале терапевта, но в целом «методом первого выбора» считается когнитивно-поведенческая психотерапия, а «лекарством первого выбора» — флуоксетин (см. обзоры Halmi, 2005; Mitchell et al, 2007).
Очевидно, «первый выбор» относится к «усредненному» пациенту, в то время как в клинической практике для каждого конкретного пациента терапевт должен искать наиболее подходящие средства. За рубежом эта задача облегчается АПА (Американская Психиатрическая Ассоциация), которая периодически выпускает методические сборники по лечению расстройств пищевого поведения (последний из них — Practical Guideline for the Treatments of Patients with Eating Disorders, 2006) с подробным рассмотрением истории вопроса и соответствующей литературы. В русскоязычной литературе такие издания отсутствуют, если не считать недавно вышедшего руководства для психологов Малкиной-Пых (2007) и монографии Клиническая психология (2007) с обширным разделом по расстройствам пищевого поведения (отметим, что последняя является переводом немецкого издания 1998 года, и последние исследования в ней не учтены).
Когнитивно-поведенческая психотерапия (КПТ) применительно к нервной булимии была введена в начале 80-х Файерберном (Fairburn, 1981); в дальнейшем этот метод лечения НБ, как доказавший свою высокую эффективность в сочетании с быстро достигаемым результатом (например, Fairburn, 1985; Agras et al, 1989; Fairburn et al, 1993с; Wilson 1997; Wilson et al, 2002). получил широкое распространение. Методика основывается на классическом подходе Бека (Beck, 1976; Beck et al, 1979, 1985; Beck & Freeman, 1999), который с успехом используется для лечения депрессий, а также тревожных и личностных расстройств. Для русскоязычного читателя выпущены переводы сборников под редакцией Бека (Бек и др., 2003; Бек и Фриман, 2002). Конкретная методика Файерберна, которая использовалась в нашей работе, будет подробно описана в Главе 3. В этом разделе мы остановимся на работах других авторов, в которых разрабатывались специфические техники КПТ применительно к лечению НБ.
По Тушен-Каффье и Флорин (2007) тремя основными целями психотерапии расстройств пищевого поведения являются (1) перестройка питания, (2) изменение установок, касающихся схемы тела, и негативных чувств, связанных со своей фигурой, и (3) изменение функциональной связи между перегрузками и пищевым поведением. С помощью КПТ они решаются следующим образом.
- Перестройка питания. Для пациентов с BED (binge eating disorder) характерен хаотический стиль питания (причем в промежутках между приступами они, как правило, постоянно что-то жуют) и склонность к избыточному весу (Agras, 1995). Хотя пациенты с нервной булимией (напомним, что в рамках DSM-IV-TR BED и НБ рассматриваются раздельно) организуют свое питание менее хаотично, периодически повторяя круг «биндж-разгрузка», для обеих категорий больных применяют сходные методики, направленные на изменение сложившихся пищевых стереотипов (Beumont, Touyz, 1995). При этом с самого начала в рацион вводятся «запрещенные» продукты (обычно высококалорийные: шоколад, пирожные и т.д.), которые пациенты учатся есть в умеренных количествах. Таким образом, снимается фобия определенных продуктов, которая сама по себе может быть фактором риска. В соответствии с рекомендациями APA (Practice Guideline for the Treatment of Patients with Eating Disorders, 2006, p.19) пищевая реабилитация при НБ должна фокусироваться на помощи пациенту в разработке структурированного плана питания в целях снижения эпизодов как диетического ограничения, так и бинджа с последующей «очисткой».
- Для коррекции нарушений схемы тела (Rosen, 1995) предлагаются демонстрационные упражнения с применением видеокамеры или зеркала, а также применяются особые стратегии беседы, которые помогают пациенткам воспринимать и оценивать свой внешний вид более дифференцированно, чем по упрощенной схеме «худая/толстая», а также адекватно принимать недостатки своего тела.
- Терапия стрессовых реакций. Для НБ характерна гиперфагическая реакция на стресс, в том числе и на факторы, которые в норме не являются стрессогенными — одиночество, скука, рабочая нагрузка и т.д. (Laessle et al, 1991; Cattanach et al, 1988). В рамках когнитивно-поведенческой терапии применяют тренинг решения проблем и тренинг совладания со стрессом (Fairburn et al, 1993с). В первом акцент делается на определении того, что для пациента представляет проблему, с последующим поиском альтернативных способов ее решения, их апробацией, анализом причин неудач, и т.д. — до получения положительного устойчивого результата. Во втором тренинге пациент под руководством терапевта занимается анализом возникновения своих стрессовых реакций и их последствий, а далее на основе анализа разрабатывается эффективная стратегия совладания (coping) со стрессом, как краткосрочная (например, с помощью техник релаксации), так и долгосрочная (например, изменение установок, приобретение определенных социальных навыков, систематическое планирование и т.д.).
Применяя тактику когнитивного реконструирования по Беку (Beck et al, 1981) Тушен-Коффье и Флорин (2007) предлагают следующий порядок действий при лечении нервной булимии:
«1. Первым делом пациенткам предлагается идентифицировать и записать дисфункциональные мысли и убеждения (например, «Если я поправлюсь на килограмм, то буду ужасно выглядеть»). 2. Затем им предлагается найти факты, подтверждающие эти мысли. 3. Следующим шагом будет поиск пациентами аргументов и фактов, подвергающих сомнению очевидность упомянутых дисфункциональных убеждений. 4. Затем пациентки подводятся к тщательному взвешиванию аргументов «за» и «против», с том, чтобы сформировалась новая оценка, которой впредь можно было бы руководствоваться в своем мышлении и своем поведении».
В рамках КПТ авторы предлагают также экспозиционную терапию, когда врач предлагает пациенту пережить состояние, предшествующее эпизоду переедания – без возможности осуществить его. Возможна и реальная конфронтация с теми продуктами питания, которые обычно «участвуют» в приступе; пациент реально ощущает их вид, запах, даже вкус. Нетрудно видеть, что такая интервенция направлена на угнетение гипертрофированной предвосхищающей реакции на пищу (cephalic phase response).
Интерперсональная терапия (ИПТ) является альтернативным методом психотерапевтического лечения нервной булимии. По сравнению с когнитивно-поведенческой терапией ИПТ концентрируется на проблематике, связанной с трудностями межличностного взаимодействия, которые поддерживают булимическую симптоматику (Fairburn et al, 1993d). При сравнении разных форм психотерапии (тренинг питания, КПТ, ИПТ) при лечении нервной булимии Файберн с соавторами (Fairburn et al, 1991) показали, что «Когнитивно-поведенческая терапия по сравнению с обеими другими формами интервенции приводит к значительным изменениям дисфункциональных установок относительно фигуры и массы тела, к редукции «сдержанного» пищевого поведения. Относительно снижения частоты рвот она дает заметно лучшие результаты, чем интерперсональная терапия (но не лучшие, чем тренинг питания). С другой стороны, данные катамнеза демонстрируют, что и когнитивно-поведенческая, и интерперсональная терапии дают сопоставимое уменьшение булимических симптомов». Вывод об одинаковой долговременной эффективности КПТ и ИНТ при лечении булимии был подтвержден и более поздними исследованиями (Fairburn et al, 1993b; Agras et al, 2000).
Возможно сочетание КПТ и ИПТ в рамках более интегрированных подходов, например, копинг-стратегического (coping – преодоление, совладание) по Tobin (2000). Основой разработанной автором методики является идея о том, что пациенты с разными стилями «совладания» и разными коморбидными диагнозами требуют различных «доз» и типов лечения. В монографии даются конкретные рекомендации по отбору и лечению пациентов: «доза 1» для наиболее активных и сохранных пациентов соответствует 1-2 сессиям КПТ; «доза 2» от 10-12 сессий индивидуальной или групповой КПТ предназначена для более отягощенных и/или невосприимчивых пациентов; «доза 3» предназначена для пациентов, имеющих значительные личностные проблемы или особо травмирующую предысторию – при этом упор делается на межперсональные проблемы и самооценку; «доза 4» — для наиболее тяжелых пациентов, помимо вышеперечисленного, терапия включает в себя элементы психоанализа и общая продолжительность достигает 50-100 или более сессий.
Диалектико-поведенческая терапия (ДПТ) выбирает основной мишенью неустойчивость аффекта, характерную для НБ. Метод ДПТ, первоначально разработанный для лечения пограничного расстройства личности (Linehan, 1993), был позднее адаптирован и для лечения расстройств пищевого поведения (Marcus et al, 1999; Garward et al, 2000). Сейфер с сотр. (Safer et al, 2001) впервые привели систематические исследование эффективности ДПТ в случае нервной булимии. Сравнивались две группы: больные, получающие лечение, и больные в листе ожидания (контрольная группа). После 20 недель терапии был получен очень высокий эффект снижения булимической симптоматики: уменьшение усредненной частоты эпизодов бинджа в месяц от 27,0 до 1,5 (в контрольной группе тот же параметр изменился от 22,0 до 20,0) и усредненной частоты эпизодов «очищения» в месяц от 40,0 до 1,0 (в контрольной группе 28,0 – без изменения). Тесты показали также умеренное снижение депрессии и улучшение регулировки аффекта, причем именно отрицательного.
Имеются данные и в пользу психодинамической терапии: этот метод требует более длительного лечения, но дает лучший и более устойчивый результат (Thompson-Brenner & Westen, 2005).
Помимо индивидуальной терапии (и наряду с ней), для лечения НБ применяется групповая психотерапия. Ее особенность — эффективность в преодолении чувства стыда, обычно сопровождающего это расстройство, а также обеспечение межличностной обратной связи и групповой поддержки (Oesterheld et al, 1987). Показано, что эффективность групповой психотерапии выше при сопутствующем диетическом консультировании (Laessle et al, 1987), а также при увеличении частоты встреч (до нескольких раз в неделю) и раннем начале (Mitchell et al, 1993). Основу групповой терапии обычно составляет когнитивно-поведенческий подход (как наиболее универсальный), однако в зависимости от состава группы и направленности ведущих, часто применяют комбинированные подходы; например, Shina et al (2005) составили комбинированную программу КПТ, дополненную тренингами ассертивности и повышения самооценки пациентов. С помощью этих дополнений удалось значительно повысить долю пациентов, которые смогли пройти групповой курс до конца, т.е. получили наиболее эффективную помощь.
Семейная психотерапия показана подросткам, все еще проживающим совместно с родителями (leGrande et al, 2003); она полезна и взрослым, особенно при наличии проблем в семейных отношениях (Schwartz et al, 1985). Кроме того, целью семейной психотерапии может стать помощь детям матерей, страдающих НБ (Agras et al, 1999; Stein et al, 1994; Stein et al, 2006).
В заключение коснемся возможности психотерапевтической самопомощи. Хотя эффективность ее обычно оценивается невысоко (см., например, Halmi, 2005) иногда это – единственная альтернатива профессиональному лечению. В этом плане интересно исследование Картер с сотр. (Carter et al, 2003), проведенное на женщинах, ожидающих своей очереди на получение лечения в одном из центров. 85 потенциальных пациенток были разбиты рандомизированно на три группы, две из которых получили для самостоятельных занятий пособия по самопомощи (сходного уровня сложности и качества), одно когнитивно-ориентированное, другое – общего типа. После 8 недель интервенции обе группы показали одинаковый положительный эффект (снижение частоты булимических эпизодов) по сравнению с контрольной группой, что дает основание авторам рекомендовать такую самопомощь как первый шаг при лечении НБ в случае, когда непосредственное оказание врачебной помощи предполагается, но задерживается. Отметим, что в российских условиях это особенно актуально, так как многие больные НБ по финансовым причинам не могут позволить себе психотерапевтическое лечение или вынуждены временно отложить его. В этом случае единственной альтернативой психотерапевтическому лечению является лекарственное.
Лекарственная терапия, кроме того, часто является единственным вариантом лечения для той значительной части пациентов, которая слабо или совсем не реагирует на психотерапию. Walsh et al (2000) на примере группы пациентов, которые плохо поддавались обычной психотерапии (для КПТ это имеет место примерно в 50% случаях) показали положительный эффект лекарственной терапии во многих (но не всех) случаях.
Основными лекарственными средствами лечения нервной булимии являются антидепрессанты. Этот выбор можно было бы связать с характерным негативным аффектом и соответствующим расстройством настроения, однако есть данные, что антидепрессанты полезны и в тех случаях, когда явная депрессивная симптоматика у больных НБ отсутствует (Pope et al, 1983). В 80-х годах применяли преимущественно трициклические соединения: impramine (Pope et al, 1983; Agras et al, 1987), desipramine (Hughes et al, 1986; Blouin et al, 1988), amitriptiline (Mitchell, Groat, 1984), а также trasodone (Pope et al, 1989) и phenelzine (Walsh et al, 1984).
Начиная с 90-х основным препаратом стал антидепрессант группы СИОЗС (селективных интибиторов обратного захвата серотонина) fluoxetine. Первое же мультицентровое исследование флуоксетина (Fluoxetine Bulimia Nervosa Collaborative Study Group, 1992) показало, что лечебные дозы для НБ в 2-3 раза превышают обычные (в то время как для других препаратов дозы при лечении депрессии и НБ совпадают) и составляют 60-80 мг/день. Препарат, как правило, хорошо переносится, и врач может сразу начать с лечебной дозы 60 мг/день, уменьшая ее при необходимости в случае появления побочных эффектов (Goldstein et al, 1995; Romano et al, 2002; Goldstein et al, 1999). Флуоксетин обычно обуславливает быстрое снижение булимической симптоматики, при этом полный курс лечения обычно составляет 2-3 месяца. Кроме того, в исследовании Romano et al. (2002) была показана эффективность флуоксетина для профилактики рецидивов НБ у тех больных, которые успешно завершили лекарственный курс (8 недель по 60 мг/сутки). Эта группа «респондеров» (т.е. больных, для которых препарат оказался эффективным) была разбита на две подгруппы, одна из которых (n=76) продолжала получать флуоксетин, а вторая (n=74) получала плацебо. Эксперимент продолжался 1 год, при этом в первые 3 месяца рецидив дали 12 человек в первой группе (16%) и 20 человек (27%) во второй; по истечении года соответствующие цифры 17 и 22 (22% и 30%).
Комбинированная терапия. Исследования такого рода очень важны как моделирующие клиническую ситуацию, когда врач использует различные психотерапевтические методы в комбинации с лекарственной терапией чтобы наилучшим образом помочь конкретному больному. Соответствующих работ немного, и данные их противоречивы. Одни авторы считают, что комбинированная терапия не эффективней обычной психотерапии (Agras et al, 1992; Fichter et al, 1991, Mitchell et al, 1990). С другой стороны, в обзоре по сравнительной эффективности (Bacaltchuk et al, 2001) делается вывод, что комбинированная терапия по некоторым параметрам дает лучшие результаты.
Очевидно, для выявления возможностей комбинированной терапии требуется, с одной стороны, учитывать, какие именно методы и лекарства комбинируются, а с другой стороны, идентифицировать группы больных, по отношению к которым конкретные сочетания показывают наибольшую эффективность. В этом ключе поставлена работа Walsh et al (1997), в которой изучались следующие вопросы:
«1) сравнительная эффективность психодинамически-ориентированной психотерапии и когнитивно-поведенческой терапии; 2) имеет ли смысл дополнительная психотерапия для больных, которые плохо отреагировали на первый антидепрессант – дизипрамин (отсутствие эффекта или плохая переносимость) и поэтому получали второй – флуоксетин; 3) имеет ли преимущество комбинированная терапия перед лекарственной».
В результате делается вывод, во-первых, о преимуществе КПТ и, во-вторых, что для рассматриваемого двухстадийного лекарственного лечения дополнительная психотерапия приносит «умеренную пользу».
Этот пример демонстрирует сложность комбинированного исследования, как многофакторного, и относительный характер получаемых результатов, т.к. как выводы, полученные на определенной группе больных, могут быть неприменимы к другой группе. С учетом того, что «в настоящее время никак не удается прогнозировать, какие именно пациенты с булимией отреагируют на тот или иной вид лечения» (Halmi, 2005) можно сделать вывод, что выделение групп пациентов, чувствительных к тому или иному виду лечения или их комбинации, является первоочередной задачей с точки зрения клинической практики.
[ssba]
Почему важно лечить булимию и как это делать правильно
: Время прочтения:
Что такое булимия, каким образом она ограничивает жизнь человека и что входит в современное представление о ее лечении — рассказывает клинический психолог Юлия Хворова.
Нервная булимия или просто булимия — это психическое заболевание, которое относится к расстройствам пищевого поведения (РПП) и характеризуется чрезмерной озабоченностью массой тела, приступами переедания и регулярными попытками очистить организм от пищи.
Как заподозрить булимию
Булимию можно заподозрить по следующим признакам:
1 Озабоченность своим весом, восприятие себя как слишком толстого человека, навязчивый страх располнеть.
2 Сильный голод — навязчивое, не поддающееся контролю желание есть.
3 Регулярные эпизоды переедания. Переедание может быть объективным и субъективным. При объективном переедании человек употребляет за один прием пищи дневную норму калорий или более. При субъективном — съедает за раз небольшое количество еды, но сам расценивает это как переедание. Частота эпизодов — минимум два раза в неделю в течение трех месяцев. Эти эпизоды вызывают чрезвычайно сильные негативные эмоции — вину, злость, отчаяние.
4 Практика очистительных приемов — избавление от пищи и противодействие набору веса. Сюда относятся вызывание рвоты, прием слабительных средств и снижающих аппетит препаратов, периоды голодания. Такие приемы вызывают чувство стыда и скрываются от окружающих.
Один-два симптома могут не указывать на заболевание, при булимии должны наблюдаться все четыре признака. Диагноз может поставить только врач психиатр после осмотра пациента, подробной беседы с ним и его родственниками.
Диагноз может поставить только врач психиатр после осмотра пациента, подробной беседы с ним и его родственниками.
Также нервная булимия сопровождается самокритикой, ощущением беспомощности и одиночества, пониженным настроением и депрессией. Из-за одиночества и неприятия человек с булимией находит тематические сообщества про булимию и анорексию в интернете.
Запущенная булимия приводит к соматическим заболеваниям (болезням внутренних органов и нарушением обмена веществ).
У каких людей развивается булимия
Нервная булимия развивается при сочетании биологических, социальных и психологических факторов.
Биологические факторы:
- женский пол — нервной булимии и анорексии больше подвержены женщины, чем мужчины;
- наследственность — наличие родственников с расстройствами пищевого поведения повышает риск возникновения булимии у человека;
- голод или перекармливание в период раннего развития.
Социокультурные факторы: риск возрастает в странах и семьях, в которых особенное значение придается внешности, соответствию идеалам и стандартам красоты.
Психологические факторы: перфекционизм, низкая самооценка, импульсивность, повышенная эмоциональная чувствительность.
Все эти факторы повышают предрасположенность человека к развитию расстройства пищевого поведения.
Как булимия ограничивает жизнь человека, если ее не лечить
Булимия — очень дорогое во всех смыслах заболевание. Давайте рассмотрим, какую цену за него приходится платить.
1 Отнимает время. Человек тратит несколько часов в день на изучение энергетической ценности продуктов, составление диет, тщательный выбор продуктов в магазине. При пищи длится дольше, с учетом приступа переедания и последующих очистительных приемов. Время уходит на тематические группы в социальных сетях — общение, обмен опытом, поиск новых способов очищения и мотивирующих иллюстраций, слоганов, историй.
Мы посчитали с одной клиенткой, сколько у нее уходило времени на вышеописанные дела, — получилось в среднем 27 часов за неделю.
2 Портит отношения с людьми. Человек утрачивает или портит отношения с родственниками, друзьями и знакомыми. Скрытность и охваченность темой еды и очистительных ритуалов делает общение на другие темы проблематичным. Подавленное настроение снижает желание общаться и встречаться с людьми. Из-за страха «срывов» и необходимости совершать очистительные процедуры после еды человек начинает избегать места общественного питания.
Из рассказа клиентки: «Если друзья закажут пиццу, я могу сорваться. Я несколько раз тусовалась с однокурсниками, но они начали меня подкалывать из-за того, что я не ем с ними. Я не хочу отвечать на дурацкие вопросы о еде, и вызывать рвоту в общественных местах проблематично».
3 Ухудшает физическое здоровье. Чем дольше человек страдает булимией, тем больший урон здоровью она наносит. Вред зависит от того, как долго человек болеет булимией и какие очистительные приемы использует.
Наиболее распространенные проблемы с физическим здоровьем у больных булимией:
- расстройства пищеварения — запоры, гастрит, язвы, выпадение толстой кишки;
- разрушение зубной эмали и ухудшение состояния зубов, воспаление слизистой рта и кожи в уголках рта из-за кислоты, которая содержится в рвотных массах;
- сердечная и почечная недостаточность, которые развиваются из-за нарушения обмена электролитов — с рвотой теряются полезные минералы; типичные проблемы — отеки, слабость, нарушения сердечного ритма, затруднение дыхания;
- крошатся и отслаиваются ногти, истончаются и выпадают волосы вследствие нехватки микроэлементов;
- нижение когнитивных способностей, памяти, концентрации внимания.
4 Отнимает деньги. Все вышеперечисленное требует дополнительных финансовых затрат. Вот приблизительные подсчеты моей клиентки в течение недели:
- 4000 рублей — дополнительная еда, без которой можно было обойтись;
- 200 рублей — слабительные, препараты для очищения организма;
- 1500 рублей — медикаменты, которые помогают снизить аппетит
Даже такой неполный список последствий булимии показывает, насколько значительно она влияет на жизнь человека, меняет его физическое и психологическое состояние, снижает социальное функционирование.
Сами пациенты с булимией могут не осознавать последствий болезни и их тяжести, что также является проявлением заболевания.
Как лечить булимию
Лечение булимии требует междисциплинарного подхода — вовлечения нескольких специалистов из различных областей медицины. В команду специалистов входят: врач общей практики, психиатр, психотерапевт. По показаниям могут быть включены кардиолог, нефролог, эндокринолог, гинеколог. В идеале, все члены команды должны обладать специальными знаниями, навыками и опытом в области расстройств пищевого поведения и находиться в одном и том же месте, чтобы быть на связи и работать согласованно. Поэтому существуют специальные клиники и отделения для лечения расстройств пищевого поведения.
Лечение складывается из трех составляющих — восстановления физического здоровья, медикаментозного лечения булимии и психотерапии.
Восстановление физического здоровья. Восстановление физического состояния может проводиться амбулаторно или в стационаре, в зависимости от тяжести проявлений. Этот этап лечения обязателен, так как пока организм истощен, психотерапия не будет иметь эффекта.
Доказанную эффективность в лечении булимии имеет когнитивно-поведенческая терапия (КПТ).
Медикаментозное лечение. Во время или после восстановления сил организма психиатр может назначить препараты, которые нормализуют обмен нейромедиаторов в центральной нервной системе и тем самым улучшают настроение, снижают стресс, делают поведение человека более гибким и адекватным. Лекарственную терапию во многих случаях назначать необязательно, для лечения может быть достаточно одной психотерапии.
Психотерапия. Доказанную эффективность в лечении булимии имеет когнитивно-поведенческая терапия (КПТ). Для лечения расстройств пищевого поведения разработан особый метод — КПТ-Е (CBT-E, усовершенствованная когнитивно-поведенческая психотерапия для булимии).
КПT-E проходит в четыре этапа на протяжении около двадцати недель:
1 Терапия начинается с психообразования и информированного согласия на терапию.
2 Затем начинается этап формулирования процессов, которые поддерживают расстройство, и проблем, на которые следует ориентироваться в терапии. Параллельно ведется мониторинг ИМТ и и поведения.
3 Следующий этап — это персонализированная программа изменений основных механизмов, которые поддерживают расстройство.
4 Завершающий этап (занятия 18–20, недели 15–20) — менеджмент рецидива, который обеспечивает сохранение улучшений, достигнутых в процессе терапии, и профилактику рецидивов.
Эффективность когнитивно-поведенческой терапии при булимии:
- у 45% наблюдается полная ремиссия — симптомы расстройства исчезают и не возвращаются при соблюдении рекомендаций врача;
- у 27% наблюдается значительное улучшение состояния и уменьшение влияния болезни на функционирование;
- у 23% наблюдается хронический тип течения и отсутствие эффекта терапии.
Принятие решения о лечении всегда остается за пациентом (после 18 лет), однако важную роль в любом возрасте играет поддержка родных и близких.
Список литературы
- APA — DSM-V (обновление 2013)
- МКБ-10, 1994
- NICE — Guidance for eating disorder: recognition and treatment, 2017
- Марилов В.В., Артемьева М.С, Сулейманов Р.А., Брюхин А.Е. Результаты длительного лонгитудинального исследования нарушений пищевого поведения, 2006
- Weigel A., Löwe Bernd, Kohlmann S. Severity of somatic symptoms in outpatients with anorexia and bulimia nervosa, 2018
- Raevuori А., Suokas J., Haukka J., Gissler M., Linna M., Grainger M., Suvisaari J. Highly increased risk of type 2 diabetes in patients with binge eating disorder and bulimia nervosa, 2014
- Baranowska В., Kochanowski J. Neuroendocrine aspects of anorexia nervosa and bulimia nervosa, 2018
- Blume М., Schmidt R., Hilbert А. Abnormalities in the EEG power spectrum in bulimia nervosa, binge-eating disorder, and obesity: A systematic review, 2018
- Mai S., Gramann K., Herbert В. М., Friederich Н-С., Warschburger Р., Pollatos О. Electrophysiological evidence for an attentional bias in processing body stimuli in bulimia nervosa, 2015
- Stopyra М. А., Simon J. J., Skunde М., Walther S., Bendszus М., Herzog W., FriederichН-С. Altered functional connectivity in binge eating disorder and bulimia nervosa: A resting‐state fMRI study, 2019
Рассказать друзьям
ВКонтакте
Вотсап
Телеграм
- Главная
- Блог
- Расстройство пищевого поведения
- Про нервную булимию
Содержание
- Булимия, что это за болезнь
- Признаки и симптомы булимии
- Причины НБ
- Последствия булимии
- Психосоматика нервной булимии
- Лечение булимии
Булимия, что это за болезнь
Кинорексия, синдром пищевого хаоса, волчий голод, синдром ненормального контроля за нормальным весом, особый вариант пищевого поведения — всё это синонимичные названия такого вида РПП, как булимия (F50.2 по МКБ-10).
Нервная булимия (bulimia nervosa, или сокращенно НБ) — это расстройство пищевого поведения, которое характеризуется нарушением аппетита, эпизодами неконтролируемого переедания с последующими попытками применить компенсаторное поведение для контроля веса.
Говоря простыми словами, нервная булимия сопровождается систематическими приступами переедания, когда человек ест всё подряд — и ему кажется, что он не может остановиться.
После приступа на фоне вины, ненависти к себе, беспокойства по поводу возможных последствий в виде лишних кг — предпринимаются попытки очистить желудок, ужесточить диету или отработать съеденное физическими нагрузками.
Пищевое расстройство часто бывает сложно диагностировать, т.к. в отличие от анорексии индекс массы тела при нервной булимии часто находится в пределах нормы.
Признаки и симптомы булимии
НБ чаще всего встречается у женщин. К симптомам нервной булимии относятся:
- ощущение утраты контроля над качеством и количеством съеденного: человек может есть несочетаемые продукты (например, огурцы + кефир + зефир + рыба + борщ + дыня и т.п.);
- повторяющиеся приступы быстрого употребления больших объемов пищи за короткий срок (например, в течение часа может быть съедено около 3500-5000 ккал);
- использование компенсаций: вызывание рвоты, прием слабительных и других препаратов, ввод новых пищевых ограничений, дополнительные физические нагрузки и др.;
- средняя частота эпизодов переедания: от нескольких раз в день до 2 раз в неделю (на протяжении 3-х и более месяцев);
- чрезмерная обеспокоенность фигурой: самооценка зависит от веса и формы тела;
- постоянный голод (отсутствие насыщения при обычном приеме пищи);
- импульсивность, перепады настроения, склонность к депрессии и унынию;
- навязчивые мысли о еде;
- чувство вины и стыда за съеденное;
- стремление принимать пищу в одиночестве;
- привычка прятать еду, скрывать факт переедания;
- отказ от общения с людьми из-за приступов переедания и плохого настроения после;
- ухудшение здоровья: проблемы с зубами, ЖКТ, горлом, нарушение цикла и обмена веществ и т.д.
Причины НБ
В психологии выделяют несколько факторов, способствующих развитию нервной булимии:
- физиологические (эксперименты с диетами, ввод жестких пищевых ограничений, недоедание, голод из-за «очищения», пониженная чувствительность к сигналам насыщения (неумение отличать физический голод), усугубление состояния из-за нарушений обмена веществ, ЖКТ и других проблем со здоровьем);
- эмоциональные (алекситимия: отсутствие навыка понимания, осознания и выражения эмоций; эмоциональная нестабильность, запрет на чувства (например, «злиться плохо / неправильно»), сложности в определении внутреннего состояния = ощущение внутренней угрозы, стрессовые ситуации, тревога, подавленность, напряжение, склонность к переживанию токсического стыда);
- когнитивные (фокусировка только на негативном аспекте ситуации, персонализация, мышление крайностями, чрезмерный перфекционизм, неоправданное обобщение, постановка недостижимых целей, желание соответствовать стандартам, оценка в категориях «хорошо / плохо» и «правильно / неправильно», вера в стереотипы, позиция жертвы или агрессора («я сама, мне никто не нужен»), убежденность в плохости и наличии недостатков характера, самокритика и др.)
- психологические (гиперфагическая реакция на стресс, низкая самооценка, зависимость от других, неудовлетворенность жизнью, ощущение социальной незащищенности и изолированности, депрессивное мироощущение, психологические травмы, переживание утраты, психические заболевания и др.);
- семейные (импульсивность, конфликтность, отсутствие поддержки и последовательности общения, отсутствие сплоченности и близости, высокий уровень ожиданий, ранняя передача ответственных заданий и родительских функций, отсутствие конструктивных стратегий решения проблем, насилие: экономическое, физическое, психологическое и т.п.);
- межличностные (сложности в адаптации, разногласия с коллегами, друзьями, партнером и т.д.; сложности в установлении близких отношений, отсутствие навыков коммуникации: «установка и защита границ», «ненасильственное общение», «отказывать», «просить», «делегировать», «конфликтовать» и др.);
- социокультурные (романтизация РПП, копирование моделей поведения, пропаганда в СМИ и соцсетях, навязывание стандартов красоты, создание рекламных мифов, насаждение культа стройного тела, диетическая индустрия).
Последствия булимии
Не стоит недооценивать тот урон, который наносит НБ, — вот некоторые из проблем:
- задержка жидкости в организме (отёки);
- обезвоживание;
- нарушение электролитного баланса;
- снижение уровня хлора и калия в сыворотке крови;
- нарушение сердечного ритма (аритмия) и другие болезни сердца;
- судороги;
- почечная недостаточность;
- ссадины на тыльной стороне кисти («Знак Рассела»);
- субконъюнктивальное кровоизлияние или носовые кровотечения;
- эрозия зубов, неприятный запах, кариес, язвы в ротовой полости, болезни дёсен;
- увеличение слюнных желез;
- воспаление или повреждение пищевода, вздутие живота, гастрит, язвы, задержка опорожнение кишечника и другие проблемы с ЖКТ;
- нарушения деятельности щитовидной железы;
- гинекологические нарушения;
- воспалительные процессы, боль и першение в горле;
- выпадение волос и отслаивание ногтей;
- нарушение обмена веществ и скачки веса;
- депрессивные состояния и другие заболевания нервной системы;
- ухудшение состояния кожи (высыпания, дряблость, появление морщин и др.).
Чем дольше человек игнорирует проблему и своё состояние, тем больший вред он наносит своему здоровью. Поэтому важно не заниматься самолечением, а своевременно обращаться за помощью к специалистам.
Психосоматика нервной булимии
В основе пищевого расстройства часто лежат особенности ЛИЧНОЙ ИСТОРИИ человека: какие-то события и чувства, с которыми было сложно справиться. Из-за невозможности разрешения конфликта ВНИМАНИЕ перемещается на то, что, как кажется, поддается лучшему контролю: пища и тело.
Когда мы давим чувства, игнорируем потребности тела, пытаемся создать вокруг себя лишь ОБРАЗ, который будет приятен другим или выгоден нам в какой-то деятельности, — всё это приводит к сильному напряжению, ощущению внутренней пустоты, бессмысленности, стыда, вины и др.
Любые вытесненные эмоции превращаются в физический симптом (заболевания тела) — например, нервную булимию.
В современном мире очень много противоречий и неопределенности, что само по себе увеличивает уровень стресса. Уход из семьи, отделение от родителей, обретение самостоятельности, необходимость выбора своего жизненного пути — всё это усложняется тем, что мир меняется и наша жизнь значительно отличается от жизни родителей, бабушек и дедушек, т.е. мы не можем опереться на опыт прошлых поколений. Когда нет опоры, велик соблазн пойти на поводу транслируемых идеалов, мифов о красоте и успехе.
Высокий уровень ожиданий других может вызвать ощущение необходимости «держать маску» — и мы начинаем постоянно себя спрашивать:
- что от меня ожидают другие?
- правильно ли я себя веду?
- уместно ли?
- что обо мне подумают?
- как оправдать ожидания / не разочаровать …?
- как доказать … , что я чего-то стою?
- какие внешние атрибуты мне необходимы, чтобы другие увидели, что я достойный, успешный, ценный … человек?
И как результат: внешне (в глазах других) пытаемся быть сильными, независимыми, целеустремленными… , но транслируемое сильно расходится с самооценкой, ощущением и восприятием себя.
возникает ощущение расщепленности: хороший образ вовне и плохой внутри.
Боль от того, что давишь чувства, стремишься соответствовать какому-то стандарту, предаешь и переступаешь через себя, — создает ДИСКОМФОРТ, который требует разрядки. Когда ситуация не решается, а напряжение накапливается, может возникнуть желание убежать от требований, обязанностей, трудностей в отношениях, необходимости принятия решений в мир «пищевого удовольствия».
Однако трудности в общении с другими, импульсивность, повышенная тревожность, снижение самооценки, сложность в определении и выражении эмоций — всё это может способствовать «пищевым запоям» и развитию различных зависимостей.
Компенсаторное поведение при булимии («очищение организма») может выступать не только попыткой поддержать вес тела, но и являться:
- попыткой наказать себя;
- символом восстановления самоконтроля и автономии;
- деструктивным способом снятия напряжения и тревоги;
- формой защитного поведения (своеобразным ритуалом).
При многократном повторении ритуал очищения может перерасти в отдельное пищевое расстройство (вомитинг).
Лечение булимии
Необходимо комплексно подходить к лечению нервной булимии: важно скорректировать пищевые привычки, устранить последствия компенсаторного поведения и восстановить физическое здоровье. Терапия булимии чаще всего осуществляется в рамках когнитивно-поведенческого подхода (КПТ), однако могут быть применены и гештальт-терапия, телесно-ориентированная, психотерапия межличностных отношений и др.
Важными задачами являются:
- корректировка деструктивных пищевых привычек, работа с симптомом: снижение частоты очищений или другого компенсаторного поведения;
- составление плана питания: 3 разнообразных приема пищи + 1-3 перекуса + еда для радости (подробнее здесь);
- выявление первопричины НБ: терапия травматического опыта;
- перенаправление внимания с темы еды и веса на внутренние переживания;
- развитие умения понимать и различать чувства, видеть связь между событиями и реакцией, позволять себе испытывать и выражать разные эмоции, а не игнорировать и подавлять их (можно вести дневник эмоций);
- работа с убеждениями и установками (техника расцепления мыслей Р. Харриса, проработка сценариев РПП: «расстройство велит … / для выздоровления нужно …», опровержение деструктивных мыслей о себе и др.);
- поиск альтернативных путей борьбы с напряжением, стрессом, тревогой;
- выполнение практик осознанности: письма телу, осознанное питание, дыхание, йога, медитация, сканирование тела и др. Так постепенно импульсивность будет сменяться осознанностью;
- работа с образом тела;
- создание более целостного образа себя, соединяя внешние и личностные качества (необходимо определить личностные особенности: характер, темперамент, личностные качества, изюминки, способности и навыки, мечты / планы / цели, ценности, потребности, интересы) и др.
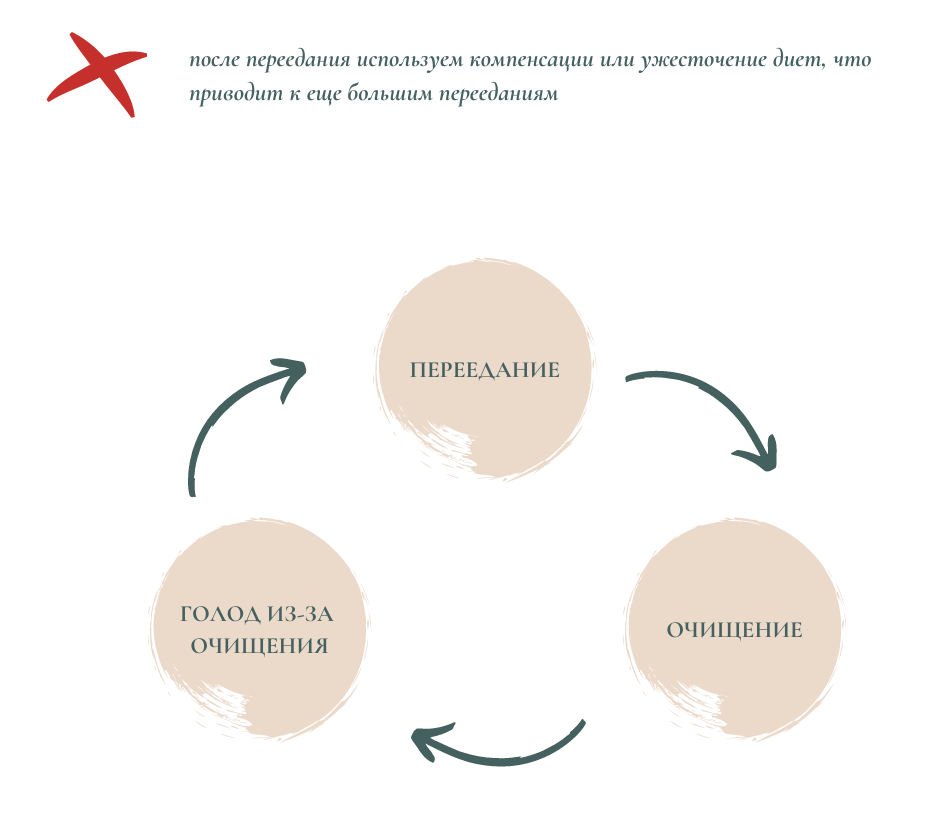
Самостоятельный выход из булимистического круга начинается с осознания того, что вы в нём находитесь (см. рисунки ниже).
Таким образом то, что как вам кажется должно приводить к стабилизации веса (сейчас речь идет про очищения и другие компенсации), на самом деле приводит к его набору и усугублению физического и психологического состояния: нехватка микро и макроэлементов, обезвоживание, отёки, выработка кортизола из-за снижения уровня глюкозы в крови, нарушение обмена веществ, задержка и замедление прохождение пищи через кишечник, заболевания ЖКТ — это далеко не весь список последствий нервной булимии.
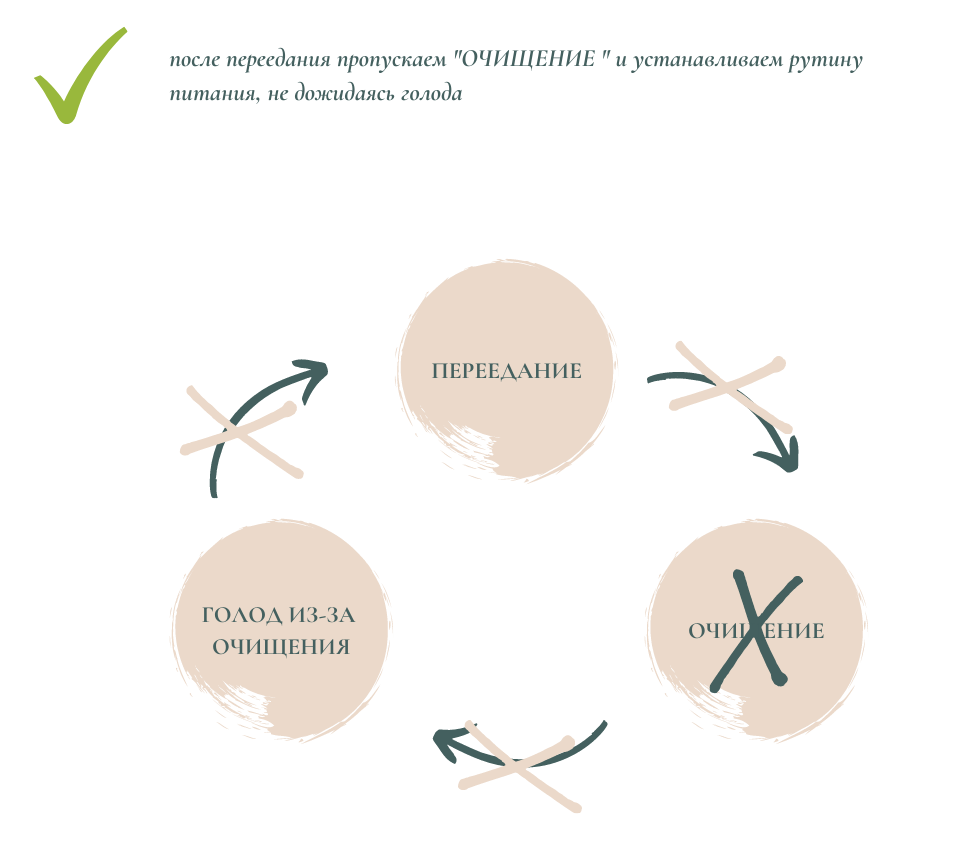
Поэтому важно снизить частоту эпизодов компенсаций и, в конечном итоге, выйти из круга:
Параллельно с корректировкой пищевых привычек необходимо работать с эмоциями, убеждениями, отношением к себе и др. — всё то, что мы писали выше. Рекомендуем быть внимательными к своему состоянию и не игнорировать возможность обращения за профессиональной помощью.
< Назад