Обзор эффективных мазей от псориаза: какая самая безопасная
27 апреля 2020
Регулярная обработка мазью – один из обязательных методов лечения псориаза на руках, ногах, лице и других частях тела. Жирная текстура таких наружных средств позволяет активным компонентам долго сохраняться на коже, что делает их более эффективными, чем кремы и гели.
В список мазей от псориаза входят два основных вида средств:
- Гормональные. Могут принести неплохие результаты, но имеют множество побочных эффектов.
- Негормональные. Менее эффективны, но более безопасны в сравнении с гормональными.
Гормональные мази от псориаза
В качестве активных компонентов гормональных мазей выступают глюкокортикостероиды – гормоны, способные подавлять активность иммунной системы и уменьшать воспаление. Чаще всего в таких мазях присутствуют следующие компоненты:
- Гидрокортизон: Латикорт, Оксикорт, Гидрокортизон.
- Триамцинолон: Триакорт, Фторокорт.
- Бетаметазон: Белодерм, Акридерм, Целестодерм.
- Клобетазол: Пауэркорт, Кловейт.
- Метилпреднизолон: Камфодерм, Адвантан.
Единственным плюсом гормональных мазей считают быстрое появление результатов. Минусов же гораздо больше, и к ним относятся:
- привыкание со временем;
- наличие синдрома отмены;
- серьезные побочные эффекты;
- невозможность применения длительными курсами;
- влияние на гормональный фон;
- риск рецидивов после отмены препарата.
Дерматологи не рекомендуют применение гормональных мазей при поражении более 20% кожного покрова. Также не стоит наносить их на участки чувствительной кожи: в области шеи, складок кожи, лица, места опрелостей. Без назначения врача такие препараты использовать нельзя, даже если они продаются без рецептов. Из-за бесконтрольного применения может нарушиться работа надпочечников, что поведет за собой серьезные проблемы и заболевания.
Негормональные мази от псориаза
В меру эффективными и одновременно недорогими мазями от псориаза считают негормональные средства. К их преимуществам в сравнении с гормональными можно отнести:
- относительная безопасность;
- отсутствие привыкания;
- более низкая стоимость;
- возможность длительного применения без вреда для здоровья;
- отсутствие серьезных побочных эффектов;
- сохранение гормонального фона;
- отсутствие нагрузки на печень и почки;
Но даже при всех плюсах назвать негормональные мази от псориаза действительно эффективными нельзя. В отличие от гормональных, они оказывают гораздо более слабое действие. Их эффект проявляется не так быстро, поэтому их назначают только при легких проявлениях псориаза. Еще их считают более безопасными для лечения псориаза у детей.
Негормональные мази устраняют шелушение, отечность, зуд, снимают воспаление и раздражение. Кроме того, несмотря на более безопасный состав, применение таких средств не исключает развитие аллергической реакции, если у человека есть непереносимость того или иного компонента.
В зависимости от оказываемого действие все негормональные мази делятся на несколько категорий:
- Другие: ихтиоловая, картолиновая, солидоловая, дегтярная, нафталановая. Обладают противовоспалительным и антисептическим действием. Но нужно учитывать, что такие мази не рекомендованы при прогрессирующей стадии псориаза и при больших очагах поражения. Дегтярная мазь противопоказана при фототерапии, поскольку она обладает фотосенсибилизирующим эффектом.
- Фитопрепараты. Сюда относятся средства на основе шалфея, чистотела, алоэ, девясила и других растительных компонентов. Считаются наиболее безопасными из всех негормональных мазей. Но растительная основа может вызывать аллергические реакции.
- Кератолитики: цинковая, салициловая, цинково-салициловая. Их основное свойство – отшелушивание омертвевших клеток, которые при псориазе не успевают отторгаться. Кератолитики могут вызывать усиление воспалительных реакций, ощущение жжения и усиление пигментации окружающей здоровой кожи.
В качестве вспомогательных негормональных средств при псориазе используют увлажняющие мази. Но они лишь помогают устранить ощущение сухости и стянутости кожи.
Особенности негормональных мазей
Салициловая мази от псориаза – одна из самых недорогих, но нужно учитывать, что ее действия при таком серьезном заболевании часто недостаточно. Они показывают хорошие отшелушивающий, смягчающий и антисептический эффекты, но, как и у других негормональных мазей, они проявляются не менее чем через 2 недели, а иногда и позже.
То же можно сказать про применение мази на основе солидола от псориаза. Кроме того, это очень специфические средства, которые имеют резкий запах. Он может оставаться на мебели и одежде, и его очень трудно отстирать.
Среди перечисленных мазей нет тех, относительно применения которых проводились бы клинические испытания. Это говорит, что их эффективность подтверждается лишь опытом некоторых пользователей. Клинические же испытания проводились только относительно таких препаратов:
- как Пимекролимус (крем Элидел);
- Кальципотриол (Дайвонекс);
- Пиритион цинка (Цинокап).
Это говорит о том, что их применение действительно может принести пользу. Но у Пимекролимуса при бесконтрольном использовании есть риск присоединения инфекции, а Кальципотриол нельзя применять при поражении более 30% поверхности кожи, поскольку это может привести к гиперкальциемии.
Единственным максимально безопасным средством остается пиритион цинка. Таким образом, отвечая на вопрос, какая мазь лучше от псориаза, можно сказать, что Цинокап. Но это не отменяет того, что ее эффект все равно слабее, чем у гормональных средств.
Какую же мазь выбрать
Решать, какой мазью лечить псориаз, должен только профессиональный дерматолог. Его задача – выбрать самый безопасный и одновременно эффективный препарат. В клинике «ПсорМак» уже более 25 лет практикуют лечение мазью против псориаза, изготавливаемой по авторской рецептуре. В составе нет гормональных компонентов, что обеспечивает средству следующие преимущества:
- возможность применения детьми и беременными;
- отсутствие синдрома отмены и привыкания;
- мягкое воздействие без провокации рецидивов;
- отсутствие противопоказаний.
Но наши специалисты понимают, что даже самая эффективная мазь для лечения псориаза должна подходить пациенту. Поэтому перед назначением мы обязательно проводим полную диагностику.

Кроме того, в лечении псориаза важен комплексный подход. В связи с этим наши дерматологи разрабатывают для пациента индивидуальную диету, а при необходимости дают направление на иглорефлексотерапию и психотерапию. Если вы хотите добиться длительного рецидива и перестать ежедневно бороться с неприятными симптомами, запишитесь на консультацию в «ПсорМак», и мы подберем для вас индивидуальную схему лечения.
27 апреля 2020
Автор статьи: врач-дерматолог Мак Владимир Федорович
Псориаз (чешуйчатый лишай) — хроническое, весьма
распространенное заболевание кожи, известное с давних времен.
Распространенность его в различных странах колеблется от 0,1 до 3%.
Однако эти цифры отражают лишь удельный вес псориаза у больных с
другими дерматозами или частоту его встречаемости у пациентов с
внутренними болезнями. Поскольку болезнь часто носит локализованный и
неактивный характер, больные обычно не обращаются за помощью в
медицинские учреждения, а следовательно, нигде не регистрируются.
Причина болезни остается неясной. Несмотря на огромное количество
предлагаемых гипотез, ни одна не является общепризнанной. Четко
установлена лишь роль генетических факторов — семейный показатель
больных в несколько раз превышает популяционный. Есть указания на связь
псориаза с антигенами HLA-cистемы — В13, В15, В16, В17, В27, В39, Dw11,
DRW6, DR7, A1. Имеются данные о возможной патогенетической значимости
генетических маркеров Lewis, MN, Ss, Duffy, Hp.
Основным патогенетическим звеном, вызывающим появление кожных
высыпаний, являются повышенная митотическая активность и ускоренная
пролиферация клеток эпидермиса, приводящая к тому, что клетки нижних
слоев «выталкивают» вышележащие клетки, не дав им ороговеть. Этот
процесс носит название паракератоза и сопровождается обильным
шелушением. Большое значение в развитии псориатических поражений в коже
играют местные иммунопатологические процессы, связанные с
взаимодействием различных цитокинов — фактора некроза опухоли,
интерферонов, интерлейкинов, а также лимфоцитов различных субпопуляций.
Пусковым моментом возникновения болезни часто является сильный
стресс — этот фактор присутствует в анамнезе большинства больных. К
другим триггерным факторам можно отнести травмы кожи, применение
медикаментов, злоупотребление алкоголем, инфекции.
Многочисленные нарушения в эпидермисе, дерме и во всех системах
организма тесно связаны и не могут по отдельности объяснить механизм
развития болезни.
Общепринятой классификации псориаза нет. Традиционно наряду с
обычным (вульгарным) псориазом выделяют эритродермическую,
артропатическую, пустулезную, экссудативную, каплевидную,
ладонно-подошвенную формы.
Обычный псориаз клинически проявляется образованием плоских папул,
четко отграниченных от здоровой кожи. Папулы розовато-красного цвета,
покрыты рыхлыми серебристо-белыми чешуйками. С диагностической точки
зрения интересна группа признаков, возникающих при поскабливании папул
и называемых псориатической триадой. Сначала появляется феномен
«стеаринового пятна», характеризующийся усилением шелушения при
поскабливании, что придает поверхности папул сходство с каплей
стеарина. После удаления чешуек наблюдается феномен «терминальной
пленки», проявляющийся в виде влажной блестящей поверхности элементов.
Вслед за этим при дальнейшем поскабливании отмечается феномен «кровяной
росы» — в виде точечных, несливающихся капелек крови.
Высыпания могут располагаться на любом участке кожного покрова, но
преимущественно локализуются на коже коленных и локтевых суставов и
волосистой части головы, с поражения которой очень часто заболевание
начинается. Для псориатических папул характерна склонность к
периферическому росту и слиянию в бляшки различных размеров и
очертаний. Бляшки могут быть изолированными, небольшими или крупными,
занимающими обширные участки кожных покровов.
При экссудативном псориазе меняется характер шелушения — чешуйки
становятся желтовато-сероватыми, склеиваются с образованием корочек,
плотно прилегающих к коже. Сами высыпания более яркие и отечные, чем
при обычном псориазе.
Псориаз ладоней и подошв может наблюдаться в виде изолированного
поражения или сочетаться с поражениями других локализаций. Проявляется
он в виде типичных папуло-бляшечных элементов, а также
гиперкератотических, мозолеподобных очагов с болезненными трещинами или
пустулезных высыпаний.
Практически всегда при псориазе поражаются ногтевые пластинки.
Наиболее патогномоничным считается появление на ногтевых пластинках
точечных вдавлений, придающих ногтевой пластинке сходство с наперстком.
Также могут отмечаться разрыхление ногтей, ломкость краев, изменение
окраски, поперечные и продольные борозды, деформации, утолщение,
подногтевой гиперкератоз.
Псориатическая эритродермия является одной из наиболее тяжелых форм
псориаза. Она может развиваться за счет постепенного прогрессирования
псориатического процесса и слияния бляшек, но чаще возникает под
влиянием нерационального лечения. При эритродермии вся кожа приобретает
ярко-красный цвет, становится отечной, инфильтрированной, отмечается
обильное шелушение. Больных беспокоит сильный зуд, ухудшается общее
состояние.
Рентгенологически различные изменения костно-суставного аппарата
наблюдаются у большинства больных без клинических признаков поражения
суставов. К таким изменениям относят околосуставной остеопороз, сужение
суставных щелей, остеофиты, кистозные просветления костной ткани.
Диапазон клинических проявлений может варьировать от незначительных
артралгий до развития инвалидизирующего анкилозирующего артроза.
Клинически обнаруживаются припухлость суставов, покраснение кожи в зоне
пораженных суставов, болезненность, ограничение подвижности, деформации
суставов, анкилозы, мутиляции.
Пустулезный псориаз проявляется в виде генерализованных или
ограниченных высыпаний, локализованных преимущественно на коже ладоней
и подошв. Хотя ведущим симптомом этой формы псориаза считается
возникновение на коже пустул, считающихся в дерматологии проявлением
гнойничковой инфекции, содержимое этих пузырьков обычно стерильно.
Каплевидный псориаз чаще развивается у детей и сопровождается
внезапным высыпанием рассеянных по всему кожному покрову мелких
папулезных элементов.
Псориаз наблюдается примерно с одинаковой частотой у мужчин и
женщин. У большинства пациентов заболевание начинает развиваться до 30
лет. У многих больных отмечается связь обострений с временем года: чаще
заболевание обостряется в холодный период (зимняя форма), гораздо реже
— летом (летняя форма). В дальнейшем эта зависимость может меняться.
В течении псориаза различают 3 стадии: прогрессирующую, стационарную
и регрессирующую. Для прогрессирующей стадии характерны рост по
периферии и появление новых высыпаний, особенно на местах прежних
высыпаний (изоморфная реакция Кебнера). В регрессирующей стадии
наблюдается уменьшение либо исчезновение инфильтрации по окружности или
в центре бляшек.
Вульгарный псориаз дифференцируют от парапсориаза, вторичного
сифилиса, красного плоского лишая, дискоидной красной волчанки,
себорейной экземы. Сложности возникают при дифференциальной диагностике
ладонно-подошвенного и артропатического псориаза.
При вульгарном псориазе прогноз для жизни благоприятный. При
эритродермии, артропатическом и генерализованном пустулезном псориазе
возможны инвалидизация и даже летальный исход из-за истощения и
развития тяжелых инфекций.
Неопределенным прогноз остается в отношении продолжительности
заболевания, длительности ремиссии и обострений. Высыпания могут
существовать длительно, многие годы, но чаще обострения чередуются с
периодами улучшения и клинического выздоровления. У значительной части
больных, в особенности не подвергавшихся интенсивному системному
лечению, возможны многолетние, самопроизвольные периоды клинического
выздоровления.
Нерациональное лечение, самолечение, обращение к «целителям»
ухудшают течение болезни, приводят к обострению и распространению
кожных высыпаний. Именно поэтому основная цель данной статьи — дать
краткую характеристику современным методам лечения этой болезни.
Сегодня существует огромное количество методов лечения псориаза, в
терапии этого заболевания используются тысячи различных препаратов.
Ноэто лишь означает, что ни один из методов не дает гарантированного
эффекта и не позволяет вылечить болезнь окончательно. Более того,
вопрос об излечении и не ставится — современная терапия в состоянии
лишь свести к минимуму кожные проявления, не затрагивая многих
неизвестных на сегодня патогенетических факторов.
Лечение псориаза проводится с учетом формы, стадии, степени
распространенности высыпаний, общего состояния организма. Как правило,
лечение комплексное, предусматривающее сочетание наружных и системных
препаратов.
Большое значение при лечении имеют мотивация пациента, семейные
обстоятельства, социальное положение, образ жизни, злоупотребление
алкоголем.
Способы лечения можно разделить на следующие направления: наружная
терапия, системная терапия, физиотерапия, климатотерапия,
нетрадиционные и народные методы.
Наружная терапия
Терапия препаратами наружного действия имеет при псориазе важнейшее
значение. В легких случаях лечение начинают с местных мероприятий и ими
ограничиваются. Как правило, препараты для местного применения реже
оказывают какие-либо побочные действия, но по эффективности уступают
системной терапии.
В прогрессирующей стадии наружное лечение проводят с большой
осторожностью, чтобы не вызвать ухудшения состояния кожи. Чем
интенсивнее воспаление, тем меньшей должна быть концентрация мазей.
Обычно на этой стадии при лечении псориаза ограничиваются кремом
«Унна», 0,5–2% салициловой мазью, травяными ваннами.
На стационарной и регрессирующей стадии показаны более активные
препараты — 5–10% нафталановая мазь, 2–10% мазь АСД, 2–5% салициловая
мазь, 2–5% серно-дегтярная мазь, а также многие другие способы терапии.
В современных условиях при выборе способа терапии или конкретного
препарата врач должен руководствоваться официальными протоколами и
формулярами, разработанными руководящими органами здравоохранения. В
Федеральном руководстве по использованию лекарственных средств (выпуск
IV) для местного лечения больных псориазом предлагаются стероидные
лекарственные средства, салициловая мазь, препараты дегтя и
кальципотриол.
Исходя из «Методических материалов по диагностике и лечению наиболее
распространенных инфекций, передаваемых половым путем, и заболеваний
кожи», разработанных ЦНИКВИ в 2001 г., в качестве наружной терапии
используют 1–2% салициловую мазь, мази с содержанием дегтя 5–10%,
нафталана 5–10%, витамина Д3, а также кортикостероидные мази
(бетаметазон с салициловой кислотой, мометазон) и аэрозоль цинка
пиритионата. В «Протоколах ведения больных», разработанных учеными
ЦНИКВИ в 2003 г., рекомендуются те же препараты.
Остановимся в основном на указанных в руководствах препаратах.
Гидратитрующие средства. Смягчают шелушащуюся поверхность
псориатических элементов, уменьшают стягивание кожи, улучшают
эластичность. Используют кремы на основе ланолина с витаминами, крем
«Унна». По данным литературы, даже после такого легкого воздействия
клинические эффекты (снижение зуда, эритемы и шелушения) достигаются у
трети больных.
Препараты салициловой кислоты. Обычно используют мази с
концентрацией от 0,5 до 5% салициловой кислоты. Она обладает
антисептическим, противовоспалительным, кератопластическим и
кератолитическим действием, может применяться в комбинации с дегтем и
кортикостероидами. Салициловая мазь размягчает шелушащиеся слои
псориатических элементов, а также усиливает действие местных стероидов
путем усиления их всасывания, поэтому часто используется в комбинации с
ними. Сама салициловая кислота легко проникает в кожу и затем в кровь.
Поэтому ее не применяют на обширных поверхностях и в концентрации
больше 2%, а у детей даже 2-процентную мазь накладывают только на
ограниченных участках кожи. Непереносимость встречается редко, однако
салициловая кислота может вызывать в качестве побочного эффекта
усиление воспаления кожи.
Дегтярные препараты. Применяются издавна в виде 5–15% мазей и
паст, часто в сочетании с другими местными препаратами. В России
используются мази с древесным дегтем (обычно березовым), в некоторых
зарубежных странах — с каменноугольным. Последний более активен, но,
как считают наши ученые, обладает канцерогенными свойствами, хотя
многочисленные публикации и зарубежный опыт не подтверждают этого.
Деготь превосходит салициловую кислоту по активности, обладает
противовоспалительными, кератопластическими и антиэксфолиативными
свойствами. Его применение при псориазе обусловлено, кроме того,
влиянием на клеточную пролиферацию. Применение дегтярных препаратов
ограничено из-за неприятного запаха, их нельзя накладывать на лицо.
Комбинации дегтя с цинком или салициловой кислотой не обладают
значительными преимуществами перед монокомпонентными препаратами дегтя.
Способность дегтя повышать фоточувствительность используется для
комбинированной терапии в сочетании с ультрафиолетовым облучением. Не
следует применять препараты дегтя длительно и в повышенной
концентрации, так как это может привести к всасыванию и системному
действию (поражение почек, общая интоксикация, паралич). При назначении
препаратов дегтя следует учитывать его фотосенсибилизирующее действие и
риск ухудшения функции почек у лиц с нефрологическими болезнями.
Для мытья головы используют шампуни с дегтем (фридерм-тар, Т/гель).
Нефть нафталанская. Смесь углеводородов и смол, содержит серу,
фенол, магний и много других веществ. Препараты нафталанской нефти
обладают противовоспалительными, рассасывающими, противозудными,
антисептическими, отшелушивающими и репарационными свойствами. Для
лечения псориаза применяются 10–30% нафталановые мази и пасты. Часто
нафталанская нефть используется в комбинации с серой, ихтиолом, борной
кислотой, цинковой пастой.
Местная терапия ретиноидами. Первый эффективный местно
применяемый ретиноид, разрешенный к употреблению как средство для
лечения псориаза, — тазаротен. В России этот препарат пока не
зарегистрирован. Он представляет собой желе на водной основе и
выпускается в концентрации 0,05 и 0,1%. По эффективности он сравним с
сильнодействующими ГКС. Из побочных эффектов отмечаются зуд и
раздражение кожи. Одним из преимуществ этого препарата является более
продолжительная по сравнению с ГКС ремиссия. Так, по данным J. Koo,
через 3 мес после лечения рецидив наблюдали только у 185 больных (после
флуоцинонида — у 55%). В работе A. Marchetti показаны
фармакоэкономические преимущества тазаротена в виде 0,1% геля в
сравнении с мазью флуоцинонида (местный ГКС) и кальципотриена
(разновидность витамина Д3 для местного использования).
Гидрантроны. В первой половине XX в. применялись мази со смесью
естественных дериватов антрацена — хризаробином, который получали из
стволов бразильского дерева Vonacopua araroba семейства бобовых.
В настоящее время в Европе и США используются синтетические гидроксиантроны — дитранол, антралин, цигнолин, антраробин.
Дитранол — аналог естественного хризаробина, оказывает
цитотоксическое и цитостатическое действие, приводит к снижению
активности окислительных и гликолитических процессов в эпидермисе. В
результате уменьшаются количество митозов в эпидермисе, а также
гиперкератоз и паракератоз. К сожалению, дитранол обладает выраженным
местно-раздражающим действием, и при попадании на здоровую кожу могут
возникать ожоги. С другой стороны, дитранол очень эффективен и не
вызывает системных побочных эффектов. Несколько лет назад в Европе
появились препараты, которые высвобождают дитранол только при
температуре кожи человека (миканол). В результате ослабляется
окрашивание кожи. Сегодня дитранол применяют в достаточно высоких
концентрациях (>1%), нанося его на 5–30 минут. Этот способ не
уступает по эффективности применению препарата в низких концентрациях
на ночь. По данным литературы, средняя ремиссия при лечении дитранолом
составляет 4 – 6 мес.
Российские специалисты редко используют препараты этой группы, в
России они не производятся и за рубежом не закупаются. Ранее
предлагались несколько препаратов этой группы — цигнодерм, дитрастик,
псоракс. Они выпускаются в виде стержня, наподобие губной помады.
Добавление парафина позволяет наносить препараты точно на область
поражения, что особенно удобно при лечении ограниченных, застарелых
очагов.
К препаратам этой группы можно отнести антралин, который применяется
в европейских и американских лечебных центрах. Препарат тормозит синтез
ДНК ядра и митохондрий, угнетает метаболизм в тканях, что приводит к
снижению пролиферации. При использовании сильно окрашивает
контактируемые поверхности, может вызывать раздражения и ожоги.
Производные иприта.
К ним относятся псориазин и антипсориатикум. В их состав входят
вещества кожно-нарывного действия — иприт и трихлорэтиламин. Лечение
этими препаратами проводят с большой осторожностью, применяя сначала
мази с небольшой концентрацией на небольшие очаги поражения 1 раз в
день. Затем при хорошей переносимости концентрацию, площадь и кратность
при использовании увеличивают. Лечение осуществляют под тщательным
врачебным контролем, проводя еженедельные тесты крови и мочи. Сейчас
данные препараты практически не применяются, однако они весьма
эффективны в стационарной стадии болезни.
Цинка пиритионат. Активное вещество, выпускаемое в виде
аэрозолей, кремов и шампуней под торговым названием «Скин-кап».
Обладает противомикробным, противогрибковым, а также
антипролиферативным действием — подавляет патологический рост клеток
эпидермиса, находящихся в состоянии гиперпролиферации. Последнее
свойство определяет эффективность препарата при псориазе. Препарат
снимает воспаление, уменьшает инфильтрацию и шелушение псориатических
элементов. Лечение проводят в среднем в течение месяца. Для терапии
больных с поражениями волосистой части головы используют аэрозоль и
шампунь, при поражениях кожи — аэрозоль и крем. Препарат наносят 2 раза
в сутки, шампунь применяют 3 раза в неделю. В России начиная с 1995 г.
проводилось изучение клинической эффективности и переносимости всех
лекарственных форм цинка пиритионата. По заключению ведущих
дерматологических центров — ЦНИКВИ, РГМУ, ММА, ВМА — эффективность
препарата при лечении больных псориазом достигает 85–90%. Исходя из
данных, опубликованных в периодической печати ведущими специалистами
этих и других центров, клинического излечения удается добиться к концу
3–4 нед лечения. Эффект развивается постепенно, но очень важно, что
результаты лечения очевидны уже к концу первой недели с момента начала
применения препарата — резко снижается зуд, устраняется шелушение,
бледнеет эритема. Такое быстрое достижение клинического эффекта
приводит, соответственно, к быстрому улучшению качества жизни
пациентов. Препарат хорошо переносится. Разрешен для применения с 3-
летнего возраста.
Мази с витамином Д3. С 1987 г. при местном лечении используется синтетический препарат витамина Д3
— кальципотриол. Многочисленными экспериментальными исследованиями
показано, что кальципотриол вызывает торможение пролиферации
кератиноцитов, ускоряет их морфологическую дифференциацию, воздействует
на факторы иммунной системы кожи, регулирующие пролиферацию клеток,
обладает противовоспалительными свойствами. На российском рынке
представлены 3 препарата данной группы от различных производителей.
Препараты наносят на пораженные участки кожи 1-2 раза в сутки.
Эффективность мазей с Д3 примерно соответствует эффекту
кортикостероидных мазей I, II классов, а по данным J. Koo — даже III
класса. При применении этих мазей выраженный клинический эффект
наступает у большинства больных (до 95%). Однако для достижения
хорошего эффекта может понадобиться достаточно много времени (от 1 мес
до 1 г.), а площадь поражения не должна превышать 40%. И. В. Хамаганова
сообщает о положительном опыте применения кальципотриола у детей.
Препарат наносили 2 раза в день, выраженный эффект наблюдался к концу
четвертой недели лечения. Побочных эффектов не выявлено. О таких же
результатах лечения при использовании кальципотриола у взрослых
сообщает В. А. Самсонов.
Иногда при использовании кальципотриола могут наблюдаться
раздражение кожи, дерматит, фотосенсибилизация, обострение
псориатического процесса, гиперкальциемия. Однако кальципотриол не
вызывает побочных эффектов, характерных для стероидов, и иногда дает
более стойкий эффект, чем мази с ГКС. Хотя, по данным того же J. Koo,
рецидивы возникают у более 50% больных, при этом средняя
продолжительность ремиссии не превышает 1,5 мес.
Более выраженных эффектов достигают при сочетанном применении
кальципотриола с любыми формами фототерапии, а также с системной
терапией.
Кортикостероидные препараты. Применяются в медицинской практике
в качестве наружных средств с 1952 г., когда Sulzberger впервые показал
эффективность наружного применения стероидов. На сегодняшний день на
российском фармацевтическом рынке зарегистрированы около 50
глюкокортикостероидных средств для наружного применения. Это,
несомненно, затрудняет выбор врача, который должен иметь информацию обо
всех препаратах. Специальное анкетирование, проведенное Н. Г.
Кочергиным среди дерматологов, показало, что при выборе средств для
наружной терапии врачи исходят из следующих данных: активности кожного
процесса, локализации высыпаний, возраста больного, эффективности
рекламы и стоимости препарата в аптеке. К наиболее часто назначаемым
при псориазе ГКС, по данным того же опроса, относятся комбинированные
препараты (флуметазона пивалат с салициловой кислотой), мометазона
фуроат или бетаметазона дипропионат.
Терапевтический эффект наружных ГКС обусловлен целым рядом потенциально благоприятных эффектов:
- противовоспалительным действием (сужением сосудов, разрешением воспалительного инфильтрата);
- эпидермостатическим (антигиперпластическим влиянием на клетки эпидермиса);
- антиаллергическим;
- местным аналгезирующим действием (устранением зуда, жжением, болезненностью, чувством стягивания).
Изменение структуры ГКС отражалось на их свойствах, активности. Так
появилась достаточно обширная группа препаратов, различающихся по
своему химическому строению и активности. Гидрокортизона ацетат сегодня
при псориазе практически не применяется, его используют в клинических
исследованиях для сравнения со вновь получаемыми препаратами. Например,
считается, что если активность гидрокортизона принять за единицу, то
активность триамцинолона ацетонида составит 21 единицу, а бетаметазона
— 24 единицы. Из препаратов второго класса при псориазе чаще
используется флуметазона пивалат в комбинации с салициловой кислотой, а
наиболее современными являются нефторированные ГКС. В связи с
минимальным риском возникновения побочных явлений мази и кремы с
аклометазоном разрешены для применения на чувствительных участках
(лицо, кожные складки), лечения детей и пожилых людей, при нанесении на
обширные участки кожи.
Среди препаратов третьего класса можно выделить группу фторированных
ГКС — флуоцинолона ацетонид, триамцинолона ацетонид, бетаметазона
валерат и дипропионат. Фармакоэкономический анализ применения этих
препаратов (правда, не при псориазе), заключающийся в изучении
соотношения «цена/безопасность/эффективность», по данным В. А.
Аковбяна, выявил благоприятные показатели у бетаметазона валерата —
быстрое развитие терапевтического эффекта, более низкая стоимость курса
лечения.
При лечении псориаза начинать следует с более легких препаратов —
гидрокортизона, преднизолона, аклометазона, а при повторных обострениях
и неэффективности используемых препаратов давать более сильные. Однако
среди американских дерматологов популярна следующая тактика: вначале
применяется сильный ГКС для достижения быстрого эффекта, а потом
пациента переводят на умеренный или слабый препарат для проведения
поддерживающей терапии. В любом случае сильные препараты используют
короткими курсами и лишь на ограниченные участки, так как при их
назначении чаще развиваются побочные эффекты.
Помимо указанной классификации, препараты подразделяют на
фторированные, дифторированные и нефторированные средства разных
поколений. Нефторированные ГКС первого поколения (гидрокортизона
ацетат) по сравнению с фторированными, как правило, менее эффективны,
но более безопасны в отношении побочных реакций. Сейчас проблема низкой
эффективности нефторированных ГКС уже решена — созданы нефторированные
препараты четвертого поколения, сравнимые по силе с фторированными, а
по безопасности — с гидрокортизона ацетатом. Это, в частности,
гидрокортизона бутират, мометазона фуроат, метилпреднизолона ацепонат.
Проблема усиления действия препарата решается не путем галогенизации, а
благодаря этерификации. Кроме усиления действия это позволяет
использовать этерифицированные препараты 1 раз в сутки. К примеру,
гидрокортизона бутират имеет следующие фармакодинамические свойства:
торможение миграции лейкоцитов и лимфоцитов в область воспаления,
угнетение протеолитической активности тканевых кининов, задержка роста
фибробластов, предупреждение развития соединительной ткани в очаге
воспаления. Именно нефторированные ГКС четвертого поколения являются
сегодня предпочтительными для местного применения при псориазе.
Стандартные побочные эффекты при применении местных стероидов — это
развитие атрофии кожи, гипертрихоза, телеангиэктазий, гнойничковых
инфекций, системное действие с влиянием на
гипоталамо-гипофизарно-надпочечниковую систему. В современных
нефторированных препаратах, упомянутых выше, эти побочные эффекты
сведены к минимуму.
Фармацевтические компании стараются разнообразить спектр
лекарственных форм и выпускают ГКС в виде мазей, кремов, лосьонов.
Жирная мазь, создавая пленку на поверхности очага поражения, вызывает
более эффективное рассасывание инфильтрации, чем другие лекарственные
формы. Крем лучше купирует островоспалительные явления, увлажняет,
охлаждает кожу. Безжировая основа лосьона обеспечивает его легкое
распределение по поверхности волосистой части головы без склеивания
волос.
По литературным данным, при использовании, например, мометазона в
течение 3 нед положительного терапевтического эффекта (уменьшения
количества высыпаний на 60–80%) удается добиться почти у 80% больных.
По данным В. Ю. Уджуху, наиболее выгодного соотношения
«эффективность/безопасность» можно достичь при использовании
гидрокортизона бутирата. Выраженный клинический эффект при применении
этого препарата сочетается с хорошей переносимостью — ни у одного из
прошедших курс лечения больных авторы не наблюдали побочных реакций,
даже при нанесении на лицо. При длительном использовании других ГКС
приходилось останавливать лечение из-за развития побочных эффектов. По
данным B. Bianchi и Н. Г. Кочергина, сравнение результатов клинического
применения мометазона фуората и метилпреднизолона ацепоната показало
одинаковую эффективность этих лекарственных средств при наружном
применении. Ряд авторов (Е. Р. Аравийская, Е. В. Соколовский)
предлагают этапную кортикостероидную терапию псориаза. Рекомендуется
начинать наружную терапию с комбинированных препаратов, содержащих ГКС
(например, бетаметазон и салициловую кислоту). Средняя
продолжительность такого лечения — около 3 нед. В дальнейшем происходит
переход на чистый ГКС, желательно третьего класса (например,
гидрокортизона бутират или мометазона фуроат).
Больных привлекают простота использования стероидных препаратов,
возможность достаточно быстро снять клиническую симптоматику
заболевания, доступность, отсутствие запаха. Кроме того, эти
лекарственные средства не оставляют жирных пятен на одежде. Однако их
применение должно быть кратковременным, во избежание ухудшения течения
болезни. При длительном применении стероидных мазей развивается
привыкание. Резкая отмена кортикостероидов может вызвать обострение
кожного процесса. В литературе указывается разная длительность ремиссии
после местного лечения кортикостероидами. Большинство работ
свидетельствует о непродолжительной ремиссии — от 1 до 6 мес.
Исследования R. Seville установили, что ГКС в комбинации с другими
методами (в частности, с дитранолом) повышают эффективность лечения, но
уменьшают длительность ремиссии. Пациентам нужно рекомендовать как
можно дольше обходиться без применения кортикостероидных мазей. Во
многих зарубежных источниках мази, содержащие глюкокортикостероидные
гормоны, рекомендуют предпочтительно использовать на ограниченных
открытых участках поверхности кожи — лицо, руки. Однако следует помнить
об опасности развития на лице стероидного периорального дерматита или
розацеа, особенно при применении фторированных ГКС.
При псориазе наиболее эффективны комбинации стероидных гормонов
(чаще всего бетаметазона) с салициловой кислотой. Салициловая кислота
благодаря своему кератолитическому и противомикробному действию
дополняет дерматотропную активность стероидов.
На волосистую часть головы удобно наносить комбинированные лосьоны с
кортикостероидами и салициловой кислотой. По данным отечественных
авторов (Г. И. Суколин, В. А. Молочков, Н. С. Потекаев), эффективность
комбинированных препаратов достигает 80 — 100%, при этом очищение кожи
происходит очень быстро —в течение 3 нед.
Подводя итоги, следует сказать, что на практике врачу всегда
необходимо решать, использовать ли только наружные методы лечения или
назначать их в сочетании с какой-либо системной терапией в целях
повышения эффективности лечения и удлинения ремиссии.
Ю. Н. Перламутров, доктор медицинских наук, профессор
А. М. Соловьев, кандидат медицинских наук
МГМСУ, Москва
Кубылинский А.А.
ГБОУ ВПО «Российский научно-исследовательский медицинский университет им. Н.И. Пирогова», Москва, 117997, Российская Федерация
Тихомиров А.А.
Российский государственный медицинский университет, Российская детская клиническая больница, Москва
Уджуху В.Ю.
ГОУ ВПО Первый московский государственный медицинский университет им. И.М. Сеченова Министерства здравоохранения и социального развития Российской Федерации
Шарова Н.М.
Российский государственный медицинский университет, Москва
Новые высокоэффективные препараты в лечении псориаза
Авторы:
Короткий Н.Г., Кубылинский А.А., Тихомиров А.А., Уджуху В.Ю., Шарова Н.М.
Как цитировать:
Короткий Н.Г., Кубылинский А.А., Тихомиров А.А., Уджуху В.Ю., Шарова Н.М. Новые высокоэффективные препараты в лечении псориаза. Клиническая дерматология и венерология.
2014;12(3):77‑81.
Korotkiĭ NG, Kubylinskiĭ AA, Tikhomirov AA, Udzhukhu VIu, Sharova NM. New highly effective drugs in treatment of psoriasis. Klinicheskaya Dermatologiya i Venerologiya. 2014;12(3):77‑81. (In Russ.)

На сегодняшний день псориаз считают одним из самых распространенных хронических дерматозов. По разным данным [1], этим заболеванием страдает от 0,2 до 8% населения земного шара.
Начало заболевания неодинаково у разных больных. Провоцирующими факторами могут быть травмы кожи, стресс, применение некоторых медикаментов, злоупотребление алкоголем, инфекционные заболевания (особенно вызванные стрептококком и вирусами) и др. [2, 3].
Мужчины и женщины страдают псориазом одинаково часто, но у девушек, как правило, псориаз возникает в более раннем возрасте: так, первые признаки заболевания появляются у девушек в возрасте 16-20 лет, а у мужчин — в 18-32 года [4]. Высокая вероятность манифестации псориатического процесса сохраняется и в возрасте от 40 до 50 лет [5]. Городское население заболевает значительно чаще сельского, что, по всей видимости, связано с неблагоприятной экологической ситуацией, ускоренным темпом жизни, различными стрессовыми ситуациями и прочими негативными психоэмоциональными факторами [6]. Чаще в начале заболевания высыпаний немного, они характеризуются мономорфной сыпью в виде папулезных элементов диаметром от 1-3 мм до 2-3 см и более, розового цвета, покрытых серебристо-белыми чешуйками. Как правило, на этом этапе степень тяжести и распространенность псориатического процесса оценивается как легкая (PASI≤10). Эффлоресценции длительное время могут сохраняться на одних и тех же местах, особенно на волосистой части головы и в области крупных суставов. На этом этапе, как правило, терапия псориаза не вызывает больших затруднений, и пациенту вполне достаточно назначения соответствующей диеты, проведения общеукрепляющих мероприятий и наружной терапии [7].
При псориазе легкой степени наиболее часто применяют смягчающие и увлажняющие средства, сочетая их с другими активными местными средствами. Кератолитические препараты уменьшают выраженность гиперкератоза и смягчают псориатические чешуйки, что в свою очередь способствует их удалению. Как и смягчающие средства, кератолитические также принято сочетать с другими препаратами. Различные лекарственные формы глюкокортикостероидов (ГКС) наиболее часто используют для лечения псориаза, однако их системная абсорбция приводит к возникновению ряда серьезных побочных эффектов.
Применение ретиноидов в течение 12 нед показывает хорошую клиническую эффективность, причем она может быть повышена при совместном использовании с ГКС.
В процессе развития заболевания, при увеличении числа элементов, их периферическом росте папулы сливаются и образуют бляшки разнообразных размеров и очертаний. В этот момент псориатические поражения характеризует высокая степень распространенности, выраженность эритемы и инфильтрации, что утяжеляет состояние больного. Как правило, степень тяжести и распространенности псориатического процесса (PASI) оценивается как средняя (10≤PASI≤30) или как тяжелая (30≤PASI≤72). Излюбленная локализация псориаза — разгибательные поверхности конечностей, особенно в области локтевых и коленных суставов. Высыпания могут поражать кожу туловища; часто поражается волосистая часть головы.
Лечение псориаза — сложная терапевтическая задача [8]. В соответствии с патогенетическими процессами терапия псориаза направлена на устранение воспаления, подавление пролиферации эпителиоцитов, нормализацию их дифференцировки. Во многих случаях терапевтические мероприятия могут быть успешными, так как имеется ряд методов терапевтического воздействия при этом дерматозе, но, к сожалению, все эти мероприятия дают лишь временный эффект [9]. Фармакотерапия и фототерапия могут очистить пораженные участки кожи и облегчить неприятные симптомы, однако ремиссия обычно кратковременна и в течение года у большинства пациентов наблюдается рецидив заболевания.
Для лечения псориатического процесса средней и тяжелой степеней назначают системную терапию: фототерапию, применение аналогов витамина А и различные варианты иммуносупрессии.
Фототерапия блокирует репликацию ДНК, понижая пролиферацию клеток кожи; этот метод достаточно эффективен, однако сопряжен с риском развития рака кожи, по причине чего его назначают больным старше 50 лет с интенсивным инвалидизирующим псориазом.
Аналоги витамина А главным образом назначают для лечения тяжелых и редких форм псориаза. Эти препараты обладают противовоспалительными свойствами, снижающими пролиферацию клеток кожи. Однако и их применение ассоциируется с тяжелыми нежелательными явлениями, в том числе такими, как повреждение печени и эмбриональные дефекты.
Псориаз — заболевание мультифакториальное. Несомненно, большую роль в его патогенезе играют изменения иммунной системы либо генетически обусловленные, либо приобретенные под влиянием внешних и внутренних факторов.
Нарушения иммунной системы выявляют как на клеточном, так и на гуморальном уровнях и заключаются они в активации иммунологических реакций, сопровождаясь изменениями содержания иммуноглобулинов основных классов, циркулирующих иммунных комплексов, пула лимфоцитов в периферической крови, В- и Т-популяций и субпопуляций лимфоцитов, клеток-киллеров, фагоцитарной активности сегментоядерных лейкоцитов. Для нормализации этих процессов используют различные препараты, относящиеся к группе иммуносупрессантов.
Метотрексат — аналог фолиевой кислоты, ингибитор синтеза ДНК обладает способностью останавливать деление клеток. Обычно метотрексат назначают для лечения очень тяжелых форм псориаза, не поддающихся лечению другими средствами, однако его применение сопряжено с подавлением всех делящихся ростков и ассоциируется с поражением печени.
Иммуносупрессоры, такие как циклоспорин, оказывают селективное действие на Т-клетки. Циклоспорин обычно используют в терапии тяжелого чешуйчатого псориаза, но и его применение ограничено лишь лечением больных с резистентной формой псориаза из-за нежелательных явлений, таких как почечная недостаточность, парестезии и гирсутизм.
Широкое применение для лечения псориаза в последние годы получили препараты генной инженерии — моноклональные антитела (МАТ). Названия препаратов, созданных на основе МАТ, отражают их структуру и основные свойства. Так, препараты с окончанием «-цепт» блокируют цитокины и, соответственно, предотвращают кооперацию клеток; препараты с окончанием «-ксимаб» содержат животные МАТ и, связываясь с фактором некроза опухоли α, блокируют его; с окончанием «-мумаб» — только человеческие (гуманизированные) МАТ с аналогичным механизмом действия.
МАТ в терапии псориаза характеризует высокая эффективность. За счет проявления антицитокиновой активности они воздействуют целенаправленно на звенья патологического процесса, в итоге заметно улучшается качество жизни больных, а также достигается длительный период ремиссии этого заболевания [10].
Назначение таких препаратов при их высокой клинической эффективности сопряжено с рядом противопоказаний и с появлением нежелательных реакций в виде тошноты, головной боли, снижения артериального давления. Были описаны случаи развития определенных аутоиммунных заболеваний, а также обострения инфекционных процессов на фоне их длительного применения. На сегодняшний день назначение МАТ остается терапией «избранных», так как широкое использование этих препаратов сдерживается их значительной курсовой стоимостью [11].
Высокая клиническая эффективность препаратов, позволяющих воздействовать на иммунологические механизмы развития псориаза, на сегодняшний день не вызывает сомнений, но остается актуальной проблема разработки новых иммунотропных средств, применение которых наряду с высокой эффективностью будет характеризоваться низким уровнем нежелательных явлений и доступностью для широкого использования в повседневной медицинской практике.
Современное становление российской фармацевтической отрасли в рамках стратегии развития фармацевтической промышленности Российской Федерации (РФ) на период до 2020 г. позволило вывести на рынок ряд высокотехнологичных отечественных фармакологических препаратов, характеризующихся высоким профилем эффективности и безопасности. Следует отметить и их низкую себестоимость, что позволяет значительно снизить курсовую стоимость лечения по сравнению с зарубежными препаратами.
Результатом многолетней напряженной работы стал первый представитель нового поколения синтетических пептидных иммунодепрессантов — Тимодепрессин. Тимодепрессин разработан коллективом исследователей ООО «Фарма Био» в содружестве с Медицинским радиологическим научным центром РАМН (Обнинск) и Институтом иммунологии МЗ РФ (Москва). Препарат разрешен Фармкомитетом Министерства здравоохранения РФ к медицинскому применению в 2000 г. (регистрационное удостоверение номер: Р №000022/01-2000; Р №000022/02-2000; Р №000022/03-2000; Р №000022/04-2000). Тимодепрессин — синтетический дипептид, состоящий из D-аминокислотных остатков глютаминовой кислоты и триптофана.
Тимодепрессин (γ -D-глутамил-D-триптофана динатриевая соль) — индивидуальное химическое соединение пептидной природы, полученное методом химического синтеза в результате структурно-функциональных исследований биологически активных низкомолекулярных пептидов. Выпускается препарат в виде 0,1% раствора для инъекций в ампулах по 1 мл (по 5 ампул в упаковке), а также в виде назального спрея во флаконах по 5 мл (0,5 мг).
Состоящий из неприродных D-аминокислот, соединенных γ -пептидной связью, Тимодепрессин представляет собой новый класс синтетических пептидных препаратов, селективно блокирующих процессы пролиферации клеток-предшественников иммунитета. Специфические свойства препарата Тимодепрессин позволяют избирательно подавлять функциональную активность иммунокомпетентных клеток, тормозить развитие аутоиммунных процессов, не затрагивая клетки других органов и тканей, сводя при этом к минимуму риск возникновения побочных эффектов. Тимодепрессин можно применять как в виде монотерапии, так и в комплексном лечении больных при различных заболеваниях. Препарат разрешен для лечения и профилактики аутоиммунных болезней различного генеза: аутоиммунных первичных и вторичных цитопений, гипопластических анемий, ревматоидного артрита, псориаза; в качестве цитопротекторной терапии для защиты и сохранения стволовых клеток, для предотвращения гранулоцитопении, при цитостатических химиотерапевтических воздействиях.
Вводят препарат Тимодепрессин внутримышечно и интраназально. На начальном этапе лечения препарат назначают системно; курс лечения и режимы дозирования подбирают индивидуально в зависимости от динамики клинических проявлений. Разовая доза составляет 1 мл 0,1% раствора, максимальная разовая доза — 2 мл 0,1% раствора. Препарат вводят ежедневно однократно.
Тимодепрессин применяют у взрослых и детей с двухлетнего возраста, используют как в монотерапии, так и в комплексном лечении и профилактике псориаза: препарат вводят внутримышечно по 1-2 мл раствора ежедневно в течение 7-10 дней, затем 2 дня перерыв, далее цикл повторяют. В зависимости от клинической ситуации можно проводить от 3 до 5 циклов.
Интраназально Тимодепрессин назначают преимущественно в качестве поддерживающей терапии и для профилактики рецидивов, а также при лечении детей. Препарат вводят по 1-2 дозы (0,5 мг) спрея назального в каждый носовой ход ежедневно в течение 7-10 дней, курс лечения может быть продолжен после 2-дневного перерыва.
Пациентам с генерализованной псориатической эритродермией Тимодепрессин вводят внутримышечно по 2 мл раствора ежедневно в течение 14 дней, затем интраназально с одновременным добавлением ГКС в средних дозах.
Сравнительный анализ результатов в рамках отделений, курируемых профессорско-преподавательским составом кафедры дерматовенерологии педиатрического факультета ГБУ ВПО Российского научно-исследовательского медицинского университета им. Н.И. Пирогова, в период с 2000 по 2013 г. продемонстрировал высокую клиническую эффективность включения препарата Тимодепрессин в схемы лечения больных псориазом. Причем выраженность терапевтического действия препарата Тимодепрессин не определялась особенностями клинического варианта псориаза — благоприятные результаты после проведенного лечения с примерно одинаковой частотой прослеживались при различных формах псориаза, что приводило к значительному улучшению качества жизни больных. В отдельных случаях по силе терапевтического ответа и динамике регресса псориатического процесса Тимодепрессин превосходил рутинные методики лечения псориаза. Применение препарата Тимодепрессин не сопровождалось развитием побочных эффектов, присущих известным иммунодепрессантам; кроме того, он удобен в применении как в стационаре, так и в амбулаторной практике.
Псориаз “не любит”, когда его раздражают
Что представляет собой псориаз с медицинской точки зрения и как надолго избавиться от его симптомов — вульгарных высыпаний, мешающих нормально жить и работать? Об этом мы побеседовали с практикующим врачом-дерматологом Полиной Александровной Степановой.

Многие люди, в том числе страдающие псориазом, не совсем хорошо себе представляют, что это за заболевание. Расскажите, как возникает псориаз и какие изменения в организме при этом происходят?
Псориаз — это хроническое, иммунозависимое воспалительное заболевание кожи. Основной причиной его возникновения является проблемы с иммунитетом. Это очень распространённая болезнь. По оценкам Всемирной Организации Здравоохранения, от 2 до 4 % населения планеты страдают от этого недуга.
Проявляться псориаз начинает в возрасте от 15 до 25 лет. При этой болезни поражается кожа волосистой части головы, гладкая кожа, могут поражаться ногтевые пластины. Очень часто псориаз ассоциируется с ожирением, сахарным диабетом, повышением артериального давления, нередко встречается при гепатите, при хронических заболеваниях почек и желудочно-кишечного тракта.
При псориазе начинается нарушение дифференцировки клеток, происходит так называемая кератинизация (появляются воспалительные высыпания с шелушением кожи). Если говорить проще — строение, структура и химический состав клеток кожи изменяется, растут не те клетки, которые должны расти в норме.
Это заболевание излечимо?
Это заболевание всегда протекает в хронической форме, можно добиться только длительной ремиссии. Мы его лечим, снимаем обострения и всегда стараемся максимально продлевать ремиссию.
Какие основные факторы риска при псориазе?
Первый, думаю, наследственный. Безусловно, влияет экология, значительно чаще псориаз возникает в районах Крайнего Севера и т.п. Очень существенно влияние стрессов, курения, употребления алкоголя, ожирения. Последние необходимо исключать при лечении заболевания, для эффективного лечения обязательно соблюдения правильного образа жизни и режима питания.
От чего состояние пациента при псориазе может еще ухудшиться?
Особенно серьезное негативное влияние оказывает алкоголь. Пациенты сами нередко отмечают, что рюмка-другая могут почти мгновенно спровоцировать высыпания и обострения заболевания. Для длительной ремиссии необходимо максимально исключить провоцирующие факторы.
Существуют ли какие-то правила лечения псориаза, связанные с течением болезни?
Псориаз может протекать по-разному, бывают зимние, летние и смешанные формы болезни. При летней форме очень сильно вредит солнце, как только кожа подвергается длительному воздействию солнечных лучей, появляются высыпания. При зимней — наоборот, когда пациент загорает, чувствует себя значительно лучше, а высыпания не появляются. При смешанной форме проявления болезни могут появляться вне зависимости от солнечных лучей и других климатических и календарных факторов.
При зимней форме я рекомендую санаторно-курортное лечение в летнее время, при летней – наоборот. Правильный выбор сезона существенно влияет на состояние, в таких случаях пациент чувствует себя гораздо лучше.
Как добиться длительной ремиссии при псориазе?
Если говорить о зимней форме, которая наиболее распространена, то сейчас есть методы лечения, когда мы применяем мази ежедневно, а потом, чтобы поддержать ремиссию, мы используем мази через день, далее 2 раза в неделю, потом 3-4 раза в месяц. Это обязательно, чтобы поддержать кожу в хорошем состоянии. Необходимо понимать, что у пациента в период обострения серьезно страдает качество жизни, болезнь с настолько вульгарными высыпаниями приносит социальный ущерб больному. Пациенты часто стесняются идти на работу, поддерживать социальные контакты. Поэтому разрабатываются схемы, которые позволяют достаточно быстро погасить обострение. Важно понимать, что терапию псориаза, в том числе в той схеме, которую я описала, должен проводить врач – это касается любой формы.
Что должен делать пациент с псориазом, который хочет поддерживать достигнутый эффект от лечения?
Постоянно обследоваться, выполнять рекомендации, и, как я уже сказала вести правильный образ жизни и соблюдать режим питания. Ещё раз хочу обратить внимание, что необходимо исключить алкоголь, курение, и, по возможности, стрессы. Необходимо носить простую хлопчатобумажную одежду – псориаз «не любит», когда его раздражают. Еще один важный момент — использование натуральных, либо гипоаллергенных стиральных порошков, чтобы не раздражать кожу. При использовании грубых тканей, агрессивной бытовой химии могут появиться микротрещины, царапины, они раздражаются, и на этих местах обязательно высыпает.
Есть ряд рекомендаций по уходу за кожей. Есть специальные косметические средства, не раздражающие кожу и увлажняющие её (гели, шампуни и т.п.), необходимо использовать именно их. Хочу подчеркнуть, что при псориазе имеет место сухость кожи, и увлажнение её при уходе помогает предотвратить высыпания.
Существуют народные средства, которые якобы помогают от псориаза и широко рекламируются — как вы относитесь к этим методам, эффективны ли они?
Действительно, нередко используют чистотел, по совету знакомых или знахарей. Но сок чистотела сильно раздражает кожу, что, как правило, негативно сказывается на состоянии, после применения чистотела наступает резкое обострение. Я убеждена, что любое самолечение при псориазе приводит к плачевным последствиям. По рекламе тоже лечиться никому не рекомендую, вероятность, что без дерматолога можно достичь ремиссии и при этом не навредить себе, практически равна нулю. Перед назначением того или иного препарата необходимо тщательное обследование. Врач всегда назначает протестированные, апробированные и доказанные препараты.
Запишитесь на приём к Полине Александровне Степановой на сайте или по телефону (4012) 33-44-55.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТААллергический ринитАллергия на холодДерматитЗудЛишайМазиМази от воспаленияМазьМазьПокраснениеПротивовоспалительные каплиПсориазСредства после укусов насекомыхТаблетки от воспаленияЧесотка
Содержание статьи
- Состав
- Фармакологическое действие
- Мазь Акридерм, показания и инструкция к применению
- Как использовать
- Побочные эффекты
- Противопоказания
- Аналогичные препараты
- Задайте вопрос эксперту по теме статьи
Распространенность аллергии — вполне естественно, с нашим организмом каждый день контактирует множество веществ, различной степени аллергенности. Сюда входит не только то, что мы вдыхаем или употребляем в пищу, но также и то к чему мы прикасаемся. Порошки, продукты, средства для уборки, шампуни, мыла, духи, косметика и так далее. И не со всем этим мы взаимодействуем по своей воле.
Для борьбы с аллергическими заболеваниями, которые характеризуются кожными проявлениями и применяется Акридерм. Однако он способен бороться не только с аллергией, но и с другими заболеваниями.
Рассмотрим подробно для чего применяется мазь Акридерм и какие предосторожности нужно соблюдать при ее использовании.
Состав
Акридерм представляет собой кремообразную белую субстанцию (иногда с желтоватым оттенком), без специфического запаха. Средство предназначено для наружного применения.
Основа Акридерма — это бетаметазон. Суть его действия заключается в замедлении скапливания лейкоцитов, угнетении фагоцитоза и препятствий высвобождения лизосомальных ферментов, а также медиаторов воспаления.
Помимо вышеописанного, в состав входят и вспомогательные вещества: пропиленгликоль, вазелин и другие. В своем большинстве не играют ключевой роли, но в итоге помогают бетаметазону лучше выполнять свою функцию.
Также в состав мази входят парафин, пропиленгликоль, вазелин и другие вспомогательные вещества.
Нет времени читать длинные статьи? Подписывайтесь на нас в соцсетях: слушайте фоном видео и читайте короткие заметки о красоте и здоровье.
Мегаптека в соцсетях: ВКонтакте, Telegram, OK, Viber
Фармакологическое действие
Активный компонент способствует:
- Уменьшению воспаления
- Снижению аллергических проявлений
- Сужению сосудов и уменьшению проницаемости сосудистых стенок
- Устранению зуда и неприятных ощущений в местах поражения
Препарат обладает антипролиферативным действием – его использование приводит в норму уплотненную шероховатую кожу.
Эффект достигается быстро: шелушение, отечность, раздражение, болезненные ощущения, зуд и другие проявления начинают ослабевать уже через несколько минут после нанесения мази на область воспаления.
Мазь Акридерм, показания и инструкция к применению
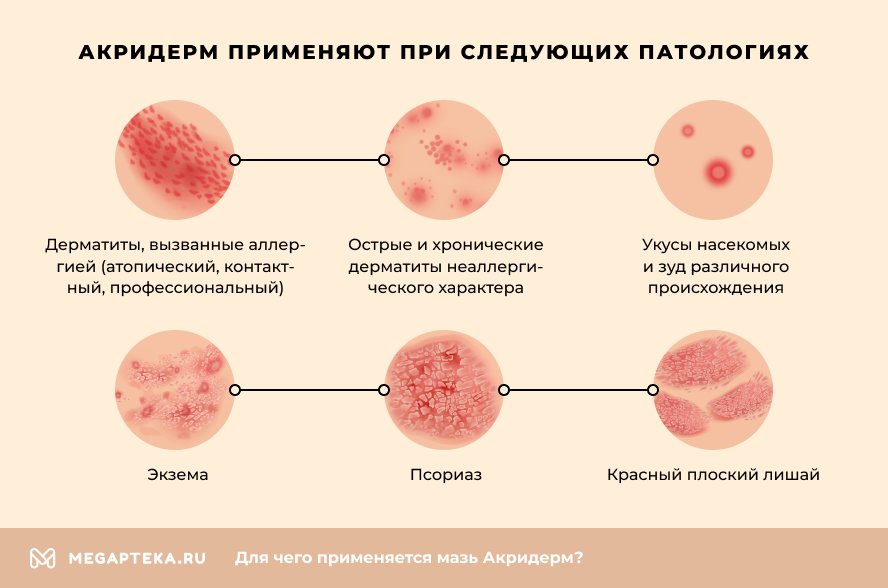
Акридерм используют при следующих патологиях:
- Дерматиты, вызываемые аллергией (атопический, контактный, профессиональный)
- Острые и хронические дерматиты неаллергического характера
- Псориаз
- Экзема
- Красный плоский лишай
- Буллезные дерматозы
- Экссудативная многоморфная эритема
Также мазь акридерм помогает ликвидировать последствия укусов насекомых и способствует заживлению расчесов при зуде различного происхождения.
Как использовать
Перед применением Акридерма обязательно проконсультируйтесь с дерматологом и внимательно изучите прилагаемую инструкцию.
Мазь используется в острой фазе, в том числе при мокнущих кожных поражениях. Ее наносят тонким слоем на область очага воспаления и слегка втирают. За сутки средство используют дважды. Допускается более частое применение на локтях, ладонях, стопах (участках с более плотной кожей).
Лечебный курс составляет не более 3-4 недель. При отсутствии улучшений необходима повторная консультация врача и уточнение диагноза.
Побочные эффекты
Нежелательные проявления в большинстве случаев носят невыраженный характер. Проявляются на коже:
- Сухостью и раздражением
- Растяжками (стриями)
- Потницей
- Ослаблением естественной пигментации
- Контактным дерматитом аллергического происхождения
- Избыточным ростом волос на теле
Нанесение на участки больших размеров иногда вызывает системные побочные эффекты ГКС – повышение сахара в крови и его появление в моче, обратимое угнетение функции коры надпочечников.
Противопоказания
Средство нельзя использовать, если наблюдаются:
- Непереносимость мазевых компонентов
- Туберкулез кожи
- Вирусные инфекции, проявляющиеся симптоматикой на кожных покровах
- Кожные реакции после прививок
- Розацеа
- Открытые раны
- Онкологические патологии кожи
Акридерм не должен применяться для лечения детей грудного возраста.
Аналогичные препараты
Аналоги используются при отсутствии Акридерма. Заменить препарат могут средства, имеющие в своем составе идентичные активные компоненты (полные аналоги) или активные вещества со сходным механизмом действия (групповые аналоги).
К полным аналогам относятся:
- Целестодерм
- Бетаметазон
- Белодерм
В состав этих препаратов, как и в Акридерм, входит бетаметазон.
Групповые аналоги:
- Адвантан
- Момедерм
Активным веществом этих средств являются ГКС, поэтому они обладают сходным механизмом действия с Акридермом.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.
Выпускающий редактор
Эксперт-провизор
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда
Эффективное лечение псориаза подобрать достаточно трудно, многие препараты стоят дорого и при этом не дают нужного результата. Однако устранение острой симптоматики патологии во многих случаях возможно и недорогими лекарствами, самое главное — это соблюдение всех рекомендаций врача.
Принципы лечения псориаза
Лечение псориаза больному назначает дерматолог. В острую фазу болезни оно состоит из использования:
- медикаментов, оказывающих системное воздействие;
- физиотерапии;
- наружных средств — мазей, болтушек, шампуней, лосьонов.
Таблетки, капсулы, инъекционные средства больным псориазом назначают, если наружная терапия не приводит к положительным изменениям, и в том случае, если тело уже изначально поражено более чем на 20%.
Многим больным может потребоваться медикаментозное лечение от психотерапевта, так как рецидив патологии часто провоцируется стрессами, депрессивными состояниями, внутренним напряжением.
Цель лечение больных с псориазом — восстановление нормальной структуры кожного покрова, устранение воспаление, укрепление иммунитета. Терапия считается в том случае эффективной, если после окончания курса обострения псориаза не наблюдаются, по крайней мере, в течение года.
Системная медикаментозная терапия
Терапия каждому больному подбирается индивидуально. В схему лечения могут входить:
- Иммуномодуляторы (Полудан, Тимолин). Повышают иммунитет, снижают тяжесть воспалительной реакции, нормализуют обменные процессы.
- Иммунодепрессанты. Подавляют естественную защиту, в результате чего снижается интенсивность основных проявлений болезни — зуда, гиперемии и отечности кожи. Иммунодепрессанты (Метотрексат, Циклоспорин) используют только при тяжелых формах псориаза с частыми и продолжительными обострениями.
- Энтеросорбенты (Уголь активированный, Полисорб). Очищают организм от шлаков и токсинов, что ускоряет восстановление кожного покрова.
- Антигистаминные средства (Кларитин, Супрастин, Эриус). Уменьшают зуд и отечность.
- Гепатопротекторы (Карсил, Гептрал). Поддерживают функции печени, способствуют ее восстановлению.
- Седативные средства (Деприм, Персен). Оказывают успокаивающий эффект, несколько снижают зуд, улучшают ночной сон.
Новые разработки от псориаза — это лекарства, содержащие моноклональные антитела. Биопрепараты снижают активность клеток, отвечающих за пролиферацию тканей, и нормализуют клеточное деление. Экспериментальное использование моноклональных антител доказало их эффективность в 90% случаев.
Назначаются биопрепараты строго по показаниям. Самый существенный их недостаток — высокая стоимость, поэтому такое лечение могут позволить себе только единицы.
Особенности использования наружных средств
При устранении псориаза лечение препаратами недорогими, но эффективными — оптимальный вариант, так как во время обострения больному требуется большое количество лекарств, предназначенных для местного использования. Однако необходимо знать о том, что всевозможные мази, крема, лосьоны подбираются исходя из стадии заболевания:
- при обострении применяют мази с противовоспалительным, противозудным и антисептическим эффектом;
- в стационарную стадию нужны препараты, способствующие рассасыванию бляшек и восстанавливающие нормальную структуру кожного покрова;
- в стадию обратного развития псориатических очагов применяются средства, оказывающие увлажняющий эффект.
У больных псориазом очень часто даже на фоне ремиссии на теле остается один-два очага небольших размеров. Их постоянно необходимо обрабатывать смягчающими кремами и мазями, это уменьшает вероятность перехода болезни в острую стадию.
Негормональные наружные средства
Подобрать оптимальный препарат для наружного нанесения практически никогда не удается с первого раза. Больным иногда приходится по нескольку раз менять схемы лечения, применяя разные виды местных препаратов.
При легком и среднетяжелом протекании болезни лечение начинают с использования мазей, системные лекарства не используют. Наружные средства от псориаза в своем составе могут содержать солидол, березовый деготь, нефть, витамины. Какое из этих средств будет самое лучшее предугадать заранее невозможно, поэтому необходимо опираться на опыт врача и свои финансовые возможности.
Мази с солидолом
Солидол хорошо проникает вглубь кожного покрова и оказывает противовоспалительное воздействие. Мази на основе солидола применяются в острую стадию болезни, и их использование оказывает сразу несколько эффектов:
- уменьшается шелушение и зуд;
- кожа смягчается;
- нормализуются обменные реакции в эпидермисе;
- ускоряется заживление очагов.
Солидоловые мази необходимо использовать длительно. Средний курс их нанесения — 2 месяца.
Препараты с солидолом не наносят на открытые раны и не применяют во время беременности.
Мазей с солидолом в аптеках десятки видов. Стоимость препаратов от 100 до тысячи и более рублей. На основе чистого солидола можно приготовить наружные средства и самостоятельно. В список аптечных средств от псориаза, содержащих солидол, входят:
- мазь Рыбакова;
- Антипсор;
- Унгветол;
- Псорилам;
- Карталин;
- Мазь Макеева.
Каждый препарат используют согласно приложенной к нему инструкции.
Мази на основе дегтя
Натуральный деготь получают из древесины березы путем ее перегонки. Мази от псориаза в составе содержат от 3 до 5% дегтя, их применение:
- устраняет воспаление и гиперемию;
- дезинфицирует кожный покров;
- оказывает антисептический эффект;
- уменьшает жжение и зуд;
- способствует заживлению гнойничков.
Дегтярные наружные средства помогают предотвратить дальнейшее разрастание псориатических очагов, препятствуют присоединению вторичной инфекции, ускоряют заживление эпидермиса. Использовать их можно при очагах на ногах, стопах, руках. Однако врачи не советуют наносить такие мази на большую часть поверхности тела, так как это может ухудшить работу почек.
Деготь содержат препараты Альфозил, Берестин, Коллоидин. На основе чистого березового дегтя готовятся домашние наружные средства.
Мази с нафталанской нефтью
Медикаменты на основе нафталана обезболивают, способствуют регенерации нервных волокон, расположенных в дерме, улучшают обменные процессы в дерме. Мази с нафталанской нефтью применяют в стационарную стадию болезни с целью ускорения восстановления кожного покрова. Нафталанскую нефть содержат такие медикаменты как:
- Нефтесан;
- Псори-Нафта;
- Нафтадерм;
- Лостерин;
- Нафталановая мазь.
По выраженности терапевтического эффекта нафталановые средства часто сравнивают с гормональными препаратами. Применять их также необходимо коротким курсом, так как продолжительное нанесение может привести к повышенной сухости кожи.
Индифферентные мази
В основе таких средств — ланолин или отработанное сало. Активных компонентов в составе мало. Индифферентные средства применяются на начальном этапе псориаза и в стадию ремиссии. Их нанесение способствует размягчению корок, удалению чешуек, защищает кожный покров от попадания в него патогенных микроорганизмов. Распространенные и при этом недорогие индифферентные мази:
- Салициловая;
- Цинковая;
- Цинокап;
- Паста салицилово-цинковая.
Индифферентные мази рекомендуется начинать наносить сразу после обострения высыпаний. Иногда их применение в совокупности с диетой и использованием антигистаминных средств помогает остановить дальнейшее прогрессирование псориаза.
Витаминизированные мази
Наружные средства с витамином D оказывают иммуностимулирующий эффект, усиливают восприимчивость эпидермиса к ультрафиолету, снижают скорость деления клеток. В составе витаминизированных мазей находится синтетический аналог витамина D3 — кальципотриол. Такие средства часто используют вместе с физиотерапией, что усиливает терапевтический эффект. При псориазе используют:
- мазь Кальципотриол;
- Дайвонекс;
- Ксамиол;
- Дайвобет
Медикаменты с кальципотриолом не назначают пациентам младше 18 лет. Их применение может привести к обострению болезни, что является показанием для отмены лекарства.
Гормональные наружные средства
Мази, содержащие стероиды, от псориаза назначают в тех ситуациях, когда устранить симптоматику обычными средствами не удается, либо больным с тяжелой формой болезни.
Таблица гормональных мазей, применяемых при псориазе:
| Название | Действующий компонент | Эффект от применения | Стоимость |
| Адвантан (гель, эмульсия, мазь) | Метилпреднизолона ацепонат | Подавляет воспалительный процесс, оказывает противоаллергическое воздействие, избавляет от зуда | От 500 рублей |
| Белодерм (крем, мазь) | Бетаметазон | Оказывает противозудный, противовоспалительный эффект, уменьшает отечность | От 100 рублей |
| Кловейт | Клобетазол | Оказывает противоаллергический и противозудный эффект, улучшает регенерацию эпидермиса | От 300 рублей |
| Латикорт | Гидрокортизона бутират | Быстро снимает зуд и красноту, хорошо впитывается в кожный покров | От 150 рублей |
Гормональные мази быстро купируют воспаление, убирают отечность, избавляют от зуда и дискомфортных ощущений. Наносят их тонким слоем на очаги поражения 2-3 раза в день. После устранения острой симптоматики переходят на использование негормональных медикаментов.
Стероиды вызывают привыкание, избежать этого можно, только если полностью соблюдать инструкцию по применению выбранного медикамента.
Гормональные наружные средства подбирают и, учитывая место расположения бляшек. При устранении высыпаний на лице можно использовать Фторокорт, Синафлан, Белодерм.
Лечение псориаза на голове
При распространении псориатических очагов на волосистую часть головы больному назначают то же лечение, что и при других локализациях болезни. Однако, вместо мазей врачи рекомендуют использовать лосьоны, такие как:
- Белосалик;
- Дипросалик;
- Каламин;
- Дайвонекс.
Лосьоны легко распределяются по очагу воспаления, не приводят к запутыванию волос, быстро впитываются, незаметны на прядях и коже в отличие от мазей.
Лечение дополняется также использованием лечебных и профилактических шампуней. В острую фазу болезни необходимо применение шампуней, содержащих:
- Кетоконазол. Это противогрибковый компонент, снимающий зуд и способствующий устранению раздражения. В данную группу шампуней входит Низорал, Себозол, Кетозорал.
- Деготь. Оказывает антисептический эффект, размягчают бляшки, избавляет от дискомфортных ощущений. Деготь содержат шампуни Псорилом, Фридерм Деготь, Тана, Альгопикс.
- Салициловую кислоту или цинк. Способствуют рассасыванию бляшек, оказывают антивоспалительное воздействие, смягчают кожу. В эту группу входят такие шампуни как Либридерм цинк, Скин-кап, Деркос Виши, Биорга Сквафан.
Лечебными шампунями необходимо периодически пользоваться и во время ремиссии псориаза. Для постоянного мытья волос лучше использовать детские шампуни, так как в них нет раздражающих компонентов — красителей, ароматизаторов, химических добавок.
Китайские наружные средства
Китайская медицина достигла неплохих успехов в лечении кожных патологий, в том числе и псориазе. Наружные средства в Китае разрабатываются на основе натуральных компонентов и экстрактов растений, поэтому они редко вызывают побочные эффекты. Самыми популярными китайскими препаратами, применяемыми для местной терапии против псориаза, считаются:
- крем Король кожи;
- мазь Psoriasis cream;
- лосьон Фуфан;
- Нано-гель;
- крем Yiganerjing.
Китайские средства необходимо приобретать только у официальных поставщиков препаратов, так как на рынке часто продают подделку. И необходимо точно знать все особенности нанесения наружных средств, так как от этого зависит эффективность их применения и отсутствие нежелательных реакций.
Недорогое лечение псориаза обычными аптечными средствами возможно. Чтобы добиться быстрого наступления стойкой ремиссии необходимо терапию начинать сразу вначале обострения. Препараты должен подобрать врач, а больному необходимо изменить питание, улучшить уход за телом и минимизировать влияние провоцирующих болезнь факторов.
Такие препараты достаточно легкие в применении и очень удобные. Мазь от геморроя способствует устранению зуда и жжения в перианальной области, а также способствует заживлению тканей в области ануса. В данной статье мы приведем примеры наиболее востребованных свечей и мазей от этого неприятного заболевания.
Гепариновая мазь
Довольно часто используют её для лечения от геморроя. Она обладает антикоагулянтным эффектом. Это гепарин содержащая мазь. Гепарин также вырабатывается тучными клетками в организме человека. Данное вещество способствует разжижению крови, а также обладает против отёчным и противовоспалительным эффектами. В лечебных целях препарат улучшает кровообращение, а также устраняет воспаление в области геморроидального узла.
Троксевазиновая мазь
Троксерутин — эффективное вещество этого препарата. Он обладает эффектом венотоника и ангиопротекторным действием. Обладает противовоспалительным эффектом, антитромботическим действием, улучшает тонус сосудистой стенки и укрепляет ее.
Троксерутин
Препарат подобный Троксевазину. В его основе заложено тоже самое действующее вещество. Также, подобно предыдущему препарату, обладает противовоспалительным эффектом, ангиопротекторным действием, снимает отечность и устраняет зуд. Следует учесть, что мазь стоит наносить только на неповрежденные участки в зоне геморроидальных узлов.
Безорнил
Препарат состоит из биологически активных веществ. В основные его активные вещества с противоотечным эффектом, антисептическим и обезболивающим действием. Свечи и мазь от геморроя этого бренда устраняют зуд, улучшают кровообращение в зоне геморроидального узла и способствуют быстрому заживлению поврежденных участков.
Проктозан
Эффективный препарат немецкого производства в борьбе с внутренним геморроем. Обладает противовоспалительным эффектом, а также способствует быстрой регенерации тканей. Также компоненты препарата способствуют антисептическому действую, подсушивают область раны, ускоряют заживление и обезболивают аноректальную область. Также вы можете найти самые дешевые мази от геморроя немецких брендов. Кстати, пройдите по ссылке и вы узнаете ТОП-13 эффективных свечей и мазей от этого патологии.
Мазь Вишневского
Способствует устранению отека в области ануса, устраняет болевой синдром и способствует быстрому заживлению тканей. Препарат содержит в себе натуральные компоненты, в связи с чем, активные вещества быстро поступают в зону поражения. Подсушивают, и заживляет участок поражения, снимают воспаление в быстрые сроки.
Ихтиоловая мазь
Название мази от геморроя — ихтиоловая. Состав её полностью натурален, поэтому препарат позволено использовать беременным и женщинам в период лактации. Активные вещества препараты обладают противовоспалительным эффектом, а также оказывают антисептический эффект и купируют болевой синдром. Помимо этого способствуют остановке кровотечения и скорейшему заживлению тканей.
Из всего вышесказанного уверенно можно сказать, что мази против геморроя достаточно эффективны. Советуем запомнить вышеуказанные мази от геморроя. Но следует помнить, что они оказывают лишь симптоматическое действие, но не влияют на саму причину заболевания. Наиболее эффективный метод терапии — оперативное удаление. В нашей клинике вы сможете пройти диагностику, проконсультироваться у ведущих специалистов данной области, с их помощью подобрать наиболее подходящий метод эффективного лечения геморроя, пройти процедуру и избавиться от этой патологии.
Применяем мазь от геморроя и трещин
Самые распространенные патологии прямой кишки — анальные трещины и геморрой. Они диагностируются у четверти взрослого населения и доставляют множество неудобств больному. И анальная трещина, и геморрой поддаются терапии наружными лекарственными средствами, особенно если начать применять их на начальной стадии заболевания.
Что такое геморрой и анальная трещина
Геморрой — варикоз геморроидальных сплетений, расположенных под слизистой оболочкой прямой кишки. Локализация узлов может быть внутренней или наружной, в зависимости от того, какие именно сосуды подверглись изменениям. Анальная трещина — частый спутник геморроя. Возникает на слизистой оболочке прямой кишки, преимущественно на задней части анального сфинктера.
Симптомами заболевания становятся острые боли во время дефекации, кровотечения, зуд и жжение в прямой кишке (на начальной стадии — после дефекации, на 3-4 стадиях — в любое время, включая состояние покоя).
Анальная трещина характеризуется болями в заднем проходе после дефекации, которые могут сохраняться длительное время — от нескольких минут до 12 часов и дольше. Кроме того, для анальной трещины характерны скудные кровянистые выделения при дефекации, небольшие следы крови на туалетной бумаге. Сильные кровотечения возникают крайне редко.
Внешне внутренний геморрой выглядит как выпячивания красного или ярко-розового цвета, наружный — в виде округлых упруго-мягких образований возле анального отверстия, при тромбозе приобретающих синюшный цвет. Анальная трещина имеет – это разрыв слизистой области анального канала, в большинстве случаев располагается по задней поверхности, разрыв слизистой имеет форму треугольника основанием кнаружи.
Методы лечения геморроя и анальных трещин
Чтобы устранить причины, вызвавшие формирование геморроя и анальных трещин, требуется комплексный подход. Первостепенное значение при этом занимает нормализация питания и профилактика запоров, которая состоит в обогащении рациона клетчаткой, увеличением поступающих в организм объемов жидкости и улучшением перистальтики кишечника. Также начиная с первой стадии заболевания рекомендовано начать медикаментозное лечение.
Посредством приема препаратов местного и системного воздействия можно устранить причины геморроя и анальных трещин, смягчить последствия их негативного влияния на сосуды и ткани прямой кишки, устранить симптомы заболевания.
Препараты для приема внутрь
Таблетки от геморроя и анальных трещин делятся на несколько групп, для каждой из которых свойственна определенная сфера воздействия:
- препараты, укрепляющие сосудистые стенки и делающие их менее проницаемыми — Детралекс, Гинкор форте, Флебодиа 600, Венарус, Троксевазин;
- лекарства, стимулирующие регенерацию слизистой — Литовит Б;
- обезболивающие и противовоспалительные средства — Диклофенак, Кетопрофен, Индометацин;
- препараты, останавливающие кровотечения (гемостатики) — Викасол, Дицинон, Этамзилат;
- слабительные препараты — Лактулоза, Дюфалак, Макрогол 4000 и другие.
Главная особенность препаратов для перорального приема — комплексное восстановление происходящих в организме процессов и возможность появления побочных реакций. Они хороши для устранения основных причин заболевания и снимают симптоматику не очень активно. Для их применения нужно одобрение врача.
Ректальные свечи
Ректальные свечи относятся к препаратам местного действия. Их применение при геморрое и анальных трещинах помогает снять симптомы болезни, улучшить состояние геморроидальных сплетений, а также уменьшать воспаление и ускорять регенерацию тканей.
Наиболее популярными и эффективными считаются следующие суппозитории:
- Проктозан;
- Постеризан;
- Поктоседил;
- Натальсид.
Основное достоинство ректальных свечей — отсутствие системного действия на организм. В большинстве случаев они никак не влияют на состояние внутренних органов. Еще одно преимущество суппозиториев — удобство применения. Для улучшения состояния их используют перед сном раз в сутки, редко — дважды в сутки.
Мази от геморроя и трещин
Использовать мазь при геморрое и трещинах намного удобнее, чем, например, свечи. По силе воздействия на сосуды и слизистую оболочку прямой кишки и анального отверстия они не уступают пероральным средствам, но отличаются от них отсутствием системного воздействия на организм.
Фармацевтическими компаниями производится несколько десятков мазей от геморроя и трещин, среди которых наиболее эффективными считаютсяследующие препараты:
|
Наименование мази |
Действующие вещества |
На что действует мазь |
|
Гепариновая мазь |
Гепарин |
Способствует регенерации тканей, уменьшает боль и снимает зуд, препятствует образованию тромбов или рассасывает их. |
|
Мазь Вишневского |
Касторовое масло, порошок ксероформа, березовый деготь |
Оказывает антисептическое действие, заживляет трещины, усиливает кровообращение. |
|
Троксевазин |
Троксерутин |
Оказывает венотонизирующее, венопротекторное и противоотечное действие. Снимает воспаление и препятствует образованию тромбов. |
|
Гепатромбин |
Гепарин, преднизолон, лауромакрогол 600 |
Оказывает антикоагулятивное, противовоспалительное действие, препятствует образованию тромбов, уменьшает боль и зуд. |
|
Мазь Флеминга |
Экстракты гамамелиса, календулы, конского каштана, оксид цинка и ментол |
Обладает противовоспалительным, антисептическим, обезболивающим и успокаивающим действием. Уменьшает проницаемость сосудистых стенок, улучшает микроциркуляцию, способствует формированию местного иммунитета, ускоряет регенерацию тканей. |
|
Ихтиоловая мазь |
Ихтиол |
Обладает антисептическим, противовоспалительным и противозудным свойствами. |
|
Мазь Релиф |
Фенилэфрин, масло печени акулы |
Оказывает противовоспалительное, регенерирующее и обезболивающее действие. |
|
Мазь Постеризан |
Инактивированные микроорганизмы E. coli |
Стимулирует регенерацию тканей, восстанавливает тонус сосудов и уменьшает их проницаемость. |
|
Мазь Безорнил |
Синтетический мускус и безоар, карбонат цинка, янтарь, борнеол, жемчуг |
Оказывает противоотечное и обезболивающее действие. Уменьшает зуд, снимает воспаление, останавливает кровотечение. |
|
Мазь Ауробин |
Лидокаин, пантенол, преднизолон |
Обезболивает, уменьшает воспаление и зуд, действует как антисептик, усиливает регенерацию тканей. |
|
Мазь Проктоседил |
Гидрокортизон, гепарин, фрамицетин, бензокаин, бутамбен и эскулозид |
Оказывает обезболивающее, противовоспалительное и антисептическое средство. Уменьшает риск образования тромбов. |
Любая мазь от геморроя и трещин назначается врачом, так как у препаратов, перечисленных в таблице, имеются противопоказания и показания, которые необходимо учитывать при их назначении отдельно взятому пациенту.
Как правильно применять мази от геморроя и трещин
Чтобы лекарства принесли пользу, важно правильно применять мазь от геморроя и трещин:
- Перед использованием средств необходимо тщательно промыть область ануса теплой водой с мягким не ароматизированным мылом, желательно детским.
- Обсушить кожу перианальной области салфетками из хлопка или микрофибры (они мягкие, хорошо абсорбируют влагу).
- Крем или мазь при геморрое и анальных трещинах нужно наносить тонким слоем.
- Жирные мази (Вишневского, Троксевазин, мазь Флеминга) рекомендуется применять в виде аппликаций. Для этого мазь наносят на ватный диск или марлевую салфетку, а затем прикладывают к геморроидальным узлам и трещинам на несколько часов.
- При наличии в комплекте насадки на тубу для введения мази в прямую кишку, что практикуется при наличии внутренних узлов и трещин, необходимо предварительно опорожнить кишечник, и только потом вводить препарат. Чтобы облегчить процедуру, можно смазать насадку вазелином или любым маслом.
Важно! Нельзя использовать одновременно два препарата местного действия — свечи и мазь или два наименования мази.
Как получить консультацию проктолога
Если у вас остались вопросы относительно применения мазей при геморрое и анальных трещинах, вы можете задать их нашему специалисту. Заполните форму для связи с ним, укажите свои контакты (адрес электронной почты) и задайте интересующий вопрос.