Уреапласт – это средство для удаления ногтевых пластин, пораженных грибком, в домашних условиях. Средство широко применялось во время СССР, однако сейчас не производится. Препарат отличается рядом побочных эффектов, из-за которых его использование для самостоятельного лечения достаточно проблематично.
Форма выпуска и состав
Препараты для удаления ногтевой пластины
Уреапласт представляет собой пластырь, который накладывается на каждый ноготь, пораженный грибком. Он представляет собой клейкую тканевую ленту, пропитанную мочевиной. Это вещество способствует отслаиванию ногтевых пластин путем их размягчения.
В составе средства также присутствует ланолин, обеспечивающий защиту околоногтевых валиков, и пчелиный воск, смягчающий кожу и ускоряющий размягчение ногтевых пластин.
Сегодня препарат не производится, поэтому приобрести его практически невозможно. Тем не менее у некоторых людей остались запасы этого средства, которое отличается долгим сроком хранения.
Несмотря на то что Уреапласт больше не производят, в аптеках представлены аналоги этого средства, применяемые при грибке ногтей.
Пластырь представляет собой крупную клейкую ленту квадратной формы, которую необходимо разрезать на кусочки нужного размера.
Фармакологические свойства препарата
Отслаиванию пораженного ногтя от ногтевого ложа
Фармакологические свойства Уреапласта обусловлены компонентами, входящими в состав препарата. Основным действующим веществом является мочевина. Она способствует размягчению ногтевых пластин. Это приводит к самостоятельному бережному отслаиванию пораженного ногтя от ногтевого ложа.
Ланолин защищает кожу вокруг ногтя. Это предотвращает ее шелушение и повреждение из-за агрессивного воздействия мочевины. В то же время ланолин глубок питает и смягчает сами ногти, обеспечивая более быстрое действие мочевины.
Натуральный пчелиный воск также обеспечивает защиту здоровой кожи и эффективный транспорт действующих веществ пластыря вглубь ногтевой пластины.
Показания к применению
Уреапласт в инструкции по применению предлагается использовать в качестве средства для радикального лечения грибка ногтей. Пластырь полностью удаляет ногтевую пластину, пораженную грибком, тем самым быстро и безболезненно избавляя от заболевания.
Применять средство рекомендовано в следующих случаях:
- запущенный онихомикоз;
- рецидивирующий онихомикоз;
- неэффективность медикаментозной терапии;
- ограничения на проведение медикаментозного лечения.
Несмотря на радикальность метода, удаление ногтевых пластин на сегодняшний день является одним из самых надежных способов избавления от грибка. Размягченный ноготь быстро отходит от ногтевого ложа. При правильном уходе, новый ноготь отрастает крепким, здоровым и без следов патогенной микрофлоры.
Правила применения
Правила применения Уреапласта
Инструкция по применению пластыря Уреапласт дает четкие рекомендации к использованию медицинского средства. Чтобы размягчение ногтевых пластин произошло быстро и безболезненно, их сначала нужно подготовить. С этой целью рекомендуется водно-содовая ванночка для ногтей или антисептическая ванночка с борной кислотой, которая также обладает размягчающими свойствами.
После ванночки верхний слой ногтевой пластины нужно снять механическим способом. С помощью специального абразивного бруска для маникюра или обычной пилочки следует удалить размягченные и разрушенные частички ногтя и соскоблить верхний блестящий слой ногтевой пластины.
После соскабливания ногтевой пленки повторно делается ванночка. Для этого лучше использовать мыльно-содовый раствор. Для приготовления ванночки натирается брусок хозяйственного мыла, две столовых ложки смеси растворяются в воде. Следом в ванночку сыпется половина стакана соды. Ногти следует подержать в таком растворе 15-20 минут, а затем вытереть насухо.
Следом ногтевая пластина обезжиривается. Для этого можно использовать спирт, антисептик, либо спиртовые влажные салфетки.
После подготовки на пораженные грибком ногти наклеивается пластырь. Оптимальное время воздействия – 6 часов. Затем пластырь удаляется, а размягченные участки ногти счищаются пилочкой. На следующий день процедуру нужно повторить, предварительно сделав ванночку и счистив отмершие участки ногтевой пластины.
Чтобы ноготь полностью отошел от ногтевого ложа, потребуется до пяти сеансов использования пластыря Уреапласт. Процедуру можно проводить ежедневно или через день. В это время важно обеспечить защиту ногтей от механических повреждений.
После того, как ноготь полностью отойдет от ложа, необходимо смазать кожу противогрибковым кремом или антибиотиком и наложить повязку. Такую повязку нужно носить 7 дней, ежедневно меняя ее. Это необходимо для устранения отдельных спор грибка, которые могут остаться на ногтевом ложе, и защиты мягкого ложа от повреждений при выполнении бытовых дел.
Как правило, через неделю слабая ногтевая пластинка окрепнет настолько, что повязку можно снять. В первый месяц после удаления ногтя следует избегать ударов и случайных травм, в противном случае растущий ноготь может быть поврежден и расти неправильно.
Пластырь Уреапласт можно применять для лечения грибка на руках и на ногах. Полное восстановление ногтя после размягчения и удаления ногтевой пластины занимает от двух месяцев, в зависимости от скорости роста ногтей у конкретного пациента.
Противопоказания и меры предосторожности
Абсолютных противопоказаний, кроме индивидуальной непереносимости компонентов состава, пластырь не имеет. Применять его можно только наружно, накладывая на ноготь. Клеить пластырь на кожу тела запрещено.
При беременности и лактации применять средство можно, но с осторожностью. Из-за местного действия препарат никак не влияет на течение беременности и развития плода, но целесообразность использования средства зависит от тяжести грибкового поражения ногтевых пластин. В некоторых случаях врач может порекомендовать временно не лечить грибок, отложив медикаментозную терапию и удаление ногтя на послеродовой период.
Детям до 14 лет использовать пластырь не рекомендовано. Это связано с тем, что их ногтевые пластинки значительно тоньше, чем у взрослых, поэтому неосторожное использование средства с мочевиной может привести к повреждению ногтевого ложа и тогда ногти будет сложно восстановить.
Пожилым пациентам может потребоваться больше пяти процедур использования пластыря, так как ногтевые пластинки с возрастом утолщаются. В этом случае рекомендовано проконсультироваться с врачом о возможности применения средства и других вариантах противогрибковой терапии.
Побочные эффекты
Аллергия на компоненты средства проявляется высыпаниями на коже вокруг ногтя
Системных побочных эффектов при использовании пластыря не наблюдается. В месте наложения средства возможно кратковременное ощущение жжения, покалывания и боли, которое проходит в среднем через полчаса после наложения пластыря. После удаления пластыря может наблюдаться покраснение и отек кожи вокруг ногтя.
Прекратить использование средства необходимо в том случае, если дискомфорт не проходит через полчаса и человек чувствует сильную боль. Эти симптомы могут свидетельствовать об аллергической реакции.
Аллергия на компоненты средства проявляется высыпаниями на коже вокруг ногтя, гиперемией и сильным отеком. Все это сопровождает выраженный зуд. При аллергии пластырь удаляется, проводится симптоматическое лечение.
Стоимость и аналоги
Заменить пластырь можно лаками для ногтей от грибка
Уреапласт больше не производится, цена на него неизвестна, но люди покупают его полный аналог – пластырь Онихопласт. Стоимость средства зависит от его размера. Небольшой пластырь, 15 см, обойдется примерно в 100-150 рублей, большая упаковка (30 см) стоит порядка 250-300 рублей.
Заменить пластырь можно лаками для ногтей от грибка – это средства Лоцерил, Микоспор, Онихелп. Они не удаляют ноготь, а лечат грибок, покрывая ногтевые пластины тонкой эмалью с лечебным составом. Для удаления ногтевых пластин можно воспользоваться средствами Микопласт, Оксопласт, Фунгипласт, в составе которых присутствует щавелевая кислота.
Отзывы о препарате
Ниже представленные отзывы в одинаковой мере относятся к пластырям Уреапласт и Онихопласт, так как эти средства являются абсолютными аналогами.
Алена, 27 лет
«Купила в аптеке пластырь, устав бороться с грибком растворами и мазями. Средство успешно избавило от проблемы за неделю. Правда, вместе с грибком «ушел» и ноготь, теперь применяют меры по ускорению его восстановления.»
Ирина, 37 лет
«Онихопласт отлично работает, но использовать его надо осторожно. Случайно повредила палец после курса использования пластыря и ноготь вырос кривым.»
Валентина, 57 лет
«Уреапласт нашла в аптечке, лежал там много лет, но несмотря на это сохранил свои свойства. Пластырь использовать легко и просто, он не вызывает раздражения и не печет, но вот носить его неудобно – постоянно сползает. На лечебный эффект это не влияет никак, избавилась от грибка за пару дней.»
Местная терапия онихомикозов
Статьи
© Национальная академия микологии ( www.mycology.ru ).
проф. А.Ю. Сергеев, засл. врач РФ, акад. Ю.В. Сергеев, В.И. Лысенко, М.О. Тарасова, Н.В. Савченко, Е.В. Кудрявцева
2. Местная терапия онихомикозов
Местную противогрибковую монотерапию можно назначать при значениях КИОТОС от 1 до 3-6. Этому соответствует поверхностная форма онихомикоза или его дистальная форма при поражении не более 1/3 длины ногтя. При больших значениях клинического индекса (дистальная форма с поражением 1/2 или не более 2/3 длины ногтя) вероятность успешного лечения снижается, особенно на медленно растущих ногтях. Местную терапию целесообразно проводить и при поражении только 1 или 2-3 ногтей. Эти и другие факторы, влияющие на выбор местной терапии, приведены в табл. 2.
Редким показанием к местной терапии является устойчивость возбудителя онихомикоза ко всем системным препаратам.
Таблица 2.
Факторы, влияющие на выбор местной терапии
|
Категория |
Факторы |
|
Объективные клинические характеристики онихомикоза |
Значения в пределах 3-6 по КИОТОС |
|
Течение заболевания |
Поражение не более 3 ногтей |
|
Сопутствующие заболевания |
Любые заболевания и их терапия, являющиеся противопоказаниями к назначению системных противогрибковых средств. Выраженная периферическая ангиопатия. Неудовлетворительное всасывание системных антимикотиков |
|
Особенности пациента |
Быстро растущие ногти, например, у детей и подростков |
|
Субъективные характеристики |
Несогласие пациента на прием системных препаратов. Социально-экономические затруднения для использования системной терапии |
2.1. Двухэтапный подход к местной терапии
Местные противогрибковые препараты содержат очень высокие концентрации действующих веществ, обладающих активностью против грибов-возбудителей онихомикоза. Но эти высокие концентрации создаются только на поверхности ногтевой пластинки, а вглубь, к ногтевому ложу, где расположены наиболее жизнеспособные грибы, действующие вещества-антимикотики не всегда проникают в эффективных концентрациях. Сегодня известны 2 решения этой проблемы. Традиционный подход — использование вспомогательных средств, помогающих удалить пораженные роговые структуры ногтя. При этом обнажается ногтевое ложе, содержащее возбудителей. Этот подход очень эффективен, но не всегда приемлем для пациента, так как занимает много времени.
В последнее десятилетие появились средства для местной терапии онихо-микозов в виде лаков для ногтей. Эти средства обладают улучшенной по сравнению с традиционными препаратами проходимостью через ногтевую пластинку. Однако традиционный подход, позволяющий избавиться от пораженных роговых структур ногтя, рекомендуется и при использовании современных средств.
Основная причина, заставляющая обращаться к кератолитическим средствам, а иногда и хирургическому удалению ногтевой пластинки — выраженный подногтевой гиперкератоз. Толстые гиперкератотические массы между пластинкой и ложем ногтя не имеют упорядоченной структуры, но часто заключают в себе полости — так называемые «тоннели» или «карманы», содержащие колонии грибов. Зарубежные авторы иногда именуют эти образования дерматофитомами, по аналогии с мицетомами или грибковыми телами — образованиями, заполняющими придаточные пазухи носа или каверны в легких при аспергиллезе. Следует заметить, что это явление не является редкой или исключительной разновидностью онихомикоза; оно весьма распространено, особенно среди пожилых пациентов. Проникновение системных антимикотиков в подобные образования и вообще в толщу кератотических масс прогнозируется с трудом и, как правило, невелико; в результате, может сохраняться источник инфекции во время всего курса системной терапии.
По этой причине местное лечение онихомикозов проводится в 2 этапа: сначала удаляют пораженные части ногтя (радикально — хирургическим путем либо постепенно: механически — аппаратом или химически — с помощью кератолитиков), а затем наносят противогрибковые препараты.
2.2. Способы удаления пораженных частей ногтя
Механическое удаление
Механическое постепенное удаление — самый простой и наиболее распространенный способ. Пораженную ногтевую пластинку удаляют с помощью маникюрных пилок и кусачек. Как правило, это делает сам пациент. Механическое удаление пластинки ногтя показано при дистально-латеральном типе поражения, отсутствии выраженного подногтевого гиперкератоза и при поверхностном типе. Механическое удаление рекомендуется и при системной терапии (значения КИОТОС: 6-16) при наличии умеренного гиперкератоза. Метод прост, не травмирует ногтевое ложе, дает хороший косметический результат.
Химическое удаление
Удаление с помощью кератолитических пластырей — способ, распространенный в амбулаторной практике. Такой метод показан при поражении нескольких ногтей, вовлечении всей ногтевой пластинки, матрикса, выраженном гиперкератозе ногтевого ложа.
Используемые в настоящее время пластыри содержат в качестве кератолитического компонента мочевину или салициловую кислоту. Иногда в состав пластыря добавляют антисептик (хинозол, йод) или местное противогрибковое средство вроде кетоконазола. Рецепты наиболее распространенных в практике отечественных врачей пластырей мы поместили в табл. 3.
Таблица 3.
Кератолитические пластыри
|
Мочевинные пластыри |
Салициловые пластыри |
||||
|
Rр.: |
Ureae purae |
20,0 |
Rp: |
Chinosoli |
5,0 ana 15,0
|
|
Rp.: |
Ureae purae |
30,0 ana 10,0
|
Rp.; |
Chinosoli |
5,0 |
|
Rp.: |
Chinosoli |
8,0 |
Rp.: |
Yodi puri |
3,0 |
Перед наложением кератолитического пластыря следует соскоблить верхний гладкий блестящий слой ногтевой пластинки скальпелем или пилкой. Кожу, окружающую ногтевую пластинку, защищают лейкопластырем. На ноготь толстым слоем наносят пластырную массу и заклеивают лейкопластырем.
Пластырную массу меняют через 2-3 сут, в зависимости от толщины ногтевой пластинки. После каждого снятия пластыря пораженные части ногтя удаляют маникюрными кусачками или ножницами, стараясь удалить и гиперке-ратотические массы ногтевого ложа. Затем наносят местные противогрибковые средства.
По мере образования гиперкератотических масс проводятся чистки ногтевого ложа. Для лучшего удаления гиперкератоза можно использовать аппликации Онихопласта в течение 1-2 сут. Чистки ногтевого ложа, т.е. соскабливание образующихся в нем роговых наслоений, может проводить сам больной. Отслойку роговых масс ложа можно проводить с помощью раствора салициловой кислоты или мочевины.
Для очищения ногтевого ложа применяется и кератолитический коллодий-ный лак, наносимый на срок 5-6 дней. Образующаяся белая коллодийная пленка легко удаляется вместе с отторгающимся роговым слоем после наложения на ночь повязки с 10% салициловой мазью и теплой ванночки [Ариевич A.M., Шецирули Л.Т., 1976].
2.3. Комбинированный препарат «Микоспор»
Единственным противогрибковым препаратом для местной терапии, имеющим кератолитическое действием, выпускаемым в готовой форме, является набор для лечения ногтей «Микоспор». В набор входит мазь, содержащая 40% мочевины и 1% бифоназола.
Бифоназол — противогрибковый препарат из группы азолов, синтетическое производное имидазола. Его химическая формула: 1-[(ВС)-(бифени-лил-4-ил)-фенилметил]-1Н-имидазол.
Механизм действия
Бифоназол оказывает фунгицидное действие на дерматофиты, на дрож-жеподобные грибы рода Candida — первично фунгистатическое, а в концентрации 20 мг/л — и фунгицидное действие. Препарат нарушает синтез эрго-стерола, компонента мембраны грибов. Однако в отличие от остальных производных имидазола, бифоназол препятствует образованию эргостерола не только за счет подавления активности 14а-деметилазы ланостерола, но также и подавляющим действием на фермент гидроксиметилглутарил-КоА ре-дуктазу на стадии образования мевалоната, раннего предшественника эргостерола.
Показания к применению
Бифоназол действует на разные виды дерматофитов, Candida spp., Malassezia furfur, некоторые грамположительные бактерии.
Бифоназол применяется в терапии дерматофитий, кандидоза кожи, разноцветного лишая. Особая форма бифоназола используется для лечения они-хомикозов.
Лекарственные формы
В России зарегистрированы раствор для наружного применения, крем и набор для лечения ногтей «Микоспор», содержащий мазь, пластырь, устройство для дозирования мази и шрабер.
Раствор для наружного применения в 1 мл содержит 10 мг бифоназола (1%); выпускается во флаконах по 15, 20, 35 мл.
Крем в 1 г содержит 10 мг бифоназола (1 %), выпускается в тубах по 15, 20, 35 г. Набор для ногтей включает 1% мазь в тубе по 10 г с дозатором, водостойкие лейкопластыри и скребок. В 1 г мази содержится 10 мг бифоназола и 400 мг мочевины.
Таблица 4.
Лекарственные формы бифоназола, зарегистрированные в России
|
Способ назначения |
Лекарственная форма |
Доза |
Производитель |
|
Наружно |
Микоспор крем |
1% |
Bayer, Германия |
|
Наружно |
Микоспор раствор |
1% |
Bayer, Германия |
|
Наружно |
Микоспор набор для лечения ногтей |
1% |
Bayer, Германия |
Способ применения
Крем и раствор наносят на пораженные участки кожи 1 раз в день на ночь. Средняя продолжительность лечения — 3 нед.
Набор для ногтей применяется следующим образом: необходимо вымыть ногу или руку в теплой воде, насухо вытереть. Полоску мази тонким слоем наносят, не втирая, на ноготь, покрывая всю поверхность ногтевой пластинки, затем закрывают пластырем на 24 ч. После удаления пластыря пальцы держат в теплой воде около 10 мин, затем размягченная инфицированная часть ногтя удаляется шабером. В конце этой процедуры ногти высушивают и снова накладывают мазь под пластырь. Лечение продолжают до обнажения гладкого ногтевого ложа; средняя продолжительность лечения составляет 7-14 дней. После курса лечения Микоспором в виде набора рекомендуется во избежание рецидива наносить на ногтевое ложе крем Микоспор 1 раз в сутки в течение 4 нед.
2.4. Хирургическое удаление ногтевой пластинки
Хирургический способ дает быстрый результат — удаление пораженной пластинки ногтя. Но эта операция очень болезненна, поэтому пациенты редко соглашаются на нее. Кроме того, вместе с пластинкой удаляется и мат-рикс — ростковая зона ногтя, травмируется ногтевое ложе, что приводит к отрастанию деформированных ногтей. Деформация ногтя обусловливается и самим временным отсутствием ногтевой пластинки, поддерживающей форму мягких тканей и валиков ногтя.
Хирургическое удаление ногтей можно предпринять при тотальном поражении одного ногтя. Метод приемлем для молодых пациентов, не имеющих общих заболеваний, болезней сосудов конечностей и если недоступны другие методы лечения, — например, для военнослужащих. Кроме того, на хирургическое удаление ногтя можно пойти, если другие методы лечения оказались неэффективными. Во всех случаях за удалением ногтя должно следовать местное лечение противогрибковыми средствами.
Приведем 2 способа хирургического удаления ногтей.
Первый способ (травматичный)
Перед операцией обрабатывают пальцы раствором антисептика. На палец накладывают жгут, под кожу боковой поверхности дистальной фаланги вводят порядка 2 мл раствора анестетика — 1% раствор лидокаина или ксилес-тезина. Браншей ножниц или распатором отслаивают ногтевую кожицу (эпо-нихий) от ногтевой пластинки. Затем ноготь удаляют пеаном и производят тщательную чистку ложа маникюрными кусачками или аппаратом.
Зарубежные авторы [Вагап с соавт., 1999] выделяют дистальный и проксимальный способы удаления ногтевой пластины в зависимости от того, где прикрепление ее к ложу ногтя менее прочно. Сначала ногтевая пластина отделяется от проксимального валика, а затем ее отделяют от ложа ногтя давлением из-под высвобожденного проксимального или дистального края.
Удаление ногтевой пластины выворачиванием от ее угла к центру, практикующееся отечественными дерматологами, не рекомендуется зарубежными авторами как могущее нарушить естественное строение продольных тяжей ногтевого ложа.
Вариантом данной хирургической операции является частичное удаление ногтевой пластинки в ее латеральной или проксимальной части. Тем самым лучше удается сохранить форму ногтя.
Очищенное ложе ногтя обрабатывают 5% спиртовым раствором йода, накладывают повязку с мазью Вишневского или 5% синтомициновой эмульсией на 5-6 дней; в следующие 3-4 дня перевязку производят ежедневно. Быстрой эпителизации можно достичь, применяя повязки из комбинации мазей «Солкосерил» и «Микозолон» в отношении 1:1. После заживления ложа ногтя начинают лечение местными противогрибковыми средствами.
Второй способ (нетравматичный)
Данный способ включает предварительное размягчение ногтя кератолити-ками, обычно в виде пластыря, который накладывается на 1 день. Размягчение облегчает удаление ногтей. Далее проводится местная анестезия пальцев 1-2% раствором новокаина или лидокаина. Размягченные ногтевые пластинки отделяются пинцетом с закругленными браншами. Затем удаляют подноггевые роговые наслоения. Очищенное ногтевое ложе смазывают фу-корцином и накладывают гемостатическую коллагеновую губку или Комбу-тек-2. Применение гемостатической губки позволяет сократить срок реабилитации больного после операции. Затем после полной эпителизации проводится лечение местными противогрибковыми средствами наряду с чистками ногтевого ложа по необходимости.
2.5. Аппаратное удаление гиперкератоза
Аппаратное удаление гиперкератоза и чистки ногтевого ложа как метод лечения онихомикозов стал внедряться сравнительно недавно. Тем не менее, опыт подобного удаления ногтя и сбора материала для микробиологического исследования был опробован еще A.M. Ариевичем и его сотрудниками, использовавшими бормашину.
В настоящее время аппаратное удаление ногтевых пластин и чистки ногтевого ложа используются, в основном, в косметологических и педологических кабинетах. Вместе с тем, данный метод приобрел популярность у отечественных дерматологов в последние годы. Появляются публикации, посвященные использованию различных аппаратов при лечении онихомикоза с выраженным гиперкератозом. Как правило, эти аппараты представляют собой систему вращающихся фрез, позволяющих послойно обрабатывать массы гиперкератоза. Наиболее совершенные модели имеют систему пыле-отсоса,’ которая позволяет избежать рассеивания взвеси кератина, содержащей инфекционные частицы. Примерами такой аппаратуры являются аппарат с пылесосом Терлах 2005″ (рис. 5), аппарат с пульверизатором Тер-лах-Сириус 2000″, двухфазная педологическая установка с пылесосом и пульверизатором Терлах-GFS ЕСО 2000″ (все — производство Германии).
Многие авторы отмечают, что аппаратное удаление является щадящим и нетравматичным методом удаления пораженных частей ногтевых пластинок, а также участков гиперкератоза и омозолелостей подошв. Замечено, что аппаратный метод показан в случаях, когда кератолитические средства нежелательны, — например, при онихомикозе у больных сахарным диабетом либо когда их применение невозможно из-за наличия у пациентов экземы или аллергических реакций на кератинолитики. Белорусские авторы И.А. Ев-сеенко и Ю.В. Салук, использовавшие систему «Berthold S-35», рекомендуют проводить процедуры аппаратной обработки при онихомикозе ежемесячно, в среднем 3 процедуры на курс лечения [Евсеенко И.А., Салук Ю.В., 2003].
Отмечен хороший эффект и от использования аппарата для педикюра с пульверизатором Терлах-Сириус 2000″ в комплексной терапии онихомикозов (рис. 6).
Рис. 6.
Аппарат для педикюра с пульверизатором «Герлах Сириус 2000».
Аппарат имеет набор фрез для различных участков кожи и ногтей, металлических, алмазных и керамических шлифовальных камней, а также шлифовальных основ с разовыми колпачками. Для стерилизации кожи применяются препараты «Стерилиум» и «Кутасепт Ф». Стерилизация боров и фрез производится специальным средством «Эфезол», а их рабочих поверхностей -«Бакилол+». Последнее особенно важно, в частности, и потому, что, по данным зарубежных исследователей, проблема инфицирования микозами в косметологических кабинетах до настоящего времени является весьма актуальной.
Орлов Е.В. и соавт. (2001) показали эффективность сочетания аппаратного удаления с системной терапией итраконазолом и лаком аморолфина. В 2 группах обследованных больных со значениями КИОТОС 13-24 и 16-30 и сопутствующей патологией сосудов была показана эффективность терапии, достигающая 86%.
2.6.Корригирующая местная терапия
Щадящим и эффективным способом защиты ногтей от вторичной грибковой инфекции, а также защиты от ее рецидива при частичной или полной потере ногтевой пластины после удаления является нанесение клеевой массы (Nagelmasse) «Геволь» (рис. 7), содержащей антисептик, и формирование искусственного ногтя, который помимо лечебно-защитной будет нести и эстетическую функцию.
Рис. 7.
Клеевая масса для ногтей «Геволь».
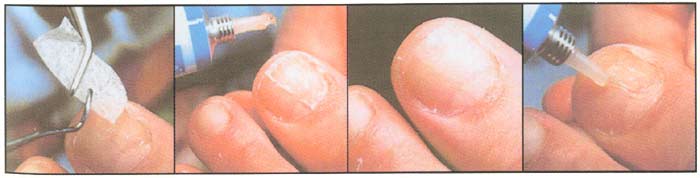
Процедура восстановления поверхности ногтевой пластины технологически проста (рис. 8).
Рис. 8.
Техника нанесения клеевой массы.
Ноготь шлифуется или очищается от пораженных частей и обезжиривается. Необходимый минимальный остаток ногтя для протезирования — не менее 2-3 мм. Далее поочередно накладываются слои клея и специального материала (кополин) до требуемой толщины ногтя. Последний этап — формирование гладкой поверхности ногтя и придание ему формы шпателем. Ноготь получается достаточно эластичным и прочным, чтобы выдерживать любые механические нагрузки при ходьбе.
2.7.Местная этиотропная терапия
Противогрибковые средства для местной терапии онихомикозов наносят на поверхность обработанной ногтевой пластинки или на обнаженное ногтевое ложе. Предыдущий этап, как правило, необходим, иначе активное вещество местного препарата не достигнет гриба-возбудителя в ложе ногтя.
Противогрибковых средств, применяемых в наружной терапии онихомикозов, очень много — почти на порядок больше, чем системных препаратов, так что у врача всегда имеется большой выбор. Все применяемые в местной терапии препараты можно разделить на 2 группы:
1) местные антимикотики (т. е. собственно противогрибковые препараты);
2) местные антисептики, оказывающие противогрибковое действие.
Комбинированные многокомпонентные препараты сочетают в себе анти-микотик или антисептик и другое вещество, чаще всего с противовоспалительным действием.
Местные антимикотики
Местные антимикотики — наиболее эффективные средства местной терапии, так как они наиболее активны в отношении возбудителей онихомикоза. Однако среди большого числа местных антимикотиков только несколько можно назвать собственно препаратами для лечения онихомикоза, поскольку они выпускаются в наиболее подходящей для этого форме — в виде лака для ногтей и набора для лечения ногтей. Таков препарат «Микоспор», подробно описанный в разд. 2.3. Остальные противогрибковые препараты чаще используют в лечении грибковых инфекций кожи.
Формы противогрибковых средств, специально разработанные для лечения онихомикозов, позволяют лучше проводить антимикотик через ногтевую пластинку вглубь, к ложу ногтя. У препаратов, выпускаемых в форме лаков, пленка лака, застывая на поверхности ногтя, препятствует испарению препарата из ногтя и создает барьер для инфекции. Главное преимущество современных лаков, использующихся в лечении онихомикозов, заключается в том, что их можно наносить сразу на ногтевую пластинку, не удаляя ее; то же самое относится и к набору для лечения ногтей «Микоспор». Остальные препараты не могут проникать через ногтевую пластинку и требуют ее предварительного удаления или, по крайней мере, значительного истончения. Особенности современных противогрибковых лаков для ногтей дали основание зарубежным авторам называть эти лаки «системами доставки препаратов через ноготь» («transungual drug delivery systems»).
Действующие вещества-антимикотики, входящие в состав лаков «Лоцерил» и «Батрафен», способны долгое время задерживаться в ногте после нанесения, эффективные концентрации сохраняются в ногте в течение, по крайней мере, 7 дней. Поэтому оправдано применение лаков 1 или 2 раза в неделю.
В России зарегистрированы 3 противогрибковых средства, специально разработанные для местной терапии онихомикозов: 2 лака для ногтей — «Батрафен» и «Лоцерил» и набор для лечения ногтей «Микоспор», содержащие антимикотики, соответственно: циклопирокс, аморолфин и бифоназол (табл. 5).
Таблица 5.
Противогрибковые средства, специально разработанные для местной терапии онихомикозов
|
Препарат |
Регулярность применения |
Средняя длительность применения |
|
Лоцерил (5% аморолфин) |
1 раз в неделю |
6 или 12 мес |
|
Батрафен (8% циклопирокс) |
Через день* |
До 6 мес |
|
Микоспор (1% бифоназол + 40% мочевина) |
1 раз в день |
1-2 нед** |
Примечания:
* — лак «Батрафен» наносят через день в течение 1 -го месяца лечения, 2 раза в неделю — в течение 2-го месяца, а затем 1 раз в неделю;
** — после курса набора для лечения ногтей «Микоспор» следует наносить на ногтевое ложе крем «Микоспор» в течение 4 нед.
Перед началом лечения любым из лаков следует удалить как можно большую часть пораженной ногтевой пластинки. Оставшуюся ногтевую пластинку, на которую будет нанесен лак, нужно напилить прилагаемой пилкой, чтобы создать неровную поверхность. Затем наносят лак прилагаемой кисточкой или шпателем. Перед каждым нанесением лака предыдущий слой удаляют с помощью растворителя или прилагаемого спиртового тампона и пилкой обрабатывают ногтевую пластинку. Слой лака можно снять, поместив ноготь в теплую ванночку, и затем соскабливая лак браншей ножниц.
Продолжительность лечения зависит от скорости отрастания здоровой ногтевой пластинки. Для лечения онихомикозов на руках бывает достаточно 6 мес, на ногах — 9-12 мес.
Другие местные противогрибковые препараты
Местные противогрибковые препараты, не предназначенные специально для лечения онихомикозов, выпускаются в форме растворов, мазей и кремов. Противогрибковые компоненты этих форм не проникают через ногтевую пластинку, поэтому препараты наносят на обнаженное ложе ногтя. Их втирают в ногтевое ложе 2-3 раза в день, пока не отрастет здоровая ногтевая пластинка. Большой выбор лекарственных форм позволяет менять их в зависимости от состояния ногтевого ложа.
Удобство применения местных противогрибковых препаратов, выпускаемых в традиционных формах, заключается в том, что ими же можно пользоваться при лечении грибковых поражений кожи, например кожи стоп, часто сочетающихся с онихомикозом.
Концентрация противогрибкового средства, создаваемая на поверхности ногтевого ложа, достаточна для подавления жизнедеятельности всех грибов-возбудителей. Поэтому проблема спектра действия для местных противогрибковых средств не имеет такого значения, как для системных препаратов. Практически каждый из приведенных в табл. 5 и 6 препаратов отличается высокой активностью по отношению к большинству видов возбудителей онихомикоза.
Таблица 6.
Местные противогрибковые средства, использующиеся в терапии онихомикозов
|
Препарат |
Торговое название |
Лекарственная форма |
|
Кетоконазол |
Низорал |
2% крем |
|
Клотримазол |
Антифунгол |
1 % крем |
|
Кандид |
1 % крем |
|
|
Миконазол |
Дактарин |
2% крем |
|
Эконазол |
Ифенек |
1% крем, 1% раствор, порошок |
|
Оксиконазол |
Мифунгар |
1 % крем |
|
Нафтифин |
Экзодерил |
1 % крем , 1 % раствор |
|
Тербинафин |
Ламизил |
1%крем, 1%дермгель |
|
Натамицин |
Пимафуцин |
2% крем |
|
Хлоронитрофенол |
Нитрофунгин |
1 % раствор |
Местные антисептики
Местные антисептики, такие как спиртовые растворы йода, красителей, органических кислот, хинозол, обычно применяются в лечении онихомикозов, если нет других средств. Главное преимущество антисептиков — их дешевизна и доступность. Многие из распространенных антисептических средств входят в состав многокомпонентных препаратов, применяемых в повседневной практике отечественных дерматологов. Растворы антисептиков втирают в ногтевое ложе 2-3 раза в день.
Многокомпонентные препараты
Такие препараты обычно содержат антимикотик или антисептик в сочетании с каким-нибудь другим средством, обычно противовоспалительным. Многокомпонентные препараты, которые можно использовать при онихоми-козах, широко применяются в лечении инфекций кожи. Наиболее распространенные из этих средств, которые можно использовать в местной терапии онихомикозов, приведены в таблице 7.
Обычно многокомпонентные средства, содержащие местные кортикосте-роидные гормоны, применяют при воспалительных явлениях, сопровождающих онихомикоз (например при паронихии), и выраженном гиперкератозе. Добавление антибактериального компонента может потребоваться, если присоединяется вторичная инфекция. Если нет возможности назначить многокомпонентный препарате противогрибковым средством, используют препараты, содержащие антисептик, например клиохинол. Многокомпонентные препараты наносят на обнаженное ногтевое ложе и окружающую его кожу. Длительность их применения зависит от состояния ногтевого ложа.
Таблица 7.
Готовые многокомпонентные препараты, использующиеся в терапии онихомикозов
|
Торговое название |
Состав |
Лекарственная форма |
|
С противогрибковым и противовоспалительным действием |
||
|
Кандид- Б |
Клотримазол 1% |
Крем |
|
Микозолон |
Миконазол 2% |
Мазь |
|
С противогрибковым, антибактериальным и противовоспалительным действием |
||
|
Пимафукорт |
Натамицин |
Крем |
|
Тридерм |
Глотримазол |
Крем |
|
С противомикробным и противовоспалительным действием |
||
|
Дермозолон |
Клиохинол |
Мазь |
|
Лоринден С |
Клиохинол |
Мазь |
|
Синалар К |
Клиохинол |
Мазь |
Помимо готовых средств, выпускаемых фармацевтическими фирмами, в практике отечественных микологов широко используются многокомпонентные препараты экстемпорального приготовления. Обычно в их состав входят антисептики, иногда кератолитики или димексид (диметилсульфоксид, ДМСО), улучшающий проводимость лекарственных веществ через роговой слой.
Такие препараты наносят или на обнаженное ногтевое ложе, как местные антисептики с кератолитическим или иным действием, или на обработанную ногтевую пластинку, как антисептики, кератолитические пластыри и лаки для ногтей. Лечение проводят до отрастания здоровой ногтевой пластинки. Как сами антисептики, так и содержащие их многокомпонентные препараты по эффективности уступают коммерческим противогрибковым средствам для местной терапии, но могут применяться при отсутствии последних. В табл. 8 мы поместили рецепты наиболее распространенных многокомпонентных препаратов экстемпорального приготовления.
Таблица 8.
Традиционные многокомпонентные препараты
|
Rp.: |
Tricresoli |
|
Rp.: |
Acidi salicylici |
3,0 |
|
Rp.: |
Yodi puri |
3,0 |
Rp.: |
Yodi puri |
|
|
Rp.: |
Solutionis «Fucorcinum» |
Условие эффективности местной терапии — настойчивость врача и пациента в тщательном соблюдении схемы лечения. На протяжении всего времени, за которое отрастет здоровая ногтевая пластинка, больной должен наносить противогрибковый препарат на поверхность пластинки или ногтевого ложа. Все традиционные препараты требуют ежедневного нанесения, а современные лаки для ногтей — только еженедельного. Поэтому назначение лаков более удобно для пациента. Но и при еженедельном нанесении препаратов больному следует подробно объяснить, что успех лечения основывается на соблюдении им предписанной схемы.
МЕСТНАЯ И КОМБИНИРОВАННАЯ ТЕРАПИЯ ОНИХОМИКОЗОВ
В начало | Далее: Комбинированная терапия онихомикозов
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
При грибковой инфекции врач старается сделать все, чтобы избавить пациента от недуга. Но медикаментозная терапия не всегда эффективна. Если лекарства не помогают, приходится идти на крайние меры и удалять пораженные грибком ногти. Не стоит пугаться: сегодня эту процедуру можно сделать совершенно безболезненно.
Зачем нужно удалять ногтевую пластину
В первую очередь, грибок (онихомикоз) атакует большой палец ноги. Причина проста: основная часть ногтя часто находится в обуви. Бактерии, попавшие на пластину, начинают активно распространяться и наносить вред. Ноготь может изогнуться, а палец опухнуть. Обычно человек обращается за помощью медиков именно на этой стадии: безуспешное самолечение приводит к запущенности состояния. При появлении грибка лечащий врач проводит терапию, выписывая разные мази, капли. Они предназначены для уничтожения корня заболевания. Если стадия из поздних, то медикаменты не могут добраться до цели. Запущенные случаи требуют длительной терапии. Затруднить лечение могут такие факторы, как повышенная потливость ног или отдельные особенности обуви.Для доступа лекарств к очагу заражения необходимо удаление пораженного участка. Это самый быстрый способ избавиться от онихомикоза. Снятие пластины назначают в следующих случаях:
- инфицировано не меньше 70% ногтя;
- пораженная структура пластины и опухоль пальца мешают ходить;
- инфекция спровоцировала врастание ногтя;
- инфицирован корень ногтевой пластины;
- рецидивы.
Так как ноготь носит защитную функцию, удалять его полностью опасно. Это может спровоцировать дополнительное инфицирование и вызвать сильный дискомфорт в восстановительный период. В некоторых случаях удаления требует только верхний слой или определенная часть ногтевой пластины.Если раньше от грибка избавлялись только с помощью лекарств или хирургического вмешательства, то сегодня появились более эффективные и безболезненные способы.
Хирургическое снятие ногтя
Радикальные меры стали одним из первых способов борьбы с поражениями ногтевых пластин. Сегодня они используются достаточно редко, разве что в небольших государственных медучреждениях. Исключение составляют сложные и запущенные случаи. В подобных ситуациях требуется полностью снять ногтевую пластину с ложа, чтобы открыть путь к росту здорового ногтя.Перед процедурой пациент проходит обследование, чтобы исключить противопоказания:
- плохая свертываемость крови;
- капиллярная проницаемость и расширенные вены;
- сахарный диабет (тоже отрицательно влияет на остановку кровотечения);
- непереносимость анестезии;
- заболевания иммунной системы;
- кратковременные воспаления и инфекции (ОРВИ, ангина).
Затем назначают день операции. Процедура болезненна, поэтому местная анестезия здесь обязательна. Сама операция несложная и проходит быстро. Пациенту предстоит пройти через следующие манипуляции:
Когда действие анестезии заканчивается, пациент может ощущать боль, зуд. Первые 30 дней после операции обязателен постельный режим. Это нужно для того, чтобы здоровый ноготь рос ровно, по ложу. Открытая рана требует ежедневного ухода с перевязкой и наложением лекарственных средств. В первые дни возможно кровотечение, поэтому до образования корочки важно не допускать попадания новой инфекции.После хирургического удаления ногтя, на время адаптации, лучше лечь в больницу. Это избавит вас и вашу семью от хлопот с перевязками, защитит от новых инфекций. Вы всегда будете под присмотром, и, если что-то пойдет не так, врач сможет быстро среагировать.При лечении на дому посещать больницу нужно раз в неделю, чтобы доктор держал под контролем новую ногтевую пластину. Скорость роста ногтей у всех индивидуальна. В среднем полностью здоровая пластина появляется за полгода.В этом видео продемонстрированы все этапы проведения операции по удалению ногтя при грибке. Детям и людям с непереносимостью вида крови лучше отказаться от просмотра.
Аппаратный педикюр
Этот способ еще называют механическим. Для процедуры необходим специальный аппарат – фрезер, который используют для косметического маникюра. Он имеет вращающийся элемент и сменные абразивные насадки. Важно знать, что удаление ногтя – не косметическая процедура, и работать фрезером должен врач, а не мастер педикюра.
- заболевания, связанные с плохой свертываемостью крови;
- инфицирование ВИЧ;
- капиллярная проницаемость;
- заболевания воспалительного или инфекционного характера.
После консультации выявляют очаги заражения и приступают к удалению. Это довольно длительный процесс: на один палец может уйти полчаса. Во время обработки участок нагревается от трения, но в целом, процедура безболезненная. Она проходит следующим образом:
- зона обработки и сам аппарат дезинфицируются;
- на ноготь наносится размягчающий состав, который облегчает спиливание;
- врач последовательно снимает роговые слои, добираясь до корня инфекции;
- наносятся противогрибковые и антимикробные средства.
Большой плюс аппаратного воздействия – в экономии времени: спиливание делают один раз. Обезболивание не требуется, значит, никаких химических веществ. По сравнению с хирургическим удалением, это более щадящий метод, при котором кровотечение бывает редко. Так как открытой раны нет, реабилитация занимает меньше времени, а дискомфорт отсутствует.
Лазерная терапия
Это самый современный способ удаления ногтя при грибке на ноге. Он же обладает максимальной эффективностью. В отличие от хирургического метода, лазер избирательно подходит к проблеме. Тепловая волна проникает в роговой слой, высушивая только пораженные части и не затрагивая здоровые. В зависимости от применяемого оборудования, волны могут иметь разную длину и интенсивность температуры. От этого варьируется время проведения терапии.Сеанс воздействия для одного пальца занимает 5-7 минут. Чтобы избавиться от возбудителя инфекции, требуется несколько процедур. Сеансы проводят с частотой в 1-2 недели. Продолжительность всего курса зависит от размера и количества пораженных участков.
- параллельное лечение онкологии;
- эпилептические припадки и иные психические расстройства;
- вынашивание ребенка, лактация;
- инфицирование ВИЧ.
Людям с низким болевым порогом лучше предупредить врача, чтобы он поставил местную анестезию. Лазерная терапия безболезненна, но в процессе нагревания может ощущаться сильное жжение. Особенно это проявляется, если грибок находится в нижних слоях ногтевой пластины.
Этот способ отличается отсутствием рецидива заболевания: грибок уничтожается полностью. К сожалению, лазерная терапия редко встречается в государственных поликлиниках, поэтому за ней нужно обращаться в специализированные центры. Стоимость курса лечения для одного пальчика – более полутора тысяч рублей.
Как снять ноготь самостоятельно
В современном ритме каждому не хватает времени, в том числе на посещение врачей. А многие просто не доверяют молодым докторам. Поэтому вопрос о самостоятельном удалении ногтя при грибке на ноге всегда актуален. В условиях клиники рисков значительно меньше, но если другого выхода нет, то нужно четко следовать инструкциям ниже.Существует ряд хороших аптечных средств для удаления грибковых участков. Перед их использованием нужно замочить пораженные пальцы в растворе из горячей воды, мыла и соды (на литр воды по одной чайной ложке). Ноготь должен распариться и смягчиться. Верхний слой пластины стоит спилить. Препараты агрессивные, поэтому для защиты закройте околоногтевую область простым пластырем.
- Кератолитический пластырь «Уреапласт» представляет собой густую пластырную массу. Ее распределяют по ногтевой пластине, стараясь не задевать кожу. Компресс нужно продержать 4-5 дней, затем проверить результат. Если ноготь не ушел, повторять процедуру, пока он не будет удален.
- Мазь Микоспор имеет более жидкую консистенцию по сравнению с пластырем, но принцип действия тот же. Компресс здесь оставляют на одни сутки. После чего ноги еще раз замачивают на 10 минут и удаляют размягченные ткани. Повторять процедуру стоит до нужного результата.
- Ногтивит. Одного флакона (15мл) хватает на 3-4 пластины в зависимости от их размера. Наносить толстым слоем без втирания, компресс держать три дня.
- Ногтимицин действует так же, как и ногтивит. Нанести толстым слоем, закрыть на трое суток. Снова замочить, счистить рыхлый слой, нанести крем. Повторять до полного удаления.
- Канеспор отличается своим щадящим составом. Действует только на пораженные участки, не разъедает кожу. Наносить раз в сутки, под пластырь. После каждого снятия промывать ногу, счищать размягченную массу и повторять нанесение, пока ногтевое ложе не очистится.
Вышеперечисленные препараты и их аналоги применяются только для удаления ногтевых пластин. Они не обладают противогрибковыми свойствами.Самолечение от грибковых инфекций чревато плохими последствиями. Не до конца удаленные споры провоцируют повторное заражение. Отсутствие стерильности повлечет распространение грибковой инфекции. Кроме того, без должной дезинфекции может быть занесен другой вирус, из-за которого вновь начнется воспалительный процесс.
Протезирование ногтя
После удаления ногтевой пластины остается некрасивая корочка. Особенно страдают женщины, более требовательные к вопросам эстетики. Пропадает чувство защищенности ног, что отрицательно влияет на психологическое состояние. Большое неудобство ощущается при ходьбе.
Чтобы вернуть комфорт на время реабилитации, можно воспользоваться протезированием ногтя – установить искусственную пластину из акрила или геля.
Сразу делать протезирование нельзя: необходимо, чтобы рана закрылась и образовалась корочка. Не должно быть воспалительных процессов, нагноений, псориаза и прочих проблем. Искусственный ноготь кладут только на чистый, здоровый покров. Перед процедурой обязательно дезинфицируют не только ноги, но и используемые инструменты.
- Геволь – полимерная масса, которая закладывается в пустое ложе. Из нее формируется ноготь, а после застывания пластину корректируют по форме.
- Унигзан – подходит только в случаях, когда осталась часть натуральной ногтевой пластины (не менее 3 мм).
- Клей и канолин. Для лечения потребуется сложная система поочередного наложения клея и полимерного состава. Зато материал дышащий, и пластинка получается тонкой.
- Акрилат – используют для выравнивания роста здорового натурального ногтя.
Не путайте протезирование и наращивание. Сама процедура схожа, но у используемых полимеров различные составы. Введенные в состав протеза пластификаторы делают искусственный ноготь гибким и прочным. А специальные компоненты лечат от грибка, защищают от повторного заражения. В качестве основного противогрибкового средства протезы не подходят. Зато с профилактикой и поддержанием здоровья ног справляются.
Как ухаживать за ногтем после удаления
Независимо от метода удаления обязательно нужно ухаживать за оставшейся ранкой. Это необходимо для предупреждения воспалительных процессов и рецидива заражения. Сразу после удаления поверхность еще раз дезинфицируют, накладывают заживляющие и противогрибковые мази под марлевую повязку. Затем выписывают лечение и для наружного применения, и для приема внутрь.
- перевязку делать каждый день, пока ранка не заживет;
- повязку содержать в стерильности и сухости. Если она намокла или замаралась, сразу заменить;
- в первые дни прописывают строгий постельный режим;
- во время ходьбы не нагружать весом больную ногу;
- на время реабилитации стараться не надевать обувь, носить чистые носки из хорошо проветриваемой, натуральной ткани.
Если на ложе появились припухлость или нагноение, нужно срочно обратиться к лечащему врачу.Отрастает здоровый ноготь не так быстро, как хотелось бы. Через две-три недели рана заживет, и можно немного ослабить строгий надзор, сделать протезирование. В среднем ноготь отрастает на 3 мм за месяц. Из-за физиологических особенностей организма, на ногах этот процесс протекает медленнее, чем на руках. Таким образом, полностью пластина отрастет не раньше, чем через полгода.
С чем связан рост заболеваемости микозами стоп?
Коковы возможные последствия микозов стоп?
 |
| Рисунок 1. Интертригиозно- дисгидротический микоз стоп |
Микозы стоп (МС) — грибковые заболевания (дерматофитные, дрожжевые, плесневые), поражающие преимущественно кожу и ногти стоп (кистей), сходные в клинико-эпидемиологическом, патогенетическом и терапевтическом отношениях.
Их лечение представляет собой актуальную проблему медицины прежде всего вследствие их широкого распространения.
Не менее чем у 20-30% больных, страдающих наиболее распространенными дерматозами (экзема, нейродермит, псориаз), и почти у каждого второго больного с соматической и нейроэндокринной патологией имеются МС. В общей популяции их частота колеблется от 5-10 до 15-20%.
Рост заболеваемости МС в настоящее время обусловлен неблагоприятными социально-экономическими и экологическими условиями жизни, ростом иммунодефицитных состояний, недостаточностью медицинской помощи, ухудшением эпидемиологического контроля.
Острые формы МС с гиперемией, отеком, везикуло-пустулами, трещинами и эрозиями (рис. 1) отличаются болезненностью, затрудняют ношение обуви и передвижение, а при осложнении лимфангитами, лимфаденитами, микидами — плохим общим самочувствием, лихорадкой, адинамией.
 |
| Рисунок 2. Гипертрофический тип поражения ногтей. Ногти утолщены, крошатся, имеют вид изъеденного жучками дерева |
Хронические МС вызывают обезображивающие изменения ногтей по гипер-, нормо- и атрофическому (онихолитическому) типам (рис. 2, 3, 4). У 15-25% больных МС грибковый процесс распространяется прежде всего на крупные кожные складки (рис. 5, 6), затем на другие участки кожного покрова (рис. 7 а, б).
Наряду с достаточно поверхностными микотическими высыпаниями могут формироваться глубокие кожно-подкожные узлы. Они локализуются чаще на коже голеней (рис. 8), реже — на лице (рис. 9), еще реже — на волосистой части головы. У таких больных нередко поражаются пушковые или длинные волосы по типу эктотрикс или эндо-эктотрикс.
Последствия МС, особенно длительно существующих, довольно серьезны.
Во-первых, под действием грибов и продуктов их жизнедеятельности (ферментов, антибиотиков, пигментов, токсинов) формируется поливалентная сенсибилизация. Это сказывается на увеличении частоты аллергических изменений кожи, слизистых оболочек и сосудов: втрое учащаются профессиональные аллергические и экзематозные осложнения, лекарственная непереносимость, особенно антибиотиков пенициллинового ряда; становятся более выраженными васкулиты и полинозы. Суперинфицирование и микогенная сенсибилизация утяжеляют течение, провоцируют более частые рецидивы себорейного и атопического дерматита, экземы и псориаза, гемодермий и дерматозов с нарушением процессов кератинизации.
 |
| Рисунок 3. Нормотрофический тип поражения ногтей. Полосы и пятна в ногтях. Сохраняется нормальная форма и консистенция ногтей |
Во-вторых, через эрозии и трещины в мацерированном разрыхленном роговом слое пациентов с МС («ворота инфекции») легко проникают вездесущие бактерии. Почти в три раза чаще у больных МС возникают бактериальные осложнения — от пиодермитов до рецидивирующей рожи голеней с тяжелыми осложнениями — лимфостазом и элефантиазом у 40% из них. Бактериальные осложнения отличаются резистентностью к терапии, так как бактерии под действием антибиотических веществ, вырабатываемых грибами, приобретают повышенную устойчивость к антибиотикам.
 |
| Рисунок 4. Атрофический (онихолитический) тип поражения ногтей. Ногти отделяются от ногтевого ложа |
В-третьих, при МС вчетверо по сравнению с общей популяцией повышается частота подошвенных бородавок (с 0,6 до 2,4%). Почти всегда на участках расположения микотических высыпаний, особенно на местах давления, образуются омозолелости, гиперкератоз. Этому способствуют афлатоксиноподобные вещества самих грибов, а также усиление ими роста и развития папилломавирусов — возбудителей ладонно-подошвенных и аногенитальных бородавок.
Лечение больных МС должно быть комплексным и включать противогрибковые препараты общего (системные) и наружного назначения, а также патогенетические средства.
Назначение больным МС с онихомикозом системных антимикотиков втрое повышает результативность лечения.
 |
| Рисунок 5. Ирисовидные очаги микоза |
В настоящее время в распоряжении практической микологии есть три эффективных системных антимикотика — азольные соединения: итраконазол (орунгал) и флуконазол (дифлукан), а также аллиламиновое производное — тербинафин (ламизил). Суточные и курсовые дозы каждого из препаратов приведены в табл 1. Чаще всего при лечении больных МС используют ламизил и орунгал. Оба препарата обладают фунгицидной и фунгистатической активностью в отношении дерматофитов, дрожжевых и плесневых грибов. Применение обоих препаратов позволяет добиться успеха в 80-94% случаев при лечении больных МС с множественным онихомикозом в амбулаторных условиях и не подвергать пациентов болезненной процедуре удаления ногтей. Оба препарата обладают кератинотропностью, липофильностью, достаточно быстро поступают в роговой слой кожи и ногтей и длительно в них сохраняются, позволяя проводить сравнительно короткие курсы терапии.
Предпочтение, особенно при лечении больных дерматофитными МС с онихомикозом, следует отдавать ламизилу в силу большей избирательности его действия в отношении грибов и меньшего количества побочных реакций и осложнений.
 |
| Рисунок 6. Гирляндообразные очаги микоза в подмышечной области |
Различия связаны с механизмами действия медикаментов. Хотя оба они вмешиваются в процессы синтеза эргостерола цитоплазматических мембран грибковых клеток, это происходит на разных уровнях стерольного метаболизма.
Ламизил действует рано, на уровне скваленового эпоксидазного цикла, подавляя фермент — скваленовую эпоксидазу грибов, которая в 10 тысяч раз чувствительнее аналогичного фермента человека. Орунгал действует на более поздних стадиях стерольного метаболизма, ингибируя фермент 14-a-диметилазу, принимающую участие не только в синтезе эргостерола грибов, но и холестерина, стероидогенных гормонов, ферментов, некоторых витаминов. В связи с этим даже при щадящем режиме применения орунгала у 0,2% пациентов возможно снижение либидо, у 0,2% — потенции. У ламизила не выявлено отрицательного действия на эндокринные органы.
Оба препарата метаболизируются в печени с помощью цитохрома P-450, но орунгал, кроме того, взаимодействует с этим ферментом, нарушая метаболизм многих медикаментозных средств, на которые он так или иначе влияет (табл. 2). Печеночные осложнения от повышения уровня печеночных ферментов до возможности развития гепатита выше у орунгала, чем у ламизила (0,3-5% против 0,1% соответственно).
| Препарат | Фирма (страна) | Форма выпуска | Режим дозирования |
| Ламизил | Novartis (Швейцария) | Таблетки по 0,125 и 0,25 г в упаковке по 14 шт. | Назначают взрослым по 1 таблетке (250 мг) в день ежедневно: при онихомикозе кистей — в течение 6-8 нед., при тотальном поражении многих ногтей — от 3 до 6 мес., или 10-дневными курсами по 250 мг/сут. ежедневно с 10-дневными перерывами, или по 250 мг/сут. 1 мес. ежедневно, следующий мес. — по 250 мг/сут. через день и далее по 250 мг/сут. 1 раз в нед. до отрастания ногтей (4-6 мес.) |
| Оругнгал | Janssen-Cilag (Бельгия) | Желатиновые розово-голубые капсулы по 0,1 г в упаковке по 15 капсул | Назначают по 2 капсулы (200 мг) утром и вечером, в день — 4 капсулы (400 мг) в течение 1 нед., перерыв — 3 нед. При поражении кожи стоп необходимы 1-2 цикла, при онихомикозе кистей и дистальном онихомикозе стоп — 3 цикла, при тотальном поражении многих ногтей — 5-6 циклов. |
| Дифлукан | Pfizer (США) | Капсулы по 0,05; 0,1; 0,15; 0,2 г в упаковке по 1, 7 и 10 капсул | Назначают по 150 мг 1 раз в нед.: при онихоми козе кистей в течение 8-10 нед., при онихомикозе стоп — в течение 20-36 нед. |
| Форкан | Agio (Индия) | Капсулы по 0,05 и 0,15 г в упаковке по 1, 7 и 10 капсул | Назначают по 150 мг 1 раз в нед.: при поражении кожи — в течение 8 нед., онихомикозе кистей — 8-10 нед., при онихомикозе стоп — 20-36 нед. |
Нельзя не учитывать разные возможности всасывания антимикотиков в желудочно-кишечном тракте. Если ламизил не требует каких-либо особых условий для этого, то для оптимального всасывания орунгала необходима кислая pH желудочного сока.
Липофильность ламизила, его выделение сальными железами, выраженные антибактериальные и противовоспалительные свойства, наряду с противогрибковыми, а также связь с хиломикронами и лимфатический транспорт обусловливают его особую действенность у больных осложненными формами дерматофитий — инфильтративно-нагноительными, фолликулярно-узловатыми с формированием микотических гранулем, нейтрофильных абсцессов.
| Противогрибковые препараты | Другие медикаментозные средства |
| Ламизил | Циметидин, рифампицин |
| Орунгал | Эритромицин, тетрациклин, амфотерицин В, циклоспорин, циметидин, терфенадин, гидрохинон, изониазид, рифампицин, фенобарбитал, фенотоин, карбамазепин, гипогликемические средства, мидазолам, триазолам, варфарин, толбудамид, нифидипин и другие блокаторы кальциевой проводимости, антациды и Н2-антагонисты, оральные контрацептивы |
Терапия ламизилом в суточной дозе 250 мг излечивает больных МС с поражением кожи за две недели в 100% случаев, микозов с поражением ногтей кистей за 6-8 недель в 94% случаев. При поражении ногтей стоп результаты лечения зависят от характера, выраженности, площади поражения, длительности терапии. Если изменены единичные ногти с дистального и/или боковых краев, излечение наступает после 9-12-недельной терапии у 94-100% больных. Замечен рост процента излечившихся с 88% после 12 недель лечения до 94% при дальнейшем их наблюдении в течение 48 недель после завершения лечения. Тотальное поражение многих ногтей по гипертрофическому типу требует для излечения 80-94% больных более длительного курса терапии, до 22-24 недель.
Мы предложили несколько иной режим применения ламизила с учетом его длительного поступления в ногти, стабильности концентрации в них, несмотря на продолжение приема свыше 8-12 недель, необходимости санации глубоких тканей матрицы и ногтевого ложа. Целесообразно, по нашему мнению, принимать ламизил до отрастания полностью здоровых ногтей. При неизменной суточной дозе 250 мг ламизил принимают ежедневно только в первый месяц, в следующий месяц — через день, во все последующие месяцы один раз в неделю. Одновременно проводится санация ногтей разнообразными фунгицидно-кератолитическими средствами. Эффективность терапии по такой методике мы исследовали в течение двух лет на примере 36 соматически отягощенных больных с множественным тотальным поражением ногтей. Излечение наступило у 80,6% из них. Каких-либо побочных явлений не отмечено, если не считать жалоб на слабость и сонливость у некоторых пациентов. Перенос приема ламизила на вечерние часы нивелировал эти явления. Предложенная схема использования ламизила заслуживает дальнейшего изучения, так как позволяет при сниженной курсовой дозе получать высокий процент излечения, избегать побочных реакций и осложнений.
 |
| Рисунок 7. Распространенные очаги микоза у одного и того же больного |
Орунгал в настоящее время назначают в пульсовом режиме — в течение недели каждого месяца по две капсулы (200 мг) утром и вечером с последующим трехнедельным перерывом.
После 3-6 циклов терапии в таком режиме излечение наблюдается у 70-85,6% больных МС, в том числе с множественным онихомикозом, вызванным комбинированной дерматофитно-дрожжевой флорой.
Побочные реакции от терапии ламизилом возникают в первые недели приема и мало зависят от суточной дозы. Они составляюют 10,4% при 250 мг в сутки и 11% при 500 мг в сутки. Побочные реакции и осложнения от орунгала колеблются от 7 до 12,5% в зависимости от дозы и длительности приема.
Чаще всего оба препарата вызывают диспепсические явления, боли в животе, дискомфорт, тошноту, редко рвоту. Некоторые больные, принимающие ламизил, отмечают нарушения вкусовой чувствительности.
Второе по частоте место занимают кожный зуд и кожные высыпания (эритемато-сквамозные, уртикарные, экземоподобные, акнеиформные, чрезвычайно редко синдром Стивенс-Джонсона).
 |
| Рисунок 9. Инфильтративно- нагноительный очаг поражения |
Некоторых пациентов при приеме того и другого препарата беспокоят незначительные головные боли, головокружения, недомогание, снижение внимания, слабость, сонливость.
Кроме вышеназванных противогрибковых средств для лечения больных МС с онихомикозом используют бистриазольный препарат флуконазол (дифлукан). Его назначают по 150 мг один раз в неделю в течение 8 — 24 недель при онихомикозе кистей, 20-36 недель при онихомикозе стоп. Препарат отличается хорошей переносимостью и высокой эффективностью, он обеспечивает излечение в 83-92% случаев.
Терапию системными антимикотиками следует дополнять наружными фунгицидно-кератолитическими средствами, особенно при поражении ногтей.
При противопоказаниях к назначению системных антимикотиков, а также при поражении только кожи и единичных ногтей с дистального или боковых краев можно ограничиться одними наружными противогрибковыми препаратами.
Для излечения пораженных ногтей обычно чередуют кератолитические и фунгицидные средства. Например, чистят ногти после их размягчения с помощью 20% пластыря с мочевиной (уреапласта), а затем пропитывают их фунгицидными растворами (5%-ная настойка йода, йодуксун № 1-3, 1%-ный раствор экзодерила или клотримазола, фитекс, нитрофунгин).
Заслуживают внимания противогрибковые лаки: батрафен (8%-ный циклопироксаломин) и лоцерил (5%-ный оморолфин). Противогрибковое действие в них сочетается с пенетрирующими свойствами. Это важно, так как возбудители онихомикоза не только пронизывают весь ноготь, но и проникают в глубокие участки ногтевого ложа. Применение лаков в течение 3-6 месяцев обеспечивает излечение 53-66,7% больных МС с онихомикозом. Форма выпуска и режим применения медикаментов для лечения ногтей приведены в табл. 3.
| Препарат | Фирма, учреждение (страна) | Лекарственная форма. Действующее начало | Форма выпуска | Режим применения |
| Уреапласт Микопласт | ЦКВИ (Россия) | Пластырь. Мочевины 20% | По 25 г в баночках | Срезают или соскабливают верхний (блестящий) слой ногтя и наносят пластырную массу слоем в 1-2 мм, фиксируют его лейкопластырем. Чистку ногтей производят через 2-3 дня. Число чисток зависит от площади и характера поражения ногтя. Далее ногти лечат фунгицидными в течение 7-10 дней, а также размягчающими (уреапласт, мыльно-содовые ванночки) препаратами |
| Микоспор | Bayer AG (Германия) | Мазь. Бифоназола 1%, мочевины 40% | Набор для ногтей: мазь в дозаторе 10 г, полоски лейкопластыря, шабер | Состав наносят на ногти под лейкопластырь 1 раз в сутки. Чистят ногти на следующий день (через 24 часа) после 10-15%-ной мыльно-содовой ванночки. Число чисток зависит от площади и выраженности поражения ногтей. На очищенное ногтевое ложе 1 раз в день наносят 1%-ный крем микоспора |
| Лоцерил Лоцетар | Roche Швейцария | Лак. Оморолфина 5% | Набор для ногтей: 2,5 — 5 мл лака тампоны, пропитанные спиртом, в фольге; лопаточки, пилочки | Лак наносят на предварительно уплощенный, очищенный после аппликаций 20%-ного уреопласта (см. выше) ноготь. Ноготь обезжиривают спиртовым тампоном. Лак наносят 1 раз в нед., тщательно высушивая. Чистят ногти 1 раз в нед. Длительность применения лака — от 2 мес. до 1 года |
| Батрафен | Hoechst (Германия) | Лак. Циклопироксаломина 8% | Набор для ногтей: лак во флаконе по 3 и 6 мл; тампоны, пропитанные спиртом, в фольге; лопаточки, пилочки | Лак наносят на уплощенный и счищенный ноготь после его обезжиривания спиртовым раствором в 1-й мес. 3 раза в нед., во 2-й — 2 раза в нед., с 3-го мес. — 1 раз в нед. Общая продолжительность лечения не должна превышать 6 мес. |
Для лечения кожи больных МС широко используют как старые, хорошо себя зарекомендовавшие средства (йод, сера, деготь, хинозол, ундециленовая, салициловая, молочная, бензойная кислоты), так и новые препараты азольного, аллиламинового, морфолинового ряда. Их применяют в виде растворов, примочек, пудр, аэрозолей, кремов, мазей, коллодийных композиций. В отечественные многокомпонентные составы нередко включают пенетрант диметилсульфоксид (димексид).
При острых воспалительных явлениях в виде отека, гиперемии, эксудации и экзематизации назначают примочки с дезинфицирующими и вяжущими средствами. Для этих целей можно воспользоваться комбинацией антимикотиков с кортикостероидами (кремы тридерм, лотридерм, травокорт, пимафукорт, микозолон, пивазон), солями или окислами металлов (дактозин, цинкостатин). Хорошо купирует острые воспалительные явления ламизил-спрей. Выраженное противовоспалительное действие ламизила усиливается быстрым испарением пропеллентов. Препарат не вызывает раздражения при нанесении на трещины и эрозии образующихся после вскрытия пузырьков и пустул. Очаги микоза разрешаются по прошествии 7-10 дней ежедневного орошения ламизил-спреем, микроскопически перестают обнаруживаться грибы.
Нельзя забывать , что больные МС, особенно распространенными формами, представляют постоянный мобильный источник рассеивания грибов в окружающей среде. Поэтому лицам, страдающим МС, не разрешается посещать спортивные и санаторно-курортные учреждения, а также физкультурно-оздоровительные комплексы. При поражении кожи и ногтей кистей недопустима работа в любой сфере обслуживания населения (приказ МЗ РФ от 14.03.96 г.)
У больных сквамозными проявлениями МС, а также по стихании острых воспалительных явлений применяют разнообразные фунгицидные средства. Наряду с вышеперечисленными широко используют медикаменты на основе клотримазола (канестен, клотримазол, кандид, фунгицид, канизон), эконазола (певарил, экодакс, экалин), миконазола (дактарин, микотар), кетоконазола (низорал), изоконазола (травоген).
Высокой оценки заслуживают аллиламиновые производные — пудра, 1%-ный раствор и крем нафтифина (экзодерил), а также 1%-ный крем и аэрозоль тербинафина (ламизил).
Из активных антимикотиков других групп, обладающих к тому же пенетрирующими свойствами, можно назвать пудру, 1%-ный раствор и крем толнафтата, 1%-ный раствор и крем батрафена, 0,5%-ный крем оморолфина.
У больных МС нередко формируются подошвенные бородавки. Для их разрушения используют электро-лазеро-криодеструкцию, прижигание перманганатом калия и трихлоруксусной кислотой, производят двух-шестикратную обработку 30%-ным раствором перекиси водорода через один-два дня, 25%-ным раствором подофиллина один раз в день, три дня подряд, пяти-десятиминутную обработку (до равномерного желтого окрашивания) ампулированным препаратом солкодерм. Можно воспользоваться млечным соком чистотела или одуванчика, которые наносят на бородавку (защитив окружающую кожу) до 20 раз в течение дня.
Патогенетические средства терапии, с одной стороны, повышают эффективность лечения системными и наружными антимикотиками больных МС, с другой — снижают побочные реакции и осложнения. Эти средства так же разнообразны, как и та патология, на фоне которой возникают МС.
Для коррекции иммунологических нарушений у больных МС используют пятидневные курсы терапии метилурацилом по 0,5 г три раза в день; диуцифоном по 0,2 г два раза в день; трехдневные циклы терапии левамизолом по 150 мг с недельными перерывами; 10-дневные курсы тактивина по 1 мл 0,1%-ного раствора ежедневно, подкожно; тималина по 5 мг или тимогена по 100 мг в 0,25%-ном растворе новокаина внутримышечно через день; полиоксидония по 6 мг в 0,25%-ном растворе новокаина два раза в неделю, на курс 10 инъекций. Целесообразна комбинация иммунокорректоров с адаптогенами и антиоксидантами: женьшень, элеутерококк, заманиха, дибазол, облепиховое масло, линетол, витамин Е, эссенциале. Полезны пищевые добавки: стимулин с пантокрином, женьшенем, радиолой розовой, левзеей; апилактин с маточным молочком и цветочной пыльцой; проповит с прополисом и лимонной кислотой; мумивит с очищенным мумие.
Больным с экссудативными формами МС назначают гипосенсибилизаторы: препараты кальция, 30%-ный раствор гипосульфита натрия по 1 ст. ложке три раза в день; 10-дневные курсы инъекций гистоглобулина с 0,25 до 2 мл через день. Эффективно введение небольших доз (не более 1 мл) аутокрови внутримышечно через день, пятидневными циклами с трехдневными интервалами, на курс 2-3 цикла.
С учетом частой сосудистой патологии больным МС показаны ангиопротекторы и препараты, улучшающие трофику тканей: препараты никотиновой кислоты, в том числе пролонгированные (эндурацин), андекалин, трентал, троксевазин; физиотерапевтические процедуры: индуктотермия симпатических ганглиев, электро- и йонофорез с препаратами йода, ультразвук на область регионарных лимфоузлов. Полезны самомассаж нижних конечностей, «растягивающая» гимнастика позвоночника.
Для устранения дистрофических изменений ногтей показаны месячные курсы терапии окисью цинка по 50 мг три раза в день или 1%-ной сернокислой медью по 8 капель три раза в день в сочетании с витаминно-микроэлементными комплексами типа компливита, витрума, юникапа, дуовита, мультитабса, эндура.
Недостаток серы и серосодержащих аминокислот восполняют с помощью продуктов питания, богатых этими веществами (яйца, творог, зелень, а также минеральные воды, их содержащие).
Недостаток желатина и пектина, вызывающий ломкость и расщепление ногтей, восполняют рыбными и мясными заливными, фруктовыми и ягодными желе, мармеладом, витаминизированными напитками с пектином.
При сухости, ихтиотичности кожи показано назначение витаминов А в виде ретинола ацетата, ретинола пальмитата, аевита, или бетакаротинов в виде 2%-ного водорастворимого веторона по 10-15 капель в день, или карината по 1 табл. два раза в день. Полезны пищевые добавки типа риалам, сплат-кламин, спирулина ВЭЛ.
Более полную информацию по различным аспектам микозов стоп можно почерпнуть из книги кандидата медицинских наук В. М. Рукавишниковой.
В монографии рассмотрены эпидемиология микозов стоп в современных условиях, механизмы их развития; подробно описаны типичные и, что наиболее важно, атипичные их варианты. Много внимания уделено поражению кожи и ногтей при экземе, псориазе, красном плоском лишае, пиококковых инфекциях, чесотке, сифилисе и их отличиям от грибковых.
В книге подробно рассказано о действенных противогрибковых средствах и новых лекарственных формах в виде лаков и шампуней с рассмотрением их свойств, механизма действия, переносимости, совместимости с другими медикаментами, побочных реакциях и осложнениях.
Изложены данные об эффективных способах профилактики микозов стоп с перечислением новых дезинфицирующих средств, противогрибковых тканей, косметических и гигиенических препаратов и приспособлений, витаминно-микроэлементных комплексов и пищевых добавок.
Книга иллюстрирована фотографиями микозов и дерматозов в ладонно-подошвенной локализации, микроскопических гистологических и ультраструктурных препаратов грибов, схемами и таблицами, снабжена рецептурой лечебно-профилактических средств, обычно применяемых для лечения и профилактики микозов стоп.
Полную информацию об издании можно получить по адресу: Москва, ул. Пятницкая, 50/2, тел: (095) 956-8221, ЗАО «МСД».
Содержание
- Механизм действия
- Показания
- Противопоказания
- Подготовка к процедуре
- Проведение PRP терапии
- Преимущества
- Прогноз и осложнения
- Отзывы
PRP терапия суставов является одной из современных методик лечения заболеваний опорно-двигательного аппарата, основанной на применении плазмы.
Механизм действия
Нарушение функций или целостности тканей и органов стимулирует развитие процессов регенерации – в очаге патологии происходит образование сгустков из тромбоцитов (безъядерных кровяных клеток). Они выполняют защитную и активирующую функцию в организме – образуют тромбы при возникающих повреждениях и активируют близко расположенные клетки вследствие выделения вещества цитокина, стимулирующего регенеративные процессы.
Во время подготовки к процедуре производится забор крови с последующим центрифугированием. Результат манипуляции – это образование трех фракций биологической жидкости:
- С высоким содержанием тромбоцитов;
- С низким содержанием тромбоцитов;
- Эритроцитарная масса.
PRP терапия суставов
Для PRP терапии коленного сустава используют биоматериал с высоким содержанием тромбоцитов. Для одной процедуры производят забор 8-10 мл крови, отделяют от нее определенную часть, которую вводят в очаг патологии.
Содержащиеся в тромбоцитах биологически активные вещества проникают в поврежденную ткань сустава и приводят к развитию следующих процессов:
- Приток стволовых клеток к очагу патологии с и последующим преобразованием;
- Регенерация ткани и эпителиального слоя.
Особенность аутоплазменной терапии – это отсутствие чужеродных для организма микроорганизмов и компонентов.
Важно!
Процедура не предусматривает обезболивания, но при остром болевом синдроме допустимо проведение местной анестезии.
Показания
Проведение процедуры PRP-терапии суставов допустимо только по назначению врача ортопеда. Показания для осуществления манипуляции:
- Воспалительные процессы в суставах (артрит);
- Травмы хрящей;
- Болевой синдром;
- Растяжение связок в коленном или тазобедренном суставе;
- Остеоартроз;
- Воспаление ахиллового сухожилия;
- Подошвенный фасциит.
PRP терапия при артрозе суставов способствует ускорению регенерации хрящевой ткани и уменьшению болевого синдрома. Проведение курса лечения позволяет повысить уровень качества жизни пациента.
Противопоказания
Проведение лечения тромбоцитами нецелесообразно при наличии противопоказаний: заболеваний или состояний организма, при которых осуществление данной методики невозможно.
Основные противопоказания:
- Онкологические новообразования;
- Тромбозы вен, тромбофлебиты;
- ВИЧ;
- Психические расстройства;
- Сепсис;
- Гемофилия.
Противопоказания для проведения PRP терапии
Не рекомендуется осуществление нового метода лечения артрита PRP терапией во время беременности и наличия инфекционных заболеваний кожных покровов.
Подготовка к процедуре
Важный этап PRP терапии – это подготовка к процедуре, так как неудовлетворительное состояние пациента оказывает влияние на качество крови.
Перед процедурой взятия биоматериала необходимо придерживаться таких рекомендаций:
- За 14 дней до взятия крови исключается прием препаратов, оказывающих влияние на свертывающую систему (Аспирин, Варфарин, Клексан);
- Исключение за 7 дней до PRP терапии нестероидных противовоспалительных средств (препараты оказывают влияние на фактор роста, что снижает лечебный эффект от процедуры);
- Предупреждение стрессовых ситуаций;
- За 3 суток до терапии ограничение приема анальгезирующих средств (панадол, анальгин);
- Запрещено употребление спиртных напитков, курение.
Рекомендуется придерживаться диеты, богатой овощами и фруктами, с большим содержанием витамина С. Необходимо обеспечить полноценный питьевой режим.
На заметку!
Перед PRP терапией проводятся обследования, исключающие патологии сердечнососудистой системы и анемии.
Проведение PRP терапии
Плазмолифтинг является малотравматичным методом лечения, но проводится в операционной или стерильной перевязочном кабинете.
Перед манипуляцией в отделении ортопедии пациента осматривают и осуществляют забор крови. После приготовления обогащенной плазмы врач осматривает место инъекции, обрабатывает операционное поле антисептиком.
На усмотрение врача возможно использование местной анестезии, затем в полость сустава вводится тромбоцитарная масса. Манипуляция проводится под контролем УЗИ, обеспечивающим визуализацию процесса. Длительность процедуры 10-15 мин.
Интересно!
Инъекции в сустав безболезненны, дискомфорт отмечается при введении тромбоцитарной массы в сухожилие. Допустимо ощущение боли в течение 2-4 дней после плазмолифтинга.
Прием противовоспалительных препаратов (Диклофенак, Ибупрофен) в течение 7 дней после процедуры запрещен: снижается эффективность лечения.
Плазмолифтинг – проведение процедуры
Преимущества
Проводится PRP терапия в центрах травматологии и ортопедии, которые используют данную методику лечения благодаря ее преимуществам:
- Возможность комбинации PRP терапии с другими методами лечения (хирургическое вмешательство, медикаментозная терапия);
- Уменьшение длительности реабилитации, быстрый терапевтический эффект;
- Доступность методы для разных социальных слоев населения;
- Отсутствие необходимости в закупке и обслуживании дорогостоящего оборудования.
Стоимость PRP терапии коленного сустава зависит от следующих факторов:
- Регион и форма медицинского учреждения (государственная или частная форма собственности);
- Область инъекции (сустав или сухожилие);
- Необходимость использования дополнительных методов лечения;
- Заболевание и степень патологических процессов, наличие сопутствующих болезней и травм.
Средняя стоимость одной инъекции от 7000 до 9000 рублей, полный курс лечения состоит из 2-3 процедур в течение 2-3 недель. При артрозах коленного сустава инъекции тромбоцитарной массой проводятся каждые 10 дней до улучшения общего состояния.
Прогноз и осложнения
Признаки восстановления поврежденных тканей и снятие воспалительного процесса отмечается через 1-2 месяца после лечения: снижается болевой синдром и возрастает подвижность сустава.
Выше результативность при лечении коленных суставов, при травмах сухожилий и связок возможно полное выздоровление и избавление от боли. При артрите достаточно 1 курса инъекций, при остеоартрозе длительность лечения зависит от степени заболевания, в среднем длится 1-3 года.
Риск развития аллергической реакции минимален вследствие использования плазмы пациента, но при заборе крови существует вероятность возникновения гематомы, повреждения нервного окончания, инфицирование тканей. Профессионализм сотрудников и соблюдение правил асептики и антисептики – это оптимальные методы предотвращения осложнений.
При проведении процедур необходимо соблюдать правила асептики и антисептики
Отзывы
Отзывы о PRP терапии для лечения суставов помогут пациенту определиться с методом лечения и ознакомиться с нюансами процедуры.
Назначили PRP терапию при артрозе 3 стадии. Отметила отличный результат после первой инъекции, которая совершенно безболезненна. Данная методика позволила избежать оперативного вмешательства и спокойно ходить. При необходимости возможно пройти повторный курс лечения.
Марина, 41 год, Астрахань.
В результате занятий получил травму колена: народные средства, мази и таблетки не помогали, тендинит прогрессировал, поэтому заниматься спортом отменил. Лечение PRP терапией предложил провести травматолог частного медицинского центра. Затраты на процедуры и прием врача оправдали себя: положительный эффект отметил после первой процедуры, через 3 месяца появилась возможность вернуться к спорту.
Андрей, 28 лет, Тамбов.
Положительный результат лечения PRP терапией возможен при своевременном обращении в лечебное учреждение, имеющие соответствующие документы и лицензии для проведения манипуляции.