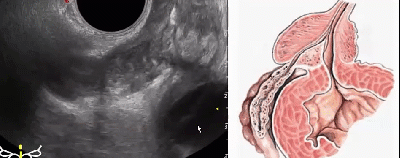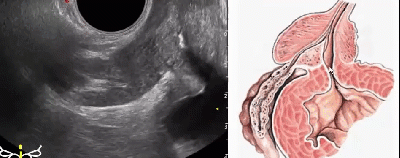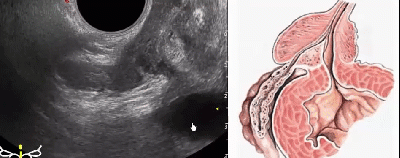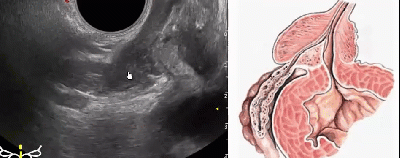
УЗИ простаты

Содержание
- Что представляет собой УЗИ простаты?
- Виды УЗИ простаты
- С какой целью проводят процедуру?
- Показания для УЗИ
- Подготовка мужчин к трансабдоминальному УЗИ
- Подготовка организма перед трансректальным УЗИ
- Как проводят УЗИ предстательной железы?
- Трансабдоминальный метод проведения процедуры
- Трансректальный метод узи простаты
- Расшифровка результатов УЗИ
- Противопоказания для проведения УЗИ
Почему предстательная железа так важна для полноценной жизни мужчин? Она контролирует здоровье сильной половины человечества. Именно она ответственна за половое здоровье каждого мужчины. Предстательная железа функционирует в тесной взаимосвязи с мочеиспускательным каналом. С проблемами в работе простаты мужчине будет тяжело не только физически, но и психологически. Одним из безопасных и эффективных методов диагностики заболеваний предстательной железы является узи.
Что представляет собой УЗИ простаты?
Что такое УЗИ простаты? Оно основывается на использовании такого достижения науки и техники, как ультразвук. Благодаря узи простаты у мужчин еще на ранних стадиях выявляют заболевания. Вовремя принятые меры способствуют эффективному лечению органа. Если структура ткани нарушена, то звук от нее будет отражаться совсем по-другому, чем от здорового органа. Проведение узи простаты рекомендуют в качестве профилактической меры. Проводить процедуру нужно регулярно, дабы избежать риска появления заболеваний половой сферы у мужчин.
Виды УЗИ простаты
К двум основным методам проведения процедуры относят следующие:
-
трансабдоминальный;
-
трансректальный.
В первом случае, наиболее легком и безболезненном, исследование проводят поверх живота. Вследствие такого подхода метод считается менее информативным. Однако трансабдоминальный метод идеально подходит мужчинам, которые постоянно откладывают проведение данной процедуры из-за боязни и неприятия.
Врачи отдают предпочтение трансректальному методу. Прежде всего, из-за его большей информативности. В этом случае показания снимаются через введенный в прямую кишку датчик. Благодаря максимальной близости к простате изображение органа получается точным. Также можно увидеть отдельные зоны предстательной железы, что позволяет еще на ранних этапах выявить возможные отклонения.
Предлагают также другие способы узи простаты. Так, при одном из них датчик наводят непосредственно на промежуток между мошонкой и анальным отверстием. При другом –трансуретральном – процедура проводится прямо через канал вывода урины. Так как оба эти способа недостаточно информативны, их применяют нечасто.
С какой целью проводят процедуру?
Современная аппаратура дает возможность провести профилактические обследования мужчин, чтобы выявить еще на ранних стадиях следующие проблемы:
-
наличие доброкачественных (аденом) и злокачественных образований в органе;
-
хронический (либо острый) простатит;
-
аномальный рост внутри органа;
-
гнойные образования как в самой простате, так и в прилегающих к ней органах;
-
наличие рубцов и фиброзов (уплотнений соединительной ткани).
С помощью узи простаты диагностируют как состояние органа, так и его структуру. На полученном в процессе исследования изображении предстательной железы ясно представлены как ее размеры, так и форма. Данный диагностический метод позволяет сделать выводы о:
-
структуре простаты, ее размерах, плотности и однородности, а также наличии новообразований;
-
состоянии яичка, его придатка и семенного канатика;
-
наличии аденомы простаты либо доброкачественных гиперплазий;
-
постановке диагноза «простатит»;
-
онкологии предстательной железы;
-
наличии кист в простате;
-
имеющихся воспалительных заболеваниях яичка, его придатка;
-
наличии сосудистых заболеваний яичка и его придатка.
Серьезные патологии органа иногда требуют оперативных вмешательств. Мужчинам после сорока лет врачи убедительно рекомендуют делать узи предстательной железы на регулярной основе.
Показания для УЗИ
В случае появления проблем с мочеполовой системой, а также при диагностике бесплодия, мужчинам назначают процедуру узи предстательной железы. Показаниями к проведению процедуры могут стать отклонения показателей в спермограмме, а также, если мужчину тревожат боли в пенисе или малом тазе. Врачи рекомендуют, не затягивая, обратиться к специалисту при возникновении ниже перечисленных симптомов:
-
у мужчины появились болезненные или неприятные ощущения внизу живота;
-
процедура посещения туалета стала дискомфортной либо с болями;
-
вы стали замечать нетипичные выделения, которых ранее не было, во время процесса мочеиспускания;
-
результаты сделанных анализов мочи, крови либо спермограммы показывают определенные отклонения показателей;
-
у мужчины почечная недостаточность;
-
в случае выявления в организме инфекции или воспалительного процесса, которые могут оказать непосредственное влияние на мочеполовую систему и ее функционирование;
-
мужчине поставлен диагноз «воспаление в органах малого таза»;
-
вследствие ректального осмотра у пациента выявили определенные заболевания;
-
мужчине поставлен диагноз «бесплодие» либо у него расстройства половой функции.
Парням также рекомендуют проходить профилактические узи простаты. Такие рекомендации врач дает, поскольку у молодых мужчин раннее начало половой жизни.
Подготовка мужчин к трансабдоминальному УЗИ
Данное исследование не потребует от мужчины особых усилий по подготовке к нему. Врач предупредит вас, что перед процедурой (за час) нужно выпить достаточное количество жидкости, чтобы наполнился мочевой пузырь. Вследствие расположения простаты в непосредственной близости к уретре без такой предварительной подготовки видеть простату, а также выявить изменения в ней, врачу будет сложно. Рекомендуют выпить около 1-2 литров жидкости. Пить следует небольшими глотками, чтобы обеспечить мочевому пузырю постепенное наполнение.
Когда мужчина захочет в туалет, пить достаточно. В процессе наполнения мочевого пузыря очень важно выпить достаточное количество жидкости. Не больше и не меньше. Цель – наполнить мочевой пузырь в той мере, которая позволит увидеть простату достаточно хорошо.
Подготовка организма перед трансректальным УЗИ
В этом случае мужчине нужно отнестись к процессу подготовки к узи предстательной железы более ответственно. Это займет несколько дней. Чтобы не возникло никаких сомнений в результатах проведенного узи, врач посоветует вам:
-
строгую диету в течение 2-3 дней до проведения процедуры;
-
непосредственно перед узи – где-то за два часа – сделать клизму либо микроклизму с целью очищения кишечника;
-
не курить перед процедурой, чтобы избежать рефлекторных сокращений кишечника;
-
пройти узи на голодный желудок.
В качестве диеты врачи убедительно не рекомендуют употреблять продукты, которые могут привести к образованию газов и различным расстройствам пищеварительной системы. В случае проведения процедуры вечером допускается небольшой перекус в течение дня. Если пациента оповестили о биопсии в ходе проведения исследования, то перед ним – за две недели – он должен прекратить прием препаратов, которые разжижают кровь.
Как проводят УЗИ предстательной железы?
Предусмотрено выполнение процедуры ультразвукового исследования двумя основными способами. Процедура проведения узи простаты в каждом отдельном случае отличается, как и процесс подготовки к ней.
Трансабдоминальный метод проведения процедуры
Если проводится трансабдоминальное исследование, то, кроме самой предстательной железы, могут наблюдать и другие органы, находящиеся в брюшине. Сама процедура осуществляется следующим образом:
1. Чтобы обследовать живот пациента, его укладывают на медицинский стол на спину.
2. На низ живота наносят специальный гель.
3. Врач выполняет сканирование. Для этого датчик перемещают в месте проекции простаты.
Как правило, процедура занимает всего около 10-15 минут. По завершении врач оформляет заключение и передает его пациенту.
Трансректальный метод узи простаты
Вследствие своей большей информативности это непростой метод. В этом случае все манипуляции проводятся через прямую кишку. Следует помнить, что трансректальный метод диагностики более точный, поскольку простата и датчик отделены только тоненькой перегородкой.
Процедуру проводят так:
1. Мужчину просят раздеться ниже пояса. После чего его укладывают на кушетку на бок. Попа пациента должна быть обращена к врачу.
2. Пациенту дают указание согнуть ноги, затем колени следует подтянуть к животу.
3. На датчик сверху врач надевает презерватив. Для безболезненного проникновения его смазывают вазелином.
4. Врачом осуществляется плавное введение прибора в прямую кишку, до самой простаты. Таким образом проводятся все нужные измерения, а также оцениваются зоны поражений либо размер новообразований.
Данная процедура весьма неприятна для мужчин, хотя и безболезненна. Используются датчики, имеющие в диаметре около полутора см. Сам же прибор опускается на глубину порядка 7 см. Такие четкие и продуманные действия врача позволяют не растягивать (и не травмировать) прямую кишку. Если врач настаивает на биопсии, то может быть взят материал из некоторых участков предстательной железы.
Расшифровка результатов УЗИ
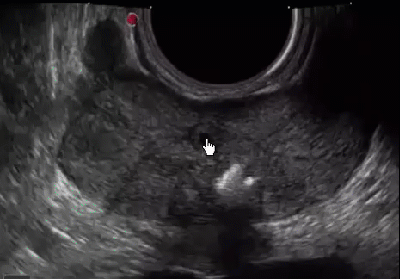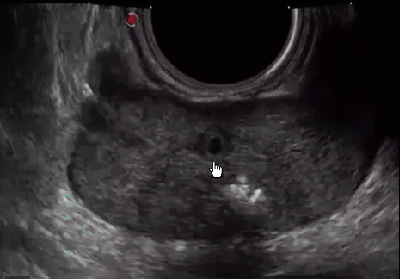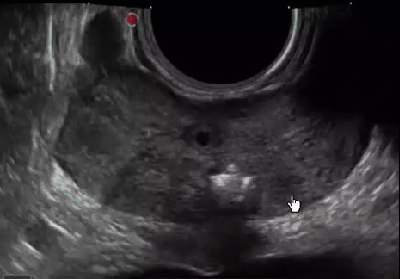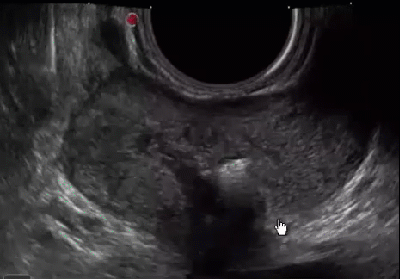
Результаты проведенного ультразвукового исследования поможет вам расшифровать уролог. Если простата здорова, то ее отлично видно на экране, орган имеет четкие контуры, а также однородную структуру.
Проводя УЗИ, врач замеряет размеры органа. Также устанавливаются его вес и формы. Размер предстательной железы в норме, если:
- орган имеет ширину (в мм) от 23 до 41;
- толщина простаты в пределах 15-25 мм;
- длина органа (в мм) – от 24 до 45.
Врач допускает небольшие отклонения от указанных величин, но только в случае, если нет каких-либо патологических изменений органа.
Как правило, процесс роста простаты прекращается к 19 годам. Дальнейшее увеличение размера органа вызывает тревогу у врачей.
Далее устанавливается объем простаты. В случае здорового органа его объем составляет менее 30 куб.см. Также врачом измеряется количество мочи, остающейся после мочеиспускания.
Если вышеперечисленные показатели выходят за пределы нормы, то это может свидетельствовать об онкологии, аденоме или простатите.
Кроме указанных размеров органа в заключении будут также учтены следующие параметры:
1. Форма органа.
2. Эхогенность, свидетельствующая об однородности (либо неоднородности) структуры простаты.
3. Контуры органа. Учитывается их четкость и ровность.
4. Допплерография, оценивающая параметры кровотока в простате.
5. Состояние семенных пузырьков, а также протоков.
Противопоказания для проведения УЗИ
В некоторых случаях узи простаты каким-либо методом может быть противопоказано. Так, проведение трансабдоминального исследования делать нельзя в случае:
- недержания мочевого пузыря;
- определенных поражений кожи низа живота.
- Трансректальное узи противопоказано, если:
- у пациента отсутствует прямая кишка;
- в прямой кишке имеются незажившие трещины;
- у мужчины геморрой, причем в острой форме;
- у пациента в анамнезе имеются операции на прямой кишке.
Проводя периодически УЗИ простаты, вы сможете контролировать состояние этого органа.
Видео

Возможности гормонотерапии для лечения рака молочной железы
Вам было полезно это видео? 34 16

Химиотерапия
Вам было полезно это видео? 68 52

Побочные эффекты химиотерапии
Вам было полезно это видео? 58 37
УЗИ cтоимость
| № | Фото врача | ФИО врача | Стоимость | Рейтинг |
|---|---|---|---|---|
| 1 |  |
Ульрих Бёкер Врач онколог, Профессор, |
от р. | |
| 2 |  |
Алексанян Алексан Завенович Врач онколог, Профессор, Высшая категория |
от 2600 р. | |
| 3 |  |
Синявин Дмитрий Юрьевич Врач онколог, Кандидат наук, Высшая категория |
от 2500 р. | |
| 4 |  |
Фархат Файяд Ахмедович Врач онколог, Профессор, Высшая категория |
от 4000 р. | |
| 5 |  |
Афанасьев Максим Станиславович Онколог-гинеколог, Доктор наук, Категория неизвестна |
от 6500 р. | |
| 6 |  |
Трандофилов Михаил Михайлович Врач онколог, Профессор, Высшая категория |
от 4000 р. | |
| 7 |  |
Андрианов Олег Викторович Врач онколог, Кандидат наук, Высшая категория |
от 3000 р. | |
| 8 |  |
Кирсанов Владислав Юрьевич Врач онколог, Кандидат наук, Высшая категория |
от 2300 р. | |
| 9 |  |
Шурыгина Галина Викторовна Врач онколог, Степень неизвестна, 2 категория |
от 1600 р. | |
| 10 |  |
Жмаева Елена Михайловна Врач онколог, Кандидат наук, Категория неизвестна |
от 2590 р. | |
| 11 |  |
Тазина Юлия Андреевна Врач онколог, Кандидат наук, Без категории |
от 2500 р. | |
| 12 |  |
Ахов Андемир Олегович Врач онколог, Степень неизвестна, Категория неизвестна |
от 2600 р. | |
| 13 |  |
Захаров Георгий Викторович Врач онколог, Кандидат наук, 1 категория |
от 2300 р. | |
| 14 |  |
Байчоров Аслан Борисович Врач онколог, Без степени, Без категории |
от 1500 р. | |
| 15 |  |
Щербаков Сергей Анатольевич Врач онколог, Степень неизвестна, Высшая категория |
от 2000 р. | |
| 16 |  |
Новиков Дмитрий Владимирович Врач онколог, Без степени, Без категории |
от 2190 р. | |
| 17 |  |
Гуркин Дмитрий Юрьевич Врач онколог, Степень неизвестна, Высшая категория |
от 1700 р. | |
| 18 |  |
Адалов Магомед Магомедович Врач онколог, Профессор, Высшая категория |
от 4000 р. | |
| 19 |  |
Пылев Андрей Львович Врач онколог, Кандидат наук, Высшая категория |
от 5700 р. | |
| 20 |  |
Шарнов Михаил Борисович Онколог-гинеколог, Степень неизвестна, Высшая категория |
от 1700 р. |
Ультрасонография предстательной железы: современный взгляд на существующие методы
Ahmet T. Turgut, MD, Erkan Kismali, MD, Vikram S. Dogra, MD
Трансректальное ультразвуковое исследование (ТРУЗИ) традиционно рассматривается как ключевой тест для изображения предстательной железы, которое обеспечивает клинически важной информацией при доброкачественных и злокачественных поражениях, в том числе доброкачественной гиперплазии предстательной железы (ДГПЖ), простатите, обструктивном бесплодии и раке предстательной железы (РПЖ). На сегодняшний день основными причинами для направления пациентов на ТРУЗИ являются выявление и оценка РПЖ и ультразвуковое наведение при биопсии предстательной железы.
СОНОГРАФИЧЕСКАЯ АНАТОМИЯ
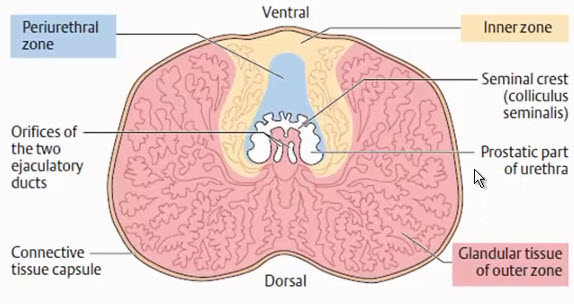
В зрелом возрасте нормальная предстательная железа имеет средние размеры от 4,0 до 4,5 см, от 2,5 см до 3,0 и от 3,0 до 4,0 см в поперечном, передне-заднем и кранио-каудальном направлениях, соответственно. Эта железа окутана тонкой псевдокапсулой, которую вряд ли можно отличить от окружающих фасциальных плоскостей. Анатомически сосудисто-нервные пучки, которые перфорируют капсулу предстательной железы имеют решающее значение, потому что они являются основным местом слабости капсульного аппарата и потенциально склонны к вовлечению в опухолевый процесс. Картина нормальной железы при ТРУЗИ зависит от возраста. У молодых мужчин гиперплазия железистой ткани является незначительной, в то время как у мужчин в возрасте предстательная железа превращается в большую железу с более округлой формой из-за развития ДГПЖ.
В среднем 70% нормальной предстательной железы состоит из железистых элементов, а оставшиеся 30% — состоят из фиброзно-мышечной стромы. Железистая ткань предстательной железы обычно состоит из внутренних желез, которые включают переходную зону и околомочеточниковую железистую ткань и внешних желез, которые занимают периферическую и центральную зоны. ТРУЗИ, как правило, позволяет отличить переходную зону, которая расположена спереди, как гипоэхогенная область, от периферической зоны, которая является эхогенной и однородной по своей эхотекстуре, по сравнению с остальной частью железы. Центральная зона, с другой стороны, едва отличается от периферической зоны у здоровых взрослых мужчин. Переходная зона является основным местом для гиперпластических изменений, составляет большую часть в пропорциональном соотношении ткани предстательной железы у пожилых мужчин, и может дополнительно быть местом развития РПЖ, приблизительно в 20%. Следует отметить, что от 1% до 5% РПЖ расположено в центральной зоне. Периферическая зона, будучи также основным местом развития хронического простатита, приводит примерно к 70% РПЖ. Раковое поражение в переходной зоне, с другой стороны, вряд ли можно отличить от узелков при ДГПЖ по данным ТРУЗИ.
ТЕХНИКА СКАНИРОВАНИЯ
На сегодня биплановые датчики в сочетании с концевыми и боковыми датчиками позволяют получать мультиплановые изображения в полукоронарной, осевой, сагиттальной проекциях при трансректальном сканировании предстательной железы. Технически, датчики с частотой от 5 до 8 МГц обеспечивают более высокое разрешение для периферической части железы, что имеет решающее значение для точности выбора образцов в ходе процедуры биопсии. Воздушные пузырьки — артефакты оказывают негативное влияние на качество изображения, что можно избежать с помощью ультразвукового геля, который наносится на латексный презерватив, надетый на датчик. Самостоятельный прием клизмы накануне процедуры помогает в эвакуации газа и кала, а это еще один фактор, который может привести к искажению изображения при ТРУЗИ. Сопутствующее пальцевое ректальное исследование может быть полезным для выявления подозрительных находок при физикальном обследовании, которые коррелируют с аномалиями при ТРУЗИ. Большинство экспертов предпочитают положение пациента лежа на левом боку, потому что оно хорошо переносится. В заключение, полный мочевой пузырь обеспечивает чистое поле зрения с основой предстательной железы, что помогает в ее лучшей визуализации. Тем не менее, по наблюдению авторов, клиническая практика такова, что мочевой пузырь не должен быть слишком растянутым, поскольку это может привести к возникновению недержания мочи во время сопутствующей процедуры биопсии.
ТРУЗИ оценка предстательной железы начинается с системного сканирования в поперечной или полукоронарной плоскости, начиная от уровня семенных пузырьков, которые прилегают к основанию предстательной железы, и продолжая вниз до апикального уровня с визуализацией железистых зон. Затем проводится сканирование в сагиттальной плоскости для выявления любой долевой асимметрии, а также и для подтверждения подозрительных образований, обнаруженных при осевом или коронарном сканировании. Простатические и экстрапростатические структуры, которые оцениваются при системном подходе, перечислены в таблице 1. Важно отметить, что формула эллипсоида позволяет вычислить объем предстательной железы с помощью диаметров по ортогональным осям:
Объем предстательной железы = 0.52 х td х apd x ccd
где td, apd и ccd представляют поперечный, передне-задний и кранио-каудальный диаметры предстательной железы, соответственно.
Анатомические структуры, которые оцениваются при ТРУЗИ
- Внешняя железа
- Внутренняя железа
- Передние фиброзно-мышечные ткани
- Капсула
- Перипростатическая жировая ткань
- Перипростатические лимфатические узлы
- Сосудисто-нервные пучки
- Эякуляторные протоки
- Семенные пузырьки
- Стенка прямой кишки
- Мочеиспускательный канал
У больных с диагнозом РПЖ, оценка объема предстательной железы может быть необходима для проведения соответствующей терапии. Соответствующая оценка может быть также эффективна при лечении пациентов, которым не выставлен диагноз рака, так как это может помочь в проведении прямой терапии пациентам при лечении симптомов обструкции нижних мочевыводящих путей. Трансректальный ультразвуковой подход к предстательной железе также позволяет оператору выполнять различные диагностические и терапевтические вмешательства при РПЖ, благодаря значительно более высокому разрешению, по сравнению с другими методиками ультразвукового сканирования.
РАК ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ
РПЖ является второй ведущей причиной развития рака, связанной со смертностью у мужчин. Помимо того, что это заболевание относится к разряду основных медицинских проблем, это также важный вопрос общественного здравоохранения, так как оно приводит к значительным экономическим затратам. Хотя раннее выявление заболевания важно для адекватного лечения, незначительные очаги рака также могут быть обнаружены в дополнение к значительному опухолевому поражению. На сегодняшний день основными инструментами, используемыми для диагностики заболевания являются: пальцевое ректальное исследование, сывороточные уровни простат-специфического антигена (ПСА) и биопсия предстательной железы под ТРУЗИ контролем. В настоящее время положительная прогностическая ценность биопсии предстательной железы на основе пальцевого ректального исследования, ПСА и выводов ТРУЗИ низкая, и это приводит к значительному количеству ненужных биопсий. Следовательно, улучшение точности диагностических методов исследования РПЖ является очевидной необходимостью.
Наиболее частым показанием для ТРУЗИ исследования предстательной железы является диагностическая оценка при подозрении на РПЖ. По-видимому, раннее выявление РПЖ тесно связано со снижением смертности, так как выявление на ранней стадии заболевания является, зачастую, единственным шансом для излечения. До широкого внедрения диагностических средств, позволяющих выявлять заболевания на ранних стадиях, таких как: пальцевое ректальное исследование, ТРУЗИ и определение уровня ПСА, РПЖ часто диагностировался в поздней стадии, в результате чего пациенты умирали в более короткие сроки. Хотя сывороточный уровень общего ПСА (ОПСА) более 4 нг/мл может подразумевать наличие РПЖ, пациенты с ДГПЖ и воспалительными расстройствами предстательной железы также могут иметь повышенный сывороточный уровень общего ПСА. Отсутствие специфичности сывороточного уровня общего ПСА для скрининга РПЖ неизбежно привело к дальнейшим усилиям, направленным на определение идеального протокола, который бы объединял ПСА, ТРУЗИ и пальцевое ректальное исследование для улучшения специфичности без снижения чувствительности. Несмотря на то, что ТРУЗИ признается лучшим методом для ультразвукового наведения при биопсии, его низкая положительная прогностическая ценность в диагностике злокачественных новообразований рассматривается как существенный недостаток.
СЕРОШКАЛЬНОЕ УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ
С момента своего первого клинического внедрения в 60-х годах, достигнуто стойкое улучшение технологии ТРУЗИ. Хотя существует консенсус в отношении использования ТРУЗИ для оценки размера предстательной железы и ультразвукового наведения при биопсии, его ограниченная ценность для точного обнаружения начальной стадии РПЖ и определения локального опухолевого распространения по-прежнему представляет большой клинический вопрос об эффективности его использования. Тем не менее, серошкальное ультразвуковое исследование позволяет четко выделить зональную анатомию предстательной железы, при этом железа может быть легко очерчена при ТРУЗИ от перипростатических тканей, в том числе прямой кишки, сосудисто-нервных пучков и жировой ткани.
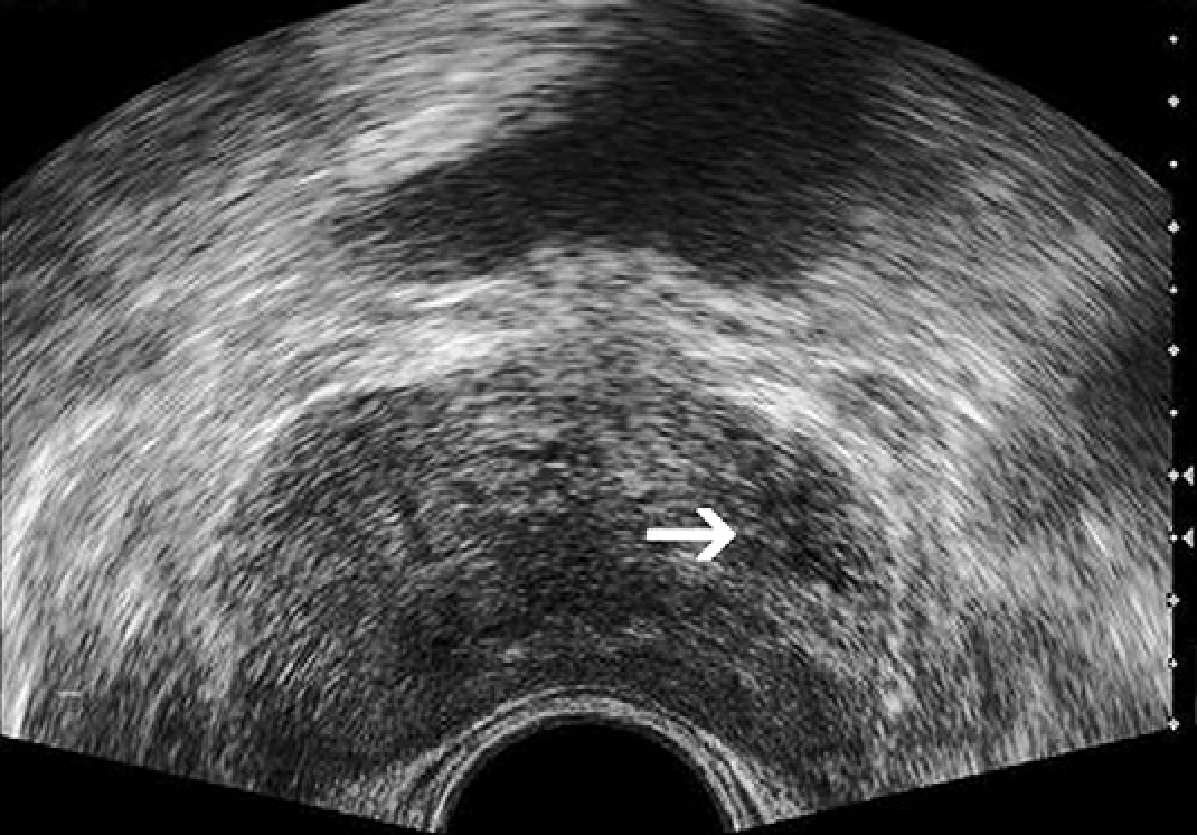
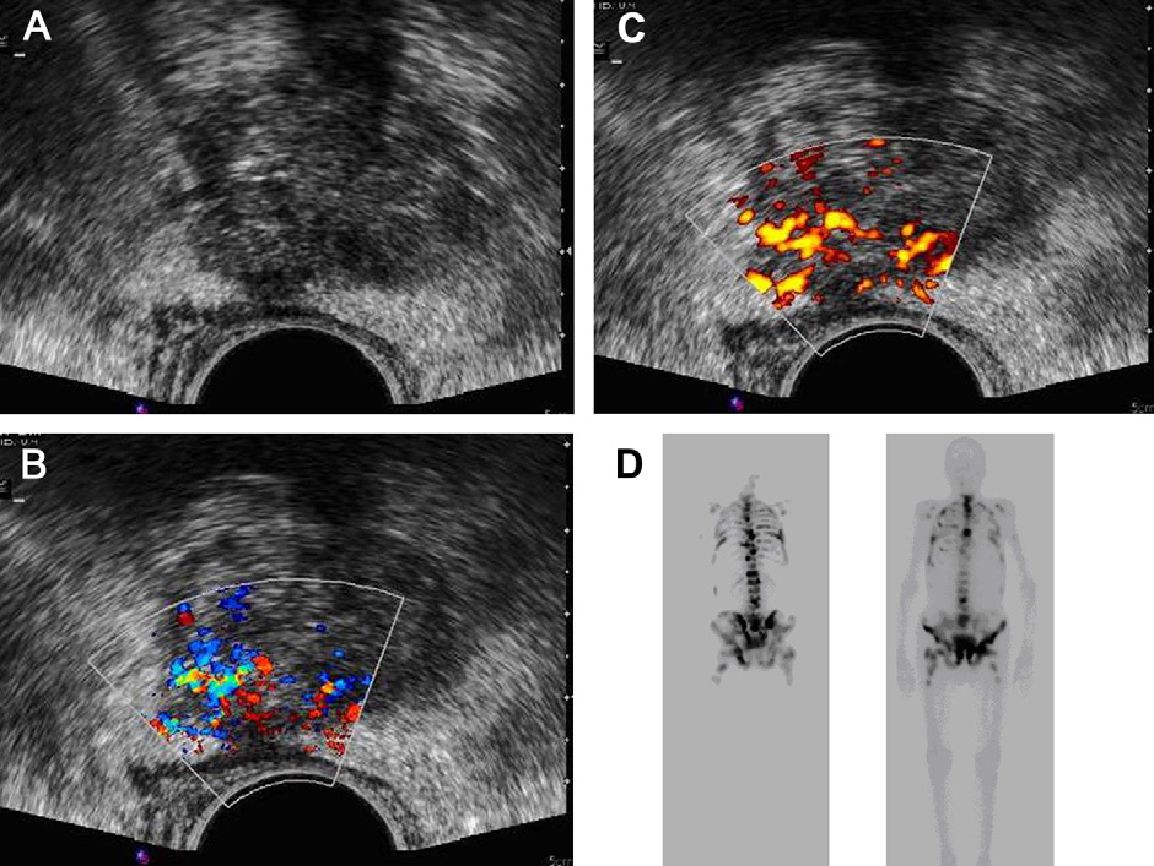
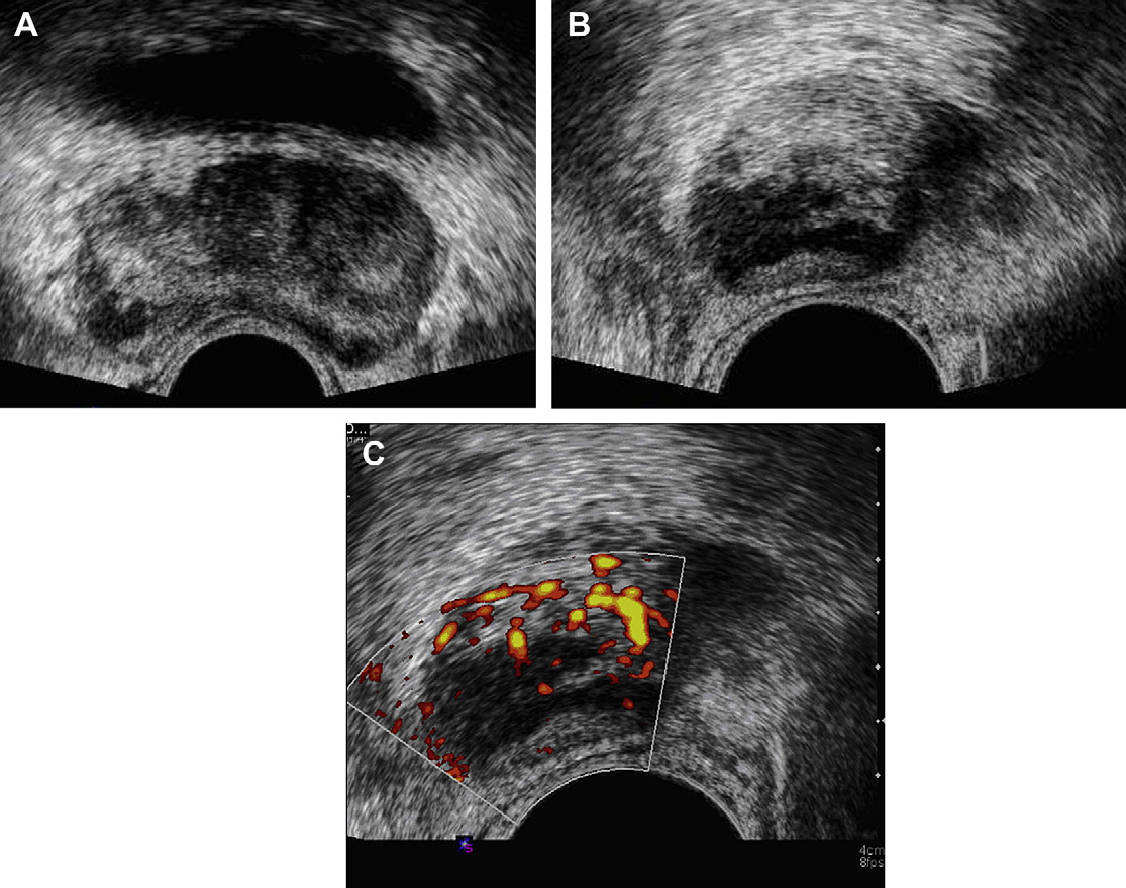
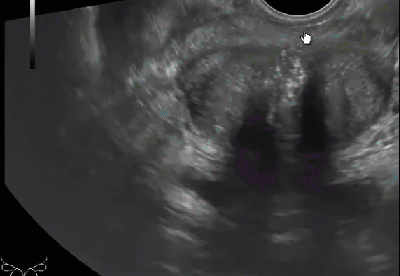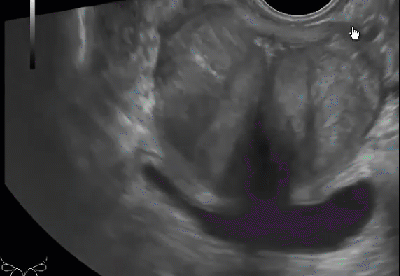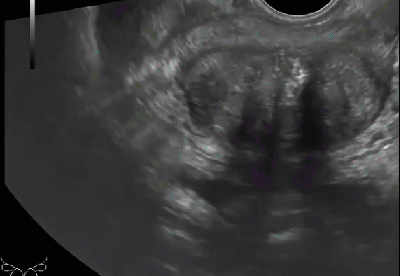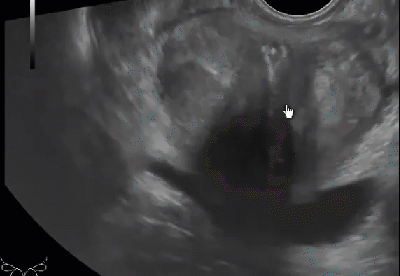
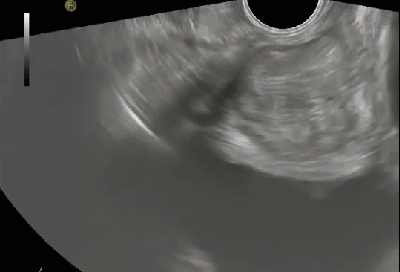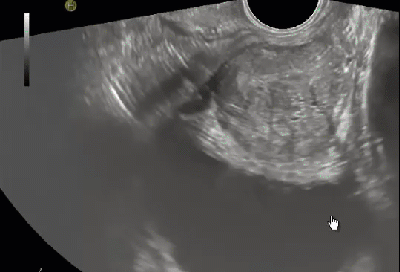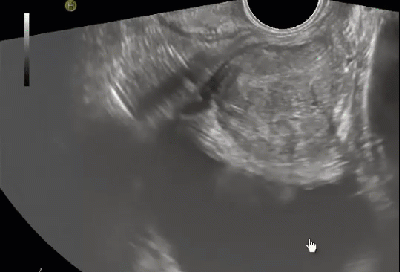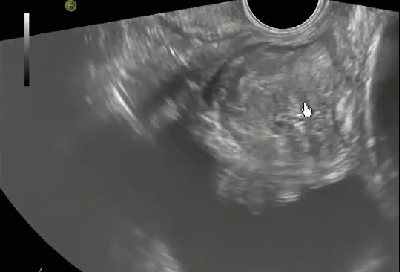
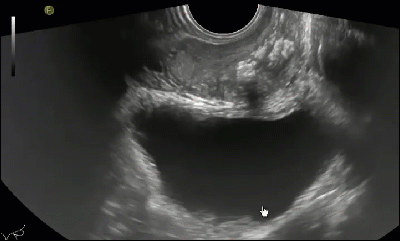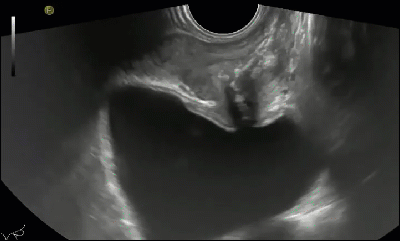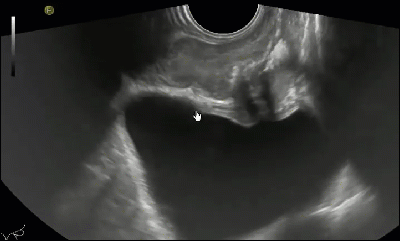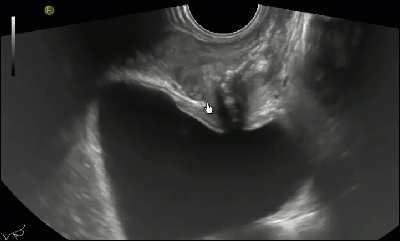
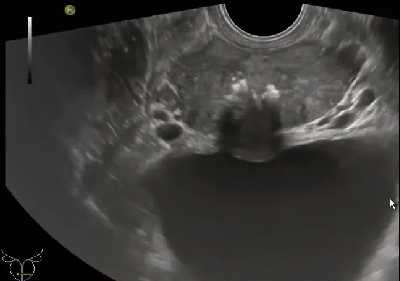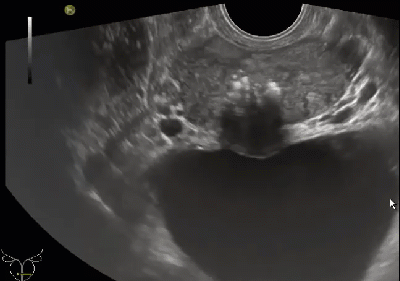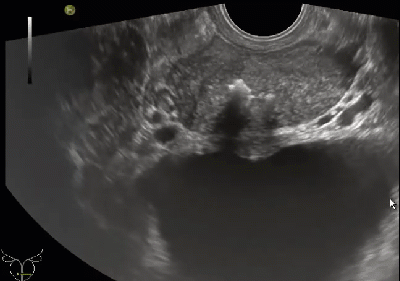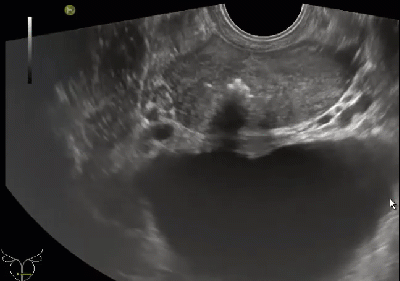
Классически, гипоэхогенное поражение в периферической зоне может представлять собой злокачественный процесс, хотя РПЖ может реже иметь изоэхогенные или гиперэхогенные характеристики (рис. 1 и 2А).
Рис. 1. Рак предстательной железы. Изображение в поперечной проекции серошкального ТРУЗИ, которое показывает нечетко определенное, слегка гипоэхогенное образование в субкапсулярной зоне левой доли (стрелка), которое было гистологически верифицировано как аденокарцинома.
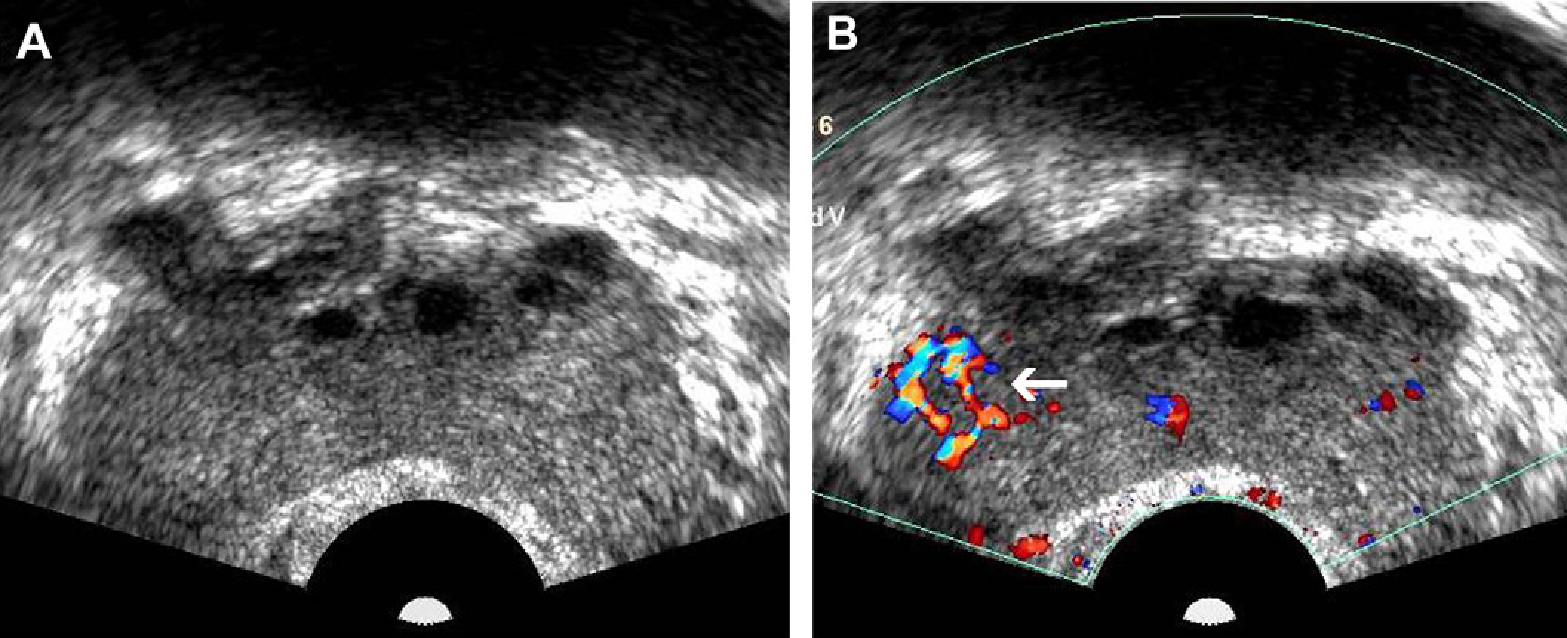
Рис. 2. Рак предстательной железы. (А) Изображение в поперечной проекции серошкального ТРУЗИ без четкого поражения в периферической зоне. (В) Изображение в поперечной проекции цветного допплеровского ТРУЗИ того же больного, показывает область повышенной васкуляризации в правой периферической зоне (стрелка), что стало единственным признаком гистопатологически выявленной аденокарциномы. Опухоль не была видна при серошкальном ТРУЗИ из-за ее изоэхогенной природы.
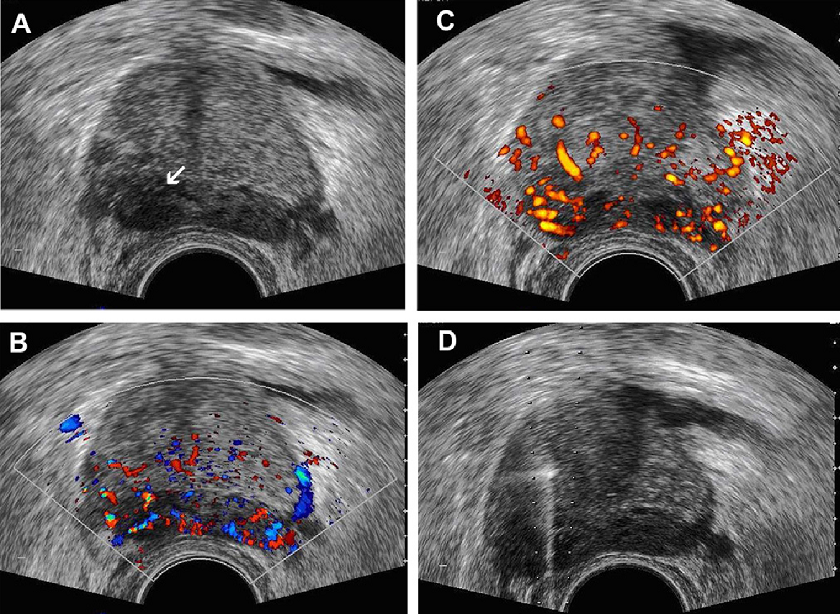
В настоящее время требуется применение других, менее специфических особенностей для диагностики РПЖ, потому что значительная часть выявляемого РПЖ — изоэхогенная. В связи c этим могут быть полезными характеристики: асимметрия, эхотекстура или железистый край. Соответственно этому, неспецифический неравномерный эхосигнал, или выпуклость, или прерывистый контур капсулы может подразумевать наличие РПЖ. Однако, около половины поражений при РПЖ невидимы при серошкальном ультразвуковом исследовании. Более того, некоторые виды патологии, такие как: ДГПЖ, простатит, атрофия, гематома, эктазия протоков и интраэпителиальная неоплазия могут имитировать картину РПЖ при серошкальном ультразвуковом исследовании. Еще одной проблемой для оценки РПЖ является то, что он в основном мультифокальный; одиночное округлое образование также может иметь место, но такая картина встречается реже. Морфологически, только 30% РПЖ может проявляться в качестве одиночного узелка (рис. 3А), в то время как поражение, которое сопровождается инфильтративным компонентом, встречается примерно у 50% пациентов (рис. 4А, В), а инфильтративная картина преобладает в остальных 20% . Ультразвуковая картина наводит на мысль о распространенном РПЖ при диффузно гипоэхогенной и гетерогенной эхотекстуре периферической зоны, которая либо изоэхогенная, либо гиперэхогенная по сравнению с внутренней железистой тканью нормальной предстательной железы (рис. 5А).
Рис. 3. Рак предстательной железы. (А) Изображение в поперечной проекции серошкального ТРУЗИ показывает округлое, гипоэхогенное образование, которое расположено в правой периферической зоне (стрелка). Ни цветное (B), ни энергетическое (С) допплеровское ТРУЗИ не выявило заметного увеличения кровотока, который бы прогнозировал неоваскуляризацию, характерную для РПЖ. (D) Поперечное ТРУЗИ изображение отражает траекторию иглы, которая используется для отбора проб при биопсии вышеупомянутого поражения.
Рис. 4. Рак предстательной железы. (A, B) Поперечные и продольные картины серошкального ТРУЗИ, изображающие локальный узелок в правой периферической зоне (стрелки в А и В). (С, D) Увеличение васкуляризации было обнаружено в поражении на поперечных и продольных изображениях энергетического допплеровского ТРУЗИ (стрелки C и D).
Рис. 5. Рак предстательной железы. (А) Изображение в поперечной проекции серошкального ТРУЗИ показывает диффузно неоднородную паренхиматозную эхотекстуру с неравномерным контуром капсулы и заметным задним экстракапсулярным распространением. Поражение имеет заметное выпячивание и близость к стенке прямой кишки, что подразумевает инфильтрацию раковой ткани. Поперечное цветное (B) и энергетическое (С) допплеровское ТРУЗИ изображения выявляют увеличенное кровоснабжение пораженного участка. (D) Сцинтиграфия всего тела того же пациента показывает несколько областей повышенного поглощения в осевом скелете, что представляет патологическую активность остеобластов и соответствует метастатическому поражению.
Маленькие раковые опухоли, как правило, имеют гипоэхогенный вид, в то время как увеличение опухоли может привести к трансформации в изоэхогенное поражение или в образование с неоднородным эхосигналом. Не существует специфических ультразвуковых характеристик для переходных зон рака, хотя они отличаются от периферической зоны рака тем, что они являются менее агрессивными клинически. Следовательно, рутинная биопсия является единственным средством для обнаружения переходной зоны рака. Наличие сопутствующей ДГПЖ может быть ограничивающим фактором при ТРУЗИ оценке предстательной железы, потому что его смешанный отраженный сигнал или эффект компрессии периферической зоны может маскировать РПЖ.
Помимо аденокарциномы, которая является наиболее часто встречающимся гистологическим типом РПЖ, ультразвуковые особенности редких опухолей предстательной железы также описаны. Аденоматозная кистозная карцинома предстательной железы может проявляться с несколькими однородными небольшими кистами. Комедокарцинома, будучи наиболее злокачественной формой PП, появляется сонографически как раковая гипоэхогенная зона, которая перемежается с неоднородными многочисленными небольшими гиперэхогенными очагами. Лимфома, с другой стороны, имеет ультразвуковую картину больших гипоэхогенных образований в переходной и периферической зонах. В заключение, мягкотканные образования, которые проникают в мочевой пузырь и предстательную железу могут представлять картину рабдомиосаркомы — злокачественной опухоли, которая развивается в детстве.
Хотя использование ТРУЗИ и ограничено для постановки диагноза РПЖ, некоторые выводы ТРУЗИ могут выявлять экстракапсулярное распространение. Среди этих выводов: локальное выпячивание или неравномерность капсулы предстательной железы и гипоэхогенные полосы в плоскости перипростатической жировой ткани. Однако, ТРУЗИ не может выявлять экстракапсулярное распространение малых микроскопических кластеров опухолевых клеток.
ЦВЕТНАЯ ДОППЛЕРОГРАФИЯ
Допплерография является средством для оценки местного кровотока, который тесно связан с функцией ткани и ее жизнеспособностью. При цветной допплерографии, цветная палитра связана с направлением потока крови и ориентацией датчика при приеме сигнала, где поток к датчику изображается в оттенках красного, а поток от датчика в оттенках синего. С другой стороны, увеличение потребности в кровоснабжении раковой ткани с ускоренным темпом роста более выражено, чем в нормальной ткани, что может привести к значительным изменениям в показателях местной гемодинамики. Как следствие это влияет на способность визуализации и обнаружения раковых образований при цветной допплерографии (рис. 5B). В опухолевой ткани увеличение числа расширенных и нетипичных кровеносных сосудов, которые отражают ангиогенез и увеличение кровотока, может быть обнаружено при цветной допплерографии (рис. 2 В). Технически, увеличение кровотока может быть показано либо при спектральном анализе при импульсно-волновой допплерографии путем выявления волн, представляющие сдвиг частоты или скорости, либо цветной допплерографии, при которой изображается спектр цветов, представляющих средний диапазон сдвига частоты или скорости эритроцитов в кровотоке.
Ранее считалось, что цветная допплерография обеспечивает лучшую диагностику РПЖ, так как она позволяла определить диффузный, локальный и окружающий характер кровотока. Позже выяснилось, что специфичность техники для соответствующей оценки была низкой. Кроме того, было также отмечено, что гипоэхогенное поражение, которое подразумевает РПЖ и гиперваскуляризация, не обязательно коррелируют (рис. 3B, C). Тем не менее, было показано, что цветной допплеровский сигнал имеет хорошую корреляцию со стадией и типом РПЖ, а также с риском рецидива после лечения, что является ключом к определению поведения и агрессивности РПЖ. Соответственно, цветная допплерография была полезна в дифференциальной диагностике гиповаскулярных опухолей низкого риска от гиперваскулярных опухолей высокого риска, так как последняя группа связана с гиперваскуляризацией, что представляет более высокий уровень опухолевой стадии по классификации Глисона, что подразумевает более высокий риск экстрапростатического распространения опухоли (рис. 5). Прицельная биопсия, которая зависит исключительно от высокочастотного цветного или энергетического допплеровского изображения, не рекомендуется из-за теоретического риска пропуска значительного количества опухолей. Кроме количественной оценки кровотока, с помощью цветной допплерографии можно провести расчет плотности микрососудов (распределение микрососудов), что может быть полезным для оценки кровотока в предстательной железе. Естественно, что увеличенная плотность микрососудов была выше в метастатических опухолях, что является типичным для РПЖ. Из-за того, что кор-биопсия может недооценивать гистологическую картину, соответствующую шкале Глисона, плотность микрососудов может быть использована в качестве индикатора прогноза заболевания. Среди технических ограничений цветной допплерографии для оценки предстательной железы являются: угловая зависимость допплеровского потока, интрапростатический шум, имитирующий усиление кровотока и неадекватность методики обнаружения при низких скоростях кровотока.
ЭНЕРГЕТИЧЕСКАЯ ДОППЛЕРОГРАФИЯ
Энергетическая допплерография имеет меньшую угловую зависимость, чем цветная допплерография и предоставляет информацию о наличии и интенсивности сигналов потока. Техника имеет преимущество в обнаружении медленного потока и даже незначительных изменений кровотока в мелких опухолевых сосудах (рис. 4 и 5). Тем не менее, направление потока не может быть оценено с помощью этого метода. Энергетическая допплерография, которая имеет от 3 до 4-кратной чувствительность для обнаружения РПЖ, также помогает в дифференциальной диагностике ДГПЖ и РПЖ. Тем не менее, об этом методе редко сообщается информация о каком-либо преимуществе перед цветной допплерографией в обнаружении РПЖ. Хотя энергетическая допплерография и может помочь в определении необходимого места для биопсии предстательной железы путем выявления области локальной гиперваскуляризации, считается, что эта методика не превосходит цветную допплерографию и только может быть полезной для прицельной биопсии в том случае, когда количество биопсийных пункций через железу ограничено. Биопсия под комбинированным ультразвуковым наведением серошкальной сонографии и цветной допплерографии при ТРУЗИ не является достаточно чувствительной для того, чтобы исключить необходимость в рутинной биопсии. В недавнем исследовании было опубликовано, что спектральное измерение формы сигнала капсулярных и уретральных артерий предстательной железы при энергетической допплерографии может быть полезно в дифференциальной диагностике РПЖ от доброкачественной гипертрофии. Исследователи также предполагают, что увеличение числа биоптатов на границе с аномальными значениями спектрального допплеровского индекса повысит диагностическую ценность в выявлении РПЖ.
УЛЬТРАЗВУКОВОЕ КОНТРАСТНОЕ ИССЛЕДОВАНИЕ
Микропузырьки — контрастные вещества, которые позволяют визуализировать микрососудистое русло предстательной железы, что может улучшить обнаружение РПЖ, потому что повышенная плотность микрососудов, которая ассоциируется с ангионеогенезом в раковой ткани предстательной железы меньше, чем уровень разрешающей способности обычной допплерографии. В тоже время, большинство ультразвуковых контрастных веществ с диаметром менее 10 мкм имеют способность проникать даже в самые мелкие кровеносные сосуды. В связи с этим, ультразвуковое исследование с контрастным усилением (УИКУ) позволяет оператору получить изображение контрастных веществ в виде микропузырьков. Таким образом, несоответствие между акустическими свойствами микропузырьков и окружающей кровью приводит к интенсификации отражений ультразвуковой волны.
Примерно через 20 секунд после внутривенного введения, число ультразвуковых эхосигналов увеличивается в сосудистом русле предстательной железы и это обеспечивает улучшение допплеровского сдвигового сигнала, что усиливает чувствительность измерений цветной и энергетической допплерографии. Максимальное контрастностное усиление развивается приблизительно от 1 до 2 минут после однократного внутривенного болюсного введения, хотя время усиления может быть расширено путем внутривенной инфузии микропузырьков. Время пикового усиления, в то же время, показывает часть предстательной железы с раковым поражением.
В целом, УИКУ улучшает чувствительность в обнаружении РПЖ без снижения специфичности исследования. УИКУ может также способствовать снижению количества попыток отбора проб, что обеспечивает прицельную биопсию. С другой стороны, 3-мерная энергетическая допплерография, с контрастным усилением с 3-мерной реконструкцией изображения до и после введения контрастных веществ, и уровни ПСА считаются оптимальной прогностической комбинацией для диагностики РПЖ. Тем не менее, основным недостатком для клинического использования энергетической и цветной допплерографии с контрастным усилением является то, что кровоток при этом методе в основном определяется в крупных сосудах, потому что микропузырьки разрушаются при допплерографии до достижения опухолевых неососудов.
Серошкальное гармоническое ультразвуковое исследование является еще одним способом для визуализации микропузырьковых контрастных агентов. Метод предполагает использование более низких энергий для изображения контрастных веществ с меньшим разрушением пузырьков и, соответственно, большим их проникновением в микрососуды. В отличие от цветной допплерографии с контрастным усилением, гармонические методы визуализации включают обнаружение нелинейных эхосигналов пузырьков. Технология фазовой инверсии (инверсия импульса), с помощью изображения с широкой пропускной способностью, улучшает оценку тканевой перфузии в связи с лучшим обнаружением сигналов, отраженных от микропузырьков. Кроме того, изображения с высоким разрешением, которые воспроизводятся этой техникой, в отличие от традиционной ультразвуковой технологии, с узкой полосой пропускания, что приводит к потере пространственного разрешения. Серошкальное гармоническое ультразвуковое исследование может повысить чувствительность обнаружения РПЖ. Кроме того, более высокая степень усиления, как уже было показано, связана с более высокой степенью по шкале Глисона. Недавно был разработан метод перемежающейся визуализации, который обеспечивает более длительный срок персистирования микропузырьковых контрастных агентов. По сравнению с непрерывным гармоническим исследованием, метод перемежающей гармонической визуализации обеспечивает лучшее усиление паренхимы. В последнее время было отмечено, что техника флэш наполнения в отличие от гармонической методики улучшает прицельность зон с повышенной микрососудистой васкуляризацией при биопсии предстательной железы под ТРУЗИ наведением. В недавнем исследовании, которое проводилось после премедикации дутастерида (двойной ингибитор 5а редуктазы) до биопсии предстательной железы, был продемонстрирован ограниченный кровоток в доброкачественной ткани предстательной железы, в отличие от раковой ткани. Совсем недавно контраст-модулированная последовательная импульсная технология улучшила визуализацию микрососудов, которые связанны с РПЖ и, таким образом, улучшилась частота обнаружения РПЖ.
В общем, УИКУ улучшает визуализацию РПЖ благодаря развитию новых специфических ультразвуковых методов и лучшей визуализации микрососудов, которые ассоциируются с РПЖ, хотя чувствительность и специфичность до сих пор остается не достаточно высокой для того, чтобы избежать рутинной биопсии. Хотя прицельная биопсия вместе с рутинным отбором проб согласно протоколам, увеличивает частоту обнаружения патологии, роль УИКУ в рутинной клинической практике остается дискутабельной.
ЭЛАСТОГРАФИЯ
Эластография включает оценку эластичности исследуемых тканей. Технически, отраженные ультразвуковые сигналы незначительно изменяются в разной степени, если исследуемая ткань слегка сжимается и затем разжимается во время исследования. Сжимаемость исследуемой ткани изменяется во времени или пространстве между зонами исследования с различными коэффициентами сжатия. Специально разработанный ТРУЗИ датчик необходим для применения метода при визуализации предстательной железы. Технически, небольшие изменения в давлении датчиком, который прикладывается к предстательной железе при ТРУЗИ исследовании, приводят к изменениям в создаваемом изображении в режиме реального времени и визуализируют только изменения в локальной компрессии тканей. Соответственно, может быть проведена дифференциальная диагностика между раковыми и доброкачественными тканями, в зависимости от градиента плотности и снижения степени эластичности. РПЖ, который характеризуется ограниченной упругостью или сжимаемостью, изображается сонографически как темная зона. Следовательно, это исследование можно считать потенциальным методом визуализации для обнаружения РПЖ. Хотя использование эластографии при ТРУЗИ исследовании помогает увеличить выявляемость РПЖ по маркировке мест для биопсии, данная методика пока не может исключить потребность в рутинной биопсии предстательной железы. Также было отмечено, что данная техника потенциально эффективна в улучшении точности определения стадии процесса при ТРУЗИ.
БИОПСИЯ ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ ПОД ТРУЗИ НАВЕДЕНИЕМ
Процедура биопсии предстательной железы резко изменилась благодаря достижениям в области технологии ТРУЗИ. Было решено, что биопсия предстательной железы под ТРУЗИ наведением является золотым стандартом для обнаружения РПЖ. Комбинированное использование ТРУЗИ и игольной биопсии позволило направлять биопсийную иглу именно в область поражения, что в результате привело к увеличению возможности обнаружения РПЖ в сравнении с биопсией под контролем пальца (рис. 3D). Кроме того, биопсия предстательной железы играет ключевую роль в лечении РПЖ. Показания для проведения биопсии предстательной железы под ТРУЗИ наведением:
- Патологические результаты пальцевого ректального исследования
- Повышенные уровни общего ПСА в сыворотке крови
- Уровень ПСА более 0,75 нг/мл/год
- Свободный ПСА менее 20%, ОПСА в серой зоне
- Соотношение про-ПСА к свободному ПСА более 1,8%
- Подозрительные результаты ТРУЗИ
- Перед хирургическим лечением ДГПЖ
- Для диагностики и стадирования рецидивного рака предстательной железы после отсутствия эффекта от лучевой терапии до проведения местной химиотерапии
Классически, изменения при пальцевом ректальном исследовании, повышенный уровень ОПСА (> 4 нг/мл) и подозрительные признаки при ТРУЗИ исследовании являются основными показаниями для проведения биопсии предстательной железы под ТРУЗИ наведением, хотя до сих пор не существует консенсуса по верхнему пределу нормального значения ПСА. Процедура основана на региональном рутинном отборе проб ткани из зон предстательной железы, где по данным исследования, скорее всего, расположена опухоль. Но так как данная патология имеет многоцентровой характер, индивидуальная диагностическая способность ТРУЗИ в обнаружении рака ограничена. В зависимости от дизайна датчика, отбор проб ткани предстательной железы выполняется либо при сагиттальном, либо при аксиальном сканировании. Выстрел из биопсийного пистолета должен быть выполнен только после идентификации капсулы предстательной железы с помощью биопсийной иглы для того, чтобы избежать контаминации перипростатическими тканями, и как можно больше ткани включить в образец пробы. Кроме того, длина траектории иглы в пределах железы должна быть просчитана с помощью линии-траектории на ультразвуковом экране, таким образом случайное проникновение в структуры, такие как: мочеиспускательный канал и перипростатическая ткань, может быть предотвращено.
Так как РПЖ преимущественно возникает в периферической зоне и агрессивность рака периферической зоны выше, чем в переходной зоне, отбор проб для биопсии должен быть сосредоточен на периферической зоне. Протокол классической шеститочечной биопсии включает образцы ткани из точки посредине между боковой границей и срединной плоскостью на уровне основания, средней части железы и верхушки железы, соответственно. Был разработан также развернутый протокол отбора проб для биопсии, который включает от 10 до 12 образцов ткани с участием дополнительных боковых участков ткани на указанных уровнях, хотя все еще существуют споры в отношении оптимальных зон и количества биопсий. Как сообщалось, увеличение объема предстательной железы имеет негативное влияние на диагностический результат, при таком же количестве участков ткани. В настоящее время при выполнении первичной биопсии не выполняется отбор проб из внутренней части железы из-за низкой выявляемости рака и метастатического потенциала поражения внутренней части железы. Посредством биопсии предстательной железы под ТРУЗИ наведением также может быть определена стадия по шкале Глисона, как оценка агрессивности РПЖ.
ПРЕДПРОЦЕДУРНАЯ ПОДГОТОВКА И ОБЕЗБОЛИВАНИЕ
Для того, чтобы свести к минимуму риск инфицирования, связанный с процедурой, рекомендуется антибиотикопрофилактику ципрофлоксацином начинать за день до процедуры и продолжать в течение 3 следующих дней. Кроме того, применение очищающих ректальных клизм рассматривается как мера профилактики против инфекционных осложнений и, что очень важно, в получении хорошего ТРУЗИ изображения. В недавнем исследовании сообщалось, что пациенты с уретральным катетером, с сахарным диабетом, или те, кто подвергался биопсии из более, чем 10 зон железы, должны быть подвергнуты наблюдению после биопсии предстательной железы, потому что они имеют больший риск развития инфекции мочевыводящих путей.
Из-за растущего внимания к облегчению дискомфорта пациента во время биопсии предстательной железы под ТРУЗИ наведением, в последнее время стало популярным применение нескольких методов обезболивания. Среди них перипростатическая блокада нервов под ультразвуковым наведением была наиболее эффективным методом, который применяется большинством врачей. После проникновения под фасцию Данонвилье, на уровне задней полуокружности основания предстательной железы с использованием иглы 22 номера, анестезирующее вещество (лидокаин без адреналина) вводится латерально возле белого пирамидального участка между предстательной железой и семенными пузырьками, который также называют признак «горы Эверест» в связи с его белым, остроконечным внешним видом из-за жировой ткани в этой зоне при сагиттальном сканировании. Постепенно появляется ультразвуковая картина скопления жидкости в виде гипоэхогенного заполнения зоны «горы Эверест». Однако, все еще существует спор в отношении точного места инъекции, количества и дозы препаратов. Более важно то, что введение анестетика предпочтительно осуществляют в период до процедуры для того, чтобы обеспечить достаточное время наступления эффекта. Данная методика может иметь некоторые нежелательные эффекты, такие как: боль, вызванная проколом иглой, которая используется для местной анестезии, необходимость повторных инъекций в течение процедуры биопсии, рутинная токсичность лидокаина, недержание мочи, искажение или образование артефактов на ТРУЗИ изображениях, перипростатическая инфекция и эректильная дисфункция. Кроме того, оператор-зависимый характер и неэффективность техники в присутствии факторов риска, таких как: беспокойство пациента, молодой возраст, повторная биопсия или воспалительные заболевания анального канала существуют также среди недостатков данного метода, при этом седация с внутривенным введением мидазолама является альтернативным и эффективным средством анестезии.
ТРУЗИ В ОЦЕНКЕ МЕСТНОГО РЕЦИДИВА ПОСЛЕ РАДИКАЛЬНОЙ ПРОСТАТЭКТОМИИ
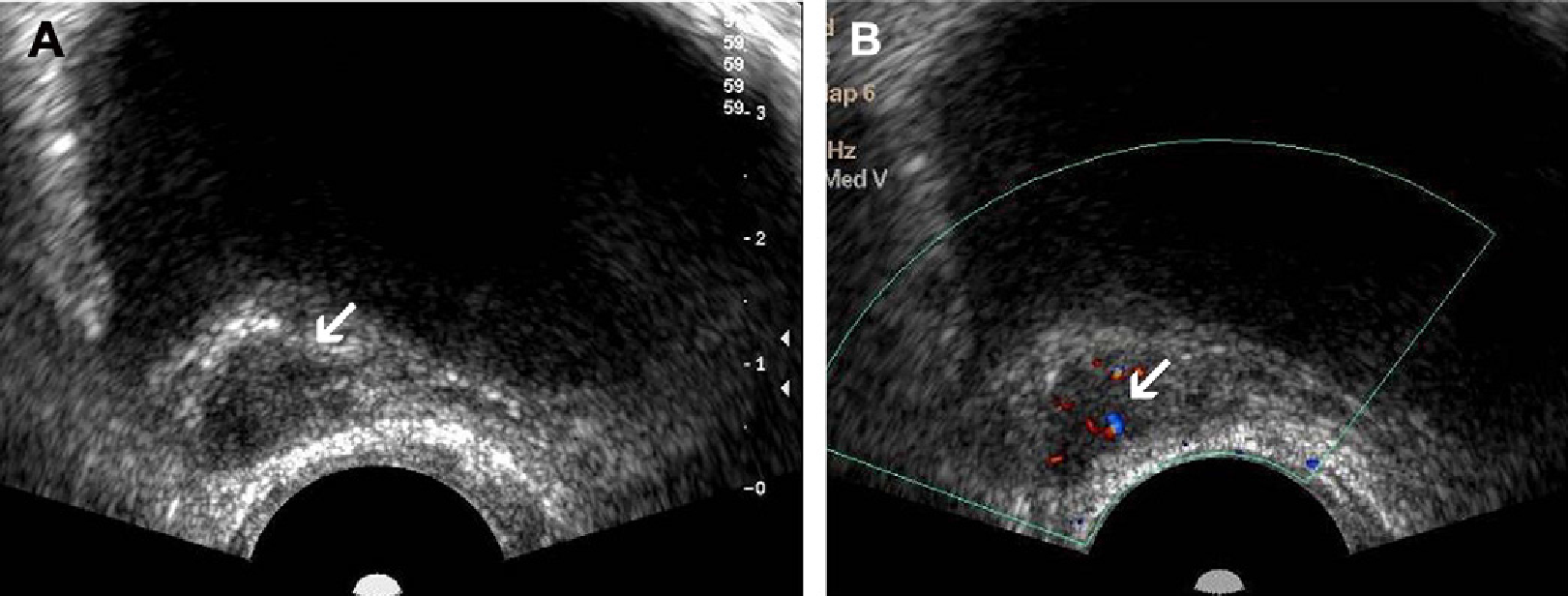
Радикальная простатэктомия (РПЭ) является эффективным средством лечения клинически локализованного РПЖ. После РПЭ, рецидивирующий РПЖ является важной клинической проблемой в долгосрочной перспективе приблизительно у 40% пациентов, при этом более чем 95% рецидивов происходит в первые 5 лет. Не удивительно, что более раннее обнаружение местного рецидива рака может позволить пациентам начать местную лучевую терапию в потенциально более курабельной стадии заболевания. Хорошо известно, что уровень ПСА должен быть меньше, чем 0,4 нг/мл в течение от 2 до 3 недель после РПЭ. В связи с этим, повышение уровня ПСА предполагает местный рецидив РПЖ в области ямки предстательной железы, метастатическое поражение или сочетание и того, и другого. В этой связи, ПСА уровень является самым полезным маркером опухоли для мониторинга пациентов с рецидивом РПЖ после РПЭ. Клинически, диагноз местного рецидива РПЖ основывается на комбинированном использовании пальцевого ректального исследования, ТРУЗИ и биопсии предстательной железы под ТРУЗИ наведением. В целом, ТРУЗИ считается эффективной процедурой, потому что это позволяет провести точную оценку анатомии нормальной и патологически измененной ямки предстательной железы. У пациентов без клинических или биохимических признаков местного рецидива после РПЭ, ТРУЗИ, как правило, отображает внешний вид щелевидного конического профиля, простирающийся от шейки мочевого пузыря до везикоуретрального анастомоза, который окружен переменным количеством гипоэхогенной ткани. В частности, гипоэхогенная зона вблизи везикоуретрального анастомоза, шейки мочевого пузыря или позади треугольника Льето считается патологической, хотя асимметричное утолщение везикоуретрального анастомоза или отсутствие целостности ретроанастомотической плоскости жировой ткани также следует рассматривать, как подозрительные зоны для местного рецидива (рис. 6А, В).
Рис. 6. Местный рецидив после радикальной простатэктомии. (А) Изображение в поперечной проекции серошкального ТРУЗИ, которое показывает нечетко определяемое, гипоэхогенное образование в ямке предстательной железы, которая прилегает к области анастомоза (стрелка), которая позже гистопатологически оказалась рецидивирующей аденокарциномой. (В) Изображение поперечного цветного допплеровского ТРУЗИ, на котором в очаге поражения выявлены области повышенной васкуляризации, что связано с неоваскуляризацией опухоли (стрелка).
Тем не менее, серошкальное ТРУЗИ не может исключить необходимость в биопсии ямки предстательной железы под ТРУЗИ наведением для дифференциальной диагностики между послеоперационным фиброзом и рецидивом РПЖ. С другой стороны, энергетическое допплеровское ТРУЗИ, которое облегчает идентификацию гиперваскуляризированных зон в пределах опухолевой ткани во время биопсии предстательной железы под ТРУЗИ наведением, считается эффективным для раннего выявления локальных рецидивов опухоли.
ДОБРОКАЧЕСТВЕННАЯ ГИПЕРПЛАЗИЯ ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ (ДГПЖ)
ДГПЖ является распространенным заболеванием среди пожилых мужчин, которая включает в себя узловую гиперплазию фиброзной, мышечной и железистой ткани в пределах периуретральной железистой зоны и переходной зоны. Основная роль ультрасонографии при исследовании пациентов с ДГПЖ является в оценке размера предстательной железы и объема остаточной мочи (ООМ) до лечения. Методика также может быть использована для оценки объема переходной зоны, которая тесно связана с тяжестью ДГПЖ. Трансабдоминальное ультразвуковое исследование может играть роль при последующем динамическом наблюдении за пациентами с ДГПЖ, потому что оно эффективно в расчете повышения уровня ООМ. Повышение уровня ООМ увеличивает риск задержки мочи. Кроме того, верхние мочевыводящие пути также должны быть исследованы на предмет любых изменений.
Основные ТРУЗИ изменения при ДГПЖ – диффузное или узловое увеличение переходной зоны с гипоэхогенным или гетерогенным проявлением, в сравнении с периферической зоной, выпячивание капсулы предстательной железы, кистозные изменения и кальцификаты в аденоматозных узелках и компрессия периферической зоны, увеличенной переходной зоной. Кроме того, могут быть обнаружены соответствующие изменения в проксимальных отделах мочевыводящих путей, таких как: подъем основания мочевого пузыря, увеличение ООМ, образование трабекул мочевого пузыря и гидроуретеронефроза, которые являются вторичными по отношению к той или иной степени инфравезикальной непроходимости. Хирургический дефект может быть обнаружен в центральной части переходной зоны у пациентов с предшествующей трансуретральной резекцией предстательной железы в связи с ДГПЖ, который не должен быть неверно истолкован как кистозное поражение. Кисты, вторичные по отношению к дегенерации гиперпластических узелков, связанных с ДГПЖ, достаточно распространены в клинической практике. Самое главное, выпячивание увеличенной переходной зоны не следует путать с опухолями, которые развиваются из основы мочевого пузыря. Точная дифференциальная диагностика может быть проведена путем выявления прерывания контура поражения и предстательной железы при сагиттальном ТРУЗИ сканировании.
ПРОСТАТИТ
Термин простатит используется для разнообразных нарушений предстательной железы, которые вызывают боль в области таза и в основном имеющие небактериальную этиологию. Клинически данная патология классифицируется как острый бактериальный простатит, хронический бактериальный простатит, хронический асептический простатит, синдром хронической тазовой боли и асимптоматический простатит. Роль ТРУЗИ ограничена у больных с острым простатитом, потому что диагноз в основном базируется на клинической картине. Пациенты с острым простатитом обычно жалуются на лихорадку, боль, дизурические расстройства, эмпирические позывы и пиурию, и даже выражают значительный дискомфорт при введении датчика в прямую кишку из-за сильной боли воспаленной предстательной железы. При ТРУЗИ могут быть видны такие воспалительные изменения, как округлая, увеличенная предстательная железа с уменьшенной эхогенностью и диффузной гиперваскуляризацией при цветной или энергетической допплерографии. Тем не менее, основная роль ТРУЗИ при остром простатите – исключить формирование абсцесса у больных, которые не реагируют на лечение.
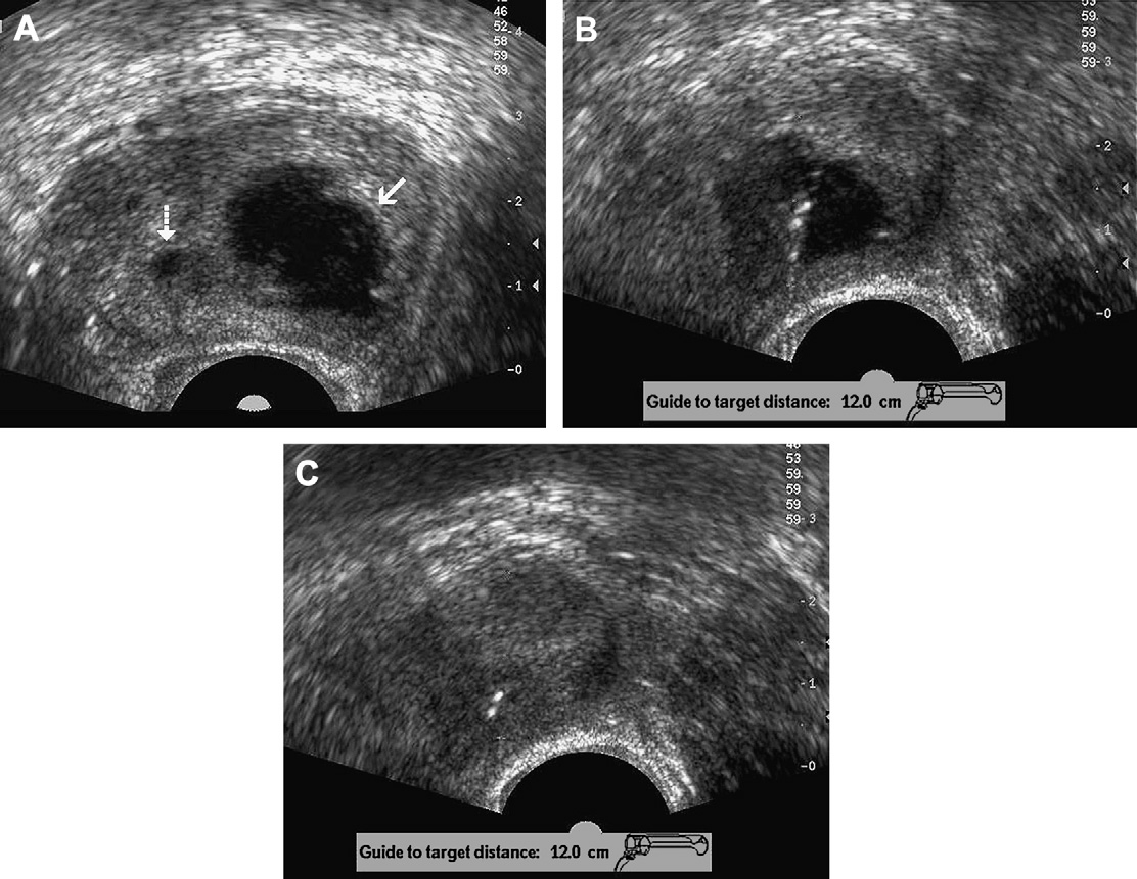
Абсцесс предстательной железы, который развивается в основном на пятом или шестом десятилетии жизни — редкое осложнение острого бактериального простатита. Типичная ТРУЗИ картина – хорошо определяемая, толстостенная, одно- или многокамерное жидкостное образование с внутренним эхосигналом и перегородками, которое в основном расположено в переходной зоне (рис. 7А).
Рис. 7. Абсцесс предстательной железы. (А) Картина поперечной проекции серошкального ТРУЗИ, которая показывает полость большого абсцесса в левой внутренней части железы с внутренним эхосигналом (стрелки), с дополнительным меньшим жидкостным скоплением в правой внутренней части железы. (В) Было выполнено внешнее дренирование очага поражения в левой внутренней части железы под ультразвуковым наведением. (С) ТРУЗИ также может быть использовано для оценки эффективности интервенционного лечения вышеупомянутого абсцесса.
Помимо проведения оценки морфологических особенностей абсцесса, ТРУЗИ также обеспечивает ультразвуковое наведение для дренирования поражения (рис. 7В). В связи с этим, дренирование рекомендуется для абсцесса больше, чем 1,5 см в диаметре, в то время как лечение антибиотиками является предпочтительным для абсцессов меньшего размера. Последующее динамическое наблюдение для определения эффективности, либо характера лечения, также может быть выполнено с помощью ТРУЗИ (рис. 7С).
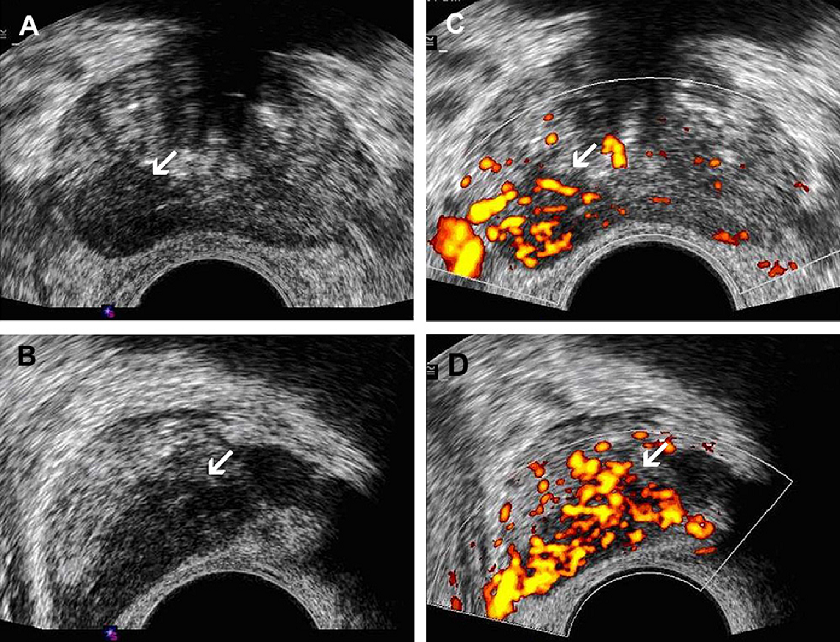
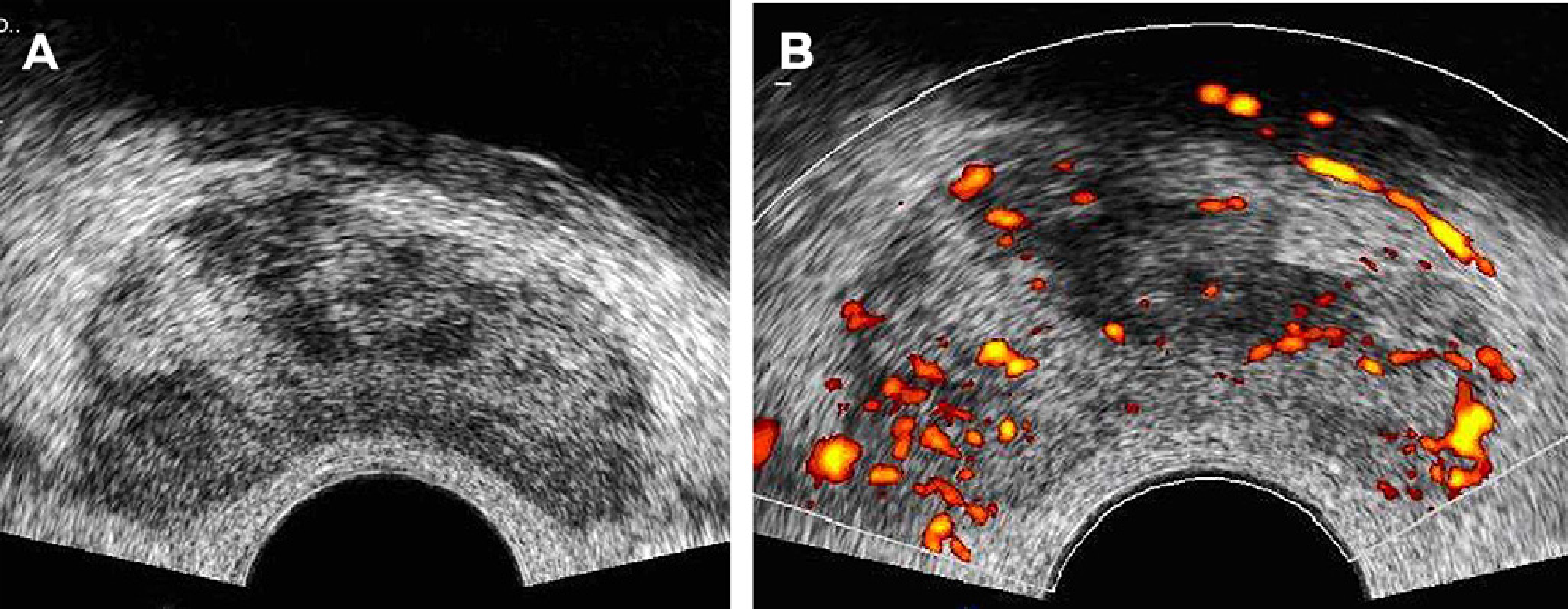
Хронический простатит, как правило, представлен неспецифическими симптомами нижних мочевыводящих путей, что проявляется сонографически как пятнистое, гипоэхогенное поражение или участками с гетерогенной, или повышенной эхогенностью (рис. 8А). Увеличение кровоснабжения вышеупомянутого поражения при цветной допплерографии, дистрофическая кальцификация, неравномерность и утолщение капсулы, дилатация перипростатических вен и неравномерность околомочеточниковой зоны — также могут быть обнаружены у пациентов с хроническим простатитом (рис. 8B).
Рис. 8. Хронический простатит. (А) Картина поперечной проекции серошкального ТРУЗИ, выявляет гетерогенную эхотекстуру паренхимы с гипоэхогенными областями, имеющими неоднородное распределение. (В) Поперечная проекция энергетической допплерографии при ТРУЗИ того же пациента показывает увеличение васкуляризации всей ткани железы. Рутинная биопсия под ТРУЗИ наведением гистопатологически показала хронический простатит.
Редко простатит может быть вовлечен в гранулематозный процесс, что приводит к увеличению предстательной железы с локальными или мультифокальными гипоэхогенными поражениями (рис. 9A-C).
Рис. 9. Гранулематозный простатит. (A-C) Картина в поперечной и продольной проекции серошкального ТРУЗИ, показывает увеличенную предстательную железу с гетерогенной эхотекстурой паренхимы с несколькими, случайно распределенными, гипоэхогенными поражениями. Цветная допплерография показывает повышенную васкуляризацию. ТРУЗИ биопсия гистопатологически выявила гранулематозный простатит.
Туберкулез является наиболее распространенным типом инфекционного гранулематозного простатита, который, как правило, развивается вторично при прохождении мочи через простатическую часть мочеиспускательного канала. Сопутствующее вовлечение эякуляторных протоков может привести к образованию стриктур. Из-за отсутствия конкретных признаков при ТРУЗИ, биопсия является единственным средством для постановки правильного диагноза.
КИСТЫ ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ
Маточковые кисты и кисты Мюллерова протока — наиболее характерные срединные кисты предстательной железы, которые вряд ли могут быть отдифференцированы по клиническим данным или с помощью методов визуализации. Они могут быть бессимптомными или редко провоцировать клинику обструктивной уропатии или бесплодия. Кисты Мюллерова протока, которые, как правило больше, чем маточковые кисты, расположены немного сбоку средней линии и часто имеют супрапростатическое расширение. Маточковые кисты обычно ассоциируются с такими аномалиями, как гипоспадии, крипторхизм или почечная агенезия, и могут быть диагностированы у мужчин более младшего возраста. Крайне редко, РПЖ может быть обнаружен при обоих типах кист. Кистозные полости, которые расположены по средней линии и сзади от уретры являются типичной находкой, хотя гипоэхогенный внутренний инфекционный дебрис также может быть обнаружен.
Менее характерные кисты эякуляционного протока, которые развиваются вторично по отношению к обструкции эякуляторных протоков либо врожденные, либо вторичные к воспалительным процессам. Сонографически они проявляются, как округлой или овальной формы, тонкостенные, однокамерные кистозные поражения с парасрединной локализацией. Крайне редко они могут вызвать одностороннее расширение семенного пузырька.
Все лекции для врачей удобным списком
Ультразвуковое исследование предстательной железы (эхосемиотика структурных изменений). Лекция для врачей
12 апреля 2023
Лекция для врачей «Ультразвуковое исследование предстательной железы (эхосемиотика структурных изменений)». Лекцию для врачей проводит профессор В. А. Изранов.
На лекции для врачей рассмотрены следующие вопросы:
Дополнительный материал для лекции «УЗИ анатомия предстательной железы. ТРУЗИ предстательной железы. Лекция для врачей»
- Вид обследования:
- Условие проведения трансабдоминального исследования-умеренное наполнение мочевого пузыря (200-250 мл)
- Условие проведения трансректального исследования-опорожнение мочевого пузыря (с определением количества остаточной мочи)
- Условие проведения трансперинеального исследования-положение на спине, ноги согнуты в коленных суставах, мошонка поднята кверху
- Акустический доступ
- без особенностей
- затруднен, однако исследование возможно
- затруднен, исследование неинформативно
- невозможен, исследование технически невыполнимо
- Форма предстательной железы
- шаровидная, изменена за счет значительного выбухания в просвет мочевого пузыря
- неправильная за счет вдающихся в полость мочевого пузыря узловых образований по типу средней доли
- изменена за счет выбухания передне-верхнего контура железы в дно мочевого пузыря в виде узлового образования
- изменена за счет умеренного выбухания передневерхнего контура железы в дно мочевого пузыря
- Форма железы (примеры)
- Форма железы шаровидная за счет выраженной симметричной гиперплазии транзиторных зон. Периферическая зона истончена за счет сдавления узлами гиперплазии. Мелкие кальцинаты вокруг простатической уретры
- Внутрипузырный тип роста по типу средней доли
- Форма предстательной железы (пример)
- Форма железы изменена за счет умеренного выбухания передневерхнего контура железы в дно мочевого пузыря
- Эхоструктура предстательной железы
- Эхоструктура железы изменена за счет
- расширения простатической уретры и увеличения толщины ее стенки
- скопления кацидинатов в левых отделах фибромускулярной стромы
- Эхоструктура железы изменена за счет
- Эхоструктура предстательной железы
- Эхоструктура железы изменена за счет скопления кальцинатов в периуретральной области и фибромускулярной строме
- Эхоструктура предстательной железы
- Эхоструктура железы изменена за счет скопления кальцинатов по периферии гиперплазированных транзиторных зон. Признаки расширения перипростатических венозных сплетений. Нечеткость контуров железы
- Эхоструктура предстательной железы
- Эхоструктура железы изменена за счет:
- трубчатых гипо- и анэхогенных структур, идущих в радиальном направлении от периферии к центру (ретенционные изменения
- очаговой кальцификации
- воспалительного инфильтрата в периферическом отделе левой доли
- Эхоструктура железы изменена за счет:
- Эхоструктура предстательной железы
- Эхоструктура железы изменена за счет симметричной гиперплазии транзиторных зон в виде изоэхогенных узлов (симптом ДГПЖ) и кальцинатов в периуретральной области
- Эхоструктура предстательной железы
- Эхоструктура изменена за счет множественных крупных кальцинатов с акустической тенью в периуретральной области расширения перипростатических венозных сплетений
- Эхоструктура предстательной железы
- Эхоструктура изменена за счет единичного кальцината в центральной зоне предстательной железы
- Эхоструктура предстательной железы
- Эхоструктура изменена за счет
- множественных скоплений кальцинатов в периуретральной области с обеих сторон и в центральной зоне
- конгестии в главных протоках
- Эхоструктура изменена за счет
- Поперечный срез предстательной железы (схематично)
- Поперечный срез предстательной железы (схематично)
- Поперечный срез предстательной железы
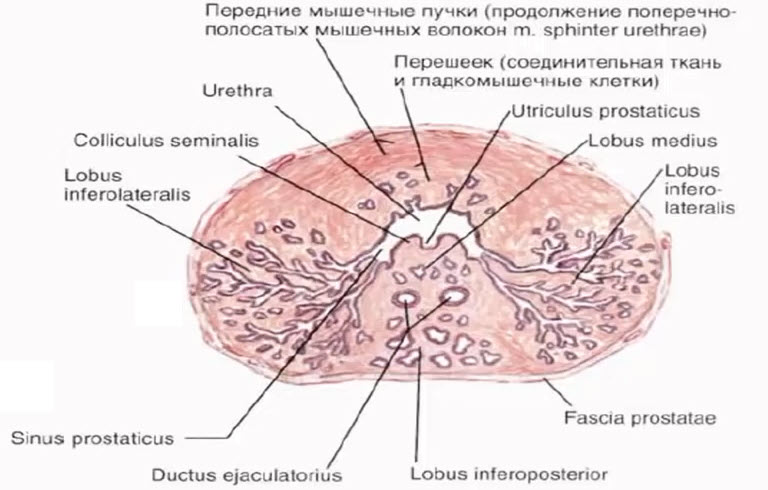
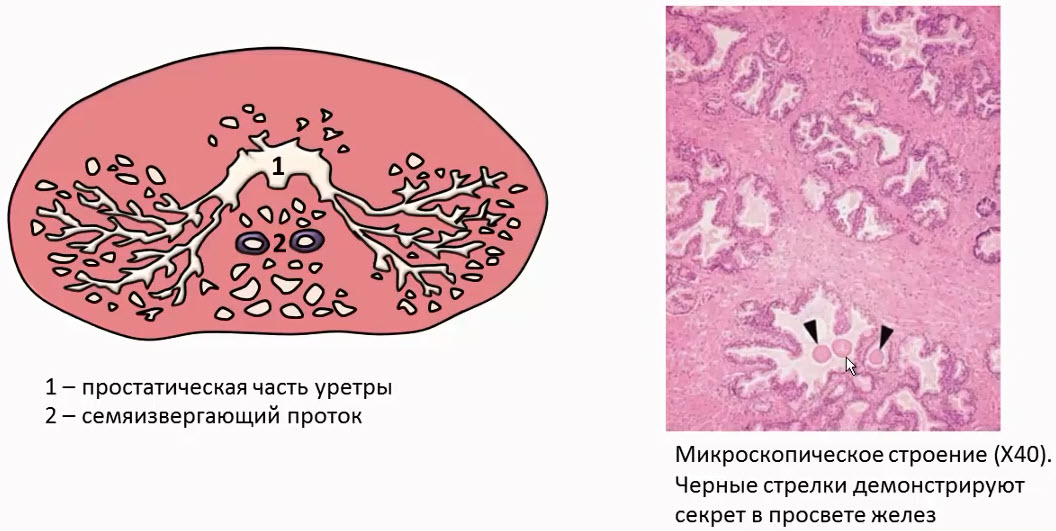
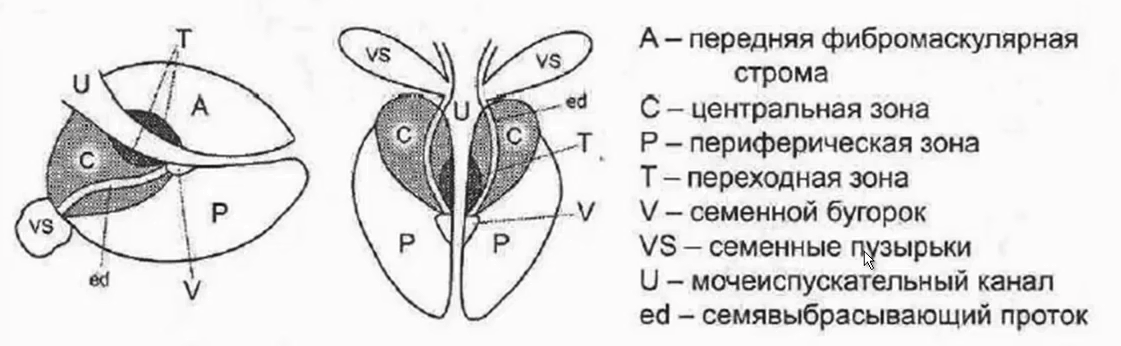
- Семенные пузырьки. Зональная анатомия предстательной железы
- А — передняя фибромускулярная строма
- С — центральная зона
- Р — периферическая зона
- Т — переходная зона
- V — семенной бугорок
- VS — семенные пузырьки
- U — мочеиспускательный канал
- ed — семявыбрасывающий проток
- Семенные пузырьки
- Заключение УЗИ: простатит
- Умеренные диффузные изменения предстательной железы неспецифического характера
- Умеренные диффузные изменения предстательной железы неспецифического характера (нельзя исключить простатит в анамнезе)
- Незначительные диффузно-очаговые изменения предстательной железы (резидуальные признаки простатита)
- Диффузно-очаговые изменения предстательной железы, характерные для хронического простатита Эхографические признаки, характерные для хронического простатита вне обострения
- Эхографические признаки, характерные для хронического простатита
- Эхографические признаки хронического простатита
- Эхографические признаки хронического калькулезного простатита
- Эхографические признаки хронического калькулезного простатита вне обострения
- Заключение УЗИ: ДГПЖ
- Увеличение размеров и формы предстательной железы (начальные признаки гиперплазии)
- Эхографические признаки диффузной гиперплазии предстательной железы
- Эхографические признаки гиперплазии предстательной железы, диффузно-узловая форма, смешанный рост
- Эхографические признаки доброкачественной гиперплазии предстательной железы, диффузно-узловая форма, смешанный рост
- Эхографические признаки гиперплазии предстательной железы, диффузно-узловая форма, внутрипузырный рост
- Эхографические признаки гиперплазии предстательной железы по типу формирования средней доли
- Эхографические признаки гиперплазии предстательной железы в сочетании с признаками хронического простатита
Интернет-магазин медицинской литературы
Бесплатные лекции для врачей. Удобным списком
Книги по УЗИ в урологии. Покупайте в Интернет-магазине shopdon.ru
-
Подробно описаны возможности ультразвуковой томографии с демонстрацией ультразвуковых критериев рака предстательной железы. Особое место в работе отводится проведению мониторинга за данной категорией больных. Монография даёт представление о месте и роли ультразвуковой томографии в комплексном обследовании пациентов, страдающих раком предстательной железы.
3 147 Р
-
Руководство предлагает краткие тексты, ультразвуковые изображения с соответствующими фотографиями трупов, цветные анатомические и технические иллюстрации, которые дадут читателям прочную основу в области методик проведения УЗИ и знания региональной ультразвуковой анатомии.
6 469 Р
-
Патологические изменениям щитовидной железы, надпочечников. Возрастные изменений гонад, предстательной железы, пахового канала освещаются вопросы эхографии при самой различной патологии мошонки.
3 207 Р
-
Раздел почки и надпочечники: Пороки развития почек. Медуллярная губчатая почка. Добавочная почечная артерия. Стеноз почечной артерии. Инфаркт почки. Тромбоз почечной вены. Раздел мочевыводящие пути: Мегауретер. Уретероцеле. Пороки развития лоханочномочеточникового соустья. Пузырно-мочеточниковый рефлюкс. Раздел женские половые органы: Лейомиома. Аденомиоз. Полипы эндометрия. Эндометриоз. Рак эндометрия. Рак шейки матки. Рак влагалища.
2 760 Р
-
Значительное внимание уделено методике ультразвукового исследования забрюшинного пространства, почек и надпочечников, мочеточников, мочевого пузыря, простаты и органов мошонки в необходимом для практического врача аспекте.
3 023 Р
-
В издании представлены методические рекомендации PI-RADS версии 2.1 по МР-диагностике рака предстательной железы, выпущенные в 2019 году Европейским обществом урогенитальной радиологии (ESUR) и Американским колледжем радиологии (ACR). Данные рекомендации стали третьей версией документа. Предыдущие версии таких рекомендаций были опубликованы в 2012 и 2015 годах.
2 165 Р
-
Допплеровское внутриутробное обследование плодов с задержкой развития. Доброкачественные и злокачественные поражения придатков матки. УЗИ органов брюшной полости. УЗИ в педиатрической практике. Ультразвуковое исследование сосудов
3 043 Р
-
Книга обобщает более чем 10-летний опыт ультразвуковых исследований у пациенток с опущением и выпадением внутренних половых органов и различными типами недержания мочи. Обследование на этапе планирования операции, применение различных хирургических технологий, наблюдение в отдаленном послеоперационном периоде дало большой клинический материал и возможность рассмотреть пролапс гениталий с биомеханических позиций. Такой подход облегчает возможность выбора коррекции пролапса и оценки послеоперационных состояний.
2 919 Р
-
Актуальный материал по распознаванию и верификации локорегионарных рецидивов рака предстательной железы после радикальной простатэктомии. Освещены основы выявления рецидивных опухолей различной локализации при помощи мультипараметрической магнитно-резонансной томографии (МРТ). Описаны особенности выполнения трансректальных ультразвуковых исследований (ТРУЗИ) у пациентов с предполагаемыми рецидивами.
2 066 Р
-
Структура изложения материала построена в соответствии с клиническими проблемами, встающими перед практическим врачом. Второй том включает разделы, посвященные УЗИ мужских половых органов и УЗИ в гинекологии. В главах, посвященных УЗИ в гинекологии, рассматриваются такие клинические состояния, как бессимптомные пальпируемые образования придатков, острая боль в тазу, семейная предрасположенность к раку яичников, влагалищные кровотечения в предменопаузе и постменопаузе, длительный прием тамоксифена и бесплодие.
3 048 Р
Описание метода, и для чего он применяется
УЗИ простаты – подготовка к процедуре
УЗИ простаты – как делается
Расшифровка результатов УЗИ простаты
УЗИ простаты и мочевого пузыря – цены
УЗИ простаты может вызывать у мужчин священный ужас. Когда его назначают, возникает столько вопросов, что если не ответить хотя бы на один из них, мужчина может просто отказаться от этой важной диагностической процедуры из-за страха – вдруг будет больно, или так унизительно, что лучше бы больно.
Во-первых – УЗИ простаты безопасно.
Во-вторых – информативно: с его помощью можно диагностировать различные патологии мочевого пузыря или простаты на начальных стадиях.
Время прочтения: 4 минуты 30 секунд

Описание метода, и для чего он применяется
В целом суть исследования такова: ультразвук отражается от здоровых и не очень тканей по-разному, формируя картинку, передающуюся на дисплей. Там его видит и может расшифровать специалист.
Вот какие патологии может выявить УЗИ простаты и мочевого пузыря:
- нарушение функции органов;
- наличие новообразований;
- воспалительные процессы в простате;
- травмы мочевого пузыря;
- наличие различных конкрементов;
- аденому (ГПЖ).
Данные, которые при этом оценивает специалист:
- общий вид органов;
- их размеры;
- форму;
- плотность.
Необходимо учитывать, что нормы показаний всегда различаются для того или иного пациента – они зависит от нескольких параметров: возраст, уже имеющиеся заболевания, индивидуальные особенности.
УЗИ простаты могут назначать в случаях, когда:
- присутствует кровь или ее следы в моче или сперме;
- имеются проблемы с мочеиспусканием: например, частое и/или болезненное ночное с ощущением неполного опорожнения;
- есть боль или дискомфорт в области промежности и/или мошонки, мочевого пузыря, прямой кишки;
- появились нетипичные выделения из уретрального канала;
- возникла почечная колика без видимых объективных причин;
- в наличие воспалительный процесс и/или травма мочевого пузыря, самой железы или семенных пузырьков;
- нужно подтвердить или опровергнуть бесплодие;
- пациент жалуется на снижение эрекции или ее отсутствие;
- идет предоперационная подготовка или необходимо послеоперационное наблюдение;
- предполагается опухолевое заболевание.
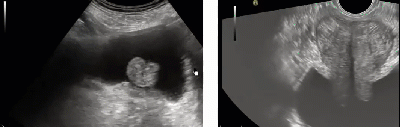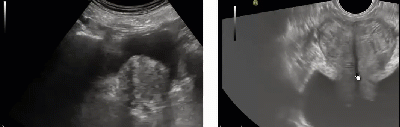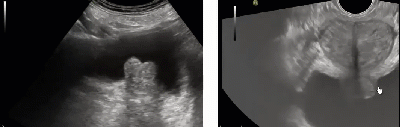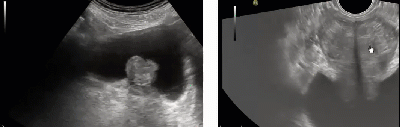
Две главные разновидности УЗИ простаты – как делают. Трансабдоминальное и трансректальное исследования – различия.
- Сквозь стенку брюшной полости делается трансабдоминальное исследование. Этот вид УЗИ назначается как способ первичной диагностики, для уточнения наличия предполагаемой неопасной патологии. Полученные данные интерпретируются для оценки размера простаты и объема мочевого пузыря, наличия новообразований.
- Более точный метод исследования – трансректальное УЗИ простаты. Датчик располагается в непосредственной близости от органов, и сигналы будут более четкими и информативными. Однако для получения наиболее точных результатов важно неукоснительно выполнять рекомендации по подготовке, которые не представляют особой сложности.

УЗИ простаты – подготовка к процедуре
Поскольку датчик аппарата вводится непосредственно в прямую кишку, многие мужчины испытывают психологический дискомфорт и даже страх. Однако стоит помнить, что глубина введения датчика – около 7 см, сам датчик и область введения обрабатываются вазелином, поэтому больно быть не должно. Что касается негативных эмоций, то взрослому человеку нужно понять, что лучше несколько минут потерпеть дискомфорт, чем всю последующую жизнь мучится от различных проявлений того или иного заболевания. Поэтому стоит взять себя в руки и выполнить следующие основные рекомендации:
- За несколько дней не принимать любые алкогольные напитки.
- За двое суток до УЗИ предстательной железы не принимать пищу, способствующую чрезмерному газообразованию в кишечнике.
- Вечером перед исследованием сделать очищающую клизму и, уже перед самой проверкой, повторить процедуру
- за 1-2 часа до процедуры выпить литр воды – обычной, негазированной (не чай, не кофе, не лимонад).
УЗИ простаты – как делается
Пациент ложится на бок, согнув в коленях и подтянув к животу ноги. На датчик обязательно надет презерватив, поэтому можно не опасаться инфекции, сам датчик в диаметре не более 20 мм, поэтому можно не опасаться боли. Конструкции аппаратов УЗИ и способы исследования могут различаться, поэтому во время процедуры врач может производить различные движения прибором.
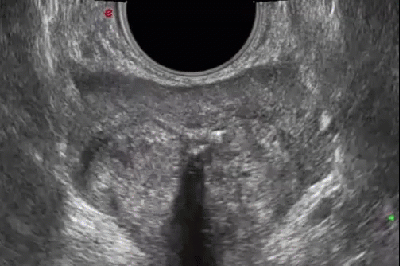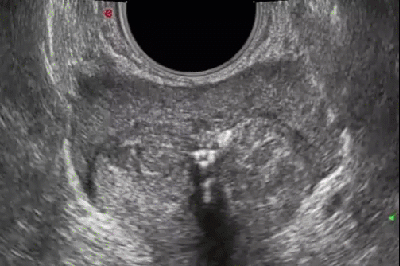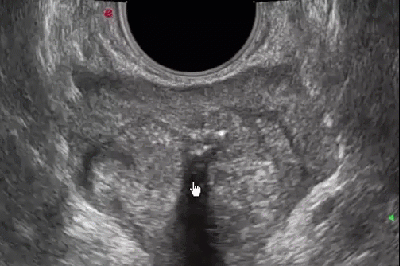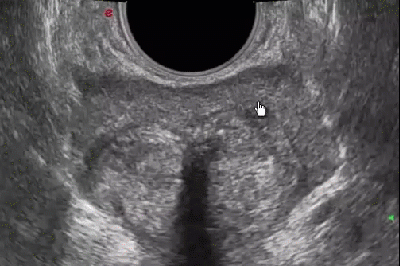
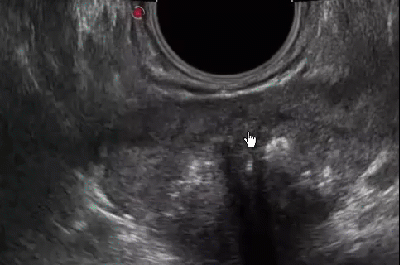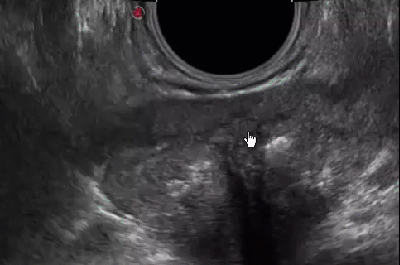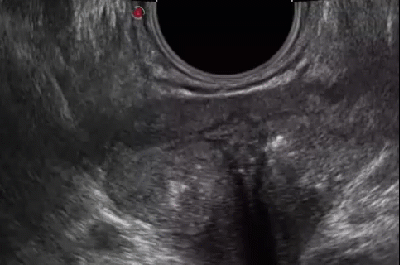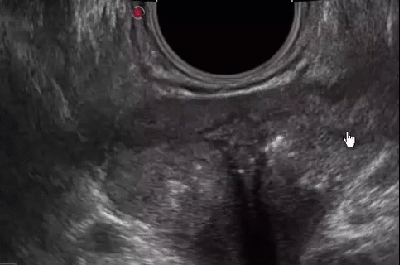
УЗИ простаты трансректальным способом позволяет определить наличие патологии на самых ранних стадиях развития, а значит – вовремя предпринять все необходимые меры и сохранить здоровье, или поддержать надлежащее качество жизни.

Расшифровка результатов УЗИ простаты
Здоровая простата имеет четкие контуры и однородную структуру.
Норма объема железы зависит сразу от нескольких параметров и обычно укладывается в показатели, также зависящие от нормы размеров железы:
- длина – от 25 до 45 мм;
- ширина – от 23 до 41 мм;
- толщина – от 16 до 24 мм.
В этом случае объем, который рассчитывается по специальной формуле, где важна и цифра возраста мужчины, может существенно варьироваться:
Мы не рекомендуем самостоятельно пытаться расшифровать данные УЗИ простаты – неспециалисту сделать это сложно, практически нереально, а привести это может к тому, что у пациента сложится неправильное представление о состоянии своего здоровья и, либо к легкомысленному отношению к своему состоянию, либо к страху за здоровье и жизнь. Так что лучше оставить диагностические выводы врачу.
УЗИ простаты и мочевого пузыря – цены
Цена УЗИ простаты в каждом медицинском учреждении своя, она может колебаться от 1500 до 5500 рублей – все зависит от региона проживания, самой клиники, квалификации специалиста, проводящего диагностику. Кроме того, исследование могут назначать и в рамках ОМС.
Также цена зависит от дополнительных параметров исследования, например, обычное УЗИ простаты стоит около 2000 рублей, а УЗИ с определением остаточной мочи – уже около 2500 рублей (в одной и той же клинике).
Для точной оценки состояния пациента и уточнения диагноза могут потребоваться также биохимические исследования (кровь, моча, семенная жидкость, сперма), в некоторых случаях – биопсия органа.
УЗИ простаты и мочевого пузыря бояться не стоит – современные методы диагностики позволяют нам жить более полной и качественной жизнью долгие годы.

Вернуться в раздел
-3% за оплату онлайн
Акция

Лечение хронического простатита (в том числе на фоне аденомы) и улучшение эректильной функции
Можно купить в рассрочку без переплат
от 1332 руб?
Предстательная железа (простата) — это функциональный орган репродуктивной системы у лиц мужского пола, расположенный под мочевым пузырем, обхватывающий его шейку и часть мочеиспускательного канала. Протоки простаты открываются в уретру и семенной бугорок. Ключевая функция железы заключается в продуцировании секрета, который является компонентом семенной жидкости, выделяемой при эякуляционном процессе.
УЗИ предстательной железы — максимально информативный диагностический метод, позволяющий детально оценить анатомо-физиологические особенности железы, диагностировать хронические и острые воспалительные реакции, выявить гнойные очаги, доброкачественные и злокачественные новообразования, отследить динамику лечения.
Для получения достоверных результатов УЗИ недостаточно только располагать современным функциональным оборудованием. Точность диагностических данных, а значит и постановка правильного диагноза зависит еще и от правильной подготовки пациента к процедуре. Несоблюдение рекомендаций может привести к значительному искажению данных обследования.
Консультативный прием врача перед исследованием для назначения процедуры
Прежде чем пройти ультразвуковое исследование, необходимо посетить уролога. Чтобы прием прошел максимально эффективно, рекомендуется:
- заранее подготовить список вопросов врачу;
- взять медицинскую документацию (карту, эпикризы, заключения предыдущих исследований) — это поможет урологу собрать более точный анамнез, оценить состояние в динамике, а в ряде случаев исключить прохождение дополнительных исследований;
- не применять ректальные свечи, мази, лекарственные и уходовые средства — это может помешать осмотру гениталий, исказить клиническую картину, что отразится на результатах консультации;
- провести гигиену — при этом запрещается использование моющих средств и антисептических препаратов;
- опорожнить кишечник — пальцевое ректальное исследование — необходимый этап любого урологического осмотра, чтобы процедура прошла успешно, следует заранее освободить кишечник;
- воздержаться от полового акта 1-2 суток до консультации — довольно часто для дифдиагностики и исключения определенных заболеваний необходимо взять мазок с поверхности уретры, поскольку на ее эпителиальных клетках располагается микрофлора, включая возбудителей половых инфекций. Данные правила нужны для получения точных результатов анализов на скрытые инфекции;
- воздержаться от мочеиспускания за 1-2 часа до приема.
После сбора анамнеза и физикального осмотра уролог определит, какой из 4 разновидностей УЗИ простаты необходимо пройти: трансабдоминальное (датчик аппарата размещается на брюшной стенке), трансректальное (датчик во время исследования находится в прямой кишке), трансперинеальное (датчик располагается в зоне промежности) или трансуретральное (датчик вводится непосредственно в мочеиспускательный канал). В конце консультации врач даст подробные рекомендации по подготовке, при необходимости назначит вспомогательные исследования.
Показания для проведения УЗИ
Посетить уролога-андролога и пройти ультразвуковое исследование рекомендуется при появлении следующих симптомов:
- затрудненное мочеиспускание — разной степени выраженности дискомфорт, чувство рези при акте мочеиспускания;
- абдоминальные боли, локализованные в области ниже пупка;
- неспецифические выделения из уретры с тенденцией к нарастанию объемов отделяемого — гнойная примесь, сукровица и пр.;
- учащенное мочеиспускание с увеличением количества позывов в ночное время;
- различные половые дисфункции — угнетение полового влечения, сокращение длительности акта, вялая эрекция, отсутствие семяизвержения;
- патологические изменения спермы;
- наличие изменений в лабораторных анализах — например, повышение простат-специфического антигена может свидетельствовать о злокачественном процессе в железе;
- мужское бесплодие.
Важно! Для большинства урологических проблем свойственно бессимптомное начало, что особенно актуально в отношении заболеваний простаты. Поэтому даже при появлении малейшего тревожного признака следует сразу посетить врача и пройти необходимый объем диагностических процедур.
Также все мужчины старше 40-летнего возраста должны в обязательном порядке ежегодно проходить УЗ-исследование.
Анализы перед обследованием
В комплексе с УЗИ уролог оценивает общий анализ мочи и простат-специфический антиген. Результаты анализа мочи должны быть получены в течении недели до проведения диагностики. Кровь на антиген рекомендуется сдать за несколько дней до процедуры, но действительным считается результат в течение года.
Основные правила подготовки к манипуляции
Поскольку УЗИ простаты проводится при свободном кишечнике, важным пунктом подготовительного этапа является правильное питание. Диетотерапия назначается за 3-4 суток до исследования. В течение этих дней необходимо исключить из рациона трудноперевариваемые и жирные блюда, все ингредиенты, вызывающие процесс брожения и повышенное газообразование. К последним относятся бобовые культуры, овощи и фрукты с повышенным содержанием клетчатки, калорийные кондитерские изделия, черный хлеб, кофе, цельное молоко. Под строгим запретом находятся также алкогольные и газированные напитки.
Пройти исследование рекомендуется натощак, поэтому крайний прием пищи должен быть не менее чем за 6-8 часов до начала манипуляции и включать в себя легкоусвояемые ингредиенты.
Дополнительные мероприятия перед проведением УЗИ
Объем подготовительных мероприятий зависит от выбранного способа проведения исследования и цели диагностики.
При трансабдоминальном УЗИ рекомендуется придерживаться диетотерапии 2-3 дня перед проведением обследования. В день исследования стоит отказаться от приема пищи, если УЗИ назначено на вечернее время, то допускается легкий перекус, но не позднее чем за 6-г часов до манипуляции. За час до процедуры необходимо выпить порядка 700-1000 мл жидкости для наполнения мочевого пузыря.
При трансректальном методе также необходимо соблюдать диету, накануне следует очистить кишечник, для этого допускается прием осмотических слабительных средств. При выборе препаратов рекомендуется проконсультироваться с урологом. За час до процедуры необходимо также выпить жидкости.
Проведение клизмы накануне и конкретно в день проведения УЗИ не допускается, поскольку информативность методики значительно снижается и исследования перестает представлять диагностическую ценность.
Обратите внимание! Если в рамках УЗ-диагностики планируется забор гистологического материала, то за 3-4 дня до манипуляции следует приостановить прием любых кроверазжижающих препаратов для предотвращения кровотечения.
Задайте вопрос специалисту
Наши врачи ответят на любые интересующие вас вопросы
Заключение
Ультразвуковое исследование обеспечивает высокую информативность и диагностическую ценность. Важным условием получения точных объективных данных в процессе обследования является корректная предварительная подготовка, что является зоной личной ответственности самого пациента. Хорошее экспертное оборудование, квалифицированный и опытный врач, ответственный пациент — залог оперативного получения важных клинический данных, быстрое выставления правильного диагноза, а значит и назначение корректной тактики лечения.
Список использованной литературы:
- УЗИ предстательной железы в урологической практике. // Г. И. Назаренко // 2018
- УЗИ предстательной железы: основные аспекты, интерпретация. // В. В. Капустин // 2018
- Ультразвуковая диагностика заболеваний мочевыделительной системы. // Под ред. И. Дворяковского, С. Зоркина // 2011
- Ультразвуковая диагностика в урологии. // Под ред. П. Ф. Фулхэма, Б. Р. Гилберта // 2016