Текущая страница: 1 (всего у книги 3 страниц) [доступный отрывок для чтения: 1 страниц]
В. Ю. Альбицкий
Социальная педиатрия как область научного знания, сфера практического действия и предмет преподавания
Серия «Социальная педиатрия»
Выпуск 13
© Союз педиатров России, 2011
© Альбицкий В.Ю.
* * *
От автора
В единой науке педиатрии выделяются научная, клиническая, профилактическая, социальная и экологическая педиатрия (Н.П. Шабалов, 1998). Появились первые учебные пособия и руководство по социальной педиатрии (Н.Г. Веселов, 1996; В.И. Орёл, Т.И. Стуколова, 2003; В.Г. Дьяченко с соавт., 2010). Фактически, уже позволительно говорить о том, что социальная педиатрия входит на равных в основные разделы (направления, составляющие) современной педиатрии и, следовательно, ее можно идентифицировать как область медицинской науки и практики и обязательного предмета в системе образования студента-медика и врача-педиатра.
Вместе с тем, в нашей стране термин «социальная педиатрия», хотя и известен широкому кругу педиатров и организаторов здравоохранения, до сих пор как бы не обрел «прав гражданства». За исключением Саратовского государственного медицинского университета в российских медицинских вузах отсутствуют кафедры и курсы социальной педиатрии для студентов. В секторе последипломного образования есть всего четыре таких кафедры. Соответственно, отсутствуют и официально утвержденные программы обучения по данному предмету. В отечественных медицинских энциклопедиях и словарях фактически не представлен обсуждаемый термин. Издано крайне мало учебников и учебных пособий, отсутствует фундаментальное руководство по данному предмету.
С другой стороны, история вопроса, а также исследования выдающихся русских педиатров, неизменно подчеркивающих социальную обусловленность здоровья детей, создание в СССР в 20–30-е гг. прошлого века стройной и эффективной государственной системы охраны материнства и детства (ОМД), открытие в 80-х гг. кафедр поликлинической педиатрии и медико-социальных проблем охраны здоровья матери и ребенка позволяют говорить о том, что суть, идеи и проблемы социальной педиатрии являются не новым, а хорошо известным традиционным направлением российской медицины. Поэтому вопрос стоит не о каком-то заимствовании, переносе на российскую почву новой идеи, а скорее, если так можно выразиться, о стандартизации существующего у нас и за рубежом понятия «социальная педиатрия», т. е. о строгом ее определении (дефиниции) как научной дисциплины и предмета преподавания. Обсуждению названной проблемы посвящена настоящая брошюра.
I
Как подчеркивают многие авторы, социальная педиатрия возникла как ответ на призыв передовой, прежде всего врачебной, общественности XIX – начала XX вв. активно бороться с таким социальным злом как высокая смертность детей, главной причиной которой были бедность и невежество большей части населения. Наиболее активными участниками, а то и пионерами призыва придать охране здоровья детей государственный и широкий общественный характер были профессора и врачи, выделившиеся во многих странах как первые врачи-педиатры. Так, например, в США в этом контексте называют имя Авраама Якоби (Nick Spencer и др., 2005), в Канаде – Лиона Перельмана[1]1
Mike Berger. Proceedings of the 16th Annual History of Medicine Days. – March, 2007. – P. 253–267
[Закрыть]
.
Данное заключение убедительно подтверждается историей отечественной педиатрии. Так, под первый камень фундамента начавшегося строительства Императорского Московского воспитательного дома (1764 г.) положили медную доску, на которой был вырезан следующий текст: «Екатерина II. Императрица всероссийская для сохранения жизни и воспитания в пользу общества в бедности рожденных младенцев… повелела соорудить это здание…» (выделено мной. – В.А.)[2]2
Альбицкий В.Ю., Баранов А.А., Шер С.А. Императорский Московский воспитательный дом. – М., 2010. – 65 с.
[Закрыть]
. На IХ Пироговском съезде русских врачей (1904) прямо указывалось, что главной причиной высоких размеров смертности младенцев в стране является материальная необеспеченность населения и что успешная борьба с этим злом возможна только на почве социальных реформ. В начале прошлого века в России создается сеть Обществ борьбы с детской смертностью, которые пропагандируют гигиенические знания, организуют молочные кухни («капли молока»), детские консультации и ясли. Таким образом, можно сделать вполне определенный вывод о том, что изучение влияния социального фактора на здоровье детей и противодействие ему стали истоками и почвой социального характера российской педиатрии.
По мнению составителей глоссария социальной педиатрии, годами её рождения следует считать 1969 г., когда образовался «Club International de Pediatre Sociale», и 1977 г., когда группой англоязычных стран создается Европейское общество социальной педиатрии (ЕОСП) (Nick Spencer и др., 2005).
В нашей стране развитие социальной педиатрии прошло три этапа. Первым этапом – временем её рождения следует считать 20-е годы прошлого столетия, когда были заложены организационные основы советской системы охраны здоровья детей. В 1925 г. в Государственном научном институте охраны материнства и младенчества открылась кафедра социальной гигиены матери и ребенка во главе с первым руководителем советской системы охраны материнства и младенчества (ОММ) Верой Петровной Лебедевой. В 1928 г. открывается аналогичная кафедра в Ленинградском институте ОММ, руководителем которой стала директор института Ю.А. Менделеева. Названные события дают достаточные основания заявить о том, что впервые в мире начинает создаваться государственная система охраны здоровья матери и ребенка. И как бы мы не относились с высоты нашего времени к большевистскому режиму в истории России, остается фактом, что государственный подход (государственная политика) как система правовых, социальных, научных и медико-организационных мер, направленных на сохранение и укрепление здоровья детей, впервые был реализован в нашей стране. Это её неоспоримый вклад в развитие мировой цивилизации, яркая страница в истории медицины. Удивительно чутко (хотя и был по С. Есенину «лицом к лицу» с теми событиями, т. е. не на расстоянии от них) данный факт заметил великий русский педиатр Георгий Нестерович Сперанский. Ещё в 1926 г. он писал: «В нашей республике в области охраны материнства и младенчества со времени революции совершен громадный шаг вперед, настолько большой, что во многом мы сразу далеко опередили наших культурных соседей, несмотря на общую отсталость в культурно экономическом отношении»[3]3
Сперанский Г.Н. Вступительная статья к книге В.М. Курзона «Охрана материнства и младенчества в СССР». – Самара, 1926. – С. VIII.
[Закрыть]
.
Однако в силу идеологических причин, идеологемы – «в стране социализма социальный фактор перестает играть решающую роль в формировании здоровья» – кафедры социальной гигиены были переименованы в кафедры организации здравоохранения, а названные педиатрические – в кафедры ОММ.
В 1966 г. в медицинских вузах СССР кафедры организации здравоохранения получают название «социальной гигиены и организации здравоохранения». Начинается ренессанс советской социальной гигиены. Методологическим и методическим центром её развития становится кафедра социальной гигиены и организации здравоохранения 2-го Московского медицинского института им. Н.И. Пирогова, которую в 1965 г. возглавил (и до сих пор руководит!) выдающийся отечественный социал-гигиенист и историк медицины, признанный лидер и авторитет в этой области медицинской науки, академик РАМН, профессор Юрий Павлович Лисицын. Под его руководством была разработана методология комплексных социально-гигиенических и клинико-социальных исследований, изучения образа жизни. Следует также упомянуть работы профессора Ольги Васильевны Грининой по созданию методики медико-социального изучения семьи. Названные методические подходы были положены в основу многочисленных медико-социальных исследований состояния здоровья детей. Хотя эти исследования проводились, как правило, на кафедрах социальной гигиены и организации здравоохранения, но они создали почву для возрождения клинико-социального направления в педиатрии и, как результат, постановки вопроса о создании кафедр социальной педиатрии.
Характеризуя второй этап развития социальной педиатрии, не могу хотя бы мимоходом не сказать если не об исторических закономерностях, то об удивительных совпадениях. Подразделения под именем «социальная педиатрия» появляются именно в тех двух учреждениях, где в 20-х годах были организованы кафедры социальной гигиены матери и ребенка. В 1977 г., т. е. в тот год, когда возникает ЕОСП (второе удивительное совпадение!), в Институте педиатрии АМН СССР (этот институт стал наследником Государственного научного института ОММ) по инициативе и под руководством профессора Евгения Анатольевича Лепарского создается лаборатория социальной педиатрии. В 1986 г. профессор Николай Глебович Веселов в Ленинградском медицинском педиатрическом институте (наследник Ленинградского института ОММ) на факультете усовершенствования врачей организует первую в стране кафедру социальной педиатрии. Начиная с этого же года, по предложению заместителя министра здравоохранения РСФСР А.Г. Грачевой, на педиатрических факультетах медицинских вузов России организуются кафедры поликлинической педиатрии, в учебных программах которых достаточно много уделяется времени профилактическим и организационным вопросам. По инициативе заместителя министра здравоохранения СССР А.А. Баранова, в 1988 г. создаются три кафедры медико-социальных проблем охраны здоровья матери и ребенка для последипломной подготовки педиатров: в Москве в Центральном институте усовершенствования врачей (заведующая профессор Ирина Петровна Каткова, а через три года – профессор Николай Николаевич Ваганов), в Горьковском медицинском институте (зав. – профессор В.Ю. Альбицкий), в Киеве (зав. – профессор З.А. Шкиряк-Нижник).
Так завершается второй этап формирования социальной педиатрии прежде всего как предмета последипломной подготовки педиатров.
Третий, текущий этап в развитии социальной педиатрии происходит в постсоветской России. В 2003 г. мы с академиком А.А. Барановым писали, что «для постановки отечественной педиатрии (педиатрической службы) на профилактические рельсы в ближайшее десятилетие усилия педиатрического сообщества должны быть направлены:
• на создание организационных основ (как науки и самостоятельного предмета преподавания, как важнейшей отрасли практической педиатрии) социальной педиатрии – сути и практики профилактического направления в современной педиатрии. Мы убеждены, что пришло время создания в медицинских вузах самостоятельных кафедр социальной и поликлинической педиатрии; организации в системе педиатрической службы клиник и учреждений социальной педиатрии;
• на концентрацию усилий общества и власти, органов и учреждений здравоохранения, фундаментальной и прикладной науки по укреплению и сохранению здоровья здорового ребенка.
По существу указанные стратегические цели были определены (предугаданы) еще на I Конгрессе педиатров России в 1995 г. Это видно из обращения делегатов Конгресса к Президенту, Правительству и Парламенту России: «С учетом демографической ситуации в стране, структуры, прежде всего, предотвратимых потерь, тенденций в заболеваемости, инвалидности, физическом развитии детей, мы бы считали целесообразным сконцентрировать усилия педиатров, организаторов здравоохранения, ученых и, естественно, Союза педиатров на следующих направлениях деятельности:
• укреплении профилактической направленности педиатрической службы путем создания системы медико-социального патронажа семьи;
• интеграции на муниципальном уровне педиатрической и социально-психологической помощи детям». (Выделено мной. – В.А.)[4]4
Баранов А.А., Альбицкий В.Ю. Социальные и организационные проблемы педиатрии. Избранные очерки. – М.: ИД «Династия», 2003. – С. 11.
[Закрыть]
.
За 15 лет после процитированного Обращения Союза педиатров России произошло ряд событий, которых нельзя не считать принципиальными шагами в развитии отечественной социальной педиатрии. Назову некоторые, наиболее сущностные из них.
В законодательном и организационном плане:
а) принятие Федерального закона «Об основных гарантиях прав ребенка в Российской Федерации» (1998) и его очень важная Статья 1, в которой дано определение контингенту детей, находящихся в трудной жизненной ситуации;
б) решение об открытии в детских поликлиниках отделений медико-социальной помощи (1999, 2007);
в) организация детских центров здоровья (2010).
В научном плане:
а) создание отдела социальной педиатрии в Научном центре здоровья детей РАМН (заведующий – профессор В.Ю. Альбицкий, 2004 г.);
б) разработка Концепции государственной политики Российской Федерации в области охраны здоровья детей (А.А. Баранов, Ю.Е. Лапин, 2009);
в) создание серии «Социальная педиатрия» и издание в ней более 10 книг и монографий (2006–2010);
г) открытие рубрики «Социальная педиатрия и организация здравоохранения» в ведущих отечественных научных педиатрических журналах – «Вопросах современной педиатрии» (2006) и «Российском педиатрическом журнале» (2009).
В образовательном и методическом плане:
а) выход в свет:
• первых отечественных учебных руководств (пособий) Н.Г. Веселова «Социальная педиатрия. Актуальные проблемы» (1992) и «Социальная педиатрия (курс лекций)» (1996);
• книги А.А. Баранова, В.Ю. Альбицкого «Социальные и организационные проблемы педиатрии» (2003);
• учебного пособия В.И. Орла, Т.И. Стуколовой «Частные проблемы социальной педиатрии» (2003);
«Руководства по социальной педиатрии» (составители: В.Г. Дьяченко, М.Ф. Рзянкина, Л.В. Солохина; 2010);
б) организация кафедр:
• социальной педиатрии в Национальном медико-хирургическом центре им. Н.И. Пирогова (заведующая – профессор Татьяна Ивановна Стуколова, 2001 г.);
• первой в стране кафедры для студентов педиатрического факультета, в названии которой (с 2006 г.) обозначен курс социальной педиатрии – кафедра поликлинической, социальной педиатрии и неонатологии в Саратовском государственном медицинском университете (заведующий – профессор Юрий Валентинович Черненков, 2006);
• поликлинической и социальной педиатрии ФУВ в Северном государственном медицинском университете (заведующая – профессор Лариса Ивановна Меньшикова, 2007);
• поликлинической и социальной педиатрии ФУВ в Российском национальном исследовательском медицинском университете им. Н.И. Пирогова (заведующая – профессор Татьяна Владимировна Яковлева, 2009 г.).
Изложенное, на мой взгляд, крайне убедительно свидетельствует о том, что в России создан фундамент, подготовлена почва для признания социальной педиатрии как самостоятельной области науки и дисциплины преподавания.
Вместе с тем, до сих пор в России общепринятой дефиниции социальной педиатрии не имеется, границы ее как области науки и практики размыты, концепция преподавания отсутствует. Более того, термин «социальная педиатрия», выделение специальных курсов, кафедр для преподавания социальной педиатрии вызывают возражение (непринятие) у многих специалистов. Они выдвигают следующий аргумент. А почему по аналогии не могут быть созданы (обозначены, выделены) социальная терапия, социальная хирургия или, например, социальная урология? С подобной позицией я столкнулся в конце 80-х годов прошлого века в Нижнем Новгороде (тогда ещё г. Горьком) при организации кафедры медико-социальных проблем охраны здоровья матери и ребенка в Горьковском медицинском институте. Такие же доводы услышала Т.И. Стуколова при организации кафедры социальной педиатрии в Национальном медико-хирургическом центре им. Н.И. Пирогова.[5]5
Стуколова Т.И. Социальная педиатрия. Её роль в современных условиях и задачи по охране детского здоровья. Актовая речь 20 мая 2011 г. – М., 2011. -12 с.
[Закрыть]
Данный аргумент, на мой взгляд, убедительно опровергаем следующими контраргументами.
ПЕРВОЕ. Педиатрия по сравнению с близкой к ней по своему лечебному предназначению терапией изучает здоровье ребенка в процессе его развития. Для терапии главное понять сущность болезни и успешно её вылечить, для педиатрии – сохранить здоровье ребенка, не допустить его болезни. Другими словами, по своей сущности терапия (как и хирургия, урология и т. п.) – лечебная дисциплина, а педиатрия – не только лечебная, но и в равной степени – профилактическая.
ВТОРОЕ. Объект названных дисциплин принципиально разный: у одной – взрослый человек, у другой – ребенок. И дело не только в том, что ребенок – это не взрослый в миниатюре. Здесь не менее важен и другой момент. Если взрослый человек за своё здоровье несет ответственность, прежде всего, сам, то ребенок относится к контингенту недееспособных. За его здоровье несут ответственность, прежде всего, родители (семья), а также общество и государство. Они обязаны защищать ребенка от воздействия неблагоприятных факторов внутренней и внешней среды. (Правда, бывает и наоборот – требуется защита ребенка и его здоровья от государства, предрассудков, обычаев общества и даже родителей, других детей (например, школьная «дедовщина»). Мимоходом замечу, что недееспособность пациента внесла, по-видимому, решающий вклад в формирование понятия «социальная психиатрия».
ТРЕТЬЕ. Главная функция детства – социализация ребенка, его подготовка к взрослой жизни в семье и в детских организованных коллективах (ясли, детские сады, школы). Она не выполнима, точнее выполнима с большими изъянами и потерями, если будет проходить без педиатрического сопровождения. В этом, может быть, наиболее убедительное подтверждение социальной сущности педиатрии.
II
Главная цель настоящего очерка – попытаться определи́ть и опреде́лить границы научного, практического и преподавательского статуса социальной педиатрии. Выполнение этой задачи весьма затруднено из-за отсутствия широко распространенного или общепринятого (авторитетной международной организацией или научным собранием) определения социальной педиатрии, как за рубежом, так и в нашей стране.
По-видимому, начинать достижение указанной цели следует с анализа существующих дефиниций (определений), данных отечественными и зарубежными авторами. Попытаюсь сделать это поочередно, приведя по 3–4 дефиниции, опубликованные в России и других странах.
Первое определение социальной педиатрии в нашей стране дает Н.Г. Веселов: «Социальная педиатрия возникла на стыке двух специальностей – социальной гигиены и педиатрии.
Социальная педиатрия как отрасль (составная часть) педиатрии изучает здоровье детей, комплекс факторов, его определяющих, а также разрабатывает эффективную систему социальной профилактики и оказания медицинской помощи детскому населению»[6]6
Веселов Н.Г. Социальная педиатрия. Актуальные вопросы. – Уфа, 1992. – С. 13–14.
[Закрыть]
.
И ниже он иллюстрирует свое положение следующей схемой:
Затем, уточняя и конкретизируя данную дефиницию, он заявляет, что «предметом изучения социальной педиатрии является:
• комплексная оценка здоровья различных возрастных и социальных групп;
• комплекс социально-гигиенических, биологических и медико-организационных факторов, определяющих уровень здоровья;
• разработка эффективных форм медико-социальной помощи детям и матерям;
• социальная и медицинская профилактика»[7]7
Веселов Н.Г. Социальная педиатрия (курс лекций). – СПБ, 1996. – С. 33.
[Закрыть]
.
Чуть позже попытался сформулировать определение обсуждаемого предмета автор настоящего очерка. По его мнению, «социальная педиатрия как современное направление превентивной медицины, как составная часть педиатрии изучает на популяционном (групповом) уровне здоровье детей, комплекс факторов, его определяющих и, прежде всего, психологические, биологические, культурные и социальные причины возникновения заболевания у детей, а также обосновывает и разрабатывает основы медико-социальной профилактики и реабилитации (прежде всего, в условиях семьи), принципы организации оказания медицинской (в первую очередь, первичной медико-санитарной и социальной) помощи детскому населению»[8]8
Альбицкий В.Ю., Камаев И.А. Рецензия на книгу Н.Г. Веселова «Социальная педиатрия. Актуальные проблемы» // Здравоохранение Рос. Федерации. – 1994; 2: 37–38; Баранов А.А., Альбицкий В.Ю. Социальные и организационные проблемы педиатрии. Избранные очерки. – М.: Издательский Дом «Династия», 2003. – С. 13–14.
[Закрыть]
.
Выдающийся российский неонатолог и педиатр Николай Павлович Шабалов дал следующее определение социальной педиатрии: «Социальная педиатрия рассматривает два круга проблем: 1) оптимальная организация управления здравоохранения, в том числе экономики и планирования; 2) влияние социальных факторов на здоровье детей; практика медицинской помощи, проведения профилактических мероприятий, взаимоотношений между медиками и общественными организациями, фондами; медицинское образование и воспитание населения». Он также указал, что основная цель социальной педиатрии – «раннее выявление, предупреждение, коррекция отклонений в развитии, воспитании и состоянии здоровья детей из семей высокого медико-социального риска»[9]9
Шабалов Н.П. Детские болезни. -3е издание. – С-Петербург.– 1998.– с.10
[Закрыть]
(Выделено мной. – В.А.).
По мнению В.И. Орла и Т.И. Стуколовой (2003), «Социальная педиатрия изучает влияние социальной реальности на здоровье человека в период его детства, последствия этого влияния для человека и общества… Объектом социально-педиатрической теории и практики является человек как член социума в единстве его индивидуальных и общественных характеристик, предметом – медико-социальные аспекты здоровья детей, особенности их психо-социального развития, приобретения ими социального статуса, а также методы и способы поддержания достигнутых и восстановления утраченных медицинских и социальных характеристик».[10]10
Орел В.И., Стуколова Т.И. Частные проблемы социальной педиатрии. – Издание СПбГМА, 2003. – С.19.
[Закрыть]
Если внимательнее вчитаться в приведенные дефиниции отечественных авторов, то можно констатировать, что социальная педиатрия:
• изучает состояние здоровья детей;
• изучает комплекс факторов, влияющих на здоровье детей;
• обосновывает и разрабатывает основы медико-социальной профилактики и реабилитации;
• разрабатывает принципы организации и пути оптимизации оказания медицинской помощи детскому населению;
• оказывает приоритетное внимание детям из семей высокого медико-социального риска.
Теперь ознакомимся с определениями социальной педиатрии, которые дают зарубежные коллеги.
Авторы специального глоссария «Социальная педиатрия», в их числе и ныне действующий президент Европейского Общества социальных педиатров Nick Spencer, указывают, что «социальная педиатрия отражает глобальный, целостный и комплексный подход к детям; она рассматривает здоровье ребенка в рамках его общества, окружающей среды, школы и семьи, объединения физических, психических и социальных аспектов здоровья и развития детей, а также разрабатывает мероприятия по оказанию медпомощи, профилактике и укреплению здоровья и повышению качества жизни. Социальная педиатрия действует в трех направлениях: 1) проблемы со здоровьем в связи с социальными причинами; 2) нарушение здоровья ребенка с социальными последствиями; 3) охрана здоровья детей в обществе»[11]11
Spencer N., Colomer C., Alperstein G. et al. Glossary. Social paediatrics // J. Epidemiol Community Health. – 2005;59: 106.
[Закрыть]
.
Указанные направления, по-видимому, не уходя далеко от позиции авторов, можно трактовать как: 1) изучение социальных причин болезней и противодействие им; внимание здоровью детей из групп социального риска; 2) медико-социальная реабилитация детей с ограниченными возможностями здоровья; 3) организация медико-социальной помощи детям.
По мнению E. Petridon (1992), «социальная педиатрия – важная научная дисциплина, основным объектом изучения которой являются дети, находящиеся в трудной жизненной ситуации и малоимущие»[12]12
Petridon E. Social pediatrics: the essence and the vision // Soz. Praventivimed. – 1992; 37(1–2): 1.
[Закрыть]
.
Развернутое определение дают украинские коллеги. «Социальная педиатрия занимается условиями развития ребенка, его здоровьем и нарушениями в связи с социальными, психологическими (в особенности семейными), биологическими условиями и изменениями окружающей среды; изучает вопрос организации системы охраны здоровья ребенка (включая и преперинатальный период), его образование (включая профессиональное обучение), социальной защиты ребенка и его семьи.
Как наука социальная педиатрия оказывает содействие решению проблем отдельного ребенка на основе интердисциплинарного подхода с использованием спектра междупрофильных методик по вопросам педиатрии, эпидемиологии, психологии и психологии развития, неврологии и неврологии развития, психиатрии, наркологии и экономики здоровья; как современная область медицины – в границах педиатрической помощи занимается реабилитацией детей и подростков с долгосрочными нарушениями физического, психического, интеллектуального и социального развития (дети с ограниченными возможностями здоровья)»[13]13
Мартынюк В.Ю., Майструк О.А. Клинические рекомендации к стандартам медико-социальной реабилитации детей с органическим поражением нервной системы // Комплексная реабилитация больных и инвалидов. – 2008;2–3.
[Закрыть]
.
Исходя из изложенных выше материалов и личного многолетнего опыта научной и преподавательской деятельности, предлагаю к обсуждению, а затем и к принятию (может быть, Союзом педиатров России) следующую дефиницию (определение) социальной педиатрии.
Социальная педиатрия, являясь клинико-социальным направлением современной педиатрии, изучает здоровье конкретного ребенка и различных контингентов детей на групповом и популяционном уровнях в связи с условиями и изменениями окружающей среды, объединения физических, психических и социальных аспектов здоровья и развития детей, а также разрабатывает мероприятия по оказанию медицинской помощи, профилактике и укреплению здоровья и повышению качества жизни. Основными направлениями деятельности в области социальной педиатрии являются: 1) изучение социальных причин болезней; 2) приоритетное внимание здоровью детей, находящихся в трудной жизненной ситуации; 3) медико-социальная реабилитация детей с ограниченными возможностями здоровья; 4) организация медико-социальной помощи детскому населению.
Вы здесь
Часть I
Теоретические основы социальной педиатрии
Очерк 1
Социальная педиатрия как область научного знания, сфера практического действия и предмет преподавания
В. Ю. Альбицкий
I
В единой науке педиатрии выделяют подразделы: научная, клиническая, профилактическая, социальная и экологическая педиатрия (Н. П. Шабалов, 1998). Появились первые учебные пособия и руководство по социальной педиатрии (Н. Г. Веселов, 1996; В. И. Орел, Т. И. Стуколова, 2003; В. Г. Дьяченко и соавт., 2010). Фактически, уже позволительно говорить о том, что социальная педиатрия входит на равных в основные разделы (направления, составляющие) современной педиатрии и, следовательно, ее можно идентифицировать как область медицинской науки и практики, и обязательного предмета в системе образования студента-медика и врача-педиатра.
Вместе с тем, в нашей стране термин «социальная педиатрия», хотя и известен специалистам – широкому кругу педиатров и организаторов здравоохранения, до сих пор как бы не обрел прав «гражданства». В российских медицинских вузах отсутствуют кафедры и курсы социальной педиатрии для студентов, и всего имеется три кафедры в секторе последипломного образования. Соответственно, отсутствуют официально утвержденные программы обучения по данному предмету. В отечественных медицинских энциклопедиях и словарях фактически не представлен обсуждаемый термин. Издано крайне мало учебников и учебных пособий, не создано фундаментальное руководство по данному предмету.
С другой стороны, история вопроса, а также исследования выдающихся русских педиатров, неизменно подчеркивающих социальную обусловленность здоровья детей, создание в СССР в 20–30‑е гг. прошлого века стройной и эффективной государственной системы охраны материнства и детства (ОМД), открытие в 80‑х гг. кафедр поликлинической педиатрии и медико-социальных проблем охраны здоровья матери и ребенка позволяют говорить о том, что суть, идеи и проблемы социальной педиатрии являются не новым, а хорошо известным традиционным направлением российской медицины. Именно поэтому вопрос стоит не о каком-то заимствовании, переносе на российскую почву новой идеи, а скорее, если так можно выразиться, о стандартизации существующего у нас и за рубежом понятия «социальная педиатрия», т. е. о строгом ее определении (дефиниции) как научной дисциплины и предмета преподавания.
Многие авторы подчеркивают, что социальная педиатрия возникла как ответ на призыв передовой, прежде всего врачебной, общественности XIX – начала XX вв. активно бороться с нетерпимым социальным злом – высокой смертностью детей, главной причиной которой были бедность и невежество большей части населения. Наиболее активными участниками, а то и пионерами, призыва придать охране здоровья детей государственный и широкий общественный характер были профессора и врачи, выделившиеся во многих странах как первые врачи-педиатры, Так, например, в США в этом контексте называют имя Авраама Якоби (Nick Spencer и др., 2005), в Канаде – Лиона Перельмана[1].
Данное заключение убедительно подтверждается историей отечественной педиатрии. Так, под первый камень фундамента начавшегося строительства Императорского Московского воспитательного дома (1764) положили медную доску, на которой был выгравирован следующий текст: «Екатерина Вторая, Императрица всероссийская для сохранения жизни и воспитания в пользу общества в бедности рожденных младенцев… повелела соорудить это здание…». (Выделено мной. – В. А.)[2]. На IХ Пироговском съезде русских врачей (1904) прямо указывалось, что главной причиной высокого уровня смертности младенцев в стране является материальная необеспеченность населения, и что успешная борьба с этим злом возможна только на почве проведения социальных реформ. В начале прошлого века в России создается сеть Обществ борьбы с детской смертностью, которые пропагандируют гигиенические знания, организуют молочные кухни («капли молока»), детские консультации и ясли. Таким образом, можно сделать вполне определенный вывод о том, что изучение влияния социального фактора на здоровье детей и противодействие ему стали истоками и почвой социального характера российской педиатрии.
По мнению составителей глоссария социальной педиатрии, годами ее рождения следует считать 1969 г., когда образовался «Club International de Pediatre Sociale», и 1977 г., когда группой англоязычных стран создается Европейское общество социальной педиатрии (ЕОСП) (Nick Spencer и соавт., 2005).
В нашей стране развитие социальной педиатрии прошло три этапа. Первым этапом (временем ее рождения) следует считать 20‑е гг. прошлого столетия, когда были заложены организационные основы советской системы охраны здоровья детей. В 1925 г. в Государственном научном институте охраны материнства и младенчества открылась кафедра социальной гигиены матери и ребенка во главе с первым руководителем советской системы охраны материнства и младенчества (ОММ) Верой Петровной Лебедевой. В 1928 г. открывается аналогичная кафедра в Ленинградском институте ОММ, руководителем которой стала директор института Юлия Ароновна Менделева. Названные события дают достаточные основания заявить о том, что впервые в мире начинает создаваться государственная система охраны здоровья матери и ребенка. И как бы мы не относились с «высоты» нашего времени к большевистскому режиму в истории России, остается фактом, что государственный подход (государственная политика) как система правовых, социальных, научных и медико-организационных мер, направленных на сохранение и укрепление здоровья детей, впервые был реализован в нашей стране. Это ее неоспоримый вклад в развитие мировой цивилизации, яркая страница в истории медицины. Удивительно чутко (хотя и был по С. Есенину «лицом к лицу» с теми событиями, т. е. не на расстоянии от них) данный факт отметил великий русский педиатр Георгий Несторович Сперанский. Еще в 1926 г. он писал: «В нашей республике в области охраны материнства и младенчества со времени революции совершен громадный шаг вперед, настолько большой, что во многом мы сразу далеко опередили наших культурных соседей, несмотря на общую отсталость в культурно экономическом отношении»[3].
Однако в силу идеологических причин, идеологемы «в стране социализма социальный фактор перестает играть решающую роль в формировании здоровья», кафедры социальной гигиены были переименованы в кафедры организации здравоохранения, а названные педиатрические – в кафедры ОММ.
В 1966 г. в медицинских вузах СССР кафедры организации здравоохранения получают название «социальной гигиены и организации здравоохранения». Начинается ренессанс советской социальной гигиены. Методологическим и методическим центром ее развития становится кафедра социальной гигиены и организации здравоохранения 2‑го Московского медицинского института им. Н. И. Пирогова, которую в 1965 г. возглавил выдающийся отечественный социал-гигиенист и историк медицины, признанный лидер и авторитет в этой области медицинской науки, академик РАМН, профессор Юрий Павлович Лисицын. Под его руководством была разработана методология комплексных социально-гигиенических и клинико-социальных исследований, изучения образа жизни. Следует также упомянуть работы профессора Ольги Васильевны Грининой по созданию методики медико-социального изучения семьи. Названные методические подходы были положены в основу многочисленных медико-социальных исследований состояния здоровья детей. Хотя эти исследования проводились, как правило, на кафедрах социальной гигиены и организации здравоохранения, но они создали почву для возрождения клинико-социального направления в педиатрии и, как результат, поставили вопрос о создании кафедр социальной педиатрии.
Характеризуя второй этап развития социальной педиатрии, не могу хотя бы мимоходом не сказать, если не об исторических закономерностях, то об удивительных совпадениях. Подразделения под названием «социальная педиатрия» появляются именно в тех двух учреждениях, где в 20‑х гг. были организованы кафедры социальной гигиены матери и ребенка. В 1977 г., т. е. в тот год, когда возникает ЕОСП (второе удивительное совпадение!), в Институте педиатрии АМН СССР (этот институт стал наследником Государственного научного института ОММ) по инициативе и под руководством профессора Евгения Анатольевича Лепарского создается лаборатория социальной педиатрии. В 1986 г. профессор Николай Глебович Веселов в Ленинградском медицинском педиатрическом институте (наследник Ленинградского института ОММ) на факультете усовершенствования врачей организует первую в стране кафедру социальной педиатрии. Начиная с этого же года, по предложению заместителя министра здравоохранения РСФСР А. Г. Грачевой, на педиатрических факультетах медицинских вузов России организуют кафедры поликлинической педиатрии, в учебных программах которых уделено достаточно много времени профилактическим и организационным вопросам. По инициативе заместителя министра здравоохранения СССР А. А. Баранова, в 1988 г. создаются три кафедры медико-социальных проблем охраны здоровья матери и ребенка для последипломной подготовки педиатров: в Москве в Центральном институте усовершенствования врачей (заведующая профессор Ирина Петровна Каткова, а через три года – профессор Николай Николаевич Ваганов), в Горьковском медицинском институте (зав. – профессор В. Ю. Альбицкий), в Киеве (зав. – профессор З. А. Шкиряк-Нижник).
Так завершается второй этап формирования социальной педиатрии, прежде всего, как предмета последипломной подготовки педиатров.
Третий, текущий этап в развитии социальной педиатрии происходит в постсоветской России. В 2003 г. мы с академиком А. А. Барановым писали, что «для постановки отечественной педиатрии (педиатрической службы) на профилактические рельсы в ближайшее десятилетие усилия педиатрического сообщества должны быть направлены на достижение следующих целей.
А. Создание организационных основ (как науки и самостоятельного предмета преподавания, как важнейшей отрасли практической педиатрии) социальной педиатрии – сути и практики профилактического направления в современной педиатрии. Мы убеждены, что пришло время: создания в медицинских вузах самостоятельных кафедр социальной и поликлинической педиатрии; организации в системе педиатрической службы клиник и учреждений социальной педиатрии.
Б. Концентрация усилий общества и власти, органов и учреждений здравоохранения, фундаментальной и прикладной науки на укреплении и сохранении здоровья здорового ребенка.
По существу указанные стратегические цели были определены (предугаданы) еще на I Конгрессе педиатров России в 1995 г. Это видно из обращения делегатов Конгресса к Президенту, Правительству и Парламенту России: «С учетом демографической ситуации в стране, структуры, прежде всего, предотвратимых потерь, тенденций в заболеваемости, инвалидности, физическом развитии детей, мы бы считали целесообразным сконцентрировать усилия педиатров, организаторов здравоохранения, ученых и, естественно, Союза педиатров на следующих направлениях деятельности:
– укрепление профилактической направленности педиатрической службы путем создания системы медико-социального патронажа семьи;
– интеграция на муниципальном уровне педиатрической и социально-психологической помощи детям». (Выделено мной. – В. А.)[4].
За 15 лет, прошедших после цитирования Обращения Союза педиатров России, произошел ряд событий, которых нельзя не считать принципиальными шагами в развитии отечественной социальной педиатрии. Назову некоторые, наиболее сущностные из них.
В законодательном и организационном плане:
а) принятие Федерального закона «Об основных гарантиях прав ребенка в Российской Федерации» (1998) и его очень важная Статья 1, в которой дано определение контингенту детей, находящихся в трудной жизненной ситуации;
б) решение об открытии в детских поликлиниках отделений медико-социальной помощи (1999, 2007);
в) организация детских центров здоровья (2010).
В научном плане:
а) создание отдела социальной педиатрии в Научном центре здоровья детей РАМН (заведующий – профессор В. Ю. Альбицкий, 2004);
б) разработка Концепции государственной политики Российской Федерации в области охраны здоровья детей (А. А. Баранов, Ю. Е. Лапин, 2009);
в) создание серии «Социальная педиатрия» и издание в ней 14 книг и монографий (2006–2011);
г) открытие рубрики «Социальная педиатрия и организация здравоохранения» в ведущих отечественных научных педиатрических журналах – «Вопросах современной педиатрии» (2006) и «Российском педиатрическом журнале» (2009).
В образовательном и методическом плане:
а) выход в свет
– первых отечественных учебных руководств (пособий) Н. Г. Веселова «Социальная педиатрия. Актуальные проблемы» (1992) и «Социальная педиатрия (курс лекций)» (1996);
– книги А. А. Баранова, В. Ю. Альбицкого «Социальные и организационные проблемы педиатрии» (2003);
– учебного пособия В. И. Орла, Т. И. Стуколовой «Частные проблемы социальной педиатрии» (2003);
– «Руководства по социальной педиатрии» (составители В. Г. Дьяченко, М. Ф. Рзянкина, Л. В. Солохина; 2010);
б) организация кафедр:
– социальной педиатрии в Национальном медико-хирургическом центре им. Н. И. Пирогова (зав. – профессор Татьяна Ивановна Стуколова, 2001);
– первой в стране кафедры для студентов педиатрического факультета, в названии которой (с 2006 по 2010 г.) обозначен курс социальной педиатрии – кафедра поликлинической, социальной педиатрии и неонатологии в Саратовском государственном медицинском университете (зав. – профессор Юрий Валентинович Черненков, 2006);
– поликлинической и социальной педиатрии в Российском государственном медицинском университете им. Н. И. Пирогова (зав. – профессор Татьяна Владимировна Яковлева, 2009).
Вышеизложенное, на мой взгляд, крайне убедительно свидетельствует о том, что в России создан фундамент, подготовлена почва для признания социальной педиатрии как самостоятельной области науки и дисциплины преподавания.
Вместе с тем, до сих пор в России общепринятой дефиниции социальной педиатрии не имеется, границы ее как области науки и практики размыты, концепция преподавания отсутствует. Более того, термин «социальная педиатрия», выделение специальных курсов, кафедр для преподавания социальной педиатрии вызывают возражение (неприятие) у многих специалистов. Они выдвигают следующий аргумент. А почему по аналогии не могут быть созданы (обозначены, выделены) социальная терапия, социальная хирургия или, например, социальная урология? С подобной позицией я столкнулся в конце 80‑х гг. прошлого века в Нижнем Новгороде (тогда еще г. Горьком) при организации кафедры медико-социальных проблем охраны здоровья матери и ребенка в Горьковском медицинском институте. Такие же доводы услышала Т. И. Стуколова при организации кафедры социальной педиатрии в Национальном медико-хирургическом центре им. Н. И. Пирогова (Т. И. Стуколова, 2011)[5].
Данный аргумент, на мой взгляд, убедительно может быть опровергнут следующими контраргументами.
Первое. Педиатрия по сравнению с близкой к ней по своему лечебному предназначению терапией изучает здоровье ребенка в процессе его развития. Для терапии главное – понять сущность болезни и успешно ее вылечить, для педиатрии – сохранить здоровье ребенка, не допустить его болезни. Другими словами, по своей сущности терапия (как и хирургия, урология и т. п.) – лечебная дисциплина, а педиатрия – не только лечебная, но и в равной степени профилактическая.
Второе. Объект названных дисциплин принципиально разный: у одной – взрослый человек, у другой – ребенок. И дело не только в том, что ребенок это не взрослый в миниатюре. Здесь не менее важен и другой момент. Если взрослый человек за свое здоровье несет ответственность, прежде всего, сам, то ребенок относится к контингенту недееспособных. За его здоровье несут ответственность прежде всего родители (семья), а также общество и государство. Они обязаны защищать ребенка от воздействия неблагоприятных факторов внутренней и внешней среды. (Правда, бывает и наоборот – требуется защита ребенка и его здоровья от государства, предрассудков, обычаев общества и даже родителей, других детей – например, школьная «дедовщина»). Мимоходом замечу, что недееспособность пациента внесла, по-видимому, решающий вклад в формирование понятия «социальная психиатрия».
Третье. Главная функция детства – социализация ребенка, его подготовка в семье и детских организованных коллективах (ясли, детские сады, школы) к взрослой жизни. Она невыполнима, точнее, выполнима с большими изъянами и потерями, если будет проходить без педиатрического сопровождения. В этом, может быть, и состоит наиболее убедительное подтверждение социальной сущности педиатрии.
II
Главная цель настоящего очерка – попытаться определить границы научного, практического и преподавательского статуса социальной педиатрии. Выполнение этой задачи весьма затруднено из-за отсутствия широко распространенного или общепринятого (авторитетной международной организацией или научным собранием) определения социальной педиатрии, как за рубежом, так и в нашей стране.
По-видимому, начинать достижение указанной цели следует с анализа существующих дефиниций (определений), данных отечественными и зарубежными авторами. Попытаюсь сделать это поочередно, приведя по 3–4 дефиниции, опубликованные в России и других странах.
Первое определение социальной педиатрии в нашей стране дает Н. Г. Веселов: «Социальная педиатрия возникла на стыке двух специальностей – социальной гигиены и педиатрии. Социальная педиатрия как отрасль (составная часть) педиатрии изучает здоровье детей, комплекс факторов, его определяющих, а также разрабатывает эффективную систему социальной профилактики и оказания медицинской помощи детскому населению»[6].
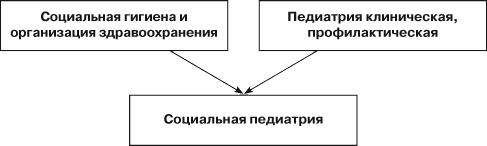
И ниже он иллюстрирует свое положение следующей схемой:
Затем, уточняя и конкретизируя данную дефиницию, он заявляет, что «предметом изучения социальной педиатрии является:
– комплексная оценка здоровья различных возрастных и социальных групп;
– комплекс социально-гигиенических, биологических и медико-организационных факторов, определяющих уровень здоровья;
– разработка эффективных форм медико-социальной помощи детям и матерям;
– социальная и медицинская профилактика»[7].
Чуть позже попытался сформулировать определение обсуждаемого предмета автор настоящего очерка. По его мнению, «социальная педиатрия как современное направление превентивной медицины, как составная часть педиатрии изучает на популяционном и групповом уровнях здоровье детей, комплекс факторов, его определяющих и, прежде всего, психологические, биологические, культурные и социальные причины возникновения заболевания у детей, а также обосновывает и разрабатывает основы медико-социальной профилактики и реабилитации (прежде всего, в условиях семьи), принципы организации оказания медицинской (в первую очередь, первичной медико-санитарной и социальной) помощи детскому населению»[8].
Выдающийся российский неонатолог и педиатр Николай Павлович Шабалов сформулировал следующее определение социальной педиатрии: «Социальная педиатрия рассматривает два круга проблем: 1) оптимальная организация управления здравоохранением, в том числе экономики и планирования; 2) влияние социальных факторов на здоровье детей; практика медицинской помощи, проведения профилактических мероприятий, взаимоотношений между медиками и общественными организациями, фондами; медицинское образование и воспитание населения» Он также указал, что основная цель социальной педиатрии – «раннее выявление, предупреждение, коррекция отклонений в развитии, воспитании и состоянии здоровья детей из семей высокого медико-социального риска»[9] (Выделено мной. – В. А.).
По мнению В. И. Орла и Т. И. Стуколовой (2003), «Социальная педиатрия изучает влияние социальной реальности на здоровье человека в период его детства и последствия этого влияния для человека и общества… Объектом социально-педиатрической теории и практики является человек как член социума в единстве его индивидуальных и общественных характеристик, предметом – медико-социальные аспекты здоровья детей, особенности их психо-социального развития, приобретения ими социального статуса, а также методы и способы поддержания достигнутых и восстановления утраченных медицинских и социальных характеристик».[10]
Если внимательнее вчитаться в приведенные определения отечественных авторов, то можно констатировать, что социальная педиатрия:
1) изучает состояние здоровья детей;
2) изучает комплекс факторов, влияющих на здоровье детей;
3) обосновывает и разрабатывает основы медико-социальной профилактики и реабилитации;
4) разрабатывает принципы организации и пути оптимизации оказания медицинской помощи детскому населению;
5) оказывает приоритетное внимание детям из семей высокого медико-социального риска.
Теперь ознакомимся с определениями социальной педиатрии, которые дают зарубежные коллеги.
Авторы специального глоссария «Социальная педиатрия», в их числе и ныне действующий президент Европейского Общества социальных педиатров Nick Spencer, указывают, что «социальная педиатрия отражает глобальный, целостный и комплексный подход к детям; она рассматривает здоровье ребенка в рамках его общества, окружающей среды, школы и семьи, объединения физических, психических и социальных аспектов здоровья и развития детей, а также разрабатывает мероприятия по оказанию медпомощи, профилактике и укреплению здоровья и повышению качества жизни. Социальная педиатрия действует в трех направлениях: 1) проблемы со здоровьем в связи с социальными причинами; 2) нарушение здоровья ребенка с социальными последствиями; 3) охрана здоровья детей в обществе»[11].
Указанные направления, не уходя далеко от позиции авторов, можно трактовать как: 1) изучение социальных причин болезней и противодействие им; внимание здоровью детей из групп социального риска; 2) медико-социальная реабилитация детей с ограниченными возможностями здоровья; 3) организация медико-социальной помощи детям.
По мнению E. Petridon (1992), «социальная педиатрия – важная научная дисциплина, основным объектом изучения которой являются дети, находящиеся в трудной жизненной ситуации и малоимущие»[12].
Развернутое определение дают украинские коллеги. «Социальная педиатрия занимается условиями развития ребенка, его здоровьем и нарушениями в связи с социальными, психологическими (в особенности семейными), биологическими условиями и изменениями окружающей среды; изучает вопрос организации системы охраны здоровья ребенка (включая и преперинатальный период), его образование (включая профессиональное обучение), социальной защиты ребенка и его семьи.
Как наука социальная педиатрия оказывает содействие решению проблем отдельного ребенка на основе интердисциплинарного подхода с использованием спектра междупрофильных методик по вопросам педиатрии, эпидемиологии, психологии и психологии развития, неврологии и неврологии развития, психиатрии, наркологии и экономики здоровья; как современная область медицины – в границах педиатрической помощи занимается реабилитацией детей и подростков с долгосрочными нарушениями физического, психического, интеллектуального и социального развития (дети с ограниченными возможностями здоровья)»[13].
Исходя из изложенных выше материалов и личного многолетнего опыта научной и преподавательской деятельности, предлагаю к обсуждению, а затем и к принятию (может быть, Союзом педиатров России) следующую дефиницию (определение) социальной педиатрии.
Социальная педиатрия, являясь клинико-социальным направлением современной педиатрии, изучает здоровье конкретного ребенка и различных контингентов детей на групповом и популяционном уровнях в связи с условиями и изменениями окружающей среды, объединения физических, психических и социальных аспектов здоровья и развития детей, а также разрабатывает мероприятия по оказанию медицинской помощи, профилактике и укреплению здоровья и повышению качества жизни. Основными направлениями деятельности в области социальной педиатрии являются: 1) изучение социальных причин болезней; 2) приоритетное внимание здоровью детей, находящихся в трудной жизненной ситуации; 3) медико-социальная реабилитация детей с ограниченными возможностями здоровья; 4) организация медико-социальной помощи детскому населению.
III
Исходя из предложенной дефиниции социальной педиатрии, весьма важно определить ее основные разделы (направления, составляющие) как самостоятельной области медицинской науки и практики, а затем, опираясь на это, высказать соображения о том, где, кем и для кого она должна преподаваться.
Безусловно, необходимо использовать зарубежный опыт. Ведь социальная педиатрия как область научного знания и практической деятельности широко распространена в европейских странах, США и Канаде. Во многих университетах имеются факультеты и кафедры социальной педиатрии, функционируют общества, фонды, центры, учреждения социальной педиатрии, издаются специальные журналы.
Разговор на эту тему логично начинать с позиции ЕОСП, как первого и авторитетного объединения профессионалов. Оно, напомню, было создано 35 лет назад, и его основными задачами и направлениями деятельности стали[14]:
– совершенствование и активное использование методов раннего выявления действия социальных, экономических, биологических (в том числе генетических) и внешнесредовых факторов, которые угрожают нормальному развитию и здоровью ребенка;
– содействие реализации таких комплексных мер, которые позволяют ребенку быть полноценным членом семьи и общества;
– решение медицинских и пограничных проблем, таких как реабилитация при хронических нервно-психических и соматических заболеваниях, осуществление системы превентивных и профилактических мероприятий в семьях высокого риска для здоровья детей (отягощенная наследственность, неполные семьи, отверженные дети);
– организация социального, медико-социального мониторинга в школах, специальных детских учреждениях, половое воспитание школьников, предупреждение отклонений в поведении, алкоголизма, наркомании, преступности, травматизма;
– расширение системы медицинского просвещения родителей как организаторов первой медицинской помощи ребенку, в том числе активное вовлечение СМИ в медицинское образование родителей;
– организация взаимодействий органов здравоохранения, просвещения, служб социального обеспечения, законодательства, охраны общественного порядка, общественных родительских организаций и движений, церкви и, прежде всего, в плане решения проблем жизни и здоровья детей группы социального риска;
– влияние ЕОСП на политических деятелей в плане их ориентации на реализацию программ и проектов по охране здоровья подрастающегопоколения;
– воздействие на стратегию органов здравоохранения в области охраны здоровья ребенка, женщины, семьи, а также на изменение экологических ситуаций и развитие медико-генетической службы (Н. Г. Веселов, 1996).
Фундаментальное представление о том, из каких основных разделов состоит социальная педиатрия как наука, практика и предмет преподавания, дает одна из первых книг (руководств) «Социальная педиатрия» на английском языке, изданная Оксфордским университетом в 1995 г.[15]
Первые пять глав посвящены концепции социальной педиатрии с детальным обсуждением основных положений Конвенции ОНН о правах ребенка. Вторая часть книги представляет обзор социальных и демографических тенденций детей и семей, живущих в Европе. В третьей часть рассмотрены глобальные угрозы для здоровья детей, в частности, войны и ВИЧ-инфекция. В четвертой части – вопросы экологии и случайные смерти. Пятая часть посвящена конкретным факторам, влияющим на здоровье детей. В шестой части описаны проблемы питания, неожиданной смерти, жестокого обращения с детьми и безнадзорности, а также детей и подростков с особыми потребностями. В седьмом разделе представлены такие темы, как бедность, недоношенность, неблагополучные семьи и дети, которые составляют недавние иммигранты или этнических меньшинств. Часть восьмая освещает традиционные вопросы общественного здравоохранения, включая планирование медицинских услуг, результаты и показатели эффективности, программы иммунизации и укрепления здоровья. В заключительном разделе представлены решения и практические изменения, включая примеры партнерских отношений с родителями и муниципалитетами.
Один из основателей современной отечественной социальной педиатрии Н. Г. Веселов выделил следующие ее проблемы[16]:
1. Разработка научных основ социальной и медицинской профилактики в педиатрии.
2. Комплексная оценка состояния здоровья детей в условиях реформы здравоохранения.
3. Научные основы системы дифференцированной диспансеризации детского населения с учетом возраста, групп здоровья, особенностей патологии, факторов риска, социально-гигиенической характеристики семьи ребенка и образа жизни родителей.
4. Прогноз показателей здоровья ребенка как основы для развития педиатрической службы.
5. Младенческая, перинатальная и неонатальная смертность как медико-социальные проблемы.
6. Преемственность и взаимодействие акушерской и педиатрической службы по антенатальной охране плода и новорожденного.
7. Целевые комплексные программы по регионам страны («Охрана здоровья матери и ребенка»).
8. Разработка оптимальных форм организации медико-социальной помощи детям.
9. Организационно-деонтологические аспекты педиатрической службы.
10. Разработка АСУ в педиатрии по важнейшим направлениям (диспансеризация, система неотложной помощи, слежение за уровнем младенческой смертности и др.).
В «Руководстве по социальной педиатрии» под редакцией В. Г. Дьяченко (2010) представлены следующие разделы:
– тенденции состояния здоровья детей в условиях социально-экономических реформ XX–XXI вв.;
– применение системного анализа для оценки организации медицинской помощи детям и подросткам;
– особенности организации медицинской помощи различным группам населения;
– приоритетные направления охраны здоровья матери и ребенка в условиях социально-экономического кризиса;
– основные проблемы, связанные с этапами развития ребенка;
– семья и здоровье детей;
– социальная педиатрия – стратегия XXI в. (обеспечение социальной справедливости при достижении приемлемого уровня здоровья; усиление роли органов власти для принятия эффективных решений в сфере охраны здоровья; обоснование организации медико-социальной помощи детям; межведомственное взаимодействие детской поликлиники по решению медико-социальных проблем материнства и детства).
Если сжато передать смысловое (в контексте основных составляющих предмета) содержание приведенных материалов зарубежных и отечественных авторов, то можно констатировать, что основными разделами социальной педиатрии, как науки и практики, являются:
а) все правовые (законодательные) и биоэтические проблемы педиатрии, в первую очередь, один из ее важнейших разделов – «Дети и их права», основу которого определяют ведущие международные документы, принятые ООН;
б) изучение состояния и тенденций здоровья детей и факторов, его формирующих; методическое обеспечение этого изучения;
в) организационные и клинико-социальные основы реабилитации и оздоровления детей с хроническими заболеваниями и ограниченными по состоянию здоровья возможностями;
г) организация социального и медико-социального мониторинга в организованных детских коллективах; формирование (воспитание) здорового образа жизни;
д) проведение превентивных и профилактических мероприятий в семьях высокого риска; организация медико-социальной помощи детям, находящимся в трудной жизненной ситуации;
е) медицинское просвещение родителей;
ж) организация межсекторального сотрудничества в деле охраны здоровья детей, прежде всего – детей, находящихся в трудной жизненнойситуации;
з) воздействие на органы власти и органы управления для принятия мер по охране здоровья детского населения.
IV
После вышесказанного логичным будет обсудить вопрос о том, где и кому преподавать социальную педиатрию?
Сначала остановимся на зарубежном опыте[17].
Несмотря на многолетнее признание социальных проблем в области обеспечения здоровья детей и понимание важности и практической необходимости социальной педиатрии, внедрение преподавания данного предмета в Европе проходило, да пожалуй и продолжает проходить трудный путь. Одной из существенных причин такого положения является то, что в большинстве европейских стран вопросами социальной педиатрии приходилось заниматься врачам общей практики, зачастую даже не проходивших обучения педиатрии.
За исключением Англии и североевропейских стран, социальная педиатрия долгое время не была официально признана разделом теоретической и практической подготовки педиатров в Европе. Если обратиться к английскому опыту, то общинная педиатрия[18] там всегда включала в себя элементы общественного здравоохранения. В Англии с начала 1980‑х гг. существует специализация по общинной педиатрии, тогда как в большинстве других стран эпидемиология детских болезней и инвалидности преподавалась в рамках предмета общественное здравоохранение взрослых[19].
Однако когда в Европе стали происходить серьезные изменения, связанные с образованием новых государств, стиранием границ, миграционными процессами, вопрос о необходимости официального признания и преподавания социальной педиатрии встал как никогда остро. Так, в Нидерландах, где отсутствие взаимодействий между стационарной помощью и профилактической детской медициной стало серьезной проблемой, университет Маастрихта предпринял попытку изменить ситуацию и в 1993 г. ввел в обучение педиатров несколько часов лекций по социальной педиатрии, причем преподавание велось как педиатрами, так и специалистами в области социальной медицины[20].
В 1994 г. Европейской Ассоциацией обучения педиатрии (ЕАОП) были сделаны первые шаги в направлении реформирования преподавания педиатрии: в перечень необходимых «знаний и умений» был внесен документ «Необходимость включения в педиатрическое образование обучения первичной педиатрической помощи», а также было рекомендовано практическое обучение в общинной педиатрии как части базового тренинга для всех педиатров[21].
Ответственность за обучение педиатров в Европе лежит на Европейской Конфедерации специалистов в области педиатрии (ЕКСП), первейшими задачами которой являются: 1) изучать, продвигать и гарантировать высококачественную педиатрическую помощь; 2) гарантировать обеспечение высокого стандарта обучения педиатрии. В 1996 г. в Граце (Австрия) Конфедерацией был поднят вопрос о социальной и общинной педиатрии. Представители большинства стран отметили их недостаточные знания в этой области, признали как важность предмета социальной и общинной педиатрии, так и его отсутствие в учебном плане[22].
Для решения указанной проблемы ЕАОП предложила обсудить назревшие проблемы Европейскому обществу социальной педиатрии на совместной конференции. Она состоялась в 1998 г. в Бордо. К этой конференции был приурочен проект «Дельфи», в котором 23 экспертами из 11 европейских стран были определены приоритеты в процессе подготовки специалистов[23]. Полученные результаты исследования были обсуждены и, наконец, был сделан вывод, что для обеспечения здоровья детей социальная и общинная педиатрия должна иметь статус медицинской специальности[24] (Выделено мной. – В. А.). Основным достижением встречи в Бордо было осознание того, что социальная и общинная педиатрия должны ассимилировать в общую и амбулаторную педиатрию как неотъемлемая часть каждодневной практики. В то же время стало понятно, что пока этот предмет не будет включен в программу подготовки специалистов в области педиатрии, этому не суждено осуществиться.
Обратимся к опыту преподавания социальной педиатрии в Новом Свете. Возможно, благодаря трудам «пионеров социальной педиатрии» – Авраама Якоби (США) и Лиона Перельмана (Канада) – уже в 1970 г. в медицинском колледже в Монтефиоре (Южный Бронкс, Нью-Йорк) была введена трехгодичная резидентура по социальной педиатрии[25],[26]. Важно отметить, что в этом колледже готовят специалистов‑педиатров непосредственно для работы в неблагополучных районах и с контингентом из групп социального риска. Успешность этой инициативы подтверждается более чем сорокалетним ее существованием и востребованностью выпускников резидентуры.
В Канаде инициатива в области социальной педиатрии также довольно широко распространена. Одно из ведущих учреждений, занимающихся продвижением предмета социальной педиатрии – Университет Мак-Гилл (Монреаль, Квебек), в котором с 2002 г. преподается четырехнедельный курс социальной педиатрии – обязательный для всех обучающихся в резидентуре по педиатрии. В 2006 г. в этом же университете была создана двухгодичная программа обучения социальной педиатрии, заявленная цель которой – создание нового кадрового потенциала педиатров. Ведутся многочисленные исследования проблем социальной педиатрии, в которых задействован педиатрический факультет в Ванкувере (Британская Колумбия)[27]. Однако, несмотря на проводимые активные действия, канадские коллеги считают необходимым для достижения общенациональных целей улучшения здоровья детей разрешить следующие вопросы: 1) разработать определение социальной педиатрии 2) определить местоположение и содержание социальной педиатрии в подготовке педиатров[28]. (Выделено мной. – В. А.).
Таким образом, приведенные факты достаточно убедительно свидетельствуют о том, что пусть несколько отличными путями, но педиатры всего мира пришли к пониманию важности четкого определения предмета «социальная педиатрия» и внедрения его в программу обучения педиатров на разных уровнях (до- и последипломном).
Переходя к российскому опыту преподавания социальной педиатрии, прежде хотел бы привлечь внимание к следующему моменту. Можно легко заметить, что выделенные выше парадигмы социальной педиатрии по многим позициям свойственны другой медицинской науке – «общественному здоровью и здравоохранению» («социальная медицина и общественное здравоохранение» по терминологии в ряде зарубежных стран) и ее подразделу «охрана материнства и детства, организация медицинской помощи матерям и детям».
Данное соответствие видно, например, из следующего определения указанной дисциплины: «Основной ее задачей является изучение влияния медико-социальных факторов, условий и образа жизни на здоровье различных групп населения. Разработка научно обоснованных рекомендаций по предупреждению и устранению неблагоприятных социальных условий и факторов, а также оздоровительных мероприятий для повышения уровня здоровья населения»[29].
На внешнее тождество указанных двух дисциплин обратил внимание известный специалист в области ОМД, профессор Леонид Петрович Чичерин: «трактовка социальной педиатрии подразумевала практически все то, что позднее стало обозначаться понятием «охрана здоровья» (детей), имея в виду «совокупность мер политического, экономического, правого, социального, научного, медицинского, образовательного, санитарно-гигиенического и противоэпидемического характера, направленных на сохранение и укрепление физического и психического здоровья».[30]
Возникают вопросы: есть ли необходимость выделять социальную педиатрию как самостоятельный предмет преподавания? Не продолжать ли ее преподавать студентам, педиатрам и врачам-организаторам детского здравоохранения на кафедрах общественного здоровья и здравоохранения с необходимыми дополнениями на кафедрах поликлинической педиатрии?
Эти вопросы по существу риторические, но не ответить на них – значит, не внести ясность, если хотите, прозрачность в обсуждаемую проблему. Но не менее важно и другое – дать повод для утверждения, что социальные проблемы педиатрии вполне полно (достаточно) преподаются на названных выше кафедрах.
Аргументация обоснованности выделения социальной педиатрии из общественного здоровья и здравоохранения в самостоятельную область научного знания и предмет преподавания следующая.
– Первое. Охрана здоровья детей в XX столетии определена (в том числе документами ООН и ВОЗ) как одна из главных, приоритетных задач государства и общества и, следовательно, требует самоидентификации, выделения в самостоятельную область науки и практики, что фактически и достигается внедрением (обозначением) понятия «социальная педиатрия».
– Второе. Особенности ребенка и контингента детей (возрастные, социальные, анатомо-физиологические, психологические и т. п. и т. д.) настолько отличны от особенностей взрослых людей, что требуют своих социально-гигиенических, клинико-социальных, психологических и других многочисленных методов исследования. Другими словами, можно утверждать, что успешное использование методов общественного здоровья и здравоохранения при изучении состояния здоровья детей и их медицинского обслуживания требуют профессионального знания педиатрии, без чего невозможна их «педиатрическая» адаптация.
– Третье. «Педиатрическая адаптация» убедительно подтверждается логикой (цепочкой) возникновения и развития социальной педиатрии. Социальная гигиена – Социальная гигиена матери и ребенка – Охрана материнства и детства – Социальная педиатрия. Конечно же, не случайно кафедры социальной гигиены матери и ребенка возникают в педиатрических научных центрах, а кафедры социальной педиатрии создаются для последипломной подготовки педиатров.
– Четвертое. Соотношение дисциплин «общественное здоровье» и «социальная педиатрия» – примерно такое же, как кардиология и детская кардиология, гигиена и гигиена детей и подростков, хирургия и детская хирургия. Я бы даже сравнил (может, не совсем корректно) соотношение двух названных дисциплин с разницей между содержанием преподавания «детских болезней» для студентов непедиатрических факультетов и «педиатрии» для студентов педиатрического факультета.
– Пятое. Наконец, социальная педиатрия носит ярко выраженный междисциплинарный характер, что подчеркивают фактически все авторы, рассматривающие сущностные проблемы этой дисциплины, и она (социальная педиатрия) уже никак не укладывается в рамки общественного здоровья и здравоохранения, а также и в границы классическойпедиатрии.
Что касается предложения объединить преподавание поликлинической и социальной педиатрии на одной кафедре, то следует исходить из следующих соображений.
– Во‑первых, смысловое значение названия кафедры «поликлиническая педиатрия» не в том, что это обозначение области научного знания (тогда по аналогии должна преподаваться и «стационарная» педиатрия), а цели подготовки врача – для работы в первичном звене здравоохранения (прежде всего, конечно, в детской поликлинике). Присоединение к названию кафедры поликлинической педиатрии слова «социальная» определит необходимость при подготовке педиатра первичного звена полноценно излагать (обучать) обозначенные выше основные проблемы социальной педиатрии.
– Во‑вторых, сложно сформулировать лучше, чем это было сделано Eleni Petridon: «Одной из задач социальной педиатрии является укрепление связи между профилактической и лечебной педиатрией путем активной работы с семьей и изучения влияния социально-экономических условий. В данном контексте социальная педиатрия выходит на первый план в числе мероприятий первичной профилактики»[31]. Другими словами, социальная педиатрия объединяет в себе профилактическое и лечебное начала в деятельности врача амбулаторной практики, на необходимость (обязательность) чего, между прочим, настойчиво указывали теоретики и родоначальники государственной (советской) системы здравоохранения Н. А. Семашко и З. П. Соловьев.
– В‑третьих, современный врач-педиатр первичного звена здравоохранения должен обладать наличием навыков и умений в области детской эпидемиологии, семейной психологии и психо-социальных отношений. Он должен выходить на конкретные семьи с их конкретными проблемами. Существующие принципы (сестринский и врачебный патронаж, мониторинг в организованных коллективах, массовые осмотры и т. д.) находятся в слабой корреляции со здоровьем и развитием детей, ибо то, что полезно одной семье, совершенно не обязательно другой.
Можно привести и другие убедительные аргументы, но думаю, высказанных соображений вполне достаточно для того, чтобы считать присоединение преподавания социальной педиатрии к другим курсам поликлинической педиатрии логичным и целесообразным.
Вместе с тем, организация кафедр поликлинической и социальной педиатрии выдвигает ряд вопросов, требующих, по-видимому, широкого обсуждения. Прежде всего, следует четко определить, кто должен обучаться на кафедрах поликлинической и социальной педиатрии.
Логично, что при подготовке будущих врачей кафедра организуется для студентов педиатрического факультета, для студентов других факультетов краткий курс социальной педиатрии продолжают преподавать на кафедрах общественного здоровья и здравоохранения, а также на кафедре детских болезней.
Что касается последипломной подготовки педиатров, то не все так выглядит просто и однозначно.
Во‑первых, классические кафедры педиатрии в ВУЗах и на факультетах последипломного образования, как правило, слабо ориентированы в организационных и социальных проблемах педиатрии, и при преподавании клинической педиатрии не всегда делают нужные акценты на особенностях диагностики, лечения и профилактики заболеваний в амбулаторной практике. Этот фактор и новые социальные, организационные и профилактические парадигмы амбулаторной педиатрической практики и стали по существу причиной организации кафедр поликлинической и социальной педиатрии. Отсюда возникает вопрос: следует продолжать обучать врачей первичного звена на классических кафедрах педиатрии?
Здесь сразу же (во‑вторых) возникает другой вопрос: если оставить обучение в старых форматах, то как разделить (и надо ли разделять?) слушателей-врачей первичного звена между кафедрами педиатрии и новыми – поликлинической и социальной педиатрии?
В‑третьих, одними из курсантов кафедр поликлинической и социальной педиатрии должны (могут) быть организаторы детского здравоохранения (чиновники из органов управления здравоохранением, главные врачи детских ЛПУ и их заместители). Многим представителям этого контингента требуются сертификаты по специальности «общественное здоровье и здравоохранение». Возникает вопрос: давать ль право (лицензию) названным кафедрам выдавать упомянутый сертификат?
Моя точка зрения при ответе на поставленные вопросы исходит из контингента слушателей, которые должны получать последипломное образование на кафедрах поликлинической и социальной педиатрии. Перечислю их: участковые педиатры, организаторы детского здравоохранения, врачи отделения организации медицинской помощи детям в образовательных учреждениях медико-социального отделения (кабинета) детской поликлиники, педиатры интернатных и специальных детских учреждений (центров здоровья, учреждений для детей с ограниченными возможностями, медико-социальных центров для подростков и т. д.)[32]
Представляется, что кафедры поликлинической и социальной педиатрии для последипломной подготовки должны организовываться в тех регионах, где численность педиатров позволяет организовать две кафедры. Там же, где из-за малого числа педиатров организация второй педиатрической кафедры нецелесообразна, следует в программе преподавания существующей кафедры педиатрии выделить полноценный (не формальный, не «куцый») курс поликлинической и социальной педиатрии. Также можно в каждом федеральном округе в крупных медицинских ВУЗах создать 2–4 названные кафедры для подготовки не только «своих», но и слушателей из соседних регионов. На учебу на эти кафедры прежде всего должны приезжать организаторы детского здравоохранения и социальные педиатры. Этим кафедрам, а также организованным в наших двух столицах и центрах федеральных округов выдать лицензию на право подготовки по специальности «общественное здоровье и организация здравоохранения».
И еще об одном, может быть, и не очень важном, но с моей точки зрения требующим коррекции моменте. Наша первая отечественная кафедра, созданная в Санкт-Петербургской медицинской педиатрической академии, возглавляемая ныне видным ученым, известным специалистом в области социальной педиатрии, заслуженным деятелем науки РФ, профессором Василием Ивановичем Орлом, носит название кафедры социальной педиатрии и организации здравоохранения. Под таким названием предлагают организовать кафедры для студентов коллеги из Хабаровска – составители руководства по социальной педиатрии. Существуют рубрики с таким же названием, которые я редактирую в «Вопросах современной педиатрии» и «Российском педиатрическом журнале». Думаю, что это нонсенс, ибо в социальную педиатрию как в область научного знания, сферу практического действия и предмет преподавания входит в качестве одной из основных составляющих организация детского здравоохранения (организация оказания медицинской помощи матерям и детям). Другими словами, все упомянутые названия должны исключить из себя словосочетание «организация здравоохранения» и, следовательно, оставить одно – «социальная педиатрия».
Заключение
Зарождение и выделение в качестве составляющей педиатрии социальной педиатрии – закономерный ответ на парадигмы социального и этико-правового характера современного общества (примат прав ребенка, требование социальной справедливости и равенства, семейный фактор и т. д.). Таким же закономерным (по крайней мере, для российского развития и опыта) явлением можно считать зарождение кафедр социальной педиатрии и организации здравоохранения, поликлинической и социальной педиатрии для подготовки врачебных кадров первичного звена педиатрической службы.
Итак, кажется очевидным, что для дальнейшего развития социальной педиатрии в нашей стране следует провести следующие мероприятия.
– На очередном конгрессе Союза педиатров России обсудить:
а) проблему развития в нашей стране социальной педиатрии как области научного знания, сферы практического действия и предмета преподавания;
б) необходимость создания комиссии для подготовки рекомендаций по преподаванию социальной педиатрии студентам и врачам; представить подготовленные рекомендации в Минздравсоцразвития РФ и ректорам медицинских вузов;
в) возможность издания Союзом научно-практического журнала «Профилактическая и социальная педиатрия».
– Инициировать создание Российского общества социальной педиатрии как секции Союза педиатров России.
– В целях обмена опытом и информацией рекомендовать ведущим специалистам в области социальной педиатрии и организаторам детского здравоохранения вступить в Международное общество социальнойпедиатрии.
Очерк 2
Научный центр здоровья детей Российской академии медицинских наук (исторический очерк)
В. Ю. Альбицкий, А. А. Баранов, С. А. Шер
Введение
История Научного центра здоровья детей РАМН (НЦЗД РАМН) неразрывно связана с Императорским Московским воспитательным домом, правопреемником которого признано ведущее педиатрическое учреждение страны на основания решения Президиума Российской академии медицинских наук от 27 февраля 2008 г.
Чтобы распутать клубок исторических событий и установить связь между Императорским Московским воспитательным домом и НИИ Педиатрии как структурного подразделения НЦЗД РАМН, пришлось поднять большое количество архивных документов, исторических и медицинских материалов, исследовать их и доказать преемственность этих учреждений. Цепочка исторических событий оказалась длиной почти в два с половиной столетия.
I. Императорский Московский воспитательный дом
1 сентября 1763 г. Екатерина II подписала Манифест об учреждении в Москве Воспитательного дома для приносимых незаконнорожденных детей с Родильным госпиталем для неимущих женщин. Этот Манифест был составлен по проекту выдающегося государственного деятеля России XVIII столетия Ивана Ивановича Бецкого. Учреждение, вошедшее в историю как Императорский Московский воспитательный дом, было создано с целью «сохранения жизни и воспитания в пользу общества в бедности рожденных младенцев» и «для приема беременных женщин, ожидавших близкого разрешения и вынужденных искать в сем положении призрения». При приеме младенцев соблюдалась полная анонимность.
Основной принцип, которым руководствовались Екатерина Великая и И. И. Бецкой – государство должно заботиться о сиротах для того, чтобы из потенциальных кандидатов в «отбросы общества» вырастить добропорядочных граждан. И. И. Бецкой до конца своих дней оставался Главным попечителем, возглавлявшим опекунский совет Московского воспитательного дома.
Н. М. Карамзин назвал Московский воспитательный дом храмом милосердия, где «несчастные младенцы, жертвы бедности или стыда, бывшие не радостью, но ужасом родителей, отвергаемые миром при самом их поступлении в мир, невинные, но жестоко наказываемые судьбой, спасаются от бури, которая сокрушила бы их при первом дыхании жизни…»[33].
Екатерина II постановила праздновать ежегодно день основания Московского воспитательного дома как день милосердия. Эта традиция возобновилась с 2008 г., когда в сентябре в НЦЗД РАМН стал проводиться актовый день по случаю основания учреждения.
21 Апреля, в день рождения Екатерины II, когда состоялась закладка здания Воспитательного дома, начался прием незаконнорожденных младенцев, причем под № 1 была принята девочка, нареченная именем императрицы, под № 2 – мальчик Павел в честь цесаревича. Всего за первый год в Воспитательный дом были взяты 523 питомца, большинство из которых, к великому сожалению, скончались, поскольку были принесены слабыми, истощенными или тяжелобольными.
Кроме призрения младенцев, важнейшим делом Воспитательного дома было оказание помощи «для разрешения от бремени» бедным женщинам, которых «ни о чем не спрашивая, принимали как днем, так и ночью, и тотчас же отводили в залу к повивальным бабкам»[34]. Всех младенцев, родившихся в этом родильном госпитале, немедленно записывали как питомцев Воспитательного дома.
Несмотря на то, что Воспитательный дом считался государственным учреждением, его создание происходило на добровольные пожертвования всех желавших помочь сиротам. Первые средства в дар Воспитательного дома поступили от Екатерины II и наследника Павла. Самым крупным благотворителем стал П. А. Демидов. Кроме того, активное участие в благотворительности принимали сестра И. И. Бецкого принцесса Гессен-Гамбургская, княжеский род Голицыных, граф А. П. Бестужев-Рюмин, А. К. Разумовский, А. П. Шувалов и мн. др. В издававшихся ежемесячно с 1778 г. «Известиях Воспитательного дома» можно было ознакомиться с результатами благотворительной деятельности, узнать, на что были потрачены вклады спонсоров.
Императорский Московский воспитательный дом представлял собой целый комплекс величественных зданий, расположенных вдоль Москворецкой набережной между Китайгородским проездом и улицей Солянкой, на которой был построен особняк для опекунского совета Воспитательного дома, где в настоящее время находится Российская академия медицинских наук.
После смерти И. И. Бецкого в 1795 г., на основании указа Павла I, его супруга, императрица Мария Федоровна приняла на себя главное руководство Воспитательными домами в Москве и Санкт-Петербурге и приступила к их реформированию. В Воспитательном доме официально были учреждены грудные отделения с палатами для здоровых и больных новорожденных и грудных младенцев; отделение для детей в возрасте от 1 года до 6 лет.
Согласно Высочайшему повелению императрицы Марии Федоровны, 28 марта 1799 г. в Окружном строении Воспитательного дома учредили больницу для «всех одержимых прилипчивыми болезнями» питомцев, кормилиц, а также «для нижних чинов и служителей», мотивы создания которой были ясны: «при таком скоплении питомцев, кормилиц и служащих ощущалась необходимость в отделении всех заразных больных, дабы единичные случаи заболеваний не могли служить образованию в Доме очага заразы»[35].
В связи с тем, что Воспитательный дом, рассчитанный на 500 человек, принимал гораздо большее количество детей, еще с 1768 г. более крепких и здоровых младенцев стали отправлять с кормилицами в сельскую местность. Для них в Доме было создано выездное отделение с ведомством для деревенских питомцев, которые в 7‑летнем возрасте возвращались в Москву для обучения вместе с городскими детьми школьной программе.
С 14–15 лет из мальчиков готовили ремесленников, рабочих; из выпускников открытого П. А. Демидовым Коммерческого училища – купцов; из девочек – гувернанток и прислугу в частные дома. Сельские питомцы пополняли сословие казенных крестьян. Желая дать лучшим из воспитанников хорошее образование и в перспективе – безбедное и достойное существование, императрица Мария сделала обучение более дифференцированным, в зависимости от способностей воспитанников. Были созданы латинские классы для мальчиков и французские для девочек, после обучения в которых наиболее способные поступали в Московский университет, Медико-хирургическую академию или Академию художеств.
Переломным для императорского Московского воспитательного дома стал 1837 г., когда по указу Николая I все учебные классы Дома закрылись для незаконнорожденных детей и преобразовались в институт для получения образования только осиротевших детей военных и гражданских обер-офицеров, а через несколько лет – и для штаб-офицерских сирот. Для этого контингента детей в возрасте от 2,5 до 10 лет стало функционировать переведенное в городскую усадьбу графа А. К. Разумовского малолетнее отделение, откуда для получения дальнейшего образования девочки переводились в Николаевский сиротский институт при Московском воспитательном доме, а мальчики – в Александринский сиротский институт.
Незаконнорожденных питомцев решено было обращать в сельское сословие, поскольку все они воспитывались исключительно в деревнях.
Воспитанники, в том числе из сельских школ Ведомства Воспитательного дома, могли поступать на учебу в повивальный институт при родильном госпитале для получения профессии акушерки; в фельдшерскую школу; учительскую семинарию; школу садоводства; земледельческую школу; в ремесленное училище, при котором в 1857 г. было организовано высшее технологическое отделение с кафедрами практической механики и химической технологии, получившее в 1868 г. название Императорского технического училища и ставшее впоследствии Московским государственным техническим университетом им. Н. Э. Баумана.
В начале 90‑х гг. XIX столетия в Московском воспитательном доме были введены новые правила, которые в корне преобразовали 130‑летнюю традицию Воспитательных домов, изменив тайный прием детей на явный. С развитием такой новой системы призрения внебрачных детей, число поступавших на попечение Воспитательного дома должно было уменьшиться, обеспечив этих младенцев незаменимым материнским участием в их воспитании.
К середине XIX столетия Московский воспитательный дом со всеми своими учреждениями находился в ведении Московского опекунского совета под управлением Почетного Опекуна и особого Правления, состоявшего из директора, главного врача Воспитательного дома и начальника сельских округов. При необходимости на заседания Правления приглашали директора родовспомогательного заведения и учительской семинарии.
Cамой большой проблемой, с которой столкнулись организаторы Воспитательного дома, была высокая заболеваемость и смертность детей, в связи с чем Воспитательный дом с первых дней его существования стал функционировать не только как педагогическое, но и как медицинское учреждение, в котором главной задачей врачей было оказание медицинской помощи с целью сохранения жизни питомцев. Первым главным врачом Московского Воспитательного дома стал доктор Карл Мертенс.
Высокая смертность младенцев объяснялась, во‑первых, «очень плохим, болезненным состоянием здоровья детей к моменту их приноса в Воспитательный дом», ранним возрастом младенцев, а также фактом незаконнорожденности. В отчете за 1914 г. было четко показано влияние возраста принесенных детей на уровень их смертности в грудных отделениях. Из всего числа умерших 35,1 % не прожили в Доме и одного месяца. Особенно высока была смертность среди принесенных недоношенных младенцев, средний уровень которой в 1914 г. составлял 65,6 % при среднестатистическом показателе среди питомцев 24,3 %.
Вторая причина заключалась в дефиците кормилиц и связанной с этим проблемой искусственного вскармливания, невозможностью правильного питания младенцев. «Условия, в которых находились грудные дети в Московском воспитательном доме, были таковы, что они почти никогда не могли рассчитывать на достаточное число кормилиц, недостаток которых есть лишение естественной пищи детей, лишение самой первой потребности в жизни». – писал в медицинском отчете за 1870 г. доктор А. И. Клементовский.
В‑третьих, негативным фактором была большая скученность питомцев в результате чрезмерного приема детей и содержания на попечении Московского воспитательного дома всех принесенных младенцев. Грудные отделения могли размещать в своих палатах удовлетворительно только до 900 младенцев, превышение этого числа влекло за собой повышенную заболеваемость и смертность. Усугубляла ситуацию коридорная система массивных зданий, способствовавшая часто вспыхивающим перекрестным детским инфекциям.
В‑четвертых, можно привести неблагоприятные санитарно-гигиенические условия расположения Воспитательного дома, стоявшего в низменной местности столицы, нередко заливавшейся водами Москвы-реки и Яузы, рядом с густонаселенной и загрязненной частью Москвы вблизи Китай-города, Хитрова рынка и Яузского бульвара с его ночлежками.
В связи с высокой смертностью среди питомцев Московского воспитательного дома это учреждение получило название «Фабрика ангелов». Современники критиковали воспитательные дома за высокие показатели детской смертности, за их «громадность, казарменность, отсутствие семейного характера в призрении сирот, формальное отношение к ним многочисленной армии чиновников»[36].
Действительно, в работе воспитательных домов были недостатки, заболеваемость и смертность среди детей была высока, но нельзя забывать, сколько жизней было спасено от болезней и смерти!
Руководство Воспитательного дома, его доктора постоянно вели борьбу за проведение различных реорганизационных мероприятий, и пусть не сразу, но добивались позитивных изменений в составе, структуре, в функциональной деятельности медицинских подразделений с целью разрешения проблемы высокой заболеваемости и смертности среди питомцев.
С целью совершенствования диагностики с 1869 г. в Воспитательном доме начал работать патологоанатомический театр с музеем, патолого-анатомические вскрытия в котором позволяли выявлять «происхождение большинства болезней»[37]. В 1886 г. состоялось открытие лаборатории, где проводились клинические, бактериологические и морфологические исследования. В 1893 г. в Доме открыли карантинное отделение, куда поступали новые дети из приемного отделения для диагностики и предупреждения распространения инфекционных заболеваний среди вновь поступавших детей.
Во второй половине XIX в. грудные отделения Воспитательного дома расширились с 16 до 20: 10 – для здоровых детей и 10 – для больных. Три лазарета функционировали как специализированные: хирургический, глазной и для недоношенных младенцев. Эти лазареты стали прообразами специализированных отделений.
В лазаретах проводили преобразования, способствовавшие соблюдению правил асептики и антисептики, совершенствовалась диагностика заболеваний на основе лабораторных методов исследования, была приобретена аппаратура для выхаживания младенцев, что характеризовало Воспитательный дом в медицинском плане как прогрессивное учреждение, где в практику внедряли последние достижения науки того времени. Нельзя не отметить и тот факт, что в лазарете для недоношенных в XIX в. зарождалась отечественная неонатология.
В Воспитательном доме функционировало оспопрививательное отделение, которое в 1893 г. было изолированно из главного корпуса в одноэтажное здание вблизи Варварских ворот, где врач-оспопрививатель проводил вакцинацию телят, приготовление оспенного детрита, вакцинацию всех детей грудного возраста, а также других приносимых в Воспитательный дом детей и всей «приходящей публики», а также распространение оспенного детрита в разные районы страны, обучение вакцинации.
Оспопрививательная деятельность докторов Московского воспитательного дома сделала его одним из главных в Российской империи национальных научно-практических центров вакцинации против натуральной оспы.
Работу грудных отделений, находившихся в медицинском отношении в ведении главного врача, возглавлял старший врач (1), ему подчинялись младшие штатные врачи (9, из них 1 – оспопрививатель), сверхштатные врачи (8, из них 1 – оспопрививатель и 1 – помощник прозектора), врачи-экстерны (3), прозектор (1), фельдшеры (3), фельдшерицы (2), повивальные бабки (2).
В 1799 г. при Московском воспитательном доме была открыта Окружная больница для городских и сельских «негрудных» питомцев. И хотя это была больница не городского масштаба, а так сказать ведомственная, она стала первым в России детским стационаром. Задуманная как инфекционная, Окружная больница во второй половине XIX в. превратилась в многопрофильный стационар со специализированными инфекционным и наследственным отделением для грудных младенцев; терапевтическим и хирургическим отделением для питомцев младших и старших возрастных групп как самого Воспитательного дома, так и сельских округов; для воспитанников малолетнего отделения; воспитанниц Николаевского института. Кроме того, в больнице получали лечение взрослые учащиеся-воспитанники, а также кормилицы и служащие Воспитательного дома, а также заведений, находившихся в его ведении.
В штате Окружной больницы работал 1 старший врач, заведовавший стационаром и подчинявшийся непосредственно главному доктору, 3 младших (штатных) врача, 5 сверхштатных и 1 зубной. Ставка врача-прозектора была одна на больницу и грудные отделения.
В 1871 г. при Окружной больнице начала свою работу детская поликлиника для приходящих пациентов.
Результатом всех проведенных мероприятий стало снижение заболеваемости и смертности среди питомцев Воспитательного дома с 81,7 % в 1764 г. до 24,3 % в 1914 г.
Среди главных врачей Московского Воспитательного дома, сыгравших чрезвычайно важную роль в значительном улучшении оказания медицинской помощи воспитанникам, снижении показателей заболеваемости и смертности, следует назвать, прежде всего, уже упомянутого доктора К. Мертенса и исполнявшего по поручению императрицы Марии Федоровны обязанности главного врача Дома во время Отечественной войны 1812 г. главного врача Мариинской больницы для бедных доктора Х. И. Оппеля. На должность главного врача назначали опытных клиницистов, докторов медицинских наук, общественных деятелей, среди которых – профессор Е. О. Мухин (1813–1817 гг.), профессор А. А. Альфонский (1830–1850 гг.), доктор медицины А. И. Блументаль (1850–1869 гг.), доктор медицины А. И. Клементовский (1869–1882 гг.), доктор медицины А. В. Соловьев (1882–1885 гг.), доктор медицины Н. Ф. Миллер (1885–1897 гг.) и доктор медицины А. Н. Устинов (1897–1916 гг.).
Родовспомогательное заведение Московского воспитательного дома было первым стационаром по оказанию акушерской, а затем и гинекологической помощи женщинам. Повивальный институт стал одним из первых в России центров, где было положено начало профессиональному образованию акушерок и врачей, заложены основы научного отечественного акушерства. Благодаря открытию Повивального института, появлению квалифицированных акушерок и улучшению оказания родовспомогательной помощи, снизилась смертность как среди рожениц, так и среди новорожденных.
Немаловажное значение имела деятельность Московского воспитательного дома в открытии в 1842 г. первой Московской городской детской больницы на Малой Бронной, которая с 1845 г., после угрозы ее закрытия из-за отсутствия финансовой поддержки, была принята руководством Воспитательного Дома в свое ведомство и находилась в его составе до 1883 г. Первым главным врачом больницы на Бронной был доктор А. С. Кроненберг.
II. Дом охраны младенца
После Октябрьской революции, с 1 января 1918 г. в составе образованного Наркомата государственного призрения, вскоре переименованного в Наркомат соцобеспечения, начал функционировать отдел охраны материнства и младенчества (ОММ). Выполняя распоряжение № 14 по Комиссариату социального обеспечения от 13 мая 1918 г. за подписью наркома А. Винокурова о немедленной реорганизации воспитательных домов и, в первую очередь Московского воспитательного дома, при отделе ОММ была создана специальная Медицинская комиссия, которую возглавил видный акушер, профессор А. Н. Рахманов, а ее членами стали авторитетные российские акушеры и педиатры Н. Ф. Альтгаузен, А. П. Барон, Б. С. Вейсброд, Г. Л. Грауэрман, С. О. Дулицкий, А. А. Кисель, А. И. Лагутяева, С. А. Лянды, В. И. Молчанов, П. С. Медовиков, М. М. Райц, Г. Н. Сперанский. В июне 1918 г. Отдел ОММ принял решение сократить наполовину штат Воспитательного дома и его смету, отделить в финансовом и хозяйственном отношении от него прачечную, ферму «Загородный Двор», закрыть 19 школ при Воспитательном доме и передать их в Народный комиссариат просвещения.
Все это определило пути реорганизации Московского воспитательного дома, на базе которого были созданы Дом Охраны Младенца (ДОМ) и Институт акушерства. Главным врачом Дома охраны младенца назначили доктора А. С. Лянды, его помощником стал Н. Ф. Альтгаузен[38]. Судя по архивным документам, ДОМ начал функционировать в декабре 1918 г.
ДОМ отличался от своего предшественника, Московского воспитательного дома своими задачами, которые заключались в лечебно-профилактической работе с целью сохранения здоровья и жизни младенцев; научной работе по изучению нормы и патологии организма женщины и ребенка раннего возраста (до 3 лет); педагогической деятельности.
В ДОМ дети доставлялись главным образом милицией привокзальных районов железнодорожных участков. В 1921 г. через милицию поступил 481 ребенок, а общее число детей, находившихся в тот год в ДОМе, составило 1393. Уменьшившееся было поступление детей к 1920 г., к 1922 г. вновь возросло на 46 % в связи с увеличившейся безработицей, голодом, эпидемией тифа.
В результате реорганизации Воспитательного дома в ДОМе были созданы новые отделения, различные по своему назначению и устройству.
Дом охраны младенца сыграл выдающуюся роль в деле обучения врачей и среднего медперсонала. С 1919 г. в отделениях ДОМа проводились теоретические и практические занятия для врачей и среднего медицинского персонала по вопросам педиатрии и акушерства. К 1921 г. он стал уже центральным учреждением, куда приезжали врачи из других детских учреждений Москвы и различных городов.
ДОМ, обладая клиническими отделениями, лабораториями и высококвалифицированным постоянным персоналом, стал лечебно-профилактическим и научно-педагогическим учреждением, в котором постоянно снижался уровень детской смертности. Если в 1917 г. детская смертность в Воспитательном доме возросла до 74,4 %, то после проведенной реорганизации в ДОМе она начала медленно, но неуклонно снижаться, а в 1921 г. составила уже 34,8 %[39].
Весной 1920 г. Дом охраны младенца, где были заложены основы советской системы охраны материнства и младенчества, был передан в ведение Наркомата здравоохранения.
III. Научный институт охраны материнства и детства
По инициативе Г. Н. Сперанского при активном участии В. П. Лебедевой 10 ноября 1922 г. на заседании коллегии Наркомздрава руководство приняло решение о реорганизации Дома охраны младенца и Института акушерства в Государственный научный институт охраны материнства и младенчества (ОММ), первым директором которого стал профессор Г. Н. Сперанский.
Перед институтом стояли задачи изучения физической и психической сферы здорового и больного ребенка раннего возраста (до 3 лет), научной разработки вопросов общей педологии, методики воспитания и ухода за детьми раннего возраста; научная разработка вопросов по личной, профессиональной и социальной гигиене женщины; организация опытно-показательных учреждений по охране материнства и младенчества; специализация врачей, сестер, акушерок и прочего персонала для работы в области охраны материнства и младенчества; распространение в широкие массы научных сведений из этой области.
К концу 1923 г. институт состоял из группы женских отделений (акушерского, гинекологического, лазаретного отделения для послеродовых инфекций, амбулатории и отделения для новорожденных) и группы детских отделений (отделения для новорожденных, недоношенных и двух физиологических отделений, а также педологического отделения для старших детей, где изучали психологию ребенка и методы воспитания; туда же входила клиника патологии детей с рождения до 3 лет, отделение для детей с врожденным сифилисом, распределитель или карантинное отделение). Кроме того, в группу детских отделений входили санаторное отделение для слабых и туберкулезных детей, консультация для детей раннего возраста с патронажем и ясли для детей от 0 до 3 лет.
В институте также функционировала группа научно-вспомогательных отделений: клиническая и бактериологическая лаборатория, рентгеновский кабинет, патологоанатомический кабинет с музеем; молочная кухня и библиотека.
В начале своей деятельности Институт занимался различными вопросами физиологии и патологии детей раннего возраста. В основу работы всех отделений, включая отделение новорожденных, было положено изучение возрастных особенностей детского организма и его реактивности. Большое внимание Институт уделял сохранению жизни и выхаживанию недоношенных детей.
Благодаря деятельности двух физиологических отделений, руководителями которых были профессора Р. О. Лунц и А. И. Доброхотова, а также работе докторов Н. Ф. Альтгаузена, Е. А. Ивенской и Т. Н. Чеботаревской удалось снизить уровень смертности как среди недоношенных, так и младенцев физиологических отделений. Если в 1923 г. летальность во 2‑м физиологическом отделении составляла 29,8 %, то к 1927 г. Она снизилась до 5,4 %. В созданной доктором М. М. Райц клинике врожденного сифилиса летальность упала с 30 % в 1919 г. до 5 % в 1940 г.
Изучение учеными института физиологии пищеварения и обмена веществ у детей раннего возраста, исследование острых и хронических заболеваний органов дыхания, создание классификации пневмоний на основе реактивности организма ребенка, применение сульфаниламидов для лечения пневмоний одними из первых в стране способствовало значительному снижению детской смертности в Советском Союзе.
Созданная инфекционная клиника посвятила свои исследования таким актуальным в то время детским инфекциям, как дифтерия, корь, коклюш, скарлатина, дизентерия.
Важную роль в организации лечебно-профилактической помощи детскому населению страны играл гигиенический сектор Института.
Дальнейшее расширение Института состояло в организации отделения туберкулеза детей раннего возраста. Исследования руководителя этого отдела профессоров И. В. Цимблера и А. А. Ефимовой актуальны и в наше время.
В 1931 г. в институте было открыто неврологическое отделение. Его работа была тесно связана с деятельностью отдела развития и воспитания здорового ребенка, возглавляемого членом-корреспондентом АМН СССР профессором Н. М. Щеловановым и работой лаборатории по изучению развития мозга под руководством академика АМН СССР Б. Н. Клоссовского.
В 1932 г. Институт передал работу по повышению квалификации врачей в области микропедиатрии в Центральный институт для усовершенствования врачей, поскольку со временем в нем начали проводить научно-практическую работу не только в области раннего детства, но и изучение проблем детей старшего возраста.
IV. Институт педиатрии Академии медицинских наук СССР
3 °Cентября 1940 г. Государственный научный институт ОММ Наркомздрава СССР на основании Приказа Наркомздрава СССР № 480 был переименован в Центральный НИИ Педиатрии[40].
Через 5 мес после начала Великой Отечественной Войны большинство сотрудников Института педиатрии эвакуировали в Свердловск, часть – в Молотов (Пермь) и Казахстан. В трудные годы эвакуации научные сотрудники проводили большую научную и практическую работу, оказывая помощь местным органам здравоохранения. По возвращении в 1943 г. из эвакуации в Москву после восстановления клиник, лабораторий, инструментального оборудования в Институте возобновилась научно-исследовательская работа.
В декабре 1944 г. Институт педиатрии перешел в ведомство Академии наук СССР.
17 Ноября 1947 г. Указом Президиума верховного совета СССР за выдающиеся заслуги в области научно-исследовательской и организационно-методической работы по охране здоровья детей, в связи с 25‑летним юбилеем, Институт педиатрии АМН СССР наградили орденом Трудового Красного Знамени.
В послевоенные годы институт продолжал развиваться как многопрофильное научно-исследовательское клиническое педиатрическое учреждение.
В 1952 г. в Институте было открыто кардиологическое отделение, которое возглавила сначала профессор М. Н. Казанцева, а затем академик АМН СССР, профессор О. Д. Соколова-Пономарева, из состава которого в 1975 г. как самостоятельное подразделение вышло артрологическое отделение под шефством профессора А. А. Яковлевой.
Инфекционная клиника под руководством члена-корреспондента АМН СССР, профессора А. М. Доброхотовой, а в 60–70‑е гг. возглавляемая членом-корреспондентом АМН СССР, профессором С. Д. Носовым, внесла немалый вклад в значительное снижение заболеваемости и смертности от инфекционных болезней. Клиника также занималась изучением респираторных вирусных инфекций и влиянием профилактических прививок на организм ребенка.
После переезда в 1962 г. института в новое здание на Ломоносовском проспекте в нем произошли структурные изменения, и впервые в стране были созданы нефрологическое, аллергологическое, хирургическое отделение, гастроэнтерологическая группа, отделение функциональной диагностики, лаборатории клинической иммунологии, вирусологии, цитохимии и другие подразделения.
С 1963 г. под руководством профессора С. В. Рачинского началось изучение затяжных рецидивирующих и хронических заболеваний органов дыхания у детей, а позже – муковисцидоза. С 1976 г. в отделении острых респираторных инфекций, возглавляемом профессором В. К. Таточенко, было продолжено изучение респираторной заболеваемости у детей, разработаны диагностические критерии и схемы лечения различных форм бронхитов, предложена новая классификация острых пневмоний.
В связи с ростом числа аллергических заболеваний у детей с 1963 г. в институте под руководством профессоров Т. С. Соколовой и З. М. Михайловой развернулось изучение бронхиальной астмы, медикаментозной, вакцинальной и пищевой аллергии у детей. С 1983 г. работу по изучению аллергических болезней у детей продолжает профессор, член-корр. РАМН И. И. Балаболкин.
В 1965 г. в институте под руководством профессора М. Я. Ратнер начали изучение различных проблем детской нефрологии, с 1969 г. нефрлогическую клинику возглавляла профессор В. И. Наумова, с 1996 г. – профессор Т. В. Сергеева.
С 1968 г. в гематологической клинике под началом профессора И. В. Кошеля исследовали основные заболевания крови – лейкозы, ретикулезы, гемолитические и гипопластические анемии, геморрагические диатезы.
В 70‑е гг. сложилась научная школа профессора Е. Ч. Новиковой, последовательницы Т. Н. Чеботаревской, Е. А. Ивенской, Э. М. Кравец, изучавших системные нарушения у недоношенных детей с различными патологическими процессами. Под руководством профессора Г. В. Яцык продолжились исследования в этом направлении с акцентом на онтогенетические, системно-физиологические аспекты.
За годы функционирования Института педиатрии его возглавляли: Ф. И. Зборовская (1934–1948 гг.), академик Г. Н. Сперанский (1948–1951 гг.), профессор М. Н. Казанцева (1951–1954 гг.), академик АМН СССР, профессор О. Д. Соколова-Пономарева (1954–1960 гг.) и академик РАМН, профессор М. Я. Студеникин (1960–2005 гг.).
V. Научный центр здоровья детей Российской академии медицинских наук
21 января 1998 г. Решением Президиума РАМН путем слияния НИИ Педиатрии РАМН и НИИ Гигиены и охраны здоровья детей и подростков РАМН было образовано государственное научно-клиническое учреждение нового типа – Научный центр здоровья детей РАМН. Центр возглавил академик РАМН, профессор А. А. Баранов. Он же с 2005 г. руководит Институтом педиатрии. С 2007 г. в состав НЦЗД РАМН вошло вновь созданное учреждение – НИИ Профилактической педиатрии и восстановительного лечения. Постановлением Президиума РАМН от 25.03.2009 г. НИИ Педиатрии НЦЗД РАМН было присвоено имя Г. Н. Сперанского.
Таким образом, данные архивных материалов, исследование медицинских и исторических документов позволили нам проследить и продемонстрировать историческую связь между Императорским Московским Воспитательным домом и Научным центром здоровья детей РАМН. Это одно из многочисленных убедительных свидетельств одной судьбы и неразрывной преемственности царской, советской и постсоветской России.
Очерк 3
Вклад академика РАН и РАМН А. А. Баранова в развитие отечественной профилактической и социальной педиатрии
В. Ю. Альбицкий
Профессиональная деятельность академика РАН и РАМН, профессора Александра Александровича Баранова весьма многогранна. Прежде всего, он войдет в историю отечественного здравоохранения как деятель государственного масштаба в области охраны материнства и детства. Его по праву считают выдающимся ученым-педиатром, организатором педиатрической науки, лидером отечественной педиатрии конца ХХ – начала ХХI вв. Он также известен как крупный общественный деятель, как неутомимый борец за сбережение здоровья детей. Его лозунг «Сохраним здоровье детей – сохраним Россию» стал, по существу, программой деятельности педиатрического сообщества в условиях тяжелейшего социально-экономического кризиса 90‑х гг. прошлого века.
В подтверждение сказанному приведу только два факта. В начале 90‑х, в самый разгар кризиса, когда не хватало средств даже на удовлетворение минимальных первоочередных потребностей, А. А. Баранов сумел организовать проведение Конгрессов педиатров России, финансировать приезд на них многих детских врачей, даже из самых отдаленных территорий. Так педиатры страны получили возможность ежегодно собираться в Москве, чтобы обсуждать острейшие проблемы отрасли, привлекать к ним внимание власти и общества. Подобных форумов специалисты других профилей медицины в эти годы не проводили.
И второй факт. В начале текущего века Министерство здравоохранения РФ стало внедрять в деятельность отрасли концепцию семейного врача с передачей ему функций участкового педиатра. А. А. Баранов организовал и возглавил компанию против необдуманного «слепого» подражания западному образцу. Он привел убедительные аргументы и доказательства за то, что отечественная система охраны здоровья детей, когда врача-педиатра готовят на специальном факультете медицинского ВУЗа и, особенно, когда на амбулаторно-поликлиническом этапе первичную врачебную помощь детям оказывает специально подготовленный детский доктор, в условиях нашей страны доказала и, главное, продолжает доказывать свою высокую эффективность. В результате был найден компромисс: по сути своей верная концепция семейного врача стала осуществляться без педиатрической составляющей, но в работу участкового педиатра начали внедряться элементы деятельности врача общей практики.
При обдумывании биографии академика А. А. Баранова четко вырисовывается следующая периодизация его профессиональной жизни:
– 1958–1969 гг. – обучение профессии врача, становление как ученого;
– 1969–1979 гг. – становление как высококлассного профессионала-ученого в области педиатрии, общественного здоровья и организации здравоохранения;
– 1979–1987 гг. – формирование как организатора науки;
– 1987–1992 гг. – становление как выдающегося государственного и общественного деятеля;
– 1992–1998 гг. – активная педагогическая деятельность; поиск и реализация мер по сохранению здоровья детей в условиях системного кризиса;
– с 1998 г. и по настоящее время – высокоэффективная деятельность национального и международного масштаба в качестве ученого, организатора науки, педагога, общественного деятеля.
В рамках настоящей статьи сделана попытка проанализировать только одну грань в научном творчестве академика А. А. Баранова – его вклад в развитие профилактической и социальной педиатрии в каждом из обозначенных выше периодов его профессиональной жизни.
На кафедре социальной гигиены и организации здравоохранения Казанского медицинского института, где в 1966–1969 гг. А. А. Баранов проходил обучение в аспирантуре, его педагоги – профессора Т. Д. Эпштейн и М.Х. Вахитов – постоянно говорили о большой роли Казанской медицинской школы, Казанского общества врачей в развитии профилактических и общественных начал в отечественной медицине. Именно тогда будущий ученый познакомился с профилактическими идеями и деяниями таких выдающихся ученых земской и общественной медицины в России-выпускников и профессоров Казанского университета, как организатор первой кафедры гигиены в русских университетах профессор А. И. Якобий, профессора А. В. Петров, М. Я. Капустин, М. М. Гран, первый санитарный врач И. И. Моллесон, земские врачи Е. А. Осипов, Н. И. Тезяков, В. О. Португалов, П. Ф. Кудрявцев, выдающиеся деятели государственной (советской) системы здравоохранения Н. А. Семашко, З. П. Соловьев, С. В. Курашов. Культ профилактики с тех пор стал доминирующим направлением в научной и организаторской деятельности А. А. Баранова.
В кандидатской диссертации, посвященной изучению причин детской смертности (так тогда называли младенческую смертность) в сельской местности Татарской АССР (1969), А. А. Барановым было сделано заключение о существенном (20–30 %!) недоучете случаев смерти младенцев на селе. Это стало своего рода толчком в дальнейшей научной и организаторской деятельности ученого для активной работы по наведению порядка в статистическом учете младенческой смертности, финишем которой стало решение о переходе в стране с 2012 г. на международные критерии регистрации живо‑и мертворождений. С тех далеких аспирантских лет проблема младенческой смертности уже никогда не уходила из его поля зрения.
После окончания в 1969 г. аспирантуры А. А. Баранов начинает работать старшим научным сотрудником, а затем возглавляет организационно-методический отдел Горьковского научно-исследовательского педиатрического института. Защищенная им в 1977 г. докторская диссертация «Эпидемиология и организационные принципы лечения неинфекционных заболеваний органов пищеварения у детей» не только обогатила педиатрию новыми научными фактами (например, заболеваемость по обращаемости по поводу болезней пищеварительного тракта регистрировалась на порядок ниже, чем при целевом эпидемиологическом исследовании), но и имела большое методологическое значение. Прежде всего, диссертация носила пионерский характер – это было первое в отечественной педиатрии комплексное исследование по эпидемиологии неинфекционной патологии. Была показана научная и практическая необходимость и важность аналогичных исследований в других сферах педиатрии. Во‑вторых, был разработан план и программа (говоря современным языком, дизайн) эпидемиологического исследования. Наконец, был создан образец угрозометрического подхода к изучению факторов риска формирования патологии у детей.
В годы, когда А. А. Баранов возглавлял Горьковский научно-исследовательский педиатрический институт (1979–1987), ярко проявились его качества ученого и незаурядного организатора науки. В это время под его руководством выполняется ряд научных проектов, внесших весомый вклад в развитие профилактической педиатрии. Так, была разработана и внедрена организационная модель профилактики желудочно-кишечной заболеваний путем оздоровления детей из групп риска по данной патологии в санаторных сменах пионерских лагерей и санаторных группах «Мать и дитя» на базе санаториев‑профилакториев промышленных предприятий. Это был первый опыт «превентивной педиатрии» (определение А. А. Баранова. – прим. авт.), когда оздоравливали не больных детей, а контингент риска по конкретной патологии. В то время А. А. Баранов сформулировал следующую важную парадигму: «Не констатация факторов риска, а активное наступление на них, вот в чем смысл и суть превентивной педиатрии».
Другим проектом, реализующим указанную парадигму, стала разработка под руководством А. А. Баранова профилактических и организационных принципов оздоровления часто болеющих детей. Накопленные знания и опыт по медико-социальному обеспечению контингентов риска в этом проекте получил дальнейшее развитие. Впервые были определены статистические критерии отнесения ребенка в группу часто болеющих, установлены клинические и социально-гигиенические факторы риска формирования данного контингента и особенности состояния его здоровья. Но главным, пожалуй, явилось то, что был создан образец (стандарт, типаж) межсекторального сотрудничества (органов здравоохранения, образования, профсоюзов, работодателей) в сфере охраны здоровья детей. В детских дошкольных учреждениях Горьковского автозавода (их насчитывалось у предприятия больше 100) были созданы специальные группы для комплексного оздоровления контингента часто болеющих. В оздоровительный комплекс наряду с традиционными формами и методами вошли новации того времени (например, лечебное питание, обогащенное защитными факторами). Часто болеющие дошкольники и школьники оздоравливались также в санаторных сменах на базе санаториев‑профилакториев, в пионерских загородных и городских лагерях. Опыт горьковчан получил широкое распространение в стране, был отмечен серебряной медалью Всесоюзной выставки достижений народного хозяйства (ВДНХ). Монография «Часто болеющие дети. Клинико-социальные аспекты. Пути оздоровления» (1986), без преувеличения, стала в конце 80‑х гг. прошлого века настольной книгой педиатров и организаторов детского здравоохранения.
Существенный вклад в развитие профилактической и социальной педиатрии академик А. А. Баранов вносит в годы работы в должности заместителя и первого заместителя Министра здравоохранения СССР (1987–1992). С одной стороны, это было крайне тяжелое, тревожное время наступающего социально-экономического кризиса, а с другой – в условиях дряхлеющей тоталитарной системы повысилась степень свободы в принятии и реализации управленческих решений. Последнее обстоятельство в известной мере способствовало разработке, а главное – реализации системного научного подхода к решению одной из «вечных» проблем Российского государства – высокого уровня младенческой смертности.
Под руководством и непосредственном участии А. А. Баранова была научно обоснована методология и стратегия снижения младенческой смертности. Минздравом СССР совместно с ведущими научными учреждениями страны создается директивно-нормативная, научно-методическая и организационная база для преодоления стагнационных тенденций в динамике младенческой смертности. Основные направления разработанной стратегии включали: приоритетное финансирование службы охраны здоровья матери и ребенка; реализацию комплексных региональных программ медико-социальных мероприятий по охране материнства и детства, снижению младенческой смертности для территорий с высоким, средним и сравнительно низким ее уровнем; приоритетное воздействие на предотвратимые причины младенческой смертности; создание и развитие перинатальной и неонатальной помощи (пренатальная диагностика патологии плода); развитие и внедрение на всех этапах акушерской и педиатрической помощи реанимации и интенсивной терапии; создание учреждений нового типа (перинатального центра); внедрение современных технологий по выхаживанию недоношенных детей.
Именно успешной реализацией названной стратегии следует объяснять тот выдающийся феномен, когда в 90‑е гг. XX в. на фоне обвального ухудшения большинства показателей в социально-экономической и демографической сфере уровень младенческой смертности не только не повысился, а неуклонно снижался.
О значимых результатах по снижению младенческой смертности в России свидетельствует тот факт, что уровень показателя снизился с 19,9 в 1993 г. до 8,2 в 2009 г. на 1000 живорожденных. Если бы смертность младенцев сохранялась на уровне 1993 г., то в стране за 15 лет на первом году жизни было бы потеряно 85 000 детей.
Результаты исследовательской и организаторской работы коллектива ученых, возглавляемого академиком А. А. Барановым, по снижению младенческой смертности получили высокую оценку в виде Премии Правительства Российской Федерации в области науки и техники 2010 г.
В 90‑е гг., как уже было сказано выше, А. А. Баранов направляет усилия на сохранение здоровья детского населения в условиях разразившегося социально-экономического кризиса. Он чутко улавливает, что основным (приоритетным) контингентом риска становятся дети подросткового возраста. Под его руководством разрабатывается концепция совершенствования медицинской помощи детям подросткового возраста, результатом реализации которой стали два принципиально важных организационных акта: создание системы непрерывного медицинского наблюдения за ростом, развитием и здоровьем подростков (до 17 лет включительно) в педиатрических амбулаторных учреждениях, и, начиная с 2011 г., ежегодный углубленный осмотр специалистами и проведение по расширенной программе инструментального и лабораторного обследования с последующим оздоровлением детей старшего подросткового возраста.
В 1998 г. по инициативе А. А. Баранова создается Научный центр здоровья детей РАМН, перед которым были поставлены три стратегические задачи:
– поиск и накопление фундаментальных знаний о закономерностях роста и развития здорового и больного ребенка, системных и межсистемных механизмах взаимоотношений в норме и при патологических состояниях;
– оказание детям высокотехнологичной специализированной медицинской помощи мирового уровня;
– развитие теории и практики профилактики детских болезней, сохранение и укрепление здоровья детского населения России.
Для развития научно обоснованного профилактического направления в НЦЗД создается уникальная инфраструктура. Это вошедший в Центр при его организации НИИ Гигиены и охраны здоровья детей и подростков, а также созданный в 2004 г. отдел социальной педиатрии. Наконец, важным организационным событием для профилактического направления стало учреждение в составе центра Научно-исследовательского института профилактической педиатрии и восстановительного лечения. Так исполнилась давняя мечта А. А. Баранова – интегрировать под одной крышей профилактические, диагностические, лечебные и реабилитационные технологии и научные направления в педиатрии.
К некоторым, наиболее важным достижениям последнего десятилетия в области профилактической и социальной педиатрии, относят следующие, выполненные под руководством А. А. Баранова научные проекты:
– Концепция государственной политики в области охраны здоровья детей в Российской Федерации.
– Концепция федерального закона «Об охране здоровья детей в Российской Федерации».
– Тенденции и закономерности состояния здоровья детского населения Российской Федерации.
– Региональные особенности состояния здоровья детей России.
– Изучение качества жизни в педиатрии.
В заключении не преувеличу, если скажу, что Александр Александрович Баранов на рубеже XX–XXI столетий в новых, чрезвычайно непростых условиях не только сохранил традицию важности и перспективности профилактического начала в педиатрии, завещанную нам классиками российской медицины, великими детскими докторами С. Ф. Хотовицким, Н. Ф. Филатовым, Н. П. Гундобиным, Г. Н. Сперанским, но и приумножил ее, развил. Дай Бог ему здоровья и сил продолжать свою высокополезную деятельность на службе у Детства и Отечества.
Очерк 4
Этико-правовые дилеммы в педиатрии
В. Ю. Альбицкий, С. Я. Волгина (Казань, КГМУ)
С древнейших времен медицинская практика подчинена двум формам социального регулирования – морали и праву. Медицинская этика возникла тысячелетия назад одновременно с началом врачевания. Термин «этика» предложен греческим философом-энциклопедистом Аристотелем (от греч. «ethos» – привычка, мораль, обычай) и означает учение о нравственных, моральных нормах и правилах поведения, которые определяют взаимоотношение людей в семье, обществе, быту, в трудовой деятельности.
Медицинская этика – свод требований (принципов, правил и норм) к профессиональной деятельности (поведению) врача (медицинского работника), к его нравственным качествам. Большое влияние на развитие медицинской этики в Европе оказали этические взгляды древнегреческих врачей, и в частности, Гиппократа (460–370 гг. до н. э.) В известном «Гиппократовом сборнике» медицинской этике посвящено 5 работ: «Клятва», «Закон», «О враче», «О благоприличном поведении» и «Наставления», в которых с различных позиций дается цельное представление о тех требованиях, которые предъявлялись к врачу. Уже тогда был определен круг извечных проблем медицинской этики: взаимоотношения между врачом и обществом, врачом и больным, врачом и родственниками больного, самими врачами, врачебная тайна, эвтаназия, врачебные ошибки.
Наибольшее значение для медицинской этики имела «Клятва», названная впоследствии «Клятвой Гиппократа». Ее основные положения включают: уважение к профессии, к учителям, уважение к жизни, запрет на причинение вреда больному, уважение личности больного, сохранение врачебной тайны.
После издания в 1834 г. книги английского философа И. Бентама «Деонтология как наука о морали» в обиход введен термин «деонтология» для обозначения науки о профессиональном поведении человека.
Медицинская деонтология рассматривает и обосновывает принципы поведения врачей в их практической и научной деятельности. По существу, понятие медицинской деонтологии близко к понятию медицинской этики (у большинства авторов идентично).
Таким образом, можно констатировать, что классическая (Гиппократова) медицинская этика (деонтология) определяет систему традиционных морально-этических требований, предъявляемых как к профессиональной деятельности врача (медицинского работника), так и к его нравственным качествам.
Нормы медицинской этики изменялись в зависимости от социальных условий и прогресса медицины. С 1994 г. действует «Этический кодекс российского врача».
Последние достижения биологической и медицинской науки, приведшие к развитию новой медицинской технологии, и появившиеся возможности ее применения вызвали обеспокоенность общества негативными последствиями ряда биомедицинских воздействий на человека. Все это стало предпосылками для возникновения биоэтики.
Термин «биоэтика» был введен американским биологом В. Поттером, выпустившим в 1969 г. книгу «Биоэтика – мост в будущее». В ней он обозначил биоэтику как соединение биологических знаний и человеческих ценностей. С нашей точки зрения, за основу можно взять определение, предложенное Страсбурским симпозиумом по биоэтике (1990), согласно которому биоэтика, будучи комплексной областью знаний, изучает моральные, юридические и социальные проблемы, возникшие по мере развития медицины и биологии. Иными словами, это наука о критериях нравственного отношения к живому. Кроме того, биоэтика – институт, защищающий интересы общества от агрессии науки, а также методология решения нравственных дилемм в области медицины, нашедшая применение в ежедневной практике медицинского работника и исследователя. Наряду с термином «биоэтика» широко употребляется его синоним «биомедицинская этика».
Основное назначение биоэтики – принятие жизненно важных решений в области биомедицины медиками и обществом, выработка гуманистического мировоззрения.
Биомедицинская этика состоит из двух частей. Первая часть – классическая, традиционная этика, основу которой составляют заповеди и дух Клятвы Гиппократа, а ее содержание, по мнению А. Я. Иванюшкина, фактически исчерпывают «две проблемы: манеры поведения медицинского персонала и внутрикорпоративные обязанности врачей по отношению друг к другу». Специальная (или клиническая) биоэтика изучает современные модели взаимоотношений врача и больного, вопросы экспериментов на человеке, проблемы контрацепции, абортов, стерилизации, новых репродуктивных технологий, генетического скрининга и генной инженерии, трансплантации органов и систем, генетики, возможности отказа больных от лечения в жизненно важных ситуациях, формирование общественного мнения в области психиатрии и прав душевнобольных, этические проблемы социальной адаптации больных СПИДом и вирусоносителей и многие другие.
Любая проблема медицинской биоэтики рассматривается исходя из ее основополагающих принципов. Сформулируем их кратко.
– Автономия. Под автономией пациента понимается его право (право родителей) на выбор метода лечения, информацию, полный контроль за любым медицинским вмешательством, возможность отказа отпоследнего.
– Информированное согласие. Информирование пациента о состоянии его здоровья и получение добровольного согласия на любое медицинское вмешательство.
– Конфиденциальность.
– «Не навреди»! (Noli nocere), «благо больного – высшая цель» (Salus aegroti). «Недопустимо причинение вреда пациенту, нанесение ему физического, нравственного или материального ущерба ни намеренно, ни по небрежности. Врач не вправе безучастно относиться и к действиям третьих лиц, причиняющих такой ущерб. Врач обязан сопоставить потенциальную пользу с возможными осложнениями от вмешательства, особенно если обследование или лечение сопряжено с болью, применением мер принуждения или другими тягостными для пациента факторами. Лекарство не должно быть горше болезни» (ст. 3 «Этический кодекс российского врача»).
– Уважение достоинства и ценности жизни любого пациента.
– Социальная справедливость (равная доступность медицинских услуг для всех членов общества, независимо от социального положения, национальности, пола).
Остановимся на некоторых аспектах, имеющих большое значение для врачей, так как для квалифицированного оказания медицинской помощи детям крайне важно иметь не только глубокие теоретические знания, умело использовать практические навыки, но и тонко понимать психологию больного ребенка и его родителей, четко представлять этико-правовые проблемы охраны здоровья матери и ребенка.
Необходимость в особой защите детей была предусмотрена еще в Женевской декларации (1924) и Декларации, принятой Генеральной Ассамблеей ООН (1959). В последней сказано, что «ребенок ввиду его физической и умственной незрелости, нуждается в специальной охране и заботе, включая надлежащую правовую защиту, как до, так и после рождения». Деонтологические принципы в отношении к ребенку получили также отражение в Конвенции ООН о правах ребенка (1989, 2003), во Всемирной декларации об обеспечении выхаживания, защиты и развития детей (1990), в которой подчеркнуто: «всем детям должна быть обеспечена возможность определить себя как личность и реализовать свои возможности в безопасных и благоприятных условиях, в среде семьи или попечителей, обеспечивающих их благополучие». Наконец, права ребенка, как пациента, закреплены законодательно («Об основах охраны здоровья граждан в Российской Федерации», 2011; Федеральный закон «Об основных гарантиях прав ребенка в Российской Федерации», 1998).
Клиническая практика показывает, что проблемы и вопросы, обусловленные оказанием помощи детям, имеют весьма острый и не только сугубо медицинский, но и этико-правовой характер. Они возникают на всех уровнях системы «врач – родители – больной ребенок».
Возможно, сегодня ведущим основополагающим этическим моментом, с которым сталкиваются педиатры различных специальностей, становится осведомление больного ребенка и его родителей (или других членов семьи) о сложившейся ситуации для получения информированного согласия на лечение, особенно до его начала. Родители или опекуны, являющиеся участниками взаимоотношений врача с ребенком (для лиц, не достигших 15‑летнего возраста) и имеющие на него моральные и юридические права, могут и должны участвовать в решении вопросов организации и осуществления как диагностических, так и лечебных мероприятий (ст. 31 Основ законодательства). Исключение составляют особые случаи, когда нельзя своевременно сообщить родителям о предстоящем вмешательстве в связи с невозможностью контакта с ними в данный момент, либо ввиду внезапного ухудшения состояния здоровья ребенка, требующего неотложной помощи. Решение о назначении лечения ребенку вопреки желанию его матери (отца) является вмешательством в частную жизнь.
Из вышесказанного логически вытекает следующий этический постулат: при оказании медицинской помощи ребенку необходимо как можно раньше установить доверительный контакт с его родителями. Если удалось получить их доверие, если они уверены в том, что проводимое лечение будет соответствовать современному уровню развития медицины, то, осознавая ответственность за благополучие ребенка и максимально учитывая его интересы, они, как правило, вполне сознательно всецело подчиняются врачу.
Особо следует подчеркнуть, что врач обязан видеть в родителях ребенка своих союзников или принять меры, чтобы они стали такими. Основой формирования благополучных взаимоотношений являются деликатность, вежливость, доброжелательность, внимательность, эмпатия (чувство сопереживания), использование индивидуального подхода с учетом образовательного уровня и личностных особенностей родителей, их настроения, то есть соблюдение главных этических правил беседы.
Таким образом, умение врача успокоить и ободрить родителей, настроить их на активную помощь, подробно рассказать о методах диагностики, организации медицинской помощи ребенку, развитии возможных осложнений стало обязательным этическим требованием к назначению терапии.
Порой родители рассматривают ребенка как свою собственность. Стремясь защитить его от возможных ошибочных агрессивных медицинских процедур, они выдвигают собственные, далеко неправомерные, неадекватные требования. И, наоборот, нередко вследствие резкого снижения материнского или отцовского чувства (инстинкта), при низком интеллектуальном и социальном уровне, при наличии определенной патологии (психического заболевания, алкоголизма, наркомании), родители проявляют абсолютное безразличие к судьбе собственного ребенка, нанося своим безучастием определенный вред его здоровью. И в первом, и во втором случаях тактично, но настойчиво, используя весь свой авторитет и завоеванное доверие, предупреждая о последствиях, вызываемых неотложным состоянием, врач обязан убедить родителей в необходимости проведения медицинских манипуляций. Если врачи хотят поступить вопреки желаниям родителей, они обязаны обратиться в суд.
Очень часто родители больного ребенка находятся в стрессовом состоянии, поэтому сообщение о развитии тяжелого осложнения, неблагоприятном исходе заболевания должно быть крайне осторожным, по возможности поэтапным. Более подробная информация предоставляется им по прошествии некоторого времени, когда они будут способны воспринять ее более спокойно.
В одних странах Европы права пациента на информированное согласие на медицинское вмешательство или отказ от него предоставляются лицам, достигшим 16 лет (в Исландии, Великобритании, Норвегии, Голландии), в других – 18 лет (в Финляндии, Швеции, Бельгии, Австрии). В Амстердамской декларации по защите прав пациента в Европе, принятой в 1994 г. (ст. 3.4), отмечено: «Когда требуется согласие законного представителя, пациенты (малолетние или взрослые) должны все равно вовлекаться в процесс принятия решения в полной мере соответственно их возможностям» [7]. В докладе Комиссии по улучшению здоровья (Великобритания) отмечалось, что дети не хотят больше быть пассивными объектами лечения. Они четко высказали желание быть информированными, вовлеченными в процесс принятия решения и получать консультации во время оказания им медицинской помощи.
Нельзя не отметить, что в законодательстве Российской Федерации существует явная юридическая коллизия между правом пациента-ребенка в возрасте 15 лет и старше самостоятельно решать вопросы согласия на медицинское вмешательство и отказа от него и его правом самостоятельно защищать свои права в судебном порядке только по достижении 18 лет. Это создает немалые проблемы и свидетельствует о необходимости совершенствовать законодательство в этой области.
В настоящее время не регламентирована процедура оформления информированного согласия, нет унифицированных образцов документов о таком согласии, где в соответствии с международными принципами доступным для пациента языком, без медицинских терминов должны быть изложены суть назначаемых медицинских процедур и их альтернативные варианты. Необходимо помнить о высоком уровне ответственности врача, принимающего решение о выборе предстоящего лечения ребенка в плане прогнозирования качества дальнейшей его жизни или сохранения ее вообще.
При организации и оказании медицинской помощи детям из множества факторов, формирующих этические проблемы, можно выделить следующие:
– наличие патерналистского (paternus – отцовский) менталитета современного врача, то есть всю ответственность за лечение и исход заболевания ребенка он берет на себя и, обязуясь действовать во благо пациента, сам же и определяет, в чем это благо заключается;
– ограничение контакта врача и родителей (матери) во времени при возникновении неотложных состояний;
– отказ от диагностики, операции, лечения по религиозным соображениям (например, мусульмане отказываются от трансплантации немусульманской почки, православные – от операции обрезания крайней плоти по медицинским показаниям, иеговисты – от переливания крови), этническим, по причине малой информированности и др.;
– негативное влияние некомпетентных советчиков (врачей, среднего медицинского персонала, родителей других детей) на решения, принимаемые родителями больного ребенка;
– недостоверность (неточность) и медицинская необоснованность сведений, публикуемых в средствах массовой информации;
– влияние парамедицины (экстрасенсы, знахари, народные целители);
– отсутствие воздействия общественных организаций (ассоциации вылеченных больных, информирующих родителей о течении и исходе того или иного неотложного состояния, особенно обусловленного устранимыми пороками развития), больничных и региональных этико-правовых комитетов.
При отказе родителей от медицинской помощи, необходимой для спасения жизни лица, не достигшего 15‑летнего возраста, медицинские организации имеют право обратиться в орган опеки, попечительства или суд. Как правило, в этом случае врачи продолжают лечение, если оно необходимо ребенку по жизненным показаниям. Однако этот вопрос до конца не отрегулирован и остается серьезной этико-правовой дилеммой, требующей срочного разрешения. Вероятно, именно здесь понадобится влияние и помощь больничных и региональных этических комитетов, имеющих мощный юридический статус.
При общении с детьми, особенно при наличии у них жизнеугрожающих состояний, каждый врач обязан учитывать возрастные психологические (их общее состояние, эмоциональные реакции, уровень интеллектуального развития) и физиологические особенности больных. Индивидуальный подход становится важнейшим этическим компонентом знаний и опыта детских специалистов.
Крайне важным аспектом взаимоотношений является формирование у ребенка доверия к врачу, при этом ведущую роль играет позитивное эмоциональное воздействие на больного, умение его отвлечь, уменьшить страх, напряжение, страдание. В общении с детьми важны жесты, мимика, голос. Педиатр не должен быть мрачным, угрюмым. Именно поэтому так необходимы его артистические и педагогические способности. По мнению матерей, врач должен быть компетентным, опытным, добрым и доступным (в том числе ночью и в выходные дни). В этом и состоит специфика профессии педиатра: высокий профессионализм, сочетающийся с терпением и любовью к детям.
Вместе с тем нельзя обманывать ребенка, ибо каждый пациент имеет право на получение необходимой информации о состоянии здоровья в доступной для него форме. Характер информации зависит от возраста и развития ребенка. В раннем возрасте невозможно осознание тяжести своего состояния, поэтому, в этом случае, важно иметь союзников в борьбе за его здоровье в лице родителей. По мере роста ребенка происходит развитие его самосознания, формируется правильная оценка позитивных и негативных фактов. Дети часто содействуют обследованию и лечению, если они информированы о своем заболевании и методах борьбы с ним. Порой родителям трудно сообщить ребенку о тяжелом заболевании, поэтому эту миссию должен взять на себя педиатр, безусловно, с выражением надежды, внушением веры, но без излишней жалости.
Серьезной этической проблемой остается борьба с физической болью и психической травмой ребенка. В настоящее время нет сомнений, что чувство боли уже испытывают даже глубоко недоношенные дети. Хроническая и рецидивирующая боль отмечается не менее, чем у 15 % детей и подростков. Обезболивание у детей в условиях оказания медицинской помощи должно быть направлено на достижение 4 целей: анестезии, аналгезии, седатации и ретроградной амнезии. Больной или пострадавший ребенок не должен осознавать проводимых ему болезненных или сопровождающихся отрицательными эмоциями манипуляций. Это правило должно выполняться тем обязательнее, чем он младше. Однако нельзя забывать и о том, что именно боль на начальных этапах диагностики помогает врачу установить истинную причину заболевания, что чрезвычайно важно при диагностике острых хирургических заболеваний органов брюшной полости (перитонит!).
Необходимо помнить и о том, что дети по-разному переносят свое болезненное состояние. Индивидуальная реакция складывается из оценки и переживания множества болезненных ощущений, общего самочувствия и представлений о своей болезни, ее причинах. Понимание происходящего в организме (внутренняя картина болезни) зависит от уровня развития мышления и поэтому тесно связано с возрастом пациента. Внутренняя картина болезни, в зависимости от содержания, может действовать и положительно, и отрицательно. Она влияет на признаки и течение заболевания, на отношения в семье. В некоторых случаях боль оказывается причиной серьезных переживаний, иногда приводящих к развитию невротических расстройств.
Для оценки психического состояния пациента следует знать о его представлениях о смерти, особенно при жизнеугрожающих ситуациях. Различие таких представлений зависит от познавательного уровня ребенка, психосоциального развития, пережитого опыта. Одна и та же патология детьми разного возраста переносится неодинаково. Чем старше ребенок, тем осознаннее и трагичнее ощущает он свое состояние, что, безусловно, является серьезной психологической травмой. Поэтому крайне важно предотвратить развитие психогенной или информационной ятрогении, которая может возникнуть вследствие непродуманной беседы врача, сообщения без предварительной подготовки тяжелого диагноза, непонятной медицинской информации или его излишней молчаливости. К числу причин ятрогенных заболеваний многие авторы относят не только неправильное словесное общение врача с пациентами, но и неграмотное применение медикаментозных средств, дефекты, возникающие при использовании инструментальных лечебно-диагностических манипуляций и даже оперативных вмешательств, влекущих за собой формирование функциональных или органических заболеваний и осложнений. Защита пациента от ятрогенных воздействий в процессе применения инструментальных методов исследования должна основываться на принципах высококвалифицированного и гуманного подхода. Крайне важно, чтобы предпочтение отдавалось неопасным, неинвазивным методикам, а опасные манипуляции проводились только по строгим медицинским показаниям.
Психогенные ятрогении часто возникают при низком профессиональном уровне врачей, когда происходит запугивание ребенка во время диагностических и лечебных процедур. Насилие над слабым, беззащитным, впечатлительным и ранимым существом, особенно с тревожно-мнительным характером, способствует формированию у него типичной картины реактивного невроза.
К числу причин ятрогений необходимо отнести и молчание врача именно в тех случаях, когда ребенок и его родители с нетерпением ждут разъяснений по вопросам диагностики, лечению и прогнозу заболевания. Такая молчаливость создает впечатление о сокрытии чего-то страшного, безысходного.
К категории ятрогений относят также психосоциальный нанизм, госпитализм, депривацию у детей в домах ребенка, детских домах. Они обусловлены крайним невниманием, безразличием медицинских работников к детям, в результате чего формируются нарушения нервно-психического развития, возникают психоэмоциональные отклонения.
Нельзя забывать о влиянии ятрогении действия и бездействия. Причинами возникновения первой являются врачебные ошибки, связанные с диагностическим этапом (к которым относятся нераспознание или ошибочное распознание болезни, недооценка тяжести состояния, несвоевременность консультации, поздняя госпитализация), оперативным вмешательством, некорректным лечением, неправильным использованием медицинской техники. Кроме того, они нередко обусловлены качеством лекарственного и вакцинального препарата. Причины врачебных ошибок могут быть связаны и с личностными особенностями врача: недостаточно конструктивным мышлением, с самолюбием и тщеславием, склонностью к излишнему оптимизму или пессимизму, низким уровнем культуры. Молодые врачи ошибаются, как правило, из-за недостаточности опыта, а более опытные – в результате переоценки своих знаний. Когда врач осматривает больного ребенка, он должен быть готов не только к типичному проявлению этого патологического состояния, но и знать индивидуальные особенности течения заболевания. И. В. Давыдовский считал, что «количество ошибок по мере повышения квалификации скорее увеличивается, чем падает», так как такому врачу приходится сталкиваться с очень сложными заболеваниями пациентов, получивших различное лечение и прошедших через руки многих врачей.
Безусловно, необходимо стремиться к предупреждению возникновения врачебной ошибки. В связи с этим в настоящее время широко внедряются и используются формуляры, протоколы и стандарты диагностики и лечения больных, которые независимо от профессионального опыта и квалификации врача позволяют ему провести адекватные и своевременные мероприятия на разных этапах оказания медицинской помощи.
Халатное отношение медицинских работников к своим обязанностям является наиболее частым поводом для привлечения их к уголовной ответственности. Самыми частыми правонарушениями со стороны врача являются: недобросовестность, грубое нарушение этических норм, халатность, вымогательство взяток. Преступление – умышленное или неосторожное деяние, совершенное медицинским работником, нарушение профессиональных обязанностей и причинившее существенный вред здоровью отдельных людей, здравоохранению, государству.
К умышленным преступлениям относят отказ в помощи больному, незаконное врачевание, нарушение правил производства, хранения, учета, перевозки наркотических и сильнодействующих веществ. Эти правонарушения отражены в статьях Уголовного кодекса России.
Ятрогения бездействия развивается тогда, когда наблюдается ухудшение состояния больного ввиду того, что вовремя не была оказана квалифицированная (специализированная) медицинская помощь. Если вызванный к больному врач по недостатку своих знаний, опыта или некомпетентности не может оказать ее лично, то он должен принять меры к вызову соответствующего специалиста и передать больного «из рук в руки».
Исследования, проведенные в госпиталях США, показали, что около 100 тыс. американцев за год умирают от ошибок врачей (это больше, чем в авариях на дорогах). По оценкам специалистов, до 30 % врачебных назначений являются избыточными или вовсе неверными. Согласно полученным данным, 67 % опрошенных врачей назвали врачебные ошибки одной из серьезнейших проблем современного здравоохранения. Большинство ошибок совершается не «плохими» людьми, скорее всего они обусловлены проблемами внутри существующей системы здравоохранения.
Крайне важно анализировать допущенные ошибки. В Великобритании начинает действовать национальная система сбора и анализа информации о врачебных ошибках и недостатках системы здравоохранения, наносящих вред здоровью и безопасности больных.
В России фактически нет системы регистрации ошибок, связанных с тяжелыми (и нетяжелыми) побочными реакциями на лекарственные препараты.
В США создан и активно работает комитет по биоэтике при президенте, куда наряду с врачами, с правом решающего голоса, входят юристы, священники, представители общественности. Он является высшим экспертным органом, готовящим взвешенные решения и ежегодные доклады для конгресса и главы государства по наиболее важным проблемам медицины и биоэтики. Очевидно, что этические комитеты в России тоже не остаются без дела. Ситуаций, нуждающихся как в правовой, так и моральной оценке, в отечественной медицине хватит не на одно поколение экспертов.
Для современной медицины чрезвычайно актуальны два основных направления деятельности этических комитетов: клиническая практика и оценка научных исследований.
Этико-правовые аспекты внезапной смерти ребенка и смерти, наступившей после продолжительного периода угасания, расцениваются родителями по-разному. Внезапная смерть, как правило, является для них тяжелым ударом, а наступившая после длительного умирания воспринимается порой как облегчение (лучше ужасный конец, чем ужас без конца!).
Возникают проблемы этического характера: сохранить жизнь ребенку-инвалиду (возможно, уменьшив степень инвалидизации) или отказаться от хирургической помощи, фактически прибегнуть к пассивной эвтаназии? С профессиональной точки зрения любой больной независимо от возраста, тяжести и характера заболевания должен получить доступ ко всему современному арсеналу медицинской помощи для сохранения жизни. Неоказание помощи медицинским работником является уголовно наказуемым поступком, а по религиозным соображениям – тяжким грехом. В то же время только врач четко представляет, на какие физические и моральные страдания он обрекает больного ребенка в течение всей его последующей жизни. Вправе ли врач или родители решать вопрос о жизни и смерти такого ребенка? Нередко оценка происходящего родителями бывает глубоко ошибочной и потому ущербной для ребенка. От подобной ошибки могут их избавить только высококвалифицированные специалисты. От врачей требуется большая деликатность, сочувствие и умениеобъяснить причину смерти, убедить родителей, что печальный исход связан с объективными причинами, а не вызван неверными действиями врача или их самих.
В последние годы широко применяют паллиативную помощь детям. Это относительно молодая специальность, ее важность признают все. В ней нуждаются четыре группы больных детей:
– с жизнеугрожающими состояниями, методы лечения которых есть, но они могут оказаться недостаточными (например, рак);
– страдающие болезнями, от которых преждевременная смерть ожидаема, но интенсивная терапия в течение длительного времени обеспечивает определенное качество жизни (например, муковисцидоз, ВИЧ-инфекция, СПИД);
– с прогрессирующими патологическими процессами, продолжающимися в течение многих лет, но излечение которых невозможно (например, болезнь Баттена, мукополисахаридоз);
– с состояниями, характеризующимися тяжелой инвалидизацией, хотя и не прогрессирующими, но приводящими к исключительной подверженности болезням, при которых наступает преждевременная смерть (например, детский церебральный паралич).
Наконец, последней проблемой, которую нам хотелось бы обсудить, являются этико-правовые дилеммы выхаживания глубоко недоношенных детей. Обсуждаемый вопрос стал наиболее острым при переходе российского здравоохранения на рекомендуемые Всемирной Организацией Здравоохранения критерии живо‑ и мертворождения.
Статистика свидетельствует о наличии высокой смертности среди этих детей, прежде всего в перинатальном периоде. Вместе с тем, благодаря мощному научно-техническому прогрессу с каждым годом увеличивается процент выживаемости маловесных детей. Однако анализ состояния их здоровья вызывает оправданную тревогу в связи с высокой вероятностью развития у них психоневрологических осложнений, приводящих в последующем к инвалидности. При этом основными вопросами, требующими ответа, являются как медицинские, так и этико-правовые, которые возникают не только на уровне врач – пациент – родители, но и у руководителей службы здравоохранения и государственных политиков, решающих проблемы распределения медицинских ресурсов.
При выхаживании глубоко недоношенных детей акушерам, неонатологам и педиатрам часто приходится сталкиваться со следующими вопросами: стоит ли проводить интенсивную или реанимационную терапию новорожденным, у которых существует высочайший риск развития физических и умственных недостатков? Какова целесообразность реабилитации недоношенных детей с грубыми нарушениями нервной системы? Чьи интересы должны быть приоритетными: новорожденных или их родителей? Насколько этично с позиций социальной справедливости в ущерб другим контингентам больных тратить ограниченные ресурсы здравоохранения на дорогостоящие технологии выхаживания глубоко недоношенных детей, имеющих сомнительную перспективу будущей полноценной жизни? Рассмотрение подобных вопросов является важной и серьезной практической этической задачей.
Эмоциональный накал при обсуждении этих проблем объясняется тем, что они рассматриваются с разных позиций, а сами дискутирующие стороны находятся в неравных условиях. В рассуждении об этике и морали лиц, не являющихся медиками, и родителями больных детей эти дилеммы носят отвлеченный философский характер, для родителей они конкретны и заставляют принимать их определенные решения. Для врачей в оценке этих проблем переплетаются престиж медицины, уровень собственных профессиональных знаний и возможностей, юридические и этические нормы.
Несмотря на существующие противоречия во взглядах дискутирующих, главнейшей целью медицинских работников является борьба за сохранение жизни новорожденного, осознание ее неприкосновенности, священности, а также той ответственности, которую должны испытывать все лица, принимающие участие в судьбе детей. С этической точки зрения каждый ребенок имеет право на жизнь независимо от возраста и сроков рождения. Медики стремятся помочь недоношенному ребенку выжить, а не вершить его судьбу, хотя и не исключены ятрогенные заболевания и врачебные ошибки. В то же время сохранение жизни всем новорожденным без исключения бывает порой неоправданным. Выживший ребенок-инвалид является постоянным источником моральных мук, потери здоровья и ресурсов родителей, нередко ведущих к распаду семьи.
По этой причине точка зрения другой группы дискутирующих заключается в том, что только жизнь определенного качества представляет собой ценность. Они также считают, что выбор между жизнью и смертью глубоко недоношенных детей возможен и этичен. Во‑первых, это связано с тем, что новорожденный ребенок не обладает качествами, присущими взрослому человеку, т. е. способностью мыслить, рассуждать, выбирать, планировать будущее. Во‑вторых, у него отсутствует собственное желание продолжения (сохранения) жизни, ибо он не имеет представления о таком понятии, как «будущая жизнь», и нет связующих звеньев между отдельными моментами его существования. В‑третьих, новорожденный еще не является личностью. Значение его жизни зависит от перспективы стать ею в будущем. Самоценность жизни личности вовсе не является основанием для ее сохранения детям с грубыми повреждениями головного мозга, которые не позволяют им стать в дальнейшем разумными существами. И, наконец, в‑четвертых, современные перинатальные технологии очень дороги. Раньше, когда средства ухода были дешевле, кризис недоношенности проходил обычно быстро, потому что дети умирали. Теперь он продлевается на многие месяцы, прежде чем станет очевидно, выживет ребенок или нет, ибо научно-технические достижения последних лет уже позволяют выхаживать детей, родившихся на сроке 22 нед.
Возникает вопрос, целесообразна ли реабилитация недоношенных детей с грубыми нарушениями центральной нервной системы? Оптимистически настроенные врачи считают необходимым проведение восстановительного лечения всем больным новорожденным вне зависимости от тяжести поражения головного мозга.
Мнение других таково, что комплексная и длительная терапия должна проводиться только у перспективных пациентов, имеющих определенные компенсаторные возможности. Существуют наблюдения, когда повреждения центральной нервной системы были настолько велики, что целесообразность реабилитационных мероприятий представлялась бесперспективной. Однако назначенная терапия дала неожиданный положительный эффект. Вероятно, к решению такого рода вопроса надо подходить сугубо индивидуально, с учетом функциональных потенциальных особенностей организма ребенка.
Мощная и дорогостоящая техника, развитие службы интенсивной терапии и реанимации позволили резко сократить неонатальную смертность и сохранить жизнь, казалось бы, обреченным на смерть детям. Очень часто неонатологи принимают решение о проведении или прекращении реанимационных мероприятий для младенцев с очень низкой и экстремально низкой массой тела при рождении. При этом надо иметь в виду, что ресусцитация (resuscitation) является агрессивной терапией, своеобразным актом отчаяния, когда упущено время для интенсивных мероприятий или другие методы лечения оказались неэффективными. Четких критериев продолжительности первичной реанимации для изучаемого контингента на сегодняшний день нет, за исключением отсутствия сердечной деятельности в течение 5 мин. В каждом конкретном случае вопрос должен решаться с учетом степени поражения мозговых структур и мозгового кровотока по данным ультразвукового обследования, снижения рН крови ниже 7.0 и энцефалографическим показателям. Смерть мозга можно диагностировать уже через 24 ч после рождения ребенка.
Опыт многих исследователей показал, что существует крайне мало оснований для отказа в медицинской помощи глубоко недоношенным новорожденным, за исключением наличия у них серьезных врожденных дефектов развития, несопоставимых с жизнью, неизбежности смерти, которая может быть лишь отсрочена, отсутствия положительной динамики в ответ на проводимое лечение, перспектив для нормального развития ребенка (снижение качества жизни). Другие медики также относят к вышеперечисленным факторам наличие высоких финансовых затрат на выхаживание маловесных детей и бесполезность постоянной терапии (в течение всей жизни), продлевающей страдание их родителей.
Таким образом, центральным этическим вопросом обсуждаемой проблемы является следующий: «Кто должен принять решение о сохранении и/или не сохранении жизни глубоко недоношенного ребенка?» Сам младенец не может сказать, хочет ли он подвергнуться реанимационным мероприятиям, которые чрезвычайно болезненны и агрессивны. Кто должен решить это за него? Основания для принятия решения о сохранении жизни не должны ограничиваться только намерением действовать в «наилучших интересах новорожденного», так как они очень ограничены и заключаются по существу лишь в том, чтобы ребенок не испытывал боль, ощущал тепло, удобство, сытость. Медицинский персонал обязан обеспечить это в процессе его выхаживания. Если у новорожденного хорошие перспективы для дальнейшего развития, то можно пойти на то, что необходимый вид лечения причинит ему боль, дискомфорт. Другими словами, мы должны признать, что будем действовать вопреки сиюминутным интересам ребенка, ради сохранения его жизни.
Новорожденный не может принять решение, хочет ли он подвергаться такому лечению или нет. Чтобы начать лечение, врач должен основываться на том, что факт сохранения его жизни имеет большее значение, чем страдание, которое оно ему причинит. Конечно, при этом необходимо учитывать и интересы остальных членов семьи. Полное пренебрежение мнением всех лиц, на качестве жизни которых отразится принимаемое врачом решение, противоречит фундаментальному принципу этики.
По мнению большинства исследователей, решение о сохранении жизни ребенка должно прежде всего приниматься родителями. Безусловно, рождение глубоко недоношенного ребенка может быть сильным ударом для родителей, испытывающих в это время различные сильные эмоциональные состояния: чувства беспокойства, раздражительности, вины, печали, депрессии, но обсуждение фактического состояния новорожденного на доступном родителям уровне (независимо от их образовательного и социального уровней) способствуют принятию ими обоснованных и осмысленных решений. Половина опрошенных считала, что врачи обязаны сохранять жизнь каждого младенца, а стоимость выхаживания детей не должна влиять на формирование методов лечения.
В этот непростой момент жизни родители нуждаются в поддержке своих близких, а также психологов и иногда психиатров. Сложившуюся ситуацию можно было бы изменить в лучшую сторону, если акушерам вменили бы в обязанность обсуждать с ними (или беременными, относящимися к группе высокого риска) возможность рождения глубоко недоношенного ребенка и объяснять им необходимость принятия решения по поводу его лечения.
Однако существуют и другие мнения: трудный выбор не может быть полностью передан в руки родителей, тем более, если неонатолог полагает, что они не заинтересованы в младенце. В этом случае, врач либо убеждает их, либо лечит ребенка без их на то согласия, либо подает прошение в суд о лишении родительских прав. Вся ответственность в этом случае ложится на плечи врача. И все же, возникшие проблемы лучше решать индивидуально в каждом конкретном случае, с привлечением и медиков, и родителей. Частые продолжительные беседы с родителями помогают врачу не только разработать план действий, но и создать фундамент взаимного доверия, а также разобраться в относительной значимости ценностей, вступающих в противоречие друг с другом.
Обсуждаемые выше проблемы этического характера насколько новы для России, настолько остры и злободневны, ибо, с одной стороны, переход российского здравоохранения на ВОЗовские критерии живорождения и мертворождения привел к увеличению контингента новорожденных с низкой и экстремально низкой массой тела, а с другой – построение правового общества выдвинуло проблемы биоэтики в число приоритетных.
Проведенные нами исследования показали, что в России, как среди специалистов медиков, так и у населения еще не сформированы четкие этические представления, касающиеся многочисленных проблем преждевременно родившихся детей. Мнения врачей о необходимости выхаживания недоношенных неоднозначны, порой противоречивы, часто зависят от их профиля и стажа работы. Представления родителей по обсуждаемому вопросу связаны с их образовательным уровнем и наличием в семье досрочно родившихся детей.
В заключении необходимо сказать что не следует забывать о существовании врачебной тайны (право больного на конфиденциальность). Как подчеркнуто в предыдущем законе, к ней относится «информация о факте обращения за медицинской помощью, состоянии здоровья гражданина, диагнозе его заболевания и иные сведения, полученные при его обследовании и лечении» (ст. 61 Основ законодательства). Исходя из традиционного понимания медицинской тайны, сохранять ее надо от всех посторонних. Вместе с тем истории развития и истории болезни детей очень часто не хранятся надлежащим образом. Представленная в них информация может стать достоянием посторонних людей. Так, например, дети, инфицированные ВИЧ, становятся субъектами особого внимания и боязливого отношения соседей, друзей, учителей. Усыновление (удочерение) детей бесплодными супружескими парами также сопряжено со значительными деонтологическими проблемами.
Врач с самого начала общения с матерью должен обсудить с ней, кому и в каком объеме можно предоставить данные о состоянии здоровья ребенка. Так, информация о наследственных, врожденных и неизлечимых болезнях, об отставании в развитии детей служила поводом разлада в семье. Очень часто матери единолично испытывали угрызения совести и считали себя виновными в происходящем. Поэтому именно педиатр (при необходимости совместно с акушером) должен поговорить с отцом, ответить на множество вопросов родителей, сообщить о возможных методах реабилитации и абилитации, социальной защите ребенка. Смерть больного не освобождает от обязанностей соблюдения врачебной тайны.
В то же время, в законодательстве всех стран регламентируется сохранение врачебной тайны, кроме особо оговоренных случаев т. е., категоричное отношение Гиппократа к врачебной тайне становится анахронизмом. Так, с одной стороны, медицинский работник обязан хранить врачебную тайну, с другой, он может и должен нарушить ее, если общественные интересы преобладают над личными. Извесен случай разглашения медицинской тайны английскими врачами в связи с жестоким обращением родителей с детьми.
Таким образом, даже в сложные социально-экономические периоды жизни выживает и успешно развивается то общество, которое умеет наилучшим образом сохранить и сберечь свое главное богатство – моральные устои народа и высокий интеллектуальный потенциал. Крайне важным, на наш взгляд, является создание медицинских этических комитетов (консультативной службы по этическим вопросам для врачей, медсестер, а также больных и членов их семей) при органах здравоохранения или больницах, куда наряду с врачами для обсуждения основных деонтологических принципов с правом решающего голоса входят юристы, представители общественности и священники. Только коллегиальный анализ многочисленных проблем позволяет найти и принять наиболее рациональные решения спорных дилемм этико-правового порядка. Медицина не должна утратить свою гуманистическую сущность.
Очерк 5
Какой должна быть медицинская помощь детскому населению?[41]
А. А. Баранов, В. Ю. Альбицкий
7 Января 2005 г. Министр здравоохранения и социального развития РФ М. Ю. Зурабов подписал Приказ № 84 «О порядке осуществления деятельности врача общей практики (семейного врача)». Фактически с выходом в свет этого Приказа более чем 10‑летний период подготовки к реформе первичной медико-санитарной помощи населению по принципу врача общей практики (ВОП) завершен и дан старт к ее реализации.
Мы не касаемся содержания, смысла и сути этой реформы, таких основополагающих ее вопросов как, например: что даст замена фигуры участкового врача врачом общей практики? Где гарантии, что последний будет лучше, и не останется таким же диспетчером, как первый? Что от этого выиграет потребитель медицинских услуг? И т. д. и т. п. Все эти вопросы важны, но являются отдельными темами для дискуссии.
В данном случае мы хотим обсудить лишь один вопрос: выиграет ли от реформы медицинское обеспечение детского населения в условиях, когда первичную медицинскую помощь детям будет оказывать ВОП, а не специально подготовленный для этого врач-педиатр?
В своих выступлениях адепты реформы заявляют, что никто не собирается ликвидировать первичную медицинскую помощь детям, оказанную врачом-педиатром. Однако в Приказе черным по белому написано, что ВОП «осуществляет профилактическую работу … путем диспансеризации прикрепившегося контингента в установленном порядке, в том числе детей…», «осуществляет патронаж беременных и детей раннего возраста, в том числе новорожденных». Приведенные выдержки из Приказа однозначно свидетельствуют об одном: Минздравсоцразвития взяло твердый курс на передачу первичной медицинской помощи детям в руки ВОП.
Правда, идеологи реформы успокаивают: «В приказе нет ни слова об устранении педиатров. Пока эти две системы – классическая и врачей общей практики – будут существовать параллельно… Просто между ними будет здоровая конкуренция»[42] (выделено нами. – прим. авт.). Но о какой здоровой конкуренции может идти речь, если в Приказе (пункт 5) четко написано: «Рекомендовать руководителям органов управления здравоохранением субъектов Российской Федерации предусмотреть стимулирующие выплаты при формировании фонда оплаты труда медицинских работников, работающих в медицинских организациях, оказывающих первичную медико-санитарную помощь по принципу общей врачебной практики (семейной медицины)». Нетрудно предположить, кем будет стремиться стать участковый педиатр, если у его коллеги ВОП зарплата будет в 3–4 раза выше.
Попытаемся трезво, опираясь на факты, обсудить проблему.
Теоретические посылы создания первичной педиатрической помощи в России
В России еще в середине ХIХ в. врачи пришли к осознанию глубоких отличий «детской» медицины от «взрослой». В первом отечественном руководстве «Педиятрика» (1847) Степан Фомич Хотовицкий обосновал необходимость как выделения самостоятельного раздела медицины – «медицины детства», так и того, что врач-педиатр должен обладать особыми признанием и навыками, глубокими знаниями о постоянно развивающемся и меняющемся детском организме. Такое понимание проблемы привело к тому, что именно в России 140 лет назад, в 1865 г., в стенах Петербургской Медико-хирургической академии создается первая в мире кафедра педиатрии.
Особенности и характер системы охраны здоровья детей в России сформированы закономерностями общественного, экономического и культурного развития страны. К ним, в частности, можно отнести: общественный характер российской медицины, т. н. общественную медицину в России 2‑й половины XIX в.; идею общинного самоуправления, нашедшую яркое выражение в системе земской медицины. Именно основополагающие принципы земской медицины – бесплатность (доступность), профилактическая направленность, участковость – стали основой впервые в мире разработанной советской государственной системы медицинского обслуживания детей.
Основополагающей причиной ее создания было то, что чрезвычайно высокая младенческая и детская смертность, инфекционная заболеваемость и заболеваемость социальными болезнями (рахит, диспепсии, ревматизм, туберкулезное инфицирование и т. д.) в стране требовали принятия экстраординарных мер. Была поставлена задача в короткие сроки обеспечить население специализированной педиатрической врачебной помощью в максимальном приближении к дому.
В СССР создается специальная служба охраны материнства и детства (развертывание сети яслей, домов ребенка, детских консультаций и поликлиник, стационаров; формируется участковый принцип обслуживания). Особенностью этой системы стало и то, что впервые в мире первичную врачебную помощь детям стали оказывать специально подготовленные специалисты на специальных факультетах медицинского вуза. Здесь хотелось бы подчеркнуть своеобразие отечественного опыта подготовки врачей-педиатров на специальном факультете. Ему исполняется в этом году уже 80 лет.[43]
В основу обучения на педиатрических факультетах прежде всего было положено то, что с первых часов преподавания в вузе в общих предметах (анатомии, физиологии, биохимии и т. д.) стали освещаться вопросы возрастного развития ребенка, проблемы профилактики и диагностики нарушений развития, заболеваний детского возраста. Это, а также раннее (со второго курса), длительное общение со здоровыми и больными детьми в клиниках и детских учреждениях позволяло решать проблему подготовки детского врача в течение общепринятых сроков вузовского обучения. Такая постановка преподавания полностью оправдала себя как альтернатива западной медицинской школе обучения педиатрии.
Самый любимый аргумент критиков отечественной системы подготовки детских врачей: следует готовить педиатров по той схеме, как это веками осуществляется в экономически развитых странах. Но при этом, во‑первых, не учитываются российские особенности (масштабы страны, климат, состояние экономики и т. д.) и российские менталитет, традиции, обычаи, а, во‑вторых, забывают об одной «мелочи» – за рубежом такой единой службы охраны материнства и детства, как в России, которая осуществляет комплексное медико-социальное обеспечение здоровья детского населения, не имеется. Конечно, там тоже готовят специалистов‑педиатров, но готовят в системе постдипломной подготовки в течение 4 лет после получения единого врачебного диплома (7 лет обучения в ВУЗе). Таким образом, чтобы стать специалистом в области педиатрии, необходима одиннадцатилетняя подготовка.
Оправдано ли слепое копирование зарубежного опыта? Осмелимся утверждать: подготовка врачей-педиатров на специальных факультетах есть достижение отечественной медицинской мысли, ее самобытность, если хотите, ее весомый вклад в мировую систему медицинского образования (многие зарубежные коллеги говорили нам об этом). Как поздно начинать воспитание ребенка с 5 лет, а не с пеленок, так, может быть, уже не воспитать будущего специалиста, настоящего (глубокого, органичного) педиатрического мышления после 6 курса университета.
Аргументы и контраргументы за проведение реформы
1. Мировой стандарт. Главный аргумент реформаторов – что система ВОП существует во всех государствах, кроме России. По этому поводу хотелось бы сказать о том, что нет убедительных доказательств в пользу того, что европейский стандарт оказания первичной медико-санитарной помощи лучше. Ибо лучшие показатели здоровья населения и качества медицинского обслуживания в западных странах обусловлены лучшими условиями жизни населения, большими объемами финансирования здравоохранения, такой организацией работы врача, при которой он лично заинтересован в своей эффективной работе.
Во‑вторых, система ВОП многими за рубежом воспринимается далеко не как оптимальная (см. например, статью «Суперхирургический план свидетельствует – «пришел конец семейному врачу» в лондонской «Таймс» от 28 марта 2005 г.). Вот мнение известного специалиста в области организации зарубежного здравоохранения, профессора Н. Мелянченко: «…на Западе принципы работы общепрактикующих врачей сегодня уже не пользуются столь однозначной поддержкой специалистов, как это было в прошлом. По крайней мере, аналитики развитых зарубежных стран признают, что широкое внедрение последних достижений научно-технического прогресса в системе первичной помощи становится уже невозможным без консолидации технологий и организации обслуживания на основе коллективных действий медицинского персонала. В этих условиях работа независимых врачебных практик в их традиционной форме на Западе представляется многим излишне консервативной, а тенденция к развитию групповых и поликлинических форм проявляется все более отчетливо».[44]
И здесь опять уместны и справедливы слова другого эксперта – профессора И. Деревянко: «Внедрение медицинскими чиновниками семейного врача в практику российского здравоохранения проводится на фоне того, что в зарубежных странах семейные врачи начинают объединяться и работать группами (терапевт, педиатр, акушер-гинеколог и др.) по типу мини-поликлиник. Жизнь заставляет их это делать. Наши же руководители вопреки здравому смыслу стремятся к прошлому».[45]
В‑третьих, и это – главное! Все в большем числе европейских стран первичную врачебную помощь детям чаще оказывают врачи-педиатры, т. е. явно просматривается тенденция оказания первичной медицинской помощи детям по «российской модели».
Так, по данным профессора И. М. Воронцова, даже страны с многолетней историей системы врачей общей практики сегодня стали ориентироваться на первичную педиатрическую помощь. Вот недавняя статистика по США (2002): в 1999 г. обращения с детьми моложе 18 лет распределились следующим образом: 67 % – к педиатру, 26 % – к семейным врачам и 7 % – к другим специалистам. И переход семей на обслуживание детей педиатром имеет стойкую возрастающую тенденцию. Аналогичные тенденции и в Европе. Там остро не хватает педиатров, и принимаются все меры для увеличения их количества. К началу нового столетия в Европе (34 страны) было 158 млн детей и 167 444 педиатра (943 ребенка на одного врача). В зависимости от местных особенностей организации службы здравоохранения на 1 педиатра приходилось от 401 до 2094 детей. В 12 странах Европы уже функционируют системы с первичной педиатрической помощью – дети лечились только у педиатров, в 6 странах они обслуживались врачами общей практики или семейными врачами, сочетанное по выбору семьи обслуживание больных детей зарегистрировано в 16 странах. Убедительно показано, что в тех странах, где детей наблюдают и лечат педиатры, зафиксированы существенно лучшие показатели и по смертности, и по здоровью детей. В 14 странах Европы существуют и развернутые более узкие педиатрические службы – педиатры первичной помощи, специалисты по контролю развития детей, специалисты по ведению здоровых детей, школьные педиатры и т. д.
Американский Сенат уже 2 года рассматривает меры по улучшению медицинской помощи детям через создание типовых специальных учреждений специализированной помощи детям – «Медицинский дом ребенка», где будут сконцентрированы врачи-педиатры, некоторые детские специалисты, диагностические кабинеты и службы по медицинскому просвещению родителей и самих детей по вопросам гигиены, питания, антиалкогольного и антитабачного воспитания. Чем же это не вариант нашей детской поликлиники?
2. Другой аргумент в пользу ВОП заключается в следующем: «Сегодня врачи общей практики лучше подготовлены, чем участковые врачи, которые обучаются в одногодичной интернатуре, а врачи общей практики – в двухгодичной ординатуре».[46] Аргумент весьма спорный, ибо, если ввести в номенклатуру специальность «участкового терапевта» и «участкового педиатра», и готовить этих специалистов целенаправленно к работе в первичном звене, то проблема будет решена без болезненного реформирования. По крайней мере, мы давно убеждены в том, что необходимо вводить специальность участкового педиатра (педиатра первого контакта, педиатра общей практики) и готовить его в медицинском ВУЗе на кафедрах социальной и поликлинической педиатрии (амбулаторной педиатрии).
3. Проводники реформы убеждают общественность в том, что с введением ВОП резко повысится качество первичной врачебной медицинской помощи, поскольку получив госзаказ на обслуживание семьи, врач общей практики может стать личным доктором семьи. Такой доктор, в отличие от прикрепленного к поликлинике, должен быть доступен пациенту 24 часа в сутки.[47]
Комментируя это утверждение, стоит отметить, что здесь происходит подмена функции врача общей практики функцией семейного врача. Следует четко понимать, что семейный доктор и врач общей практики (как, впрочем, участковые терапевты и педиатры) осуществляют первичную медицинскую помощь, т. е. работают в области семейной медицины, семейной медицинской практики. Но: семейного врача нанимает (заключает контракт, платит деньги) семья, а врача общей практики – государство (муниципалитет). В связи с этим врач общей практики никогда ночью не пойдет по вызову семьи, резонно заявив, что это функция «скорой помощи».
Изъяны предложенной реформы
Почему, на наш взгляд, преждевременна, непродуктивна и даже, если хотите, разрушительна по своей сути передача первичной педиатрической помощи врачу общей практики (семейному врачу)? Приведем наиболее важные с нашей точки зрения соображения.
Первое. Введение института ВОП противоречит положениям Конвенции о правах ребенка. Нарушается требование Конвенции о том, что во всех действиях, принимаемых государством в отношении детей, первоочередное внимание должно уделяться наилучшему обеспечению интересов ребенка (п. 1 ст. 3); не существует ни одного аргумента в пользу «заинтересованности» детей перейти из системы педиатрической службы в систему обслуживания врачом общей практики. В соответствии с Конвенцией (ст. 4) Российская Федерация обязалась обеспечивать права детей в максимальных рамках имеющихся ресурсов. Ликвидация педиатрической службы является нарушением этой нормы, т. к. направлена на минимизацию этих рамок.
Второе. Инфраструктуры для осуществления семейной медицинской практики в стране не имеется. В программе перехода на систему ВОП полностью отсутствует финансовое обоснование. А вопросов, связанных с финансированием, немало, и прежде всего – о том, какие средства потребуются на повышение заработной платы врачам общей практики, на переучивание участковых терапевтов и педиатров, на оснащение офисов общей практики.
Легко подсчитать, из расчета 150 млн жителей и 1200 человек нагрузки на врача общей практики, что потребуется более 120 тыс. таких специалистов, а их в стране по самым оптимистичным подсчетам только около 4 тыс. Очевидно, что создание указанной инфраструктуры – весьма дорогой экономически и весьма продолжительный по времени проект. И передача в этих условиях функции врача-педиатра врачу общей практики может нанести непоправимый вред профилактической и лечебной составляющей медицинского обслуживания детей, что, следовательно, крайне отрицательно скажется на состоянии здоровья детского населения.
Третье. Превращение педиатра в узкого специалиста, исключение его из первичного звена оказания медицинской помощи детям несомненно скажется со знаком минус на ее качестве. Приведем только один аргумент. Заболевший ребенок попадает к педиатру по направлению ВОП. Нетрудно предположить, что у педиатра может быть очередь, а также он территориально может находиться достаточно далеко от офиса ВОП. В этих условиях вероятность возникновения кризисных ситуаций в состоянии здоровья ребенка, а то и его гибели значительно увеличится.
Четвертое. Вызывает серьезные возражения, даже опасения система педиатрической подготовки врача общей практики из врача-лечебника и его лечебной подготовки из врача-педиатра. На наш взгляд, это иллюзия, что можно в течение полугода осуществить такую трансформацию. Ведь общепризнанно, что полноценного специалиста в области семейной медицины можно подготовить при самом минимальном сроке за 2 года после окончания медицинского ВУЗа. И опять же экономика страны вряд ли готова к таким затратам.
Пятое. Передача функций врача-педиатра врачу общей практики, по существу, потребует ликвидации педиатрических факультетов и подготовки врачей-педиатров в системе постдипломной подготовки. Зачем отказываться от хорошо зарекомендовавшего себя, по сути выдающегося отечественного опыта?
Шестое. По вопросам педиатрии уровень квалификации врача общей практики, по сравнению с уровнем квалификации педиатра, всегда будет ниже. Вот, к примеру, мнение профессора детской хирургии из Петрозаводска И. Григовича: «Будучи в командировке в США, я встречался со специалистами в двух университетских клиниках в штате Вермонт и Нью-Гемпшир. Из этих бесед выяснилось, что наибольшее количество диагностических и тактических ошибок у детей допускают именно семейные врачи. Ну не может и не сможет семейный врач расписать правильное питание и уход для ребенка грудного возраста, знать особенности течения острых хирургических и соматических заболеваний у младенцев!».[48]
Можно смело постулировать следующее утверждение. Для накопления опыта диагностики и лечения и поддержания знаний на должном уровне для педиатра (и врача любой специальности) объект медицинской деятельности должен быть достаточно однороден. «Разбавление» контингента пациентов педиатра взрослыми больными приведет к резкому снижению частоты «встречаемости» случаев той или иной детской патологии в его практике и снижению или утрате напрямую зависящего от нее опыта диагностики и лечения.
Седьмое. Нельзя сбрасывать со счета социальную составляющую обсуждаемой реформы. В ракурсе обсуждаемого реформирования педиатрической службы врач-педиатр по своей сути становится узким специалистом. Следовательно, легко прогнозировать, с учетом опыта развития специализированной помощи населению России в последние годы, коммерциализацию педиатрической помощи. В итоге она станет менее доступной. Прогнозируемое резкое повышение коммерциализации педиатрической помощи приведет к еще большему расслоению населения по признаку «возможности или невозможности» получения платных педиатрических услуг. Следует предвидеть возрастание среди значительной части родителей эффекта «понимания несправедливости в отношении собственных детей», что будет способствовать широкому росту их недовольства и протеста против социальной политики власти. В современных социально-экономических условиях этого допустить нельзя.
Заключение
Изложенные выше соображения о нецелесообразности передачи функций участкового педиатра ВОП не новы, неоднократно и продолжительное время высказывались врачебной и педиатрической общественностью в СМИ, на профессиональных форумах. Только в последнее время о неприемлемости данной реформы было заявлено на Всероссийской научно-практической конференции, посвященной 10‑летию Союза педиатров России (июнь, 2004), на Юбилейной, посвященной 60‑летию сессии РАМН, обсудившей проблемы охраны здоровья детей (декабрь, 2004), на Х съезде педиатров России (февраль, 2005). В Исполком Союза педиатров России поступили отклики на Приказ № 84 более чем из 30 региональных отделений. Ни в одном из них не имеется даже намека на согласие с его идеологией, сутью и содержанием.
Следовало бы помнить и о том, что по мнению ВОЗ (Конференция ВОЗ по первичной медико-санитарной помощи, Алма-Ата, 1978 г.), в России в первой половине ХХ в. была создана лучшая в мире система детского здравоохранения, обеспечивающая быструю, квалифицированную, бесплатную помощь детям уже с первого дня болезни.
Говоря о нашей позиции, подчеркнем: мы также за реструктуризацию первичной медицинской помощи детям, в ней действительно накопился чрезмерный груз проблем. Наши предложения в контексте поднятой в статье проблемы сводятся к следующему.
1. Считаем целесообразным создавать службу ВОП по двум направлениям: 1) для взрослого населения; 2) отдаленных и малонаселенных районов, где он обслуживает взрослых и детей.
2. Как вариант института ВОП использовать групповой (бригадный) метод, когда первичную медико-санитарную помощь населению оказывает группа специалистов – терапевт, педиатр, акушер-гинеколог.
3. Узаконить как самостоятельную специальность участкового педиатра (педиатра первого контакта, педиатра общей практики).
4. Специально готовить педиатра в медицинском ВУЗе для работы в первичном звене на специализированных кафедрах (поликлинической и социальной педиатрии).
Очерк 6
Качество жизни в педиатрии: понятие, методологические подходы и возможности использования
А. А. Баранов, В. Ю. Альбицкий, И. В. Винярская
В последние десятилетия понятие «качество жизни» (КЖ) стало неотъемлемой частью здравоохранения, прочно вошло в клинические и медико-социальные исследования. В зарубежной педиатрии показатель КЖ активно используется в популяционных исследованиях для разработки возрастно-половых нормативов, осуществления мониторинга различных контингентов детей, оценки эффективности профилактических мероприятий, определения комплексного влияния хронических заболеваний на детей. В клинической медицине показатель КЖ входит в стандарты обследования и лечения больных, с его помощью осуществляют индивидуальный мониторинг в процессе лечения больного, оценивают эффективность терапии и прогноз заболевания. Критерий КЖ является неотъемлемым элементом рандомизированных клинических исследований и фармакоэкономических расчетов. По мнению зарубежных ученых, КЖ детей может служить конечной точкой в оценке эффективности медицинских вмешательств в области профилактики, лечения и реабилитации.
Основой для формирования современных представлений о КЖ в медицине является определение здоровья, которое было дано ВОЗ в 1948 г.: «здоровье это состояние полного физического, психического и социального благополучия, а не просто отсутствие болезней и физических недостатков».
ВОЗ были разработаны основополагающие критерии качества жизни человека конца ХХ в., которые лежат в основе современных представлений об этом показателе: физические, психологические, уровень самостоятельности, общественная жизнь, окружающая среда и духовность.
– Физические: сила, энергия, усталость, боль, дискомфорт, сон, отдых.
– Психологические: положительные эмоции, мышление, изучение, запоминание, концентрация внимания, самооценка, внешний вид, негативные переживания.
– Уровень независимости: повседневная активность, работоспособность, зависимость от лекарств и лечения.
– Общественная жизнь: личные взаимоотношения, общественная ценность субъекта, сексуальная активность.
– Окружающая среда: благополучие, безопасность, быт, обеспеченность, доступность и качество медицинского и социального обеспечения, доступность информации, возможность обучения и повышения квалификации, досуг, экология.
– Духовность: религия, личные убеждения.
Таким образом, КЖ является многомерной конструкцией, включающей в себя информацию об основных составляющих благополучия человека.
Традиционно состояние здоровья человека оценивалось только по объективным клиническим и лабораторно-инструментальным данным, что соответствует доминирующей биомедицинской модели.
В то же время, еще в 1959 г. R. Dubo высказал мнение, что здоровье и болезнь нельзя свести к понятиям анатомии, физиологии или психическим характеристикам. Единственным мерилом здоровья, на его взгляд, признается способность индивида функционировать приемлемым образом для него самого и для группы, частью которой он является. Таким образом, должна учитываться внутренняя оценка состояния, данная самим человеком, и у этой оценки появляются шансы стать общественно нормативной.
Многочисленные исследования, проведенные в США, Великобритании и Франции, позволили установить, что субъективные взгляды человека могут быть далеки от медицинской точки зрения. Было установлено, что самый значимый фактор – самооценка здоровья. Оказалось, что субъективное понятие здоровья играет большую роль, чем объективные показатели, т. е. представление людей о своем здоровье оказывается важнее самого «здоровья». Осознанный недуг – это не просто фактические когнитивные признаки нарушения здоровья, но также совокупность определенных нарушений, боли, утомления, страхов, чувства опасности и беспомощности.
По мнению ряда ученых, интегральной характеристикой здоровья является оценка КЖ. С 70‑х гг. ХХ в. под «здоровьем» чаще стали понимать такую форму жизнедеятельности, которая обеспечивает необходимое КЖ и достаточную ее продолжительность.
В педиатрии нет единого определения КЖ. По определению J. Bruil (1998), «качество жизни это восприятие и оценка ребенком различных сфер жизни, имеющих для него значение, и те ощущения, которые связаны для него с проблемами в функционировании».
Детская онкологическая группа определяет качество жизни как «многокомпонентную конструкцию, основанную как на объективных, так и на субъективных данных, включающую (но не ограниченную этим) социальное, физическое и эмоциональное функционирование ребенка и/или его или ее семьи». Или, например, КЖ, связанное со здоровьем, может быть определено «индивидуальным удовлетворением уровнем функционирования по сравнению с идеалом» (Varni J. W. и соавт., 2005; 2006).
По определению А. А. Новика и соавт. (2008), «качество жизни ребенка это интегральная характеристика физического, психологического и социального функционирования здорового или больного ребенка, основанная на его субъективном восприятии и/или субъективном восприятии родителей или других лиц из ближайшего окружения ребенка». На наш взгляд, это наиболее удачная и понятная дефиниция.
Концепция исследования КЖ является одним из образцов прогрессивного методологического подхода, основанного на принципах доказательной медицины, соединяющего как известные клинические традиции, так и новые взгляды и технологии здравоохранения.
В настоящее время в мире существует более 50 научных групп и институтов, занимающихся разработкой методов исследования КЖ. Создано несколько сотен методик, которые различаются как по объему, так и по спектру охвата аспектов этого понятия. Обилие методик имеет и негативную сторону, так как существенно затрудняет сравнение результатов и определение их достоверности в исследованиях, посвященных одной и той же проблеме.
С целью систематизации деятельности по изучению КЖ в 1995 г. во Франции был создан MAPI Research Institute, который координирует исследования в этой области, утверждает разработанные опросники и рекомендует их к применению. С 1992 г. выходит специальное издание «Журнал исследований качества жизни» («Quality of Life Research Journal»).
Пожалуй, одной из самых трудных задач в изучении КЖ, которая стояла перед исследователями, являлась необходимость создания инструмента, с помощью которого можно было бы количественно оценить такую характеристику, как качество.
Без цифровых значений невозможно проведение статистического анализа, установление корреляционных связей с клинико-функциональными и инструментальными показателями, оценка динамики, сравнение с результатами других исследований.
В 80–90 г. ХХ в. активно отрабатывалась методология оценки КЖ, на базе которой создано большинство международных инструментов, и придерживаться которой рекомендуется при разработке новых.
Основными инструментами для изучения КЖ в современной медицине являются стандартизированные опросники, разработанные с помощью психометрических методов.
Опросники по оценке КЖ составлены в форме тестов. Ответы могут носить бинарный характер («да»/«нет»), быть вариантами многопунктовой шкалы Ликерта (типа от «всегда» до «никогда») или представлять из себя визуальные аналоговые шкалы, к примеру, отрезки от 0 до 100 %, на которых опрашиваемому предлагается сделать отметку о выраженности изучаемого признака.
По назначению инструменты изучения КЖ делятся на общие и специальные. Общие опросники разработаны для оценки аспектов в целом, без учета определенной патологии, поэтому могут использоваться в популяционных исследованиях с целью выработки нормативов и выявления изменений КЖ в группах риска и группах с хроническими заболеваниями, а также для оценки эффективности программ здравоохранения.
Специальные опросники созданы для изучения КЖ больных, относящихся к определенной группе заболеваний, или имеющих конкретную нозологическую форму, они особенно чувствительны к изменениям показателей на фоне проводимого лечения за относительно короткий промежуток времени, в связи с чем их применяют для оценки эффективности метода лечения и испытаний фармакологических препаратов.
Опросники могут представлять из себя профиль – несколько шкал, описывающих разные параметры КЖ, или индекс – единое цифровое значение. Последние чаще всего используются в клинико-экономических исследованиях, в частности, для расчета QALY (quality-adjusted life-years – качественно сохранные годы жизни).
Согласно современной методологии опросники должны удовлетворять ряду требований.
Во‑первых, они должны быть универсальными (интегральными), то есть включать в себя все аспекты КЖ. Каждый аспект находит отражение в определенной шкале опросника, сформированной из ряда вопросов.
Во‑вторых, опросники должны иметь хорошие психометрические свойства.
Надежность (точность измерения) – вероятность отклонения случайной ошибки при использовании методики. Надежность оценивается с помощью определения воспроизводимости и внутреннего постоянства. Воспроизводимость определяется при двукратном заполнении опросников и отражает способность методики давать одинаковые результаты при одних и тех же условиях эксперимента – тест = ретест. Внутреннее постоянство оценивают путем вычисления коэффициента a-Кронбаха, который должен быть не меньше 0,7.
Валидность (достоверность) – способность опросника достоверно измерять именно ту характеристику, которая в нем заложена. Существует несколько вариантов валидности:
– внешняя – соответствие результатов данной методики и методики, валидность которой уже доказана;
– конструктивная – вклад каждого из разделов в итоговый показатель качества жизни (например, методом факторного анализа);
– дискриминативная – возможность различия в результатах с применением методики при различной степени тяжести заболевания.
Чувствительность – способность опросника выявлять изменения показателей КЖ в соответствии с возможными изменениями в состоянии респондента, т. е. достоверную динамику даже при незначительной выраженности.
В‑третьих, опросники должны быть краткими и простыми для понимания вне зависимости от возраста и уровня образования респондента.
Таким образом, наиболее достоверную и полную информацию о КЖ, связанным со здоровьем, можно получить, применяя методики с высокой валидностью, надежностью и чувствительностью.
Для того, чтобы использовать международный инструмент оценки КЖ в новой языковой популяции, необходимо произвести процедуру его культурной и языковой адаптации с последующей валидацией (проверкой психометрических свойств).
Конец ознакомительного фрагмента.
УЧАСТКОВЫЙ ПЕДИАТР СПРАВОЧНОЕ РУКОВОДСТВО ^>ЕНИКС
Серия «Медицина для вас» Участковый педиатр. Справочное руководство Под ред. М.Ф. Рзянкиной, В.Г. Молочного Рекомендовано Департаментом образовательных медицинских учреждений и кадровой политики М3 РФ в качестве учебного пособия для системы послевузовской подготовки врачей-педиатров Ростов-на-Дону «Феникс» 2005
—удк-бтвчг53.(035;3) ’ БК 57.3я2------- КТК 36 —> /У У 90/? •2 Авторский коллектив: / Рзянкина Марина Федоровна — кандидат медицинских наук, доцент, заведующая кафедрой поликлинической педиатрии ДВГМУ; Молочный Владимир Петрович — доктор медицинских наук, профессор, заведующий кафедрой детских инфекционных болезней, проректор ДВГМУ по лечебной работе; Дьяченко Владимйр Гаврилович — доктор медицинских наук, профессор кафедры общественного здоровья и здравоохранения ДВГМУ; Андрюшкина Елена Николаевна — районный педиатр Желез- нодорожного района г. Хабаровска, ассистент кафедры поликлини- ческой педиатрии. Рецензенты: Л.П. Чичерин — заведующий сектором охраны материнства и детства НИИ им. Н.А. Семашко РАМН, доктор медицинских наук. А.Г. Грачева — профессор кафедры поликлинической педиат- рии РМАПО, доктор медицинских наук, профессор У 90 Участковый педиатр : Справочное руководство / Под ред. М.Ф. Рзяиинной, В.Г. Молочного. — Ростов и/Д. : Фе- никс, 2005. — 313 с. : — с ил. (Медицина для вас). ISBN 5-222-06629-0 В учебном пособии «Участковый педиатр: Справочное ру- ководство» представлены принципы оценки и условия со- хранения здоровья подрастающего поколения. Руководство выполнено в виде свода справочно инструктивных материа- лов с использованием приказов М3 РФ, методических писем кафедр вузов России с комментариями и примерами. Пред- назначено для врачей-педиатров, клинических ординаторов, врачей-интернов. УДК 616-053.(035.3) ББК 57.3я2 ISBN 5-222-06629-0 h Q Q С П © Коллектив авторов, 2005 ® © Оформление: изд-во «Феникс», 2005 ГОУ ВПО ДЗГМУ. сзздмэй ' гХэбаровск
СОДЕРЖАНИЕ ПРЕДИСЛОВИЕ ВВЕДЕНИЕ ГЛАВА 1. СОСТОЯНИЕ ЗДОРОВЬЯ ДЕТЕЙ 1.1. Здоровье детей как понятие....................13 1.2. Репродуктивное здоровье населения............. 15 1,3. Тенденции физического и психического здоровья детей 16 1.4. Заболеваемость, инвалидность и смертность........17 1.5. Основные факторы, влияющие на здоровье детей.....18 ' ГЛАВА 2. ФАКТОРЫ, ОБУСЛОВЛИВАЮЩИЕ J И ХАРАКТЕРИЗУЮЩИЕ ЗДОРОВЬЕ ДЕТЕЙ 2.1. Критерии комплексной оценки состояния здоровья...20 2.2. Отклонения в онтогенезе............,..........20 2.2.1. Генеалогический анамнез............... 20 2.2.2. Пример составления генеалогического дерева ....21 2.2.3. Оценка генеалогического анамнеза........21 23. Параметры социального анамнеза.................22 2.3.1. Оценка социального анамнеза, выделение групп риска.................................. 22 2.4. Оценка акушерско-биологического анамнеза......22 2.4.1. Определение степени перинатального риска...23 2.4.2. Группы направленности риска у детей.....27 2.4.3. Поисковая таблица для определения риска патологии у детей...................... 28 2.4.4. Пример определения степени и направленности перинатального риска......................... 12 2.4.5. Лист учёта и реализации факторов риска.....33 ГЛАВА 3. ФИЗИЧЕСКОЕ РАЗВИТИЕ ч 3.1. Определение возраста детей.......................34 3.2. Методика антропометрических исследований.........34 3.3. Оценка физического развития новорожденного.......37 »Ц - 3.3.1. Основные параметры физического развития ». . ./ новорожденного в зависимости от гестационного возраста (М+о)........................................ 38 ' 3.3.2. Оценочная таблица зрелости............ 40 КШУ 3.3.3. Оценочная таблица физического развития новорожденных......................................... 42 3.3.4. Клинико-диагностические признаки внутриутробной гипотрофии у новорожденных.....................43 3.4. Прибавка массы и дайны тела.....-.............44 3.5. Оценка уровня стигмата ацчл...................44 3.6. Индивидуальная оценка физического развития детей.45 3.6.1. Центильный метод краткая характеристика.45 3.6.2. Пример индивидуальной оценки физического развития..................................... 47 3.7. Оценочные центильные таблицы физического развития детей :.......................................48 3.8. ОценКа уровня биологической зрелости.............56 Д « з
3.8.1. Оценка уровня биологической зрелости по срокам прорезывания постоянных зубов...................56 3.8.2. Оценка уровня биологической зрелости по вторичным половым признакам. Оценка репродуктивного здоровья ....57 3.8.3. Возрастные нормативы развития вторичных половых признаков у детей...............................60 ГЛАВА 4. НЕРВНО-ПСИХИЧЕСКОЕ РАЗВИТИЕ 4.1. Контроль за динамикой НПР детей раннего возраста..61 4.2. Показатели нервно-психического развития детей первого года жизни.............................................61 4.3. Методика определения уровня нервно-психического развития детей первого года жизни.......................... 61 4.4. Показатели нервно-психического развития детей второго года жизни........................................ 84 4.5. Методика определения уровня нервно-психического развития детей второго года жизни......................84 4.6. Показатели нервно-психического развития детей третьего года жизни............................... 91 4.7. Методика определения уровня психического развития детей третьего года жизни..............................91 4.8. Алгоритм определения групп развития.......... 95 4.9. Качественная и количестенная оценка НПР у детей.,.96 4.10. Сроки и параметры психометрии у детей первых трех лет жизни.................................... 96 4.11. Примеры для оценки НПР........................... 964.12. Параметры нервно-психического развития детей 4-6 лет.................................... 101 4.13. Анкета для выявления особенностей нервно-психического здоровья и развития детей от 4 до 6 лет......... .103 4.14. Определение нервно-психического развития ребенка 4-6лет ..104 4.15. Оценка нервно-психического состояния и развития школьников 7-15 лет................................106 Л•/ЛхТкЛЛгж Л ЛЛ<-_>Л1Лх_^ Л Л_>Л Л Л ДЛ.Х^ч_г Л ГЛАВА 6. ФУНКЦИОНАЛЬНОЕ СОСТОЯНИЕ ОРГАНОВ И СИСТЕМ 6.1. Параметры поведения.......................... ПО 6.2. Безусловные рефлексы грудного ребенка.........111 6.3. Методика определения безусловных рефлексов....112 6.4. Сроки выявления безусловных рефлексов у доношенных детей...................................118 6.5. Частота дыхания у детей..................... 118 6.6. Нижние границы легких у детей.................119 6.7. Средние характеристики частоты пульса у детей..120 6.8. Границы относительной сердечной тупости при перкуссии 120 6.9. Измерение артериального давления..............120 6.9.1. Величины поправок к показателям систолического АД, полученным при использовании стандартной манжеты (мм рт.ст.)...................:........121 4
6.9.2. Оценочные таблицы артериального давления у детей....................................... 121 6.10.Возрастные показатели гемограммы...............123 6.11. Абсолютное число форменных элементов белой крови ..125 6.12. Показатели иммунограммы у здоровых людей различного возраста................................ 125 6.13. Биохимические показатели сыворотки крови, мочи у детей.......................<.................126 6.14. Исследование мочи..............................128 6.15. Исследрвание кала..............................129 6.16. Оценка копрологического исследования......... 130 6.17. Нормальный мшфобный состав испражнений.........131 ГЛАВА 7. ОПРЕДЕЛЕНИЕ ГРУППЫ ЗДОРОВЬЯ У ДЕТЕЙ 7.1 Характеристика групп здоровья...................132 7.2 Инструкция по отнесению детей в группы здоровья.134 7.3 Схема определения группы здоровья...............136 ГЛАВА 8. ПРИНЦИПЫ ОФОРМЛЕНИЯ МЕДИЦИНСКОЙ ДОКУМЕНТАЦИИ О СОСТОЯНИИ ЗДОРОВЬЯ ДЕТЕЙ 8.1 Первый дородовой патронаж........................149 8.1.1. Пример первого дородового патронажа.'....150 8.2 Карта второго дородового патронажа..............151 8.3 .Первичный патронаж новорожденного..............151 . 8.3.1.Прогнозирование риска гипогалактии.......152 8.3.2. Пример первичного патронажа новорожденного... 154 8.4 Диспансерный эпикриз............................155 8.4.1. Пример диспансфного эпикриза в возрасте 12 месяцев—156 8.5 .Эпикриз этапный....„............................158 8.5.1. Пример этапного эпикриза............... 158 8.6 .Эпикриз на ребенка, состоящего на «Д» учете по форме 30..........................'.........160 8.6.1. Пример эпикриза на ребенка, стоящего на «Д» учете по форме 30......................... 160 8.7 . Эпикриз на ребенка, оформляемого в дошкольное организо- ванное учреждение.................................. 162 8.7.1. Прогностическая таблица для определения риска срыва адаптации у детей раннего возраста.......163 8.7.2. Прогностическая таблица для определения исхода адап- тации у дошкольников при поступлении в детский сад 165 8.7.3. Прогностическая таблица определения адаптации перво- классника ......................................166 8.7.4.3аключение по прогнозу адаптации............167 8.7.5 Пример эпикриза на ребенка, оформляемого детский сад..................................... 168 8.8. Подготовка ребенка к поступлению в детское учреждение 1 0 8 9 Диагностика готовности к обучению в школе........J171 8.9.1. Критерии готовности ребенка к обучению в школе... 171 8.101 Инструкция по проведению психофизиологического обследования...................................... 173 5
8.10.1. Тест Керна-Йерасека........„...........173 8.10 2. Оценка результатов теста Керна-Йерасека..175 8.1 f. Методика исследования качества звукопроизношения (наличие или отсутствие дефектов звукопроизношения).Т1 8.12. Типовая схема переводного эпшфиза на ребенка, ' достигшего возраста 18 лет.........................178 8.12.1. Лист углубленного осмотра...............178 8.12.2. Пример переводного эпикриза на подростка.179 8.12.3. Данные углубленного осмотра (пример)....180 8.13. Рекомендации (схема).........................181 8.13.1. Пример рекомендаций....................181 8.14. План диспансерного наблюдения (схема).........182 8.14.1. Пример плана диспансерного наблюдения (первичный врачебно-сестринский патронаж)........182 8.15. Содержание унифицированной записи педиатра в форме № 112/у.....................................182 ГЛАВА 9. РЕКОМЕНДАЦИИ ПО НАБЛЮДЕНИЮ ЗА СОСТОЯНИЕМ ЗДОРОВЬЯ ДЕТЕЙ, ПРОФИЛАКТИКА ПОГРАНИЧНЫХ СОСТОЯНИЙ 9.1. Примерные возрастные режимы детей раннего и дошкольно- го возраста..........................................186 9.2. Питание детей................•...................187 9.2.1. Принципы грудного вскармливания.........’...187 9.2.2. Принципы кормления ребенка после выписки из ро- дильного дома...'................................187 9.2.3. Советы врача и медсестры кормящей женщине...190 9.2.4. Определение достаточности грудного молока. Способы стимуляции лактации................,.....191 9.2.5. Осложнения, возникающие во время кормления ребенка Жю...............................................198 Среднесуточный объём рациона в зависимости от возраста................................ 199 9.2.7. Естественное вскармливание. Режим кормления.200 9.2.8. Организация прикорма при естественном вскармливании 200 2.9. Правила введения прикорма..................203 9.2.10. Смешанное и искусственное вскармливание. Характе- ристика смесей...................................205 9.2.11. Организация смешанного и искусственного вскарм- ливания .........................................212 9.2.12. Оценка адекватности питания. Показания к расчету питания.................. .’....................214 9.2.13. Пример расчета и коррекции питания ребенка, находящегося на искусственном вскармливании........215 9.2.14. Среднесуточные нормы физиологических потребностей • пищевых веществах и энергии для детей первого года жизни 217 9.2.15. Рецептура и способы приготовления блюд для детей первого года жизни.........................218 9.2.16. Организация питания детей в возрасте . от 1 года, до 17 лет..............................220 9.2.17. Потребность детей раннего, дошкольного и школьного
возраста в основных пищевых веществах и энергии в сутки.........................................221 9.2.18. Объем блюд в граммах на день для детей ясельного и дошкольного возраста.......................222 9.2.19. Рекомендуемый объем порций для детей шкального возраста '...................................223 9.2.20. Примерный суточный набор продуктов для детей 223 9.2.21. Основные источники белка................224 9.2.22. Основные источники жира.................224 9.2.23. Основные источники углеводов............225 9.2.24. Основные источники витамина Аир каротина...226 9.2.25. Основные источники витамина В1..........227 9.2.26. Орновные источники витамина В2..........227 9.2.27. Основные источники витамина С...........228 9.2.28. Основные источники'железа...............229 9.2.29. Основные источники кальция..............229 9.2.30. Основные источники фосфора..............230 9.2.31. Основные источники магния...............231 9.2.32. Потери пищевых веществ при основных видах тепловой обработки продуктов...........................231 9.2.33. 3амена продуктов по основным пищевым веществам.232 9.3. Физическое воспитание детей............................235 9.3.1. Методика проведения тактильного (материнского) массажа......................"...235 9.3.2. Примерные комплексы гимнастики и массажа для занятий физкультурой с детьми раннего возраста.....237 9.3.3. Примерные комплексы гимнастики для занятий с детьми второго и третьего года жизни..........240 9.3.4. Примерные комплексы упражнений для детей дошколь- ного возраста от 3 до 4 лет................... 242 9.3.5 Приемы массажа и гимнастические упражнения, обя- зательные для обучения матери в условиях детской поли- клиники ...................................... 243 9.3.6. Принципы подбора упражнений и массажа в зависимости от возраста, уровня развития и состояния здоровья ребенка 243 9.3.7.3акаливание детей раннего возраста;.......244 9.3.8. 3акаливающие мероприятия, осуществляемые в повсед- невной жизни....................................246 9.3.9. Примерные комплексы закаливающих мероприятий для детей разного возраста......................248 9.3.10. Дополнительные методы закаливания.......250 9.3. И. Контроль за влиянием средств физического воспитания 251 9.3.12. Распределение учащихся по медицинским группам..252 9.3.13. Возрастные нормы для начала занятий спортом ..259 9.3.14. Примерные сроки возобновления занятий физкультурой от начала посещения школы после некоторых заболеваний и травм...................260 9.4. Медицинские аспекты воспитания детей............263 9.4.1 .Воспитание детей раннего возраста........263 9.4.2.Воспитание новорожденного ребенка.........263 7
9.4.3.Воспитание ребенка в возрастном диапазоне от месяца до 3 месяцев..........................264 9.4.4.Воспитание ребенка от 3 до 6 месяцев......264 9.4.5.Воспитание ребенка от 6 до 12 месяцев.....266 9.4.6.Воспитание и занятия с ребенком второго года жизни.268 9.4.7.Воспитание и занятия с ребенком третьего года жизни. 270 9.4.8.Такгика врача-педиатра после оценки нервно-психического развития детей до трех лет..272 9.4.9.Рекомендации по коррекции отклонений в нервно-психи-ческом развитии и поведении детей 4-6 лет. 272 9.5. Сроки осмотра детей врачами-специалистами и сроки лабораторных исследований.....................................276 9.6. Специфическая профилактика управляемых инфекционных заболеваний........................................ 278 9.6.1. Национальный календарь профилактических прививок...................................... 278 9.6.2. Календарь профилактических прививок по эпидемическим показаниям........................279 9.6.3. Туберкулинодиагностика...................280 9.6.4. Основные положения об организации и проведении профилактических прививок.....;.... 282 9.6.5. Г1остоянные и временные противопоказания при введении вакцин календаря прививок..........284 9.6.6. Ложные противопоказания к проведению профилактических прививок..............;........286 9.6.7. Государственные гарантии права граждан на социальную защиту при возникновении поствакцинальных осложнений................... 286 9.6.8. Тяжелые вакцинальные реакции в зависимости от вида вакцин и сроков вакцинации............ 288 9.6.9. Дифференциальная диагностика поствакцинальных осложнений..............................289 9.7. Сроки инкубационного периода.................. 290 9.7.1. Сроки инкубационного периода при воздушно-капельных инфекциях.......................290 9.7.2. Сроки инкубационного периода при желудочно-кишечных инфекциях....................291 9.7.3. Правила допуска в коллектив больных, перенёсших воздушно-капельные инфекции...................292 9.7.4. Правила допуска в коллектив больных, перенёсших кишечные инфекции.............................293 9.7.5. Мероприятия в отношении лиц, общавшихся с инфек- ционными бальными в семье и детском учреждении .......294 9.7.6.Методы обеззараживания в очаге инфекции............297 ЛИТЕРАТУРА______________..____________________________________299 ПРИЛОЖЕНИЕ Дентальные таблицы оценки физического развития................306 8
ПРЕДИСЛОВИЕ Данный труд подготовлен группой сотрудников Дальне- восточного государственного медицинского университета под редакцией доц. М.Ф. Рзянкиной и проф, Б.П. Молочного. Авторами широко использованы результаты многолетних научных исследований ДВГМУ по актуальным проблемам амбулаторной педиатрии, включая диссертационные работы и монографии. Документ разработан и с учетом дополненных и переработанных ранее изданных одноименных материалов, также известных специалистам-практикам и ученым. Актуальность рецензируемого пособия определяется тем фактом, что именно курс на приоритетное развитие амбула- торной помощи детскому и взрослому населению, является в России одним из ведущих стратегических направлений рефор- мы здравоохранения как неотъемлемой части социально-эконо- мических преобразований общества в целом. Данный постулат соответствует и стратегии ВОЗ, которая уже свыше двадцати лет рассматривает первичную медико-санитарную помощь (ПМСП) И ее составляющую - амбулаторно-поликлиническую помощь в качестве одного из ведущих инструментов достижения страте- гии здоровья для всех к 2000 году, а в настоящее время - и на начало XXI-го века. На международном совещании по ПМСП в честь 20-летнего юбилея Алма-Атинской конференции (1998 г.) также отмечалось, что причиной ухудшения состояния здо- ровья населения в определенной степени являются недостат- ки в реализации концепции ПМСП: она не была достаточно популяризирована, а работники здравоохранения не. были в достаточной степени подготовлены для ее реализации. Необходимость усиления роли превентивных меропри- ятий в нашей стране - на фоне наблюдающегося в настоящее время явного уклона в лечебную и реабилитационную помощь в ущерб профилактике - становится особо очевидной. Участ- никами многих форумов педиатров России обращалось особое внимание на важность реализации учреждениями охраны ма- теринства и детства на практике подхода «сохранения здоровья здоровых» и высказывалась тревога за свертывание профилак- тических программ сохранения и укрепления здоровья детей и подростков, озабоченность состоянием здоровья тех, кто во многом будет определять потенциал общественного здоровья страны в XXI веке. При подготовке пособия использованы приказы и инс- труктивно-методические документы М3 РФ, результаты собс- твенных, выполненных с применением комплекса современных методов исследований, изученный опыт территории. 9
Материал изложен в 9 главах, в которых детально и нагляд- но представлены: факторы, обусловливающие состояние здоро- вья детей; специфика здоровья подрастающего поколения Даль- него Востока; особенности физического и нервно-психического развития; функциональное состояние органов и систем. Работа выполнена с акцентом на предупредительные меры, проводимые на уровне учреждений первичного звена системы ОМД. Интерес представляют аспекты пока мало диагностируе- мых на местах пограничных состояний у детей, раскрыта мето- дика определения групп здоровья. Подробно освещены вопросы вскармливания и питания детей, физического воспитания. Раскрыты принципы оформления документации на всех этапах оказания медицинской помощи, начиная с дородового пат- ронажа и заканчивая переводным эпикризом по достижении па- циентом возраста 18 лет, что обеспечивает должную взаимосвязь и преемственность в организации медицинского наблюдения. Завершает публикацию список литературы: 115 приводи- мых источников в основном отражают состояние проблемы. В целом, практические работники системы ПМСП, слу- шатели курсов последипломного образования, студенты ВУЗов получают настольную книгу, способствующую совершенство- ванию дела организации и повышению качества оказываемой медицинской, в первую очередь, профилактической помощи детям. Зав. сектором охраны материнства и детства НИИ им. Н.А. Семашко РАМН, доктор мед. наук Л.П. Чичерин. 10
ВВЕДЕНИЕ Критериями, характеризующими состояние здоровья детей, являются физическое и нервно-психическое развитие, резистен- тность, функциональное состояние органов и систем, а также наличие или отсутствие острых и хронических заболеваний. В основу пособия положено последовательное рассмот- рение выше указанных критериев, позволяющих комплексно оценить состояние здоровья как отдельного ребенка, так и це- лого коллектива и определить влияние различных факторов на формирование здоровья и развития. В новом пособии представлены материалы по рациональ- ному питанию детей от периода новорожденности до школьного возраста. Значительное место уделено питанию детей первого года жизни при различных видах вскармливания, особенностям питания кормящей матери, потребностям в основных пищевых веществах и энергии, срокам введения прикорма. Особое внима- ние обращено на организацию искусственного вскармливания и использование при этом новых молочных смесей-заменителей женского молока. Рекомендации по профилактическому обслуживанию де- тей и подростков приведены в соответствии с новыми приказа- ми министерства здравоохранения Российской Федерации. Представленные нами центильные таблицы физического развития детей подготовлены на основании антропометрии свыше 3 тысяч детей, проживающих в городах и районах Ха- баровского края. Они закономерно отличаются от показателей, полученных в других регионах России, что следует учитывать врачам при проведении комплексной оценки физического раз- вития детей. В приложении приведены центильные таблицы, подготовленные А.В. Мазуриным и И.М. Воронцовым (2000г.). Основной причиной, послужившей толчком к созданию этой книги, явилось отсутствие доступного свода документов, регламентирующего работу участкового педиатра и содержащего методическую базу для осуществления должностных обязаннос- тей, хотя достаточно хорошо известно, что главной фигурой всей системы отечественной педиатрии по-прежнему остается учас- тковый педиатр. «Блокнот участкового педиатра» планируется подготовить и издать в 5-ти частях, в которых, кроме вопросов, касающихся наблюдения здорового ребенка, будут рассмотрены проблемы 2-й группы здоровья детей, принципы диспансериза- ции детей, больных хроническими заболеваниями, и вопросы медицинского наблюдения за так называемыми «организованны- ми» детьми. Авторы будут признательны читателям за высказанные замечания и предложения, которые будут способствовать улуч- шению материала, изложенного в книге. Авторы 11
СПИСОК СОКРАЩЕНИИ АД АДС - артериальное давление. - анатоксин дифтерийно-столбнячный адсор- бированный. АКДС - вакцина коклюшно-дифтерийно-столбвдчная адсорбированная. БЦЖ ВГВ ДАД жкв жпв КОЕ НПР Огр Огол опв ПК САД - вакцина туберкулезная сухая. - вакцина гепатита В. - диастолическое артериальное давление. - вакцина коревая живая. - вакцина паротитная живая. - колониобразующая единица. - нервно-психическое развитие. - окружность груди. - окружность головы. - вакцина полиомиелитная пероральная. - - прогностический коэффициент. - систолическое артериальное давление. 12
ГЛАВА 1. СОСТОЯНИЕ ЗДОРОВЬЯ ДЕТЕИ 1.1. ЗДОРОВЬЕ ДЕТЕЙ КАК ПОНЯТИЕ По мнению Ю.Е. Вельтищева, полноценное здоровье - это такое состояние организма, при котором функции его систем и органов находятся в состоянии динамического равновесия с внешней средой, отсутствуют какие-либо проя, >ления и риск бо- лезней. Здоровье человека представляет собой не только биоло- гическую, но и социальную категорию, то есть возможность осу- ществления социальных контактов на уровне семьи, коллектива, общества. Здоровье ребенка связано с уровнем его физического, умственного и функционального, развития, адекватным включе- нием в общество на каждом этапе развития. Критерии здоровья: Первый - это, прежде всего, оптимальный уровень физи- ческого, нервно-психического и интеллектуального развития, его соответствие хронологическому возрасту, причем как замед- ление, так и ускорение развития требует повышенного внимания врача или медицинского вмешательства. Второй - достаточная функциональная и социальная адап- тация ребенка, устойчивость ребенка к допустимым нагрузкам, адекватное поведение его в семье, обществе. Третий - высокая сопротивляемость по отношению к бо- лезням и неблагоприятным воздействиям среды обитания, об- щества. Четвертый - отсутствие пограничных состояний и призна- ков хронических заболеваний. Здоровье ребенка - это состояние жизнедеятельности, соответствующее биологическому возрасту ребенка, состоя- ние гармонического единства физических, интеллектуальных характеристик, адаптационных и компенсаторных реакций в процессе развития. Здоровье - это не только отсутствие болез- ней и физических дефектов, а состояние полного физического, духовного и социального благополучия (ВОЗ). Здоровье людей - это результат политики государства, создающего своим граж- данам условия относиться к своему здоровью как непреходя- щей ценности, основе продолжения рода, совершенствования и сохранения трудового потенциала. Задачи профилактической медицины - это воссоздание здоровья у здоровых по формуле: здоровые родители - здоровый образ жизни и труда - здоровый ребенок (А.М. Разумов). Дети в своем развитии переживают шесть «критических» периодов, во время которых наиболее высока вероятность пов- реждения организма и развития болезней. Наиболее драматичным периодом является этап внутри- утробного развития эмбриона (1-й триместр беременности) и 13
плода (3-й триместр беременности). В это время высока вероят- ность гибели зарождающегося организма, возникновения врож- денных аномалий и внутриутробных инфекций. Затем наступает неонатальный период (0-28 дней жизни ребенка), в течение которого реализуются недостатки ребенка к адаптации во внешней среде. В возрасте 3-6 месяцев высока час- тота присоединения инфекций вследствие ослабления материнс- кого иммунитета, дефицита витаминов, питательных веществ. В возрасте 2-4 лет происходит этап социальной адаптации, возрас- тает частота инфекций, травм. Период 5-6 лет характеризуется становлением высшей нервной системы, большинства биохи- мических параметров, первым вытяжением (ускорением роста), формированием хронических заболеваний, невротизации. Под- ростковый возраст (10-17 лет) соответствует этапу становления личности, физических и репродуктивных кондиций взрослого человека, опасен возможностями девиантного поведения, соци- альной дезадаптации. Для достижения единообразия в оценке индивидуального, здоровья детей НИИ гигиены детей и подростков РАМН реко- мендует распределять детей по пяти группам здоровья: 1 группа здоровья - здоровые дети с нормальным физи- ческим и психическим, развитием, без уродств, увечий, функци- ональных отклонений; 2 группа здоровья - дети и подростки, у которых отсутс- твуют хронические заболевания, но имеются некоторые функци- ональные и морфологические отклонения; 3 группа здоровья - дети с хроническими заболеваниями в состоянии компенсации и сохраненными функциональными возможностями; 4 группа здоровья - дети, больные хроническими заболе- ваниями в состоянии субкомпенсации со сниженными функцио- нальными возможностями; 5 группа здоровья - дети, больные хроническими заболе- ваниями в состоянии декомпенсации со значительным снижени- ем функциональных возможностей, инвалиды. Вторая группа здоровья условно подразделяется на две под- группы - «А» и «Б». В группу 2А включены дети из группы «рис- ка» -дети с неразвившейся после рождения явной клинической картиной заболевания или отклонения, но имеющие неблагопри- ятные факторы в биологическом, генеалогическом и социальном анамнезе. Дети из группы 2Б относятся к группе «высокого рис- ка» с неонатальными и другими отклонениями в состоянии здо- ровья, аномалиями конституции, реконвалесценты после острых заболеваний, с социальным, в том числе семейным, неблагопо- лучием. Ряд ученых предлагают варианты приведенной нами и общепризнанной в стране группировки, однако эти предложения не выходят пока за рамки дискуссий. 14
Показатели, характеризующие здоровье детей на уровне популяции, иные. Используются следующие критерии: уровень здоровья женщйн детородного возраста, рождаемость, младен- ческая и детская смертность, заболеваемость и болезненность детей, инвалидность детей, естественная убыль (прирост) населения, соотношение «дети-старики», продолжительность предстоящей жизни, эпидемическая обстановка на территории, войны Эмиграция населения, экономическое положение семьи. Таблица 1.1 Пока атели Годы 1980 1987 1992 1997 2001 Родилось на 1000 населения 15,9 17,2 10,8 8,6 '9,1 Умерло на 1000 населения 11,0 10,5 12,1 13,8 15,6 Прирост населения + 4,9 + 6,7 -1,3 -5,2 -6,5 Число детей у 1-й женщины 1.9 2,2 1,6 1,2 1,3 Демографические показатели в РФ за 20 лет Как видно из таблицы 1.1, за последние 10 лет в России на- блюдается естественная убыль населения, причем это. связано с резким снижением числа детей у 1-й среднестатистической жен- щины детородного возраста. 1.2. РЕПРОДУКТИВНОЕ ЗДОРОВЬЕ НАСЕЛЕНИЯ В структуре населения Российской Федерации женщины составляют более 53 %. Среди них 36 млн. (45,7 % от числа жен- ского населения) находятся в детородном (репродуктивном) воз- расте (15-49 лет), то есть способны к выполнению важнейшей биологической и социальной функции - воспроизводству по- томства. Как свидетельствуют данные официальной статистики, ухудшение показателей воспроизводства населения происходит на фоне понижения качества здоровья женщин, которое вызва- но сложным комплексом неблагоприятных факторов. В России сформировались высокие уровни общей заболеваемости жен- щин (1200-1600 на 1000 женщин), заболеваемости болезнями женских половых органов (у 70% женщин в возрасте 25-29 лет и у 100% в возрасте 30-39 лет) и наблюдается ежегодный рост уровня осложненной беременности (анемии, болезни системы кровообращения, мочеполовой системы, поздние токсикозы беременности) и снижение числа нормальных родов. По самым скромным оценкам, более 12 % женщин фертильного возраста 15
являются бесплодными. В конце 1990-х годов выработалась стойкая установка на малочисленную семью с двумя и даже с одним ребенком, в связи с чем показатель рождаемости оказался на очень низком уров- не, что ставит под сомнение формирование трудовых ресурсов в ближайшие 15-25 лет. Анализ данных регистрации числа бере- менностей и их исходов показывает, что число беременностей в динамике в течение 90-х годов снизилось более чем на 21% при параллельном снижении числа родившихся живыми, числа абор- тов, мертворождений, умерших на первом году жизни. Процент суммы репродуктивных потерь в течение анализируемого перио- да остается почти на одном и том же уровне - от 62,1% до 72,4% от числа зарегистрированных беременностей. 1.3. ТЕНДЕНЦИИ ФИЗИЧЕСКОГО И ПСИХИЧЕСКОГО ЗДОРОВЬЯ ДЕТЕЙ Исследования физического развития детей, проведенные в 1989 и 1999 гг. в семьях с различным уровнем доходов, показали, что дети, воспитывающиеся в семьях с доходом на 1 члена семьи ниже прожиточного минимума, имеют показатели физического развития ниже, чем в семьях с доходом на 1 члена семьи выше прожиточного минимума. Наибольший уровень различий физи- ческого развития у детей, воспитывающихся в семьях с низким и высоким доходом на 1 члена семьи, наблюдался в возрасте от 10 до 14 лет. У детей раннего и дошкольного возраста за период 1990- х годов акселерации физическог о развития не наблюдалось. Что касается детей школьного возраста, особенно старше 10 лет, то нами были выявлены отчетливые признаки сохранения роста в сочетании с определенным снижением массы тела и окружности грудной клетки в период с 1975 по 2000 гг. Следовательно, име- ет место дисбаланс соотношения различных признаков физи- ческого развития, тенденция к «грациальному телосложению». Дисгармоничное развитие чаще регистрируется у мальчиков, осо- бенно в школьном возрасте. У девочек число вариантов дисгар- моничного развития чаще регистрируется в раннем и дошколь- ном возрастах. Качество подрастающего поколения нельзя оценивать толь- ко с точки зрения физического развития. Вторым критерием, характеризующим здоровье, является уровень нервно-психичес- кого развития, необходимость исследования которого определя- ется особенностями возраста. Психическое развитие и степень 16
его гармоничности определяются методами диагностики по избранным линиям в декретные возрасты и оцениваются по со- вокупности показателей. Из нозологических форм психических расстройств, концентрирующихся в статистической отчетности «О заболеваниях психическими расстройствами», на первом месте у детей и подростков стоят психические расстройства неп- сихотического характера, на втором месте - умственная отста- лость, на третьем месте - психотические расстройства. Зависи- мость несовершеннолетних от социально-экономического бла- гополучия семьи, социальная высокая лабильность и ранимость детской И подростковой психики, ее тесная связь с соматическим состоянием растущего организма делают эти контингенты особо уязвимыми в плане нарушений психического здоровья в усло- виях социального неблагополучия, которое сформировалось в российском обществе в последние годы. В Российской Федерации у детей с 1991 по 2000 годы об- щий рост психических расстройств составил 21%. Рост психи- ческих расстройств у детей только с 1994 по 2000 гг. составил 14,9%, а рост психических расстройств у подростков за этот же период времени - 21,6%. Как существенный фактор риска для психического здоро- вья детского населения следует рассматривать преждевременное рождение ребенка. Общий уровень психических расстройств у досрочно родившихся детей дошкольного возраста в 4,9 раза выше, чем у доношенных детей, а у детей школьного возраста - выше в 2,3 раза. 1.4. ЗАБОЛЕВАЕМОСТЬ, ИНВАЛИДНОСТЬ ИСМЕРТНОСЬ В структуре заболеваемости лидируют болезни органов дыхания, на втором месте - болезни органов пищеварения, на третьем - инфекционные болезни, на четвертом - травмы и от- равления. Наибольшие темпы роста заболеваемости наблюдаются на первом году жизни в основном за счет состояний перинатально- го периода. Болезни органов дыхания характерны тем, что на протяжении всего периода раннего детства они занимают первое место. По данным М3 РФ, общая численность детей-инвалидов в России в возрасте до 14 лет в 1999 году составляла около 500 тыс. детей и она продолжает увеличиваться. В структуре детской инвалидности на первом месте были врожденные аномалии, на втором месте - болезни нервной систе- мы, на третьем месте - психические расстройства и умственная отсталость. Уровень младенческой смертности (смертность де- 17 ЗЛО ДЗГМУ Ро jtfirwia । > абаоовгл-
тей в возрасте до 1 года) в России в течение последних несколь- ких десятилетий снижался и достиг 15 - 17 на 1000 родившихся живыми, и остается весьма далеким от уровня высокоразвитых стран мира (Япония, Швеция, Франция, Германия, Ирландия, Нидерланды, США, Канада и др.)- В этих странах показатель младенческой смертности сформировался на уровне 4 - 8 на 1000 родившихся живыми. В ее структуре на первом месте находятся перинатальные причины, составившие в 2000 г. более 40 %, на втором - врожденные пороки развития (более 20%), на третьем - болезни органов дыхания и смертность от несчастных случаев (более 10%). Детская смертность (смертность детей до 14 лет) является одним из наиболее важных и объективных показателей, отражающих социально-экономическое'благополучие общества, качество и доступность медицинской помощи, эффективность государственной социальной политики в сфере охраны здоровья подрастающего поколения. В структуре причин детской смертности ведущее место занимают (по мере убывания) травмы и отравления, болезни ор- ганов дыхания, врожденные аномалии, инфекционные болезни. 1.5. ОСНОВНЫЕ ФАКТОРЫ, ВЛИЯЮЩИЕ НА ЗДОРОВЬЕ ДЕТЕЙ Среда обитания, экологическая обстановка, санитарно- эпидемиологическая обстановка в детских дошкольных и об- разовательных учреждениях, где дети проводят значительную часть времени, оказывают значительное влияние на состояние здоровья детей и лежат в основе многих заболеваний детско- го возраста. Здоровье подрастающего поколения формирует в значительной степени сбалансированное качественное питание, соответствующее возрасту, занятиям и условиям проживания. Дефицит средств в среднестатистической семье и обществе ведет к недостаточному потреблению детьми фруктов, овощей, яиц, мясомолочных продуктов, рыбы и избыточному потребле- нию мучных и крупяных продуктов, что существенно отража- ется на физическом и нервно-психическом развитии детей, спо- собности их адаптироваться к внешним условиям, качественно трудиться и, став взрослыми, участвовать в воспроизводстве на- селения. В последнйе годы изменилось отношение детей к двига- тельной активности, занятиям физической культурой и спортом, уменьшились и реальные возможности для реализации потреб- ностей в этом направлении. Меньше стало спортивных сооруже- ний, резко сократилось время их эксплуатации, даже в школах 18
спортивные залы все реже используются в вечернее время по прямому назначению. Сохранение здоровья детей является заботой всего обще- ства и семьи, где воспитание здорового потомства является глав- ным делом жизни родителей. Здоровье семьи определяет здоро- вье детей в наибольшей степени, поэтому благополучие семьи должно быть главной заботой государства и общества. Медицинская составляющая этой роли государства напря- мую связана с функцией участкового педиатра, наиболее тесно сотрудничающего с семьей, имеющей детей. Он «обречен» вести воспитательную работу с будущими и настоящими мате- рями, постоянно оценивать состояние здоровья детей и давать рекомендации по его укреплению, стремясь предотвратить воз- можные неблагоприятные влияния на ребенка. Роль педиатра многогранна и очень важна в деле обеспечения здоровья подрас- тающего поколения, и зависит от гражданской позиции специа- листа, его внутренней культуры, личностных установок. В отечественной педиатрии давно сложился стереотип, что основной задачей педиатра является профилактика болезней и поддержание здоровья детей. Следовать этому лозунгу порой бывает очень трудно, но другого пути для участкового педиатра просто нет и не может быть. 19
ГЛАВА 2. ФАКТОРЫ, ХАРАКТЕРИЗУЮЩИЕ ЗДОРОВЬЕ ДЕТЕЙ 2.1. КРИТЕРИИ КОМПЛЕКСНОЙ ОЦЕНКИ СОСТОЯНИЯ ЗДОРОВЬЯ Комплексная оценка состояния здоровья детей проводится с использованием шести следующих основных критериев: 1. Отклонения в онтогенезе (генеалогический анамнез, социальный анамнез и акушерско-биологический анамнез). 2. Физическое разв итие. 3. Нервно-психическое развитие. 4. Резистентность и реактивность. 5. Функциональное состояние органов и систем. 6. Наличие хронических заболеваний и (или) врожденных пороков развития. 2.2. ОТКЛОНЕНИЯ В ОНТОГЕНЕЗЕ 2.2.1. Генеалогический анамнез Символы родословной, применяемые при составлении генеалогического дерева. □ Лицо мужского пола Q И® Умерли в раннем детстве Умерли Больные родственники А Ж .. , г Мед аборт и выкидыш • Пробанд (лицо, на которое составлена родословная) О Супру™ ="CZ) Родственный брак . й<5 Сибсы (дети) Однояйцевые близнецы Разнояйцевые близнецы 20
2.2.2. Пример составления генеалогического дерева Легенда С1 рак желудка В1 нейродермит С2 гипертоническая В2 поллиноз болезнь СЗ бронхиальная астма С4 насильственная смерть С5 хронический гастрит €6 здорова С7 желчно-каменная болезнь А1здорова АЗ истинная экзема Примечание: родословная должна содержать информацию о родс- твенных отношениях в семье, числе кровных родственников в каж- дом поколении, их возрасте, состоянии здоровья и причинах смерти. 2.2.3. Оценка генеалогического анамнеза „ Q _ сумму»-ч: вилмчсспю MfrW** V кочжых .CTBCHHHW Пробами г1, общее число кровных родственников пробанда (о которых есть сведения р состоянии здоровья), исключая пробанда где И.О. - индекс отягощенности генеалогического анамнеза. 21
При индексе отягощенности генеалогического анамнеза: • от 0 до 0,2 - низкая отягощенность; • от 0,3 до 0,5 - умеренная отягощенность; • от 0,6 до 0,8 - выраженная отягощенность; • от 0,9 и выше - высокая отягощенность. Пример заключения: И.О.= 9/13 = 0,7. Выраженная отягощенность, направленность риска обус- ловлена предрасположенностью к аллергическим и гастроэнте- рологическим заболеваниям. 2.3. ПАРАМЕТРЫ СОЦИАЛЬНОГО АНАМНЕЗА 1. Полнота семьи. 2. Возраст родителей. 3. Образование и профессия родителей. 4. Психологический микроклимат в семье в отношении к ребенку. 5. Наличие или отсутствие в семье вредных привычек и асоциальных форм поведения. 6. Жилищно-бытовые условия. 7. Материальная обеспеченность семьи. 8. Санитарно-гигиенические условия воспитания ребенка. 2. 3.1. Оценка социального анамнеза, выделение групп риска При наличии одного и более факторов риска в каждом из 7-8 перечисленных параметров, а также при наличии только од- ного из таких факторов, как отказ от ребенка, лишение родитель- ских прав, ребенок-подкидыш, постоянное избиение ребенка 1 родителями, отсутствие у семьи постоянного места жительства - высокая отягощенность социального анамнеза (диспансерная группа риска по социальному анамнезу). При наличии одного и более факторов риска в 5-6 парамет рах - выраженная отягощенность социального анамнеза (группа высокого риска по социальному анамнезу). При наличии одного и более факторов риска в 3-4 параметрах - умеренная отяго- щенность социального анамнеза (группа риска по социальному 1 анамнезу). При наличии одного и более факторов риска в 1-2 па- раметрах - низкая отягощенность социального анамнеза (группа внимания по социальному анамнезу). 2.4. ОЦЕНКА АКУШЕРСКО-БИОЛОГИЧЕСКОГО АНАМНЕЗА Акушерско-биологический анамнез включает в себя сведе- ния об экстрагенитальной патологии матери, течении беремен- ности, интранатальном периоде, раннем неонатальном периоде, позднем неонатальном периоде, постнатальном периоде (старше 1 мес.). Оценка степени и направленности риска осуществляется с помощью таблиц 2.1 и 2.2. 22
2.4.1. Определение степени перинатального риска Таблица 2.1 Определение степени перинатального риска (М.А. Куршин,1988) Период наблюдения факторы риска Оценка в баллах 1 2 3 Антенатальный пе- риод (участковый терапевт, терапевт женской консультации, при необходимости соответствующие спе- циалисты) Социально-биологические: 1. Возраст беременной до 20 лет 2 20-24 года 2 25-29 лет 1 30-34 года 2 35-39 лет 3 40 лет 4 2. Возраст отца: 20 лег 1 40 лет 2 3. Профессиональные вредности: у матери, 1-4 уотца. 1-4 4. Вредные привычки матери: курение (20 сигарет в день) 1 злоупотребление алкоголем отца 2 5. Семейное положение: одинокая 1 6. Образование: - начальное, 1 - высшее 1 7. Эмоциональные нагрузки 1 8. Весо-ростовой показатели матери: - рост 150 см и менее 1 - вес на 25 % выше нормы 2 Экстрагенитальиая патология беременной: 9. Инфекция в анамнезе 1 10. Сердечно-сосудистые заболевания: - пороки сердца без нарушения крово- обращения 3 23
1 2 3 - пороки сердца с нарушением кровообращения 10 - гипертоническая болезнь 1-2-3 ст. 2-8-12 - артериальная гипотония 2 11. Заболевания почек: - до беременности 3 - обострение при беременности 4 12. Эндокринопатии: - предиабет 5 -диабет 10 - диабет у родных 1 - заболевания щитовидной железы 5-10 - заболевания надпочечников 5-10 13. Анемия 1-2-3 степени 1-2-4 14. Коагулопатии 2 15. Миопия и другие заболевания глаз 1-3 16. Хронические специфические инфек- ции (туберкулез, бруцеллез, сифилис, токсоплазмоз и др.) 2-7 17. Острые инфекции при беременнос- ти 2-7 18. Психические заболевания 3-5 Акушер женской консультации (акушер родильного дома) Акушерско-гииекологичеекий анамнез: 19. Паритет: - 0 1 -4-7 1 -8 2 20. Аборты перед первыми родами: - 1 2 -2 3 21. Аборты перед вторыми родами: - 3 1 22. Преждевременные роды: -1 2 -2 3 23. Мертворождение: -1 3 -2 8 24
Акушер женской консультации (акушер родильного дома) 24. Смерть в неонатальном периоде: -1 2 -2 7 25. Аномалии развития детей 3 26. Неврологические нарушения 2 27. Вес детей менее 2500 г и более 4000 г 1 28. Осложненное течение предыдущих родов 1 29. Бесплодие более 2-5 лет 2-4 30. Рубец на матке после операции 4 31. Опухоли матки и яичников 1-4 32. Истмико-цервикальная недостаточность 2 33. Пороки развития матки 3 34. Криминальные вмешательства 5 35. Травмы, ушибы 3 Осложнения беременности: 36. Выраженный ранний токсикоз 2 37. Кровотечение 3-5 38. Поздний токсикоз: - водянка 2 - нефропатия 3-5 - преэклампсия 11 - эклампсия 12 39. Сочетанный токсикоз 9 40. Rh- отрицательная кровь 1 41. АВО - сенсибилизация 5-10 42. Многоводие 3 43. Маловодие 4 44. Тазовое предлежание плода 3 45. Многоплодие 3 46. Переношенная беременность 3 47. Многократное применение лекарств 1 48. Угрожающий выкидыш 3 Оценка состояния плода: 49. Гипотрофия плода 10-20 50. Гипоксия плода 3-8 51. Содержание эстриола в суточной моче: менее 4,9 мг/сут в 30 недель, 34 25
________________менее 12 мг/сут в 40 недель 15 52. Меконий в околоплодных водах 3 ОПРЕДЕЛЕНИЕ СТЕПЕНИ АНТЕНАТАЛЬНОГО РИСКА. 0 степень антенатального риска - до 7 баллов, 1 степень антенаталь- ного риска - 8-12 баллов, 2 степень антенатального риска - 13-15 бал- лов, 3 степень антенатального риска - свыше 15 баллов И игран а- тальный период (акушер родильного дома) Патология беременной: - нефропатия 5 - преэклампсия 8-10 - эклампсия 12 - сочетанный токсикоз 10 Несвоевременное излитие околоплодных вод (12 часов и более! 2 Слабость родовой деятельности 4 Быстрые роды 3 Родостимуляция, родовозбуждение 2 Клинически узкий таз 4 Угрожающий разрыв матки 18 Патология плаценты: Предлежние плаценты: -частичное 3 - полное 12 Преждевременная отслойка нормально расположеной плаценты 10-28 Патология плода: Преждевременные роды (нед. беременности): -28-30 16 -31-35 8 -36-37 3 Нарушение сердечно! о ритма (30 мин и >) 3 Патология пуповины: - выпадение 9 -обвитие 2 Тазовое предлежание: - пособие 3 - экстракция плода 15 Оперативные вмешательства: - кесарево сечение 5 26
- акушерские щипцы полостные 4 - акушерские щипцы выходные 4 - вакуум- экстракция 3 - затрудненное выведение плечиков 2 - общая анестезия в родах 1 - непроизвольная перинеотомия 2 Домашние роды 2 ОПРЕДЕЛЕНИЕ СТЕПЕНИ ИНТРАНАТАЛЬНОГО РИСКА: 0 степень интранатального риска - до 10 баллов, 1 степень интра- натального риска - 11-14 баллов, 2 степень интранатального риска -15-20 баллов, 3 степень интранатального риска - свыше 20 баллов 3. Ранний неонаталь- ный нернод (неонатолог родильного дома) Оценка состояния новорожденного: Оценка по шкале Апгар: 3-4 балла 5-7 баллов 8-10 баллов Тяжесть врожденной патологии Тяжесть гемолитической болезни Тяжесть внутриутробной инфекции Тяжесть приобретенных острых инфекций Тяжесть синдрома нарушения мозгового кро- вообращения Тяжесть родовых повреждений (исключая патологию ЦНС) Респираторный дистресс-синдром 20 10 2 5-15 1-6 3-4 1-6 2-8 1-5 3-6 ОПРЕДЕЛЕНИЕ СТЕПЕНИ ПЕРИНАТАЛЬНОГО РИСКА: 0 степень перинатально го риска - до 15 баллов, 1 степень перинатального риска - 16-25 баллов, 2 степень перинатального риска -26-35 баллов, 3 степень перинатального риска - свыше 35 баллов 2.4.2. Группы направленности риска у детей 1. Группа риска по частым ОРВИ и социальной дезадаптации. 2. Группа риска по патологии ЦНС. 3. Группа риска по анемии, рахиту, дистрофии. 1. Группа риска по развитию гнойно-септических заболеваний. 5. Группа риска по врожденным порокам развития. 6. Группа риска по аллергическим заболеваниям. 7. Группа риска детей из социально-неблагополучных семей. 8. Группа риска по развитию синдрома внезапной смерти (СВС). 9. Группа риска по синдрому увеличенной вилочковой железы. 10. Группа риска по развитию тяжелого дисбактериоза. 11. Группа риска по развитию тяжелого инфекционного токсикоза. 12. Группа риска по порокам развития челюстно-лицевой системы и кариесу. * Перинатальный риск определяется участковым педиатром. 27
2.4.3. Поисковая таблица для определения риска патологии у детей Таблица составлена в соответствии с методическими ука- заниями «Дифференцированное наблюдение на педиатрическом участке за детьми первого года жизни, отнесенными ко второй группе здоровья», разработанными ГУППП детям и матерям (М3 СССР, М., 1987г.) Поисковая таблица для определения риска патологии у детей. Таблица 2.2 Факторы риска 1*|2*|3*|4*|5*|6*|7*|8* 9* |10*|11*|12* А. Экстрагенитальная патология.у матери: 1. Артериальная гипертензия + 2. Пороки сердца + + + + + + + + + 3. Сахарный диабет + + + + + + + 4. Болезни щитовидной железы + + + + + 5. Ожирение + + + 6. Анемия + + 7. Болезни почек + + + 8. Патология ЦНС + + 9. Токсоплазмоз и др. специфи- ческие инфекции + + + 10. Хронические бронхолегочные заболевания + + + + 11. Аллергозы (астма, экзема и др.) + + + 12. Хронические воспаления (гас- трит, пиелонефрит и др.) + + + + + Б. Наследствеяая отягощенность: 1. Неврологические, психические заболевания + + 2. Врожденные иммунодефициты + + + + + 3. Эндокринопатии + + + + 4- + 4. Онкопатология + 5. Ферментопатии + + В. Отягощенный акушерский анамнез: 1. Мертворождение + 2. Выкидыши + + + 3. Многоплодная беременность + 4. Рождение детей с массой менее 2000 г + + 5. Бесплодие 6. Дети, родившиеся с ВПР 28
7. Воспалительные заболевания гениталий + + 8. Аномалии, узкий таз + Г. Социальный анамнез: 1. Сои. неблагополучие + + + 2. Алкоголизм, курение + 3. Проф. вредности + + 4. Возраст матери: а) до 16 лет б) более 30 лет в) более 40 лет 5. Возраст отца более 40 лет + + + + 6. Кровнородственный брак + 7. Хромосомные перестройки у одного из супругов + + Д. Течение данной беременности: 1. Токсикоз-1 половины. + f 1 2. Токсикоз 2 половины + + + 3. Угроза прерывания + + + + 4. Многократная угроза до 10 иед + 5. Многоводие + + + 6. Патология плаценты + 7. Анемия беременных + + + 8. Признаки внутриутробной гипоксии + 9. Нерациональное питвние + + 10. Ионизирующее излучение, прием лекарств 11. Период между предыдущими радами и настоящими < 1 года + 12. Прием лекарств, переливание крови, кровезаменителей. + + 13. Психические травмы, куре- ние, алкоголь + + V. 14. Нежеланная беременность, по- пытка прерывания + + 15. Специф зеские внутриутроб- ные инфекции + + + + + + + 16.4 и более беременности + + + + 17. Вирусные заболевания: в 1 -ой половине, во 2-ой половине + + + + + + + + Е. Течение настоящих родов: 1. Затяжные или стремительные + + 2. Слабость родовой деятель- ности + 3. Преждевременное отхождение околоплодных вод + + + 29
4. Преждевременная отслойка плаценты, заменное переливание крови + + + + 5. Иммунологический конфликт + + + + + 6. Домашние роды + + + + 7. Асфиксия, обвитие пуповиной, НМК 1-2 ст., родовая травма, кс- фало-гсматома + + + + + 8. Опенка по Апгар < 7 баллов + + + 9. Инструментальные вмеша- тельства, кесарево сечение + + + + + Ж. Постнатальные факторы: 1. Незрелость, недоношенность, гипотрофия + + + + + + 2. Переношснность + + + + З.ГБН + + + + 4. Дети от многоплодной бере- менности + + + + 5. Дети с массой более 4000 г + + + + 6. Стигматизация более 15 + 7. Дети, получавшие антибио- тик, вит.В 1, ККБ, гормоны, ци- тостатики, противосудорожные + + + + + + + 8. Позднее отпадение пуповины, долго мокнущий пупок + 9. Стойкая желтуха + + 10. ОРВИ в первые 3 месяца + + + + + + + 11. Отклонения в акте сосания, мышечная гипотония + 12. Транзиторная лихорадка, рво- та, сонливость, беспокойство + 13. Эндокринопатии + + + + 14. Раннее искусственное вскар- мливание + + + + + 15. Нерациональное вскармли- вание + + + + 16. Дети с неустойчивым стулом + + 17. Гнойничковые заболевания матери + + + + + 18. Антисанитарные бытовые условия + + + + + + 19. Инфекционные заболевания у членов семьи z + + + + 20. Высокий темп физического развития + 21. Эксудативно-катаральный диатез + + + + + + + + 22. Нервно-артритический диатез + + + 30
23. Лнмфатико-гипо-пластичсс- кий диатез + + + + + + + + + 24.ВПР + + 25. Нарушения метаболизма и иммунологические нарушения + + + + 26. Рахит + + + 27. Анемия + + + + 28. Гипотрофия + + + + + 29.ЧВД + + + + + + 30. Дети с хронической патоло- гией + + 31. Патология предлежания плода + 32. Частое применение АБ + + + + + + 33. Неудовлетворительные быто- вые условия + + + + 34. Неполная семья + + 35. Противоречивое воспитание + + 36. Семьи с плохим психологичес- ким климатом + + + + 37. Жестокость родителей + + 1 *. Группа риска по частым ОРВИ и социальной дезадаптации. 2*. Группа риска по патологии ЦНС. 3*. Группа риска по анемии, рахиту, дистрофиям. 4*. Группа риска по развитию гнойно-септических заболеваний. 5*. Группа риска по врождённым порокам развили. 6*. Группа риска по аллергическим заболевания.. 7*. Группа риска из социально-неблагополучных семей. 8*. Риск по синдрому внезапной смерти. 9*. Риск по синдрому увеличенной вилочковой железы. 10*. Риск по развитию тяжёлого дисбактериоза. 11*. Риск по развитию тяжёлого инфекционного токсикоза. 12*. Риск по развитию стоматологических заболеваний и кариесу. Для определения направленности риска по развитию патологии необходимо найти группы риска по каждому из отя- гощающих факторов, имеющихся у ребенка. Считать риск по пазвитию патологии действительным, если номер группы риска повторился 2 и более раз у ребенка. 31
2.4.4. Пример определения степени и направленности перинатального риска Олег Г., 10 дней. Первичный врачебно-сестринский патронаж. Ребенок от 2 беременности (1-я закончилась мед. абортом), протекавшей с ОРВИ в 26 недель (лечение симптоматическое), угрозой прерывания беременности на сроке 32 недели. Матери 24 года, страдает хроническим тонзиллитом. Роды на 36 неделе беременности, стремительные. Оценка по шкале Апгар 6 баллов, проводились реанимационные мероприятия. Состояние в пер- вые 2-е суток тяжелое за счет неврологической симптоматики (синдром угнетения). К груди приложен на 3-и сутки. Факторы риска у данного ребенка (пользуясь таблицей 2.1): • возраст матери - 2 балла; • 1 мед. аборт - 2 балла; • острые инфекции (ОРВИ в 26 недель) - 2 балла, • угроза прерывания беременности на 32 неделе - 3 балла, • преждевременные роды на сроке 36 недель - 3 балла, • стремительные роды - 3 балла, • оценка по Апгар 6 баллов на 1-й минуте - 10 баллов, • тяжесть синдрома нарушения мозгового кровообращения - 4 балла; • хронический тонзиллит у матери (см. инфекция в анамнезе) - 1 балл. Считаем сумму баллов факторов риска, она равна 30 бал- лам, что соответствует 2-ой степени перинатального риска. Для определения направленности риска пользуемся таблицей 2.2. Хронический тонзиллит у матери (см. хроническое воспа- ление) -1,4,7,10,12 группы риска, угроза прерывания беремен- ности - 2, 3, 6, 9 группы риска, ОРВИ во 2 половине беремен- ности - 1, 4, 5, 6, 9 группы риска, стремительные роды - 2, 8, 9 группы риска, оценка по Апгар на 1 -ой мин. 6 баллов -1,2,9,10, 12 группы риска, недоношенность - 1,2,3,8,9,12 группы риска. В данном случае 2 раза и более повторяются номера групп: 1,2, 3,4, 6,8, 9,10, 12, следовательно, ребенок угрожаем: по частым ОРВИ, патологии ЦНС, рахиту, анемии, дистрофии, гнойно-сеп- тическим заболеваниям, аллергическим заболеваниям, синдрому увеличенной вилочковой железы (СУВЖ), синдрому внезапной смерти (СВС), тяжелому дисбактериозу. 32
2.4.5. Лист учёта и реализации факторов риска Таблица 2.3 Лист учёта и реализации факторов риска Факторы риска Степень перина- тального риска Направленность риска Реализация риска На 1-м месяце: возраст матери -26., мед. аборт -26., ОРВИ в период беремен- ности- 26, угроза прерывания бере- менности на 32 неделе - 3 6, преждевременные роды на сроке 36 недель - 3 6. стремительные роды - 3 6, оценка по Апгар 6 баллов на 1-й минуте - 10 б, тяжесть синдрома наруше- ния мозгового кровообра- щения - 4 6, хронический тонзиллит у матери -1 6. 30 баллов 2 степень По частым ОР- ВИ, патологии ЦНС, рахиту, анемии, дис- трофии, гной- но-септичес- ким заболева- ниям, аллерги- ческим заболе- ваниям, син- дрому увели- ченной вилоч- ковой железы 1 (сувж), синдрому вне- запной смерти(СВС), дисбактериозу.. Перинатальная энцефалопатия смешанного ге- неза, синдром мышечной дистонии. Гипотрофия 1 степени Примечание: переоценка факторов риска в динамике наблюдения проводится 1 раз в 3 месяца в первые 2 года жизни, 2 раза в год на 3-м году жизни. 2. Заказ № 2984 33
ГЛАВА 3. ФИЗИЧЕСКОЕ РАЗВИТИЕ 3.1. ОПРЕДЕЛЕНИЕ ВОЗРАСТА РЕБЕНКА К МОМЕНТУ ОБСЛЕДОВАНИЯ Для оценки нервно-психического и физического развития ребенка необходимо установить его точный возраст и отнести к соответствующей условной возрастной группе. В настоящее время общепринятой считается следующая группировка по воз- расту: 1 мес. - от 16 дней до 1 мес. 15 дней; 2 мес. - от 1 мес. 16 дней до 2 мес. 15 дней; 3 мес. - от 2 мес. 16 дней до 3 мес. 15 дней; 4 мес. - от 3 мес. 16 дней до 4 мес. 15 дней; 1 год - от 11 мес. 16 дней до 12 мес. 15 дней; 1 год 3 мес. - от 1 года 1 мес. 16 дней до 1 года 4 мес. 15 дней; 1 год 6 мес. - от 1 года 4 мес. 16 дней до 1 года 7 мес. 15дней; 1 год 9 мес. - от 1 года 7 мес. 16 дней до 1 года 10 мес. 15 дней; 2 года 3 мес. - от 2 лет 1 мес. 16 дней до 2 лет 4 мес. 15 дней; 2 года 6 мес. - от 2 лет 4 мес. 16 дней до 2 лет 9 мес. 15 дней; 3 года - от 2 лет 9 мес. 16 дней до 3 лет 2 мес. 29 дней; 3 года 6 мес. - от 3 лет 3 мес. до 3 лет 8 мес. 29 дней; 4 года - от 3 лет 9 мес. до 4 лет 2 мес. 29 дней; 5 лет - от 4 лет 6 мес. до 5 лет 5 мес. 29 дней; 6 лет - от 5 лет 6 мес. до 6 лет 5 мес. 29 дней; 7 лет - от 6 лет 6 мес. до 7 лет 5 мес. 29 дней; 8 лет - от 7 лет 6 мес. до 8 лет 5 мес. 29 дней; 9 лет - от 8 лет 6 мес. до 9 лет 5 мес. 29 дней; 10 лет - от 9 лет 6 мес. до 10 лет 5 мес. 29 дней и т.д. 3.2. МЕТОДИКА АНТРОПОМЕТРИЧЕСКИХ ИССЛЕДОВАНИЙ Соматометрия включает определение длинников, диамет- ров, окружностей и массы тела. Длинники Измерение дпинников проводится с помощью антропо- метра или ростомера. При измерении длины тела антропомет- ром обследуемый стоит по стойке «смирно» правым плечом к исследователю. Антропометр располагается спереди строго вертикально, правой рукой исследователь охватывает штангу и производит перемещение муфты вверх или вниз первым паль- цем. Острый конец линейки подводится к верхушечной точке (p.vertex) и плотно фиксируется левой рукой. Результат изме- рения отмечается по верхнему краю выреза муфты. Точность измерения 1 мм (рисунок ЗЛ). При измерении длины тела стоя ростомером обследуемый встает на площадку спиной к стойке в положении «смирно», ка- саясь её пятками, ягодицами и межлопаточной областью, голова 34
Рисунок 3.1 Измерение длины тела с помощью антропометра Рисунок 3.2 Измерение длины тела с помощью ростомера - в положении «горизонтали». Планшетка муфты опускается до соприкосновения с верхушечной точкой (рисунок 3.2). Измерение длины тела детей раннего возраста проводит- ся специальным инструментом в положении лежа на спине с выпрямленными ногами и стопами, согнутыми под прямым углом. Голова фиксируется у линейки, вставленной в непод- вижную муфту, ноги упираются в линейку, вставленную в под- вижную муфту. Отсчет ведется от головного конца инструмента (рисунок 3.3). При измерении длины тела в положении сидя антропомет- ром обследуемый сидит по стойке «смирно» на плоском жестком табурете, ноги согнуты в коленных суставах под прямым углом, стопы плотно прижаты к полу. Исследователь располагается слева, ставит антропометр сзади обследуемого на табурет и проводит измерение так же, как и при измерении длины тела стоя. При использовании ростомера обследуемый садится на ска- мью в положении «смирно», прижимаясь к стойке ягодицами и межлопатрчной областью, голова - в положении «горизонтали». Планшетка муфты опускается до соприкосновения с верхушеч- ной точкой. 35
Рисунок 3.3 Измерение длины тела у детей грудного возраста Окружности Для измерения окружностей используются металлическая рулетка или сантиметровая лента. Преимущество металличес- кой рулетки в том, что она прочна, не вытягивается, не претерпе- вает изменений при обработке дезинфицирующими средствами. ’Сантиметровая лента, как более эластичная и мягкая, чаще ис- пользуется при обследовании детей. Но, поскольку сантиметро- вая лента менее прочна, а нанесенные деления легко стираются, необходимо ее периодически выверять и заменять новой после 100 исследований. При проведении измерения конец рулетки или сантиметро- вой ленты с цифрой 1 берется в левую руку. Затем лента плотно накладывается на заднюю поверхность и, проверив правой ру- кой правильность ее расположения и натяжение, исследователь большим и указательным пальцами правой руки плотно фикси- рует конец с цифрой 1 несколько приподнимая его вверх, в левой руке при этом остается другой конец ленты. Окружность головы измеряется наложением ленты спереди по межбровной точке, сзади - по затылочной точке (рисунок 3.4). Окружность грудной клетки измеряется наложением ленты спереди по среднегрудинной точке, сзади - под углами лопаток (обследуемый поднимает руки в стороны на уровень плеч, лен- Рисупож 3.4 Измерение . окружности головы Рисунок 3.5 Измерение окружности трудной клетки (вид сзади) Рисунок 3.6 Измерение окружности трудной клетки (вид спереди) 36
та накладывается на углы лопаток, затем руки опускаются и лента, со- скальзывая, ложится под углы ло- паток), Лентадолжна плотно приле- гать к телу, но, вместе с тем, не препятствовать глубокому вдоху и выдоху свободно следовать за дви- жениями грудной клетки (рисунок 3.5, 3.6). Сначала измеряют окруж- ность груди в паузе, при этом реко- мендуется попросить обследуемо- го громко посчитать до пяти. Затем определяют окружность при мак- симальном вдохе и, наконец, при максимальном выдохе. Все три из- мерения проводят последовательно Рисунок 3.7 Взвешивание детей раннего возраста при одномомейтном наложении ленты. Разница между значениями окружности грудной клетки при максимальном вдохе и максимальном выдохе называется эк- скурсией грудной клетки. Окружность грудной клетки является одним из основных показателей физического развития, его гармоничности. Она ха- рактеризует объем тела, развитие грудных и спинных мышц, а также функциональное состояние органов грудной полости. Взвешивание Взвеп ивание производят на рычажных медицинских весах типа Фербенкс. Обследуемый становится на середину площадки весов и стоит спокойно. Взвешивание детей раннего возраста производят на специальных весах в положении лежа или сидя (рисунок 3.7). Масса тела является одним из важных показателей гармоничности морфологического состояния организма и сум- марно выражает развитие костно-мышечного аппарата, подкож- ного жирового слоя и внутренних органов. • 3.3. ОЦЕНКА ФИЗИЧЕСКОГО РАЗВИТИЯ НОВОРОЖДЕННОГО Оценка физического развития новорожденных проводится комплексно, с учетом не только абсолютных показателей массы и длины тела, окружности головы и груди, но и гестационного возраста и степени зрелости организма. Оценка физического развития новорожденного является одним из этапов оценки общего состояния ребенка и включает: • определение массы тела, длины, окружности головы и груди, пропорциональности телосложения и сопоставление их с олженствующими гестационному возрасту ребенка; • оценку зрелости новорожденного по совокупности 37
клинико-функциональных показателей; • оценку состояния питания, упитанности; • выявление врожденных пороков и аномалий развития. Оценку массы тела, длины, окружности головы й груди новорожденного проводят путем сравнения параметров данного ребенка с долженствующими его гестационному возрасту, т.е. сроку беременности, при котором ребенок родился (см. табли- цу 3.1). В комплексной оценке физического развития большое значение имеет оценка зрелости новорожденного по совокуп- ности внешних клинических и неврологических признаков. Предлагается использовать относительно простую и доступную в повседневной практике схему оценки зрелости, включающую 5 клинических и 3 неврологических признака (Г.М. Дементьева, В.В. Кузнецова; см. таблицу 3.2). Каждый признак оценивается в баллах от 1 до 4, а сумма баллов является определенным «ин- дексом зрелости». 3.3.1. Основные параметры физического развития новорожденного в зависимости от гестационного возраста Таблица 3.1 Основные параметры физического развития ново- рожденного в зависимости от гестационного возраста (М±о) (Г.М. Дементьева, Е.В. Короткая, 1981) Гестаци- онный воз- раст, недель Масса тела, кг Длина тела, см Окружность головы, см Окружность груди, см Весо-росто- вой показатель 28 1124+183 35,9+1,8 26,6+1,9 23,9+1,9 31,2+3,9 29 1381+172 37,9+2,0 28,0+1,5 25,7+1,7 36,3+3,3 30 1531±177 38,9+1,7 28,9+11,2 26,4+1,4 39,4+3,7 31 1695+212 40,4+1,6 29,5 ±1,5 26,7+1,6 41,9+4,3 32 1827+267 41,3+1,9 30,2+1,6 27.9+1,9 44,1+5,3 33 2018+241 42,7+1,8 30,6+1,2 28,1+1,7 46,4+4,6 34 2235+263 43,6+1,7 31,3+1,3 28,9+1,7 49,9+4,9 35 2324+206 44,4+1,5 31,9+1,3 29,6+1,6 51,7+4,6 36 2572+235 45,3+1,7 32,3+1,4 30,1+1,9 53,6+4,9 37 2771+418 46,7+2,3 33,7+1,5 31,7+1,7 57,9+6,6 38 3145+441 49,6+2,0 34,7+1,2 31Д+1.6 63,6+6,9
39 3403+415 50J8+1.6 35,5+0,9 34.3+1.2 66.9+6.6 40 3546+457 51,7+2,1 35,7+1,3 35,0+1,7 68,8+7,5 41 -42 3500+469 51,5+2,0 35,3+1,2 34,6+1,9 67.8+73 Оценка: При М±о- физическое развитие среднее, соответствует гес- тационному возрасту. При М от+1о до + 2о - физическое развитие выше среднего. При М от + 2 о и выше - физическое развитие высокое. При М от -1о до - 2о - физическое развитие ниже среднего. При М от - 2о и ниже - физическое развитие низкое. Примеры оценки физического развития новорожденного При первичном патронаже новорожденного, пользуясь таб- лицей 3.1 (Г.М. Дементьева, Е.В. Короткая, 1981г.), оцениваем каждый показатель физического развития, ориентируясь на гес- тационный возраст, с учетом отклонения, в пределах которого он находится, т.е. сигмы. Гестационный возраст - 35 недель. Масса гела = 2200 г (0,6о). Длина тела = 44 см (0,26о). Окружность груди = 30 см (0,3о). Окружность головы = 32 см (0,1 о). Для вычисления сигмального отклонения (о) из настоящих показателей физического развития (масса тела) вычитается показатель, указанный в таблице: 2200 - 2324 = - 124 г. Полученный результат (-124) делим на величину сигмаль- ного отклонения, данную в таблице: -124:206 = - 0,6, т.е. масса тела не выходит за пределы одной сигмы. Аналогично оценива- ются остальные показатели физического развития. Длина тела: 44,0 - 44,4 = - 0,4 - 0,4 :1,5 = - 0,26. Окружнрсть груди: 30,0 - 29,6 = 0,4. 0,4 :1,6 = 0,25. Окружность головы: 32,0 - 31,9 = ОД ОД : 1,3 = 0,07. Все показатели не выходят за пределы 1 сигмы, следова- тельно, физическое развитие среднее < оотчетствует гестацион- ному возрасту. Гестационный возраст - 35 недель. Масса тела = 1900 г (- 2о). Дтана тела = 41 см (- 2,2о). Окружность груди = 27 см (-1,6о). Окружность головы = 30 см (-1,4о). Все показатели находятся в пределах от -1о до - 2о,_следо- вательно физическое развитие ниже среднего. Гестационный возраст - 40 недель. Масса тела = 3570 г (0,05о). Длина тела = 52 см (0,14а). 39
Окружность груди = 35 см (О,3ст). Окружность головы = 36,5 см (0,6о). Все показатели не выходят за пределы 1 сигмы, следова- тельно, физическое развитие среднее, соответствует гестацион- ному возрасту. ' Гестационный возраст - 40 недель. Масса тела = 4500 г (+ 2,08о). Длина тела = 56 см (+ 2,04о). Окружность груди = 39 см (+2,3о). Окружность головы = 38 см (+ 1,7о). Большинство показателей находятся в пределах от +2о и выше, следовательно, физическое развитие высокое. 33.2. Оценочная таблица зрелости Таблица 3.2 Оценочная таблица зрелости (Г.М. Дементьева, В.В. Кузнецова, 1976г.) Признаки Внутриутробный возраст в неделях зрелости <32 32-33 34-35 36-37 38-39 40 > 1 .Диаметр грудных желез <5 мм (1Г 5-10мм . (2) 10 мм (3) 2. Прозрач- ность кожи Много вен и кол- латералей, даже капилляров, осо- бенно на животе (1) Хорошо видны вены и колла- терали, капил- ляры не видны (2) Не- сколько боль- ших со- судов на животе (3) Сосуды невидны нли очень слабо на животе (4) 3. Лануго Густой, распро- странен- ный на спине и конечн. (1) Распространенный, но скудный на спине и ко- нечностях (2) Скудный только на спине и конечностях (3) 4. Волосяной покров на голове Волосы тонкие, шерстистые, нет отдельных прядей (1) Волосы грубые, шелковистые, можно отделить пряди (2) 40
Признаки зрелости Внутриутробный возраст в неделях <32 32-33 34-35 36-37 38-39 40 > 5. Кожные борозды на подошве Нет (1) 1-2 прямые складки на верхней трети подошвы (2) Много складок на 2/3 подош- вы (3) Более 2/3 подошвы со складками вдоль и поперек (4) 6. Поза на спнне Руки и ноги вытя- нуты (1) Рукн и ноги немно- госо- гнуты, но вялые (2) Руки и ноги полусогнуты, лежат на пеленке (3) Согнутое положение рук и ног, конечности прилегают к туло- вищу (4) 7. Вентраль- ная поза Голова вяло свешивается вниз, ноги и руки вытянуты, зялые (1) ГолОва вяло свешивается вниз, намечается сгибание рук и слабее ног (2) Голова удерживается до 3-х секунд, руки согнуты, ноги полусогнуты (3) 8. Уравнове- шивание го- ловы при под- тягивании за руки Отсутст- вует (1) Непостоянное н слабое (2) Голова удерживается до 3-х секунд (3) Сумма баллов 8-11 12-15 16-18 19-21 22-23 24 * - в скобках указаны баллы Большое значение при оценке физического развития име- ет выявление признаков нарушенного питания: пониженного (гипотрофии) или избыточного (ожирения). Косвенными пока- зателями упитанности являются окружность бедра, плеча, со- отношение массы и длины тела, т.е. массо-ростовой показатель, который у доношенных новорожденных равен 60-80. Для более дифференцированной оценки соответствия массы тела длине "азработаны перцентильные таблицы (Б.Н. Ильин, 1975г.). 41
3.3.3. Оценочная таблица физического развития новорожденных Таблица 3.3 Оценочная таблица физического развития новорожден- ных (Б.Н. Ильин, 1975г.) Длниа, см Р, Р.о Р25 Р*, Р,5 р Ж 90 Ри 47 2480 2500 2570 2720 2870 3070 3230 48 2560 2620 2730 2880 3050 3220 3420 49 2650 2750 2830 3050 3230 3410 3610 50 2760 2890 3050 3220 3410 3600 3810 51 2880 3030 3210 3380 3590 3780 4000 52 2990 3150 3340 3530 3760 3960 4180 53 3080 3270 3460 3670 3910 4120 4360 54 3160 3380 3570 3800 4050 4280 4530 55 3240 3450 3690 3930 4210 4460 4700 56 3310 3520 3810 4040 4380 4640 4840 57 3370 3550 3930 4150 4580 4840 4990 Оценка: < Р3 физическое развитие очень низкое (гипотрофия 3 сте- пени) Р3- Р10 - физическое развитие низкое (пониженное питание, гипотрофия 2 степени) Р - Р,5 - физическое развитие ниже среднего (тенденция к пониженному питанию, гипотрофия 1 степени) Р25 - Р75 - физическое развитие среднее (нормальное питание) Р - Р - физическое развитие выше среднего (тенденция к избыточному питанию) Р - ^97_ физическое развитие высокое (избыточное питание) Р97 и > - физическое развитие очень высокое (ожирение) Пример оценки физического развития по табл. Б.Н. Ильина Гестационный возраст 40 недель, масса тела = 3600 г, длина тела = 54 см. Для данной длины тела, масса тела находится в пределах нормальных величин (Р25 - Р75), следовательно, масса тела соответствует длине, физическое развитие среднее, питание нормальное. 42
33.4. Клинико-диагностические признаки внутриутробной ипотрофии у новорожденных Таблица 3.4 Клинико-диагностические признаки внутриутробной гипотрофии у новорожденных (Г.М. Дементьева, Н.Е. Козлова, Л.Р. Нисан, 1984г.) Степень гипотрофии 1 ст. 2 ст. 3 ст. Соотношение массы н длины тела НижеР,5доР|0 р1вдарз Р3 и ниже Трофические нарушения кожи Умеренно бледная со сниженной эластич- ностью Бледная, сухая, шелушащаяся Морщинистая, бледная, с пла- стинчатым шелу- шением Истончение подкожно-жи- рового слоя Умеренное Отчетливое: умеренно кон- турируются ребра и суставы Значительное, отчетливо конту- рнруются ребра и суставы Снижение тур- гора тканей Умеренное Значительное: дряблая складка на конечностях, шее Резкое: складки иа ягодицах, лице, вокруг суставов Изменение функционального состояния ЦНС Умеренное повышение нервно-реф- лекторной возбудимос- ти Гиперрефлек- сия, мышечная гипотония Выраженная гипо- рефлексия, мышеч- ная дистония Нарушение функционально- го состояния ге- мостаза Повышение уровня гематокрита, гемоглобина, количества эритроцитов, гипогликемия, гипокаль- циемия Нарушение иммунологиче- ских показателей Днсиммуногпобулннемия, снижение функциональ- ной активности лимфоцитов, нейтрофилов перифе- рической крови 43
3.4. ПРИБАВКА МАССЫ И ДЛИНЫ ТЕЛА У ДЕТЕЙ ПЕРВОГО ГОДА ЖИЗНИ Таблица 3.5 Прибавка массы и длины тела у детей первого года жизни Возраст, мес. Вес за 1 мес. За истёк- ший пе- риод Весребён- ка Рост за 1 мес. За истёк-, шнй пе- риод Рост 1 600 600 4100 3 3 53 2 900 1500 5000 4 7 57 3 800 2300 5800 3,5 10,5 60,5 4 750 3050 6550 3 13,5 63,5 4,5 - - 7000 - - 65 5 700 3750 7250 2,5 16 66 6 650 4400 7900 2 18 68 7 600 5000 8500 2 20 70 8 550 5550 9050 1,5 21,5 71,5 9 500 6050 9550 1,5 23 73 10 450 6500 10000 1,5 24,5 74,5 11 300 6800 10300 1 25,5 75,5 12 250 7050 10550 1 26,5 76,5 3.5. ОЦЕНКА УРОВНЯ СТИГМАТИЗАЦИИ До 7 стигм - низкий уровень стигматизации, 8-10 стиггв - умеренная стигматизация, 11-15 стигм - выраженная стигмати- зация, 16 и более стигм - высокий уровень стигматизации (статус дизрафикус). Стигмы дисэмбриогенеза (малые аномалии развития): Особенности формы черепа: брахицефалия (увеличение поперечного диаметра черепа); долихоцефалия (увеличение продольного диаметра черепа); платицефалия (уплощенный свод черепа); башенный-череп; асимметричный череп; «ягоди- цеобразный череп»; выступающий затылок; другие особенности формы черепа. Особенности строения глаз и лица: микрофтальмия; узкая глазная щель; эпикант (вертикальная полулунная кожная склад- ка, спускающаяся с верхнего века у внутреннего края глаза), птоз; гипотелоризм; монголоидный разрез глаз; антимонголо- идный разрез глаз; гетерохромия; колобома радужки; другие особенности строения глаз; сросшиеся брови; переносица запав- шая; переносица выступающая; переносица широкая; прогна- тизм; ретрогнатия; микрогнатия; «рыбий»/«карпий» рот; высо- 44
кое небо; короткая уздечка, искривление носовой перегородки; другие особенности строения носогубной области и рта. Аномалии строения органов слуха: гипоплазия отдельных структур раковины уха; примитивная форма раковин; низко расположенные уши; приросшая мочка; измененный противоза- виток; «звериное» ухо; другие деформации раковины уха. Особенности строения зубов: диастема, дисплазия, дистро- фичные зубы, другие особенности строения зубов, Особенности строения шеи: короткая шея; крыловидные складки; очень длинная шея; другие особенности строения шеи. Особенности строения грудной клетки и позвоночника: короткое или длинное туловище; асимметричная трудная клетка; гипертелоризм сосков; низкое расположение пупка; отсутствие мечевидного отростка; раздвоенный мечевидный отросток; расхождение прямых мышц живота; широкое пупочное кольцо; другие особенности строения трудной клетки и позвоночника. Особенности строения конечностей; брахидактилия; арах- нодактилия; синдактилия; полидактилия; поперечная «складка на ладони; клинодактилия; искривление пальцев; короткий большой палец на руках; короткий большой палец на ногах; укорочение мизинца; девиации мизинца; 4-й палец короче 2-го; выступающая пятка; плоскопяточные стопы; птеродактилия; сандатевидная щель; двузубец на стопе; трезубец на стопе; дру- гие особенности строения кисти и стопы. Особенности развития мочеполовой системы: криптор- хизм; незарашение крайней плоти; увеличенный клитор; другие особенности строения мочеполовой системы. 3.6. ИНДИВИДУАЛЬНАЯ ОЦЕНКА ФИЗИЧЕСКОГО РАЗВИТИЯ ДЕТЕЙ 3.6.1. Центильиый метод, краткая характеристика В своей работе врач-педиатр ежедневно сталкиваете" с . необходимостью антропометрического обследования детей с целью оценки уровня их развития. Показатели физического развития позволяют судить о морфофункциональном состоянии детей и своевременно осуществлять мероприятия по коррекции выявленных отклонений. В последние годы широкое применение для оценки фи- зического развития нашел пентильный метод, основанный на статистических закономерностях и позволяющий сжато описать любые распределения количественных признаков непараметри- ческим способом. В настоящее время большинством педиатров для оценки физического развития детей используются центильные таблицы, опубликованные в «Пропедевтике детских болезней» 45
А.В. Мазурина, И.М. Воронцова в 2000 г. (приложение). Природно-климатические и экологические условия про- живания популяций в разных регионах России существеннс разнятся, а социально-экономические реалии их жизни с 1985 года претерпели значительные изменения. Все это не может не сказываться на физическом развитии детей. Исходя из этого, нами проведено антропометрическое обследование детей, про- живающих в разных районах Хабаровского края методом слу- чайной выборки. Массивы показателей физического развития детей (не менее 100 наблюдений по каждому признаку каждой половозрастной группы) обработаны статистически с помощью электронных таблиц Excel. Центильный метод применим для анализа непрерывных величин с распределением любого типа, т.к. он учитывает ре- альные границы ряда по каждому признаку и не смещает оценку в сторону завышения или занижения нормы. Обязательным ус- ловием дентального метода является достаточно большое число наблюдений по каждому признаку (не менее 100 наблюдений). Сущность пентильного метода заключается в распределении ре- зультатов измерения одного признака в восходящей градации в виде упорядоченного ряда. Этот ряд, охватывающий весь диапа- зон колебаний признака, делят на 100 интервалов. Попадания в них имеют равные вероятности, но диапазоны таких пентильных интервалов в абсолютных единицах измерений неодинаковы. Центральной тенденцией упорядоченного ряда является пяти- десятый центиль (медиана). Для характеристики распределения достаточно привести не все 100, а только 6 фиксированных цен- тилей: 3-й, 10-й, 25-й, 75-й, 90-й, 97-й. 3-й центиль - это такая величина исследуемого признака, меньше которой он наблюла ется у 3 % вариант выборки. Величина признака меньше 10-го центиля встречается у 10 % вариант выборки и т.д. Каждый из фиксированных- центилей называют вероятностью и выражают в процентах. Промежутки между пентильными вероятностями получили название пентильных интервалов или «коридоров». Выделяют 7 неодинаковых по величине пентильных интервалов, каждый из которых получил свое наименование как оценка соот- ветствующей величины анализируемого показателя. 1-й интервал включает величины до пентильной вероят- ности, равной 3 %. Показатели, попадающие в 1-й интервал, оце- ниваются как очень низкие. 2-й интервал включает величины между 3-м и 10-м центилями. Показатели этого интервала расце- 46 А
ниваются как низкие. 3-й интервал включает показатели между 10 % и 25 % пентильными вероятностями. Эти показатели оцени- ваются как сниженные. 4-й интервал включает величины между 25 % и 75 % пентильными вероятностями. Показатели данного интервала расцениваются как средние. 5-й интервал включает показатели в границах 75-го и 90-го центилей и оцениваются как повышенные. 6-й интервал включает величины между 90 % и 97 % центильными вероятностями. Показатели этого интервала оценивают как высокие. 7-й интервал включает величины выше пентильной вероятности, равной 97 %. Показатели, попадающие в 7-й интерва т, оцениваются как очень высокие. Для оценки физического развития определяют соматотип и гармоничность развития ребенка. При определении соматита учитываются три параметра физического развития: длина тела, масса тела и окружность труди. Соматотип определяется по сумме трех коридоров: сумма до 10 - микросомия, сумма от 11 до 15 - мезосомия, сумма от 16 до 21 - макросомия. Гармоничность развития определяется на основании разности между максимальным и минимальным показате- лем коридоров: разность 0-1 - гармоничные, разность 2 - дисгармоничные, разность 3 - резко дисгармоничные. 3.6.2. Пример индивидуальной оценки физического развития Мальчик 3 месяцев. Длина тела 57 см (III коридор); Соматотип: ПИ? V + III = 11. Масса тела 5600 г (V коридор); Гармоничность: V - III = 2. Окружность груди 37,2 см (III коридор). Заключение: физическое развитие мезосоматическое, дисгармоничное за счет избыточной массы тела. 47
3.7. ОЦЕНОЧНЫЕ ЦЕНТИЛЬНЫЕ ТАБЛИЦЫ ФИЗИЧЕСКОГО РАЗВИТИЯ ДЕТЕЙ (В.Г. Дьяченко, А.Ю. Мощинецкий, Н.В.Романова, М.Ф. Рзянкина, 2000г.) Таблица 3.6 Распределение длины тела (см) по возрасту (мальчики) Возраст Центили 3 10 25 75 90 97 Омес. 48,4 49,0 50,6 53,9 54,4 55,0 1 мес. 51,0 52,7 54,0 56,1 58.2 59,4 2 мес. 52,2 53,0 55,4 58,5 60,0 62,1 Змее. 55,0 56,8 58,6 61,7 63,8 65,0 4 мес. 58,2 59,1 60,8 65,0 66,1 68,2 5 мес. 60,5 61,4 62,9 67,4 69,0 70,7 6 мес. 62,8 63,7 65,2 69,4 70,2 72,1 7 мес. 64,2 65,4 67,2 71,0 . 72,8 74,0 8 мес. 66,1 67,2 68,8 73,0 74,4 75,5 9 мес. 67,4 68,3 69,6 74,0 75,7 76,8 10 мес. 68,4 69,5 70,8 75,6 76,9 78,2 11 мес. 69,4 70,6 72,1 76,4 ~ 78,4 79,9 12 мес. 70,5 71,4 73.3 78,0 79,8 81,3 1 г. 3 мес. 72,3 73,1 75,1 80,5 83,2. 84.8 1 г. 6 мес. 74,6 76,2 78,0 82,3 85,8 87,6 1 г. 9 мес. 77,0 78,1 80,0 86,2 88,1 90,6 2 г. 78,9 80,6 82,8 86,9 91,5 93,0 2 г. 3 мес. 81,1 82,4 84,9 91,0 93,6 95,8 2 г. 6 мес. 83,2 84,8 86,8 93,6 96,8 98,5 2 г. 9’мес. 85,4 86,8 89,2 96,4 99,0 100,1 Зг. 87,3 . 89,0 91,9 98,4 100,6 102,1 3 г. 6 мес. 89,4 90,5 93,8 99,6 103,7 104,5' 4г. 90,0 93,6 95,0 101,5 104,8 108,5 4 г. 6 мес. 93,1 96,8 99,4 106,0 109,2 110,6 5 лет 97,0 99.9 101,3 109,9 111.7 115.8 5 л. 6 мес. 100,3 102,4 105,0 111,5 116,3 119,5 6 лет 103,5 107,1 109,5 117,6 120,4 122,0 6 л. 6 мес. 106,0 108,4 111,8 119,0 123,5 126,0 7 лет 109,5 112,9 116,4 124,2 126,1 . 128,9 8 лет 115,0 116,5 121,1 130,0 133,8 135,0 9 лет 120,5 124,3- 126,4 135,0 139,8 141,5 10 лет 122,2 128,5 134,0 144,0 149,0 153,9 11 лет 130,0 131,0 140,0 149,3 153,0 160,0 12 лет 137,9 140,0 145,0 155,1 160,2 165,2 13 лет 140,1 145,7 151,5 165,2 170,1 172,4 14 лет 151,9 157,0 162,1 170,2 178,2 181,1 48
Таблица 3.7 Распределение длины тела (см) по возрасту (девочки) Возраст Центили 3 10 25 75 90 97 Омес 46,0 48,9 51,0 55,0 56,0 57,1 1 мес. 49,2 51,0 53,6 56,0 57,5 59,0 2 мес. 51,7 53,0 54,6 58,0 59,7 60,4 3 мес. 54,7 55,6 57,0 61,2 62,8 63,7 4 мес. 57,0 58,1 60,1 63,8 65,2 66,0 5 мес. 59,4 60,8 62,6 66,0 67,3 68,2 6 мес. 61,5 62,4 64,0 67,7 69,5 70,7 7 мес. 63,4 63,9 66,0 69,8 71,5. 72,6 8 мес. 65,0 65,9 67,4 71,4 73,0 75,1 9 мес. 66,3 67,2 69,0 72,5 74,3 75,5 10 мес. 67,4 68,5 70,2 74,0 75,7 77,0 11 мес. 68,8 70,0 71,5 75,4 76,9 78,0 12 мес. 70,0 71,0 72,6 76,0 77,8 78,9 1 г. 3 мес. 71,1 72,6 74,1 77,2 78,6 81,0 1 г. 6 мес. 72,4 74,6 76,5 80,5 83,2 84,9 1 г. 9 мес. 74,9 76,4 78,6 82,1 86,0 85,5 2г. 76,3 77,5 80,0 86,1 88,2 89,4 2 г. 3 мес.. 78,5 80,5 83,1 89,0 91,9 92,9 2 г. 6 мес. 82,1 84,2 86,5 91,3 94,0 95,9 2 г. 9 мес. 83,2 86,5 89,2 94,0 96,8 98,2 Зг. 87,1 88,5 90,8 96,9 98,4 100,0 3 г. 6 мес. 89,5 91,4 94,2 99,4 101,5 103,7 4г. 93,0 95,7 98,0 103,8 105,9 107,6 4 г. 6 мес. 95,6 98,4 100,1 105,3 108,4 112,5 . 5 лет 98,9 101,0 103,2 109,5 112,9 115,0 5 л. 6 мес. 100,5 103,6 106,8 112,2 115,6 118,8 6 лет 103,4 105,6 109,1 116,0 118,5 122,4 6 л. 6 мес. 106,3 109,5 Н3.5 . 120,4 123,5 126,0 7 лет 109,5 111,2 114,4 122,3 127,4 129,1 8 лет 114,6 118,0 122,1 129,8 133,5 136,6 9 лет 120,4 123,1 126,6 133,3 138,0 142,9 10 лет 125,4 130,0 133,8 144,0 146,8 149,1 И лет 128,1 135,7 138,0 149,4 156,0 •160,8 12 лет 129,9 134,9 143,8 156,3 161,1 163,1 13 лет 139,3 149,0 154,3 164,8 168,1 173,7 14 лет 146,8 151,1 158,4 167,2 170,0 174,1 49
Таблица 3.8 массы тела (кг) по Возраст Центили 3 10 25 75 90 97 0 мес. 2,5 2,8 3,2 4,0 4,2 4,4 1 мес. 3,2 3,7 4,0 4,8 5,4 5,7 2 мес. 3,4 4,1 4,5 5,3 5,5 5,9 3 мес. 4,1 4,4 4,8 5,5 5,9 6,3 4 мес. 4,8 5,0 5,3 6,1 6,9 7,3 5 мес. 5,2 5,4 5,9 6,9 7,5 8,0 6 мес. 5,8 6,0 6,4 7,6 8,3 8,8 7 мес. 6,1 6,5 7,0 8,6 8,9 9,8 8 мес. 6,7 7,1 7,5 8,8 9,6 10,1 9 мес. 7,2 . 7,5 8,0 9,4 Ю,1 11,0 10 мес. 7,4 . 7,8 8,4 9,7 10,6 11,1 11 мес. 7,8 8,3 8,8 10,2 п,з 12,0 12 мес. 8,3 8,6 9,2 10,8 11,7 12,4 1 г. 3 мес. 8,6 9,0 10,1 12,0 12,6 13,1 1 г. 6 мес. 9,1 9,9 10,6 12,4 13,1 13,9 1 г. 9 мес. 9,8 10,2 11,0 13,0 13,8 14,1 2г. 10,1 10,9 11,8 13,6 14,2 14,9 2 г. 3 мес. 10,7 11,2 12,0 14,1 15,0 15,7 2 г. 6 мес. 11,1 11,6 12,1 14,8 15,6 16,0 2 г. 9 мес. 11,6 12,2 12,9 15,1 16,2 17,0 Зг. 11,8 12,5 13,0 15,9 16,7 17,4 3 г. 6 мес. 12,6 13,0 13,8 16,2 17,5 18,1 4г. 12,8 13,9 14,6 17,2 18,8 19,7 4 г. 6 мес. 13,6 14,5 15,4 18,5 19,8 21,3 5 лет 14,4 15,2 16,5 19,7 21,2 22,6 5 л. 6 мес. 15,1 16,5 17,9 21,5 23,7 25,2 6 лет 16,1 17,3 18,0 22,1 24,5 26,5 6 л. 6 мес. 16,9 18,0 19,4 23,8 25,4 28,1 7 лет 17,6 18,5 20,0 24,1 26,2 28,1 8 лет 19,2 21,0 22,9 28,1 31,4 34,0 9 лет 21,5 22,0 25,2 31,2 35,0 38,6 10 лет 24,5 25,5 28,0 35,0 41,0 44,2 11 лет 26,0 30,0 32,0 38,1 45,4 48,2 12 лет 30,1 32,1 36,2 42,1 49,1 55,6 13 лет 32,1 35,2 38,4 51,3 58,5 64,0 14 лет 39,1 42,6 47,2 56,2 62,0 66,1 50
. ТА,- Таблица 3.9 Распределение массы тела (кг) по возрасту (девочки) Возраст Центили 3 10 25 1 !Г75 6 90 vM7 0 мес. 2,2 2,6 2,9 3,5 3,8 3,9 1 мес. 2,9 3,4 3,8 4,6 4,9 5,2 2мёс. 3,6 3,8 4,2 4,9 5,0 5,6 3 мес. 4,2 4,4 4,8 5,5 5,8 6,4 4 мес 4,8 5,1 5,4 6,2 6,7 7,1 5 мес. 5,3 5,6 6,0 7,1 7,6 8,3 6 мес. 6,0 6,2 6,6 7,6 8,2 8,9 7 мес. 6,3 6,6 7,0 8,2 8,9 9,5 8 мес. 6,8 7,0 7,5 8,8 9,5 10,0 9 мес. 7,2 7,5 8,0 9,4 .10,2 н,о 10 мес. 7,5 7,9 8,4 9,7 10,8 11,0 11 мес. 7,9 8,2 8,8 юз 11,3 12,0 12 мес. 8,2 8,6 9,3 10,9 11,9 12,7 1 г. 3 мес. 8,6 9,0 9,8 10,4 н,з 12,9 1 г. 6 мес. 9,0 9,6 10,1 11,6 12,9 13,2 1 г. 9 мес. 9,4 10,0 11,4 13,2 13,6 14,1 2г. 9,8 10,1 10,9 12,8 14,0 14,6 2 г. 3 мес. 10,0 10,8 11,6 13,8 14,5 15,1 2г. 6 мес. 10,5 10,8 11,7 13,9 15,0 15,8 2 г. 9 мес. 10,4 п,о 11,8 14,1 15,2 16,0 Зг. . 10,7 11,6 12,4 14,2 15,3 16,3 3 г. 6 мес. н,з 12,2 13,0 14,8 15,9 16,9 4г. 12,0 13,1 14,6 15,9 18,4 19,3 4 г. 6 мес. 12,8 14,5 15,6 16,2 18,5 19,9 5 лет 13,9 15,4 16,5 19,0 19,8 21,2 5 л. 6 мес. 14,6 15,4 16,6 20,4 22,2 24,8 6 лет 15,3 16,4 17,7 21,4 23,0 25,7 6 л. 6 мес. 16,0 17,2 18,0 22,1 24,5 27,0 7 лет 16,8 17,9 19,1 23,8 26,2 30,2 8 лет 17,4 18,9 21,9 26,4 29,0 35,5 9 лет 19,1 22,0 25,4 30,1 33,8 38,7 10 лет 23,0 25,2 28,0 34,1 38,0 43,2 11 лет 23,2 26,0 30,1 38,4 42,2 46,6 12 лет 27,1 29,8 33,6 43,7 50,0 56,1 13 лет 32,1 36,5 40,3 48,9 57,1 64,9 Р лет 35,3 39,0 42,6 53,1 59,2 65,4 51
Таблица 3.10 Распределение окружности груди (см) по возрасту (мальчики i Возраст Центили 3 10 25 75 90 97 0 мес. 31,4 32,0 33,6 36,8 37,1 37,9 1 мес. 32,1 34,0 35,1 38,0 39,1 40,0 2 мес. 32,0 35,0 36,0 39,0 40,5 41,3 3 мес. 35,8 36,9 38,0 41,8 42,7 43,4 ' 4 мес. 37,6 38,1 39,3 42,8 44,1 45,3 5 мес. 38,8 39,7 40,8 44,8 46,0 47,4 6 мес. 39,9 40,8 42,0 45,8 47,2 48,8 7 мес. 41,2 41,9 43,0 46,9 47,8 49,2 8 мес. -41,7 42,9 44,0 47,9 49,0 50,4 9 мес. 43,1 43,9 44,8 48,6 50,2 52,0 10 мес. 44,1 44,8 45,7 49,9 51,2 52,4 1Г мес. 44,6 45,1 46,1 50,2 51,7 53,2 12 мес. 45,0 45,8 46,4 50,9 52,5 54,0 1 г. 3 мес. 45,8 46,1 46,5 51,6 53,0 54,8 1 г. 6 мес. 46,2 46,6 48,0 52,1 53,9 54,9 1 г. 9 мес. 46,6 47,2 48,2 52,4 54,6 55,1 2г. 47,1 47,8 48,9 53,0 55,0 56,9 2 г. 3 мес. 47,5 48,5 49,0 53,1 55,4 57,1 2 г. 6 мес. 48,0 48,9 50,1 53,3 55,8 57,3 2 г. 9 мес. 48,2 49,3 50,4 54,1 55,9 57,8 Зг. 48,5 49,7 50,6 54,2 56,2 58,0 3 г. 6 мес. 49,0 50,1 51,5 55,0 56,8 58,4 4 г. 50,0 51,0 52,6 55,4 57,6 59,4 4 г. 6 мес. 50,6 51,8 53,0 56,5 58,4 59,9 5 лет 51,3 52,4 53,6 57,3 58,9 61,6 5 л. 6 мес. 52,4 *53,2 54,1 58,4 60,2 62,7 6 лет 52,5 54,1 56,2 59,1 61,8 64,6 6 л. 6 мес. 53,1 53,8 56,9 61,0 63,2 65,4 7 лет 54,5 55,8 57,8 62,1 . 65,0 67,6 8 лет 56,0 57,0 59,0 63,1 66,1 70,0 9 лет 57,2 58,9 61,6 67,2 72,3 73,9 10 лет 60,0 61,0 64,0 70,8 74,0 76,0 11 лет 61,0 64,4 65,8 71,2 74,1 80,0 12 лет 63,9 66,0 67,8 75,0 78,1 81,4 . 13 лет 66,1 67,2 69,4 78,2 81,0 86,3 14 лет 65,8 70,8 73,2 82,3 88,0 90,1 52
Таблица 3.11 Распределение окружности груди (см) по возрасту (девочки) Возраст Центили 3 10 25 75 90 97 0 мес. 29,0 31,1 32,0 34,1 34,8 35,0 1 мес. 32,0 33,5 34,5 37,0 38,0 39,9 2 мес. 33,9 35,1 36,8 38,7 39,8 40,5 3 мес. 35,8 37,0 38,6 40,3 41,0 42,6 4 мес. 37,4 38,6 39,8 41,9 43,0 44,1 5 мес. 39,0 40,2 41,4 43,1 44,2 45,6 6 мес. 40,3 41,5 43,1 45,2 46,4 47,9 7 мес. 41,7 42,6 43,8 46,1 47,0 48,6 8 мес. 42,0 43,5 45,0 47,0 48,6 50,1 9 мес. 43,5 44,6 45,7 47,7 49,8 51,2 10 мес. 44,1 45,2 46,0 48,6 50,8 52,3 11 мес. 45,1 46,0. 46,9 49,5 51,0 ' 53,1 12 мес. 46,0 47,0 48,0. 50,3 52,6 53,9 1 г. 3 мес. 46,2 47,2 48,3 50,5 52,7 53,9 1 г. 6 мес. 46,8 47,5 48,8 50,9 52,7 54,2 1 г, 9 мес. 47,2 48,1 48,8 51,4 53,3 54,4 2г. 47,6 48,2 49,2 52,0 53,9 54,9 2 г. 3 мес. 48,0 48,5 49,3 52,8 54,1 55,6 2 г. 6 мес. 48,1 48,7 49,5 53,0 54,9 56,2 2 г. 9 мес. 48,1 49,1 50,0 53,1 55,0 57,1 Зг. 48,2 49,3 50,3 53,6 55,8 57,4 3 г. 6 мес. 48,4 49,8 50,9 54,0 56,0 57,7 4г. 49,0 50,0 51,2 54,9 56,6 57,2 4 г. 6 мес. 49,4 51,1 52,0 55,6 56,9 57,9 5 лет 50,1 51,2 52,8 55,9 58,0 59,2 5 л. 6 мес. 50,6 51,6 53,0 55,9 60,1 61,3 6 лет 51,1 52,0 53,4 56,2 59,1 62,0 6 л. 6 мес. 51,9 52,6 54,0 57,1 59,8 62,7 7 лет 52,9 54,0 55,1 59,4 61,2 63,9 8 лет 54,7 55,1 57,3 61,2 63,0 65,1 9 лет 56,8 57,9 60,1 65,3 68,6 69,9 10 лет 58,1 59,7 62,0 68,0 72,6 75,8 11 лет 59,2 61,0 62,4 69,3 74,1 78,8 12 лет 60,1 62,0 65,4 74,3 84,0 86,1 13 лет 65,0 69,1 72,6 81,7 83,3 88,7 14 лет 63,1 69,9 73,1 82,6 87,5 91,3 53
Таблица 3.12 Распределение окружности головы (см) по возрасту (мальчики) Возраст Центили 3 10 25 75 90 97 0 мес. 32,6 33,4 33,9 35,1 36,1 37,4 1 мес. 33,6 34,2 36,0 38,0 39,1 40,4 2 мес. 34,1 35,0 37,0 38,7 39,5 40,9 3 мес. 38,0 38,3 39,0 40,9 41,9 42,7 4 мес. 39 2 39,8 40,5 42,6 43,7 44,4 5 мес. ' 40,0 40,9 41,8 43,7 44,9 45,7 6 мес. 41,1 41,9 42,1 44,8 45,7 46,4 7 мес. 41,8 42,3 43,4 45,6 46,7 47,6 8 мес. 42,3 43,2 44,0 46,5 47,4 48,1 9 мес. 43,1 43,9 44,5 47,0 47,9 48,6 10 мес. 43,6 44,1 45,0 47,8 48,3 49,0 11 мес. 43,8 44,4 45,6 48,4 49,0 49,8 12 мес. 44,2 44,9 45,7 48,7 49,6 50,5 1 г. 3 мес. 44,8 45,2 46,1 49,2 49,9 50,8 1 г. 6 мес. 45,5 46,4 47,0 49,2 50,6 51,8 1 г. 9 мес. 46,0 47,0 47,5 49,8 50,6 52,0 2г. 46,2 47,0 47,8 50,1 51,3 52,6 2 г. 3 мес. 47,0 47,6 48,8 51,0 52,1 53,0 2 г. 6 мес. 47,8 48,0 48,9 51,6 52,5 53,8 2 г. 9 мес 47,6 48,2 49,0 51,9 52,6 54,0 Зг. 47,9 48,5 49,3 51,5 52,9 54,2 3 г. 6 мес. 48,1 48,9 49,8 52,1 53,2 54,3 4г. 48,9 49,4 50,2 52,9 53,6 54,8 4 г. 6 мес. 49,0 49,6 50,4 53,4 53,8 54,8 5 лет 49,5 50,0 50,9 53,6 54,0 55,1 5 л. 6 мес. 49,8 50,3 50,9 53,9 54,6 55,6 6 лет 50,0 50,5 51,0 53,8 54,5 55,6 6 л. 6 мес. 50,1 51,0 51,4 54,2 55,2 55,9 7 лет 50,4 51,8 52,2 54,7 55,6 56,3 8 лет 50,6 51,3 52,6 55,1 55,9 56,4 9 лет 50,6 51,4 52,3 55,0 55,8 56,5 10 лет 49,6 51,0 52,0 54,9 55,8 56,6 11 лет 50,0 52,1 53,4 55,1 56,0 56,9 12 лет 51,9 52,5 53,0 56,0 56,9 57,3 13 лет 52,0 53,1 54,6 56,1 58,4 59,2 14 лет 52,2 53,0 54,5 56,9 59,4 60,0 54
Таблица 3.13 Распределение окружности головы (см) по возрасту (девочки) Возраст Центили 3 10 25 75 90 97 Омес. 30,0 32,0 33,0 34,3 35,1 36,0 1 мес. 32,2 34,0 35,0 37,0 38,0 39,0 2мес. 33,6 34,9 36,4 38,9 39,6 40,8 3 мес. 35,5 36,2 37,5 40,8 41,9 42,0 4 мес. 37,6 38,1 39,0 41,1 42,0 43,1 5 мес. 38,6 39,1 40,0 43,0 43,8 44,1 6 мес. 39,6 40,0 41,1 43,2 45,0 45,8 7 мес. 39,5 . 41,1 - 42,0 44,9 45,8 46,8 8 мес. 41,0 41,9 42,8 45,1 46,2 47,3 9 мес. 42,0 42,6 43,5 46,1 47,1 48,2 10 мес. 42,2 43,1 44,0 46,9 47,7 48,8. 11 мес. 42,8 43,2 44,5 47,4 48,2 49,4 12 мес. 43,1 44,0 44,8 47,7 48,6 49,9 1 г. 3 мес. 44,0 44,8 45,6 48,3 49,1 50,4 1г.6мес. 44,6 45,3 46,0 48,7 49,4 50,6 1 г. 9 мес. 45,1 45,9 46,6 48,2 49,8 51,0 2г. 45,8 46,4 46,9 49,5 50,0 51,2 2 г. 3 мес. 46,6 47,1 47,9 50,8 50,7 51,6 2 г. 6 мес. 46,9 47,3 48,1 50,8 51,1 51,7 2 г. 9 мес. 47,1 47,9 48,2 50,9 51,4 52,6 Зг. 47,5 48,0 48,4 51,1 51,8 52,9 3 г. 6 мес. 47,7 48,2 49,0 51,4 52,3 53,1 4г. 48,1 48,5 49,1 51,6 52,7 53,6 4 г. 6 мес. 48,4 48,9 49,6 52,0 52,7 53,9 5 лет 48,6 49,0 49,8 52,1 52,9 54,1 5 л. 6 мес. 48,6 49,5 50,1 , 52,2 53,4 54,1 6 лет 48,9 49,6 50,2 52,6 53,4 54,3 6 л. 6 мес. 49,2 49,8 50,4 52,8 53,7 54,5 7 лет 49,5 50,0 50,6 53,3 54,0 54,9 8 лет 49,6 50,6 51,1 53,6 54,8 55,4 9 лет 49,8 50,9 51,8 53,8 54,9 55,7 10 лет 50,0 51,2 52,3 54,0 55,0 55,9 11 лет 50,2 51,1 52,4 54,6 55,3 56,1 12лет 50,9 51,1 53,0 55,0 56,7 58,4 13 лет 50,6 52,0 53,4 56,2 57,0 58,1 14 лет 52,0 53,1 54,2 56,0 58,1 58,7 55
3.8. ОЦЕНКА УРОВНЯ БИОЛОГИЧЕСКОЙ ЗРЕЛОСТИ 3.8.1. Оценка уровня биологической зрелости по срокам прорезывания постоянных зубов Общее количество постоянных зубов подсчитывается на верхней и нижней челюсти суммарно. Учитываются зубы всех стадий прорезывания - от четкого выступания режущего края зуба над десной до зуба, полностью сформировавшегося. На- чалом прорезывания считается возраст, в котором 5% обследо- ванных детей имеют постоянные зубы; концом - возраст, когда постоянные зубы встречаются в 95% случаев. Возрастные нор- мативы дают представление о диапазоне наличия постоянные зубов (М±1о) детей, развитие которых соответствует кален- дарному возрасту ребенка (см. таблицы); меньшее количес- тво зубов (менее М-1о) говорит о замедленном развитии, большее (более М+1 ст) - об ускоренном. Дети с замедленным и ускоренным темпом развития постоянных зубов направля- ются на консультацию к детскому эндокринологу. Таблица 3.14 Возрастные нормативы прорезывания постоянных зубов (М±1о) Возраст в годах Мальчики Девочки 5,5 от 0 до 3 от 0 до 5 6,0 от 1 до 5 от 1 до 6 6,5 от 3 до 8 от 3 до 9 7,0 от 5 до 10 от 6 до 11 7,5 от 8 до 12 от 8 до 13 . 8,0 от 8 до 14 от 11 до 14 8,5 от 11 до 17 от 12 до 17 9,0 от 12 до 17 от 12 до 18 9,5 от 12 до 18 от 13 до 19 10,0 от 14 до 21 от 15 до 22 10,5 от 15 до 22 от 16 до 24 11,0 от 16 до 24 от 18 до 25 11,5 от 18 до 26 от 21 до 27 12,0 от 21 до 27 от 22 до 28 12,5 от 25 до 29 от 26 до 29 56
Таблица 3.15 Примерные сроки прорезывание постоянных зубов у детей дошкольного и школьного возраста (в годах) Стадия прорезывания Центральный резец Бок. резец Клык 1-й премо- ляр 2-й премо- ляр 1-й моляр 2-й моляр Мальчики Начало 5,8-6,0 6,0-6,2 9,5 8,5 8,5 5,5 10,5 Средние сроки 6,5-6,7 7,3 10,5 9,5 И.5 6,5 12,5 Окончание 7,5 8,0 12,5 11,0 12,5 7,5 13,0 Девочки Начало 5,5-5,7 6,0 9,5 8,5 8,5 5,5 10,5 Средние сроки 6,0-6,2 7,0 10,5 9,0 11,0 6.0 12,0 Окончание 7,5 8,0 12,5 10,0 12,0 7,5 12,5 Таблица 3.16 Сроки прорезывания молочных зубов Возраст Зубная формула 6-7 месяцев 11 8-9 месяцев И 11 10 месяцев 2112 11 12 месяцев 2112 2112 12 - 15 месяцев 321123 321123 18-20 месяцев 43211234 43211234 20 - 30 месяцев 5432112345 5432112345 3.8.2. Оценка уровня биологической зрелости по вторич- ным половым признакам. Оценка репродуктивного здоровья Устанавливается выраженность волосяного покрова на лобке (pubis-P) и в подмышечных впадинах (axillaris-Ax), а у девочек, кроме того, развитие грудных желез (mamma-Ma) и наличие регулярных месячных (menarche - Me). 57
Таблица 3.17 Стадии развития вторичных половых признаков у девочек Показатели Стадия А. Развитие молочной железы 1. Железы не выделяются над поверхностью грудной клетки МаО 2. Железы несколько выделяются, околососковый кружок вме- сте с соском образуют единый конус Ma 1 3. Железы значительно выделяются, вместе с соском и около- сосковым кружком имеют форму конуса Ма2 4. Тело железы принимает округлую форму, соски приподни- маются над околососковым кружком МаЗ Б. Оволосение лобка .1. Отсутствие волос РО 2. Единичные волосы Р1 3. Волосы на центральном участке лобка редкие, длинные Р2 4. Волосы на всём треугольнике лобка длинные, вьющиеся, густые' РЗ В. Развитие волос в подмышечной впадине 1. Отсутствие волос Ах 0 2. Единичные волосы Ах 1 3. Волосы редкие на центральном участке впадины Ах 2 4. Волосы густые, вьющиеся по всей впадине АхЗ Г. Становление менструальной функции 1. Отсутствие менструаций МеО 2. 1-2 менструации к моменту осмотра Mel 3. Нерегулярные менструации Me 2 4. Регулярные менструации МеЗ Таблица 3.18 Стадии развития вторичных половых признаков у мальчиков Показатели Стадия А. Оволосение подмышечной впадины 1. Отсутствие волос АхО 2. Единичные волосы Ах 1 3. Редкие волосы на центральном участке Ах 2 4. Густые прямые волосы по всей впадине АхЗ — 58
5. Густые вьющиеся волосы по всей впадине Ах 4 Б. Оволосение лобка 1. Отсутствие волос РО 2. Единичные волосы Р1 3. Редкие волосы в центральной части Р2 4. Густые прямые волосы неравномерно по всей поверхности лобка без четких границ Р 5. Густые вьющиеся волосы равномерно по всей поверхности лобка в виде треугольника Р4 6. Густые вьющиеся волосы, распространяющиеся на внутреннюю поверхность бедер и в направлении к пупку Р5 В. Рост щитовидного хряща: 1. Отсутствие признаков роста LO 2. Начинающееся выпячивание хряща L1 3. Отчетливое выпячивание хряща L2 Г. Изменение тембра голоса: 1. Детский голос VO 2. Мутация (ломка) голоса VI 3. Мужской тембр голоса V2 Д. Оволосение лица: 1. Отсутствие оволосения F0 2. Начинающиеся оволосение над верхней губой F1 3. Жесткие волосы над верхней губой и появление волос на подбородке F2 4. Распространенное оволосение над верхней губой й на подбородке с тенденцией к слиянию, начало роста бакенбардов F3 5. Слияние зон роста над губой и в области подбородка, выраженный рост бакенбардов F4 6. Слияние всех зон оволосения лица F5 У мальчиков данные о мутации голоса (V 0,1,2), развитии оволосения лица (Ро. 1,2,3), развитии кадыка (Lo,l,2) учитыва- ются в случае отставания или опережения полового развития. Степень полового созревания обозначают формулой, в кото- рой фиксируются стадии развития всех указанных компонен- тов. Например, Ах1Р2у мальчиков или Ма1Ах1Р2у девочек. С 11-летнего возраста у девочек к формуле полового созрева- ния добавляются данные о месячных (Ме+, Me-). Возрастные нормативы развития вторичных половых признаков у детей приведены в таблице 3.19. По возрастным нормативам устанав- ливают следующие варианты возрастного развития биологи- 59
ческой зрелости и заключения: I. Развитие соответствует календарному возрасту (выражен- ность вторичных поповых признаков соответствует возрасту). 2. Развитие ускоренное (опережение по выраженности ,вторичныхполовых признаков составляет 1 год и более). 3. Развитие замедленное (отставание по выраженности вторичных половых признаков составляет 1 год и более). Дети с замедленным и ускоренным развитием направляются на консультацию к эндокринологу. 3.8.3. Возрастные нормативы развития вторичных половых признаков у детей Таблица 3.19 Возрастные нормативы развития вторичных половых признаков у детей Возраст Мальчики Девочки 10 лет ЧР» MV4po 11 лет ЧР» МаоАхоРо или выраженность одного- двух показателей в стадии 1 12 лет ЧРо Ма.Ах^ - Ма,Ах,Р, или выраженность од- ного - двух показателей в стадии 1 или 2; отсутствие регулярных месячных 13 лет AxJ^-AxJP, и выра- женность одного показателя в стадии 1, а другого 0 Ма,Ах2Р, - Ма3Ах3Р3 или выраженность одно- го-двух показателей в стадии 2 или 3; нали- чие илн отсутствие регулярных месячных 14 лет Ах(Р, - Ах,Р, и выра- женность одного показателя в стадии 1, а другого 2 Ма3Ах3Р3 или выраженность одного-двух показателей в стадии 2; наличие регу- лярных месячных 15 лет Ах3Р3 или выраженность одного из пока- зателей в стадии 1 Ма3Ах3Р3 или выраженность одного из показателей в стадии 2; регулярные ме- сячные 16-17лет Ма3Ах3Р3; регулярные месячные Примечание. Наибольшее внимание следует обращать на развитие показателей Ма и Р; Ах- наиболее вариабельный и пото- му менее надежный показатель. Пример оценки полового развития: 1. Иван М., 12 лет. Половая формула: Ах 0Р 0. Заключение: половое развитие соответствует возрасту. 2. Катя Е., 12 лет. Половая формула: Ма з Ах з Р з Me + Заключение: половое развитие ускоренное. 60
ГЛАВА 4. НЕРВНО-ПСИХИЧЕСКОЕ РАЗВИТИЕ 4.1. КОНТРОЛЬ ЗА ДИНАМИКОЙ НИР ДЕТЕЙ РАННЕГО ВОЗРАСТА Оценка нервно-психического развития (НПР) у детей ран- него возраста проводится по специально разработанным стан- дартам развития в установленные сроки: на первом году жизни - ежемесячно, навтором году -1 раз в квартал, на третьем году -1 раз в полугодие, в дни, близкие к дню рождения ребенка. Медицинские работники: участковый педиатр или ме- дицинская сестра, или сестра (фельдшер) кабинета здорового ребенка проводят диагностику НПР в соответствии с рекомен- дациями, изложенными в учебном пособии «Диагностика не- рвно-психического развития детей первых трех лет жизни» (ЦО- ЛИУВ, Москва, 1983г.) по определенным показателям - линиям развития. Если развитие ребенка не соответствует возрасту, то его проверяют по показателям предыдущего или последующего возрастных периодов. Ориентировочные показатели нервно-психических фун- кций здоровых детей раннего возраста (соответствующих воз- растным этапам диспансеризации) представлены в таблицах 4.1, 4.2,4.3. • 4.2. ПОКАЗАТЕЛИ НЕРВНО-ПСИХИЧЕСКОГО РАЗВИТИЯ ДЕТЕЙ ПЕРВОГО ГОДА ЖИЗНИ Показатели нервно-психического развития детей первого года жизни (Н.М. Келованов, С.М.Кривина, Э.Л. Фрухт, 1985г.) представлены в таблице 4.1 на стр. 63-67. (Примечание: * - по- казатели, проверяемые в детских учреждениях (детские ясли, сады, детские дома), а в некоторых ситуациях - и в семье). 4.3. МЕТОДИКА ОПРЕДЕЛЕНИЯ УРОВНЯ НЕРВНО-ПСИХИЧЕСКОГО РАЗВИТИЯ ДЕТЕЙ ПЕРВОГО ГОДА ЖИЗНИ 10 дней Зрительные ориентировочные реакции. Удерживает в поле зрения движущийся предмет (ступенча- тое слежение). Материал - погремушка с шаром (диаметр 5-10 см). Методика выявления - игрушку держат на расстоянии 40-50 см над грудью ребенка, лежащего на спине, и медленно пере- мещают 2-3 раза вправо и влево (до 30 см). Поведение ребенка - фиксирует взглядом игрушку 5-10 сек., движения глаз скачко- образные. 61
Показатели нервно-психического развития детей первого года жизни (Н.М. Келованов, С.М. Кривина, Э.Л. Фрухт, 1985г.) таблица 4.1 Возраст Зрительные ориентиро- вочные реакции ЗР(Аз) Слуховые ориенти- ровочные реакции СР(Ас) Эмоции и социальное поведение (Э) / Дви- г жение руки, действия (ДвР) / с предметами (ДН) Движения общие (ДО) / Понимаемая речь (РП) Активная речь (РА) / Навыки и умения в проце- сах (Н) ' 1 2 3 4 5 6 7 8 9 10 дней Удерживает в поле зрения движущийся предмет (ступенчатое слежение) Вздрагивает и мигает при резком звуке 1 8-20 дней Удерживает в поле зрения неподвижный предмет (лицо взрослого) Успокаивается при сильном звуке । 1 ме- сяц Сосредотачивает взгляд на неподвижном предме- те, на лице говорящего с ним взрослого. Появ- ляется плавное просле- живание движущегося предмета. Прислушивается к звуку, к голосу взрос- лого Первая улыбка в ответ на разговор взрослого Лежа на жи- воте, пытается Поднимать и удерживать голову ♦Издает отдельные звуки в ответ на разговор с ним
1 2 3 4 5 6 7 8 9 2 месяца Длительное зритель- ное сосредоточение на лице взрослого или неподвижном предме- те. Длительно следит за движущейся игрушкой или взрослым (до 1 М) Ищущие повороты головы при длительном звуке (при- слушивание) Быстро отвечает улыбкой на разго- вор с иим взрослого. ♦Длительное зри- тельное сосредо- точение на другом ребенке. Лежа на животе, под- • иимает и непродолжительно удерживает голову (не менее 5 сек.) Произносит отдельные звуки 3 месяца Зрительное со- средоточение в верти- кальном положении (на руках у взрослого) на лице говорящего с ним взрослого, на игрушке «Комплекс ожив- ления»: в ответ па общение с ним (проявляет радость улыбкой, оживлен- ными движениями рук, ног, звуками). ♦Ищет глазами ре- бенка, издающего звуки Случайно налки- вается руками на игрушки, низко ви- сящие над грудью на высоте до 10-15 см Лежит на животе не- сколько минут, опираясь на предплечья и высоко подняв голову. При поддержке под мышки крепко упирает- ся ногами, согнутыми в тазобедренном суСтаве. Удерживает голову в вертикальном положе- ний. См.: «Комп- лекс ожив- ления»
1 2 3 4 5 6 7 8 9 4 месяца Узнает мать (радует- ся) Находит глазами ис- точник звука. Адек- ватно реагирует на спокойную и плясо- вую мелодию Громко смеется в ответ на обраще- ние. *Ищет взгля- дом другого ребён- ка, тянется к нему. ’Легко и часто воз- никает «комплекс оживления» Рассмат- ривает и захватывает висящую над ним иг- рушку То же, что и в 3 ме- сяца, но более ярко выражено Длительно гулит Поддержи- вает руками грудь ма- тери или бутылочку во время кормления 5 меся- цев Отлича- ет близ- ких от чужих Узнает голос матери или близкого чело- века. Различает строгую и ласковую интона- цию обращенного к нему голоса ’Радуется ребенку, берет у него из рук игрушку, гулит Четко берет игрушку из рук взросло- го. Удержи- вает в руке игрушку Долго лежит на животе, опираясь на ладони рук. Пёреворачикается со спины на живот, устойчиво стоит при поддержке под мышки Подолгу певуче гу- лит Ест из ложки полу- густую и гус- тую кашу 6 меся- цев По-разному реаги- рует на своё и чужое имя Берет игруш- ки, находясь в любом по- ложении, и подолгу ими занимается Переворачивается с живота на спину. Передвигается, переставляя руки или ползая Произно- сит отде- льные сло- ги (начало лепета) Хорошо ест с лож- ки, снимая пищу губа- ми. Пьёт из блюдца или чашки
3. Заказ № 2984 1 2 3 4 5 6 7 8 9 7 меся- цев Игрушкой стучит, разма- хивает, пере- кладывает её и пр Хорошо пол- зает (много, быстро, в раз- ных направле- ниях) На вопрос «где?» находит взглядом предмет, находя- щийся постоянно в определённом мес- те (например, ча- сы, куклу) Подолгу лепе- чет, повторно произносит одни и те же слоги. (2 - 3) Пьёт из чашки, которую дер- жит взрослый 8 меся- цев *Смотрит на действия другого ребенка, смеется или лепечет Игрушками занимается долго, разно- образно. Под- ражает дейст- виям взрос- ло- го с игрушка- ми (толкает, стучит и т.д.) Сам садится, сидит и ло- жится. Дер- жась руками за барьер, сам встает, стоит и опускается. Переступает, держась за барьер На вопрос «где?» находит несколько предметов (2-3) иа постоянных местах. По просьбе взрос- лого выполняет заранее разучен- ные простые дейст- вия, например, «ладушки», «дай ручку» Громко, четко и повтор- но произносит различные сло- ги Ест корочку хлеба, которую сам держит в руках. Пьет из чашки, которую дер- жит взрослый
1 2 3 4 5 6 7 8 9 9 меся- цев Плясовые движения под плясовую ме- лодию (если дома поют ребенку и пляшут с ним) *Догоняет ребенка, ползет ему навстречу. Подражает действиям другого ре- бенка Действует с предметами по-разному, в зависимости от их свойств (ка- тает, открывает, гремит и пр.) Переходит от предмета к предмету, слегка при- держиваясь за них рука- ми На вопрос «где?» находит несколько знакомых предме- тов, независимо от их местополо- жения. Знает свое имя, оборачивается на зов Подражает взрослому, повторяет за ним слоги, которые уже есть в его ле- пете Хорошо пьет из чашки, слегка придерживая ее руками. Спокойно относится к вы- саживанию на горшок 10 меся- цев * Действует рядом с ребенком или одной игрушкой с ним Самостоя- тельно и по просьбе взрос- лого выполня- ет разученные действия (открывает, вынимает, вкладывает) *Входит на высокую по- верхность и сходит с нее (ступенька). Идет вперед с поддержкой за обе руки По просьбе «дай» находит среди других игрушек и дает знакомые предметы. При заигрыва- нии выполняет разученные ра- нее действия и движения («догоню», «сорока- ворона»...) Подражает взрослому, повторяет за ним новые слоги,кото- рых нет в его лепете Закрепляются умения, при- обретенные в 9 месяцев
1 2 3 4 5 6 7 8 9 11 ме- ся- цев * Радуется при- ходу детей. * Избирательно отношение к детям Овладевает новыми действиями с игруш- ками, выполняет их по слову взрослого: снимает и одевает кольца с большими отверстиями и а стер- жень Стоит само- стоятельно без опоры. Делает первые само- стоятельные шаги Первые обобщения в понимаемой речи: по просьбе находит любой мяч, куклу. По просьбе взрослого выполняет разучен- ные действия (кор- мит, водит куклу). Произносит первые сло- ва - обоз- начения, например: «дай», «мама» Закреп- ление умений, приоб- ретённых в 9 месяцев 12 ме- ся- цев Узнаёт на фотогра- фии знако- мое лицо, например, мать. Раз- личает две контраст- ные формы предметов ’Протягивает другому ребён- ку игрушку, со- провождает это смехом или ле- петом. ’Ищет игрушку, спря- танную другим ребёнком Выполняет самосто- ятельно разученные действия с игруш- ками: катает, водит, кормит. ’Переносит действия, разученные с одним предметом на другой Ходит само- стоятельно (без опоры) Понимает без показа названия предметов, действий, имена взрослых, выполняет поручения: принеси, найди, отдай тёте, положи иа место. По- нимает слово «нельзя» Легко подражает новым сло- гам. Произ- носит 5-10 облегчён- ных слов Самостоя- тельно пьёт из чашки, держит чашку, пьёт и ставит чашку * Примечание: показатели, проверяемые в детских учреждениях (детские ясли, сады, детские дома), а в некоторых си- туациях и в семье.
Слуховые ориентировочные реакции. Вздрагивает и мигает при резком звуке. Методика выявления - вне поля зрения ребенка, лежащего на спине, на расстоянии до 40 см 2-3 раза хлопают в ладоши. Поведение ребенка - при звуке вздра- гивает и мигает. 18-20 дней Зрительные ориентировочные реакции. Удерживает в поле зрения неподвижный предмет (лицо взрослого). Методика выявления - привлекают внимание лежа- щего на спине ребенка, раскачивая игрушку или разговаривая с ним. Вызвав сосредоточение, взрослый остается неподвижным или держит игрушку на высоте 40-50 см от глаз ребенка. Пове- дение ребенка - движения заторможены, фиксирует взглядом предмет в течение 5-10 сек. Слуховые ориентировочные реакции. Успокаивается при сильном звуке. Материал - погремушка. Методика выявления - во время беспокойного состояния ребенка, лежащего на спине, ласково говорят с ним или гремят погре- мушкой, находясь вне поля зрения ребенка. Поведение ребенка - через 10-15 сек. успокаивается. Слуховое сосредоточение - до 10-15 сек. 1 месяц Зрительные ориентировочные реакции. Плавное прослеживание движущегося предмета. Матери- ал - яркая игрушка. Методика выявления - внимание лежащего на спине реоейка привлекают к игрушке, которую затем пере- двигают вправо и влево до 20-30 см на высоте 40-50 см от глаз ребенка. Поведение ребёнка - сосредоточивает взгляд на игруш- ке, плавно следит за ней (до 30 см), поворачивая голову вправо и влево. Слуховые ориентировочные реакции. Длительное слуховое сосредоточение (прислушивается к голосу взрослого, звуку игрушки). Материал - погремушка. Ме- тодика выявления - на расстоянии 50 см от ребенка, лежащего на спине, вне поля его зрения гремят погремушкой 5-10 сек. Поведение ребенка - прислушивается во время и после звучания погремушки (10-15 сек.), движения заторможены. Эмоции и социальное поведение. Первая улыбка -в ответ на разговор взрослого. Методика вы- явления - с ребенком, лежащим на спине, ласково разговаривают, улыбаются, вызывая у него зрительное сосредоточение на лице го- ворящего взрослого, поведение ребенка - неярко улыбается в ответ на 3-4 обращения к нему. Движения общие. Лежа на животе, пытается поднимать и удерживать голо- ву. Методика выявления - ребенка кладут на живот. Поведение ребенка - приподнимает голову, удерживает ее 15-20 секунд и опускает. 68
Подготовительные этапы развития активной речи. Издает отдельные звуки в ответ на разговор с ним. Методи- ка выявления - наклонившись над лежащим на спине ребенком на расстоянии 25-30 см, ласково говорят, произносят певучие звуки (1-2 мин.). Поведение ребенка - сосредоточив взгляд на лице взрослого, отвечает 2-3 раза отдельными звуками. 2 месяца Зрительные ориентировочные реакции.. Длительное зрительное сосредоточение; смотрит на при- влекший внимание неподвижный предмет или лицо взрослого. Материал-яркая игрушка (диаметр 5-10 см). Методика выявле- ния - наблюдают за ребенком, лежащим под игрушкой, подве- шенной на высоте 50-70 см над его грудью, или на этой же высо- те неподвижно держат игрушку. Поведение ребенка - смотрит на игрушку 25-30 сек., не двигается. Длительно следит за движущейся игрушкой или взрос- лым. Материал - яркая игрушка (диаметр 5-10 см). Методика выявления - привлекают внимание лежащего на спине ребенка к игрушке и передвигают ее вправо и влево на высоте 40-50 см. Поведение ребенка - следит непрерывно (10-15 сек.) за игрушкой (до 70 см), поворачивая голову вправо и влево. Слуховые ориентировочные реакции. Ищущие повороты головы при длительном звуке. Мате- риал-громко звучащая игрушка. Методика выявления - гремят иогремушкой 10-15 сек. на расстоянии 40-50 см вне поля зрения ле» чцего на спине ребенка. Поведение ребенка - слушает 10-15 сек. и поворачивает голову 2-3 раза вправо и влево. Поворачивает голову в сторону голоса взрослого. Методика выявления - ласково говорят с лежащим на спине ребенком 1 мин на расстоянии 40-50 см вне поля его зрения. Поведение ребенка - прислушивается 5-10 сек., поворачивает голову, ищет -лазами говорящего. Эмоции и социальное поведение. Быстро отвечает улыбкой на разговор с ним. Методика вы- явления - наклонясь над лежащим на спине ребенком, ласково говорят с ним (не трогают). Поведение ребенка - широко улыба- ется после 2-3 обращений к нему. Длительное зрительное сосредоточение на другом ребен- ке. Методика выявления - наблюдают за ребенком, лежащем на спине в манеже между двумя детьми (расстояние - 40 см). Мож- но позвать его со стороны лежащих детей.* Поведение ребенка - увидев лежащего рядом ребенка, поворачивает голову и смот- рит на него до 30 сек. (неподвижно). Движения общие. Лежа на животе, поднимает и некоторое , время удерживает олову. Материал - яркая звучащая игрушка. Методика выявле- ния - ребенка кладут на живот и на расстоянии 30-40 см перед 69
ним ставят игрушку, гремят ею, поднимают. Поведение ребенка - поднимает невысоко и удерживает голову до 40 сек. Подготовительные этапы развити я активной речи. Повторно произносит отдельные звуки. Методика выявле- ния - наблюдают за ребенком, лежащим на спине. Поведение ребенка - издает отдельные гласные и согласные звуки без учи- тываемого раздражителя. 3 месяца Зрительные ориентировочные реакции. Зрительное сосредоточение в вертикальном положении (на лице разговаривающего с ним взрослого, игрушке). Методика зыявления: а) ребенок в вертикальном положении на руках у взросло- го, головой опирается о его плечо. Второй взрослый на расстоя- нии 50 см разговаривает с ребенком; б) взрослый одной рукой держит ребенка, а другой по- казывает ему игрушку, держит ее неподвижно. Поведение ребенка - после 2-3 обращений смотрит на лицо говорящего взрослого или игрушку 30-40 сек. Эмоции и социальное поведение. Проявляет «комплекс оживления» в ответ на эмоциональное общение с ним (разговор). Методика выявления - наклонившись над лежащим на спине ребенком (до 25-30 см), ласково говорят, улыбаются в течение 1-2 мин. Поведение ребенка - смотрит на лицо взрослого. После 1-2 обращений широко улыбается, издает тихие и короткие звуки сгибает и разгибает ноги и руки. Ожив- ление нарастает и сохраняется после обращения до 15-20 сек. Ищет глазами ребенка, издающего звуки. Методика выявления - наблюдают за ребенком, лежащим в манеже на спине рядом с другими детьми. Поведение ребенка - прислушиваясь, ищет взглядом ребенка, издающего звуки, найдя, смотрит на него, оживляется. Движения руки. Случайно наталкивается руками на игрушки, низко вися- щие над грудью. Материал - 2 погремушки (шарики на кольцах диаметром 5-10 см) висят на цветных лентах на высоте 10-15 см •гад грудью ребенка справа и слева. Методика выявления - ожив- ляясь, выпрямляет руки и наталкивается на игрушку (одну или обе) 2-3 раза. Разжимая пальцы, пытается захватить игрушку и прослеживает глазами движения рук. Движения общие. Лежит несколько минут на животе, опираясь на предплечья и высоко подняв голову. Материал - яркая погремушка. Методи- ка выявления - ребенка кладут на живот и наблюдают. Если он опускает голову, разговаривают с ним, гремят погремушкой на высоте 20-30 см над подстилкой на расстоянии 50-70 см от ребен- ка. Поведение ребенка - рассматривая игрушку и прислушиваясь, 70
высоко поднимает голову, опираясь на предплечья, грудь при- поднята. Лежит 2-2,5 мин. При поддержке под мышки крепко упирается в твердую опору ногами, согнутыми в тазобедренном суставе. Методика выявления - взрослый берет ребенка под мышки лицом к себе ц опускает ногами на твердую опору. Пове- дение ребенка - выпрямляет ноги в коленном суставе и опирается на всю ступню (до 1 мин). Не ставить! Удерживает голову в вертикальном положении (на руках у взрослого). Методика выявления - ребенка держат на руках вер- тикааьно, поддерживая одной рукой под ягодицы, другой - под мышки. Поведение ребенка - удерживает голову прямо до 1-1,5 мин. 4 месяца Зрительные ориентировочные реакции. Узнает мать (радуется). Методика выявления - к лежащему на спине ребенку поочередно (с паузой 10-15 сек.) и повторно подходят и наклоняются над ним мать (или близкий человек) и незнакомый взрослый. Поведение ребенка - на мать смотрит выжидающе, радостно улыбается. При повторном появлении оживляется, внимательно смотрит, иногда гули г и тянется. Не- доволен, когда мать отходит, не сразу переводит взгляд на незна- комого, смотрит на него спокойно, отвлекается. Слуховые ориентировочные реакции. Поворачивает голову в сторону невидимого источника звука и находит его взглядом. Материал - громко звучащая по- гремушка. Методика выявления - вне поля зрения ребенка, ле- жащего на спине, на расстоянии 70 см -1 м гремят погремушкой 3-4 раза (паузы - 2 сек.). В помещении тихо! Поведение ребенка - слушает 2-3 сек. и четко поворачивает голову в сторону звука, ищет и быстро находит глазами погремушку и смотрит на нее до 10 сек. » По-разному реагирует на спокойную и плясовую мелодии. Материал - металлофон, мерлитон (можно без материала). Ме- тодика выявления - лежащему на спине ребенку напевают или играют колыбельную (спокойную) мелодию, после паузы 15-30 сек. - плясовую мелодию и опять колыбельную. Поведение ребенка - спокойно слушает колыбельную. Слушая плясовую мелодию, радуется, у него появляется «комплекс оживления», сохраняющийся 5-10 сек. Слушая колыбельную, успокаивается. Эмоции и социальное поведение. Во время бодрствования часто и легко возникает «комплекс оживления». Методика выявления - издали наблюдают за ребен- ком, лежащим на спине под низко висящими игрушками (до 30 мин.). Поведение ребенка - рассматривает игрушки, захватывает их или следит за окружающим. Приходит в оживленное состоя- ние, которое может длиться до 4 мин. Громко смеется в ответ на эмоциональное речевое общение 71
с ним. Методика выявления - наклонясь над ребенком, лежащим на спине, оживленно говорят с ним 1-1,5 мин. Поведение ребен- ка - радуется, громко смеется. Ищет взглядом другого ребенка, рассматривает, радуется, тянется к нему. Методика выявления - наблюдают за ребенком, лежащим на спине на расстоянии 40-50 см от Других детей. По- ведение ребенка - активно ищет и находит взглядом ребенка, рас- сматривает его лицо, оживляется, тянется, пытается дотронуть- ся, иногда поворачивается. Второй ребенок в ответ улыбается. Движения руки и действия с предметами. Рассматривает, ощупывает и захватывает низко висящие над грудью игрушки. Материал -2 погремушки (шарики на коль- це диаметром 15 см) подвешены на длинных лентах на высоте 5-10 см над грудью ребенка справа и слева. Методика выявления - наблюдают издали за ребенком, лежащим под игрушками. Если ребенок бездействует, касаются его рук игрушками, раскачива- ют их. Поведение ребенка-смотрит на игрушку, протягивает руки, ощупывает, рассматривает, захватывает, держит, толка- ет, следит за ней взглядом и т. д. (3 мин. и более). Движения общие. То же, что и в 3 месяца, но более ярко выражено. Подготовительные этапы развития активной речи. Гулит. Методика выявления - наблюдают издали за ре- бенком, лежащим на спине под игрушками (до 30 мин.). В помещении тихо. Если ребенок не гулит, то, наклонившись над ним, произносят гласные звуки и наблюдают. Поведение ребенка - гулит сам или через 1-3 мин, после общения с ним взрослого. Навыки и умения в процессах. Во время кормления придерживает грудь матери или бу- тылочку руками. Материал - бутылочка с соской при искусст- венном или смешанном вскармливании. Методика выявления - ребенка держат на руках в положении полулежа. При корм- лении грудью мать направляет его руки, а бутылочку держит так, чтобы, протянув руки, ребенок мог взять ее, направляет соску в рот ребенка и поддерживает бутылочку, поправляя его руки. Поведение ребенка - при виде груди матери или бутылочки тянется руками и захватывает; во время кормления - руки на бутылочке. 5 месяцев Зрительные ориентировочные реакции. Отличает близких людей от чужих по внешнему виду (по- разному реагирует на лицо знакомого и незнакомого взрослого). Методика выявления - ребенок находится в вертикальном поло- жении на руках у взрослого или лежит на спине. На расстоянии 50 см подходит и улыбается знакомый взрослый, затем сразу - незнакомый и, если реакция нечеткая, - знакомый взрослый. По- 72
ведение ребенка - при виде знакомого взрослого радуется, ожив- ляется, при виде незнакомого оживление угасает, тормозятся движения, он хмурится, может заплакать. Слуховые ориентировочные реакции. Узнает голос матери или близкого человека. Методика выявления - с ребенком, лежащим на спине, издали ласково говорит незнакомый взрослый 30 сек. -1 мин., после паузы (30 сек.) - мать, и опять после паузы-незнакомый взрослый. Поведение ребенка - к незнакомому голосу прислушивается, ищет говорящего глазами, к повторному звучанию бывает без- различен. К голосу матери прислушивается, ищет ее, улыбает- ся, поворачивается, беспокоится и ищет, когда голос замолкает. Различает строгую и ласковую интонацию обращенной к нему речи, по-разному реагирует. Методика выявления - с ребенком, лежащим на спине, не наклоняясь к нему, говорят ласково, после паузы (5-10 сек.) - строго и опять ласково. Поведе- ние ребенка - на ласковую интонацию улыбается, оживляется, на ггрогую - сосредоточивается, хмурится, может заплакать. Эмоции и социальное поведение. Радуется ребенку, берет у него из рук игрушку, гулит. Ме- тодика выявления - наблюдают за ребенком, лежащим среди детей. Если общения нет, ребенка кладут ближе к детям (до 50 см). Поведение ребенка - находит взглядом играющего или изда- ющего звуки ребенка, рассматривает, поворачивается, старается взять игрушку, повторяет за ним звуки. Движения руки и действия с предметами. Четко берет игрушку из рук взрослого. Материал - погре- мушка с длинной ручкой (10-15 см). Методика выявления - на высоте 20-30 см над грудью ребенка, лежащего на спине, держат погремушку 20-30 сек., привлекают к ней внимание (можно прикоснуться игрушкой к тыльной стороне его руки). Поведе- ние ребенка - смотрит на игрушку, выпрямляя руки, направля- ет их к игрушке и четко берет ее (может одной рукой). Удерживает в руке игрушку. Материал и методику выявле- ния см. выше. Поведение ребенка - взяв игрушку, не роняет и удерживает 1-2 мин. Движения общие. Долго лежит на животе, подняв корпус и опираясь на ладо- ни выпрямленных рук. Материал - яркая устойчивая игрушка. Методика выявления - ребенка кладут на живот, перед ним на >асстоянии 50 см ставят игрушку и наблюдают. Поведение ре- бенка - самопроизвольно или при виде игрушки выпрямляет нуки, поднимает голову и верхнюю часть корпуса; лежит, опи- раясь на кисти выпрямленных рук и приближая их к корпусу. Переворачивается со спины на живот. Материал - яркая игрушка. Методика выявления - внимание ребенка, лежащего на спине, привлекают к игрушке, ее передвигают сверху вниз и 73
кладут рядом с ребенком так, чтобы он не мог взять. Поведение ребенка - следит за игрушкой, поворачивает голову, корпус, ло- жится на бок и сразу переворачивается на живот, выпрямляет ноги в тазобедренных суставах и, опираясь на выпрямленные руки, высоко поднимает голову. Ровно, устойчиво стоит при поддержке под мышки. Мето- дика выявления - ребенка берут под мышки и опускают ногами на твердую опору. Поведение ребенка - твердо опирается полно- стью выпрямленными ногами о поверхность 3-4 мин. Подготовительные этапы развития активной речи. Подолгу певуче гулит. Методика выявления - наблюдают до 30 мин. за лежащим ребенком. В помещении тихо. Поведение ребенка -длительно, нараспев произносит гласные звуки (без ви- димых воздействий, при виде взрослого, игрушки). Навыки и умения в процессах. Ест с ложки Полугустую и густую пищу. Материал - глу- бокая детская тарелка или блюдце с кашей или пюре, чайная ложка. Методика выявления - к губам ребенка, который во вре- мя кормления полусидит на коленях у взрослого лицом к нему, подносят ложку, наполненную пищей на 1/3, и предлагают есть. Нельзя разжи «ать губы! Поведение ребенка - открывает рот, ког- да ложка касается его губ. Снимает пищу губами понемногу. Ест медленно. 6 месяцев Слуховые ориентировочные реакции. По-разному реагирует на свое и чужое имя. Методика выяв- ления - вне поля зрения ребенка называют повторно имя, конт- растное по звучанию с его именем. Пауза - 2 сек. Называют имя ребенка и после паузы - чужое имя. Поведение ребенка - услышав свое имя, радуется, быстро оборачивается, смотрит на взрослого; на чужое имя не реагирует или спокойно смотрит на взрослого, отвлекается. Движения руки и действия с предметами. Свободно берет игрушки из разных положений и подолгу занимается ими, перекладывает из одной руки в другую. Мате- риал - 2 яркие погремушки. Методика выявления - рядом с ле- жащим ребенком кладут игрушки, привлекают к ним внимание и наблюдают до 30 мин. Поведение ребенка - берет игрушку, рассматривает, перекладывает, размахивает, прислушивается к звуку и т. д. Манипулирует 2-3 мин. Движения общие. Переворачивается с живота на спину. Материал - яркая устойчивая игрушка. Методика выявления - у ребенка, лежащего на животе, вызывают сосредоточение на игрушке, стоящей перед ним, и перемещают, ее по кругу - за спину ребенка. Поведение ребенка - следит за игрушкой, поворачивает голоду и быстро переворачивается на спину. 74
Двигается, переставляя руки или немного подползая. Мате- риал - яркая устойчивая игрушка. Методика выявления - внима- ние ребенка, лежащего на животе, привлекают к игрушке, пос- тавленной перед ним, но недосягаемой. Поведение ребенка- 3-5 сек. смотрит на игрушку и пытается достать, подползает вперед, подтягиваясь на руках, двигается вбок, переставляя руки. Подготовительные этапы развития активной речи. Произносит отдельные слоги (начало лепета). Методика выявления - наблюдают за ребенком 20-30 мин., можно пере- кликаться с ним. Поведение ребенка - однократно или редко i произносит слог («ба», «ма»), может повторить за взрослым. Навыки и умения в процессах. Хорошо ест с ложки, снимая пищу губами. Материал и ме- тодика выявления - см. «Навыки и умения в процессах» в 5 мес. Поведение ребенка - раскрывает рот раньше, чем ложка коснется губ, и снимает пищу губами. Пьет из блюдца или чашки небольшое количество жидкой пиши. Материал - глубокое блюдце или широкая чашка, пиала. Объем жидкости т до 50 г. Методика выявления - к губам ребен- ка, который, полусидит на коленях у взрослого, подносят чашку и предлагают пить. Поведение ребенка - прикасается губами к краю чашки и пьет, выпивает всю порцию. 7 месяцев Движения руки и действия с предметами. Игрушкой стучит, размахивает, перекладывает, бросает и пр. Материал - погремушка или другая яркая звучащая игрушка. Методика выявления - перед ребенком или рядом кладут игруш- ку и наблюдают 30 мин. Поведение ребенка - многократно пере- кладывает из руки в руку, извлекает звук, стучит по подстилке, бросает вниз (в течение 5-7 мин.). Движения общие. Хорошо ползает (много, быстро, в'разных направлениях). Материал - яркая звучащая устойчивая игрушка. Методика выяв- ления - наблюдают до 30 мин. или привлекают внимание ребенка, лежащего на животе, к игрушке, поставленной на расстоянии 50- 7С см и медленно отодвигают ее до 1-1,5 м (можно повторить). , Поведение ребенка - ползет энергично, быстро, любым способом, меняет направление. Сразу или с отвлечениями проползает 1-2 м. . Подготовительные этапы развития понимания речи. На вопрос «где?» ищет и находит взглядом предмет, .еоднократно называемый, постоянно находящийся в опреде- [енном месте. Материал - озвученная крупная игрушка (кукла, петух, собака или др.) стоит на постоянном месте. Методика вы- I явления - ребенка подносят к игрушке так, чтобы он ее не видел (спиной или боком), и спрашивают: «Где ?» (повторяют 2-3 раза). Товедение ребенка - поворачивается к игрушке и смотрит, иногда хочет взять. 75
Подготовительные этапы развития активной речи. Подолгу лепечет, повторно произносит одни и те же слоги. Методика выявления - наблюдают до 30 мин. Если ребенок не лепечет, то, стоя перед ребенком, произносят повторно слоги, имеющиеся в его лепете. Поведение ребенка - лепечет сам, или, молча слушая, смотрит на губы говорящего и через 1-1,5 мин. произносит повторно слоги. Навыки и умения в процессах. Пьет из чашки. Материал и методика выявления - см. «Навыки и умения в процессах» в 6 мес. Поведение ребенка - пьет из чашки быстрее и выпивает большее количество жидкости (до 100 г). 8 месяцев Эмоции и социальное поведение. Смотрит на действия другого ребенка и смеется или лепечет. Методика выявления - 30 мин. наблюдают за ребенком, находя- щимся среди других детей. Поведение ребенка - сосредоточенно, с интересом смотрит на ребенка, привлекшего его внимание зву- ками или действиями, смеется, подражает действиям или лепету. Действия с предметами. Игрушками занимается долго и разнообразно действует с ними. Материал - мяч, миска с шарами, кастрюля с крышкой и т.д. Методика выявления - игрушки кладут так, чтобы ребенок их видел. Наблюдают 30 мин. Поведение ребенка - толкает повторно мяч, сбрасывает крышку с кастрюли, стучит ею, переворачивает миску с шарами (может выполнить 1-2 действия). Подражает действиям взрослого с игрушками (толкает, сту- чит, вынимает и пр.). Материал - см. выше. Методика выявления - привлекают внимание ребенка к игрушкам, повторно показыва- ют и называют 2-3 действия с ними, имеющиеся в опыте ребенка («покатили мяч, опять покатили»). Наблюдают. Поведение ребенка - смотрит на действия взрослого и подражает: катает, открывает, вынимает и т. д. Действует повторно и однократно. Движения рук неточные. Движения общие. Сам садится, сидит и ложится. Материал - яркая звучащая игрушка. Методика выявления - если ребенок лежит на животе, показывают ему игрушку сверху и сбоку на расстоянии 70 см -1 м, если сидит - сбоку и снизу и кладут вне досягаемости. Пове- дение ребенка-поворачивает голову, чтобы увидеть, ложится на бок, опираясь на руку, и садится. Сидит прямо. Ищет игрушку, поворачивает голову, ложится на бок, опираясь на руку, и сразу ложится на живот. Может сесть и лечь другим способом. Придерживаясь руками за барьер, сам встает, стоит и опус- кается. Материал - яркая звучащая игрушка. Методика выявле- ния - ребенку, лежащему на животе, показывают и предлагают игрушку, ее поднимают и ставят на барьер (1-1,5 мин.). Потом кладут игрушку на подстилку позади стоящего ребенка. Поведе- 76
ние ребенка - цепляясь руками за перекладину, встает на колено и одну ногу, затем на обе ноги и выпрямляется. Держась, стоит одну минуту на прямых расставленных ногах. Оборачивается за игрушкой, переставляя руки, опускается на колено, сгибает другую ногу и, придерживаясь, становится на четвереньки или садится. Переступает, держась за барьер. Материал - яркая игрушка. Методика выявления - ребенок стоит у барьера, игрушку мед- ленно передвигают по барьеру от ребенка на 1 м в течение 2 мин. Поведение ребенка - идет за игрушкой, переставляя руки, переступая приставным шагом, боком, медленно. Подготовительные этапы развития понимания речи. На вопрос «где?» находит несколько (2-3) предметов на постоянных местах. Материал - игрушки, известные ребенку, стоят на постоянных местах. Методика выявления - спрашивают поочередно о 2-3 предметах («где?»). Пауза 30 сек. Поведение ребенка - на вопрос «где?» поворачивает голову и смотрит на называемый предмет, находит 2 предмета. По слову взрослого выполняет разученные ранее действия (без показа), например, «ладушки», «дай ручку» и др. Методика выявления - ребенка, сидящего в отдалении от других детей, просят: «Сделай ладушки» (без показа). Поведение ребенка - по просьбе выполняет одно из движений. Подготовительные этапы развития активной речи. Громко, четко и повторно произносит различные слоги. Ме- тодика выявления - за ребенком наблюдают до 30 мин. Поведение ребенка -произносит повторно слоги, имеющиеся в его лепете. Навыки и умения в процессах. Ест корочку хлеба, которую сам держит в руке. Материал - корочка хлеба почти без мякиша. Методика выявления - во время кормления ребенку дают в руки хлеб, а затем начинают кормить. Поведение ребенка - берет хлеб, направляет в рот и откусывает зубами или деснами. Пьет из чашки, которую держит взрослый. Материал - ши- рокая чашка, объем жидкости - 100 г. Методика выявления - во время кормления ребенку предлагают пить и подносят чашку. Поведение ребенка - протягивает руки к чашке, открывает рот, пьет, слегка придерживая чашку. 9 месяцев Слуховые ориентировочные реакции. Плясовые движения под плясовую мелодию. Материал - металлофон (или голос взрослого). Методика выявления - ребе- нок стоит, держась за опору. Играют спокойную мелодию (1-1,5 мин.). После паузы (30 сек.) - знакомую плясовую мелодию, потом - спокойную. Поведение ребенка - спокойно слушает спокойную мелодию, под плясовую воспроизводит освоенные плясовые дви- жения. 77 ‘
Эмоции и социальное поведение. Догоняет ребенка, ползет ему навстречу. Методика выяв- ления: а) с детьми играют в «догонялки»; а затем наблюдают, б) наблюдают' не вмешиваясь. Поведение ребенка: а) после игры со взрослым догоняет другого, «убегающего»-от него, или «убегает» сам; б) посмотрев на друга, ползут навстречу и смеются или пол- зут друг за другом. Подражает действиям и движениям другого ребенка. Мате- риал - бубен, мяч, ведро с кубиками, шарами и др. Методика вы- явления - одному ребенку дают игрушки, стимулируют действия с ними и наблюдают за другим. Поведение ребенка - смотрит, под- ползает и пытается катать мяч, ударить по бубну и др. Действия с предметами. С предметами действует по-разному, в зависимости от их свойств (катает, вынимает, открывает, гремит, нажимает и др.). Материал - резиновая звучащая игрушка, бидончик с крышкой, погремушка, мяч. Методика выявления - игрушки раскладывают в поле- видимости ребенка и наблюдают до 30 мин. Поведение ребенка - резиновую игрушку сжимает, крышку открывает, погре- мушкой гремит и др. Движения общие. Переходит от одного предмета к другому, слегка придер- . живаясь за них руками. Материал - стол-барьер, горка, стул или др. на расстоянии 30 - 40 см друг от друга. Методика выявления - ребенка, стоящего у опоры, привлекают игрушкой на расстоя- нии 70 см - 1 м. По мере его приближения переходят дальше. Поведение ребенка - идет, держась одной рукой, вполоборота, приставным и чередующимся шагом. Переходит к другой опоре приставным шагом, держась одной рукой и перенося другую на новую опору. Подготовительные этапы развития понимания речи. На вопрос «где?» находит взглядом несколько знакомых предметов в разных местах, независимо от их постоянного месторасположения. Материал - 3-4 игрушки, которые ребенок находит, стоят на постоянных местах. Методика выявления - ре- бенка спрашивают: «Где собачка, ...ляля, ...мишка?» Игрушки переставляют и спрашивают: «Где?» Вопрос повторяют 2-3 раза. Поведение ребенка - находит взглядом игрушки на посто- янных местах, ищет и находит их на новых местах. Знает свое имя - оборачивается на зов. Методика выявления - ребенка зовут по имени, «иди ко мне». После паузы зовут, назы- вая другое имя, и затем - имя ребенка. Поведение ребенка - на зов приближается к взрослому, на чужое имя не реагирует. Подготовительные этапы развития активной речи. Подражает взрослому,, повторяя за ним слоги, которые уже есть в его лепете. Методика выявления - взрослый, сидя перед ребенком, четко, с паузами произносит слоги, имеющиеся в ле- 78
пете ребенка. Поведение ребенка - слушает, следит за движением губ взрослого и сразу или через 1-2 мин. повторяет слоги. Навыки и умения в процессах. Хорошо пьет из чашки, слегка придерживая ее руками. Материал - широкая чашка, объем жидкости - 100 г. Методика выявления - во время кормления ребенку протягивают чашку, под держивая ее за дно. Поведение ребенка - берет чашку двумя руками, направляет ко рту, пьет, поднимая чашку, без поддержки выронит. Формируется навык опрятности (спокойно относится к процессу высаживания). Методика выявления - ребенка по пот- ребности высаживают на горшок. Поведение ребенка - спокоен при высаживании, не пытается встать. Есть положительный ре- зультат. 10 месяцев Эмоции и социальное поведение. Действует рядом с ребенком или одной игрушкой с ним. Материал - ящик с игрушками, стержень с кольцами, прикреп- ленный к столу. Методика выявления - наблюдают до 30 мин. за детьми, находящимися около одного пособия. Поведение ребенка - подходит к играющему и действует рядом или вместе (вынимают игрушки из одного ящика и улыбаются). Действия с предметами. Самостоятельно или по просьбе взрослого выполняет разученные с игрушками действия (вынимает и вкладывает, от- крывает и закрывает и др.). Действия с предметами принимают устойчивый характер. Материал - миска с шарами, кастрюля с крышкой. Методика выявления: а) наблюдают до 30 мин.; б) про- сят (без показа): «Вынь шарик, еще вынь». Затем: «Вложи шарик, еще вложи». Повторяют 2-3 раза. Поведение ребенка: а) выпол- няет отдельные разученные действия; б) по просьбе выполняет действия (не обязательно все). Движения общие. Входит на невысокую поверхность или горку, держась за перила, и сходит с нее. Материал - горка-манеж, крупная игрушка (мяч, машина). Методика выявления - внимание ре- бенка привлекают к игрушке, находящейся на горке, и зовут: «Иди сюда, покати мяч». Затем побуждают спуститься вниз. Поведение ребенка - держась двумя руками за перила с одной стороны, поднимается боком, идет приставным шагом или держится за перила с обеих сторон, идет прямо, приставным шагом. Толкает (с помощью взрослого) мяч вниз. Спускается так же, как поднимался, или по скату. Понимание речи. По просьбе «дай» находит и дает знакомые предметы. Ма- териал-игрушки, знакомые ребенку (2-3). Методика выявления - ребенка просят: «Дай лялю, ...кису». (2-3 раза). Поведение ре- 79
бенка - находит, берет и дает 2-3 игрушки. При игре с ним («догоню-догоню», «сорока-ворона», «прят- ки» и др.) выполняет разученные действия и движения. Материал - платок из прозрачной ткани, который лежит около ребенка. Ме- тодика выявления - ребенку говорят (без показа): «Ку-ку», «Дого- ню-дбгоню». Поведение ребенка - услышав «ку-ку», прикрывает- ся платком и выглядывает; услышав «догоню-догоню», убегает. Подготовительные этапы развития активной речи. Подражая взрослому, повторяет за ним отдельные слоги, которых нет в его лепете. Методика выявления - сидя перед ре- бенком, четко произносят 2-3 новых для него слога. Поведение ребенка - слушает, следит за движением губ говорящего и сразу или через 1-2 мин., подражая, произносит повторно 2-3 слога. Навыки и умения в процессах. Закрепляются умения, приобретенные в 9 мес, 11 месяцев Эмоции и социальное поведение. Радуется приходу детей. Методика выявления - наблюдают за ребенком во время приема детей, начала и окончания режим- ного процесса. Состав детей постоянный. Поведение ребенка - радуется появлению детей, смотрит, ждет, устремляется к ним, лепечет Избирательное отношение к детям. Методика выявления - см. выше. Поведение ребенка - радуется появлению опреде- ленного ребенка, подходит, заигрывает, недоволен, когда его за- бирают. Действия с предметами. Овладевает новыми разученными действиями с предмета- ми и начинает выполнять их по слову взрослого (накладывает кубик на кубик, снимает и надевает кольца с большими отвер- стиями на стержень). Материал - стержень, прикрепленный к столу, и 2-3 кольца с большими отверстиями; 2-3 кирпичика (10x5x2 см), стол с отверстиями и грибочками, скат с 2-3 шарами (диаметр 5-6 см). Методика выявления - ребенка подводят к по- собию или дают материал и предлагают: «Положи», «Сними» и др. Поведение ребенка - сам или по инструкции выполняет 2-3 действия: накладывает кирпичик, снимает и одевает кольца и др. Движения общие. Стоит самостоятельно. Методика выявления - ребенка ма- нят или отводят от опоры и оставляют без поддержки. Поведение ребенка: а) поднимается с пола, выпрямляется и стоит на расстав- ленных ногах 20-30 сек.; б) оставленный без опоры, не падает 20-30 сек., ноги рас- ставлены, руки балансируют. 80
Делает первые самостоятельные таги. Методика выявления - наблюдают 10-15 мин. за ребенком, стоящим у опоры, или зовут его, побуждая отойти от опоры. По- ведение ребенка - отпускает опору, делает 2-3 шага вперед, затем опускается или ищет опору. Понимание речи. По словесной инструкции выполняет разученные дейс- твия, не подсказанные предметами (водит куклу, кормит собачку и пр.). Материал - сюжетные игрушки, знакомые ребенку (кук- ла, собака, машина и чашечка). Методика выявления - ребенку предлагают (без показа): «Покорми лялю, ...собачку», «Поводи лялю», «Покатай...». При невыполнении действия перед ребен- ком поочередно ставят игрушки и повторяют инструкции. По- ведение ребенка - прикладывает чашечку ко рту куклы, собачки, водит куклу, катает машину. Появляются первые обобщения в понимаемой речи (по просьбе взрослого находит, дает любую куклу, которую видит среди игрушек, любой мяч, все машины, часы и др.). Материал - разные по внешнему виду мячи, куклы и др., которые находят- ся среди игрушек. Методика выявления - ребенка, не занятого игрой, просят: «Найди мяч», «Дай мне мяч», «Дай еще мяч». Поведение ребенка - находит и приносит 2 мяча и более (можно другие игрушки). Активная речь. Произносит первые слова-обозначения, например, «ав-ав», «кис-кис», «дай». Материал - игрушки, знакомые ребенку и часто называемые взрослым. Методика выявления - если ребенок не говорит сам, его вызывают на подражание: «Скажи - дай». Мож- но спросить: «Кто это?» Поведение ребенка - сам или, подражая взрослому, произносит 2-3слова. 12 месяцев Зрительные ориентировочные реакции. Различает предметы по форме (отличает кирпичик от ку- бика по слову взрослого). Материал - одинаково окрашенные деревянные кубик (5x5x5 см) и кирпичик (2x5x6 см). Методика выявления - кубик и кирпичик кладут перед ребенком, спра- шивают: «Где кубик, ...кирпичик?», «Дай мне кирпичик». По- ведение ребенка - смотрит или показывает рукой на кубик или кирпичик, дает их взрослому. Узнает на фотографии знакомого взрослого. Материал - фотография (3x5 см) матери или близкого человека. Методика выявления - ребенку показывают фотографию и спрашивают: «Кто это?» Если не говорит, просят: «Покажи, где мама?» (пов- торяют 2-3 раза). Поведение ребенка - узнав, называет, а если не говорит, показывает, радуется. 81
Эмоции, социальное поведение. Протягивает другому ребенку и отдает игрушку, сопровож- дая это смехом и лепетом. Материал - игрушка, находящаяся в пользовании ребенка. Методика выявления - наблюдают 20-30 мин. за детьми, играющими рядом. Поведение ребенка - про- тягивает игрушку ребенку, стоящему рядом, и смеется, лепечет, говорит «на». Ищет игрушку, спрятанную другим ребенком. Материал и методика выявления - см. выше. Поведение ребенка - ищет иг- рушку, спрятанную другим за спину или под косынку, смотрит вопросительно, говорит «дай», смеется. Действия с предметами. Самостоятельно выполняет разученные действия с игруш- ками (катает, водит, кормит и др.).-Материал - игрушки, нахо- дящиеся в пользовании ребенка. Методика выявления - наблю- дают 30 мин. Если ребенок не выполняет требуемых действий, привлекают его внимание, раскладывают игрушки и создают подсказывающую ситуацию (кукла с чашкой, мяч на горке). По- ведение ребенка: воспроизводит разученные действия (кормит куклу, скатывает мяч) повторно или однократно. Переносит действия, разученные с одним предметом, на другой (водит, кормит, баюкает куклу и т д.). Материал - маши- на, тележка, кукла, мишка, собака. Методика выявления - наблю- дают 30 мин. Если ребенок не выполняет требуемых действий, его внимание привлекают к расставленным игрушкам, подска- зывают: «Покорми мишку, уложи спать». Поведение ребенка - кормит, водит, баюкает куклу, мишку, собаку и т. д. (может быть одно действие). Движения общие. Ходит самостоятельно (без опоры). Материал - яркая иг- рушка. Методика выявления - наблюдают за ребенком или зовут его, привлекая жестом, игрушкой. Поведение ребенка - идет чередующимся шагом, поворачивается, меняет направление, останавливается, проходит до 3 м. Понимание речи. Понимает (без показа) названия нескольких предметов, действий, имена взрослых и детей, выполняет отдельные пору- чения («найди», «принеси», «отдай тете», «положи на место» и пр.). Материал - игрушки, названия которых ребенок знает. Методика выявления - просят дать игрушки, положить на мес- то, найти взрослых, детей, дать им игрушки («Дай мяч Оле»). Поведение ребенка - дает игрушки, закрывает дверцу, смотрит на названных взрослых и детей и пр. Понимает слово «нельзя» (прекращает действие). Ме- тодика выявления - при нежелательных действиях ребенку 82
говорят: «Нельзя». Можно повторить. Не разрешается назы- вать действия и предметы («Не трогай чашку»), прекращать действия рукой). Поведение ребенка - сразу или после 2-3 пов- торений прекращает действие. Некоторые слова в речи взрослых принимают обобщен- ный характер. Методика выявления - ребенку предлагают: «Сложи игрушки», «Дай машину, еще машцну» и др. Поведе- ние ребенка - четко выполняет инструкции сразу или после 2-3 повторений. По слову взрослого выполняет разученные ранее действия с игрушками. Материал - знакомые игрушки (кук- ла, собака, чашечка, одеяло), 2-3 кирпичика, прикрепленный стержень с 2-3 кольцами. Методика выявления - перед ребен- ком кладут игрушку и просят (без показа): «Покачай куклу», «Положи кирпичик, положи еще». Инструкцию повторяют. Поведение ребенка - укачивает куклу, кладет кирпичик на кир- пичик и др. Активная речь. Легко подражает новым слогам. Методика выявления - сидя перед ребенком, повторно произносят новые слоги в разных сочетаниях. Можно перекликаться. Поведение ребен- ка - смотрит на мимику и движения губ говорящего, повторяет новые слоги. Произносит 6-10 облегченных слов. Материал - зна- комые, легко называемые игрушки. Методика выявления - проверяют задания: «А» или «Б», «В» или «Г». А. Вызывают интерес к игрушке и предлагают: - «Скажи - дай». Б. Во время кормления предлагают: «Скажи - дай, на». В. Показывая поочередно игрушки, спрашивают: «Что это?». Г. Если не отвечает (см. «В»), после паузы, показывая игруш- ку, предлагают: «Скажи - ляля», «Скажи - собачка ав-ав» и т. д. Поведение ребенка - повторяет слова «дай», «на», на- зывает игрушки сам или подражая взрослому: Разрешается' выполнить 2-3 задания - «А» или «Б», «В» или «Г». Навыки и умения в процессах. Самостоятельно пьет из чашки (берет ее руками, ставит на стол). Материал - широкая чашка, объем жидкости - до 100 г. Методика выявления - во время кормления перед ребенком, сидящим за столом, ставят чашку с питьем и контролируют его действия. Поведение ребенка - берет чашку двумя руками, под- нимает, подносит к губам, пьет, наклоняя чашку, запрокидывая голову, ставит чашку на стол. 83
4.4. ПОКАЗАТЕЛИ НЕРВНО-ПСИХИЧЕСКОГО РАЗВИТИЯ ДЕТЕЙ ВТОРОГО ГОДА ЖИЗНИ В таблице 4.2 (стр. 85) представлены данные о показателях нервно-психического развития детей второго года жизни (М.Н. Аксарина, К.Л. Печора, 1978г.). 45. МЕТОДИКА ОПРЕДЕЛЕНИЯ УРОВНЯ НЕРВНО- ПСИХИЧЕСКОГО РАЗВИТИЯ ДЕТЕЙ ВТОРОГО ГОДА ЖИЗНИ Возраст 1 год 3 месяца Понимание речи. Запас понимаемых слов быстро расширяется. Понимание ребенком названии окружающих предметов. Материал - 3-4 игрушки, изображающих вид транспорта, живот- ных, предметы обихода (машины, часы, мячик, собака). Мето- дика выявления - специально подготовленная ситуация. Перед ребенком раскладываются 4 контрольных предмета. На вопрос взрослого «где...?» ребенок должен отыскать все предметы. Пос- ле этого они убираются, ставятся в другом порядке и вновь пред- лагается их найти. Поведение ребенка - по просьбе взрослого находит (показывает рукой или берет в руки) нужные предметы. Задание считается выполненным, если ребенок выбирает не ме- нее 3-х предметов. Материал - предметы одежды, обуви. Методика выявления - ситуация естественная, при общении с ребенком в группе. Ребен- ку предлагается найти 4 предмета из одежды: штанишки, шапку, ботинки, платье. Поведение ребенка - по слову взрослого находит нужные предметы, указывая на них рукой. Задание считается выполнен- ным, если ребенок находит не менее 3-х предметов. Понимание ребенком действий. Материал - сюжетная игрушка, тарелка, кроватка. Методика выявления - специально подготовленная ситуация. Ребенку предлагается выполнить дейс- твия: «Покорми куклу», «Положи куклу в кроватку». Поведение ребенка - выполняет действия по просьбе взрослого - подносит тарелку ко рту, кладет куклу в кроватку. Ребенок ориентируется в группе. Методика выявления - ситуация естественная. При проведении режимных процессов, организации игры ребенку предлагается выполнить следующие действия: «Покажи, где у нас рыбка», «Найди, где часы», «Пока- жи, где твой горшочек», «Иди мыть руки». Поведение ребенка - выполняет не менее 3-х поручений взрослого. Задание считается выполненным, если ребенок решает все 3 задачи. Активная речь. Пользуется лепетом и отдельными облегченными словами в момент двигательной активности, удивления, радости. Методика выявления - ситуация естественная. Наблюдение за ребенком ве- k дется во время самостоятельной деятельности в течение 30 мин. Поведение ребенка - разнообразно лепечет, пользуется облегчен- ными словами («дай», «мама», «никак», «бах», «ап ав» и др.) 84
Таблица 4.2 Показатели нервно-психического развития детей второго года жизни (М.Н. Аксарина, КЛ. Печора, 1978 г.) Возраст Понимание речи (Рп) Активная речь (Ра) Сенсорное раз- витие (Ср) Игра и действия с предметами (И) Движения (Дв) Навыки (Н) 1 год 3 мес. Запас понимаемых слов резко расши- ряется. Пользуется лепетом и отдельными облег- чёнными словами в момент двигательной активности, удивле- ния. Ориентирует- ся в двух кон- трастных вели- чинах предметов (типа кубов) с разницей граней в 3 см. 1 Воспроизводит в игре действия с пред- метами, ранее разу- ченными. Ходит длительно, не присаживаясь, / меняет положе- ние (приседает, наклоняется, по- ворачивается, пя- тится). Самостоятельно ест густую пищу ложкой. 1 год 6 мес. Обобщает предметы по существенным признакам понима- емой речи (в «конф- ликтной ситуации»). Словами облегчён- ными и произне- сёнными правильно называет предметы и действия при сильной заинтересованности. 1 )риентируется в 3-4 контрастных формах пред- мета (шар, куб, кирпичик). Отображает в игре отдельные часто на- блюдаемые действия. Перешагивает через препятствия (брусочки) при- ставным шагом. Самостоятельно ест жидкую пи- щу ложкой. 1 год 9 мес. Понимает не- сложный рассказ по сюжетной картинке, отвечает на вопросы взрослых. Во время игры обозначает свои действия словами и двусложными предло- жениями. Ориентируется в трёх кон- трастных вели- чинах предметов (типа кубов) с разницей граней 3 см. Воспроизводит слож- ные сюжетные пост- ройки - перекрытия типа «ворот», «скамейки». Ходит по ограни- ченной поверхно- сти шириной 15-20 см, приподнятой над полом на 15- 20 см. Частично разде- вается с неболь- шой помощью взрослого (сни- мает шапку, бо- тинки). 2 года Понимает короткий рассказ взрослого о событиях, бывших в опыте ребёнка, без показа. Пользуется трех- словными предло- жениями, употребляя прилагательные, мес- тоимения. Подбирает по образу н слову взрослого три контрастных предмета раз- ных цветов. Воспроизводит ряд последовательных действий (начало сю- жетной игры). Перешагивает через препятствия чередующимся шагом. Частично на- девает одежду (шапку, ботин- ки).
Сенсорное развитие^ Ориентируется в 2-х контрастных величинах предметов (типа кубов) разницей в 3 см. Материал - кубы-вкладыши. Раз- мер большого куба - 10 см, малого - 7 см. Методика выявления - ситуация, специально подготовленная. Ребенок сидит за столом. Перед ним выкладывается маленький куб из большого. Ребенку предлагается положить куб обратно (вложить маленький в боль- шой). Поведение ребенка - вкладывает маленький куб в большой. При этом он может несколько раз пробовать, вкладывая один куб в другой (не более 3-х раз). Игра и действия с предметами. Воспроизводит в игре действия с предметами, ранее разу- ченные (кормит куклу, нанизывает кольца на стержень). 1) Материал - кукла, тарелочка. Методика выявления - ситуация, специально подготовленная. Перед ребенком рас- кладываются перечисленные предметы и предлагается задание - покормить куклу. Если ребенок затрудняется, можно ему пока- зать. Поведение ребенка - подносит тарелочку ко рту куклы либо самостоятельно, либо по показу взрослого. Примечание: данное задание может не проверяться, если ребенок выполнял его при проверке понимания речи. 2) Материал - 2 кирпичика, 2 кубика. Методика выявления - ситуация, специально подготовлен- ная. Ребенку предлагается поиграть с кубиками: сделать машину «би-би» или построить дом. Если ребенок затрудняется, можно ему показать. Поведение ребенка - самостоятельно или по показу взрослого делает из кирпичика и кубика «машину», двигает ее, воспроизводя движения машины, или кладет один кубик на дру- гой - строит дом. 3) Материал - стержень с 4 - 5 кольцами (одной величины). Методика выявления - ребенку предлагается надеть кольца на стержень; Поведение ребенка - надевает кольца на стержень. За- дание считается выполненным, если ребенок решает все 3 задачи самостоятельно или по показу взрослого. Движения. Ходит длительно, не присаживаясь, меняет положение. Методика выявления -ситуация естественная (наблюдение за движениями ребенка во время самостоятельной деятельности). Поведение ребенка - выполняет указанные движения. Навыки. Самостоятельно ест густую пищу ложкой. Методика выяв- ления - ситуация естественная (процесс кормления). Поведение ребенка - самостоятельно ест второе блюдо (кашу, пюре и др.) из глубокой тарелки. При этом может съесть не до конца, может быть неаккуратным. 86
Возраст 1 год 6 месяцев Понимание речи. Обобщает предметы по существенным признакам в пони- мании речи (в «конфликтной ситуации»), 1) Материал - 2 однородных предмета, отличных друг от друга по какому-либо признаку (цвету), предмет, сходный с одним из них по этому признаку (например, кошка белая, кошка черная, собака черная) и контрольный предмет (кукла). Методика выявления - ситуация, специально подготовленная. Перед ребенком раскладываются предметы в следующей пос- ледовательности: собака черная, кошка черная, кошка белая, кукла. Взрослый предлагает показать сначала одну кошку, затем другую, потом собаку, куклу. После этого предметы меняются местами и ребенку предлагается найти их ещё раз. 2) Материал - ложка десертная, ложка игрушечная, совок (по величине и цвету сходный с одной из ложек), кукла. Методи- ка выявления - та же, что и в первой ситуации. Поведение ребен- ка - находит однородные предметы по слову взрослого (кошку белую и черную, ложку десертную и игрушечную). Активная речь. Словами облегченными (например, «би-би») и произнесен- ными правильно («машина») называет предметы и действия в момент сильной заинтересованности. Материал - 4 предмета (на- пример, кукла, зайчик, петушок, котенок), мешочек или коробка, из которой они вынимаются. Методика выявления - ситуация, специально подготовленная. Взрослый неожиданно вынимает из мешочка предмет и спрашивает: «Кто там?», «Кто это?», «Что это?». Поведение ребенка -называет предметы правиль- но («ляля», «зайка») облегченными словами. Сенсорное развитие. Ориентируется в 4-х контрастных формах предметов (шар, куб, кирпичик, призма). Материал - 3 шарика, 3 кубика, 3 кирпи- чика, 3 призмы (одного цвета и близкие по размеру). Методика выявления - ситуация, специально подготовленная. Взрослый раскладывает перед ребенком материал вразнобой. Берет кубик, ставит его перед ребенком, называет, предлагает взять такие же кубики и построить дом. Если ребенок затрудняется это сделать по слову, можно ему показать (поставить один кубик на другой), затем снять кубики, вновь поставить перед ним один на один и предложить выполнить задание. После этого взрослый берет шарик и скатывает его по желобку, затем предлагает найти еще шарики и скатить их так же. Поведение ребенка - по образцу и слову взрослого выполняет задание: подбирает предметы нуж- ной формы (в первом случае - кубики, во втором - шарики). Игра и действия с предметами. Отображает в игре отдельные, часто наблюдаемые действия. 87
1) Материал - кукла, носовой платок. Методика выявления - ситуация, специально подготовленная. Взрослый раскладывает перед ребенком предметы и говорит: «У куклы грязный носик. Вот платок».Поведение ребенка - прикладывает носовой платок к носу куклы. 2) Материал - кукла с волосами, расческа. Методика выяв- ления - ситуация, специально подготовленная. Взрослый рас- кладывает перед ребенком предметы и говорит: «Кукла-ляля растрепанная, вот расческа». Поведение ребенка - прикладывает расческу к голове куклы и водит ею по волосам. Задание счита- ется выполненным, если ребенок решает обе задачи. Движения. Перешагивает через препятствия (брусочки) приставным . шагом. Материал - 4 брусочка. Методика выявления - ситуация, специально подготовленная (может быть выявлено и на занятии по гимнастике). На пол на расстоянии друг от друга кладутся брусочки. Ребенку предлагается перешагнуть через них. Если ребенок не понимает задания, можно ему показать, затем встать перед ребенком и подозвать его к себе. Поведение ребенка - пе- решагивает через брусочки приставным шагом самостоятельно или по показу взрослого. Навыки. Самостоятельно ест жидкую пищу ложкой. Материал - глубокая тарелка с жидкой пищей, десертная ложка. Методи- ка выявления - ситуация естественная (во время обеда). По- ведение ребенка - самостоятельно съедает 3/4 жидкой пищи ложкой, держа черенок ложки рукой сверху (в кулачке). Возраст 1 год 9 месяцев Понимание речи. Понимает несложный рассказ по сюжетной картинке, от- вечает на вопросы взрослого. Материал - изображение знако- мых картинок, которые ранее рассматривались со взрослыми: 1) мальчик поит лошадку; 2) дети умываются; 3) дети полива- ют цветы; 4) дядя чинит машину. Методика выявления - ситу- ация, специально подготовленная. Взрослый кладет на стол картинки, предлагает ребенку посмотреть на них и спраши- вает: «Кто это иа картинке?», «Что делают?». Если ребенок за- трудняется ответить, можно задать дополнительные вопросы к отдельным персонажам картины: «Что мальчик делает?», «Что лошадка делает?». Поведение ребенка - отвечает на воп- росы взрослого сразу либо после дополнительных вопросов. При этом пользуется словами или двухсловными предложени- ями. Активная речь. Во время игры обозначает свои действия словами и двухсловными предложениями. Методика выявления - ситуа- 88
ция естественная. Речевые проявления ребенка наблюдаются во время игры, режимных процессов, занятий. Поведение ребенка - во время игры или в другой ситуации сопровождает свои действия словами и двухсловными предложениями. Сенсорное развитие. Ориентируется в 3-х контрастных величинах предметов (типа кубов) разницей в 3 см. Материал - 3 куба-вкладыша од- ного цвета. Длина ребра первого 10 см, второго - 7.см, третьего - 4 см. Методика выявления - взрослый на глазах у ребенка до- стает кубы один из другого и ставит их вразнобой, после чего предлагает ребенку вновь их собрать. Поведение ребенка - собирает кубы соответственно их величине. При этом может сделать несколько проб (не более трех). Игра и действия с предметами. Воспроизводит несложные сюжетные постройки: пере- крытия типа «ворот», «скамейки», «дома». Материал - 3 кир- пичика, маленькая кукла или матрешки, мащина. Методика выявления - ситуация, специально подготовленная. Воспита- тель предлагает ребенку построить «ворота». При этом может один раз показать. Ставит 2 кирпичика вертикально, один вверху горизонтально. Поведение ребенка - по слову взрослого либо по показу воспроизводит постройку. При этом может поп- робовать 2-3 раза. Движения. Ходит по ограниченной поверхности (шириной 15-20 см), приподнятой над полом (15-20 см). Материал - скамейка высо- той 15-20 см с шириной доски 15-20 см. Методика выявления - ситуация, специально подготовленная. Ребенку предлагается пройти по доске без помощи взрослого (войти и сойти можно с помощью взрослого). Поведение ребенка - проходит по ограни- ченной поверхности (доске) без помощи взрослого. Навыки. Частично раздевается с небольшой помощью взрослого (снимает чулки, ботинки, шапку). Методика выявления - ситуа- ция естественная (при раздевании ребенка). Поведение ребенка - снимает ботинки (развязанные, расстегнутые), шапку. Возраст 2 года Понимание речи. Понимает короткий рассказ взрослого без показа о событи- ях, бывших в опыте ребенка. Материал - специально подготов- ленный короткий рассказ о событии, хорошо знакомом ребенку. Методика выявления - ситуация, специально подготовленная. Ребенок может быть в группе с другими детьми (2-3), которые сидят полукругом. Взрослый сидит напротив них и рассказы- вает сначала первую часть рассказа, после чего задает им пер- вые 2 вопроса, затем продолжает рассказ и задает следующие 2 вопроса. Рассказ может быть следующего типа. «Жила-была 89
девочка Машенька. Пошла Машенька гулять. Надела шапочку, пальтишко, ботинки, спустилась по лесенке, тихонько открыла дверь и вышла на улицу» (первая часть рассказа). «На улице детки гуляют. Вдруг выскочила собачка и зала- яла на Машу: «Ав-ав!» Маша испугалась, плачет. А тетя сказала: «Не бойся, Машенька, собачка не кусается». И собачка убежала. Маша больше не плакала, пошла с детьми играть» (вторая часть рассказа). После небольшой паузы воспитатель задает вопросы: «Кто пошел на улицу гулять?», «Что Машенька надела?», «Кто испугал Машу на улице?», «А что тетя сказала Маше?». Поведе- ние ребенка - отвечает на вопросы взрослого. Активная речь. При общении со взрослым пользуется трехсловными предложениями, употребляя прилагательные и местоимения. Методика выявления - ситуация естественная (во время игры, режимных процессов, при общении со взрослым). Поведение ребенка - общается со взрослым посредством речи (двух- и трехсловными предложениями). Сенсорное развитие. Подбирает по образцу и слову взрослого 3 контрастных цвета. Материал - 3 пары варежек (красного, синего, зеле- ного цвета). Методика выявления - ситуация, специально подготовленная. Перед ребенком раскладываются варежки в следующем порядке: красная, зеленая, синяя, красная, синяя, зеленая. Воспитатель дает ребенку варежку одного цвета и предлагает найти такую же. Затем порядок меняется: синяя, красная, зеленая, синяя, красная, зеленая. Задание повторяет- ся. Поведение ребенка - правильно подбирает по образцу 3 цвета:.к красной варежке-красную, к синей-синюю, к зеленой- зеленую. Ребенок должен решить одно задание. Игра и действия с предметами. ' — Воспроизводит ряд последовательных действий (начало сюжетной игры). 1) Материал - кукла-голыш размером 30 см, губка, по- лотенце, кубик вместо мыла, ванночка. Методика выявления - ситуация, специально подготовленная. Можно также исполь- зовать игру ребенка, если он купает куклу. Перед ребенком раскладывают игрушки и говорят: «Кукла грязная». Поведе- ние ребенка - воспроизводит с куклой ряд последовательных действий: сажает куклу в ванну, использует кубик вместо мыла, трет губкой, моет рукой части тела, вытирает поло- тенцем. Все предметы использует по назначению. 2) Методика выявления - наблюдение за ребенком в свободной ситуации, когда он в игре воспроизводит ряд последовательных действий: кормит куклу и моет посуду под игрушечным краном или моет посуду и вытирает ее, лечит куклу - опускает пипетку в баночку, а потом прикладывает к 90
носу куклы. Поведение ребенка - если ребенок в любой си- туации воспроизводит ряд последовательных действий (2-3), используя предметы по назначению, задание можно считать выполненным. Движения. Перешагивает через препятствия чередующимся шагом. Материал - 3-4 брусочка. Методика выявления - на расстоянии 20 см кладутся брусочки, ребенку предлагается перешагнуть через них. Если ребенок не понимает задания, взрослый может показать. Поведение ребенка - шагает через брусочки чередую- щимся шагом. Навыки. Частично надевает одежду (ботинки, шапку). Методика выявления - ситуация естественная (во время одевания на про- гулку или после сна). Ребенку предлагается самостоятельно на- деть ботинки, шапку. Поведение ребенка - самостоятельно, без помощи взрослого может надеть вышеуказанные предметы. 4.6. ПОКАЗАТЕЛИ НЕРВНО-ПСИХИЧЕСКОГО РАЗВИТИЯ ДЕТЕЙ ТРЕТЬЕГО ГОДА ЖИЗНИ В таблице 4.3 (стр. 93) представлены данные о показателях нервно-психического развития детей третьего года жизни. 4.7. МЕТОДИКА ОПРЕДЕЛЕНИЯ УРОВНЯ ПСИХИЧЕСКОГО РАЗВИТИЯ ДЕТЕЙ ТРЕТЬЕГО ГОДА ЖИЗНИ Возраст 2 года 6 месяцев Активная речь. Говорит многословными предложениями (более 3-х слов). Методика выявления - ситуация естественная. Взрослый непри- нужденно беседует с ребенком на любую близкую ему тему (во время деятельности или режимных процессов). Поведение ре- бёнка - в своей речи употребляет хотя бы один раз многословное предложение (более 3 слов). , Появляются вопросы «где?», «куда?». Методика выявления - ситуация естественная. Взрослый ведет запись речи ребенка (во время режимных процессов или самостоятельной деятельности) в течение 20-30 мин. Поведение ребенка - хотя бы раз задает воп- рос «где?» или «куца?» Сенсорное развитие. Подбирает по образцу основные геометрические фигу- ры в разнообразном материале. Материал - 2 комплекта основ- ных геометрических фигур (кубик, шар, кирпичик, призма, цилиндр, конус). Методика выявления - ситуация, специально подготовленная. Один комплект дается ребенку, другой - у взрос- лого. Взрослый показывает ребенку одну из геометрических фи- гур, просит дать такую же. Поведение ребенка - правильно дает 91
взрослому соответствующую фигуру. Подбирает по образцу разнообразные предметы 4 основ- ных цветов. Материал - цветное лото, в котором имеются 4 фона основных цветов и карточки с изображением разнооб- разных предметов 4-х цветов (брать изображения знакомых предметов, но которые в занятии не использовались). Методи- ка выявления - ситуация, специально подготовленная. Взрос- лый раздает ребенку фоны 4-х цветов, затем показывает кар- тинки с изображением предметов, окрашенных в 4 основных цвета (цвет чередует), спрашивает ребенка, да какой фон эту картинку можно положить. Поведение ребенка - правильно подбирает по 2‘ картинки каждого цвета. Игра. . Игра носит сюжетный характер. Ребенок отражает из жизни окружающих взаимосвязь и последовательность дейс- твий (2-3). Материал - пособие для игры в доктора, парикма- хера, бытовые игры. Методика выявления - ситуация, специ- ально подготовленная. Подобраны игрушки для нескольких сюжетных игр. Игрушки разложены в последовательности, не подсказывающей ситуацию. Поведение ребенка - дает развернутый сюжет какого- либо одного содержания, в котором есть взаимосвязь и после- довательность в выполнении действии. Конструктивная деятельность. Самостоятельно делает простые сюжетные постройки и на- зывает их. Материал - строительный материал разнообразных геометрических форм (12-14 шт.), по 2 шт. каждой. Методика вы- явления - ситуация провоцирующая. Специально организован- ное занятие со строительным материалом. Ребенку дается набор строительного материала и предлагается что-либо построить. По- ведение ребенка - делает 1-2 простые сюжетные постройки, обяза- тельно называет их. Постройка должна быть похожа на называе- мый предмет (например, стол, стул, кровать, дом и др.). Навыки. Полностью одевается, но еще не умеет застегивать пуго- вицы и завязывать шнурки. Методика выявления - ситуация естественная (во время одевания после сна или при сборе на прогулку). Поведение ребенка - самостоятельно надевает ру- башку, брюки, чулки, шапку, пальто. Ест аккуратно. Методика выявления - ситуация естест- венная (во время кормления). Поведение ребенка - ест акку- ратно, не пачкает одежду, не оставляет грязь на стопе. Движения. Перешагивает через палку или веревку, горизонтально приподнятую от пола на 20-28 см. Материал - палка или ве- ревка. Методика выявления - ситуация провоцирующая. Взрос- лый предлагает ребенку перешагнуть через палку или веревку, 92
приподнятую от пода на 20-28 см. Поведение ребенка - переша- гивает свободно, не задевая палку или веревку. Возраст 3 года Активная речь. Начинает употреблять сложные придаточные предложе- ния. Методика выявления - ситуация естественная. Взрослый непринужденно беседует с ребенком на любую близкую ему тему. Поведение ребенка - хотя бы раз употребляет в своей речи прида- точное предложение. Появляются вопросы «почему?», «когда?». Методика выявления - ситуация естественная. Взрослый ведет запись речи во время процессов кормления, одевания, самосто- ятельной деятельности в течение 20-30 мин. Поведение ребенка - хотя бы раз употребляет вопросы «почему?» или «когда?». Сенсорное развитие.. В своей деятельности правильно использует геометрические фигуры по назначению. Материал - геометрическая мозаика, к ней - карточки с изображением несложных предметов (дом, па- роход, дом с забором), в основе которых лежат основные геомет- рические фигуры. Методика выявления - ситуация, специально подготовленная. Взрослый дает ребенку геометрическую мозаику, карточку-образец и предлагает сделать соответствующие рисунки путем накладывания на образец. Поведение ребенка - правильно подбирает мозаику к рисунку. Называет 4 основных цвета. Материал - 8 однотонно окра- шенных предметов по 2 одинакового цвета, но разной формы (например, красный конус, красный кубик и др.). Методика выявления - ситуация провоцирующая. Взрослый показывает ребенку один предмет за другим и спрашивает: «Какого цвета шарк?» (цвет чередует). Поведение ребенка - правильно называет хотя бы по одному разу 4 основных цвета. Игра. Появляются элементы ролевой игры. Материал - разнооб- разные ролевые игрушки. 1) Методика выявления - ситуация провоцирующая. В игро- вой комнате подобраны атрибуты для разнообразных сюжетных игр. Взрослый ведет запись игры ребенка в течение 20-30 мин. По- ведение ребенка - отображает какой-либо сюжет, выполняет роль, которую определяет словом. 2) Методика выявления - ситуация провоцирующая. Взрос- лый наблюдает за игрой ребенка, спрашивает его: «Кто ты?» Поведение ребенка - на вопрос взрослого называет свою роль в соответствии с выполняемым действием. Конструктивная деятельность. Появляются сложные сюжетные постройки. Материал - разнообразные геометрические фигуры (10-14 шт.) по 2 шт. каж- дой формы. Величина материала зависит от места организации занятия ребенка - за столом или на полу; если за столом, дается 93
Таблица 4.3 Показатели нервно-психического развития детей третьего года жизни Воз- раст Активная речь Сенсорное развитие Игра (И) Конструк- торская деятель- ность (К) Изобра- зительная деятель- ность (Изо) Навыки Движения Грамматика (Г) Вопросы (В) Воспроизве- дение формы (Ф) Воспро- изведение цвета (Цв) В одевании (Но) В корм- лении (Нк) (Дв) 2 года 6 меся- цев Говорит много- словными предло- жениями (более трех слов). Появ- ляются вопросы «где?», «куда?». Подбирает по образцу основные геометричес- кие фигуры в разнообразном материале. Подбирает по образцу разнооб- разные предметы четырех ос- новных цветов. Игра носит сюжетный характер. Самостоя- тельно дела- ет простые сюжетные постройки и называет их. Полностью одевается, но еще не умеет за- стегивать пуговицы и завязывать шнурки Ест акку- ратно. Перепрыги- вает через палку или веревку, го- ризонтально приподнятую над полом на 20-28 см. 3 года Начинает употреб- лять слож- ные пред- ложения с придаточ- ными. Появля- ются вопросы «когда?», «поче- му?». В Сооей дея- тельности использует геометричес- кие фигуры по назначению. Называет четыре основных цвета. Появляют- ся элемен- ты роле- вой игры. Появляются сложные сюжетные постройки. С помощью пластилина, карандаша изо- бражает простые предметы и называет их. Самостоя- тельно одевается. Может за- стегнуть пуговицы, завязать шнурки. Пользу- ется салфет- кой по мере надоб- ности, без на- помина НИЯ. Перешаги- вает через палку, го- ризонтально приподнятую на 30 - 38 см.
мелкий или средний материал, если на полу - крупный строи- тельный (можно дать дополнительный материал: машину, мел- кие игрушки). Методика выявления - ситуация провоцирующая. Поведение ребенка - делает сюжетную постройку, например, гараж, дорогу к нему. Играет с этой постройкой. Изобразительная деятельность. С помощью пластилина, карандаша изображает простые предметы и называет их. Материал - кусок пластилина цилинд- рической формы, длиной 4-6 см, диаметром 1,5-2 см. Методика выявления - ситуация провоцирующая. Ребенку дается кусок пластилина в виде цилиндра и предлагается слепить что-нибудь. Поведение ребенка - лепит из пластилина какой-либо предмет и обязательно называет его. Предмет должен иметь сходство с предметом, названным ребенком. С помощью карандаша или красок изображает простые предметы и называет их. Материал - бумага размером с тетрадный лист, карандаш или краски (гуашь, разведенная до густоты сметаны). Методика выявления - ситуа- ция, специально подготовленная. Взрослый предлагает ребенку что-либо нарисовать. Поведение ребенка - изображает какой- либо предмет и обязательно называет его. Изображение должен иметь сходство с предметом, названным ребенком. Навыки. Самостоятельно одевается, может застегивать пуговицы, завязывать шнурки с небольшой помощью взрослого. Методика выявления - ситуация естественная (во время одевания). При не- обходимости взрослый помогает застегивать пуговицы или завя- зывать шнурки. Поведение ребенка - самостоятельно одевается. Иногда может быть небольшая помощь со стороны взрослого npi застегивании пуговицы или завязывании шнурков. Пользуется салфеткой по мере надобности без напоми- нания. Методика выявления - ситуация естественная (во время кормления). Поведение ребенка - при загрязнении лица или рук сам пользуется салфеткой. Движения. Перешагивает через палку или веревку, горизонтально приподнятую от пола на 30-35 см. Материал - палка, веревка, поднятая на указанную высоту. Методика выявления - ситуация провоцирующая. Взрослый предлагает ребенку перешагнуть че- рез палку или веревку. Поведение ребенка - свободно перешаги- вает через палку или веревку, не задевая их. 4.8. АЛГОРИТМ ОПРЕДЕЛЕНИЯ ГРУПП РАЗВИТИЯ 1. Определить, есть ли задержка в развитии (пользуясь таблицами показателей НПР): а) читаем показатель, соответствующий возрасту обследуемо- го ребенка; б) если указанного умения нет, читаем показатель младшего возраста; 95
в) если опять нет этого умения, то опускаемся на следу- ющий эпикризный срок, пока не найдем соответствия (каждый показатель). 2. При задержке в развитии (после оценки каждого показа- теля) найдите показатель с самым низким уровнем развития и по нему определите группу развития (1,2,3,4,5). 3. Определить, равномерна ли задержка (или опереже- ние) в развитии или нет, т.е. гармоничность.. 4. При равномерной (гармоничной) задержке определить степень задержки - количество показателей, которые отстают. 5. В случае равномерного опережения определить темп (ускоренное, высокое). 6. Если задержка (опережение) неравномерны, опреде- лить степень неравномерности (дисгармоничное, резко дисгар- моничное). 4.9. КАЧЕСТВЕННАЯ И КОЛИЧЕСТВЕННАЯ ОЦЕНКА НПР У ДЕТЕЙ Данные представлены в таблице 4.4. (стр. 98). Примечание - диапазон между показателями, равный одному эпикризному сроку, свидетельствует о дисгармоничном развитии: составля- ющий 2 и более эпикризных срока - о резко дисгармоничном , развитии). При оценке развития новорожденных группу развития не определяют. В заключении отмечают соответствие опережение или отставание по Аз, Ас, ориентируясь на стандартные показа- тели. 4.Ю.СРОКИ И ПАРАМЕТРЫ ПСИХОМЕТРИИ У ДЕТЕЙ ПЕРВЫХ ТРЕХ ЛЕТ ЖИЗНИ Таблица 4.5 (стр. 99-100) составлена в соответствии с методическими указаниями «Диагностика НПР детей первых трех лет жизни» (М., 1983г.) и модифицирована сотрудника- ми кафедры поликлинической педиатрии ДВГМУ. 4.11. ПРИМЕРЫ ДЛЯ ОЦЕНКИ НПР Коля Кч 9 мес. Ас-10 мес. ДПР-10 мес. До-10 мес. Рп -10 мес. Опережение развития по Ра-10 мес. всем линиям на 1 эпикризный срок. Н -10 мес. Заключение: НПР -1 группа, ускоренное развитие. Геннадий Б., 9 мес. Ас -11 мес. ДПР -11 мес. 96
До-11 мес. Рп -11 мес. Опережение'развития по Ра -11 мес. всем линиям на 2 эпикризных срока. Н-11 мес. Заключение- НПР - 1 группа, высокое развитие. Максим Г., 9 мес. Ас-9 мес. Дпр - 9 мес. До - 9 мес. Рп - 9 мес. Все линии соответствуют Ра - 9 мес. календарному возрасту ребенка. Н - 9 мес. Заключение: НПР - 1 группа. Егор С., 9 мес. Ас-9 мес. ДпрЮмес. До -11. мес. Опережение в развитии по Рп - 9 мес. одной линии на 2 эпикризных срока, Ра - 9 мес. по 2-м линиям на 1 эпикризный срок. Н -10 мес. Заключение: НПР - 1 группа, дисгармоничное развитие. Костя Л., 9 мес. Ас - 9 мес. ДПР - 9 мес До - 9 мес. Рп - 8 мес. Задержка развития на 1 эпикризный Ра - 8 мес. срок, по трем линиям развития. Н- 8 мес. Заключение: НПР 2 группа, 2 степень Дима В., 9 мес. Ас - 9 мес. Дпр - 9 мёс. До-10 мес. Задержка развития на 1 эпикризный срок Рп - 8 мес. по 2-м линиям развития, опережение Ра - 9 мес. развития на 1 эпикризный срок по 2 линиям. Н -8 мес. Заключение: НПР - 2 группа, дисгармоничное развитие. Артем Д., 9 мес. Ас - 9 мес. До-9 мес. Ра - 6 мес. Н - 6 мес. Задержка развития на 3 эпикризных Дпр - 9 мес. срока, по 3 линиям. Рп-бмес. Заключение: НПР - 4 группа, 2 степень. 4. Заказ № 2984 97
чо Качественная и количественная оценка НПРу детей (КЛ. Печора, 1978) Таблица 4.4 1 группа (30%) 2 группа (50%) 3 группа (15 %) 4 группа (2-3%). 5 группа (0.5-0.7%) 1. Дети с нормальным развитием: линии соответствуют возрасту. 1 .Дети с задержкой в развитии на 1 эпикризиый срок: 1 .Дети с задержкой в развитии на 2 эпик- ризных срока: 1 .Дети с задержкой в развитии на 3 эпикриз- ных срока: 1. Отставание на 4 и бо- лее эпикризных срока: 2.Дети с опережением в развитии: •на 1 эпикризиый срок - ускорен- ное развитие; • на 2 эпикризных срока - высокое развитие. 1 степень - по 1-2 линиям 2 степень - по 3-4 линиям 3 степень - по 5-7 линиям З.Дети с опережением в развитии: • часть линий выше на 1 эпикри- зиый срок дисгармоничное раз- < витие; ° часть линий выше нормы на 2 и более эпикризных срока • резко дисгармоничное развитие. 2. Дети с негармо- ничным развитием - часть линий выше на 1 -2, часть ниже нормы на 1 эпикриз-; ный срок. 2. Дети с дисгармо- ничным развитием - часть линий ниже, часть выше на 1 -2 эпикризных срока, часть линий может соответствовать норме. 2. Дети с дисгармо- ничным развитием - часть показателей ниже на 1 -2 эпикриз- ных срока, часть - на 3 эпикризных срока, некоторые показатели могут соответствовать норме. 2. Дети с дисгармонич- ным развитием - часть показателей ниже нормы на 1-3 эпикризных срока, часть - на 4-5 эпикриз- ных сроков, некоторые показатели могут соот- ветствовать норме. Примечание - диапазон между показателями, равный одному эпикризному сроку, свидетельствует о дисгармо- ничном развитии; составляющий 2 и более эпикризных срока - о резко дисгармоничном развитии. При оценке развития новорожденных группу развития не определяют. В заключении отмечают соответствие, опережение или отставание по Аз, Ас, ориентируясь на стандартные показатели.
Таблица 4.5 Сроки и параметры психометрии у детей первых трех лет жизни Анализаторы 7-10 ди. 18- го ДН. 1 мсс. 2 мсс. 3 мес. 4 мес. 5 мес. 6 мес. 7 мес. Зрительные реакции + + + + + + + Слуховые ре- акции + + + + + + + + Эмоции + + . + + Социальное поведение +♦ Движения общие + + + + + + + Движения руки + + + + Действия с предметами + I Речевая ак- тивность +♦ + + + 4- + Понимание речи 4 Навыки + + + + Сенсорное раз- витие Игра Конструк- торская дея- тельность Изобрази- тельная дея- тельность 99
Анализаторы 8 мес. 9 мес. 10 мес. и мес. 12 мес. 1г. 3 мес. 1 г.'6 мес. 1г. 9 мес. 2г. 2г. 6 мес. Зг. Зрительные реакции + Слуховые реакции + Эмоции Социальное поведение +* +* +* +* +*. Движения общие + + + + + + + + + + + Движения руки Действия с пред- метами +' + + + + Речевая ак- тивиость + + + + - + + + + + г+ + в+ + Понимание речи + + + + + + + + + Навыки + + + + + + + + + о+ + к+ + Сенсорное раз- витие + + + + ф+ 4- Цв+ + Игра + + + + + + Конструкторская деятельность + + Изобразительная деятельность + Примечание: Г - грамматика, В - вопросы, О - одевание, К - кормление, Ф - восприятие формы, Цв. - восприятие цвета, * - показатель, проверяемый в дошкольных учреждениях (детский сад, дом ребёнка, а в некоторых ситуациях и в семье). 100
4.12. ПАРАМЕТРЫ НЕРВНО-ПСИХИЧЕСКОГО РАЗВИТИЯ ДЕТЕЙ 4-6 ЛЕТ Таблица 4.6 Инструктивно-методические материалы по контролю сле- жения за развитием и здоровьем детей, ведению формали- зованной истории развития ребенка, М3 СССР, 1988 г. . 4 года Показатели Соответствуют норме С отклонениями 1. Мышление и речь. Спе- циальные за- дания. Умеет группировать предметы по классам: мебель, посуда, одежда, животные, птицы и т.п. Группирует предметы по несущественному признаку: например, по цвету. 2. Моторика. Пункт 5 «Ан- кеты» и специ- альные задания. Общая: умеет подпрыги- вать одновременно на двух, ногах (на месте и продвигаясь вперёд). Ручная: самостоятельно застёгивает пуговицы и завязывает шнурки. Не умеет подпрыгивать на месте и продвигаясь вперёд. Не застёгивает пуговицы и не завязывает шнурки само- стоятельно. 3. Внимание и память. Пункт 7 «Анкеты». Внимателен, собран. Стихи, соответствую- щие возрасту, запомина- ет быстро, прочно или медленно, после многих повторений, но в целом успешно. Рассеян, невнимателен, час- то «отключается», с трудом и не прочно запоминает стихи. 4. Социальные контакты. Пункт 6 «Анке- ты». Умеет играть с други- ми детьми, не ссорясь, соблюдая правила игры. Часто ссорится с детьми, обижается, дерется. Избе- гает других детей, любит играть в одиночестве. Не имеет друзей в детском саду, во дворе. 5. Психическое здоровье. Пунк- «Анкеты». Без отклонений. Наличие отклонений сомато-вегетативного, эмоционального, психомо- торного характера. 101
5 лет Показатели Соответствуют норме С отклонениями 1. Мышление и речь. Специ- альные зада- ния. Умеет составить по картинке рассказ в не- сколько предложений. Правильно отвечает на вопрос, как герой попал в данную ситуацию. Составляя рассказ, не может ответить на вопрос как герой попал в данную ситуацию. Не понимает смысла кар- тинки, перечисляет действия героя вместо пересказа сю- жета. 2, Моторика. Пункт 5 «Анке- ты». Специаль- ные задания. Умеет прыгать на месте на одной ноге и продви- гаясь вперед, одевается и раздевается полно- стью самостоятельно всегда или почти всегда. Не умеет прыгать на одной ноге, никогда полностью не одевается и не раздевается самостоятельно или делает это очень редко. 3. Внимание и память. Пункт 7 «Анкеты». Внимателен, собран, стихи, соответствую- щие возрасту, запоми- нает быстро, прочно или медленно, после многих повторений, но успешно. Рассеян, невнимателен, час- то отвлекается, «отключа- ется». С трудом и непрочно запоминает стихи. 4, Социальные контакты. Пункт 6 «Анке- ты». Умеет играть с другими детьми, не ссорясь, со- блюдая правила игры. Часто ссорится с детьми, обижается, дерется. Избе- гает других детей, любит играть в одиночестве. Не имеет друзей. 5. Психическое здоровье, пункт 1-4 «Анкеты» Без отклонений. Наличие отклонений сома- то-вегетативного, эмоцио- нального, психо-моторного характера. 6 лет 1. Мышление и речь. Специаль- ные задании. Умеет составить по кар- тинке рассказ, отразив в нем события прошлого, настоящего и будущего, допустимы наводящие вопросы. > При рассказе сюжета не мо- жет ответить на вопрос, как герой попал в данную ситуа- цию, чем все завершится. 2. Моторика. Общая: умеет прыгать в длину с 70 см. Ручная; умеет аккуратно закра- сить круг диаметром 2 см не более, чем за 70 - сек. Не умеет прыгать в длину с места или показывает резуль- тат менее 70 см. Неаккурат- но закрашивает круг (часто или грубо пересекает линию, много больших пробелов) или тратит на это более 70 сек. 102
Показатели Соответствуют норме С отклонениями 3. Внимание и память. Внимателен, собран. Стихи, соответствую- щие возрасту, запоми- нает быстро, прочно или медленно, после многих повторений, но успешно. Рассеян, невнимателен, часто «отключается», с тру- дом и непрочно запоминает стихи. 4. Социальные аспекты. Умеет играть с другими детьми, не ссорясь и соблюдая правила игры. Часто ссорится с детьми, обижается, дерётся, избегает других детей, любит играть в одиночестве. Не имеет друзей в детском саду, во дворе. 5. Психическое здоровье. Без отклонений. Наличие отклонений сома- то-вегетативного, эмоцио- нального, психомоторного характера. 4.13. АНКЕТА ДЛЯ ВЫЯВЛЕНИЯ ОСОБЕННОСТЕЙ НЕРВНО-ПСИХИЧЕСКОГО ЗДОРОВЬЯ И РАЗВИТИЯ ДЕТЕЙ ОТ 4 ДО 6 ЛЕТ 1. Вегетативный статус Сон - не спит в дневное время; спит беспокойно, чутко; мед- ленно засыпает, с трудом просыпается, разговаривает, ходит во сне, скрипит зубами. Аппетит - имеет много нелюбимых блюд, продуктов пита- ния, снижен аппетит, отказывается есть в дошкольном учрежде- нии, не умеет хорошо жевать, давится пищей. Боли - в сердце, в животе, не связанные с определенными заболеваниями. Повышенная потливость - общая или рук, ног; постоянная или в минуты волнения. Z Эмоциональный статус Постоянно пониженное настроение, частые колебания настроения, плаксивость, раздражительность, резкое покрасне- ние или побледнение, пятна на лице в острые эмоциональные моменты. Страхи - боится темноты, животных, неизвестности, сказоч- ных героев, начинать новое дело, медицинских осмотров, непра- вильно выполнить поручение взрослого и т. п. Раздражителен. 3. Психомоторная стабильность Энурез (дневной, ночной), постоянно или в связи с опреде- ленной ситуацией, энкопрез. Двигательная расторможенность (прыгает на месте без цели, особенно если волнуется, не может долго усидеть на месте, 103
делает много лишних движений). Шумный, возбужденный. Медлительный, заторможенный, долго одевается, убирает игрушки, ест. Теребит одежду, выдергивает волосы, облизывает губы, грызет ногти, сосет палец, наморщивает нос или лоб, имеет нервные тики, мигает. 4. Особенности личности Жесток в обращении с другими детьми или животными. Неэмоциональный. Некритичный к своим поступкам. Не пони- мает дистанции в общении со взрослыми. Груб. 5. Моторика Самостоятельно застегивает пуговицы: никогда, редко иногда, всегда. Самостоятельно завязывает шнурки: никогда, редко, иногда, всегда. Полностью одевается и раздевается самостоятельно: никог- да, редко, иногда, всегда. 6. Социальные контакты Играет с другими детьми, не ссорясь и соблюдая правила игры. Часто ссорится, обижается, дерется. Избегает других детей, любит играть в одиночестве. Не имеет друзей в детском саду, во дворе. 7. Внимание и память Быстро и прочно запоминает стихи, соответствующие возрасту. Собран, внимателен. Запоминание стихов, соответствующих возрасту, требует труда, частых повторений, но в целом проходит успешно. Медленно и непрочно с трудом запоминает стихи, соответствующие возрасту. 4.14. ОПРЕДЕЛЕНИЕ НЕРВНО-ПСИХИЧЕСКОГО РАЗВИТИЯ РЕБЕНКА 4-6 ЛЕТ Определение соответствия НПР возрасту ребенка прово- дится по 4-м показателям, отражающим особенности социаль- ных контактов и развитие определенных психических функций, показатели являются итогом взаимодействия биологических и длительно действующих социальных факторов. Мышление и речь - характеризуют развитие интеллекта ребенка и одновре- менно отражают общий уровень его психического развития. Моторное развитие - характеризует развитие движений ребенка: общих (т. е. всего тела) и ручных, косвенно моторное развитие отражает состояние ЦНС: дети, имеющие отклонения в поведении, нередко имеют отклонения в моторном развитии. Внимание и память - характеризуют способность ребенка к сосредоточению внимания, устойчивость внимания, спо- собность к запоминанию и воспроизведению информации (кратковременная и долговременная память). Социальные контакты - характеризуют способность ребенка к общению, 104
умению согласовать свои желания и потребности с желания- ми и потребностями других детей; способность к совместной деятельности с другими детьми. Большинство показателей НПР определяется по «Анкете для выявления особенностей поведения детей 4-6 лет», кроме определения развития мыш- ления, речи и обшей моторики. При необходимости развитие ручной моторики также может быть проверено медицинской сестрой или врачом. При наличии отклонений в разделе «НПР» напротив со- ответствующего показателя делается запись: «С отклонением». Медицинской сестрой и врачом определяются только отклонения в НПР, а их квалификация (задержка или нарушение) дается спе- циалистом-психоневрологом. Для оценки показателя «мышление» медсестра КЗР имеет набор сюжетных картинок (2-3) из книжек для старшею до- школьного возраста для определения умения ребенка составить рассказ по картинке и набор карточек с изображением зверей, птиц, ягод, посуды, мебели, одежды или др. (5-6) для определег ния умения классифицировать предметы. * Примеры сюжетов: лес, вечер, мальчик сидит на дереве, внизу сидят волки. Мальчик провалился в прорубь и зовет на помощь, другой протягивает ему палку. Примерные схемы рассказов. Сюжет 1. Мальчик пошел в лес (за хворостом, с другими детьми на прогулку) и отстал, заблудился. На него напали вол- ки, и он залез на дерево. Окончание рассказа: волки убежали, и мальчик благополучно ушел домой, пришли взрослые и про- гнали волков, мальчик сам справился с волками (неважно, каким способом). Сюжет 2. Мальчик пошел через речку (он очень спешил, шел в школу и др.) и случайно провалился в прорубь (лед проло- мился под ним и др.). Он зовет на помощь. Ему поможет его друг, который уже протягивает палку (лыжу, чтобы выручить его (или придут взрослые и вытащат мальчика). Особое внимание следу- ет обратить на детей, которые предпочитают рассказы с небла- гоприятным окончанием (мальчик погибает), т.к. это является существенным признаком негативных тенденций в развитии личности ребенка или о крайне неблагополучных условиях его воспитания. Наиболее благоприятный ответ - когда в рассказе ребенка герой сам выходит из бедственного положения или при минимальном участии других лиц. Для проверки умения группировать предметы по классам ребенку предлагается набор карточек, относящихся к какому-то одному классу, и туда вкладывается одна карточка другого класса. Например, к 5 карточкам с изображением мебели добавляется кар- точка с изображением посуды и т. д. Инструкция: посмотри, какая карточка лишняя? Сначала ребенку предлагают наиболее сложный вариант: «мебель-посуда» или «звери - птицы» или «одежда-посуда». Если 105
он справился с заданием, на этом тестирование заканчивается. Если нет - предлагается более легкий вариант: «мебель-звери» или «посуда - птицы» и т. д. В случае, если ребенок справился со вторым заданием, считается, что функция развивается без отклонений. Отклонения в моторном развитии фиксируются независимо от того, относятся они к общей или тонкой (ручной) моторике. Для определения состояния внимания и памяти, а также социальных контактов вопросы для всех трех возрастов совпа- дают. Рекомендации по коррекции выявленных отклонений да- ются в соответствии с приложением. В связи с тем, что показате- ли являются итогом взаимодействия биологических и длительно действующих социальных факторов, характер рекомендаций зависит от фактора, определяющего то или иное отклонение. Медицинская сестра осуществляет контроль за выполнением в семье медико-педагогических рекомендаций по коррекции по- ведения и.НПР ребенка. Наряду с рекомендациями по коррекции НПР, приложение включает рекомендации по коррекции поведения ребенка. Особенности поведения определяются по первым 4 пун- ктам «Анкеты для выявления особенностей поведения детей 6 лет».-Считается, что ребенок развивается с отклонениями в вегетативном, эмоциональном или психомоторном статусе или формировании личности, если отмечен хотя бы один признак по каждому из этих пунктов. 4.15. ОЦЕНКА НЕРВНО-ПСИХИЧЕСКОГО СОСТОЯНИЯ И РАЗВИТИЯ ШКОЛЬНИКОВ 7-15 ЛЕТ (Инструктивно-методические материалы по контролю и слежению за развитием и здоровьем детей, ведению формализо- ванной истории развития ребенка, М3 СССР, 1988 г.). 1. Эмоционально-вегетативная сфера При опросе-беседе отмечать: Настроение: преобладает хорошее, ровное, устойчивое или отмечаются колебания настроения, повышенная актив- ность, раздражительность, тревожность, постоянное снижение настроения (особенно обращать внимание на фон настроения у школьников). Наличие страхов (темноты, одиночества, чудовищ, живот- ных, скелетов, Бабы-Яги, болезни, смерти, высоты, огня, воды, открытого пространства и т.д., ночных страхов). Сомато-вегетативные проявления: сон и аппетит без от- клонений или нарушения сна; затрудненное засыпание, бес- покойный сон, ночные кошмары, сноговорение, снохождение, трудность пробуждения. Нарушения аппетита: пониженный, повышенный, избира- тельный, извращенный, тошнота, рвота, связанные с едой. 106
Нарушения навыков опрятности: энурез (ночной, дневной), энкопрез. Вегето-диэннефальные проявления: наличие головных бо- лей (возникают при соматических заболеваниях, физических на- грузках или при утомлении), бывают часто или редко, утром или вечером; боль диффузная, локальная, тупая, острая, приступооб- разная, чувство тяжести в голове, неопределенные ощущения. Утомляемость: бывает часто или редко, связана с физичес- кими нагрузками или психическими, снижение работоспособ- ности. Плохая переносимость жары, транспорта, громких звуков, яркого света, некоторых запахов. Наличие головокружений, об- мороков, тошноты. 2. Психомоторная сфера и поведение Поведение: ровное, спокойное, уравновешенное или от- мечаются возбудимость, агрессивность, двигательная растормо- женность, заторможенность, моторная неловкость, замкнутость, склонность ко лжи, жестокость, недоброжелательное отношение к близким людям, негативизм. Наличие навязчивых движений (тиков) и действий: морга- ние, нахмуривание лба, гримасничание, подергивание плечами, шмыгание носом, приглаживание волос, навязчивый счет, ритуалы (преимущественно у школьников). Наличие патологических привычек; кусание ногтей, выдергивание волос, онанизм, раскачивание головы или туло- вища (у дошкольников). Речь: нормальная или наличие расстройств, заикание, косноязычие, дизартрия, мутизм и др. 3. Интеллектуальное развитие Отмечается успешность усвоения школьных программ, наличие трудностей обучения вследствие плохой сообразитель- ности, памяти, недостаточного внимания, нарушения выработ- ки школьных навыков (чтения, письма, счета, преимущественно у школьников 1-4 классов). Заключение: отмечать наличие - отсутствие отклонений по каждому из выделенных разделов. В случае наличия отклоне- ний хотя бы в одной из психических сфер необходима консульта- ция детских специалистов: педиатра, психоневролога, логопеда, психолога. Пример заключения после оценки нервно-психического развития у школьников в форме 02бу —2000 г. Коля Г., 8 лет. НПР без отклонений. Петя М., 11 лет НПР с отклонениями в поведении. 107
ГЛАВА 5. РЕЗИСТЕНТНОСТЬ Степень резистентности определяется по кратности ост- рых заболеваний, перенесенных ребенком в течение года. В том случае, если наблюдение было менее продолжительным, оценка резистентности проводится по индексу частоты острых заболе- ваний (J03), который рассчитывается по формуле: jO3= количество перенесенных ребенком о. заболеваний число месяцев наблюдения Таблица 5.1 Оценка резистентности у детей (М.А. Куршин, 1989 г.) Кратность заболеваний Оценка Отсутствие заболеваний в течение года Высокая 1 -3 заболевания в год ()оз = 0 - 0,32) Хорошая 4-5 заболеваний в год (jo3 = 0,33 -0,49) Сниженная 6-7 заболеваний в год (}оз = 0,50-0,60) Низкая 8 и более заболеваний в год (]оз = 0,67 и >) Очень низкая Резистентность детей 1-ого года жизни определяется по формуле: количество острых заболеваний число месяцев жизни 108
Таблица 5.2 Индекс острой заболеваемости детей 1-го года жизни (Т.Я. Черток, Г. Нибш, 1987 г.) Индекс острой заболевае- мости (1оз) Возраст, мес. 2 3 4 5 6 7 8 9 10 11 12 Среднее зна- чение 0,65 0,47 0,39 0,35 0,30 0,28 0,27 0,23 0,27 0,26 0,2 Сигма 0,03 0,22 0,02 0,02 0,22 0,02 0,17 0,02 0,17 0,17 0,1 Нормальная ре- зистентность при значении до М±0,5о 0,66 0,58 0,40 0,46 0,31 0,29 0,35 0,24 0,35 0,24 0,2 Пример определения индекса острой заболеваемости: Ребенок в возрасте 4 мес. болел 2 раза, т.е. J03 = 2:4 = 0,5. Сравниваем полученную величину с данными таблицы. Резис- тентность у этого ребенка сниженная, так как нормальная долж- на быть при индексе от 0,39 до 0,40. Таблица 5.3 Возрастные критерии для определения группы часто болеющих детей (ЧБД) (М.А. Куршин, 1989 г.) Возраст Частота заболеваний за год Первый год жизни 4 острых заболевания в год и более 2-3 год жизни 6 острых заболеваний в год и более 4 год жизни 5 острых заболеваний в год и более 5-6 лет 4 острых заболевания в год и более Старше 6 лет 3 острых заболевания в год и более 109
ГЛАВА 6. ФУНКЦИОНАЛЬНОЕ СОСТОЯНИЕ ОРГАНОВ И СИСТЕМ Уровень функционального состояния организма оценива- ется по данным клинического осмотра, лабораторных и инстру- ментальных исследований, на основании анализа поведения, а также адаптационных возможностей организма ребенка. Функциональное состояние организма определяется срав- нением показателей основных функциональных систем с норма- тивными параметрами (ЧСС, ЧД, АД и т.д.). Большое значение имеет соответствие функциональных показателей биологическо- му возрасту ребенка. Необходимо также учитывать особенности поведения, отражающие уровень возбудимости корковых отделов мозга, развитие психики детей, формы их социализации. Поведение ре- бенка является важным индикатором ранних отклонений в здо- ровье и развитии, еще не получивших манифестное выражение. 6.1. ПАРАМЕТРЫ ПОВЕДЕНИЯ Поведение ребенка является важным индикатором ранних отклонений в здоровье и развитии, еще не получивших манифес- тное выражение. 1. Эмоциональное состояние (для детей первого года жиз- ни): положительное, отрицательное, неустойчивое, малоэмоцио- нальное. 2. Настроение (для детей от 2 до 6 лет): а) бодрое, жизнерадостное - положительно относится к ок- ружающим; охотно контактирует с окружающими, с интересом активно играет; дружелюбен, реакции эмоционально окрашены, часто (адекватно) улыбается, смеется; нет страхов; б) спокойное - положительно относится к окружающим, менее контактирует с окружающими по своей инициативе, чем при бодром состоянии; спокоен, активен; реакции менее окраше- ны эмоционально; в) раздражительное, возбужденное - плаксивость, раздражи- тельность; неадекватно относится к окружающим; может быть бездеятельным или деятельность неустойчива; может вступать в конфликты, наблюдаются аффективные вспышки возбуждения, озлобленность, крик, резкое покраснение или побледнение в ос- трые эмоциональные моменты; г) подавленное - вял, бездеятелен, пассивен, неконтактен, замкнут, грустен, может тихо и долго плакать; д) неустойчивое - может быть весел, засмеяться и быстро за- плакать, вступатьвконфликгы,бытьзамкнутым,быстропереходить из одного настроения в другое. 3. Засыпание: спокойное, быстрое, длительное, беспокой- ное с воздействием на ребенка, сочетание всех (многих) форм ПО
нарушения засыпания. 4. Сон (дневной - ночной): глубокий, неглубокий; спокой- ный*, беспокойный; прерывистый, длительный (соответствую- щий возрасту); укороченный, чрезмерно длительный, с воздейс- твиями; сочетание всех (многих) форм нарушения сна. 5. Аппетит и пищевое поведение: хороший, неустойчивый, пониженный, плохой, избирательный, повышенный, отказ от пищи, много нелюбимых блюд, мало ест, ест очень медленно, набирает в рот и не жует, не умеет жевать, сосет пищу, безразли- чен к еде, ест через силу, ест с жадностью, оставляет (недоедает всегда), сочетание нескольких форм нарушения аппетита. 6. Характер бодрствования - активный, малоактивный, пас- сивный. 7. Взаимоотношения со взрослыми: положительные, отрицательные, отсутствие взаимоотношений, ответные, неус- тойчивые, сочетание нескольких форм. . 8. Взаимоотношения с детьми: положительные, отрица- тельные, отсутствие взаимоотношений, инициативные, ответ- ные, неустойчивые, сочетание нескольких форм. 9. Отрицательные привычки (автоматизмы, стереотипы): нет отрицательных привычек, сосет пустышку, палец, губу, одежду, раскачивается, выдергивает или крутит волосы, шмыга- ет носом, наморщивает лоб или нос, часто моргает, онанирует и др., сочетание нескольких форм. 10. Другие индивидуальные особенности: контактен, добро- желателен, груб, жесток, ласков, навязчив, любознателен, очень интересуется окружающим, инициативен, деятелен, легко обу- чаем, необучаем, нелюбознателен, безынициативен, двигательно расторможен, заторможен, подвижен, уравновешен, медлителен, вынослив, легко утомляем, долго убирает игрушки, долго одева- ется, боится темноты, животных, неизвестности и пр., сочетание нескольких форм. 6.2. БЕЗУСЛОВНЫЕ РЕФЛЕКСЫ ГРУДНОГО РЕБЕНКА Таблица 6.1 Безусловные рефлексы грудного ребенка (Л.О. Бадалян, 1984) Сегментарные двигательные Надсегментарные позотонические Обеспечиваются сегментами мозго- вого ствола и спинного мозга Обеспечивают регуляцию мышеч- ного тонуса в зависимости от положения тела и головы (регули- руются сегментами продолгова- того и среднего мозга) 111
Оральные сегментарные автоматизмы • Ладонно-ротовой рефлекс (рефлекс' Бабкина) • Хоботковый рефлекс. • Поисковый рефлекс (Куссмауля). • Сосательный рефлекс. Спинальные двигательные автома- тизмы • Защитный рефлекс. * Рефлекс опоры и автоматическая походка. • Рефлекс ползанья (Бауэра) спон- танное ползанье. • Хватательный рефлекс. • Рефлекс Таланта. * Рефлекс Переза. • РеЛлекс Моро. Миелэнцефальные позотоничес- кие автоматизмы • Ассиметричный шейный тони- ческий рефлекс. • Симметричный шейный тониче- ский рефлекс. • Тонический лабиринтный реф- лекс. • Мезэнцефальные установочные рефлексы (цепные симметричные рефлексы) * Шейная выпрямляющая реакция. * Туловищная выпрямляющая реакция. • Выпрямляющий рефлекс туло- вища. • Защитнаяреакция рук. • Рефлекс Ландау. 63. МЕТОДИКА ОПРЕДЕЛЕНИЯ БЕЗУСЛОВНЫХ РЕФЛЕКСОВ Основные безусловные рефлексы грудного ребенка можно распределить на две группы: • сегментарные двигательные автоматизмы, обеспечиваю- щиеся сегментами мозгового ствола (оральные автоматизмы) и спинного мозга (спинные автоматизмы); надсегментарные позотонические автоматизмы. Сегментарные двигательные автоматизмы Оральные сегментарные автоматизмы. Оральные сегментарные автоматизмы имеют огромное зна- чение для новорожденного, поскольку обусловливают возмож- ность сосания. Они выявляются у доношенного новорожденного с первого дня жизни. Ладонно-ротовой рефлекс (рефлекс Бабкина) - надавли- вание на область ладони вызывает открывание рта и сгибание головы. Рефлекс имеется в норме у всех новорожденных, ярче выражен перед кормлением. Вялость рефлекса наблюдается при поражении центральной нервной системы (ЦНС). Быстрое становление рефлекса является прогностически благоприятным признаком у детей, перенесших родовую травму. Ладонно-рото- вой рефлекс может отсутствовать при периферическом парезе руки на стороне поражения. Ладонно-ротовой рефлекс является филогенетически очень древним, на его базе формируются разнообразные руко-ротовые реакции. В первые 2 месяца жизни рефлекс ярко выражен, а затем начинает ослабевать, и в возрасте 3-х месяцев можно от- метить лишь отдельные его компоненты. При поражении ЦНС у ребенка старше 2-х месяцев рефлекс не имеет тенденции к угасанию, а наоборот, усиливается и возникает даже при легком дотрагивании до ладоней пассивных рук. Хоботковый рефлекс - быстрый лёгкий удар пальцем по 112
губам вызывает сокращение гл. orbicularis oris, вытягивание губ «хоботком». Этот рефлекс является постоянным компонентом сосательных движений. В норме рефлекс определяется до 2-3-х месяцев, угасание его задерживается у детей с поражением не- рвной системы. Поисковый (искательный) рефлекс Куссмауля - погла- живание пальцем в области угла рта (не прикасаясь к губам) вызывает опускание угла рта и поворот головы в сторону раз- дражителя. Надавливание на середину нижней губы приводит к открыванию рта, опусканию нижней челюсти и сгибанию голо- вы. Рефлекс следует вызывать осторожно, не причиняя боли но- ворожденному. При болевом раздражении происходит поворот только головы в противоположную сторону. Поисковый рефлекс хорошо выражен перед кормлением. Важно обратить внимание на симметричность рефлекса с двух сторон. Асимметричность рефлекса наблюдается при поражении лицевого нерва. При исследовании поискового рефлекса следует также отметить, ка- кова интенсивность поворота головы, имеются ли хватательные движения губами. Поисковый рефлекс наблюдается у всех детей до 3-4 - месячного возраста, а затем появляется реакция на зри- тельный раздражитель, ребенок оживляется при виде бутылочки с молоком, при приготовлении матерью груди к кормлению. Поисковый рефлекс является основой для формирования мно- гих мимических (выразительных) движений: качания головой, улыбки. Наблюдая за кормлением ребенка, можно отметить, что он, прежде чем захватить сосок, совершает ряд качательш х дви- жений головой, пока крепко не захватит сосок. Сосательный рефлекс возникает у новорожденного в от- вет на раздражение полости рта. Например; при вкладывании в рот соска появляются ритмичные сосательные движения. Реф- лекс сохраняется в течение первого года жизни. Спинальные двигательные автоматизмы. . Защитный рефлекс новорожденного. Если новорожденного положить на живот, то происходит рефлекторный поворот голо- вы в сторону. Этот рефлекс выражен с первых часов жизни. У детей с поражением ЦНС защитный рефлекс может отсутство- вать, и, если-не повернуть пассивно голову ребенка в сторону, он может задохнуться. У детей с церебральным параличом при усилении экстензорного тонуса наблюдается продолжительный подъем головы и даже запрокидывание ее назад. Рефлекс опоры и автоматическая походка новорожден- ных. У новорожденного нет готовности к стоянию, но он спо- собен к опорной реакции. Если держать ребенка вертикально на весу, то он сгибает ноги во всех суставах. Поставленный на опору ребенок выпрямляет туловище и стоит на полусогнутых ногах на полной стопе. Положительная опорная реакция ниж- них конечностей является подготовкой к шаговым движениям. 113
Если новорожденного слегка наклонить вперед, то он делает шаговые движения (автоматическая походка новорожденных). Иногда при ходьбе новорожденные перекрещивают ноги на уровне нижней трети голени и стоп. Это вызвано более силь- ным сокращением аддукторов, что является физиологичным для этого возраста и внешне напоминает походку при детском церебральном параличе. Реакция опоры й автоматическая по- ходка физиологичны до 1-1,5 месяцев, затем они угнетаются и развивается физиологическая астезия-абазия. Только к концу 1-го года жизни появляется способность самостоятельно стоять и ходить, которая рассматривается как условный рефлекс и для своего осуществления требует нормальной функции коры боль- ших полушарий. У новорожденных с внутричерепной травмой, родившихся в асфиксии, в первые недели жизни реакция опоры и автоматическая походка часто угнетены или отсутствуют. При наследственных нервно-мышечных заболеваниях реакция опоры и автоматическая походка отсутствуют из-за резкой мышечной гипотонии. У детей с поражением ЦНС автоматическая походка задерживается надолго. Рефлекс ползания (Бауэра) и спонтанное ползание. Новорожденного укладывают на живот (голова на средней ли- нии). В таком положении он совершает ползающие движения - спонтанное ползание. Если к подошвам приставить ладонь, то ребенок рефлекторно отталкивается от нее ногами и ползание усиливается. В положении на боку и на спине эти движения не возникают. Координации движений рук и ног при этом не на- блюдается. Ползающие движения у новорожденных становятся выраженными на 3-4-й день жизни. Рефлекс физиологичен до 4-х месяцев жизни, затем он угасает. Самостоятельное ползание является предшественником будущих локомоторных актов. Реф- лекс угнетен или отсутствует у детей, родившихся в. асфиксии, а также при внутричерепных кровоизлияниях, травмах спинного мозга. Следует обратить внимание на асимметрию рефлекса. При заболеваниях ЦНС ползающие движения сохраняются до 6-12 месяцев, как и другие безусловные рефлексы. Хватательный рефлекс проявляется у новорожденных при надавливании на его ладони. Иногда новорожденный так сильно обхватывает пальцы, что его можно приподнять вверх (рефлекс Робинзона}. Этот рефлекс является филогенетически древним. Новорожденные обезьяны захватом кистей удерживаются на во- лосяном покрове матери. При парезах рук рефлекс ослаблен или отсутствует. У заторможенных детей реакция также ослаблена, у возбудимых, наоборот, усилена. Рефлекс физиологичен до 3-4-х месяцев, в дальнейшем на базе хватательного рефлекса посте- пенно формируется произвольное захватывание предметов. На- личие рефлекса после 4-5 месяцев свидетельствует о поражении нервной системы. Такой же хватательный рефлекс можно вы- 114
звать и с нижних конечностей. Надавливание большим пальцем на подушечку стопы вызывает подошвенное сгибание пальцев. Если же пальцем нанести штриховое раздражение на подошву стопы, то происходит тыльное сгибание стопы и веерообразное расхождение пальцев (физиологический рефлекс Бабинского). Рефлекс Галанта. При раздражении кожи спины паравер- тебралыю вдоль позвоночника новорожденный изгибает спину, образуется, дуга, открытая в сторону раздражителя. Нога на со- ответствующей стороне часто разгибается в тазобедренном и ко- ленном суставах. Этот рефлекс хорошо вызывается с 5-6-го дня жизни. У детей с поражением нервной системы он может быть ослаблен или вовсе отсутствовать в течение 1-го месяца жизни. При поражении спинного мозга рефлекс отсутствует длительно. Рефлекс физиологичен до 3-4-го месяца жизни, при поражении нервной системы эту реакцию можно наблюдать во второй поло- вине года и позже. Рефлекс Переза. Если провести пальцами, слегка надав- ливая по остистым отросткам позвоночника от кОпчика к шее, ребенок кричит,' приподнимает голову, разгибает туловище, сгибает верхние и нижние конечности. Этот рефлекс вызывает у новорожденного отрицательную эмоциональную реакцию. Реф- лекс физиологичен до 3-4-го месяца жизни. Угнетение рефлекса в период новорожденное™ и задержка его обратного развития наблюдается у детей с поражением ЦНС. Рефлекс Моро. Вызывается различными приемами: уда- ром по поверхности, на которой лежит ребенок, на расстоянии 15 см от его головки, приподниманием разогнутых ног и таза над постелью, внезапным пассивным разгибанием нижних ко- нечностей. Новорожденный отводит руки в стороны и открывает кулачки — I фаза рефлекса Моро. Через несколько секунд руки возвращаются в исходное положение - II фаза рефлекса Моро. Рефлекс выражен сразу после рождения, его можно наблюдать при манипуляциях акушера.У детей с внутричерепной трав- мой рефлекс в первые дни жизни может отсутствовать. При гемипарезах, а также при акушерском парезе руки наблюдается асимметрия рефлекса Моро. При резко выраженной гипертонии имеется неполный рефлекс Моро: новорожденный только слегка отводит руки. В каждом случае следует определить порог реф- лекса Моро - низкий или высокий. У грудных детей с пораже- нием ЦНС рефлекс Моро задерживается надолго, имеет низкий порог, часто возникает спонтанно при беспокойстве, различных манипуляциях. У здоровых детей рефлекс хорошо выражен до 4-5-го месяца, затем начинает угасать; после 5-го месяца можно наблюдать лишь отдельные его компоненты. Надсегментарные позотонические автоматизмы Важнейшие этапы развития ребенка - способность подни- мать голову, сидеть, стоять, ходить - тесно связаны с совершенс- твованием регуляции мышечного тонуса, адекватным перерасп- 115
ределению его в зависимости от положения тела в пространстве. В этой регуляции принимают активное участие центры продол- говатого мозга (миелэнцефальные), а в дальнейшем - центры среднего мозга (мезэнцефальные). Несвоевременная редукция миелэнцефальных позотонических рефлексов приводит к фор- мированию патологической топической активности, которая пре- пятствует овладению важнейшими двигательными функциями. Миелэнцефальные н позотонические автоматизмы К миелэнцефальным позотоническим автоматизмам отно- сятся асимметричный шейный тонический рефлекс, симмет- ричный шейный тонический рефлекс, тонический лабиринтный рефлексы. Центры их расположены в области продолговатого мозга. Асимметричный шейный тонический рефлекс. Если повернуть голову лежащего на спине новорожденного так, что- бы нижняя челюсть находилась на уровне плеча, то происходит разгибание конечностей, к которым обращено лицо, и сгибание противоположных. Более постоянной является реакция верхних конечностей. Симметричный шейный тонический рефлекс. Сгибание головы вызывает повышение флексорного тонуса в руках и экс- тензорного - в ногах. Тонический лабиринтный рефлекс. В положении на спи- не отмечается максимальное повышение тонуса в разгибатель- ных группах мышц, в положении на животе - в сгибательных. Лабиринтный и тонический шейные рефлексы в период ново- рожденности наблюдаются постоянно, но выражены не так ярко, как все другие рефлексы. Миелэнцефальные позотонические рефлексы физиологичны до 2-х месяцев (у доношенных детей). В случае недоношенности эти рефлексы сохраняются более дли- тельное время (до 3-4-х месяцев). У детей с поражениями не- рвной системы, протекающими со спастическими явлениями, тонические лабиринпные и шейные рефлексы не угасают. Зави- симость мышечного тонуса от положения головы в пространстве и от положения головы по отношению к туловищу становится резко выраженной. Это препятствует последовательному мотор- ному и психическому развитию. Мезэнцефальные установочные рефлексы Параллельно с редукцией миелэнцефальных позотоничес- ких автоматизмов постепенно формируются Мезэнцефальные установочные рефлексы (цепные симметричные рефлексы), обес- печивающие выпрямление туловища. Вначале, на 2-м месяце жиз- ни, эти рефлексы рудиментарны и проявляются в виде выпрямле- ния головы (лабиринтный установочный рефлекс на голову). Этот рефлекс стимулирует развитие цепных симметрич- ных рефлексов, направленных на приспособление туловища к вертикальному положению. Цепные симметричные рефлексы обеспечивают уста- 116
новку шеи, туловища, рук, таза и ног ребенка. К ним отно- сятся: 1. Шейная выпрямляющая реакция - за поворотом го- ловы в сторону, произведенным активно или пассивно, следует ротация туловища в ту же сторону. В результате этого рефлекса ребенок к 4-му месяцу может из положения на спине повернуть- ся на бок. Если рефлекс ярко выражен, то поворот головы приво- дит к резкому повороту туловища в направлении ротации голо- вы (поворот блоком). Этот рефлекс выражен уже при рождении, когда туловище ребенка следует за поворачивающейся головой. Отсутствие или угнетение рефлекса может быть следствием за- тяжных родов и гипоксии плода. 2. Туловищная выпрямляющая реакция (выпрямляю- щий рефлекс с туловища на голову). При соприкосновении стоп ребенка с опорой происходит выпрямление головы. Наблюдает- ся отчетливо с конца первого месяца жизни. 3. Выпрямляющий рефлекс туловища, действующий на туловище. Этот рефлекс становится выраженным к 6-8-му месяцу жизни и видоизменяет примитивную шейную выпрямляющую реакцию, вводя ротацию туловища между плечами и тазом. Во втором полугодии повороты уже осуществляются с торсией. Ре- бенок обычно, поворачивает голову первой, затем плечевой пояс и, наконец, таз вокруг оси тела. Ротация в пределах оси тела дает возможность ребенку повернуться со спины на живот, с живота на спину, сесть, встать на четвереньки и принять вертикальную позу. Выпрямляющие рефлексы направлены на приспособление головы и туловища к вертикальному положению. Они развива- ются с конца 1-го месяца жизни, достигают согласованности в возрасте 10-15 месяцев, затем видоизменяются, совершенству- ются. Другая группа рефлексов, наблюдаемых у детей раннего возраста, не относится к истинным выпрямляющим рефлексам, но на определенных стадиях способствует развитию двигатель- ных реакций. К ним относятся защитная реакция рук и рефлекс Ландау. 4. Защитная реакция рук - разведение их в стороны, вы- тягивание вперед, отведение назад в ответ на внезапное переме- щение туловища. Эта реакция создает предпосылки для удержа- ния тела в вертикальном положении. 5. Рефлекс Ландау является частью выпрямляющих реф- лексов. Если ребенка держать свободно в воздухе лицом вниз, то вначале он поднимает голову, так что находится в вертикаль- ной позиции, затем наступает тоническая экстензия спины и ног; инотда ребенок изгибается дугой. Рефлекс Ландау проявляется в возрасте 4-5 месяцев, а отдельные его элементы и раньше. 117
6.4. ВЫЯВЛЕНИЯ ОСНОВНЫХ БЕЗУСЛОВНЫХ РЕФЛЕКСОВ У ДОНОШЕННЫХ ДЕТЕЙ Таблица 6.2 Сроки выявления основных безусловных рефлексов у доношенных детей. Сроки выявления основных безусловных рефлексов у доношенных детей Физиологические реф- лексы Месяцы жизни 1-2 3-4 5-6 7-8 9-10 11-12 13-14 15-16 17-18 19-20 21-22 Ладонно-ротовой Поисковый Сосательный Защитный Опоры и автоматической ходьбы Бауэра и спонтанного ползания Симметричные шейные Асимметричные шейные (Магнуса) Лабиринтные установоч- ные (Ландау) 6.5. ЧАСТОТА ДЫХАНИЯ У ДЕТЕЙ Таблица 6.3 Частота дыхания у детей (А.В.Мазурин, И.М, Воронцов, 2000г.) Возраст Частота дыхания в минуту Новорожденный 40-60 1 -.2 месяца 35-48 1 - 3 года 28-35 4-6 лет 24-26 7-9 лет 21-23 10- 12 лет 18-20 13 - 15 лет 16- 18 118
6.6. НИЖНИЕ ГРАНИЦЫ ЛЕГКИХ У ДЕТЕЙ Таблица 6.4 Нижние границы легких у детей (А.В.Мазурин, И.М. Воронцов, 2000г.) Линия Справа Слева Средняя ключичная VI ребро Нижняя граница левого легкого по среднеключичной линии отличается гем, что образует выемку для сердца й отходит от грудины на высоте IV ребра и круто спускается вниз Средняя под- мышечная VII ребро IX ребро Лопаточная IX - X ребро X ребро . Паравертебральная На уровне остистого отростка XI грудного по- звонка 6.7. СРЕДНИЕ ХАРАКТЕРИСТИКИ ЧАСТОТЫ ПУЛЬСА У ДЕТЕЙ Таблица 6.5 Средниехарактеристики частоты пульса у детей (А.В.Мазурин, И.М. Воронцов, 2000г.) Возраст Средняя частота +2 сигмы 1-й день 140 . 50 1-й месяц 130 45 1-е полугодие 130 45 2-е полугодие 115 40 2-й год жизни 110 40 2-4 года 105 35 5-10 лет 95 30 11-14 лет 85 30 15-18 лет 82 25 119
6.8. ГРАНИЦЫ ОТНОСИТЕЛЬНОЙ СЕРДЕЧНОЙ ТУПОСТИ ПРИ ПЕРКУССИИ Таблица 6.6 Границы относительной сердечной тупости при перкуссии (А.В.Мазурин, И.М. Воронцов, 2000г.) Гранина Возраст 0-1 год 2-6 лет 7-12 лет Верхний край II ребро Второе межре- берье III ребро Левый наружный край 1 -2 см кнаружи от левой соско- вой линии По сосковой линии Правый край Правая парастер- нальная линия Немного внутри от па- растернальной линии Середина расстояния между правой парас- тернальной линией и правым краем грудины 6.9. ИЗМЕРЕНИЕ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ Исследование артериального давления (АД) у школьников при массовых осмотрах имеет большое значение для дальней- шей активной профилактики сосудистых заболеваний, своевре- менной диагностики врожденных пороков сердца (например, ко- арктации аорты), а также почечной патологии. Систематическое наблюдение за динамикой показателей АД школьников не толь- ко обеспечивает объективную оценку состояния здоровья, но и выявление влияния ряда негативных факторов на их организм. Так, специальными исследованиями установлена значительная распространенность гипертонических состояний у учащихся школ с углубленным изучением математики, иностранных язы- ков и других предметов. Артериальное давление измеряется аппаратом Рива-Роччи или тонометром (по методу Н.С.Короткова) на правой руке в по- ложении сидя, после 10-минутногр отдыха. Манжетку наклады- вают на середину обнаженного плеча на 1-2 см выше локтевого сгиба. Рука обследуемого должна быть удобно расположена на столе и повернута ладонью вверх. Момент появления тонов со- ответствует систолическому давлению (САД), а исчезновение их - диастолическому (ДАД). Измерения производятся не менее 3-х раз, фиксируются повторяющиеся параметры. Измерение АД у школьников следует проводить ежегодно, начиная с 7-ми лет. Отсутствие в медицинских кабинетах школ «возрастных» манжет может затруднить выполнение данного исследования. Однако специальные возрастные коррективы с учетом физического развития позволяют осуществить оценку 120
АД и у младших школьников при использовании стандартной манжеты в массовых осмотрах. 6.9.1. Величины поправок к показателям систолического АД, полученным при использовании стандартной манжеты. Таблица 6.7 Коррекция систолического и диастолического артериально- го давления для различных окружностей плеча при исполь- зовании манжеты шириной 13 см ( стандартная манжета). Систолическое артериальное давление Диастолическое артериальное давление Окружность плеча, см Коррекция, мм Окружность пле- ча, см Коррекция, мм 15-18 +15 15-20 0 19-22 +10 21-26 -5 23- 26 . +5 27-31 -10 27-30 0 32-37 -15 Измерение артериального давления и корректировка ука- занным методом выполняется средним медицинским персона- лом. Полученные данные сравниваются со средневозрастными региональными показателями артериального давления для школьников. 6.9.2. Оценочные таблицы артериального давления у детей СИрезныеточкицентильногораспределенияСАДиДАДушколь- ников 7-17 лет (мм рг, ст.) представлены в таблицах 6.8.1 и 6.8.2. Таблица 6.8.1 Оценочные таблицы систолического артериального давления у детей (Белоконь Н.А., 1987г.) Воз- раст (годы) Пол Центили 5 10 25 50 75 90 95 7 м 84 92 99 105 109 118 123 ж 93 95 100 105 113 116 118 8 м 92 95 98 106 113 120 124 ж 91 92 98 105 113 119 121 9 м 92 94 99 105 112 117 121 ж 92 94 102 107 113 118 121 10 м 92 95 100 106 112 120 123 ж 93 95 99 105 110 119 123 11 м 79 80 86 96 113 131 134 ж 94 96 102 107 113 121 128 . 12 м 73 79 90 99 118 125 137 ж 90 94 101 ПО 115 122 125 121
13 м 83 87 98 111 123 128 132 ж 97 99 104 ПО 118 122 126 14 м 92 95 104 113 127 133 149 ж 97 100 104 112 117 123 130 15 м 96 103 109 118 127 141 151 ж 100 101 106 112 119 127 131 16 м 102 103 ПО 118 122 135 143 ж 98 101 107 112 117 128 130 17 м 98 103 107 115 123 135 140 ж 97 99 104 111 116 121 128 Таблица 6.8.2 Оценочные таблицы диастолического артериального давления у детей (Белоконь Н.А., 1987г.) Возраст (годы) Пол Центили 5 10 25 50 75 90 95 7 м 45 50 53 58 64 72 73 ж 46 49 56 62 66 71 76 8 м 44 49 54 60 66 71 75 ж 46 51 55 62 66 69 73 9 м 50 53 56 61 65 71 74 ж 48 53 57 63 67 70 73 10 м 49 52 55 62 67 71 74 ж 47 51 56 61 66 71 75 11 м 26 30 40 49 72 81 86 ж 47 49 56 61 67 73 75 12 м 21 31 41 50 73 82 86 ж 46 50 56 62 69 73 78 13 м 33 39 47 64 77 84 87 ж 46 50 57 65 72 77 82 14 м 40 46 57 70 81 87 92 ж 50 54 60 67 71 75 77 15 м 49 55 65 75 81 90 98 ж 57 58 63 68 73 77 79 16 м 53 58 66 71 76 83 84 ж 54 57 63 68 73 78 82 17 м 55 57 64 71 75 83 83 ж 56 57 61 68 72 75 79 122
6.10. ВОЗРАСТНЫЕ ПОКАЗАТЕЛИ ГЕМОГРАММЫ Таблица 6.9 Возрастные показатели гемограммы (А.В. Мазурин, И.М.Воронцов, 2000г.) Возраст Егх 10,2/л НЬ г/л ЦП, % Ret, % Тгх Ю’/л Le х Ю’/л Ми- ел., % Мста- мисл, % П/я., % С/я. % Li., % Мон., % Эоз., % Баз., % Плазм, клетки % СОЭ мм/ч Новорож- денный 5,8 215 1,2 27 273 30 4 4 26 34 24 9,0 2,0 0 0 2,5 1 день 5,7 212 2,4 26 327 29,3 0,5 4 25,5 34 24 9,4 2,0 0,25 0,25 2,5 2 день 5,6 210 1,28 24 308 15,1 0,5 3 24,5 31 24,5 10,53 3,0 0 0,25 2,8 3 день 5,5 207 1,3 18 300 13,6 0,5 2,5 9,0 43,0 30,5 11,0 3,0 0 0,5 2,3 4 день 5,4 203 1,25 13 234 13,7 0 2,5 7,0 39,0 36,5 11,0 3,5 0 0,5 2,3 5 день 5,3 201 1,27 10 172 П,.2 0 4,5 6,0 34,0 40,5 11,0 3,0 0 0,5 2,6 6 день 5,2 198 1,28 9 300 11,7 0 2,0 4,0 31,0 48,5 11,0 3,0 0,5 0,5 2,7 7 день 5,1 180 1,28 8,2 300 12,9 0 1,5 4,5 29,5 49,0 11,0 3,5 0,5 0,5 2,7 2 нед. 5,0 180 1,15 8,0 309 11,2 0 1,5 3,0 25,0 55,0 11,5 3,0 0,5 0,5 5,0 1 мес; 4,7 156 1,1 8,0 290 12,1 0 - 0,5 2,5 25,0 61,5 10,0 2,5 0,5 0,5 5,0
Возраст Егх 1012/л НЬ, г/л цп, % Ret, % Тгх Ю’/л Lex Ю’/л Ми- ел., % Мста- мисл, % П/я., % С/я, % Li., % Мон., % Эоз., % Баз., % Плазм, клетки % СОЭ, мм/ч 2 мес. 4,4 133 1,0 9,5 290 12,0 0 0,5 2,5 25,0 61,5 - 10,0 2,5 0,5 0,5 6,0 3 мес. 4,2 130 0,95 8,5 300 11,19 0 1,0 3,5 23,0 59,0 10,0 2,5 0,5 0,5 7,0 4 мес. 4,3 124 0,94 7,6 290 И,9 0 1,0 3,5 23,0 59,6 10,0 2,5 0,5 0,5 7,0 5 мес. 4,5 123 0,9 7,3 290 10,9 0 0,5 3,5 23,0 58,5 10,5 3,0 0,5 0,5 7,0 6 мес. 4,6 123 0,85 6,8 290 10,7 0 0,5 3,5 23,0 58,5 10,5 3,0 0,5 0,5 7,0 8 мес. 4,6 121 0,85 7,8 280 .12,3 0 1,0 3,0 22,5 60,0 11,0 2,0 0,5 0,5 7,0 10 мес 4,6 . 119 0,8 8,1 280 12,3 0 1,0 3,5 22,9 61,5 9,0 2,0 0,5 0,5 8,0 12мес 4,6 116 0,8 •7,4 290 10,5 0 1,0 3,5 28,5 54,5 11,5 1,5 0,5 0,5 8,0 2 года 4,7 117 0,85 7,5 280 11,0 0 0,5 3,5 32,5 51,0 10,0 1,5 0,5 0,5 8,0 4 года 4,7 126 0,9 6,5 270 10,2 0 0,5 4,5 41,0 44,0 9,0 1,0 0,5 0,5 9,0 6 лет 4,7 127 0,95 6,7 290 9,8 0 0,25 3,5 42,0 42,0 9,5 1,0 0,5 0,5 8,0 8 лет 4,7 129 0,95 5,7 290 8,2 0 0,25 3,5 45,0 39,5 8,5 2,0 0,5 0,5 8,0 11 лет 4,8 130 0,95 6,8 280 8,1 0 0,25 2,5 48,0 36,5 9,5 2,5 0,5 0,5’ 8,0 14 лет 4,8 137 0,97 6,7 270 80 0 2,5 3,5 50,0 35,0 8,5 2,5 0,5 0,5 8,0
6.11. АБСОЛЮТНОЕ ЧИСЛО ФОРМЕННЫХ ЭЛЕМЕНТОВ БЕЛОЙ КРОВИ Таблица 6.10 Абсолютное число (п х 109/л) форменных элементов бе- лой крови Возраст Эозино- филы Базофи- лы Нейтро- филы Лимфоциты Моноциты При рождении 0,15 - 0,7 0-0,1 12,0-14,0 5,0 1,8 На первом году жизни 0,15-0,25 0-1 2,5 - 3,0 5,0 - 6,0 0,6-0,9 С 1 года до 3 лет 0,15 - 0,25 0-0,1 3,5-4,0 5,0 - 5,6 1,0-1,1 С 3 дет до 7 лет 0,15 - 0,25 0-0,1 3,7-4,8 4,0 - 5,0 0,9- 1,0 С 7 лет до 12 0,15-0,525 0 - 0,075 4,0-4,5 3,0-3,5 0,7 - 0,9 Старше 12 лет 0,15-0,25 0 - 0,075 4,2-4,7 2,1 - 2,8 0,6 - 0,7 6.12. ПОКАЗАТЕЛИ ИММУНОГРАММЫ У ЗДОРОВЫХ ЛЮДЕЙ РАЗЛИЧНОЕ ВОЗРАСТА Таблица 6.11 Показатели иммуиограммы у здоровых людей различ- ного возраста в Дальневосточном регионе (КЦПБС, 1996г.) Показатели Возраст (годы) 1-3 4-7 8-14 25-30 Лейкоциты 4,8-15,6 хЮ’/л 4,2-9,6 х107л 3,1-9,8 хЮ’/л 4,8-8,5 хЮ’/л Лимфоциты 3,8-4,6 х109/л 2,7-3,8 х 109/л 0,95-4,9 х109/л 1,2-2,4 хЮ’/л Т-лимфоциты тотальные 70-80% 59-81% 56,6-71,4% 55-65% 0,7- 1,4x107л Т-лимфоциты активные 15-20% 14.-20% 15-17% 25-30% 0,4- 0,8x107л Т-хелперы 29-41% 29-41% 33,8-39% 42-48% 0,6- 1,0x107л 125
Показатели Возраст (годы) 1-3 4-7 8-14 25-30 Т-супрессоры 12-21% 13-19% 11,8- 17,8% 13-20% 0,18- 0,46x10’/л В-лимфоциты (ЬАС-РОК) 15-31% 15-31% 17-27% 20-25% 0,24- 0,6х10’/л Фагоцитарная актив- ность 30-60% 30-60% 40-90% 40-90% Фагоцитарное число 5-9 4-9 4-9 4-9 С-компонент компле- мента 0,6-1,2 0,6-1,2 0,6-1,2 0,6-1,2 IgM 0,47-1,58 г/л 0,51-1,64 г/л 0,61-1,64 г/л 0,65-1,65 г/л IgA 0,35-2,07 г/л 0,73-1,64 г/л 1,03-4,61 г/л 1,2-2,4 г/л IgG 4,98-12,5 г/л 5,5-14,3 г/л 6,25- 14,76 г/л 7,5-15,4 г/л ЦИК 35-52 35-52 35-52 52 6.13. БИОХИМИЧЕСКИЕ ПОКАЗАТЕЛИ СЫВОРОТКИ КРОВИ, МОЧИ У ДЕТЕЙ Таблица 6.12 Биохимические показатели сыворотки крови, мочи у детей (Л.А. Данилова и соавт., 1992г.) Показатели Ново- рожден- ные Дети до 1 года 1-2 года 2-10 лет Старше 10 лет 1 2 3 4 5 6 Амилаза сыворотка моча 12-32 г/л 20-120 г/л Билиру- бин сыворотка общий непрямой прямой ' 5,5-20,5 3,2-15,0 ммоль/л 0-5,5 Белок общий 46-69 г/л 66-70 г/л 58-71 г/л 61-81 г/л 60-80 г/л альбумины 55-65 г/л Белок АТ =1,12 CL-ГЛОбу- лин 2-4 г/л а -глобу- лин 5,5-9,5 г/л Р-глобулин 11-16 г/л у-глобулин 14-20 г/л р-липо- протеиды сыворотка 13-37 Ед 12-35Ед 35-55 Ед Диастаза кровь моча 12-32 ЕД 28-160 г/л 126
ДФА 0,18-0,22 ед опт пл Железо- комплекс сыворо- точное железо 18,4-44,8 ммоль/л 9,39-46,0 ммоль/л 8,1-26,9 ммоль/л 9,8-29,3 ммоль/л 10,7-25,0 ммоль/л ожсс 18,4-81,2 мкмоль/л 58,4-98,6 мкмоль/л 53,9-87,9 мкмоль/л 41,0-94,9 мкмоль/л 41,0-94,9 мкмоль/л насыщение трансфер- рином 0-36,4 49,1-62,6 42,8-61,0 31.2- б£б 31,2-65,6 Калий сыворотка 3.5-6,0 ммоль/л 4,0-6,0 ммоль/л 3,5-5,0 ммоль/л эритро- циты 80-100 ммоль/л Кальций сыворотка 1,65-3,5 ммоль/л 2,1-3,0 ммоль/л 2,25-3,0 ммоль/л 2,2-2,5 ммоль/л 2,5-2,87 ммоль/л моча 0,5-2,5 ммоль/л 1,5-4,0 ммоль/л Креати- нин сыворотка 0,035-0,178 ммоль/л моча 0,04-0/79 ммоль/ 24 ч 0,79-2,38 ммоль/ 24 ч 2,38-4,4 ммоль/ 24 ч 4,4-17,5 ммоль/ 24 ч Мочевая кислота сыворотка 0,14-0,3 ммоль/л 0,1й-0,30 ммоль/л моча 0,24 ммоль/ 24ч 0,24-0,48 ммоль/ 24 ч 0,71-1,27 ммоль/ 24 ч 0,59-2,0 ммоль/ 24 ч 2,4-5,9 ммоль/ 24 ч Мочевина сыворотка 2.5-8.3 ммоль/л моча 11,7-34,9 ммоль/л Проба Реберга 55-65 мл/мин 90-170 мл/мин. Сиаловые кислоты 135-200 Ед — Сахар кровь 3,3-5,5 ммоль/л ликвор 2,2-3,9 ммоль/л Транс- аминазы АЛТ 0,1-0,7 ммоль/л ACT 0,1-0,5 ммоль/л Тимоловая проба 0-5 Ед Хлориды Сыворотка 1,13-2,78 ммоль/л 12,9-22.6 ммоль/л 1,13-1,62 ммоль/л 0,65-1,29 ммоль/л Холе- стерин Сыворотка 1,3-2,6 ммоль/л 1,82-4,94 ммоль/л 3,74-6,5 ммоль/л Щелочная фосфатаза Сыворотка 2-5 Ед П моча 0,03-0,06 ммоль/л 0,03-4,2 ммоль/л 0,65-16,2 ммоль/л 16,2-90/ ммоль/л 51,7-194 ммоль/л Хлориды пот 7,5-24,7 ммоль/ 24 ч 5,7-36,4 ммоль/ 24 ч 5,1-35,2 ммоль/ 24ч 6,2-74,0 ммоль/24 ч Общие ли- пиды кровь 4-8 г/л Триглице- риды кровь 0,45-1,86 ммоль/л Кислая фосфатаза кровь . 65-75 усл. ед. Фосфор кровь 1,45-2,16 ммоль/л | 1,45-1,78 ммоль/л 127
6.14. ИССЛЕДОВАНИЕ МОЧИ 1. Общие свойства Цвет - от соломенно-желтого до янтарно-желтого. Прозрачность - прозрачная. Ацетон - отсутствует. Удельный вес - от 1002 до 1030. Желчные пигменты - отсутствуют. Реакция кислая или нейтральная. Уробилин (уробилиноген) - незначительное количество. Белок - отсутствует - 0,033 г/л. Сахар - отсутствует - следы. Индикан - незначительное количество. Таблица 6.13 Показатели варьирования количества мочи и частоты мочеиспусканий у детей (А.В. Папаян, Н.Д. Савенкова,1997) Возраст Суточное коли- чество мочи, мл Количество мо- чеиспусканий за сутки Разовое количест- во мочи, мл До 6 мес. 300 - 500 20-25 20-35 6 мес. - 1год 300 - 500 15-16 24-45 1-3 года 760 - 820 10-12 60-90 3-5 лет 900 - 1070 7-9 70-90 5-7 лет 1070-1300 7-9 100-150 7-9 лет 1240-1520 7-8 145 - 190 9-11 лет 1520-1670 6-7 220 - 260 11 -13 лет 1600-1900 6-7 250-270 Таблица 6.14 Относительная плотность мочи (А.В. Папаян, Н.Д. Савенкова, 1997г.) Возраст Относительная плотность мочи 1 день жизни -1008-1018 До 6 мес. 1002-1004 6 мес. - 1 год 1006-1010 3-5 лет 1010-1020 7-8 лет 1008-1022 10-12 лет 1011-1025 128
2. Микроскопическое исследование мочевого осадка: Эпителиальные клетки: плоский эпителий - единичный. Эпителий мочевых канальцев (почечный) - отсутствует. Лейко- циты (норма) - у мальчиков до 5 -7 в п/зр, - у девочек до 7 - 10 в п/зр. Эритроциты - 0-единичные в поле зрения. Цилиндры: гиалиновые - отсутствуют, зернистые - отсутс- твуют, восковидные - отсутствуют. Соли - небольшое количество уратов или оксалатов. 3. Количественное определение форменных элементов в моче Таблица 6.15 Опенка количественных мочевых проб (пределы нормальных величин) (М.В. Эрман, 1997г.) Проба Лейкоциты Эритроци- ты Цилин- дры Проба Аддиса-Каковского (мочу со- бирают в течение суток, оценивают экскрецию за сутки) до 2.000.000 до 1.000.000 ДО 50.000 Проба Амбурже (мочу собирают в течение 3 ч_, оценивают экскрецию за 1 мин.) до 2.000 до 1.000 до 20 Проба Нечипоренко (используют порцию утренней свежевыпущенной мочи, полученную из средней струи, оценивают экскрецию в 1 мл) Девочки -до 4.000 Мальчики -до 2.000 до-1.000 6.15. ИССЛЕДОВАНИЕ КАЛА 1. Макроскопическое исследование: Количество -15-25 г (у грудных детей), 100-200 г (у старших). Консистенция - мягкая. Форма - чаще цилиндрическая. Цвет - коричневый. Слизь - отсутствует. Кровь - отсутствует. 2. Микроскопическое исследование: Мышечные волокна - отсутствуют или содержатся единичные переваренные волокна. Соединительная ткань - отсутствует или встречаются единичные волокна. Нейтральный жир - отсутствует или содержится в небольшом количестве. Жирные кислоты и мыла - содержатся в небольшом количестве. Растительная клетчатка: 5. Заказ Nb 2984 129
переваримая - отсутствует, непереваримая - содержится в разном количестве. Крахмал - отсутствует. Детрит - разное количество. Слизь - отсутствует. Эпителий цилиндрический - отсутствует или встречается в небольшом количестве. Лейкоциты - единичные. Эритроциты - отсутствуют. 6.16. ОЦЕНКА КОПРОЛОГИЧЕСКОГО ИССЛЕДОВАНИЯ • pH; йодофильные бактерии; • консистенция; • клетки эпителия; • цвет; • слизь; • запах; • эритроциты; • жирные кислоты; • лейкоциты; переваримая и непереваримая клетчатка; • растворенный и разложенный белки; • простейшие; • внутри- и внеклеточный крахмал. I. Мышечные и соединительнотканные волокна. В норме - нет, если есть, то без поперечной исчерченности. Появляются мышечные волокна (креаторея) при недостаточнос- ти поджелудочной железы, т.е. при недостатке или отсутствии трипсина (воможно при муковисцидозе), при отсутствии НС1 и пепсина, может быть при ускоренной перистальтике в кишечни- ке (мало зубов, быстро ел), но очень мало. Снижение содержания трипсина косвенно определяют при помощи рентгенпленочного теста. Гнилостная диспепсия - нарушение переваривания белка (энтерит, энтероколит). II. Жир (стеаторея). В норме нет или в малом количестве. Выделяют три типа: 1. Повышено содержание нейтрального жира (нарушение его расщепления, т.е. недостаточность поджелудочной железы - липаза не расщепляет жиры). 2. Появление жирных кислот и мыл (связано с недостатком желчи - проявление холестаза), изолированно мыла - при повы- шенной перистальтике или нарушении всасывания в кишечнике. 3. Смешанная стеаторея (недостаточность поджелудочной железы, желчевыводяших путей и ЖКТ). III. Амилбрея - повышение содержания крахмала. Разли- 130
чают следующие виды крахмала: внеклеточный (зерна) и внут- риклеточный (в клетке). Встречается при недостатке амилазы в слюне, при недостаточной активности амилазы поджелудочной железы, снижении секреции желудочного сока. Внутриклеточ- ный крахмал - не подействовали ферменты. IV. Белок: 1. Тканевой. 2. Пищевой. При ускоренной перистальтике может быть и тот, и другой. Тканевой - экссудат тканевой жидкости из кишечника: 1) разложенный белок; 2) растворенный белок (муцин) - определяется в реакции Трибуле, говорит о наличии воспаления кишечной стенки. V. При патологии желудка, поджелудочной железы - щелоч- ная - гниение. При недостаточности желчи, бродильной диспеп- сии - кислая. 6.17. НОРМАЛЬНЫЙ МИКРОБНЫЙ СОСТАВ ИСПРАЖНЕНИЙ (В КОЕ) Таблица 6.16 Нормальный микробный состав испражнений (в КОЕ) Наименование микроорганизмов в расчете на 1 г фекалий 1’. Бифидум-бактерии 108-109 и более, 2. Лактобациллы Ю’-Ю12 3. Бактепоиды Ю’-Ю» 4. Эшерихии коли ДО108 5. Эшерихии коли, бифидобактерии до 5% 6. Эшерихии коли с признаками диссоциации не более 10% Е. coir 7. Энтерококки 10’ 8. Стафилококки 103 9. Протей 10,2-10'5 10. Другие УПЭ 103 11. Дрожжеподобные грибы 104 12. Дрожжи 103 13. Клостридии 103 131
ГЛАВА 7. ОПРЕДЕЛЕНИЕ ГРУППЫ ЗДОРОВЬЯ У ДЕТЕЙ 7.1. ХАРАКТЕРИСТИКА ГРУПП ЗДОРОВЬЯ В соответствии с общепринятыми рекомендациями Инс- титута гигиены детей и подростков выделяют 5 групп детей по показателям здоровья. К первой группе относят здоровых детей, которые не име- ют отклонений по всем параметрам (критериям) здоровья, в том числе детей, которые имеют незначительные морфологические отклонения, такие как аномалии ногтей, мало выраженная дефор- мация ушной раковины, отдельные родимые пятна и т.д., которые не влияют на состояние здоровья и не требуют коррекции. Ко второй группе здоровья относят здоровых детей с вы- сокой отягощенностью по биологическому, генеалогическому, социальному анамнезам; некоторыми функциональными и мор- фологическими изменениями; со сниженной резистентностью организма; с незначительными и умеренными отклонениями в поведении; в оценке функционального состояния отмечается ухудшение и определяется пограничное состояние. Эта группа детей с риском развития у них хронической патологии. Во второй группе важно выделить группы ПА и ПБ. Группа ПА - это здоровые дети с минимальной степенью риска формирования патологических состояний, имеющие факторы риска только в анамнезе. К этим факторам относят: экстрагенитальные заболевания матери, профессиональные вредности, острые заболевания и оперативные вмешательства во время беременности, возраст матери к моменту рождения ребенка моложе 18 лет и старше 30 лет, гестозы I и П половины беременности, угроза выкидыша, кровотечения, повышение или понижение артериального давления во время беременности; быстрые или затяжные роды, длительный безводный период, патология плаценты и пуповины, кровотечения в родах; в ро- дословной ребёнка имеются моногенные или мультифакторные заболевания с определенной метаболической направленностью, индекс отягошенности генеалогического анамнеза не превышает 0,8. Дети ПА группы ближе по уровню состояния здоровья к детям I группы. К группе II Б относят здоровых детей с факторами риска, которые могут в дальнейшем повлиять на рост, развитие и формирование здоровья ребенка, в частности, появление хронических заболеваний. К этим факторам можно отнести: рождение от многоплодной беременности, недоношенность, переношенность, большая масса тела при рождении - более 4 кг, незрелость, внутриутробное инфицирование. К группе ПБ также нужно отнести детей, перенесших асфиксию, родовую травму, гемолитическую болезнь, острые тяжелые заболевания в раннем неонатальном периоде. 132
К этой группе также относят детей, которые имеют пог- раничные состояния и функциональные отклонения, обуслов- ленные возрастом и ростом ребенка; реконвалесцентов острых инфекционных и неинфекционных заболеваний (в том числе, острой пневмонии, вирусного гепатита). Дети группы здоровья ПБ по уровню состояния здоровья ближе к детям III группы здоровья. К третьей группе здоровья относят детей с хроническими заболеваниями или врожденной патологией в состоянии ком- пенсации, т.е. с редкими, не тяжелыми по характеру течения обострениями без выраженного нарушения общего состояния и самочувствия, поведения; редкими интеркуррентными забо- леваниями (1-3 раза в год), функциональными отклонениями только одной, патологически измененной системы или органа без клинических проявлений функциональных отклонений других органов и систем. Целесообразно также детей с низкой и очень низкой резистентностью причислять к этой группе здо- ровья, так как онй практически болеют ежемесячно и постоянно находятся в состоянии острого заболевания или затяжной рекон- валесценции. К четвертой группе здоровья относят детей с хронически- ми заболеваниями, врожденными пороками развития в состо- янии субкомпенсации, определяющимися отклонениями не только патологически измененного органа или системы, но и других органов и систем, с частыми обострениями основного заболевания, с нарушениями общего состояния, самочувствия и поведения после обострения; с затяжным периодом реконвалес- денции после интеркуррентного^заболевания; часто с длитель- ным субфебрилитетом, а иногда, со значительным отставанием психического развития. В пятую группу здоровья включают детей, больных тяже- лыми хроническими заболеваниями, с тяжелыми врожденными пороками развития в состоянии декомпенсации, т.е. угрожаемых по инвалидности или инвалидов. Состояние декомпенсации характеризуется тяжелыми морфологическими и функцио- нальными отклонениями как патологически измененного органа и системы, так и других органов и систем. Состояние компенсации Для детей раннего возраста важным показателем компенса- ции является уровень нервно-психического развития и характер поведения ребенка. Поведение без отклонений и нормальный уровень психического развития (1-2 группа по НПР) можно счи- тать показателем компенсации. Признаком компенсации являет- ся также легкая социальная адаптация ребенка к дошкольному учреждению. Таким образом, в состоянии компенсации функци- ональные возможности ребенка сохранены. Состояние субкомпенсации Определяется наличием редких обострений заболеваний 133
(1-2 раза в год), длительных субфебрилитетов после обострения, частых интеркуррентных заболеваний (4 и более эпизодов в год). Кроме того, для детей этой группы характерно периодическое появление жалоб, плохое самочувствие, отставание в психичес- ком развитии, незначительные или выраженные отклонения в поведении, средняя или тяжелая социальная адаптация. Таким образом, при состоянии субко^пенсации ребенок имеет снижен- ные функциональные возможности организма. Состояние декомпенсации При состоянии декомпенсации все перечисленные симп- томы еще более выражены. У детей II-V групп не обязательны отклонения по всем критериям здоровья - достаточно по одному или нескольким из них. Группа здоровья определяется по самому тяжелому откло- нению или диагнозу. По данным детских поликлиник г. Хабаровска, подавляю- щему большинству детей раннего возраста (60-70 %) в настоящее время определяют II группу здоровья, около 20 % составляют больные дети (III группа) и лишь 10-15 % (иногда 5-7 %) дети, которые имеют 1 группу. 7.2. ИНСТРУКЦИЯ ПО ОТНЕСЕНИЮ ДЕТЕЙ В ГРУППЫ ЗДОРОВЬЯ Таблица 7.1 Инструкция по отнесению детей в группы здоровья (Приказ М3 СССР № 60 от 19 января 1983г.) Признаки здоровья Показания для отнесения к груп- пе согласно признакам здоровья Здоровые дети. Группа здоровья I Особенности онтогенеза (генеалоги- ческий, биологический, социальный анамнез). Без факторов риска. Уровень физического развития. Без отклонении, соответствует возрасту. Уровень нервно-психического развития. Без отклонений или начальное отставание. Резистентность организма. Высокая резистентность, не боле- ет илн болеет редко, легко. Функциональное состояние организма. Без отклонений. Хроническая патология, врожденные пороки. Отсутствуют. Здоровые дети с риском возникновения патологии (угрожаемые). Группа здоровья П А Особенности онтогенеза (генеалоги- ческий, биологический, социальный анамнез). С факторами риска. 134
Уровень физического развития. Без отклонении, соответствует возрасту. Уровень нервно-психического развития. Без отклонений или начальное отставание. Резистентность организма. Высокая, не болеет или болеет редко, легко. Функциональное состояние организма. Без отклонений. Хроническая патология. Врожденные пороки. Отсутствуют. Группа здоровья IIБ Особенности онтогенеза. С факторами риска или без них. Уровень физического развития. Без отклонений или с дефицитом, избытком массы тела 1-Пстепени. Уровень нервно-психического развития. Без отклонений или начальное отставание. Резистентность организма. Высокая или сниженная, т.е. час- тая заболеваемость. Функциональное состояние организма. Наличие функциональных от- клонений. Хроническая патология, врождённые пороки. Отсутствуют. Больные дети. Группа здоровья III. Состояние компенсации Уровень физического развития. Без отклонений или с дефицитом, избытком массы тела I—П степени. Уровень нервно-психического развития. Без отклонений или с отставанием. Резистентность организма. Высокая. Функциональное состояние: организма. Без отклонений. Хроническая патология, врождённые пороки. Имеются хронические заболе- вания или врождённые пороки развития. Группа здоровья IV. Субкомпенсация Уровень физического развития. Без отклонений или с дефицитом, избытком массы тела I—41степени. Уровень нервно-психического развития. Без отклонений или с отставанием. Резистентность организма. Снижена. Функциональное состояние организма. Наличие функциональных откло- нений. Хроническая патология, врождённые пороки. Имеются хронические заболе- вания или врождённые пороки развития. Группа здоровья V. Декомпенсация Особенности онтогенеза. С факторами риска. Уровень физического развития. С дефицитом или избытком массы тела Т-П степени. Уровень нервно-психического развития. Без отклонений или с задержкой. 135
Резистентность организма. Сниженная. Функциональное состояние организма. Наличие функциональных откло- нений. Хроническая патология, врожденные пороки. Имеются хронические заболева- ния иди врожденные пороки. 7.3. СХЕМА ОПРЕДЕЛЕНИЯ ГРУППЫ ЗДОРОВЬЯ Таблица 7.2 Алгоритм определения групп здоровья у детей в возрасте от 3 до 17 лет включительно (по результатам профилактических медицинских осмотров) Приказ Минздрава России № 621 от 30.12.2003г. «О комп- лексной оценке состояния здоровья детей». Классы, группы бо- лезней, отдельные нозологические формы Шифр по МКБ-10 Группы здоровья Примечания 1 2 3 4 Органы кровообращения пороки сердца: врожденные приобретенные Q20-Q28 134-138 105-109 ч III, IV, V В зависимости от компенсации (степени недостаточности кровообращения): - при отсутствии недостаточности кровообращения - Ш; - при недостаточности кровообращения 1 ст. - - при недостаточности кровообращения в ст. более 1 - V. миокардит неревма- тической этиологии 140-141 III IV, V При полной клинической ремиссии - III; при неполной клинической ремиссии - IV, V ревматическая ли- хорадка 100-102 III, IV Без порока сердца: - при отсутствии признаков активности ревматического процесса, от 1 года до 5 лет после атаки - Ш; - в период стихания ( активности ревматического процесса(от6мес. до 1г. пос- ле атаки)-1У. малые аномалии сердца: - открытое оваль- ное окно; -двустворчатый клапан аорты; - аномально распо- ложенная хорда Q21.1 Q23.1 Q24.8 II 136
1 2 3 4 пролапс митраль- ного клапана 134,1 1,11, III, IV Без регургитации - 1; с регургитацией 1 ст -II; с регургитацией в ст. более 1 - III-IV нарушения ритма сердца и проводимости: - экстрасистолии; - тахиаритмии; - синдром преждевременного возбуждения желу- дочков; - брадиаритмии (СССУ. миграция пред- сердного водителя ритма) 149.1-149.4 147-148 145.7 149.5 149.8 П, HI, IV II. - при наличии нарушений функций сердца, аллоритмии - III, IV; - без пароксизмов - II; - при наличии пароксизмов - III, IV; - при наличии синкопе - V блокады сердца: - предсердие-желу- дочковые блокады 1 ст. - предсердие-желу- дочковые блокады 11-111 ст. - внутрижелудоч- ковые блокады 144.0 144.Ы44.3 144.4 145. II, III, IV, V -II - при наличии синкопе in-v -III-V синдром вегетатив- ной дистонии по ваготоническому типу II, III - средние уровни САД и/или ДАД в пределах 10-5-го процентиля для данного пола, возраста н роста - II; - при наличии вегетативной дисфункции потливость, повышенная утомляемость, головные боли и др. - III синдром вегетатив- ной дистонии по симпатикотоничес- кому типу II, III - средние уровни САД и/или ДАД в пределах 90-95-го процентиля для данного пола, возраста и роста - II; - при наличии вегетативной дисфункции тахикардия, субфебриллитет и отсутс- твии изменений в сосудах глазного дна н на ЭКГ -III 137
1 2 3 4 артериальная гипер- тензия 110-115 III, IV, V - средние уровни САД и/или ДАД равные или превы- шают значение 95-го про- центиля для данного пола, возраста и роста -III, IV; - при появлении сердечной недостаточности - V варикозное рас- ширение вен н/ конечностей, фле- бит и тромбофлебит поверхностных и глубоких вен н/ко- нечностей 183, I80.0-I80.3 III, IV - при отсутствии венозной недостаточности-Ш; - при наличии венозной не- достаточности - IV варикозное расши- рение вен мошонки 186.1 III, IV - при отсутствии венозной недостаточности - III; - при венозной недостаточ- ности - IV Органы пищеварения кариес (декомпенс.) К02 II множественный (4-5 и более зубов) функциональные расстройства же- лудка К31 II при отсутствии эндоскопи- ческих признаков хроничес- кого процесса функциональные кишечные наруше- ния К59 II хронический гас- трит К29.4, К29.5, К29.7 III при наличии эндоскопичес- ких признаков хронический дуоде- нит, гастродуоденит К29.8-К29.9 III при наличии эндоскопичес- ких признаков эрозивный гаст- родуоденит, язва желудка, язва 12-п. кишки (язвенная болезнь) К25, К26 III, IV в стадии ремиссии - III; при осложнениях - IV. Болезнь Крона, неспецифический язвенный колит К50-К52 III, IV в стадии ремиссии - III; при обострении - IV синдром нарушения кишечного всасы- вания К90.0 П, III, IV, V вторичного характера первичного характера в зави- симости от тяжести течения -III, IV, V хронический панк- реатит К86 Ш 138
1 2 3 4 хронический гепа- тит К73 III, IV, V вне обострения - III, при обострении в зависи-' мости от тяжести -IV, V хронический холе- цистит К81.1 Ш дискинезия пузыр- ного протока и жел- чного пузыря К82.8 II другие болезни жел- чевыводящнх путей К83 III гельминтоз В65-В83 II, III без признаков интоксикации - II, при наличии признаков интоксикации - III грыжи К40-К46 1,Ш после проведенного опера- тивного лечения при отсутс- твии осложнений -I кровь и кроветвор- ные органы анемии, связанные с питанием (железодефицитная И др.) D50.D51, D52, D53 II, III при легком течении - II при среднетяжелом - III Органы дыхания хронический бронхит, простой, слизисто-гнойный, обструктивный, эмфизематозный, неуточненный J40-J42, J44 Ш, IV, V в зависимости от компенсации (степени дыхательной недостаточности) и частоты обострений: - 1-4 раза в г. - III; - 5-6 раз в г. - IV астма бронхиальная J45 III, IV, V - при полной клинической ремиссии - III; - при неполной клнн. ремиссии - IV. В зависимости от компенсации (по клиническим и ~~ функциональным показателям, данным аллергологического обследования): - при легком течении -III; - при средиетяжелом течении - IV; - прн тяжелом течении - IV или V; - при гормональной зависимости - V 139
1 2 3 4 бронхоэктатическая болезнь J47 m,iv, V в зависимости от компенсации (степени дыхательной недостаточности) аллергический ри- нит J30 II, П1, IV - при легком течении - II; - при среднетяжелом - Ш; - при тяжелом течении - IV хронический ринит J31.0 III хронические бо- лезни миндалин и аденоидов J35 II, Ш при гипертрофии миндалин и аденоидов 2,2-3 ст., от- сутствии лакунарных нало- жений и признаков интокси- кации - II; при гипертрофии 3 ст. -Ш хронический си- нусит J32 Ш искривление носо- вой перегородки без нарушения дыхания П при отсутствии ночного хра- па и ночных апное хронический назо- фарингит, хроничес- кий фарингит J31.1, J31.2 II, III без клинических проявлений -II носовые кровоте- чения R04.0 II при отсутствии тяжелой органической патологии, их обуславливающих поллиноз П, HI, IV в ремиссии - II, при обострении - Ш, IV в за- висим, от тяжести течения Ухо и сосцевидный отросток хронический отит Н65-Н75 III, IV при обострениях до 4 раз в г. - III; при обострениях свыше 4 раз в г. и отчетливом снижении слу- ха-IV отосклероз, кон- дуктивная и нейро- сенсорная потеря слуха (в том числе кохлеарный неврит и др.) потеря слуха неуточнениая (в тч. глухота на оба уха) Н80; Н90; Н91.9; Н93-Н95 III, IV, V в зависимости от степени потери слуха: - шепотная речь слышна на расстоянии более 3 метров - Ill: - шепотная речь слышна на расстоянии от 1 до 3 метров -IV; - шепотная речь не слышна -V 140
1 2 3 4 нарушения вести- булярной функции, вестибулярные син- дромы H8I-H83 п,ш, TV в зависимости от выражен- ности вестибулярных нару- шений II, Ш, IV Психические расстройства и расстройства поведения соматоформная дисфункция веге- тативной нервной системы, иейроцир- куляториая астения: НЦА (по гипертен- зивному типу), НЦА (по гипотензивному типу), НЦА (по сме- шанному типу) F45.3 п,п,п / фобические тревож- ные расстройства F40 II. Ill слабо выраженные - II выраженные - III неврастения F48.0 п невротические и/или астенические реакции п невротические ре- акции, связанные со стрессом F43.2 II, III слабо выраженные - II выраженные - Ш расстройство сиа неорганической эти- ологии F51 п органическое эмоционально-ла- бильное (астен.) расстройство F06.6 III расстройства лич- ности и поведения, обусловленные болезнью, повреж- дением или дисфун- кцией головного мозга F07 II. Ill слабо выраженные - II выраженные - III. эмоциональные расстройства, начи- нающиеся в детском и подростковом воз- расте (тики, энурез, логоиевроз, др.) F90-F98 II, ш слабо выраженные - II выраженные - III 141
1 2 3 4 специфические рас- стройства личности (психопатии) F60-F62 П,Ш слабо выраженные - II выраженные - III шизотипическое расстройство F21 ш гиперкинетические расстройства F90 п,ш при компенсации - II при субкомпенсации - III ч расстройства пове- дения F91 П, III, IV ограничен рамками семьи-П; несоциализирован. расстр. - III; социализирован, расстр. -III-IV задержка псих, развития /умств. отсталость легкой степени/ F70 II специфические рас- стройства развития речи и языка F80 II Нервная система эпилепсия G40 III, IV на фоне резидуально-органи- ческих поражений головного мозга, в стадии компенсации (без постоянной терапии) - III в стадии субкомпенсации (с постоянной терапией) -IV мигрень G43 ш другие синдромы головной боли (в т.ч. неясной этиологии) G44 III расстройства ве- гетативной (авто- номной) нервной системы G90 II, ш без ангиоспазмов с частотой менее 1 раза в неделю - II, с ангиоспазмами - III гидроцефалия G91 III, VI при компенсации - III, при клинических проявлени- ях - IV детский церебраль- ный паралич G80 in,IV,V в зависимости от выражен- ности симптоматики и степе- ни компенсации - III, IV, V полиневропатии G62 III, IV Двигательные, чувствитель- ные и координационные нарушения: - без снижения функц. возм. - III; - при сни- жении - IV демиелинизирую- щая болезнь цен- тральной нервной системы G37.9 III вне обострения III, в период обострения - IV 142
1 2 3 4 Глаз и его придаточный аппарат аккомодационное косоглазие Н50 II без амблиопии при остроте зрения с коррекцией иа оба глаза не менее 1,0 без нару- шений бинокулярного зрения паралитическое и неаккомодационное косоглазие Н49 III, IV с учетом степени аномалии рефракции гиперметропия сла- бой степени Н52.0 II гиперметропия средней и высокой степеней Н52.0 III спазм аккомодации, предмиопия II миопия слабой сте- пени Н52.1 миопия средней и высокой степеней Н52.1 III амблиопия Н53.0 III анизометропия Н52.3 II, ш до 5 диоптрий - II свыше 5 диоптрий - III хронические аллер- гические и воспали- тельные заболева- ния защитного ап- парата и переднего отрезка глаз Н01.Н13.2 III аллергический конъюнктивит НЮ II, III в зависимости от течения осложнений Мочеполовая система доброкачественная протеинурия (фи- зиологическая, ор- тостатическая) II при отсутствии заболеваний почек кристаллурии при отсутствии мочево- го синдрома — п при присоединении мочево- го синдрома или снижении функции почек -см. интерс- тициальный нефрит обмен- ного генеза 143
1 2 3 4 малые аномалии почек и мочевыво- дящих путей (рота- ция почек, дистогия почек, небольшая пиэлоэктазия, под- вижность почек) при отсутствии мо- чевого синдрома Q60-Q64 II, III, IV при отсутствии мочевого синдрома - II; при присоеди- нении мочевого синдрома - Ш; при снижении функции почек- IV гломерулярные болезни (гломеруло- нефрит) NOO-N08 III, IV, V при полной ремиссии -Ш; при активности и снижении функции почек - IV; в стадии хронической почечной недо- статочности -V тубулоинтерсти- циальные болезни (пиелонефрит хронический - пер- вичный, вторичный, интерстициальный нефрит ' обменного генеза и ДР ) N10-N16 III, IV, V при полной ремиссии -III; при активности и при сниже- нии функции почек -IV; в стадии хронической почеч- ной недостаточности -V нейрогенная дис- функция мочевого пузыря (нарушение ритма мочеиспуска- ния) энурез F98.0, N39.4 II111 врожденные пороки развития почек и мочевыводящих путей Q60-Q64 III, IV, V при сохранных функциях почек - III; при снижении функции почек - IV; в стадии хронической почечной недо- статочности -V инфекции моче- выводящих путей, цистит N30.1 1П вторичная артери- альная гипертензия (ренальная) III, IV при нормальной функции почек и отсутствии осложне- ний со стороны др. органов и систем - Ш; при снижении функции почек и наличии осложнений со стороны др. органов и систем - IV 144
1 2 ' 3 4 мочекаменная бо- лезнь N20-N23 m,iv,v при сохранных функциях. почек - III; при снижении функции почек - IV; в стадии хронической почечной недо- статочности - V крипторхизм (не- опущение яичка) Q53 III расстройства менс- труального цикла (отсутствие менс- труаций, скудные и редкие менстру- ации, обильные, частые и нерегуляр- ные менструации, скудные и редкие менструации); аномальные крово- течения из матки и влагалиша; болевые и другие состояния, связанные с женски- ми половыми орга- нами и менструаль- ным циклом N91,N92 N93.N94 II, III в период становления менс- труального цикла в течение L5-2 лет после первой менс- труации - II; при установившемся менс- труальном цикле и при дру- гих заболеваниях - III хронические болез- ни женских тазовых органов N70.N73, N75, N76 Ш гидроцеле N43.0-43.3 II, III Эндокринная система, питание, обмен веществ увеличение щито- видной железы Е00.1-Е04.0 II, III - увеличение I, II ст. без на- рушения функции -II - увеличение III, IV ст. без нарушения функции -III; - - увеличение I-IV ст. с гипо- или гипертиреозом - III недостаточность питания (дефицит массы тела) Е43-Е46 II масса тела меньше значений минимального предела “нор- мы” относительно длины тела (М-1 сигмаР) избыток массы тела II масса тела больше значений максимального предела “нормы” относительно дли- ны тела (М+2сигмаР) (на 15- 19,9% от должной) 145
1 2 3 4 низкий рост Е34.3 II варианты роста меньше ми- нимального предела “нормы” относительно возраста и при отсутствии эндокринных нарушений низкий рост (нанизм) Е34.3 III, IV ожирение экзоген- но-конституцио- нальное I-IV ст. Е66 III, IV превышение массы тела на 20% и более за счет жиро- отложения. При отсутствии изменений сердечно-сосу- дистой, половой, нервной и др. систем - III; при их нали- чии-IV юношеская гинеко- мастия N62 п при исключении эндокрин- ной патологии гиповитаминоз, гипервитаминоз, де- фипит или избыток минералов Е50-Е56, Е64 II нарушения толеран- тности к глюкозе R73.0 II инсулинзависимый сахарный диабет (1 типа) Е10.0 m,rv в зависимости от степени компенсации сахарный диабет (П типа) Е11 III, IV в зависимости от степени компенсации I задержка полового созревания ЕЗО.О II, III, IV без сопутствующих эндок- ринных заболеваний -II; при их наличии и в зависимости от тяжести III или IV раннее или пре- ждевременное поло- вое созревание п, m, iv без сопутствующих эндок- ринных заболеваний -II; при их наличии и в зависимости от тяжести III или IV Кожа и подкожная клетчатка атопический дерма- тит, экзема, нейро- дермит, L20.L23 III, rv в зависимости от локализации процесса, 146
1 2 3 4 аллергический де- рматит распространенности, интенсивности кожного процесса, при ограниченной локализации или невыраженной степени пролиферации и лихениза- ции, умеренном зуде, без нарушений сиа-Ш; при распространенных высыпаниях или выражен- ной пролиферации и лихеиизации, значительном зуде и нарушениях сиа - IV. крапивница L50 п,ш, IV локализованная - II; генерализованная, рецидивирующая - Ш; генерализованная, рецидивирующая с отеком Квинке или анафилактич. шоком (в анамнезе) - IV зуд L29 П папулосквамозные нарушения (псориаз, парапсориаз и др.) L40-L45 in,IV в зависимости от степени компенсации Костно-мышечная система и соединительная ткань кифоз, лордоз М40 II при отсутствии рентгенологических признаков других изменений позвоночника сколиоз М41 III, IV рентгенологически и клинически не более 2 ст. искривления - III; искривление более 2 ст. или наличие нарушений фун- кции внутренних органов -IV юношеский остео- хондроз М42 ni,rv без выраженных клини- ческих проявлений -III; с выраженным локальным и/йли корешковым болевым синдромом, парестезиями и др. клиническими проявле- ниями - IV 147
1 2 3 4 нарушения осанки II при отсутствии рентгеноло- гических признаков других изменений позвоночника уплощение стоп II по результатам плантографии плоская стопа (плоскостопие) М21.4 III по результатам плантогра- фии вальгусная дефор- мация стопы М21.0 III врожденные и рахи- тические деформа- ции грудной клетки Q67.5-Q67.7 I дорсопатии (в т.ч. спондилопатии), врожденные дефор- мации позвоночника М40-М54 rii.rv в зависимости от компенса- ции анатомического дефекта и состояния функции внут- ренних органов деформации голени, бедра М21.7- М21.9 III, IV в зависимости от компенса- ции анатомического дефекта артропатии, осте- опатии и хондро- патии МОО-М25, М80-М94 III, IV в зависимости от компенса- ции процесса i юношеский (юве- нильный) артрит MQ8 III, IV в зависимости от компенса- ции процесса юношеский ревма- тоидный артрит М08.0 III, IV в зависимости от компенса- ции процесса поражение мышц, поражение синови- альных оболочек и сухожилий, пораже- ние мягких тканей М60-М63, М65-М68. М70-М79 III, IV в зависимости от компенса- ции процесса и состояния функции хронический остео- миелит " М86.3- М86.6 III, IV в зависимости от частоты обострений и состояния функции анатомического об- разования Симптомы, признаки и отклонения от нормы, не классифи- цированные в других рубриках аллергические ре- акции (иа пищевые продукты, лекарс- тва, вакцины и др.) II Примечание: в настоящую схему включены не все функци- ональные нарушения и хронические заболевания, встречающиеся в детском (в том числе подростковом) возрасте. В данный пере- чень вошли наиболее часто диагностируемые нарушения здоровья и развития. 148
I ГЛАВА 8. ПРИНЦИПЫ ОФОРМЛЕНИЯ МЕДИЦИНСКОЙ документации о СОСТОЯНИЙ ЗДОРОВЬЯ ДЕТЕЙ 8.1. ПЕРВЫЙ ДОРОДОВОЙ ПАТРОНАЖ Дата проведения Срок беременности Ф.И.О. беременной__________________________ Возраст Адрес * Профессия Проф. Вредность Состоит ли в браке_________________________ Ф.И.О. мужа _______________________________ Профессия;Проф. Вредность Другие члены семьи ________________________ Материальная обеспеченность. Бытовые условия семьи _____________________ Генеалогический анамнез____________________ Аллергологический анамнез__________________ Вредные привычки родителей: курение,_алкоголизм. Всего беременностей родов абортов выкидышей живых детей мертворожденных причины смерти_____________________________ Течение настоящей беременности Перенесенные острые заболевания в период беременности Какие лекарства получала____________________________ Исключены профвредности________________________________ Посещает ли ж/к школу матери Выполняет ли режим дня Рекомендации:_________________________________________ Заключение: _______________________________________ характеристика внутриутробного развития плода; антенатальный риск, направленность риска. Подпись________________________________________________• 149
8.1.1. ПРИМЕР ПЕРВОГО ДОРОДОВОГО ПАТРОНАЖА Дата проведения 10.07.01. Срок беременности: 16 нед. Ф.И.О. беременной: Татьяна В. Адрес: ул. Ким-Ю-Чёна, 16, кв. 54. Возраст: 25лет. Профессия: юрист. Место работы: «Энергосбыт». Проф. вредности: нет. Состоит ли в браке: да. Ф.И.О. мужа: Виктор В. Возраст: 25лет. Профессия: электрик. Место работы: АО «Интур-Хабаровск». Другие члены семьи: мать 50 лет. Материальная обеспеченность: достаточная. Бытовые условия семьи: хорошие. Аллергологический анамнез: не отягощен. Генеалогический анамнез: Генеалогическое дерево (см. пример оформления генеалогического дерева) Легенда: 12- остеохондроз II1 - ИБС 114- рак желудка II5, III3, III4 - миопия слабой степени. Генеалогический анамнез (Ио.) = 0,6 - выраженная отяго- щенностт, направленность по обменным нарушениям, онкологи- ческим заболеваниям, патологии органов зрения. Вредные привычки родителей: нет. Всего беременностей 1, родов 0, абортов 0, выкидышей О, живых детей 0, мертворождений 0. Течение настоящей беременности: без особенностей. Перенесенные острые заболевания во время беременности: нет. Какие лекарства получала: флюорография в 5 недель беременности. Исключены ли профвредности: да. Выполняет ли режим: да. Посещает ли женскую консультацию: да. Посещает ли школу матерей: да. Рекомендации: 1. Прогулки на свежем воздухе. 2. Витаминизированное питье (проведена беседа). 3. Степень антенатального риска: - возраст матери 1 балл - возраст отца 1 балл - высшее образование 1 балл - эмоциональные нагрузки 1 балл - миопия 2 балла - паритет 1 балл - лучевая нагрузка 4 балла Всего: 11 баллов (II степень). Прогноз исхода беременности и родов для плода: условно благоприятный, риск развития ВПР: органов зрения, слуха, конеч- ностей, органов дыхания. Подпись врача. 150
8.2. КАРТА ВТОРОГО ДОРОДОВОГО ПАТРОНАЖА 1. Ф.И.О. женщины_________________________________ 2. Дата приема сигнала из женской консультации. 3. Дата патронажа_______Срок беременности_________ 4. Факторы риска перинатальной патологии, выявившиеся в течение беременности. 5. Степень риска антенальной патологии (в баллах). 6. Выполнение мероприятий, рекомендованных педиатром при первом осмотре. 7. Изменение условий труда. 8. Изменение условий быта. 9. Выдерживался ли правильный режим сна. 10. Режим питания беременной. 11. Мероприятия по оздоровлению: получала диетпитание, находилась в профилактории, санатории, в терапевтическом стационаре, ОПБ и др., профилактика рахита, анемии. 12. Санация очагов инфекции. 13. Производится ли подготовка сосков. 14. Санитарно-гигиеническое состояние и содержание помещений. 15. Подготовка к принятию новорожденного. -• 16. Заключение: характеристика в/у развития плода антенатальный риск, направленность риска (подчеркнуть): 1. Патологии ЦНС, 2. Внутриутробного инфицирования, 3. Развития трофических нарушений и эндокринопатии, 4. Развития врожденных пороков органов и систем, наследс- твенно обусловленных заболеваний. 5. Из группы социального риска. Подпись. 8.3. ПЕРВИЧНЫЙ ПАТРОНАЖ НОВОРОЖДЕННОГО 1. Дата осмотра, день жизни. 2. Генеалогический анамнез: степень и направленность риска. (В форме №112 генеалогическое дерево, легенда, И.о. оформляются на отдельной листе). 3. Социальный анамнез: благополучный, в случае неблагопо- лучия - степень риска. 4. Акушерско-биологический анамнез: какая по счету беременность, чем закончились предыдущие, интервал между беременностью и родами. Осложнения и особенности течения данной беременности, проводимое лечение, обследование. Какие по счету роды, течение и продолжительность родов, применение акушерских пособий, оперативных вмешательств, 151
осложнение родов. Оценка по шкале Апгар: масса тела, дли- на тела, окружность головы, окружность груди при рождении. Масса тела при выписке, время отпадения пуповинного остатка, динамика переходных состояний, характер вскармливания, вре- мя приложения к груди, характеристика лактании. Количество пиши на одно кормление, вид докорма. Сумма факторов и на- правленность перинатального риска на первом месяце жизни. Прогноз лактации на 1 мес. 5. Оценка факторов перинатального риска (в баллах) и направленность на первом месяце жизни, прогноз лактации в форме № 112 оформляется на отдельном листе. 6. Вакцинация против туберкулеза (дата, доза, серия), ви- русного гепатита, в случае медотвода - срок. 7. Дата выписки из роддома (день жизни). 8. Физическое развитие: длина тела - показатель (коридор), масса тела - показатель (коридор), окружность груди - показатель (коридор), окружность головы - показатель (коридор). 9. Нервно-психическое развитие: Аз, Ас. 10. Функциональное состояние на момент осмотра. 11. Заключение: физическое развитие, НПР (соответствие эпикризному сроку), диагноз, труппа здоровья. 12. Рекомендации: см. схему рекомендаций. 13. План наблюдения на 1 месяце жизни. 8.3 .1. Прогнозирование риска гипогалактии Таблица 8.1 Прогнозирование риска гипогалактии (Л.Ф. Чокырла, 1988г.; В.Д. Он, 1988г.; Е.М. Фатеева, Л.Б. Хазенсон, 1993г.) Параметры Баллы 1. Возраст кормящей: - до 35 лет + 0,3 - 35 лет и старше -3,1 2. Род занятий: - служащая + 0,8 - рабочая -0,6 - учащаяся -0,3 3. Длительность лактации у бабушки при вскармливании матери: -1-2 мес. -3,0 - 3-5 мес. + 1,5 - 6 мёс. и более + 2,0 4. Срок постановки на учет в консультации: - до 16 нед. + 0,2 -позднее 16 нед. -0,6 - не была на учете -4,8 5. Хронические заболевания матери: - нет (здорова) + 0,5 . - есть, но не эндокринные - 1,2 - эндокринные -4,1 152
6. Порядковый номер родов: - 1-2 - 3 и более + 0,5 -4,3 7. Течение беременности: - неосложненное - угроза прерывания - анемия - токсикоз 1 половины - нефропатия - отеки + 1,8 -3,0 - -1,2 -1,8 -2,7 -6,1 8. Сроки родов: - срочные - преждевременные - запоздалые + 0.2 -6,3 -2,0 9. Течение родов: - физиологическое - раннее отхождение вод - кесарево сечение - акушерское пособие - слабость родовой деятельности + 1,8 - 1,2 - 1,2 -2,4 -3,4 10. Применение средств стимуляции родов: - нет -да + 0,3 -4,4 11. Течение послеродового периода: - физиологическое - осложненное + 1>8 -9,7 12. Оценка новорожденного по шкале Апгар: - 8-10 баллов -1-7 балла + 1,3 -1,8 13. Время первого прикладывания к груди после родов: - до2ч. - 2-5 ч. -6-12ч. -13-24ч. - 25-48 ч. - 3-5 сут. - позднее + 5,5 + 3,3 + 2,7 + 1,6 + 0,7 -2,4 -7,5 14. Активность ребенка при сосании: - высокая - низкая + 4,3 -5,2 15. Ориентированный суточный объем лактации на 3 день после родов: - низкий (до 80 мл) - средний (90 -290 мл) - высокий (300 мл и более) -6,0 + 1,9 + 4,5 16. Эмоциональный настрой женщины на грудное вскармлива- ние: - положительный - индифферентный - отрицательный + 5,6 -4,9 -10,4 Если при алгебраическом суммировании (с учетом знаков) получена сумма + 13 и выше, то прогноз устойчивой лактации положительный, при сумме - 13 прогноз неблагоприятный, при значениях суммы от +13 до -13 следует говорить о неопределен- ности прогноза и своевременно принимать меры профилактики гипогалактии. 153
8.3 .2. Пример первичного патронажа новорожденного Виктория С. Дата рождения 28.05.01 Адрес: ул. Ульяновская, 183, кв. 5. Первичный патронаж к новорожденному 4.06.96 (8-й день жизни). Антропометрия: Психометрия: - рост 57 см (IV коридор) -Аз-10 дней - масса 3400 г (IV коридор) -Ас-10 дней - Огол. 34 см (IV коридор) - Огр. 33 см (IV коридор) Генеалогический анамнез: И.о. = 0,5 - отягощенностьумерен- ная, направленность по ИБС, ГБ, остеохондрозу, ВПР, СВС. Социальный анамнез: отягощенность низкая. Биологический анамнез: настоящая беременность IV, от I-й -мальчик 6 лет, здоров; от П-й - мальчик, умер в 6 мес от ВПР; от Ш-й -мальчик, умер в 3 мес. - СВС. Данная беременность протекала на фоне анемии 1 ст., О-гесто- за 2 ст. с 30 нед. Роды нормальные срочные. Родилась девочка с массой 3470 г, ростом 51 см, Огол. 34 см, Огр 33 см, с оценкой по шкале Апгар 9-10 баллов . МУМТ = 3 %; масса при выписке 3400 г. Пуповинный остаток отпал на 3 сутки. Физиологическая желтуха появилась на 3 сутки, лечение ее не проводилось. Проводилось лабораторное обсле- дование: НЬ-160 г/л, Ег-5,4х1012/л, Ге-9.6хКР/л, с/я-64 %, э-2%, л-21%, м-5%. При выписке: НЬ-167 г/л, глюкоза - 4,5 ммоль/л. Осмотрена невропатологом, окулистом - патологии не выявле- но. К груди приложена на первые сутки, лактация у матери достаточ- ная. СделанаБЦЖ 1.06.96 с. 650, № 0020. Выписана 3.06.96. Прогноз лактации -риск гипогалактии. Сумма факторов риска 16 баллов - 1 ст. перинатального риска, направленность на первом мес. по патологии ЦНС, анемии, гипот- рофии, СВС, ВПР Функциональное состояние: удовлетворительное. Жалоб у матери нет. Преобладает неустойчивое эмоциональное состояние. Бодрствование спокойное. Сон глубокий, засыпает спокойно, общая продолжительность сна 18 часов в сутки. Вредных привычек нет. Физиологические рефлексы новорожденного: поисковый, хоботковый, защитный, Бабкина, хватательный, Моро, опоры, автоматической походки, Таланта вызываются, живые, симметричные. Костно-мы- шечная система без деформаций. Физиологический гипертонус, поза физиологическая. Кожа' розовая, эластичная. Слизистые влажные, розовые. ПЖК развита умеренно, тургор тканей сохра- нен. Периферические лимфоузлы не пальпируются. Дыхание пу- эрильное, частота дыхания 40 в минуту. Тоны сердца громкие, ритмичные, ЧСС 130 в минуту. Живот при пальпации мягкий, безболезненный. Пупочная ранка подсыхает. Разведение в тазо- бедренных суставах в полном объеме. Физиологические отправ- ления: стул 5 раз, мочеиспускание до 20 раз в сутки. Половые 154
органы сформированы правильно по женскому типу. Стигмы дизэмбриогенеза: приросшие мочки, двойной ряд ресниц, широкое стояние сосков - низкий порог стигматиза- ции. Заключение: - ФР - меэосоматическое, гармоничное. - НПР - соответствует эпикризному сроку. - Диагноз: Здорова. - Группа здоровья 2 А Рекомендации: Режим № 1. Питание: грудь матери, свободный режим. Ежедневные прогулки не менее 2-х ч. Ежедневный туалет, купание. ВЭК (с 10-го дня): В1 0,002 х 1 раз, Вб 0,002 х 1 раз, липоевая кислота 0,012 по 1 пор. х 1 раз, элеутерококк с 10 дня с молоком (1 кап. х 2 р/дн). План диспансерного наблюдения: Осмотр педиатра - через день после первого посещения, затем в 14 дней, в 1 мес. В 1 мес. осмотр невропатолога, окулиста. В 1 мес. - общий анализ крови, общий анализ мочи, проба Сулковича, копрограмма, УЗИ внутренних органов и вилочковой железы, ЭКГ. Лечебно-оздоровительные мероприятия: - профилактика гипогалактии; - неспецифическая профилактика рахита; - профилактика анемии (ВЭКна 10 дней); - неспецифические иммуностимуляторы; Дата. Подпись врача. 8.4. ДИСПАНСЕРНЫЙ ЭПИКРИЗ Оформляется в 1 месяц (по окончании неонатального пери- ода), в 1 год, затем ежегодно. Отклонения в онтогенезе: Генеалогический анамнез: изменения, Ио, угроза риска для пробанда, реализация, дальнейший риск. Социальный анамнез: группа риска в случае неблагополучия. Биологический анамнез: сумма баллов перинатального риска, направленность, реализация риска, появление новых факторов, реализация риска, сведения за прошедший период, вскармливание, мероприятия по предупреждению реализации риска, вакцинация. Резистентность: кратность заболеваний. Иоз. Физическое развитие: антропометрия, биологический воз- раст, половая формула. ' Нервно-психическое развитие: психометрия. Для дошколь- 155
ников - определение школьной зрелости (6-7 лет). Функциональное состояние: поведение, эмоциональный статус, самочувствие, функциональное состояние органов и систем: ЧД, ЧСС, АД, стигмы и т. д. Интерпретация анализов и инструментальных исследований. Заключения специалистов. Заключение: 1 .Уровень физического развития. 2. Уровень НПР. 3. Резистентность. 4. Диагноз. 5. Группа здоровья. Рекомендации: см. схему рекомендаций. План дальнейшего наблюдения: см. схему плана наблю- дения. 8.4.1. Пример диспансерного эпикриза в возрасте 12 месяцев Дидна К. Дата рождения 27мая 2000 года. Жалоб нет. Генеалогический анамнез: И.о. - 0,3, умеренная отягощенноапь по патологии ССС. Социальный анамнез: благополучный. Биологический анамнез: сумма баллов по перинатально- му риску 18 баллов. Риск реализовался в виде поражения ЦНС на 2-м месяце: Перинатальная энцефалопатия, гипертензион- ный синдром, синдром мышечной дистопии, сохраняется риск частых ОРВИ, социальной дезадаптации. Ребенок находился на естественном вскармливании до 2-х месяцев, затем на ис- кусственном - адаптированной смесью, в связи с гипогалакти- ей прикормы введены по возрасту. Проводилась профилактика анемии в течение 3-х месяцев, по поводу ПЭП получала лечение в ОВЛ, 4 курса. НПР: Аз 12 мес. Антропометрия: масса 10200 г (IVкоридор) Ас 12 мес. рост 75 см (IV коридор) До 12 мес. О гол. 46 см. (III коридор) Др 12 мес. О гр. 48см (IV коридор) Рп 12 мес. Ра 22 мес. БР - закрыт НЮ мес. Зубов-6 Резистентность: на 1 году жизни ребенок перенес 3 острых заболевания: ОРВИ, острый ринофарингит и острый бронхит. Индекс острой заболеваемости = 0,1. Привита по плану, реакция Манту отрицательная. Осложнений вакцинации не было. Функциональное состояние: поведение без отклонений. Состояние удовлетворительное. На осмотр реагирует поло- жительно. Кожные покровы бледные, чистые, достаточной влажности. В области лба, левого века, затылочной области отмечаются гемангиомы размером 1,5 х 3,0 см. В области спины 156
3 гемангиомы размерами до 0,3 см, болезненные при пальпации. Подкожная клетчатка развита достаточно. Тургор тканей со- хранен. Периферические лимфоузлы не увеличены. Отмечается общая мышечная гипотония. Тоны сердца громкие, ритмичные. ЧСС 106 в мин. В легких дыхание пуэрильное, хрипов нет. ЧД 32 в мин. Живот мягкий, при пальпации безболезненный. Стул и диурез в норме. Осмотры специалистов: невропатолог - Перинатальная энцефалопатия смешанного генеза, гипертензионный синдром, синдром мышечной дистонии, поздний восстановительный пери- од. ЛОР-врач, стоматолог, ортопед - здорова. Окулист: группа риска по миопии. Наблюдается у хирурга с диагнозом: Множест- венные гемангиомы туловища и головы. Лабораторные исследова- ния. Общий анализ крови, общий анализ мочи - без патологии. Кал на яйца глистов - отрицательный. Соскоб на энтеробиоз - отрицательный. Заключение: Физическое развитие - меэосоматическое, гармоничное. НПР - IIгруппа, [степень темповой задержки. Резистентность хорошая. Диагноз: ПЭП смешанного генеза, гипертензионный син- дром, синдром мышечной дистонии. Поздний восстановитель- ный период. Множественные гемангиомы туловища и головы. Группа здоровья II Б. Рекомендации: 1. Режим IV. 2. Стол №15. 3. Ежедневные гигиенические ванны. 4. Экстракт элеутерококка 1 кап. х 2 раза в день. 5. Разрешена вакцинация против кори, краснухи, эпидеми- ческого паротита. План наблюдения на втором году жизни: /. Осмотр педиатра 1 раз в 3 мес. до 2-х лет. 2. Осмотр невролога в 1 г. 3 мес, 1 г. 6 мес, 1 г. 9 мес, 2 года. 3. Осмотр окулиста, стоматолога в 2 года. 4. Общий анализ крови, общий анализ мочи, соскоб на энпгеробиоз в 2 года 5. НСГв 1г. Змее. 6. Вакцинация по календарю. 7. Диспансерное наблюдение у хирурга. 8. Неспецифическая иммуностимулирующая терапия 3-4 раза в год (адаптогены, ВЭК, кислородные коктейли). Дата. Подпись врача. 157
8.5. ЭПИКРИЗ ЭТАПНЫЙ Оформляется детям первого года жизни 1 раз в 3 месяца, второго года жизни -1 раз в квартал. На 3 году жизни -1 раз в 6 месяцев. Реализация запрогнозированного риска, направлен- ность дальнейшего риска. Мероприятия по профилактике запро- гнозированного риска (если проводятся, проводились, какие и по какому поводу). Характер вскармливания, изменения на настоящий период, введение прикормов, особенности вскармливания, причины пе- ревода на искусственное вскармливание. Перенесенные заболевания за прошедший период, их про- должительность, осложнения, условия лечения. Какими специалистами осмотрен за прошедший этап, вы- явленная патология, срок контрольного осмотра. Вакцинация за прошедший период, этап вакцинации, ослож- нения. Причина медицинского отвода, срок. Интерпретация лабораторных анализов и других методов обследования. Данные объективного обследования на момент осмотра. Заключение: - физическое развитие; - нервно-психическое развитие; - диагноз; - группа здоровья. Рекомендации: см. схему рекомендаций. Примечание: при изменении диагноза и группы здоровья составить план дальнейшего наблюдения. 8 .5.1. Пример этапного эпикриза Вася П, Змее. Антропометрия: Психометрия: М- 6000 г (VI коридор) Длина тела - 62 см (V коридор) Аз - 3 мес, О гр. - 39 см (IV коридор) Ас-3 мес. О гол. - 41,8 см (IV коридор) Э-3 мес. Зубы - 0 До-2 мес. БР - 1,5х 1,0, края плотные Др - 3 мес. БЦЖ - инфильтрат диаметром 5 мм Объективно: дбщее состояние ребенка удовлетворительное, Т = 36,6°С. Активен. Сон спокойный, беспокойство при измене- нии погодных условий, нечастые срыгивания съеденной пищей в небольшом объеме. Аппетит не нарушен. Тургор тканей удов- летворительный. Мышечный тону с сохранен в руках, повышен в нижних конечностях. При беспокойстве - тремор подбородка. Рефлексы: сохраняется спонтанный Моро, Бабкина, Бауэра, оживлены, симметричны. Голова брахицефалической формы, кости черепа обычно^ 158
плотности, большой родничок - на уровне костных образований, не напряжен. Отмечается расширенная венозная сеть на височ- ных областях. Кожные покровы чистые, бледные. Слизистая полости рта розовая. В легких дыхание пуэрильное, ЧД - 28 в мин. Тоны ясные, ритмичные, ЧСС - 136 в мин. Живот мягкий, доступный пальпации. Печень выступает из-под края ребер- ной дуги, край мягкий, эластичный. Селезенка не пальпируется. Мочеиспускание не нарушено. Стул оформленный, до 2-х раз в сутки. В 1,5 мес. реализовался риск по поражению ЦНС, в 3 мес. - по анемии. Сохраняется риск развития по дистрофии, рахиту, СУВЖ, СВС. Ребенку проводится неспецифическая профилактика ра- хита. В течение 2,5 мес. назначался витаминно-энергетический комплекс. Эффекта не было. Назначено лечение по поводу гипох- ромной анемии 1 ст. Проводится реабилитационная терапия в центре восстановительного лечения (по назначению невропа- толога) - положительная динамика. За прошедший период не болел. Находится: на смешанном вскармливании с 2-х мес. (ги- погалактия у матери) - адаптированная смесь «НАН» - 100,0. Матери проводилось лечение, эффекта не было. Осмотрен следующими специалистами: - невропатолог (в 2, 3 мес): Перинатальное поражение ЦНС, гидроцефальный синдром, ранний восстановительный период. - ортопед (в 3 мес.). Диагноз: здоров. Вакцинация отсрочена в связи с медицинским отводом невропатолбга (до 6 мес). Общий анализ мочи без патологии, в общем анализе крови - снижение НЪ до 96 г/л. Ег до 3,0x1012/л ЦП=0,75. Заключение: Физическое развитие: мезосоматическое, дисгармоничное. НПР - II группа, 1 ст. Диагноз: Перинатальное поражение ЦНС гипокси- чески-травматического генеза, гипертензионно-гидроцефаль- ный синдром, ранний восстановительный период. Дефицитная анемия гипохромная 1 степени. Группа здоровья III. Рекомендации: 1) Режим №2 ; 2) Питание: смесь «НАН», обогащенная железам., 100,0 + грудное молоко 60,0; ввести соки - 30,0 и фруктовое пюре - 30,0. 3) ЛФКвОВЛ; 4) Прогулки на свежем воздухе не менее 4-х часов. Закаливание по индивидуальной схеме, II гр. Ежедневные гигиенические ванны с отваром пустырника. 5) витамин В1 - 0,002 х 2раза в день внутрь; 159
липамид - 0,025 по 2/4 таб: х 2 раза в день внутрь; витамин Е 5% -по 3 капли х 2р/день внутрь; фолиевая кислота - 0,001 х 1 p/день внутрь; аскорбиновая кислота -2% р-р по 1 ч. л. хЗраза в день в течение 2-х нед. 6) назначения невропатолога; 7) осмотр окулиста (глазное дно); 8) врачебный патронаж в 3,5 мес; 9) анализ крови общий + ретикулоциты (в 3,5 мес.) по окончании терапии ВЭК; 10) НСГ; 11) копрограмма (в 3,5 мес). Подпись врача. 8.6. ЭПИКРИЗ НА РЕБЕНКА, СОСТОЯЩЕГО НА «Д» УЧЕТЕ ПО ФОРМЕ 30 1. С какого времени состоит на «Д» учете, с каким диагно- зам (где и кем установлен). 2. Были ли обострения в течение года, чем проявлялись. 3. Условия лечения при обострении, применяемые методы терапии (стационар, участок). 4. Проводилась ли противорецидивная терапия по плану. Если нет, указать причину. Эффективность от проводимого лечения. 5. Динамика клинико-лабораторных показателей (данные обследования, лабораторные, осмотр специалистов). 6. Обследование по плану в условиях стационара, если нет, указать причину. 7. Эффективность диспансеризации. 8. Данные объективного обследования на момент осмотра. Заключение: Диагноз. Группа здоровья. Рекомендации: см. схему рекомендаций. План диспансерного наблюдения: см. схему плана наблю- дения. 8.6.1. Пример эпикриза на ребенка, стоящего на “Д” учете по форме 30 10.11.2000 г. Илья И., 13 лет, состоит на «Д» учете с мая 1999 года с диагнозом: ВСД по ваготоническому типу, перманентное те- чение. Хронический эрозивный гастрит, хронический дуоденит. Дуодено-гастральный рефлюкс. Диагноз установлен в стацио- наре (городская больница им. Истомина). Последнее обострение в марте 2000 г., находился в стацио- наре, выписан с улучшением. Достигнута клинико-эндоско- пическая ремиссия (эпителизация эрозий). 160
В течение года проводилась противорецидивная терапия в отделении восстановительного лечения (апрель, май, август, сентябрь, октябрь 2000 г.) - диета № 5, антациды, репаранты, седативные препараты, физиотерапия. Обострения не было. По данным обследования: общий анализ крови, общий анализ мочи - без патологии, кал на яйца глистов, соскоб на эн- теробиоз отрицательный, копрограмма - гастритический тип; УЗИ печени, поджелудочной железы - в норме; по ЭКГ - возраст- ная норма. Осмотрен специалистами: - стоматолог - санация зубов; - ЛОР-врач - здоров; - кардиолог - ВСД по ваготоническому типу; - невропатолог - ВСД по ваготоническому типу. Эффективность диспансеризации: клинико-эндоскопи- ческая ремиссия. Объективно: жалоб нет, состояние удовлетворительное. Вес-39 кг (IV кор.) Рост-150 см (IV кор.) О гр. - 76 см (IV кор.) АД-100/50 мм рт. ст. Мальчик правильного телосложения, пониженного питания, кожа чистая, обычной окраски. Дермографизм стойкий, раз- литой, красный. Зев спокоен. Язык oi ложен у корня беловатым налетом. Зубы санированы. В легких дыхание везикулярное, хри- пов нет. ЧД24 в мин. Тоны сердца ясные, ритмичные. ЧСС 62 в мин. Живот мягкий, болезненности при пальпации нет. Печень по краю реберной дуги, безболезненная. Стул регулярный, оформ- ленный. Мочеиспускание не нарушено. Заключение: Физическое развитие мезосоматическое, гармоничное. НПР без отклонений. Резистентность хорошая. Диагноз: ВСД по ваготоническому типу, перманентное течение. Хронический эрозивный гастрит. Хронический дуоденит. Дуодено-гастральный рефлекс. Стадия клинико- эндоскопической ремиссии. Группа здоровья III. Рекомендации. 1. Режим общий. 2. Диета с ограничением жареного, копченого, острого, газированных напитков (№ 5). 3. Липамид 0,025 х 3 раза. - витамин Е 5% 5 кап. Зраза, курс 14 дней; - отвар овса 1/4 ст. ложки 3 раза в день - 3 недели. 4. Физкультурная группа - подготовительная (до 03.2001г.). План диспансерного наблюдения на 2001 год (III гр. клинического наблюдения). 6 Заказ №2984 161
Осмотр, педиатра: февраль- май - август. ; Осмотр стоматолога, ЛОРа, кардиолога, гастроэнтероло- га: май - октябрь, невролога - октябрь. Общий анализ крови, общий анализ мочи, кал на яйца глис- тов, соскоб на энтеробиоз - в октябре, копрограмма: май - ок- тябрь, по показаниям - чаще. ЭКГ в октябре, ФГДС в октябре, по показаниям - раньше. 4. Противорецидивная терапия: март-апрель, октябрь-ноябрь. - соблюдение диеты № 5; - слабаминерализованная вода в возрастной дозе (3-4 недели); - седативные травы в течение 1 года с ежемесячной сме- ной травы; - ВЭК ферменты по показаниям; - физиотерапия. Стационарное обследование ио показаниям. Санаторно-курортное лечение в местном санатории в декабре. Физкультурная группа - подготовительная до 03.2001, затем основная при отсутствии обострений. Вакцинация со- гласно плану. 8.7. ЭПИКРИЗ НА РЕБЕНКА, ОФОРМЛЯЕМОГО В ДОШКОЛЬНОЕ ОРГАНИЗОВАННОЕ УЧРЕЖДЕНИЕ Возраст ребенка. Генеалогический анамнез: отягощенность, направленность. Социальный анамнез: благополучный, при неблагополу- чии - степень риска. Биологический анамнез (беременность, характеристика): роды, физическое развитие при рождении и в дальнейшем, динамика НПР, характер вскармливания. Направ- ленность риска на 1-ом году жизни, реализация. Перенесенные заболевания. Вакцинация, течение поствакцинального процес- са, если были медицинские отводы, указать причины. Резистентность (кратность заболеваний). Физическое развитие (антропометрия). Нервно-психическое развитие (психометрия). Функциональное состояние: соматический статус. Осмотр специалистов (выявленная патология, лабораторные исследования). Прогноз адаптации (по предложенным схемам). Заключение. Физическое развитие (соматотип, гармоничность). НПР - группа развития. Резистентность. Диагноз. Группа здоровья. Рекомендации. Мероприятия по смягчению периода адаптации. Медико-педагогическая коррекция. . Рекомендации по диагнозу (“Д” наблюдение по форме 30). 162
8.7.1. Прогностическая таблица для определения риска срыва адаптации у детей раннего возраста . Таблица 8.2 Прогностическая таблица для определен», риска срыва адаптации у детей раннего возраста (А.А. Солнцев, 1983г.) № Показатель Градация признака Ч ПК 1. Частая заболеваемость матери Да Нет 9,64 -3,3 2. Соответствие домашнего режима ясельному Да Нет -4,67 6,76 3. Возраст ребенка при поступлении в ясли До 1,5 лет 2-3 года . ЗД1 -11,0 4. Оценка по Апгар при рождении 1-6 баллов 7-10 баллов 9,17 -2,74 5. Токсикоз 2 половины беременнос- ти у матери Да Нет 8,95 -2,49 6. Заболевания матери во время бере- менности Да Нет 8,88 -2,49 7.. Вредные привычки ребенка Да Нет 2,96 -6,7 8, Асфиксия ребенка при рождении Да Нет 7,14 -2,30 9. Культурный уровень семьи Высокий Низкий ,-3,05 5,14 10. Употребление алкоголя отцом Редко Часто -3,40 550 11. Отношения между родителями Резкие Спокойные 5,59 -2,15 12. Нервно-психическое развитие ребенка Отстает По возрасту 4,70 -2,80 13. Кто занимается воспитанием ре- бенка в семье Мать или отец Оба родителя . J ,23 -9,41 163
№ Показатель Градация при- знака ПК 14. Рахит 2-3 степени Да Нет 4,60 -2,42 15. Закаливание ребенка Ведется Нет -3,88 2,84 16. Грудное вскармливание Не было До 4-х мес. и более 12,05 -2.24 17. Группа здоровья ребенка 1-я 2-я -5,85 2,26 18. Масса тела при рождении До 2500 г 2500 - 4000 г. 4000 и более 4,94 ' -1,34 10,80 19. Частая заболеваемость отца Да Нет 5,69 -1,62 20. Заболевание ребенка иа 1-м мес. жиз- ни Да Нет 8,66 -0,95 21. Реакция ребенка на встречу с незна- комыми людьми Адекватная Замедленная -1,59 5,12 22. Употребление алкоголя матерью Редко Часто -1,40 5,80 23. Гемоглобин при поступлении в ясли 116-120 г/л 121 и более 3,22 -1,50 24. Хронические заболевания у отца Да Нет 6,86 -0,62 Заключение о прогнозе: благоприятный ЛК (прогностический коэффициент) меньше (-13), среднеблагоприятный - ПК в интервале от (+13) до (-13), неблагоприятный - ПК больше (+13). 164
8.7.2. Прогностическая таблица для определения исхода адап- тации у дошкольников при поступлении в детский сад Таблица 8.3 Прогностическая таблица для определения исхода адаптации у дошкольников при поступлении в детский сад (А.А. Солнцев, 1983г.) № Признак Границы признака ПК 1. Частота ОРВМ у ребенка и год 4 и более менее 4-х 14,5 -3,48 2. Предшествующая адаптация к яслям Легкая Отягощенная -6,14 5,67 3. Употребление алкоголя отцом Редко Часто -15,2 1,74 4. Отношения между родителями Резкие Спокойные 6,65 -3,38 5. Откуда поступает ребенок в сад Из яслей Из другого ДОУ Излома -5,65 -0,44 11,32 6. Отношение ребенка к другим детям Дружелюбное Недружелюбное -1,37 12,3 7. Употребление алкоголя мате- рью Часто Редко 3,39 -3,79 8. Пол ребенка Мальчик Девочка 2,79 -3,32 9. Ориентация в новой среде Быстрая Медленная -1,25 6,54 10. Возраст при поступлении в ясли До года 1-2 года 3 года -3,59 5,75 -4,40 11. Возраст при поступлении в сад 3-4 года 5-6 лет 1,19 - ,40 12. Курение отца Да Нет 1,65 -3,0 13. Жилая площадь на 1 человека 9 кв. метров 6-7 и менее -6,99 1,54 14. Культурный уровень семьи Высокий Низкий -1,27 3.50 15. Умственное развитие ребенка Среднее Ниже среднего Выше среднего 1,32 -3,28 -3,01 165
16. Аномалия родовой деятельно- сти у матери Да Нет 4,59 -0,85 17. Естественное вскармливание До 2-х мес. До 4-х мес. До 6 мес. До 1 года 3,71 0,63 -0,35 -1,43 18. Наличие других детей в семье Есть Нет -1,42 1.57 19. Масса тела при рождении До 2500 г Свыше 2500 г 5,1 -0,42 20. Физическое развитие Гармоничное Негармоничное -0,83 2,40 21. Пневмония в возрасте до 2-х лет Да Нет 2,70 -0,72 Заключение о прогнозе: благоприятный - ПК меньше (-13), среднеблагоприятный - ПК в интервале от (+13) до (-13), неблагоприятный - ПК больше (+13). 8.73. Прогностическая таблица определения адаптации пер- воклассника Таблица 8.3 Прогностическая таблица определения адаптации перво- классника (А.А. Солнцев, 1983г.) Признак Градация признака ПГ. 1. Употребление алкоголя отцом Часто Редко 8,93 -6,08 2. Развитие школьно - необходимых функций Нет Слабо Хорошо 16,7 3.7 -8,00 3. Культурный уровень семьи Низкий Средний Высокий 10,42 2,90 -7,20 4. Взаимоотношения между родите- лями Резкие Спокойные 10,62 -2,50 5. Учащение ОРВИ при адаптации в ДДУ Было Нет 4,56 -5,53 6. Мотивация учиться до школы Нет Имеется 4,83 -4,56 166
7. Перевод на искусственное вскарм- ливание До 2-х мес. Старше 7 мес. 6,2 -7,70 8. Внимание к ребенку в семье Недостаточное Достаточное 5,48 -3,17 9. Курение матери Да Нет 10,4 -1,60 10. Пневмония на первом году жизни Да Нет 7,58 -1,90 11. Умственное развитие ребенка Опережает По возрасту Отстает 12,3 0,18 12. Пол ребенка Мальчик Девочка 4,87 -7,84 13. Социальное положение матери Рабочая Служащая 6,62 -1,57 14. Асфиксия в родах Да Нет 6,74 -1,43 15. Употребление алкоголя матерью Да Нет 6,74 -1,43 16. Масса тела при рождении 2500-3500 более 3500 -2,79 3,98 17. Физические методы наказания в семье Да Нет 4,03 -2,26 18. Курение отца Да Нет 2,20 -4,16 19. Токсикоз 1 половины беременнос- ти Да Нет 4,02 -2,25 20. Токсикоз 2 половины беременнос- ти Да Нет 4,42 -1,96 21. Разногласия между родителями в воспитании ребенка Да Нет 4,42 -1,95 22. Социальное положение отца Рабочий Служащий 3,30 -2,56 23. Отдельная комната у ребенка Имеется Нет -6,47 1,30 24. Группа здоровья ребенка 1, 2,3 -3,9 2,10 8.7.4. Заключение по прогнозу адаптации При сумме ПК = -13 и более со знаком ( - ) - дается заклю- чение о благоприятном прогнозе адаптации. При сумме ПК = + 13 и более со знаком ( +) - дается заклю- чение о высоком риске неблагоприятного течения адаптации 167
ребенка к школе. Этим детям заранее проводятся медико-пе- дагогические мероприятия по устранению или уменьшению неблагоприятных факторов риска, а также необходимые оздоровительные мероприятия. Если сумма ПК находится в интервале между -13 до +13 баллами, следует ожидать среднеблагоприятного течения адап- тации к школе. 8.73. Пример эпикриза на ребенка, оформляемого ~ в детский сад Алеша Н., 2 года. Дата рождениям 12.03.98. Д/сад № 106. Генеалогический анамнез: И.о. - 0,2 - отягощенностъ низкая. Социальная отягощенностъ низкая. Ребенок от II беременности (1-медабортв 1990г.), проте- кавшей с ОРВИ. I пол., во II пол. - длительно текущий ОГ-гестоз II ст., лечение стационарное. Роды I на сроке 39 недель, нормальные, продолжительностью 18 час. Ребенок родился доношенным с массой 3350 г, ростом 53 см. В период новорожденности наблюдалась функциональная желтуха. Вскармливание груд- ное до б мес, адаптированными смесями до 9мес, прикормы введены по возрасту. Направленность риска на первом году жизни: ребенок угрожаем по патологии ЦНС, анемии, пищевой и лекарс- твенной аллергий, рахиту, инфекции МВП. На данный момент реализовался риск по поражению ЦНС - ПЭН, резидуальные явления, задержка речевого развития. Перенесенные заболевания: ОРВИ на 2-м году 2 раза. Вакцинация: медицинский отвод невропатологом с диа- гнозом ПЭП до 11 мес, привит по индивидуальному плану, пос- твакцинальных осложнений не было. Физическое развитие: масса 12,7 кг-1Vкор. рост 88 см - V кор. Огол 49 см- IV кор. Огр52см- IV кор. НПР: С-1г. 9 мес. До-1 г. 9мес. Ра-1 г. 6 мес. Рп-1 г. 6 мес. Н-1г. 9мес. И-1г. 9мес. Соматический статус: состояние удовлетворительное. Активен. Сон, аппетит хорошие. Температура тела Зб,4°С. Кожные покровы бледно-розовые, чистые, влажные. Видимые слизистые розовые, чистые, влажные. Небные миндалины ги- пертрофированы до II ст. ПЖК развита умеренно, равномерно распределена. Тургор мягких тканей сохранен. Голова округлой формы, выражены лобные и затылочные бугры. Зубы молочные, 168
количество 20, санированы. Грудная клетка цилиндрической формы, симметрична, пальпаторно эластична, безболезненна, конечности обычной длины, пропорциональны, симметрич- ны. Мышечная система развита достаточно, группы мышц симметричны. Мышечный тонус удовлетворитель- ный. Подчелюстные, подмышечные, паховые лимфоузлы пальпи- руются единичные, мелкие, округлой формы, эластичные, подвижные, безболезненные. Тип дыхания смешанный. Дыхание ритмичное, ЧД 28 в мин. Перкуторно ясный легочный звук. Дыхание пуэрильное, хрипов нет. Пульс ритмичный, удов- летворительного напряжения и наполнения. ЧП ПО уд. в мин. Тоны сердца громкие, ритмичные, чистые. Язык влажный, чистый. Живот округлой формы, не вздут, в области пупка пальпируется грыжевое выпячивание размером 1,5 х2,0 см. При пальпации живот мягкий, безболезненный, петли кишечника эластичные, подвижные. Печень - по краю реберной дуги. Селе- зенка не увеличена. Стул оформленный 1 раз в сутки. Отеков нет. Поясничная область симметрична. Почки не увеличе- ны. Мочевой пузырь по краю лона. Симптом поколачивания отрицательный. Мочеиспускания регулярные, безболезненные. Осмотрен специалистами, выявлены отклонения: ПЭП, резидуальные явления, задержка речевого развития; пупочная грыжа; аденоиды 1-2 ст, ГпМ 2 ст. По данным лабораторного обследования патологии не выяв- лено. Прогноз адаптации: ПК --7, вероятность благоприятного исхода адаптации 50%, срыв адаптации в виде ОРВИ, невроти- ческой реакции. Заключение: Физическое развитие -меэосоматическое, гармоничное. НПР - III группа, дисгармоничное. Резистентность хорошая. Диагноз: ПЭП, резидуальные явления, задержка речевого развития. Пупочная грыжа. Пигментный невус. Аденоиды 1-11 ст., ГНМII ст. Группа здоровья III. Рекомендации: 1. В период адаптации в яслях: щадящий режим (2-ча- совое пребывание с постепенным увеличением времени пребывания); в первые дни допуск родителей в группу; брать в группу любимую игрушку; обеспечение теплового комфорта; организация игровой деятельности вблизи воспитателя; орошение миндалин отварами трав; промывание носовых ходов раствором с йодированной солью; турунды с интерфероном, оксалиновой мазью в нос на период вирусной инфекции; тубус кварц зева, носа; 169
витаминотерапия («Пиковит» по 1 ч.л. 3 раза в день); общеукрепляющий витаминный чай (зверобой, ромашка, шалфей, шиповник); дибазол (1 г/кг 2 р/дн) аминалон по 1 табл. 2 раза в день, 4 недели. 2. Медико-педагогическая коррекция до поступления в ясли: родителям прослушать лекцию о подготовке ребенка в ДОУ; приблизить режим дня к режиму, ус- тановленному в яслях; ежедневные занятия с ребенком для развития речи. 3. Медицинский отвод от прививок на период адап- тации. 4. Осмотр невропатологом в 2 г.6 мес, хирургом в 3 г., онкологом в 3 г., консультации логопеда, психолога. 5. Индивидуальные педагогические занятия по НПР. Дата. Подпись врача. 8.8. ПОДГОТОВКА РЕБЕНКА К ПОСТУПЛЕНИЮ В ДЕТСКОЕ ДОШКОЛЬНОЕ УЧРЕЖДЕНИЕ Приложение № 20 к Приказу М3 СССРот 19.01.1983 г. № 60. Инструкция о подготовке детей на педиатрическом участке к поступлению дошкольные учреждения. 1. Подготовка детей к поступлению в дошкольные учреждения (ясли, ясли-сад, детский сад) осуществляется участковым педиатром, участковыой медицинской сестрой, фельдшером или медицинской сестрой кабинета здорового ре- бенка и состоит из двух основных разделов: общей и специаль- ной подготовки. 2. Общая подготовка - это проведение общеприня- тых мероприятий по систематическому, начиная с периода иоворожденноети, обслуживанию детей на педиатрическом участке с целью обеспечения гармоничности физического и не- рвно-психического развития, оптимального состояния здоровья и семейного воспитания, что является залогом правильной подготовки ребенка и поступлению в дошкольное учреждение. 3. Специальная подготовка - начинается с 3-месячного возраста и включает в себя следующие мероприятия: - ежемесячную санитарно-просветительную работу участко- вого врача-санитара и участковой медицинской сестры, меди- цинского персонала кабинета здорового ребенка с родителями путем тематических бесед по вопросам правильного физичес- кого воспитания и подготовки детей к поступлению в дошкольное учреждение; - диспансеризацию детей за 2-3 месяца до поступления в дошкольное учреждение у участкового врача-педиатра, других врачей специалистов, проведение лабораторных исследований; 170
. - оздоровление и лечение детей в зависимости от уровня их здо- ровья (по группам состояния здоровья) и результатов проведенной диспансеризации; - профилактику острых заболеваний (ОРВИ, гриппа и др.) за 1-2 месяца до поступления в детское учреждение с применением средств, направленных на повышение неспецифических защит- ных механизмов иммунитетов, в том числе проведение общих и местных закаливающих мероприятий, чведение элементов дыха- тельной гимнастики в физкультурные занятия (дома), обучение ребенка дыханию через нос, назначение курса УФО, препарате г аскорбиновой кислоты, витаминов группы В, препаратов шипов- ника, интерферона; оформление документации в соответствии с содержанием работы по подготовке ребенка к поступлению в до- школьное учреждение: запись в истории развития ребенка о начале и окончании подготовки; о результатах диспансеризации и прове- денном оздоровлении; - составление выписного эпикриза для детского учреждения по определенной схеме с обязательными рекомендациями участ- кового врача-педиатра за период адаптации по режиму, питанию, физйческому воспитанию, индивидуальному подходу, оздорови- тельно-лечебным мероприятиям для профилактики острых забо- леваний, обострений хронических очагов и фоновых состояний: - обеспечение преемственности в работе детской городской поликлиники и дошкольного учреждения по подготовке и веде- нию детей в период адаптации путем обмена информацией; 1. В случае острого заболевания ребенок может быть на- правлен в детский коллектив не ранее, чем через 2 недели после клинического выздоровления. 2. Запрещается проведение профилактических прививок в течение месяца перед поступлением ребенка в дошкольное учреждение. 3. В тех случаях, когда ребенок впервые поступает в детское учреждение на 2-м или 3-м году жизни, участковый педиатр продолжает все мероприятия обшей и специальной подготовки, начатые на первом году жизни. 4. Вопрос о направлении в детское учреждение детей группы риска, а также детей с хроническими заболеваниями и врожденными пороками развития решается индивидуально, в зависимости от состояния каждого ребенка, комиссией с привле- чением соответствующих врачей-специалистов. 8.9. ДИАГНОСТИКА ГОТОВНОСТИ К ОБУЧЕНИЮ В ШКОЛЕ 8.9.1. Критерии готовности ребенка к обучению в школе I. Медицинские Определение темпа морфо-функционадьного развития: а) зубная зрелось по отношению к паспортному возрасту; б) оценка физического развития (соответствие длины тела 171
возрасту, соответствие массы длине тела); в) прибавка длины тела за последний год. Определение уровня резистентности (см. таблицу 5.1.). Состояние здоровья (наличие функциональных отклонений и (или) хронических или длительно текущих заболеваний). Группа здоровья. П. Психолого-педагогические Определение школьной зрелости по психометрическому тесту Керна-Йерасека. Сформированность школьных умений и навыков. Освоение программы воспитания в детском саду в полном объеме. Оценка качества звукопроизношения. Оценка нервно-психического развития (см. таблицу 4.6). Примечание: пункты 2 и 3 оцениваются у организованных детей. Оценка школьной зрелости К школьному обучению готовы: 1. а) биологический возраст соответствует паспортному, б) уровень резистентности высокий или хороший; в) не имеет хронических заболеваний; группа здоровья 1,2. 2. а) тест Керна-Йерасека - от 3 до 6 баллов; б) нет дефектов звукопроизношения; в) НПР - бег отклонений. К школьному обучению условно готовы: 1. а) биологический возраст отстает от паспортного (опере- жает); б) резистентность сниженная; в) имеет функциональные отклонения и (или) хронические заболевания в стадии компенсации; 2. а) тест Керна-Йерасека: от 6 до 7 баллов -- «зреющий вариант А» -прогноз готовнос- ти благоприятный; от 7 до„9 баллов - «зреющий вариант Б»-прогноз готовности условно благоприятный; б) имеет один или два дефекта произношения; в) начальные отклонения в .поведении и НПР. Не готовы к обучению в школе: 1. а) биологический возраст не соответствует паспортному б) уровень резистентности низкий или очень низкий; в) наличие заболеваний в стадии суб- и декомпенсации; группа здоровья IV, V: • вегетососудистая дистония по гипо- или гипертоничес- кому типу, • порок сердца ревматический или врожденный, • хронический бронхит, бронхиальная астма, хроническая пневмония (при обострении или отсутствии стойкой ре- 172
миссии в течение года); , • язвенная болезнь желудка и 12-перстной кишки, хрони- ческий гастрит, хронический гастродуоденит (в стадии обост- рения, с частыми рецидивами и неполной ремиссией); • анемия (при содержании гемоглобина менее 100 г/л); • гипертрофия небных миндалин III степени; • аденоидные вегетации Ш степени, хронический аденоидит; • тонзиллит хронический (токсико-аллергическая форма). При этом учитывают медицинские показания к отсрочке поступления в школу детей шестилетнего возраста в связи с за- болеваниями, перенесенными на протяжении последнего года: инфекционный гепатит, пиелонефрит, диффузный гломерулонефрит, миокардит неревматический, менингит эпидемический, менингоэнцефалит, туберкулез, ревматизм в активной фазе, болезни крови,, острые респираторные вирусные заболевания 4 и более раз в год, эндокринные заболевания (зоб, сахарный диабет и пр.), неврозы (неврастения, истерия, логоневроз и пр.), задержка нервно-психического развития, детский церебральный паралич, травма черепа, перенесенная в текущем году, эпилепсия, эписиндром, энурез, экзема, нейродермит (при распространенных кожных изменениях), миопия с наклонностью к прогрессированию (более 2,0 Д). 2. а) тест Керна-Йерасека - 10 и более баллов; б) множественные дефекты звукопроизношения; в) выраженные отклонения в поведении и НПР. 8.10. ИНСТРУКЦИЯ ПО ПРОВЕДЕНИЮ ПСИХОФИЗИОЛОГИЧЕСКОГО ОБСЛЕДОВАНИЯ 8.10.1. Тест Керна-Йерасека Ребенку дается чистый лист нелинованой бумаги, в правом верхнем углу листа исследователь указывает имя, фамилию, возраст ребенка, дату исследования. Карандаш кладут перед ре- бенком так, чтобы ему было одинаково удобно взять его правой и левой рукой. Тест Керна- Йерасека состоит из трех заданий: 1. Рисунок человека. 2. Срисовывание короткой фразы из 3-х слов («ОН ЕЛ СУП»). 3. Срисовывание группы точек. 173
Задание 1: «Здесь (показывается где) нарисуй какого-нибудь мужчину (дядю) так, как умеешь». Дальнейшее объяснение, помощь или предупреждение по поводу ошибок и надостатков рисунка запре- щается. На любой встречный вопрос ребенка нужно отвечать: «Рисуй так, как ты умеешь». Разрешается ребенка подбодрить' если он не может начать работу, следующим образом: «Видишь, как ты хорошо начал. Рисуй дальше». На вопрос, можно ли рисовать тетю, необходим» объяснить, что все дети рисуют «дядю», поэтому и он (она) должен рисовать «дядю». Если же ребенок начал рисовать женскую фигуру, можно разрешить ему ее дорисовать, а затем попросить* -чтобы он рядом нарисовал мужскую фигуру. После того, как ребенок закончил рисунок, рабочий лист переворачивается, обратная сторона его делится горизонтальной линией примерно пополам (это можно сделать, заранее для выполнения второго и третьего заданий). Задание 2: «Посмотри, здесь что-то написано. Ты еще не умеешь так писать, поэтому попробуй это срисовать. Хорошенько посмотри, как это написано, и в верхней части листа (показать где) напиши, так же». Если ребенок не рассчитает длину строки и третье слово у него не будет помещаться на строке, нужно ребенку подсказать, что его можно написать ниже или выше. Примечание: для выполнения второго задания необходимо приготовить карточки (размером примерно 7-8 ча 13-14 см), на которых пишется рукописная фраза «Он ел суп» (см. рисунок 8.1) -вертикальный размер букв - 1,0 см, заглавной - 1,5 см. Карточку с фразой кладут перед ребенком чуть выше рабочего листа. Задание 3: 174
«Здесь нарисованы точки. Попробуй сам (сама) нарисовать такие же в нижней части листа» (показать где). Примечание: для выполнения третьего задания также следует приготовить карто- чку такого же размера, как для выполнения второго задания. На ней изображается группа точек, (см. рисунок 8.2) Расстояние- между точками по вертикали и горизонтали -1 см. диаметр точек ' - 2 мм. После выполнения второго задания первая карточка заби- рается, и на ее место кладут вторую (с точками), таким образом, чтобы острый угол пятиугольника, образованный точками, был направлен вниз. z 8.10.2. Оценка результатов теста Керна-Йерасека Каждое задание оценивается от 1 балла (наилучшая оценка) до 5 баллов (наихудшая оценка). Примерные критерии оценки каждого задания по пятибальной системе показаны на образцах. Задание 1. рисунок 8.1. 1 балл - у нарисованной фигуры должны быть голова, туловище, конечности. Голову с туловищем соединяет шея (она олжна быть не более, чем туловище). На голове должны быть волосы (возможна шапка или шляпа), уши, на лице - глаза, нос, • рот. Верхние конечности заканчиваются ладонью с пятью паль- цами. Признаки мужской одежды. 2 балла - выполнение всех требований, как при оценке на 1 балл. Возможные отсутствующие части:' шея, волосы, один па- лец руки, но не д^ сна отсутствовать какая-нибудь часть лица. 3 балла - у фигуры на рисунке должны быть голова, туло- вище, конечности. Руки, ноги должны быть нарисованы двумя (pH, е/ сш,. i (% &J. г Рисунок 8.2 175
линиями. Отсутствуют шея, уши, волосы, одежда, пальцы на руках. 4 балла - примитивный рисунок головы с конечностями. Конечности (достаточно лишь одной пары) изображены одной линией. 5 баллов - отсутствует ясное изображение туловища и ко- нечностей. Каракули. Задание 2. Рис. 8.2 1 балл - срисованную ребенком фразу можно прочитать. Бук- вы (не более, чем в 2 раза) больше образца. Буквы образуют три слова. Строка отклонена от прямой линии не более, чем на 30°. 2 балла - предложение можно прочитать. Буквы по вели- чине ближе к образцу, стройность необязательна. 3 балла - буквы должны быть разделены не менее чем на 2 группы. Можно прочитать хотя бы 4 буквы. 4 балла - с образцом схожи хотя бы 2 буквы. Вся группа еще имеет видимость письма. Ф Рисунок 8.3 176
5 баллов - каракули. Задание 3. Рисунок 8.3. 1 балл - точное воспроизведение образца. Нарисованы точ- ки, а не кружки. Соблюдена симметрия фигуры по вертикали и горизонтали. Может быть любое уменьшение фигуры. Увели- чение же возможно не больше, чем вполовину. 2 балла - возможно незначительное нарушение симмет- рии: одна точка может выходить за рамки столбца или строч- ки. Допустимо илображениг кружков вместо точек. 3 балла - группа точек грубо похожа на образец. Возможно нарушение симметрии всей фигуры. Сохраняется подобие пя- тиугольника, повернутого вверх или вниз вершиной. Возможно меньшее или большее количество точек (не менее 7, но не более 20). 4 балла - точки расположены кучно, их группа может напоминать любую геометрическую фигуру. Величина и коли- чество точек несущественно. Другие изображения, например, линии, недопустимы. 5 баллов - каракули. Сумма выполнения отдельных заданий представляет об- щи . результат. Ml. МЕТОДИКА ИССЛЕДОВАНИЯ КАЧЕСТВА ЗВУКОПРОИЗНОШЕНИЯ (НАЛИЧИЕ ИЛИ ОТСУТСТВИЕ ДЕФЕКТОВ ЗВУКОПРОИЗНОШЕНИЯ) Для определения качества звукопроизношения (чистоты речи) ребенку предлагается по картинкам вслух перечислить последовательно предметы, в названии которых встречаются звуки, относящиеся к группам: сонорных: Р - твердый и мягкий, Л -твердый и мягкий, свистящих: С - твердый и мягкий, 3 - твердый и мягкий, шипящих: Ж, Ш, Ч, Щ. Картинки или рисунки подбираются таким образом, чтобы каждый из перечисленных звуков встречался в начале, середине и конце слова, например: рак - ведро - топор, река - гриб - фонарь; лопата- белка - стул, лейка - олень - соль; самолет- бусы - колесо, сито - гуси - лось; заяц - коза - воз, зима - газета - витязь; цапля - яйцо - огурец; жук- лыжи- нож, шишка- кошка- мышь; чайка - бабочка - ключ; щетка - ящерица - плащ. Это примерный набор слов. Можно любое из них заменить на другое, в котором, однако, встречается нужная буква (прин- цип подбора слов должен быть сохранен). При проведении исследований фиксируются все дефекты в произношении звуков, имеющиеся у данного ребенка. 177
Наличие дефекта в произношении - хотя бы одного из ис- следуемых звуков - указывает на невыполнение задания (отме- чается знаком «-»). 8.12. ТИПОВАЯ СХЕМА ПЕРЕВОДНОГО ЭПИКРИЗ/ НА РЕБЕНКА, ДОСТИГШЕГО ВОЗРАСТА 18 ЛЕТ Составляется детскими лечебными учреждениями при передаче подростка из детской поликлиники в поликлинику для взрослых. Схема эпикриза составлена в соответствии с Приказом М3 РФ №154 от 05.05.99 и дополнена сотрудниками кафедры поликлинической педиатрии ДВГМу. Ф.И.О. Дата рождения. С какого возраста наблюдается данной детской поликлц-г никой. Генеалогический анамнез (оценка степени и направленности отягощенности). Социальный анамнез. Перенесенные заболевания, травмы, операции. Резистентность. Состоял ли ранее на «Д» учете (с каким диагнозом, с какого времени по какое, указать причину снятия с учета). Состоит ли на «Д» учете на момент передачи (диагноз, методы лечения, эффективность оздоровления, динамика процесса). Оценка функционального состояния на момент осмотра. Данные углубленного осмотра (см. «Лист углубленного осмотра»). Заключение участкового педиатра: физическое развитие, темп полового созревания, НПР, резистентность, j диагноз, группа здоровья. Рекомендации: режим, физическое воспитание (виды закаливания, медгруппа для занятия физкультурой, допуск к занятиям спортом), рекомендации по профориентации (допуск к трудовому обучению и врачебно-профессиональное заключение), вакцинация (медотводы, противопоказания), диспансеризация по форме 30 (план «Д» наблюдения при выявленной патологии). Дата. Подпись врача. 8,12.1. Лист углубленного осмотра Дата осмотра. 178
Ф. и. о. Дата рождения: Возраст Школа №: Класс: Домашний адрес; Профилактические прививки: БЦЖ АКДС Полиомиелит Корь Эпид, паротит Краснуха Вирусный гепатит Реакция Манту Вес рост окружность груди окружчост.1 головы_____ АД острота фения Педиатр Хируг Стоматолог Окулист Отоляринголог Невропатолог Эндокринолог Гинеколог Физическое развитие: соматотип, гармоничность. Половая формула: НПР (по приказу М3 РФ № 60 от 14.03,95). Диагноз: Группа здоровья: Физкультурная группа: Флюорография: Рекомендации:_______________. Дата. Подпись врача. 8.12.2. Пример переводного эпикриза на подростка Олег И., 01.10.1984 г. рождения, наблюдается в данной .. шклинике с рождения. Генеалогический анамнез: отягощенность низкая (И.о. 0,1) по заболеваниям сердечно-сосудистой системы, желудочно- кишечного тракта. Социальный анамнез не отягощен. Наблюдался во 2 Б группе здоровья. До 2-х лет состоял на «Д» учете у невропатолога с диагно- зом: перинатальная энцефалопатия травматического генеза, натальная травма шейного отдела позвоночника, синдром пирамидной недостаточности. Снят с учета по выздоров- лению. За время наблюдения до 3-х лет наблюдались нечастые ОРВИ (1-2 раза в год). В 3 года - острая пневмония, неосложнен- ная, лечение амбулаторное. В 1989 году - ветряная оспа, в 1990 году - скарлатина. Травм и оперативных вмешательств не было. 179
Привит по возрасту. Занимается спортом: плаванием - с 7 лет. Резистентность высокая. В настоящее время на учете не состоит. Объективно: состояние удовлетворительное. Пра- вильного телосложения, удовлетворительного питания. Кож- ные покровы чистые, обычной окраски. Зев спокоен. В легких дыхание везикулярное, хрипов нет, ЧД - 24 в мин. Тоны сердца ясные, ритмичные. ЧСС - 80 в мин. Живот мягкий, безболе Д ненный. Печень по краю реберной дуги. Физиологические от- правления в норме. По данным углубленного осмотра патологии не выявлено. Заключение: Физическое развитие мезосоматическое, гармоничное, Половое созревание соответствует возрасту. НПР без отклонений. Резистентность высокая. Диагноз: здоров. Группа здоровья 1. Рекомендации:реж1ш общий, физкультурная группа - ос- новная, занятия в спортивной секции по плаванию, профориентация - по выбору, вакцинация по календарю. Дата. . Подпись врача 8.12.3. Данные углубленного осмотра (пример) Олег И. Дата осмотра 20:11.01. 01.10.1984 год рождения Возраст: 17 лет Школа № 4, класс 11 «А». Домашний адрес: Амурский бульвар, 5, кв. 4. Вес 68 кг - IV, рост 178 см- IV, Огр 90 см - IV, АД 120/80 мм рт. ст., острота зрения 00 -1.0, 08 -1.0. Флюорография 24.09.96 без патологии. Профилактические прививки: Реакция Манту: 16.10.85.«Л» 4-45-5:558:08.83, лев.-отр.; 17.10.86.«Л» 4-59-19;1024;04.84, прав.- отр.; 15.10.87. «Л» 04-17-9:547, 06.85, лев.- отр.; 10.10.88.«Л» 04-58;468;05.86, прав- отр.; 17.10.89.«Л» 4-15;1004,09.87, лев.-отр. 14.10.90. «Л» 4- 60;1098;09.88 прав.- отр. 26.10.91.«Л» 4-б5;1250;04.89 прав.-отр. 27.10.92.«Л» 72-19,772:06.91, лев.- гип. 7мм. 07.И.93.«Л» СА-99;702;09.92,прав. - гип. 5мм. 19.10.94.«Л» 13/4-5,2316; 10.93 лев.- отр. ’ 17.11 95.«Л» 3/7.5 ;2415; 12.94, лев.- отр. 13.11.96. С-П,3-765:862:11.95, лев.- отр. 14.11.97.«Л» 3-800;24;09.96, прав.- отр. АКДС: V: 15,02.85.0,5с 680; 14.07.850,5 с 718; 16.09.85.0,5 с 725; RV 1:17.07.88 0,5с 922-6; RV2.18.10.93 0,5 с 116-6. 180
Полиомиелит: V: 15.02.85 0,2 с 162; 14.07.85 0,2 с 248; 16.09.85 0,2 с 248; RVl:20.07.86 0,2 с 344; 7.09.86 0,2 с 314; RV2: 08.06.90 0,2 с 706; 01.11.91 0,2 с 780; 06.09.98 0,2 с 310. Корь: 23.03.86 0,5 с 763; 12.11.90 0,5 с 374. Эпид, паротит: 24.02.90. 0.5 с 0669 Гамма-глобулин: 26.09.87. 0,75 с 6; 02.09.88. 0,75 с 6 Осмотр специалистами: Хирург - здоров. Невропатолог - здоров. Стоматолог - здо- ров. ЛОР - здоров. Окулист - здоров. Педиатр - здоров. Физическое развитие - мезосомия, гармоничное. Половая формула: Ах З.РЗ НПР без отклонений. Диагноз: здоров. Группа здоровья I. Рекомендации: группа по физкультуре - основная, профо- риентация - по выбору, медотвода от прививок нет. Дата. Подпись врача школы 8.13. РЕКОМЕНДАЦИИ (СХЕМА) По режиму (номер режима, особенности режима). По питанию. По физическому воспитанию и закаливанию (№ комплекса массажа и гимнастики, группа закаливания). Педагогические воздействия. Профилактика пограничных состояний. Коррекция выявленных отклонений. Диспансеризация календарная (срок следующего осмотра педиатра и узких специалистов, лабораторные исследования) или диспансеризация по Ф. 030 (для детей с хронической патологией - срок следующего осмотра педиатра и узких специалистов, лабораторные исследования). Вакцинация. Примечания: рекомендации даются на период * до следующего осмотра, в зависимости от возраста и группы здоровья. 8.13.1. Пример рекомендаций 1. Режим № 2. Возраст 3 мес. 2. Грудь матери - через 3,5 часа. Диагноз: анемия гипохромная, дефицитная 1 степени -ввести сок с капель до 30,0. 3. Комплекс массажа и гимнастики -№ 2, 2 группа закаливания. 4. Педагогические воздействия на следующий эпикризиый срок. 5. Неспецифическая профилактика рахита (проведена беседа). 6. Липамид 0,025 1/2 т. х 2р. 10 дней. 181
Витамин £ 5% 5 к.х 3 р. 10 дней. Фолиевая кислота-10 дней. • 1 Витамин С -10 дней. 7. Осмотр невропатолога, окулиста. Анализ крови общий -в5 мес. Копрограмма. Осмотр -в 3,5 мес. Вакцинация VIАКДС + полиомиелит. 8.14. ПЛАН ДИСПАНСЕРНОГО НАБЛЮДЕНИЯ (СХЕМА) Частота осмотра педиатром. Частота и необходимость осмотра узкими специалистами. Сроки лабораторных и инструментальных исследований. Лечебно-оздоровительные, профилактические и санитарно-гигиенические мероприятия. Показания и противопоказания к иммунизации. Оказание социально-правовой помощи семьям. Примечание: план диспансерного наблюдения составляет- ся при: первичном врачебно-сестринском патронаже новорож- денного сроком на 1 мес; детям старше 1 мес., детям, состоящим на “Д” учете по Ф 030 сроком на 1 год. При изменении группы здоровья, диагноза составляется новый план наблюдения. 8.14.1. Пример плана диспансерного наблюдения (первич- ный врачебно-сестринский патронаж) I. Осмотр педиатра - 2,3,10,17 и 24 февраля. 2. Осмотр невропатолога - в 1 мес, окулиста (глазное дно) - в 1 мес. ортопеда - в 1 мес. 3. Анализ крови общий - в 1 мес. Анализ мочи общий - в 1 мес. Проба по Сулковичу - в 1 мес. НСГ (непросонография) - в 1 мес. Копрограмма - 1 раз в неделю. 4. Профилактика анемии, рахита, гипотрофии, гнойно-сеп- тических заболеваний, патологии ЦНС (рациональное вскармли- вание, профилактика гипогалактии, неспецифическая профилак- тика рахита, организация ухода, бифйдумбактерин 2,5 д. х 2 р. в течение месяца, контроль за физическим развитием, НПР; ВЭК на 10 дней, седатибная терапия). 5. Медицинский отвод от прививок - до 1 мес. 8.15. СОДЕРЖАНИЕ УНИФИЦИРОВАННОЙ ЗАПИСИ ПЕДИАТРАВ ФОРМЕ №112/У Схема составлена в соответствии с методическими реко- мендациями под ред. проф. В.А. Доскина и проф. Рахмановой, М, 1993 г. и модифицирована сотрудниками кафедры поликли- нической педиатрии ДВГМУ 182
Таблица 8.4 >жание унифицированной записи педиатра в форме № 112/у Содержание записи (+ означает необходимость отмстить, описать). Н со- нат, пер. 1 2 3 4 5 6 7 8 9 10 11 12 1г. Зм. 1г. 6м. 1г. 9м. 2г. 2г. 6м. Зг. 4 г. 5 л 6л 7л • 1. Г нсалогичсскнй анам- нез: родословная ссмьн, И Q., направленность писка - переоценка с учётом новых факторов + + 2. Социальный анамнез + 3. Акушерско-биологи- ческий анамнез 4. Физическое развитие / - длина тела + + + + + - масса тела + + + + + + + -Огр + + + + + + + + - Огол + + + + + + + + - большой родничок + + + + + + + + - зубы молочные/ пос- тоянные +
Нео- нат. пер. 1 2 3 4 5 6 7 8 9 10 11 12 1г. Зм. 1г. 6м. 1г. 9м. 2 г. 2г. Зм. Зг. 4г. 5л. 6л. 7л. - динамика руб- uaBCG + + 1 + + 5. НПР: -Аз + + + + + + + Ас + + + + + + + Э + + + + До + , + + + + + + + + + + + + + + + + + Др/Д с пр. + + + + /+ /+ /+ /+ /+ Ра + + + + + + + + + + + + + тг В+ + Рп + + + + + + + + + + Н + + + + + + + + + + + + + 0+ к+ + С разв. + + + + ф+ Цв + + И + + + + + + К + + Изо + Мышление и речь + + + + Внимание и память + + + + Моторика (мел- кая и крупная) + + + + Социальные контакты + + + + Школьная зре- лость + +
185 • Неонат. период 1 2 3 4 5 6 7 8 9 10 11 12 1г. Зм. 1г. 6 м. 1г. 9м. 2 г. 2г. Зм. Зг. 4г. 5л. 6л. 7л. 6. Функциональное состояние (соматичес- кий статус, поведение, лабораторные иссле- дования, заключения специалистов) 7. Диспансерный эпик- риз - комплексная оцен- ка состояния здоровья + 8. Эпикриз этапный с переоценкой факторов риска + + 9. Заключение: - оценка уровня ФР + + + + + + + + + + + + + + + + + + + + + + + - готовность к школь- ному обучению + - резистентность + + + + + + + + + + + + + + + + + + + + - диагноз + + + + + + + + + + + + + + + + + + + + + + + - группа здоровья + + + + + + + + + + + + + + + + + + + + + + + - план наблюдения + + + + + + + + + - рекомендации + + + + + + + + + + + + + + + + . + + + + + + +
ГЛАВА 9. РЕКОМЕНДАЦИИ ПО- НАБЛЮДЕНИЮ ЗА СОСТОЯНИЕМ ЗДОРОВЬЯ ДЕТЕЙ, ПРОФИЛАКТИКА ПОГРАНИЧНЫХ СОСТОЯНИЙ 9.1. ПРИМЕРНЫЕ ВОЗРАСТНЫЕ РЕЖИМЫ ДЕТЕЙ РАННЕГО И ДОШКОЛЬНОГО ВОЗРАСТА Таблица 9.1 Примерные возрастные режимы детей раннего и дошкольного возраста. (Методическое пособие под ред. проф. В.А. Доскина и проф. МЛ. Рахмановой, М., 1993г.) № режима возраст Кормление Бодрство- ванне (макси- мально) в час Сон Кол- во Интер- валы (в час) Дневной Ноч- ной Всего часов сна в сутки Крат- ность (кол-во раз) Длитель- ность (в час) №1.От периода новорожден- ное™ до 3-х мес.* 7 3 1-1,5 4 2-1,5 lO- ll 18,5 -17,5 №2. ОтЗ мес. 6 3,5 1,5-2 4 2-1,5 10- li 17,5 -16,5 № 3. От 6 до 9 мес 5 4 2-2,5 3 2-1,5 lO- ll 16,5 -15,5 № 4. От 9 до 12 мес. 5-4 3,5-4,5 2,5-3,5 2 1-й 2,5 li- ft 2-1,5 lO- ll 15,5 -14,5 № 5. От 1 г. до 1г. бмес. 4 3,5-4,5 3,5-4 2 - 1-й 2,5-2 П-й 1,5-1 lO- ll 14,5 -13,5 № 6. От 1г. 6 мес. до 2 лет 4 3,545 5-5,5 1 3 10 -11 14,5 -13 № 7. От 2 до 3 лет 4 3,5-4,5 5,5-6,5 . 1 2,5-2 10 13-12 № 8. От 3 до 5 лет 4 3,5-4,5 6,5-7 1 1,5-1 10 12-11. № 9. От 6 до 7 лет 4 3,5-4,5 6-7,5 1 1 10 11 * Новорожденному ребенку, находящемуся на естественном вскармливании и исходя из его состояния здоровья, назначают 186
свободный режим кормления. В форме 112 (в назначениях) врач может написать лишь номер назначенного режима и соответс- твующую коррекцию к нему. 9.2. ПИТАНИЕ ДЕТЕЙ 92.1. Принципы грудного вскармливания (1989 г. ВОЗ/ЮНИСЭФ) Каждому родильному дому и больнице по уходу за ново- рожденными детьми следует строго придерживаться установ- ленных правил грудного вскармливания и регулярно доводить эти правила до сведения медицинского персонала и рожениц. Обучать медицинский персонал необходимым навыкам для осу- ществления практики грудного вскармливания. Информировать всех беременных женщин о преимуществах и технике грудного вскармливания. Помогать матерям начинать грудное вскармливание в те- чение первого получаса после родов. Показывать матерям, как кормить грудью и как сохранить лактацию, даже если они временно отделены от своих детей. Не давать новорожденным никакой иной пищи или питья, кроме грудного молока, за исключением случаев, обусловлен- ных медицинскими показаниями. Практиковать круглосуточное нахождение матери и новорожденного рядом в одной палате. Поощрять грудное вскармливание по требованию младен- ца, а не по расписанию. Не давать новорожденным, находящимся на грудном вскармливании, никаких успокаивающих средств и устройств, имитирующих материнскую грудь (соски и др.). Поощрять организацию групп поддержки грудного вскармливания и направлять матерей в эти группы после вы- писки из родильного дома или больницы. 922. Принципы кормления ребенка после выписки из родильного дома (памятка для участкового педиатра) В первые дни пребывания дома, когда зачастую у молодой матери появляется множество забот и поводов для волнений, у нее возможно некоторое снижение выработки молока. Поэтому врачу следует провести с матерью соответствующую беседу, успокоить ее, объяснить, что это явление временное, внушить уверенность в успехе. Ей необходимо дать конкретные советы по организации режима, питания, допустимым физическим нагрузкам. Для успешной лактации матери необходима спо- койная обстановка, полноценный рацион, достаточный отдых, 187
пребывание на свежем воздухе, постоянное внимание и по- мощь близких. Очень важно, чтобы при временном снижении лактации ребенку не начали давать искусственные смеси или большое ко- личество жидкости. Это сразу ослабит’сосательную активность ребенка. Матери нужно разъяснить, что лактация имеет обыч- но цикличный характер с лактационными кризами через 1,5-2 месяца и самое важное и трудное - удержать выработку молока в первый криз. В этом случае можно посоветовать как можно чаще давать грудь ребенку, в том числе и ночью. Частое сосание груди является самым мощным стимулом выработки молока. Во всех случаях после выписки из родильного дома кор- мить ребенка рекомендуется по его требованию. Зачастую это бывает до 10-12 раз в сутки, без ночного перерыва. Однако многие дети выдерживают 3-3,5 - часовые промежутки между кормлениями, и у них устанавливается свой определенный ре- жим кормления: от 6 до 8 раз в сутки, как правило, без ночного перерыва. Для успешного грудного вскармливания большое значе- ние имеет правильная организация самого процесса кормле- ния ребенка. Кормить малыша надо в спокойной обстановке. Мать должна полностью сосредоточиться на этом процессе, не отвлекаться посторонними разговорами, чтением, просмотром телепередач и т.п. Важно наблюдать за реакцией ребенка, его по- ведением во время кормления, так как именно в это время завя- зываются самые тесные контакты между матерью и малышом, они начинают лучше понимать друг друга. Во время кормления матери следует выбрать наиболее удобное положение и для себя, и для ребенка. Чаще всего ребен- ка кормят сидя; под ногу, соответствующую груди, которой мать кормит ребенка, ставится скамеечка; руку можно положить на подлокотник кресла или дивана. Одной рукой мать подде- рживает голову и спину ребенка, другой дает ему грудь. Могут быть и другие удобные положения: горизонтальное, когда мать и ребенок располагаются рядом на кровати или диване, верти- кальное (мать держит ребенка перед собой), или когда ребенок кормится из-за спины. При сосании груди ребенок должен захватывать ртом не только сосок, но и околососковый кружок, причем больше снизу, чем сверху. Поддерживать малыша надо в основном под спину, так как давление на голову может заставить поворачивать ее в другую сторону. Надо следить за тем, чтобы грудь не закрывала ноздри ребенка, и тем самым не затрудняла его дыхание, что ме- шает правильному сосанию. 188
Обычно ребенок у груди матери находится 15-20 минут, хотя некоторые дети насыщаются за 5-10 минут, а другие пред- почитают находиться в таком положении более длительное время. Однако долго держать ребенка около груди не рекомен- дуется, так как это может привести к травмированию, мацерации соска, образованию трещин. Если ребенок сосет вяло, засыпает у груди, надо побуждать его к активности: потрепать по щечке, попытаться отнять грудь. Лучше, если в каждое кормление ребенок будет сосать только одну грудь, так как при этом он сможет получить так называемое «заднее» молоко, более богатое жиром. «Переднее» молоко со- держит незначительный процент жира, но много лактозы и воды. Если же малыш, опорожнив грудь, не насытился, ему можно дать вторую. Но при этом следующее кормление надо начинать с той груди, которой закончилось прошлое кормление. Как правило во время сосания груди ребенок вместе с молоком заглатывает некоторое количество воздуха, что может вы- звать беспокойство малыша, срыгивания. Поэтому ребенку после каждого кормления следует придать вертикальное положение и подержать так до того момента, как у него отойдет проглочен- ный воздух, что определяется по громкой отрыжке. Иногда при этом происходит необильное срыгивание, что не должно вызы- вать опасений. После кормления ребенка лучше положить на бок или на живот, а не на Спину, чтобы при срыгивании молоко не попало в дыхательные пути. Иногда ребенок может беспокоиться во время сосания гру- ди, что некоторые матери ошибочно принимают за отрицатель- ную реакцию на грудное молоко. Однако материнское молоко здесь ни при чем. Просто у ребенка возникают боли в кишечнике из-за слишком быстрого сосания и заглатывания воздуха. Если это происходит, надо на время, прервать кормление, придать ре- бенку вертикальное положение для отхождения проглоченного воздуха. Если это не помогает, можно сделать массаж живота (теплой рукой, по часовой стрелке) или приложить теплую (не горячую!) грелку. Иногда при этом происходит опорожнение кишечника, и малыш успокаивается. Матери следует рассказать, что в течение всего периода новорожденное™ ребенок, кроме грудного молока, не нужда- ется ни в каких пищевых добавках, а также в дополнительном введении жидкости. При достаточном количестве молока у мате- ри все его потребности в пищевых веществах и воде полностью удовлетворяются, особенно если кормление осуществляют по требованию младенца. Если же ребенку приходится вводить дополнительно 189
жидкость или сцеженное грудное молоко (в худшем случае - ис- кусственную смесь) при действительном недостатке грудного молока, давать их надо не через соску, а из ложки, пипетки или маленькой чашки. Это сохранит сосательную способность ре- бенка и предупредит преждевременный отказ от груди. 9.2.3. Советы врача и медсестры кормящей женщине • при даче советов будьте добры и отзывчивы, помогай- те матери, чтобы она не волновалась, уверяйте ее, что она может кормить грудью своего ребенка в возрасте до 2-х лет; • первое кормление должно быть осуществлено, когда ре- бенок бодр и активен, то есть через 30 минут посте рождения; • с самого рождения ребенка следует кормить грудью каждый раз, когда он требует, дайте ему возможность сосать грудь, когда он хочет и сколько хрчет; • дети сосут грудь в равной мере не только для утоления , голода и жажды, но и для ощущения комфорта; • дайте ребенку высосать одну грудь прежде, чем дать ему " вторую; • ребенка следует кормить ночью как можно дольше, так как выделение пролактина максимально в ночные часы; • ребенок не нуждается в дополнительной воде даже при отсутствии врачебных показаний к допаиванию; • если ребенок мало сосет грудь, то выделение молока снижается; • неуверенная мать может из-за своих сомнений лишить- ся молока, лишь один процент женщин не могут вырабатьь вать достаточного количества молока; • молозиво - это именно то, гто необходимо ребенку в первые дни жизни; • после родов ребенок должен спать в своей кроватке, рядом с матерью, но также возможно и в одной кровати с ней; • проводить однократное обмывание грудных желез еже- дневно при гигиенической ванне, но не мыть соски с мы- лом перед кормлением, так как это может повредить, кожу; • после кормления оставлять капельку заднего молока на поверхности соска для предотвращения трещин; • неограниченное кормление грудью помогает предотвра- тить мастит; • неправильное положение ребенка при кормлении - на- иболее распространенная причина нехватки грудного молока, отказа ребенка от сосания груди, воспаления и 190
трещин сосков; • кормление ребенка из бутылки сразу же после рождения, однократно или несколько раз, затрудняет последующее грудное вскармливание, так как ребенок, по аналогии с ре- зиновой соской, начинает захватывать только сосок матери, а не грудь; • первые 4-6 мес. жизни следует кормить рёбенка исключи- тельно грудью; • приучать недоношенного ребенка к грудному вскармли- ванию сразу же, как только он сможет сосать грудь. 9.2.4. Определение достаточности грудного молока. Способы стимуляции лактации Если матери кажется, что грудного молока недостаточно, не следует спешить с введением докорма. Прежде всего надо объективно определить, какое количество молока фактически получает ребенок. Это осуществляется путем проведения конт- рольных кормлений, котда ребенка взвешивают в одной и той же пеленке и одежде до и после кормления грудью, и по разнице в весе высчитывают, какое количество молока он высосал за это кормление. Такие взвешивания следует делать во время каждого кормления в течение суток, так как по одному прикладыванию ребенка к груди трудно судить об общем количестве полученного им молока (в разные кормления он может высасывать различные объемы пищи). В среднем за сутки в норме ребенок в возрасте от 10 дней до 2 месяцев должен получить такое количество пищи, которое рав- но 1/5 его массы тела, в возрасте от 2 до 4 месяцев -1/6 массы тела. Если выясняется, что грудного молока действительно недостаточ- но, необходимо принять ряд мер по стимулированию лактации. В первую очередь следует проанализировать качество питания матери и постараться его рационализировать, так как многочисленными исследованиями доказана прямая зависимость качества грудного молока от рациона матери. При неполно- ценном питании страдает не только выработка молока, но и его химический состав. В нем может быть резко снижено количество белка, жира, витаминов, минеральных веществ, что отрицатель- но отражается на развитии ребенка. В период кормления грудью калорийность питания мате- ри должна быть на 700-1000 ккал выше обычной. Примерный суточный рацион женщины, кормящей грудью, состоит из 200 г мяса, птицы или рыбы, 1 л молока или кисломолочных напит- ков, 100-150 г творога, 20-30 г сыра, 500-600 г овощей, 200-300 г фруктов. Из жиров лучше употреблять сливочное или раститель- 191
ное масло (первого -15-20 г в сутки, второго - до 25-30 г). Для коррекции питания кормящей женщины можно рекомендовать специальные сухие молочные продукты, обогащенные белком, витаминами и минеральными веществами (см таблицу 9.2). При коррекции питания следует учитывать нормы физиологической потребности в пищевых веществах и энергии (см. таблицу 9.3). Количество жидкости в суточном рационе (суп, чай, молоко, кефир, соки и др.) доводится примерно до 2 л. Некоторые ма- тери для увеличения количества грудного молока стараются употреблять больше жидкости. Это действительно несколько увеличивает выработку молока, но при этом страдает его состав - уменьшается количество белка, жира, витаминов. Состав грудного молока также ухудшается, если кормящая мама перегружает пищу углеводами, употребляя много сахара, кондитерских изделий, круп, хлеба. При этом количество белка в грудном молоке может уменьшиться в 2-3 раза против нормы. Кормящей матери не разрешается употребление любых алкогольных напитков (не говоря О наркотиках), в том числе и пива, которое некоторые люди, особенно пожилые, совершен- но необоснованно считают- средством, способствующим уве- личению выработки молока. Алкоголь (а в пиве его содержится довольно высокий процент) очень легко переходит в грудное молоко и вызывает у ребенка серьезные нарушения со стороны центральной нервной системы. В тяжелых случаях это может привести к отставанию в психическом развитии. Аналогичным действием обладает и никотин. Поэтому кормящей матери сле- дует отказаться от курения на весь период грудного вскармлива- ния ребенка. - При составлении материнского рациона надо обращать внимание на ограничение так называемых облигатных аллер- генов, к числу которых относятся шоколад, натуральный кофе, какао, орехи, мед, грибы, цитрусовые и др. Достаточно высокое содержание этих продуктов в рационе матери может вызвать аллергические реакции у ребенка. Не следует также увлекаться острыми и резко пахнущими продуктами (лук, чеснок и др.). Они придают грудному молоку специфический привкус, и малыш мо- жет отказаться сосать грудь. С целью увеличения выработки групного молока можно рекомендовать некоторые напитки, приготовленные с использова- нием растительных стимуляторов лактации, к которым относятся одуванчик, крапива, укроп, душица, тмин, салат, морковь, редька, фенхель, анис и др. Для улучшения лактации можно использовать также некоторые физические и физиотерапевтические методы. 192
Определенный эффект может быть получен при проведении душево-массажной процедуры: после кормления ребенка мо- лочную железу обмывают горячим душем (температура воды около 45°С) и одновременно проводят массаж железы от центра к периферии и сверху вниз. Процедура проводится в течение 10 мин. по 2 раза для каждой груди. Душ можно заменить комп- рессами из махровой ткани, смоченной горячей водой. Проти- вопоказаниями к данному методу лечения являются мастит и выраженная лакторея. В комплексном лечении гапогалактии может быть исполь- зовано УФО молочных желез (с 1/4 до 1 биодозы в течение 10 дней), УВЧ (по 10 минут в течение 10 дней), электрофорез с никотиновой кислотой, озвучивание молочных желез ультра- звуком с помощью аппаратов УТП-1, УТС-1М, УЗ-Т5, согрева- ние лампой «Соллюкс» от 5 до 30 минут с увеличением времени сеанса каждый день на 5 минут (курс 5-10 дней), парафиновые аппликации на грудные железы, чередование вибрационного массажа и диатермии, иглорефлексотерапия. Довольно широко используется и медикаментозная те- рапия. При этом рекомендуется применение метаболических комплексов, содержащих биогенные стимуляторы, витамины, микроэлементы. Комплексы назначаются короткими 7-10- дневными курсами, которые при необходимости повторяются. I комплекс • апилак в таблетках по 0,01 - по 1 таблетке 3 раза в день под язык до полного рассасывания; • поливитаминные препараты - «Гендевит» (женщинам моложе 30 лет) или «Ундевит» (женщинам старше 30 лет) - по 1 таблетке 2 раза в день после еды, дополнитель- но к ним: • витамин Е в драже 3 раза в день женщинам с массой тела до 60 кг по 0,1 г свыше 60 кг -по 0,2 г на прием; • глутаминовая кислота - по 0,1 г 3 раза в день через 20 минут после еды, запивая теплым сладким чаем; таблетки глотать, не разжевывая; если глутаминовая кислота ис- пользуется в виде порошка, то после ее приема следует прополоскать рот 2-3%-ным раствором соды во избежание повреждения эмали зубов; • никотиновая кислота - 4 раза в день после еды за 15-30 мин. до кормления ребенка с подбором дозы, соответству- ющей индивидуальной чувствительности от 0,05 до 0,1 г. 7 Заказ № 2984 193
— Таблица 9.2 jS Пищевые добавки в питании беременных и кормящих женщин (Профилактическая медицинская помощь в детской поликлинике/ Под ред. д.м.н. НЛ. Черной - Ярославль, 1999г.)______________ Наиме- нование Особенность продукта Содержание основных пищевых веществ и энергии Бел- ки Жиры Угле- воды Ккат дз, ME Е, ME Фолиев. к- та, мкг с, мг Са, мг Р, мг Fe, мг Иод, Мкг Се- лен мкг 1.Ду- мил Мама Плюс Обезжиренное коровье молоко, молочная сыворотка, лактоза, мальтодекстрин, кукурузное масло, молочные жиры, таурин, ванилин, 15 витаминов, 12 минералов. Назначается до 2-х стаканов в день (1 мл на 50 мл воды). 10,6 7,7 26,6 218 125 7,3 193 48 361 308 8 24 2,8 2. Ма- терна Комплекс 12 витаминов и 9 ми- нералов. Назначается по 1 таб. в сутки за час до еды. 400 30 100 100 250 60 150 3. Энфа- Мама Сбалансированный белко-во- витаминный напиток на основе коровьего молока. Обеспечи- вает 75 - 100 % дополнитель- ных потребностей в пищевых веществах и энергии. Содержит 12 витаминов и 9 минералов. 5,1- 0,7 14 83 1,о мкг 1.7 мкг 86,8 184 141 4,3 13
Наиме- нова- ние Особенность продукта Бел- ки Жиры Угле- воды Ккал Дз, ME Е, ME Фолиев. к-та, мкг с, мг Са, мг Р,мг Fe, мг Под, Мкг Се- леи мкг 4. Лак- томил Бслково-витаминиый комплекс. Содержит триптофан, витами- ны В6, А, фолиевую кислоту, бета-каротин. Назначается кор- мящим из групп риска по ги- погалактии и при диагностике гипогалактии с 3 дня лактации по 27-30 г в сутки. Эффектив- ность: увеличение объема сек- ретируемого молока иа 40%. • 5. Хайнц для мам «Ма- мина каша» Специализированный продукт питания для беременных и кор- мящих женщин. Содержится растительный белок, в т.ч. бе- лок сои, включен таурин, опти- мальное количество линолевой и линоленовой кислоты. В про- дукте содержится 13 витаминов и 9 минералов. 14,0 10,2 49,0 325,0 300 5 338 34 535 400 20 27,5 -
Таблица 9.3 Нормы физиологических потребностей в пищевых веществах и энергии для женщин детородного возраста, занятых средним физическим трудом (группа 2), беремен- ных и во время кормления грудью (утверждено Главным государственным санитарным врачом от 08.05.1991 г. № 5786-91) Пищевые Рекомендуемые величины для женщин вещества и энергия Занятых сред- ним физическим трудом в возрас- те 18-29 лет Во'время беременно- сти (во 2 - половину) При лакта- ции в воз- расте ребен- ка 1-6 мес. При лактации в возрасте ребенка 7- 12 мес. Белки, в т.ч. жи- вотные, г. 66 36 96 56 106 62 96 56 Жиры, г. 73 85 88 88 Углеводы, г. 318 348 358 348 Ккал 2200 2550 2700 2650 Минеральные веществ.а, мк Кальций 800 1100 1200 1200 Фосфор 1200 1650 1800 Магний 400 450 450 450 Железо 18 38 33 33 Цинк 15 20 25 25 Йод 0,15 0,18 0,2 0,2 Витамины С, мг 70 90 ПО НО А, мкг 800 1000 1200 1200 Е, мкг 8 10 12 12 Д, мкг 2,5 12,5 12,5 В1, мг 1,1 1,5 1,7 1,7 В2, мк 1,3 1,6 1,8 1,8 В6, мг 1,8 2,1 2,3 2,3 Ннацин, мг 14 16 19 19 Фолат, мкг 200 400 300 300 В12, мкг 3 3 4 4 Селен, мг 55 65 55 65 •' 196
Подбор дозы никотиновой кислоты производится следую- щим образом: если молока у матери хватает на первые два кормления ребенка, то перед третьим кормлением дается доза 0,05 г; если эта доза дает ощущение тепла в каком-либо участке тела, головы или конечностей, то на ней и следует остановиться, но если теплового эффекта не набшодается, то перед следующим кормлением назначается доза 0,75 г; если и при этом тепло не ощущалось, то доза перед следу- ющим кормлением увеличивается до 0,1 г, на чем и следует остановиться. II комплекс (назначается через 7-10 дней после 1 комплек- са, в случае его недостаточной эффективности): • пивные дрожжи - по 60 г 3 раза в день (или сухие по 1 чайной ложке 3 раза в день) или гефефитин по 1 таблетке 4 раза в день; • пантотенат кальция - по 1 таблетке 3 раза в день; • липоевая кислота - по 1 таблетке 3 раза в день; • аспаркам - по 1 таблетке 3 раза в день. Положительный лечебный эффект может быть получен при применении препаратов йода в виде 0,05% раствора йодида калия (по 1 чайной ложке 3 раза в день в течение 7-14 дней с уче- том индивидуальной Переносимости), млекаина-2000. С целью профилактики млекаин назначают по 5 гранул 1 раз в день за 30 минут до кормления, с целью лечения - по 5 гранул 2 раза в день до восстановления лактации. Для лечения гипогалакгии у матерей после преждевре- менных родов успешное применение находит церукал, который увеличивает продукцию молока, стимулируя секрецию пролак- тина. Лечение церукалом целесообразно начинать на 10-12 день после родов (после коррекции диеты матери, проверки техники сцеживания молока, безуспешных попыток добиться увеличения объема молока путем учащения сцеживаний, массажа молочных желез и других методов стимуляции лактации). Препарат церукал назначают внутрь по 1 таблетке 3 раза в день за 15-20 минут до еды в течение 7 дней. При необходи- мости через 10 дней можно провести повторный курс лечения церукалом. Следуег отметить, что во время приема препарата могут наблюдаться явления общей слабости или сонливости, которые быстро ликвидируются по окончании курса лечения. Однако женщинам, страдающим гипертонической болезнью и вегетососудистой дистонией по гипертоническому типу, назна- чать церукал не следует. 197
9.2.5. Осложнения, возникающие во время кормления ребенка грудью К осложнениям, возникающим во время кормления ребенка грудью и могущим послужить причиной гипогалактии, отно- сятся развитие лактостаза, появление трещин и ссадин сосков. Первичный лактостаз чаще всего возникает на 2-4 день после родов. В этом случае в рационе женщины следует ограничить потребление жидкости, особенно теплой, максимально часто прикладывать ребенка к груди. Если прилив молока наблюдается ночью, а ребенок в это время не пробуждается, рекомендуется провести сцеживание грудного молока. При выраженном лакто- стазе рекомендуется назначать: * однократное применение синэстрола - 300 тыс. ед.; * средства, уменьшающие вязкость молока: 25% раствор сернокислой магнезии - по 30 мл 2 раза в день, гипотиазид - по 0,1 (1 табл.) в день; • средства, повышающие эвакуационную способность мо- лочной железы: окситоцин - по 4-5 капель в нос и прозерин - по 0,015 (1 табл.) за 10 минут до кормления ребенка. При вторичном (воспалительном) лактостазе, когда бо- лезненные ощущения в груди сопровождаются повышением температуры до 38°С и выше, ознобом, указанное лечение сле- дует проводить в течение 2-3 дней в комплексе с противовоспа- лительной терапией. Такие явления чаще всего наблюдаются в первый месяц лактации, однако у женщин, страдающих масто- патией, они могут возникать в течение всего периода кормления ребенка грудью. Важно предупредить мать о необходимости в это время продолжать грудное вскармливание. Следует только ограничить в своем рационе еду и питье. Во время прикладыва- ния ребенка к больной груди надо производить массаж твердого болезненного участка в сторону ареолы, помогая ребенку рассо- сать застоявшееся молоко. Для профилактики ссадин и трещин сосков следует обращать внимание на глубину взятия ребенком соска (с обязательным захватом ареолы), на правильное гигие- ническое содержание груди, предохранение соска от механичес- кого раздражения бельем, одеждой, травмирования при отнятии ребенка от груди. Если соски слабые, легко травмируются и во время корм- ления ребенка появляются болезненные ощущения, для предуп- реждения развития трещин могут быть использованы накладки с витамином А в масле, шиповниковым, облепиховым или зве- робойным маслом, мазями календулы, арники, солкосерилом. Однако, прежде чем дать ребенку грудь, эти средства надо тща- тельно смывать. Между кормлениями грудь полезно некоторое 198
время держать открытой на воздухе. После кормления ребенка можно сцедить несколько капель молока, смазать ими сосок и дать подсохнуть. Это также сыграет предохраняющую роль, так как грудное молоко содержит защитные вещества. При возникновении трещин лучше в течение нескольких кормлений давать ребенку сцеженное грудное молоко, так как прикладывание ребенка к груди будет вызывать сильные болевые ощущения, приведет к спазмам и будет способствовать не увели- чению, а уменьшению лактации. Однако отлучать ребенка от труди более, чем на сутки, не следует. Ведь, привыкнув к легко доступно- му способу получения пищи, он может отказаться от груди. Для лечения трещин сосков можно рекомендовать примене- ние следующих препаратов: • галаскорбин - 2 чайные ложки растворить в 100 мл дистил- лированной воды, смочить салфетку и 3-4 раза в день обраба- тывать трещины сосков; • линимент синтомицина 5% - наносить на пораженные участки 1-2 раза в сутки, перед кормлением ребенка смывать; • лист эвкалипта - залить холодной водой, довести до кипения, кипятить в течение 15 минут, настаивать 2 часа и обрабатывать соски перед кормлением ребенка; • раствор хлорофиллипта масляного 2% - обрабатывать соски после кормления; • ' мазь «Ргорохо!» - смазывать соски при длительно неза- живающих трещинах 2 раза в день после кормления. 9.2.6. Суточный объем рациона в зависимости от возраста До года Ориентировочный суточный объём пищи объемным мето- дом (по Черни): 10 дней - 2 мес. -1/5 массы тела; 2 мес. - 4 мес. -1/6 массы тела; 4 мес. - 6 мес. - 1/7 массы тела. После введения первого прикорма суточный объём пищи составляет не более 1 литра. Возраст Объём рациона, мл 1 -1,5 г. 1000-1100 1,5-3 г. 1200-1500 3-5 лет 1400-1500 5-7 лет 1600-1800 7-11 лет 2000-2200 11-15 лет 2300-2500 199
9.2.7. Естественное вскармливание. Режим кормления Оптимальным видом питания для ребенка первого года жизни является вскармливание материнским молоком. К числу важнейших достоинств женского молока относятся: • оптимальный и сбалансированный уровень пищевых веществ; • высокая усвояемость пищевых веществ женского моло- ка организмом ребенка; • наличие в молоке широкого спектра биологически ак- тивных веществ и защитных факторов (ферментов, гормонов, иммуноглобулинов, лактоферрина, лейкоцитов и др.); • благоприятное влияние на микрофлору кишечника; • низкая осмолярность; • стерильность; • оптимальная температура. Женское молоко полностью соответствует особеннос- тям метаболизма ребенка и на ранних этапах оказывает по- ложительное влияние на рост, развитие, иммунологическую резистентность, интеллектуальный потенциал, поведенческие и психические реакции, обучаемость детей. В настоящее время следует признать большую эффектив- ность «свободного вскармливания», или иначе, вскармливания «по требованию ребенка», под которым понимают прикладыва- ние ребенка к труди столько раз и в такое время, в какое требует ребенок, включая, ночные часы. Частота кормления зависит от активности рефлекса новорожденного и массы тела при рож- дении. Новорожденный ребенок может «требовать» от 8 -10 до 12 и более прикладываний к груди за сутки. Длительность кормления может составлять 20 минут и более. К концу первого месяца жизни частота кормления обычно снижается (до 7-8 раз), а длительность кормления уменьшается. Ночные кормления при свободном вскармливании новорожденных детей не исключа- ются: от ночных кормлений ребенок должен отказаться сам. Свободное {рудное вскармливание способствует становлению оптимальной лактации и установлению тесного психо-эмоцио- нального контакта между матерью и ребенком, что очень важно для правильного эмоционального и нервно-психического разви- тия младенца. 9.2.8. Организация прикорма при естественном вскармливании Несмотря на несомненные достоинства материнского мо- лока, по мере роста ребенка необходимо введение в его рацион и других продуктов питания и блюд, обозначаемых термином «прикорм». 200
Необходимость расширения питания ребенка и дополнения материнского молока другими продуктами питания обусловлена следующими основными факторами: • необходимостью дополнительного введения в организм растущего ребенка энергии и ряда пищевых веществ, поступле- ние которых только с женским молоком на определенном этапе развития младенцев (с 4 -6 мес.) становится недостаточным; • целесообразностью расширения спектра пищевых ве- ществ рациона, в частности, за счет содержащихся в продуктах прикорма растительного белка, различных ipynn углеводов, растительных масел, микроэлементов, необходимых для даль- нейшего роста и развития ребенка; • необходимостью тренировки и развития пищеваритель- ной системы, жевательного аппарата и стимуляции моторной активности кишечника детей. Оптимальные сроки введения различных продуктов определяются физиолого-биохимическими особенностями раз- вития младенцев. К 3 месяцам жизни снижается повышенная проницаемость слизистой оболочки кишечника, отмечается созревание ряда пищеварительных ферментов, в 3-4 месяца фор- мируется достаточный уровень местного иммунитета кишечни- ка и созревают механизмы проглатывания полужидкой и твердой пищи (угасание «рефлекса выталкивания ложки»). Следует учитывать, что раннее введение прикорма может снижать частоту и интенсивность сосания, и, как следствие, выработку грудного молока. При таких условиях вводимый прикорм будет не столько дополнять грудное молоко, сколь- ко частично замещать его, что является физиологически неоправданным. В то же время, при введении первого прикорма позднее 6-7 месяцев, у ребенка могут возникнуть проблемы с адаптацией к пище более плотной консистенции, чем молоко. Таким образом, при достаточной лактации у матери ос- новной прикорм (овощное пюре, каша и др.) целесообразно вводить в возрасте 4-6 месяцев. До введения основных видов прикорма в рацион ребёнка вводятся фруктовые соки и пюре. Фруктовый сок следует вводить в рацион ребенка, находящегося на естественном вскармливании, не ранее 3-4 месяцев. Первым можно рекомендовать яблочный сок, обладающий невысокими аллергенными свойствами. Затем могут назначаться грушевый, сливовый, абрикосовый, персиковый соки, позднее - чернос- мородиновый, вишневый, и др. Кислые, и терпкие соки следует разводить кипяченой водой. Соки цитрусовых, малиновый, клубничный, томатный, принадлежащие к числу продуктов с высокой потенциальной аллергенностью, следует назначать с учетом индивидуальной переносимости и аллергологического 201
анамнеза, но не ранее 6 месяцев жизни ребенка. Это же отно- сится и к сокам из тропических и других экзотических фруктов (манго, гуава, пацайя и др.). Через 2 недели после введения в рацион соков и их хо- рошей переносимости в рацион ребенка можно ввести более плотную пищу.- фруктовое пюре. Ассортимент рекомендуемых пюре и последовательность их введения в рацион аналогичны описанным для соков. С 4,5 -5,5 месяцев в рацион ребенка можно вводить более густую пищу, которую и обозначают в нашей стране термином «прикорм». В качестве первого прикорма предпочтительнее на- значать овощное пюре. Введение овощного прикорма следует назначать с одного вида овощей (картофеля, кабачков), переходя затем к смеси овощей, с постепенным расширением ассорти- мента с использованием цветной капусты, тыквы, белокочанной капусты, моркови, позднее - томатов, зеленого горошка. Через 3-4 недели после введения овощного пюре может быть рекомендован злаковый прикорм (молочная канта). В ка- честве первого злакового прикорма следует использовать каши из безглютеновых злаков (рисовую, гречневую, кукурузную), поскольку раннее введение в рацион каш из злаков, содержащих глютен (манной, пшеничной, овсяной) может способствовать развитию у детей глютеновой энтеропатии. По показаниям, ког- да ребенок плохо набирает массу тела или имеется тенденция к изменению частоты и консистенции стула, целесообразно в качестве первого прикорма ввести кашу, а затем уже овощное пюре. С 5-6 месяцев в рацион ребенка вводится творог. Более раннее введение творога (как дополнительного источника белка) нецелесообразно, поскольку дети, находящиеся на естественном вскармливании, необходимое количество белка получают с жен- ским молоком. С 6 месяцев жизни в рацион детей можно ввести яичный желток. Более раннее введение желтка нередко приводит к воз- никновению аллергических реакций в связи с высокой сенсиби- лизирующей активностью данного продукта. Мясо в рацион ребенка рекомендуется вводить с 7 месяцев, начиная с мясного пюре, которое позднее заменяется фрика- дельками (8-9 мес.) и паровыми котлетами (к концу первого года жизни). С 8-9 месяцев ребенку 1-2 раза в неделю вместо мясного пюре можно рекомендовать рыбное пюре. С 7,5 - 8 месяцев в рацион ребенка вводится кефир и (или) последующие смеси - молочные смеси на основе коровьего молока с более низким, чем в коровьем молоке и кефире, со- держанием белка и оптимизированным жирно-кислотным и итаминным составом. Следует особо указать на необосно- ванность использования кефира и других неадаптированных 202
кисломолочных смесей в питании детей первых месяцев жизнг Это может вызвать нарушение кислотно-щелочного равновесия в организме ребенка и. оказать неблагоприятное воздействие на незрелые почки младенца. Примерная схема введения продук- тов прикорма в рацион детей, находящихся на естественном вскармливании, представлена в таблице 9.4. 9.2.9. Правила введения прикорма При введении прикорма следует твердо придерживаться определенных правил. Начинать введение любого нового про- дукта только тогда, когда ребенок не болен. Не начинать введе- ние прикорма в жаркую погоду и во время проведения профи- лактических прививок. Каждый новый продукт (блюдо) надо вводить постепенно, с небольших количеств (сок - с нескольких капель, пюре и кашу - с 1/2 чайной ложки), внимательно наблюдая за его переноси- мостью. При появлении симптомов плохой переносимости про- дукта (нарушение функции кишечника, аллергические реакции и др.) необходимо прекратить введение этого продукта и попы- таться вновь ввести его через некоторое время. При повторной негативной реакции от введения продукта следует отказаться и попытаться заменить его аналогичным (яблочное пюре - груше- вым, гречневую кашу - овсяной и т.п.). Прикорм следует давать детям до кормления грудью, с ложечки, а не через соску. Введение любого нового вида пищи следует начинать с одного продукта, постепенно переходя к смеси двух, затем и не- скольких продуктов данной группы. Например, введение соков начинать с яблочного, затем вводить смесь из двух соков (яб- лочного и грушевого), позднее из трех (яблочного, грушевого и черносмородинового) и т.д. Такие же правила соблюдаются при введении овощных пюре и молочных каш (постепенно переходя от одного вида овощей или злаков к их смеси). Это необходимо для выявления возможных аллергенных эффектов, что исключе- но при использовании их смеси. Следует особо подчеркнуть, что с учетом неблагоприят- ной экологической обстановки и недостаточно высокого са- нитарно-гигиенического уровня населения, основу прикорма детей первого года жизни должны составлять продукты и блюда промышленного выпуска, которые обеспечивают безопасность входящих в них компонентов и их строго заданный химический состав, соответствующий потребностям ребенка в основных пи- щевых веществах, включая витамины и минеральные вещества. К числу таких продуктов относятся: разнообразные консерви- рованные фруктовые, овощные и фруктово - овощные соки и пюре; сухие инстантные злаковые и злаково - молочные смеси (каши); мясные и мясо - растительные, рыбные и рыбо - расти- тельные пюре. 203
Таблица 9.4 Рекомендуемые сроки введения отдельных продуктов детям первого года жизни, находящихся на естественном вскармливании (Методические указания «Современные принципы и методы вскармли- вания детей первого года жизни», М., 1999г.) Наименование продуктов и блюд Возраст, месяцы 0-2 3 4 5 6 7 8 9-12 Фруктовый сок, мл - осветлен- ный - мякотный 5-30 40 -50 50-60 60 70 80 90-100 Фруктовое пюре, г гомогени- зированное 5-30 40-50 50-60 60 70 80 90-100 Овощное пюре, г 10-100 150 150 170 180 200 Молочная каша, г крупяная, злаковая - 50-100 150 150 180 200 Творог, г - 10-30 40 40 40 50 Желток, шт. - - 0,25 0,5 0,5 0,5 Мясное пюре, г - - - 5-30 50 60-70 Рыбное пюре, г - - - - 5-30 30-60 Кефир, мл - - - 200 200 400-500 Цельное молоко, мл 100* 200* 200* 200* 200* 200 Сухари, печенье, г - 3-5 5 5 10-15 Хлеб, г - - - 5 5 10 Растительное масло, г 1-3 3 3 5 5 6 Сливочное масло, г - - - 1-4 4 4 5 6 *Для приготовления блюд прикорма (овощное пюре, каши и др.)
9.2.10. Смешанное и искусственное вскармливание. Характеристика смесей Смешанное и, особенно, искусственное вскармливание назначается только в том случае, когда арсенал средств, направ- ленных на профилактику гипогалактии и стимуляцию лактации, оказывается неэффективным, и .восстановить полноценную выработку грудного молока не удается. Основу рационального искусственного вскармливания должно составлять использова- ние специализированных продуктов детского питания промыш- ленного выпуска, современных заменителей женского молока - адаптированных молочных смесей. Заменители женского молока могут быть сухие и жидкие (готовые к употреблению), пресные и кисломолочные. Смеси, предназначенные для вскармливания детей, должны быть максимально приближены (адаптированы) по составу (белковому, жировому, углеводному, витаминному, минеральному) к женскому молоку и соответствовать особен- ностям метаболизма ребенка первого года жизни. В соответст- вии с Директивой комиссии ЕЭС, все смеси подразделяются на две группы: 1 группа. Детские смеси для {рудных детей - это пищевые продукты, предназначенные специально для кормления трудных детей в течение первых 4-6 месяцев жизни и полностью обес- печивающие потребность указанной категории лиц в пищевых веществах (смотри таблицу 9.5). 2 группа. Детские смеси для последующих этапов вскар- мливания - это пищевые продукты, предназначенные специально для кормления детей старше 4 месяцев, они представляют собой основной, но неполный в суточном питании жидкий компонент все более разнообразного рациона данной категории лиц. Эти смеси не могут быть рекомендованы в качестве заме- нителя {рудного молока в течение первых 4-х месяцев жизни (смотри таблицу 9.6). В детских смесях не разрешается исполь- зовать кунжутное и хлопковое масло, а также жиры, содержащие более 8 % трансизомеров, и ингредиенты, включающие глютен. Не должно быть рекламы смесей для детского питания, выпуска купонов, дающих право на скидку, специальных распродаж для привлечения покупателя. Производители и распространители не должны снабжать вообще покупателей или беременных жен- щин, матерей или членов их семей этими продуктами бесплатно или по сниженным ценам как непосредственно, так и через орга- ны здравоохранения (родильный дом, детская больница, детская поликлиника). 205
206 Таблица 9.5 Сухие смеси для вскармливания здорового ребенка первого года жизни (Профилактическая меди- цинская помощь в детской поликлинике. Под ред. д.м.н. HJ1. Черной - Ярославль, 1999г.) № Наименование смеси (страна изготовитель) Особенности смеси Содержание основных пищевых веществ и энергии Белки Жиры Угле- воды Железо Ккал . 1. Импресс (Россия/ Герма- ния) Приготовлена на сухом обезжиренном коровьем моло- , ке. Назначается с рождения до 12 мес. 1,7 3,5 7,7 0,3 68,6 2. Микамилк (Рос- сия) Приготовлена на сухом обезжиренном коровьем Молоке с добавлением деминерализированиой молочной сыво- ротки. Углеводы в виде лактозы и декстринмальтозы. 1,7 2,9 8,4 0,7 66,6 3. Нутрилак 1 (Рос- сия) Приготовлена на цельном коровьем молоке с добав- лением деминерализированиой молочной сыворотки. Содержит карнитин, таурин, лактозу, декстринмальтозу. Назначается с 0 до 6 мес. 1,7 3,7 7,2 0,5 68,7 4. Нутрилон (Гол- ландия) Приготовлена на сухом обезжиренном коровьем молоке с добавлением деминерализированиой молочной сыво- ротки, добавлен биотип, таурин, 1,4 3,6 7,1 0,5 66,0 5. Фрисолак (Голландия) Приготовлена на сухом обезжиренном коровьем молоке с добавлением деминерализированиой молочной сыво- ротки. Содержит таурин, бета-каротин. Назначается с 0 до 6 мес. 1,4 3,5 7,4 0,62 67,0
207 № Смесь (страна- изготовитель) Особенности смеси Содержание основных пищевых веществ и энергии Белки Жиры Угле- воды Железо Ккал 6. Энфамил 1 (Гол- ландия/ США) Приготовлена на сухом обезжиренном коровьем моло- ке, добавлен биотип, таурин. Назначается с рождения до 6 мес. 1,5 3,7 7,0 0,8 67,6 7. Энфамил (Голла- ндия /США) См. п.6, назначается с 0 до 12 мес. 1.5 3,7 7,0 0,3 67,6 8. Мамекс (Дания) Приготовлена на цельном коровьем молоке с до- бавлением деминерализированной молочной сы- воротки. Добавлен холин, таурин, инорзитол. На- значается до 12 мес. 1,6 3,5 7,3 0,77 66,6 9. Бона (Финлян- дия) Приготовлена на цельном коровьем молоке с до- бавлением деминерализированной молочной сы- воротки. Добавлен холин, таурин, инорзитол. Назначается с 0 до 12 мес. 1,5 3,5 7,3 0,73 67,0 10. Пилтти (Фин- ляндия) См. п. 9. 1,5 3,5 7,0 0,7 65,0 И. Туттели (Финляндия) См. п.9. 1,6 3,4 7,3 0,8 68,0 12. Нан (Швейцария) Приготовлена на цельном коровьем молоке с до- бавлением деминерализированной молочной сы- воротки. Добавлен холин, таурии, инорзитол. Назначается с 0 до 12 мес. 1,6 3,4 7,4 0,81 67,0
Смесь (страна изготовитель) Особенности смеси Содержание основных пищевых веществ и энергии Белки Жиры Угле- воды Железо Ккал 13. Сноу Бренд (Япония) Приготовлена на сухом обезжиренном коровьем молоке с добавлением деминерализированной молочной сыворот- ки. Содержит таурин. Назначается с 0 до 12 мес. 1.8 3,5 7,1 0,78 68,0 14. Ням-ням (Франция) Приготовлена на сухом обезжиренном коровьем молоке с добавлением деминерализированной молочной сыворот- ки, содержит таурин. Назначается с 0 до 12 мес. 1.6 3,8 7,6 0,7 71,0 15. Симитак (США) См.п. 1., содержит таурин. 1,5 3,6 7,3 0,15 67,6 16. Несхожем (Швейцария) См.п. 1содержит таурин. 1,7 3,4 7.4 0,8 67,0 17. Пикомил-1 (Словения) См.п.З., содержит таурин. 1,5 3,6 7,1 0,8 67,0 18 Хайнц (Чехия, США) См.п.5., содержит таурин, холин. 1,8 3,5 7,7 0,83 69,8 19. Хумана-1 (Гер- мания) См.п.5., содержит таурин, холин, инозитол. 1,4 3,7 7,5 0,69 69,0 20. Пре-ХиПП (Авс- трия) См.п.5, 1,5 3,2 7,7 0,7 65,0 21. ХиПП-1 См.п.5. Назначается с 0 до 6 мес. 1,4 3,2 7,7 0,7 65,0 23. Бэби-Дапо-1 (Дания) См.п.З. 1,5 3,3 7,3 0,9 66,0 24. Галия-1 (франция) См.п. 5, содержит таурин. 1,6 3,6 7,2 0,78 67,0
209 Таблица 9.6 Сухие молочные смеси - «последующие формулы» - для вскармливания здоровых детей с возраста 5 -6 месяцев жизни. (Профилактическая медицинская помощь в детской поликлинике) Смесь (страна изготовитель) Особенности смеси Содержание основных пищевых веществ и энергии Белки Жиры Угле- воды Железо Ккал 1. Нутрилак-2 (Россия) Смесь на сухой молочной основе, частично обезжиренная с добавлением деминерализированиой молочной сыворот- ки, сливок, смеси растительных масел, лактозы, декстрин- мальтозы. Содержит таурин, карнитин. 1,6 ,3,7 7,3 0,9 68,7 Бэбибум-2 (Франция) Смесь на сухой молочной основе, обезжиренная с до- бавлением деминерализированиой молочной сыворотки, пальмового и соевого масла,'лактозы, декстринмальтозы, смеси витаминов и микроэлементов. 2,0 3,3 7,4 0,95 67,5 3. Г а л и я - 2 (Франция) Смесь на сухой молочной основе, частично обезжиренная, с введением растительных масел, лактозы, сахарозы, вита- минов, микроэлементов. 2,5 3,2 8,3 1,4 72,0 4. Нутрилон-2 (Голландия) См.п.З. Особенность: введены деминерализиро- ванная молочная сыворотка, сливки, кукурузная патока. 2.8 2,9 8,6 1,3 72,0 5. Фрисомел (Голландия) См.п.З. Введена деминерализироваггная молочная сыво- ротка. 2,2 3,2 8,6 1,1 73,0
210 6. Энфамил-2 (Голландия/ США) См.п.З. Особенность: введена деминерализированная мо- лочная сыворотка, содержит пальмовое, соевое, кокосовое масло, кукурузный сироп, таурин. 2,2 3,0 » 8,0 1,2 67,8 7 Пикомил-2 (Словения) См. п. 5. 2,5 2,8 6,9 1,1 62,0 8. Хайнц для детей с 6 мес. (Чехия/ США) См.п 1. особенность: содержит таурин. 2,2 3,7 8,1 1,3 75,0 9. ХиПП-2 (Авс- трия) См.п.З. 2,3 3,6 1,3 1,0 71,0 10.. Хумана-2 (Гер- мания) См.п.2. Особенность: содержит кукурузный крахмал. 1,8 3,6 8,9 0,77 75,0 Таблица 9. 7 Сухие молочные смеси, предназначенные для питания детей в возрасте от 1 года до 3 лет (Профилактичес- кая медицинская помощь в детской поликлинике. Под ред. д.м.н. НЛ. Черной - Ярославль, 1999г.) № Смесь (страна изготовитель) Особенности смеси Содержание основных пищевых веществ и энергии Белки Жиры Углеводы Железо Ккал 1. Нидо (Швей- цария) Сухое цельное коровье молоко, лецитин, витамины А и Д. 3,3 3,6 4,9 - 66,0 2. Пиколак (Словения) Сухое цельное коровье молоко, витамин С, железо. 3,2 3,2 5,0 1,3 63,0 3. Энфамил Юниор (США) Сухое цельное и обезжиренное коровье молоко, смесь растительных масел (пальмового, соевого, кукурузного и кокосового), лецитин сои, кукурузный сироп, смесь витаминов, микроэлементов. 3,4 1,7 7,0 1,2 67,6
Таблица 9.8 Детские смеси с низкой и очень низкой степенью адаптации (Профилактическая медицинс- кая помощь в детской поликлинике. Под ред. д.м.н. Н.Л. Черной - Ярославль, 1999г.) № Смесь (страна-изгото- витель) Особенности смеси Содержание основных пищевых ве- ществ и энергии Белки Жи- вы Угле- воды Железо Ккал 1 Антамил (Гер- мания) Приготовлена и сухого цельного из обезжиренного коровьего молока, деминерализованной молочной сыворотки. Имеет низ- кую степень адаптации. Назначается с 2-3 мес. 1,9 3,5 8,9 0,7 75,0 Виталакт (Укра- ина) Приготовлена из цельного коровьего молока, декальцинирован- ной молочной сыворотки. Имеет низкую степень адаптации. Назначается с 3 мес. , 2,3 3,6 8,3 0,23 75,0 Детолакт (Укра- ина) Приготовлена из сухого обезжиренного коровьего молока. Име- ет низкую степень адаптации. Назначается с рождения. 1,7 3,3 '6,5 1,2 65,0 4. Малютка (Рос- сия) См.п.З Имеет очень низкую степень адаптации. Назначается с рождения до 2-х мес. 1,8 3,5 7,2 0,7 70,0 5. Малыш (Россия) См.п.З. Имеет очень низкую степень адаптации. Назначается с 3-х мес 2,15 3,8 7,86 1,05 78,0 6. Милазан (Гер- мания) См.п.З. Назначается с 3-4 мес. 1,0 3,8 6,2 1,0 70,0 7. Милумил (Гер- мания) См.п.1. 2,0 3.3 9,0 0,7 74,0 8. Солнышко (Ук- раина) Приготовлена из сухого цельного коровьего молока, содержит кукурузную патоку. Имеет низкую степень адаптации. Назнача- ется с рождения. 1,7 3,5 6,9 0,65 68,0 9. Хумана 2 Дли- тельное питание (Германия) Приготовлена из сухого обезжиренного коровьего молока, деминерализованной молочной сыворотки, содержит таурин. Низкая степень адаптации. Назначается с 3-4-мес. 1,5 3,7 8,2 0,73 72,0
9.2.11. Организация смешанного и искусственного вскармли- вания Режим питания при смешанном вскармливании остается свободным. Необходимо только контролировать количество молока у матери (с помощью контрольного взвешивания) и не- достающий объем компенсировать смесями. При этом докорм следует давать только после предварительного прикладыва- ния ребенка к обеим грудям, даже при минимальном количес- тве молока у матери. Если объем докорма невелик, то его целе- сообразнее давать с ложечки, так как более легкое поступление смеси через соску способствует отказу ребенка от груди.-При большом объеме докорма можно пользоваться бутылкой с до- статочно упругой соской с мелкими отверстиями на конце. При искусственном вскармливании детей первых месяцев жизни, как правило, рекомендуется 6-7 разовое кормление - через 3 или 3,5 часа с 6,5-6-часовым ночным перерывом (соот- ветственно). После введения первого прикорма (с 4,5 до 5 мес.) ребенок может быть переведен на 5-разовое кормление. Однако, с учетом индивидуальных особенностей ребенка, число кормлений может изменяться. Например, если ребенок не съедает предлагаемый объем в течение одного кормления, он требует более частого кормления меньшими порциями. Прин-цип «свободного» вскармливания, т.е. максимальный учет желаний ребенка, должен быть использован и при искусст- венном вскармливании. Введение продуктов и блюд прикорма детям, находящимся на смешанном и искусственном вскармливании, мало отличается от схемы введения прикорма при естественном вскармливании (см. таблицу 9.9). Однако, при необходимости отдельные виды прикорма могут'быть введены в более ранние сроки. Это обус- ловлено тем, что дети, находящиеся на искусственном вскарм- ливании, получают в составе заменителей женского молока значительное количество «чужеродных» пищевых веществ, что ведет к известной адаптации к «чужеродному» питанию. Соки и фруктовое пюре по индивидуальным показаниям могут быть введены не с 3 и 3.5 мес, соответственно, а раньше - с 1,5-2 мес. По показаниям, о которых говорилось ранее, первым может быть введен не овощной, а злаковый прикорм. Кефир и другие цельные неадаптированные кисломолочные продукты могут быть введены в рацион с 6-7 месяцев. Вместо коровьего молока так же, как и при естественном вскармливании, предпочтитель- нее использовать «последующие» смеси. 212
Таблица 9. 9 Рекомендуемые сроки введения отдельных продуктов детям первого года жизни, находящихся на искусственном вскармливании (Приложение № 7, Методические указания «Современные при- нципы и методы вскармливания детей первого года жизни», М., 1999г.) Наименование продук- тов и блюд Возраст, месяцы 0-2 3 4 5 6 7 8 9-12 Адаптированная мо- лочная смесь 1 800 - 900 800-900 800-900 700 400 300 - 400 200-400 200-400 Фруктовый сок, мл-ос- ветленный-мякотный 5-30 40-50 50-60 60 70 80 90-100 Фруктовое пюре, г - гомо- генизированное - протертое 5-30 40-50 50-60 60 70 80 90.-100 Овощное пюре, г - 150 150 170 180 180-200 Молочная каша, г крупя- ная злаковая - 50-100 150 170 180 180-200 Творог, г - 40 40 40 40 40 - 50. Желток, шт. - - 0,25 0,5 0,5 0,5 Мясное пюре, г - - 5-30 “50- 50 60-70 Рыбное пюре, г - - - - 5-30 30-60 Кефир, мл - - 200 200 200 - 400 200 - 400 Цельное молоко, мд 100* 200* 200* 200* 200 200 Сухари, печенье», г - 3-5 5 5 10 10-15 Хлеб, г - - - 5 5 10 Растительное масло, г 1-3 3 5 5 5 6 Сливочное масло, г - Г“ 1.4 4 5 5 6
9.2.12. Оценка адекватности питания. Показания к расчету питания Основными показателями адекватности питания ребенка являются: спокойное поведение, хороший сон, активное бодр- ствование, положительный эмоциональный тонус; прибавки в массе и длине тела соответствуеют средним возрастным норма- тивам; нормальные показатели нервно-психического развития; состояние эйтрофии. Ревизия питания и, при необходимости, его коррекция проводятся: недоношенным детям, рожденным от многоплод- ной беременности; родившимся с малой массой тела, а также более 4,0 кг; при раннем переводе на смешанное и искусственное вскармливание (до 4-х мес); при несбалансированном питании; детям из группы высокого риска по хроническим расстройствам питания; детям часто и длительно болеющим. Расчет питания по фактически съеденной пище проводит- ся медицинской сестрой кабинета по воспитанию здорового ребенка. Для выполнения расчета питания медицинская сестра получает сведения от родителей о съеденной пише ребенка за прошедшие 2-3-е суток и среднесуточные объемы питания зано- сит в «лист расчета питания». Результаты расчета питания доводятся до участкового врача, который и решает вопрос о необходимости коррекции питания ребенка. Все изменения в режиме и меню фиксируются также в «листе расчета питания» и доводятся патронажной сестрой участка до родителей ребенка. Расчет питания и коррекцию пи- тания не следует проводить детям, родившимся доношенными, получающим рациональный стол и имеющим нормальную трофику. Схема написания эпикриза по коррекции питания 1. Возраст ребенка. 2. Диагноз. 3. Масса ребенка при рождении. 4. Масса ребенка настоящая. 5. Вид вскармливания: Е - естественное, С - смешанное, И - искусственное. 6. Масса долженствующая: Мд = Мр + прибавки по месяцам. 7. Определить % отклонения от нормы. 8. Рассчитать суточный объем пищи по Черни. 9. Определить разовый объем: Объем суточный: число кормлений. 10. Расчет ингредиентов. 11. Коррекция питания. 12. Меню ребенка на 1 день: расписать часы, состав, количество пищи. 214
Наименование блюд Количество Белки Жиры Углеводы Ккал Всего: На 1 кг веса Физиолог. Норма На 1 кг веса Дефицит на 1 кг веса Дефицит об- щий 9.2.13. Пример расчета и коррекции питания ребенка, на холящегося на искусственном вскармливании Ребенок в возрасте 5 месяцев находится на искусственном вскармливании. Масса тела при рождении 3400 г, в возрасте 5 мес. - 7000 г (соответствует возрасту). Получает адаптиро- ванную молочную смесь «Хайнц» (для детей с рождения) в количестве 950 мл (по 190 мл 5 раз в день), 50 мл фруктового сока и 30 г фруктового пюре. Общий объем суточного рациона питания ребенка - 1060 мл, что составляет, примерно, 1/7 массы его тела (7000: 7 = 1000 л), т.е. соответствует рекомендуемому. Химический состав смеси «Хайнц»: белок 1,8 г, жир - 3.5 г, уг- леводы - 7,7 г, энергетическая ценность - 70 ккал/ на 100 мл вос- становленного продукта. Сопоставление фактического и рекомендуемого потребле- ния пищевых веществ ребенком («расчет питания»). 215
Показатели Белки, г Жиры, г Угле- воды, г Калорий- ность, ккал Смесь «Хайнц» 17,1 33,3 73,2 665 Сок «Яблоко с черешней» 7,0 28 Детские консервы «Пюре из смеси фруктов» 0,2 0,2 4,5 20 Фактическое суммарное (за сутки) потребление пищевых веществ и энергии 17,3 33,5 84,7 713 Фактическое потребление пищевых веществ и энергии на 1 кг массы тела 2,5 4,8 12,1 102 Физиологическая потребность на 1 кг массы тела 2,6 6,0 13,0 115 Дефицит на 1 кг массы тела 1,2 Дефицит общий 8,4 Заключение: Питание, получаемое ребенком, полностью удовлетворяет его потребность в белке, содержит близкое к норме количество углеводов, но недостаточно по уровню жира, дефицит которого составляет 20 %. Это связано с отсутствием в рационе овощного пюре и растительного масла, которые ребенок должен получать с 4,5 месяцев. При назначении ребенку пюре из овощей с растительным маслом (4 г) он получит белка 1,0 г, жира - 6.2 г, углеводов - 5,0 г, что обеспечит полную коррекцию рациона. Коррекция питания: Показатели Бел- ки, г Жи- ры, г Угле- воды, г Калорий- ность, ккал Фактическое суммарное (за сутки) потребление пищевых веществ и энергии 17,3 33,5 84,7 713 Пюре из овощей 1,0 2,2 5,0 64 Растительное масло - 4,0 - 16 Фактическое суммарное (за сутки) пот- ребление пищевых веществ и энергии после коррекции 18,3 39,7 89,7 793 Фактическое потребление пищевых веществ и энергии иа 1 кг массы тела после коррекции 2,7 5,6 12,8 113 Физиологическая потребность на 1 кг массы тела 2,6 6,0 13,0 П5 216
Меню ребенка: 6.00. - смесь «Хайнц» 220 мл 10.00 - смесь «Хайнц» 220 мл 14.00 - овощное пюре 150,0 + раст. масло 4 г + фруктовый сок 50 мл 18.00 - смесь «Хайнц» 220 мл + фруктовое пюре 50,0 22.00 - смесь «Хайнц» 220 мл 9.2.14. Среднесуточные нормы физиологических потреб- ностей в пищевых веществах и энергии для детей первого года жизни Таблица 9.10 Среднесуточные нормы физиологических потреб- ностей в пищевых веществах и энергии для детей пер- вого года жизни (Методические указания «Современные принципы и методы вскармливания детей первого года жизни», М., 1999г.) Пищевые вещества Возраст, мес. 0-3 4-6 7-12 Белки на кг массы тела, всего * В т.ч. животного 2,2 2,6 2,9 происхождения 2,2 2,5 2,3 Жиры на кг массы тела, всего 6,5 6,0 5,5 В т.ч. линолевая кислота 0,7 0,7 0,7 Углеводы на кг массы тела, всего 13 13 13 Суточная потребность в витаминах и микроэлементах: Кальций, мг 400 500 600 Фосфор, мг 300 400 500 Магний, мг 55 60 70 Железо, мг 4 7 10 Цинк, мг 3 3 4 Йод, мкг 40 40 50 Аскорбиновая кислота, мг 30 35 40 Витамин А, мкг ретинолового эквивалента 400 400 400 Витамин Е, мкг токоферолового эквивалента 3 3 4 Витамин Д, мкг 10 10 10 Витамин Р 1, мг 0,3 0,4 0,5 Витамин В 2, мг 0,4 0,5 0,6 Витамин В 6, мг 0,4 0,5 0,6 Витамин РР, мг 5 6 7 Витамин 12, мкг 0,3 0,4 0,5 Фолат, мкг 40 40 60 Ккал 115 115 ПО Примечание: величины потребностей в белке даны для вскармли- вания детей материнским молокам или детской смесью с биологической ценностью белкового компонента более 80 %. При вскармливании мо- лочными продуктами с биологической ценностью менее 80% указанные величины необходимо увеличить на 20 -25 %. 217
9.2.15 Рецептура и способы приготовления блюд для детей первого года жизни (К.С. Ладодо, Л.В. Дружинина, 1994г.) Сок из свежих яблок. Свежие яблоки без пятен вымыть, обдать кипятком, очистить, натереть на терке, переложить в сте- рильную марлю, слаженную вдвое, отжать сок ложкой нержаве- ющей стали; можно воспользоваться соковыжималкой. Яблоко -100 г. Выход - 50 мл. Сок из моркови. Морковь тщательно вымыть щеткой, очис- тить, обдать кипятком, натереть на мелкой терке, выжать сок с помощью ручной соковыжималки или через стерильную марлю вперекрутку. Если морковь недостаточно сладкая, можно доба- вить немного сахарного сиропа. Морковь - 100 г. Выход - 40 мл. Пюре из яблок (груш). Спелые, без пятен яблоки (груши) тщательно вымыть, обдать кипятком, снять тонким слоем кожицу, натереть на мелкой терке. Яблоки (груши) - 50 г. Выход - 40 - 45 г. Пюре из разных овощей. Разные овощи (морковь, капусту, тыкву, свеклу, репу) промыть щеткой, очистить, нарезать, поло- жить в кастрюлю с небольшим количеством воды, тушить под крышкой, следя за тем, чтобы на дне кастрюли все время была вода (доливать только кипяток), довести до полуготовности, добавить очищенный крупно нарезанный картофель и тушить до готовности. Горячие овощи протереть через сито, добавить горячее молоко, немного посолить, хорошо взбить, довести до кипения. В готовое пюре добавить растительное масло. Овощи разные - 80 г, картофель - 20 г, молоко - 25 мл, растительное мас- ло - 3 г. Выход - 100 г. Картофельное пюре. Картофель тщательно вымыть, очис- тить, отварить до готовности в небольшом количестве воды, протереть в горячем виде через сито, хорошо взбить, добавить горячее молоко, немного соли, довести до кипения. В готовое пюре добавить растительное масло. Картофель - 100 г, молоко - 40 мл, растительное масло -3 г. Выход-100 г. Каша манная 5%-ная. В кипящую слегка подсоленную воду тонкой струйкой всыпать просеянную манную крупу, варить на слабом огне при помешивании 15-20 минут, добавить горячее молоко, сахарный сироп и довести до кипения. В готовую кашу добавить сливочное масло. Манная крупа - 5 г, молоко - 50 мл, вода - 80 мл, сахарный сироп - 3 мл, масло сливочное - 3 г. Выход - 100г. Каша манная 10%-ная. Вскипятить воду с половиной порции молока, всыпать просеянную манную крупу, варить на слабом огне при постоянном помешивании 15 -20 минут, немно- го посолить, добавить сахарный сироп, оставшееся подогретое молоко, довести до кипения. В готовую кашу добавить сливоч- ное масло. Манная крупа - 10 г, молоко - 100 мл, вода - 25 мл, сахарный сироп - 3 мл, масло, сливочное - 3 г. Выход - 100 г. Каша протертая гречневая. В кипящую воду при помеши- вании всыпать предварительно перебранную и промытую греч-
невую крупу, варить на слабом огне в течение часа. Разваренную кашу протереть через сито, добавить горячее молоко, немного соли, сахарный сироп и при помешивании кипятить еще 2-3 минуты. В готовую кашу добавить сливочное масло. Гречневая крупа - 10 г, молоко - 100 мл, вода - 30 мл, сахарный сироп - 3 мл, масло сливочное - 3 г. Выход -100 г. Каша рисовая с фруктовым пюре. В кипящее молоко при непрерывном помешивании влить разведенную в холодной воде рисовую муку, варить 5 минут, в конце варки немного посолить, добавить сахарный сироп, фруктовое пюре, довести до кипения. В готовую кашу добавить сливочное масло. Рисовая мука - 10 г, молоко - 100 мл, вода - 20 млт сахарный сироп - 3 мл, фруктовое пюре - 30 г, масло сливочное - 3 г. Выход - 130 г. Пюре мясное. Мясо нарезать небольшими кусочками, за- лить водой и тушить до мягкости. Остывшее мясо провернуть дважды через мясорубку, затем протереть через мелкое сито, до- бавить бульон, немного посолить, довести до кипения, добавить сливочное масло, тщательно перемешать, снять с огня. Мясо говяжье - 40 г, вода - 50 мл, масло сливочное - 3 г. Выход - 50 г. Котлеты из мяса паровые. Мясо пропустить через мясо- рубку, смешать с размоченным в холодной воде хлебом и еще раз пропустить через мясорубку, добавить немного соли, тщательно взбивать, добавляя холодную воду. Из полученной массы сфор- мировать котлеты, уложить их в один слой в посуду, залить напо- ловину бульоном и тушить под крышкой в духовке до готовности (примерно 30-40 мин.). Мясо говяжье - 50 г, вода - 30 мл, хлеб пшеничный - 10 г. Выход: 50 г. Суфле из курицы. Мякоть куриного мяса пропустить через мясорубку, немного посолить, добавить сырой желток, молоко, тщательно перемешать, выложить на сковороду, смазанную мас- лом, и запечь в духовке в течение 30 - 35 мин. Куриное мясо - 60 г, молоко - 30 мл, желток - 1/4 шт., масло сливочное - 2 г. Выход -50 г. Творог кальцинированный. К холодному пастеризован- ному или кипяченому молоку добавить, молочнокислый кальций или раствор хлористого кальция. Молоко размешать, нагреть до кипения, после чего сразу же снять с огня и охладить до ком- натной температуры для лучшего отделения сыворотки. Полу- ченный пресный творог откинуть на сито, покрытое стерильной (прокипяченной) марлей, отжать массу и поместить в стериль- ную (прокипяченную) баночку. Хранить в холодильнике не бо- лее 24 часов. Молоко - 600 мл, молочнокислый кальций - 2,5 г (или хлористый кальций 6 мл 20%-ного раствора). Выход-100 г. Творог кислый. Кефир вылить с эмалированную посуду и поставить на самый маленький огонь, когда образуется сгусток, откинуть на стерильную марлю, дать стечь сыворотке. Хранить в холодильнике не более 24 часов. Кефир - 600 мл. Выход - 100 г. 219
9.2.16. Организация питания детей от 1 года до 17 лет Питание детей в возрасте от 1 года до 17 лет базируется на тех же принципах сбалансированного питания, что и для детей первого года жизни. При этом важное значение приобретает режим питания ребенка с учетом пребывания его в детском об- разовательном учреждении. Дети, находящиеся в дошкольных учреждениях 9-10 часов, получают 3-х разовое питание, обеспе- чивающее 75-80 % суточного рациона, при этом завтрак должен составлять 25 % суточной калорийности пищи, обед - 35-40 %, полдник - 15 - 20 %. Дети, находящиеся в дошкольном учреждении 12 часов, получают 4-х разовое питание, при этом калорийность полдника не превышает 10-12 %, а ужина 20-25 %. При круглосуточном пребывании в дошкольном учреждении ребенок получает 4-х разовое питание и дополнительно в полдник фрукты. Так как многие родители забирают детей до ужина, в группах детей с 12 - часовым пребыванием возможен 3-х разовый прием пищи. При этом калорийность полдника увеличивается на 20-25 %. На «уплотненный» полдник выдается горячее блюдо из овощей или творог. Такое питание обеспечивает реализацию 80 % калорий- ности суточного рациона. Одновременно для организации пре- емственности в питании детей в ДОУ и дома следует рекомендо- вать для родителей меню на вечернее время. Для всех детей школьного возраста рекомендуется 4-х крат- ный прием пищи. При составлении рациона питания школьников необходимо следить за правильным распределением продуктов и калорийности пищи в течение суток. В первую половину дня целесообразно включать продукты питания, богатые белком, т.к. в это время ребенок наиболее активен и максимально расходует энергию. Калорийность завтрака должна составлять 25 % общей калорийности. В состав обеда следует включать овощи, в том числе сы- рые, фруктовые соки, высококалорийные.мясные и рыбные блюда. Калорийность обеда должна составлять 35 - 40 % от всей суточной калорийности. Ужин обычно состоит из молочных, крупяных, овощных, творожных и яичных блюд. На ночь при повышенных нагрузках рекомендуется дать стакан кефира с бу- лочкой. Калорийность ужина составляет 25 %. Второй завтрак, если ребенок учится в первую смену, или полдник для детей второй смены составляет по калорийности 10-15%. 220
9.2.17 Потребность детей раннего, дошкольного и школьного возраста в основных пищевых веществах и энергии в сутки Таблица 9.11 Потребность детей раннего, дошкольного и школьного возраста в основных пищевых веществах и энергии сутки (нормативы утверждены Главным государственным санитарным врачом 08.05.91 г., № 5786-91) Пищевые вещества Возраст в годах 1-3 4-6 7-10 11 13 14 17 М д М д Белки, в т.ч. живот- ные 53 68 77 90 82 98 90 37 44 46 54 49 59 54 Жиры, в т.ч. расти- тельные 53 68 79 92 84 100 90 ' 5-10 11 16 19 17 20 18 Углеводы 212 272 335 390 355 425 360 Минеральные вещества: Кальций, мг 800 900 1100 1200 1200 1200 1200 Фосфор, мг 800 1350 1650 1800 1800 1800 1800 Железо, мг 10 10 12 15 18 15 18 Магний, мг 150 200 250 300 300 300 300 Цинк, мг 5 8 10 15 12 15 12 Иод, мг 0,06 0,07 0/10 0,10 0,10 0,13 0,13 Витамины: В1, мг 0,8 0,9 1,2 1,4 1,3 1,5 1,3 В2, мг 0,9 1,0 1,4 1,7 1,5 1,8 1,5 В 6, мг 0,9 1,3 1,6 1,8 1,6 2,0 1,6 В 12, мг 1,0 1,5 2,0 3,0 3,0 3,0 3,0 РР, мг 10 И 15 18 17 20 17 С, мг 45 50 60 70 70 70 70 А, ME 450 500 700 1000 800 1000 800 Е,МЕ 5 7 10 12 10 15 12 Фолат, мкг 100 200 200 200 200 200 200 Д, ME 400 100 100 100 100 100 100 Ккал 1540 1970 2300 2750 2500 300 2600 221
9.2.18. Объем блюд в граммах на день для детей ясельного и дошкольного возраста Таблица 9.12 Объем блюд в граммах на день для детей ясельного и до- школьного возраста (К.С. Ладодо, Л.В. Дружинина, 1994г.) Наименование блюда Объем порции (г, мл) для детей 1г.- 1 г.6 мес 1 г.6 мес- 3 г. 3-5 лет 5-7 лет Завтрак 1. Каша или овощное блюдо. 150 150 200 200 2. Мясное, рыбное блю- до, омлет. 50 . 60 60 70 3, Кофе, молоко. 100 100 150 200 Обед 1. Салат из сырых ово- щей. 20 30 40 50 2. Суп, бульон. 50 100 100 150 3. Мясное, рыбное блю- до. 50. 60 70 80 4.Гарнир. 70 100 130 150 Сок, компот, кисель. 100 100 130 150 Полдник 1. Кефир, молоко. 150 200 200 200 2. Булочка. 20 30 40 50 3. Свежие фрукты. 100 100 150 200 Ужин 1. Овощное блюдо, каша. 150 200 200 250 2. Молоко, кефир. 150 150 200 200 ‘ Суточный объем пищи 1000-1200 1200-1400 1750-1850 1900-2100 222
9.2.19. Рекомендуемый объем порг'ий для детей школьного возраста Таблица 9.13 Рекомендуемый объем порций для детей школьного возраста (К.С. Ладодо, Л.В. Дружинина, 1994г.) Наименование блюда Возраст детей, лет 7-10 10-14 14-17 Завтрак Каша, овощное блюдо 250 300 350 Яичное, творожное, мясное, рыбное блюдо 100 130 150 Салат овощной 70 100 120 Кофе, чай, молоко 200 250 250 Обед Салат, закуска 80 100 120 Первое блюдо 250 350 450 Блюдо из мяса, рыбы, птицы 100 130 150 Гарнир 150 200 250 Напиток 200 ,250 250 Мусс, желе 150 200 200 Полдник: Кефир, молоко 200 250 250 Булочка(печенье) 90 (30) 100 (50) 100(50) Блюдо из творога, крупы, овощей 120 150 200 Свежие фрукты 250 300 350 Ужин: Овощное, творожное блюдо, каша 250 300 350 Молоко, кефир 200 250 250 Свежие фрукты 150 200 250 9.2.20. Примерный суточный набор продуктов для детей < Таблица 9.14 Суточный набор продуктов для детей в зависимости от возраста (г/сутки) (К.С. Ладодо, Л.В. Дружинина, 1994г.) Продукт Возраст, лет 1-3 3-7 • 7-10 11-13 14-17 ЮНОШИ девушки Молоко 600 500 500 500 600 500 Творог 50 50 40 45 60 50 Сметана 5 15 15 15 20 . 15 Сыр 1 15 10 10 20 15 Мясо 85 100 140 170 220 200 Рыба 25 50 40 50 70 60 Яйцо, шт. 0.5 0.5 1 1 1 1 223
Продукт Возраст, лет 1-3 3-7 7-10 11-13 14-17 лет юноши девушки Хлеб: - ржаной 60 60 70 100 150 100 - пшеничный ПО ПО 150 200 250 200 Крупы, макароны 30 45 45 50 60 50 Мука пшеничная 16 25 25 30 35 30 Сахар 50 55 60 65 80 85 Кондитерские из- делия 7 10 10 15 20 15 Маслосливочное 17 25 25 30 40 30 -растительное 6 9 10 15 20 15 Картофель 150 220 200 250 300 250 Овощи разные 200 250 275 300 350 320 Фрукты: - свежие 130 150 150-300 150-500 150-500 150-500 -сухие 10 15 15 20 25 25 Э.2.21. Основные источники белка Таблица 9.15 Основные источники белка (К.С. Ладодо, Л.В. Дружинина, 1994г.) Продукт Содержание г в 100 г ' Продукт Содержание гв 100 г Мясо 18,9-20,2 Хлеб: - ржаной, - пшеничный Печень 18,7 6,5 Куры 18,2-20,8 8,1 Кролик 20,7 Фасоль 22,3 Рыба (в среднем) 17,5 Горох г 23,0 Яйцо 12,7 Крупа: Сыр (российский) 23,4 - гречневая (ядрица) 12,6 Творог: - овсяная «Геркулес» 11,0 - жирный 14,0 - манная 10,3 - полужирный 16,7 - пшено 11,5 ’ - нежирный 18,0 - перловая 9,3 Молоко, кефир 2,8 - рис 7,0 9.2.22. Основные источники жира Таблица 9.16 Основные источники жира (К.С. Ладодо, Л.В. Дружинина, 1994г.) Продукт Содержа- ние в 100г Продукт Содержание в 100г Масло раститель- ное (подсолнечное, кукурузное, хлоп- ковое, соевое и др.) 99,9 Масло: - топленое 98,0 - сливочное вологодское 82,5 - любительское 78,0 Сыр российский 29,0 - крестьянское 72,5 224
Продукт Содержа- ние в 100 г Продукт Содержание в 100 г Сметана: - бутербродное 61,5 - 40%-иой жирности 40,0 Сосиски молочные 23,9 - 36%-иой жирности 36,0 Сардельки говяжьи 18,2 Сметана, сливки 20%-ной живности 20,0 'Язык говяжий 12,1 Сметана, сливка 10%-иой жирности 10,0 Колбаса докторская 22,2 Баранина 16,3-9,6 ' Сливки 35 % -ной жирности 35,0 Свинина мясная 33,3 Говядина 16,0-9,8 Творог: Молоко 6% жирности 6,0 Сырки творожные дет- ские 23,0 - жирный 18,0 - полужирный 9,0 9.2.23. Основные источники углеводов Таблица 9.17 Основные источники углеводов (К.С. Ладодо, Л.В. Дружинина, 1994г.) Продукт Содержание в 100г Продукт Содержание в 100г Сахар: Чернослив 58,4 - рафинад 99,9 Слива 9,6 - песок 99,8 Курага 55,0 Ксилит пищевой 97,9 Груша сушеная 49,0 Сорбит пищевой 94,5 Молоки сушеные 48,0 Мед натуральный 80,3 Крупа: Крахмал: -рис 71.4 - курузиый 85.2 - манная 67,7 - картофельный 79,6 - перловая 66,5 Мука: - пшено 66,5 - пшеничная 68,9 - гречневая (ядрица) 62,1 - ржаная 64,3 - овсяная геркулес 50,1 Горох 48,6 Фасоль 46,6 Хлеб: 1 Груша 9,5 - ржаной 44.8 Персик 9.5 - пшеничный 44,7 Крыжовник 9.1 8. Заказ № 2984 225
Продукт Содержание в 100 г Продукт Содержание в 100 г Картофель 16.3 Дыня 9Д Зеленый горошек 12,8 Арбуз 8,8 Свекла 9,1 Малина 8,3 Брюква 7,4 Черника 8,0 Морковь 7,2 Апельсин 8,1 Бананы 19,2 Мандарин 8,1 Виноград 15,0 Брусника 8,0 Хурма 13,2 Айва 7,9 Инжир 11,2 Смородина: Гранат 11,0 -белая 8,0 Рябина - красная 7,3 - черноплодная 10,9 - черная 7,3 Черешня 10,6 Грейпфрут 6,5 . Вишня 10,0 Земляника садовая 6,3 Яблоки 9.8 Изюм 66.0 9.2.24. Основные источники витамина А и ^-каротина Таблица 9.18 Основные источники витамина А и [3-каротина (К.С Ладодо, Л.В. Дружинина, 1994г.) Продукт Содержание, мг в 100 г витамин А бета-каротин Печень: - говяжья 8,2 1,0 - свиная 3,45 - Яйцо куриное 0,25 Масло сливочное: - вологодское 0,59 038 - любительское 0,45 033 - крестьянское 0,4 0,3 - бутербродное 0,4 038 Сметана; - 20%-ной жирности 0,15 0,06 - 25 %-ной жирности 0,17 0,08 Творог жирный 0,1 0,06 Сыр: -советский 037 0,16 - российский 0,26 0,17 рМорковь - 9.0 Петрушка (зелень) - 5,7 1 Шпинат - 4,5 Щавель - 2,5 226
Продукт Содержание, мг в 100 г витамин А бета-каротин Сельдерей (зелень) - 4,5 Лук зеленый - 2,0 Перец сладкий красный - 2,0 Томат - 1,2 Салат - 1,75 Облепиха - 7,9 Рябина садовая - 9,0 Шиповник: -свежий 2,6 ' -сухой - 49 Абрикосы 1 1,6 Урюк, курага - 3,5 9.2.25. Основные источники витамина В1 Основные источники витамина Bl (К.С. Ладодо, Л.В. Дружинина, 1994г.) Таблица 9.19 Продукт Содержание, мг/100 г Продукт Содержание,- мг/100 г Крупа: Отруби пшеничные 0,75 - овсяная 0,49 Фасоль 0,5 - гречневая (ядр.) 0,43 Почки говяжьи 0,39 -“Геркулес” 0,45 Печень говяжья ОДО - пшено 0,42 Сердце говяжье 0,36 Хлеб: Свинина мясная 0.52 - пшеничный 0,23 Дрожжи 0,60 - ржаной 0,17 Горох 0,81 Соя 0,94 9.2.26. Основные источники витамина В2 Основные источники витамина В2 (К.С. Ладодо, Л.В. Дружинина, 1994г.) Таблица 9.20 Продукт Содерж., мг/100 г Продукт Содерж., мг/100 г Печень говяжья 2,19 Почки говяжьи 1,8 Дрожжи 0,68 Говядина II категории 0,18 Телятина 11 категории 0,24 Сердце говяжье 0,75 Язык говяжий 0,3 Колбаса докторская . 0,15 Куры, цыплята 0,15 Яйцо куриное 0,44 Молоко 0,15 Кефир 0,17 Творог: жирный 0,3 Сыр: - российский ОД 227
полужирный 0 27 - советский 0,46 нежирный 0,25 Соя 0,22 Горох 0,15 Фасоль 0,18 Крупа гречневая ядрица 0,2 Шпинат 0,25 Шиповник: - сухой 0,65 Горошек зеленый 0,19 - свежий 0,33 Капуста брюссельская 0,2 Рыба (треска) 0,16 9.2.27. Основные источники витамина С Основные источники витамина С (К.С. Ладодо, Л.В. Дружинина, 1994г.) Таблица 9.21 Продукт Содерж., мг/100г Продукт Содерж., мг/100г Шиповник: сухой 1100 Облепиха 200 - свежий 650 Укроп 100 Перец сладкий: - красный 250 Кизил 25 - зеленый 150 Шпинат 55 Капуста: Щавель 43 - брюссельская 120 Лук: -белокочанная 45 - зеленый 30 - цветная 70 - порей 35 - краснокочанная 60 Брюква 30 Капуста квашеная 30 Айва 23 Картофель: Киви 57 - свежеубранный 20 Рябина садовая 70 - после 5 мес. хранения 15 Морошка 29 - после 6 мес. хранения 10 Крыжовник 30 Редис 25 Малина 25 Репа 20 Редька 29 Томат 25 Петрушка (корень) 35 Грейпфрут 45 Апельсин 60 Смородина: Лимои 40 -белая 25 Земляника садовая 60 - красная 25 Мандарин 38 - черная 200 Петрушка (зелень) 50 228
9.2.28. Основные источники железа Основные источники железа (К.С. Ладодо, Л.В. Дружинина, 1994г.) Таблица 9.22 Продукт Содерж., мг/ 100г Продукт Содерж., мг/ 100г. Крупа: Айва 3,0 - гречневая 6,7 Груша 23 - овсяная 39 Инжир 4,1 Печень: Черника 7.0 - говяжья 6.9 Чернослив 3,0 -свинная 20.9 Изюм 3,0 Почки: Урюк, курага 3,2 - говяжьи 6,0 Яблоки сухие 6,0 - свиные 7,5 Горох 6,8 Сердце говяжье 14,8 Фасоль 5,9 Шиповник: Соя 15,9 - свежий 11.5 Шпинат 3,5 - сухой 25 0 Хурма 2,5 Хлеб: Яблоки 2,2 - ржаной 3.9 Говядина, телятина 3.0 - пшеничный 4.2 Язык говяжий 4,1 9.2.29. Основные источники кальция Основные источники кальция (К.С. Ладодо, Л.В. Дру- жинина, 1994г.) Таблица 9.23 Продукт Содерж., мг/100г Продукт Содерж., мг/100г Сыр: Молоко, кефир 120 - российский 1000 Горох 115 - советский 1050 Фасоль 150 Творог: Лук зеленый 100 - жирный 150 Петрушка (зелень) 245 - полужирный 164 Укроп 223 - нежирный 120 Шпинат 106 Крупа овсяная 64 Фасоль (стручок) 65 - «Геркулес» 52 Соя 348 Свекла 77 Хурма 127 229
230. Основные источники фосфора Основные источники фосфора (К.С. Ладодо, JLB. Дружи- нина, 1994г.) Таблица 9.24 Продукт Содерж., мг/100г Продукт Содерж., мг/100г Телятина II категории 213 Фасоль 480 Печень говяжья 314 Свинина мясная 164 Мозги говяжьи 321 Почки говяжьи 239 Сердце говяжье 210 Язык говяжий 224 Горох 329 Печень свиная 347 Крупа: Кефир 95 - гречневая 298 Соя 603 - овсяная 349 Молоко 90 - «геркулес» 328 Цыплята 160 - перловая 323 Яйцо куриное 192 - пшено 233 Колбаса докторская 178 Рис 150 Сосиски 159 Хлеб: Сардельки говяжьи 139 - ржаной 130 Куры 165 - пшеничный 135 Сыр: Творог: - российский 540 - жирный 216 - советский 580 - полужирный 220 Рыба (треска) 210 - нежирный 189 Говядина II категории 200 230
9.2.31. Основные источники магния Основные источники магния (К.С. Ладодо, Л.В. Дру- жинина, 1994г.) Таблица 9.25 Продукт Содерж., мг/100г Продукт Содерж., мг/100 г Горох 107 Фасоль 103 Соя 226 Петрушка (зелень) 85 Крупа: Укроп 70 - гречневая (ядрица) 200 Салат 40 - овсяная 116 Шпинат 82 - «геркулес» 129 Щавель 85 -пшено 83 Арбуз 224 Хлеб: Хурма 56 - ржаной 49 Бананы 42 - пшеничный 65 Курага 105 Урюк 109 Чернослив 102 Изюм 42 Груша сушеная 92 9.2.32. Потери пищевых веществ при основных видах теп- ловой обработки продуктов Таблица 9.26 Потери пищевых веществ при основных видах тепловой обработки продуктов Продукты Вид кулинарной обработки Белки Жиры Углеводы Вита- мины Мине- ралы Раститель- ные Варка: - без слива 2 2 2-5 10-60 1-7 - со сливом 5 5 10-20 15-80 10-20 Жарение 5 10 10-20 10-45 20 Припускание 2 10 5 15-65 2-5 Пассерование 2 10 2-6 8-60 2-3 Мясные Варка 10 25 - 20-70 20-45 Жарение: - куском 10 30 - 15-60 10-25 - в виде котлет 2 25 10 10-80 5-15 Тушение 5 5 - 15-70 5 Рыбные Варка 10 10 - 30-90 25-60 Жарение: - без измельчен. 10 20 • 20-35 15-35 - с измельчен. 5 15 20 10-60 5-15 Припускание 10 10 - 20-85 25-50 Молочные Запекание 5 — 5 5 5-50 10-15 231
9.2.33. Замена продуктов по основным пищевым веществам Таблица 9.27 Таблица замены продуктов по основным пищевым веществам (К.С. Ладодо, Л.В. Дружинина, 1994г.) Продукт Кол- во Химический состав Добавить к рациону (+) Или снять (-), г Белки Жиры Угле- воды Мяео: -говядина 100 20 - 7 - -кролик 98 20,3 12,6 - Масло сливочное -6,8 -баранина II кате- гории 97 20,3 12,6 - Масло сливочное -2,1 -верблюжатина 107 20,2 10 - Масло сливочное -3,6 -коиииа I категории 104 20,3 10,3 - Масло сливочное -4,0 -лося 95 20,3 1,6 - Масло сливочное +6,5 -оленина I категории 104 20,3 8,8 - Масло сливочное -2,2 Печень: -ГОВЯЖЬЯ 116 20,2 3,6 Масло сливочное +4,1 -свиная 107 20,1 3,8 - Масло сливочное +3,9 Сердце говяжье 135 20,2 4 - Масло сливочное +3,6 Куры II категории 97 20,2 8,5 - Масло сливочное -1,8 Яичный порошок 45 20,2 16,8 - Сахар -3,2 Рыба (треска) 113 20,1 0,7 - Масло сливочное +7,6 Творог полужир- ный 121 20,2 10,9 1,6 Масло сливочное -4,7 Сахар-1,6 Консервы мясные 120 20,2 22 - Масло сливочное -18,1 Молоко цельное 100 2,8 3,2 4,7 — - сухое цельное 11 2,8 2,7 4,3 Масло сливочное +0,6 Сахар +0,4 - сухое обезжи- ренное 7,5 2,8 0,1 3,7 Масдо сливочное +3,7 Сахар+1 - сгущённое сте- рилизованное 40 2,8 3,1 3,8 Сахар +1 -.сгущённое с сахаром 39 2,8 3,3 3,8 Сахар-17Д 232
Продукт Кол-во Химический состав Добавить к рациону (+) или снять (-), г Белки Жиры Угле- воды Сливки: - сухие 12 2,8 5Д 3,1 Масло сливочное -2,3 Сахар+1,6 - сгущённые с сахаром 35 2,8 6,6 16,4 Масло сливочное -4,1 Сахар -11,7 Творог полу- жирный 17 2,8 1,5 0,2 Масло сливочное +2 Сахар +4,5 Мясо говядина 14 2,8 1,0 - Масло сливочное +2,7 Сахар +4,7 Рыба (треска) 16 2,8 0,1 - Масло сливочное +3,7 Сахар +4,7 Сыр пошехон- ский 11 2,8 2,9 - Масло сливочное +0,4 Сахар +4,7 Яйцо куриное 22 2,8 2,5 0,1 Масло сливочное +0,8 Сахар +4,7 Яичный поро- шок 6 2,7 2,2 0,4 Масло сливочное +1,2 Сахар +4,3 Творог полужир- ный 100 16,7 9,0 1,3 • Мясо говядина 83 16,8 5,8 - Масло сливочное +3,9 Сахар+1,3 Рыба (треска) 95 16,6 0,6 - Масло сливочное +10,2 Сахар +1,3 Яйцо куриное 1 цп- 41 5,2 4,7 0,3 Творог полужир- ный 31 5,2 2,8 0,4 Масло сливочное +2,3 Мясо говядина 26 5,2 1,8 - Масло сливочное +3,5 Сахар +0,3 Рыба (треска) 30 5,2 0,2 - Масло сливочное +5,5 Сахар +0,3 233
Продукт Кол ВО Химический состав Добавить к рациону (+) или снять (), г Белки Жи- ры Угле- воды Молоко цельное 186 5,2 “5,9 8,7 Масло сливочное -1,5 Сахар -8,4 Сыр пешехонский 20 5,2 5,3 - Масло сливочное -0,7 Сахар+0,3 Яичный порошок 11,5 5,3 4,3 0,8 Масло сливочное +0,5 Сахар -0,5 Рыба (треска) 100 17,5 0,6 - Мясо говядина 87 17,6 6,0 Г Масло сливочное -1,5 Творог полужирный 105 17,5 9,5 1,4 Масло сливочное -10,8 Сахар-1,4 Яичный порошок 39 17,5 14,5 2,8 Масло сливочное -16,8 Сахар -2,8 Картофель 100 2 0,1 Г 19,7 Капуста: - белокачанная 111 2 - 6 Сахар+13,7 - цветная 80 2 - 3,9 Сахар+15,8 Морковь 154 2 0,15 5,6 Сахар +14,1 Свекла 118 2 - 12,7 Сахар +7,0 Фасоль 33 2 - 2,7 Сахар+17,0 1 - зелёный 40 2 - 5,3 Сахар +14,4 - консервиров. 64 2 0,1 4,5 Сахар +15,2 Свекла консерв. 167 2 - 11,8 Сахар +7,9 Хлеб: - пшеничный 100 8,1 1,2 46,6 - ржаной 111 8,1 1,3 503 Сахар - 3,8 Мука пшеничная 77 8,2 0,9 563 . Сахар-9,7 Яблоки: ^свежие 100 0,4 - 11,3 - консервиров. 200 0,4 234
Продукт Кол- во Химический состав Добавить к рациону (+) или снять (-), г Белки Жи- ры Углеводы Сок: - яблочный 90 0,4 - 10,5 Сахар +0,8 - виноградный 133 0,4 - 24,5 Сахар -13,3 - сливовый 133 0,4 - 21,4 Сахар-10,1 Сухофрукты: -яблоки 12 0,4 - 8,4 Сахар +3,1 -чернослив 17 0,4 - П,1 Сахар +0,2 - курага 8 0,4 - 5,3 Сахар +6,0 -изюм 22 0,4 - 15,6 Сахар -4,3 Примечание: при расчете количества сливочного масла, которое необходимо увеличить или уменьшить в рационе, учи- тывается, что в 100 г масла сливочного содержится 82,5 г жира. В случае замены говядины другими мясными продуктами они могут включаться в недельное меню в следующем процентном соотношении: говядина - 30%, баранина - 20%, куры - 20%, кро- лик -15%, субпродукты -15%. 93. ФИЗИЧЕСКОЕ ВОСПИТАНИЕ ДЕТЕЙ Неотъемлемой частью режима дня являются элементы физического воспитания - массаж, гимнастика, физкультурные занятия, подвижные игры, закаливание, которые обеспечивают правильное физическое и нервно-психическое развитие ребен- ка, способствуют укреплению его здоровья и снижению заболе- ваемости. Комплексы массажа и гимнастики, виды гимнастических упражнений, подвижных игр определяются возрастом ребенка, особенностями его развития и должны проводиться систематичес- ки, лучше в одно и то же время суток, за 30 минут до еды или через 1 —1,5 часа после нее, в хорошо проветренном помещении или на свежем воздухе. Детский массаж и гимнастика являются важными способами общения, которые укрепляют эмоциональную связь меж- ду матерью и ребенком, особенно в первые годы жизни малыша. Они приносят удовольствие, после них ребенок спокоен и расслаб- лен, он лучше развивается и хорошо себя чувствует. 93.1. Методика проведения тактильного (материнского) - массажа Массаж можно проводить только абсолютно здоровому ребенку с периода новорожденности при положительном эмо- циональном тонусе. Прежде чем приступить к массажу, малыша нужно обнять, прижать к себе, поцеловать. Во время массажа необходимо разго- варивать с ним, напевать, поддерживать зрительный контакт. 235
Если ребенок недоволен, нужно прекратить массаж и успо- коить его. Начинать массаж можно с любой части тела. Важно, чтобы движения плавно переходили одно в другое. Продолжи- тельность массажа - до 10 минут. Грудь Положить обе руки на середину груди и, слегка надавливая, развести руки к бокам ребенка, как будто разглаживая страницы книги. Не отрывая рук, движением, траектория которого напо- минает по форме сердечко, вернуть руки в исходное положение. Начиная с нижней части грудины, нежно, но с усилием, погладить круговыми движениями всю поверхность груди по- душечками больших пальцев. Дойдя до верхней части грудины, продолжить движение до области ключицы. В заключение про- вести руками вниз по ручкам ребенка. Руки Каждую ручку массируют отдельно. Нежно, но крепко удерживают предплечье одной рукой, массируя ручку ребенка выше локтя пальцами другой руки. Уверенными круговыми движениями большого пальца массируют плечо между локтем и подмышкой с небольшим уси- лием. Закончив массаж плеча, проводят рукой сначала по груди, а затем вниз по ручкам. Повторить те же движения на предпле- чьях и ладошках. Пальчики массируют указательным и большим пальцами. Живот Поместить основание ладони чуть выше гениталий, слегка надавив на лобковую кость. Широко развести пальцы, поворачи- вая ладонь по часовой стрелке. Повторить несколько раз. Вернувшись в нижний правый угол живота, подушечками двух первых пальцев легко массируют его мелкими круговыми движениями. Начиная с правой стороны, продвигаются по траектории арки налево. Завершают массаж несколькими широкими дви- жениями разведенных в стороны пальцев по животику, груди, ручкам. Ноги Ножки массируют так же, как ручки. Поддерживая голень, круговыми движениями большого пальца массируют в на- правлении от колена к тазу и паху. Повторяют те же движения от лодыжки к колену и заканчивают маленькими полукружьями на колене. Стопы массируют так же, как ладони и пальчики. Закон- чив массаж одной ноги, делают широкое соединительное дви- жение вниз по бокам, ножкам, лодыжкам. Массаж больших паль- цев ног выполняют указательным, и большим пальцами рук. 236
Спина Чтобы помассировать спинку, можно взять ребенка на руки, сидя при этом на полу. Каждую ягодицу массируют круговыми движениями пальцев по направлению к позвоночнику и талии. Выполняют соединительное движение широким поглажива- нием половины спины до плеча и вниз по ручке до ладошки и пальчиков. Совершая легкие, но уверенные круговые движения, продвигаются вверх по правой от позвоночника стороне спи- ны, проводят вниз по плечу и по ручке, выполняя как и раньше соединительные движения. Помассировав всю поверхность спины, выполняют соединительные движения сверху вниз по ножкам и стопам. Са- мым маленьким детям необходимо время, чтобы привыкнуть к массажу, так что не нужно спешить массировать всю спину сра- зу, делают это постепенно, поднимая ребенка, чтобы прижать его к себе, обнять. Может пройти несколько недель, прежде чем ребенок будет получать удовольствие от всей процедуры. С 1,5 месяцев физическое воспитание детей включает в себя гимнастику. Общение со взрослым стимулирует у ребенка первых 3-х месяцев жизни комплекс оживления. В этот комплекс входят следующие компоненты: улыб- ка, которая с анатомической точки зрения представляет собой расслабление мимических мышц и оживленные движения ко- нечностями, связанные то с разгибанием, то с расслаблением сгибателей. 93.2. Примерные комплексы гимнастики и массажа для занятий физкультурой с детьми раннего возраста Таблица 9.28 Примерные комплексы гимнастики и массажа, рекомендо- ванные для занятий физкультурой с детьми раннего возраста при отсутствии противопоказаний Возраст ребенка, особен- ности развития в дан- ном возоасте Упражнения, рекомендованные для детей данного возраста Воспитатель- ные задачи Комплекс 1. От 1,5 до 3 мес Массаж рук (поглаживание). Массаж ног (поглаживание). Выкладывание на живот. ' Массаж спины (поглаживание). Массаж живота (поглаживание). Массаж стоп (поглаживание). Упражнения для стоп (рефлектор- ные). Разгибание спины в положении на боку (рефлекс Таланта). Брошенное ползанье (рефлекс Бауэра). Все приемы из исходного положения горизонтального на спине или на животе. Содействие исчезнове- нию гипер- тонии мышц путем погла- живающего массажа и частого общения с ребенком. 237
Комплекс!. От 3 до 4-х мес. Гипертония верхних конечностей исчезла - показаны пассивные движения рук. Гипертонус ног де- ржится - пассивные ’ движения противопо- казаны. Окрепли задние мыш- цы шеи - вводятся для них активные (рефлек- торные) упражнения в положении на весу, на животе (в положении пловца). Появляются попытки повернуться на живот - вводится упражнение в повороте со спины на живот. Массаж рук. Скрещивание рук на груди. Массаж ног (поглаживание и растирание), разминание. Поворот со спины на живот впра- во. Массаж спины (поглаживание, растирание, разминание). «Положение пловца». Массаж живота. Массаж стоп. У пражнения для стоп (рефлек- торные). Поворот со спины на живот влево. Вибрационный массаж грудной клетки. Создать ус- ловия для развития хва- тания. Добиться нормального мышечного тонуса ниж- них конечно- стей. Воспитать навык в самостоя- тельных поворотах со спины на живот. Комплекс 3. Ог4до6мес. Исчезает гипертония мышц нижних конеч- ностей - вводятся пас- сивные упражнения для ног. Окрепли передние мышцы шеи - вводится активное (рефлек- торное) упражнение в положении на весу (па- рение навесу). Появляются попытки- сесть - вводится упраж- нение в поднимании туловища из положе- ния на спине. Скрещивание рук на груди. Массаж ног (поглаживание, расти- рание, разминание). «Скользящие шаги». Поворот со спины на живот бправо. Массаж спины (поглаживание, разминание, похлопывание). «Парение на животе». Массаж живота. «Парение на спине». Сгибание и разгибание рук («бокс»). Сгибание и разгибание ног вместе и попеременно. Приподнимание туловища из по- ложения на спине за отведенные в сторону руки. Поворот со спины на живот. Вибрационный массаж грудной клетки. Научить | ребенка удер- живать пред- меты в руках. Воспитание ритма путем выпол нения упражнений под счет: «раз, два, три, четыре». Выполняя упражнения для рук и плечевого пояса, воспитательница дает ребенку возможность самостоятельно дер- жаться за ее пальцы. 238
Комплекс 4. Or 6 до 10 мес. Удержи- вает предметы в руках - в упражнения для рук вво- дятся кольца. Развивается сиденне без опоры и сто- яние с опорой - вводится упражнение в ползании для укрепления мышц спины и ног. Развивается понимание речи. Массо- вое появление условных связей через все анализа- торы - вводятся комплек- сные условные раздражи- тели - сигналы, используя первую сигнальную сис- тему (игрушка, потяги- вание за руки, за ноги), а затем вторую сигнальную систему (слово). Сгибание и разгибание рук, «бокс» с кольцами. «Скользя- щие шаги». Поворот со спины на живот вправо. Массаж спи- ны. Упражнение в ползании. Массаж живота. Присаживание при поддержке за обе руки, отведенные в сто- роны. Круговые движения рука- ми. Сгибание и разгибание ног вместе и попеременно. Поднятие выпрямленных ног. Поворот со спины на живот. Приподнимание туловища из положения на животе при под- держке за руки. Присаживание при поддержке за руки, разве- денные иа ширину плеч с коль- цами. Исходное положение для упражнений горизонтальное, кроме «бокса», если ребенок умеет сидеть без опоры. Воспи- тание навыков в ползании к 7 мес. Воспи- тание понимания речевой инструк- ции к 10 мес. Комплекс 5. От 10 мес. до! г. 2 мес. 1 .Развивается стояние без опоры и ходьба - вводятся упражнения из исходного положения стоя. 2.Имеется понимание речи - некоторые упражне- ния, прежде пассивные, выполняются ребенком са- мостоятельно по речевым инструкциям, дня правиль- ного выполнения упражне- ния применяются пособия (палки, кольца). 1. Сгибание и разгибание рук сидя или стоя с кольцами. 2. «Скользящие шаги». 3. Повороты вправо по речевой инструкции. 4. Поднимание тела из поло- жения на животе до положения стоя при поддержке за руки с кольцами. 5. Наклоц туловища и выпрямле- ние с фиксацией колен, правая ладонь иа животе. 6. Поднятие выпрямленных ног до палочки по речевой инструк- ции. 7,-Присаживание при поддержке за руки, разведенные на ширину плеч (с палочкой). 8.Приседание при поддержке ре- бенка заруки (или с кольцами). 9. Присаживание при поддержке за одну руку или самостоятель- но, с фиксацией колен. 10. Круговые движения руками. Исходное положение горизон- тальное для всех упражнений, кроме 1,2 и 8. Стимулиро- вать само- стоятельное выполне- ние упраж- нений,инст- рукций при обяза- тельном обеспе- чении правильно- сти движе- ний посо- биями: коль- ца, палки. 239
933. Примерные комплексы гимнастики для занятий с детьми второго и тртьего года жизни Таблица 9.29 Примерные комплексы гимнастики для занятий с детьми второго и третьего года жизни Возраст детей. Название упражнений. Исходное положение Для какой мускула- туры Комплекс 6. От 1 г. 2 мес. до 1 г. 6 мес. 1. Сгибание и разгибание рук (бокс) с кольцами. Стоя лицом друг к дру- гу (взрослый выполняет вместе с ребенком). Для рук и плечевого пояса. 2. Поднятие выпрямлен- ных ног до палки. Лежа на полу на спине.. Для брюшного прес- са. 3. Наклон туловища с вы- прямлением, с фиксацией колен. Стоя на столе. Для спины и ног. 4. Присаживание, держась запайку. Лежа на полу на спине Для рук и плечевого пояса. 5. Напряженное прогиба- ние позвоночника (с помо- щью палки). Лежа на животе на столе. Для плечевого пояса и межлопаточных мышц. 6. Приседание с кольцами. Стоя лицом друг к другу. Для ног и стоп. 7. Присаживание самостоятельно с фикса- цией колеи. Лежа на спине. Для брюшного пресса. 8.Пролезание под гимнастическую скамью (или любое другое пре- пятствие высотой 40 см). Лежа на животе. Для спины, позво- ночника, ног. 9«Ходьба по ребристой поверхности (резиновый коврик, специальный тре- нажёр для стоп и пр.) Стоя. Для стоп и упражне- ние в правильной ходьбе. Комплекс?. Or 1 г.6мес.до2лет 1. Круговые движения руками. Взрослый выполняет вместе с ребенком. Для рук и плечевого пояса. 2. Приседание, держась за гимнастическую палку. Стоя. Для брюшного поя- са и стоп. 240
3. Поднятие выпрямлен- ных ног до гимнастичес- кой палки. Лежа на спине на полу. Для брюшного прес- са стоп. 4. Напряженное прогиба- ние позвочника (с помо- щью палки). Лежа на животе на столе. Для плечевого пояса и межлопаточных мышц. 5. Присаживание, держась за палку. Лежа на спине на полу. Для рук и плечевого пояса. 6. Пролезание под гимнастическую скамью, любое другое препятствие высотой 40 см. Лежа на животе. Для спины, позво- ночника, ног. 7. Присаживание с фикса- цией колен и стоп. Лежа на спине на гим- настической скамье. Для брюшного пресса. 8. Ходьба по ребристой поверхности. Стоя. Для профилактики плоскостопия. 9. Перешагивание через препятствия. Стоя. Для воспитания координации движе- ний. Комплекс 8. От 2-х до 3-х лет 1. Круговые движения руками или сгибание н разгибание рук. Для рук и плечевого пояса. 2. Пролезание под гимнастическую скамью. Лежа на животе. Для спины, позвоночника и ног. 3. Приседание, держась за палку. Стоя. Для ног и стоп. 4. Поднятие ног до гимнастической палки. Лежа на спине. Для брюшного прес- са и стоп. 5. Ходьба по дорожке шириной 15 см. Стоя. Упражнение в правильной ходьбе. 6. Присаживание, держась за палку. Лежа на спине. Для рук и плечевого пояса. 7. Перешагивание через ряд препятствий на рас- стоянии 40 см друг си друга. Стоя. Для воспитания координации дви- жений. 8. Присаживание с фиксацией стоп. Лежа на спнне. Для брюшного пресса. 9. Ходьба по ребристой поверхности. Стоя. Для профилактики н плоскостопия. 241
93.4. Примерные комплексы упражнений для детей дошколь- ного возраста от 3 до 4 лет «Аист ходит по болоту». Ходит, высоко поднимая колени, спи- на прямая. Пройти по комнате 1-2 раза, дыхание произвольное. «Насос». Ноги расставить на ширину плеч, руки на затылке. Наклонить корпус вправо, одновременно правой рукой коснуть- ся ноги ниже колена (выдох). То же влево (3-5 раз). «Курочка клюет зернышко». Присесть и постучать паль- цами об пол, произнося при этом «ко-ко-ко» (выдох), встать и выпрямиться (вдох) (3-5 раз). «Воробышек скачет». Попрыгать на обеих ногах, сделать 5-6 прыжков, затем походить 10-12 шагов. Повторить 2 раза. Ды- хание произвольное. От 5 до 6 лет «Окошечко». Переплести пальцы опущенных рук «в замок», поднять их вверх над головой - посмотреть в «окошечко» (вдох). Вниз (выдох). Повторить 3 -5 раз. «Пловец». Туловище слегка наклонить вперед, прямые руки тоже вытянуть вперед (выдох), выпрямиться, развести руки в стороны (вдох). Повторить 3-5 раз. «Лягушонок». Присесть, разведя колени в стороны, пальцы рук слегка касаются пола, спина прямая, произнести «ква-ква- ква» (выдох), встать (вдох). Повторить 3 -5 раз. «Самолет качает крылышками». Развести в стороны руки, ноги слегка расставить. Делать наклоны туловища вправо и влево (3-5 раз). «Зайчонок». Руки согнуты в локтях, кисти опустить. Де- лать легкие прыжки на носках, чередовать 6-8 прыжков с ходь- бой 15-17 шагов, повторить 2 раза. Д ыхание произвольное. От 6 до 7 лет Ходьба на месте с одновременным похлопыванием рукой по поднимаемому колену (20-30 сек). «Вырастаем выше». Поднять руки вперед, вверх, встать на носки и подтянуться повыше (вдох), опустить руки через сто- роны (выдох). Повторить 4-6 раз. Присесть на носки, разведя колени в стороны (выдох), встать (вдох). «Насос». Ноги расставить на ширину плеч, руки на затыл- ке. Наклонить корпус вправо, одновременно правой рукой кос- нуться ноги ниже колена (выход). То же влево (4-6 раз). Поднять руки вперед, вверх, встать на носки, подтянуться повыше (вдох), наклониться вперед, руки свободно опустить вниз (выдох). Пов- торить 4-6 раз. Прыжки на месте. Повторить 6-12 раз. Перейти на ходьбу в течение 20-25 секунд Развести руки в стороны (вдох) и опустить вниз (выдох). 242
93.5. Приемы массажа и гимнастические упражнения, обяза- тельные для обучения матери в условиях детской 93.6. Принципы подбора упражнений -и массажа в за- висимости от возраста, уровня развития и состояния здоровья ребенка Таблица 9.30 Принципы подбора упражнений и массажа в зави- симости от возраста, уровня развития и состояния здо- )овья ребенка Состояние здоровья Для развития и формирования движений в соответствии с воз- растом у здоровых детей Возраст, месяцы 1,5-3 3-4 4-6 6-10 10-14 14- 18 18- 24 24- 36 Комплек- сы (номе- па) 1 2 3 4 5 6 7 8 Основные физиоло- гические и воспита- тельные задачи ка- ждого гим- настичес- кого комп- лекса. Ос- лабле ние тону- са сги- ба- телей Уравнове- шивание тонуса сгибате- лей и разгибате- лей. Воспи- тание навыков измене- ния по- ложния. Под- готов- ках полза- нию, воспи- тание чувс- тва рит- ма. Укрепле- ние круг- лых групп мышц спи- ны, живота и ног для обеспече- ния ста- тических функций. Воспита- ние коор- динации. Подго- товка к ходь- бе. Воспи- тание связи дви- жения со сло- вом. Воспитание пра- вильной ходьбы. Воспитание чувства равнове- сия. Профилак- тика плоскосто- пия. Воспитание правильной осанки. Воспита- ние координации движения. Кто назна- чает. Врач-педиатр после обследования нервной, костно-мышечной, сердечно-сосудистой, дыхательной и других систем. Кто выпол- няет. Мать при непрерывном обучении участковой медсестрой, учас- тковым врачом, сестрой кабинета здорового ребенка. 243
Примечание: основные задачи каждого комплекса подробно описаны в каждом комплексе (см. таблицы 9.28, 9.29). 93.7. Закаливание детей раннего возраста Под закаливанием понимают комплекс оздоровительных мероприятий, повышающих устойчивость организма к небла- гоприятным средовым и, в первую очередь, метеорологическим воздействиям путем тренировки механизмов терморегуляции. В детском возрасте закаливание создает основу для нор- мального физического и психического развития, формирует сознательное активное отношение к физическому воспитанию, то есть закаливание - это активный процесс. Закаливание дает оздоровительный эффект только при условии его грамотного осуществления и обязательного соблюдения следующих правил и принципов: • Начинать и проводить закаливание только при полном здоровье ребенка. Закаливающие мероприятия должны проводиться только на фоне оптимального теплового состояния детей (начинать за- каливающие мероприятия лучше в теплое время года). • Обязательным условием закаливания является положи- тельная эмоциональная настроенность детей. • Начинать закаливание следует с индифферентных или слабых воздействий, постепенно увеличивая силу закаливаю- щего фактора. • Воздействие закаливающих агентов следует адресовать к различным участкам тела. Закаливающие воздействия не долж- ны быть монотонными, их следует варьировать по силе, про- должительности, использовать в сочетании с физическими уп- ражнениями (при мышечной работе) или без них (однофактор- но). Возобновление закаливающих процедур после длительного перерыва (10 дней и дольше) следует начинать с тех степеней воздействия, которые были вначале. Закаливание проводится систематически. При проведении закаливания используется комплексное воздействие природных факторов. • Закаливающее воздействие следует индивидуализиро- вать, т.е. дифференцировать в зависимости от возраста ребенка, состояния его здоровья, уровня закаленности. Поэтому при про- ведении закаливающих мероприятий целесообразно выделять 3-й группы детей: 1 группа - здоровые, ранее закаливаемые дети; 2 группа - здоровые, но ранее не закаливаемые дети иле дети с функциональньши отклонениями (из «группы риска»); 3 группа - ослабленные дети (часто болеющие, имеющие хронические очаги инфекции, реконвалесценты заболеваний и т.д.). • При назначении закаливающих процедур детям 2 и 3 групп начальная и конечная температура воздействующих фак- торов должна быть на 2-4 градуса выше, чем для детей 1 груп- 244
пы, а темп ее снижения более медленным. Выделяют 3 режима закаливания: начальный - тренирует только физические механизмы терморегуляции (короткие процедуры с посто- янным агентом, обязательно заканчивающиеся теплом); опти- мальный - стандартная методика; специальный - интенсивное закаливание с участием химических процессов терморегуля- ции. Детям 1 группы возможно сразу назначение оптимального режима с переходом в последующем на специальный. Детям 2 группы закаливание проводят с начального режима, затем пере- ходят на оптимальный. Вопрос о специальном режиме решается индивидуально. Детям 3 группы длительно (не менее 1,5 мес.) закаливание ведется по начальному режиму с постепенным переходом на оптимальный. Специальный режим для этой группы детей не используется. При проведении закаливающих процедур детям из группы риска рекомендуется учитывать тип вегетативной нервной системы (таблица 9.31). Таблица 9.31 Алгоритм и тактика подбора индивидуальной схемы закаливания для детей группы риска (2 группа здоровья) (По- собие для педиатров «Диагностика и профилактика ранних отклонений в состоянии здоровья детей». Под ред. проф. В. А. Доскина и проф. Рахмановой, М., 1993г.) д и А Г Н О с т и к А Преобладающий тип вегетативной не- рвной системы Симпатикотония - ос- новной медиатор норад- реналин Ваготония -основной медиатор ацетилхо- лин Конституциональный тип Нервно-артритический Лимфатико-гипоа- ластический и экссудативно-ката- ральный Тип терморегуляции 1-й тип - лабильный («спринтеры») 2-й тип инертный («стайеры») Реакция организма на закаливание Интенсивная непродолжительная Малоинтенсивная длительная Вид охлаждения От замедленных слабых (на 2-3°С за120с.)до быс- трых слабых и сильных охлаждений (от 2-3°С за 2-3 с. до 10-12°Сза Юс.) Все виды охлаждения Тип закаливающих процедур Кратковременные, лучше контрастные процедуры, постепенно нарастаю- щей интенсивности Холодовые процедуры постепенно нараста- ющей интенсивности Тип интенсивных за- каливающих процедур Кратковременные интен- сивные контрастные про- цедуры. Горячие водные процедуры Интенсивные холо- довые процедуры различной длительности
Постоянных противопоказаний для проведения закалива- ния нет. Могут применяться лишь ограничения в дозе (тем- пература, площадь) и длительности воздействующего фактора с учетом состояния здоровья. Временными противопоказаниями являются: острый период заболевания, обширные поражения кожи, тяжелые травмы. При перерыве в закаливании от 5 до 10 дней при возоб- новлении закаливания следует холодовые воздействия ослаб- лять на 2-3°С по сравнению с температурой последней перед перерывом процедуры. После острого периода заболевания длительностью до 10 дней величина холодового воздействия ослабляется на 2-3°С по сравнению с температурой последних процедур. При прекращении закаливания на 10 дней и более рекомендуется возвратиться к начальной методике закаливания. 9.3.8. Закаливающие мероприятия, осуществляемые в повседневной жизни Поддержание температуры воздуха в помещении в преде- лах нормы; для детей первых месяцев жизни температура возду- ха в помещении не должна превышать 22°С, а для детей второго полугодия жизни - 20-19°С; для детей старше 1 года температур- ный режим закрытого помещения составляет, как и для взрослого, от 17 до 19°С; - регулярное проветривание помещения в присутствии детей; - воздействие пульсирующего микроклимата за счет перепадов температуры воздуха в разных помещениях; - одежда детей, обеспечивающая тепловой комфорт (таблицы 9.29 -9.31); - частичные воздушные ванны в облегченной одежде; - воздушные ванны при переодевании (3-5 мин. во время подготовки ко сну); - прогулки (3,5 - 4 часа) в любую погоду в одежде, не стесняю- щей активную деятельность ребенка; - дневной сон детей без ночных рубашек и маек; - сон детей в помещении с открытыми фрамугами; - ежедневные гигиенические процедуры - умывание, мытье рук до локтя, шеи, мытье ног; - проведение утренней гимнастики на игровых площадках; - оптимальные санитарно-гигиенические’ условия внешней среды дома и в детском дошкольном учреждении. 246
Таблица 9.32 Рациональная одежда детей в зависимости от температуры помещения • Температура помещения Одежда + 23°С и выше 1 -2-слойная одежда: тонкое хлопчатобумажное белье, легкое х/б платье (рубашка) с короткими рукавами, носки, босоножки + 21“С + 22°С 2-слойная одежда: хлопчатобумажное белье, хлопчатобу- мажное или полушерстяное платье (рубашка) с длинны- ми рукавами, колготки или гольфы, туфли + 18°С + 20°С 2-слойная одежда: хлопчатобумажное белье, хлопчатобу- мажное или полушерстяное платье (рубашка) с длинны-, ми рукавами, колготки или гольфы, туфли +16°С+17°С 3-слойная одежда: хлопчатобумажное белье, хлопчато- бумажное или полушерстяное шитье (рубашка) с длин- ными рукавами, трикотажная кофта, колготки, туфли или теплые тапочки Таблица 9.33 Рациональная одежда детей во время прогулки в зависимо- сти от температуры воздуха Температура воздуха Одежда От+6°С до -2°С 4-слойная одежда: белье, платье (рубашка), трикотажная кофта, колготки, рейтузы, куртка или демипальто ( при температуре ниже 0 °C зимнее пальто без трикотажной кофты), сапоги От-3°С до -8°С 4-слойная одежда: белье, платье (рубашка), трикотажная кофта, колготки, рейтузы, зимнее пальто, утепленные сапоги От-9°С ДО-15°С 5-слойная одежда: белье, платье (рубашка), трикотаж- ная кофта (свитер), колготки, рейтузы - 2 пары, зимнее пальто, утепленные сапоги с носками 247
Таблица 9.34 Рациональная одежда детей при занятиях физкуль- турой на улице в разные сезоны года Сезон года Одежда Лето Трусы н майка, тапочки или полукеды Осень, весна (аг+6°Сдо -б"С) Майка, футболка с длинными рукавами, колготки, спортив- ный костюм, шерстяная шапочка, простые и шерстяные носки, кеды. Зима (от-7° С до -15°С Майка, рубашка фланелевая с длинными рукавами, колгот- ки, спортивный костюм, шерстяная шапочка, шерстяные носки, кеды, варежки. При ветре -куртка из непродуваемой ткани и рейтузы. 9.3.9. Примерные комплексы закаливающих мероприя- тий для детей разного возраста 1-3 месяца: Температура воздуха в помещении 22°С. Сон на воздухе при температуре от -10 до + 30°С. Воздушная ванна во время пеленания и массажа 5-6 минут. Умывание водой 28°С. Купание при температуре воды 37-36°С продолжительностью 5-6 минут. 3-6 месяцев: Температура воздуха в помещении 22 - 20°С. Сон на воздухе при температуре от - 10 до + 30°С. Воздушная ванна, во время пеленания и массажа 6 -8 минут. Умывание водой 25 - 23°С. Купание при температуре воды 37 - 36°С продолжительностью 5-6 минут, с последующим обливанием водой 35 - 34°С. 7-12 месяцев: Температура воздуха в помещении 20 - 19°С. Сон на воздухе при температуре от -10 до + 30 °C. Воздушная ванна 10 - 12 минут во время переодевания, гимнастики, бодрствования. Умывание водой 24 - 20°С. Купание при температуре воды 37 - 36°С продолжительнос- тью 5-6 минут, с последующим обливанием водой 35 - 34°С. 248
Сухое обтирание в течение 7-10 дней фланелевой рука- вичкой до слабого покраснения кожи, далее влажное обтирание водой 35°С, постепенно снижая температуру воды до 30°С про- должительностью до 10 минут 2 -3 раза в день. Проведение воздушных ванн, как и прочих закалива- ющих специальных процедур, целесообразно осуществлять утром, либо вечером - в 17 -18 ч., спустя 30 - 40 минут после кормления. В процессе проведения воздушной ванны детей первого года жизни несколько раз поворачивают со спины на живот и обратно. Противопоказания к принятию воздушных ванн: острые инфекционные заболевания; повышение температуры тела у ребен- ка по невыясненной причине; острые респираторные заболевания. Возраст 1-3 года: Температура воздуха в помещении 19 - 17°С. Сон на воздухе при температуре от -15 до + 30°С. Воздушная ванна при смене белья после ночного и дневного сна, во время утренней гигиенической гимнастики, умывания. Прогулка 2 раза в день при температуре воздуха от -15 до + 30°С. Умывание при температуре воды в начале закаливания + 20°С с дальнейшим снижением до +16 -18°С. Детям старше 2 лет моют лицо, верхнюю часть груди и руки до локтя. Общее обливание после прогулки с начальной температу- рой воды 34-35°С и дальнейшим снижением до + 18°С. Общая ванна (2 раза в неделю перед ночным сном) при температуре воды 36°С, продолжительностью 5-6 минут, с последующим обливанием водой 34°С. Летом 2-3 раза в день пребывание под лучами солнца, начиная с 5 - 6 минут, доводя до 8 -10 минут. Дошкольный возраст: Температура воздуха в помещении 19 - 17°С. Воздушная ванна продолжительностью 10-15 минут при сме- не белья после ночного и дневного сна, во время утрен- ней гигиенической гимнастики, умывания. , Прогулка 2 раза в день при температуре воздуха от -15 до + 30°С. Дневной сон на открытом воздухе на веранде или при откры- тых окнах круглый год. Умывание водой при температуре +14 -16°С. Моют лицо, шею, верхнюю часть груди и руки до локтя. Дети старшего возраста обтираются до пояса. Общее обливание или душ после прогулки с начальной 249
температурой воды 34-35°С и дальнейшим снижением до + 24°С. Обмывание ног водой перед дневным сном с начальной температурой воды +28РС и постепенным ее снижением до 16°С. Общая ванна (2 раза в неделю перед ночным сном) при температуре воды 35 °C. 93.10. Дополнительные методы закаливания Солнечно-воздушные ванны. С учетом интенсивной инсо- ляции (при закаливании солнечными лучами) лучшим является время от 10 до 12 часов. Солнечная ванна должна начинаться не ранее, чем через 1,5 часа после еды, и заканчиваться не позднее, чем за 30 мин. до еды. Контрастные воздушные ванны. Контрастные воздушные ванны проводятся с разницей температур между помещениями в 5-8°С. Ребенок в течение 1,5-2 минут выполняет 3-4 физических упражнения, затем перебегает в более холодное помещение, 1- 1,5 мин. делает циклические движения средней интенсивности (бег, ходьба) или ему предлагаются подвижные игры. Всего де- лается 4-6 заходов. Сухое и влажное обтирание тела горячей водой (45-50°С). Обливание из душа. Контрастное обливание. Хождение босиком. Предупреждению заболеваний спо- собствует обливание стоп - как самостоятельная процедура, так и в комплексе с хождение босиком по полу, холодному и горя- чему песку. Хождение босиком начинают при температуре пола не ниже +18°С. 3-5 дней ребенок ходит в носках, затем без них по 3-4 мин. с увеличением времени на 1 мин. в день до 15-20 мин. После хождения босиком проводится обливание стоп при температуре воды в начале закаливания 37-36°С с постепенным снижением в процессе закаливания до 20°С. Купание в открытом водоеме, плавание в бассейне. За- нятия по плаванию проходить не ранее, чем через 30-40 мин. После приема пищи не позднее, чем за 1,5-2 часа до ночного сна. Наиболее целесообразное время проведения занятий: утром до завтрака с 7.30 до 8.30, после завтрака 9.30 до 12.30, после дневного сна 15.15 до 17.00. При проведении занятий с 7.30 до 8.30 ребенку должен быть предложен легкий завтрак (печенье, пол- стакана кефира). Выход на прогулку в теплый период года возмо- жен практически сразу после купания. При умеренно холодной погоде и слабом ветре в осенне-зимний период - через 25-30 минут после занятий плаванием (если волосы у детей хорошо высо- 250
хли). Занятие состоит из разминки («сухое купание») и заня- тия по плаванию. Общая длительность занятий от 10-15 мин. до 30-40 мин. (на суше не более 3-5 мин.). Полоскание рта и горла прохладной кипяченой водой. Ребенок начинает полоскать горло водой 36-37°С с последующим снижением температуры через каждые 3-4 дня на Ь2°С, доводя ее до 8-10°С. Детям раннего возраста, не.умеющим полоскать горло, рекомендуется по такой же схеме питье прохладной воды. Проведение нетрадиционных методов закаливания (бег в облегченной одежде на открытом воздухе, обливание холод- ной водой по Аршавскому, баня, сауна, моржевание) допуска- ется строго индивидуально при тщательном медицинском контроле за методикой и состоянием здоровья ребенка. Следует отметить, что достоверных данных о преимуществе этих мето- дов закаливания перед традиционными нет. 9-3-11. Контроль за влиянием средств физического воспитания Задачи врачебного осмотра: 1) назначение оптимальной медицинской группы пр физическому воспитанию (ФВ), исходя из состояния здоровья (таблица 9.35); 2) текущий контроль влияния. средств ФВ на состояние здоровья и развитие; 3) назначение средств ФВ в расширенном объеме (занятия в спортивных секциях) (таблица 9.36); 4) решение вопроса об ограничении средств ФВ (в случае заболевания или травмы) (таблица 9.37). Критериями назначения ребенку медицинской группы по ФВ являются: уровень и гармоничность достигнутого физичес- кого развития; группа здоровья; физическая подготовленность (реакция сердечно-сосудистой системы на стандартную физи- ческую нагрузку). В случае назначения специальной медицинской группы ' дети делятся на подгруппу «а» (занятия по специальной про- грамме в условия^ школы) и подгруппу «б» (занятия по методике лечебной физкультуры в поликлинике). 251
9.3.12. Распределение учащихся по медицинским группам Таблица 9.35 Примерное распределение учащихся по медицинским груп- пам (СВ. Матвеев, Б.И. Херодинов, 1999г.) Заболевания Медицинские группы Основная Подготови- тельная Специальная Хронические заболевания сердечно- сосудистой системы: А)прогностиче- ски более благоприятные (например, не- достаточность митрального клапана, не- заращение боталлова протока после хирургиче- ского лечения) В некоторых случа- ях, при отсутствии недостаточности кровообращения и после предвари- тельных успешных занятий физически- ми упражнениями с меньшей нагрузкой в течение 1-2-х лет (не менее). Поступление в ДСШ и участие в соревнованиях город- ского масштаба не рекомендуется. При отсутствии недостаточности кровообращения и не ранее, чем через полгода, после стихания острого заболева- ния сердца (на- пример, приступа ревматизма). Подгруппа «а». Прн недостаточ- ности кровообра- щения 1 степени постоянно и при отсутствии недостаточности в первые полгода после стихания острого забо- левания или обострения про- цесса (например, приступа ревма- тизма). Б) прогностиче- ски менее благо- приятные (например, митральный стеноз). Не назначается. После операции на сердце не ранее, чем через 1 год, при отсут- ствии признаков недостаточности кровооб- ращения и после успешных предварительных занятий с мень- шей нагрузкой. Подгруппа «а» - при отсутствии недостаточности кровообращения и не ранее, чем через полгода посте стихания острого забо- левания сердца (приступа ревма- тизма), а также через полгода после операции на сердце. Под- группа «б» - при недостаточности кровообращения 1 степени, а также при отсутствии ее, но в первые полгода после ос- трого заболевания или операции на сердце. 252
Заболевания Медицинские группы Основная Подготовитель- ная Специальная Нарушение регуляции сердечно сосудистой системы (в том числе «юно шеское» серд- це, «юношес- кая» гиперто- ния, 1 ста- дия гипер- тонической болезни). При отсутствии недостаточности кровообращения пос- ле предварительных успешных занятий физическими упраж- нениями с меньшей нагрузкой в течение 1 года. В некоторых случаях могут быть разрешены занятия в ДСШ. При повыше- нии артериального давления такие заня- тия, а также участие в соревнованиях го- родского масштаба не рекомендуются. При отсутствии недостаточности кровообраще- ния и занятий физическими упражнениями в прошлом. Подгруппа «а». При недос- таточности кровообращения 1 степени. Ревматизм в межпри- сгупном периоде без клинических признаков поражения сердца. Не ранее чем через полгода после стиха- ния последней атаки. Занятия в ДСШ и уча- стие в соревнованиях городского масштаба (и выше) не ранее, чем через 2 года после приступа. Не назначается. Подгруппа «а». В течение полугода после стихания приступа ревма- тизма. Хроническая пневмония. Первая стадия - через 1-2 мес. после обостре- ния. Занятия в ДСШ и участие в соревновани- ях городского масшта- ба (и выше) не ранее, чем через полгода уче- бы в основной группе и при отсутствии за это время обострений процесса. Вторая ста- дия - при отсутствии дыхательной недоста- точности, через 1-2 мес. после обострения, при наличии про- шлого опыта занятий в основной группе. Занятия в ДСШ не рекомендуются. Вторая стадия -при отсутствии дыхательной не- достаточности не ранее, чем через 1-2 мес. после по- следнего обостре- ния. После опе- рации на легких по поводу брон- хоэктатической болезни (резек- ция отдельных сегментов), при хорошей адап- тации, не ранее, чем через год после операции, и при условии предшествующих занятий с мень- шей нагрузкой. Подгруппа «б». При наличии дыхательной недостаточ- ности, а также при отсутствии недостаточности в течение по- лугода после операции на легких. 253
Заболева- НИЯ Медицинские группы Основная Подготовитель- ная Специальная Бронхиальная астма. Назначается ие раньше чем через год после последнего при- ступа, при условии успешных занятий физическими упраж- нениями с меньшей нагрузкой и хорошей адаптацией к ней. При отсутствии осложнений и дыхательной недостаточности, если приступы редки (несколько раз в год). Подгруппа «а». При дыхатель- ной недоста- точности или при частых приступах, если состояние ребен- ка позволяет ему посещать школу. Туберкулез '• легких. При туберкулезной интоксикации без очаговых поражений и при отсутствии признаков острого процесса. В осталь- ных случаях не на- значается до снятия с диспансерного учета в связи с за- тиханием процесса. Поступление в ДСШ и участие в соревно- ваниях городского масштаба (н выше) не ранее, чем через 2 года после снятия t диспансерного учета, и не менее, чем через год после успешных занятий физически- ми упражнениями с меньшей нагрузкой. При благоприят- но текущем ком- пенсированном очаговом процес- се и отсутствии дыхательной недостаточности (вие обострений). Подгруппа «а». При благопри- ятно текущем компенсирован- ном или субком- пенсированном процессе и дыхательной не- достаточности 1 степени. Хронический гастрит, энте- рит, колит. Назначается при удовлетворительном общем состоянии. За- нятия ДСШ и участие в соревнованиях го- родского масштаба (н выше), как правило, не рекомендуются. При наличи не- резко выражен- ных признаков истощения или интоксикации. При обострении - перерыв в заня- тиях. Не назначается или назначается подгруппа «б». Гемофилия, болезнь Верльгофа, Шенлейн-Ге- ноха. Не назначается. Может быть на- значена только при очень легких формах. Подгруппа «б». При выраженной кровоточивости (или полная от- мена занятий). 254
Заболевания Медицинские группы Основная Подготовительная Специальная Язвенная бо- лезнь. Не ранее, чем через год после окончания лечения, устранив- * tero клинические проявления болезни. Поступление в ДСШ и участие в сорев- нованиях городского масштаба (и выше) -не ранее, чем через 2 года. При отсутствии кровоточивости или резких часто появляющихся болей, вызываю- щих необходи- мость в система- тическом лече- нии. На период лечения времен- ное прекращение занятий. Не назначается или назначается подгруппа «б». Хронический гломеруло- нефрит, пиело- нефрит. Не назначается. При компенси- рованной почеч- ной функции вне периода обострений и при отсутствии существенных изменений в со- стоянии сердеч- но-сосудистой системы. Подгруппа «а». При компенси- рованной почеч- ной функции вне периода обострений и при умеренном повышении артериального давления (ие выше 160/95 мм рт. ст.) и при недостаточности кровообращения 1 степени. Эндокринные заболевания (гипертиреозы, диабет, ожире- ние и пр.). Не назначается. При легких и незначительных нарушениях, если физическое развитие и рабо- тоспособность соответствуют возрасту. Подгруппа «а». При умеренно выраженных нарушениях и отставании в физическом раз- витии (минус 1-2 сигмы) или зна- чительное ожи- рение (все более + 2 сигмы) по сравнению с воз- растными стан- дартами. При рез- ких нарушениях - полная отмена занятий. 255
Заболевания Медицинские группы Основная Подготовитель- ная Специальная Отставание в физическом развитии (при отсутствии нарушений нервно- гормональной регуляции). При величинах роста и веса в пределах - 2 сигм по сравнению с возрастными стандар- тами. При наличии роста и веса значительно ниже возрастных стандартов ( - 2 сигмы и более). Не назначается. Грыжа паховая, бедренная, аппендицит. Переломы костей. Не ранее чем, через полгода, считая .от во- зобновления занятий в школе после опера- тивного вмешательс- тва. Занятия в ДСШ и участие в соревно- ваниях городского масштаба (и выше>не ранее чем через год после операции или травмы. До оперативного вмешательства и в течение по- лугода после операции.В те- чение полугода после возобновле- ния занятий упражнениями в школе после травмы. Не назначается. Варикозное расширение вен. Незначительное и прогрессирующее. За- нятия в ДСШ и учас- тие в соревнованиях городского масштаба не рекомендуется. Выраженное. Не назначается. Сколиозы и нарушения осанки. При сколиозах 1 и 2 степени и нарушениях осанки, вызванных недостат- ками организации режима. Желательны дополнительные к обычным урокам занятия корригиру- ющей гимнастикой в школе или в кабинете ЛФК. Не назначается. Подгруппа «б». Сколиозы 3 сте- пени (рахит, пос- ле перенесенно- го полиомиелита и пр.). Юноше- ский кифоз и некоторые на- рушения осанки - по назначению ортопеда. Деформации опорно- двигательного аппарата, ам- путации. При отсутствии нару- шений двигательных функций. При нерезко выраженных нарушениях двигательных функций. Подгруппа «б». При существен- ных нарушениях. 256
Заболевания. Медицинские группы Основная Подготовитель- ная Специальная Остаточные явления и последствия закрытых травм черепа (без сущес- твенных двигательных расстройств). Не назначается. При незначи- тельных нару- шениях. Подгруппа «а». При значитель- ных наруше- ниях. Параличи, парезы, гипер- кинезы после различных заболеваний нервной систе- мы (энцефалит, менингит, ДЦП, сотрясения и ушибы мозга, полиомиелит). Не назначается. Не назначается. Подгруппа «б». Прогрес- сирующие мышечные дистрофии. Не назначается. Начальные стадии болезни Шарко Мари. Эпилепсия. Не назначается. При редких при- ступах, возника- ющих в ночное время. При частых присту- пах в дневное время занятия полностью от- меняются. Не назначается. Неврастения, истерия. Не назначается. При незначи- тельных нару- шениях состо- яния нервной системы. Подгруппа «а» При выражен- ных нарушениях состояния не- рвной системы. Хронический тонзиллит. При общем удовлетво- рительном состоянии, вне периода обостре- ния и без признаков поражения сердца (ЭКГ контроль). При нерезко выраженной тонзиллогенной интоксикации. Подгруппа «а». При выраженной тонзиллогенной интоксикации. При необходи- мости - полная отмена занятий до излечения. 9. Заказ № 2984 257
Заболевания Медицинские группы Основная Подготовитель- ная Специальная Хронические заболевания верхних ды- хательных путей. При отсутствии сущес- твенных нарушений дыхания. При значитель- ных нарушени- ях дыхания. Как правило, не назначается, 3 Хроничес- кий отит с перфорацией барабанной перепонки. Противопоказаны за- нятия плаванием, а при частых обострениях ’ - также и лыжами. * Заболевания слезных путей, сопро- вождающиеся слезотечени- ем. Противопоказаны (или ограничены) занятия на свежем воздухе. * Аномалии рефракции. Менее +3,0о с остротой зрения 0,5 и выше без коррекции. Менее +3,0о при остроте зрения ниже 0,5 с коррекцией. От+3,Оодо +6,0о и более независимо от остроты зрения противопоказа- ны занятия спортивными играми, боксом, фехтованием, вело-и мото- спортом, альпи- низмом, подня- тием тяжестей, прыжками с шестом, прыж- ками на лыжах. При наличии изменений глазного дна и помутнения ‘ стекловидного тела обязательно заключение оф- тальмолога. Односто- ронний анофтальм, расстройства двигательного аппарата гла- за.. Необходимо заключе- ние офтальмолога. - 258
9.3.13. Возрас. ные нормы для начала занятий спортом Таблица 9.36 Возрастные нормы для начала занятий спортом и этапов спортивной подготовки (СБ. Матвеев, Б.И. Херодинов, 1999г.) Вид спорта Возраст (в годах) допуска к занятиям в ruvnnax Начальной подготовки Учебно-трени- ровочных Спортивного совершенства Акробатика 8^10 10-14 14-17 Баскетбол и волейбол 10-13 12-17 16-18 Бадминтон 10-13 12-17 16-18 Батут 9-12 11 -17 16-18 Бокс 12-15 14-17 17-18 Борьба (все виды) 10-13 12-17 16-18 Велоспорт (шоссе,, трек) 12-14 14-17 17-18 Водное поло 10-13 12-17 16-18 Гимнастика спортивная - юноши -девушки 8-10 7-9 10-14 9-14 14-17 14-17 Гимнастика художест- венная 7-9 9-13 13-17 Гребля академическая • 10-12 12-17 17-18 Гребля па байдарках и каноэ 11 -14 13-17 ’ 16-18 Конный спорт 11-13 13-17 17-18 Конькобежный спорт 10-12 12-17 17-18 Легкая атлетика 11-13 13-17 17-18 Лыжный спорт: - гонки и биатлон 9-12 12-17 17-18 - горные виды 8-11 10-15 14-17 - двоеборье 9-12 11-17 16-18 - прыжки с трамплина 9-11 12-17 17-18 Парусный' спорт 9-12 11-17 16-18 Плавание 7-10 7-14 12-17 Прыжки в воду 8-11 10-15 14-17 Ручной мяч 10-13 12-17 16-18 259
Вид спорта Возраст (в годах) допуска к занятиям в группах Начальной подготовки Учебнотрениро- вочных Спортивного совершенства Санный спорт 11-14 13-17 16-18 Современное пятиборье 10-13 12-17 16-18 Стрелковый спорт 11-14 13-17 16-18 Стрельба нз лука 11-13 13-17 17-18 Стрельба стендовая 14-15 15-17 18 Теннис и теннис настоль- ный 7-10 9-15 14-17 Тяжелая атлетика 13-14 14-17 17-18 Фехтование 10-13 12-17 16-18 Фигурное катание 7-9 9-13 13-17 Сетбол, хоккей с шайбой н с мячом 10-12 12-17 J3-17 Шахматы 9-13 11-17 15-18 9.3.14. Примерные сроки возобновления занятий физкуль- турой от начала посещения школы после некоторых заболе- ваний и травм Таблица 9.37 Сроки возобновления занятий физкультурой от на- чала посещения школы после некоторых заболеваний и травм (СВ. Матвеев, Б.И. Херодинов, 1999г.) Заболевание Сроки возоб- новления занятий Примечание Ангина. 2-4 недели. Для возобновления занятий необходимо дополнительное медицинское обследова- ние. нужно особенно обращать внимание на состояние сердца и реакцию его на на- грузку. При каких-либо жалобах на сердце исключить упражнения на выносливость и избегать упражнений, вызывающих задержку дыхания, минимум в течение полугода. Опа- саться охлаждения (лыжи, плавание). 260
Острые рес- пираторные заболевания. 2-3 недели. Избегать охлаждения. Лыжи, коньки, плава- ние могут быть временно исключены. Зимой при занятиях на открытом воздухе дышать через нос. Заболевание Сроки возобновле- ния занятий Примечание Острый отит. 3-4 недели. Запрещается плавание. Опасаться охлажде- ния. Прн хроническом перфоративном отите противопоказаны все водные виды спорта. При вестибулярной неустойчивости, насту- пающей чаще после операции, исключить также упражнения, могущие вызвать голо- вокружение (резкие повороты, вращения, перевороты). Пневмония. 1 -2 месяца. Избегать переохлаждения. Рекомендуется шире использовать дыхательные упражне- ния, а также плавание, греблю и зимние виды спорта (из-за чистоты воздуха, отсутст- вия пыли и положительного влияния на сис- тему дыхания). Плеврит. 1-2 месяца. Исключить сроком до полугода упражнения на выносливость и связанные с натужи-вани- ем. Рекомендуется плавание, гребля и зимние виды спорта. Необходим регулярный рент- генологический контроль из-за опасности возникновения туберкулеза. Грипп. 2-4 недели. Необходимо наблюдение за реакцией на нагрузку во время занятий, так как прн этом можно обнаружить отклонения со стороны сердечно-сосудистой системы, не выявленные при осмотре. О. инфекци- онные заболе- вания (корь, скарлатина, дифтерия, дизентерия и ДР-)- 2-3 месяца. Лишь при удовлетворительной реакции сердечно-сосудистой системы на функцио- нальные пробы. Если были изменения со стороны сердца, то исключаются сроком до полугода упражнения на выносливость, силу и связанные с нагуживанием. Острый неф- рит. 2-3 месяца. Навсегда запрещаются упражнения на вы- носливость, так как они н при нормальных почках вызывают появление в мо^е белка и клеточных элементов, н водные виды спорта. - После начала занятий физкультурой необхо- дим регулярный контроль за состоянием мочи. 261
Заболевание Сроки возоб- новления занятий Примечание Ревмокардит. 2-3 месяца. Занятия разрешаются только при условии санации очага хронической инфекции и отсутствия ннтеркуррентных заболеваний и явлений, свидетельствующих об актив- ности процесса н недостаточности кровооб- ращения. Не менее года занимаются в спе- циальной группе. Необходим регулярный контроль за реакцией сердечно-сосудистой системы на физические нагрузки н за ак- тивностью процесса. Гепатит инфекци- онный. 6-12 мес (в зависимости от течения и формы болез- ни). Исключить упражнения на выносливость. Регулярный контроль за размерами печени, уровнем билирубина и результатами функ- циональных проб печени. Аппендицит (после опера- ция). 1-2 месяца. При осложнениях после операции сроки возобновления занятий определить строго индивидуально. В первое время следует избегать натуживания, прыжков и упражне- ний, дающих нагрузку мышцам живота. Перелом кос- тей конечно- стей. 3 месяца. Далее может быть частичное освобождение в зависимости от консолидации перелома и степени ограничения движения конеч- ности. Не менее 3 мес. следует исключить упражнения, дающие резкую нагрузку на поврежденную конечность. Ушиб ИЛИ сотрясение головного мозга. 2-12 мес н более (в зависимости от тяжести и характера травмы). В каждом случае необходимо разрешение врача-невропатолога. Следует исключить упражнения, связанные с резким сотрясение тела (прыжки, футбол, волейбол н др.) Растяжение мышц н свя- зок. 1 -2 недели Увеличение нагрузки и амплитуды движе- ний в поврежденной конечности должно быть постепенным. Разрыв мышц и сухожилий. Не менее полугода после опера- тивного вме- шательства. Предварительно длительное применение ле- чебной гимнастики. Прн решении вопроса о начале спортивных тренировок ребенка врач должен учитывать возрастные нормы начала занятий. В данном случае необходи- мым является диагностика темпа биологи- ческого созревания и соматотипа ребенка. 262
9.4. МЕДИЦИНСКИЕ АСПЕКТЫ ВОСПИТАНИЯ ДЕТЕЙ 9.4.1. Воспитание детей раннего возраста Воспитание детей начинается с рождения. Все воспита- тельные воздействия должны основываться на учете возраст- ных особенностей нервно-психического статуса ребенка; созда- вать условия для гармоничного и всестороннего его развития; и в конечном итоге способствовать реализации в полном объеме генетической программы индивидуального развития ребенка. Особое внимание следует уделять достаточному «телесно- му» (в т.ч. тактильному) и эмоциональному контакту с матерью и другими близкими людьми. Дефицит материнской ласки и забо- ты может привести не только к отставанию нервно-психического развития в раннем возрасте, но и к формированию отклонений в нервно-психической сфере в более старшем возрасте. Девиантные типы воспитания (излишняя опека или давление, недостаточное внимание, завышенные требования и др.) способствуют возникновению психологических проблем у детей, а впоследствии - развитию невротических расстройств. Поэтому при появлении трудностей в воспитании ребенка лю- бого возраста необходима своевременная консультация детского психолога, психоневролога или психотерапевта. 9.42. Воспитание новорожденного ребенка Большое значение в период новорожденности имеет пра- вильная организация бодрствования и общения с ребенком. Лас- ково разговаривая с малышом, необходимо пытаться вызвать у него зрительное и слуховое сосредоточение, улыбку. В кроватке ребенка на специальном кронштейне следует подвесить круп- ную игрушку на расстоянии 70 см от груди, или более мелкую - на расстоянии 50-60 см от груди. Медленным перемещением подвешенной звучащей игрушки, стимулировать зрительное и слуховое сосредоточение ребенка. Чрезвычайно важно в этом возрасте охранять зрительный и слуховой анализаторы от пере- утомления (не использовать слишком яркие игрушки, избегать громких и резких звуков). С периода новорожденности не следует младенца пеленать перед кормлением и не менее, чем через 30 минут после корм- ления, полезно выкладывать его на живот. Для профилактики стоматологических заболеваний следует обратить внимание на позу новорожденного в кроватке (не должен лежать с запро- кинутой головой и подбородком прижатым к груди). Пустышку следует давать не долее, чем на 10-15 минут. 263
9.43. Воспитание ребенка в возрастном диапазоне от 1 меся- ца доЗ месяцев В этом возрасте интенсивно развиваются слуховой и зри- тельный анализаторы. К 3-х мес. возрасту у ребенка должно сформироваться взаимодействие зрительного и слухового ана- лизаторов - он начинает локализовать звук в пространстве. Кроме того, в этом возрасте развиваются тактильный и двигательные анализаторы. Очень важный процесс в этом воз- растном диапазоне - формирование эмоций, поскольку радост- ное состояние ребенка снимает физиологический гипертонус, способствует развитию голосовых мышц и является предпо- сылкой дальнейшего оптимального развития. Для реализации программы развития в этом возрастном диапазоне необходимы: анатомическая целостность анализато- ров и систем, создание специальных условий в семье. Занятия с ребенком. Следует ласково разговаривать, петь ребенку, сначала выпрямившись, а затем склоняясь над его лицом. Перемещаясь вокруг кровати, стимулировать сначала сосредоточение, а затем слежение и локализацию звука. Вызывать улыбку и поддержи- вать оживленное состояние (на 3-м мес.). Перед каждым кормлением и сном, а на 3-м мес. и в сере- дине бодрствования, следует выкладывать ребенка на живот, периодически подставлять к стопам ребенка свою ладонь, вы- зывая при этом феномен ползания. В результате развивается умение поднимать и удерживать голову, укрепляется тонус брюшных мышц. При признаках утомления следует повернуть его иа спину. Рекомендуется брать ребенка на руки сначала в горизон- тальном положении, а с 1,5 месяцев - в вертикальном с целью повышения эмоционального тонуса и развития умения подни- мать и удерживать голову в вертикальном положении. С середины 3-го месяца следует периодически опускать игрушку над грудью ребенка, чтобы он мог натолкнуться на нее, размахивая руками, при этом стимулируется выпрямление руки, подготавливая ее к захватыванию игрушки. Рекомендуемые игрушки: простой формы, крупные, яркие, но не многоцветные (обилие цветов утомляет ребенка), звуча- щие погремушки и шары (дети руками их не трогают, а только рассматривают). 9.4.4. Воспитание ребенка от 3 до б месяцев В этом возрастном диапазоне формируется способность различать. Узнавание - это начало развития памяти. В этом воз- 264
расте уже появляется возможность и необходимость воспитания определенных поведенческих стереотипов: к 6 мес. необходимо выработать реакцию на интонацию слова «нельзя» и, поскольку в этом возрасте формируется вкусовая дифференцировка, нуж- но приучать ребенка есть пищу в таком виде, в каком он будет получать ее во взрослом состоянии, конечно, с учетом возраста. Гуление, появляющееся в этом возрасте, - подготовительный этап для формирования активной речи. Для появления гуления необходимы целостность голосовых связок, положительные эмо- ции и перекличка со взрослыми. Существует четкая связь между правильной методикой кормления (своевременное введение ложки) и правильным развитием артикуляционного аппарата. Двигательные навыки, формирующиеся в этом возрастном диапазоне, обеспечивают перемещение ребенка в горизонталь- ном положении и создают условия для периода предыгры. Условия для развития и занятия с ребенком. Необходимо чаще разговаривать с ребенком, вызывая ответ- ные звуки (лепет) и поддерживая радостное состояние, улыбку, смех. Приблизительно в возрасте 5 мес. должна формироваться ответная реакция на слово «нельзя» (по интонации). ~ Часто и на более длительное время следует класть ребенка в манеж или на стол на живот, помещать на близком расстоянии перед ним игрушки с целью стимуляции ползания. Показом сбоку яркой игрушки стимулируется поворачивание и пере- ворачивание сначала со спины на живот, а потом с живота на спину (можно помочь ребенку, слегка подтягивая его за руку). В этом возрасте ни в коем случае не следует ни сажать, ни ставить ребенка. Подвешивать игрушку над грудью ребенка нужно на уров- не его вытянутых рук. В этом возрасте можно прикладывать игрушку к ладоням ребенка, побуждая захватить ее и удержать, сначала двумя, а затем одной рукой. Необходимо побуждать ребенка к активности при еде (невнимание к активности маленького ребенка при приеме пищи и, особенно, насильственное его кормление приводят к понижению аппетита и длительному неумению есть самосто- ятельно). С 4,5 - 5 мес. следует приучать ребенка есть с ложки, снимая пищу губами, а не ссасывая ее, как это делают дети первых месяцев жизни. Дня воспитания этого навыка ложку с пищей подносят ко рту ребенка, вкладывая ему в рот, что побуж- дает малыша к соответствующим движениям. Рекомендуемые игрушки: яркие целлулоидные погре- мушки, удобные для захватывания, кольца с привязанными к ним игрушками, колокольчики, звоночки. Игрушки в форме 265
шариков и яичек неудобны для захватывания в этом возрасте, так как они далеко откатываются от легкого прикосновения ре- бенка, легко выскальзывают из его рук. Полезно давать ребенку для исследования кусочки различной по фактуре ткани (хлопок, шерсть, шелк, бархат). Полученные тактильные ощущения спо- собствуют развитию мозга. 9.4.5. Воспитание ребенка от б до 12 месяцев Темп развития ребенка в этом возрасте замедляется, общие движения происходят в основном в горизонтальном положении. Для нормального развития ребенка в этом возрасте необходимо своевременное овладение навыком ползания. Важно помнить тезис «ползать раньше, чем сидеть». На этом возрастном этапе формируется понимание речи, развивается условная связь слова с предметом и действием. По- нимание речи необходимо для развития активной речи. В этом возрасте развивается мелкая моторика кисти и дейс- твия с предметами: в 6-7 мес. - превалирует самоподражание, в 8-9 мес. -подражание взрослому, затем появляется предыгра. Условия для развития и занятия с ребенком. Вначале стимулируют лепет, вступая в перекличку с ре- бенком. Когда у него появляется лепет (6 мес.), следует вызывать подражание произносимым слогам (с 6 мес.) и простым словам: «мама», «дай», «киса» и др. (конец года). Развивая понимание речи, нужно много разговаривать с ребенком, называть окружаю- щих людей, предметы, действия, учить выполнению некоторых движений и действий по слову взрослого, вначале подкрепляя слово показом и помогая ребенку выполнить задание (с 7-8 мес. - «ладушки», «дай ручку», «до свидания», с 9-10 мес. - «дай иг- рушку», имея ввиду, что ребенок должен найти данную игрушку среди нескольких других и подать ее и т.п.). В 11-12 мес. слова «нельзя» и «плохо» должны регули- ровать поведение ребенка. В этом возрастном диапазоне ребенка побуждают к пол- занию (с 5,5 - 6 мес.), вставанию (с 7,5 мес), ходьбе с опорой (с 8-9 мес), а позднее (с 11-12 мес.) и без нее, подманивая ребенка яркой, игрушкой, ласково подзывая его к себе, иногда немного помогая ему. В целях поддержания хорошего эмоционального тонуса, а также для гармоничного развития ребенка полезно проводить веселые игры - «догоню, догоню», «ладушки». Для получения ребенком новых впечатлений и. развития речи следует показывать животных, заводные игрушки, а с 10 мес. - и картинки. Игрушки уже не подвешивают, а кладут в 266
кроватку, манеж, на пол. Необходимо показывать элементарные действия с предметами, побуждая ребенка к подражанию. Для воспитания навыков при приеме пищи необходимо; - с 6,5 - 7 мес. во время кормления давать ребенку в руку ку- сочек белого хлеба, печенья, приучать его есть самостоятельно; - с 7 - 8 мес. приучать ребенка пить из чашки (широкой), которую сначала держит взрослый, а потом сам ребенок (в 12 мес. ребенок самостоятельно пьет из чашки); - с 8 - 9 мес. детей, умеющих сидеть, следует во время кормления сажать на специальный стульчик с высокой спинкой, подлокотниками и подставкой для ног. Во время кормления ребенка первого года жизни надо следить, чтобы его лицо и платье были чистыми (приучение к аккуратности и выработка отрицательного отношения к неоп- рятности во время еды). Воспитание гигиенических навыков - умывание рук, лица: - необходимо воспитывать у ребенка положительное, спо- койное отношение к процессу умывания; - проводить умывание осторожно, не доставляя малышу неприятных ощущений; - побуждать ребенка к активности при умывании; - в 8 - 9 мес. ребенок должен протягивать руки к струе воды. Воспитание навыков саморегуляции физиологических отправлений: - с 5 - 6 мес, следует держать ребенка над горшком после сна (если ребенок проснулся сухим), перёд сном и периодически во время бодрствования, но не раньше, чем через 30 мин. после кормления, стараясь угадать появление у ребенка потребности к мочеиспусканию (не вызывая отрицательной реакции); - в 8 - 9 мес. ненадолго (на 3 мин.) высаживать на горшок в одно и то же время дня. Горшок .должен быть теплым, подхо- дить по размеру. Стараться поддерживать у ребенка хорошее на- строение, сделав процедуру высаживания на горшок приятной. Приучать проситься на горшок, для чего сопровождать высажи- вание словами «пи-пи», «а-а», вызывая у ребенка подражание словам (к 1 году ребенок спокойно относится к высаживанию, к 1 г .6 мес. днем просится, а к 2 годам должен проситься и ночью). Ночью детей до 1 года не следует высаживать, а менять мокрое белье - по мере надобности. С 11-12 мес. следует побуждать ребенка к активности при одевании и раздевании - протянуть ногу дня надевания колго- ток, сапожек, поднять руки при снятии платьица и др. Рекомендуемые игрушки: разнообразные и более слож- ные, многокрасочные, звучащие игрушки разного материала 267
- куклы, птички, зайчики, рыбки и др. Для развития действия с предметами следует давать детям мячи и игрушки для катания, всевозможные легкооткрывающиеся коробочки, игрушечные кастрюльки для закрывания и открывания, пятистенные полые кубики, складные матрешки, небольшие пирамидки (из 2-3 тол- стых колец). Полезно использовать для той же цели пластмассо- вые и металлические мисочки, небольшие бидончики и т.д. Ребе- нок сможет вкладывать в них шарики и небольшие игрушки. 9.4.6. Воспитание и занятия с ребенком второго года жизни На втором году с целью стимулирования понимания речи следует: а) увеличивать число запоминаемых слов (названия пищи, мебели, одежды, животных, птиц, растений и др., назва- ния частей тела, одежды и т.д., качества предметов, основных действий); б) укреплять связи между предметами и обозначениями их словами. Развивать понимание связей и отношений между пред- метами («птичка клюет зернышко»); в) научить выполнять инструкции и поручения взрослого: в первом полугодии состоящие из 1-2 действий, во втором полу- годии - из нескольких звеньев («пойди туда-то», «возьми то-то», «принеси мне»). С целью стимуляции активности речи необходимо: а) увеличивать число произносимых слов в первом полу- годии до 30 простых («дай», «иди», «дядя») и звукоподражании («ав-ав», «би-би»), во втором полугодии - до 300 и более сложных слов, не только существительных и глаголов, но и обозначающих качество предмета и отношение между предметами (наречия, глаголы, прилагательные и .т.д.). Приучать употреблять в речи 2- 3 сложные фразы и вносить в речь грамматические изменения; б) совершенствовать подражание звукосочетаниям и сло- вам, учить отвечать на речь взрослого не только движениями и действиями, но и доступными словами. Вызывать воспроизведе- ние слов, обозначающих знакомые предметы, которые в данное время отсутствуют («где же наш мячик?, «скажи, где же наш мячик?»). Для развития движения нужно: а) совершенствовать и делать целевыми ходьбу (учить ходить по ограниченной и наклонной плоскости - по доске, пе- решагивать через одиночные препятствия, удерживать равнове- сие), лазанье (учить влезать на стремянку, перелезать через брев- но, подлезать под скамейкой), бросание (учить бросать мяч в корзинку). Во втором полугодии развивать умение бегать. Учить простейшим элементам пляски.Прыгать с высоты дети второго года жизни не должны из-за особенностей анатомического стро- 268
ения стопы (плоскостопие); б) развивать (во втором полугодии) различные подражатель- ные движения («как мишка ходит», «как зайка бегает»); в) приучать выполнять различные действия, движения по словесному предложению, а в конце года даже по словам (стиш- ки, песенки,сначала одному, а потом и группе детей). Различные действия с предметами: а) научить ребенка внимательно наблюдать за действиями взрослого и воспроизводить их; б) обучать проделывать с предметами и сюжетными игра- ми разнообразные целевые действия (в первом полугодии - за- крывать и открывать, снимать и надевать, во втором полугодии - наливать жидкость, насыпать песок в просторную посуду и т.д.); сюжетная игра на второму году жизни только зарождает- ся (ребенок воспроизводит отдельные действия шофера, про- давца и т.д.); в) развивать умение доводить до конца освоенное действие (например, собрать всю пирамидку); г) использовать занятия с предметами для развития речи (называть предметы, свойства их, действия с. ними). Воспитание навыков при приеме пиши: с 1г. 2 мес. во время кормления необходимо давать ребенку в руку десертную или чайную ложку, направляя ее ему в рот своей рукой (ребенок сначала держит ложку в кулачке); с 1 г. 4 - 5 мес. следует побуждать ребенка есть самостоя- тельно густую пищу, а затем жидкую, лишь помогая ему регули- ровать движения. Учить самостоятельно пользоваться салфеткой (в 1 г. 6 мес. ребенок ест ложкой любую пищу, но еще нередко проливает ее, пользуется сам салфеткой при напоминании). К 2- м годам ест аккуратно, не обливается, пользуется салфеткой без напоминаний. Воспитание гигиенических навыков: • на 2-м году жизни ребенок должен уметь снять низко вися- щее полотенце, потереть руки мылом; • с 1г. 2 - 4 мес. следует обращать внимание на грязные руки, лицо, мокрый нос, вызывать отрицательное отношение к грязи (словом, тоном), тотчас вымыть запачканные руки ребенку, вытереть нос, добиваться, чтобы ребенок привыкал быть чистым и впоследствии сам просил вымыть его или вытереть; • с 1 г. 6 мес. необходимо учить самостоятельно пользовать- ся носовым платком, обращая внимание ребенка на грязный нос и предлагая вытереть его (к 2-м годам по мере необходимости он сам пользуется платком). Воспитание навыков одевания и раздевания: • с 1 года ребенок может самостоятельно стянуть колготки, сапожки, кофточку (в 1 г. 2 - 3 мес. ребенок охотно сам пытается раздеваться и одеваться); 269
• с 1 г. 6 мес. снимает и надевает колготки, штанишки, расшнуровывает ботинки; • с 2-х лет снимает и надевает с помощью взрослого часть туалета в определенной последовательности - платьице, шта- нишки, рубашку. При раздевании аккуратно складывает одежду на стул. Рекомендуемые игрушки: пирамидки, матрешки (бо- лее сложные), песочницы, обручи, игрушечные телефоны, мячи. Сюжетные игрушки: куклы (одетые), кукольная мебель, алюминиевая посуда, игрушечные животные. Примитивный строительный материал. Различные тачки, тележки, машины, «мелочь» в мешочке или коробочке (с 1 г. 6 мес). Песок (с 1 г. 6 мес.) и вода (к концу второго года) для игры. Заводные игрушки, живые животные для показа и рассказа, простые музыкальные инструменты, вроде барабана или бубна. Мыльные пузыри. Для игры детей второго года жизни следует оборудовать уголок в комнате, покрыть пол чистым ковриком, т.к. в этом воз- расте ребенок любит играть один на полу. 9.4.7. Воспитание и занятия с ребенком третьего года жизни С целью дальнейшего развития понимания речи следует: а) показывать все новые и более сложные предметы, дейс- твия, картинки, сопровождая знакомство с ними словесными пояснениями. Обогащать впечатления ребенка; 6) приучать понимать устную речь без сопровождения наглядными образцами, слушать небольшие рассказы, корот- кие стихотворения. С целью стимуляции активной речи нужно: а) учить говорить предложениями, правильно произно- сить слова и изменять окончания слов, согласовывать слова в . фразах; б) продолжать развивать у ребенка эмоциональную выразительность голоса, побуждать к поддеванию и пению; в) вызывать активные высказывания ребенка - учить передавать словами впечатления (рассказ по картинке и т.д.), отвечать на вопросы. Для развития движений необходимо: а) способствовать дальнейшему развитию координации общих движений (одновременные, экономичные и ловкие движения рук и ног) при ходьбе, беге, лазаньи, бросании (уст- ранять лишние движения); б) приучать по сигналу приостанавливать движения, пере- ходить от одного движения к другому, изменять темп движения; в) развивать чувство ритма, вводить танец под музыку; 270
г) продолжать развивать координацию мелких движений. Развитие игры и действий с предметами: а) освоенные с помощью взрослых предметы передаются для самостоятельной деятельности (следить, чтобы предметы использовались ребенком правильно, закреплять приобретен- ные умения); б) развивать сюжетные игры, основанные на подражании взрослому и старшим детям, стимулировать инициативу и вы- думку ребенка в игре; в) при пользовании предметами уточнять их число, цвет, размер и т.д. - заставлять называть эти свойства предметов, под- бирать их по заданию. При воспитании навыков при приеме пищи в этом воз- раста необходимо обратить внимание на воспитание с помощью словесных указаний и собственного примера культурного пове- дения за столом -держать ложку в правой руке, а хлеб - в левой, не размачивать хлеб е супе, чае, не выходить из-за стола с полным ртом, говорить «спасибо». Воспитание гигиенических правил: - под контролем взрослого ребенок может самостоятельно намылить руки, не обливаясь, вымыть лицо и руки под узкой струей воды, вытереть их насу ко; - следует приучать ребенка по собственной инициативе умываться утром и вечером, мыть руки перед едой или после за- грязнения, вытираться только своим полотенцем (в 3 года ребенок хорошо и аккуратно моет руки, вытирает их, вытирает нос и др.). Ребенка 2-3 года жизни можно высаживать на горшок но- чью не более 1 раза, если он в этом нуждается, предварительно выяснив, в какое время у него возникает такая потребность. Если ребенок всю ночь спит сухим, его не высаживают. Навыки одевания и раздевания: - с 2 лет 6 мес. ребенок может самостоятельно расстегивать и застегивать пуговицы, развязывать и завязывать шнурки (к 2 годам ребенок снимает некоторые предметы туалета - колготки, ботинки, штанишки, а в 2 года 6 мес. одевается и раздевается сам, но без застегивания и расстегивания пуговиц, развязывания шнурков); - в 3 года ребенок одевается и раздевается почти самостоя- тельно, может застегивать пуговицы, завязывать шнурки. Рекомендуемые игрушки: те же, что для детей второго года жизни, но более сложные, например, велосипед, строительные материалы различной величины и формы, более разнообразная игрушечная мебель и посуда, наборы - конструкторы, предме- ты одежды и др. Более сложные картинки и первые книжки, 271
книжки для раскрашивания, пластилин или глина, первое лото, живые животные, птички, рыбки, диапроектор для показа и рассказа. Необходимы целевые прогулки и экскурсии для рас- ширения кругозора ребенка. Общие задачи воспитания ребенка, связанные с формиро- ванием его как будущего члена коллектива. Особое внимание на втором-третьем году жизни ребенка имеют: - выработка умения самостоятельно заниматься, не мешая старшим (на втором году), играть друг с другом (жалеть «оби- женного», помочь «пострадавшему»), поддерживать порядок в игрушках, беречь их; - приучение к самообслуживанию и взаимопомощи; - развитие любознательности, смелости, настойчивости, стремление преодолеть препятствия и довести начатое дело до конца. По окончании периода раннего детства воспитательный процесс осуществляется педагогами, медицинские аспекты в воспитании постепенно отходят на второй план. 9.4.8. Тактика врача-педиатра после оценки нервно- психического развития детей до 3-х лет (см. стр. 273) 9.4.9. Рекомендации по коррекции отклонений в не- рвно-психическом развитии детей 4-6 лет (см. стр. 274-275) 9.5. СРОКИ ОСМОТРА ДЕТЕЙ ВРАЧАМИ- СПЕЦИАЛИСТАМИ И СРОКИ ЛАБОРАТОРНЫХ ИССЛЕДОВАНИЙ (СМ. СТР. 276-277) 272
273 Тактика врача-педиатра после оценки нервно-психического развития детей до 3-х лет Таблица 9.38 Необходимость на- значений Нормальное развитие 1 руппа внимания Группа риска Группа высокого риска Группа диспансер- ная 1гр. 1 гр. ускорен раза. высокое разв. 2 гр. 1,23 ст. 1^гр. дисгарм. разв. Згр. 133 ст. Згр. дисгарм разв. 4гр. 1ДЗ ст. 4гр, дис- гарм. разв. 5гр. Детис НПР, не подлежа- щие оценке Общепедагогические на следующий эпи- кризный срок + Индивидуальные педагогические, отражающие отста- вание в развитии 4 + Консультации специалистов Невропатолог + + + 1 ♦ + Дефектолог С 3-лет + Логопед при задержке речевого >азвития + + + Психолог + по показаниям + Психиатр + Эндокринолог по показаниям + + + + + + Генетик + + + +
Таблица 9.39 Рекомендации по коррекции отклонений в нервно-психическом развитии детей 4-6 лет Показа- тели Факторы, обуславливающие отклонения в нервно- психическом развитии и поведении ребенка 1 Рекомендации ' * Мышле- ние и речь. Остаточная органическая недостаточность мозга, в анамнезе - диагноз энцефалопатии, осложнения беременности и родов матери, инфекционные заболевания у ребенка на 1 году жизни. Сомати- ческая ослабленность из-за частых тяжело про- текающих, а также хронических заболеваний в первые 3 года жизни и на момент обследования. Неблагоприятные условия воспитания, отсутс- твие или ограничение развивающего общения со взрослыми (из-за безразличного отношения родителей к ребенку, алкоголизма, асоциального поведения). Сочетание 2-х или 3-х указанных факторов. 1+2,1+3,2+3 - направление на консультацию к психоневрологу не- зависимо от возраста. Общеукрепляющие назначения - разъясни- тельная работа медицинской сестры и врача с родителями с целью оздоровления семейной атмосферы. Во всех случаях рекомен- дации родителям; занятия с ребенком по общему психическому развитию: чтение соответствующих возрасту книг, ознакомление с явлениями природы и окружающей средой. Специальные занятия по пересказу сюжетов небольших рассказов, бытовых событий с обсуждением причинно-следственных связей между событиями, поступками героев. Мото- рика. Остаточная органическая недостаточность мозга. Отклонения в функциональном состоянии цен- тральной нервной системы - невротические реак- ции. Неблагоприятные условия воспитания (ограни- чение двигательного опыта ребенка). Сочетание 2-х или 3-х указанных факторов. 1,2,1 +2,1+3,2+3 - направление на консультацию к психоневроло- гу независимо от возраста. 3 - разъяснительная работа медицин- ской сестры и врача с родителями с целью оздоровления семей- ной атмосферы. Рекомендуются занятия по развитию: 1. Общей моторики: упражнения со скакалкой, игра в классики, игра с мячом, катание на велосипеде, коньках, лыжах, занятия на мини- стадионе, максимальное использование оборудования детских спортивных площадок по месту жительства; занятия в детских спортивных секциях (плавание, теннис, баскетбол, хореография и др.). 2. Ручной моторики: занятия лепкой, плетение, вышивание. Формирование навыков самообслуживания, помощи взрослым по дому.
275 Таблица 9.39 Рекомендации по коррекции отклонений в нервно-психическом развитии детей 4-6 лет Показатели Факторы, обуславливающие отклонения в нервно- психическом развитии и поведении ребенка Рекомендации Внимание и память. Соци- альные контакты. Остаточная органическая недостаточность мозга. Отклонения в функциональном состоянии централь- ной нервной системы. Неблагоприятные условия воспитания - отсутствие занятий в семье с ребенком по развитию внимания и памяти (чтение и разучива- ние стихов, пересказов сказок и рассказов). Сочетание 2-х или 3-х указанных факторов. 1,2,1+1,1+3,2+3 - направление на консультацию к пси- хоневрологу независимо от возраста. 3 - разъяснительная работа медицинской сестры и врача с родителями. Во всех случаях (рекомендации родителям) - развитие внимания и памяти; заучивание соответствующих возрасту стихов с предварительным рисованием сюжета стиха. Пересказ по памяти прочитанных ранее рассказов. Игры, развивающие внимание и память. Остаточная органическая недостаточность мозга. Отклонения в функциональном состоянии центральной нервной системы. Неблагоприятные ус- ловия воспитания - ребенок общается в основном со взрослыми, с детьми значительно старше или моложе себя (на 2 года и более). Сочетание 2-х или 3-х указан- ных факторов. 1,2,4 - направление на консультацию к психоневрологу и во всех случаях (рекомендации для родителей): обеспе- чить ребенку возможность общаться с детьми его возраста. Организовать наблюдение и контроль взрослых за игрой, учить ребенка играть вместе с другими детьми его возрас- та, распределяя роли и обязанности, соблюдая правила игры. При повышенной раздражительности, драчливости - учить ребенка сдерживать себя, подчеркивая положи- тельные стороны сверстников, не принижая при этом его самого. Психи- ческое здоровье. Остаточная органическая недостаточность мозга. Со- матическая ослабленность. Неблагоприятные условия воспитания - длительные психотравмирующие ситу- ации (пьянство родителей, конфликтные ситуации в семье, безнадзорность, излишняя опека, воспитание по типу «кумира» семьи). Сочетание 2-х или 3-х ука- занных факторов. Независимо от факторов и возраста при наличии от- клонений - направление на консультацию к психонев- рологу. 2 - общеукрепляющие мероприятия. 3 - разъясни- тельная работа медицинской сестры и врача с родителями.
276 9.5. Сроки осмотра детей врачами-специалистами и сроки лабораторных исследований Таблица 9.40 Специалисты, лабораторное об- следование До1 гада 1 год 2 гада 3 гада 4 года 5 лет За год до пос- тупле- ния в школу Перед посту- плени ем в школу После окон- чания 1 класса 10 лет 12 лет 14-15 лет 16 лет 17 лет Хирург, ортопед + доЗ мес. + + + + + . + + + + + Оторинола- ринголог + + + + + + + + + + Офтальмолог + + + + + + + + + + Невропатолог (не- вролог) + доЗ мес. + + + + + + + + + + Стоматолог + + + + + + + + + + + + + Логопед ТсТ лет + по показаниям Психолог + по показаниям + + + + Эндокринолог + + + + + Гинеколог (анд- ролог) + + 4- + + Общий анализ крови + 3мес. + + + + + + + + + Общий анализ мочи + 3 мес. + + + + + + + + + Кап на яйца глис- тов + + + + + + + + + Соскоб на энтеро- биоз + + + + + + + + +
Таблица 9. 40 Сроки осмотра детей врачами-специалистами и сроки лабораторных исследований Специалисты, лабораторное обследование До 1 года 1 год 2 года 3 года 4 года 5 лет За год до поступ- ления в школу Перед посту- плением в школу После окон- чания 1 класса 10 лет 12 лет 14-15 лет 16 лет 17 лет Измерение АД + + + + + + + + + ЭКГ + + + + + Флюорография + + + Половая формула + + + + + Оценка школьной зрелости + + Оценка физи- ческой подго- товленности + + + + + + +
9.6. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА УПРАВЛЯЕМЫХ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЕ 9.6.1. Национальный календарь профилактических прививок Таблица 9.41 Национальный календарь профилактических прививок । Приложение № 1 к приказу М3 РФ № 229 от 27 июня 2001 г.) Возраст Наименование прививки Новорожденные (в первые 12 часов жизни) Первая вакцинация ВГВ. Новорожденные (3-7 дней) Вакцинация БЦЖ. 1 месяц Вторая вакцинация ВГВ. 3 месяца Первая вакцинация АКДС,ЯИПЙ?*' 4,5 месяца Вторая вакцинация АКДС, ОПВ. 6 месяцев Третья вакцинация АКДС, ОПВ. Третья вакцинация ВГВ. 12 месяцев Вакцинация ЖКВ, ЖПВ, краснухи. 18 месяцев Первая ревакцинация АКДС, ОПВ. 20 месяцев Вторая ревакцинация ОПВ. 6 лет Ревакцинация ЖКВ, ЖПВ, краснухи. 7 лет Ревакцинация БЦЖ. Вторая ревакцинация АДС. 13 лет Вакцинация против краснухи (деьмчки) Вак- цинация против ВГВ (ранее не привитые). 14 лет Третья ревакцинация АДС Третья ревакци- нация ОПВ Ревакцинация БЦЖ. Взрослые Ревакцинация АДС каждые 10 лет от момен- та последней ревакцинации. Примечание: Иммунизация в рамках национального календаря профи- лактических прививок проводится вакцинами отечественного и зарубежного производства, зарегистрированными и разрешен- ными к применению в установленном порядке в соответствии с инструкциями по их применению. Детям, родившимся от матерей, носителей вируса гепатита В или больных вирусным гепатитом В в третьем триместре бере- менности вакцинация против вирусного гепатита В проводится по схеме 0-1-2-12 месяцев. 278
Вакцинация против гепатита В в 13 лет проводится ранее не привитым по схеме 0-1-6 месяцев. Вакцинация против краснухи проводится девочкам в 13 лет, ранее не привитым или получившим только одну прививку. Ревакцинация против туберкулеза проводится неинфици- рованным микобактериями туберкулеза туберкулиноотрицатель- ным детям. Ревакцинация против туберкулеза в 14 лет проводится не инфицированным микобактериями туберкулеза туберкулиноот- рицательным детям, не получившим прививку в 7 лет. Применяемые в рамках национального календаря профи- лактических прививок вакцины (кроме БЦЖ) можно вводить одновременно разными шприцами в разные участки тела или с интервалом 1 месяц. / При нарушении срока начала прививок последние вводятся по схемам, предусмотренным настоящим календарем и инс- трукциями по применению препаратов. Обращается внимание, что вакцинацию против вирусного гепатита В новорожденным должна проводится в первые 12 часов, а не в 24 часа. Интервалы между вакцинациями АКДС увеличиваются до 1,5 месяцев. Первая ревакцинация проводится в 18 месяцев, вторая - в 7 лет и третья - в 14 лет. Все ревакцинации будут про- водиться дифтерийно-столбнячным анатоксином. 9.6.2. Календарь профилактических прививок по эпидеми- ческим показаниям Таблица 9.42 Календарь профилактических прививок по эпидеми- ческим показаниям (Приложение № 1 к приказу М3 РФ № 229 от 27 июня 2001 г.) Сроки вакцинации Сроки ревакцинации Против туляремии С 7 лет (с 14 лет в оча- гах полевого типа) Через каждые 5 лет Против чумы С 2 лет Через 1 год Против бруцеллеза С 18 лет Через 1 год Против сибирской язвы С 14 лет Через 1 год Против бешенства С 16 лет Через 1 год, далее - через каждые 3 года Против лептоспироза С7.лет Через 1 год Против клещевого эн- цефалита С 4-х лет Через год, далее - через каждые 3 года Против лихорадки Ку С 14 лет Через 1 год 279
Сроки вакцинации Сроки ревакцинации Против желтой лихорадки С 9 месяцев Через 10 лет Против брюшного тифа С 3-х лет в зависимо- сти от вакцин Через 3 года Против менингококковой ин- фекции С 1 года Через 3 года Против вирусного гепатита А С 3-х лет Против вирусного гепатита В В любом возрасте Против гриппа С 6 месяцев Ежегодно Против эпидемического паро- тита (контактным, неприви- тым и не болевшим) С 1 года Против кори (контактным, не привитым и неболевшим) С 1 года Против дифтерии (контакт- ным, непривитым) С 3-х месяцев Против холеры С 2-х лет Через 6 месяцев 9.6.3. Туберкулинодиагностика (Инструктивно-методические рекомендации Хабаровского краевого туберкулезного диспансера от 10.04.98 г. «Работа общей лечебной сети по раннему выявления туберкулеза у подростков») Туберкулинодиагностика проводится путем пробы Манту с 2 ТЕ ППД-Л ежегодно и независимо от результатов предыдущих проб. По результатам проведения туберкулиновых проб необхо- димо пациентов следующих категорий направить на обследова- ние в противотуберкулезный диспансер: 1. Лиц: • при наличии пробы Манту с 2ТЕ ППД-Л больше 12 мм через 1 год после ревакцинации БЦЖ; • при появлении впервые положительной пробы Манту с 2ТЕ ППД-Л; • (инфильтрат 5 мм и более) после отрицательной пробы в прошлом, а также через 2-3 года и более после вакцинации БЦЖ. Пояснение: в ближайшие годы после иммунизации БЦЖ чаше всего имеет место поствакцинальная аллергия, которая характеризуется размером папулы не более 12 мм, которая при динамичном наблюдении постепенно уменьшается вплоть до отрицательной пробы Манту с 2 ТЕ ППД-Л. Подростки с потвакцинальной аллергией направлению на 280
консультацию к фтизиатру не подлежат. 2. Лиц с гиперергическими реакциями на туберкулин (па- пула 17 мм и более, папулы меньших размеров с везикулами, лимфангоитом, некрозом); 3. Лиц с нарастанием туберкулиновых реакций (на б мм и более), т.е. инфицированных туберюотезом. Оценка результатов пробы Манту (Приказ № 324 от 22.11.95г. «О совершенствовании противотуберкулезной помощи населению РФ») Проба Манту оценивается через 72 часа. Гиперемия регистрируется только в случаях, когда нет инфильтрата при постановке шприцевым методом. Реакция считается: • отрицательной при отсутствии инфильтрата (гиперемии) или наличии уколочной реакции 0-1 мм; • сомнительной - папула 2-4 мм или только гиперемии любого размера без инфильтрата; • положительной - при наличии выраженного инфильтра- та (папулы) диаметром 5 мм и более в диаметре. Из них: • слабоположительной - инфильтрат 5-9 мм; • средней интенсивности-10-14 мм; • выраженной-15-16 мм; • гиперергическими у детей и подростков считаются реак- ции с диаметром инфильтрата 17 мм и более, у взрослых - 21 мм и более, а также везикуло-некротические реакции, независимо от размера инфильтрата с лимфангоитом или без него. Увеличение инфильтрата на 5 мм и более - усиливающаяся реакция на туберкулин. Безыгольным инъектором: • отрицательная - без гиперемии и инфильтрата или уко- лочная реакция 0-1 мм; • сомнительная - 2 мм или гиперемия любого размера без инфильтрата; • положительная - папула 3 мм и более; • гиперергическая у детей папула -15 мм, у взрослых -19 мм. При этом методе папула бледная и плоская, поэтому после ' зрительной оценки необходим дополнительный контроль при помощи пальпации. Местной прививочной реакцией на вакцинацию БЦЖ считается появление у новорожденных через 4-6 недель ин- фильтрата размером 4-15 мм с маленьким узелком в центре; у части детей наблюдается пустуляция с образованием корочек. Иногда в центре возможно появление небольшого некроза с не- значительным серозно-гнойным отделяемым. При ревакцинации эти реакции у 80 % детей появляются на 1-й - 2-й неделе после проведения прибивки. Прививочная реакция длится 2-4 месяца, иногда дольше. Это нормальные реакции, лечения не требуют. Детей можно купать. 281
9.6.4. Основные положения об организации и проведении профилактических прививок (Приказ № 375 от 18.12.97г.) Профилактические прививки проводят в медицинских уч- реждениях государственной, муниципальной, частной систем здравоохранения. Ответственным за организацию и проведение профи- лактических прививок является руководитель медицинского учреждения и лица, занимающиеся частной медицинской практикой, проводящие прививки. Порядок планирования и проведения профилактических прививок устанавливается приказом руководителя медицинского учреждения с четким определением ответственных и функциональных обязанностей медицинских работников, участвующих в планировании и про- ведении прививок. Для проведения профилактических прививок на террито- рии Российской Федерации используются вакцины, зарегист- рированные в Российской Федерации и имеющие сертификат Национального органа контроля медицинских иммунобиологи- ческих препаратов -ГИСК им. Л. А. Тарасевича. Транспортировка, хранение и использование вакцин осуществляется с соблюдением требований «холодовой цепи». Для обеспечения своевременного проведения профилакти- ческих прививок медицинская сестра в устной или письменной форме приглашает в медицинское учреждение лиц, подлежащих прививкам (родителей детей или лиц, их заменяющих) в день, определённый для проведения прививки; в детском учреждении - предварительно информирует родителей детей, подлежащих профилактической прививке. Перед проведением профилактической прививки проводит- ся медицинский осмотр для исключения острого заболевания, обязательная термометрия. В медицинской документации про- изводится соответствующая запись врача (фельдшера) о прове- дении прививки. Профилактические прививки осуществляются в строгом соответствии с показаниями и противопоказаниями к их про- ведению согласно инструкции, прилагаемой к вакцинному препарату. Профилактические прививки должны проводиться в прививочных кабинетах поликлиник, детских дошкольных обра 'звательных учреждений, медицинских кабинетах общеобразо- вательных учебных учреждений (специальных образовательных учреждениях), здравпунктах предприятий при строгом соблю- дении санитарно-гигиенических требований. В определенных ситуациях органы управления здравоохранением могут принять решение о проведении прививок на дому или по месту работы. Помещение, где проводятся профилактические прививки, должно включать: холодильник, шкаф для инструментария и медикаментов, биксы со стерильным материалом, пеленальный столик и (или) медицинскую кушетку, столы для подготовки препаратов к применению, стол для хранения документации, 282
емкость : дезинфицирующим раствором. В кабинете должны иметься Инструкции по применению всех препаратов, которые используются для проведения прививок. Категорически запрещается проведение прививок в перевязочных. Каждому прививаемому инъекцию прово- дят отдельным шприцем и отдельной иглой (одноразовыми шприцами). Прививки против туберкулеза и туберкулино-диагностика должны проводиться в отдельных помещениях, а при их от- сутствии - на специально выделенном столе. Для размещения шприцев и игл, применяемых для БЦЖ-вакцины и туберкули- на, используют отдельный шкаф. Запрещается применение для других целей инструментов, предназначенных для проведения прививок против туберкулеза. В день вакцинации БЦЖ все другие манипуляции ребенку не проводятся. Профилактические прививки проводятся медицинскими работниками, обученными правилам организации и техники проведения прививок, а также приемам неотложной помощи в случае развития постпрививоч- ных реакций и осложнений. Семинары для врачей и средних медицинских работников по теории иммунизации и технике проведения профилактичес- ких прививок с обязательной сертификацией должны прово- диться территориальными органами управления здравоохране- нием не реже 1 раза в год. После проведения профилактической прививки должно быть обеспечено медицинское наблюдение в течение срока, определенного Инструкцией по применению со- ~тветствующего вакцинного препарата. Запись о проведенной прививке делается в рабочем журна- ле прививочного кабинета, истории развития ребёнка (ф, 112-у), карте профилактических прививок (ф. 063-у), медицинской кар- те ребенка, посещающего дошкольное образовательное учреж- дение, общеобразовательное учебное учреждение ( ф. 026-у), в сертификате о профилактических прививках (ф. 156/у-93). При этом указываются необходимые сведения: вид препарата, доза, серия, контрольный номер. В случае использования импортно- го препарата вносится оригинальное наименование препарата на русском языке. Внесенные в сертификат данные заверяются подписью врача и печатью медицинского учреждения или лица, занимающегося частной медицинской практикой. В медицинских документах необходимо отметить характер и сроки общих и местных реакций, если они возникли: При развитии необычных реакций или осложнения на введение вакцины необходимо незамедлительно поставить в ' известность руководителя медицинского учреждения или лицо, занимающееся частной практикой и направить экстренное изве- щение (ф. -58) в территориальный центр Госсанэпиднадзора. Факт отказа от прививок с отметкой о том, что медицинс- ким работником даны разъяснения о последствиях такого отказа, оформляется в упомянутых медицинских документах и подпи- сывается как гражданином, так и медицинским работником. 283
9.6.5. Постоянные и временные противопоказания при вве- дении вакцин календаря прививок Таблица 9.43 Постоянные и временные противопоказания при введе- нии вакцин календаря прививок (Н.В. Медуницын, 2000г.) Вак- цина Постоянные (абсолютные) проти- вопоказания Временные (относительные) противопоказа- ния Возможные сроки вакцинации прн на- личии временных противопоказаний АКДС Прогредиентная неврологическая патология* Сильные реакции или осложнения на предшествующее введение вакци- ны.** Тяжелые аллерги- ческие заболевания (анафилактический шок, рецидивирую- щий отек Квинке, полиморфная экссу- дативная эритема, сывороточная бо- лезнь). Судороги в анамнезе.* Новообразования. Злокачественные болезни крови. Острые заболе- вания. Обострение хро- нических заболе- ваний. Через 2 нед. после выздоровления. В отдельных случаях (ринит, назофарингит) врач имеет право сократить интервал до 1 нед. или удли- ннять его в случае тяже- лых заболеваний до 4- 6 нед. При достижении полной или частичной ремиссии (обычно через 2-4 иед.). БЦЖ Первичные имму- нодефициты. ВИЧ-ннфекция. Злокачественные болезни крови. Новообразования. Сильные реакции или осложнения на предшествующее введение вакцины (лимфаденит, келло- идный рубец). То же, что н при введении АКДС вакцины. Недоношенность (масса тела ново- рожденного <2000 г) Внутриутробные инфекции. Гемолитическая болезнь новоро- жденных. Кожные заболе- вания. То же, что и при введе- нии АКДСвакцины. Вак- цинацию непривитых детей проводят после выздоровления. Если с момента выписки из роддома прошло бо- лее 2 мес, то перед при- вивкой проводят пробу Манту, при этом вакци- нацию проводят только туберкулинонегативным детям. 284
Вак- цина Постоянные (абсолютные) противо- показания Временные (относитель- ные) противо- показания Возможные сроки вак- цинации при наличии временных противопо- казаний Вак- цина про- тивге- пати- та В Сильные реакции илн осложнения на пред- шествующее введение вакцины** Гиперчувствительность к дрожжам. То же, что и при введении АКДС- вакци- ны. Беременность. То же, что и при введении АКДС-вакцины. Коре- вая вак- цина Первичные иммуно- дефициты, злокачест- венные болезни крови, новообразования. Сильные аллергичес- кие реакции на ами- ногпнкозиды (гентами- цин, канамицин и др.) и перепелиные яйца. Сильные реакции или осложнения на пред- шествующее введение вакцины. То же, что и при введении АКДСвакцины. Введение иммуноглобу- линов, плазмы или крови че- ловека. Иммуносуп- рессивная терапия. Бере- менность. То же, что и при введении АКДС-вакцины. Через 3-6 мес. после введения препарата крови в зависи- мости от его дозы. Через 6 мес. после окон- чания курса терапии. Паро- тит- ная вак- цина То же, что и при введе- нии коревой вакцины. То же, что и прн введении коревой вак- цины. То же, что и при введе- нии коревой вакцины. Вак- цина про- тив крас- нухи Первичные и выражен- ные вторичные имму- нодефициты. Аллергические реакции на аминог- ликозиды и яичный белок. ♦♦♦ Беременность, лихорадка, вве- дение имму- ноглобулина, плазмы или крови чело- века. Через 1-6 нед. в зависи- мости от формы и тя- жести заболевания. Не ранее 3 мес. после введения препарата крови. Поли- оми- елит- ная вак- цина Первичные иммуноде- фициты, ВИЧ-инфек- ция, злокачественные болезни крови, ново- образования, невроло- гические осложнения иа предыдущее введе- ние вакцины. То же, что н при введении АКДС- вакцины. То же, что и при введе- нии АКДС-вакцины. 285
* Возможна замена АКДС-вакцинына АДС-анатоксин. * * Сильная реакция характеризуется повышением темпе- ратуры выше 40 градусов и развитием анафилаксии, а в месте введения вакцины - отеком, гиперемией в диаметре 8 см. * ** Кроме вакцин, штаммы-продуценты которых выращи- ваются на культуре диплоидных клеток человека. 9.6.6. Ложные противопоказания к проведению профилак- тических прививок Таблица 9.44 Ложные противопоказания к проведению профилак- тических прививок (Приказ М3 РФ № 375 от 18.12.97г.) В анамнезе: • Перинатальная энцефалопа- тия. • Недоношенность. • Стабильные неврологические состояния. • Сепсис. • Увеличение тени тимуса. • Болезнь гиалиновых мембран. • Аллергия, астма, экзема. • Гемолитическая болезнь новорожденных. • Врожденные пороки. • Осложнения после вакцина- ции в семье. • Дисбактериоз. • Аллергия в семье. • Поддерживающая терапия. • Эпилепсия. • Стероиды, применяемые местно. • Внезапная смерть в семье. 9.6.7. Государственные гарантии права граждан на социальную защипу при возникновении поствакцинальных осложнений Закон Российской Федерации «Об иммунопрофилакти- ке инфекционных болезней» вступил в силу (№ 157 -ФЗ от 17.09.98г.) и провозгласил иммунопрофилактику государствен- ной политикой, гарантирующей социальную защиту граждан при возникновении поствакцинальных осложнений (Глава 5 «Социальная защита граждан при возникновении поствакци- нальных осложнений»). Статья 18. Право граждан на социальную защиту при возникновении поствакцинальных осложнений. При возникновении поствакцинальных осложнений граж- дане имеют право на получение государственных единовремен- ных пособий, ежемесячных денежных компенсаций, пособий по временной нетрудоспособности. Выплаты государственных единовременных пособий и еже- месячных денежных компенсаций производятся за счет средств федерального бюджета органами социально” защиты населения в 286
порядке, установленном Правительством Российской Федерации. Выплаты пособий по временной нетрудоспособности производятся из средств государственного социального страхования. Статья 19. Государственные единовременные пособия. При возникновении поствакцинального осложнения граж- данин имеет право на получение государственного единовремен- ного пособия в размере 100 минимальных размеров оплаты тру- да, установленных законодательством Российской Федерации на день осуществления выплаты указанного пособия. Перечень поствакцинальных осложнений, дающих право гражданам на получение государственных единовременных по- собий, утверждается Правительством российской Федерации по представлению федерального органа исполнительной власти в области здравоохранения. В случае смерти гражданина, наступившего вследствие поствакцинального осложнения, право на получение государс- твенного единовременного пособия в размере 300 минимальных размеров оплаты труда, установленных законодательством Рос- сийской Федерации на день осуществления выплаты указанного пособия, имеют члены его семьи. Круг членов семьи, имеющих право на получение указанного пособия, определяется в соот- ветствии со статьями 50 и 51 Закона РФ «О государственных пенсиях в РФ». Статья 20. Ежемесячные денежные компенсации. Гражданин, признанный инвалидом вследствие пост- вакцинального осложнения, имеет право на получение еже- месячной денежной компенсации в размере 10 минимальных размеров оплаты труда, установленных законодательством РФ на день осуществления выплаты указанной компенсации. Статья 21. Пособия по временной нетрудоспособности. Гражданин, у которого временная нетрудоспособность связана с поствакцинальным осложнением, имеет право на по- лучение пособия по временной нетрудоспособности в размере 100 процентов среднего заработка независимо от непрерывного стажа работы. Один из родителей либо иной законный представитель несовершеннолетнего имеет право на получение пособия по временной нетрудоспособности за все время болезни несовер- шеннолетнего, связанной с поствакцинальным осложнением, в размере 100 процентов от среднего заработка независимо от непрерывного стажа работы. Правительство РФ утвердило Перечень поствакцииальных осложнений, дающих право на получение государственных единовременных пособий, который приводится ниже. 287
УТВЕРЖДЕН Постановлением Правительства РФ от 2 августа 1999 г. № 885 ПЕРЕЧЕНЬ поствакцинальных осложнений, вызванных профилакти- ческими прививками, включенными в Национальный календарь профилактических прививок РФ, и профилактическими привив- ками по эпидемическим показаниям, дающим право гражданам на получение государственных единовременных пособий: 1. Анафилактический шок. 2. Тяжелые генерализованные аллергические реакции (рецидивирующий ангионевротический отек - отек Квинке, синдром Стивенса-Джонсона, синдром Лайела, сывороточная болезнь). 3. Энцефалит. 4. Вакцино-ассоциированный полиомиелит. 5. Поражения центральной нервной системы с генерали- зованными или фокальными остаточными проявлениями, при- ведшими к инвалидности: энцефалопатия, серозный менингит, неврит, полиневрит, а также с клиническими проявлениями су- дорожного синдрома. 6. Генерализованная инфекция, остёит (остит, остеомие- лит), возникшие после введения вакцины БЦЖ. 7. Артрит хронический, вызванный вакциной против краснухи. 9.6.8. Тяжелые вакцинальные реакции в зависимости от ви- да вакцин и сроков вакцинации Таблица 9.45 ' Тяжелые вакцинальные реакции в зависимости от вида вакцин и сроков вакцинации (В.К. Таточенко, 2000г.) Осложнения Вакцина Сроки Анафилактический шок. АКДС, АДС, жкв,вгв,ипв 4 часа Коллаптоидное состояние: снижение мышеч- ного тонуса, побледнение, потеря сознания или сонливость, сердечно-сосудистая или дыхательная недостаточность. АКДС 3 дня 288
Осложнения Вакцина Сроки Энцефалопатия: нарушения функции ЦНС повышение внутричерепного давле- ния, нарушение сознания > 6 часов. Судо- роги, медленные волны на ЭЭГ *. АКДС, АДС ЖКВ.ЖПВ 3 дня 5-15 дней Резидуальные судорожные состояния: эпизод судорог при Т< 39, если они от- сутствовали до и повторились в течение 1 года после прививки. АКДС, АДС ЖКВ.ЖПВ 3 дня 5-15 дней Тромбоцитопеническая пурпура. ЖВК, Краснушная Тривакцина 7-30 дней Хронический артрит. Краснушная Тривакцина 42 дня Неврит плечевого нерва. АС.АДС.АДС- М 2-28 дней Паралитический полиомиелит (ВАЛ)**: - у привитого здорового; - у привитого иммунодефицитного; - у контактного лица. ОПВ 30 дней 6 мес. любой * Период, в течение которого появляются симптомы ос- ложнения, считающего поствакцинальным. ** Критерии: остаточный парез через 60 дней от начала, отсутствие контакта с больным полиомиелитом, 1 или 2 поло- жительные пробы кала на вакцинный вирус и отрицательный результат исследования 2 проб на дикий вирус. 9.6.9. Дифференциальная диагностика поствакцинальных осложнений При проведении дифференциальной диагностики следует ориентироваться на следующие критерии: общие тяжелые ре- акции с повышенной температурой, фебрильными судорогами на АКДС, АДС и АДС-М появляются не позже 48 часов после прививки, на живые вакцины - не раньше 4-5 дня; реакции на живые вакцины (кроме аллергических реакций немедленного типа в первые часы после прививки) не могут появиться раньше 4 дня и более чем через 12-14 дней - после коревой, 20-25 дней - после краснушной, 30 дней - после ОПВ и 42 дня - после ЖПВ или тривакцины; менингеальные явления не характерны для используемых в России вакцин (они встречаются редко при вве- дении ЖПВ); энцефалопатия не характерна для реакций на ОПВ и ЖПВ, она редко возникает после АКДС; диагноз «поствакци- нального энцефалита» требует прежде всего исключения забо- 1С Заказ №2984 289
леваний с общемозговой симптоматикой - объемного процесса, токсического гриппа, пневмонии, менингококковой инфекции; неврит лицевого нерва (паралич Белла) не является осложне- нием ОПВ, как и других вакцин; аллергические реакции немед- ленного типа отмечаются в первые 12 часов йосле любого вида иммунизации, а классический анафилактический шок - через 4 часа; кишечные, почечные симптомы, сердечная и дыхательная недостаточность не характерны для осложнений вакцинации и являются признаками сопутствующих заболеваний; катараль- ный синдром может быть специфической реакцией на коревую вакцинацию, если возникает не ранее 5 дня и не позже 12-14 дня после прививки, но он не характерен для других вакцин; изоли- рованные артралгии и артриты (но не как симптомы сывороточ- ной болезни) характерны только для краснушной вакцинации; заболевание вакцино-ассоциированный полиомиелит (ВАП) раз- вивается в срок 4-30 суток после иммунизации у привитых и до 60 суток у контактных; 80 % всех случаев заболевания связано с первой прививкой, при этом риск развития заболевания у имму- нодефицитных лиц (низкий уровень Jg G или гамма-глобулинов в сыворотке крови) в 3-6 тысяч раз превышает таковой у здоро- вых. ВАП обязательно сопровождается остаточными явлениями (вялые периферические парезы и/или параличи, мышечная атро- фия); лимфадениты, вызванные БЦЖ, развиваются на стороне прививки, обычно вовлекаются подмышечные, редко под- и надключичные лимфоузлы. Лимфоузел безболезненный при пальпации, цвет кожи над ним обычно не изменен; критерием, позволяющим предположить БЦЖ этиологию остеита, является возраст ребенка 6 мес. - 1,5 лет, первичная локализация очага по- ражения на границе эпифиза и диафиза, локальное повышение кожной температуры без гиперемии - «белая опухоль», наличие припухлости ближайшего сустава, ригидность и атрофия мышц конечности. 9.7. СРОКИ ИНКУБАЦИОННОГО ПЕРИОДА 9.7.1 Сроки инкубационного периода при воздушно-капель- ных инфекциях Таблица 9.46 Сроки инкубационного периода при воздушно-капель- ных инфекциях Название ин- фекции Минимальный срок инкубации Оптимальный срок инкубации Максимальный срок инкубации Аденовирусная инфекция 4 дня 5-7 дней 14 дней ГЛПС 11 дней 13 -15 дней 23 дня 290
Название ин- фекции Минимальный срок инкубации Оптимальный срок инкубации Максимальный срок инкубации Герпес 2 дня 4 дня 12 дней Грипп Несколько часов 1 день 2 дня Дифтерия 2 дня 3-5 дней 10 дней, карантин 7 дней Коклюш '2 дня 5-7 дней 14 дней Корь 9 дней 12-15 дней 17-21 день Краснуха 11 дней 15 -18 дней 24 дня Менингококко- вая инфекция Несколько часов 3-4 дня 10 дней Инфекционный мононуклеоз 4 дня 6-8 дней 15 дней Ветряная оспа 10 дней 13 -17 дней 21 -23 дня Парагрипп Несколько часов 5-7 дней 7 дней ЭпидпароТит 11 дней 15 -19 дней 23 дня Скарлатина Несколько часов 3-6 дней 12 дней, карантин 7 дней Псевдо- туберкулёз Здня 8-10 дней 21 день, карантин 18 дней 9.7.2. Сроки инкубационного периода при желудочно-кишеч- ных инфекциях Таблица 9.47 Сроки инкубационного периода при желудочно-кишеч- ных инфекциях Название ин- фекции Минимальный срок инкубации Оптимальный срок инкубации Максимальный срок инкубации Вирусный гепа- тит А 15 дней 20 - 30 дней 45 дней, карантин 35 дней Вирусный гепа- титВ 50 дней 60-120 дней 180 дней Дизентерия Несколько часов 2-3 дня 7 дней Полиомиелит •» 5 дней 10-12 дней 35 дней,карантин 20 дней Ротавирусная ин- фекция Несколько часов 1 -2 дня Здня Сальмонеллёз Несколько часов 1 -2 дня 3 дня, карантин 7 дней Брюшной тиф 7 дней 14 дней 25 дней, карантин 21 день Холера Несколько часов 1-3 дня 5 дней Энтеровирусная инфекция 2 дня 3-4 дня 14 дней Эшерихиозы Здня 4-5 дней 6 дней 291
9.13. Правила допуска в коллектив больных, перенёсших воздушно-капельные инфекции Таблица 9.48 Правила допуска в коллектив больных, перенёсших воздушно-капельные инфекции Инфекция Сроки заразительности Обследование Менингокок- ковая Клиническое выздоровление, нормализация ликвора. Отриц.посев ч/з 3-5 дней после выписки. Дифтерия Клиническое выздоровление. 2 контрольных отриц. посева через 3 дня после отмены антибиотиков с интервалом в 2 дня. Эпидпаро- тит 10 дней - железистая форма; 21 день - менингит, нормаль- ный ликвор. Псевдотубер- кулез 21 день от начала заболевания. 1 контрольный отрицатель- ный посев кала. Грипп, ОРВИ Клиническое выздоровление. Корь 5 дней с момента появления сыпи, 10 дней - при осложне- нии. Скарлатина 10 дней при легких и средне- тяжелых формах + 12 дней реконвалесценции. Краснуха Через 5 дней после высыпания. Коклюш 25 дней от начала болезни. 2 контрольных отрица- тельных посева мокроты. Ветряная оспа 5 дней с момента появления последнего элемента. 292
9.7.4. Правила допуска в коллектив больных, перенёсших кишечные инфекции . Таблица 9.49 Правило допуска в коллектив больных, перенёсших ки- шечные инфекции Название инфек- ции Сроки заразительности Бактериальное обсле- дование Брюшной тиф 14 дней нормотермии без ан- тибиотиков; 21 день нормотер- мии с антибиотиками. 3 посева кала, мочи, 1 -желчи. Сальмонеллёз Клиническое выздоровление. Нормализация стула. 2 отрицательных по- сева кала. Дизентерия Клиническое выздоровление. 1 отрицательный по- сев кала. j Колиэнтерит Клиническое выздоровление. Дети до 2-х лет под- лежат обследованию на патогенную Е. coli в стационаре. КИНЭ Клиническое выздоровление. Без посева. Энтеровирусная инфекция Клиническое выздоровление. Нормализация ликвора. Без обследования. Полиомиелит Паралитические формы - 40 дней; Лёгкие формы - 20 дней. Без обследования. Вирусный гепатит А Клиническое выздоровление. с. Трансаминазы в 3 раза выше нормы. 293
294 9.7.5. Мероприятия в отношении лиц, общавшихся с инфекционными больными в семье и детском учреждении Мероприятия в отношении лиц, общавшихся с инфекционными больными в семье и детском учреждении Таблица 9. 50 Инфекция Сроки разобщения лиц, соприкасавшихся с инфекционными больными, и порядок допуска их в детские уч- реждения Острые кишеч- ные инфекции Медицинскому наблюдению подлежат дети, посещающие дошкольные учреждения и летние оздоровитель- ные коллективы. Медицинское наблюдение проводится в коллективе и предусматривает ежедневный опрос, осмотр, наблюдение за характером стула, термометрию с последующим отражением результатов в форме 112. Длительность наблюдения при дизентерии и ОКИ неустановленной этиологии - 7 дней. Вирусный ге- патит За контактными с больным вирусным гепатитом А в течение 35 дней устанавливается медицинское наблюде- ние (не реже 1 раза в неделю). Им проводится термометрия, контроль за цветом мочи и окраской кожи, определение размеров печени и селезёнки. Определение активности трансаминаз проводится 1 раз в 15-20 дней. Дети, перенесшие ранее вирусный гепатит А, от посещения детского учреждения не отстраняются. Прочие контингенты допускаются в детские учреждения по разрешению.эпидемиолога после введения им- муноглобулина. В ДДУ иммуноглобулин вводится в пределах карантинной группы, в школах" - показан лишь при множественных заболеваниях. Иммуноглобулин вводится детям от 1 до 14 - летнего возраста: 1-10 лет -1.0 мл, старше 10 лет -1,5 мл. Приём новых детей в ДДУ допускается с разрешения эпидемиолога при условии предварительного введения иммуноглобулина детям, ранее достоверно не болевшим гепатитом А. В период карантина в группе отменяется система самообслуживания и культурно-массовые мероприятия в общих с другими группами помещениях. В течение двух месяцев со дня изоляции последнего больного в группе (классе) не проводятся профилактические прививки. Члены семей, больных острым гепатитом В, наблюдаются в течение 6 мес. с момента госпитализации больного. В очагах хронического гепатита В и носи- телей антигена контактные обследуются при их выявлении и далее при наличии показаний.
295 Инфекция Сроки разобщения лиц, соприкасавшихся с инфекционными больными, и порядок допуска их в ДУ Брюшной тиф, Паратифы Мероприятия в семьях и организованных коллективах: выявление длительно лихорадящих больных (более 3 дней) и обследование их методом гемокультуры в условиях стационара; медицинское наблюдение за контактными в течение 21 дня с момента изоляции больного с ежедневной термометрией и врачебным осмотром не реже 1 раза в 10 дней. Всем контактным проводится бак. обследование (однократно кал) и 2-кратное с интервалом 10 дней серологическое обследование (РПГА с цистеином). Корь Лица, не привитые против кори, подлежат вакцинации по эпидемическим показаниям. При невозможности вакцинации им вводят 1,5-3,0 мл иммуноглобулина. Вакцинированные подлежат мед. наблюдению в тече- ние 17 дней от момента первого общения с больным. Получивших иммуноглобулин отстраняют от посеще- ния детского учреждения с 8-го по 21-й день от момента первого общения с больным. Краснуха Разобщение применяют для беременных женщин в первом триместре беременности на 10- дней от начала заболевания (временный переезд). Для детей изоляция и разобщение не предусмотрены. Скарлатина При разобщении с больным дети до 10 лет, ранее не болевшие скарлатиной, отстраняются от посещения ДУ на 7 дней. При оставлении больного на дому, эта категория контактных не допускается в коллективы в течение 17 дней. Дети, не болевшие скарлатиной, и взрослые, работающие в хирургическом отделении,, родильных домах, детских больницах и поликлиниках, детских молочных юхнях, от посещения коллектива не отстраняются. Но за ними устанавливается мёд. наблюдение в течение 7-17 дней. Менин- гококковая Дети, посещающие ДУ, и взрослые, работающие в этих учреждениях, отстраняются от посещения кол- лектива до получения однократного отрицательного результата бак. исследования на менингококк и мед- осмотра. Контактные наблюдаются 10 дней с обязательным осмотром врачом, отоларингологом, с 2-кратным бак. обследованием иа менингококк, проведённым с интервалом 3-7 дней; в учреждениях для школьников контактные обследуются однократно. С целью экстренной профилактики менингококковой инфекции в течение 5 дней от выявления генерализованной формы менингококковой инфекции проводятся при- вивки полисахаридами менингококковой вакциной. При невозможности вакцинации детям до 3-х лет вводится иммуноглобулин. Препарат вводят внутримышечно ие позднее 7-го дня от момента общения с больным: детям до 3-х лет -1,5 мл, 3 - 7 лет - 3,0 мл. Носители менингококка, выявленные при бак. обсле- довании в ДУ, выводятся из коллектива. Лечение их проводится на дому или в специально развёрнутом для этих целей отделении. Носители допускаются в ДУ с однократным отрицательным результатом бак. обследования, проведенного через 3 дня после окончания курса санации. При длительном носительстве и отсутствии воспалительных изменений в носоглотке носитель может быть допущен в коллектив.
Инфекция Сроки разобщения лиц, соприкасавшихся с инфекционными больными, и порядок допуска их в ДУ Дифтерия Устанавливается мед. наблюдение в течение 7 дней с ежедневным клиническим осмотром и однократным бак. обследованием на дифтерию всех одномоментно в течение первого дня. Иммунизация контактных прово- дится по эпидпоказаниям с учетом прививочного анамнеза, а также результатов исследования напряжен- ности противодифтерийного иммунитета в РИГА у лиц с известным прививочным анамнезом. Носители нетоксигенных дифтерийных микробов изоляции ие подлежат. Реконвалесцентов дифтерии перед допуском в коллектив обследуют однократно. Полиомиелит Однократная вакцинация живой полиовакциной всех выявленных непривитых независимо от возраста и детей до 7-летнего возраста, привитых с нарушением графика прививок. При невозможности вакцинации ус- танавливается карантин па 20 дней. Энтеровирусная инфекция Устанавливается мед, наблюдение на 10 дней. Серовирусологическое обследование проводится только в ДДУ при повторных заболеваниях в коллективе (смыв из зева, фекалии 3-кратно и кровь однократно). Коклюш При госпитализации больного бывшие с ним в контакте дети до 7 лет, ранее ие болевшие коклюшем, отстра- няются от посещения детского учреждения на 14 дней. При невозможности госпитализации (изоляции) больного сроки наблюдения за контактными увеличиваются до 25 дней. Дети, болевшие коклюшем, школь- ники и взрослые, обслуживающие детские учреждения, от работы не отстраняются, за ними устанавливается медицинское наблюдение в течение 14-25 дней соответственно. В период наблюдения контактные подлежат двухкратному бак. обследованию на коклюш. Эпидемический паротит Дети до 10 лет, не болевшие эпидемическим паротитом и ие привитые, отстраняются от посещения ДУ с 11 по 21-й день от начала первого общения с бальным. Переболевшие паротитом, привитые, а также дети старше 10 лет карантинно-изоляционным мероприятиям не подвергаются В дошкольных учреждениях и первых двух классах школы устанавливается карантин на 21 день. Дети до 7 лет, ранее не привитые против паротита, могут быть вакцинированы по эпидемическим показаниям независимо от времени и от момента общения с бальным Вакцинация детям старше 7 лет проводится только по эпидемическим показаниям с разрешения эпидемиолога. Ветряная оспа В семье дети до 7 лет, ранее не болевшие ветряной оспой, отстраняются от посещения ДУ с 11 по 21-й день от момента первого общения с больным. В детских учреждениях устанавливается карантин на 21 день со дня выявления последнего больного. Дети, перенесшие ветряную оспу, школьники и взрослые карантинно-изоля- ционным мероприятиям не подвергаются.
9.7.6. Методы обеззараживания в очаге инфекций Методы обеззараживания в очаге инфекций Таблица 9.51 Объект обезза- раживания Брюшиой тиф, паратифы, саль- монеллёзы, дизентерия, прочие ОКИ Вирусный гепатит, ро- тавирусная инфекция, полиомиелит, энтеро- вируспая инфекция Скарлатина, дифте- рия Грипп, парагрипп, аденовирусная ин- фекция Режимы обеззараживания Выделения боль- ного (моча, фека- лии, рвотные мас- сы, мокрота) засыпают сухой хлорной извес- тью 200,0 на 1 кг выделений на 1 ч или заливают кипятком на 30 мин., затем сливают в канали- зацию тоже то же при аденовирусной инфекции - то же, при гриппе и параг- риппе не проводят Посуда из-под вы- делений замачивают с полным по- гружением в 1 % р-р хлорамина в течение 1 ч, затем ополаскивают проточной водой и просушивают замачивают в 1 % р-ре хлорамина с полным погружением, затем ополаскивают проточ- ной водой и просуши- вают замачивают в 1 % р- ре хлорамина на 30 мин., затем ополаски- вают прогонной водой только при адено- вирусной инфекпии замачивают в 1 % р-ре хлорамина на 30 мин, затем опо- ласкивают Бельё, не загряз- нённое выделе- ниями кипятить в 2 % содовом р-ре лю- бого моющего средства в течение 15 мин. с момента закипания или замачивают в 0,2 % р-ре хлора- мина на 1. ч (4 л раствора на 1 кг сухого белья) кипятить в 2 % содовом р-ре или р-ре любого моющего средства в течение 15 мин. или замачивают в 1 % р-ре хлорамина на 1 ч при тех же условиях. кипятить в 2 % содо- вом или мыльном р- ре в течение 15 мин. или замочить в 0,2 % р-ре хлорамина на 90 мин. кипятить в 2 % содовом р-ре в тече- ние 15 мин. или погружать в 1 % р-р хлорамина на 30 мин.
298 Объекты Режимы обеззараживаияи я Бельё, загрязнённое выделениями замачивают к 1 % р-ре хлора- мина на 4ч, затем стирают то же замачивают в 1 % р-ре хлорамина па 5 ч с последующей стиркой Посуда бального очищают от остатков пищи и кипятят в 2 % р-ре соды в течение 15 мин. или погружают 1 % р-р хлорамина на 1 ч с посвд^ющим мьтгьём то же тоже тоже Игрушки (резиновые, пластмассовые, деревянные, ме- таллические) замачивают в 0,5 % р-ре хлора- мина па 30 мни., после ополас- кивают и сушат, либо дважды протирают ветошью, смоченной в 0,5 % р-ре хлорамина погружают в 1 % р-р хлорамина иа 1 ч, пос- те чего ополаскивают проточной водой и просушивают погружают в 0,5 % р-р хлораминана 1 ч, за- тем промывают водой и просушивают погружают в 0,5 % р-р хлорамина на 30 мии., затем ополас- кивают проточной водой и просушива- ют Помещение, предметы об- становки, пред- меты ухода за больным в комнате больного и в местах общего пользования моют 1% р- ром хлорамина. Время контакта с раствором 30 мин. при дизен- терии и 1 ч при сальмонеллёзе. Руйтки дверей, краны, выключа- тели протирают ветошью, смо- ченной в 1 % р-ре хлорамина, 3-4 раза в день как при сальмонеллёзе 2 раза в сутки моют 1 % р-ром хлорами на, время контакта с раствором 1 ч. 2 раза в сутки моют 0,5 % р-ром хлора- мина, время контакта с р-ром 1 ч Уборочный мате- риал кипятят в 2% содовом растворе в течение 15 мин, или замачивают в 1 % р-ре хлорамина па 2 ч. кипятят в 2% содовом р-ре 15 мни. или зама- чивают в 1 % р-ре хло- рамина как при кишечных инфекциях кипятят в ( % содо- вом р-ре или зама- чивают в 0,5% р-ре хлормина иа 1 ч.
ЛИТЕРАТУРА 1. Актуальные проблемы оценки качества медицинской помощи населению / О.П. Щепин, АЛ. Линденбратен, В.Н. Го- лодненко, Р.М. Зволинская // Проблемы соц. гигиены и истории медицины. - 1996. - № 3. - С. 24-29. 2. Алексеева Л.С. Организация питания детей в дошколь- ных учреждениях / Л.С. Алексеева, Л.В. Дружинина, К.С. Ладо- до.- М. Просвещение ,1990.-167с. 3. Альбицкий В.Ю. Детская смертность и ее причины в г. Казани: Авторефдис, канд. мед. наук / В.Ю. Альбицкий,- Казань 1969. - 26 с. 4. Альбицкий В.Ю. Младенческая смертность в дорево- люционной России / В.Ю. Альбицкий // Нижегород. мед. журн. - 1994.-№3,- С. 131-136. 5. Альбицкий В.Ю, Переход на международные критерии регистрации младенческой смертности. Да или нет? / В.Ю. Аль- бицкий // Врач. -1990. - № 2. - С. 36-38. 6. Альбицкий В.Ю. Результаты изучения состояния здоро- вья девочек - подростков, родившихся недоношенными / В.Ю. Альбицкий, С.Я. Волгина // Рос. вести перинатологии и педиат- рии, - 1997. - № 5. - С. 59-61. 7. Альбицкий В.Ю. Состояние здоровья детей дошколь- ного возраста, родившихся недоношенными / В.Ю. Альбицкий, С.Х. Гачеева // Рос. педиатр, журн. - 1998. - № 4. - С. 73-75. 8. Баранов А.А. Здоровье школьников / А.А. Баранов, Н.А. Матвеева,-Красноярск, 1993.- 184с, 9. Баранов А.А. Научно-теоретическое обоснование вы- бора приоритетов при формировании современной политики в области защиты жизни и здоровья матери, семьи и ребенка / А. А. Баранов, Р.К. Игнатьева // Педиатрия. - 1994. - № 1.-С.6-9. 10. Баранов А. А. Педиатрическая помощь подросткам / А.А. Баранов, Н.Н. Ваганов // Дет. доктор. - 2000. - № 1. - С. 7- 9. 11. Баранов А.А. Проблемы роста и развития здорового ребенка: Тео- рет. и науч.-практ. проблемы / А.А. Баранов // Рос. педиатр, жури. -1999.-№ 2.-С. 4-6. 12. Баранов А.А. Состояние здоровья детей и подростков в современных условиях: Проблемы и пути решения / А.А. Бара-' нов // Рос. педиатр, журн. - 1998. - № 1. - С. 5-8. 13. Баранов А.А. Состояние здоровья детей России / А.А. Баранов // Врач. - 1995. - № 8, - С. 29-30. 14. Бруй Б.П. Младенческая смертность: Соврем, ситуация / Б.П. Бруй // Здравоохранение Рос. Федерации. - 1995. - № 1. - С. 34-35. 15. Бруй Б.П, О влиянии социальных и медико-демографи- ческих факторов на уровень рождаемости в России / Б.П. Бруй, В.И. Дмитриев // Здравоохранение Рос. Федерации. -1998. - № 2. - С. 20-23. 299
16. Ваганов Н.Н. Служба охраны здоровья женщин и детей в России (1989-1993 гг.): Состояние, тенденции, проблемы, ближай- шие и перспективные задачи / Н.Н. Ваганов. - М., 1994. - 49 с. 17. Ваганов Н.Н. Служба охраны здоровья женщин и детей в России. (1990-1995 гг.) / Н.Н. Ваганов. - М., 1996. - 48 с. 18. Ваганов Н.Н. Состояние охраны здоровья женщин и де- тей в 1995 году / Н.Н. Ваганов // М.-1996.- 60с. 19. Вакцинация И Информ, бюл.- 2000.- № 12 (6). 20. Веселов Н.Г. Социальная педиатрия: (История, опреде- ление и основные проблемы) / Н.Г. Веселов И Социально-гиги- енические и организационные проблемы педиатрии. - Л., 1989. -С. 3-11. 21. Вельтищев Ю.Е. Роль научных исследований в развитии современной профилактической педиатрии / Ю.Е. Вельтищев И Вопросы охраны матери и детей.-1982.- №12.- С. 18-25. 22. Вельтищев Ю.Е. Рост ребенка: закономерности, откло-. нения, патология и превентивная терапия / Ю.Е. Вельтищев,- М., 1994.-45 с. 23. Вельтищев Ю.Е. Состояние здоровья детей и общая стратегия профилактики детских болезней / Ю.Е. Вельтишев.- М, 1994.-45 с. 24. Воронцов И.М. Здоровье детей как цель и проблема пе- диатрии / И.М. Воронцов И Социально-гигиенические и органи- зационные проблемы педиатрии. - Л., 1989. - С. 67-73. 25. Воронцов И.М. Здоровье и нездоровье ребенка как осно- ва профессионального мировоззрения и повседневной практики детского края / И.М. Воронцов // Рос. мед. журн. - 1999. - № 2. -С. 6-13. . 26. Гигиена детей и подростков/ Под ред. Г.Н. Сердкжовс- кой, А.Г. Сухаревой.- М., 1986.- 495с. 27. Государственный доклад о состоянии здоровья населе- ния России в 1995 г.- М., 1996. 28. Грачева А.Г. Первичное звено. Каким путем двигаться дальше? / А.Г. Грачева // Мед. газ.-2001.-№ 51 (13 июля). 29. Грачева А.Г. Проблемы кадрового обеспечения педи- атрических учреждений первичного звена / А.Г. Грачева И Рос. педиатр, журн.- 2001.-№4.-С.4-6. 30. Грачева А.Г. Резервы профилактической педиатрии в современныхусловиях / А.Г. Грачева И Рос. педиатр, журн.- 1998.-№ 5.- С. 47 - 50. 31. Тромбах С.М. Социально-гигиенический аспект оценки состояния здоровья детей и подростков / СМ. Громбах И Вести. АМН СССР.- 1984.- № 4,- С. 75-80. 32. Данилова Л.А. Анализы крови и мочи / Л.А. Данилова.- СПб.,1999. 33. Диагностика и профилактика ранних отклонений в со- стоянии здоровья детей : Справ, пособие для педиатров / Под ред. В. А. Доскина, М.Н. Рахманова.- М.,1993.-123 с. 34. Диспансеризация детей, проживающих в сельской мест- 300
ности: Метод, рек. / Под ред. А.К. Устинович / М-во здравоохра- нения СССР.- М„ 1989,- 59 с. 35. Доскин В.А. Профилактическая работа в детской по- ликлинике: недостатки и пути улучшения / В. А. Доскин, Л.Г. Голубева // Рос. вести перинатологии и педиатрии.-1996.- № 2.- С.23-31. 36. Дьяченко В.Г. Охрана здоровья женщин и детей в Хаба- ровском крае / В.Г. Дьяченко И Дальневост. мед. жури.-1996.- № ' 4,- С.5-9. 37. Дьяченко В.Г. Охрана здоровья матери и ребенка в ус- ловиях социально-экономических реформ / В.Г. Дьяченко, В.О. Щепин, Н.А. Капитоненко.- Владивосток: ДАЛЫТРЕСС, 2000.- 310 с. 38. Дьяченко В.Г. Принципы формирования перспективной модели развития службы охраны здоровья женщин и детей в тер- риториях с низкой плотностью населения / В.Г. Дьяченко, В.Н. Соколов // Реформа здравоохранения на региональном уровне. I Стратегия реформирования регионального здравоохранения: Материалы ежегод. науч.-практ. конф. - М. 2000. - С. 287-291. 39. Дьяченко В.Г. Таблицы оценки физического развития детей ясельного и школьного возраста Свободненского района Амурской области / В.Г. Дьяченко. - Хабаровск, 1975. - 37 с. 40. Здоровье детей России: (Состояние и проблемы) / А.А. Баранов, И.С. Цыбульская, В.Ю. Альбицкий, И.М. Волков. - М. 1999. 41. Здоровье - основной раздел программы медико-соци- альной характеристики семьи / О.В. Гринина, Д.И. Кича, ТВ. Важнова, Е.В. Хило// Здравоохранение Рос. Федерации. - 1997. -№1.-С. 26-30. 42. Зелинская Д.И. Автоматизированный регистр детей- инвалидов в системе учета и анализа состояния здоровья детей России / Д.И. Зелинская, Б.А. Кобринский // Рос. вести, перина- тологии и педиатрии. -1997. - № 3. - С. 41-44. 43. Зелинская Д.И. Детская инвалидность / Д.И. Зелинская, Ю.Е. Вельтищев,- М., 1995. - 53 с. к 44. Зелинская Д.И. Медико-организационные проблемы де- тской инвалидности / Д.И. Зелинская // Педиатрия. - 1995. - № 4. - С. 87-90. 45. Иммунопрофилактика 2001 / Под ред. В.К. Таточенко, Н.А. Озерецкого.-М., 2001. 46. Инструктивно-методические материалы по контролю и слежению за развитием и здоровьем детей, ведению формализо- ванной истории развития ребенка (Ф-112 у)/ М-во здравоохране- ния СССР.-М., 1990. 47. Козлов В. К. Научные подходы к профилактике и лече- нию патологии беременных и детей в зависимости от условий окружающей среды / В.К. Козлов // Проблемы повышения качес- тва медицинской помощи в условиях медицинского страхования: Материалы конф..- Хабаровск, 1995. - С. 67-68. 48. Козлов В.К. Региональные аспекты перинатальной ме- 301
дицины / В.К. Козлов. - Хабаровск, 1993. -159 с. 49. Костиков М.П. Вакцинация детей с нарушенным состо- янием здоровья: Практ. рук., для врачей / М.П. Костиков.- М.- 1996.- 87 с. 50. Ладодо К.С. Лечебное питание в педиатрической прак- тике / К.С. Ладодо // Вопросы питания,-1996.- № 5.- С.72-76. 51. Ладодо К. С. Питание здорового и больного ребенка / К.С. Ладодо, JI.B. Дружинина,- М- 1994.- 315 с. 52. Ладодо К.С. Современные аспекты грудного вскармли- вания / К.С. Ладодо И Педиатрия.-1996. - № 4. - С.54-56. 53. Лисицын Ю.П. Слово о здоровье / Ю.П. Лисицын,- М- 1986.- 283с. 54. Матвеев С.В. Здоровый ребенок. Физическое воспи- тание и врачебный контроль / СВ. Матвеев, Б.П. Херодинов. - СПб.,1999.-109 с. 55. Нетребенко О.К. Практика вскармливания детей первых двух лет жизни в некоторых регионах России / О.К. Нетребенко, К.С. Ладодо, К. Вэлч И Вопросы питания.-1996.- № 5.- С.12-14. 56. О работе службы охраны здоровья женщин и детей в Хабаровском крае в 1991-1995 гг. /В.Г. Дьяченко, Р.П. Цукерман, И.Д. Филимончикова, Н.В. Романова. - Хабаровск, 1996. -24 с. 57. Организация медицинского контроля за развитием и здоровьем дошкольников и школьников на основе массовых скри- нинговых тестов и их оздоровление в условиях детского сада, школы: Метод, пособие / Под ред. акад. РАМП Г.Н. Сердюковс- кой.-М.-1993.-89 с. 58. Организация профилактической медицинской помощи в детской поликлинике. Оценка уровня здоровья ребенка: Метод, рек. /Под ред. д-ра мед. наук Н.Л. Черной. -Ярославль,1999.- 96 с. 59. Организация работы детской поликлиники по подготов- ке детей к поступлению в дошкольное учреждение и школу / Под ред. А. А. Солнцева.- Иваново, 1983. 60. Определение функциональной готовности детей 6-ти летнего возраста к поступлению в школу и организация учебных занятий режима продленного дня в первых классах общеобразо- вательной школы: Метод, рек. / М-во здравоохранения РСФСР. - М., 1985.-34 с. 61. Основы законодательства Российской Федерации об ох- ране здоровья граждан.- М.: Курьер.- 1993.- 32 с. 62. Оценка физического развития новорожденных:Метод. рек. - М.,1984,- 25 с. 63. Охрана, поощрение и поддержка практики грудного вскармливания младенцев в Российской Федерации: Инструк- тив.-метод. письмо, М-во здравоохранения Рос. Федерации,- М., 1996,- 36 с. 64. Пантюхина Г.В. Диагностика нервно-психического раз- вития детей первых трех лет жизни / Г.В. Пантюхина, К.П. Печо- ра, Э.Л. Фрухт.- М.,1983.-174с. 65. Педагогика здоровья.- М., 1990.- 286 с. 66. Положение детей в мире / ЮНИСЕФ.- Женева,1993,- 22 с. 302
67. Пропедевтика детских болезней / Под ред. И.М. Ворон- цова, А.В.Мазурина. - СПб., 2000,- 924 с. 68. Профилактическая медицинская помощь в детской по- ликлинике: Метод, рек. / Под ред. д-ра мед. наук Н.Л. Черной. - Ярославль,2000.- 148 с. 69. Психолого-педагогическое обследование детей в воз- расте от 1 года 3 месяцев до 6 лет: Метод, рек, / РМАПО; М-во здравоохранения Рос. Федерации.- М., 1996. 70. Праздникова В.П. Закаливание детей дошкольного воз- раста / В.П. Праздникова.- М.,1988.- 145с. 71. Приказ М3 СССР № 60 от 19.01.83. «О дальнейшем совершенствовании амбулаторно-поликлинической помощи де- тскому населению в городах». 72. Приказ М3 РФ № 154 от 05.05.99 «О совершенствовании медицинской помощи детям подросткового возраста».- 23 с. 73. Приказ М3 РФ № 186/272 от 30.06.92 «О совершенс- твовании системы обеспечения детей в общеобразовательных учреждениях». 74. Приказ М3 РФ № 60 от 14.03.95 «Об утверждении инструкции по проведению профилактических осмотров детей дошкольного и школьного возраста на основе медико-экономи- ческих стандартов». 75. Приказ № 241 от 03.07.2000 «Об утверждении «Меди- цинской карты ребенка для образовательных учреждений». 76. Приказ № 229 от 27.06.2001 «Национальный календарь прививок». 77. Приказ № 151 от 7.05.1998 «О временных отраслевых стандартах объема медицинской помощи детям». Прил. 23,24. 78. Приказ №621 МЗРФ «О комплексной Оценке состояния здоровья детей» от 30.12.03. 79. Профилактическая оздоровительная работа педиатра / Под ред. проф. Лебедевой Н.Т.- Минск, 1982,-167с. 80. Региональное здравоохранение России: Пути реформи- рования и развития / О.П. Щепин, В.Б. Филатов, Я.Д. Погорелов и др. И Проблемы соц. гигиены, здравоохранения и истории ме- дицины. - 1999. -№ 1-С.З-12. 81. Репродуктивно - демографические показатели / А. А, Баранов, В.Ю. Альбицкий, А.Х. Яруллин, Ю.Г. Максимов. - Ка- зань, 1994. 82. Сердюковская Г.Н. Социальная адаптация детей как медико - психологическая проблема / Г.Н. Сердюковская, Н.С. Кантонистова, Д.И. Крылов // Семья в России. - 1995. - № 1-2. -С. 109-118. 83. Сердюковская Г.Н. Социальные условия в состоянии здоровья школьников / Г.Н. Сердюковская.- М., 1979.-183 с. 84. Сердюковская Г.Н. Союз врача и педагога / Г.Н. Сердю- ковская, Р. А. Калюжная // Новое в жизни, науке и технике. -1972. 303
- № 6. - С. 56- 87. 85. Современные принципы и методы вскармливания детей первого года жизни: Метод, указания № 225/ М3 РФ, НИИ Пита- ния РАМН,- М., 1999.-50 с. •* 86. Состояние здоровья и диспансеризация детей раннего возраста / Под ред. Т.Я. Черток., Г.М. Нибис .-М., 1987.- 234 с. 87. Состояние инфекционной заболеваемости населения Хабаровского края,- Хабаровск, 2001. 88. Справочник врача по профилактической педиатрии / Под К ред. 69.проф. В. А. Доскина , доц. З.С. Макаровой. - М., 1995,- 126 с. 89. Сорвачева Т.Н. Научное обоснование оптимальных сро- ков введения прикормов / Т.Н. Сорвачева // Вопросы питания.- 1996.-№5.- С.32- 34. 90. Стандарты и оценочные таблицы физического развития детей дошкольного возраста / В.К. Козлов, В.А. Филонов, В.Г. Дьяченко и др.- Хабаровск, 1986. - 35 с. i 91. Таннер Дж. Рост и конституция человека / Дж. Таннер / / Биология человека. - М., 1979.- С. 366 - 470. 92. Тиллингаст С. Повышение качества в российском здра- воохранении: новые задачи - новые средства / С. Тиллингаст// Проблемы соц. гигиены и история медицины. -1996. - № 3. - t С.36-41. 93. Факторы формирования хронической патологии у детей /Под ред. Вельтищева Ю.Е., Клембовского А.И.- М.,1981.-157 с. 94. Фатеева Е.М. Современная концепция естественного вскармливания / Е.М. Фатеева, И.М. Воронцов // Вопросы пита- ния.-1996.- № 5.- С.4-6. 95. Физическое развитие детей Хабаровского края: Учеб, пособие / В.Г. Дьяченко, А.Ю. Мошинецкий, Н.В. Романова, М.Ф. Рзянкина.- Хабаровск, 2000.- 95 с. 96. Хансен Дж.В. Современные аспекты вскармливания детей раннего возраста / Дж. В. Хансен И Педиатрия.-1997.- № 1.-С. 23-27. 97. Чичерин Л.П. Амбулаторная педиатрия России на рубе- же тысячелетий / Л.П. Чичерин // Детское здравоохранение Рос- сии: стратегия развития: Материалы IX съезда педиатров России 19-22 февраля 2001 г.-М., 2001.-С. 632. 98. Чичерин Л.П. К проблеме защиты прав в области охраны здоровья детей и подростков / Л.П. Чичерин, Р.В. Коротких, Е.П. Жиляева // Проблемы социальной гигиены и история медицины. - 1998.- № 3,- С. 37-42. 99. Чичерин Л.П. Организация медико-психологической помощи детям и подросткам в амбулаторно-поликгинических условиях: Метод, пособие / Л.П. Чичерин.- М, 1998,- 90 с. 100. Чичерин Л.П. Организация педиатрической по- мощи: история и современность / Л.П. Чичерин И Бюл. НИИ им. 304
Н.А. Семашко.- 1997.-Вып. 1.-С. 64-67. 101. Чичерин Л.П. Подросток в детской поликлинике: про- блемы и основные пути решения / Л.П. Чичерин: Метод, посо- бие.-М., 1999.- 140 с. 102. Шабалов Н.П. Неонатология / Н.П. Шабалов.- СПб., 1996. - 324 с. 103. Щепин О.П. Оценка качества и эффективности де- ятельности лечебно-профилактических учреждений / О.П. Ще- пин:(Метод. материалы). - М., 1996.-68 с. ' 104. Щепин О.П. К вопросу об оценке технологии оказания медицинской помощи в новых условиях хозяйствования / О.П. Щепин, А.С. Артюхов И Совет, здравоохранение. -1990. - № 9. - С. 10-13. 105. Щепин О.П. Социально-экономические аспекты здра- воохранения и обязательного Медицинского страхования / О.П. Щепин, А.М. Таранов И Веста, обязат. мед. страхования. - 2000. -№2.-С. 3-7, 106. Эрман М.В. Нефрология детского возраста в схемах и таблицах: Справ, рук. / MJB. Эрман.- СПб., 1997.-441с. 107. Ямпольская Ю.А. Изменения в физическом развитии детей дошкольного и младшего школьного возраста Москвы за последние 20 лет / Ю.А. Ямпольская, Г.П. Юрко, Л.В. Верешко- вич И Гигиена и санитария. -1991. - № 8 - С. 41-44. 108. Ямпольская Ю.Я. Научные основы стандартизации ис- следования и оценки физического развития детей и подростков в России / Ю.Я. Ямпольская И Рос. педиатр, журн. - 1999. - № 5. -С. 10-13. 109. Ямпольская Ю.А. Об использовании шкал регрессии в оценке физического развития ребенка / Ю.А. Ямпольская, В.Г. Ужви // Вопросы антропологии. - 1987. - № 58. - С. 85-93. ПО. Ямпольская Ю.А. Популяционный мониторинг физи- ческого развития детского населения / Ю.А. Ямпольская // Гиги- ена и санитария. - 1996. - № 1- С. 24-26. 111. Ямпольская Ю.А. Тенденции физического развития девочек Москвы в последние два десятилетия и их прогноз на ближайшие годы / Ю.А. Ямпольская // Гигиена и санитария. - 1996. - № 9. - С. 24-26. 112. Ямпольская Ю.А. Физическое развитие и адаптацион- ные возможности современных школьников/ Ю.А. Ямпольская// Рос. педиатр, журн. -1998. -№1.-С. 9-П. . 113. Diatchenko V.G. Role of the social-hygienic characteristics of family information of premature children health parameters in Khabarovsk territory // JAPAN-RUSSIA international medical symposium VII.-JAPAN. HIROSAKI. 1999.09.16. - P.166. 114. Prevention In primary care. Ped. Elm // North Amer.- 1986.-№ 4,-P. 743-1011. 115. Rudolph’s .pediatrics 19-th ed. Appleton,- Lange, 1991.- 2111 p. 305
ПРИЛОЖЕНИЕ Центильные таблицы оценки физического развития (А.В. Мазурин, И.М. Воронцов 2000) Длина тела (рост) мальчиков, см Возраст Центили 3 10 25 50 75 90 97 0 46,5 48,0 49,8 513 -52,3 53,5 55,0 I мес. 49,5 51,2 52,7 54,5 55,6 56,5 573 2 мес. 52,6 53,8 55,3 57,3 58,2 59,4 60,9 3 мес. 55,3 56,5 58,1 60,0 60,9 62,0 63,8 4 мес. 57,5 58,7 60,6 62,0 63,1 643 663 5 мес. 59,9 61,1 62,3 64,3 65,6 67,0 68,9 6 мес. 61,7 63,0 64,8 66,1 67,7 69,0 71,2 7 мес. 63,8 65,1 66,3 68,0 69,8 7U 73,5 8 мес. 65,5 66,8 68,1 70,0 71,3 73,1 75,3 9 мес. 67,3 68,2 69,8 71,3 73,2 75,1 78,8 10 мес. 68,8 69,1 71,2 73,0 75,1 76,9 78,8 11 мес. 70,1 713 72,6 743 76,2 78,0 80,3 12 мес. 71,2 723 74,0 753 77,3 797 81,7 15 мес. 74,8 75,9 77,1 79,0 81,0 83,0 85,3 18 мес. 76,9 78,4 79,8 81,7 83,9 85,9 89,4 21 мес. 79,3 80,8 82,3 84,3 86,5 88,3 91,2 2 года 81,3 83,0 84,5 86,8 89,0 90,8 94,0 27 мес 83,0 84,9 86,8 88,7 91,3 93,9 96,8 30 мес. 84,5 87,0 89,0 91,3 93,7 953 99,0 33 мес. 86,3 88,8 91,3 933 96,0 98,1 101,2 3" года 88,0 90,0 92,3 96,0 99,8 102,0 104,5 3.5 года 90,3 92,6 95,0 99,1 102,5 105,0 107,5 4 года 93,2 953 98,3 102,0 105,5 108,0 110,6 4.5 года 96,0 983 101,2 105,1 108,6 111,0 113,6 5 лет 98,9 101,5 104,4 1083 112,0 114,5 117,0 5.5 лет 101,8 104,7 107,8 111,5 115,1 118,0 120,6 6 лет 105,0 107,7 110,9 115,0 118,7 121,1 123,8 6.5 года 108,0 110,8 113,8 118,2 121,8 124,6 127,2 7 лет 111,0 113,6 116,8 1213 125,0 128,0 130,6 8 лет 1163 119,0 122,1 126,9 130,8 134,5 137,0 9 лет 121,5 124,7 125,6 133,4 136,3 1403 143,0 10 лет 1263 129,4 133,0 137,8 142,0 146,7 1493 11 лет 131,3 134,5 1383 143,2 148,3 152,9 156,2 12 лет 136,2 140,0 143,6 149,2 1543 159-5 1633 13 лет 141,8 145,7 149,8 154,8 160,6 166,0 170,7 14 лет 1483 152,3 156,2 161,2 167,7 172,0 176,7 15 лет 154,6 158,6 162,5 166,8 173,5 177,6 181,6 16 лет 158,8 163,2 166,8 173,3 177,8 182,0 1863 17 лет 162,8 166,6 171,6 1773 181,6 186,0 1883 306
ii Длина тела девочек, см Возраст Г й ентили 3 10 25 50 75 90 97 0 45,8 47,5 49,8 50,7 52,0 53,1 53,9 1 мес. 48,5 50,3 52,1 53,5 55,0 56,1 57,3 2 мес. 51,2 53,3 55,2 56,8 58,0 59,3 60,6 3 мес. 54,0 56,2 57,6 59,3 60,7 61,8 63,6 4 мес. 56,7 58,4 60,0 61,2 62,8 64,0 65,7 5 мес. 59,1 60,8 62,0 63,8 65,1 66,0 68,0 6 мес. 60,8 62,5 64,1 65,5 67,1 68,8 70,0 7 мес. 62,7 64,1 65,9 67,5 69,2 70,4 71,9 8 мес. 64,5 66,0 67,5 69,0 70,5 .72,5 73,7 9 мес. 66,0 67,5 69,1 70,2 72,0 74,1 75,5 10 мес. 67,5 69,0 70,3 71,9 73,2 75,3 76,8 11 мес. 68,9 70,1 71,5 73,0 74,7 76,5 78,1 12 мес. 70,1 71,4 72,8 74,1 75,8 78,0 79,6 15 мес. 72,9 74,5 76,0 77,1 79,1 81,5 83,4 18 мес. 75,8 77,1 78,9 79,9 82,1 84,5 86,8 21 мес. 78,0 79,5 81,2 82,9 84,5 . 87,5 89,5 24 мес. 80,1 81,7 83,3 85,2 87,5 90,1 92,5 27 мес. 82,0 83,5 85,4 87,4 90,1 92,4 95,0 30 мес. 83,8 85,7 87,7 89;8 92,3 95,0 97,3 33 мес. 85,8 87,6 89,8 91,7 94,8 97,0 99,7 3 года 89,0 90,8 93,0 95,5 98,1 100,7 103,1 3.5 года 91,3 93,5 95,6 98,5 101,4 103,5 106,0 4 года 94,0 96,1 98,5 101,5 104,1 106,9 109,7 4.5 года 96,8 99,3 101,5 104,4 107,4 110,5 113,2 5 лет 99,9 102,5 104,7 107,5 110,7 113,6 116,7 5.5 лет 102,5 105,2 108,0 110,7 114,3 117,0 120,0' 6 лет 105,3 108,0 110,9 114,1 118,0 120,6 124,0 6.5 лет 108,1 110,5 114,0 117,6 121,3 124,2 127,5 7 лег 111,1 113,6 116,9 120,8 124,8 128,0 131,3 8 лет 116,5 119,3. 123,0 127,2 131,0 134,3 137,7 9 лет 122,0 124,8 128,4 132,8 137,0 140,5 144,8 10 лет 127,0 130,5 134,3 139,0 142,9 146,7 151,0 11 лет 131,8 136,2 140-2 145,3 148,8 153,2 157,7 12 лет 137,6 142,2 145,9 150,4 154,2 159,2 163,2 13 лет 143,0 148,3 151,8 155,5 159,8 163,7 168,0 14 лет 147,8 152,6 155,4 159,0 163,6 167,7 171,2 15 лет 150,7 154,4 157,2 161,2 166,0 169,2 173,4 16 лет 151,6 155,2 158,0 162,5 166,8 170,2 173,8 17 лет 152,2 155,8 158,6 162,8 169,2 170,4 174,2 307
Масса тела мальчиков, кг Возраст Центили 3 10 25 50 75 90 97 0 2,7 2,9 3,1 3,4 3,7 3,9 4,2 1 мес. 3,3 3,6 4,0 4,3 4,7 5,1 5,4 2 мес. 3,9 4,2 4,6 5,1 5,6 6,0 6,4 3 мес. 4,5 4,9 5,3 5,8 6,4 7,0 7,3 4 мес. 5,1 5,5 6,0 6,5 7,2 7,6 8,1 5 мес. 5,6 6,1 6,5 7,1 7,8 8,3 8,8 6 мес. 6,1' 6,6 7,1 7,6 8,4 9,0 9,4 7 мес. 6,6 7,1 7,6 8,2 8,9 9,5 9,9 8 мес. 7J 7,5 8,0 8,6 9,4 10,0 10,5 9 мес. 7,5 7,9 8,4 9,1 9,8 10,5 11,0 10 мес. 7,9 8,3 8,8 9,5 10,3 10,9 11,4 11 мес. 8,2 8,6 9,1 9,8 10,6 И,2 11,8 12 мес. 8,5 8,9 9,4 10,0 10,9 11,6 12,1 15 мес. 9,2 9,6 10,1 10,8 11,7 12,4 13,0 18 мес. 9,7 10,2 10,7 п,з 12,4 13,0 13,7 21 мес. 10,2 10,6 11,2 12,0 12,9 13,6 14,3 24 мес. 10,6 11,0 11,7 12,6 13,5 14,2 15,0 27 мес. 11,0 11,5 12,2 13,1 14,1 14,8 15,6 30 мес. 11,4 11,9 12,6 13,7 14,6 15,4 16,1 33 мес. 11,6 12,3 13,1 14,2 15,2 16,0 16,8 3 года 12,1 12,8 13,8 14,8 16,0 16,9 17,7 3.5 года 12,7 13,5 14,3 15,6 16,8 17,9 18,8 4 года 13,4 14,2 15,1 16,4 17,8 19,4 20,3 4.5 года 14,0 14,9 15,9 17,2 18,8 20,3 21,6 5 лет 14,8 15,7 16,8 18,3 20,0 21,7 23,4 5.5 лет 15,5 16,6 17,7 19,3 21,3 23,2 24,9 6 лет 16,3 17,5 18,8 20,4 22,6 24,7 26,7 6.5 лет 17,2 18,6 19,9 21,6 23,9 26,3 28,8 7 лет 18,0 19,5 21,0 22,9 25,4 28,0 30,8 8 лет 20,0 21,5 23,3 25,5 28,3 31,4 35,5 9 лет 21,9 23,5 25,6 28,1 31,5 35,1 39,1 10 лет 23,9 25,6 28,2 31,4 35,1 39,7 44,7 11 лет 26,0 28,0 31,0 34,9 39,9 44,9 51,5 12 лет 28,2 30,7 34,4 38,8 45,1 50,6 58,7 13 лет 30,9 33,8 38,0 43,4 50,6 56,8 66,0 14 лет 34,3 38,0 42,8 48,8 56,6 63,4 73,2 15 лет 38,7 43,0 48,3 54,8 62,8 70,0 80,1 16 лет 44,0 48,3 54,0 61,0 69,6 76,5 84,7 17 лет. 49,3 54,6 59,8 66,3 74,0 80,1 87,8 308
Масса тела девочек, кг Центили Возраст 3 10 25 50 75 90 97 0 2,6 2,8 3,0 3,3 3,7 3,9 4,1 1 мес. 3,3 3,6 3,8 4,2 4,5 4,7 5,1 2 мес. 3,8 4,2 4,5 4,8 5,2 5,5 5,9 3 мес. 4,4 4,8 5,2 5,5 5,9 6,3 6,7 4 мес. 5,0 5,4 5,8 6,2 6,6 7,0 7,5 5 мес. 5,5 5,9 6,3 6,7 7,2 7,7 8,1 6 мес. 5,9 6,3 6,8 7,3 7,8 8,3 8,7 7 мес. 6,4 6,8 7,3 7,7 8,4 8,9 9,3 8 мес. 6,7 7,2 7,6 8,2 8,8 9,3 9,7 9 мес. 7,1 7,5 8,0 8,6 9,2 9,7 10,1 10 мес. 7,4 7,9 8,4 9,0 9,6 10,1 10,5 11 мес. 7,7 8,3 8,7 9,3 9,9 10,5 10,9 12 мес. 8,0 8,5 9,0 9,6 10,2 10,8 11,3 15 мес. 8,6 9,2 9,7 10,8 10,9 11,5 12,1 18 мес. 9,2 9,8 10,3 10,8 11,5 12,2 12,8 21 мес. 9,7 10,3 1,0,6 11,5 12,2 12,8 13,4 2 года 10,2 10,8 11,3 12,1 12,8 13,5 14,1 27мес. 10,6 11,2 11,7 12,6 13,3 14,2 14,8 30 мес. 11,0 11,6 12,3 13,2 13,9 14,8 15,5 33 мес. 11,5 12,1 12,7 14,3 14,5 15,4 16,3 3 года 11,7 12,5 13,3 13,7. 15,5 16,5 17,6 3.5года 12,3 13,4 14,0 15,0 16,4 17,7 18,6 4 года 13,0 14,0 14,8 15,9 17,6 18,9 20,0 4.5года 13,9 14,8 15,8 16,9 18,5 20,3 21,5 5 лет 14,7 15,7 16,6 18,1 19,7 21,6 23,2 5.5лет 15,5 16,6 17,7 19,3 21,1 23,1 25,1 блет 16,3 17,4 18,7 20,4 22,5 24,8 27,1 6.5лет 17,1 18,3 19,7 21,5 23,8 26,5 29,3 7 лет 17,9 19,4 20,6 22,7 25,3 28,3 31,6 8лет 20,0 21,4 23,0 25,1 28,5 32,1 36,3 9лет 21,9 23,4 25,5 28,2 32,0 36,3 41,0 Юлет 22,7 25,0 27,7 30,6 34,9 39,8~ 47,4 11»лет 24,9 27,8 30,7 34,3 38,9 44,6 55,2 12лет 27,8 31,8 36,0 40,0 45,4 51,8 63,4 Влет 32,0 38,7 43,0 47,5 52,5 59,0 69,0 14лет 37,6 43,8 48,2 52,8 58,0 64,0 72,2 Влет 42,0 46,8 50,6 55,2 60,4 66,5 74,9 Влет 45,2 48,4 51,8 56,5 61,3 67,6 75,6 17лет 46,2 49,2 52,9 57,3 61,9 68,0 76,0 309
Окружность грудной клетки у мальчиков, см Центили Возраст 3 10 25 50 75 90 97 0 31,7 32,3 33,5 34,8 36,6 36,8 37,8 1 мес. 33.3 34.1 35,2 36.5 37.9 38,9 40,2 2 мес.. 35,0 35,7 36,9 38,3 39,8 40,8 42,0 3 мес. 36,5 36,5 37,2 38,4 39,9 41,6 42,7 4 мес. 37,9 38,6 39,8 41,4 43,4 44,6 45,9 5 мес. 39,3 40,1 41,2 42,9 45,0 45,7 47,6 6 мес. 40,6 41,4 42,5 44,3 46,3 . 47,6 49,0 7 мес. 41,7 42,5 43,6 45,5 47,5 48,9 50,7 8 мес. 42,7 43,5 44,6 46,4 48,5 49,9 51,1 9 мес. 43,6 44,4 45,4 47,2 49,3 50,8 52,0 10 мес. 44,3 45,1 46,1 47,9 50,0 51,4 52,8 11 мес. 44,8 45,6 46,6 48,4 50,6 52,0 53,5 12 мес. 45,3 46,1 47,0 48,7 51,0 52,5 54,1 15 мес. 46,0 46,8 47,9 49,8 51,9 53,4 55,1 18 мес. 46,5 47,4 48,6 50,4 52,4 53,9 55,6 21 мес. 47,0 47,9 49,1 50,8 52,9 54,3 56,0 24 мес. 47,6 48,4 49,5 51,4 53,2 54,7 56,4 27 мес. 47,9 48,7 49,9 51,7 53,4 55,2 56,8 30 мес. 48,2 49,0 50,3 52,0 53,9 55,5 57,3 33 мес. 48,4 49,3 50,5 52,3 54,2 55,8 57,7 3 года 48,6 49,7 50,8 52,3 54,6 56,4 58,2 3.5 года 49,2 50,3 51,5 53,1 55,0 57,1 59,0 4 года 50,0 51,2 52,4 53,8 55,8 58,0 59,9 4,5 года 50,8 52,0 53,3 54,7 56,9 59,0 61,2 5 лет 51,3 52,8 54,0 55,6 58,0 60,0 62,6 5.5 лет 52,2 53,5 55,0 56,6 59,1 61,3 63,7 6 лет 53,0 54,4 56,0 57,7 60,2 62,5 65,1 6.5 лет 53,8 55,2 57,0 58,8 61,3 63,8 66,4 7 лет 54,6 56,2 57,9 59,8 62,3 65,1 67,9 8 лет 56,2 58,0 .60,0 61,9 64,8 67,8 70,8 9 лет 57,7 59,6 61,9 64,1 67,0 70,6 73,6 10 лет 59,3 61,4 63,8 66,4 69,8 73,6 76,8 11 лет 61,1 63,0 66,0 68,9 74,9 76,2 79,8 12 лет 62,6 65,0 68,0 71,1 72,1 79,0 82,8 13 лет 64,7 67,3 70,2 73,5 78,2 82,1 87,0 14 лет 67,0 69,9 73,1 76,6 81-7 86,3 91,0 15 лет 70,0 72,9 76,3 80,2 85,7 90,1 94,3 16 лег 73,3 76,2 80,0 84,5 89,9 93,6 97,0 17 лет 77,0 80,0 82,9 87,2 92,2 95,5 98,4 З1'
Окружность грудной клетки у девочек, см Возраст Центили 3 10 25 50 75 90 97 0 31,0 32,0 32,8 34,0 35,2 36,0 37,0 1 мес. 33,0 34,0 34,9 35,9 37,1 38,1 39,0 2 мес. 34,6 35,6 36,6 37,7 38,8 39,9 40,9 3 мес. 36,3 37,3 38,3 39,4 40,5 41,4 42,8 4 мес. 38,0 38,9 39,8 40,9 42,1 43,0 44,3 5 мес. 39,5 40,3 41,2 42,3 43,5 44,5 45,7 6 мес. 40,7 41,6 42,4 43,5 44,7 45,8 47,1 7 мес. 41,8 42,7 43,6 44,6 45,8 47,2 48,5 8 мес. 42,8 43,7 44,6 45,7 46,9 48,3 49,8 9 мес. 43,6 44,5 45,5 46,6 47,8. 49,3 50,9 10 мес. 44,3 45,2 46,2 47,2 48,6 50,1 51,7 11 мес. 45,0 45,8 46,8 47,8 49,3 50,8 52,3 12 мес. 45,5 46,3 47,2 48,3 49,9 51,4 52,8 15 мес. 46,4 47,3 48,0 49,3 50,8 52,3 53,9 | 18 мес. 47,1 47,8 48,7 49,9 51,3 52,9 54,5 21 мес. 47,5 48,2 49,1 50,4 51,9 53,5 55,0 24 мес. 47,8 48,5 49,5 50,2 52,5 54,0 55,6 27 мес. 47,9 48,8 49,8 51,3 53,0 54,5 56,2 30 мес. 48,0 49,0 50,0 51,5 53,3 54,9 56,8 33 мес. 48,1 49,0 50,0 51,8 53,6 55,5 57,2 3 года 48,2 49,1 50,3 51,8 53,9 56,0 57,6 3.5 года 48,6 49,7 50,9 52,5 54,3 56,2 57,8 4 года 49,2 50,4 51,6 53,2 55,1 56,9 58,6 4.5 года 49,6 51,0 52,3 54,0 55,8 57,8 59,7 5 лет 50,4 51,6 53,0 54,8 56,8 58,8 61,0 5.5 лет 50,8. 52,4 53,8 55,7 57,8 60,0 62,2 6 лет 51,5 53,0 54,7 56,6 58,8 61,2 63,6 6.5 лет 52,3 53,8 55,5 57,5 59,8 62,4 64,7 7 лет 53,2 54,6 56,4 58,4 61,0 63,8 66,5 8 лет 54,7 56,3 58,2 60,8 64,2 67,6 70,5 9 лет 563 58,0 60,0 63,4 67,7 71,4 75,1 10 лет 58,0 60,0 62,0 66,0 71,3 75,5 78,8 11 лет 59,7 62,2 64,4 68,7 74,5 78,6 82,4 12 лет 61,9 64,5 67,1 71,6 77,6 81,9 86,0 13 лет 64,3 66,8 69,9 74,6 80,8 85,0 88,6 14лет 67,0 69,8 73,0 77,8 83,6 87,6 90,9 15 лет 70,0 72,9 76,3 80,4 85,6 89,4 92,6 16 лет 73,0 75,8 78,8 82,6 87,1 90,6 93,9 17 лет 75,4 78,0 80,6 83,8 88,0 91,0 94,5 311
Окружность головы у мальчиков, см Центили 3 10 25 50 75 90 97 0 32,8 33,7 — 35,2 — 36,7 37,6 1 мес. 34,6 35,5 36,3 37,1 38,0 39,1 40,3 2 мес. 36,5 37,4 38,2 39,0 40,0 41,0 42,0 3 мес. 38,2 39,0 39,7 40,6 41,5 42,5 43,3 4 мес. 39,5 40,2 40,9 41,8 42,8 43,6 44,4 5 мес. 40,5 41,2 41,9 42,7 43,8 44,6 45,4 6 мес. 41,5 42,0 42,8 43,9 44,8 45,5 46,3 9 мес. 43,4. 44,0 44,8 45,8 46,7 47,4 48,0 1 год 44,6 45,3 46,2 47,1 48,0 48,6 49,3 1 год 3 мес. 45,4 46,1 46,9 47,9 48,9 49,5 50,1 1год6 мес. 46,0 46,6 47,5 48,5 49,7 50,2 50,8 1 год 9 мес. 46,5 47,2 48,0 49,1 50,1 50,6 51,1 2 года 47,0 47,6 48,4 49,5 50,5 50,9 51,5 3 года 48,1 48,7 49,5 50,5 51,6 52,3 53,0 4 года 48,6 49,4 50,2 51,1 52,0 52,9 53,7 5 лет 49,1 49,9 50,7 51,6 52,5 53,3 54,1 блет 494 50,2 51,0 51,9 52,8 53,6 54,4 7 лет 49,7 50,4 51,2 52,1 53,0 53,8 54,6 8 лет 49,8 50,6 51,4 52,3 53,2 54,0 54,8 9 лет 50,0 50,8 51,6 52,5 53,4 54,2 55,0 Юлет 50,2 51,0 51,8 52,7 53,7 54,5 55,3 11 лет 50,4 51,3 52,1 53,1 54,1 54,9 5,7 12 лет 50,8 51,7 52,5 53,6 54,6 55,4 56,4 13 лет 51,2 52,2 53,1 54,1 55,1 56,1 57,0 14 лет 51,7 52,6 53,6 54,6 55,6 56,6 57,5 15 лет 52,0 52,9 53,8 54,9 55,8 56,8 57,6 16 лет 52,2 53,1 54,0 55,0 56,0 56,9 57,7 312
Окружность головы у девочек, см Центили Возраст 3 10 25 50 75 90 97 0 31,7 32,5 - 34,1 - 353 36,3 1 мес. 34,2 35,0 35,8 36,6 37,4 38,1 39,0 2 мес. 35,7 36,7 37,4 38,2 39,0 39.,8 40,7 3 мес. 37,1 38,0 38,7 39,5 40,4 41,2 42,0 4 мес. 38,3 39,1 39,9 40,7 41,4 42,2 43,0 5 мес. 39,5 40,3 41,0 41,7 42,5 43,2 44,0 6 мес. 40,6 41,5 42,0 43,0 43,4 44,2 45,0 9 мес. 42,3 42,9 43,5 44,6 45,6 46,4 46,8 1 ГОД 43,5 44,2 44,9 45,7 46,5 47,3 48,0 1 год 3 мес. 44,2 45,2 45,9 46,7 47,5 48,3 49,0 1 год 6 мес. 45,0 45,8 46,5 47,3 48,2 49,0 49,8 1 год 9 мес. 45,5 46,1 46,9 47,8 48,7 49,5 50,4 2 года 45,8 46,6 47,4 48,2 49,2 50,0 50,8 3 года 47,0 47,6 48,5 49,6 50,2 51,1 51,8 4 года 47,8 48,6 49,3 50,2 51,1 51,8 52,6 5 лет 48,4 49,2 49,8 50,8 51,7 52,4 53,2 6 лет 48,8 49,6 50,3 51,2 52,0 52,8 53,6 7 лет 49,1 49,9 50,6 513 52,5 53,1 53,9 8 лет 493 50,1 50,8 51,7 52,7 53,3 54,1 9 лет 49,5 50,2 51,0 51,9 52,9 53,5 54,3 10 лет 49,7 50,5 51,3 52,2 53,2 53,9 54,6 11 лет 50,2 51,0 51,8 52,7 53,7 54,4 55,1 12 лет 50,6 51,5 52,3 53,2 54,0 54,9 55,6 13 лет 51,2 52,0 52,8 53,6 54,5 55,2 56,0 14 лет 51,7 52,5 53,2 54,0 54,8 55,5 56,2 15 лет 52,1 . 52,8 53,4 54,2 54,9 55,6 56,3 16 лет 52,2 52.9 53,6 54,3 55,0 55,7 56,4 313
ДЛЯЗАМЕТОК
ДЛЯЗАМЕТОК
Торговая фирма « еникс» & Оптовая и розничная торговля книжной продукцией <$> Быстрообновляемый разнообразный ассортимент & Своевременная доставка книг контейнерами и автотранспортом в любую точку России <$> Разумные цены и гибкая система скидок Наш адрес: 344082, г. Ростов-на-Дону, пер. Халтуринский, 80 Тел.: (863) 261 -89-53,261 -89-54,261 -89-55, 261 -89-56,261 -89-57, факс: 261 -89-58 Более подробную информацию о книгах нашего издательства Вы можете узнать на нашем интернет-сайте: E-mail: torg@phoenixrostov.ru Web:http://www.phoenixrostov.ru
Издательство «ч*еникс» Приглашаем к сотрудничеству авторов учебн й. научно-популярной и научной литературы в области: & социальных и естественных наук юриспруденции медицины & экономики & программирования и вычислительной техники & а также переводчиков хороших книг любой тематики Все финансовые затраты берем на СЕБЯ, высокие гонорары выплачиваем согласно договорам Рукописи не рецензируются и не возвращаются 344082, г. Ростов-на-Дону, пер. Халтуринский, 80 Тел.: (8632)61-89-60 E-mail: torg147@phoenixrostov.ru Web:http://www.phoenixrostov.ru
Торговый Дом По вопросам издания книг: тел. 8-863-2618950 e-mail: office@phoenixrostov.ru для крупнооптовых покупателей Представительство в г. Санкт-Петербург г. Санкт-Петербург, ул. Кронштадтская, 11 Директор — Нарзиева Анжела Рустамовна Тел.: (812) 183-24-56 e-mail: anieln@yandex.ru Представительство в г. Владивосток г. Владивосток, ул. Фадеева, 45 «А» Директор — Калин Олег Викторович Тел.: (4232) 23-73-18 e-mail: oleg38@mail.primorve.ru Представительство в г. Новосибирск ООО «ТОП-Книга» г. Новосибирск, ул. Арбузова, 1/1 Вяльцева Ирина Тел.: (3832) 361028 доб. 165 e-mail: phoenix@top-kniga.ru Представительство в Украине ООО «Кредо» г. Донецк, пр. Ватутина, 2 (офис 401) тел. +38 062 - 345-63-08, 339-60-85 e-mail: mbiseenko@skif.net 344082, г. Ростов-на-Дону, пер. Халтуринский, 80 Тел.: (863)261-89-53,261-89-54,261-89-55, 261-89-56,261-89-57, факс: 261-89-58 e-mail: torg@phoenixrostov.ru http://www.phoenixrostov.ru
Торговый Дом еникс " - I По вопросам издания книг: тел. 8-863-2618950 e-mjiil: office@phoenixrostov.ru ДЛЯ Крупнооптовых ПОКУПАТеЛв4 Представительства в г. Москва ул. Космонавта Волкова, д. 25/2, 3-й подъезд, район метро «Войковское» Директор — Моисеенко Сергей Николаевич Тел.: (095) 156-05-68, 450-08-35 e-mail: fenix-m@ultranet.ru Шоссе Фрезер, д. 17, метро «Авиамоторная» Тел.: (095) 517-32-95, 107-44-98, 711-79-81 тел./факс 8-501-413-75-78 Директор — Мячин Виталий Васильевич e-mail: mosfen@bk.ru, mosfen@pochta.ru Издательский Торговый Дом «КноРус» г. Москва, ул. Б. Переяславская, 46, метро «Рижская», «Проспект Мира» Тел. (095) 280-02-07, 280-72-54, 280-91-06 e-mail: phoenix@knorus. ru 344082, г. Ростов-на-Дону, пер. Халтуринский, 80 Тел.: (863) 261-89-53,261-89-54,261-89-55, 261-89-56,261-89-57, факс: 261-89-58 e-mail: torg@phoenixrostov.ru http://www.phoenixrostov.ru '> .J
Серия «Медицина для вас» УЧАСТКОВЫЙ ПЕДИАТР: СПРАВОЧНОЕ РУКОВОДСТВО Учебное пособие Ответственный редактор А. Михайленко Корректор Т. Еращенко Сдано в набор 20.04.2005. Подписано' в печать 10.06.2005. Формат 84x108 */92. Бумага тип № 2. Гарнитура School. Усл. печ. л. 16,8. Тираж 5 000 экз. Заказ № 2984. Издательство «Феникс» 344082, г. Ростов-на-Дону, пер. Халтуринский, 80 Отпечатано с готовых диапозитивов в ФГУИПП «Курск». 305007, г. Курск, ул. Энгельса, 109. Качество печати соответствует качеству предоставленных диапозитивов
Руководство по социальной педиатрии. Под редакцией: В.Г. Дьяченко Издательство ДВГМУ, 2010, 209с.
Смирнова Е.Р. Семья нетипичного ребенка. Социокультурные аспекты. – Саратов, 2004, 203с.
М.М. Кудрявцева, студентка IV курса
Научный руководитель – доктор педагогических наук,
профессор И.Д. Лельчицкий
Отношение современной молодежи к ценностно-значимым смыслам семьи
Изучение особенностей ценностного отношения к семье у молодежи имеет особое значение, является актуальным, поскольку позволяет определить духовный потенциал молодого поколения, способствует пониманию тенденций изменения общественного сознания в сфере брачно-семейных отношений.
Ценностное отношение личности к семье формируется под влиянием целого ряда объективных и субъективных факторов социализации, среди которых важную роль играют отношение к семье в обществе, модель взаимоотношений в родительской семье, социальная принадлежность, пол, индивидуальные личностные особенности и др. Возникает необходимость в комплексном научном изучении влияния этих факторов на положение семьи в системе ценностных ориентации личности, что будет способствовать лучшему пониманию механизмов формирования системы ценностных ориентации личности в целом. [6, 143]
В научной литературе можно найти значительное число работ, посвященных как проблемам ценностей и ценностных ориентации личности, так и вопросам брачно-семейных отношений.
Несмотря на большое число исследований, посвященных самым разным аспектам брачно-семейных отношений, вопросы ценностного отношения к семье изучены еще недостаточно. Проблема соотношения семейных и внесемейных ценностей личности рассматривается А.И. Антоновым, В.А. Борисовым, С.И. Голодом, М.С. Мацковским, Д.Г. Олсоном, Л.И. Савиновым, Т.М. Трапезниковой, А.Г. Харчевым, А.З. Шапиро, З.А. Янковой и др.
В современной научной литературе существуют две противоположные точки зрения на сущность изменений, происходящих с семьей в нашей стране. Одни ученые (С.И. Голод, М.С. Мацковский. А.Г. Вишневский и др.) воспринимают их как позитивный процесс демократизации в сфере семейных отношений, выражение общемировых тенденций. Другие ученые (А.И. Антонов, В.А. Борисов, В.М. Медков, Н.Г. Марковская) настаивают на том, что они являются выражением глобального кризиса семейного образа жизни, упадка семьи в целом как социального института. По их мнению, в современных условиях удовлетворение духовных потребностей личности стало все больше концентрироваться на внесемейной (производственной, общественной, образовательной и т.п.) деятельности. Семья и родительство становятся неконкурентноспособными по сравнению с такими ценностями, как повышение социального статуса, уровня образования, квалификации, материального благополучия и т.п.
Под ценностными ориентациями на семью понимается терминальный аспект: предпочтение семьи в ряду других ценностных объектов, рассматриваемых как жизненная цель, к достижению которой надо стремиться, обусловленное социальными, культурными, экономическими условиями, в которых проходит социализация личности, и преломленными в индивидуальном сознании в соответствии с индивидуальными личностными характеристиками. Ценностные ориентации на семью включены в многомерную систему ценностных ориентации личности, связанных между собой, и занимают в ней определенное положение.
Представления молодежи о семье изучались при помощи модифицированного варианта проективной методики незаконченных предложений. Предлагалось в свободной форме продолжить фразу «Семья для меня — это …» и указать возникающие при этом ассоциативные образы. Полученный эмпирический материал был обработан при помощи метода контент-анализа, в качестве категорий которого выступал перечень возможных функций семьи, составленный в результате обобщения научной литературы.
Результатом применения перечисленных процедур явилось выделение четырех основных типов представлений молодежи о семье:
-
«теплый круг общения» — интимные межличностные отношения и общение; любовь, взаимопонимание, принятие, эмоциональная поддержка (ассоциативные образы: «домашнее тепло»; «круглый стол», «изобилие», «мягкие кресла вокруг камина»);
-
«стабильный организм» — естественный единый организм, целостный процесс жизнедеятельности, сообщество помогающих друг другу людей, связанных родством («дерево с корнями и кроной», «муравейник», «пчелиное гнездо»);
-
«убежище это убежище от трудностей внешнего мира («островок в бушующем море», » норка»,» крепость»);
-
«взаимная ответственность» — ответственность членов семьи друг за друга, за развитие отношений.
Обращает на себя внимание, что среди многих аспектов семейных отношений, удовлетворяющих разноуровневые потребности личности, студенты выделяют ограниченный круг вопросов, касающихся преимущественно аффилиативных потребностей, потребностей в подтверждении ценности и значимости своего «я», некоторых витальных потребностей и потребностей в чувстве безопасности. Практически не упоминались аспекты семейных отношений, связанные со стремлением к саморазвитию и самосовершенствованию, удовлетворением индивидуальных потребностей в отцовстве, материнстве, самореализации в детях и пр.
Констатируя, что на сегодняшний день молодые, вступающие в брак, в большинстве случаев являются не подготовленными к сложностям самостоятельной семейной жизни, следует подчеркнуть необходимость организации специальной подготовки их к сложностям семейной жизни. Современная молодежь не отказывается от брака в общепринятом понимании этого понятия, но отказывается своевременно и официально регистрировать свой брак. Для решения всех этих проблем молодежи в деятельности социального работника и социального педагога важно пропагандировать ценности брака, семьи, детей, организовывать социально-педагогическое консультирование по проблемам брака, семьи, рождения и воспитания детей. Повысить уровень брачности, рождаемости, интерес к семейным ценностям среди молодежи – значит получить заметный эффект в социально-демографическом развитии страны. [2, 16]
«Прививание» ценностей жизни с юного возраста, правильное использование государственной помощи, правильное воспитание подрастающего поколения все это поможет в будущем избежать кризисных ситуаций. [5, 24]
В настоящее время необходимо формировать у молодежи должное представление о семье, не только повышать уровень знаний, но и воспитывать позитивное отношение к семейным ценностям, готовность решать проблемы молодой семьи. Ценности семьи необходимо воспитывать начиная с родительской семьи, а затем других образовательных учреждениях, молодежных организациях.
В целом, семья для современной российской молодежи остается значимой ценностью. Сознательное одиночество и бессемейная жизнь большинством молодого российского населения не приветствуется. Главными ценностями семейной жизни большинство молодых россиян традиционно считает детей и эмоционально-духовную близость брачных партнеров.
Литература
1. Гордон Л.А. Проблемы социально-демографического развития // Вопросы статистики. — 2005. — №8.
2. Госпорьян А., Новикова М. Тенденции развития семьи в России. // Социальное обеспечение. — 2005г. — № 24.
3. Долбик-Воробей Т. Студенческая молодежь о проблемах брака и рождаемости. // Социальные исследования. — 2003г. — №1.
4. Немцов А.А. Семья в системе жизненных ценностей студенческой молодежи // Психология в вузе. — 2003. — №4.
5. Общие вопросы семейного воспитания. // Научно-методологический журнал заместителя директора школы по воспитательной работе. — 2005г.
6. Павлова Т.А. Особенности осознания студентами ценностей и проблем (ситуаций) семейной жизни // Психология в вузе. — 2003. — №4.
7. Пахомов А.А. Особенности трансформации семьи и государственной семейной политики. // Социальные исследования. — 2005г. — № 12
Л.А. Макарова, студентка II курса
Научный руководитель – кандидат психологических наук,
доцент Л. Ж. Караванова
Социальный педагог дополнительного образования:
поиск своего пути
Профессия социального педагога существует уже двадцать лет. За это время сложился образ профессионала в школе, стало чётким и понятным поле его деятельности, разработаны нормативные документы, регламентирующие его работу. Время доказало, что профессия эта востребована и необходима.
Между тем в дополнительном образовании социальные педагоги до сих пор находятся в двояком положении и пытаются найти свой, единственно правильный путь.
В детско-юношеском центре «Каравелла», как и в молодежном центре «Юность» города Красного Холма, деятельность социального педагога должна давать ребятам толчок к дальнейшему развитию, воспитывать в них качества гражданина, человека, имеющего активную жизненную позицию. Первый социально-значимый проект был разработан вместе с ребятами из объединения юных журналистов «Новое течение» и получил название, соответствующее времени – «Школа социальных инициатив». Социальный педагог обучал инициативных ребят умению проводить полезные акции, публично выступать и увлекать сверстников, а также самим разрабатывать и реализовывать социально значимые проекты.
Следующий социально значимый проект «Мир глазами друзей» — это переписку учащихся школ со сверстниками из разных стран СНГ и регионов России: воспитание толерантности, взаимоуважения и взаимопонимания между детьми.
Проводя акции, разрабатывая проекты, социальный педагог и ребята постоянно взаимодействовали с комиссией по делам несовершеннолетних и защите их прав: разъясняли законы, информировали подростков и родителей о деятельности комиссии через местную газету, интервьюировали работников комиссии по делам несовершеннолетних и по защите прав, готовили собственные журналистские материалы. Сегодня эта работа продолжается и у неё есть будущее, есть перспективы развития.
Е.А. Мамченкова, студентка IV курса
Научный руководитель – доктор педагогических наук,
профессор И.Д. Лельчицкий
Социально-психологические особенности подростков, воспитывающиеся в неполной семье
Семья — важнейший институт социализации личности. Неблагоприятные семейные условия обуславливают возникновение личностных нарушений у ребенка, неадекватных самооценок, негативных межличностных отношений. Поэтому именно сейчас так остро стоит проблема неполной семьи и ее влияния на детей, особенно на подростков.
Каждый 7-й ребенок до 18 лет в России воспитывается в неполной семье. Особенности, присущие многим неполным семьям, зачастую усугубляют трудности подросткового периода [1,18]. Нередко эмоциональное развитие детей бывает нарушенным, а их поведение девиантным.
Для того чтобы выделить особенности подростка, воспитывающегося в неполной семье, сначала необходимо рассмотреть особенности самого подросткового возраста и феномена неполной семьи.
Подходы к подростковому возрасту у социологов, педагогов и психологов, несмотря на некоторые различия, по сути, интегративны.
Так физиологические изменения влияют на психологическую и социальную зрелость, которые могут не совпадать. Это несовпадение стало точкой отсчета начала и окончания подросткового возраста, легло в основу разных оценок подростка и подростковой периодизации.
Психологическую зрелость ряд исследователей определяют как кризис отрочества и становление субъекта социальных отношений в 11–14 лет. Характерная черта этого периода – общение на основе различных видов общественно полезной деятельности, благодаря которой у подростков формируются осознанные нормы поведения, умение строить и регулировать общение, способность оценивать свои действия, опираясь на мнения одноклассников. Психологическая зрелость позволяет подростку осознавать себя, принимать решения, соотносить реальное, возможное и вымышленное [2, 5].
Психическое развитие подростка опосредованно, через культурные и социальные представления о развитии и культурном взрослении, а природные (биологические) особенности являются только предпосылкой развития, но непосредственно не определяют его результаты. Личностное развитие подростка характеризуется двумя основными потребностями: с одной стороны потребностью в самоутверждении, с другой — потребностью в общении со стороны сверстников, ибо ведущая деятельность в данном возрасте — интимно-личностная.
В основе социальной зрелости подростка лежит его способность самостоятельно определять свою судьбу, т. е выбирать место учебы, представлять характер профессии.
Неполная семья — группа ближайших родственников, состоящая из одного родителя с одним или несколькими несовершеннолетними детьми.
Неполная семья может быть трех типов:
1) один из родителей ушел, а оставшийся не вступил в новый брак;
2) одинокий человек официально усыновил ребенка;
3) незамужняя женщина (неженатый мужчина) воспитывает сына или дочь.
В соответствии с этим выделяют основные типы неполной семьи: внебрачная, осиротевшая, разведенная, распавшаяся. Различают также отцовскую и материнскую семьи. Последний тип является самым распространенным (94% от общего числа неполных семей) [2, 70].
Воспитание детей в неполной семье имеет ряд особенностей. Большинство неполных семей испытывают материально-бытовые трудности и дополнением к этому становятся педагогически проблемы. Также следует заметить, что материальные затруднения в таких семьях чаще, чем в полных, формируют у подростков зависть, жадность, эгоизм и как следствие — противоправные устремления, чаще корыстного порядка [3, 15].
Мальчики–подростки в неполных семьях оказываются перед серьезной проблемой. Подростки начинают чувствовать дефицит мужского внимания. Значимыми для них становятся мнение и поступки мужчин сильных, напористых, способных постоять за себя, дать сдачи. Если таковых рядом нет, их заменяют более старшие ребята из дворовых компаний, иногда – с девиантными наклонностями.
У девочки–подростка, живущей в неполной семье, также складывается искаженное представление о будущей семейной жизни. Девочка в этом случае или готова быть услужливой не требуя ничего взамен, или делает все совершенно самостоятельно, не принимая помощи от других, в том числе и от мужчин. Так вырастает независимая, категоричная женщина, которая все берет на себя и за все отвечает сама.
Результаты исследования, проведенного на базе ГУЗ «Центр специализированных видов медицинской помощи им. В. П. Аваева» (г.Тверь) показывают, что из всех подростков, склонных к девиациям и проходящих курс лечения в данном Центре, 60% воспитываются в неблагополучных семьях, в том числе 40% из неполных семей, 72% из них юноши, а остальные девушки. Среди подростков выделяют такие девиации: алкоголизм-50%, наркомания и токсикомания-30%, склонность к суициду отмечается у 7% и остальные 13% приходится на распущенное сексуальное поведение, хулиганство и прочее.
Все исследователи подчеркивают, что неполная семья оказывает негативное влияние на подростка в целом, а в частности – формирует у него определенные представления о своем будущем.
Подростки, которых воспитывали матери–одиночки, воспринимали будущее как нечто труднодостижимое, не опасались болезней и смерти, несправедливости и непонимания окружающих. Однако они не стремились к личностному росту и обретению самостоятельности.
Были выделены самые значимые характеристики образа будущего в чувствах, страхах, целях и ценностях. Чувства, связанные с будущим – неуверенность, растерянность, пессимизм, грусть, – в большей степени характерны для подростков из разведенных семей (28,6 %). Смерти, старости, болезней и увечья больше всего боялись подростки, потерявшие отца (60 %). В материнских семьях такие же чувства испытывали 50 % подростков, а в разведенных – более 51 % [2, 71].
Таким образом, можно сделать вывод о том, что подростки из таких семей в силу особенностей своего характера и социальной обстановки, чаще всего имеют склонность к девиантному поведению, поэтому нуждаются в пристальном внимании со стороны общества и государства.
Литература
-
Воробьева К. А. Решение проблемы родительско-детских отношений в неполных семьях.- М., 2010.
-
Казанская В. Подросток. Трудности взросления/2-е издание, дополненное — СПб., 2008.
-
Новикова Н.В. Российский следователь//Преступность и неполные семьи. — СПб., 2009.
М.В. Можарова, студентка IV курса
Научный руководитель — доктор педагогических наук,
профессор И.Д. Лельчицкий
Социальная дезадаптация детей
Социальную дезадаптацию рассматривают как нарушение процесса социального развития индивида, как психическое состояние, возникающее из-за несоответствия психосоциального и психофизиологического статуса человека требованиям изменившейся, возможно критически, социальной ситуации [2, 36].
Говоря о детско-подростковой дезадаптации, необходимо уточнить категории детей, которые подвержены этому процессу: дети школьного возраста, не посещающие школу; дети-сироты; социальные сироты; подростки, употребляющие наркотики и токсические средства; подростки сексуально распущенного поведения; подростки, совершившие противоправные действия [3,118].
Признаки социальной дезадаптации у детей: нарушение норм морали и права, асоциальные формы поведения и деформация ценностных ориентаций, утрата социальных связей с семьей и школой, резкое ухудшение нервно-психического здоровья, ранняя подростковая алкоголизация, склонность к суициду.
Выделяют несколько типов социальной дезадаптации детей.
В зависимости от жизненной сферы выделены следующие виды социальной дезадаптации:
— физическая дезадаптация – связана с врожденными или приобретенными физическими особенностями ребенка;
— психологическая дезадаптация – понимается как нарушение в психоэмоциональной сфере ребенка, сопровождающееся искаженной оценкой ситуации, рассогласованием целей, утратой самоконтроля, неадекватным поведением;
— экономическая дезадаптация – выражается в неспособности человека удовлетворять свои материальные потребности, иными словами – это низкий уровень жизни;
— социально-бытовая дезадаптация, которая выражается в том, что условия быта не удовлетворяют потребностям ребенка;
— правовая дезадаптация, проявляющаяся в неопределенности или утрате правового статуса ребенка в обществе;
— ситуационно-ролевая дезадаптация – означает такое состояние личности, которое не позволяет ей успешно справляться с определенной социальной ролью.
По продолжительности дезадаптация у детей может быть временной и устойчивой. Если ребенок оказывается в проблемной ситуации и должен адаптироваться (имеет соответствующую мотивацию и социальная среда ждет от него исполнения определенных действий), то это означает, что он находится в состоянии временной дезадаптации. Однако действия индивида могут и не дать желательных результатов, тогда состояние дезадаптации постепенно перейдет в устойчивую форму [4, 13].
В зависимости от природы, характера и степени нарушений социальной адаптации выделяют следующие типы дезадаптации у детей:
1. Патогенный тип, возникающий при отклонениях психического развития и нервно-психических заболеваниях, в основе которых лежат функционально-органические поражения центральной нервной системы. В свою очередь, патогенная дезадаптация по степени и глубине своего проявления может носить устойчивый, хронический характер (психозы, психопатии, органические поражения головного мозга, отставания в умственном развитии, дефекты анализаторов, в основе которых — серьезные органические повреждения). Выделяют также так называемую психогенную дезадаптацию (фобии, навязчивые дурные привычки и т.д.), которая может быть вызвана неблагоприятной социальной, школьной, семейной ситуацией. В решении этой проблемы важное значение отводится превентивным мерам, в качестве которых выступают меры медико-педагогического, оздоровительно-реабилитационного характера, которые должны осуществляться как в общеобразовательных учебно-воспитательных учреждениях, так и в специальных лечебно-воспитательных реабилитационных учреждениях.
2. Психосоциальный тип, связанный с половозрастными и индивидуально-психологическими особенностями (акцентуации характера, особенности развития эмоционально-волевой, познавательной и мотивационной сфер личности);
3. Социальный, возникающий в результате нарушение процесса социального развития, выражающийся в нарушении норм морали и права, в асоциальных формах поведения и деформации системы внутренней регуляции, ценностных ориентаций, социальных установок. По сути дела, при социальной дезадаптации речь идет о нарушении процесса социального развития, социализации индивида, когда имеет место нарушение как функциональной, так и содержательной стороны социализации [4, 15].
В зависимости от степени и глубины изменений выделяют две стадии социальной дезадаптации:
1) педагогическая запущенность, при которой учащийся характеризуется хроническим отставанием по ряду предметов школьной программы, сопротивлением педагогическим воздействиям, негативным отношением к учебе; такими формами поведения, как сквернословие, курение, хулиганские поступки, пропуски уроков, конфликтные отношения с учителями, одноклассниками; Вместе с тем, несмотря на отставание в учебе, значительная часть педагогически запущенных учащихся отличается трудолюбием, имеет достаточно четкие профессиональные намерения, владеет различными трудовыми навыками, стремится к получению рабочей профессии, к экономической самостоятельности, что может послужить опорой в их перевоспитании.
2) социальная запущенность, при которой педагогическая запущенность отягощается отсутствием профессиональной ориентированности, общественно-полезных навыков и умений, сужением сферы познавательных интересов, отчуждением от семьи и школы, девиантным поведением; социальное развитие на данной стадии происходит в основном под влиянием асоциальных, криминогенных подростковых групп [1, 97].
Специалисты ГУЗ «Центр специализированных видов медицинской помощи им. В. П. Аваева» (г.Тверь) отмечают главную причину, вызывающую дезадаптацию детей – это неблагоприятная для развития социально-психологическая обстановка в семье, которая характеризуется следующими проявлениями: общим дефицитом общения с родителями, нехваткой соответствующих возрастным особенностям детей видов общения; преобладанием в семьях авторитарно-командного стиля общения с детьми; широкой распространенностью наказаний (в том числе физических) по сравнению с различными формами поощрения и поддержки детей; завышенными требованиями родителей по отношению к детям.
Нарушение психологической связи между ребенком и родителями приводит к уходу детей из семьи, их невротизации, суицидальным проявлениям, росту безнадзорности детей и влияет на криминализацию подростковой среды в целом.
Учитывая большое негативное влияние семьи на развитие личности ребенка, необходимо вести профилактическую работу по ее предупреждению. К основным путям, способствующим предупреждению и преодолению последствий дезадаптации детей, следует отнести: создание оптимальных для ребенка средовых условий; обучение родителей методике работы по предупреждению дезадаптации и преодолению ее последствий.
Литература
-
Бреева Е.Б. Дезадаптация детей и национальная безопасность России. Российская академия государственной службы при Президенте РФ. – М., Дашков и К, 2004.
-
Гордеева А.В. Реабилитационная педагогика. – М.: Королев, Парадигма: Академический Проект, 2005.
-
Основы социальной работы / Под ред. Н.Ф.Басова. – М., Академия, 2008.
-
Психология адаптации и социальная среда: современные подходы, проблемы, перспективы / Под ред. А.Л. Журавлева. – М.: Ин-т психологии РАН, 2007.
С.И. Мухортова, студентка V курса
Научный руководитель – кандидат педагогических наук,
доцент Е.А. Шевченко
Проблемы одаренных студентов
Выявление и поддержка интеллектуально одаренной молодёжи, реализация её способностей одна из актуальных задач высшей школы.
У студентов с общей и специальной одарённостью, обучающихся в высшем учебном заведении, можно выделить примерно одинаковые группы проблем.
Проблемы, связанные с выявлением одаренных студентов в вузах
Одаренные выпускники школ, став студентами, не всегда вовремя оказываются замеченными на факультетах. Это объясняется ещё не сложившейся комплексной системой работы с одарённой молодёжью в высшем учебном заведении.
Проблемы, связанные с учебной деятельностью
Учебное занятие, где преподавание явно доминирует над учением, не способствует развитию одарённости, а напротив, стимулирует то, что в психолого-педагогической науке называется феноменом исчезающей одарённости [4;89]. Развитие личности в процессе деятельности, придание процессу обучения исследовательского, творческого характера в большой степени способствуют раскрытию одаренности студентов.
Проблемы, связанные с психологическими особенностями одаренных студентов
Стремление к совершенству, сверхчувствительность, увлечённость, не всегда понятный для окружающих юмор могут приводить к непониманию одарённых молодых людей окружающими людьми. Подавление интеллектуальных или художественных потребностей одаренного человека может провести к эмоциональным срывам, неврозу или психозу, периоду сильной подавленности.
Проблемы, связанные с состоянием здоровья одарённых студентов
Физическое здоровье отражает степень физического развития студента, его двигательных навыков и умений, позволяющих наиболее полно реализовывать свои творческие возможности.
Анализ научной литературы, посвященной проблеме здоровья студенческой молодежи, показывает, что за последние годы количество студентов специальной медицинской группы увеличилось с 10 до 20 — 25%, а в некоторых вузах достигает 40% от общего количества студентов [2; 26-27]. Медико-психологическое сопровождение одарённых студентов, занятия спортом – обязательные компоненты создания условий для успешного их обучения.
Проблемы, связанные с материальным положением студентов
Рост платного обучения, снижение с каждым годом количества студентов, получающих стипендии или другие выплаты за счет стипендиального фонда России вынуждают работать каждого второго студента[3; 27], в число которых входят и потенциально одаренные студенты.
Безусловно, студенты с ярко выраженной актуальной одарённостью получают повышенные и именные стипендии, однако, с учетом постоянного роста цен, этих средств не всегда хватает, особенно, если это одаренные студенты из числа малообеспеченных семей, детей сирот и детей, оставшихся без попечения родителей. Должна быть усовершенствована система оказания материально-финансовой помощи и комплексной системы социальной поддержки одаренных студентов.
Проблемы, связанные с жилищно-бытовыми условиями
Следует выделить проблемы, связанные с бытовыми условиями одарённых студентов. Существуют проблемы нехватки мест в общежитиях российских вузов, благоустройства жилых комнат, учебных залов и комнат отдыха, что не создаёт условий для плодотворной учебной работы и отдыха студентов.
Проблемы, связанные с послевузовским трудоустройством и построением профессиональной карьеры
Получение профессионального образования, к сожалению, не гарантирует сегодня успешного трудоустройства. По данным исследования, около 10% людей, имеющих профессию – являются безработными, а работает по специальности всего около 68% — 70% [1; 252].
Одаренные студенты, аспиранты, молодые ученые испытывают особую заинтересованность в проектирования будущей перспективной работы.
Игнорирование перечисленных выше проблем может привести к «затуханию», исчезновению одарённости, проявляющейся в следующих трёх формах: кризис креативности; кризис интеллектуальности; кризис мотива достижений. Утрата творческого потенциала (кризис креативности) проявляется в прекращении создания студентом свойственных его одаренности творческих продуктов. Снижение интеллектуальной продуктивности (кризис интеллектуальности) возникает в случае перегруженности объёмом информации, рутинными, нетворческими занятиями, приводящими к физическим и нервным перегрузкам. Кризис мотива достижений проявляется в снижении или потере интереса к процессу обучения и результатам своего труда. В связи с этим крайне важно выстроить систему социальной, медико-психологической, педагогической поддержки одаренных студентов.
Литература
1. Горшков М. К., Шереги Ф. Э. Молодежь России: социологический портрет. – М.: ЦСПиМ, 2010.
2. Егорычев А. О., Пенцик Б.Н., Бондаренко К.А., Смирнова Ю.А., Здоровье студентов с позиции профессионализма // Теория и практика физической культуры. – 2005. — № 2.
3. Константиновский Д.Л., Чередниченко Г.А., Вознесенская Е.Д. Работающий студент: мотивы, реальность, проблемы /Аналитические обзоры по основным направлениям развития высшего образования / ФИРО. Вып. 12. — М., 2009.
4. Одаренность: рабочая концепция: Ежегодник Российского психологического общества: Т.8, вып. 1: Материалы I Международной конференции; под ред. проф. Д.Б.Богоявленской, проф. В.Д. Шадрикова. – Самара; Москва: Изд-во РПО, 2000.
В.О. Орехова, студентка III курса
Научный руководитель — кандидат педагогических наук, доцент В.А. Ершов
Каталог: ssk
ssk -> Психология, образование, социальная работа: актуальные и приоритетные направления исследований
ssk -> Психология, образование, социальная работа: актуальные и приоритетные направления исследований
ssk -> Управление маркетинговой функцией заключается в «согласовании»
ssk -> Психология, образование, социальная работа: актуальные и приоритетные направления исследований
ssk -> Психология, образование, социальная работа: актуальные и приоритетные направления исследований
ssk -> П86 Психология, образование, социальная работа: актуальные и приоритетные направления исследований
ssk -> Координационный совет по психолого-педагогическим исследованиям российской академии образования российское психологическое общество
ssk -> О роли руководства в системе качества и оргструктуре предприятия
ssk -> Раздаточный материал к Теме Оценка емкости рынка Максимально возможный уровень потребления Гипотетическая величина Объем реального потребления Реальная или достижимая величина Рис Два уровня измерения емкости рынка Потенциальная емкость
Поделитесь с Вашими друзьями:
Валерий Альбицкий: Социальная педиатрия как область научного знания, сфера практического действия и предмет преподавания
Здесь есть возможность читать онлайн «Валерий Альбицкий: Социальная педиатрия как область научного знания, сфера практического действия и предмет преподавания» — ознакомительный отрывок электронной книги совершенно бесплатно, а после прочтения отрывка купить полную версию. В некоторых случаях присутствует краткое содержание. Город: Москва, год выпуска: 2011, ISBN: 978-5-904753-14-6, издательство: Array Литагент ПедиатрЪ, категория: Медицина / на русском языке. Описание произведения, (предисловие) а так же отзывы посетителей доступны на портале. Библиотека «Либ Кат» — LibCat.ru создана для любителей полистать хорошую книжку и предлагает широкий выбор жанров:
любовные романы
фантастика и фэнтези
приключения
детективы и триллеры
эротика
документальные
научные
юмористические
анекдоты
о бизнесе
проза
детские
сказки
о религиии
новинки
православные
старинные
про компьютеры
программирование
на английском
домоводство
поэзия
Выбрав категорию по душе Вы сможете найти действительно стоящие книги и насладиться погружением в мир воображения, прочувствовать переживания героев или узнать для себя что-то новое, совершить внутреннее открытие. Подробная информация для ознакомления по текущему запросу представлена ниже:
-
Название:
Социальная педиатрия как область научного знания, сфера практического действия и предмет преподавания
-
Автор:
-
Издательство:
Array Литагент ПедиатрЪ
-
Жанр:
-
Год:
2011
-
Город:
Москва
-
Язык:
Русский
-
ISBN:
978-5-904753-14-6
-
Рейтинг книги:
5 / 5
-
Избранное:
Добавить книгу в избранное
-
Ваша оценка:
- 100
- 1
- 2
- 3
- 4
- 5
Социальная педиатрия как область научного знания, сфера практического действия и предмет преподавания: краткое содержание, описание и аннотация
Предлагаем к чтению аннотацию, описание, краткое содержание или предисловие (зависит от того, что написал сам автор книги «Социальная педиатрия как область научного знания, сфера практического действия и предмет преподавания»). Если вы не нашли необходимую информацию о книге — напишите в комментариях, мы постараемся отыскать её.
Брошюра посвящена проблеме идентификации социальной педиатрии как науки, практики и предмета преподавания. Труд во многом носит дискуссионный характер, главная его цель – привлечь внимание педиатров (научных работников, практиков, педагогов), пригласить их к дискуссии по этой проблеме. Отсюда главный адресат брошюры – специалисты в области поликлинической, профилактической и социальной педиатрии.
Валерий Альбицкий: другие книги автора
Кто написал Социальная педиатрия как область научного знания, сфера практического действия и предмет преподавания? Узнайте фамилию, как зовут автора книги и список всех его произведений по сериям.
Уважаемые правообладатели!
Эта книга опубликована на нашем сайте на правах партнёрской программы ЛитРес (litres.ru) и содержит только ознакомительный отрывок. Если Вы против её размещения, пожалуйста, направьте Вашу жалобу на info@libcat.ru или заполните форму обратной связи.
Социальная педиатрия как область научного знания, сфера практического действия и предмет преподавания — читать онлайн ознакомительный отрывок
Ниже представлен текст книги, разбитый по страницам. Система сохранения места последней прочитанной страницы, позволяет с удобством читать онлайн бесплатно книгу «Социальная педиатрия как область научного знания, сфера практического действия и предмет преподавания», без необходимости каждый раз заново искать на чём Вы остановились. Поставьте закладку, и сможете в любой момент перейти на страницу, на которой закончили чтение.
• учебного пособия В.И. Орла, Т.И. Стуколовой «Частные проблемы социальной педиатрии» (2003);
«Руководства по социальной педиатрии» (составители: В.Г. Дьяченко, М.Ф. Рзянкина, Л.В. Солохина; 2010);
б) организация кафедр:
• социальной педиатрии в Национальном медико-хирургическом центре им. Н.И. Пирогова (заведующая – профессор Татьяна Ивановна Стуколова, 2001 г.);
• первой в стране кафедры для студентов педиатрического факультета, в названии которой (с 2006 г.) обозначен курс социальной педиатрии – кафедра поликлинической, социальной педиатрии и неонатологии в Саратовском государственном медицинском университете (заведующий – профессор Юрий Валентинович Черненков, 2006);
Конец ознакомительного фрагмента.
Текст предоставлен ООО «ЛитРес».
Прочитайте эту книгу целиком, купив полную легальную версию на ЛитРес.
Безопасно оплатить книгу можно банковской картой Visa, MasterCard, Maestro, со счета мобильного телефона, с платежного терминала, в салоне МТС или Связной, через PayPal, WebMoney, Яндекс.Деньги, QIWI Кошелек, бонусными картами или другим удобным Вам способом.
Примечания
1
Mike Berger. Proceedings of the 16th Annual History of Medicine Days. – March, 2007. – P. 253–267
2
Альбицкий В.Ю., Баранов А.А., Шер С.А. Императорский Московский воспитательный дом. – М., 2010. – 65 с.
3
Сперанский Г.Н. Вступительная статья к книге В.М. Курзона «Охрана материнства и младенчества в СССР». – Самара, 1926. – С. VIII.
4
Баранов А.А., Альбицкий В.Ю. Социальные и организационные проблемы педиатрии. Избранные очерки. – М.: ИД «Династия», 2003. – С. 11.
Похожие книги на «Социальная педиатрия как область научного знания, сфера практического действия и предмет преподавания»
Представляем Вашему вниманию похожие книги на «Социальная педиатрия как область научного знания, сфера практического действия и предмет преподавания» списком для выбора. Мы отобрали схожую по названию и смыслу литературу в надежде предоставить читателям больше вариантов отыскать новые, интересные, ещё не прочитанные произведения.
Обсуждение, отзывы о книге «Социальная педиатрия как область научного знания, сфера практического действия и предмет преподавания» и просто собственные мнения читателей. Оставьте ваши комментарии, напишите, что Вы думаете о произведении, его смысле или главных героях. Укажите что конкретно понравилось, а что нет, и почему Вы так считаете.