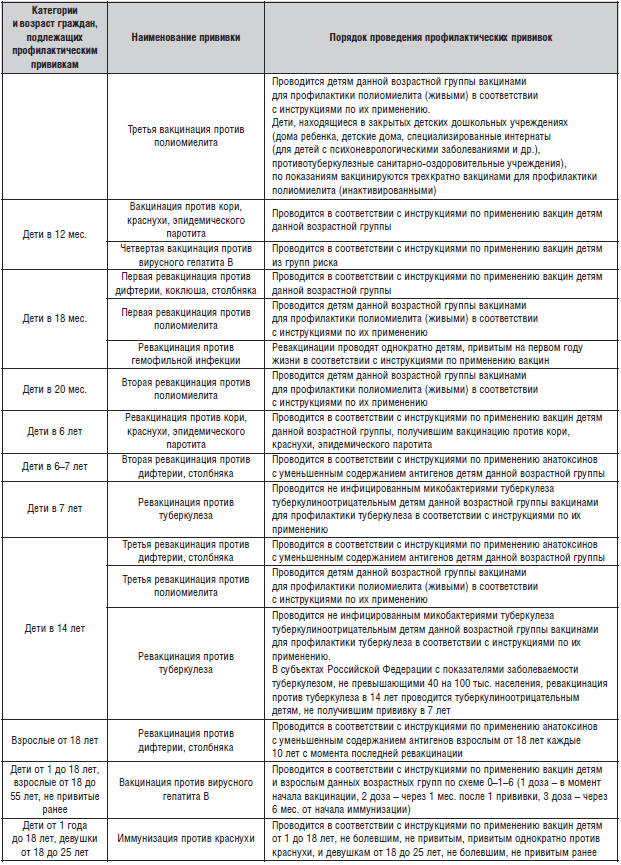
С 1 января 2014 г., согласно подписанному президентом В.В. Путиным Федеральному закону «О внесении изменения в статью 9 Федерального закона “Об иммунопрофилактике инфекционных болезней”», национальный календарь профилактических прививок России включает в себя профилактические прививки против 12 инфекций: гепатита В, дифтерии, коклюша, кори, краснухи, полиомиелита, столбняка, туберкулеза, эпидемического паротита, гемофильной инфекции, пневмококковой инфекции и гриппа (табл. 1) [1]. В ближайшее время будет опубликован новый национальный календарь профилактических прививок России, в котором будут прописаны сроки и схемы иммунизации против введенной в календарь с 2014 г. пневмококковой инфекции. В данной статье приводится действующий в настоящий момент календарь прививок № 51н от 31 января 2011 г.
С 1 января 2014 г., согласно подписанному президентом В.В. Путиным Федеральному закону «О внесении изменения в статью 9 Федерального закона “Об иммунопрофилактике инфекционных болезней”», национальный календарь профилактических прививок России включает в себя профилактические прививки против 12 инфекций: гепатита В, дифтерии, коклюша, кори, краснухи, полиомиелита, столбняка, туберкулеза, эпидемического паротита, гемофильной инфекции, пневмококковой инфекции и гриппа (табл. 1) [1]. В ближайшее время будет опубликован новый национальный календарь профилактических прививок России, в котором будут прописаны сроки и схемы иммунизации против введенной в календарь с 2014 г. пневмококковой инфекции. В данной статье приводится действующий в настоящий момент календарь прививок № 51н от 31 января 2011 г.
Иммунизация против гепатита В
В первые 24 ч жизни ребенку проводится первая вакцинация против гепатита В, направленная на повышение надежности профилактики гепатита В у детей, чьи матери не были тестированы на HBsAg или дали ложноотрицательный результат. Вакцинация против гепатита В в первые часы жизни внедрена в большинстве стран – членов ВОЗ, в т. ч. в странах с низким уровнем заболеваемости гепатитом В (США, Швейцария, Италия, Испания, Португалия) [4].
Стандартная вакцинация против гепатита В проводится по схеме 0–1–6 мес., причем третья вакцинация в 6 мес. проводится одновременно с третьей вакцинацией против дифтерии, коклюша, столбняка и полиомиелита.
Ускоренная вакцинация против гепатита В проводится по схеме 0–1–2 мес. с ревакцинацией через 12 мес. после первой прививки, обеспечивая более быстрый иммунный ответ и большую приверженность вакцинации. По ускоренной схеме вакцинируют детей из групп риска, к которым относятся родившиеся от матерей – носителей HBsAg; больных гепатитом В или перенесших гепатит В в третьем триместре беременности; не имеющих результатов обследования на маркеры гепатита В; наркозависимых; родившихся в семьях, в которых есть носитель HBsAg или больной острым гепатитом В и хроническими вирусными гепатитами [2]. Ускоренная схема вакцинации применяется также для экстренной постэкспозиционной профилактики гепатита В у лиц, случайно подвергшихся риску инфицирования (например, укол зараженной иглой) [4].
Вакцины против гепатита В – генно-инженерные, содержат вакцинный белок (HBsAg), адъювант в виде гидроокиси алюминия, консервант мертиолят (существуют гепатитные вакцины и без консерванта) [4]. При проведении иммунизации против гепатита В детей первого года жизни используются вакцины без ртутьсодержащих консервантов [2]. Все вакцины против гепатита В, зарегистрированные и разрешенные к применению на территории Российской Федерации в установленном порядке, являются взаимозаменяемыми и используются в соответствии с инструкциями по их применению. Доза вакцины зависит от возраста пациента и фирмы-производителя.
Иммунизация против туберкулеза
Бацилла Кальметта–Герена, или БЦЖ (Bacillus Calmette-Guerin), – старейшая из используемых в мире вакцин. Это живая лиофилизированная туберкулезная вакцина, изготовленная из субштамма ослабленной живой коровьей туберкулезной палочки (Мycobacterium bovis BCG-1). Иммунитет, индуцированный вакциной, формируется приблизительно через 6–8 нед. после иммунизации, обеспечивает защиту детей от туберкулезного менингита и диссеминированных форм туберкулеза, но не предохраняет от заболевания в случае тесного общения с бацилловыделителем, а также от развития вторичных форм туберкулеза [4]. БЦЖ в настоящее время – пока единственная в мире разрешенная к применению вакцина против туберкулеза.
Вакцинация против туберкулеза проводится здоровым новорожденным в возрасте 3–7 дней туберкулезной вакциной с уменьшенным числом микробных клеток (БЦЖ-М) [2]. Вакцина БЦЖ используется у новорожденных в субъектах РФ с показателями заболеваемости выше 80 на 100 тыс. населения, а также при наличии в окружении ребенка больных туберкулезом [4]. Не привитые дети в возрасте старше 2-х мес. прививаются против туберкулеза только при отрицательном результате реакции Манту.
Уменьшенное число микробных клеток в составе БЦЖ-М позволяет с помощью меньшей дозы получить достаточный уровень иммунологической активности при минимальном числе постпрививочных осложнений. Для уменьшения числа поствакцинальных реакций необходимо также строгое соблюдение правильной техники внутрикожного введения туберкулезных вакцин [5].
Отрицательное взаимовлияние вакцин БЦЖ и гепатита В, вводимых в роддоме с интервалом в несколько дней, не было подтверждено ни по размерам реакции Манту и вакцинального рубчика, ни по уровню антител к HBsAg, ни по числу осложнений [4].
Ревакцинация проводится не инфицированным туберкулезом туберкулиноотрицательным детям в возрасте 7 и 14 лет. В субъектах РФ с показателями заболеваемости туберкулезом, не превышающими 40 на 100 тыс. населения, возможно исключение ревакцинации в 7 лет и проведение первой ревакцинации в 14-летнем возрасте [5].
Иммунизация детей, рожденных ВИЧ-инфицированными матерями и получавших трехэтапную химиопрофилактику передачи ВИЧ от матери ребенку (во время беременности, родов и в периоде новорожденности), проводится в родильном доме вакцинами для профилактики туберкулеза (для щадящей первичной иммунизации). У детей с ВИЧ-инфекцией, а также при обнаружении у детей нуклеиновых кислот ВИЧ молекулярными методами вакцинация против туберкулеза не проводится [2].
Вакцинацию против туберкулеза проводят более чем в 200 странах мира. В таких развитых странах, как США, Канада, Италия, Германия, Испания, Франция, где регистрируется низкая (менее 25 на 100 тыс. населения) заболеваемость туберкулезом, против данной инфекции прививают только в группах риска. Для России подобная тактика, к сожалению, пока неприемлема [4].
По данным ВОЗ, в последние годы значительно увеличивается число противотуберкулезных вакцин-кандидатов, проходящих оценку в научных лабораториях. Основные направления в разработке вакцин против туберкулеза: предотвращение инфицирования новых субъектов, реактивации латентной инфекции; терапевтические вакцины для предотвращения рецидивов у больных туберкулезом. К числу наиболее предпочтительных научных исследований в настоящее время относятся рекомбинантные модифицированные вакцины БЦЖ, аттенуированные штаммы Мycobacterium tuberculosis, субъединичные вакцины и ДНК-вакцины [16].
Иммунизация против коклюша
Вакцинации против коклюша подлежат дети с 3-месячного возраста до 3 лет 11 мес. 29 дней, за исключением детей, имеющих медицинские противопоказания и переболевших коклюшем. Детей старше 4 лет против коклюша не иммунизируют в силу реактогенности цельноклеточной вакцины. Курс вакцинации состоит из 3 прививок с интервалом 45 дней. Сокращение интервалов не допускается. В случае увеличения интервала между прививками очередную прививку проводят в возможно ближайшие сроки, определяемые состоянием здоровья ребенка. Первую вакцинацию проводят в возрасте 3 мес., вторую – в 4,5 мес., третью – в 6 мес. Ревакцинацию проводят однократно в 18 мес., т. е. через 12 мес. после законченной вакцинации [3].
В нашей стране активная иммунизация против коклюша проводится цельноклеточной адсорбированной коклюшно-дифтерийно-столбнячной вакциной (АКДС). Цельноклеточные вакцины содержат все компоненты микробной клетки [4]. Препарат вводят в/м в верхний наружный квадрант ягодицы или передненаружную область бедра в дозе 0,5 мл. Прививки АКДС-вакциной можно проводить одновременно с другими прививками календаря прививок, при этом вакцины вводятся разными шприцами в разные участки тела [3].
Протективный иммунологический фон, создаваемый прививками, предохраняет от развития заболеваний коклюшем в первые 3–4 года после проведенной иммунизации. В последующем напряженность поствакцинального иммунитета заметно ослабевает, болеют как непривитые, так и привитые дети. По мнению ряда ученых, заболевание коклюшем привитых детей можно объяснить не только недостаточной иммуногенностью АКДС препарата, но и изменением набора протективных антигенов циркулирующих штаммов возбудителя коклюша, отличного от антигенов, содержащихся в вакцинном препарате. В связи с этим для дальнейшей борьбы с коклюшем необходимо усовершенствование вакцинного препарата АКДС, а также схемы иммунизации [6].
Помимо цельноклеточной АКДС для иммунизации против коклюша могут быть использованы и другие препараты, зарегистрированные в России, в т. ч. ацеллюлярные (бесклеточные) коклюшные вакцины. Ацеллюлярные вакцины лишены липополисахаридов бактериальной мембраны, что значительно снижает их реактогенность. Это позволяет многим странам (Бельгия, Франция, Германия, Испания, Португалия, США, Япония и др.) проводить вторую ревакцинацию против коклюша в возрасте 5–11 лет. Такие страны, как Австрия, Швейцария и Финляндия проводят еще и третью ревакцинацию против коклюша в возрасте 11–15 лет. В России вторую ревакцинацию против коклюша ацеллюлярной вакциной перед школой проводят в Свердловской области согласно действующему там региональному календарю иммунопрофилактики [4]. Вакцины для профилактики коклюша с бесклеточным коклюшным компонентом (АаКДС) могут содержать от 1 до 5 антигенов B. pertussis.
Иммунизация против дифтерии
Основным методом защиты от дифтерии является вакцинопрофилактика, которая направлена на создание невосприимчивости населения к этой инфекции. У привитых против дифтерии людей вырабатывается антитоксический иммунитет, который защищает от токсических форм дифтерии и летальных исходов [8].
Для иммунизации против дифтерии используют вакцины: АКДС; адсорбированный дифтерийно-столбнячный анатоксин (АДС-анатоксин); анатоксин дифтерийно-столбнячный очищенный адсорбированный c уменьшенным содержанием антигенов жидкий (АДС-М-анатоксин); адсорбированный дифтерийный анатоксин с уменьшенным содержанием антигена (АД-М-анатоксин). Лицензированные в России дифтерийные анатоксины адсорбированы на алюминия гидроксиде, содержат консервант мертиолят [4].
Вакцинации против дифтерии подлежат дети с 3–месячного возраста, а также подростки и взрослые, ранее не привитые против этой инфекции. Препарат вводят в/м в верхний наружный квадрант ягодицы или передненаружную область бедра в дозе 0,5 мл. Первую вакцинацию проводят в возрасте 3 мес., вторую – в 4,5 мес., третью – в 6 мес. Первую ревакцинацию проводят через 12 мес. после законченной вакцинации [3].
Вакцинации АКДС-вакциной подлежат дети с 3-месячного возраста до 3-х лет 11 мес. 29 дней. Вакцинацию проводят 3-кратно с интервалом 45 дней [3].
АДС-анатоксин вводят детям от 3-х мес. до 6 лет, имеющим противопоказания к введению АКДС или переболевшим коклюшем. Курс вакцинации состоит из 2-х прививок с интервалом 45 дней. Первую ревакцинацию АДС-анатоксином проводят однократно через 9–12 мес. после законченной вакцинации [3]. Если ребенок, перенесший коклюш, уже получил одну прививку АКДС, то ему вводят одну дозу АДС-анатоксина с ревакцинацией через 9–12 мес. В случае если переболевший коклюшем ребенок получил уже 2 вакцинации АКДС, ему проводят ревакцинацию АДС-анатоксином через 9–12 мес. [4].
АДС-М-анатоксин используют для ревакцинации детей 7 и 14 лет и взрослых без ограничения возраста каждые 10 лет, а также для вакцинации против дифтерии и столбняка детей с 6-летнего возраста, ранее не привитых против дифтерии. Первую ревакцинацию проводят с интервалом в 6–9 мес. после законченной вакцинации однократно. Последующие ревакцинации проводят в соответствии с национальным календарем [3].
АДС-М-анатоксин также используют в качестве замены АКДС-вакцины (АДС-анатоксина) у детей с сильными общими реакциями (температура до 40°С и выше) или поствакцинальными осложнениями на указанные препараты. Если реакция развилась на первую вакцинацию АКДС (АДС-анатоксином), то АДС-М-анатоксин вводят однократно не ранее чем через 3 мес. Если реакция развилась на вторую вакцинацию, то курс вакцинации против дифтерии и столбняка считают законченным. В обоих случаях первую ревакцинацию АДС-М-анатоксином проводят через 9–12 мес. Если реакция развилась на третью вакцинацию АКДС (АДС-анатоксином), то первую ревакцинацию АДС-М-анатоксином проводят через 12–18 мес. [9].
АД-М-анатоксин применяют для плановых возрастных ревакцинаций лиц, получивших столбнячный анатоксин в связи с экстренной профилактикой столбняка [4].
При введении АКДС вакцины, анатоксинов АДС, АДС-М, АД-М сокращение интервалов не допускается. При вынужденном увеличении интервала очередную прививку проводят в максимально близкие сроки, определяемые состоянием здоровья ребенка. Пропуск одной прививки не влечет за собой повторение всего цикла вакцинации. Прививки можно проводить одновременно с другими прививками календаря, при этом прививки проводят разными шприцами в разные участки тела [3].
Иммунизация лиц, переболевших дифтерией, имеет свои особенности. Заболевание дифтерией любой формы у непривитых детей и подростков расценивается как первая вакцинация, у получивших до заболевания одну прививку – как вторая вакцинация. Дальнейшие прививки проводятся согласно действующему календарю профилактических прививок. Детям и подросткам в возрасте до 16 лет, привитым против дифтерии (получившим законченную вакцинацию, одну или несколько ревакцинаций) и переболевшим легкой формой дифтерии без осложнений, дополнительная прививка после заболевания не проводится. Очередная возрастная ревакцинация им выполняется через интервалы времени, указанные в действующем календаре прививок. Дети и подростки, привитые 2 или более раз и перенесшие тяжелые формы дифтерии, должны быть привиты препаратом в зависимости от возраста и состояния здоровья однократно в дозе 0,5 мл, но не ранее чем через 6 мес. после перенесенного заболевания. Последующие ревакцинации им следует проводить согласно действующему национальному календарю профилактических прививок. Взрослым, переболевшим дифтерией в легкой форме, дополнительная прививка против дифтерии не проводится. Ревакцинацию им следует провести через 10 лет. Взрослые, перенесшие тяжелые формы дифтерии (токсические), должны быть привиты двукратно против дифтерии, но не ранее чем через 6 мес. после перенесенного заболевания. Последующие ревакцинации проводятся каждые 10 лет [3].
Иммунизация против столбняка
В Российской Федерации на протяжении последних лет не регистрируется столбняк новорожденных, и ежегодно регистрируется спорадическая заболеваемость столбняком среди других возрастных групп населения. Предупреждение заболеваний столбняком достигается путем вакцинации не менее 95% населения. Иммунизация проводится трехкратной вакцинацией детей к 12 мес. жизни и последующими возрастными ревакцинациями к 24 мес. жизни, в 7 и 14 лет [3, 4].
Прививки проводят комбинированной вакциной АКДС и анатоксинами АДС, АДС-М. Для экстренной профилактики столбняка используют как моновалентный столбнячный анатоксин (АС), так и иммуноглобулины.
Иммунизация против полиомиелита
Для профилактики полиомиелита в России используется 2 вида вакцин: отечественную живую оральную полиовакцину (ОПВ) и импортные инактивированные полиовакцины (ИПВ). Согласно рекомендациям ВОЗ и национальному календарю профилактических прививок, первые 2 вакцинации против полиомиелита в 3 и 4,5 мес. проводят вакциной ИПВ, третья вакцинация в 6 мес., а также ревакцинации в 18, 20 мес. и в 14 лет проводятся вакциной ОПВ [2]. Допустимо проведение всего курса вакцинаций и ревакцинаций против полиомиелита инактивированными вакцинами. Использование как ОПВ, так и ИПВ приводит к формированию системного иммунитета у 96–100% привитых после 3-х инъекций вакцин, при этом ИПВ имеет преимущества перед ОПВ в показателях иммуногенности к полиовирусам 1 и 3 типов, ОПВ более активно формирует местный иммунитет [4].
Использование ИПВ при первых двух введениях необходимо для профилактики развития вакциноассоциированного паралитического полиомиелита (ВАПП) [4, 10]. Также с целью профилактики ВАПП детей, не имеющих сведений об иммунизации против полиомиелита, не привитых против полиомиелита или получивших менее 3 доз полиомиелитной вакцины, разобщают с детьми, привитыми вакциной ОПВ, на срок 60 дней с момента получения детьми последней прививки живой полиовакцины. В детских закрытых коллективах (домах ребенка и др.) в целях профилактики возникновения контактных случаев ВАПП, обусловленных циркуляцией вакцинных штаммов полиовирусов, для вакцинации и ревакцинации детей применяется только вакцина ИПВ. При иммунизации вакциной ОПВ одного из детей в семье медицинский работник должен уточнить у родителей (опекунов), имеются ли в семье не привитые против полиомиелита дети, и при наличии таковых рекомендовать вакцинировать не привитого ребенка (при отсутствии противопоказаний) или разобщить детей сроком на 60 дней [10]. Однако у иммунодефицитных лиц вакцинный вирус может выделяться значительно дольше. Так, ВОЗ с 1961 по 2005 г. зарегистрировала 28 таких лиц, из них 6 выделяли вакцинный вирус более 5 лет, в 2006–2007 гг. в 6 странах выявили еще 20 таких случаев [4]. Поэтому детям, рожденным ВИЧ-инфицированными матерями, иммунизация против полиомиелита проводится только инактивированной вакциной независимо от их ВИЧ-статуса [2].
Существует также проблема вакцинных вирусов, которые возвращают свои вирулентные свойства при пассаже через кишечник человека. Такие вирусы-ревертанты циркулируют в популяциях с недостаточно высоким охватом вакцинацией и вызывают заболевание. Поэтому даже после ликвидации на земном шаре дикого вируса полиомиелита может сохраняться опасность возникновения паралитического заболевания, вызванного вирусами-ревертантами. Избежать этого можно путем полного перехода на ИПВ [4].
Прививки против полиомиелита могут быть совмещены с другими календарными прививками [3, 12].
Укорочение интервалов между первыми тремя прививками против полиомиелита не допускается. Возможно сокращение интервала между третьей и четвертой прививками до 3-х мес., в том случае если интервалы между первыми тремя прививками были значительно удлинены [4, 12].
Иммунизация против кори, краснухи, паротита
Методом специфической профилактики и защиты населения от кори, краснухи и эпидемического паротита является вакцинопрофилактика.
Вакцинации против кори, краснухи и эпидемического паротита подлежат дети в возрасте с 12 мес., не болевшие указанными инфекциями. Постановка туберкулиновой пробы, которая также проводится в возрасте 12 мес., возможна либо до вакцинации, либо через 6 нед. после нее. Это связано с тем, что вакцинальный процесс может вызвать временное снижение чувствительности кожи к туберкулину, что послужит причиной ложного отрицательного результата.
Ревакцинацию против указанных инфекций проводят однократно в возрасте 6 лет перед поступлением ребенка в школу, чтобы защитить детей, не давших сероконверсии после первой вакцинации. Ревакцинацию перед школой следует делать даже тем детям, у которых вакцинация была проведена позже декретированного срока (в возрасте 2–5 лет), при этом интервал между первой и второй прививкой должен составлять не менее 6 мес. [4].
Вакцинации против краснухи подлежат девочки в возрасте 13 лет, ранее не привитые или получившие одну прививку.
Вакцинацию и ревакцинацию против кори, краснухи, эпидемического паротита проводят моновакцинами и комбинированными вакцинами (корь, краснуха, паротит). Препараты вводят однократно подкожно в дозе 0,5 мл под лопатку или в область плеча. Допускается одномоментное введение вакцин разными шприцами в различные участки тела [3]. Для профилактики кори, краснухи и паротита применяются только живые аттенуированные (ослабленные) вакцины.
Отечественные коревой и паротитный вакцинные штаммы культивируются на фибробластах эмбрионов японских перепелов, зарубежные – куриных эмбрионов [4, 11]. Данную информацию важно учитывать при сборе аллергоанамнеза перед вакцинацией.
Иммунизация против гриппа
Человечеством накоплен большой опыт использования противогриппозных вакцин для профилактики этого опасного заболевания. В силу изменчивости вирусов гриппа А и В состав вакцин ежегодно обновляется в соответствии с рекомендациями ВОЗ.
Согласно рекомендациям ВОЗ, все противогриппозные вакцины сезона 2013/2014 содержат следующие штаммы вирусов гриппа типов А и В:
• А / Калифорния / 07 / 2009 (H1N1) pdm09-подобный вирус;
• А / Виктория / 361 / 2011 (H3N2)-подобный вирус;
• В / Массачусетс / 2 / 2012-подобный вирус.
В настоящее время на территории Российской Федерации зарегистрированы и активно применяются следующие противогриппозные вакцины:
• живые аттенуированные интраназальные;
• инактивированные цельновирионные;
• расщепленные (сплит);
• субъединичные;
• виросомальные.
Живые вакцины изготавливают из аттенуированных штаммов вируса гриппа, культивируемых в аллантоисной жидкости куриных эмбрионов; они способны стимулировать местный ответ при интраназальном введении. Вакцинация проводится взрослым и детям старше 3 лет, интраназально, с помощью распылителя-дозатора типа РДЖ-М4 лицам старше 14 лет – по 0,25 мл в каждый носовой ход однократно, детям 3–14 лет – 2–кратно с интервалом 3–4 нед.
Инактивированные цельновирионные вакцины состоят из очищенных и концентрированных вирусов гриппа, культивированных на куриных эмбрионах, инактивированных формалином или УФ-облучением. Вакцинация разрешена детям старше 7 лет и взрослым. Взрослым вакцину вводят интраназальным путем с помощью распылителя-дозатора типа РДЖ-М4 по 0,25 мл в каждый носовой ход или подкожно (в верхненаружную поверхность плеча) в дозе 0,5 мл однократно, а детям старше 7 лет и подросткам – только интраназально 2–кратно с интервалом 3–4 нед.
Сплит-вакцины состоят из очищенных поверхностных антигенов вируса гриппа и внутренних белков, субъединичные – только из очищенных поверхностных антигенов вируса. Большинство таких вакцин разрешены к применению с 6 мес. жизни. Их вводят в/м в верхнюю треть наружной поверхности плеча в дозе 0,5 мл однократно лицам старше 3 лет и в дозе 0,25 мл детям с 6 мес. до 3 лет. Детям младшего возраста с малой мышечной массой вакцины вводятся в наружную латеральную поверхность бедра. Детям, ранее не привитым или не болевшим гриппом, а также лицам с иммунодефицитом рекомендуется вводить 2 дозы с интервалом 4 нед.
Виросомальные вакцины. Данные вакцины изготовлены по новым технологиям. Они содержат инактивированный виросомальный комплекс с поверхностными антигенами вируса гриппа. Виросомы действуют как адъювант – усиливают иммунный ответ на вакцинацию. Виросомальная вакцина не содержит консервантов (тиомерсал) и отличается хорошей переносимостью. Способ и схема введения аналогичны субъединичным и сплит-вакцинам [4].
При проведении иммунизации против гриппа детей с 6-месячного возраста и учащихся 1–11 классов школ используются вакцины без ртутьсодержащих консервантов [2].
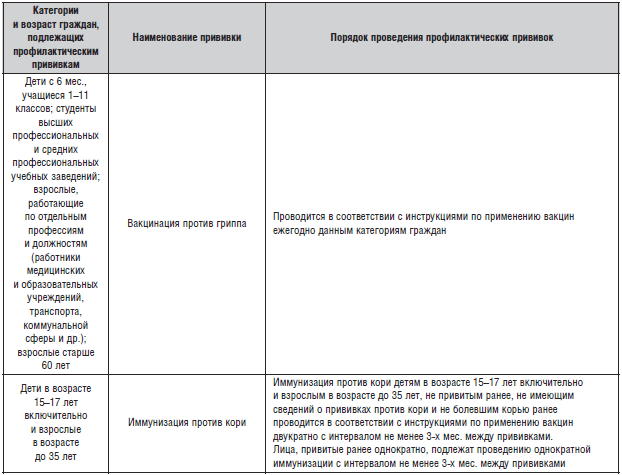
Вакцинация против гриппа проводится ежегодно. Оптимальное время введения вакцины – начало осени (сентябрь – ноябрь), до начала возможного подъема заболеваемости гриппом и острыми респираторными вирусными инфекциями. Прививку не запрещается делать и в более поздние сроки. Иммунитет после введения вакцины формируется через 14 дней и сохраняется в течение всего сезона.
С 2006 г. вакцинация против гриппа включена в национальный календарь профилактических прививок России. Ежегодной вакцинации против гриппа подлежат:
• дети, посещающие дошкольные учреждения;
• учащиеся 1–11 классов;
• студенты высших и средних профессиональных учебных заведений;
• взрослые, работающие по отдельным профессиям и должностям (работники медицинских и образовательных учреждений, транспорта, коммунальной сферы и др.);
• взрослые старше 60 лет [2].
Кроме того, санитарно-эпидемиологическими правилами СП 3.1.2.1319-03 «Профилактика гриппа» вакцинация рекомендуется другим группам риска:
• лицам, страдающим хроническими соматическими заболеваниями;
• часто болеющим острыми респираторными вирусными заболеваниями;
• воинским контингентам.
Взрослые и дети с различными хроническими заболеваниями составляют особую группу риска, т. к. они переносят грипп более тяжело, зачастую с серьезными осложнениями. Этим людям также рекомендуется прививка от гриппа. Многочисленные исследования, проведенные в различных странах мира, показали, что переносимость и выработка иммунитета у этой категории лиц ничем не отличаются от таковых у здоровых лиц [13].
Иммунизация против гемофильной инфекции типа b (ХИБ)
Вакцинация является единственным эффективным методом профилактики ХИБ-инфекции, особенно учитывая возрастание резистентности возбудителя к антибиотикам. ВОЗ рекомендует включение конъюгированных ХИБ-вакцин во все программы иммунизации младенцев. К 2008 г. 136 государств – членов ВОЗ внесли вакцинацию против данной инфекции в свои календари иммунопрофилактики [14]. В 2011 г. вакцинация против ХИБ-инфекции была включена в национальный календарь прививок России. Проводится вакцинация против ХИБ-инфекции в соответствии с инструкциями по применению вакцин детям, относящимся к группам риска, а именно: с иммунодефицитными состояниями или анатомическими дефектами, приводящими к резко повышенной опасности заболевания ХИБ-инфекцией; с онкогематологическими заболеваниями и/или длительно получающим иммуносупрессивную терапию; ВИЧ-инфицированным или рожденным от ВИЧ-инфицированных матерей; находящимся в закрытых детских дошкольных учреждениях (дома ребенка, детские дома, специализированные интернаты (для детей с психоневрологическими заболеваниями и др.), противотуберкулезные санаторно-оздоровительные учреждения).
Курс вакцинации против гемофильной инфекции для детей в возрасте от 3 до 6 мес. состоит из 3-х инъекций с интервалом 1,5 мес.
Для детей, не получивших первую вакцинацию в 3 мес., иммунизация проводится по следующей схеме: дети в возрасте от 6 до 12 мес. получают 2 инъекции с интервалом в 1–1,5 мес.; дети от 1 года до 5 лет – однократную инъекцию. Защитный титр антител сохраняется не менее 4-х лет [4]. Отечественных вакцин против ХИБ-инфекции пока не разработано. Зарубежные вакцины против ХИБ-инфекции могут быть представлены монопрепаратами, а также входить в состав комбинированных вакцин вместе с АаКДС, ИПВ, вакциной против гепатита В.
Вакцинация против пневмококковой инфекции
Указом президента РФ вакцинация против пневмококковой инфекции включена в национальный календарь профилактических прививок с 1 января 2014 г. [1]. Вакцины для предотвращения пневмококковой инфекции используются в мире уже более 30 лет [15]. Отечественных вакцин против данной инфекции пока не создано. В России зарегистрированы 2 вида зарубежных вакцин против пневмококковой инфекции: полисахаридные и конъюгированные. 23-валентная пневмококковая полисахаридная вакцина (PPV 23) включает 23 серотипа S. pneumoniae, у детей до 2-х лет не иммуногенна, вводится однократно, ревакцинация требуется для лиц с нарушениям иммунной системы. Конъюгированные пневмококковые вакцины основаны на химическом соединении полисахаридов S. pneumoniae с носителем иммуногенного протеина. Они могут быть 7-валентными (PPV 7), 10-валентными (PPV 10) и 13-валентными (PPV 13). Конъюгированные вакцины имунногенны с первых месяцев жизни. Схемы вакцинации для конъюгированных вакцин зависят от возраста ребенка. Вакцины против пневмококковой инфекции могут вводиться одновременно с другими вакцинами календаря профилактических прививок [15].
Календарь профилактических прививок по эпидемическим показаниям
Помимо национального календаря профилактических прививок России существует также календарь профилактических прививок по эпидемическим показаниям, который включает вакцинацию против таких инфекций, как туляремия, чума, бруцеллез, сибирская язва, бешенство, лептоспироз, клещевой энцефалит, лихорадка Ку, желтая лихорадка, холера, брюшной тиф, гепатит А, шигеллез, менингококковая инфекция и др. [2, 4]. Профилактической вакцинации против перечисленных инфекций подлежат не все, а определенные контингенты, имеющие высокий риск заражения. Во-первых, прививают население, проживающее на эндемичных по ряду инфекций территориях (туляремия, чума, клещевой вирусный энцефалит, гепатит А). Во-вторых, прививают лиц, чья профессиональная деятельность может стать причиной заражения инфекционными заболеваниями. Например, против бешенства прививают ветеринаров, лабораторных работников, егерей, лесников, лиц, занимающихся отловом животных. Профилактической вакцинации по эпидемическим показаниям подлежат путешественники, выезжающие в эндемичные по ряду инфекций (клещевой энцефалит, желтая лихорадка, брюшной тиф, гепатит А, холера, шигеллез) территории, а также контактные в очагах инфекций [2, 4].
Иммунизация против менингококковой инфекции
Возбудитель менингококковой инфекции Neisseria meningitidis имеет 12 серогрупп: A, B, C, X, Y, Z, W-135, 29E, K, H, L, I. Крупные эпидемии в XX в., которые охватывали одновременно многие страны мира, вызывались менингококком серогруппы A; локальные эпидемические подъемы в границах одной страны – менингококком серогрупп B и C; спорадическая заболеваемость межэпидемического периода в основном формировалась серогруппами A, B, C, Y, W-135 [17].
Вакцинацию против менингококковой инфекции проводят детям, подросткам и взрослым в очагах менингококковой инфекции. При угрозе эпидемического подъема, а именно при увеличении заболеваемости в 2 и более раз по сравнению с предыдущим годом, против менингококковой инфекции иммунизируют всех детей в возрасте от 1 до 8 лет, студентов первых курсов. При продолжающемся росте заболеваемости прививают также учащихся с 3 по 11 классы и взрослое население [17].
Для профилактики этой болезни доступны полисахаридные и конъюгированные вакцины. В России зарегистрированы менингококковые полисахаридные вакцины: моновалентные (группы А), 2-валентные (группы А и С) и 4-валентные (группы А, С, Y и W135), а также конъюгированная вакцина группы С [4]. С 2005 г. в Европе, Канаде и США успешно применяется 4-валентная конъюгированная вакцина против групп А, C, Y и W135. Конъюгированные вакцины более эффективны по сравнению с существующими полисахаридными вакцинами [18].
Иммунизация против гепатита А
Вакцинации против гепатита А подлежат дети, проживающие на территориях с высоким уровнем заболеваемости; медицинские работники и персонал детских дошкольных учреждений; работники пищевой промышленности и общепита; работники, обслуживающие водопроводные и канализационные сооружения; лица, выезжающие в гиперэндемичные по гепатиту А регионы и страны; больные гемофилией, пациенты с множественными гемотрансфузиями; наркоманы, использующие в/в наркотики, гомосексуалисты; контактные в очагах гепатита А [2]. Массовая вакцинация против гепатита А проводится в Израиле, Испании и Италии. С 2006 г. 2-кратная вакцинация против гепатита А включена в национальный календарь прививок США для всех детей в возрасте 12–24 мес. [4]. С 2009 г. вакцинация против гепатита А включена в региональный календарь прививок г. Москвы для детей в возрасте от 3 до 6 лет, посещающих детские дошкольные учреждения [19]. Используются как моновалентные вакцины против гепатита А, так и комбинированные вакцины против гепатитов А и В. В России зарегистрированы отечественные (в т. ч. с полиоксидонием) и импортные вакцины. Полный курс вакцинации против гепатита А состоит из 2-х доз с интервалом 6–12 мес. Длительность защиты после первой дозы составляет не менее 12 мес. [4]. В зависимости от производителя вакцины возраст, с которого можно начинать вакцинацию против гепатита А, варьирует от 1 до 3-х лет.
Дополнительные прививки
Иммунизация против ветряной оспы
Вакцинация против ветряной оспы включена в национальные календари прививок большинства развитых стран [4]. С 2009 г. вакцинация против ветряной оспы включена в региональный календарь прививок г. Москвы [19]. Согласно рекомендациям ВОЗ, в первую очередь необходимо внедрение селективной вакцинации против данной инфекции детей из групп риска – больных лейкозом в периоде ремиссии и лиц, не болевших ветряной оспой, ожидающих трансплантацию [4]. Вакцинация против ветряной оспы также показана пациентам, получающим терапию иммунодепрессантами (включая применение кортикостероидов), страдающим тяжелыми хроническими заболеваниями, такими как метаболические и эндокринные расстройства, хронические заболевания легких и сердечно-сосудистой системы, муковисцидоз и нервно-мышечные нарушения [20]. В России зарегистрированы зарубежные живые вакцины против ветряной оспы из штамма вируса Ока. Вакцины применяются у детей старше 1 года и взрослых [4, 20].
Иммунизация против вируса папилломы человека (ВПЧ)
Вакцинация против ВПЧ девочек и молодых женщин рекомендована Обществом акушеров-гинекологов России с целью профилактики рака шейки матки, уносящим ежегодно тысячи жизней [4]. К группам высокого онкогенного риска относятся 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68, 73, 82 типы ВПЧ. В России зарегистрированы 2 зарубежные вакцины против ВПЧ: бивалентная (ВПЧ 16 и 18 типов) и квадривалентная (ВПЧ 6, 11, 16 и 18 типов). Курс вакцинации состоит из 3-х прививок. Вакцины не являются лечебными и не оказывают влияния на текущую инфекцию. Вакцины против ВПЧ включены в календари иммунопрофилактики ведущих экономически развитых стран мира. Целесообразно проведение иммунизации до начала половой жизни, в связи с этим в Канаде, Австрии и Бельгии вакцинируют, начиная с возраста 9–10 лет, в США, Австралии и большинстве стран Европы – с 11–12 лет [4]. С 2009 г. вакцинация девочек против ВПЧ в возрасте 12–13 лет включена в региональный календарь прививок г. Москвы [19].
Литература
1. Федеральный закон от 17.09.1998 № 157-ФЗ (ред. от 21.12.2013) «Об иммунопрофилактике инфекционных болезней».
2. Национальный календарь профилактических прививок и календарь профилактических прививок по эпидемическим показаниям. Приказ Министерства здравоохранения и социального развития Российской Федерации от 31 января 2011 г. № 51н.
3. Методические указания МУ 3.3.1889-04 «Порядок проведения профилактических прививок» (утв. главным государственным санитарным врачом РФ 4 марта 2004 г.).
4. Таточенко В.К., Озерецковский Н.А., Федоров А.М. Иммунопрофилактика-2011. ИПК Континент-Пресс, 2009. 196 с.
5. Туберкулез (клинико-диагностические и лечебно-профилактические аспекты) / под общ. ред. М.П. Костинова, В.А. Аксеновой В.А. М.: Боргес, 2004. 76 с.
6. Коклюш (клиника, диагностика, лечение). Методические рекомендации № 14 Департамента здравоохранения г. Москвы. М., 2009. 30 с.
7. Санитарно-эпидемиологические правила «Профилактика коклюшной инфекции. СП 3.1.2.1320-03».
8. Санитарно-эпидемиологические правила «Профилактика дифтерии. СП 3.1.2.1108-02».
9. Инструкция по применению анатоксина дифтерийно-столбнячного очищенного адсорбированного с уменьшенным содержанием антигенов жидкого (АДС-М анатоксина). ЛС-000283.
10. Санитарно-эпидемиологические правила «Профилактика полиомиелита. СП 3.1.2951-11».
11. Инструкция по применению лекарственного препарата для медицинского применения вакцины паротитно-коревой культуральной живой. P N000544/01.
12. Инструкция по применению лекарственного препарата для медицинского применения вакцины полиомиелитной пероральной 1, 2, 3 типов. P N000181/01-140111.
13. Костинов М.П. Вакцинация детей с нарушенным состоянием здоровья: Практическое руководство для врачей. Изд. 3-е, испр. и доп. М.: Медицина для всех, 2002. С. 99–105.
14. Документ по позиции ВОЗ в отношении вакцинации против гемофильной инфекции типа b.Июль 2013. www.who.int/immunization/documents/Hib_Refs_Rus.pdf.
15. Пневмококковые вакцины: документ по позиции ВОЗ, 2012 год. Еженедельный эпидемиологический бюллетень. 2012. №14 (87). С. 129–144.
16. Вакцина БЦЖ. Документ по позиции ВОЗ. http://www.who.int/immunization/ BCG_8May2008_RU.pdf.
17. Санитарно-эпидемиологические правила «Профилактика менингококковой инфекции СП 3.1.2.2512-09».
18. Менингококковый менингит. Информационный бюллетень № 141, ВОЗ. http://www.who.int/mediacentre/factsheets/fs141/ru.
19. Региональный календарь профилактических прививок г. Москвы. Приказ Департамента здравоохранения г. Москвы от 16 января 2009 года № 9.
20. Инструкция по применению лекарственного препарата для медицинского применения Варилрикс (вакцина против ветряной оспы живая аттенуированная). Регистрационный номер: ЛСР-001354/08.
Термин «безопасность иммунизации» означает отсутствие при проведении профилактических прививок вредного воздействия на здоровье пациента, медицинского работника, осуществляющего иммунизацию, а также на здоровье населения, контактирующего с медицинскими отходами, образующимися при проведении профилактических прививок [1]. Под обеспечением безопасности иммунизации подразумевается комплекс мер по предупреждению возникновения поствакцинальных осложнений, а также инфекционных заболеваний с искусственным путем передачи возбудителя.
Обеспечение безопасности пациента при проведении иммунизации
В соответствии с Федеральным Законом «Об иммунопрофилактике инфекционных болезней» (ст. 5) перед проведением иммунизации пациенту или его родителям или опекунам разъясняют необходимость профилактической прививки, вероятность развития и клинические признаки поствакцинальных реакций и осложнений, возможность отказа от вакцинации и его последствия [2].
Обеспечение качества препарата
Безопасность и эффективность иммунобиологических препаратов гарантированы государственным контролем качества медицинских иммунобиологических препаратов (МИБП). Иммунизация в рамках Национального календаря профилактических прививок проводится вакцинами отечественного и зарубежного производства, зарегистрированными и разрешенными к применению в установленном порядке, что должно быть подтверждено при закупке вакцины соответствующими документами. При закупке вакцин отечественного производства необходимо контролировать наличие: регистрационного номера в Государственном реестре лекарственных средств (или приказа Министерства здравоохранения Российской Федерации, разрешающего применение препарата в практике); сертификата производства; сертификата соответствия на данную серию препарата; лицензии на фармацевтическую деятельность дистрибьютора МИБП. При закупке вакцин импортного производства также необходимо наличие соответствующих нормативных документов. Качество и безопасность всех серий иммунобиологических препаратов, ввозимых на территорию Российской Федерации, контролируются Национальным органом контроля МИБП.
Обеспечение сохранения качества вакцины при хранении и транспортировании
Хранение вакцин должно осуществляться при строгом соблюдении инструкций по их применению и требований действующих санитарных норм и правил. Контроль за выполнением санитарных правил и методическое руководство по осуществлению комплекса организационно-технических мероприятий, обеспечивающих оптимальные температурные условия при транспортировании и хранении МИБП («холодовая цепь»), проводят органы, осуществляющие государственный санитарно-эпидемиологический надзор.
Для обеспечения высокого качества МИБП, безопасности и эффективности их применения создают систему «холодовой цепи». Система «холодовой цепи» включает три главных элемента: персонал, непосредственно работающий с оборудованием и предоставляющий медицинские услуги по вакцинации; оборудование для хранения и транспортировки МИБП; средства и процедуры контроля за соблюдением температурного режима, а также распределением и использованием МИБП. Система «холодовой цепи» состоит из 4 уровней, которые фактически соответствуют этапам движения препарата от производителя до потребителя (реципиента вакцины). На первом уровне за качество вакцины несет ответственность производитель препарата, на втором — крупный аптечный склад в субъекте Российской Федерации, на третьем — городские и районные аптечные склады, на четвертом — лечебно-профилактическая организация. Руководители аптечного учреждения и учреждения здравоохранения обеспечивают выполнение требований по соблюдению «холодовой цепи», при транспортировке и хранении МИБП [3].
Транспортирование и хранение МИБП в системе «холодовой цепи» на складах и в прививочном кабинете осуществляют при температуре в пределах от +2 °C до +8 °C. Не допускается замораживание адсорбированных препаратов (вакцины против гепатита В, коклюшно-дифтерийно-столбнячной вакцины, дифтерийно-столбнячного анатоксина и др.), а также растворителя для вакцин при транспортировании и хранении. При хранении и транспортировании этих препаратов осуществляется профилактика их замораживания путем соблюдения правил размещения вакцин в холодильных камерах, а также использования подготовленных («кондиционированных») хладоэлементов при транспортировании вакцин в термоконтейнерах. При определении режима транспортирования и хранения каждого отдельного медицинского иммунобиологического препарата руководствуются инструкциями по применению данного препарата.
При хранении вакцин на всех уровнях холодовой цепи должен быть обеспечен непрерывный мониторинг температуры: в условиях складов — с помощью термографов, электронных терморегистраторов и термоиндикаторов, в условиях прививочного кабинета — с помощью термоиндикаторов или терморегистраторов. Все холодильники и морозильники, холодильные и морозильные камеры должны быть также обеспечены термометрами.
Контроль за температурным режимом хранения вакцин в холодильнике осуществляется 2 раза в день. При аварийном или плановом (на мойку) отключении холодильника вакцины следует хранить в термоконтейнерах с хладоэлементами. Факты аварийного или планового отключения холодильника фиксируются в журнале регистрации температурного режима холодильника.
Максимальный срок хранения вакцин в учреждениях, где проводят профилактические прививки, составляет 1 мес. В труднодоступных районах данный срок хранения может быть увеличен до 3 мес. Транспортировка вакцин должна осуществляться специальным транспортом (рефрижераторами) либо в термоконтейнерах с хладоэлементами при соблюдении температурного режима, указанного в инструкции по применению вакцины. Оборудование для транспортировки вакцин (термоконтейнеры и хладоэлементы) должно быть сертифицировано и разрешено к применению.
В учреждениях, где проводятся профилактические прививки, необходимо иметь запас термоконтейнеров и хладоэлементов на случай выезда прививочных бригад и/или экстренных ситуаций, вызвавших нарушение «холодовой цепи». Поставщик иммунопрепаратов должен подтвердить соблюдение холодовой цепи показаниями терморегистраторов в авторефрижераторах или термоиндикаторов, вложенных в каждый контейнер с вакциной, или термоиндикаторов на флаконах или ампулах с вакциной.
На всех уровнях «холодовой цепи» проводят регистрацию поступления и отправления МИБП в организации с указанием наименования препарата, его количества и серии, контрольного номера, срока годности, даты поступления (отправления), показания термоиндикаторов (терморегистраторов), Ф. И. О. ответственного работника, осуществляющего регистрацию. Регистрацию поступления и отправления растворителей для восстановления лиофилизированных вакцин ведут в аналогичном порядке параллельно с учетом движения соответствующих вакцин, тщательно следя за адекватностью количества доз растворителя числу доз вакцины. Сотрудник, осуществляющий регистрацию, должен пройти соответствующую подготовку по вопросам соблюдения «холодовой цепи» и работе с приборами, регистрирующими изменения температурного режима, включая термоиндикаторы и терморегистраторы. При регистрации поступления препарата указывают поставщика и условия транспортирования.
При документальном подтверждении нарушения температурного режима при транспортировании, ответственный работник, осуществляющий прием и регистрацию соблюдения требований «холодовой цепи» на всех уровнях, обязан доложить об этом руководителю и составить соответствующий акт. Решение об отказе от получения МИБП и направлении их на повторную проверку качества принимает руководитель организации. В случае самостоятельного приобретения пациентом вакцины в аптечном учреждении, препарат выдается строго по рецепту врача с указанием на упаковке даты и времени продажи и доставляется к месту проведения иммунизации в термосе или термоконтейнере с соблюдением должного температурного режима хранения.
На всех этапах хранения и транспортировки вакцин должен иметься план экстренных мероприятий при возникновении аварийных ситуаций и нарушений холодовой цепи. Работники, ответственные за соблюдение температурного режима хранения и транспортировки вакцины, должны владеть навыками практического выполнения плана экстренных мероприятий по обеспечению холодовой цепи.
Обеспечение сохранения качества вакцины при использовании
Подготовка вакцины к введению осуществляется в строгом соответствии с инструкцией по применению препарата. Перед использованием любой вакцины или растворителя к вакцине следует проверить следующее: наличие этикетки (на русском языке) на флаконе или ампуле; соответствует ли выбранная вакцина назначению врача; соответствует ли выбранный растворитель данной вакцине; не истек ли срок годности вакцины и/или растворителя; нет ли видимых признаков повреждения флакона или ампулы; нет ли видимых признаков загрязнения содержимого флакона или ампулы (наличие подозрительных на загрязнение плавающих частиц, изменение окраски, мутности и т. п); соответствует ли внешний вид вакцины (до и после восстановления) ее описанию, приведенному в инструкции; для анатоксинов, вакцины против гепатита В и других сорбированных вакцин или для растворителей — нет ли видимых признаков того, что вакцина (растворитель) подверглась замораживанию. Если по какому-либо из перечисленных признаков качество вакцины или растворителя вызывает сомнение, данный препарат использовать нельзя [4].
В отношении вакцины из многодозных флаконов применяют правила использования «открытых флаконов». В контексте определения Всемирной организации здравоохранения «открытый флакон» означает флакон, содержащий несколько доз вакцины, из которого, в соответствии со стандартными процедурами асептики, извлечена одна или более доз вакцины. Открытые многодозные флаконы можно использовать в течение рабочего дня в соответствии с инструкцией по применению вакцины, если соблюдено каждое из следующих условий: срок годности не истек, забор каждой дозы из флакона осуществляется с соблюдением правил асептики, вакцины хранятся при соответствующей температуре (от 2 до 8 °С) и флаконы не погружались в воду.
Открытые флаконы с вакциной, взятые для проведения иммунизации вне учреждения здравоохранения, в конце рабочего дня уничтожаются.
Не допускается смешивание вакцин и растворителей из неполных открытых флаконов. Для забора каждой дозы вакцины из открытого флакона используют стерильный шприц со стерильной иглой. Оставлять иглу в крышке флакона нельзя, т. к. это может привести к контаминации вакцины. Для забора вакцины из флакона используют тот же шприц и иглу, которые будут использованы для инъекции.
Растворитель при восстановлении лиофильно высушенных вакцин должен иметь температуру в пределах от 2 до 8 °С, что обеспечивается хранением растворителя вместе с вакциной в холодильнике прививочного кабинета. Восстановленные вакцины необходимо защищать от воздействия света путем размещения флаконов с вакциной в специальных гнездах в крышке сумки-холодильника или использования специальных футляров из светонепроницаемой бумаги. Восстановленные вакцины, не содержащие консервантов, не подлежат хранению. Для восстановления вакцины в каждом флаконе используют отдельный стерильный шприц со стерильной иглой. Повторное применение шприца и иглы, использованных для смешивания растворителя и вакцины, не допускается. Не разрешается заблаговременный набор вакцины в шприцы и последующее хранение вакцины в шприцах.
Для растворения (восстановления) лиофилизированных вакцин применяют растворители, предназначенные только для данной вакцины и произведенные на том же предприятии, где произведена вакцина [5].
Обеспечение безопасных условий для проведения прививок
Профилактические прививки проводят в прививочных кабинетах лечебно-профилактических учреждений, детских дошкольных образовательных учреждений, медицинских кабинетах учреждений общего, среднего специального и высшего образования, здравпунктах предприятий и учреждений и других медицинских учреждениях, независимо от форм собственности, имеющих лицензии на проведение иммунопрофилактики, при строгом соблюдении установленных требований. В определенных ситуациях возможно проведение иммунизации на дому или по месту работы с помощью прививочных бригад, обеспеченных необходимыми средствами, при этом на предприятиях или в учреждениях для этого выделяют помещения, соответствующие установленным требованиям. Оборудование и оснащение прививочного кабинета должно соответствовать действующим нормативно-методическим документам [6].
Для проведения прививок в поликлиниках должны быть выделены специальные прививочные кабинеты. Не допускается проведение прививок в процедурных кабинетах. Детям, посещающим детские дошкольные учреждения и школы, учреждения с постоянным пребыванием (детские дома, дома ребенка, школы-интернаты), прививки проводят в указанных учреждениях в специально отведенных для этих целей помещениях, оснащенных в соответствии с санитарно-эпидемиологическими требованиями необходимым оборудованием и материалами.
Все манипуляции с вакцинами проводятся только на специально отведенном столе (столах). Необходимо организовать поток пациентов таким образом, чтобы одновременно в прививочном кабинете находился только один пациент, а при проведении прививок маленьким детям — один ребенок и один его сопровождающий. При проведении прививки медицинский работник должен находиться между пациентом и столом с острыми инструментами. При проведении прививок маленьким детям взрослый, сопровождающий ребенка, должен усадить последнего безопасным образом, удерживая так, чтобы исключить неожиданные движения ребенка. Медицинский работник, осуществляющий прививку, не должен удерживать ребенка.
Иммунизацию против туберкулеза и туберкулинодиагностику проводят в отдельном помещении, а при его отсутствии — выделяют определенный день и специально выделенное время, не совмещая их с другими прививками [4]. Манипуляции с вакциной БЦЖ и туберкулином проводят на специально выделенном столе, отдельным инструментарием, который используют только для этих целей. В местах проведения прививок обязательно наличие средств противошоковой и противоаллергической терапии, а также экстренной профилактики ВИЧ-инфекции.
Отбор пациентов для иммунизации
Отбор пациентов для иммунизации осуществляется в целях: проведения профилактической прививки всем нуждающимся в ней лицам; выявления лиц с медицинскими противопоказаниями; выявления лиц с повышенным риском развития сильных реакций на профилактическую прививку или поствакцинальных осложнений [7]. Использование для иммунизации современных высокоэффективных, малореактогенных вакцин привело к сокращению частоты тяжелых реакций и осложнений, возникающих в поствакцинальном периоде. Основная их часть носит характер индивидуальных реакций, которые невозможно предвидеть, т. е. связать с предшествующим состоянием прививаемого. В поствакцинальном периоде могут наблюдаться нетяжелые местные и, реже, общие реакции, а также патологические состояния, не связанные с вакцинацией.
Противопоказаниями к иммунизации являются лишь немногие виды патологии, повышающие риск развития поствакцинальных осложнений. Подобные состояния должны непременно учитываться как важнейший фактор снижения частоты неблагоприятных событий в поствакцинальном периоде. Поскольку введение некоторых вакцин в активном периоде заболевания может обострить или утяжелить его течение, это также учтено в списке противопоказаний. Необоснованные медицинские отводы от прививок часто приводят к тому, что дети с соматической патологией, аллергическими заболеваниями, неврологическими дефектами оказываются незащищенными от инфекционных болезней, которые у них протекают особенно тяжело. Все лица, которым должны проводиться профилактические прививки, предварительно подвергаются медицинскому осмотру врача (в сельской местности — фельдшера).
Перед прививкой врач (фельдшер) должен тщательно собрать анамнез пациента (предшествующие заболевания, в т. ч. хронические, наличие реакций или осложнений на ранее проведенные прививки, наличие аллергических реакций на лекарственные препараты, продукты, наличие судорог, индивидуальные особенности (недоношенность, родовая травма, терапия кортикостероидами и т. п., контакт с инфекционными больными в семье, в т. ч. тубинфицирование и т. д.), сроки предшествующих прививок, для женщин — наличие беременности). Лица с хроническими заболеваниями, аллергическими состояниями и др. при необходимости подвергаются медицинскому обследованию с использованием лабораторных и инструментальных методов. При необходимости врачом проводится индивидуальная подготовка пациента к иммунизации, в т. ч. с применением лекарственных препаратов. Непосредственно перед проведением профилактической прививки должна быть проведена термометрия. Результаты осмотра врача, термометрии, лабораторных и инструментальных исследований и разрешение на введение конкретной вакцины должны быть зафиксированы в соответствующей медицинской документации.
Противопоказаниями к проведению профилактических прививок являются сильные реакции и поствакцинальные осложнения на введение предыдущей дозы той же вакцины. Сильной общей реакцией считается повышение температуры тела выше 40 °C, сильной местной реакцией — отек и гиперемия свыше 8 см в диаметре в месте введения вакцины. Все профилактические прививки при парентеральном введении препаратов проводят стерильными одноразовыми шприцами и одноразовыми иглами.
В случае одновременного проведения нескольких прививок (кроме БЦЖ) каждую вакцину вводят отдельными одноразовыми шприцем и иглой в разные участки тела. Не допускается проведение прививок вакцины БЦЖ и вакцины против желтой лихорадки одновременно с другими прививками.
Профилактические прививки проводят медицинские работники, обученные правилам организации и техники проведения прививок, а также приемам неотложной помощи в случае возникновения поствакцинальных осложнений и имеющие документальное подтверждение прохождения обучения. Медицинские работники, осуществляющие вакцинацию, должны проходить последипломное обучение на базе лечебно-профилактических учреждений и санитарно-эпидемиологической службы, а также учреждений последипломного медицинского образования, не реже 1 раза в год со сдачей зачетов и получением соответствующего документа (справки, свидетельства, сертификата). Вновь поступающие на работу в прививочные кабинеты медицинские сестры (фельдшеры) получают допуск к проведению прививок после обучения непосредственно на рабочем месте под контролем руководителя, ответственного за проведение прививок в данном учреждении.
К проведению прививок БЦЖ и туберкулинодиагностики допускаются медицинские сестры, прошедшие обучение на базе противотуберкулезных учреждений и имеющие соответствующее документальное подтверждение прохождения данного обучения.
Лица, осуществляющие иммунизацию, должны быть здоровы. Контроль состояния здоровья средних медицинских работников, проводящих прививки, осуществляет врач прививочной бригады или руководитель, ответственный за проведение прививок в данном учреждении. Больные острыми респираторными заболеваниями, ангинами, имеющие травмы на руках, гнойные поражения кожи и слизистых независимо от их локализации, отстраняются от проведения прививок.
Обеспечение соблюдения техники введения препарата
Вскрытие ампул, растворение лиофилизированных вакцин, парентеральная вакцинация осуществляются в соответствии с инструкцией при строгом соблюдении правил асептики.
Место введения вакцины обрабатывается стерильным тампоном, смоченным, как правило, 70% спиртом, если нет иных указаний в инструкции (эфиром — при постановке р. Манту или введении БЦЖ и др.). Вакцину вводят в положении пациента лежа или сидя во избежание падения при обморочном состоянии.
Для введения вакцины используется только тот метод, который указан в инструкции по ее применению. Используемые в рамках Национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям вакцины вводятся перорально, накожно, внутрикожно, подкожно и внутримышечно.
Внутримышечные инъекции маленьким детям проводят только в верхненаружную поверхность средней части бедра. Плановая вакцинация детей, подростков и взрослых предусматривает необходимый порядок введения вакцин в определенной последовательности, в установленные сроки. Совокупность этих сведений составляет Национальный календарь профилактических прививок.
При нарушениях сроков начала прививок последние проводят по схемам, предусмотренным Национальным календарем и инструкциями по применению препаратов.
Профилактические прививки по эпидемическим показаниям проводят в сроки, предусмотренные календарем прививок по эпидемическим показаниям и действующими нормативными документами.
Вакцину вводят в дозе, строго соответствующей инструкции по применению препарата. При использовании многодозных флаконов целесообразно использовать саморазрушающиеся (СР) шприцы с фиксированным объемом, что уменьшает риск передозировки, снижает потери вакцины. Конструкция СР-шприцев исключает возможность их повторного использования. Перед проведением прививки пациента, родителей (или опекуна) вакцинированного ребенка медицинский работник должен предупредить о возможности возникновения и клинических проявлениях поствакцинальных реакций и осложнений и о необходимости обращения за медицинской помощью при появлении подобных симптомов. Непосредственно после иммунизации в течение 30 мин за привитым осуществляется медицинское наблюдение в целях своевременного выявления поствакцинальных осложнений и оказания экстренной медицинской помощи. В отдаленные сроки наблюдение за вакцинированным осуществляется в сроки, установленные инструкцией по применению вакцины.
Вакцинопрофилактика — наиболее безопасное и эффективное средство предупреждения инфекционных заболеваний. Однако МИБП могут вызывать вакцинальные реакции, а в редких случаях — поствакцинальные осложнения.
Частота развития побочных неблагоприятных эффектов введения вакцины намного меньше, чем риск от болезней и осложнений при самом заболевании. По мере увеличения количества привитых лиц может соответственно возрастать абсолютное число подобных реакций, что требует совершенствования системы их выявления и регистрации. Тщательное расследование каждого случая заболевания, подозрительного на поствакцинальное осложнение (ПВО), в целях выяснения причины его развития и связи с введенной вакциной позволит усилить позитивное отношение общества к иммунизации, а также решить вопросы улучшения качества вакцин [8, 9]. Регистрация, расследование и лечение поствакцинальных осложнений осуществляются в соответствии с действующими нормативно-методическими документами. Диагностика ПВО основана на комплексном анализе клинических, лабораторных, эпидемиологических и статистических данных с учетом патогенетических механизмов развития вакцинальных реакций. При выявлении больного с ПВО необходимо уточнить причины последнего, было ли обусловлено оно: качеством введенной вакцины; техническими ошибками; особенностями реакции организма. Для диагностики ПВО используют следующие методы: клинический, лабораторный, эпидемиологический. Эпидемиологический метод является чрезвычайно важным для уточнения причины заболевания, подозрительного на ПВО. Метод включает выявление и регистрацию всех случаев, подозрительных на поствакцинальное осложнение, и проведение эпидемиологического расследования. Все случаи ПВО (подозрения на ПВО) расследуют комиссионно специалистами (педиатром, терапевтом, иммунологом, эпидемиологом и др.). При расследовании осложнений после БЦЖ-вакцинации в состав комиссии необходимо включить врача-фтизиатра. Эпидемиолог и врач, ответственный за организацию прививок в лечебно-профилактическом учреждении, где выявлен случай, подозрительный на ПВО, в течение первых суток с момента поступления экстренного извещения начинают эпидемиологическое расследование.
На возможность связи поствакцинальных осложнений с качеством введенной вакцины указывают развитие осложнений у лиц, привитых разными медицинскими работниками вакциной одной серии или одного производителя, выявленное нарушение температурного режима хранения и/или транспортирования данной партии вакцины.
На технические ошибки при иммунизации указывают развитие ПВО только у пациентов, привитых одним и тем же медицинским работником. Технические ошибки обусловлены нарушением правил хранения, приготовления и введения медицинских иммунобиологических препаратов, в частности: неправильным выбором метода и места введения, нарушением техники введения вакцины; нарушением правил приготовления препарата — использованием вместо растворителя других лекарств; разведением вакцины неправильным объемом растворителя; контаминацией вакцины или растворителя; неправильным хранением вакцины — длительным хранением препарата в разведенном виде, замораживанием адсорбированных вакцин; нарушением рекомендованной дозы и схемы иммунизации; использованием нестерильных шприцев и игл [5, 7]. При подозрении на техническую ошибку необходимо проверить качество работы медицинского работника, осуществляющего иммунизацию, провести его дополнительное обучение, а также оценить достаточность и результаты метрологической экспертизы материально-технической базы (возможно, требуется замена холодильников, отсутствуют термоиндикаторы, недостаточно одноразовых шприцев и т. п.).
Сведения, указывающие на особенности здоровья пациента: появление стереотипных клинических проявлений после введения разных серий вакцины у привитых разными медицинскими работниками пациентов с общим анамнезом и клиническими признаками заболевания — наличие повышенной чувствительности к компонентам вакцины в виде аллергических реакций в анамнезе; иммунодефицитное состояние (в случае вакциноассоциированных заболеваний после введения живых вакцин); в анамнезе декомпенсированные и прогрессирующие поражения центральной нервной системы, судорожный синдром (в случае развития неврологических реакций на адсорбированную коклюшно-дифтерийно-столбнячную вакцину); наличие хронических заболеваний, которые могут обостряться в поствакцинальном периоде.
На отсутствие связи заболевания с иммунизацией указывает выявление одинаковых симптомов заболевания у привитых и непривитых людей; неблагоприятная эпидемическая обстановка в окружении привитого (тесный контакт с инфекционными больными до или после профилактической прививки может обусловить развитие острого заболевания, которое по времени совпадает с поствакцинальным процессом, но не связано с ним).После завершения расследования случая ПВО комиссия составляет акт эпидемиологического расследования, который направляет в вышестоящие органы, санитарно-эпидемиологическую службу и Национальный орган контроля МИБП, а также на предприятие-изготовитель.
Обеспечение безопасности медицинского работника, осуществляющего иммунизацию
Медицинский работник при проведении иммунизации и обращении с инъекционным инструментарием и вакцинами должен соблюдать правила техники безопасности, направленные на профилактику инфекций с артифициальным механизмом передачи возбудителя. Медицинские работники должны быть вакцинированы против гепатита В, а также других инфекционных болезней в соответствии с Национальным календарем прививок и прививок по эпидемическим показаниям, а также действующими нормативными и методическими документами. Медицинский персонал должен проводить профилактические прививки в специальной медицинской одежде (халате, шапочке) и хирургических перчатках. Перчатки необходимо менять после каждого пациента. При проведении массовой вакцинации допускается не менять перчатки, после каждого пациента руки в перчатках обеззараживают соответствующим дезинфектантом и моют в проточной воде с мылом.
Медицинские работники должны владеть безопасной техникой проведения инъекций, исключающей ненужные манипуляции, которые могут привести к травме (например, надевание колпачка на иглу после инъекции увеличивает для медицинского работника риск укола иглой, загрязненной кровью пациента). После инъекции использованные шприц и иглу обеззараживают методом химической или физической дезинфекции. При использовании химических дезинфектантов в шприц через иглу набирают дезинфицирующий раствор, затем шприц с иглой погружаются в дезинфицирующий раствор на время экспозиции, а отделение иглы от шприца производится после дезинфекции с помощью пинцета или других приспособлений. При наличии иглоотсекателя (иглоснимателя, иглодеструктора) в соответствии с инструкцией по его применению после инъекции иглу отделяют от корпуса шприца. При использовании иглоотсекателя или иглоснимателя игла сбрасывается в непрокалываемый контейнер, в котором иглы впоследствии дезинфицируют и вместе с которым удаляют из медицинского учреждения. Корпус и поршень шприца помещают либо в маркированный контейнер с дезинфицирующим средством, либо в одноразовый герметичный пакет, вместе с которым корпуса и поршни шприцев затем подвергаются дезинфекции методом автоклавирования или в СВЧ-печи [10].
В каждом лечебно-профилактическом учреждении разрабатывается и утверждается система сбора, временного хранения и удаления отходов различных классов, опасных в эпидемиологическом отношении. При проведении иммунизации к ним относятся: остатки МИБП; тампоны, шарики, загрязненные кровью иммунизированных, использованные одноразовые иглы и шприцы и др. Сбор, хранение, транспортировка и утилизация медицинских отходов, образующихся при иммунизации, осуществляются в соответствии с действующими санитарными правилами [5, 7]. Ампулы, флаконы, шприцы, содержащие остатки инактивированных вакцин, живой коревой, паротитной, краснушной вакцин, иммуноглобулинов человека, утилизируются с твердыми бытовыми отходами без какой-либо дополнительной обработки. Ампулы, флаконы, шприцы с остатками других живых бактериальных или вирусных вакцин, а также использованные тампоны автоклавируют или погружают в дезинфицирующий раствор, активное действующее вещество которого эквивалентно 3% раствору хлорамина (при инактивакции остатков вакцин БЦЖ и БЦЖ-M — 5% раствору хлорамина), на 1 ч. Вакцины с истекшим сроком годности, а также хранившиеся с нарушением «холодовой цепи», с изменившимися внешними свойствами, не обозначенными в инструкции (наличие хлопьев, изменение цветности и прозрачности и т. п.) подлежат утилизации. При сборе, упаковке, хранении и транспортировании отходов, образующихся после иммунизации, медицинские работники должны работать в резиновых перчатках. Удаление воздуха и герметизацию одноразовых пакетов производят в марлевой повязке.
Медицинские работники, осуществляющие сбор, упаковку, хранение и транспортирование отходов, образующихся после иммунизации, должны владеть безопасной техникой этих работ, уметь применять специальное оборудование и дезинфицирующие средства. К работам, связанным со сбором, упаковкой, хранением и транспортированием отходов, образующихся после иммунизации, не допускаются лица, не прошедшие предварительное обучение. Обучение персонала правилам безопасного обращения с отходами осуществляется специалистом, ответственным за сбор отходов в данном медицинском учреждении.
Эпидемиолог и главная медицинская сестра постоянно осуществляют контроль за организацией сбора, хранения и удаления отходов и осуществляют методическое руководство специалистами, ответственными за сбор, хранение и удаление отходов в отделениях. Для всех ответственных специалистов, принимающих участие в организации деятельности системы обращения с отходами, разрабатываются и утверждаются соответствующие должностные инструкции. Открытое хранение и контакт персонала с отходами, образующимися при иммунизации, вне мест образования отходов и специальных помещений для хранения последних не допускается. В случае получения сотрудником травмы, потенциально опасной в плане инфицирования (укол, порез с нарушением целостности кожных покровов и/или слизистых), должны быть приняты меры экстренной профилактики в соответствии с действующими инструктивно-методическими документами. Все случаи травм во время проведения прививок должны быть зафиксированы в журнале травматизма. О них необходимо доложить руководителю учреждения.
Извещение, учет и расследование случаев инфицирования персонала возбудителями инфекционных заболеваний, причиной которых могла быть инфицированная кровь пациента, проводятся в установленном порядке. Ответственным лицом в соответствии с действующим законодательством составляется акт о несчастном случае на производстве (в 2 экз.). В местах проведения иммунизации обязательно наличие средств экстренной профилактики ВИЧ-инфекции, противошоковой и противоаллергической терапии.
Обеспечение безопасности населения, проживающего на территории, прилегающей к учреждению, где проводится иммунизация
В целях предупреждения риска распространения инфекции неотъемлемой составляющей любой программы вакцинопрофилактики является безопасное удаление использованных игл и шприцев. Детализация и реализация планов по сбору и удалению отходов разрабатывается отдельно для каждого лечебно-профилактического учреждения (ЛПУ). Контакт населения с отходами, образующимися при иммунизации, не допускается.
После дезинфекции отходы от иммунизации собирают в специальные контейнеры с крышкой («межкорпусные контейнеры»). После наполнения контейнер закрывают, навешивают бирку с указанием учреждения происхождения отходов (код подразделения медицинского учреждения), даты и фамилии работника, закрывшего контейнер. Сведения о содержимом контейнера заносят в транспортную накладную. Хранение контейнеров с отходами осуществляется в специальном помещении, в которое закрыт доступ посторонним лицам. Вывоз отходов (при отсутствии на территории лечебно-профилактического учреждения установки по обезвреживанию отходов) должен производиться ежедневно [6, 11]. При отсутствии возможности вторичной переработки отходы вывозят на полигоны для твердых бытовых отходов или на мусоросжигательные заводы. При наличии у лечебно-профилактического учреждения договоров на вторичную переработку изделий из пластических масс вывоз соответствующих отходов производится по графику, определенному договором. Транспортирование отходов допускается только в закрытых кузовах специального автотранспорта.
В сельской местности допускается сжигание обеззараженных отходов, образующихся при иммунизации, в специальных защищенных ямах, металлических емкостях и небольших печах, к которым закрыт доступ посторонним лицам. В рамках программы иммунизации должна быть проанализирована специфика местных условий и найдены приемлемые варианты решения проблемы удаления отходов. Любой метод удаления отходов должен соответствовать требованиям природоохранного законодательства.
Литература
- Санитарно-эпидемиологические правила СП 3.3.2342–08 «Обеспечение безопасности иммунизации». М., 2008. С. 23.
- Федеральный закон от 17.09.1998 № 157-ФЗ (ред. от 18.07.2011) «Об иммунопрофилактике инфекционных болезней»
- Санитарно-эпидемиологические правила СП 3.3.2.1120–02 «Санитарно-эпидемические требования к условиям транспортировки, хранения медицинских иммунобиологических препаратов…» (с изменениями от 18 февраля 2008 г.).
- Методические указания МУ 3.3.1889–04 «Порядок проведения профилактических прививок». М., 2004. С. 32.
- Брико Н. И., Зуева Л. П., Покровский В. И., Сергиев В. П., Шкарин В. В.. Эпидемиология. Учебник в 2-х томах. М.: МИА, 2013.
- Безопасность иммунизации. Пособие для врачей. Под ред. Е. Н. Беляева, А. А. Ясинского. М., 2005. С. 134.
- Вакцины и вакцинация: национальное руководство. Ред. В. В. Зверев, Б. Ф. Семенов, Р. М. Хаитов. М.: Гэотар-Медиа, 2011. 880 с.
- Медуницин Н. В., Миронов А. Н. Вакцины. Новые способы повышения эффективности и безопасности вакцинации // Вопросы вирусологии. Приложение 1. 2012. С. 51.
- Методические указания МУ 3.3.1.1123–02 «Мониторинг поствакцинальных осложнений и их профилактика». М., 2002. С. 21.
- Методические указания МУ 3.1.2313–08 «Требования к обеззараживанию, уничтожению и утилизации шприцев инъекционных однократного применения». М., 2008. С. 20.
- Федеральный закон от 30.03.1999 № 52-ФЗ (ред. от 19.07.2011, с изм. от 07.12.2011) «О санитарно-эпидемиологическом благополучии населения».
Н. И. Брико, доктор медицинских наук, профессор, академик РАМН
ГБОУ ВПО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва
Контактная информация: briko@mma.ru
Обучение обучающих — образовательные программы для родителей
128
М.И.Ивардава12
1 Научный центр здоровья детей РАМН, Москва
2 Первый Московский государственный медицинский университет
Вакцинопрофилактика: рекомендации врачам и родителям
Контактная информация:
Ивардава Марика Индикоевна, кандидат медицинских наук, старший научный сотрудник отделения вакцинопрофилактики детей с отклонениями в состоянии здоровья НИИ профилактической педиатрии и восстановительного лечения, врач-неонатолог отделения восстановительного лечения детей с перинатальной патологией
Адрес: 119991, Москва, Ломоносовский проспект, д. 2/62, тел.: (499) 134-20-92 Статья поступила: 22. 10.2011 г., принята к печати: 01.11.2011 г.
Введение массовых программ вакцинопрофилактики в практику здравоохранения разделило во времени эпоху инфекционных заболеваний на до- и поствакцинальную эру. На сегодняшний день очевидно, что не существует более эффективных превентивных программ в медицине, чем вакцинопрофилактика. К сожалению, в настоящее время увеличилось количество необоснованных отказов от прививок, которые связаны с антивакцинальным настроем родителей. Эта статья предназначена для врачей-педиатров, которые часто в своей практике сталкиваются с вопросами родителей о вакцинации, ее плюсах и минусах. Мы постараемся ответить на наиболее острые из них и развеять некоторые заблуждения и мифы, связанные с профилактикой инфекционных заболеваний.
Ключевые слова: вакцинопрофилактика, детские инфекции, обязательные прививки, осложнения, иммунитет.
В настоящее время вакцинопрофилактика представляет ту область медицины, вокруг которой ведется немало дискуссий. Если спросить специалиста (врача-инфекциониста, эпидемиолога), нужна ли вакцинация, мы услышим: «Это единственное самое безопасное и эффективное средство, позволяющее защитить людей от инфекций и являющееся основным достижением медицины, продлившим жизнь человека на десятилетия». К сожалению, анализируя сегодняшнюю ситуацию, приходится признать, что вокруг той универсальной профилактической технологии, каковой является вакцинация, до сих пор существует множество мифов, развенчать которые должна прогрессивная медицинская общественность. Связано это с активным анти-прививочным движением, искажением информации в СМИ, следствием чего становится ничем не обоснованный отказ родителей от иммунизации собственных детей.
Важно помнить, что в беседе с родителями необходимо озвучивать аргументы, которые будут для них понятны. Можно использовать факты и примеры как из личной практики, так и общественного характера (например, что ребенок у известного актера погиб от инфекции, от которой могла бы защитить вакцинация). Необходимо сообщать родителям не только частоту заболеваемости по каждой инфекции, но и, как бы это печально ни звучало, предоставлять информацию об уровне смертности. Очень часто родители имеют ошибочное представление о тяжести детских инфекций, их последствиях и распространении и предполагают, что ребенку лучше переболеть, чем вакцинироваться.
Зачем прививать ребенка, если можно укреплять иммунитет и ограничить общение с больными людьми?
Вакцинация необходима каждому ребенку, так как его невозможно изолировать от общества. В семью при-
M.I. Ivardava1, 2
1 Scientific Center of Children’s Health, RAMS, Moscow
2 I.M. Sechenov First Moscow State Medical University
Vaccination: recommendations for physicians and parents
The introduction of mass immunization programs in public health care separated in time the period of infectious diseases in pre-and post-vaccination era. To date, it is clear that there is no more effective preventive programs in medicine, than vaccination. Unfortunately, at present, the number of unjustified refusals of vaccinations increased that are associated with anti-vaccination parents mood. This article is intended for pediatricians, who often face in their practice with the questions of parents about vaccination and its pros and cons. We’ll try to answer the most pressing of them and dispel some misconceptions and myths related to infectious diseases prevention.
Key words: vaccination, childhood infections, mandatory vaccinations, complications, the immune system.
ходят гости, родственники, друзья; родители работают в коллективах. Таким образом, мы все социализированы и являемся разносчиками инфекций и заболеваний: даже не желая того, можем заразить своего ребенка. Непривитый ребенок переносит болезнь значительно тяжелее; кроме того, он становится источником дальнейшего распространения инфекции. Таким образом, быть непривитым опасно как для ребенка, так и для его окружения. Вакцинация помогает сократить пропуск занятий в школе или детском саду, а родителям, соответственно, пропуски рабочего времени. А такие повышающие иммунитет меры как закаливание или употребление в пищу чеснока совершенно бесполезны в профилактике таких детских инфекций как корь, дифтерия, столбняк и др.
Зачем прививать ребенка от болезней, которые практически не встречаются у нас в стране, например против полиомиелита, дифтерии, коклюша?
Действительно, некоторые детские инфекции диагностируют редко, но только благодаря вакцинации. Без вакцины (а значит без иммунитета) ребенок безоружен перед заболеванием и рискует заболеть при первом контакте с носителем. Если отменить вакцинацию, то большое количество редко встречающихся или исчезнувших болезней вновь станут распространенными.
На сегодняшний день, в силу большой миграции, стали регистрироваться новые вспышки полиомиелита. Это одна из тех инфекций, которой ребенок может быть «награжден», просто играя в песочнице, поскольку распространяется она фекально-оральным или орально-оральным (рот-пальцы-рот) способом. Вирус может содержаться в воде, молоке, пищевых продуктах. Возможен аспирационный механизм заражения — воздушно-капельным и воздушно-пылевым путем передачи. Невакцинированный ребенок может заразиться от сверстников, родители которых являются более ответственными и защитили своего ребенка оральной полио-миелитной вакциной (ОПВ), а после прививки ОПВ вирус в окружающую среду выделяется в течение 20-30 дней. Коклюшем заболевают 90-100% восприимчивых лиц, находившихся в тесном семейном контакте с больным, в том числе дети первого года жизни [1, 2]. Заболевание особенно тяжело протекает у детей первых месяцев жизни — с приступами апноэ, пневмонией, ателектазами (25%), судорогами (3%), энцефалопатией (1%) и летальными исходами.
Дифтерия — также воздушно-капельная инфекция, с которой ваш ребенок может «повстречаться» на прогулке. У детей раннего возраста чаще развивается дифтерия дыхательных путей (дифтерийный круп). Осложнения развиваются при любой форме дифтерии, но при токсической — в 70-100% случаев. Ранние осложнения (в первые 2 недели болезни): инфекционно-токсический шок, миокардит, сердечная недостаточность, периферические парезы и параличи мягкого неба, нефротический синдром. К поздним осложнениям (4-6-я недели болезни) относятся параличи гортани, межреберных мышц, центральные параличи, способные приводить к развитию пневмоний. При позднем начале лечения возможен летальный исход [3, 4].
Не создают ли одновременные прививки повышенную нагрузку на иммунную систему ребенка?
С самого рождения иммунная система ребенка защищает его от бактерий в окружающей среде. Без такой защиты
организм не справился бы с десятками тысяч бактерий и вирусов, покрывающих кожу, нос, горло и кишечный тракт ребенка. Этот барьер сохраняется на протяжении всей жизни. Теоретически ребенок может переносить до 10 000 вакцин одновременно. Другими словами, иммунная система не только способна, но и эффективно осваивает вакцины, предусмотренные графиком плановой вакцинации.
Говорят, в вакцинах содержатся консерванты, например тиомерсал, опасные для здоровья детей
Тиомерсал — это органическое соединение ртути, которое больше не используется в производстве вакцин, включенных в график плановой иммунизации детей. Незначительное количество ртути использовалось в производстве вакцин на протяжении 60 лет для лучшей их сохранности. При этом тиомерсал не накапливается в организме и за 3 дня полностью из него выводится через пищеварительный тракт. За все это время не было найдено никаких доказательств, подтверждающих связь между тиомерса-лом и развитием аутизма. Тем не менее, от использования ртути отказались в рамках глобальной политики сокращения контакта с ртутью из устранимых источников.
Зачем вакцинировать ребенка от гепатита В при рождении? Может, лучше подождать до того момента, когда малышу исполнится год, и уже тогда начинать делать прививки?
Нужно объяснить родителям, что делать прививки следует в рекомендуемые сроки, поскольку они разработаны с учетом вероятности заболевания в первые месяцы жизни. Ведь многие инфекции дети до 1 года переносят значительно тяжелее, и именно поэтому их так рано прививают. Путей заражения гепатитом В очень много: не только при инъекциях или половым путем, но и при тесном контакте с больным в быту (использование общих полотенец, мочалок, зубных щеток, бритв, маникюрных наборов и др.) — через раны, порезы. Новорожденный ребенок может заразиться и от больной матери, т. к. даже при обследовании во время беременности встречаются ложные результаты об отсутствии носительства данного вируса.
С постепенным взрослением ребенка и расширением его круга общения шанс получить колюще-режущие раны возрастает, а иногда мы просто не можем знать, кто находится рядом с ребенком в этот момент — носитель HbsAg или здоровый человек. Хроническая инфекция, вызванная вирусом гепатита В, является причиной развития цирроза печени, а также первичного рака печени [5, 6].
Зачем вакцинировать ребенка от гепатита А, если вероятность заболеть минимальна?
Заразиться гепатитом А с большой вероятностью можно в жарких странах, в том числе в традиционных местах туризма и отдыха, в местах общественного питания или в бассейне. Заражение происходит в основном через загрязненные продукты питания и воду. В общей структуре заболеваемости гепатитом А на долю детей приходится более 60%. Наиболее часто заражаются дети в возрасте 5-14 лет; инфицирование взрослых обычно происходит при контакте с зараженными детьми. В странах с низким уровнем экономического развития к 10-летнему возрасту 90% детей обнаруживают антитела к вирусу гепатита А [5, 6]. У ребенка гепатит А может протекать с сильной интоксикацией, гепатоспленомега-лией, болезненностью и тяжестью в правом подреберье.
129
Обучение обучающих — образовательные программы для родителей
130
У некоторых детей выявляют отдаленные последствия: астеновегетативный синдром, дискинезии, воспаления желчевыводящих путей, функциональные нарушения желудочно-кишечного тракта. Иногда в результате перенесенного гепатита А может развиться аутоиммунный гепатит, при этом вирус гепатита А играет роль запускающего фактора. Хотя гепатит А не дает хронических форм, но при наслоении на хронический гепатит В или С способен протекать в фульминантной форме с вероятным летальным исходом.
Зачем прививать ребенка от детских инфекций, таких как краснуха, корь, эпидемический паротит и ветряная оспа, когда ими можно переболеть и ничего страшного не случится, ведь на то они и детские?
Корь, краснуха и эпидемический паротит считаются «традиционными» детскими болезнями. Однако мало кто задумывается о том, что эти заболевания не так уж «невинны», если ребенку не были вовремя сделаны прививки от них.
Корь характеризуется высокой температурой (до 40°С), воспалением слизистых оболочек рта и дыхательных путей, сыпью кожных покровов, а также общей интоксикацией. Часто осложняется тяжелыми пневмониями, судорогами, реже воспалением головного мозга (энцефалитом). Корь распространяется на большие расстояния: в соседние комнаты, через коридоры, систему вентиляции. Дети, находившиеся в контакте с больными корью, заболевают в 95% случаев. Среди непривитых заболевших в возрасте до 5 лет случаются и смертельные исходы с частотой 1:500-5000.
Краснуха сопровождается сыпью (мелкими пятнышками), увеличением лимфатических узлов (особенно затылочных), интоксикацией, в редких случаях может поражать головной мозг с развитием энцефалита. Наиболее опасна краснуха для беременных, т. к. этот вирус способен поражать все ткани плода. Если женщина заболевает краснухой в первую половину беременности, особенно в первые
3 месяца, то в результате может случиться выкидыш, или родится мертвый ребенок. Возможно также появление на свет малыша с синдромом врожденной краснухи, включающим в себя триаду пороков развития — врожденный порок сердца, слепоту (катаракту) и глухоту. Эпидемический паротит или, проще говоря, свинка, — это острое вирусное заболевание, при котором, казалось бы, в основном поражаются околоушные железы. Однако, последствия этого заболевания у мальчиков-подростков и у мужчин в более старшем возрасте (в 20-30% случаев) проявляются воспалением яичек (орхит), которое в дальнейшем приводит к бесплодию! У девочек свинка может привести к воспалению яичников (хотя многие полагают, что для девочек это абсолютно «безопасная» инфекция). Возможны и другие осложнения: воспаление мозговых оболочек и поджелудочной железы. Как отдаленное последствие у переболевших детей в возрасте 5-9 лет может развиться сахарный диабет 1-го типа. Заболевание беременных паротитом в первые 3 месяца увеличивает число самопроизвольных абортов.
Кроме того, все перечисленные болезни сопровождаются нарушением качества жизни как детей, так и взрослых.
Следует ли вакцинироваться от ветрянки?
По статистике, каждый человек в течение жизни неоднократно встречается с данной инфекцией. Первая встреча (чаще всего она происходит в период посещения детских
дошкольных учреждений, групп раннего развития и пр.) в 95% случаев заканчивается клиническими проявлениями ветряной оспы. Следует отметить, что более 52% случаев ветрянки имеют среднетяжелое течение. Обильная сыпь, изнуряющий зуд (особенно в ночное время), симптомы общей интоксикации, гипертермия доставляют не только ребенку, но и его родителям социальный дискомфорт. В настоящее время врач не может заранее сказать, насколько тяжело будет протекать ветряная оспа у того или иного пациента. Следует помнить, что инфекция вызывает разнообразные осложнения (от бактериальной суперинфекции элементов сыпи до ветряночного энцефалита), которые могут потребовать госпитализации и проведения интенсивной терапии. Летальность при ветряной оспе варьирует от 1,7:100 000 детей в возрасте от 1 до 14 лет до 26:100 000 — у лиц в возрасте 30-49 лет. Риск неблагоприятного исхода резко возрастает у детей с онкологическими болезнями и имму-нодефицитными состояниями. Заболевание ветряной оспой во время беременности приводит к внутриутробному инфицированию плода, высокому риску развития пневмонии и других осложнений. Примерно в 5% случаев регистрируется внутриутробная смерть плода. Следует помнить, что вирус ветряной оспы, единожды попав в организм ребенка, может напомнить о себе через многие годы в виде реактивации инфекции и изнуряющих клинических проявлений опоясывающего герпеса.
Правда ли, что гемофильная инфекция тип b не актуальна у нас в стране? Входят ли прививки от этой инфекции в календарь вакцинации?
Haemophilus influenzae тип b (Hib) — распространенный возбудитель тяжелых инфекций, в основном у детей до 5 лет. Заражение происходит воздушно-капельным путем, часто при посещении детских учреждений, на прогулках и т. д. Заболеваемость Hib-менингитом в России оценивается как 16,9 на 100 000 детей в возрасте 0-5 лет. Летальность при этом достигает 15-20%, у 35% — развиваются стойкие дефекты центральной нервной системы. Дети с сопутствующей патологией со стороны нервной системы при заражении данной инфекцией лишь усугубляют свое состояние. По данным ВОЗ, вакцинация от гемофильной инфекции в развитых странах привела практически к полному искоренению этих болезней, а с 2011 г. вакцинация от гемофильной инфекции внесена и в наш Национальный календарь прививок.
Вакцинация против рака шейки матки — это опыт на наших детях, при этом с отдаленными последствиями в виде вызывания самого заболевания непосредственно?
Рак шейки матки находится на втором месте после рака молочных желез у женщин и обусловливает гибель 15% пациенток с онкологическим заболеваниями в возрасте 15-40 лет в России. Создание вакцины против вируса папилломы человека (ВПЧ), вызывающего это заболевание, — одно из самых важных достижений науки в последнее время, отмеченное Нобелевской премией.
В настоящее время в мире и на территории Российской Федерации лицензированы две инактивированные вакцины для профилактики инфекций, вызванных ВПЧ, — Гардасил (вакцина против вируса папилломы человека квадривалентная рекомбинантная (типы 6, 11, 16, 18), MSD) и Церварикс (вакцина рекомбинантная адсорбированная против вируса папилломы человека, содержа-
щая адъювант AS04, ГлаксоСмитКляйн Байолоджикалз). Мировой опыт применения этих вакцин уже показал их безопасность и высокую профилактическую эффективность. С 2009 г. в целях реализации Городской программы профилактики заболеваний раком шейки матки у женщин вакцинация против ВПЧ была включена и в Региональный календарь профилактических прививок г. Москвы.
Вакцинация предотвращает инфицирование при первом контакте. Поэтому она наиболее эффективна, если проводится девочкам до начала половой жизни, в возрасте 12-13 лет. Перед вакцинацией не является обязательным гинекологический осмотр или наличие данных о ВПЧ-инфицировании. Вакцинация является методом первичной профилактики и не отменяет необходимость проведения регулярных обследований у врача [7-9].
Вакцинация может приводить к смертельным исходам и развитию различных заболеваний?
К каждой вакцине есть некоторое число противопоказаний, требующих неукоснительного соблюдения; каждый случай должен рассматриваться непосредственно доктором, а не соседями по лестничной площадке. Плановые прививки проводятся через 2-4 недели после выздоровления, в период реконвалесценции или ремиссии. При нетяжелых острых респираторных вирусных инфекциях, острых кишечных заболеваниях и др. прививки проводятся сразу после нормализации температуры.
На практике нередко встречаются случаи «отвода» от вакцинации детей по основаниям, выходящим за рамки противопоказаний. Такое расширенное толкование недопустимо, так как необоснованные отводы подвергают ребенка риску заражения и снижают охват числа вакцинированных, что чревато развитием эпидемии. Вакцинация у детей с хроническими и аллергическими заболеваниями проводится на фоне базисной терапии. Здоровые дети, не имеющие никаких отклонений, не нуждаются в «подготовке» к прививке, как любят рекомендовать многие доктора. Не считайте привитого ребен-
ка больным: если реакций на вакцину не наблюдается, он может находиться на общем режиме и не нуждаться в диете.
Главной причиной отказа от проведения вакцинации сегодня, как и 200 лет назад, является страх перед возможными побочными реакциями и осложнениями после прививки. Необходимо подробно и правильно проинформировать родителей о возможных реакциях после вакцинации: в поствакцинальный период (3 дня после вакцинации) при применении инактивированных вакцин допустимо повышение температуры тела, повышенная возбудимость, возможны местные реакции — гиперемия, отечность в месте инъекции, уплотнение. Для быстрого исчезновения данных проявлений просто необходимо соблюдать рекомендации доктора. При применении живых вакцин в поствакцинальный период проявления, соответствующие введенной инъекции, допустимы в течение 20 дней. Но эти проявления крайне редкие и не сравнимы с теми, которые ребенок переносит во время самой болезни.
Исходя их вышеизложенного, педиатр не должен бояться антивакцинальных настроев и вопросов родителей. В первую очередь, для увеличения охвата вакцинации необходимо повысить степень информированности родителей в этом направлении, объяснять все возможные побочные реакции. Важно «обновлять» знания и самим педиатрам, дающим необоснованные отводы от проведения профилактических прививок. Родителям следует помнить, что вакцины — это те же лекарства, только намного более эффективные, чем обычные таблетки и уколы. Более того, вакцинация сокращает потребность в «обычных» таблетках, которые ребенок получил бы, если не были предотвращены «управляемые» инфекции. Необходимо оптимизировать схемы вакцинации, формировать общественное мнение в пользу вакцинации, проводить образовательные программы и др. и не бояться вакцинироваться. И конечно, нам — врачам необходимо набраться терпения и проводить беседы с каждой мамой.
СПИСОК ЛИТЕРАТУРЫ
1. Галицкая М. Г., Намазова Л. С., Федосеенко М. В. и др. Реакто-генность ацеллюлярной коклюшной вакцины и возможность ее
использования у детей старшего возраста // Педиатрическая фармакология. — 2008; 5 (1): 14-19.
2. Авксентьева М. В. Международный опыт оценки технологий в здравоохранении // Педиатрическая фармакология. — 2011; 2: 6-12.
3. Дифтерия. — ВОЗ, Женева, 1993.
4. Дифтерия. Руководство по контролю за дифтерией в Европейском регионе. — ВОЗ, Копенгаген, 1994. — 23 с.
5. Скрипченко Н. В., Бабаченко И. В., Иванова Г. П. и др. Вирусные гепатиты в Российской Федерации. Справочник. — СПб., 2009.
6. Иммунопрофилактика — 2011. Справочник / под ред. В. К. Таточенко, Н. А. Озерецковского. — М., 2011.
7. The FUTURE II Study Group. Quadrivalent vaccine against human papillomavirus to prevent high-grade cervical lesions // N. Engl. J. Med. — 2007; 356: 1915-1927.
8. The FUTURE II Study Group. Prophylactic efficacy of a quadrivalent human papillomavirus (HPV) vaccine in women with virologic evidence of HPV infection // J. Infect. Dis. — 2007; 196: 1438-1446.
9. Кулаков В. И., Паавонен Й., Прилепская В. Н. и др. Профилактика рака шейки матки. Руководство для врачей. — Москва: МЕДпресс-информ, 2008. — С. 6-7.
Данная статья опубликована при финансовой поддержке компании GlaxoSmithKline.
Мнение автора может не совпадать с мнением компании.
GlaxoSmithKline не несет ответственности за любые возможные нарушения авторских прав и иных прав третьими лицами в результате опубликования и распространения данной информации.
131
ПЕДИАТРИЧЕСКАЯ ФАРМАКОЛОГИЯ /2011/ ТОМ 8/ № б